Другие названия и синонимы
Gonorrheal urethritis.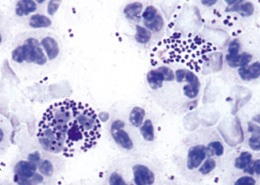
МКБ-10 коды
|
|
Описание
Гонорейный уретрит - венерическое заболевание, возбудителем которого является гонококк, грамотрицательный диплококк семейства Neisseriae.
Причины
При лабораторном исследовании в мазке часто обнаруживают диплококки и считают представителями нормальной микрофлоры дыхательных путей носоглотки, но иногда они служат причиной воспаления в мочеиспускательном канале Neisseriae - грамотрицательные диплококки, не обладающие подвижностью и не образующие спор; строгие аэробы.
При хроническом течении гонореи, а также при недостаточном воздействии антибиотиков микроорганизмы могут приобрести неодинаковую величину и форму.
Гонорея передаётся при половых сношениях. Чаще всего оно возникает после генитогенитальных контактов, но возможно и орогенитальное и аногенитальное заражение. Описан также бытовой путь инфицирования: в толстом слое на бытовых предметах гонококк может сохранять жизнеспособность до 24 В зависимости от реакции организма на внедрение гонококков инкубационный период гонореи длится около 3-4 дней. В настоящее время замечена тенденция к его удлинению.
При хроническом течении гонореи, а также при недостаточном воздействии антибиотиков микроорганизмы могут приобрести неодинаковую величину и форму.
Гонорея передаётся при половых сношениях. Чаще всего оно возникает после генитогенитальных контактов, но возможно и орогенитальное и аногенитальное заражение. Описан также бытовой путь инфицирования: в толстом слое на бытовых предметах гонококк может сохранять жизнеспособность до 24 В зависимости от реакции организма на внедрение гонококков инкубационный период гонореи длится около 3-4 дней. В настоящее время замечена тенденция к его удлинению.
Клиническая картина
В зависимости от длительности заболевания и выраженности симптомов различают свежую (если заражение произошло в пределах 2 мес) и хроническую (если заражение произошло свыше этого срока) формы гонореи.
По степени интенсивности симптомов гонорейного уретрита различают 3 варианта свежей гонореи:
Острый, при котором есть обильные выделения из мочеиспускательного канала с резкой дизурией:
Подострый, при котором также много выделений из мочеиспускательного канала, но почти полностью отсутствует дизурия;
Торпидный, характеризующийся полным отсутствием субъективных симптомов и, что очень важно, незаметными выделениями из мочеиспускательного канала, обнаруживаемыми случайно.
Хроническая гонорея может протекать подобно торпидной, а в стадии обострения - как один из двух острых вариантов свежей гонореи.
Непосредственно после заражения гонококк попадает в ладьевидную ямку головки полового члена и оттуда начинает распространяться по мочеиспускательному каналу пассивно, так как не обладает способностью самостоятельно передвигаться. Воспалительный процесс обычно распространяется каналикулярно на большем или меньшем протяжении. В обоих случаях воспаление захватывает только губчатую часть мочеиспускательного канала до наружного сфинктера (передний гонорейный уретрит). Но иногда воспалительный процесс распространяется по всему мочеиспускательному каналу вплоть до входа в мочевой пузырь (задний гонорейный уретрит). Гонококки размножаются на поверхности эпителиального слоя, затем проникают вглубь между клетками эпителия, вызывая воспалительную реакцию тканей, которая сопровождается расширением капиллярных сосудов и обильной миграцией лейкоцитов. Железы и лакуны мочеиспускательного канала также вовлекаются в воспалительный процесс. Эпителий их разрыхлён, местами слущен и инфильтрирован лейкоцитами, просвет желёз мочеиспускательного канала наполнен отторгшимся эпителием, лейкоцитами. Устья желёз нередко закупориваются продуктами воспаления в результате воспалительного отёка. Гной, не имея выхода наружу, скапливается в просвете железы, вследствие чего образуются небольшие псевдоабсцессы.
Первые симптомы гонорейного уретрита - дискомфорт в мочеиспускательном канале при длительной задержке мочеиспускания, затем появляются серовато-жёлтые (смесь эпителиальных клеток и лейкоцитов), позднее - жёлтые гнойные выделения. Первая порция мочи мутная, видны уретральные нити - длинные белесоватые оседающие на дно; вторая порция мочи прозрачная.
Во время начала мочеиспускания больной отмечает резкую, быстро исчезающую боль. Одним из признаков перехода гонококка за наружный сфинктер служит императивность возникшего позыва на мочеиспускание, к которому быстро присоединяется учащённое, болезненное в конце акта мочеиспускание. Боль в конце мочеиспускания объясняют давлением поперечнополосатых мышц промежности на задний отдел мочеиспускательного канала. Становятся также болезненными эякуляции. Моча мутнеет в обеих порциях.
Нередко позывы на мочеиспускание становятся нестерпимыми, к концу акта мочеиспускания появляются несколько капель крови (терминальная гематурия). К вышеуказанным симптомам в острых случаях заднего уретрита присоединяются частая эрекция, поллюции иногда с примесью крови в сперме (гемоспермия), что указывает на воспаление в семенном бугорке. Отделяемое из мочеиспускательного канала уменьшается или исчезает совсем. Гной из простатической части мочеиспускательного канала поступает в мочевой пузырь. При проведении трёхстаканной пробы моча во всех трёх порциях мутная (тотальная пиурия).
В ряде наблюдений острый гонорейный уретрит переходит в хронический, при котором острые и подострые симптомы гонорейного уретрита исчезают, а воспалительный процесс в мочеиспускательном канале приобретает затяжной, торпидный, вялый характер. Переходу острого гонорейного уретрита в хроническую стадию способствуют нерациональное лечение гонорейного уретрита, перерывы в лечении и нарушение его режима, самолечение, аномалии мочеиспускательного канала, хронические заболевания (сахарный диабет, туберкулёз, анемия и ).
Субъективные симптомы хронического гонорейного уретрита обычно гораздо менее выражены, чем при остром.
Больные жалуются на неприятные ощущения (зуд, жжение) в мочеиспускательном канале. При поражении его простатической части наблюдаются расстройства мочеиспускания и половых функций (учащение и усиление позывов на мочеиспускание, боль в конце акта мочеиспускания, болезненные эякуляции, примесь крови и гноя в сперме). Выделения из мочеиспускательного канала обычно незначительные и появляются большей частью по утрам.
Протекая вяло, хронический гонорейный уретрит под влиянием различных причин периодически обостряется и может симулировать картину острого гонококкового уретрита. Однако в отличие от последнего обострения хронического гонококкового уретрита вскоре самопроизвольно проходят.
Хронический гонококковый уретрит может быть связан с гонококковым поражением желёз мочеиспускательного канала - простаты и семенных пузырьков.
По степени интенсивности симптомов гонорейного уретрита различают 3 варианта свежей гонореи:
Острый, при котором есть обильные выделения из мочеиспускательного канала с резкой дизурией:
Подострый, при котором также много выделений из мочеиспускательного канала, но почти полностью отсутствует дизурия;
Торпидный, характеризующийся полным отсутствием субъективных симптомов и, что очень важно, незаметными выделениями из мочеиспускательного канала, обнаруживаемыми случайно.
Хроническая гонорея может протекать подобно торпидной, а в стадии обострения - как один из двух острых вариантов свежей гонореи.
Непосредственно после заражения гонококк попадает в ладьевидную ямку головки полового члена и оттуда начинает распространяться по мочеиспускательному каналу пассивно, так как не обладает способностью самостоятельно передвигаться. Воспалительный процесс обычно распространяется каналикулярно на большем или меньшем протяжении. В обоих случаях воспаление захватывает только губчатую часть мочеиспускательного канала до наружного сфинктера (передний гонорейный уретрит). Но иногда воспалительный процесс распространяется по всему мочеиспускательному каналу вплоть до входа в мочевой пузырь (задний гонорейный уретрит). Гонококки размножаются на поверхности эпителиального слоя, затем проникают вглубь между клетками эпителия, вызывая воспалительную реакцию тканей, которая сопровождается расширением капиллярных сосудов и обильной миграцией лейкоцитов. Железы и лакуны мочеиспускательного канала также вовлекаются в воспалительный процесс. Эпителий их разрыхлён, местами слущен и инфильтрирован лейкоцитами, просвет желёз мочеиспускательного канала наполнен отторгшимся эпителием, лейкоцитами. Устья желёз нередко закупориваются продуктами воспаления в результате воспалительного отёка. Гной, не имея выхода наружу, скапливается в просвете железы, вследствие чего образуются небольшие псевдоабсцессы.
Первые симптомы гонорейного уретрита - дискомфорт в мочеиспускательном канале при длительной задержке мочеиспускания, затем появляются серовато-жёлтые (смесь эпителиальных клеток и лейкоцитов), позднее - жёлтые гнойные выделения. Первая порция мочи мутная, видны уретральные нити - длинные белесоватые оседающие на дно; вторая порция мочи прозрачная.
Во время начала мочеиспускания больной отмечает резкую, быстро исчезающую боль. Одним из признаков перехода гонококка за наружный сфинктер служит императивность возникшего позыва на мочеиспускание, к которому быстро присоединяется учащённое, болезненное в конце акта мочеиспускание. Боль в конце мочеиспускания объясняют давлением поперечнополосатых мышц промежности на задний отдел мочеиспускательного канала. Становятся также болезненными эякуляции. Моча мутнеет в обеих порциях.
Нередко позывы на мочеиспускание становятся нестерпимыми, к концу акта мочеиспускания появляются несколько капель крови (терминальная гематурия). К вышеуказанным симптомам в острых случаях заднего уретрита присоединяются частая эрекция, поллюции иногда с примесью крови в сперме (гемоспермия), что указывает на воспаление в семенном бугорке. Отделяемое из мочеиспускательного канала уменьшается или исчезает совсем. Гной из простатической части мочеиспускательного канала поступает в мочевой пузырь. При проведении трёхстаканной пробы моча во всех трёх порциях мутная (тотальная пиурия).
В ряде наблюдений острый гонорейный уретрит переходит в хронический, при котором острые и подострые симптомы гонорейного уретрита исчезают, а воспалительный процесс в мочеиспускательном канале приобретает затяжной, торпидный, вялый характер. Переходу острого гонорейного уретрита в хроническую стадию способствуют нерациональное лечение гонорейного уретрита, перерывы в лечении и нарушение его режима, самолечение, аномалии мочеиспускательного канала, хронические заболевания (сахарный диабет, туберкулёз, анемия и ).
Субъективные симптомы хронического гонорейного уретрита обычно гораздо менее выражены, чем при остром.
Больные жалуются на неприятные ощущения (зуд, жжение) в мочеиспускательном канале. При поражении его простатической части наблюдаются расстройства мочеиспускания и половых функций (учащение и усиление позывов на мочеиспускание, боль в конце акта мочеиспускания, болезненные эякуляции, примесь крови и гноя в сперме). Выделения из мочеиспускательного канала обычно незначительные и появляются большей частью по утрам.
Протекая вяло, хронический гонорейный уретрит под влиянием различных причин периодически обостряется и может симулировать картину острого гонококкового уретрита. Однако в отличие от последнего обострения хронического гонококкового уретрита вскоре самопроизвольно проходят.
Хронический гонококковый уретрит может быть связан с гонококковым поражением желёз мочеиспускательного канала - простаты и семенных пузырьков.
Диагностика
В клинической практике для диагностики гонорейного уретрита чаще применяют бактериологические и бактериоскопические методы, реже иммунофлюоресцентные, иммунохимические и серологические тесты. При бактериоскопическом исследовании мазков из мочеиспускательного канала обнаруживают грамотрицательные диплококки отличающиеся полихромазией и полиморфизмом, наличием капсулы.
Бактериологическое исследование заключается в выделении чистой культуры гонококка на мясопептонном агаре.
Бактериологическое исследование заключается в выделении чистой культуры гонококка на мясопептонном агаре.
Лечение
Лечение гонорейного уретрита заключается в назначении антибиотиков,которыеоказывают бактерицидное и бактериостатическое действие на гонококки. При острой гонорее для получения терапевтического эффекта достаточно этиотропного лечения.
Больным с осложнённой, торпидной, хронической формами гонореи при постгонорейных воспалительных процессах показана комплексная патогенетическая терапия.
Основные принципы лечения гонорейного уретрита:
Тщательное клиническое и лабораторное обследование больных с целью выявления сопутствующих заболеваний (сифилис, трихомониаз, хламидийная инфекция и ) и одновременного их лечения;
Комплексный характер лечения, включающий этиотропную, патогенетическую и симптоматическую терапию;
Индивидуальный подход с учётом возраста, пола, клинической формы, тяжести патологического процесса, осложнений;
Соблюдение больным во время и после лечения определённого режима питания, воздержание от половых контактов, физической нагрузки.
При выборе средств антибактериальной терапии необходимо учитывать чувствительность гонококка к лекарственному средству, показания и противопоказания к его назначению, фармакокинетику, фармакодинамику, механизм и спектр антимикробного действия, а также механизм взаимодействия его с другими антибактериальными препаратами.
Этиологическое лечение гонорейного уретрита:
Для лечения гонореи (неосложнённой) рекомендуют следующие режимы антимикробной терапии.
Препаратами первой линии считают цефтриаксон 125 мг внутримышечно однократно или цефиксим 400 мг внутрь однократно.
Препаратами второй линии - ципрофлоксацин по 500 мг внутрь, или однократно офлоксацин по 400 мг внутрь однократно, или левофлоксацин по 250 мг внутрь однократно.
Согласно последним данным фторхинолоны больше не применяют в США для лечения гонореи из-за высокой резистентности к ним возбудителя заболевания. В России также выявлен высокий уровень резистентности штаммов Neisseria gonorrhoeae к ципрофлоксацину: количество резистентных штаммов составляет 62,2%. Сравнение приведённых данных с результатами Л.С. Страчунского и соавт. (2000) показало значительный рост (практически в 9 раз!) показателей антибиотикорезистентности Neisseria gonorrhoeae по отношению к фторхинолонам.
Альтернативное лечение гонорейного уретрита:
Спектиномицин 2 г внутримышечно однократно или цефалоспорины (кроме цефтриаксона) - цефтизоксим по 500 мг внутримышечно, цефокситин по 2 г внутримышечно, затем по 1 г внутрь и цефотаксим по 500 мг внутримышечно. Однако ни один из перечисленных цефалоспоринов не имеет преимуществ перед цефтриаксоном.
Поскольку гонорея часто сочетается с хламидийной инфекцией, пациентам этой группы необходимо проводить дополнительное лечение С. Trachomatis.
В случае неэффективности терапии следует предположить наличие инфекции. обусловленной Trichomonas vaginalis и/или Mycoplasma spp. Рекомендуемое лечение. комбинация метронидазола (2 г внутрь однократно) и эритромицина (по 500 мг внутрь 4 раза в сутки в течение 7 дней) в случаях смешанной трихомонадно-гонорейной инфекции проводят одновременное лечение гонореи и трихомониаза. При сочетании гонореи с микоплазменной или уреаплазменной инфекцией вначале назначают курс лечения гонореи затем противомикоплазменные или противоуреаплазменные средства. Иммунотерапия.
В качестве специфического иммунотерапевтического препарата используют гонококковую вакцину, которую вводят внутримышечно: по 200-250 млн микробных тел при первой инъекции; следующая инъекция - через 1-2 дня, каждый следующий раз дозу увеличивают на 300-350 млн микробных тел. Разовая доза может достигать 2 млрд микробных тел, а количество инъекций - 6-8.
Для неспецифической стимуляции организма используют препараты, активирующие ряд клеточных и гуморальных факторов иммунной системы.
Определение излеченности гонореи.
Излеченность больных, перенёсших свежую гонорею, определяют через 7-10 дней после окончания курса лечения. При отсутствии воспалительных изменений в мочеиспускательном канале необходимо произвести пальпацию простаты, семенных пузырьков и лабораторную диагностику их секрета. При отсутствии гонококка в исследуемом материале проводят комбинированную провокацию - вводят в мочеиспускательный канал 6-8 мл 0,5% раствора нитрата серебра и одновременно внутримышечно 500 млн микробных тел гоновакцины. Вместо гоновакцины можно вводить внутримышечно 100-200 МПД пирогенала. Применяют также бужирование и массаж мочеиспускательного канала вместе с острой пищей, раздражающей оболочку мочевыводящих путей. Через 24-48-72 ч для лабораторного исследования берут секрет из простаты и семенных пузырьков. При отсутствии гонококков и другой патогенной микрофлоры следующий контроль с клиническим и урологическим обследованием проводят после комбинированной провокации через 3-4 нед. Третий (последний) контроль - аналогично, через 1 мес после второго.
Гонорейный уретрит считаетсяизлеченным при стойком отсутствии гонококков при микроскопическом и бактериологическом исследовании отделяемого мочеполовых органов, отсутствии пальпаторных изменений в простате, семенных пузырьках, а также повышенного количества лейкоцитов в их секрете, нерезко выраженные воспалительные изменения (или их отсутствие) в мочеиспускательном канале при уретроскопии.
Больным с осложнённой, торпидной, хронической формами гонореи при постгонорейных воспалительных процессах показана комплексная патогенетическая терапия.
Основные принципы лечения гонорейного уретрита:
Тщательное клиническое и лабораторное обследование больных с целью выявления сопутствующих заболеваний (сифилис, трихомониаз, хламидийная инфекция и ) и одновременного их лечения;
Комплексный характер лечения, включающий этиотропную, патогенетическую и симптоматическую терапию;
Индивидуальный подход с учётом возраста, пола, клинической формы, тяжести патологического процесса, осложнений;
Соблюдение больным во время и после лечения определённого режима питания, воздержание от половых контактов, физической нагрузки.
При выборе средств антибактериальной терапии необходимо учитывать чувствительность гонококка к лекарственному средству, показания и противопоказания к его назначению, фармакокинетику, фармакодинамику, механизм и спектр антимикробного действия, а также механизм взаимодействия его с другими антибактериальными препаратами.
Этиологическое лечение гонорейного уретрита:
Для лечения гонореи (неосложнённой) рекомендуют следующие режимы антимикробной терапии.
Препаратами первой линии считают цефтриаксон 125 мг внутримышечно однократно или цефиксим 400 мг внутрь однократно.
Препаратами второй линии - ципрофлоксацин по 500 мг внутрь, или однократно офлоксацин по 400 мг внутрь однократно, или левофлоксацин по 250 мг внутрь однократно.
Согласно последним данным фторхинолоны больше не применяют в США для лечения гонореи из-за высокой резистентности к ним возбудителя заболевания. В России также выявлен высокий уровень резистентности штаммов Neisseria gonorrhoeae к ципрофлоксацину: количество резистентных штаммов составляет 62,2%. Сравнение приведённых данных с результатами Л.С. Страчунского и соавт. (2000) показало значительный рост (практически в 9 раз!) показателей антибиотикорезистентности Neisseria gonorrhoeae по отношению к фторхинолонам.
Альтернативное лечение гонорейного уретрита:
Спектиномицин 2 г внутримышечно однократно или цефалоспорины (кроме цефтриаксона) - цефтизоксим по 500 мг внутримышечно, цефокситин по 2 г внутримышечно, затем по 1 г внутрь и цефотаксим по 500 мг внутримышечно. Однако ни один из перечисленных цефалоспоринов не имеет преимуществ перед цефтриаксоном.
Поскольку гонорея часто сочетается с хламидийной инфекцией, пациентам этой группы необходимо проводить дополнительное лечение С. Trachomatis.
В случае неэффективности терапии следует предположить наличие инфекции. обусловленной Trichomonas vaginalis и/или Mycoplasma spp. Рекомендуемое лечение. комбинация метронидазола (2 г внутрь однократно) и эритромицина (по 500 мг внутрь 4 раза в сутки в течение 7 дней) в случаях смешанной трихомонадно-гонорейной инфекции проводят одновременное лечение гонореи и трихомониаза. При сочетании гонореи с микоплазменной или уреаплазменной инфекцией вначале назначают курс лечения гонореи затем противомикоплазменные или противоуреаплазменные средства. Иммунотерапия.
В качестве специфического иммунотерапевтического препарата используют гонококковую вакцину, которую вводят внутримышечно: по 200-250 млн микробных тел при первой инъекции; следующая инъекция - через 1-2 дня, каждый следующий раз дозу увеличивают на 300-350 млн микробных тел. Разовая доза может достигать 2 млрд микробных тел, а количество инъекций - 6-8.
Для неспецифической стимуляции организма используют препараты, активирующие ряд клеточных и гуморальных факторов иммунной системы.
Определение излеченности гонореи.
Излеченность больных, перенёсших свежую гонорею, определяют через 7-10 дней после окончания курса лечения. При отсутствии воспалительных изменений в мочеиспускательном канале необходимо произвести пальпацию простаты, семенных пузырьков и лабораторную диагностику их секрета. При отсутствии гонококка в исследуемом материале проводят комбинированную провокацию - вводят в мочеиспускательный канал 6-8 мл 0,5% раствора нитрата серебра и одновременно внутримышечно 500 млн микробных тел гоновакцины. Вместо гоновакцины можно вводить внутримышечно 100-200 МПД пирогенала. Применяют также бужирование и массаж мочеиспускательного канала вместе с острой пищей, раздражающей оболочку мочевыводящих путей. Через 24-48-72 ч для лабораторного исследования берут секрет из простаты и семенных пузырьков. При отсутствии гонококков и другой патогенной микрофлоры следующий контроль с клиническим и урологическим обследованием проводят после комбинированной провокации через 3-4 нед. Третий (последний) контроль - аналогично, через 1 мес после второго.
Гонорейный уретрит считаетсяизлеченным при стойком отсутствии гонококков при микроскопическом и бактериологическом исследовании отделяемого мочеполовых органов, отсутствии пальпаторных изменений в простате, семенных пузырьках, а также повышенного количества лейкоцитов в их секрете, нерезко выраженные воспалительные изменения (или их отсутствие) в мочеиспускательном канале при уретроскопии.
|
|