Другие названия и синонимы
Panarthritis.
МКБ-10 коды
|
|
Описание
Это острое гнойное воспаление сустава, его связочного аппарата и околосуставных тканей. Клинически это проявляется острой сильной болью в суставе, его отеком, локальным покраснением и гипертермией кожи, а также лихорадкой, ознобом, ухудшением общего самочувствия. Диагноз ставится на основании симптомов, бактериологических тестов, анализов синовиальной жидкости и рентгенографических данных. Лечение состоит из антибиотикотерапии, дренирования инфицированного сустава и артропластики. При необходимости выполняется вычленение.
Дополнительные факты
Панартрит - это гнойное воспаление всех суставных образований (синовиальной оболочки, хряща, костей) с вовлечением мягких периартикулярных тканей. Это не самостоятельное заболевание, а осложнение острого гнойного артрита, которое возникает при поздней диагностике и лечении последнего. Это состояние является тяжелым и представляет угрозу для жизни пациента, требует немедленной медицинской помощи. Панартит более восприимчив к детям и пожилым людям. Частота встречаемости составляет около 1: 100 000 человек. Этот показатель выше среди пациентов с протезами суставов (3-4 случая на 100 000 человек). Мужчины и женщины болеют одинаково.
Причины
Непосредственной причиной гнойного воспаления в суставе является бактериальная инфекция. Наиболее распространенными патогенами являются грамположительные кокки - Staphylococcus aureus (Staphylococcus aureus) и бета-гемолитические стрептококки группы A (Streptococcus pyogenes). Этиологическими агентами являются более редкие грамотрицательные (кишечные и гемофильные бациллы, гонококки) и анаэробные бактерии (клостридии). Загрязнение суставов может происходить несколькими способами - гематогенным (наиболее распространенным), лимфогенным и контактным. Проникновение бактерий в полость сустава облегчается различными факторами:
• Травмы и медицинские манипуляции. Различные дефекты кожи способствуют инфекции сустава. Это включает в себя открытые и закрытые переломы, огнестрельные ранения, колотые раны. Ятрогенными причинами являются внутрисуставное введение лекарств (при недостаточном лечении в месте инъекции), длительные катетеры в центральных венах и замена суставов.
Попадание микроорганизмов в сустав возможно при наличии очагов инфекции в организме (рожа, пневмония, пиелонефрит). Развитию гнойного воспаления также способствуют патологии, вызывающие иммунодефицит - сахарный диабет, ВИЧ-инфекция и злокачественные новообразования.
• Фармакологическое лечение. Во-первых, препаратами с иммунодепрессивным действием являются глюкокортикостероиды, противоопухолевые (цитостатики), моноклональные антитела к фактору некроза опухолей альфа. Наиболее неблагоприятными побочными эффектами являются глюкокортикостероиды, поскольку, помимо подавления иммунных реакций, эти препараты вредят микроциркуляции в суставах.
• Травмы и медицинские манипуляции. Различные дефекты кожи способствуют инфекции сустава. Это включает в себя открытые и закрытые переломы, огнестрельные ранения, колотые раны. Ятрогенными причинами являются внутрисуставное введение лекарств (при недостаточном лечении в месте инъекции), длительные катетеры в центральных венах и замена суставов.
Попадание микроорганизмов в сустав возможно при наличии очагов инфекции в организме (рожа, пневмония, пиелонефрит). Развитию гнойного воспаления также способствуют патологии, вызывающие иммунодефицит - сахарный диабет, ВИЧ-инфекция и злокачественные новообразования.
• Фармакологическое лечение. Во-первых, препаратами с иммунодепрессивным действием являются глюкокортикостероиды, противоопухолевые (цитостатики), моноклональные антитела к фактору некроза опухолей альфа. Наиболее неблагоприятными побочными эффектами являются глюкокортикостероиды, поскольку, помимо подавления иммунных реакций, эти препараты вредят микроциркуляции в суставах.
Патогенез
При панартрите экссудация и изменения преобладают в суставных тканях. Закрытая полость сустава имеет практически идеальные условия для адгезии и колонизации бактерий, которые вызывают апоптоз синовиальных клеток. Через некоторое время в очаге воспаления возникают миграция лейкоцитов и потоотделение плазмы с образованием выпота и экссудата. Полученные медиаторы воспаления, такие как интерлейкины, интерфероны и фактор некроза опухоли, стимулируют синтез металлопротеиназ, которые разрушают хрящ. Разложение коллагена также происходит из-за действия бактериальных токсинов и лизосомальных ферментов. При панартрите патологический процесс распространяется на сухожилия, околосуставные мышцы, межмышечные образования соединительной ткани и волокна. Перечисленные структуры подвергаются гнойному расплавлению и некротизируются.
Клиническая картина
Заболевание характеризуется острым и тяжелым течением. В большинстве случаев поражается сустав (моноартрит). В основном поражаются крупные суставы - плечи, бедра, лодыжки, колени. Наблюдаются сильные острые боли и сильные отеки суставов, а также гиперемия и гипертермия кожи в проекции сустава. Попытка переместить или даже коснуться сустава усиливает боль. Положительный симптом колебания обусловлен массивным скоплением гноя. Температура поднимается до 39-40 ° С, но у пожилых пациентов наблюдается легкая лихорадка или нормальная температура тела. Общее состояние больного значительно ухудшается - появляются слабость, слабость, нарушения сна, озноб. Из-за системной воспалительной реакции появляются признаки низкого артериального давления - учащенное сердцебиение, головокружение, потемнение глаз, обморок.
Когда поражается тазобедренный сустав, определяется положительный тест Патрика (симптом симптома). Техника выполнения этого теста следующая: пациент, лежа на спине, сгибает ногу в тазобедренном и коленном суставах и кренит пятку на коленной чашечке другой ноги, которая находится в вытянутом положении. Давление на колено согнутой ноги вызывает боль. При заражении гонококковыми бактериями у пациента появляется сыпь. Сыпь похожа на пустулы с геморрагическим содержимым, после разрешения оставляет неустойчивую пигментацию.
Ассоциированные симптомы: Асимметрия суставов. Боль в тазобедренном суставе. Деформация суставов. Лихорадка. Ограничение амплитуды движений. Озноб. Опухание суставов. Разбитость.
Когда поражается тазобедренный сустав, определяется положительный тест Патрика (симптом симптома). Техника выполнения этого теста следующая: пациент, лежа на спине, сгибает ногу в тазобедренном и коленном суставах и кренит пятку на коленной чашечке другой ноги, которая находится в вытянутом положении. Давление на колено согнутой ноги вызывает боль. При заражении гонококковыми бактериями у пациента появляется сыпь. Сыпь похожа на пустулы с геморрагическим содержимым, после разрешения оставляет неустойчивую пигментацию.
Ассоциированные симптомы: Асимметрия суставов. Боль в тазобедренном суставе. Деформация суставов. Лихорадка. Ограничение амплитуды движений. Озноб. Опухание суставов. Разбитость.
Возможные осложнения
Серьезные последствия панартрита, связанные с распространением гнойно-воспалительного процесса, встречаются довольно часто. К ним относятся остеомиелит, сепсис (заражение крови), эндокардит. Особую опасность представляют сепсис и эндокардит, которые имеют высокий уровень смертности (от 30% до 70% по разным источникам). При гонококковом панартрите в рамках диссеминированной гонококковой инфекции возможно поражение различных внутренних органов при развитии миоперикардита, менингита, перигепатита (синдром Фитца-Хью-Кертиса).
Диагностика
Панартрит требует немедленной диагностики. Хирурги, травматологи, ревматологи лечат этих пациентов. Диагноз основывается на клинической картине, истории болезни и некоторых анализах. В общем и биохимическом анализах крови наблюдается увеличение количества лейкоцитов со значительным смещением формулы лейкоцитов влево, ускорением скорости оседания эритроцитов и высоким уровнем С-реактивного белка. При генерализации инфекционного процесса в крови обнаруживаются прокальцитонин и прецепсин. Следующие методы имеют решающее значение для диагностики панартрита:
• Диагностическая пункция сустава. Синовиальную жидкость получают путем аспирации пункции пораженного сустава. SJ облачно, плотно, серо-зеленый. Микроскопия показывает большое количество нейтрофилов. Биохимический анализ LF показывает низкое содержание глюкозы и высокую концентрацию молочной кислоты.
• Культурные исследования. Бактериологическую инокуляцию пунктуации проводят с определением чувствительности к антибиотикам. В то же время выполняется окрашивание по Граму, которое позволяет идентифицировать патогены (грамположительные стафилококки и грамотрицательные стрептококки или гемофилию и кишечную палочку) в кратчайшие сроки. При положительном тесте на прокальцитонин или прецепсин проводится посев крови, положительный в 50% случаев заражения крови. Если есть подозрение на гонококковый характер панартрита, выполняется мазок половых органов.
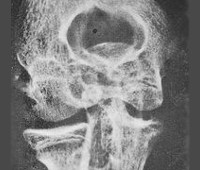
• Инструментальные исследования. При рентгенографии сустава определяются следующие симптомы - отек синовиальной оболочки и околосуставных тканей, сужение суставного пространства, краевая эрозия и остеопороз, остеомиелит, зоны секвестрации, кальцификация периартикулярных тканей. В сомнительных случаях выполняются магнитно-резонансные и расчетные изображения, которые являются более чувствительными.
Панартрит следует отличать от заболеваний, возникающих с картиной острого гомогенного артрита. К ним относятся микрокристаллический артрит (подагра, пирофосфатная артропатия), кальциевый боррелиоз, артрит, вирусный артрит. Также необходимо включить дебют ревматоидного артрита в дифференциальную серию. Существует специальное правило, которое обязывает врача рассматривать любой острый артрит как бактериальный (гнойный), пока не доказано обратное.
• Диагностическая пункция сустава. Синовиальную жидкость получают путем аспирации пункции пораженного сустава. SJ облачно, плотно, серо-зеленый. Микроскопия показывает большое количество нейтрофилов. Биохимический анализ LF показывает низкое содержание глюкозы и высокую концентрацию молочной кислоты.
• Культурные исследования. Бактериологическую инокуляцию пунктуации проводят с определением чувствительности к антибиотикам. В то же время выполняется окрашивание по Граму, которое позволяет идентифицировать патогены (грамположительные стафилококки и грамотрицательные стрептококки или гемофилию и кишечную палочку) в кратчайшие сроки. При положительном тесте на прокальцитонин или прецепсин проводится посев крови, положительный в 50% случаев заражения крови. Если есть подозрение на гонококковый характер панартрита, выполняется мазок половых органов.
• Инструментальные исследования. При рентгенографии сустава определяются следующие симптомы - отек синовиальной оболочки и околосуставных тканей, сужение суставного пространства, краевая эрозия и остеопороз, остеомиелит, зоны секвестрации, кальцификация периартикулярных тканей. В сомнительных случаях выполняются магнитно-резонансные и расчетные изображения, которые являются более чувствительными.
Панартрит следует отличать от заболеваний, возникающих с картиной острого гомогенного артрита. К ним относятся микрокристаллический артрит (подагра, пирофосфатная артропатия), кальциевый боррелиоз, артрит, вирусный артрит. Также необходимо включить дебют ревматоидного артрита в дифференциальную серию. Существует специальное правило, которое обязывает врача рассматривать любой острый артрит как бактериальный (гнойный), пока не доказано обратное.
|
|
Лечение
Пациенты подлежат обязательной госпитализации в отделение гнойной хирургии. Для полной иммобилизации суставов необходимо строго соблюдать постельный режим. В крайне тяжелых условиях пациент поступает в отделение интенсивной терапии и отделение интенсивной терапии. Лечение должно быть начато немедленно, так как панартрит является опасным для жизни состоянием. Используются следующие методы лечения:
Антибиотики указаны как этиотропная терапия. Окраска образца SJ позволяет быстро определить предполагаемый патоген. При обнаружении стафилококков и стрептококков используют оксациллин, ванкомицин или линезолид. При обнаружении грамотрицательных палочек и гонококков назначают цефалоспорины. Для инфекций, вызванных анаэробами, препаратами выбора являются метронидазол или клиндамицин. При отсутствии положительной динамики в течение 48 часов необходима смена антибиотика. Дополнительную обработку корректируют по результатам посева и определения чувствительности. Детоксикация, анальгетик и противовоспалительная терапия также выполняются.
Обширная резекция сустава проводится с удалением некротической ткани и дренированием. Если возможно, выполнить артропластику. В случае инфекции протезного сустава в большинстве случаев необходимы двухэтапные повторные эндопротезы (замена протеза). Если вышеуказанные методы неэффективны, они прибегают к вычленению (ампутация конечности на уровне пораженного сустава).
Антибиотики указаны как этиотропная терапия. Окраска образца SJ позволяет быстро определить предполагаемый патоген. При обнаружении стафилококков и стрептококков используют оксациллин, ванкомицин или линезолид. При обнаружении грамотрицательных палочек и гонококков назначают цефалоспорины. Для инфекций, вызванных анаэробами, препаратами выбора являются метронидазол или клиндамицин. При отсутствии положительной динамики в течение 48 часов необходима смена антибиотика. Дополнительную обработку корректируют по результатам посева и определения чувствительности. Детоксикация, анальгетик и противовоспалительная терапия также выполняются.
Обширная резекция сустава проводится с удалением некротической ткани и дренированием. Если возможно, выполнить артропластику. В случае инфекции протезного сустава в большинстве случаев необходимы двухэтапные повторные эндопротезы (замена протеза). Если вышеуказанные методы неэффективны, они прибегают к вычленению (ампутация конечности на уровне пораженного сустава).
Список литературы
1. Болезни суставов: руководство для врачей / под ред. В.И. Мазурова. 2008.
2. Ревматология: национальное руководство/ Насонов Е.Л., Насонова В.А. 2010.
3. Клиническая хирургия: нац. рук. В. С. Савельев, А. И. Кириенко. 2009.
4. Бактериальный (септический) артрит и инфекция протезированного сустава: современные аспекты/ Белов Б.С. Современная ревматология - 2010 - №3.
2. Ревматология: национальное руководство/ Насонов Е.Л., Насонова В.А. 2010.
3. Клиническая хирургия: нац. рук. В. С. Савельев, А. И. Кириенко. 2009.
4. Бактериальный (септический) артрит и инфекция протезированного сустава: современные аспекты/ Белов Б.С. Современная ревматология - 2010 - №3.