Другие названия и синонимы
Job Syndrome, Синдром гипериммуноглобулина Е.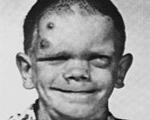
МКБ-10 коды
|
|
Описание
Команда Иова. Это мультисистемное наследственное заболевание, основанное на первичном иммунодефиците. Возникает из-за мутаций в генах STAT3, TYK2, DOCK8. Классическая триада симптомов включает экземовой дерматит, рецидивирующие кожные инфекции и инфекции легких. Также наблюдаются деформации черт лица, аномалии костей и аномалии строения зубов. Для диагностики синдрома Иова проводится иммунологический анализ крови, генетические анализы. Пациентам назначают поддерживающую терапию, в том числе антибиотики, противогрибковые препараты, противоаллергические препараты.

Дополнительные факты
Синдром Джоба (Job) имеет второе название «гиперииммуноглобулинемия E», что отражает основную патогенетическую особенность заболевания. Патология относится к классу сирот, в медицинской литературе есть данные о 250 случаях синдрома во всем мире. Заболевание впервые было описано американским педиатром Дэвисом Старки в 1966 году, когда были установлены его основные клинические признаки. Связь с перепроизводством IgE была установлена в 1972 году врачом Ребеккой Баркли. Генетическая история болезни была обнаружена в 2007 году.
Причины
Синдром Иова имеет два типа наследования. При аутосомно-доминантном варианте заболевание вызывается мутацией в гене STAT3. В этом случае риск заболеть ребенком составляет 50% независимо от пола, если один из родителей заболел. Аутосомно-рецессивный вариант характеризуется дефектами генов TYK2 или DOCK8. Для развития патологии требуется, чтобы оба родителя были носителями мутантных аллелей, при этом вероятность наследования синдрома существует у 25% детей.
Патогенез
Ген STAT3 действует как индуктор сигналов для нескольких типов интерлейкинов, участвующих в формировании иммунного ответа. Этот сигнальный путь контролирует активность провоспалительных и противовоспалительных молекул. При мутации гена нарушается дифференцировка Т-лимфоцитов Th-17, меняется течение иммунологических реакций, поэтому иммунитет неэффективно борется с микозами, бактериальными инфекциями.
Частые поражения кожи и легких при синдроме Джоба объясняются тем, что эти ткани наиболее сильно зависят от присутствия Th-17, без которого они не могут выполнять свои местные антибактериальные механизмы. В результате повышается восприимчивость к инфекциям, наблюдается их длительное и рецидивирующее течение. Неиммунологические аспекты синдрома обусловлены нарушением ремоделирования тканей, патологиями сосудов.
Частые поражения кожи и легких при синдроме Джоба объясняются тем, что эти ткани наиболее сильно зависят от присутствия Th-17, без которого они не могут выполнять свои местные антибактериальные механизмы. В результате повышается восприимчивость к инфекциям, наблюдается их длительное и рецидивирующее течение. Неиммунологические аспекты синдрома обусловлены нарушением ремоделирования тканей, патологиями сосудов.
Клиническая картина
Клинические проявления синдрома Джоба возникают в детстве. Сразу после рождения выявляются типичные отклонения в строении черепа: у детей грубые черты лица, выступающие нос и подбородок, широкий нос. С возрастом асимметрия лица и грубая кожа становятся более заметными. Патологии опорно-двигательного аппарата дополняются перерастяжением связок, остеопенией, дегенеративными травмами суставов.
Патогномоничный признак синдрома Джоба - множественные гнойничковые или экзематозные высыпания, возникающие в первые недели жизни. Сначала они располагаются на коже лица и волосистой части головы, а позже распространяются по всему телу. Со временем сыпь перерастает в экзематозный дерматит, связанный с золотистым стафилококком. Специфическим является образование холодных абсцессов, при которых нет покраснения кожи, не повышается местная температура.
Гипериммуноглобулинемия E также проявляется рецидивирующими инфекциями носовых пазух, бронхов и легких. Их вызывают Staphylococcus aureus, пневмококки, Haemophilus influenzae, и наибольшую опасность представляет заражение синегнойной палочкой. Пневмонию трудно лечить стандартными антибиотиками, а постоянная иммуносупрессия позволяет связать грибковую инфекцию с развитием легочного аспергиллеза.
Ассоциированные симптомы: Асимметрия. Асимметрия лица.
Патогномоничный признак синдрома Джоба - множественные гнойничковые или экзематозные высыпания, возникающие в первые недели жизни. Сначала они располагаются на коже лица и волосистой части головы, а позже распространяются по всему телу. Со временем сыпь перерастает в экзематозный дерматит, связанный с золотистым стафилококком. Специфическим является образование холодных абсцессов, при которых нет покраснения кожи, не повышается местная температура.
Гипериммуноглобулинемия E также проявляется рецидивирующими инфекциями носовых пазух, бронхов и легких. Их вызывают Staphylococcus aureus, пневмококки, Haemophilus influenzae, и наибольшую опасность представляет заражение синегнойной палочкой. Пневмонию трудно лечить стандартными антибиотиками, а постоянная иммуносупрессия позволяет связать грибковую инфекцию с развитием легочного аспергиллеза.
Ассоциированные симптомы: Асимметрия. Асимметрия лица.
Возможные осложнения
Синдром Джоба отличается тяжелым течением, в патологический процесс вовлечены все системы организма. Аутосомно-доминантный тип заболевания характеризуется кариесом, нарушением сроков смены зубов, гипоплазией эмали. Поражения опорно-двигательного аппарата представлены сколиозом, повышенной хрупкостью костей и риском переломов. Сосудистые аномалии - аневризмы - распространены.
Аутосомно-рецессивный тип синдрома осложняется аллергическими заболеваниями: сенной лихорадкой, атопическим дерматитом, бронхиальной астмой. В таких случаях четко прослеживается типичный «марш аллергии». Иногда возникают неврологические осложнения. Эта форма заболевания более опасна, потому что у людей больше шансов заболеть лимфомой и раком кожи.
Основной причиной смерти пациентов с синдромом Джоба остаются тяжелые бактериальные инфекции легких, которые чреваты сепсисом, сепсисом и легочным кровотечением. Хроническая пневмония часто сопровождается образованием пневмоцеле - воздушных кист, нарушающих процессы газообмена. Поражение бронхов заканчивается бронхоэктазами с частыми обострениями, что также чревато генерализацией инфекции и летальным исходом.
Аутосомно-рецессивный тип синдрома осложняется аллергическими заболеваниями: сенной лихорадкой, атопическим дерматитом, бронхиальной астмой. В таких случаях четко прослеживается типичный «марш аллергии». Иногда возникают неврологические осложнения. Эта форма заболевания более опасна, потому что у людей больше шансов заболеть лимфомой и раком кожи.
Основной причиной смерти пациентов с синдромом Джоба остаются тяжелые бактериальные инфекции легких, которые чреваты сепсисом, сепсисом и легочным кровотечением. Хроническая пневмония часто сопровождается образованием пневмоцеле - воздушных кист, нарушающих процессы газообмена. Поражение бронхов заканчивается бронхоэктазами с частыми обострениями, что также чревато генерализацией инфекции и летальным исходом.
Диагностика
Больного осматривает неонатолог или педиатр. При внешнем осмотре обращают на себя внимание многочисленные высыпания, фурункулы, холодные нарывы. Очень важно знать семейный анамнез, чтобы определить степень риска болезни Иова у ребенка. Для точной диагностики синдрома используются следующие лабораторные и инструментальные методы:
• Иммунологические тесты. Стандартный анализ крови показывает повышенную эозинофилию, а при тщательном изучении иммунной системы уровень сывороточного IgE повышается до более чем 2000 МЕ / мл (4800 мкг / л). В иммунограмме возможны отклонения в соотношении фракций лимфоцитов. Показатели других иммуноглобулинов в норме.
• Генетическая диагностика. Секвенирование генома и флуоресцентная гибридизация проводятся в специализированных центрах для выяснения молекулярных механизмов мутации, определения варианта передачи синдрома. В обычной практике можно подтвердить диагноз и без результатов генетического теста.
• Рентген легких. Исследование проводится для выявления признаков хронического бронхита, бронхоэктатической болезни, пневмонии. Для более детального просмотра пневматоцеле, очагов деформации бронхов назначается КТ легких. По показаниям используются инвазивные методики: бронхоскопия, бронхография, биопсия легочной ткани.
• Осмотр кожи. Гистологический анализ биоптатов показывает эозинофильный инфильтрат. Для выявления возбудителя дерматологических инфекций проводятся микроскопия отделившихся пустул, посев биоматериалов на питательные вещества и тест на чувствительность к антибиотикам.
• Иммунологические тесты. Стандартный анализ крови показывает повышенную эозинофилию, а при тщательном изучении иммунной системы уровень сывороточного IgE повышается до более чем 2000 МЕ / мл (4800 мкг / л). В иммунограмме возможны отклонения в соотношении фракций лимфоцитов. Показатели других иммуноглобулинов в норме.
• Генетическая диагностика. Секвенирование генома и флуоресцентная гибридизация проводятся в специализированных центрах для выяснения молекулярных механизмов мутации, определения варианта передачи синдрома. В обычной практике можно подтвердить диагноз и без результатов генетического теста.
• Рентген легких. Исследование проводится для выявления признаков хронического бронхита, бронхоэктатической болезни, пневмонии. Для более детального просмотра пневматоцеле, очагов деформации бронхов назначается КТ легких. По показаниям используются инвазивные методики: бронхоскопия, бронхография, биопсия легочной ткани.
• Осмотр кожи. Гистологический анализ биоптатов показывает эозинофильный инфильтрат. Для выявления возбудителя дерматологических инфекций проводятся микроскопия отделившихся пустул, посев биоматериалов на питательные вещества и тест на чувствительность к антибиотикам.
Лечение
Профилактическое лечение включает длительное применение антистафилококковых антибиотиков (диклоксациллин, триметоприм-сульфаметоксазол) для снижения риска кожных и респираторных инфекций. Для профилактики микозов на фоне иммуносупрессии, которая усугубляется антибактериальной терапией, показаны противогрибковые препараты. С учетом клинической симптоматики используются:
• Дополнительные антибиотики. Антибактериальные средства из группы гликопептидов назначают при развитии стафилококковой пневмонии. Цефалоспорины рекомендуются для лечения пневмонии, вызванной Haemophilus influenzae.
• Гамма-интерферон. Препарат эффективен при тяжелых рецидивирующих инфекциях, которые представляют угрозу для жизни и плохо поддаются стандартным протоколам антибактериальной терапии.
• стероиды. Они используются как препараты местного действия (мази, кремы) для борьбы с экземой, снятия кожных симптомов и снятия зуда. Терапию дополняют ингибиторами кальциневрина, блокаторами гистамина H1.
Трансплантация костного мозга считается перспективным вариантом лечения, снижающим интенсивность клинических проявлений и повышающим уровень сопротивляемости организма. В литературе есть сообщения об успешном использовании моноклональных антител для нейтрализации избытка иммуноглобулина Е в сыворотке. Многие авторы говорят об эффективности плазмафереза при лечении синдрома Джоба.
• Дополнительные антибиотики. Антибактериальные средства из группы гликопептидов назначают при развитии стафилококковой пневмонии. Цефалоспорины рекомендуются для лечения пневмонии, вызванной Haemophilus influenzae.
• Гамма-интерферон. Препарат эффективен при тяжелых рецидивирующих инфекциях, которые представляют угрозу для жизни и плохо поддаются стандартным протоколам антибактериальной терапии.
• стероиды. Они используются как препараты местного действия (мази, кремы) для борьбы с экземой, снятия кожных симптомов и снятия зуда. Терапию дополняют ингибиторами кальциневрина, блокаторами гистамина H1.
Трансплантация костного мозга считается перспективным вариантом лечения, снижающим интенсивность клинических проявлений и повышающим уровень сопротивляемости организма. В литературе есть сообщения об успешном использовании моноклональных антител для нейтрализации избытка иммуноглобулина Е в сыворотке. Многие авторы говорят об эффективности плазмафереза при лечении синдрома Джоба.
|
|
Прогноз
При адекватной комплексной терапии можно продлить срок и улучшить качество жизни пациентов. Однако, несмотря на улучшенные протоколы лечения синдрома, большинство пациентов умирают в возрасте 20-40 лет от вторичных инфекционных осложнений. Первичная профилактика не разработана из-за редкости заболевания. Вторичные профилактические мероприятия включают раннюю диагностику, комплексную терапию, амбулаторное наблюдение за больными синдромом Иова.
Список литературы
1. Выявление и лечение пациентов с аллергическими заболеваниями: актуальные вопросы/ М.В. Колесник// УМЖ. 2019.
2. Синдром гипериммуноглобулинемии Е/ Э.Х. Анаев// Практическая пульмонология. 2017. №3.
3. Синдром Иова/ Е.В. Баторов// КатренСтиль. Онлайн-журнал для фармацевтов и медицинских работников. 2013. №124.
4. Редкий первичный иммунодефицит - гипер-IgE-синдром: презентация случая и обзор литературы/ Н.В. Соботюк, Е.А. Потрохова, С.А. Голочалова, С.В. Бочанцев и // Педиатрическая фармакология. 2013. №10.
2. Синдром гипериммуноглобулинемии Е/ Э.Х. Анаев// Практическая пульмонология. 2017. №3.
3. Синдром Иова/ Е.В. Баторов// КатренСтиль. Онлайн-журнал для фармацевтов и медицинских работников. 2013. №124.
4. Редкий первичный иммунодефицит - гипер-IgE-синдром: презентация случая и обзор литературы/ Н.В. Соботюк, Е.А. Потрохова, С.А. Голочалова, С.В. Бочанцев и // Педиатрическая фармакология. 2013. №10.