ICD-10 codes
- ICD-10
- N04 Nephrotic syndrome
Description
Нефротический синдром у детей. Это симптомокомплекс, который клинически проявляется отеком и снижением диуреза. Лабораторные признаки патологии - протеинурия, гиперлипидемия, гипоальбуминемия и диспротеинемия. Синдром развивается при первичных клубочках, аутоиммунных, онкогематологических и сердечно-сосудистых заболеваниях. Для диагностики проводятся анализы крови и мочи, биопсия почки, эхокардиография и ЭКГ. Лечение включает длительные курсы иммуносупрессивной терапии (глюкокортикоиды, алкилирующие средства, ингибиторы кальциневрина) в сочетании с нефропротекторными, гипотензивными и диуретическими препаратами.
Additional facts
Распространенность нефротического синдрома составляет 12-16 случаев на 100 тыс. Детей. Ежегодно нефрологи выявляют от 2 до 7 новых случаев заболевания на 100 тысяч пациентов в возрасте до 18 лет. Патология не относится к самостоятельным нозологическим единицам, а является одним из синдромов почечных или внепочечных заболеваний. Актуальность этой проблемы в педиатрической практике обусловлена сложностью терапии и частыми случаями лекарственной устойчивости.
Reasons
У детей чаще выявляются первичные формы нефротического синдрома, вызванные поражением клубочкового аппарата почек. В 85% морфологического субстрата - заболевание с минимальными изменениями, до 5-7% - очаговый сегментарный гломерулосклероз, 4-6% - мезангиопролиферативный гломерулонефрит. Вторичный вариант заболевания имеет несколько этиологических факторов:
• Аутоиммунные процессы. Они сопровождаются образованием иммунных комплексов и провоспалительных цитокинов, которые откладываются в почечных капиллярах, нарушая работу фильтрационной системы органа. У детей причиной может быть системный васкулит, системная красная волчанка, синдром Шегрена.
• Злокачественные опухоли. Поражение почек возникает при лимфоме Ходжкина и неходжкинских новообразованиях, которые часто встречаются в детстве. К менее распространенным факторам рака относятся множественная миелома, солидные опухоли.
• Токсическое повреждение почек. Нефротический синдром возможен при длительном и бесконтрольном применении ребенком нестероидных противовоспалительных средств и некоторых антибиотиков. Поражение почек наблюдается также при отравлении солями тяжелых металлов, отравлении змеями и перепончатокрылыми.
• Нарушения почечного кровотока. Повышенная секреция белка с мочой происходит при структурном повреждении клубочков на фоне тотальной ишемии. Это может быть связано с тромбозом почечной вены, серповидно-клеточной анемией и злокачественной гипертензией.
• Врожденные гломерулопатии. У детей синдром Альпорта, который характеризуется мутациями коллагеновых волокон базальных мембран клубочков. Реже болезнь Фабри диагностируется, когда нефропатия связана с нарушением метаболизма сфинголипидов.
• Аутоиммунные процессы. Они сопровождаются образованием иммунных комплексов и провоспалительных цитокинов, которые откладываются в почечных капиллярах, нарушая работу фильтрационной системы органа. У детей причиной может быть системный васкулит, системная красная волчанка, синдром Шегрена.
• Злокачественные опухоли. Поражение почек возникает при лимфоме Ходжкина и неходжкинских новообразованиях, которые часто встречаются в детстве. К менее распространенным факторам рака относятся множественная миелома, солидные опухоли.
• Токсическое повреждение почек. Нефротический синдром возможен при длительном и бесконтрольном применении ребенком нестероидных противовоспалительных средств и некоторых антибиотиков. Поражение почек наблюдается также при отравлении солями тяжелых металлов, отравлении змеями и перепончатокрылыми.
• Нарушения почечного кровотока. Повышенная секреция белка с мочой происходит при структурном повреждении клубочков на фоне тотальной ишемии. Это может быть связано с тромбозом почечной вены, серповидно-клеточной анемией и злокачественной гипертензией.
• Врожденные гломерулопатии. У детей синдром Альпорта, который характеризуется мутациями коллагеновых волокон базальных мембран клубочков. Реже болезнь Фабри диагностируется, когда нефропатия связана с нарушением метаболизма сфинголипидов.
Pathogenesis
На начальных стадиях нефротического синдрома развивается протеинурия, которая вызвана увеличением проницаемости почечного фильтра для белков. Это происходит из-за структурного и функционального повреждения компонентов почечного клубочка. Здесь важную роль играют аутоиммунные механизмы: активированные Т-лимфоциты продуцируют специфические цитокины, которые повреждают клеточные мембраны и щелевые соединения подоцитов.
Повышенная потеря белка с мочой снижает онкотический индекс крови. В результате жидкость начинает двигаться по градиенту давления из сосудистого русла в ткань. Это создает массивный нефротический отек. Их интенсивность зависит от степени потери белка и активности механизмов компенсации. В 10% случаев отечный синдром развивается в результате первичной задержки натрия в организме.
Повышенная потеря белка с мочой снижает онкотический индекс крови. В результате жидкость начинает двигаться по градиенту давления из сосудистого русла в ткань. Это создает массивный нефротический отек. Их интенсивность зависит от степени потери белка и активности механизмов компенсации. В 10% случаев отечный синдром развивается в результате первичной задержки натрия в организме.
Symptoms
Острое начало характерно для патологии, связи с перенесенной инфекцией, переохлаждения, вакцинации или обострения хронического соматического заболевания. Ребенок изначально жалуется на общую слабость, недомогание, сонливость и вялость. Реже беспокоит головная боль и боли в животе, тошнота, снижение аппетита. У девочек-подростков наблюдаются нарушения менструального цикла.
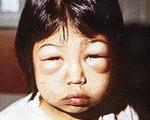
Основное проявление нефротического синдрома - отеки. Сначала они появляются на лице (утром) и на ногах (вечером после долгой прогулки), а затем постепенно распространяются по всему телу. Изначально они мягкие, расположены симметрично, а кожа над ними теплая и сухая. При этом снижается суточное количество мочи. Периферический отек дополняется отеком полости - асцитом, гидроперикардом, гидротораксом, что ухудшает состояние ребенка.
Основное проявление нефротического синдрома - отеки. Сначала они появляются на лице (утром) и на ногах (вечером после долгой прогулки), а затем постепенно распространяются по всему телу. Изначально они мягкие, расположены симметрично, а кожа над ними теплая и сухая. При этом снижается суточное количество мочи. Периферический отек дополняется отеком полости - асцитом, гидроперикардом, гидротораксом, что ухудшает состояние ребенка.
Possible complications
Негативные последствия нефротического синдрома вызваны потерей альбумина, который в норме выполняет ряд физиологических функций. Потеря иммуноглобулинов снижает иммунную защиту организма, что проявляется частыми респираторными инфекциями, рецидивирующим тонзиллитом и синуситом. Уменьшение количества трансферрина (носителя железа) приводит к рефрактерной железодефицитной анемии.
Существенным осложнением для детей младшего возраста является потеря белка, связывающего витамин D. В результате формируется рахитоподобный синдром, нарушается минерализация и рост костей скелета. В редких случаях усиление кровотечений развивается из-за дефицита прокоагулянтов. При стероидно-резистентном варианте заболевание прогрессирует до терминальной хронической почечной недостаточности в течение 5-10 лет.
Существенным осложнением для детей младшего возраста является потеря белка, связывающего витамин D. В результате формируется рахитоподобный синдром, нарушается минерализация и рост костей скелета. В редких случаях усиление кровотечений развивается из-за дефицита прокоагулянтов. При стероидно-резистентном варианте заболевание прогрессирует до терминальной хронической почечной недостаточности в течение 5-10 лет.
Diagnostics
Во время медицинского осмотра детский нефролог проверяет симметрию и расположение отека, выслушивает сердце и легкие и определяет признаки асцита и увеличения печени. Симптомы не позволяют поставить клинический диагноз, поэтому врач назначит полное обследование. Состав диагностического комплекса:
• Анализ мочи. Патогномоничными признаками нефротического синдрома являются протеинурия более 50 мг / кг / день, соотношение белок / креатинин более 2 и экскреция альбумина более 40 мг / м2 / час. Показано, что анализ по Нечипоренко исключает эритроцитурию и лейкоцитурию. Функцию почек оценивают с помощью теста Реберга.
• анализ крови. Биохимическое исследование показывает уровень сывороточного альбумина менее 30 г / л, повышение уровня холестерина и триглицеридов, повышение креатинина. Уровни натрия и кальция в крови снижаются, а уровень калия может повышаться. На коагулограмме наблюдается повышение фибриногена.
• ЭхоКГ. Ультразвуковое исследование необходимо для выявления гидроперикарда, морфометрических изменений крупных сосудов из-за отека. Также рекомендуется ЭКГ, которая позволяет вовремя заметить нарушения ритма и проводимости, связанные с электролитными нарушениями.
• Биопсия почки. Пункционный забор материала проводят при нефротическом синдроме у детей до 1 года и подростков старше 12 лет, а также при неэффективности стандартной медикаментозной терапии. Биопсии подвергаются световой, электронной и иммунофлуоресцентной микроскопии.
• Анализ мочи. Патогномоничными признаками нефротического синдрома являются протеинурия более 50 мг / кг / день, соотношение белок / креатинин более 2 и экскреция альбумина более 40 мг / м2 / час. Показано, что анализ по Нечипоренко исключает эритроцитурию и лейкоцитурию. Функцию почек оценивают с помощью теста Реберга.
• анализ крови. Биохимическое исследование показывает уровень сывороточного альбумина менее 30 г / л, повышение уровня холестерина и триглицеридов, повышение креатинина. Уровни натрия и кальция в крови снижаются, а уровень калия может повышаться. На коагулограмме наблюдается повышение фибриногена.
• ЭхоКГ. Ультразвуковое исследование необходимо для выявления гидроперикарда, морфометрических изменений крупных сосудов из-за отека. Также рекомендуется ЭКГ, которая позволяет вовремя заметить нарушения ритма и проводимости, связанные с электролитными нарушениями.
• Биопсия почки. Пункционный забор материала проводят при нефротическом синдроме у детей до 1 года и подростков старше 12 лет, а также при неэффективности стандартной медикаментозной терапии. Биопсии подвергаются световой, электронной и иммунофлуоресцентной микроскопии.
Treatment
Дети с острым нефротическим синдромом подлежат обязательной госпитализации на 2-3 недели. При этом двигательная активность не ограничивается и соответствует самочувствию пациента. Уровень белка в пище должен быть высоким, а подросткам с сильным отеком рекомендуется ограничить потребление соли. При выраженных потерях белка рекомендуется коррекция гомеостаза коллоидными растворами и кристаллоидами.
Основой патогенетического лечения детей с нефротическим синдромом является иммуносупрессивная терапия глюкокортикостероидами. Лекарства уменьшают образование и проникновение воспалительных клеток в патологический очаг, подавляют секрецию медиаторов воспаления и приостанавливают образование токсичных иммунных комплексов. Терапия глюкокортикоидами проводится в 3-х режимах:
• Постоянный. Он показан в начале лечения, чтобы быстрее достичь фазы ремиссии. Гормоны принимают внутрь утром в суточной дозе 1-2 мг / кг.
• Чередование. Его назначают после достижения ремиссии. Стандартные дозы глюкокортикоидов используются через день для поддержания клинического эффекта, но снижения риска побочных реакций.
• Импульсная терапия. Применяется при тяжелом нефротическом синдроме. Гормоны вводятся внутривенно для достижения высоких концентраций препарата в крови за короткий период времени.
При развитии серьезных побочных эффектов от гормональных препаратов или стероидорезистентных вариантов заболевания переходят на другие виды иммунодепрессантов. В детской нефрологии наилучшие результаты показывают ингибиторы кальциневрина, алкилирующие агенты и некоторые моноклональные антитела к лимфоцитам. Они могут вызывать нефротоксичность, поэтому врачи контролируют уровень СКФ во время лечения.
Для устранения массивного отека применяют петлевые диуретики в возрастных дозах. Для устранения стойкого отека полости назначают комбинации петлевых и тиазидных диуретиков. Ингибиторы АПФ и блокаторы рецепторов ангиотензина лучше всего работают в качестве гипотензивных и нефропротективных препаратов у детей. Остеопения корректируется витамином D.
Основой патогенетического лечения детей с нефротическим синдромом является иммуносупрессивная терапия глюкокортикостероидами. Лекарства уменьшают образование и проникновение воспалительных клеток в патологический очаг, подавляют секрецию медиаторов воспаления и приостанавливают образование токсичных иммунных комплексов. Терапия глюкокортикоидами проводится в 3-х режимах:
• Постоянный. Он показан в начале лечения, чтобы быстрее достичь фазы ремиссии. Гормоны принимают внутрь утром в суточной дозе 1-2 мг / кг.
• Чередование. Его назначают после достижения ремиссии. Стандартные дозы глюкокортикоидов используются через день для поддержания клинического эффекта, но снижения риска побочных реакций.
• Импульсная терапия. Применяется при тяжелом нефротическом синдроме. Гормоны вводятся внутривенно для достижения высоких концентраций препарата в крови за короткий период времени.
При развитии серьезных побочных эффектов от гормональных препаратов или стероидорезистентных вариантов заболевания переходят на другие виды иммунодепрессантов. В детской нефрологии наилучшие результаты показывают ингибиторы кальциневрина, алкилирующие агенты и некоторые моноклональные антитела к лимфоцитам. Они могут вызывать нефротоксичность, поэтому врачи контролируют уровень СКФ во время лечения.
Для устранения массивного отека применяют петлевые диуретики в возрастных дозах. Для устранения стойкого отека полости назначают комбинации петлевых и тиазидных диуретиков. Ингибиторы АПФ и блокаторы рецепторов ангиотензина лучше всего работают в качестве гипотензивных и нефропротективных препаратов у детей. Остеопения корректируется витамином D.
Forecast
У детей, которые хорошо реагируют на стероидную терапию, наблюдается полное выздоровление на 95% без нарушения функции почек. Менее благоприятный прогноз для резистентности к стероидам, поскольку такие пациенты имеют высокий риск хронической почечной недостаточности. Однако своевременное применение иммунодепрессантов и нефропротекторов может отсрочить патологический процесс.
Первичная профилактика включает рациональное назначение лекарств, раннюю диагностику и терапию аутоиммунных процессов, избегая контакта с нефротоксическими веществами. Вторичная профилактика включает курсы гормональной терапии в случае обострения основного состояния или в случае интеркуррентного заболевания. Это необходимо для предотвращения рецидива нефротического синдрома.
Первичная профилактика включает рациональное назначение лекарств, раннюю диагностику и терапию аутоиммунных процессов, избегая контакта с нефротоксическими веществами. Вторичная профилактика включает курсы гормональной терапии в случае обострения основного состояния или в случае интеркуррентного заболевания. Это необходимо для предотвращения рецидива нефротического синдрома.
References
1. Нефротический синдром у детей/ Т.А. Макарова// Актуальные проблемы детской уронефрологии. 2019.
2. Нефротический синдром у детей. Клинические рекомендации Союза педиатров России. 2016.
3. Нефротический синдром у детей. Клинический протокол МЗ РК. 2013.
4. Нефротический синдром у детей: определение и принципы терапии/ С.В. Бельмер, А.В. Малкоч// Лечащий врач. 2004.
2. Нефротический синдром у детей. Клинические рекомендации Союза педиатров России. 2016.
3. Нефротический синдром у детей. Клинический протокол МЗ РК. 2013.
4. Нефротический синдром у детей: определение и принципы терапии/ С.В. Бельмер, А.В. Малкоч// Лечащий врач. 2004.
Similar diseases
- 91% Compare Nephrotic syndrome
- 83% Compare Glomerulonephritis
- 74% Compare Uremia
- 68% Compare Lipoid nephrosis
- Show all
Related clinical guidelines
Related standards of medical care
- Стандарт специализированной медицинской помощи при нефротическом синдроме (диагностика, лечение)
- Стандарт медицинской помощи больным нефротическим синдромом (стероидрезистентным)
- Стандарт санаторно-курортной помощи больным гломерулярными болезнями, тубулоинтерстициальными болезнями почек
- Стандарт специализированной медицинской помощи при нефротическом синдроме (стероидрезистентном)
Basic medical services (according to which clinics are selected)
Medical consultations
- Consultation of an ophthalmologist
- Consultation of a urologist
- Consultation of a neurologist
Analyzes
- Wasserman Reaction (RW)
- Urine tests
- Total immunoglobulins (IgG, IgA, IgM)
- Study of lipid metabolism
- Immunohistochemical examination of the material
- Histological examination of the surgical material
- General urine analysis
- General blood test
- Creatinine in urine
- Coagulogram
- Blood type and Rh factor
- Blood calcium
- Blood Fibrinogen
- ACTV
Non-surgical treatment
- Electrophoresis medicinal
What to do to the doctor (examination)
- Суточное мониторирование артериального давления
Clinics with the best prices (of 24 selected medical services)
|
| КДЦ МЕДСИ на Красной Пресне - Москва (M. Краснопресненская) | +7(495..show+7(499) 116-82-39 +7(495) 432-07-59 |
rating: 4.4
|
38530₽ | |
| МЕДСИ в Митино - Москва (M. Пятницкое шоссе) | +7(495..show+7(499) 116-82-39 +7(495) 023-60-84 |
rating: 4.2
|
45220₽ | |
| МЕДСИ в Марьино - Москва (M. Марьино) | +7(495..show+7(499) 116-82-39 +7(495) 023-60-84 |
rating: 4.4
|
45220₽ | |
| МЕДСИ на Рублевском шоссе - Москва (M. Кунцевская) | +7(495..show+7(499) 116-82-39 +7(495) 023-60-84 |
rating: 4.4
|
45220₽ | |
| МЕДСИ на Ленинском проспекте - Москва (M. Шаболовская) | +7(495..show+7(499) 116-82-39 +7(495) 023-60-84 |
rating: 4.4
|
45220₽ | |
| МЕДСИ в Благовещенском переулке - Москва (M. Маяковская) | +7(495..show+7(499) 116-82-39 +7(495) 023-60-84 +7(915) 047-23-65 |
rating: 4.3
|
45220₽ | |
| МЕДСИ в Бутово - Москва (M. Бульвар Дмитрия Донского) | +7(495..show+7(499) 116-82-39 +7(495) 023-60-84 |
rating: 4.5
|
45220₽ | |
| МЕДСИ в Хорошевском проезде - Москва (M. Беговая) | +7(495..show+7(499) 116-82-39 +7(495) 780-40-64 +7(495) 152-55-46 |
rating: 4.3
|
45220₽ | |
| МЕДСИ на Полянке - Москва (M. Полянка) | +7(495..show+7(499) 116-82-39 +7(495) 730-57-23 +7(495) 152-55-46 |
rating: 4.4
|
45220₽ | |
| МЕДСИ в Красногорске - Красногорск (M. Пятницкое шоссе) | +7(495..show+7(499) 116-82-39 +7(495) 730-57-15 +7(495) 152-55-46 |
rating: 4.4
|
45970₽ | |