ICD-10 codes
Description
Рецидив рака толстого кишечника. Повторное возникновение злокачественной опухоли через некоторое время после завершения радикального лечения. Проявляется болями, запорами, поносами, ощущением неполного опорожнения кишечника, примесями крови и слизи в каловых массах. Отмечаются слабость, апатия, снижение массы тела и потеря аппетита. При распространении процесса на мочевой пузырь появляются нарушения мочеиспускания и кровь в моче. При поражении печени и брюшины развивается асцит. Диагноз выставляется с учетом анамнеза, жалоб, результатов осмотра, данных ирригоскопии, колоноскопии, биопсии и других исследований. Лечение - операция, химиотерапия, лучевая терапия.
Additional facts
Рецидив рака толстого кишечника - повторный онкологический процесс, возникающий неподалеку от удаленного участка кишки, в области лимфатических узлов или в отдаленных органах. По данным зарубежных исследователей, вероятность рецидивирования после радикального хирургического удаления опухоли в среднем составляет 20-30%. При этом у больных с I стадией риск развития рецидива рака толстого кишечника колеблется от 0 до 13%, у пациентов со II стадией - от 11 до 61%, у больных с III стадией - от 32 до 88%. Новообразование может возникнуть через несколько месяцев или лет после резекции кишечника, наибольшее количество рецидивов приходится на первые 2 года после операции. Исследователи также отмечают, что послеоперационная химиотерапия позволяет существенно уменьшить вероятность рецидивирования. Лечение осуществляют специалисты в области онкологии и гастроэнтерологии.
Symptoms
Большинство пациентов обращаются к онкологу с жалобами на боли в области межкишечного анастомоза. При рецидивной опухоли в области прямой кишки боли иррадиируют в нижнюю часть живота, область промежности, поясницу, половые органы и нижние конечности. В числе других симптомов отмечаются кровь и слизь в кале, запоры, поносы, метеоризм и ощущение неполного опорожнения кишечника после акта дефекации. При пальпации иногда определяется опухолевидное образование. При крупных узлах возможна видимая деформация живота.
Рецидив рака толстого кишечника часто осложняется формированием свищей. При прорастании мочевого пузыря возникают расстройства мочеиспускания. Во время мочеиспускания возможно выделение воздуха или крови. Кал в моче появляется редко. При образовании влагалищно-кишечного свища появляются боли в области промежности. Через влагалище могут отходить газы и каловые массы. Поражение лимфоузлов может протекать бессимптомно и выявляться при проведении инструментальных исследований. При крупных лимфогенных метастазах образуются конгломераты, возникают нарушения функции близлежащих органов, вовлеченных в патологический процесс.
Проявления отдаленных рецидивов рака толстого кишечника зависят от локализации метастазов. При метастатическом раке печени отмечается увеличение органа, возможна желтушность кожных покровов, характерно раннее развитие асцита. Одиночные метастазы в легких могут протекать бессимптомно и обнаруживаются при проведении рентгенографии. При множественном метастазировании в легкие наблюдаются одышка, кашель и кровохарканье. При метастазах в кости возникают боли в области поражения.
Ассоциированные симптомы: Общая слабость. Запор. Изменение аппетита. Изменение веса. Истощение. Кал зеленого цвета. Кал красного цвета. Кашель. Кровохарканье. Ломота в мышцах. Метеоризм. Лихорадка. Одышка. Отсутствие аппетита. Понос (диарея). Потеря веса. Общая слабость.
Рецидив рака толстого кишечника часто осложняется формированием свищей. При прорастании мочевого пузыря возникают расстройства мочеиспускания. Во время мочеиспускания возможно выделение воздуха или крови. Кал в моче появляется редко. При образовании влагалищно-кишечного свища появляются боли в области промежности. Через влагалище могут отходить газы и каловые массы. Поражение лимфоузлов может протекать бессимптомно и выявляться при проведении инструментальных исследований. При крупных лимфогенных метастазах образуются конгломераты, возникают нарушения функции близлежащих органов, вовлеченных в патологический процесс.
Проявления отдаленных рецидивов рака толстого кишечника зависят от локализации метастазов. При метастатическом раке печени отмечается увеличение органа, возможна желтушность кожных покровов, характерно раннее развитие асцита. Одиночные метастазы в легких могут протекать бессимптомно и обнаруживаются при проведении рентгенографии. При множественном метастазировании в легкие наблюдаются одышка, кашель и кровохарканье. При метастазах в кости возникают боли в области поражения.
Ассоциированные симптомы: Общая слабость. Запор. Изменение аппетита. Изменение веса. Истощение. Кал зеленого цвета. Кал красного цвета. Кашель. Кровохарканье. Ломота в мышцах. Метеоризм. Лихорадка. Одышка. Отсутствие аппетита. Понос (диарея). Потеря веса. Общая слабость.
Diagnostics
Диагноз выставляется с учетом анамнеза, клинической симптоматики и результатов дополнительных исследований. В качестве скринингового метода обследования используется анализ на кровь в кале. Ректальное исследование позволяет выявлять рецидивы рака толстого кишечника с поражением прямой кишки, в остальных случаях исследование неинформативно. При проведении ирригоскопии определяется асимметричное сужение с нечеткими неровными очертаниями в области межкишечного анастомоза. Информативность методики относительно невысока, поскольку рецидив рака толстого кишечника бывает трудно отличить от возможного рубцового сужения в зоне анастомоза.
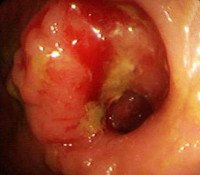
Более точные данные можно получить при проведении эндоскопического исследования. При поражении нижних участков кишечника (20-25 см от анального отверстия) используют ректороманоскопию. При раке вышележащих отделов проводят колоноскопию. Во время исследования врач имеет возможность получить визуальную информацию о зоне поражения, оценить размер, распространенность и тип роста рецидива рака толстого кишечника. Кроме того, в процессе эндоскопии специалист берет образец ткани для последующего гистологического исследования.
Для выявления метастазов в лимфатических узлах проводят УЗИ брюшной полости, КТ и МРТ брюшной полости. Для обнаружения метастазов в печени назначают МРТ печени. При подозрении на метастатическое поражение головного мозга осуществляют КТ и МРТ головного мозга, при поражении костей - сцинтиграфию и рентгенографию, при метастазировании в легкие - рентгенографию грудной клетки, при вовлечении брюшины - УЗИ и МРТ брюшной полости.
Более точные данные можно получить при проведении эндоскопического исследования. При поражении нижних участков кишечника (20-25 см от анального отверстия) используют ректороманоскопию. При раке вышележащих отделов проводят колоноскопию. Во время исследования врач имеет возможность получить визуальную информацию о зоне поражения, оценить размер, распространенность и тип роста рецидива рака толстого кишечника. Кроме того, в процессе эндоскопии специалист берет образец ткани для последующего гистологического исследования.
Для выявления метастазов в лимфатических узлах проводят УЗИ брюшной полости, КТ и МРТ брюшной полости. Для обнаружения метастазов в печени назначают МРТ печени. При подозрении на метастатическое поражение головного мозга осуществляют КТ и МРТ головного мозга, при поражении костей - сцинтиграфию и рентгенографию, при метастазировании в легкие - рентгенографию грудной клетки, при вовлечении брюшины - УЗИ и МРТ брюшной полости.
Treatment
Тактика лечения определяется локализацией и распространенностью опухоли. При операбельных местных новообразованиях осуществляют повторные хирургические вмешательства. Значительная часть рецидивов рака толстого кишечника выявляется на поздних стадиях, когда радикальное лечение становится невозможным. В подобных случаях проводят паллиативную химиотерапию (5-фторурацил в сочетании с фолиевой кислотой). При нарушении проходимости кишечника накладывают колостому. При образовании межкишечных абсцессов выполняют вскрытие и дренирование. Если распространение опухоли ограничивается областью таза, назначают лучевую терапию. При одиночных метастазах в легком или печени возможно радикальное иссечение новообразования (при удовлетворительном соматическом состоянии пациента и отсутствии метастазов в других органах).
Forecast
Благоприятный исход наблюдается всего у 30-35% больных с рецидивами рака толстого кишечника. Самым надежным способом увеличения шансов на выздоровление является раннее выявление опухоли. После радикального удаления новообразования всем пациентам необходимо в течение 2 лет проходить осмотр и сдавать анализ крови на онкомаркеры через каждые 3-6 месяцев, в течение последующих 5 лет - раз в полгода. При отсутствии подозрительных симптомов колоноскопию проводят через год и через три года после оперативного лечения. В сомнительных случаях процедуру назначают с учетом показаний. КТ брюшной полости и КТ или рентгенографию грудной клетки в течение 2 лет после операции осуществляют ежегодно.
Related clinical guidelines
Related standards of medical care
- Стандарт специализированной медицинской помощи при злокачественных новообразованиях ободочной и прямой кишки III стадии (адьювантная химиотерапия)
- Стандарт медицинской помощи взрослым при нейроэндокринных опухолях
- Стандарт специализированной медицинской помощи при злокачественных новообразованиях ободочной кишки II-III стадии (хирургическое лечение)
- Стандарт первичной медико-санитарной помощи при злокачественных метастатических и рецидивных новообразованиях ободочной и прямой кишки IV стадии (химиотерапевтическое лечение)
- Стандарт медицинской помощи взрослым при гастроинтестинальных стромальных опухолях
- Стандарт специализированной медицинской помощи при злокачественных новообразованиях ободочной кишки IV стадии (хирургическое лечение)
- Стандарт специализированной медицинской помощи при злокачественных новообразованиях ободочной кишки I стадии (хирургическое лечение)
- Стандарт медицинской помощи детям при меланоме кожи и слизистых оболочек (диагностика и лечение)