ICD-10 codes
- ICD-10
- L40 Psoriasis
Description
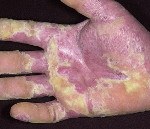
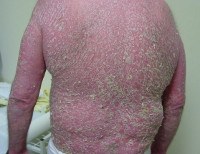
Псориатическая эритродермия. Самая тяжёлая, опасная для жизни пациента разновидность псориаза, характеризующаяся остротой и распространенностью процесса, требующая немедленного медицинского вмешательства. Проявляется хаотичным высыпанием псориатических пятен, которые образуют очаги, напоминающие ожог. Постепенно появляются бляшки, крупнопластинчатое шелушение, зуд, болезненность кожи. Диагностируют клинически, с учётом анамнеза и наличия симптоматической триады (стеариновое пятно, терминальная плёнка, точечное кровотечение). Иногда подключают гистологию. Лечение осуществляется в стационаре, предусматривает детоксикацию, цитостатики, ретиноиды, гормоны и физиотерапию.
Additional facts
Псориатическая эритродермия (эритродермический псориаз) - хронический эксфолиативный дерматит, характеризующийся вторичной генерализацией процесса или кожными проявлениями системного заболевания в результате утраты защитных функций кожи. В 52% случаев патологическому процессу предшествует кожная патология. Чаще всего в эритродермию трансформируется пустулёзный псориаз. В 20% случаев предшественника установить не удаётся, такие формы называют идиопатическими. В 4% псориатическая эритродермия возникает на фоне перенесённых инфекций и заболеваний иммунного генеза, 24% составляют лекарственные провокации.
Псориатическая эритродермия встречается редко, отмечается только у 1-2% пациентов, страдающих псориазом. Чаще болеют мужчины старше 50 лет любой расы, заболевание дебютирует в любое время года, обостряется осенью и зимой, эндемичностью не обладает. Тяжесть процесса и острота течения требуют госпитализации из-за интоксикации, представляющей опасность для жизни больных. Актуальность проблемы связана с данными о том, что псориатическая эритродермия обладает тенденцией к трансформации в грибовидный микоз или синдром Сезари, а так же с тем, что патологический процесс существенно нарушает качество жизни пациентов.
Псориатическая эритродермия встречается редко, отмечается только у 1-2% пациентов, страдающих псориазом. Чаще болеют мужчины старше 50 лет любой расы, заболевание дебютирует в любое время года, обостряется осенью и зимой, эндемичностью не обладает. Тяжесть процесса и острота течения требуют госпитализации из-за интоксикации, представляющей опасность для жизни больных. Актуальность проблемы связана с данными о том, что псориатическая эритродермия обладает тенденцией к трансформации в грибовидный микоз или синдром Сезари, а так же с тем, что патологический процесс существенно нарушает качество жизни пациентов.
Symptoms
Ассоциированные симптомы: Жжение. Жжение кожи. Озноб.
Reasons
Точные причины развития патологического процесса неизвестны. В наши дни псориатическую эритродермию рассматривают как гетерогенную патологию, возникающую в результате воздействия генетических, иммунных и средовых триггеров. Иногда выявляется наследственная предрасположенность (при наличии семейных случаев псориаза). Эритродермия может возникать на фоне вульгарного лишая или неизмененной кожи, она развивается у страдающих спонгиотическими дерматитами, чесоткой, фотодерматитами и лекарственной гиперчувствительностью. Провоцирующими моментами являются стрессы, вредные привычки, бесконтрольный приём лекарств, резкая отмена гормонов или цитостатиков, ослабление иммунитета (в том числе при ВИЧ-инфекции), аутоинтоксикация, травмирование кожных покровов, гиперинсоляция.
Механизм развития псориатической эритродермии обусловлен патогенезом основного патологического процесса. По сути, это - реактивный врожденный иммунный цитокиновый ответ кожи на воздействие патологического антигена. Иммунные нарушения сводятся к снижению количества Т-лимфоцитов с диспропорцией в сторону увеличения Т-хелперов и уменьшения Т-цитотоксических лимфоцитов, сдерживающих иммунную реакцию. На гуморальном уровне наблюдается дисглобулинемия, происходит активизация хемокинов - белков плазмы с плейотропной активностью, что в сочетании с утратой защитных функций кожи приводит к возникновению острого воспаления и распространению патологического процесса по всей поверхности кожи.
Псориатическая эритродермическая эритема, трансформирующаяся в папулу или бляшку, формируется из-за нарушения питания дермы и спазма региональной артериолы. Кожа в области первичного элемента теряет барьерную функцию, становится уязвимой для проникновения вглубь любого патогенного начала. Возникает хроническое воспаление с аутоиммунным конфликтом, который поддерживает воспаление и запускает усиленную пролиферацию клеток (в районе эритемы интенсивность деления увеличивается в 200 раз). Питание этой области дермы нарушено, новые клетки погибают так же быстро, как и появляются.
Визуально просматривается образование нового гиперемированного пятна, бляшки. При этом замыкается очередной «порочный круг» псориаза, являющийся основой хронического течения патологического процесса: спазм сосуда в сочетании с нарушением барьерной функции приводит к проникновению в кожу антигенов, развитию воспаления, аутоиммунной реакции и активной пролиферации; часть клеток гибнет, часть образует эритему и бляшки, после чего всё повторяется. Патологический процесс истощает надпочечники, которые участвуют в выработке противовоспалительных гормонов.
Механизм развития псориатической эритродермии обусловлен патогенезом основного патологического процесса. По сути, это - реактивный врожденный иммунный цитокиновый ответ кожи на воздействие патологического антигена. Иммунные нарушения сводятся к снижению количества Т-лимфоцитов с диспропорцией в сторону увеличения Т-хелперов и уменьшения Т-цитотоксических лимфоцитов, сдерживающих иммунную реакцию. На гуморальном уровне наблюдается дисглобулинемия, происходит активизация хемокинов - белков плазмы с плейотропной активностью, что в сочетании с утратой защитных функций кожи приводит к возникновению острого воспаления и распространению патологического процесса по всей поверхности кожи.
Псориатическая эритродермическая эритема, трансформирующаяся в папулу или бляшку, формируется из-за нарушения питания дермы и спазма региональной артериолы. Кожа в области первичного элемента теряет барьерную функцию, становится уязвимой для проникновения вглубь любого патогенного начала. Возникает хроническое воспаление с аутоиммунным конфликтом, который поддерживает воспаление и запускает усиленную пролиферацию клеток (в районе эритемы интенсивность деления увеличивается в 200 раз). Питание этой области дермы нарушено, новые клетки погибают так же быстро, как и появляются.
Визуально просматривается образование нового гиперемированного пятна, бляшки. При этом замыкается очередной «порочный круг» псориаза, являющийся основой хронического течения патологического процесса: спазм сосуда в сочетании с нарушением барьерной функции приводит к проникновению в кожу антигенов, развитию воспаления, аутоиммунной реакции и активной пролиферации; часть клеток гибнет, часть образует эритему и бляшки, после чего всё повторяется. Патологический процесс истощает надпочечники, которые участвуют в выработке противовоспалительных гормонов.
Classification
В современной дерматологии принято различать первичную (проявляется спонтанно, на фоне полного здоровья) и вторичную (развивается на фоне уже имеющейся патологии) эритродермию и три основных разновидности патологического процесса:
• Генерализованная эритродермия с практически тотальным поражением кожных покровов. Первичным элементом является шелушащаяся сливная ярко-красная отёчная эритема.
• Гиперергическая эритродермия, первоначально образующая единичные очаги воспалительного патологического процесса, сопровождающиеся зудом и чувством жжения кожи, имеющие тенденцию к постоянному распространению и нарушению общего состояния организма.
• Нагнаивающаяся эритродермия. Переходная форма между пустулёзным псориазом Цумбуша и истинной эритродермией, характеризующаяся присоединением пустулёзных высыпаний, образованием нагноившихся участков кожи и слизистых.
• Генерализованная эритродермия с практически тотальным поражением кожных покровов. Первичным элементом является шелушащаяся сливная ярко-красная отёчная эритема.
• Гиперергическая эритродермия, первоначально образующая единичные очаги воспалительного патологического процесса, сопровождающиеся зудом и чувством жжения кожи, имеющие тенденцию к постоянному распространению и нарушению общего состояния организма.
• Нагнаивающаяся эритродермия. Переходная форма между пустулёзным псориазом Цумбуша и истинной эритродермией, характеризующаяся присоединением пустулёзных высыпаний, образованием нагноившихся участков кожи и слизистых.
Treatment
Клинический диагноз ставит дерматолог на основании симптомов, анамнеза заболевания и наличия диагностической триады (стеариновое пятно, терминальная плёнка, кровотечение по типу капель росы), в сомнительных случаях используют результаты гистологии. Псориатическую эритродермию дифференцируют с лимфопролиферативными процессами, токсикодермией, чесоткой, сухой экземой, сухим эпидермитом, злокачественными новообразованиями, боррелиозом, дерматомикозами, буллёзными дерматитами, красным плоским лишаём, нейродермитом и лишаём Жибера.
Симптоматическое лечение псориатической эритродермии неэффективно, поскольку патологический процесс представляет совокупность системных проблем в сочетании с инфекционной составляющей. В последнее время получил распространение метод ФРМ - физиологической регуляционной медицины, представляющий собой комплексную программу терапии псориатической эритродермии, рассчитанную на 21 день стационарного лечения. В оптимальном варианте пациенту предоставляется отдельная палата со специальным микроклиматом, если таковой нет, требуется регулярное кварцевание, поддержание определённой влажности и температуры в помещении.
Курс лечения включает детоксикацию, антиоксидантную и противопаразитарную терапию, коррекцию работы надпочечников, витаминотерапию и назначение микроэлементов (селен, цинк, кремний). Программа также предусматривает гидратацию организма, иммуномодуляцию, лечение кортикостероидами с последующей терапией чужеродным белком, ПУВА-терапию псориаза, АУФОК-терапию (переливание собственной квантово фотомодифицированной крови), плазмаферез, гемосорбцию, лимфоцитаферез и коррекцию профиля питания. При необходимости подключают наружную терапию смягчающими средствами и охлаждающими перевязками.
Симптоматическое лечение псориатической эритродермии неэффективно, поскольку патологический процесс представляет совокупность системных проблем в сочетании с инфекционной составляющей. В последнее время получил распространение метод ФРМ - физиологической регуляционной медицины, представляющий собой комплексную программу терапии псориатической эритродермии, рассчитанную на 21 день стационарного лечения. В оптимальном варианте пациенту предоставляется отдельная палата со специальным микроклиматом, если таковой нет, требуется регулярное кварцевание, поддержание определённой влажности и температуры в помещении.
Курс лечения включает детоксикацию, антиоксидантную и противопаразитарную терапию, коррекцию работы надпочечников, витаминотерапию и назначение микроэлементов (селен, цинк, кремний). Программа также предусматривает гидратацию организма, иммуномодуляцию, лечение кортикостероидами с последующей терапией чужеродным белком, ПУВА-терапию псориаза, АУФОК-терапию (переливание собственной квантово фотомодифицированной крови), плазмаферез, гемосорбцию, лимфоцитаферез и коррекцию профиля питания. При необходимости подключают наружную терапию смягчающими средствами и охлаждающими перевязками.
Diagnostics
Профилактика псориатической эритродермии заключается в регулярных профилактических осмотрах, диспансеризации, проведении курсов поддерживающей терапии и соблюдении диеты. При своевременной диагностике и лечении прогноз обычно благоприятный, при отсутствии терапии возможны разнообразные осложнения и даже летальный исход.