Другие названия и синонимы
Candidiasis of the skin.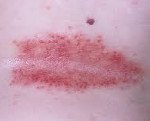
МКБ-10 коды
- МКБ-10
- B37.2 Кандидоз кожи и ногтей
|
|
Описание
Кандидоз кожи - поверхностная инфекция, тяготеющая к влажным участкам кожи.
Синонимы: candidosis cutis, кандидамикоз, дрожжевой микоз, монилиаз.
Синонимы: candidosis cutis, кандидамикоз, дрожжевой микоз, монилиаз.
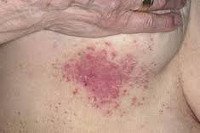
Клиническая картина
Многочисленные клинические варианты дрожжевых поражений разделяют на кандидозы поверхностные (кандидоз гладкой кожи и слизистых оболочек, кандидозные онихии и паронихии) и системные, или висцеральные. Хронический генерализованный (гранулематозный) кандидоз некоторые авторы считают промежуточной формой между поверхностным и висцеральным кандидозом. Отдельно выделяются кандидамикиды - вторичные аллергические сыпи.
Поверхностный кандидоз включает поражение гладкой кожи, слизистых оболочек, онихии и паронихии. Заболевание гладкой кожи чаще начинается с поражения крупных складок (интертригинозный кандидоз), где вначале формируются эритематозно-отечные очаги с везикулами, серопапулами, пустулами, эрозиями с мокнутием. Участки поражения имеют четкие фестончатообразные края, окаймленные подрытым венчиком отслаивающегося эпидермиса. Поверхность эрозий гладкая, блестящая, местами мацерированная с белесоватым налетом. По периферии основных очагов рассеяны в результате аутоинокуяяции отдельно расположенные, ограниченные отечно-эритематозные пятна, серопапулы, везикулы, пустулы. При распространении воспаления с крупных складок на прилегающие участки возникает кандидоз гладкой кожи. Выделяют эритематозную и везикулезную разновидности. Преобладание эритематозно-отечных очагов застойно-ливидной окраски с эрозивными участками, мокнутием характерно для эритематозной формы. Наличие преобладающего количества серопапул, везикул, пузырей, пустул на фоне отечно-эритематозной, воспаленной кожи свойственно везикулезной разновидности кандидоза.
Межпальцевые дрожжевые эрозии в области кистей и стоп наблюдаются у детей-школьников и взрослых, работающих на садовых участках. В условиях кондитерских производств или у имеющих контакт с овощами и фруктами в складках кистей или стоп между III и IV или IV и V пальцами возникают очаги мацерации с отечно-застойной гиперемированной кожей, окаймленные подрытым отслоившимся ободком эпидермиса. По периферии основного очага наблюдаются отсевы в виде серопапул и везикул.
Дрожжевые паронихии и онихии возникают чаще в сочетании с поражением гладкой кожи или слизистых оболочек, но возможно и изолированное поражение. Паронихни характеризуются отеком, инфильтрацией, гиперемией валиков ногтя, отсутствием надноггевой кожицы (эпонихиум). При этом околоногтевой валик как бы надвигается на поверхность ногтя. Нередко наронихии и онихии существуют одновременно. Внедрение грибов происходит с боковых участков, околоноггевого валика, поэтому свободный край ногтя остается непораженным. Боковые края ногтя деформируются: они как бы срезаны. Поверхность ногтя также деформируется, имеет неодинаковую толщину. В острой стадии заболевания процесс сопровождается болезненностью, иногда зудом.
Ассоциированные симптомы: Потливость.
Поверхностный кандидоз включает поражение гладкой кожи, слизистых оболочек, онихии и паронихии. Заболевание гладкой кожи чаще начинается с поражения крупных складок (интертригинозный кандидоз), где вначале формируются эритематозно-отечные очаги с везикулами, серопапулами, пустулами, эрозиями с мокнутием. Участки поражения имеют четкие фестончатообразные края, окаймленные подрытым венчиком отслаивающегося эпидермиса. Поверхность эрозий гладкая, блестящая, местами мацерированная с белесоватым налетом. По периферии основных очагов рассеяны в результате аутоинокуяяции отдельно расположенные, ограниченные отечно-эритематозные пятна, серопапулы, везикулы, пустулы. При распространении воспаления с крупных складок на прилегающие участки возникает кандидоз гладкой кожи. Выделяют эритематозную и везикулезную разновидности. Преобладание эритематозно-отечных очагов застойно-ливидной окраски с эрозивными участками, мокнутием характерно для эритематозной формы. Наличие преобладающего количества серопапул, везикул, пузырей, пустул на фоне отечно-эритематозной, воспаленной кожи свойственно везикулезной разновидности кандидоза.
Межпальцевые дрожжевые эрозии в области кистей и стоп наблюдаются у детей-школьников и взрослых, работающих на садовых участках. В условиях кондитерских производств или у имеющих контакт с овощами и фруктами в складках кистей или стоп между III и IV или IV и V пальцами возникают очаги мацерации с отечно-застойной гиперемированной кожей, окаймленные подрытым отслоившимся ободком эпидермиса. По периферии основного очага наблюдаются отсевы в виде серопапул и везикул.
Дрожжевые паронихии и онихии возникают чаще в сочетании с поражением гладкой кожи или слизистых оболочек, но возможно и изолированное поражение. Паронихни характеризуются отеком, инфильтрацией, гиперемией валиков ногтя, отсутствием надноггевой кожицы (эпонихиум). При этом околоногтевой валик как бы надвигается на поверхность ногтя. Нередко наронихии и онихии существуют одновременно. Внедрение грибов происходит с боковых участков, околоноггевого валика, поэтому свободный край ногтя остается непораженным. Боковые края ногтя деформируются: они как бы срезаны. Поверхность ногтя также деформируется, имеет неодинаковую толщину. В острой стадии заболевания процесс сопровождается болезненностью, иногда зудом.
Ассоциированные симптомы: Потливость.
Причины
Дрожжеподобные грибы рода сandida (или Monilia) относятся к несовершенным грибам - деЙтеромицетам (анаскосиоровым) - и представляют самостоятельный Наиболее распространенным среди больных является вид С. albicans.
Дрожжеподобные грибы вида сandida albicans - одноклеточные микроорганизмы относительно большой величины, овальной, округлой, иногда овально-вытянутой формы. Они образуют псевдомицелий (нити из удлиненных клеток), бластоспоры (клетки почки, сидящие на перетяжках псевдомицелия) и некоторые хламидоспоры - споры с двойной оболочкой. Главными признаками, отличающими грибы рода сandida от истинных дрожжей, являются следующие: наличие псевдомицелия, отсутствие аскоспор (спор в сумках внутри клеток) и свойственные им характерные биохимические свойства.
Все факторы, способствующие активизации вирулентности условно-патогенных грибов рода сandida, можно разделить на три группы:
1. факторы окружающей среды (экзогенные), способствующие проникновению грибов в организм;
2. эндогенные факторы, вызывающие снижение сопротивляемости микроорганизма;
3. вирулентные свойства грибов-возбудителей, обеспечивающие их патогенность.
Среди неблагоприятных факторов окружающей среды следует выделить температурные условия, способствующие потоотделению и мацерации кожи, воздействие на кожу и слизистые оболочки профессиональных вредностей (кислот, щелочей, цемента, растворителей), повышенное содержание в воздухе спор грибов в условиях кондитерских производств, гидролизных производств по синтезу белка; травмы кожи, особенно на консервных производствах, где сырье обсеменено этими грибами; нерациональный гигиенический режим.
К группам населения, подверженным кандидозу, принадлежат работники кондитерской и консервной промышленности, у которых имеют место мацерация кожи сахаристыми веществами и фруктовыми соками, воздействие щавелевой, яблочной, лимонной, молочной кислот и щелочей, фруктовых эссенций, приводящих к травмам и мацерации кожи, вирулентность самих дрожжей, находящихся на хорошей, питательной среде (у работников бань, купален, бассейнов, мойщиц пищевого блока), мацерация кожи у домохозяек, мацерация и действие сиропов у продавцов.
Эндогенные факторы еще более многочисленны. На первый план выступают болезни обмена (сахарный диабет, диспротеинемии, язвенные колиты, дисбактериоз, ожирение), хронические инфекционные процессы, болезни системы крови, новообразования, лепра, микседема, тиреотоксикоз, болезнь Иценко-Кушинга, вегетодистонии с повышенной потливостью, авитаминозы. У детей первого года жизни значительная роль в патогенезе кандидоза принадлежит снижению активности сывороточной фунгистазы крови, которая угнетает жизнедеятельность дрожжевой флоры, а также физиологической недостаточности слюноотделения и сниженной противодрожжевой активности лизоцима слюны. Развитию кандидоза у детей первого года жизни способствуют частые срыгивания с забросом кислого содержимого желудка в полость рта, что создает благоприятную среду для роста грибов рода сandida.
Дрожжеподобные грибы вида сandida albicans - одноклеточные микроорганизмы относительно большой величины, овальной, округлой, иногда овально-вытянутой формы. Они образуют псевдомицелий (нити из удлиненных клеток), бластоспоры (клетки почки, сидящие на перетяжках псевдомицелия) и некоторые хламидоспоры - споры с двойной оболочкой. Главными признаками, отличающими грибы рода сandida от истинных дрожжей, являются следующие: наличие псевдомицелия, отсутствие аскоспор (спор в сумках внутри клеток) и свойственные им характерные биохимические свойства.
Все факторы, способствующие активизации вирулентности условно-патогенных грибов рода сandida, можно разделить на три группы:
1. факторы окружающей среды (экзогенные), способствующие проникновению грибов в организм;
2. эндогенные факторы, вызывающие снижение сопротивляемости микроорганизма;
3. вирулентные свойства грибов-возбудителей, обеспечивающие их патогенность.
Среди неблагоприятных факторов окружающей среды следует выделить температурные условия, способствующие потоотделению и мацерации кожи, воздействие на кожу и слизистые оболочки профессиональных вредностей (кислот, щелочей, цемента, растворителей), повышенное содержание в воздухе спор грибов в условиях кондитерских производств, гидролизных производств по синтезу белка; травмы кожи, особенно на консервных производствах, где сырье обсеменено этими грибами; нерациональный гигиенический режим.
К группам населения, подверженным кандидозу, принадлежат работники кондитерской и консервной промышленности, у которых имеют место мацерация кожи сахаристыми веществами и фруктовыми соками, воздействие щавелевой, яблочной, лимонной, молочной кислот и щелочей, фруктовых эссенций, приводящих к травмам и мацерации кожи, вирулентность самих дрожжей, находящихся на хорошей, питательной среде (у работников бань, купален, бассейнов, мойщиц пищевого блока), мацерация кожи у домохозяек, мацерация и действие сиропов у продавцов.
Эндогенные факторы еще более многочисленны. На первый план выступают болезни обмена (сахарный диабет, диспротеинемии, язвенные колиты, дисбактериоз, ожирение), хронические инфекционные процессы, болезни системы крови, новообразования, лепра, микседема, тиреотоксикоз, болезнь Иценко-Кушинга, вегетодистонии с повышенной потливостью, авитаминозы. У детей первого года жизни значительная роль в патогенезе кандидоза принадлежит снижению активности сывороточной фунгистазы крови, которая угнетает жизнедеятельность дрожжевой флоры, а также физиологической недостаточности слюноотделения и сниженной противодрожжевой активности лизоцима слюны. Развитию кандидоза у детей первого года жизни способствуют частые срыгивания с забросом кислого содержимого желудка в полость рта, что создает благоприятную среду для роста грибов рода сandida.
Лечение
Обязательным условием успешного лечения кандидоза кожи является действие одновременно в трех направлениях. Прежде всего необходимо устранить возбудителя инфекции с кожных покровов. Для этого используют антимикотические и антисептические средства. Их назначает врач-дерматолог после проведения соответствующих диагностических мероприятий. Это водные и спиртовые растворы анилиновых красителей - метиленовой синьки, бриллиантовой зелени, а также жидкость Кастеллани, мази с борной кислотой, растворы резорцина, нитрата серебра, риванола, любые антифунгальные средства широко спектра действия.
Фукорцин особенно эффективен при образовании эрозий, в течение короткого времени могут быть использованы кортикостероидные мази. Одним из достоинств антисептиков и комбинированных препаратов является устранение патогенной бактериальной флоры, которая нередко провоцирует развитие воспаления в очагах грибковой инфекции. Наружные средства наносят на кожные покровы до полного исчезновения симптомов плюс еще 5 - 7 дней. При поражении ногтевых валиков полезны ванночки с гидрокарбонатом натрия, перманганатом калия, борной кислотой, а также процедуры электрофореза с сульфатом цинка и меди. После купирования воспалительного процесса переходят к антифунгальным мазям.
Вторым направлением в лечении кандидоза кожи является ликвидация кишечного или мочеполового очага грибковой инфекции. С этой целью назначают лекарственные препараты для приема внутрь, свечи, спринцевания влагалища. Системная терапия позволяет уничтожить возбудителя во всех тканях организма. Для этого используют флуконазол, итраконазол, кетоконазол. Продолжительность приема составляет 7 - 14 дней. Целесообразность применения системных антимикотиков определяется формой и тяжестью заболевания, состоянием здоровья пациента, наличием противопоказаний, эффективностью местных средств, использованных ранее.
Третье направление в комплексном лечении предполагает устранение предрасполагающих факторов - хронических заболеваний и неблагоприятных внешних воздействий. Например, кандидоз кожных складок часто возникает на фоне сахарного диабета. Профилактика включает соблюдение правил личной гигиены и содержание ее поверхности в сухом состоянии. У детей грудного возраста целесообразно использование специальной присыпки, лосьонов, паст. Предупредить вторичное инфицирование поможет нанесение на кожу местных антисептических препаратов.
Фукорцин особенно эффективен при образовании эрозий, в течение короткого времени могут быть использованы кортикостероидные мази. Одним из достоинств антисептиков и комбинированных препаратов является устранение патогенной бактериальной флоры, которая нередко провоцирует развитие воспаления в очагах грибковой инфекции. Наружные средства наносят на кожные покровы до полного исчезновения симптомов плюс еще 5 - 7 дней. При поражении ногтевых валиков полезны ванночки с гидрокарбонатом натрия, перманганатом калия, борной кислотой, а также процедуры электрофореза с сульфатом цинка и меди. После купирования воспалительного процесса переходят к антифунгальным мазям.
Вторым направлением в лечении кандидоза кожи является ликвидация кишечного или мочеполового очага грибковой инфекции. С этой целью назначают лекарственные препараты для приема внутрь, свечи, спринцевания влагалища. Системная терапия позволяет уничтожить возбудителя во всех тканях организма. Для этого используют флуконазол, итраконазол, кетоконазол. Продолжительность приема составляет 7 - 14 дней. Целесообразность применения системных антимикотиков определяется формой и тяжестью заболевания, состоянием здоровья пациента, наличием противопоказаний, эффективностью местных средств, использованных ранее.
Третье направление в комплексном лечении предполагает устранение предрасполагающих факторов - хронических заболеваний и неблагоприятных внешних воздействий. Например, кандидоз кожных складок часто возникает на фоне сахарного диабета. Профилактика включает соблюдение правил личной гигиены и содержание ее поверхности в сухом состоянии. У детей грудного возраста целесообразно использование специальной присыпки, лосьонов, паст. Предупредить вторичное инфицирование поможет нанесение на кожу местных антисептических препаратов.
|
|