Другие названия и синонимы
Congestive kidney, Нефрогенная венозная гиперемия, Сердечная почка, Хронический кардиоренальный синдром.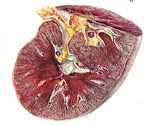
МКБ-10 коды
|
|
Описание
Это комплекс изменений структуры почечной ткани, которые развиваются на фоне недостаточности кровообращения, включая венозную гиперемию и дистрофию извилистых канальцев. Выраженность симптомов коррелирует со степенью нарушения кровообращения. На очевидной стадии типичным является уменьшение суточного диуреза, распространенность ночного мочеиспускания в течение дня и изменение качества мочеиспускания. Диагноз ставится на основании лабораторных исследований (ОАМ, биохимия крови, суточная протеинурия) и инструментальных исследований (УЗИ почек, КТ или МРТ-ангиография). Лечение направлено на исправление сердечно-сосудистых заболеваний и поддерживает функцию почек.
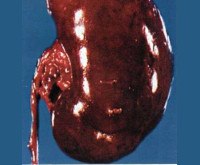
Дополнительные факты
Застойная почка (почечная болезнь сердца, нефрогенная венозная гиперемия, хронический кардиоренальный синдром) развивается с прогрессированием хронической сердечной недостаточности. В возрасте 45-50 лет патология чаще встречается у мужчин, так как они более подвержены сердечным заболеваниям. После 65 лет застойная почка одинаково часто регистрируется у обоих полов. Нефрологи указывают, что адекватный контроль застойных явлений при улучшении или поддержании функции почек является основной целью лечения сердечной недостаточности и кардиоренального синдрома. По разным данным, распространенность почечной недостаточности при сердечной недостаточности составляет 20-65%.
Причины
При хроническом застойном кардиоренальном синдроме II типа вначале наблюдаются изменения в сердечно-сосудистой системе, и только затем присоединяются нарушения со стороны почек. Основной причиной является нарушение почечного кровотока из-за снижения сердечного выброса при ряде кардиологических заболеваний: декомпенсированная артериальная гипертензия, легочное сердце, генерализованный кардиосклероз и Общие изменения в почках выявляются при насосной функции сердца любой этиологии меняется. Патологический процесс может основываться на:
• Слабость миокарда. Повреждение сердечной мышцы проявляется слабыми сокращениями из-за снижения внутрижелудочкового давления. В результате происходит недостаточное поступление притока крови в артерии больших и малых кругов. ИБС и инфаркт миокарда у 70% осложняются снижением насосной функции.
• Пороки развития сердца. При декомпенсированных дефектах сердечные сокращения также ослабляются, мышечной энергии недостаточно для перемещения крови через суженные отверстия. Неполное закрытие клапанного устройства приводит к частичному возврату крови в камеру сердца и венозные сосуды.
• Снижение емкости сердечной полости. Ограничение емкости полостей сердца вследствие субэндокардиального тромбоза, фиброэластоза, утолщения стенок желудочков и перегородки при субаортальном стенозе проявляется в снижении сердечного выброса и уменьшении кровотока. Это наблюдается при эндокардите Леффлера, гипертрофической кардиомиопатии и других патологиях.
• Накопление жидкости в полости перикарда. Отсутствие достаточного расширения полостей сердца в диастолу из-за накопления жидкости вследствие воспаления часто заканчивается вымиранием из-за организации фиброзного экссудата. Волокнистые массы прорастают и кровеносные сосуды, соединительная ткань постепенно грубее, сердце погружается в слой коллагена. Это препятствует сокращению сердечной мышцы.
Факторы, способствующие развитию застойного кардиоренального синдрома, включают сахарный диабет, бронхиальную астму, гипертиреоз и ряд других заболеваний. У 25% пациентов с сердечно-сосудистой недостаточностью диагностируется хроническая обструктивная болезнь легких на фоне бронхиальной астмы, которая является носителем неблагоприятного течения патологии. Избыток гормонов, стимулирующих щитовидную железу, увеличивает нагрузку на миокард с последующим его ослаблением.
Сопутствующие депрессивные тревожные расстройства отражают выраженность симптомов застойной сердечной недостаточности. Они могут негативно повлиять на весь процесс через поведенческие факторы, которые увеличивают сердечно-сосудистый риск. К ним относятся курение, злоупотребление алкоголем, бездействие. Доказано, что пациенты с депрессией менее привержены терапии, которая может способствовать более быстрому началу декомпенсированной стадии хронической почечной недостаточности с застойной почкой.
• Слабость миокарда. Повреждение сердечной мышцы проявляется слабыми сокращениями из-за снижения внутрижелудочкового давления. В результате происходит недостаточное поступление притока крови в артерии больших и малых кругов. ИБС и инфаркт миокарда у 70% осложняются снижением насосной функции.
• Пороки развития сердца. При декомпенсированных дефектах сердечные сокращения также ослабляются, мышечной энергии недостаточно для перемещения крови через суженные отверстия. Неполное закрытие клапанного устройства приводит к частичному возврату крови в камеру сердца и венозные сосуды.
• Снижение емкости сердечной полости. Ограничение емкости полостей сердца вследствие субэндокардиального тромбоза, фиброэластоза, утолщения стенок желудочков и перегородки при субаортальном стенозе проявляется в снижении сердечного выброса и уменьшении кровотока. Это наблюдается при эндокардите Леффлера, гипертрофической кардиомиопатии и других патологиях.
• Накопление жидкости в полости перикарда. Отсутствие достаточного расширения полостей сердца в диастолу из-за накопления жидкости вследствие воспаления часто заканчивается вымиранием из-за организации фиброзного экссудата. Волокнистые массы прорастают и кровеносные сосуды, соединительная ткань постепенно грубее, сердце погружается в слой коллагена. Это препятствует сокращению сердечной мышцы.
Факторы, способствующие развитию застойного кардиоренального синдрома, включают сахарный диабет, бронхиальную астму, гипертиреоз и ряд других заболеваний. У 25% пациентов с сердечно-сосудистой недостаточностью диагностируется хроническая обструктивная болезнь легких на фоне бронхиальной астмы, которая является носителем неблагоприятного течения патологии. Избыток гормонов, стимулирующих щитовидную железу, увеличивает нагрузку на миокард с последующим его ослаблением.
Сопутствующие депрессивные тревожные расстройства отражают выраженность симптомов застойной сердечной недостаточности. Они могут негативно повлиять на весь процесс через поведенческие факторы, которые увеличивают сердечно-сосудистый риск. К ним относятся курение, злоупотребление алкоголем, бездействие. Доказано, что пациенты с депрессией менее привержены терапии, которая может способствовать более быстрому началу декомпенсированной стадии хронической почечной недостаточности с застойной почкой.
Патогенез
Застойное сердце не может обеспечить достаточное количество крови в сосудистом русле, что проявляется в уменьшении почечного кровотока, главным образом в кортикальном слое, из-за спазмов артериол и венозного скопления. В результате клубочковая фильтрация прерывается, вода и натрий накапливаются в организме. Капиллярно-паренхиматозный блок усиливает тканевую гипоксию. Острый спазм внутрипочечных артериальных сосудов вызывает дистрофические расстройства с участием канальцевого эпителия, развитие склероза почечной стромы.
Гиперстимуляция системы ренин-ангиотензин-альдостерон (РААС) возникает при вторичном гиперальдостеронизме, который усугубляет гипнатриемию. Задержка натрия и воды способствует накоплению транссудата в органах и интерстициальных тканях, включая почку. При морфологическом исследовании отображаются вены и капилляры, в том числе клубочковые, увеличенные вследствие гиперболемии. Существует отек, разрастание структур соединительной ткани, которое называется цианотической индукцией. У 50% людей с почечной недостаточностью, особенно с артериальной гипертензией, артериолы изменяются склеротически.
Гиперстимуляция системы ренин-ангиотензин-альдостерон (РААС) возникает при вторичном гиперальдостеронизме, который усугубляет гипнатриемию. Задержка натрия и воды способствует накоплению транссудата в органах и интерстициальных тканях, включая почку. При морфологическом исследовании отображаются вены и капилляры, в том числе клубочковые, увеличенные вследствие гиперболемии. Существует отек, разрастание структур соединительной ткани, которое называется цианотической индукцией. У 50% людей с почечной недостаточностью, особенно с артериальной гипертензией, артериолы изменяются склеротически.
Клиническая картина
Симптомы сердечной почки появляются при тяжелой сердечно-сосудистой недостаточности. Основной клиникой является уменьшение количества мочи, выделяемой в течение дня, позывы к мочеиспусканию преимущественно ночью (нормальный диурез составляет 80%, а нормальный ночью - 20%). Отек может уменьшаться или исчезать после сна. У некоторых пациентов повышается артериальное давление (более систолическое), что обусловлено активацией РААС, увеличением объема циркулирующей жидкости, артериоспазмом. Из-за задержки воды возможны жалобы на увеличение веса, чувство сытости и вздутие живота.
Большинство пациентов с застойной гиперемией не имеют ранней азотемии, но стойкая олигурия (снижение мочеиспускания до критических значений ниже 200-300 мл мочи в день) может привести к накоплению азотистых оснований и увеличению креатинин и мочевина. В этом случае имеются жалобы на сильную слабость, тошноту, потерю аппетита. Количество мочи уменьшается, больного беспокоит ослабляющий зуд кожи. Увеличение слабости, усталости и бледности обусловлено анемией, характерной для хронической почечной недостаточности.
Ассоциированные симптомы: Олигурия. Отсутствие аппетита. Протеинурия. Тошнота.
Большинство пациентов с застойной гиперемией не имеют ранней азотемии, но стойкая олигурия (снижение мочеиспускания до критических значений ниже 200-300 мл мочи в день) может привести к накоплению азотистых оснований и увеличению креатинин и мочевина. В этом случае имеются жалобы на сильную слабость, тошноту, потерю аппетита. Количество мочи уменьшается, больного беспокоит ослабляющий зуд кожи. Увеличение слабости, усталости и бледности обусловлено анемией, характерной для хронической почечной недостаточности.
Ассоциированные симптомы: Олигурия. Отсутствие аппетита. Протеинурия. Тошнота.
Возможные осложнения
Основным осложнением застойной гиперемии является полная потеря функциональных возможностей почек с добавлением терминальной стадии хронической почечной недостаточности. Дисфункция почек встречается у 2/3 пациентов с сердечной недостаточностью. Тяжелая форма хронической почечной недостаточности значительно осложняет течение сердечно-сосудистой патологии, при их одновременном прогрессировании часто наступает летальный исход. Почечная ишемия способствует гибели нефронов; это также приводит к прикреплению вторичной микробной флоры, которая вызывает воспалительный процесс.
Ряд заболеваний (ревматизм, атеросклероз, гипертония) сами по себе изменяют морфологическую структуру почек и их функционирование, сердечная недостаточность и развитие венозного скопления усугубляют потерю функции. Если сократимость миокарда значительно изменяется, в дополнение к снижению СКФ регистрируется увеличение концентрации натрийуретических пептидов в плазме. Это приводит к острой декомпенсации сердечной недостаточности. У 25-70% этих пациентов диагностировано острое повреждение почек, что создает условия для дальнейшего прогрессирования ХБП.
Ряд заболеваний (ревматизм, атеросклероз, гипертония) сами по себе изменяют морфологическую структуру почек и их функционирование, сердечная недостаточность и развитие венозного скопления усугубляют потерю функции. Если сократимость миокарда значительно изменяется, в дополнение к снижению СКФ регистрируется увеличение концентрации натрийуретических пептидов в плазме. Это приводит к острой декомпенсации сердечной недостаточности. У 25-70% этих пациентов диагностировано острое повреждение почек, что создает условия для дальнейшего прогрессирования ХБП.
|
|
Диагностика
Комплекс симптомов «застрявшей почки» определяется при оценке заболеваний, сопутствующей сердечно-сосудистой патологии, данных лабораторных и инструментальных исследований. Не всегда можно определить, что изначально было хроническим заболеванием сердца или почек, поэтому разделение болезней в значительной степени обусловлено. Пациенту может потребоваться консультация узких специалистов: эндокринолога, уролога. Алгоритм диагностики определяет нефролог, патология подтверждается:
• Общий анализ мочи. OAM сообщил о кислотной реакции, высокой удельной плотности из-за увеличенного выделения мочевины и высокого содержания белка. Цвет мочи насыщенный, темный. В отложениях лейкоциты, эритроциты, стеклянные и зернистые цилиндры определяются в небольших количествах. Высокая плотность мочи является основным критерием, который отличает почечный застой от почечной недостаточности. Затем, когда СКФ уменьшается, удельный вес становится низким.
• ежедневная протеинурия. При однократном обнаружении микро- или макроальбуминурии подозревается нарушение функции почек, окончательное заключение делается на основании повторного исследования. Анализ мочи на ежедневную протеинурию у пациента с почечной гиперемией показывает содержание белка 1-3 г / сут.
Скорость клубочковой фильтрации оценивается у всех лиц с застойной недостаточностью и кардиоренальным синдромом. Для расчетов нефрологи используют специальные формулы Кокрофта-Голта, MDRD1, MDRD2 и Постоянное снижение СКФ в течение 3 месяцев (менее 60 мл / мин) указывает на хроническое заболевание почек, а СКФ менее 90 мл / мин указывает на хроническую почечную дисфункцию.
• Методы визуализации. На ультразвуковых исследованиях обнаруживаются увеличенные почки с нечеткой дифференцировкой паренхимы. Эти изменения временны в ряде наблюдений. В качестве компенсации сердечной недостаточности изображение может нормализоваться. МРТ и КТ-ангиография в диагностике сердечной почки более предпочтительны, чем ультразвук, поскольку исследование показывает само состояние мелких сосудов, особенно кровообращение.
Дифференциальный диагноз ставится при гломерулонефрите, амилоидозе, инфаркте почки. Венозный застой является противопоказанием к биопсии, поэтому нозологическая форма определяется с помощью лабораторных и инструментальных методов исследования. Если нет выраженных клинических проявлений сердца, но у пациента диагностирована застойная почка, дальнейшее обследование показано для исключения скрытых патологий: подострый бактериальный эндокардит, системный васкулит.
• Общий анализ мочи. OAM сообщил о кислотной реакции, высокой удельной плотности из-за увеличенного выделения мочевины и высокого содержания белка. Цвет мочи насыщенный, темный. В отложениях лейкоциты, эритроциты, стеклянные и зернистые цилиндры определяются в небольших количествах. Высокая плотность мочи является основным критерием, который отличает почечный застой от почечной недостаточности. Затем, когда СКФ уменьшается, удельный вес становится низким.
• ежедневная протеинурия. При однократном обнаружении микро- или макроальбуминурии подозревается нарушение функции почек, окончательное заключение делается на основании повторного исследования. Анализ мочи на ежедневную протеинурию у пациента с почечной гиперемией показывает содержание белка 1-3 г / сут.
Скорость клубочковой фильтрации оценивается у всех лиц с застойной недостаточностью и кардиоренальным синдромом. Для расчетов нефрологи используют специальные формулы Кокрофта-Голта, MDRD1, MDRD2 и Постоянное снижение СКФ в течение 3 месяцев (менее 60 мл / мин) указывает на хроническое заболевание почек, а СКФ менее 90 мл / мин указывает на хроническую почечную дисфункцию.
• Методы визуализации. На ультразвуковых исследованиях обнаруживаются увеличенные почки с нечеткой дифференцировкой паренхимы. Эти изменения временны в ряде наблюдений. В качестве компенсации сердечной недостаточности изображение может нормализоваться. МРТ и КТ-ангиография в диагностике сердечной почки более предпочтительны, чем ультразвук, поскольку исследование показывает само состояние мелких сосудов, особенно кровообращение.
Дифференциальный диагноз ставится при гломерулонефрите, амилоидозе, инфаркте почки. Венозный застой является противопоказанием к биопсии, поэтому нозологическая форма определяется с помощью лабораторных и инструментальных методов исследования. Если нет выраженных клинических проявлений сердца, но у пациента диагностирована застойная почка, дальнейшее обследование показано для исключения скрытых патологий: подострый бактериальный эндокардит, системный васкулит.
Лечение
Ингибиторы ACE / ARB, антагонисты альдостерона и бета-блокаторы классифицируются как лекарственные средства с доказанной эффективностью, которые снижают смертность и замедляют прогрессирование сердечной недостаточности. По показаниям используются комбинации нитратов и гидралазина, средств для стабилизации метаболизма миокарда и Основные лекарства работают следующим образом:
• Ингибиторы АПФ и АРБ. Клинические рекомендации по нефрологии у пациентов с сердечной недостаточностью включают блокаду РААС в качестве первой меры, лежащей в основе сердечной и нефропротекции. Целью приема АПФ является отключение фермента, который способствует синтезу активного ангиотензина, который повышает давление. БРА также снижают артериальное давление, но устраняют чувствительность рецепторов к ангиотензину.
Для нормализации кровообращения также важно нейтрализовать минералокортикоидные рецепторы; для этого назначают антагонисты альдостеронового рецептора (калийсберегающие диуретики): спиронолактон, эплеренон. Их основное действие - устранение избытка жидкости и натрия при сохранении калия. Перед назначением конкретного средства оцените скорость клубочковой фильтрации. Фуросемид и торасемид используются в качестве диуретиков при низкой СКФ.
Лечение бета-блокаторами замедляет прогрессирование патологии, вызывает восстановление (ремоделирование) сердца, улучшает функциональные возможности. При приеме лекарств уменьшается тахикардия, ингибируется апоптоз и кардиотоксическое действие катехоламинов, а активность РААС косвенно замедляется. По показаниям, бета-адреноблокаторы можно применять в комбинации.
Хирургическое лечение в сочетании с медикаментозным лечением направлено на усиление насосной функции миокарда. Застойная почка как осложнение сердечной недостаточности может быть выровнена после оптимизации сердечного выброса. В случае необратимых последствий с потерей функциональных способностей прогрессирование ХБП может быть значительно замедлено адекватной терапией. Операции по поводу застойной сердечной недостаточности и кардиоренального синдрома включают в себя:
Ресинхронизирующая терапия помогает снизить функциональный класс сердечной недостаточности. Искусственная синхронизация работы всех отделов сердца достигается путем имплантации кардиостимулятора. Основным показанием является механическая желудочковая асинергия и нарушение функции внутрижелудочковых структур.
При определении причины сердечной недостаточности дефект можно исправить хирургическим лечением. В случае стеноза, сABG выполняется, но исследования не показали особых преимуществ хирургии по сравнению с лекарственной терапией. Устранение митральной регургитации может уменьшить клинические симптомы у тщательно отобранных пациентов; долгосрочный прогноз недостаточно изучен. Трансплантация сердца подходит для некоторых пациентов с терминальной стадией сердечной недостаточности.
Схема подбирается индивидуально с учетом рекомендаций кардиолога и нефролога после оценки результатов обследования. Выбор лекарства зависит от функционального класса сердечной недостаточности, степени поражения почек и связанной с ними патологии. Одним из важных аспектов комплексного лечения является соблюдение диеты с максимальным ограничением хлорида натрия менее 3 г и жидкости до 1,5 л в день во время активной диуретической терапии. Пациента взвешивают ежедневно, чтобы контролировать скрытый отек, учитывать количество питьевой воды и выделяемой мочи и выполнять динамическую тонометрию.
• Ингибиторы АПФ и АРБ. Клинические рекомендации по нефрологии у пациентов с сердечной недостаточностью включают блокаду РААС в качестве первой меры, лежащей в основе сердечной и нефропротекции. Целью приема АПФ является отключение фермента, который способствует синтезу активного ангиотензина, который повышает давление. БРА также снижают артериальное давление, но устраняют чувствительность рецепторов к ангиотензину.
Для нормализации кровообращения также важно нейтрализовать минералокортикоидные рецепторы; для этого назначают антагонисты альдостеронового рецептора (калийсберегающие диуретики): спиронолактон, эплеренон. Их основное действие - устранение избытка жидкости и натрия при сохранении калия. Перед назначением конкретного средства оцените скорость клубочковой фильтрации. Фуросемид и торасемид используются в качестве диуретиков при низкой СКФ.
Лечение бета-блокаторами замедляет прогрессирование патологии, вызывает восстановление (ремоделирование) сердца, улучшает функциональные возможности. При приеме лекарств уменьшается тахикардия, ингибируется апоптоз и кардиотоксическое действие катехоламинов, а активность РААС косвенно замедляется. По показаниям, бета-адреноблокаторы можно применять в комбинации.
Хирургическое лечение в сочетании с медикаментозным лечением направлено на усиление насосной функции миокарда. Застойная почка как осложнение сердечной недостаточности может быть выровнена после оптимизации сердечного выброса. В случае необратимых последствий с потерей функциональных способностей прогрессирование ХБП может быть значительно замедлено адекватной терапией. Операции по поводу застойной сердечной недостаточности и кардиоренального синдрома включают в себя:
Ресинхронизирующая терапия помогает снизить функциональный класс сердечной недостаточности. Искусственная синхронизация работы всех отделов сердца достигается путем имплантации кардиостимулятора. Основным показанием является механическая желудочковая асинергия и нарушение функции внутрижелудочковых структур.
При определении причины сердечной недостаточности дефект можно исправить хирургическим лечением. В случае стеноза, сABG выполняется, но исследования не показали особых преимуществ хирургии по сравнению с лекарственной терапией. Устранение митральной регургитации может уменьшить клинические симптомы у тщательно отобранных пациентов; долгосрочный прогноз недостаточно изучен. Трансплантация сердца подходит для некоторых пациентов с терминальной стадией сердечной недостаточности.
Лечение застойной почки.
Терапевтические меры направлены на максимальную компенсацию сердечной недостаточности и снижение симптомов комплекса сердечной почки. Когда РААС активирован, патологический процесс прогрессирует с развитием фиброза в почках и сердце. Поэтому раннее лечение имеет важное значение. Пациент с ухудшением самочувствия и отрицательной динамикой клинических и лабораторных показателей госпитализирован.Схема подбирается индивидуально с учетом рекомендаций кардиолога и нефролога после оценки результатов обследования. Выбор лекарства зависит от функционального класса сердечной недостаточности, степени поражения почек и связанной с ними патологии. Одним из важных аспектов комплексного лечения является соблюдение диеты с максимальным ограничением хлорида натрия менее 3 г и жидкости до 1,5 л в день во время активной диуретической терапии. Пациента взвешивают ежедневно, чтобы контролировать скрытый отек, учитывать количество питьевой воды и выделяемой мочи и выполнять динамическую тонометрию.
Прогноз
Исход сердечной недостаточности тяжелый (неблагоприятный), застойная почка с прогрессированием хронической почечной недостаточности ухудшает прогноз. Чем выше функциональный класс сердечной недостаточности, тем выше вероятность летального исхода: при IV ЧСС смертность в течение 6 месяцев составляет 44%, при легкой форме ХСН только 50% пациентов испытывают веху 4 лет с момента постановки диагноза. Внедрение современных методов лечения позволило снизить смертность при тяжелой сердечной недостаточности на 35%.
|
|
Профилактика
Профилактика подразумевает приверженность здоровому образу жизни. С профилактической целью даже здоровые люди должны регулярно контролировать уровень сахара и холестерина, артериальное давление, а в случае обнаружения сердечной недостаточности и нарушения функции почек - уровень мочевины, креатинина, альбуминурии. Если врач прописал лекарства, необходимо строго придерживаться рекомендуемой схемы, не менять группы и дозировки лекарств самостоятельно.
Список литературы
1. Поражение почек при сердечной недостаточности: от патофизиологии к лечению/ Шутов А.М. Ремедиум-Приволжье 2015 - №1.
2. Болеет сердце - страдают почки: кардиоренальный синдром у больных с хронической сердечной недостаточностью/ Резник Е.В., Сторожаков Г.И., Гендлин Г.Е. Лечебное дело - 2009 - №1.
3. Терапевтические стратегии лечения кардиоренального синдрома / Руденко , Кутырина И.М., Швецов М.Ю., Шилов Е.М., Новикова М.С. Лечащий врач - 2012 - №1.
2. Болеет сердце - страдают почки: кардиоренальный синдром у больных с хронической сердечной недостаточностью/ Резник Е.В., Сторожаков Г.И., Гендлин Г.Е. Лечебное дело - 2009 - №1.
3. Терапевтические стратегии лечения кардиоренального синдрома / Руденко , Кутырина И.М., Швецов М.Ю., Шилов Е.М., Новикова М.С. Лечащий врач - 2012 - №1.
Связанные клинические рекомендации
Связанные стандарты мед. помощи
- Стандарт специализированной медицинской помощи при почечной недостаточности. Проведение обмена перитонеального диализа
- Стандарт медицинской помощи больным хронической почечной недостаточностью
- Стандарт специализированной медицинской помощи при хронической болезни почек 5 стадии в преддиализном периоде, при госпитализации с целью подготовки к заместительной почечной терапии
- Стандарт первичной медико-санитарной помощи при хронической болезни почек 4 стадии
- Стандарт первичной медико-санитарной помощи при хронической болезни почек 5 стадии в преддиализном периоде