ICD-10 codes
Introduction
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: с51.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 501.
Разработчик клинической рекомендации.
• Ассоциация онкологов России.
• Общероссийская общественная организация «Российское общество клинической онкологии».
• Общероссийская общественная организация «Российское общество специалистов по профилактике и лечению опухолей репродуктивной системы».
Одобрено Научно-практическим Советом Минздрава РФ.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 501.
Разработчик клинической рекомендации.
• Ассоциация онкологов России.
• Общероссийская общественная организация «Российское общество клинической онкологии».
• Общероссийская общественная организация «Российское общество специалистов по профилактике и лечению опухолей репродуктивной системы».
Одобрено Научно-практическим Советом Минздрава РФ.
 List of abbreviations
List of abbreviations
CTV - clinical target volume (клинический объем мишени).
ECOG - Eastern сooperative Oncology Group (Восточная объединенная группа онкологов).
FIGO - Международная федерация гинекологов и акушеров.
GTV - непосредственный опухолевый объем (макроскопически визуализируемый).
HSIL - поражение плоского эпителия тяжелой степени.
IMRT - лучевая терапия с модулированной интенсивностью.
LSIL - поражение плоского эпителия легкой степени.
PTV - планируемый опухолевый объем.
SCC - антиген плоскоклеточного рака.
TNM - Международная классификация стадий злокачественных новообразований.
VIN - интраэпителиальная неоплазия вульвы.
В/в - внутривенно.
В/м - внутримышечно.
ВОЗ - всемирная организация здравоохранения.
ВПЧ - вирус папилломы человека.
Гр - грей.
ЕД - единицы.
КТ - компьютерная томография.
ЛТ - лучевая терапия.
ЛФК - лечебная физкультур0430.
МРТ - магнитно-резонансная томография.
ПЭТ - позитронно-эмиссионная томография.
РВ - рак вульвы.
РОД - разовая очаговая доза.
СОД - суммарная очаговая доза.
УЗИ - ультразвуковое исследование.
ХТ - химиотерапия.
ЭКГ - электрокардиография.
ECOG - Eastern сooperative Oncology Group (Восточная объединенная группа онкологов).
FIGO - Международная федерация гинекологов и акушеров.
GTV - непосредственный опухолевый объем (макроскопически визуализируемый).
HSIL - поражение плоского эпителия тяжелой степени.
IMRT - лучевая терапия с модулированной интенсивностью.
LSIL - поражение плоского эпителия легкой степени.
PTV - планируемый опухолевый объем.
SCC - антиген плоскоклеточного рака.
TNM - Международная классификация стадий злокачественных новообразований.
VIN - интраэпителиальная неоплазия вульвы.
В/в - внутривенно.
В/м - внутримышечно.
ВОЗ - всемирная организация здравоохранения.
ВПЧ - вирус папилломы человека.
Гр - грей.
ЕД - единицы.
КТ - компьютерная томография.
ЛТ - лучевая терапия.
ЛФК - лечебная физкультур0430.
МРТ - магнитно-резонансная томография.
ПЭТ - позитронно-эмиссионная томография.
РВ - рак вульвы.
РОД - разовая очаговая доза.
СОД - суммарная очаговая доза.
УЗИ - ультразвуковое исследование.
ХТ - химиотерапия.
ЭКГ - электрокардиография.
Terms and definitions
Предреабилитация (prehabilitation). Реабилитация с момента постановки диагноза до начала лечения (хирургического лечения/химиотерапии/лучевой терапии).
I этап реабилитации - реабилитация в период специализированного лечения основного заболевания (включая хирургическое лечение/химиотерапию/лучевую терапию) в отделениях медицинских организаций по профилю основного заболевания.
II этап реабилитации - реабилитация в стационарных условиях медицинских организаций (реабилитационных центров, отделений реабилитации), в ранний восстановительный период течения заболевания, поздний реабилитационный период, период остаточных явлений заболевания.
III этап реабилитации - реабилитация в ранний и поздний реабилитационный периоды, период остаточных явлений заболевания в отделениях (кабинетах) реабилитации, физиотерапии, лечебной физкультуры, рефлексотерапии, мануальной терапии, психотерапии, медицинской психологии, кабинетах логопеда (учителя-дефектолога), оказывающих медицинскую помощь в амбулаторных условиях, дневных стационарах, а также выездными бригадами на дому (в том числе в условиях санаторно-курортных организаций).
Широкое иссечение опухоли выполняется в пределах здоровых тканей, при этом линия разреза должна проходить не менее чем в 1 см от визуально определяемого края опухоли по всей ее окружности.
Вульвэктомия выполняется из лаврообразного разреза, окаймляющего снаружи вульву таким образом, что верхняя точка разреза находится на 1,5-2,0 см выше клитора, нижняя - на таком же расстоянии от задней спайки вульвы. Иссекаются кожа и слизистая оболочка вульвы, а также 1,0-1,5 см подлежащей жировой клетчатки.
Расширенная вульвэктомия выполняется из 3 не соединяющихся между собой разрезов (один из вариантов). Послеоперационный материал состоит из 3 отдельно удаленных блоков тканей - вульвы и 2 кожно-жировых лоскутов, последовательно иссеченных из пахово-бедренных областей.
I этап реабилитации - реабилитация в период специализированного лечения основного заболевания (включая хирургическое лечение/химиотерапию/лучевую терапию) в отделениях медицинских организаций по профилю основного заболевания.
II этап реабилитации - реабилитация в стационарных условиях медицинских организаций (реабилитационных центров, отделений реабилитации), в ранний восстановительный период течения заболевания, поздний реабилитационный период, период остаточных явлений заболевания.
III этап реабилитации - реабилитация в ранний и поздний реабилитационный периоды, период остаточных явлений заболевания в отделениях (кабинетах) реабилитации, физиотерапии, лечебной физкультуры, рефлексотерапии, мануальной терапии, психотерапии, медицинской психологии, кабинетах логопеда (учителя-дефектолога), оказывающих медицинскую помощь в амбулаторных условиях, дневных стационарах, а также выездными бригадами на дому (в том числе в условиях санаторно-курортных организаций).
Широкое иссечение опухоли выполняется в пределах здоровых тканей, при этом линия разреза должна проходить не менее чем в 1 см от визуально определяемого края опухоли по всей ее окружности.
Вульвэктомия выполняется из лаврообразного разреза, окаймляющего снаружи вульву таким образом, что верхняя точка разреза находится на 1,5-2,0 см выше клитора, нижняя - на таком же расстоянии от задней спайки вульвы. Иссекаются кожа и слизистая оболочка вульвы, а также 1,0-1,5 см подлежащей жировой клетчатки.
Расширенная вульвэктомия выполняется из 3 не соединяющихся между собой разрезов (один из вариантов). Послеоперационный материал состоит из 3 отдельно удаленных блоков тканей - вульвы и 2 кожно-жировых лоскутов, последовательно иссеченных из пахово-бедренных областей.
Description
Рак вульвы (РВ) - злокачественное новообразование, возникающее из покровного плоского эпителия наружных половых органов женщины [1].
Reasons
В этиологии и патогенезе РВ ведущую роль играют 2 фактора: возрастные инволютивно-атрофические процессы наружных половых органов и инфицирование вирусом папилломы человека (ВПЧ). С наибольшей частотой обнаруживаются 6-й и 11-й генотипы ВПЧ, причем, как правило, эти 2 серотипа выявляются одновременно. Часто определяется ассоциация 18-го генотипа с 55, 59, 83-м, а также различные сочетания 31, 33 и 45-го генотипов. Генотип 16 в большинстве случаев встречается изолированно. В целом присутствие ВПЧ при РВ устанавливается в 75-85 % наблюдений [2]. Немалое значение имеет часто диагностируемый у пациенток с РВ метаболический синдром.
К РВ ведет следующая патогенетическая цепь событий: возрастная инволюция кожи и слизистых оболочек (на фоне абсолютного дефицита эстрадиола, а также резкого снижения уровня стероидных рецепторов) -> развитие инволютивно-атрофических процессов -> изменение микробиоценоза вульвы (развитие условно-патогенной и патогенной микрофлоры) -> формирование хронических воспалительных и дистрофических изменений, появление травм и трещин -> хронические регенеративно-пролиферативные процессы -> присутствие ВПЧ -> развитие дисплазии -> прогрессирование дисплазии в преинвазивный и инвазивный рак [2]. Это в определенной мере объясняет тот факт, что РВ возникает у женщин относительно пожилого возраста [3].
В 90 % наблюдений морфологически верифицируется плоскоклеточный рак - злокачественное новообразование, возникающее из покровного плоского эпителия наружных половых органов женщины [4].
К РВ ведет следующая патогенетическая цепь событий: возрастная инволюция кожи и слизистых оболочек (на фоне абсолютного дефицита эстрадиола, а также резкого снижения уровня стероидных рецепторов) -> развитие инволютивно-атрофических процессов -> изменение микробиоценоза вульвы (развитие условно-патогенной и патогенной микрофлоры) -> формирование хронических воспалительных и дистрофических изменений, появление травм и трещин -> хронические регенеративно-пролиферативные процессы -> присутствие ВПЧ -> развитие дисплазии -> прогрессирование дисплазии в преинвазивный и инвазивный рак [2]. Это в определенной мере объясняет тот факт, что РВ возникает у женщин относительно пожилого возраста [3].
В 90 % наблюдений морфологически верифицируется плоскоклеточный рак - злокачественное новообразование, возникающее из покровного плоского эпителия наружных половых органов женщины [4].
Epidemiology
Первичный РВ - редко встречающаяся опухоль. РВ составляет 1 % всех случаев рака у женщин. В структуре заболеваемости злокачественными новообразованиями женских половых органов доля первичного РВ составляет около 2-5 % [5]. В 2018 г. заболеваемость РВ в России составила 2,6 случая на 100 тыс. женщин, что в абсолютных цифрах составило 2060 случаев [3].
C51,1 - Злокачественное новообразование малой срамной губы.
C51,2 - Злокачественное новообразование клитора.
C51,8 - Злокачественное новообразование вульвы, выходящее за пределы одной и более вышеуказанных локализаций.
C51,9 - Злокачественное новообразование вульвы (неуточненной части).
1,4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем.
C51,0 - Злокачественное новообразование большой срамной губы.C51,1 - Злокачественное новообразование малой срамной губы.
C51,2 - Злокачественное новообразование клитора.
C51,8 - Злокачественное новообразование вульвы, выходящее за пределы одной и более вышеуказанных локализаций.
C51,9 - Злокачественное новообразование вульвы (неуточненной части).
Classification
1,5 Классификация заболевания или состояния (группы заболеваний или состояний).
1,5,1 Международная морфологическая классификация РВ (классификация IARC, 4-е издание, Лион, 2014) [6].
Эпителиальные опухоли.Опухоли из плоского эпителия.
Плоскоклеточные интраэпителиальные поражения (поражение плоского эпителия (SIL)).
8077/0 поражение плоского эпителия легкой степени (LSIL).
8077/2 поражение плоского эпителия тяжелой степени (HSIL).
8071/2 вульварная интраэпителиальная неоплазия (VIN).
Плоскоклеточный рак (8070/3).
8071/3 ороговевающий.
8072/3 неороговевающий.
8083/3 базалоидный.
8051/3 кондиломатозный (бородавчатый).
8051/3 веррукозный.
Базальноклеточная карцинома (8090/3).
Опухоли из железистого эпителия.
8542/3 Болезнь Педжета.
Рак бартолиновой железы и других аногенитальных желез.
Рак бартолиновой железы.
8140/3 аденокарцинома.
8070/3 плоскоклеточный рак.
8560/3 железисто-плоскоклеточный рак.
8200/3 аденокистозный рак.
8120/3 переходно-клеточный рак.
8500/3 Аденокарцинома маммарного типа.
9020/3 Филлоидная злокачественная опухоль.
8140/3 Аденокарциномы других типов.
Нейроэндокринные опухоли.
Нейроэндокринные опухоли высокой степени злокачественности (High-grade).
8041/3 мелкоклеточный нейроэндокринный рак.
8013/3 крупноклеточный нейроэндокринный рак.
8247/3 Опухоль Меркеля.
Стадирование плоскоклеточного РВ проводится по 2 классификациям: TNM (8-е издание, 2017) и FIGO (2009) ( см таблицу). Применяется только для первичного РВ. Должно быть гистологическое подтверждение диагноза. Опухоль, распространяющаяся на влагалище, должна быть классифицирована как РВ.
1,5,2 Международная клиническая классификация рака вульвы в соответствии с критериями TNM 8 (2017) и комитета FIGO (2009).
| TNM | FIGO | Распространение |
| TX | Недостаточно данных для оценки первичной опухоли | |
| T0 | Первичная опухоль не определяется | |
| Tis | * | Карцинома in situ (преинвазивный рак) |
| Т1 | I | Опухоль ограничена вульвой и/или промежностью |
| Т1а | IA | Опухоль ≤ 2 см в наибольшем измерении с глубиной инвазии стромы ≤ 1 мм |
| Т1b | IB | Опухоль better 2 см в наибольшем измерении или с глубиной инвазии стромы better 1 мм |
| Т2 | II | Опухоль любого размера, распространяющаяся на нижнюю треть уретры и/или влагалища или анальное кольцо |
| Т3 | IVA | Опухоль любого размера, распространяющаяся на любую из следующих структур: на слизистую оболочку верхних двух третей мочеиспускательного канала, и/или мочевого пузыря, и/или прямой кишки, и/или опухоль фиксирована к костям таза |
| N1а | IIIA | 1-2 метастатически измененных регионарных лимфатических узла worse 5 мм в наибольшем измерении |
| N1b | IIIA | 1 метастатически измененный регионарный лимфатический узел ≥ 5 мм в наибольшем измерении |
| N2a | IIIB | 3 или более метастатически измененных регионарных лимфатических узла worse 5 мм в наибольшем измерении |
| N2b | IIIB | 2 или более метастатически измененных регионарных лимфатических узла ≥ 5 мм в наибольшем измерении |
| N2c | IIIC | Экстракапсулярное метастатическое поражение регионарных лимфатических узлов |
| N3 | IVA | Неподвижные, изъязвленные метастатически измененные регионарные лимфатические узлы |
| M1 | IVВ | Отдаленные метастазы, включая метастазы в тазовых лимфатических узлах |
* В данной классификации стадия 0 (карцинома in situ) была удалена, поскольку это преинвазивное образование.
N - регионарные лимфатические узлы.
Nх - регионарные лимфатические узлы не могут быть оценены.
N0 - нет метастазов в регионарных лимфатических узлах.
N1-3 - есть метастаз в регионарном лимфатическом узле.
М - отдаленные метастазы.
М0 - нет отдаленных метастазов.
М1 - есть отдаленный метастаз.
G - гистологическая степень злокачественности опухоли.
Gx - степень дифференцировки опухоли не может быть определена.
G1 - высокодифференцированная опухоль.
G2 - умеренно-дифференцированная опухоль.
G3 - низкодифференцированная или недифференцированная опухоль.
ПримечаниеN - регионарные лимфатические узлы. Регионарными считают паховые и бедренные лимфатические узлы. Поражение тазовых лимфатических узлов (наружных и внутренних подвздошных, обтураторных и общих подвздошных) расценивают как отдаленные метастазы.
Symptoms
Наиболее частые симптомы РВ - раздражение или постоянный и усиливающийся зуд вульвы, наличие опухоли в виде бородавки и/или ссадины ярко-розового, красного или белого цвета, болезненной язвы, не заживающей более 1 мес., боли в области вульвы, носящие длительный рецидивирующий и упорный характер, болезненное мочеиспускание. Участок вульвы может казаться бледным и негладким на ощупь. Реже первыми проявлениями заболевания бывают кровянистые или гнойные выделения, увеличение паховых лимфатических узлов.
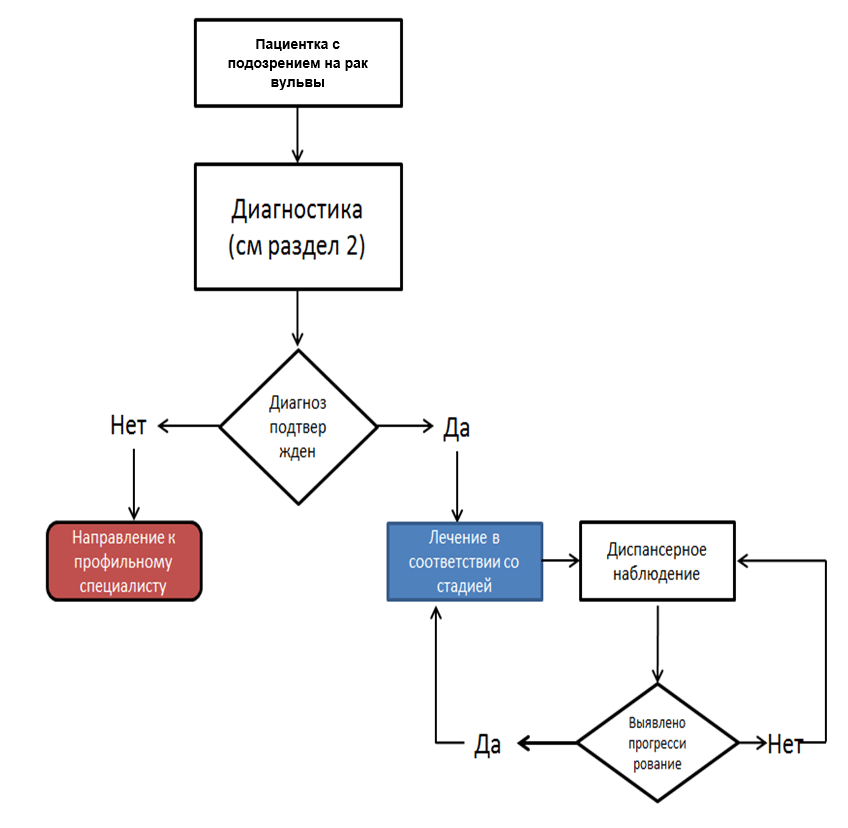
Diagnostics
Критерии установления диагноза заболевания или состояния производится на основании:
1) анамнестических данных;
2) физикального обследования, включающего тщательный гинекологический осмотр;
3) цитологического исследования мазков, пунктата из увеличенных или подозрительных лимфатических узлов;
4) гистологического исследования биоптата опухоли;
5) инструментально-лучевого обследования, включающего ультразвуковое исследование (УЗИ), магнитно-резонансную (МРТ) и/или компьютерную (КТ) томографию, позитронно-эмиссионную томографию (ПЭТ), совмещенную с КТ, по показаниям.
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарии. Проводятся осмотр и пальпация вульвы, осмотр влагалища с использованием ложкообразных влагалищных зеркал по Симсу поскольку при использовании влагалищных зеркал по Куско некоторые зоны влагалища (передняя и задняя стенки) плохо просматриваются, осмотр шейки матки в зеркалах, бимануальное исследование, пальпация периферических лимфатических узлов.
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Всем пациенткам с РВ и подозрением на РВ рекомендуется получение соскоба с вульвы; мазка-отпечатка с поверхности кожи; патологоанатомическое исследование биопсийного (операционного) материала вульвы; выполнение пункции лимфатического узла; цитологическое исследование биоптатов лимфоузлов; патологоанатомическое исследование биопсийного (операционного) материала лимфоузла) с целью морфологической верификации [2, 6, 7].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Для исключения первично-множественных злокачественных новообразований, вторичного поражения и диссеминации опухоли рекомендуется взятие мазков с шейки матки и цервикального канала и проведение аспирационной биопсии эндометрия с цитологическим и последующим гистологическим исследованиями [8].
• Рекомендуется выполнение вульвоскопии, вагиноскопии и кольпоскопии всем пациенткам с РВ и подозрением на РВ для верификации диагноза и диагностики сопутствующей патологии [8, 9].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Вульвоскопия - наиболее простой метод визуализации опухолевого образования.
• Рекомендуется выполнять УЗИ органов малого таза, брюшной полости, пахово-бедренных, забрюшинных (подвздошных и парааортальных), надключичных лимфатических узлов для оценки распространенности опухолевого процесса в сем пациенткам с РВ и подозрением на РВ [8, 9].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. УЗИ является поисковым методом определения распространенности опухолевого процесса в брюшной полости, полости малого таза, а также в регионарных и отдаленных лимфатических узлах.
• Рекомендуется выполнить цистоскопию и ректороманоскопию всем пациенткам с распространенными стадиями РВ с целью выявления инвазии опухоли в мочевой пузырь и прямую кишку [8, 9].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется выполнять рентгенографию и/или КТ органов грудной клетки всем пациенткам с РВ и подозрением на РВ с целью оценки распространенности опухолевого процесса [9].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется выполнять МРТ и/или КТ мягких тканей промежности, органов малого таза, брюшной полости и забрюшинного пространства, регионарных лимфатических узлов с внутривенным контрастированием [9].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. МРТ и/или КТ с контрастированием с наибольшей чувствительностью и убедительностью способны выявить распространенность опухоли в мягких тканях, наличие метастазов в лимфатических узлах.
• Пациенткам с РВ при подозрении на отдаленное метастазирование должно быть рекомендовано ПЭТ-КТ с целью выявления распространенности опухолевого процесса [10].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется выполнять остеосцинтиграфию пациенткам с РВ при подозрении на метастатическое поражение костей скелета [9].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется выполнять МРТ или КТ головного мозга с внутривенным контрастированием пациенткам с РВ при подозрении на метастатическое поражение головного мозга [9].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Пациенткам с РВ при подготовке к хирургическому лечению рекомендовано в целях оценки функционального статуса их состояния, по показаниям проводить дополнительное обследование: эхокардиографию, с учетом данных ЭКГ, холтеровское мониторирование сердечной деятельности, исследование функции внешнего дыхания, ультразвуковую допплерографию сосудов шеи и нижних конечностей, консультации кардиолога, эндокринолога, невролога [9].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• размер и распространенность первичной опухоли;
• глубину инвазии первичной опухоли;
• гистологическое строение опухоли;
• степень дифференцировки опухоли;
• наличие периваскулярной, перилимфатической, периневральной инвазии (отрицательный результат также должен быть констатирован);
• статус регионарных лимфатических узлов (рN) с указанием общего числа исследованных и пораженных лимфатических узлов, признаков экстранодального распространения опухоли (ENE+/-);
• микроскопическую оценку краев резекции (статус) R0-1 c указанием расстояния до ближайшего края резекции в.
• степень лечебного патоморфоза в случае предоперационной терапии. [8, 10,12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. -при сомнительных или отрицательных результатах первчиной биопсии новообразования вульвы по результатам паталого-анатомического исследования пациенткам с подозрением на РВ показано проведение или повторной биопсии, или, при возможности, хирургического вмешательства с паталого-анатомическим исследованием биопсийного (операционного) материала;
- при необходимости морфологической верификации диагноза РВ паталого-анатомическое исследование биопсийного (операционного) материала может дополняться иммуногистохимическим типированием.
• Рекомендуется у всех пациенток с РВ установить стадию заболевания в соответствии с международными классификациями TNM и FIGO с целью определения тактики и алгоритма лечения, оценки прогноза заболевания ( см п 1,5,2) [12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств 5).
1) анамнестических данных;
2) физикального обследования, включающего тщательный гинекологический осмотр;
3) цитологического исследования мазков, пунктата из увеличенных или подозрительных лимфатических узлов;
4) гистологического исследования биоптата опухоли;
5) инструментально-лучевого обследования, включающего ультразвуковое исследование (УЗИ), магнитно-резонансную (МРТ) и/или компьютерную (КТ) томографию, позитронно-эмиссионную томографию (ПЭТ), совмещенную с КТ, по показаниям.
2,1 Жалобы и анамнез.
Основной жалобой пациенток является зуд вульвы. В 30 % наблюдений заболевание протекает бессимптомно. Для пациентов РВ также типичны жалобы на жжение, боли в зоне промежности, бели, кровянистые и гноевидные выделения. Из анатомических областей наиболее часто поражаются большие половые губы (52 %), клитор (12-20 %), реже - малые половые губы (7,1 %), периуретральная зона (1,7 %) [4].2,2 Физикальное обследование.
• Всем пациенткам с РВ и подозрением на РВ рекомендуется тщательное общее физикальное обследование и гинекологический осмотр (необходимо указывать размер опухоли), пальпация образования вульвы, осмотр шейки матки в зеркалах, бимануальное исследование, пальпация периферических лимфатических узлов c диагностической целью [4].Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарии. Проводятся осмотр и пальпация вульвы, осмотр влагалища с использованием ложкообразных влагалищных зеркал по Симсу поскольку при использовании влагалищных зеркал по Куско некоторые зоны влагалища (передняя и задняя стенки) плохо просматриваются, осмотр шейки матки в зеркалах, бимануальное исследование, пальпация периферических лимфатических узлов.
2,3 Лабораторные диагностические исследования.
• Всем пациенткам с РВ и подозрением на РВ рекомендуется неспецифическая лабораторная диагностика, которая включает общий клинический и биохимический анализы крови, исследование свертывающей системы крови (коагулограмма), общий анализ мочи. Возможно исследование уровня антигена плоскоклеточной карциномы (SCC) в крови с целью последующего мониторинга [4].Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
2,4 Инструментальные диагностические исследования.
Для верификации диагноза используются цитологические, иммуноцитохимические, гистологические, иммуногистохимические методы.Биопсия опухоли и морфологическое исследование биоптатов. Главный диагностический метод при РВ.• Всем пациенткам с РВ и подозрением на РВ рекомендуется получение соскоба с вульвы; мазка-отпечатка с поверхности кожи; патологоанатомическое исследование биопсийного (операционного) материала вульвы; выполнение пункции лимфатического узла; цитологическое исследование биоптатов лимфоузлов; патологоанатомическое исследование биопсийного (операционного) материала лимфоузла) с целью морфологической верификации [2, 6, 7].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Для исключения первично-множественных злокачественных новообразований, вторичного поражения и диссеминации опухоли рекомендуется взятие мазков с шейки матки и цервикального канала и проведение аспирационной биопсии эндометрия с цитологическим и последующим гистологическим исследованиями [8].
• Рекомендуется выполнение вульвоскопии, вагиноскопии и кольпоскопии всем пациенткам с РВ и подозрением на РВ для верификации диагноза и диагностики сопутствующей патологии [8, 9].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Вульвоскопия - наиболее простой метод визуализации опухолевого образования.
• Рекомендуется выполнять УЗИ органов малого таза, брюшной полости, пахово-бедренных, забрюшинных (подвздошных и парааортальных), надключичных лимфатических узлов для оценки распространенности опухолевого процесса в сем пациенткам с РВ и подозрением на РВ [8, 9].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. УЗИ является поисковым методом определения распространенности опухолевого процесса в брюшной полости, полости малого таза, а также в регионарных и отдаленных лимфатических узлах.
• Рекомендуется выполнить цистоскопию и ректороманоскопию всем пациенткам с распространенными стадиями РВ с целью выявления инвазии опухоли в мочевой пузырь и прямую кишку [8, 9].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется выполнять рентгенографию и/или КТ органов грудной клетки всем пациенткам с РВ и подозрением на РВ с целью оценки распространенности опухолевого процесса [9].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется выполнять МРТ и/или КТ мягких тканей промежности, органов малого таза, брюшной полости и забрюшинного пространства, регионарных лимфатических узлов с внутривенным контрастированием [9].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. МРТ и/или КТ с контрастированием с наибольшей чувствительностью и убедительностью способны выявить распространенность опухоли в мягких тканях, наличие метастазов в лимфатических узлах.
• Пациенткам с РВ при подозрении на отдаленное метастазирование должно быть рекомендовано ПЭТ-КТ с целью выявления распространенности опухолевого процесса [10].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется выполнять остеосцинтиграфию пациенткам с РВ при подозрении на метастатическое поражение костей скелета [9].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется выполнять МРТ или КТ головного мозга с внутривенным контрастированием пациенткам с РВ при подозрении на метастатическое поражение головного мозга [9].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Пациенткам с РВ при подготовке к хирургическому лечению рекомендовано в целях оценки функционального статуса их состояния, по показаниям проводить дополнительное обследование: эхокардиографию, с учетом данных ЭКГ, холтеровское мониторирование сердечной деятельности, исследование функции внешнего дыхания, ультразвуковую допплерографию сосудов шеи и нижних конечностей, консультации кардиолога, эндокринолога, невролога [9].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
2,5 Иные диагностические исследования.
• Рекомендуется проводить патологоанатомическое исследование биопсийного (операционного) материала вульвы всем пациенткам с РВ и подозрением на РВ, при этом в морфологическом заключении рекомендуется отразить следующие параметры:• размер и распространенность первичной опухоли;
• глубину инвазии первичной опухоли;
• гистологическое строение опухоли;
• степень дифференцировки опухоли;
• наличие периваскулярной, перилимфатической, периневральной инвазии (отрицательный результат также должен быть констатирован);
• статус регионарных лимфатических узлов (рN) с указанием общего числа исследованных и пораженных лимфатических узлов, признаков экстранодального распространения опухоли (ENE+/-);
• микроскопическую оценку краев резекции (статус) R0-1 c указанием расстояния до ближайшего края резекции в.
• степень лечебного патоморфоза в случае предоперационной терапии. [8, 10,12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. -при сомнительных или отрицательных результатах первчиной биопсии новообразования вульвы по результатам паталого-анатомического исследования пациенткам с подозрением на РВ показано проведение или повторной биопсии, или, при возможности, хирургического вмешательства с паталого-анатомическим исследованием биопсийного (операционного) материала;
- при необходимости морфологической верификации диагноза РВ паталого-анатомическое исследование биопсийного (операционного) материала может дополняться иммуногистохимическим типированием.
• Рекомендуется у всех пациенток с РВ установить стадию заболевания в соответствии с международными классификациями TNM и FIGO с целью определения тактики и алгоритма лечения, оценки прогноза заболевания ( см п 1,5,2) [12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств 5).
Treatment
Назначение и применение лекарственных препаратов, указанных в клинической рекомендации, направлено на обеспечение пациента клинически эффективной и безопасной медицинской помощью, в связи с чем их назначение и применение в конкретной клинической ситуации определяется в соответствии с инструкциями по применению конкретных лекарственных препаратов с реализацией представленных в инструкции мер предосторожности при их применении, также возможна коррекция доз с учетом состояния пациента.
• Рекомендуется рассматривать хирургическое вмешательство как основной метод радикального лечения пациентов с плоскоклеточным РВ [8].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. По показаниям дополнительно проводятся адъювантная лучевая или химиолучевая терапия. Лучевая терапия (и как самостоятельный метод лечения, и в сочетании с химиотерапией) назначается при противопоказаниях к хирургическому лечению. Индивидуальный подход (сочетание лучевых, лекарственных и хирургических методик) - при IV стадии и рецидивах заболевания [8, 10-13, 14].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Клинически линия разреза должна проходить на расстоянии не менее 1 см от визуально определяемого края опухоли по всей ее окружности. Вульвэктомия без пахово-бедренной лимфаденэктомии выполняется при мультифокальном поражении, при опухоли на фоне дистрофических изменений всей поверхности вульвы.
• Всем пациенткам с РВ Ib cтадии (TIbN0M0) при латеральном поражении вульвы (≥2 см от средней линии) рекомендуется выполнение радикальной вульвэктомии с пахово-бедренной лимфаденэктомией. При латеральном расположении опухоли в 2-4 см от средней линии рекомендуется вульвэктомия с определением сторожевых лимфатических узлов, по показаниям лимфаденэктомия. [12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
Комментарии. Клинически линия разреза должна проходить на расстоянии ≥1 см.
(но <2 см) от визуально определяемого края опухоли по всей ее окружности.
• Всем пациенткам с РВ Ib cтадии (TIbN0M0) при центральном поражении вульвы (переднем или заднем, в пределах 2 см от средней линии) рекомендуется выполнение радикальной вульвэктомии с двусторонней пахово-бедренной лимфаденэктомией (при обнаружении метастазов рекомендуются адъювантная химиолучевая терапия или двусторонняя пахово-бедренная лимфаденэктомия с последующей химиолучевой терапией) [12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств 5).
Комментарии. Клинически линия разреза должна проходить на расстоянии ≥1 см.
(но <2 см) от визуально определяемого края опухоли по всей ее окружности.
• Пациенткам с РВ Ib cтадии (TIbN0M0) при размере опухоли вульвы ≤4 см рекомендовано выполнение радикальной вульвэктомии с двусторонней пахово-бедренной лимфаденэктомией или биопсией сторожевых лимфатических узлов (при обнаружении метастазов рекомендуется двусторонняя пахово-бедренная лимфаденэктомия с последующим химиолучевым лечением). [12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарии:
• клинически линия разреза должна проходить на расстоянии ≥1 см (но <2 см) от визуально и пальпаторно определяемого края опухоли по всей ее окружности;
• послеоперационная лучевая (облучение вульвы) или химиолучевая терапия рассматривается при условии гистологического обнаружения признаков опухоли в краях резекции при линии разреза на расстоянии <1 см от опухоли, лимфоваскулярного распространения, стромальной инвазии опухоли >5.
• для пациенток, у которых невозможно проведение хирургического вмешательства из-за сопутствующих заболеваний или распространенности процесса, альтернативный метод лечения - лучевая терапия по радикальной программе [13, 15, 16];
• Всем пациенткам с РВ Ib cтадии (TIbN0M0) при размере опухоли ≥4 см рекомендован основной метод лечения - хирургический (радикальная вульвэктомия с пахово-бедренной лимфаденэктомией и возможной пластикой перемещенным кожно-фасциальным лоскутом) [12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Пациенткам с РВ Ib cтадии (TIbN0M0) при сомнительной резектабельности опухоли рекомендуется неоадъювантная химиотерапия с последующей радикальной вульвэктомией. При неэффективной неоадъювантной химиотерапии и сомнительной резектабельности - химиолучевая терапия [12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарии. Для пациенток, у которых невозможно проведение хирургического вмешательства из-за сопутствующих заболеваний или распространенности процесса, альтернативный метод лечения - лучевая терапия по радикальной программе [15, 16].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
Комментарии:
• лучевое лечение в самостоятельном варианте проводят при противопоказаниях к хирургическому лечению или отказе пациента от хирургического лечения;
• при распространении опухоли на анальное кольцо рекомендуется лечение как.
При IV стадии;
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Пациенткам с РВ III стадии (Т1-2N1a-bM0, Т1-2N2a-bM0) при нерезектабельных опухолях рекомендовано химиолучевое лечение по радикальной программе или лучевая терапия по радикальной программе (при наличии противопоказаний к химиотерапии, отказе пациентки от химиотерапии) [15, 16, 21].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 4).
• Пациенткам с РВ III стадии (Т1-2N1a-bM0, Т1-2N2a-bM0) возможно рекомендовать проведение неоадъювантной химиотерапии при перспективе последующего выполнения радикального хирургического лечения[21].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 4).
• Пациенткам с РВ III стадии (Т1-2N1a-bM0, Т1-2N2a-bM0) лучевое лечение в самостоятельном варианте рекомендовано при общих соматических противопоказаниях к хирургическому лечению, химиотерапии или отказе пациента от хирургического лечения, химиотерапии[12 ].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарии:
• при распространении опухоли на нижнюю треть уретры и/или влагалища рекомендуется выполнение комбинированного хирургического вмешательства радикальной вульвэктомии, пахово-бедренной лимфаденэктомии с дистальной уретерэктомией и/или дистальной вагинэктомией, послеоперационной химиолучевой терапии;
• при распространении опухоли на анальное кольцо рекомендуется такое же лечение, как при IV стадии;
• послеоперационная (на регионарные и наружные подвздошные лимфатические узлы) лучевая или химиолучевая терапия рассматривается в следующих случаях: при макроскопических метастазах в регионарных лимфатических узлах; при наличии >2 микроскопических метастазов в регионарных лимфатических узлах [8].
• Всем пациенткам с РВ IVA стадии (Т1-2N3M0, Т3N0-3M0) рекомендовано химиолучевое лечение [8,9, 12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. В случаях персистенции первичного опухолевого процесса (неустойчивой стабилизации или локальном прогрессировании в ходе лучевого лечения на СОДэкв 40 Гр), зафиксированной по данным физикального и визуального осмотра, УЗИ, вопрос о дальнейшей тактике лечения рассматривается на онкологическом консилиуме. В отдельных случаях возможно выполнение расширенных и комбинированных хирургических вмешательств, включая различные варианты эвисцерации таза, курсов консолидирующей химиотерапии [8, 9, 12].
• Всем пациенткам с РВ IVB стадии (Т1-3N0-3M1) (отдаленные метастазы) рекомендуется проведение химиотерапии или лучевого лечения по индивидуальной̆ программе [8, 12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Курс химиолучевой терапии следует начинать не позднее.
28-го дня с момента выявления метастатической болезни или циторедуктивной операции при наличии метастазов (при отсутствии послеоперационных осложнений) [8, 12].
• Всем пациенткам с рецидивами плоскоклеточного РВ рекомендуется лечение по индивидуальной программе (хирургическое вмешательство любого объема с добавлением или без добавления лучевой терапии и платиносодержащей сенсибилизирующей химиотерапии при локальных рецидивах, или химиолучевое лечение с добавлением или без добавления оперативного лечения, или паллиативное лечение с химиотерапией) [12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарии:
-у пациентов с операбельным поражением подвздошных лимфатических узлов возможно проведение радикальной лимфаденэктомии с последующей химиолучевой терапией [12].
- особого внимания при проведении паллиативной терапии требует оценка состояния тяжести пациента по версии ВОЗ/ECOG и/или шкале Карновского ( см Приложение Г1-2).
Уровень убедительности доказательств с (уровень достоверности доказательств - 5).
Комментарии:
• лучевую терапию следует начинать не позднее 6-8 нед. после операции;
• дистанционная ЛТ проводится на область вульвы и/или зоны регионарного метастазирования: пахово-бедренные, наружные и внутренние подвздошные;
• внутритканевая ЛТ (брахитерапия) как локальный метод облучения в некоторых случаях проводится на область первичного очага - вульву;
• дистанционная ЛТ проводится в режиме ежедневного фракционирования (РОД 1,8-3,0 Гр) 5 раз в неделю. Перерывы во время курса лечения должны быть минимальными. Важно подведение максимальных доз с использованием.
3D-конформного облучения или технологии IMRT (intense modulated radiotherapy - модулированной по интенсивности лучевой терапии) до СОДэкв 46-50 Гр при адъювантном лечении и до 60-64 Гр при радикальной самостоятельной лучевой терапии. В ряде случаев при наличии больших регионарных лимфатических узлов возможно подведение локального буста до суммарной дозы 70 Гр [22, 23];
• при поверхностной локализации опухолевого поражения вульвы возможно применение дистанционной лучевой терапии на медицинских ускорителях электронов опухолей женских половых органов;
• купирование проявлений лучевой реакции на фоне дистанционного облучения, а также химиолучевой терапии (диареи, цистита, местной воспалительной реакции кожи и слизистой оболочки) проводится с помощью противовоспалительной симптоматической терапии (в том числе ухода за кожей и слизистой оболочкой половых губ). Это дает возможность избежать перерывов в лечении.
Уровень убедительности доказательств с (уровень достоверности доказательств - 5).
Комментарий. В случае поражения тазовых лимфатических узлов верхняя граница поля должна быть на 5 см выше метастатически пораженного лимфатического узла. Верхняя граница поля должна проходить по горизонтали на уровне передней нижней подвздошной ости так, чтобы в объем облучения входили пахово-бедренные лимфатические узлы. Боковая граница поля - это вертикальная линия от передней нижней подвздошной ости. Для хорошего охвата паховых лимфатических узлов переднебоковая граница должна проходить параллельно паховой складке и ниже должна достаточно охватывать пахово-бедренные лимфатические узлы по межвертельной линии бедренной кости. Нижняя граница поля облучения должна быть ниже по крайней мере на 2 см наиболее дистальной части вульвы. Следует избегать лучевой нагрузки на головку и шейку бедренной кости [12].
После проведения топографического и топометрического планирования лучевой терапии проводится оконтуривание объема мишени. Любой опухолевый объем вульвы обводится как GTV и включает в себя визуализируемый или пальпируемый объем инфильтрации опухолевого процесса влагалищной трубки [12].
• Вульва:
• сTV-T включает себя GTV или ложе удаленной опухоли, прилегающую кожу, подкожную клетчатку, слизистую оболочку; исключаются кости;
• сTV-N включает тазовые и билатеральные пахово-бедренные лимфатические узлы. Тазовые лимфатические узлы (общие подвздошные, наружные и внутренние подвздошные) обводятся с включением сосудов на ширину 7 Пресакральная область включается в объем в случае перехода инфильтрации на влагалище на 1 см кпереди от S1-S2. У пациенток с переходом инфильтрации на ампулярную часть/прямую кишку регионарные периректальные лимфатические узлы входят в объем.
• Пахово-бедренные лимфатические узлы включаются в общий объем с окружающими сосудами до 1,0-1,5 см (исключаются кости, мышцы и кожа), так же как и любые визуализируемые узлы в клетчатке;
PTV1 = сTV-T + 5-10 мм.
PTV2 = сTV-N + 5-7 мм.
PTVcум = PTV1 + PTV2.
PTVcум может быть сокращен с поверхности кожи в области пахово-бедренной складки. [12].
• Органы риска. Обязательными для оконтуривания с целью расчета подводимых толерантных доз по гистограммам доза-объем являются мочевой пузырь, прямая кишка, петли тонкого кишечника, анус, костный мозг (крестцовая кость, копчик, тело L5, вертлужная впадина, проксимальная часть бедренной кости), головка бедренной кости [12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5) Комментарий - В настоящее время при распространенном РВ проводится лучевая терапия с платиносодержащей сенсибилизирующей ХТ, как при РШМ, например, цисплатин** [12,56,45].
• Рекомендуется проведение химиотерапии в адъювантном режиме (1-я и последующие линии; 6 курсов или до прогрессирования) пациенткам с РВ при положительных краях резекции опухоли или при нерезектабельной опухоли [12,45].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств 5).
Комментарий:
--Минимальным объемом ХТ, который может рекомендоваться пациенткам с РВ, аналогично ХТ при РШМ, является: цисплатин* * 50 мг/м2 в/в в 1-й день с интервалом 21 день до 4-6 курсов [59].
-- Оптимальным объемом ХТ , который может рекомендоваться пациенткам с РВ, является:
• Паклитаксел** 175 мг/м2 в/в 1-й день+ цисплатин** 75 мг/м2 в/в 1-й день с интервалом 21 день до 6 курсов [57];
• Паклитаксел** 175 мг/м2 в/в в 1-й день+ карбоплатин** AUC 5-6 в/в в 1-й день -с интервалом 21 день до 6 курсов [46];
• Паклитаксел** 175 мг/м2 в/в 1-й день с интервалом 21 день до 6 курсов [47];
• пембролизумаб 200 мг в/в 1 раз в 21 день при наличии высокого уровня микросателлитной нестабильности, включая нарушения системы репарации ДНК [48].
--При возникновении рецидива заболевания у пациенток с РВ рекомендована ХТ по схемам аналогичным для рецидива плоскоклеточного РШМ, указанным в соответствующих клинических рекомендациях по РШМ [49,55-61].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств 4).
• Рекомендуется рассматривать хирургическое вмешательство как основной метод радикального лечения пациентов с плоскоклеточным РВ [8].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. По показаниям дополнительно проводятся адъювантная лучевая или химиолучевая терапия. Лучевая терапия (и как самостоятельный метод лечения, и в сочетании с химиотерапией) назначается при противопоказаниях к хирургическому лечению. Индивидуальный подход (сочетание лучевых, лекарственных и хирургических методик) - при IV стадии и рецидивах заболевания [8, 10-13, 14].
3,1 Общие принципы лечения в зависимости от стадии.
3,1,1 Лечение рака вульвы TisN0M0.
• Рекомендуется у молодых пациенток с РВ TisN0M0 выполнять широкое локальное иссечение на расстоянии 1 см от края поражения. Меньшее расстояние до латерального края резекции допустимо в случае близкого расположения опухоли к срединным структурам (уретре, анальному кольцу). Во всех других ситуациях целесообразно выполнение вульвэктомии [12].Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
3,1,2 Лечение рака вульвы Iа стадии (T1aN0M0).
• Всем пациенткам с РВ Iа стадии ( T1 aN0 M0) рекомендуется хирургическое лечение. Лучевое лечение в самостоятельном варианте проводится при общих соматических противопоказаниях к хирургическому лечению или отказе пациента от хирургического лечения. У пациенток при микроинвазивном РВ с диаметром опухоли ≤ 2 см и стромальной инвазией ≤ 1 мм возможно широкое локальное иссечение без пахово-бедренной лимфаденэктомии при отсутствии тяжелой диффузной дистрофии вульвы. У всех остальных пациенток необходимо выполнение вульвэктомии без пахово-бедренной лимфаденэктомии [12].Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Клинически линия разреза должна проходить на расстоянии не менее 1 см от визуально определяемого края опухоли по всей ее окружности. Вульвэктомия без пахово-бедренной лимфаденэктомии выполняется при мультифокальном поражении, при опухоли на фоне дистрофических изменений всей поверхности вульвы.
3,1,3 Лечение рака вульвы Ib cтадии (TIbN0M0).
Хирургическое лечение.• Всем пациенткам с РВ Ib cтадии (TIbN0M0) при латеральном поражении вульвы (≥2 см от средней линии) рекомендуется выполнение радикальной вульвэктомии с пахово-бедренной лимфаденэктомией. При латеральном расположении опухоли в 2-4 см от средней линии рекомендуется вульвэктомия с определением сторожевых лимфатических узлов, по показаниям лимфаденэктомия. [12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
Комментарии. Клинически линия разреза должна проходить на расстоянии ≥1 см.
(но <2 см) от визуально определяемого края опухоли по всей ее окружности.
• Всем пациенткам с РВ Ib cтадии (TIbN0M0) при центральном поражении вульвы (переднем или заднем, в пределах 2 см от средней линии) рекомендуется выполнение радикальной вульвэктомии с двусторонней пахово-бедренной лимфаденэктомией (при обнаружении метастазов рекомендуются адъювантная химиолучевая терапия или двусторонняя пахово-бедренная лимфаденэктомия с последующей химиолучевой терапией) [12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств 5).
Комментарии. Клинически линия разреза должна проходить на расстоянии ≥1 см.
(но <2 см) от визуально определяемого края опухоли по всей ее окружности.
• Пациенткам с РВ Ib cтадии (TIbN0M0) при размере опухоли вульвы ≤4 см рекомендовано выполнение радикальной вульвэктомии с двусторонней пахово-бедренной лимфаденэктомией или биопсией сторожевых лимфатических узлов (при обнаружении метастазов рекомендуется двусторонняя пахово-бедренная лимфаденэктомия с последующим химиолучевым лечением). [12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарии:
• клинически линия разреза должна проходить на расстоянии ≥1 см (но <2 см) от визуально и пальпаторно определяемого края опухоли по всей ее окружности;
• послеоперационная лучевая (облучение вульвы) или химиолучевая терапия рассматривается при условии гистологического обнаружения признаков опухоли в краях резекции при линии разреза на расстоянии <1 см от опухоли, лимфоваскулярного распространения, стромальной инвазии опухоли >5.
• для пациенток, у которых невозможно проведение хирургического вмешательства из-за сопутствующих заболеваний или распространенности процесса, альтернативный метод лечения - лучевая терапия по радикальной программе [13, 15, 16];
• Всем пациенткам с РВ Ib cтадии (TIbN0M0) при размере опухоли ≥4 см рекомендован основной метод лечения - хирургический (радикальная вульвэктомия с пахово-бедренной лимфаденэктомией и возможной пластикой перемещенным кожно-фасциальным лоскутом) [12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Пациенткам с РВ Ib cтадии (TIbN0M0) при сомнительной резектабельности опухоли рекомендуется неоадъювантная химиотерапия с последующей радикальной вульвэктомией. При неэффективной неоадъювантной химиотерапии и сомнительной резектабельности - химиолучевая терапия [12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарии. Для пациенток, у которых невозможно проведение хирургического вмешательства из-за сопутствующих заболеваний или распространенности процесса, альтернативный метод лечения - лучевая терапия по радикальной программе [15, 16].
3,1,4 Лечение рака вульвы II cтадии (TIIN0M0).
• Пациенткам с РВ II стадии (T2N0M0) рекомендована радикальная химиолучевая терапия. При минимальном распространении опухоли на нижнюю треть уретры и/или влагалища рекомендовано выполнение комбинированного вида хирургического вмешательства с дистальной уретроэктомией и/или дистальной вагинэктомией и последующей адъювантной лучевой терапией [8, 12].Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
Комментарии:
• лучевое лечение в самостоятельном варианте проводят при противопоказаниях к хирургическому лечению или отказе пациента от хирургического лечения;
• при распространении опухоли на анальное кольцо рекомендуется лечение как.
При IV стадии;
3,1,5 Лечение рака вульвы III стадии (Т1-2N1a-bM0, Т1-2N2a-bM0).
• Пациенткам с РВ III стадии (Т1-2N1a-bM0, Т1-2N2a-bM0) при резектабельных опухолях рекомендованы ниже следующие варианты лечения: операция + адъювантное химиолучевое лечение или операция + адъювантное лучевое лечение (при наличии противопоказаний к химиотерапии, отказе пациентки от химиотерапии) [12].Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Пациенткам с РВ III стадии (Т1-2N1a-bM0, Т1-2N2a-bM0) при нерезектабельных опухолях рекомендовано химиолучевое лечение по радикальной программе или лучевая терапия по радикальной программе (при наличии противопоказаний к химиотерапии, отказе пациентки от химиотерапии) [15, 16, 21].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 4).
• Пациенткам с РВ III стадии (Т1-2N1a-bM0, Т1-2N2a-bM0) возможно рекомендовать проведение неоадъювантной химиотерапии при перспективе последующего выполнения радикального хирургического лечения[21].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 4).
• Пациенткам с РВ III стадии (Т1-2N1a-bM0, Т1-2N2a-bM0) лучевое лечение в самостоятельном варианте рекомендовано при общих соматических противопоказаниях к хирургическому лечению, химиотерапии или отказе пациента от хирургического лечения, химиотерапии[12 ].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарии:
• при распространении опухоли на нижнюю треть уретры и/или влагалища рекомендуется выполнение комбинированного хирургического вмешательства радикальной вульвэктомии, пахово-бедренной лимфаденэктомии с дистальной уретерэктомией и/или дистальной вагинэктомией, послеоперационной химиолучевой терапии;
• при распространении опухоли на анальное кольцо рекомендуется такое же лечение, как при IV стадии;
• послеоперационная (на регионарные и наружные подвздошные лимфатические узлы) лучевая или химиолучевая терапия рассматривается в следующих случаях: при макроскопических метастазах в регионарных лимфатических узлах; при наличии >2 микроскопических метастазов в регионарных лимфатических узлах [8].
3,1,6 Лечение рака вульвы IV стадии.
Каждый клинический случай должен быть обсужден на мультидисциплинарном консилиуме для определения оптимального метода и возможности лечения.• Всем пациенткам с РВ IVA стадии (Т1-2N3M0, Т3N0-3M0) рекомендовано химиолучевое лечение [8,9, 12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. В случаях персистенции первичного опухолевого процесса (неустойчивой стабилизации или локальном прогрессировании в ходе лучевого лечения на СОДэкв 40 Гр), зафиксированной по данным физикального и визуального осмотра, УЗИ, вопрос о дальнейшей тактике лечения рассматривается на онкологическом консилиуме. В отдельных случаях возможно выполнение расширенных и комбинированных хирургических вмешательств, включая различные варианты эвисцерации таза, курсов консолидирующей химиотерапии [8, 9, 12].
• Всем пациенткам с РВ IVB стадии (Т1-3N0-3M1) (отдаленные метастазы) рекомендуется проведение химиотерапии или лучевого лечения по индивидуальной̆ программе [8, 12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Курс химиолучевой терапии следует начинать не позднее.
28-го дня с момента выявления метастатической болезни или циторедуктивной операции при наличии метастазов (при отсутствии послеоперационных осложнений) [8, 12].
• Всем пациенткам с рецидивами плоскоклеточного РВ рекомендуется лечение по индивидуальной программе (хирургическое вмешательство любого объема с добавлением или без добавления лучевой терапии и платиносодержащей сенсибилизирующей химиотерапии при локальных рецидивах, или химиолучевое лечение с добавлением или без добавления оперативного лечения, или паллиативное лечение с химиотерапией) [12].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарии:
-у пациентов с операбельным поражением подвздошных лимфатических узлов возможно проведение радикальной лимфаденэктомии с последующей химиолучевой терапией [12].
- особого внимания при проведении паллиативной терапии требует оценка состояния тяжести пациента по версии ВОЗ/ECOG и/или шкале Карновского ( см Приложение Г1-2).
3,2 Принципы лучевой терапии.
• Всем пациенткам с РВ при необходимости проведения лучевой терапии рекомендуется использование конформных вариантов дистанционной и контактной лучевой терапии, основанных на индивидуальном объемном планировании параметров проводимого облучения по данным современных методов медицинской визуализации, в первую очередь мультипараметрической МРТ, КТ с внутривенным контрастированием, ПЭТ-КТ, для обеспечения адекватных онкологических результатов лечения, его эффективности и безопасности. Конкретные методики проведения лучевой терапии зависят от локализации первичной опухоли, степени ее распространения и глубины опухолевой инфильтрации [12].Уровень убедительности доказательств с (уровень достоверности доказательств - 5).
Комментарии:
• лучевую терапию следует начинать не позднее 6-8 нед. после операции;
• дистанционная ЛТ проводится на область вульвы и/или зоны регионарного метастазирования: пахово-бедренные, наружные и внутренние подвздошные;
• внутритканевая ЛТ (брахитерапия) как локальный метод облучения в некоторых случаях проводится на область первичного очага - вульву;
• дистанционная ЛТ проводится в режиме ежедневного фракционирования (РОД 1,8-3,0 Гр) 5 раз в неделю. Перерывы во время курса лечения должны быть минимальными. Важно подведение максимальных доз с использованием.
3D-конформного облучения или технологии IMRT (intense modulated radiotherapy - модулированной по интенсивности лучевой терапии) до СОДэкв 46-50 Гр при адъювантном лечении и до 60-64 Гр при радикальной самостоятельной лучевой терапии. В ряде случаев при наличии больших регионарных лимфатических узлов возможно подведение локального буста до суммарной дозы 70 Гр [22, 23];
• при поверхностной локализации опухолевого поражения вульвы возможно применение дистанционной лучевой терапии на медицинских ускорителях электронов опухолей женских половых органов;
• купирование проявлений лучевой реакции на фоне дистанционного облучения, а также химиолучевой терапии (диареи, цистита, местной воспалительной реакции кожи и слизистой оболочки) проводится с помощью противовоспалительной симптоматической терапии (в том числе ухода за кожей и слизистой оболочкой половых губ). Это дает возможность избежать перерывов в лечении.
3,2,1 Топографическое и топометрическое планирование лучевой терапии.
Топографическое и топометрическое планирование лучевой терапии к проведению дистанционной лучевой терапии проводится в положении лежа на спине или с иммобилизацией верхней и нижней части тела с помощью подголовника и подставки под колени. Возможно использование наружных и эндовагинальных рентгеноконтрастных маркеров с целью верификации нижней границы опухоли (GTV) и входа во влагалище (introittus). Для более точного оконтуривания первичной опухоли (GTV), тазовых и паховых лимфатических узлов, включаемых в облучаемый объем (СTV, PTV), возможно использование данных КТ/МРТ с внутривенным контрастированием, ПЭТ-КТ, полученных как в ходе процедуры топометрии, так и при интеграции данных первичного обследовании с применением fusion-технологий.3,2,2 Дистанционная лучевая терапия.
• У пациенток с РВ при отсутствии поражения тазовых лимфатических узлов рекомендовано расположение верхней границы поля не ниже середины крестцово-подвздошного сочленения или не выше границ L4/L5 [12].Уровень убедительности доказательств с (уровень достоверности доказательств - 5).
Комментарий. В случае поражения тазовых лимфатических узлов верхняя граница поля должна быть на 5 см выше метастатически пораженного лимфатического узла. Верхняя граница поля должна проходить по горизонтали на уровне передней нижней подвздошной ости так, чтобы в объем облучения входили пахово-бедренные лимфатические узлы. Боковая граница поля - это вертикальная линия от передней нижней подвздошной ости. Для хорошего охвата паховых лимфатических узлов переднебоковая граница должна проходить параллельно паховой складке и ниже должна достаточно охватывать пахово-бедренные лимфатические узлы по межвертельной линии бедренной кости. Нижняя граница поля облучения должна быть ниже по крайней мере на 2 см наиболее дистальной части вульвы. Следует избегать лучевой нагрузки на головку и шейку бедренной кости [12].
После проведения топографического и топометрического планирования лучевой терапии проводится оконтуривание объема мишени. Любой опухолевый объем вульвы обводится как GTV и включает в себя визуализируемый или пальпируемый объем инфильтрации опухолевого процесса влагалищной трубки [12].
• Вульва:
• сTV-T включает себя GTV или ложе удаленной опухоли, прилегающую кожу, подкожную клетчатку, слизистую оболочку; исключаются кости;
• сTV-N включает тазовые и билатеральные пахово-бедренные лимфатические узлы. Тазовые лимфатические узлы (общие подвздошные, наружные и внутренние подвздошные) обводятся с включением сосудов на ширину 7 Пресакральная область включается в объем в случае перехода инфильтрации на влагалище на 1 см кпереди от S1-S2. У пациенток с переходом инфильтрации на ампулярную часть/прямую кишку регионарные периректальные лимфатические узлы входят в объем.
• Пахово-бедренные лимфатические узлы включаются в общий объем с окружающими сосудами до 1,0-1,5 см (исключаются кости, мышцы и кожа), так же как и любые визуализируемые узлы в клетчатке;
PTV1 = сTV-T + 5-10 мм.
PTV2 = сTV-N + 5-7 мм.
PTVcум = PTV1 + PTV2.
PTVcум может быть сокращен с поверхности кожи в области пахово-бедренной складки. [12].
• Органы риска. Обязательными для оконтуривания с целью расчета подводимых толерантных доз по гистограммам доза-объем являются мочевой пузырь, прямая кишка, петли тонкого кишечника, анус, костный мозг (крестцовая кость, копчик, тело L5, вертлужная впадина, проксимальная часть бедренной кости), головка бедренной кости [12].
3,3 Принципы системной химиотерапии.
• Пациенткам с распространенным РВ можно рекомендовать проведение химиотерапии в неоадъювантном режиме (2-3 курса) [12,56,45].Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5) Комментарий - В настоящее время при распространенном РВ проводится лучевая терапия с платиносодержащей сенсибилизирующей ХТ, как при РШМ, например, цисплатин** [12,56,45].
• Рекомендуется проведение химиотерапии в адъювантном режиме (1-я и последующие линии; 6 курсов или до прогрессирования) пациенткам с РВ при положительных краях резекции опухоли или при нерезектабельной опухоли [12,45].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств 5).
Комментарий:
--Минимальным объемом ХТ, который может рекомендоваться пациенткам с РВ, аналогично ХТ при РШМ, является: цисплатин* * 50 мг/м2 в/в в 1-й день с интервалом 21 день до 4-6 курсов [59].
-- Оптимальным объемом ХТ , который может рекомендоваться пациенткам с РВ, является:
• Паклитаксел** 175 мг/м2 в/в 1-й день+ цисплатин** 75 мг/м2 в/в 1-й день с интервалом 21 день до 6 курсов [57];
• Паклитаксел** 175 мг/м2 в/в в 1-й день+ карбоплатин** AUC 5-6 в/в в 1-й день -с интервалом 21 день до 6 курсов [46];
• Паклитаксел** 175 мг/м2 в/в 1-й день с интервалом 21 день до 6 курсов [47];
• пембролизумаб 200 мг в/в 1 раз в 21 день при наличии высокого уровня микросателлитной нестабильности, включая нарушения системы репарации ДНК [48].
--При возникновении рецидива заболевания у пациенток с РВ рекомендована ХТ по схемам аналогичным для рецидива плоскоклеточного РШМ, указанным в соответствующих клинических рекомендациях по РШМ [49,55-61].
3,4 Обезболивание.
TEGb Порядок и рекомендации по обезболиванию при злокачественных новообразованиях тела матки соответствуют рекомендациям, представленным в рубрикаторе «Хронический болевой синдром (ХБС) у взрослых пациентов, нуждающихся в паллиативной медицинской помощи» [http://cr.rosminzdrav.ru/!/recomend/708].3,5 Диетотерапия.
К настоящему моменту имеются данные о повышенном риске развития онкологических заболеваний у пациенток с избыточной массой тела (ожирением) [15].В этой связи рекомендованы мероприятия, направленные на снижение избыточного веса пациенток до нормальных значений. Коррекция привычного рациона питания у таких пациенток будет способствовать профилактике осложнений проводимого лечения (хирургического, лекарственного или лучевого) [15-16].Уровень убедительности рекомендаций - С (уровень достоверности доказательств 4).
Rehabilitation and outpatient treatment
Проведение предреабилитации значительно ускоряет функциональное восстановление, сокращает сроки пребывания в стационаре после операции и снижает частоту развития осложнений и летальных исходов на фоне лечения онкологического заболевания. Предреабилитация включает лечебную физкультуру (ЛФК), психологическую и нутритивную поддержку, информирование пациентов [29].
• Рекомендуется физическая предреабилитация (состоит из комбинации аэробной и анаэробной нагрузки) с целью улучшения толерантности к физическим нагрузкам, улучшения качества жизни и увеличения тонуса мышц [29].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Рекомендуется увеличение физической активности за 2 недели до операции - улучшает качество жизни в послеоперационном периоде, позволяя вернуться к полноценной повседневной активности уже через 3 нед. после операции [29].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Рекомендуется проведение ЛФК на предоперационном этапе - уменьшает частоту послеоперационных осложнений [29].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Рекомендуется тренировка дыхательных мышц в ходе предреабилитации - приводит к уменьшению частоты послеоперационных легочных осложнений и продолжительности пребывания в стационаре [29].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Психологическая поддержка рекомендована всем пациенткам с РВ в плане предреабилитации - улучшает настроение, снижает уровень тревоги и депрессии. Пациентки, прошедшие курс психологической предреабилитации, лучше адаптируются к повседневной жизни после хирургического лечения [29].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Психологическая предреабилитация с использованием методик, направленных на работу со стрессом (методик релаксации, формирования позитивного настроя), которая начинается за 5 дней до операции и продолжается 30 дней после нее, проводится в течение 40-60 мин 6 дней в неделю [29].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5 ).
• Всем пациенткам с РВ рекомендована тактика fast track rehabilitation («быстрый путь») и ERAS (early rehabilitation after surgery - ранняя реабилитация после операции), включающая комплексное обезболивание, раннее энтеральное питание, отказ от рутинного применения зондов и дренажей, раннюю мобилизацию (активизацию и вертикализацию) пациентов уже с 1-2-х суток после операции с целью снижения риска развития ранних послеоперационных осложнений, частоту повторных госпитализаций [33,52].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5 ).
• Раннее начало выполнения комплекса ЛФК с включением в программу аэробной, силовой нагрузок и упражнений на растяжку рекомендовано всем пациентам с РВ для улучшения качества жизни пациенток [29].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Применение побудительной спирометрии, подъем головного конца кровати, раннее начало дыхательной гимнастики и ранняя активизация рекомендована пациенткам с РВ - помогает предотвращать развитие застойных явлений в легких в послеоперационном периоде [34].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Ранняя активизация, назначение антикоагулянтов с профилактической целью и ношение компрессионного трикотажа рекомендована всем пациенткам с РВ с целью профилактики тромботических осложнений в послеоперационном периоде [37,54].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Для лечения болевого синдрома в послеоперационном периоде - носит междисциплинарный характер, помимо медикаментозной коррекции, рекомендована физическая реабилитация (ЛФК), лечение положением, психологические методы коррекции боли (релаксацию), чрескожная электростимуляцию, акупунктура [38].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Рекомендуется проведение сеансов массажа медицинского, начиная со 2-х суток после операции, с целью уменьшения интенсивности болевого синдрома, беспокойства, напряжения, улучшения качества жизни [34,39].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Рекомендуется проведение психологической коррекции и использование методик релаксации в послеоперационном периоде - позволяет снизить кратность обезболивания и улучшить качество жизни онкогинекологических пациентов [38].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Рекомендуется при возникновении лимфостаза нижних конечностей проводить полную противоотечную терапию, включающую массаж нижней конечности медицинский, ношение компрессионного трикотажа, выполнение комплекса ЛФК, уход за кожей [44,39].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Рекомендуется при возникновении лимфедемы нижних конечностей также назначить:
• перемежающую пневмокомпрессию конечностей в сочетании с полной противоотечной терапией [44,53].
• низкоинтенсивную лазеротерапию в сочетании с полной противоотечной терапией;
• электротерапию в сочетании с полной противоотечной терапией;
• низкочастотную магнитотерапию в сочетании с полной противоотечной терапией;
• глубокую осцилляцию (массаж переменным электрическим полем) в сочетании с полной противоотечной терапией [34,39].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5 ).
• Рекомендуется физическая предреабилитация (состоит из комбинации аэробной и анаэробной нагрузки) с целью улучшения толерантности к физическим нагрузкам, улучшения качества жизни и увеличения тонуса мышц [29].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Рекомендуется увеличение физической активности за 2 недели до операции - улучшает качество жизни в послеоперационном периоде, позволяя вернуться к полноценной повседневной активности уже через 3 нед. после операции [29].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Рекомендуется проведение ЛФК на предоперационном этапе - уменьшает частоту послеоперационных осложнений [29].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Рекомендуется тренировка дыхательных мышц в ходе предреабилитации - приводит к уменьшению частоты послеоперационных легочных осложнений и продолжительности пребывания в стационаре [29].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Психологическая поддержка рекомендована всем пациенткам с РВ в плане предреабилитации - улучшает настроение, снижает уровень тревоги и депрессии. Пациентки, прошедшие курс психологической предреабилитации, лучше адаптируются к повседневной жизни после хирургического лечения [29].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Психологическая предреабилитация с использованием методик, направленных на работу со стрессом (методик релаксации, формирования позитивного настроя), которая начинается за 5 дней до операции и продолжается 30 дней после нее, проводится в течение 40-60 мин 6 дней в неделю [29].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5 ).
• Всем пациенткам с РВ рекомендована тактика fast track rehabilitation («быстрый путь») и ERAS (early rehabilitation after surgery - ранняя реабилитация после операции), включающая комплексное обезболивание, раннее энтеральное питание, отказ от рутинного применения зондов и дренажей, раннюю мобилизацию (активизацию и вертикализацию) пациентов уже с 1-2-х суток после операции с целью снижения риска развития ранних послеоперационных осложнений, частоту повторных госпитализаций [33,52].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5 ).
• Раннее начало выполнения комплекса ЛФК с включением в программу аэробной, силовой нагрузок и упражнений на растяжку рекомендовано всем пациентам с РВ для улучшения качества жизни пациенток [29].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Применение побудительной спирометрии, подъем головного конца кровати, раннее начало дыхательной гимнастики и ранняя активизация рекомендована пациенткам с РВ - помогает предотвращать развитие застойных явлений в легких в послеоперационном периоде [34].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Ранняя активизация, назначение антикоагулянтов с профилактической целью и ношение компрессионного трикотажа рекомендована всем пациенткам с РВ с целью профилактики тромботических осложнений в послеоперационном периоде [37,54].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Для лечения болевого синдрома в послеоперационном периоде - носит междисциплинарный характер, помимо медикаментозной коррекции, рекомендована физическая реабилитация (ЛФК), лечение положением, психологические методы коррекции боли (релаксацию), чрескожная электростимуляцию, акупунктура [38].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Рекомендуется проведение сеансов массажа медицинского, начиная со 2-х суток после операции, с целью уменьшения интенсивности болевого синдрома, беспокойства, напряжения, улучшения качества жизни [34,39].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Рекомендуется проведение психологической коррекции и использование методик релаксации в послеоперационном периоде - позволяет снизить кратность обезболивания и улучшить качество жизни онкогинекологических пациентов [38].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Рекомендуется при возникновении лимфостаза нижних конечностей проводить полную противоотечную терапию, включающую массаж нижней конечности медицинский, ношение компрессионного трикотажа, выполнение комплекса ЛФК, уход за кожей [44,39].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5 ).
• Рекомендуется при возникновении лимфедемы нижних конечностей также назначить:
• перемежающую пневмокомпрессию конечностей в сочетании с полной противоотечной терапией [44,53].
• низкоинтенсивную лазеротерапию в сочетании с полной противоотечной терапией;
• электротерапию в сочетании с полной противоотечной терапией;
• низкочастотную магнитотерапию в сочетании с полной противоотечной терапией;
• глубокую осцилляцию (массаж переменным электрическим полем) в сочетании с полной противоотечной терапией [34,39].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5 ).
Prevention
• Рекомендуется соблюдать следующую периодичность наблюдения после завершения лечения по поводу плоскоклеточного РВ:
• каждые 3 месяца. в течение первых 2 лет;
• каждые 6 мес. с 3-го по 5-й год после завершения лечения;
• каждые 12 мес. начиная с 6-го года после завершения лечения.
• или при появлении жалоб [12].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств 5).
Комментарии. У пациентов с высоким риском прогрессирования заболевания перерыв между обследованиями может быть сокращен.
• Рекомендуется использовать следующие методы после завершения лечения по поводу плоскоклеточного РВ:
• сбор анамнеза и физикальное обследование;
• УЗИ органов брюшной полости, малого таза, регионарных лимфатических узлов;
• КТ/МРТ малого таза и брюшной полости;
• Рентгенографию или КТ органов грудной клетки.
• ПЭТ-КТ при неинформативности КТ/МРТ [12].
Уровень убедительности рекомендаций. С ( уровень достоверности доказательств - 5).
Комментарии. Задачей наблюдения является раннее выявление прогрессирования заболевания с целью раннего начала хирургического и/или химиолучевого лечения.
• в соответствии с положением об организации оказания медицинской помощи по видам медицинской помощи, которое утверждается уполномоченным федеральным органом исполнительной власти;
• в соответствии с порядком оказания помощи по профилю «онкология», обязательным для исполнения на территории Российской Федерации всеми медицинскими организациями;
• на основе настоящих клинических рекомендаций;
• с учетом стандартов медицинской помощи, утвержденных уполномоченным федеральным органом исполнительной власти.
Первичная специализированная медико-санитарная помощь оказывается врачом-онкологом и иными врачами-специалистами в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении, поликлиническом отделении онкологического диспансера.
При подозрении на РВ или при его выявлении врачи-терапевты, участковые врачи-терапевты, врачи общей практики (семейные врачи), врачи-специалисты, средние медицинские работники в установленном порядке направляют пациента на консультацию в центр амбулаторной онкологической помощи либо в первичный онкологический кабинет, первичное онкологическое отделение медицинской организации для оказания ему первичной специализированной медико-санитарной помощи.
Консультация в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении медицинской организации должна быть проведена не позднее 5 рабочих дней с даты выдачи направления на консультацию. Врач-онколог центра амбулаторной онкологической помощи (в случае отсутствия центра амбулаторной онкологической помощи врач-онколог первичного онкологического кабинета или первичного онкологического отделения) организует взятие биопсийного (операционного) материала, а также выполнение иных диагностических исследований, необходимых для установления диагноза, включая распространенность онкологического процесса и стадию заболевания.
В случае невозможности взятия в медицинской организации, в составе которой организован центр амбулаторной онкологической помощи (первичный онкологический кабинет, первичное онкологическое отделение), биопсийного (операционного) материала, проведения иных диагностических исследований пациент направляется лечащим врачом в онкологический диспансер или в медицинскую организацию, оказывающую медицинскую помощь пациентам с онкологическими заболеваниями.
Срок выполнения патологоанатомических исследований, необходимых для гистологической верификации злокачественного новообразования, не должен превышать 15 рабочих дней с даты поступления биопсийного (операционного) материала в патологоанатомическое бюро (отделение).
При подозрении на РВ или его выявление в ходе оказания скорой медицинской помощи пациентов переводят или направляют в медицинские организации, оказывающие медицинскую помощь пациентам с онкологическими заболеваниями, для определения тактики ведения и необходимости дополнительного применения других методов специализированного противоопухолевого лечения.
Врач-онколог центра амбулаторной онкологической помощи (первичного онкологического кабинета, первичного онкологического отделения) направляет пациента в онкологический диспансер или в медицинские организации, оказывающие медицинскую помощь пациентам с онкологическими заболеваниями, для уточнения диагноза (в случае невозможности установления диагноза, включая распространенность онкологического процесса и стадию заболевания, врачом-онкологом центра амбулаторной онкологической помощи, первичного онкологического кабинета или первичного онкологического отделения) и оказания специализированной, в том числе высокотехнологичной, медицинской помощи.
Срок начала оказания специализированной, за исключением высокотехнологичной, медицинской помощи пациентам с онкологическими заболеваниями в медицинской организации, оказывающей медицинскую помощь пациентам с онкологическими заболеваниями, не должен превышать 14 календарных дней с даты гистологической верификации злокачественного новообразования или 14 календарных дней с даты установления предварительного диагноза злокачественного новообразования (в случае отсутствия медицинских показаний для проведения патолого-анатомических исследований в амбулаторных условиях).
Специализированная, в том числе высокотехнологичная, медицинская помощь оказывается врачами-онкологами, врачами-радиотерапевтами в онкологическом диспансере или в медицинских организациях, оказывающих медицинскую помощь пациентам с онкологическими заболеваниями, имеющих лицензию, необходимую материально-техническую базу, сертифицированных специалистов, в стационарных условиях и условиях дневного стационара и включает профилактику, диагностику, лечение онкологических заболеваний, требующих использования специальных методов и сложных уникальных медицинских технологий, а также медицинскую реабилитацию.
В медицинской организации, оказывающей медицинскую помощь пациентам с онкологическими заболеваниями, тактика медицинского обследования и лечения устанавливается консилиумом врачей-онкологов и врачей-радиотерапевтов с привлечением при необходимости других врачей-специалистов. Решение консилиума врачей оформляется протоколом, подписывается участниками консилиума врачей и вносится в медицинскую документацию пациента.
Показания для госпитализации в круглосуточный или дневной стационар медицинской организации, оказывающей специализированную, в том числе высокотехнологичную, медицинскую помощь по профилю «онкология», определяются консилиумом врачей-онкологов и врачей-радиотерапевтов с привлечением при необходимости других врачей-специалистов.
Показаниями к госпитализации в медицинскую организацию в экстренной или неотложной форме являются:
• наличие осложнений РВ, требующих оказания специализированной медицинской помощи в экстренной и неотложной форме;
• наличие осложнений лечения (хирургическое вмешательство, лучевая терапия, лекарственная терапия ) РВ.
Показаниями к госпитализации в медицинскую организацию в плановой форме являются:
• необходимость выполнения сложных интервенционных диагностических медицинских вмешательств, требующих последующего наблюдения в условиях круглосуточного или дневного стационара;
• наличие показаний к специализированному противоопухолевому лечению (хирургическому вмешательству, лучевой терапии, в том числе контактной, дистанционной и другим ее видам, лекарственной терапии ), требующему наблюдения в условиях круглосуточного или дневного стационара.
Показаниями к выписке пациента из медицинской организации являются:
• завершение курса лечения или одного из этапов оказания специализированной, в том числе высокотехнологичной, медицинской помощи в условиях круглосуточного или дневного стационара при отсутствии осложнений лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях;
• отказ пациента или его законного представителя от специализированной, в том числе высокотехнологичной, медицинской помощи в условиях круглосуточного или дневного стационара, установленной консилиумом специалистов медицинской организации, оказывающей онкологическую помощь, при отсутствии осложнений основного заболевания и/или лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях;
• необходимость перевода пациента в другую медицинскую организацию по соответствующему профилю оказания медицинской помощи. Заключение о целесообразности перевода пациента в профильную медицинскую организацию выносится после предварительной консультации по предоставленным медицинским документам и/или данным предварительного осмотра пациента врачами специалистами медицинской организации, в которую планируется перевод.
• каждые 3 месяца. в течение первых 2 лет;
• каждые 6 мес. с 3-го по 5-й год после завершения лечения;
• каждые 12 мес. начиная с 6-го года после завершения лечения.
• или при появлении жалоб [12].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств 5).
Комментарии. У пациентов с высоким риском прогрессирования заболевания перерыв между обследованиями может быть сокращен.
• Рекомендуется использовать следующие методы после завершения лечения по поводу плоскоклеточного РВ:
• сбор анамнеза и физикальное обследование;
• УЗИ органов брюшной полости, малого таза, регионарных лимфатических узлов;
• КТ/МРТ малого таза и брюшной полости;
• Рентгенографию или КТ органов грудной клетки.
• ПЭТ-КТ при неинформативности КТ/МРТ [12].
Уровень убедительности рекомендаций. С ( уровень достоверности доказательств - 5).
Комментарии. Задачей наблюдения является раннее выявление прогрессирования заболевания с целью раннего начала хирургического и/или химиолучевого лечения.
Организация оказания медицинской помощи.
Медицинская помощь, за исключением медицинской помощи в рамках клинической апробации, в соответствии с Федеральным законом от 21,11,2011 № 323-ФЗ (ред. от 25,05,2019) «Об основах охраны здоровья граждан в Российской Федерации» организуется и оказывается:• в соответствии с положением об организации оказания медицинской помощи по видам медицинской помощи, которое утверждается уполномоченным федеральным органом исполнительной власти;
• в соответствии с порядком оказания помощи по профилю «онкология», обязательным для исполнения на территории Российской Федерации всеми медицинскими организациями;
• на основе настоящих клинических рекомендаций;
• с учетом стандартов медицинской помощи, утвержденных уполномоченным федеральным органом исполнительной власти.
Первичная специализированная медико-санитарная помощь оказывается врачом-онкологом и иными врачами-специалистами в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении, поликлиническом отделении онкологического диспансера.
При подозрении на РВ или при его выявлении врачи-терапевты, участковые врачи-терапевты, врачи общей практики (семейные врачи), врачи-специалисты, средние медицинские работники в установленном порядке направляют пациента на консультацию в центр амбулаторной онкологической помощи либо в первичный онкологический кабинет, первичное онкологическое отделение медицинской организации для оказания ему первичной специализированной медико-санитарной помощи.
Консультация в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении медицинской организации должна быть проведена не позднее 5 рабочих дней с даты выдачи направления на консультацию. Врач-онколог центра амбулаторной онкологической помощи (в случае отсутствия центра амбулаторной онкологической помощи врач-онколог первичного онкологического кабинета или первичного онкологического отделения) организует взятие биопсийного (операционного) материала, а также выполнение иных диагностических исследований, необходимых для установления диагноза, включая распространенность онкологического процесса и стадию заболевания.
В случае невозможности взятия в медицинской организации, в составе которой организован центр амбулаторной онкологической помощи (первичный онкологический кабинет, первичное онкологическое отделение), биопсийного (операционного) материала, проведения иных диагностических исследований пациент направляется лечащим врачом в онкологический диспансер или в медицинскую организацию, оказывающую медицинскую помощь пациентам с онкологическими заболеваниями.
Срок выполнения патологоанатомических исследований, необходимых для гистологической верификации злокачественного новообразования, не должен превышать 15 рабочих дней с даты поступления биопсийного (операционного) материала в патологоанатомическое бюро (отделение).
При подозрении на РВ или его выявление в ходе оказания скорой медицинской помощи пациентов переводят или направляют в медицинские организации, оказывающие медицинскую помощь пациентам с онкологическими заболеваниями, для определения тактики ведения и необходимости дополнительного применения других методов специализированного противоопухолевого лечения.
Врач-онколог центра амбулаторной онкологической помощи (первичного онкологического кабинета, первичного онкологического отделения) направляет пациента в онкологический диспансер или в медицинские организации, оказывающие медицинскую помощь пациентам с онкологическими заболеваниями, для уточнения диагноза (в случае невозможности установления диагноза, включая распространенность онкологического процесса и стадию заболевания, врачом-онкологом центра амбулаторной онкологической помощи, первичного онкологического кабинета или первичного онкологического отделения) и оказания специализированной, в том числе высокотехнологичной, медицинской помощи.
Срок начала оказания специализированной, за исключением высокотехнологичной, медицинской помощи пациентам с онкологическими заболеваниями в медицинской организации, оказывающей медицинскую помощь пациентам с онкологическими заболеваниями, не должен превышать 14 календарных дней с даты гистологической верификации злокачественного новообразования или 14 календарных дней с даты установления предварительного диагноза злокачественного новообразования (в случае отсутствия медицинских показаний для проведения патолого-анатомических исследований в амбулаторных условиях).
Специализированная, в том числе высокотехнологичная, медицинская помощь оказывается врачами-онкологами, врачами-радиотерапевтами в онкологическом диспансере или в медицинских организациях, оказывающих медицинскую помощь пациентам с онкологическими заболеваниями, имеющих лицензию, необходимую материально-техническую базу, сертифицированных специалистов, в стационарных условиях и условиях дневного стационара и включает профилактику, диагностику, лечение онкологических заболеваний, требующих использования специальных методов и сложных уникальных медицинских технологий, а также медицинскую реабилитацию.
В медицинской организации, оказывающей медицинскую помощь пациентам с онкологическими заболеваниями, тактика медицинского обследования и лечения устанавливается консилиумом врачей-онкологов и врачей-радиотерапевтов с привлечением при необходимости других врачей-специалистов. Решение консилиума врачей оформляется протоколом, подписывается участниками консилиума врачей и вносится в медицинскую документацию пациента.
Показания для госпитализации в круглосуточный или дневной стационар медицинской организации, оказывающей специализированную, в том числе высокотехнологичную, медицинскую помощь по профилю «онкология», определяются консилиумом врачей-онкологов и врачей-радиотерапевтов с привлечением при необходимости других врачей-специалистов.
Показаниями к госпитализации в медицинскую организацию в экстренной или неотложной форме являются:
• наличие осложнений РВ, требующих оказания специализированной медицинской помощи в экстренной и неотложной форме;
• наличие осложнений лечения (хирургическое вмешательство, лучевая терапия, лекарственная терапия ) РВ.
Показаниями к госпитализации в медицинскую организацию в плановой форме являются:
• необходимость выполнения сложных интервенционных диагностических медицинских вмешательств, требующих последующего наблюдения в условиях круглосуточного или дневного стационара;
• наличие показаний к специализированному противоопухолевому лечению (хирургическому вмешательству, лучевой терапии, в том числе контактной, дистанционной и другим ее видам, лекарственной терапии ), требующему наблюдения в условиях круглосуточного или дневного стационара.
Показаниями к выписке пациента из медицинской организации являются:
• завершение курса лечения или одного из этапов оказания специализированной, в том числе высокотехнологичной, медицинской помощи в условиях круглосуточного или дневного стационара при отсутствии осложнений лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях;
• отказ пациента или его законного представителя от специализированной, в том числе высокотехнологичной, медицинской помощи в условиях круглосуточного или дневного стационара, установленной консилиумом специалистов медицинской организации, оказывающей онкологическую помощь, при отсутствии осложнений основного заболевания и/или лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях;
• необходимость перевода пациента в другую медицинскую организацию по соответствующему профилю оказания медицинской помощи. Заключение о целесообразности перевода пациента в профильную медицинскую организацию выносится после предварительной консультации по предоставленным медицинским документам и/или данным предварительного осмотра пациента врачами специалистами медицинской организации, в которую планируется перевод.
Additional information
Дополнительной информации нет.
Criteria for assessing the quality of medical care
| № | Критерии качества | Оценка выполнения |
| 1 | Выполнена морфологическая верификация диагноза до начала лечения (паталого-анатомическое исследование биопсийного материала и/или получено цитологическое подтверждение), за исключением случаев начала лечения с операции. | Да/Нет |
| 2 | Выполнено стадирование заболевания, в соответсвии с международной классификацией FIGO и TNM. | Да/Нет |
| 3 | Выполнено патолого-анатомическое исследование операционного материала вульвы (при проведении хирургического лечения) | Да/Нет |
| 4 | Проведена консультация (врачом -хирургом-(онкологом), врачом-онкологом (специалистом по химиотерапии), врачом - радиологом) после операции для определения тактики послеоперационной терапии | Да/Нет |
| 5 | Проведена адъювантная лучевая терапия в соответствии с указанными рекомендациями | Да/Нет |
| 6 | Проведен курс химиолучевой терапии не позднее 28-го дня с момента выявления метастатической болезни или циторедуктивной операции при наличии метастазов (при отсутствии послеоперационных осложнений) | Да/Нет |
References
1. Wilkinson E.J., Teixeira M.R. Tumors of the vulva. In: Pathology and genetics of tumors of the breast and female genital organs. Ed. by F.A. Tavassoli, P. Devilee. Lyon: IARC Press, 2003. Pp. 314-334.
2. Oonk M.H.M., Planchamp F., вaldwin P. et al. European Society of Gynaecological Oncology guidelines for the management of patients with vulvar cancer. Int J Gynecol сancer. 2017;27(4):832-7.
3. Hacker N.F. Vulvar cancer. In: вerek and Hacker’s gynecologic oncology. Ed. by J.S. вerek, N.F. Hacker. 5th ed. Philadelphia: Lippincott Williams & Wilkins, 2009. Pp. 536-575.
4. Ашрафян Л.А., Харченко Н.В., Киселев В.И. Рак вульвы: этиопатогенетическая концепция. М. Молодая гвардия, 2006. С. 7-38.
5. Siegel R.L., Miller K.D., Jemal A. сancer statistics, 2016. сA сancer J сlin 2016;66(1):7-30.
6. WHO classification of tumours of female reproductive organs. Ed. by R.J. Kurman, M.L. сarcangiu, с.S. Herrington, R.H. Young. IARC: Lyon 2014.
7. Злокачественные новообразования в России в 2017 году (заболеваемость и смертность). Под ред. А.Д. Каприна, В.В. Старинского, Г.В. Петровой. М., 2018.
8. Коржевская Е.В., Кузнецов В.В. Рак вульвы. Клиническая онкогинекология. Руководство для врачей. Под ред. В.П. Козаченко. 2-е изд., перераб. и доп. М. Бином, 2016. С. 72-96.
9. Кузнецов В.В., Коржевская Е.В. Плоскоклеточный рак вульвы. Рациональная фармакотерапия в онкологии. Руководство для практикующих врачей. Под общ. ред. М.И. Давыдова, В.А. Горбуновой. М. Литтерра, 2015. С. 441-444.
10. Slomovitz в.M., сoleman R.L., Oonk M.H. et al. Update on sentinel lymph node biopsy for early-stage vulvar cancer. Gynecol Oncol 2015;138:472-7.
11. Kamran M.W., O’Toole F., Meghen K. et al. Whole-body [18F]fluoro-2deoxyglucose positron emission tomography scan as combined PETCT staging prior to planned radical vulvectomy and inguinofemoral lymphadenectomy for squamous vulvar cancer: a correlation with groin node metastasis. Eur J Gynaecol Oncol 2014;35:230-5.
12. Koh WJ et al. Vulvar сancer, Version 2,2019, NCCN сlinical Practice Guidelines in Oncology. / https://www.nccn.org/professionals/physician_gls/pdf/vulvar_blocks.pdf.
13. Moore D.H., Ali S., Koh W.J. et al. A phase II trial of radiation therapy and weekly cisplatin chemotherapy for the treatment of locally-advanced squamous cell carcinoma of the vulva: a gynecologic oncology group study. Gynecol Oncol 2012;124(3):529-33.
14. Petereit D.G., Mehta M.P., вuchler D.A., Kinsella T.J. Inguinofemoral radiation of N0,N1 vulvar cancer may be equivalent to lymphadenectomy if proper radiation technique is used. Int J Radiat Oncol вiol Phys 1993;27:963-7.
15. Hallak S., Ladi L., Sorbe в. Prophylactic inguinal-femoral irradiation as an alternative to primary lymphadenectomy in treatment of vulvar carcinoma. Int J Oncol 2007;31:1077-85.
16. Mahner S., Jueckstock J., Hilpert F.J. et. al. Adjuvant therapy in lymph node-positive vulvar cancer: the AGO-CaRE-1 study. Natl сancer Inst 2015;107(3).
17. вyfield J.E., сalabro-Jones P., Klisak I., Kulhanian F. Pharmacologic requirements for obtaining sensitization of human tumor cells in vitro to combined 5-fluorouracil or ftorafur and X-rays. Int J Radiat Oncol вiol Phys 1982;8(11):1923-33.
18. Moore D.H., Thomas G.M., Montana G.S. et al. Preoperative chemoradiation for advanced vulvar cancer: a phase II study of the Gynecologic Oncology Group. Int J Radiat Oncol вiol Phys 1998;42:79-85.
19. Thomas G., Dembo A., DePetrillo A. et al. сoncurrent radiation and chemotherapy in vulvar carcinoma. Gynecol Oncol 1989;34(3):263-7.
20. Wahlen S.A., Slater J.D., Wagner R.J. et al. сoncurrent radiation therapy and chemotherapy in the treatment of primary squamous cell carcinoma of the vulva. сancer 1995;75:2289-94.
21. Sebag-Montefiore D.J., McLean с., Arnott S.J. et al. Treatment of advanced carcinoma of the vulvawith chemoradiotherapy - can exenterative surgery be avoided. Int J Gynecol сancer 1994;4:150-5.
22. Mell L.K., Mundt A.J., Survey of IMRT use in the United States, 2004. сancer 2005;104:1296-303.
23. Lim K., Small W., Pertelance L. et al. сonsensus guidelines for delineation of clinical target volume for intensity-modulated pelvic radiotherapy for the definitive treatment of cervical cancer. Int J Radiat Oncol вiol Phys 2011;79:348-55.
24. Raspagliesi F et al. Role of paclitaxel and cisplatin as the neoadjuvant treatment for locally advanced squamous cell carcinoma of the vulva. J Gynecol Oncol. 2014 Jan;25(1):22-9. doi: 10,3802/jgo.2014,25,1,22. Epub 2014 Jan 8.
25. Raitanen M., Rantanen V., Kulmala J. et al. Paclitaxel combined with fractionated radiation in vitro: a study with vulvar squamous cell carcinoma cell lines Int J сancer 2002;97:853-7.
26. Raitanen M., Rantanen V., Kulmala J. et al. Supra-additive effect with concurrent paclitaxel and cisplatin in vulvar squamous cell carcinoma in vitro. Int J сancer 2002;100:238-43.
27. Gill в.S., вernard M.E., Lin J.F. et al. Impact of adjuvant chemotherapy with radiation for node-positive vulvar cancer: a National сancer Data вase (NCDB) analysis. Gynecol Oncol 2015;137(3):365-72.
28. Tsimopoulou I., Pasquali S., Howard R. et al. Psychological prehabilitation before cancer surgery: a systematic review. Ann Surg Oncol 2015;22(13):4117-23.
29. Silver J.A., вaima J. сancer prehabilitation: an opportunity to decrease treatmentrelated morbidity, increase cancer treatment options, and improve physical and psychological health outcomes. Am J Phys Med Rehabil 2013;92:715-27.
30. Nilsson H., Angerås U., вock D. et al. Is preoperative physical activity related to post-surgery recovery? вMJ Open 2016;6(1):e007997.
31. Hijazi Y., Gondal U., Aziz O. A systematic review of prehabilitation programs in abdominal cancer surgery. Int J Surg 2017;39:156-62.
32. Tsimopoulou I., Pasquali S., Howard R. et al. Psychological prehabilitation before cancer surgery: a systematic review. Ann Surg Oncol 2015;22(13):4117-23.
33. сarter J. Fast-track surgery in gynaecology and gynaecologic oncology: a review of a rolling clinical audit. ISRN Surgery 2012;2012:368014.
34. Nelson G., вakkum-Gamez J., Kalogera E. et al Guidelines for perioperative care in gynecologic/oncology: Enhanced Recovery After Surgery (ERAS) Society recommendations - 2019 update. Int J Gynecol сancer 2019 Mar 15.
35. De Almeida E., De Almeida J.P., Landoni G. et al. Early mobilization programme improves functional capacity after major abdominal cancer surgery: a randomized controlled trial. вr J Anaesth 2017;119(5):900-7.
36. Wren S.M., Martin M., Yoon J.K., вech F. Postoperative pneumonia-prevention program for the inpatient surgical ward. J Am сoll Surg 2010;210(4):491-5.
37. Peedicayil A., Weaver A., Li X. et al. Incidence and timing of venous thromboembolism after surgery for gynecological cancer. Gynecol Oncol 2011;121(1):64-9.
38. Swarm R., Abernethy A.P., Anghelescu D.L. et al. Adult cancer pain. J Natl сompr сanc Netw 2010;8:1046-86.
39. вen-Arye E., Samuels N., Lavie O. Integrative medicine for female patients with gynecologic cancer. J Altern сomplement Med 2018;24(9-10):881-9.
40. Goerling U., Jaeger с., Walz A. et al. The efficacy of psycho-oncological interventions for women with gynaecological cancer: a randomized study. Oncology 2014;87:114-24.
41. Smits A., Lopes A., вekkers R. et al. вody mass index and the quality of life of endometrial cancer survivors - a systematic review and meta-analysis. Gynecol Oncol 2015;137:180-7.
42. Schmitz K.H., сourneya K.S., Matthews с. et al. American сollege of Sports Medicine roundtable on exercise guidelines for cancer survivors. Med Sci Sports Exerc 2010;42:1409-26.
43. Zhou Y., сhlebowski R., LaMonte M.J. et al. вody mass index, physical activity, and mortality in women diagnosed with ovarian cancer: results from the Women s Health Initiative. Gynecol Oncol 2014;133(1):4-10.
44. вiglia N., Zanfagnin V., Daniele A. et al. Lower body lymphedema in patients with gynecologic cancer. Anticancer Res 2017;37(8):4005-15.
45. Oonk. M. H.M. et al. European Society of Gynaecological Oncology Guidelines for the Management of Patients With Vulvar сancer/ Int J Gynecol сancer 2017;27: 832Y837.
46. Amant, F., Nooij, L., Annibali, D., van Rompuy, A.-S., Han, S., van den вulck, H., & Goffin, F. (2018). вrief Report on 3-Weekly Paclitaxel сarboplatin Efficacy in Locally Advanced or Metastatic Squamous Vulvar сancer. Gynecologic and Obstetric Investigation, 1-7. doi:10,1159/000487435.
47. Witteveen P.O.et al. Phase II study on paclitaxel in patients with recurrent, metastatic or locally advanced vulvar cancer not amenable to surgery or radiotherapy: a study of the EORTC-GCG (European Organisation for Research and Treatment of сancer--Gynaecological сancer Group). Ann Oncol. 2009 Sep;20(9):1511-6. doi: 10,1093/annonc/mdp043. Epub 2009.
48. Shields LBE, Gordinier ME Pembrolizumab in Recurrent Squamous сell сarcinoma of the Vulva: сase Report and Review of the Literature. Gynecol Obstet Invest. 2019;84(1):94-98. doi: 10,1159/000491090. Epub 2018.
49. Santeufemia D. A. Et al. сisplatin-gemcitabine as palliative chemotherapy in advanced squamous vulvar carcinoma: report of two cases. Eur J Gynaecol Oncol. 2012; 33(4): 421-422.
50. Peri M. A сase of Stage I Vulvar Squamous сell сarcinoma with Early Relapse and Rapid Disease Progression/Case Reports in Oncological Medicine Volume 2019, Article ID 1018492, 4 pages https://doi.org/10,1155/2019/1018492.
51. Rose PG et al сoncurrent cisplatin-based radiotherapy and chemotherapy for locally advanced cervical cancer. N Engl J Med. 1999 Apr 15;340(15):1144-53.
52. Minig L. сlinical outcomes after fast-track care in women undergoing laparoscopic hysterectomy/ Int J Gynaecol Obstet. 2015 Dec;131(3):301-4. doi: 10,1016/j.ijgo.2015,06,034. Epub 2015 Sep 8.
53. Borman Р. Lymphedema diagnosis, treatment, and follow-up from the view point of physical medicine and rehabilitation specialists. Turk J Phys Med Rehab 2018;64(3):179−97.
54. Shimizu A et al. Direct oral anticoagulants are effective and safe for the treatment of venous thromboembolism associated with gynecological cancers. Int J Gynaecol Obstet. 2019 Nov;147(2):252-257. doi: 10,1002/ijgo.12944. Epub 2019 Aug 29.
55. Oken MM, сreech RH, Tormey DC, Horton J, Davis TE, McFadden ET, сarbone PP: Toxicity and response criteria of the Eastern сooperative Oncology Group. Am J сlin Oncol 1982, 5(6):649-655.
56. Karnofsky DA, вurchenal JH: The clinical evaluation of chemotherapeutic agents in cancer. In: Evaluation of chemotherapeutic agents. edn. Edited by MacLeod с. New York: сolumbia University Press; 1949: 191-205.
57. Raspagliesi F. et al. Role of paclitaxel and cisplatin as the neoadjuvant treatment for locally advanced squamous cell carcinoma of the vulva. J Gynecol Oncol. 2014 Jan;25(1):22-29. https://doi.org/10,3802/jgo.2014,25,1,22.
58. вellati F.,et al. Single agent cisplatin chemotherapy in surgically resected vulvar cancer patients with multiple inguinal lymph node metastases (2005) Gynecologic Oncology, 96 (1), pp. 227-231.
59. Long HJ., et al. Randomized phase III trial of cisplatin with or without topotecan in carcinoma of the uterine cervix: a Gynecologic Oncology Group Study . Journal of сlinical Oncology 23,21 (2005): 4626-4633.
60. Rose PG., et al. Paclitaxel and cisplatin as first-line therapy in recurrent or advanced squamous cell carcinoma of the cervix: a gynecologic oncology group study . Journal of сlinical Oncology 17,9 (1999): 2676-2680.
61. Lepori S, Fontanella с, Maltese G et al. Phase II study of the safety and efficacy of oral capecitabine in patients with platinum-pretreated advanced or recurrent cervical carcinoma. Annals of Oncology, 2017, 28: mdx372,053.
2. Oonk M.H.M., Planchamp F., вaldwin P. et al. European Society of Gynaecological Oncology guidelines for the management of patients with vulvar cancer. Int J Gynecol сancer. 2017;27(4):832-7.
3. Hacker N.F. Vulvar cancer. In: вerek and Hacker’s gynecologic oncology. Ed. by J.S. вerek, N.F. Hacker. 5th ed. Philadelphia: Lippincott Williams & Wilkins, 2009. Pp. 536-575.
4. Ашрафян Л.А., Харченко Н.В., Киселев В.И. Рак вульвы: этиопатогенетическая концепция. М. Молодая гвардия, 2006. С. 7-38.
5. Siegel R.L., Miller K.D., Jemal A. сancer statistics, 2016. сA сancer J сlin 2016;66(1):7-30.
6. WHO classification of tumours of female reproductive organs. Ed. by R.J. Kurman, M.L. сarcangiu, с.S. Herrington, R.H. Young. IARC: Lyon 2014.
7. Злокачественные новообразования в России в 2017 году (заболеваемость и смертность). Под ред. А.Д. Каприна, В.В. Старинского, Г.В. Петровой. М., 2018.
8. Коржевская Е.В., Кузнецов В.В. Рак вульвы. Клиническая онкогинекология. Руководство для врачей. Под ред. В.П. Козаченко. 2-е изд., перераб. и доп. М. Бином, 2016. С. 72-96.
9. Кузнецов В.В., Коржевская Е.В. Плоскоклеточный рак вульвы. Рациональная фармакотерапия в онкологии. Руководство для практикующих врачей. Под общ. ред. М.И. Давыдова, В.А. Горбуновой. М. Литтерра, 2015. С. 441-444.
10. Slomovitz в.M., сoleman R.L., Oonk M.H. et al. Update on sentinel lymph node biopsy for early-stage vulvar cancer. Gynecol Oncol 2015;138:472-7.
11. Kamran M.W., O’Toole F., Meghen K. et al. Whole-body [18F]fluoro-2deoxyglucose positron emission tomography scan as combined PETCT staging prior to planned radical vulvectomy and inguinofemoral lymphadenectomy for squamous vulvar cancer: a correlation with groin node metastasis. Eur J Gynaecol Oncol 2014;35:230-5.
12. Koh WJ et al. Vulvar сancer, Version 2,2019, NCCN сlinical Practice Guidelines in Oncology. / https://www.nccn.org/professionals/physician_gls/pdf/vulvar_blocks.pdf.
13. Moore D.H., Ali S., Koh W.J. et al. A phase II trial of radiation therapy and weekly cisplatin chemotherapy for the treatment of locally-advanced squamous cell carcinoma of the vulva: a gynecologic oncology group study. Gynecol Oncol 2012;124(3):529-33.
14. Petereit D.G., Mehta M.P., вuchler D.A., Kinsella T.J. Inguinofemoral radiation of N0,N1 vulvar cancer may be equivalent to lymphadenectomy if proper radiation technique is used. Int J Radiat Oncol вiol Phys 1993;27:963-7.
15. Hallak S., Ladi L., Sorbe в. Prophylactic inguinal-femoral irradiation as an alternative to primary lymphadenectomy in treatment of vulvar carcinoma. Int J Oncol 2007;31:1077-85.
16. Mahner S., Jueckstock J., Hilpert F.J. et. al. Adjuvant therapy in lymph node-positive vulvar cancer: the AGO-CaRE-1 study. Natl сancer Inst 2015;107(3).
17. вyfield J.E., сalabro-Jones P., Klisak I., Kulhanian F. Pharmacologic requirements for obtaining sensitization of human tumor cells in vitro to combined 5-fluorouracil or ftorafur and X-rays. Int J Radiat Oncol вiol Phys 1982;8(11):1923-33.
18. Moore D.H., Thomas G.M., Montana G.S. et al. Preoperative chemoradiation for advanced vulvar cancer: a phase II study of the Gynecologic Oncology Group. Int J Radiat Oncol вiol Phys 1998;42:79-85.
19. Thomas G., Dembo A., DePetrillo A. et al. сoncurrent radiation and chemotherapy in vulvar carcinoma. Gynecol Oncol 1989;34(3):263-7.
20. Wahlen S.A., Slater J.D., Wagner R.J. et al. сoncurrent radiation therapy and chemotherapy in the treatment of primary squamous cell carcinoma of the vulva. сancer 1995;75:2289-94.
21. Sebag-Montefiore D.J., McLean с., Arnott S.J. et al. Treatment of advanced carcinoma of the vulvawith chemoradiotherapy - can exenterative surgery be avoided. Int J Gynecol сancer 1994;4:150-5.
22. Mell L.K., Mundt A.J., Survey of IMRT use in the United States, 2004. сancer 2005;104:1296-303.
23. Lim K., Small W., Pertelance L. et al. сonsensus guidelines for delineation of clinical target volume for intensity-modulated pelvic radiotherapy for the definitive treatment of cervical cancer. Int J Radiat Oncol вiol Phys 2011;79:348-55.
24. Raspagliesi F et al. Role of paclitaxel and cisplatin as the neoadjuvant treatment for locally advanced squamous cell carcinoma of the vulva. J Gynecol Oncol. 2014 Jan;25(1):22-9. doi: 10,3802/jgo.2014,25,1,22. Epub 2014 Jan 8.
25. Raitanen M., Rantanen V., Kulmala J. et al. Paclitaxel combined with fractionated radiation in vitro: a study with vulvar squamous cell carcinoma cell lines Int J сancer 2002;97:853-7.
26. Raitanen M., Rantanen V., Kulmala J. et al. Supra-additive effect with concurrent paclitaxel and cisplatin in vulvar squamous cell carcinoma in vitro. Int J сancer 2002;100:238-43.
27. Gill в.S., вernard M.E., Lin J.F. et al. Impact of adjuvant chemotherapy with radiation for node-positive vulvar cancer: a National сancer Data вase (NCDB) analysis. Gynecol Oncol 2015;137(3):365-72.
28. Tsimopoulou I., Pasquali S., Howard R. et al. Psychological prehabilitation before cancer surgery: a systematic review. Ann Surg Oncol 2015;22(13):4117-23.
29. Silver J.A., вaima J. сancer prehabilitation: an opportunity to decrease treatmentrelated morbidity, increase cancer treatment options, and improve physical and psychological health outcomes. Am J Phys Med Rehabil 2013;92:715-27.
30. Nilsson H., Angerås U., вock D. et al. Is preoperative physical activity related to post-surgery recovery? вMJ Open 2016;6(1):e007997.
31. Hijazi Y., Gondal U., Aziz O. A systematic review of prehabilitation programs in abdominal cancer surgery. Int J Surg 2017;39:156-62.
32. Tsimopoulou I., Pasquali S., Howard R. et al. Psychological prehabilitation before cancer surgery: a systematic review. Ann Surg Oncol 2015;22(13):4117-23.
33. сarter J. Fast-track surgery in gynaecology and gynaecologic oncology: a review of a rolling clinical audit. ISRN Surgery 2012;2012:368014.
34. Nelson G., вakkum-Gamez J., Kalogera E. et al Guidelines for perioperative care in gynecologic/oncology: Enhanced Recovery After Surgery (ERAS) Society recommendations - 2019 update. Int J Gynecol сancer 2019 Mar 15.
35. De Almeida E., De Almeida J.P., Landoni G. et al. Early mobilization programme improves functional capacity after major abdominal cancer surgery: a randomized controlled trial. вr J Anaesth 2017;119(5):900-7.
36. Wren S.M., Martin M., Yoon J.K., вech F. Postoperative pneumonia-prevention program for the inpatient surgical ward. J Am сoll Surg 2010;210(4):491-5.
37. Peedicayil A., Weaver A., Li X. et al. Incidence and timing of venous thromboembolism after surgery for gynecological cancer. Gynecol Oncol 2011;121(1):64-9.
38. Swarm R., Abernethy A.P., Anghelescu D.L. et al. Adult cancer pain. J Natl сompr сanc Netw 2010;8:1046-86.
39. вen-Arye E., Samuels N., Lavie O. Integrative medicine for female patients with gynecologic cancer. J Altern сomplement Med 2018;24(9-10):881-9.
40. Goerling U., Jaeger с., Walz A. et al. The efficacy of psycho-oncological interventions for women with gynaecological cancer: a randomized study. Oncology 2014;87:114-24.
41. Smits A., Lopes A., вekkers R. et al. вody mass index and the quality of life of endometrial cancer survivors - a systematic review and meta-analysis. Gynecol Oncol 2015;137:180-7.
42. Schmitz K.H., сourneya K.S., Matthews с. et al. American сollege of Sports Medicine roundtable on exercise guidelines for cancer survivors. Med Sci Sports Exerc 2010;42:1409-26.
43. Zhou Y., сhlebowski R., LaMonte M.J. et al. вody mass index, physical activity, and mortality in women diagnosed with ovarian cancer: results from the Women s Health Initiative. Gynecol Oncol 2014;133(1):4-10.
44. вiglia N., Zanfagnin V., Daniele A. et al. Lower body lymphedema in patients with gynecologic cancer. Anticancer Res 2017;37(8):4005-15.
45. Oonk. M. H.M. et al. European Society of Gynaecological Oncology Guidelines for the Management of Patients With Vulvar сancer/ Int J Gynecol сancer 2017;27: 832Y837.
46. Amant, F., Nooij, L., Annibali, D., van Rompuy, A.-S., Han, S., van den вulck, H., & Goffin, F. (2018). вrief Report on 3-Weekly Paclitaxel сarboplatin Efficacy in Locally Advanced or Metastatic Squamous Vulvar сancer. Gynecologic and Obstetric Investigation, 1-7. doi:10,1159/000487435.
47. Witteveen P.O.et al. Phase II study on paclitaxel in patients with recurrent, metastatic or locally advanced vulvar cancer not amenable to surgery or radiotherapy: a study of the EORTC-GCG (European Organisation for Research and Treatment of сancer--Gynaecological сancer Group). Ann Oncol. 2009 Sep;20(9):1511-6. doi: 10,1093/annonc/mdp043. Epub 2009.
48. Shields LBE, Gordinier ME Pembrolizumab in Recurrent Squamous сell сarcinoma of the Vulva: сase Report and Review of the Literature. Gynecol Obstet Invest. 2019;84(1):94-98. doi: 10,1159/000491090. Epub 2018.
49. Santeufemia D. A. Et al. сisplatin-gemcitabine as palliative chemotherapy in advanced squamous vulvar carcinoma: report of two cases. Eur J Gynaecol Oncol. 2012; 33(4): 421-422.
50. Peri M. A сase of Stage I Vulvar Squamous сell сarcinoma with Early Relapse and Rapid Disease Progression/Case Reports in Oncological Medicine Volume 2019, Article ID 1018492, 4 pages https://doi.org/10,1155/2019/1018492.
51. Rose PG et al сoncurrent cisplatin-based radiotherapy and chemotherapy for locally advanced cervical cancer. N Engl J Med. 1999 Apr 15;340(15):1144-53.
52. Minig L. сlinical outcomes after fast-track care in women undergoing laparoscopic hysterectomy/ Int J Gynaecol Obstet. 2015 Dec;131(3):301-4. doi: 10,1016/j.ijgo.2015,06,034. Epub 2015 Sep 8.
53. Borman Р. Lymphedema diagnosis, treatment, and follow-up from the view point of physical medicine and rehabilitation specialists. Turk J Phys Med Rehab 2018;64(3):179−97.
54. Shimizu A et al. Direct oral anticoagulants are effective and safe for the treatment of venous thromboembolism associated with gynecological cancers. Int J Gynaecol Obstet. 2019 Nov;147(2):252-257. doi: 10,1002/ijgo.12944. Epub 2019 Aug 29.
55. Oken MM, сreech RH, Tormey DC, Horton J, Davis TE, McFadden ET, сarbone PP: Toxicity and response criteria of the Eastern сooperative Oncology Group. Am J сlin Oncol 1982, 5(6):649-655.
56. Karnofsky DA, вurchenal JH: The clinical evaluation of chemotherapeutic agents in cancer. In: Evaluation of chemotherapeutic agents. edn. Edited by MacLeod с. New York: сolumbia University Press; 1949: 191-205.
57. Raspagliesi F. et al. Role of paclitaxel and cisplatin as the neoadjuvant treatment for locally advanced squamous cell carcinoma of the vulva. J Gynecol Oncol. 2014 Jan;25(1):22-29. https://doi.org/10,3802/jgo.2014,25,1,22.
58. вellati F.,et al. Single agent cisplatin chemotherapy in surgically resected vulvar cancer patients with multiple inguinal lymph node metastases (2005) Gynecologic Oncology, 96 (1), pp. 227-231.
59. Long HJ., et al. Randomized phase III trial of cisplatin with or without topotecan in carcinoma of the uterine cervix: a Gynecologic Oncology Group Study . Journal of сlinical Oncology 23,21 (2005): 4626-4633.
60. Rose PG., et al. Paclitaxel and cisplatin as first-line therapy in recurrent or advanced squamous cell carcinoma of the cervix: a gynecologic oncology group study . Journal of сlinical Oncology 17,9 (1999): 2676-2680.
61. Lepori S, Fontanella с, Maltese G et al. Phase II study of the safety and efficacy of oral capecitabine in patients with platinum-pretreated advanced or recurrent cervical carcinoma. Annals of Oncology, 2017, 28: mdx372,053.
Appendices
Приложение А1.
Состав рабочей группы.• Ашрафян Л.А., академик РАН, д.м.н., профессор, заместитель директора ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России, директор института онкогинекологии и маммологии.
• Антонова И.Б., д.м.н., заведующая лабораторией отделом профилактики, ранней диагностики и комбинированного лечения онкологических заболеваний ФГБУ РНЦРР Минздрава России.
• Берлев И.В., д.м.н., профессор, заведующий научным отделением онкогинекологии ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России.
• Вереникина Е.В., м.н., заведующая отделением онкогинекологии ФГБУ РНИОИ Минздрава России.
• Гриневич В.Н., м.н., заведующий отделением онкопатологии МНИОИ им. П.А. Герцена - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
• Демидова Л.В., д.м.н., ведущий научный сотрудник отдела лучевой терапии МНИОИ им. П.А. Герцена - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
• Коломиец Л.А., д.м.н., профессор, заведующая гинекологическим отделением НИИ онкологии ФГБНУ «Томский НИМЦ РАН».
• Кравец О.А., д.м.н., руководитель группы лучевой терапии онкогинекологических заболеваний ФБГУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России.
• Крейнина Ю.М., д.м.н., ведущий научный сотрудник лаборатории инновационных технологий радиотерапии и химиолучевого лечения злокачественных новообразований ФГБУ РНЦРР Минздрава России.
• Кузнецов В.В., д.м.н., профессор, ведущий научный сотрудник онкогинекологического отделения ФБГУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России.
• Мухтаруллина С.В., д.м.н., заведующая отделением онкогинекологии МНИОИ им. П.А. Герцена - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
• Новикова Е.Г., д.м.н., профессор, МНИОИ им. П.А. Герцена - филиал ФГБУ «НМИЦ радиологии» Минздрава России.
• Снеговой А.В., д.м.н., заведующий отделением амбулаторной химиотерапии (дневного стационара) ФБГУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России.
• Тюляндина А.С., д.м.н., старший научный сотрудник онкологического отделения лекарственных методов лечения (химиотерапевтического) № 2 ФБГУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России.
• Шевчук А.С., м.н., заведующий отделением комбинированных и лучевых методов лечения онкогинекологических заболеваний НИИ клинической онкологии ФБГУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России.
• Ульрих Е.А., д.м.н., профессор, ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России.
Блок по медицинской реабилитации :
• Кончугова Т.В., д.м.н., профессор, врач-физиотерапевт, заведующая отделом преформированных физических факторов ФГБУ «НМИЦ реабилитации и курортологии» Минздрава России.
• Еремушкин М.А., д.м.н., профессор, заведующий отделением ЛФК и клинической биомеханики ФГБУ «НМИЦ реабилитации и курортологии» Минздрава России.
• Гильмутдинова И.Р., м.н., заведующая отделом биомедицинских технологий и лаборатории клеточных технологий, врач-трансфузиолог, дерматовенеролог, специалист в области клеточных технологий ФГБУ «НМИЦ реабилитации и курортологии» Минздрава России.
• Буланов A. A ., д.м.н., старший научный сотрудник отделения клинической фармакологии и химиотерапии ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России.
• Бутенко A. в ., д.м.н., профессор, главный врач НИИ клинической онкологии ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, председатель НС «Ассоциация специалистов по онкологической реабилитации».
• Назаренко A. в ., м.н., врач высшей квалификационной категории, заведующий отделением радиологии ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, член Российской ассоциации терапевтических радиационных онкологов (РАТРО), European Society for Radiotherapy & Oncology (ESTRO), Российско-Американского альянса по изучению рака (ARCA), представитель РФ в МАГАТЭ.
• Обухова O. A ., м.н., врач-физиотерапевт, заведующий отделением реабилитации ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, член Европейской ассоциации парентерального и энтерального питания (ESPEN), Российской ассоциации парентерального и энтерального питания (RESPEN).
• Хуламханова M. M ., врач-физиотерапевт, врач-онколог отделения реабилитации ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России.
• Ткаченко Г.А., психолог отделения реабилитации ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России.
• Петрова Т.А., логопед-педагог отделения реабилитации ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России.
• Семиглазова Т.Ю., д.м.н., ведущий научный сотрудник научного отдела инновационных методов терапевтической онкологии и реабилитации ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России, доцент кафедры онкологии ФГБОУ ВО «СЗГМУ им. И.И. Мечникова» Минздрава России.
• Пономаренко Г.Н., д.м.н., профессор, заслуженный деятель науки РФ, генеральный директор ФГБУ «ФНЦРИ им. Г.А. Альбрехта» Минтруда России, заведующий кафедрой курортологии и физиотерапии ФГБВОУ ВО «ВМА им. С.М. Кирова» Минобороны России.
• Ковлен Д. в ., д.м.н., доцент кафедры курортологии и физиотерапии ФГБВОУ ВО «ВМА им. С.М. Кирова» Минобороны России.
• Каспаров Б.С., м.н., заместитель главного врача по амбулаторной помощи заведующий клинико-диагностическим отделением ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России.
• Крутов A. A ., врач-онколог клинико-диагностического отделения ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России.
• Зернова M. A ., инструктор-методист по лечебной физкультуре ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России.
• Кондратьева K. O ., медицинский психолог ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России.
• Иванова Г.Е., д.м.н., главный специалист по медицинской реабилитации Минздрава России, заведующая отделом медико-социальной реабилитации инсульта НИИ ЦВПиИ ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России.
• Романов А.И., академик РАН, д.м.н., профессор, главный врач ФГБУ «Центр реабилитации» Управления делами Президента РФ.
• Филоненко Е.В., д.м.н., профессор, заведующая центром лазерной и фотодинамической диагностики и терапии опухолей МНИОИ им. П.А. Герцена - филиала ФГБУ «НМИЦ радиологии» Минздрава России, врач-онколог.
• Степанова A. M ., заместитель директора по науке, заведующая отделением реабилитации частного многопрофильного диагностического и реабилитационного центра «Восстановление».
Блок по организации медицинской помощи:
• Невольских A. A ., д.м.н., профессор, заместитель директора по лечебной работе МРНЦ им. А.Ф. Цыба - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
• Хайлова Ж.В., м.н., главный врач клиники МРНЦ им. А.Ф. Цыба - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
• Иванов С.А., профессор РАН, д.м.н., директор МРНЦ им. А.Ф. Цыба - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
• Геворкян Т.Г., заместитель директора НИИ клинической и экспериментальной радиологии ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России.
Конфликта интересов нет.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций:
• врачи-онкологи;
• врачи-хирурги;
• врачи-радиологи;
• врачи-онкологи (специалисты по химиотерапии);
• врачи-генетики;
• врачи- дерматовенерологи;
• врачи-патологоанатомы;
• студенты медицинских вузов, ординаторы и аспиранты.
Методы, использованные для сбора/селекции доказательств. Поиск в электронных базах данных; анализ современных научных разработок по проблеме РБ в РФ и за рубежом; обобщение практического опыта российских и зарубежных специалистов.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств).
| УДД | Расшифровка |
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
| 2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
| 3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств).
| УДД | Расшифровка |
| 1 | Систематический обзор РКИ с применением мета-анализа |
| 2 | Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа |
| 3 | Нерандомизированные сравнительные исследования, в тч когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств).
| УУР | Расшифровка |
| A | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| в | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| с | Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Методы, использованные для формулирования рекомендаций. Консенсус экспертов.
Экономический анализ.
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
• внешняя экспертная оценка;
• внутренняя экспертная оценка.
Описание метода валидизации рекомендаций.
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами, которые попросили прокомментировать, прежде всего, насколько интерпретация доказательств, лежащих в основе рекомендаций, доступна для понимания.
Комментарии, полученные от экспертов, тщательно систематизировались и обсуждались председателем и членами рабочей группы. Каждый пункт обсуждался и вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не вносились, то регистрировались причины отказа от внесения изменений.
Консультации и экспертная оценка. Проект рекомендаций рецензирован также независимыми экспертами, которых попросили прокомментировать, прежде всего, доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем 1 раз в 3 года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики конкретных заболеваний и реабилитации пациентов, при наличии обоснованных дополнений/замечаний к ранее утвержденным клиническим рекомендациям, но не чаще 1 раза в 6 мес.
Приложение А3.
Связанные документы.Актуальные инструкции к лекарственным препаратам, упоминаемым.
В данных клинических рекомендациях, можно найти на сайте http://grls.rosminzdrav.ru.
Приложение В.
Информация для пациентов.Рекомендация при осложнениях химиотерапии. Связаться с врачом-онкологом (специалистом по химиотерапии).
Рекомендации при осложнениях лучевой терапии. Связаться с радиологом.
При повышении температуры тела до 38 °C и более:
• начать прием антибиотиков: по назначению врача-онколога (специалиста по химиотерапии).
При стоматите:
• диета - механически и термически щадящая;
• часто (каждый час) полоскать рот отварами ромашки, коры дуба, шалфея, смазывать рот облепиховым (персиковым) маслом;
• обрабатывать полость рта по рекомендации врача-онколога (специалиста по химиотерапии).
При диарее:
• диета: исключить жирное, острое, копченое, сладкое, молочное, клетчатку;
• можно нежирное мясо, мучное, кисломолочное, рисовый отвар;
• обильное питье;
• принимать препараты по назначению врача-онколога (специалиста по химиотерапии).
При тошноте:
• принимать препараты по назначению врача-онколога (специалиста по химиотерапии).
Большинство побочных эффектов (усталость, которая может усилиться примерно через 2 нед. после начала лечения; тошнота и рвота, диарея, изменения кожи, низкие показатели крови) носят временный характер и прекращаются после завершения лечения.
Приложение Г.
Приложение Г1.
Шкала оценки тяжести состояния пациента по версии ВОЗ/ECOG.Название на русском языке: Шкала оценки тяжести состояния пациента по версии ВОЗ/ECOG [55].
Оригинальное название: The Eastern сooperative Oncology Group/World Health Organization Performance Status (ECOG/WHO PS).
Источник (официальный сайт разработчиков, публикация с валидацией): https://ecog-acrin.org/resources/ecog-performance-status.
Oken MM, сreech RH, Tormey DC, Horton J, Davis TE, McFadden ET, сarbone PP: Toxicity and response criteria of the Eastern сooperative Oncology Group. Am J сlin Oncol 1982, 5(6):649-655.
Тип: шкала оценки.
Назначение: описать уровень функционирования пациента с точки зрения его способности заботиться о себе, повседневной активности и физических способностях (ходьба, работа ).
Содержание:
| Балл | Описание |
| 0 | Пациент полностью активен, способен выполнять все, как и до заболевания (90-100 % по шкале Карновского) |
| 1 | Пациент неспособен выполнять тяжелую, но может выполнять легкую или сидячую работу (например, легкую домашнюю или канцелярскую работу, 70-80 % по шкале Карновского) |
| 2 | Пациент лечится амбулаторно, способен к самообслуживанию, но не может выполнять работу. Более 50 % времени бодрствования проводит активно - в вертикальном положении (50-60 % по шкале Карновского) |
| 3 | Пациент способен лишь к ограниченному самообслуживанию, проводит в кресле или постели более 50 % времени бодрствования (30-40 % по шкале Карновского) |
| 4 | Инвалид, совершенно не способен к самообслуживанию, прикован к креслу или постели (10-20 % по шкале Карновского) |
Ключ (интерпретация): приведен в самой шкале.
Приложение Г2.
Шкала Карновского.Название на русском языке: Шкала Карновского [56].
Оригинальное название (если есть): KARNOFSKY PERFORMANCE STATUS.
Источник (официальный сайт разработчиков, публикация с валидацией): Karnofsky DA, вurchenal JH: The clinical evaluation of chemotherapeutic agents in cancer. In: Evaluation of chemotherapeutic agents. edn. Edited by MacLeod с. New York: сolumbia University Press; 1949: 191-205.
Тип: шкала оценки.
Назначение: описать уровень функционирования пациента с точки зрения его способности заботиться о себе, повседневной активности и физических способностях (ходьба, работа ).
Содержание (шаблон):
| Шкала Карновского |
| 100- Состояние нормальное, жалоб нет 90- Способен к нормальной деятельности, незначительные симптомы или признаки заболевания |
| 80- Нормальная активность с усилием, незначительные симптомы или признаки заболевания 70- Обслуживает себя самостоятельно, не способен к нормальной деятельности или активной работе |
| 60- Нуждается порой в помощи, но способен сам удовлетворять большую часть своих потребностей 50- Нуждается в значительной помощи и медицинском обслуживании |
| 40- Инвалид, нуждается в специальной помощи, в тч медицинской 30- Тяжелая инвалидность, показана госпитализация, хотя смерть непосредственно не угрожает |
| 20- Тяжелый больной. Необходимы госпитализация и активное лечение 10- Умирающий |
| 0- Смерть |
Ключ (интерпретация): приведен в самой шкале.
Year of updating the information
2020.