ICD-10 codes
- ICD-10
- H20 Iridocyclitis
Description
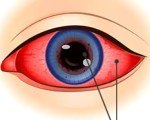
Увеит у детей. Это общее название воспалительных заболеваний сосудистой оболочки. Основные причины - системные аутоиммунные заболевания, инфекции (вирусные, бактериальные, грибковые), аллергическое и токсическое воздействие на сосудистую оболочку. Передний увеит проявляется роговичным синдромом и болью в глазу, задний увеит проявляется резким ухудшением зрения при отсутствии болей. Для диагностики назначают биомикроскопию, когерентную оптическую томографию, визометрию и другие инструментальные исследования. Лечение проводится противовоспалительными, десенсибилизирующими, этиотропными, антибактериальными и противовирусными средствами. Хирургическая коррекция проводится по показаниям.
Additional facts
Распространенность заболевания в детской офтальмологии составляет от 15 до 38 случаев на 100 000 населения, а его доля среди всех заболеваний глаз составляет от 10 до 15%. Пик диагностики увеита в педиатрической практике приходится на подростковый возраст, мальчики и девочки болеют с одинаковой частотой. Полиэтиология, разнообразие и неспецифичность симптомов относят увеит к наиболее опасным глазным заболеваниям и обязывают врачей использовать различные методы диагностики для своевременного выявления патологии и начала лечения.
Reasons
Этиологические факторы увеита у детей разнообразны, но выявить их не всегда удается даже современными методами диагностики, поэтому в 28% случаев процесс носит идиопатический характер. Остальные причины воспаления хориоидеи делятся на несколько групп:
• Инфекционные факторы. Основные возбудители - вирусы герпеса: вирус простого герпеса, вирус ветряной оспы, цитомегаловирус. Задний и средний увеит возникают как осложнение туберкулеза и сифилиса, а в эндемичных регионах он может быть спровоцирован болезнью Лайма. В редких случаях увеит вызван инфекцией сandida.
• Системные аутоиммунные процессы. Ювенильный идиопатический артрит (ЮИА), который в 20-30% случаев осложняется травмами глаза, является основным неинфекционным фактором увеита у детей. Реже патология связана со спондилоартропатиями, дерматомиозитом и красной волчанкой. Описаны случаи повреждения сосудистой оболочки глаза при болезни Бехчета.
• Регионарные воспалительные процессы. Высокий риск развития заболевания у детей наблюдается при нелеченных гайморитах, среднем отите, пульпите. В этом случае патогены попадают в глазное яблоко через общий кровоток, вызывая инфекционно-аллергическое поражение сосудистой оболочки.
• Воздействие токсинов. Иногда заболевание возникает при длительном применении сильнодействующих препаратов: сульфаниламидов, бисфосфонатов, противотуберкулезных антибиотиков. К причинам увеита также можно отнести экзогенные токсические эффекты, прием препаратов, нарушающих работу иммунной системы (ингибиторы контрольных точек).
• Инфекционные факторы. Основные возбудители - вирусы герпеса: вирус простого герпеса, вирус ветряной оспы, цитомегаловирус. Задний и средний увеит возникают как осложнение туберкулеза и сифилиса, а в эндемичных регионах он может быть спровоцирован болезнью Лайма. В редких случаях увеит вызван инфекцией сandida.
• Системные аутоиммунные процессы. Ювенильный идиопатический артрит (ЮИА), который в 20-30% случаев осложняется травмами глаза, является основным неинфекционным фактором увеита у детей. Реже патология связана со спондилоартропатиями, дерматомиозитом и красной волчанкой. Описаны случаи повреждения сосудистой оболочки глаза при болезни Бехчета.
• Регионарные воспалительные процессы. Высокий риск развития заболевания у детей наблюдается при нелеченных гайморитах, среднем отите, пульпите. В этом случае патогены попадают в глазное яблоко через общий кровоток, вызывая инфекционно-аллергическое поражение сосудистой оболочки.
• Воздействие токсинов. Иногда заболевание возникает при длительном применении сильнодействующих препаратов: сульфаниламидов, бисфосфонатов, противотуберкулезных антибиотиков. К причинам увеита также можно отнести экзогенные токсические эффекты, прием препаратов, нарушающих работу иммунной системы (ингибиторы контрольных точек).
Pathogenesis
Сосудистая оболочка представляет собой густую сеть капилляров с замедленным кровотоком, что предрасполагает к отложению в ней инфекционных патогенов, токсинов и иммунных комплексов. Еще одним важным фактором патогенеза является близость орбитальной артерии, питающей сосудистую оболочку, к сосудистому бассейну других частей лица, что увеличивает риск локального распространения воспалительного процесса из челюстно-лицевой зоны.
Инфекционный увеит протекает по общим правилам воспаления. На клеточные и гуморальные механизмы влияют конкретные причины заболевания (бактериальные, вирусные или грибковые агенты). В патогенезе неинфекционного воспаления сосудистой оболочки у детей на первый план выходят иммунные реакции, возникающие под влиянием генетической предрасположенности, молекулярной мимикрии и повышенной продукции провоспалительных цитокинов.
Патоморфологически заболевание характеризуется диффузной или очаговой инфильтрацией сосудистой оболочки активированными иммунными клетками, среди которых преобладают макрофаги, плазматические клетки и Т-лимфоциты. Разнообразие клинических форм обусловлено активацией различных подклассов Т-хелперов и регуляторных молекул. , что врач учитывает при выборе лечения. Естественный результат увеита - фиброз, неоангиогенез и атрофические процессы.
Инфекционный увеит протекает по общим правилам воспаления. На клеточные и гуморальные механизмы влияют конкретные причины заболевания (бактериальные, вирусные или грибковые агенты). В патогенезе неинфекционного воспаления сосудистой оболочки у детей на первый план выходят иммунные реакции, возникающие под влиянием генетической предрасположенности, молекулярной мимикрии и повышенной продукции провоспалительных цитокинов.
Патоморфологически заболевание характеризуется диффузной или очаговой инфильтрацией сосудистой оболочки активированными иммунными клетками, среди которых преобладают макрофаги, плазматические клетки и Т-лимфоциты. Разнообразие клинических форм обусловлено активацией различных подклассов Т-хелперов и регуляторных молекул. , что врач учитывает при выборе лечения. Естественный результат увеита - фиброз, неоангиогенез и атрофические процессы.
Classification
По клиническому течению патология бывает острой (до 3 месяцев), хронической (обострения до 3 месяцев) и рецидивирующими формами. В зависимости от причины заболевание делится на эндогенное, вызванное внутренними факторами, и экзогенное, вызванное инфекциями или аллергическими триггерами. В офтальмологической практике для локализации процесса широко применяется систематизация, согласно которой выделяют четыре типа увеита:
• Фронт (37-62%). Воспаление развивается в радужной оболочке (ирит) или радужной оболочке, и цилиарное тело поражается одновременно (иридоциклит).
• Медиана (до 4%). Патологический процесс затрагивает задние части цилиарного тела (задний циклит), периферию сетчатки и подлежащие части сосудистой оболочки (парспланит).
• Спина (9-38%). Возникает поражение самой сосудистой оболочки (хориоидит) и сетчатки (хориоретинит), реже в процесс вовлекается диск зрительного нерва (нейроретинит).
• Генерализованный (7-38%). Полное поражение всей сосудистой оболочки глазного яблока (панувеит) с распространением на другие анатомические структуры.
В зависимости от интенсивности воспаления различают активные формы, для которых характерна клеточная реакция +0,5 и более, и патология в стадии ремиссии. Передний увеит вследствие воспалительных изменений делится на серозный, фибринозный, гнойный и геморрагический. В зависимости от локализации патологического очага хориоидиты бывают центральными, парацентральными, экваториальными и периферическими.
• Фронт (37-62%). Воспаление развивается в радужной оболочке (ирит) или радужной оболочке, и цилиарное тело поражается одновременно (иридоциклит).
• Медиана (до 4%). Патологический процесс затрагивает задние части цилиарного тела (задний циклит), периферию сетчатки и подлежащие части сосудистой оболочки (парспланит).
• Спина (9-38%). Возникает поражение самой сосудистой оболочки (хориоидит) и сетчатки (хориоретинит), реже в процесс вовлекается диск зрительного нерва (нейроретинит).
• Генерализованный (7-38%). Полное поражение всей сосудистой оболочки глазного яблока (панувеит) с распространением на другие анатомические структуры.
В зависимости от интенсивности воспаления различают активные формы, для которых характерна клеточная реакция +0,5 и более, и патология в стадии ремиссии. Передний увеит вследствие воспалительных изменений делится на серозный, фибринозный, гнойный и геморрагический. В зависимости от локализации патологического очага хориоидиты бывают центральными, парацентральными, экваториальными и периферическими.
Symptoms
Детский увеит характеризуется постепенным появлением мелких симптомов, затрудняющих их раннюю диагностику. Клинические признаки определяются местом поражения. При ирите и иридоциклите симптомы аналогичны кератиту: пациент жалуется на слезотечение, светобоязнь, непроизвольное закрытие век. Боль в глазу краснеет, при прикосновении через кожу верхнего века ребенок ощущает сильную боль.
При среднем и заднем увеите основная жалоба ребенка - снижение зрения разной степени. Центральный хориоидит проявляется значительным ухудшением зрительной функции, искажением видимых изображений и наличием вспышек света перед глазами (фотопсии). Для парацентральных форм характерно преходящее затуманивание зрения и появление подвижных пятен, периферический вариант протекает преимущественно бессимптомно.
В 25-30% случаев увеит связан с поражением других внутренних органов, поэтому жалобы разнообразны и зависят от первопричины. При ревматических патологиях беспокоят боли в суставах и скованность движений, а в пораженном суставе заметно покраснение и припухлость кожи. Аллергический увеит дополняется признаками сенной лихорадки, аллергического бронхита, бронхиальной астмы.
Ассоциированные симптомы: Боль в глазу. Мелькание мушек перед глазами.
При среднем и заднем увеите основная жалоба ребенка - снижение зрения разной степени. Центральный хориоидит проявляется значительным ухудшением зрительной функции, искажением видимых изображений и наличием вспышек света перед глазами (фотопсии). Для парацентральных форм характерно преходящее затуманивание зрения и появление подвижных пятен, периферический вариант протекает преимущественно бессимптомно.
В 25-30% случаев увеит связан с поражением других внутренних органов, поэтому жалобы разнообразны и зависят от первопричины. При ревматических патологиях беспокоят боли в суставах и скованность движений, а в пораженном суставе заметно покраснение и припухлость кожи. Аллергический увеит дополняется признаками сенной лихорадки, аллергического бронхита, бронхиальной астмы.
Ассоциированные симптомы: Боль в глазу. Мелькание мушек перед глазами.
Possible complications
У детей увеит часто имеет тяжелое рецидивирующее течение, несмотря на комплексное лечение, поэтому быстрее возникают осложнения. При поражении передних отделов сосудистой оболочки образуются передние синехии - слияние радужки с эндотелием роговицы и задние синехии - фиброзные тяжи между радужкой и хрусталиком. В тяжелых случаях зрачок полностью заживает.
Опасным последствием увеита является офтальмологическая гипертензия или вторичная глаукома, возникающая при нарушении оттока внутриглазной жидкости. Наиболее частые осложнения хориоидита и хориоретинита включают дистрофию и отслоение сетчатки, неврит зрительного нерва, кровоизлияние в стекловидное тело. Большое медицинское и социально-экономическое значение увеита заключается в риске необратимого нарушения зрения, вплоть до слепоты.
Опасным последствием увеита является офтальмологическая гипертензия или вторичная глаукома, возникающая при нарушении оттока внутриглазной жидкости. Наиболее частые осложнения хориоидита и хориоретинита включают дистрофию и отслоение сетчатки, неврит зрительного нерва, кровоизлияние в стекловидное тело. Большое медицинское и социально-экономическое значение увеита заключается в риске необратимого нарушения зрения, вплоть до слепоты.
Diagnostics
При медицинском осмотре пациента с иридоциклитом детский офтальмолог обращает внимание на перикорнеальную инъекцию сосудов, помутнение рисунка радужки, появление преципитатов на роговице. Задний увеит не имеет типичных внешних проявлений. Для выявления воспалительного поражения и установления его возможной причины ребенку назначается полный комплекс лабораторных и инструментальных методов, к которым относятся:
• Биомикроскопия глаза. Передний увеит диагностируется при содержании суспензии клеток в передней камере больше +0,5 (что соответствует 1-5 клеткам в поле 1 мм2). При хориоретините наблюдается экссудат в стекловидном теле, серовато-желтые инфильтраты сетчатки, макулярный отек сетчатки, ретиноваскулит.
• Оптической когерентной томографии. Оптическое исследование сетчатки показано при хориоидите и хориоретините для оценки отека желтого пятна, детальной визуализации структурных изменений в задних отделах глазного яблока. Для уточнения областей ишемии и неоваскуляризации ОКТ у детей дополняют флуоресцентной ангиографией (ФАГ).
• Дополнительные инструментальные методы. Острота зрения оценивается с помощью классической визометрии, а функции сетчатки и проводящих путей - с помощью периметрии или электрофизиологического исследования. Реоофтальмография и ангиография сосудов сетчатки информативны для выявления очагов хориоретинита.
• Кровавые анализы. При оценке биохимических показателей учитываются уровень белков острой фазы, данные протеинограмм и маркеры азотистого обмена. При подозрении на ревматические причины глазной патологии определяют антиген HLA-B27, антистрептолизин-O и ревматоидный фактор. В случае возможного сифилиса ELISA проводится на Treponema pallidum.
• Биомикроскопия глаза. Передний увеит диагностируется при содержании суспензии клеток в передней камере больше +0,5 (что соответствует 1-5 клеткам в поле 1 мм2). При хориоретините наблюдается экссудат в стекловидном теле, серовато-желтые инфильтраты сетчатки, макулярный отек сетчатки, ретиноваскулит.
• Оптической когерентной томографии. Оптическое исследование сетчатки показано при хориоидите и хориоретините для оценки отека желтого пятна, детальной визуализации структурных изменений в задних отделах глазного яблока. Для уточнения областей ишемии и неоваскуляризации ОКТ у детей дополняют флуоресцентной ангиографией (ФАГ).
• Дополнительные инструментальные методы. Острота зрения оценивается с помощью классической визометрии, а функции сетчатки и проводящих путей - с помощью периметрии или электрофизиологического исследования. Реоофтальмография и ангиография сосудов сетчатки информативны для выявления очагов хориоретинита.
• Кровавые анализы. При оценке биохимических показателей учитываются уровень белков острой фазы, данные протеинограмм и маркеры азотистого обмена. При подозрении на ревматические причины глазной патологии определяют антиген HLA-B27, антистрептолизин-O и ревматоидный фактор. В случае возможного сифилиса ELISA проводится на Treponema pallidum.
Treatment
Медикаментозное лечение заболевания преследует несколько целей: купирование активного воспалительного процесса, предотвращение спаек и других фиброзных осложнений и, по возможности, устранение этиологического фактора. Лечение назначает офтальмолог в тесном сотрудничестве с врачами других специальностей - детским ревматологом, инфекционистом, иммунологом-аллергологом. В комплексной терапии увеита у детей используются следующие группы препаратов:
• Мидриатика. Глазные капли, содержащие М-холинолитики, вызывают стойкое расширение зрачка и предотвращают развитие фиброзных изменений. Они эффективны в острой фазе заболевания.
• Противовоспалительные препараты. Снижение воспаления достигается с помощью системных нестероидных противовоспалительных препаратов и местных глюкокортикоидов (ГКС). Для повышения эффективности терапии ГКС вводят субконъюнктивально или парабульбарально.
• Иммунодепрессанты. Если гормональное лечение неэффективно, его усиливают системными цитостатиками. В основном такая терапия применяется при увеите, связанном с заболеваниями соединительной ткани.
• Фибринолитики. Для профилактики фибринопластических процессов и других осложнений увеита рекомендуются растворы ферментов (лидаза, вобэнзим, колализин) в виде субконъюнктивальных инъекций.
• Детоксификатор. Для десенсибилизации организма применяют настои физиологического раствора и растворов глюкозы, при тяжелых аллергических процессах назначают антигистаминные препараты.
• антибиотики. При заднем увеите назначают этиотропные средства после подтверждения чувствительности к возбудителю. В случае заражения простейшими (токсоплазмами) показаны специфические противопротозойные препараты.
При осложненном течении болезни требуется помощь хирурга-офтальмолога. Лазерная коагуляция эффективна при неоваскуляризации и периферической отслойке сетчатки, а циркулярные синехии удаляются с помощью лазерной синехиотомии и иридотомии. Витрэктомия показана при обширных фиброзных поражениях стекловидного тела. При панувеите с полным поражением глаз иногда необходимо выпотрошить глазное яблоко.
• Мидриатика. Глазные капли, содержащие М-холинолитики, вызывают стойкое расширение зрачка и предотвращают развитие фиброзных изменений. Они эффективны в острой фазе заболевания.
• Противовоспалительные препараты. Снижение воспаления достигается с помощью системных нестероидных противовоспалительных препаратов и местных глюкокортикоидов (ГКС). Для повышения эффективности терапии ГКС вводят субконъюнктивально или парабульбарально.
• Иммунодепрессанты. Если гормональное лечение неэффективно, его усиливают системными цитостатиками. В основном такая терапия применяется при увеите, связанном с заболеваниями соединительной ткани.
• Фибринолитики. Для профилактики фибринопластических процессов и других осложнений увеита рекомендуются растворы ферментов (лидаза, вобэнзим, колализин) в виде субконъюнктивальных инъекций.
• Детоксификатор. Для десенсибилизации организма применяют настои физиологического раствора и растворов глюкозы, при тяжелых аллергических процессах назначают антигистаминные препараты.
• антибиотики. При заднем увеите назначают этиотропные средства после подтверждения чувствительности к возбудителю. В случае заражения простейшими (токсоплазмами) показаны специфические противопротозойные препараты.
При осложненном течении болезни требуется помощь хирурга-офтальмолога. Лазерная коагуляция эффективна при неоваскуляризации и периферической отслойке сетчатки, а циркулярные синехии удаляются с помощью лазерной синехиотомии и иридотомии. Витрэктомия показана при обширных фиброзных поражениях стекловидного тела. При панувеите с полным поражением глаз иногда необходимо выпотрошить глазное яблоко.
Forecast
Раннее выявление и лечение заболевания увеличивает шансы на полное выздоровление. Прогноз благоприятный у детей с легким течением увеита, отсутствием системных патологий и хорошей реакцией на проводимую терапию. Менее оптимистичный прогноз для пациентов с изначально плохой остротой зрения, развитием осложнений, длительным течением заболевания с частыми рецидивами.
Профилактика увеита не разработана. Дети с ревматическими заболеваниями и другими факторами риска нуждаются в регулярных осмотрах у офтальмолога для проверки их зрительной функции. Для профилактики инфекционных форм необходимо соблюдать общие противоэпидемические меры. После перенесенного воспаления сосудистой оболочки глаза назначают амбулаторное наблюдение каждые 3-6 месяцев для своевременного выявления и лечения обострений.
Профилактика увеита не разработана. Дети с ревматическими заболеваниями и другими факторами риска нуждаются в регулярных осмотрах у офтальмолога для проверки их зрительной функции. Для профилактики инфекционных форм необходимо соблюдать общие противоэпидемические меры. После перенесенного воспаления сосудистой оболочки глаза назначают амбулаторное наблюдение каждые 3-6 месяцев для своевременного выявления и лечения обострений.
References
1. Неинфекционные увеиты. Клинические рекомендации. 2019.
2. Вопросы классификации и эпидемиологии увеитов/ Е.А. Дроздова // РМЖ «Клиническая офтальмология». 2016.
3. Воспалительные заболевания сосудистого тракта глаза (увеиты)/ Н.В. Волкова, А.А. Веселов, Ю.С. Самсонова, Д.А. Яблонская. 2015.
4. Увеиты при болезни Бехчета у детей. Анализ литературы и описание случаев/ Л.А. Катаргина, Е.В. Денисова, А.В. Старикова, Н.А. Гвоздюк и // Российская педиатрическая офтальмология. 2014.
2. Вопросы классификации и эпидемиологии увеитов/ Е.А. Дроздова // РМЖ «Клиническая офтальмология». 2016.
3. Воспалительные заболевания сосудистого тракта глаза (увеиты)/ Н.В. Волкова, А.А. Веселов, Ю.С. Самсонова, Д.А. Яблонская. 2015.
4. Увеиты при болезни Бехчета у детей. Анализ литературы и описание случаев/ Л.А. Катаргина, Е.В. Денисова, А.В. Старикова, Н.А. Гвоздюк и // Российская педиатрическая офтальмология. 2014.