
Description
Пластические дефекты кости свода черепа. Хирургическая процедура, при которой недостающая часть кости заменяется имплантатом. Операция проводится после переломов черепа, декомпрессивной трепанации, огнестрельных ранений и нейрохирургических процедур, которые формируют дефект кости. Пластический ремонт костей черепа выполняется с помощью аутотрансплантатов, аллотрансплантатов или искусственных имплантатов. Целью хирургического лечения является закрытие полости черепа, предотвращение повреждения мозга дефектом черепа и устранение косметического дефекта.
Additional facts
Основным показанием к краниопластике является необходимость восстановления герметичности внутричерепной полости, нормализации спинномозговой жидкости и гемодинамики головного мозга, защиты ее от внешних факторов. Кроме того, нарушение формы черепа (наличие депрессивной области), которая является эстетическим дефектом, рассматривается как показание. Список общих противопоказаний включает тяжелую соматическую патологию, нарушения свертываемости крови, тяжелые психические расстройства, острые и острые инфекции до 3 лет. Местными противопоказаниями являются инфекционные процессы в области дефекта (свищ, нагноение, остеомиелит), выпячивание ткани головного мозга, выраженное повышение внутричерепного давления.
При отсутствии противопоказаний рекомендуется пластикация дефекта костей черепа в срок до 6-12 месяцев с момента его появления. Краниопластика может быть выполнена непосредственно во время операции на черепе или головном мозге и является ее завершающей стадией. Вмешательство, выполненное в течение 2-14 дней с момента первой операции, называется первичной задержкой, в течение 2 месяцев - раньше и позже - позже.
При отсутствии противопоказаний рекомендуется пластикация дефекта костей черепа в срок до 6-12 месяцев с момента его появления. Краниопластика может быть выполнена непосредственно во время операции на черепе или головном мозге и является ее завершающей стадией. Вмешательство, выполненное в течение 2-14 дней с момента первой операции, называется первичной задержкой, в течение 2 месяцев - раньше и позже - позже.
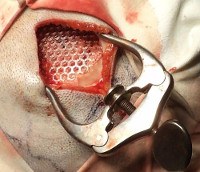
Classification
Что касается происхождения, существует три основных типа имплантатов, используемых для пластических дефектов в области костей черепа. Выбор оптимального варианта замены недостающей области кости происходит индивидуально, с учетом размера и расположения дефекта, возраста пациента, типа повреждения и других факторов. Назначение:
• Автоимпланты. Трансплантация из собственной ткани пациента. Обычно применяется при депрессивных переломах, закрытии мелких и средних дефектов, особенно у детей. Могут быть использованы костные фрагменты, расщепленные и ранее удаленные костные трансплантаты. Чтобы обеспечить безопасность автоимплантов, проводят автоклавирование, глубокое замораживание и хранение в стерильных условиях.
• Аллоимплантаты. Костные трансплантаты из консервированных биологических материалов. Основой для их изготовления могут быть лиофилизированные, формализованные или деминерализованные костные фрагменты свода черепа. Они используются в ограниченной степени из-за высокой вероятности осложнений в виде экссудата, развития иммунного ответа и резорбции.
• экспланты. Имплантаты из неорганических и органических материалов небиологической природы (биополимеры, метилметакрилаты, гидроксиапатит и ). Обязательными требованиями к используемым синтетическим и полусинтетическим материалам являются прочность, пластичность, легкость, низкая электропроводность и биохимическое сродство тканей человеческого организма.
Есть четыре типа эксплантов. Пористые покрытия, например, из гидроксиапатита на металлических пластинах, имеют структуру, обеспечивающую прорастание биологических тканей. Инертные (неактивные) материалы, такие как алюминиевые или титановые пластины, не способны взаимодействовать с соседними тканями. Биоактивные имплантаты, например, биостекло или биокерамика, устанавливают химические связи с окружающими тканями. Абсорбируемые конструкции постепенно растворяются при замене костной ткани. Доступность и универсальность эксплантов позволяет использовать их во всех формах, размерах и местах дефектов в костях черепа.
С использованием лазерной стереолитографии стало возможным быстро изготовить экспланты требуемого размера и формы на основе трехмерных компьютерных моделей черепа, полученных во время компьютерной томографии. Проектная подготовка обычно проводится перед операцией. При сложных переломах черепа имплантаты производятся во время вмешательства после точного определения параметров отсутствующих фрагментов. После создания форм и формования эксплантов их стерилизуют и транспортируют в операционную.
• Автоимпланты. Трансплантация из собственной ткани пациента. Обычно применяется при депрессивных переломах, закрытии мелких и средних дефектов, особенно у детей. Могут быть использованы костные фрагменты, расщепленные и ранее удаленные костные трансплантаты. Чтобы обеспечить безопасность автоимплантов, проводят автоклавирование, глубокое замораживание и хранение в стерильных условиях.
• Аллоимплантаты. Костные трансплантаты из консервированных биологических материалов. Основой для их изготовления могут быть лиофилизированные, формализованные или деминерализованные костные фрагменты свода черепа. Они используются в ограниченной степени из-за высокой вероятности осложнений в виде экссудата, развития иммунного ответа и резорбции.
• экспланты. Имплантаты из неорганических и органических материалов небиологической природы (биополимеры, метилметакрилаты, гидроксиапатит и ). Обязательными требованиями к используемым синтетическим и полусинтетическим материалам являются прочность, пластичность, легкость, низкая электропроводность и биохимическое сродство тканей человеческого организма.
Есть четыре типа эксплантов. Пористые покрытия, например, из гидроксиапатита на металлических пластинах, имеют структуру, обеспечивающую прорастание биологических тканей. Инертные (неактивные) материалы, такие как алюминиевые или титановые пластины, не способны взаимодействовать с соседними тканями. Биоактивные имплантаты, например, биостекло или биокерамика, устанавливают химические связи с окружающими тканями. Абсорбируемые конструкции постепенно растворяются при замене костной ткани. Доступность и универсальность эксплантов позволяет использовать их во всех формах, размерах и местах дефектов в костях черепа.
С использованием лазерной стереолитографии стало возможным быстро изготовить экспланты требуемого размера и формы на основе трехмерных компьютерных моделей черепа, полученных во время компьютерной томографии. Проектная подготовка обычно проводится перед операцией. При сложных переломах черепа имплантаты производятся во время вмешательства после точного определения параметров отсутствующих фрагментов. После создания форм и формования эксплантов их стерилизуют и транспортируют в операционную.
The methodology of the study
Вмешательство проводится под общим наркозом. Из-за наличия выраженных послеоперационных или посттравматических рубцов многим пациентам также требуются кожные трансплантаты, которые могут быть выполнены одновременно с опухолевыми дефектами кости или как отдельная предкостная операция. Первичная реконструкция кожи происходит в процессах рубцевания с площадью более 80 см², чтобы расширить кожу, имплантеры имплантируются в подкожную клетчатку. При меньшей площади рубцов используются удаление рубцов, ротация и пересадка кожи.
Множество дефектов кости в арке начинается с удаления спаек и рубцов головного мозга, спаек краев дефекта кости с подлежащими тканями. Края охлаждают плоскогубцами, пытаясь придать дефекту округлую форму и делая скос вдоль его края. Также должна быть соответствующая фаска по краю системы. По краям дефекта сделано 3-4 отверстия, соответствующие отверстия также сделаны в заранее подготовленном трансплантате. Имплантат устанавливается таким образом, чтобы его края были прочно прикреплены к краям отверстия в черепе, закреплены точками из нержавеющей стали или титановой проволоки или толстыми шелковыми швами. Затем апоневроз и кожа ушивают.
Множество дефектов кости в арке начинается с удаления спаек и рубцов головного мозга, спаек краев дефекта кости с подлежащими тканями. Края охлаждают плоскогубцами, пытаясь придать дефекту округлую форму и делая скос вдоль его края. Также должна быть соответствующая фаска по краю системы. По краям дефекта сделано 3-4 отверстия, соответствующие отверстия также сделаны в заранее подготовленном трансплантате. Имплантат устанавливается таким образом, чтобы его края были прочно прикреплены к краям отверстия в черепе, закреплены точками из нержавеющей стали или титановой проволоки или толстыми шелковыми швами. Затем апоневроз и кожа ушивают.
Possible complications
При использовании аллотрансплантата в начале послеоперационного периода реактивный выпот часто накапливается под фасциальным лоскутом кожи. Чаще всего это наблюдается при использовании формализованных аллотрансплантатов и связано с ответом ткани на остатки формалина. В таких случаях после операции экссудат периодически перфорируют (один раз каждые 2-3 дня). Если надежной фиксации какого-либо типа имплантата недостаточно, его можно переместить. В долгосрочной перспективе (от шести месяцев до нескольких лет) иногда происходит самосимуляция и аллоимплантация, что приводит к реформированию дефекта и необходимости проведения другой реконструктивной операции.
Item codes
- A16.23.006 Краниопластика
- A16.23.046.001 Пластика дефекта основания черепа с использованием аутотрансплантации костей свода черепа
- A16.23.059 Пластика дефекта свода черепа
- A16.23.059.001 Пластика дефекта свода черепа с использованием аутотрансплантатов из костей свода черепа
- A16.23.038.005 Удаление новообразования оболочек головного мозга микрохирургическое с пластикой твердой мозговой оболочки, свода черепа и венозных синусов ауто- или искусственными имплантами
- A16.23.038.007 Удаление новообразования оболочек головного мозга микрохирургическое с пластикой твердой мозговой оболочки, свода черепа и венозных синусов сложно-составными лоскутами