МКБ-10 коды
- МКБ-10
- D10.3 Доброкачественное новообразование других и неуточненных частей рта
- D11.0 Доброкачественное новообразование околоушной слюнной железы
- C08 Злокачественное новообразование других и неуточненных больших слюнных желез
- D11 Доброкачественное новообразование больших слюнных желез
- C07 Злокачественное новообразование околоушной слюнной железы
- C08.9 Злокачественное новообразование большой слюнной железы неуточненной
- C06 Злокачественное новообразование других и неуточненных отделов рта
- C06.9 Злокачественное новообразование рта неуточненное
|
|
Вступление
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: с07, с08, с06.9, D11, D10.3.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Дети.
Пересмотр не позднее: 2022.
ID: 75.
Разработчик клинической рекомендации.
• Национальное общество детских гематологов, онкологов.
• Общероссийская общественная организация Российское общество детских онкологов .
Одобрено Научно-практическим Советом Минздрава РФ.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Дети.
Пересмотр не позднее: 2022.
ID: 75.
Разработчик клинической рекомендации.
• Национальное общество детских гематологов, онкологов.
• Общероссийская общественная организация Российское общество детских онкологов .
Одобрено Научно-практическим Советом Минздрава РФ.
|
|
 Список сокращений
Список сокращений
ГИ - гистологическое исследование.
ДЛТ - дистанционная лучевая терапия.
МРТ - магнитно-резонансная томография.
ЛУ - лимфатические узлы.
КТ - компьютерная томография.
РИД - радиоизотопное исследование.
СЖ - слюнные железы.
ОСЖ - околоушная слюнная железа.
МЭК- мукоэпидермоидная карцинома.
СОД - суммарная очаговая доза.
ТАБ - тонкоигольная аспирационная биопсия.
ТПАБ - тонкоигольная пункционная аспирационная биопсия.
ПЭТ - позитронно-эмиссионная томография.
ПЭТ/КТ - позитронно-эмиссионная томография + компьютерная томография.
УЗИ - ультразвуковое исследование.
УЗВТ - ультразвуковая томография.
ЦИ - цитологическое исследование.
ДЛТ - дистанционная лучевая терапия.
МРТ - магнитно-резонансная томография.
ЛУ - лимфатические узлы.
КТ - компьютерная томография.
РИД - радиоизотопное исследование.
СЖ - слюнные железы.
ОСЖ - околоушная слюнная железа.
МЭК- мукоэпидермоидная карцинома.
СОД - суммарная очаговая доза.
ТАБ - тонкоигольная аспирационная биопсия.
ТПАБ - тонкоигольная пункционная аспирационная биопсия.
ПЭТ - позитронно-эмиссионная томография.
ПЭТ/КТ - позитронно-эмиссионная томография + компьютерная томография.
УЗИ - ультразвуковое исследование.
УЗВТ - ультразвуковая томография.
ЦИ - цитологическое исследование.
Термины и определения
Инструментальная диагностика. Диагностика с использованием для обследования пациента различных приборов, аппаратов и инструментов.
Лабораторная диагностика. Совокупность методов, направленных на анализ исследуемого материала с помощью различного специализированного оборудования.
Медицинское вмешательство. Выполняемые медицинским работником и иным работником, имеющим право на осуществление медицинской деятельности, по отношению к пациенту, затрагивающие физическое или психическое состояние человека и имеющие профилактическую, диагностическую, лечебную, реабилитационную или исследовательскую направленность виды медицинских обследований и (или) медицинских манипуляций, а также искусственное прерывание беременности.
Медицинский работник. Физическое лицо, которое имеет медицинское или иное образование, работает в медицинской организации и в трудовые (должностные) обязанности которого входит осуществление медицинской деятельности, либо физическое лицо, которое является индивидуальным предпринимателем, непосредственно осуществляющим медицинскую деятельность.
Рабочая группа. Двое или более людей одинаковых или различных профессий, работающих совместно и согласованно в целях создания клинических рекомендаций, и несущих общую ответственность за результаты данной работы.
Синдром. Совокупность симптомов с общими этиологией и патогенезом.
Хирургическое вмешательство. Инвазивная процедура, может использоваться в целях диагностики и/или как метод лечения заболеваний.
Хирургическое лечение. Метод лечения заболеваний путем разъединения и соединения тканей в ходе хирургической операции.
Анализ выживаемости (от анг. Survival analysis) - это класс статистических моделей, позволяющих оценить вероятность наступления события.
Безрецидивная выживаемость (БРВ). От момента наступления ремиссии до момента возникновения рецидива.
Бессобытийная выживаемость (БСВ). От начала лечения до момента прекращения ремиссии независимо от причины, приведшей к ней, а также отказ родителей от лечения.
Общая выживаемость (ОВ). От начала лечения до его окончания или смерти пациента.
Лабораторная диагностика. Совокупность методов, направленных на анализ исследуемого материала с помощью различного специализированного оборудования.
Медицинское вмешательство. Выполняемые медицинским работником и иным работником, имеющим право на осуществление медицинской деятельности, по отношению к пациенту, затрагивающие физическое или психическое состояние человека и имеющие профилактическую, диагностическую, лечебную, реабилитационную или исследовательскую направленность виды медицинских обследований и (или) медицинских манипуляций, а также искусственное прерывание беременности.
Медицинский работник. Физическое лицо, которое имеет медицинское или иное образование, работает в медицинской организации и в трудовые (должностные) обязанности которого входит осуществление медицинской деятельности, либо физическое лицо, которое является индивидуальным предпринимателем, непосредственно осуществляющим медицинскую деятельность.
Рабочая группа. Двое или более людей одинаковых или различных профессий, работающих совместно и согласованно в целях создания клинических рекомендаций, и несущих общую ответственность за результаты данной работы.
Синдром. Совокупность симптомов с общими этиологией и патогенезом.
Хирургическое вмешательство. Инвазивная процедура, может использоваться в целях диагностики и/или как метод лечения заболеваний.
Хирургическое лечение. Метод лечения заболеваний путем разъединения и соединения тканей в ходе хирургической операции.
Анализ выживаемости (от анг. Survival analysis) - это класс статистических моделей, позволяющих оценить вероятность наступления события.
Безрецидивная выживаемость (БРВ). От момента наступления ремиссии до момента возникновения рецидива.
Бессобытийная выживаемость (БСВ). От начала лечения до момента прекращения ремиссии независимо от причины, приведшей к ней, а также отказ родителей от лечения.
Общая выживаемость (ОВ). От начала лечения до его окончания или смерти пациента.
Описание
Опухоли слюнных желез у пациентов детского возраста - разнородная по морфологическим вариантам группа опухолей из клеток больших и малых слюнных желез.
Причины
Возникновение злокачественных опухолей слюнных желез (СЖ) у детей объясняется общими теориями этиологии опухолей. Доказано канцерогенное влияние древесной пыли и предшествующей лучевой терапии на область головы и шеи в развитии опухолей слюнных желез. Также сообщается об увеличении заболеваемости среди пациентов, получавших терапию радиоактивным йодом по поводу рака щитовидным железы, что может быть обусловлено захватом изотопа йода частично и клетками слюнных желез. Активно изучается влияние вируса Эпштейна-Барр на развитие опухолей СЖ, особенно в развитии лимфоэпителиальной карциномы. Следует отметить, что частота мукоэпидермоидной карциномы у детей и подростков, как вторичной опухоли, достигает 6% случаев, в сравнение до 0,08% при первичных поражениях.
Острый лимфобластный лейкоз повышает риски развития МЭК до 33% как после краниального облучения, так и без него.
У пациентов детского возраста встречаются, в основном, эпителиальные злокачественные опухоли (мукоэпидермоидная опухоль, ацинозно-клеточная опухоль и карциномы, чаще аденокарцинома и цилиндрома). Опухоли мезенхимального происхождения (рабдомиосаркома, ангиосаркома, фибросаркома) бывает трудно расценить как происходящие из ткани слюнной железы, в связи с тем, что к моменту установления диагноза в процесс уже вовлечена целиком околоушно-жевательная область.
Структура опухолей СЖ значительно отличается в различные возрастные периоды у пациентов детского возраста. Доброкачественные опухоли доминируют в первом десятилетии жизни. Инфантильная гемангиома является наиболее распространенной опухолью околоушной железы у детей раннего возраста и имеет характерные особенности визуализации, которые отличают ее от других паренхиматозных опухолей. В возрастной группе старше 10 лет - растет частота злокачественных эпителиальных опухолей. Злокачественные опухоли мезенхимального строения являются уделом пациентов 3-7-летнего возраста.
Острый лимфобластный лейкоз повышает риски развития МЭК до 33% как после краниального облучения, так и без него.
У пациентов детского возраста встречаются, в основном, эпителиальные злокачественные опухоли (мукоэпидермоидная опухоль, ацинозно-клеточная опухоль и карциномы, чаще аденокарцинома и цилиндрома). Опухоли мезенхимального происхождения (рабдомиосаркома, ангиосаркома, фибросаркома) бывает трудно расценить как происходящие из ткани слюнной железы, в связи с тем, что к моменту установления диагноза в процесс уже вовлечена целиком околоушно-жевательная область.
Структура опухолей СЖ значительно отличается в различные возрастные периоды у пациентов детского возраста. Доброкачественные опухоли доминируют в первом десятилетии жизни. Инфантильная гемангиома является наиболее распространенной опухолью околоушной железы у детей раннего возраста и имеет характерные особенности визуализации, которые отличают ее от других паренхиматозных опухолей. В возрастной группе старше 10 лет - растет частота злокачественных эпителиальных опухолей. Злокачественные опухоли мезенхимального строения являются уделом пациентов 3-7-летнего возраста.
Эпидемиология
Опухоли СЖ у пациентов детского возраста встречаются относительно редко и представлены преимущественно доброкачественными поражениями. По данным одних исследований опухоли СЖ у детей составляют не более 2% среди всех злокачественных образований головы и шеи, по другим - 3-5% всех новообразований челюстно-лицевой области. Эта, разнородная по морфологическим вариантам группа опухолей, отличается довольно медленным клиническим течением и отсутствием субъективных жалоб. Этим объясняются ошибки в правильной интерпретации диагноза со стороны педиатров, челюстно-лицевых хирургов и других специалистов. Наиболее часто (в 60-85%) опухоль развивается в околоушной СЖ, реже (в 10-18%) в поднижнечелюстной или малых СЖ - 3 - 5%. Ряд авторов отмечает несколько большую заболеваемость среди девочек (соотношение между девочками и мальчиками 1,9:1). Наиболее часто (в 70 - 80% случаев) заболевают дети в возрасте от 10 - 16 лет [1-3]. Целый ряд опухолей СЖ у пациентов детского возраста был детально изучен Мемориальным центром рака Sloan-Ketering в Нью-Йорке и Онкологическим центром M.D. Anderson в Хьюстоне. Наиболее распространенной из доброкачественных опухолей является полиморфная аденома, из злокачественных опухолей чаще всего встречается мукоэпидермоидный рак [4-7]. У детей описаны также рак из ацинозных клеток, аденокарцинома и аденокистозная карцинома, обычно такие опухоли пальпируются и основным методом лечения является хирургическое удаление [1-4].
Как доброкачественные, так и злокачественные новообразования развиваются примерно одинаково в обеих половых группах. В связи с редкостью данной патологии практически вся научная информация о новообразованиях СЖ у детей основана на единичных наблюдениях или сводных данных. Публикации по этой проблеме, у пациентов детского возраста, в основном, носят описательную направленность и характеризуются малым числом наблюдений. Только отдельные авторы располагают достаточным собственным опытом в этом разделе детской онкологии, например, в клинике St. Richards Hospital, сhichester, за 26 лет наблюдений (1974 - 1999) было зарегистрировано всего 18 случаев опухолей СЖ у детей [8].
• с06,9 - рта неуточненное.
• с07 - Злокачественное новообразование околоушной слюнной железы.
• с08 - Злокачественное новообразование других и неуточненных больших слюнных желез.
• с08,0 - Поднижнечелюстной железы.
• с08,1 - Подъязычной железы.
• с08,8 - Поражение больших слюнных желез, выходящее за пределы.
• с08,9 - Большой слюнной железы неуточненной.
• D10 - Доброкачественное новообразование рта и глотки.
• D10,3 - Других и неуточненных частей рта.
• (D11) - Доброкачественное новообразование больших слюнных желез.
• D11,0 - Околоушной слюнной железы.
• D11,7 - Других больших слюнных желез.
• D11,9 - Большой слюнной железы неуточненное.
• D18,1 - Гемангиома любой локализации.
• D18,0 - Лимфангиома любой локализации.
Как доброкачественные, так и злокачественные новообразования развиваются примерно одинаково в обеих половых группах. В связи с редкостью данной патологии практически вся научная информация о новообразованиях СЖ у детей основана на единичных наблюдениях или сводных данных. Публикации по этой проблеме, у пациентов детского возраста, в основном, носят описательную направленность и характеризуются малым числом наблюдений. Только отдельные авторы располагают достаточным собственным опытом в этом разделе детской онкологии, например, в клинике St. Richards Hospital, сhichester, за 26 лет наблюдений (1974 - 1999) было зарегистрировано всего 18 случаев опухолей СЖ у детей [8].
1,4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем.
• с06 - Злокачественное новообразование других и неуточненных отделов рта.• с06,9 - рта неуточненное.
• с07 - Злокачественное новообразование околоушной слюнной железы.
• с08 - Злокачественное новообразование других и неуточненных больших слюнных желез.
• с08,0 - Поднижнечелюстной железы.
• с08,1 - Подъязычной железы.
• с08,8 - Поражение больших слюнных желез, выходящее за пределы.
• с08,9 - Большой слюнной железы неуточненной.
• D10 - Доброкачественное новообразование рта и глотки.
• D10,3 - Других и неуточненных частей рта.
• (D11) - Доброкачественное новообразование больших слюнных желез.
• D11,0 - Околоушной слюнной железы.
• D11,7 - Других больших слюнных желез.
• D11,9 - Большой слюнной железы неуточненное.
• D18,1 - Гемангиома любой локализации.
• D18,0 - Лимфангиома любой локализации.
|
|
Классификация
1,5 Классификация заболевания или состояния (группы заболеваний или состояний).
1,5,1 Международная гистологическая классификация опухолей СЖ (рекомендована к практической работе ВОЗ).
• Злокачественные эпителиальные опухоли:• Мукоэпидермоидный рак.
• Аденоидно-кистозный рак.
• Ацинарно-клеточный рак.
• Полиморфная высокодифференцированная аденокарцинома.
• Базальноклеточная аденокарцинома.
• Внутрипротоковая карцинома.
• Аденокарцинома без дальнейшего уточнения.
• Рак протоков слюнных желез.
• Миоэпителиальный рак.
• Эпителиально-миоэпителиальный рак.
• Рак смешанной доброкачественной опухоли.
• Секреторная карцинома.
• Рак сальных желез.
• Лимфоэпителиальная карцинома.
• Плоскоклеточный рак.
• Муцинопродуцирующая аденокарцинома.
• Цистаденокарцинома.
• Онкоцитарная карцинома.
• Сиалобластома.
• Иные разновидности рака.
• Неэпителиальные злокачесвтенные опухоли:
• Саркома.
• Лимфомы (Лимфома Ходжкина, неходжкинская лимфома).
• Доброкачественные эпителиальные опухоли:
• Плеоморфная аденома.
• Базально-клеточная аденома.
• Каналикулярная аденома.
• Опухоль Вартина.
• Миоэпителиома.
• Онкоцитома.
• Цистаденома.
• Протоковые папилломы.
• Другие виды аденом (лимфаденома, кератоцитома, липоаденома, аденома апокриновых желез, аденофиброма).
• Опухоли из сальных желез (сальная аденома, сальная лимфаденома).
• Опухоль из зачатков слюнных желез.
• Доброкачественные неэпителиальные опухоли:
• Гемангиома.
• Неврилеммома/нейрофиброма.
• Липома.
• Другие опухоли.
1,5,2 Стадирование опухолей СЖ.
Общепринятой классификации опухолей СЖ не существует до сих пор. В настоящее время для оценки распространенности опухолевого процесса используется система стадирования, рекомендованная ВОЗ в 2003 году. Классификация учитывает размеры первичной опухоли, наличие/отсутствие пареза мимической мускулатуры, фиксацию опухоли. Классификация первоначально была разработана для опухолей околоушной СЖ, однако в настоящее время применяется для опухолей всех больших СЖ.• TX - оценка первичной опухоли невозможна.
• T0 - первичная опухоль не обнаружена.
• T1 - опухоль размерами менее 2 см в наибольшем измерении и не выходит за пределы железы[1].
• T2 - опухоль размерами 2,1 - 4 см в наибольшем измерении и не выходит за пределы железы1.
• T3 - опухоль размерами более 4 см в наибольшем измерении и/или выходит за пределы железы1.
• T4a - опухоль распространяется на кожу, нижнюю челюсть, наружный слуховой канал и/или лицевой нерв (возможно радикальное удаление опухоли).
• T4b - опухоль поражает основание черепа и/или крыловидный отросток клиновидной кости и/или сдавливает сонную артерию (радикальное удаление опухоли невозможно).
Поражение регионарных лимфатических узлов при опухолях больших СЖ встречается достаточно редко и во многом определяется гистологическим строением и размерами новообразования. Увеличение степени злокачественности сопровождается повышением вероятности поражения регионарных лимфатических узлов. Распространение имеет определенные закономерности - сначала отмечают поражение узлов внутри железы, затем узлов в прилегающих тканях (например, околоушных или поднижнечелюстных), а впоследствии - верхних и нижних яремных лимфатических узлов. Инфильтрация заглоточных узлов, равно как и двустороннее поражение узлов встречается редко.
• NX - состояние регионарных лимфатических узлов оценить невозможно.
• N0 - метастазов в регионарных лимфатических узлах нет.
• N1 - метастазы в один ипсилатеральный узел диаметром не более 3 см в наибольшем измерении.
• N2 - метастазы в один ипсилатеральный узел диаметром 3,1 - 6 см в наибольшем измерении, либо метастазы в несколько ипсилатеральных узлов, ипсилатеральные и контралатеральные лимфатические узлы или только контралатеральные лимфатические узлы диаметром не более 6 см в наибольшем измерении.
• N2a - метастазы в один ипсилатеральный узел диаметром 3,1 - 6 см в наибольшем измерении.
• N2b - метастазы в несколько ипсилатеральных узлов диаметром не более 6 см в наибольшем измерении.
• N2c - метастазы в билатеральные или контралатеральные лимфатические узлы диаметром не более 6 см в наибольшем измерении.
• N3 - метастазы в регионарные лимфатические узлы более 6 см в наибольшем измерении.
• Наиболее частым местом отдаленного метастазирования опухолей СЖ являются легкие.
• MX - наличие отдаленных метастазов оценить невозможно.
• M0 - отдаленных метастазов нет.
• M1 - наличие отдаленных метастазов.
| Группировка по стадиям | T | N | M |
| 0 | Tis | N0 | M0 |
| I | T1 | N0 | M0 |
| II | T2 | N0 | M0 |
| III | T3 | N0 | M0 |
| T1, T2, T3 | N1 | M0 | |
| IVA | T1, T2, T3 | N2 | M0 |
| T4A | N0, N1, N2 | M0 | |
| IVB | T4B | Любая N | M0 |
| Любая T | N3 | M0 | |
| IVC | Любая T | Любая N | M1 |
Пример формулировки диагноза: Аденокарцинома слюнной железы. T2N0M0 (стадия II).
Клиническая картина
Клиническое течение опухолей СЖ во многом определяется локализацией, распространенностью и морфологическим строением.
К наиболее частым клиническим проявлениям как доброкачественных, так и злокачественных опухолей СЖ у детей относится наличие пальпируемого безболезненного узлового образования в проекции пораженной железы плотно-эластической консистенции, не спаянного с кожей, подвижного при пальпации. Практически не наблюдаются такие симптомы, как парез мимической мускулатуры, инфильтрация кожи, описываемые у взрослых. Заболевание у детей характеризуется длительным, торпидным течением с крайне низкой потенцией к метастазированию и от обнаружения образования пациентом до его попадания в специализированное учреждение проходит в среднем 19 месяцев при доброкачественных процессах и 13 месяцев при злокачественных опухолях [1,2].
Новообразования могут быть расположены поверхностно или в глубоких отделах СЖ. Клиническое течение доброкачественных опухолей, локализующихся в глоточном отростке околоушной СЖ имеет свои особенности. Так снаружи опухоль не пальпируется, определяется лишь незначительная припухлость в околоушной области, а со стороны глоточной стенки выявляется деформация, которая может быть выражена различно, в зависимости от размеров образования. Рост опухоли практически всегда происходит в направлении ротовой полости, снаружи опухоль не распространяется, так как этому мешает нижняя челюсть. Злокачественные опухоли глоточного отростка околоушной слюнной железы, несмотря на медленное течение, довольно рано инфильтрируют слизистую глотки.
Среди доброкачественных новообразований наибольшее клиническое значение имеют плеоморфная и мономорфная аденома, среди неэпителиальных опухолей преобладают гемангиома и лимфангиома.
Плеоморфная аденома составляет до 70% всех доброкачественных опухолей СЖ, поражает в основном околоушную СЖ. Клинически опухоль, как правило, представляет собой безболезненное узловое образование плотно-эластической консистенции, не спаянное с кожей, подвижное при пальпации. Кожа над образованием обычно не изменена, нет признаков поражения ствола лицевого нерва или его ветвей. Опухоль характеризуется медленным клиническим течением и по данным различных авторов от первых признаков заболевания до установления правильного диагноза проходит от 1 до 18 мес. Источником гистогенеза опухоли является камбий выстилки вставочных протоков или стволовые клетки протокового эпителия, которые могут дифференцироваться как в направлении эпителия, так и миоэпителия. Факторы, определяющие направление дифференцировки опухолевых клеток, остаются не выясненными. При гистологическом исследовании в этой опухоли выделяют мезенхимоподобный, эпителиальный, миоэпителиальный, хондроидный компоненты. В зависимости от преобладания того или иного компонента выделяют следующие структурные варианты: классический , с преобладанием мезенхимоподобного компонента, с преобладанием эпителиального компонента, с преобладанием миоэпителиального компонента. Прогностически неблагоприятными морфологическими признаками является вариант плеоморфной аденомы с преобладанием мезенхимоподобного компонента, неравномерностью выраженности капсулы опухоли, ее истончение, наличие опухолевых клеток в самой капсуле, наличие ангиоматозного компонента. Выделяют отдельно, так называемую, ювенильную плеоморфную аденому. При морфологическом исследовании для этой опухоли характерна высокая клеточность, наличие эпителиальных и миоэпителиальных клеток, эмбриональных структур, напоминающих СЖ плода конца 3-го месяца беременности.
Инфантильная гемангиома встречается у детей первого года жизни. Клинически проявляется новобразованием различных размеров, расположенными как внутри железы, так и выходящим за ее капсулу, часто сопровождается характерным сосудистым поражением слизистых оболочек и кожи. Могут поражаться другие органы и системы: кожа и мягкие ткани туловища и конечностей, печень, ЦНС. Учитывая цикл развития гемангиом, их появление и активный рост происходят в течение первых 8-ми месяцев жизни, затем начинается фаза обратного развития. При поражениях кожи и слизистых оболочек часто сопровождаются изъязвлениями, кровотечениями в фазе активного роста.
Среди злокачественных новообразований СЖ в детском возрасте наиболее часто встречается мукоэпидермоидный рак [2,7,9,10]. Опухоль чаще поражает детей старше 10 лет, в мировой литературе описаны лишь единичные наблюдения у детей младшего детского возраста. Как правило, опухоль развивается в околоушной СЖ (90% случаев), поражение подчелюстной железы наблюдается у 7,7% детей, еще реже из малых слюнных желез, также поражаются железы мягкого неба. МЭК в детском возрасте, обладающий своеобразным клиническим течением. Опухоль в большей степени встречается у девочек и чаще поражает поднижнечелюстную, околоушную СЖ. В отличие от смешанных опухолей отмечается инфильтрация кожи, ограничение смещаемости, выраженная плотность новообразований, иногда болевой синдром. В ряде наблюдений опухоль достигает значительных размеров и обладает инфильтративным ростом. Особенность мукоэпидермоидных раков - выраженная тенденция к рецидивированию, несмотря на проведение радикальных операций.
Источником происхождения опухоли является эпителий междольковых и крупных выводных протоков, которые не содержат миоэпителиальных клеток. Микроскопически мукоэпидермоидный рак характеризуется наличием эпидермоидных и слизеобразующих клеток. Кроме того, в опухоли могут присутствовать промежуточные клетки, клетки крупных размеров, со светлой оптически пустой цитоплазмой. В зависимости от преобладания тех или иных клеток, гистоархитектоники выделяют следующие варианты мукоэпидермоидного рака: кистозный; онкоцитарный; светлоклеточный (характерен для поражения малых слюнных желез). По степени дифференцировки, которая определяется соотношением муцинозного и плоскоклеточного компонента, преобладанию солидного или кистозного типов строения выделяют: высокодифференцированный мукоэпидермоидный рак (господствуют слизеобразующие бокаловидные клетки - более 50% и кисты, ядерный полиморфизм отсутствует, митозы редки, опухоль обладает инфильтрирующим ростом); низкодифференцированный мукоэпидермоидный рак (больше эпидермоидного компонента, слизеобразующих клеток меньше 10%, выражен ядерный полиморфизм и часты митозы) [7,9,10].
Ацинозноклеточная карцинома (ацинозноклеточная аденокарцинома) является крайне редкой злокачественной опухолью у детей и встречается менее чем в 3% случаев, в большинстве случаев поражает околоушную СЖ и чаще выявляется у девочек в возрасте 10 - 15 лет (соотношение мальчиков к девочкам 2:3). Гистологически ацинозно-клеточная карцинома представляет собой эпителиальную, высокодифференцированную опухоль, клетки которой сохранили ацинарную дифференцировку. Признаки клеточной атипии и митозы редки. При имуногистохимическом исследовании определяется экспрессия цитокератина, трансферина, сD 15. Строма опухоли выражена незначительно, иногда с признаками фиброза и петрификатов. Как правило, определяется лимфоидная инфильтрация, что нередко затрудняет цитологическую дифференциацию от аденолимфомы. В раннем детском возрасте опухоли СЖ чаще являются врожденными и в основном представлены особыми гистологическими формами, таким как сиалобластома, ювенильная плеоморфная аденома и опухоль, описанная Dehner. L.P., Valbuena L., и соавт. 1994 г. под названием salivary gland anlage tumor или congenital pleomorphic adenoma - врожденная плеоморфная аденома [11]. Сиалобластома была описана также под названием аденокистозной карциномы, мономорфной аденомы и эмбриомы [12]. Опухоль, как правило, является врожденной или диагностируется в первые месяцы жизни ребенка. Наиболее часто поражает околоушную СЖ, реже локализуется в малых СЖ мягкого неба. Имеет специфическую гистологическую картину, характеризующуюся наличием примитивных плоскоклеточных эпителиальных гнезд, имуногистохимически выявляется экспрессия опухолевыми клетками цитокератина, виментина и S-100 протеина. Опухоль Денера часто является врожденной, обычно возникает в области средней линии носоглотки как вырост на ножке и имеет своеобразную клиническую картину, которая будет описана ниже. Образование напоминает развивающуюся СЖ и, по мнению ряда авторов, является скорее гамартомой, чем истинной опухолью. Микроскопически опухоль имеет общие структурные особенности сиалобластомы, но отличается большим количеством примитивной мезенхимы, превосходящей эпителиальный компонент.
Ацинозноклеточные опухоли СЖ являются крайне редкими наблюдениями в детском возрасте. По клинике трудно дифференцировать этот вариант со смешанной опухолью, аденокарциномой или аденокистозной карциномой (цилиндрома), которые также редко встречаются у пациентов детского возраста. Аденокарцинома и цилиндрома чаще поражает малые СЖ. Выявляемость этих новообразований часто на ранних стадиях развития, так как пациенты обращают внимание, прежде всего на чувство дискомфорта в полости рта при приеме пищи и разговоре. Опухоли поднижнечелюстной СЖ обладают аналогичным клиническим течением, но в отличие от околоушной железы значительно чаще принимаются за воспалительные изменения, сиалоадениты и банальные лимфадениты. Знания о доброкачественных новообразованиях и неопухолевых процессах имеют большое значение, прежде всего с точки зрения дифференциальной диагностики со злокачественными поражениями СЖ.
[1] распространение опухоли за пределы железы сопровождается макроскопическими признаками поражения мягких тканей. Изолированные микроскопические признаки поражения мягких тканей в данной классификации не свидетельствуют о распространении опухоли за пределы тканей железы.
К наиболее частым клиническим проявлениям как доброкачественных, так и злокачественных опухолей СЖ у детей относится наличие пальпируемого безболезненного узлового образования в проекции пораженной железы плотно-эластической консистенции, не спаянного с кожей, подвижного при пальпации. Практически не наблюдаются такие симптомы, как парез мимической мускулатуры, инфильтрация кожи, описываемые у взрослых. Заболевание у детей характеризуется длительным, торпидным течением с крайне низкой потенцией к метастазированию и от обнаружения образования пациентом до его попадания в специализированное учреждение проходит в среднем 19 месяцев при доброкачественных процессах и 13 месяцев при злокачественных опухолях [1,2].
Новообразования могут быть расположены поверхностно или в глубоких отделах СЖ. Клиническое течение доброкачественных опухолей, локализующихся в глоточном отростке околоушной СЖ имеет свои особенности. Так снаружи опухоль не пальпируется, определяется лишь незначительная припухлость в околоушной области, а со стороны глоточной стенки выявляется деформация, которая может быть выражена различно, в зависимости от размеров образования. Рост опухоли практически всегда происходит в направлении ротовой полости, снаружи опухоль не распространяется, так как этому мешает нижняя челюсть. Злокачественные опухоли глоточного отростка околоушной слюнной железы, несмотря на медленное течение, довольно рано инфильтрируют слизистую глотки.
Среди доброкачественных новообразований наибольшее клиническое значение имеют плеоморфная и мономорфная аденома, среди неэпителиальных опухолей преобладают гемангиома и лимфангиома.
Плеоморфная аденома составляет до 70% всех доброкачественных опухолей СЖ, поражает в основном околоушную СЖ. Клинически опухоль, как правило, представляет собой безболезненное узловое образование плотно-эластической консистенции, не спаянное с кожей, подвижное при пальпации. Кожа над образованием обычно не изменена, нет признаков поражения ствола лицевого нерва или его ветвей. Опухоль характеризуется медленным клиническим течением и по данным различных авторов от первых признаков заболевания до установления правильного диагноза проходит от 1 до 18 мес. Источником гистогенеза опухоли является камбий выстилки вставочных протоков или стволовые клетки протокового эпителия, которые могут дифференцироваться как в направлении эпителия, так и миоэпителия. Факторы, определяющие направление дифференцировки опухолевых клеток, остаются не выясненными. При гистологическом исследовании в этой опухоли выделяют мезенхимоподобный, эпителиальный, миоэпителиальный, хондроидный компоненты. В зависимости от преобладания того или иного компонента выделяют следующие структурные варианты: классический , с преобладанием мезенхимоподобного компонента, с преобладанием эпителиального компонента, с преобладанием миоэпителиального компонента. Прогностически неблагоприятными морфологическими признаками является вариант плеоморфной аденомы с преобладанием мезенхимоподобного компонента, неравномерностью выраженности капсулы опухоли, ее истончение, наличие опухолевых клеток в самой капсуле, наличие ангиоматозного компонента. Выделяют отдельно, так называемую, ювенильную плеоморфную аденому. При морфологическом исследовании для этой опухоли характерна высокая клеточность, наличие эпителиальных и миоэпителиальных клеток, эмбриональных структур, напоминающих СЖ плода конца 3-го месяца беременности.
Инфантильная гемангиома встречается у детей первого года жизни. Клинически проявляется новобразованием различных размеров, расположенными как внутри железы, так и выходящим за ее капсулу, часто сопровождается характерным сосудистым поражением слизистых оболочек и кожи. Могут поражаться другие органы и системы: кожа и мягкие ткани туловища и конечностей, печень, ЦНС. Учитывая цикл развития гемангиом, их появление и активный рост происходят в течение первых 8-ми месяцев жизни, затем начинается фаза обратного развития. При поражениях кожи и слизистых оболочек часто сопровождаются изъязвлениями, кровотечениями в фазе активного роста.
Среди злокачественных новообразований СЖ в детском возрасте наиболее часто встречается мукоэпидермоидный рак [2,7,9,10]. Опухоль чаще поражает детей старше 10 лет, в мировой литературе описаны лишь единичные наблюдения у детей младшего детского возраста. Как правило, опухоль развивается в околоушной СЖ (90% случаев), поражение подчелюстной железы наблюдается у 7,7% детей, еще реже из малых слюнных желез, также поражаются железы мягкого неба. МЭК в детском возрасте, обладающий своеобразным клиническим течением. Опухоль в большей степени встречается у девочек и чаще поражает поднижнечелюстную, околоушную СЖ. В отличие от смешанных опухолей отмечается инфильтрация кожи, ограничение смещаемости, выраженная плотность новообразований, иногда болевой синдром. В ряде наблюдений опухоль достигает значительных размеров и обладает инфильтративным ростом. Особенность мукоэпидермоидных раков - выраженная тенденция к рецидивированию, несмотря на проведение радикальных операций.
Источником происхождения опухоли является эпителий междольковых и крупных выводных протоков, которые не содержат миоэпителиальных клеток. Микроскопически мукоэпидермоидный рак характеризуется наличием эпидермоидных и слизеобразующих клеток. Кроме того, в опухоли могут присутствовать промежуточные клетки, клетки крупных размеров, со светлой оптически пустой цитоплазмой. В зависимости от преобладания тех или иных клеток, гистоархитектоники выделяют следующие варианты мукоэпидермоидного рака: кистозный; онкоцитарный; светлоклеточный (характерен для поражения малых слюнных желез). По степени дифференцировки, которая определяется соотношением муцинозного и плоскоклеточного компонента, преобладанию солидного или кистозного типов строения выделяют: высокодифференцированный мукоэпидермоидный рак (господствуют слизеобразующие бокаловидные клетки - более 50% и кисты, ядерный полиморфизм отсутствует, митозы редки, опухоль обладает инфильтрирующим ростом); низкодифференцированный мукоэпидермоидный рак (больше эпидермоидного компонента, слизеобразующих клеток меньше 10%, выражен ядерный полиморфизм и часты митозы) [7,9,10].
Ацинозноклеточная карцинома (ацинозноклеточная аденокарцинома) является крайне редкой злокачественной опухолью у детей и встречается менее чем в 3% случаев, в большинстве случаев поражает околоушную СЖ и чаще выявляется у девочек в возрасте 10 - 15 лет (соотношение мальчиков к девочкам 2:3). Гистологически ацинозно-клеточная карцинома представляет собой эпителиальную, высокодифференцированную опухоль, клетки которой сохранили ацинарную дифференцировку. Признаки клеточной атипии и митозы редки. При имуногистохимическом исследовании определяется экспрессия цитокератина, трансферина, сD 15. Строма опухоли выражена незначительно, иногда с признаками фиброза и петрификатов. Как правило, определяется лимфоидная инфильтрация, что нередко затрудняет цитологическую дифференциацию от аденолимфомы. В раннем детском возрасте опухоли СЖ чаще являются врожденными и в основном представлены особыми гистологическими формами, таким как сиалобластома, ювенильная плеоморфная аденома и опухоль, описанная Dehner. L.P., Valbuena L., и соавт. 1994 г. под названием salivary gland anlage tumor или congenital pleomorphic adenoma - врожденная плеоморфная аденома [11]. Сиалобластома была описана также под названием аденокистозной карциномы, мономорфной аденомы и эмбриомы [12]. Опухоль, как правило, является врожденной или диагностируется в первые месяцы жизни ребенка. Наиболее часто поражает околоушную СЖ, реже локализуется в малых СЖ мягкого неба. Имеет специфическую гистологическую картину, характеризующуюся наличием примитивных плоскоклеточных эпителиальных гнезд, имуногистохимически выявляется экспрессия опухолевыми клетками цитокератина, виментина и S-100 протеина. Опухоль Денера часто является врожденной, обычно возникает в области средней линии носоглотки как вырост на ножке и имеет своеобразную клиническую картину, которая будет описана ниже. Образование напоминает развивающуюся СЖ и, по мнению ряда авторов, является скорее гамартомой, чем истинной опухолью. Микроскопически опухоль имеет общие структурные особенности сиалобластомы, но отличается большим количеством примитивной мезенхимы, превосходящей эпителиальный компонент.
Ацинозноклеточные опухоли СЖ являются крайне редкими наблюдениями в детском возрасте. По клинике трудно дифференцировать этот вариант со смешанной опухолью, аденокарциномой или аденокистозной карциномой (цилиндрома), которые также редко встречаются у пациентов детского возраста. Аденокарцинома и цилиндрома чаще поражает малые СЖ. Выявляемость этих новообразований часто на ранних стадиях развития, так как пациенты обращают внимание, прежде всего на чувство дискомфорта в полости рта при приеме пищи и разговоре. Опухоли поднижнечелюстной СЖ обладают аналогичным клиническим течением, но в отличие от околоушной железы значительно чаще принимаются за воспалительные изменения, сиалоадениты и банальные лимфадениты. Знания о доброкачественных новообразованиях и неопухолевых процессах имеют большое значение, прежде всего с точки зрения дифференциальной диагностики со злокачественными поражениями СЖ.
[1] распространение опухоли за пределы железы сопровождается макроскопическими признаками поражения мягких тканей. Изолированные микроскопические признаки поражения мягких тканей в данной классификации не свидетельствуют о распространении опухоли за пределы тканей железы.
|
|
Диагностика
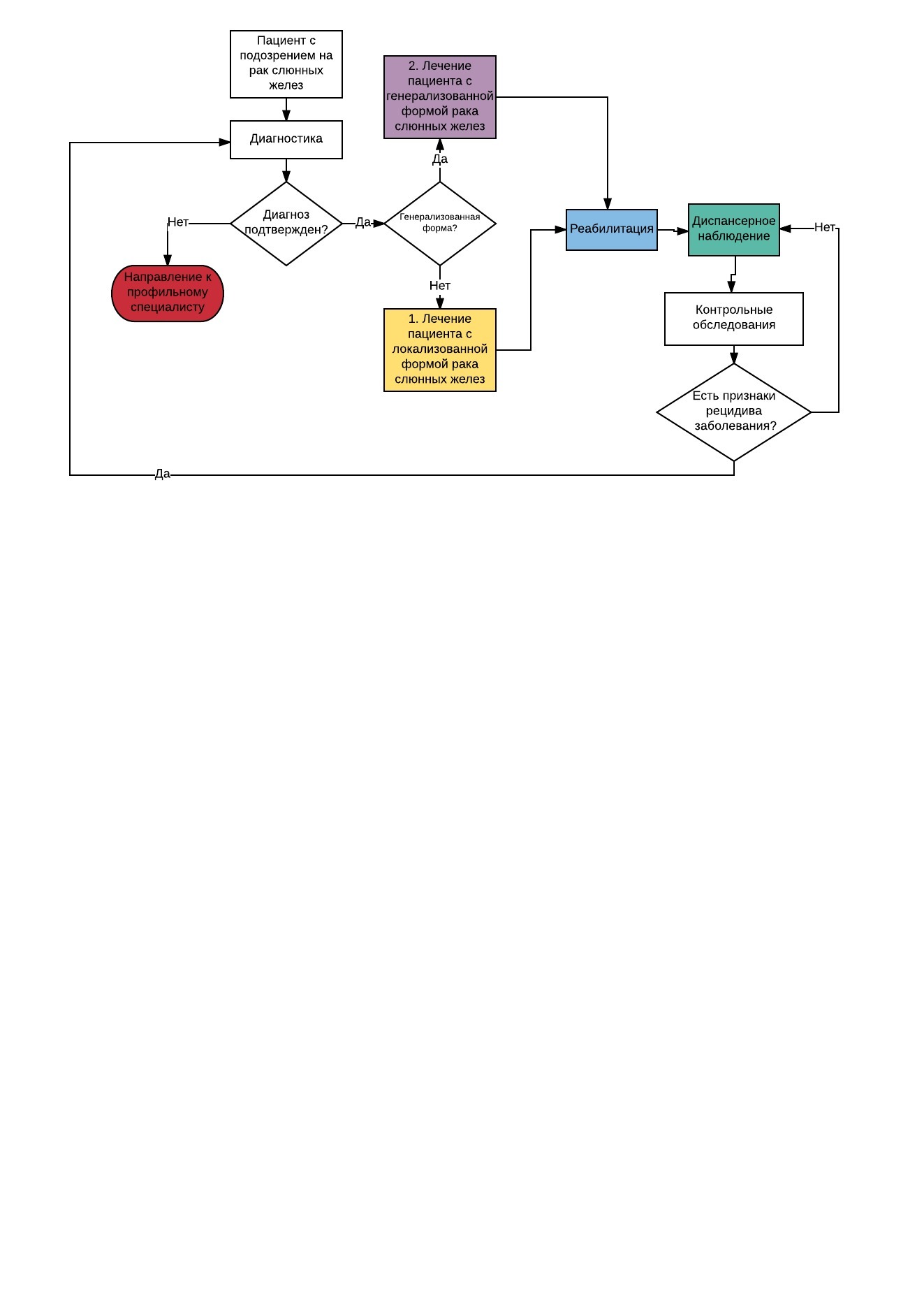
Для диагностики новообразований СЖ у пациентов детского возраста необходимо использовать весь комплекс диагностических мероприятий: осмотр и пальпацию, ультразвуковое и цитологическое исследования, рентгенографию с контрастированием (сиалография), в ряде случаев необходимо использовать компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ), особенно при значительной распространенности опухолевого процесса, при поражении глоточного отростка околоушной СЖ, УЗ эхографию околоушно-жевательной области, подчелюстного треугольника и других отделов шеи. Если анализ клинических данных позволяет заподозрить опухоль СЖ, то необходимо последовательное применение визуализирующих и инструментальных методов диагностики для постановки правильного диагноза. В диагностике опухолей СЖ на дооперационном этапе можно не только выявить опухоль и определить ее точную локализацию и соотношение с окружающими структурами, но и в большинстве случаев установить ее морфологическую принадлежность и таким образом ответить на главный вопрос является ли данный процесс доброкачественным или злокачественным. К сожалению, существующие методы инструментальной диагностики используются без учета их информативности. Существующие алгоритмы диагностического поиска предполагают последовательное применение ультразвуковой томографии, ТПАБ опухоли с последующим цитологическим исследованием в ряде случаев компьютерной или магниторезонансной томографии [1,2,13,14].
Клиническое течение заболевания довольно медленное. В связи с этим возможны ошибки в правильной интерпретации диагноза врачами. После изучения информативности каждого метода и проведения сравнительного анализа возможностей всех методов в решении комплекса диагностических задач с учетом риска осложнений выявлен оптимальный алгоритм диагностического поиска при подозрении на опухоль СЖ у ребенка.
Оптимальным алгоритмом диагностического поиска злокачественных и доброкачественных опухолей СЖ у пациентов детского возраста является:
1) сбор анамнеза, анализ данных клинического осмотра;
2) УЗВТ, ТПАБ под контролем УЗВТ с последующим цитологическим исследованием;
3) КТ или МРТ для уточнения топики процесса при больших размерах опухоли или рецидиве заболевания;
4) Патолого-анатомическое исследование биопсийного (операционного) материала тканей слюнной железы с применением иммуногистохимических методов.
Методы обследования пациентов детского возраста с подозрением на опухоль слюнной железы:
1. Оценка субъективных ощущений пациента и сбор данных анамнеза.
2. Оценка визуальных данных.
3. Проведение физикальных методов обследования.
4. Проведение ультразвуковой диагностики.
5. Проведение цитологической диагностики (пунктат опухолевых узлов слюнной железы и результаты ТПАБ измененных лимфатических узлов).
6. Проведение радиоизотопной диагностики.
7. Проведение рентгенологической диагностики.
Главными задачами обследования являются:
1) подтверждение (верификация) диагноза опухоль СЖ , желательно определение характера опухолевого процесса, формы и варианта;
2) выявление и определение степени местного распространения опухоли (регионарные метастазы);
3) выявление и определение степени отдаленного распространения опухоли (отдаленные метастазы).
Дифференциальную диагностику опухолей СЖ необходимо проводить с кистами, воспалительными процессами, актиномикозом, туберкулезом, неспецифическими лимфаденопатиями. Нельзя также упускать из вида возможность метастатического поражения околоушных, подчелюстных и верхних югулярных лимфатических узлов, при других злокачественных новообразованиях, в первую очередь при раке носоглотки и ретинобластоме.
• Сбор анамнеза: опрос родителей и пациента (если позволит возраст); учет жалоб ребенка, места жительства до появления признаков заболевания, случаев онкологических заболеваний ребенка и родственников, вредные воздействия на организм матери во время беременности и на ребенка, указаний на врожденный характер заболевания [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• При сборе анамнеза рекомендуется обратить внимание на случаи онкологических заболеваний и опухолей СЖ в семье и у ближайших родственников [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• При расспросе родителей и пациента рекомендуется обратить внимание на время появления деформации лица, подчелюстной области, скорость внешних изменений, наличие жалоб [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с подозрением на опухолью СЖ или с верифицированной опухолью СЖ провести наружный осмотр, измерения роста, массы тела, уровня физического развития [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с подозрением на опухолью СЖ или с верифицированной опухолью СЖ провести пальпацию околоушной или подчелюстной СЖ, оценить подвижность узла, выявить наличие или отсутствие инфильтрации в области опухоли СЖ, оценить величину, подвижность лимфатических узлов шеи [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с подозрением на опухолью СЖ или с верифицированной опухолью СЖ обратить внимание на наличие и выраженность нарушения функции лицевого нерва (парез, паралич), затруднения глотания [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Иммуногистохимическое исследование (ИГХ) опухолей СЖ рекомендуется для оценки прогноза заболевания всем пациентам с опухолью СЖ [7,15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. При иммуногистохимическом исследовании (ИГХ) исследовании определяется экспрессия цитокератина и эпителиального мембранного антигена. S-100 протеин отрицателен. Опухоли СЖ представляют собой чрезвычайно гетерогенную по гистологическому строению группу новообразований. Впервые Zarbo и соавт. в 1986 выявили экспрессию S100 в ряде опухолей слюнных желез, затем Domagala и соавт. 1988 определили экспрессию кератина и виментина. Da сruz Perez DE, Pires FR и соавт. 2004 г. провели иммуногистохимичское исследование гистологических препаратов 53 детей находившихся на лечение в период с 1953 - 1997 год в Hospitaldo сancer А.С. сamargo [15]. Определялась экспрессия p53, PCNA, Ki-67, c-erbB-2, bcl-2, и сEA. В результате проведенного исследования не было выявлено корреляции между прогнозом заболевания и наличием вышеуказанных белков. С другой стороны Skalova A, Leivo I, и соавт. 1994 году исследовали экспрессию Ki-67 у 30 пациентов с ацинозно-клеточным раком и получили следующие результаты. У 13 пациентов с индексом Ki-67 выше 5% развился рецидив заболевания, при этом трое из них с индексом Ki-67 56,2%, 16,6% и 7,8% погибли от прогрессии заболевания. 17 пациентов с индексом Ki-67 ниже 5% живы без признаков болезни в течение 30 лет. Интересными представляются работы по изучению экспрессии pRb2/p130, p107, E2F4, p27, и PcNA . Так Russo G, Zamparelli А и соавт. обнаружили связь между цитоплазматической экспрессией pRb2/p130 степенью дифференцировки опухоли и наличием метастазов: более высокие уровни экспрессии белка pRb2/p130 наблюдаются в низкодифференцированных опухолях с высокой потенцией к метастазированию что, несомненно, свидетельствует о важной роли данного белка в патогенезе и прогрессии опухолей СЖ.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. На первом этапе пациенту с подозрением на опухоль СЖ необходимо проведение ультразвуковой томографии. Данный метод абсолютно безопасен для пациента, безболезненный и позволяет достаточно точно определить локализацию образования, структуру, его размеры, а также оценить состояние регионарных лимфатических узлов. Ультразвуковое исследование является чувствительным методом диагностики опухолей СЖ даже при малом размере и непальпируемости образования. Практически все опухоли СЖ гипоэхогенны по сравнению с окружающей паренхимой. Чувствительность сонографии очень высока и по некоторым данным (GritzmanAm. J. Roentg, 1989) равна 100%, что выше результатов неконтрастной компьютерной томографии [15]. Дифференциация внутрижелезистых и внежелезистых поражений возможна в 98% случаев. Сонографическим критерием злокачественного образования является отсутствие четко определяемых границ. Эхоструктура образования в СЖ не может быть использована для разграничения гистологических вариантов опухоли, однако некоторые объемные поражения создают довольно типичную сонографическую картину. Так, например, плеоморфная аденома определяется в виде очага пониженной эхогенности округлой или овальной формы с четкими контурами, неоднородной структуры за счет включений средней эхогенности. Цветное допплеровское картирование используется в качестве дополнительного метода в разграничении доброкачественных и злокачественных опухолей.
Диагностическими критериями являются:
• степень внутриопухолевой васкуляризации (для злокачественных опухолей характерно увеличение внутриопухолевого кровотока, при этом артериальная скорость значительно выше;
• данные пульсового кровотока (при скорости кровотока более 60 см/сек можно заподозрить наличие злокачественной опухоли) [16,17].
• Рекомендуется выполнить ТПАБ узла(ов) СЖ и измененных лимфатических узлов шеи для постановки цитологического диагноза и оценки регионарного метастазирования [1,2,18].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Метод очень важен для дифференциальной диагностики опухолевого и не опухолевого поражения [1,2,18]. Для верификации морфологического диагноза необходимо проводить ТПАБ образования под ультразвуковым контролем. Цитологическое исследование имеет достаточно высокую чувствительность, как в определении доброкачественной (89,3%) или злокачественной природы новообразования (57,1%), так и в ряде случаев - при установлении морфологической структуры опухоли. Однако следует отметить, что, учитывая разнообразие морфологических форм опухолей СЖ у пациентов детского возраста, цитологическая диагностика нередко бывает затруднительна и во многом диагностическая ценность и чувствительность данного исследования определяется опытом специалистов той медицинской организации, в котором оно выполняется. Тонкоигольная пункционная аспирационная биопсия (ТПАБ) под контролем УЗИ с последующим цитологическим исследованием во многих случаях позволяет установить характер образования в СЖ. Чувствительность и специфичность данного метода варьирует, по данным различных авторов, от 86% до 97% и во многом определяется опытом врачей, которые проводят ТПАБ и цитологическое исследование. Под контролем ультразвукового датчика более уверенно можно провести аспирационную пункцию подозрительных участков СЖ, с последующим цитологическим исследованием. Процедура является достаточно безболезненной и хорошо переносится, как взрослыми, так и детьми. Достоверная информация о типе опухоли позволяет выработать оптимальную хирургическую тактику и избежать неожиданностей во время операции, поэтому мы считаем проведение ТПАБ при опухолях СЖ обязательной диагностической процедурой. Кроме того, ТПАБ очень важна для проведения дифференциальной диагностики между опухолевым и неопухолевым поражением СЖ, а большинство пациентов с неопухолевым поражением СЖ могут быть вылечены без операции. Однако отсутствие в пунктате указаний на наличие злокачественных клеток зачастую не является абсолютно достоверным. В связи с этим бывает необходимым проведение открытой биопсии, с морфологическим исследованием, после чего определяется оптимальная тактика хирургического или другого вида лечения [1,2,19].
• Рекомендуется выполнить КТ с контрастным усилением ротоглотки и органов шеи для выявления опухолевого образования в больших СЖ, оценки локализации образования, связи с капсулой железы, возможного распространения на соседние анатомические структуры [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. КТ с контрастным усилением позволяет оценить наличие или отсутствие изменений в регионарных лимфатических узлах, особенно при их связи с магистральными сосудами шеи, что может иметь решающее значение в определении хирургической тактики.
Компьютерная томография должна выполняться в следующих случаях:
• Пациентам с подозрением на сосудистых характер поражений СЖ (гемангиома, сосудистая мальформация) и планированием хирургического вмешательства на них;
• Всем пациентам с подозрением на злокачественный характер новобразований СЖ, выходящих за пределы железы для уточнения расположения окружающих структур - костей черепа, глотки, магистральных сосудов, что невозможно при обычном ультразвуковом исследовании (возможно не проводить данное исследованием при проведении МРТ мягких тканей лица, ротоглотки и шеи);
• Пациентам с поражением глоточного отростка околоушной СЖ.
• Рекомендуется выполнить КТ органов грудной клетки с контрастным усилением для исключения метастатического поражения легких при злокачественном характере опухоли [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется выполнить МРТ ротоглотки, органов шеи, с усилением сигнала, при распространении опухоли в глоточном отростке околоушной СЖ, при инфильтрирующем характере роста опухоли, подозрении на продолженный рост и рецидив заболевания [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Магнитно-резонансная томография имеет свои преимущества по сравнению с обычным ультразвуковым исследованием и должна выполняться в следующих случаях:
• первичная опухоль огромных размеров, когда необходимо уточнить связь образования с окружающими структурами - кости черепа, глотка, магистральные сосуды, что невозможно при обычном ультразвуковом исследовании;
• поражение глоточного отростка околоушной СЖ;
• рецидивные опухоли, остаточные опухоль любых размеров, когда обычное ультразвуковое исследование мало информативно из-за выраженного рубцового процесса.
• Лимфатические мальформации.
• Рекомендуется всем пациентам с опухолями слюнных желез при первичном обследовании выполнить сцинтиграфию костей всего тела с технецием и технетрилом для исключения или подтверждения метастатического поражения костной системы, оценить поражение мягких тканей при злокачественных образованиях [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Радиоизотопные исследования (РИД) костной системы и мягких тканей часто не имеют большой диагностической значимости при первичных локальных опухолях, однако проведение радиоизотопного исследования костной системы очень важно для исключения скрытых костных метастазов злокачественных опухолей СЖ при первичном процессе, во время динамического наблюдения за пациентом, так и при подозрении на рецидив в костной системе. РИД мягких тканей позволяет диагностировать рецидив еще тогда, когда еще отсутствуют четкие эхографические признаки заболевания.
• Рекомендуется всем пациентам с опухолями слюнных желез выполнить УЗИ органов брюшной полости и забрюшинного пространства с целью выявления факторов, которые могут повлиять на выбор тактики лечения [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется проводить патолого-анатомическое исследование биопсийного (операционного) материала тканей слюнной железы с целью выявления факторов, которые могут повлиять на выбор дальнейшей тактики лечения [20].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. В плановом заключении удаленного препарата должны быть отражены следующие пункты:
• размеры опухоли;
• глубина инвазии опухоли;
• гистологическое строение опухоли;
• степень дифференцировки опухоли;
• наличие лимфоваскулярной, периневральной инвазии (отрицательный результат также должен быть констатирован);
•.
• рN (с указанием общего числа исследованных и поражённых лимфоузлов, признаков экстранодального распространения опухоли);
• наличие поражения краев резекции (отрицательный результат также должен быть констатирован).
Клиническое течение заболевания довольно медленное. В связи с этим возможны ошибки в правильной интерпретации диагноза врачами. После изучения информативности каждого метода и проведения сравнительного анализа возможностей всех методов в решении комплекса диагностических задач с учетом риска осложнений выявлен оптимальный алгоритм диагностического поиска при подозрении на опухоль СЖ у ребенка.
Оптимальным алгоритмом диагностического поиска злокачественных и доброкачественных опухолей СЖ у пациентов детского возраста является:
1) сбор анамнеза, анализ данных клинического осмотра;
2) УЗВТ, ТПАБ под контролем УЗВТ с последующим цитологическим исследованием;
3) КТ или МРТ для уточнения топики процесса при больших размерах опухоли или рецидиве заболевания;
4) Патолого-анатомическое исследование биопсийного (операционного) материала тканей слюнной железы с применением иммуногистохимических методов.
Методы обследования пациентов детского возраста с подозрением на опухоль слюнной железы:
1. Оценка субъективных ощущений пациента и сбор данных анамнеза.
2. Оценка визуальных данных.
3. Проведение физикальных методов обследования.
4. Проведение ультразвуковой диагностики.
5. Проведение цитологической диагностики (пунктат опухолевых узлов слюнной железы и результаты ТПАБ измененных лимфатических узлов).
6. Проведение радиоизотопной диагностики.
7. Проведение рентгенологической диагностики.
Главными задачами обследования являются:
1) подтверждение (верификация) диагноза опухоль СЖ , желательно определение характера опухолевого процесса, формы и варианта;
2) выявление и определение степени местного распространения опухоли (регионарные метастазы);
3) выявление и определение степени отдаленного распространения опухоли (отдаленные метастазы).
Дифференциальную диагностику опухолей СЖ необходимо проводить с кистами, воспалительными процессами, актиномикозом, туберкулезом, неспецифическими лимфаденопатиями. Нельзя также упускать из вида возможность метастатического поражения околоушных, подчелюстных и верхних югулярных лимфатических узлов, при других злокачественных новообразованиях, в первую очередь при раке носоглотки и ретинобластоме.
2,1 Жалобы и анамнез.
Пациенты замечают наличие безболезненного узлового образования, когда оно достигает 1 - 2 в области околоушной СЖ. Но могут быть жалобы на чувство дискомфорта в полости рта при приеме пищи и разговоре. Первоначально почти во всех случаях наличие объемного процесса расценивается как околоушный лимфаденит или неспецифический паротит, и дети получают противовоспалительную терапию и физиотерапевтическое лечение.• Сбор анамнеза: опрос родителей и пациента (если позволит возраст); учет жалоб ребенка, места жительства до появления признаков заболевания, случаев онкологических заболеваний ребенка и родственников, вредные воздействия на организм матери во время беременности и на ребенка, указаний на врожденный характер заболевания [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• При сборе анамнеза рекомендуется обратить внимание на случаи онкологических заболеваний и опухолей СЖ в семье и у ближайших родственников [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• При расспросе родителей и пациента рекомендуется обратить внимание на время появления деформации лица, подчелюстной области, скорость внешних изменений, наличие жалоб [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
2,2 Физикальное обследование.
Если врач-педиатр (или другой специалист) подозревает по результатам наружного осмотра и пальпации узловое поражение СЖ, то необходимо направить пациента в специализированную клинику (клинику челюстно-лицевой хирургии или детский онкологический центр).• Рекомендуется всем пациентам с подозрением на опухолью СЖ или с верифицированной опухолью СЖ провести наружный осмотр, измерения роста, массы тела, уровня физического развития [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с подозрением на опухолью СЖ или с верифицированной опухолью СЖ провести пальпацию околоушной или подчелюстной СЖ, оценить подвижность узла, выявить наличие или отсутствие инфильтрации в области опухоли СЖ, оценить величину, подвижность лимфатических узлов шеи [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с подозрением на опухолью СЖ или с верифицированной опухолью СЖ обратить внимание на наличие и выраженность нарушения функции лицевого нерва (парез, паралич), затруднения глотания [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
2,3 Лабораторные диагностические исследования.
• Рекомендуется всем пациентам с подозрением на опухолью СЖ или с верифицированной опухолью СЖ провести общий (клинический) анализ крови с исследованием лейкоцитарной формулы, общий (клинический) анализ мочи, анализ крови биохимический общетерапевтический: общий белок, альбумин, мочевина, креатинин, АЛТ, АСТ, ЩФ, исследование электролитов крови (натрий, калий, хлор, фосфор, кальций), общий анализ мочи для уточнения общего состояния пациента, наличия сопуствующих заболеваний или патологических состояний, возможности проведения противоопухолевого лечения и необходимости назначения сопутствующей или сопроводительной терапии [1].Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Иммуногистохимическое исследование (ИГХ) опухолей СЖ рекомендуется для оценки прогноза заболевания всем пациентам с опухолью СЖ [7,15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. При иммуногистохимическом исследовании (ИГХ) исследовании определяется экспрессия цитокератина и эпителиального мембранного антигена. S-100 протеин отрицателен. Опухоли СЖ представляют собой чрезвычайно гетерогенную по гистологическому строению группу новообразований. Впервые Zarbo и соавт. в 1986 выявили экспрессию S100 в ряде опухолей слюнных желез, затем Domagala и соавт. 1988 определили экспрессию кератина и виментина. Da сruz Perez DE, Pires FR и соавт. 2004 г. провели иммуногистохимичское исследование гистологических препаратов 53 детей находившихся на лечение в период с 1953 - 1997 год в Hospitaldo сancer А.С. сamargo [15]. Определялась экспрессия p53, PCNA, Ki-67, c-erbB-2, bcl-2, и сEA. В результате проведенного исследования не было выявлено корреляции между прогнозом заболевания и наличием вышеуказанных белков. С другой стороны Skalova A, Leivo I, и соавт. 1994 году исследовали экспрессию Ki-67 у 30 пациентов с ацинозно-клеточным раком и получили следующие результаты. У 13 пациентов с индексом Ki-67 выше 5% развился рецидив заболевания, при этом трое из них с индексом Ki-67 56,2%, 16,6% и 7,8% погибли от прогрессии заболевания. 17 пациентов с индексом Ki-67 ниже 5% живы без признаков болезни в течение 30 лет. Интересными представляются работы по изучению экспрессии pRb2/p130, p107, E2F4, p27, и PcNA . Так Russo G, Zamparelli А и соавт. обнаружили связь между цитоплазматической экспрессией pRb2/p130 степенью дифференцировки опухоли и наличием метастазов: более высокие уровни экспрессии белка pRb2/p130 наблюдаются в низкодифференцированных опухолях с высокой потенцией к метастазированию что, несомненно, свидетельствует о важной роли данного белка в патогенезе и прогрессии опухолей СЖ.
2,4 Инструментальные диагностические исследования.
• Рекомендуется выполнить УЗИ околоушных, подчелюстных областей лица для выявления опухолевого образования в больших СЖ, оценить его локализацию, связь с капсулой железы, возможное распространение на соседние анатомические структуры, при возможном поражении малых СЖ - действия аналогичные, как и при опухолях больших СЖ. Необходимо оценить наличие или отсутствие изменений в регионарных лимфатических узлах, что может иметь решающее значение в определении стадии заболевания и объема хирургического лечения [16,17].Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. На первом этапе пациенту с подозрением на опухоль СЖ необходимо проведение ультразвуковой томографии. Данный метод абсолютно безопасен для пациента, безболезненный и позволяет достаточно точно определить локализацию образования, структуру, его размеры, а также оценить состояние регионарных лимфатических узлов. Ультразвуковое исследование является чувствительным методом диагностики опухолей СЖ даже при малом размере и непальпируемости образования. Практически все опухоли СЖ гипоэхогенны по сравнению с окружающей паренхимой. Чувствительность сонографии очень высока и по некоторым данным (GritzmanAm. J. Roentg, 1989) равна 100%, что выше результатов неконтрастной компьютерной томографии [15]. Дифференциация внутрижелезистых и внежелезистых поражений возможна в 98% случаев. Сонографическим критерием злокачественного образования является отсутствие четко определяемых границ. Эхоструктура образования в СЖ не может быть использована для разграничения гистологических вариантов опухоли, однако некоторые объемные поражения создают довольно типичную сонографическую картину. Так, например, плеоморфная аденома определяется в виде очага пониженной эхогенности округлой или овальной формы с четкими контурами, неоднородной структуры за счет включений средней эхогенности. Цветное допплеровское картирование используется в качестве дополнительного метода в разграничении доброкачественных и злокачественных опухолей.
Диагностическими критериями являются:
• степень внутриопухолевой васкуляризации (для злокачественных опухолей характерно увеличение внутриопухолевого кровотока, при этом артериальная скорость значительно выше;
• данные пульсового кровотока (при скорости кровотока более 60 см/сек можно заподозрить наличие злокачественной опухоли) [16,17].
• Рекомендуется выполнить ТПАБ узла(ов) СЖ и измененных лимфатических узлов шеи для постановки цитологического диагноза и оценки регионарного метастазирования [1,2,18].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Метод очень важен для дифференциальной диагностики опухолевого и не опухолевого поражения [1,2,18]. Для верификации морфологического диагноза необходимо проводить ТПАБ образования под ультразвуковым контролем. Цитологическое исследование имеет достаточно высокую чувствительность, как в определении доброкачественной (89,3%) или злокачественной природы новообразования (57,1%), так и в ряде случаев - при установлении морфологической структуры опухоли. Однако следует отметить, что, учитывая разнообразие морфологических форм опухолей СЖ у пациентов детского возраста, цитологическая диагностика нередко бывает затруднительна и во многом диагностическая ценность и чувствительность данного исследования определяется опытом специалистов той медицинской организации, в котором оно выполняется. Тонкоигольная пункционная аспирационная биопсия (ТПАБ) под контролем УЗИ с последующим цитологическим исследованием во многих случаях позволяет установить характер образования в СЖ. Чувствительность и специфичность данного метода варьирует, по данным различных авторов, от 86% до 97% и во многом определяется опытом врачей, которые проводят ТПАБ и цитологическое исследование. Под контролем ультразвукового датчика более уверенно можно провести аспирационную пункцию подозрительных участков СЖ, с последующим цитологическим исследованием. Процедура является достаточно безболезненной и хорошо переносится, как взрослыми, так и детьми. Достоверная информация о типе опухоли позволяет выработать оптимальную хирургическую тактику и избежать неожиданностей во время операции, поэтому мы считаем проведение ТПАБ при опухолях СЖ обязательной диагностической процедурой. Кроме того, ТПАБ очень важна для проведения дифференциальной диагностики между опухолевым и неопухолевым поражением СЖ, а большинство пациентов с неопухолевым поражением СЖ могут быть вылечены без операции. Однако отсутствие в пунктате указаний на наличие злокачественных клеток зачастую не является абсолютно достоверным. В связи с этим бывает необходимым проведение открытой биопсии, с морфологическим исследованием, после чего определяется оптимальная тактика хирургического или другого вида лечения [1,2,19].
• Рекомендуется выполнить КТ с контрастным усилением ротоглотки и органов шеи для выявления опухолевого образования в больших СЖ, оценки локализации образования, связи с капсулой железы, возможного распространения на соседние анатомические структуры [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. КТ с контрастным усилением позволяет оценить наличие или отсутствие изменений в регионарных лимфатических узлах, особенно при их связи с магистральными сосудами шеи, что может иметь решающее значение в определении хирургической тактики.
Компьютерная томография должна выполняться в следующих случаях:
• Пациентам с подозрением на сосудистых характер поражений СЖ (гемангиома, сосудистая мальформация) и планированием хирургического вмешательства на них;
• Всем пациентам с подозрением на злокачественный характер новобразований СЖ, выходящих за пределы железы для уточнения расположения окружающих структур - костей черепа, глотки, магистральных сосудов, что невозможно при обычном ультразвуковом исследовании (возможно не проводить данное исследованием при проведении МРТ мягких тканей лица, ротоглотки и шеи);
• Пациентам с поражением глоточного отростка околоушной СЖ.
• Рекомендуется выполнить КТ органов грудной клетки с контрастным усилением для исключения метастатического поражения легких при злокачественном характере опухоли [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется выполнить МРТ ротоглотки, органов шеи, с усилением сигнала, при распространении опухоли в глоточном отростке околоушной СЖ, при инфильтрирующем характере роста опухоли, подозрении на продолженный рост и рецидив заболевания [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Магнитно-резонансная томография имеет свои преимущества по сравнению с обычным ультразвуковым исследованием и должна выполняться в следующих случаях:
• первичная опухоль огромных размеров, когда необходимо уточнить связь образования с окружающими структурами - кости черепа, глотка, магистральные сосуды, что невозможно при обычном ультразвуковом исследовании;
• поражение глоточного отростка околоушной СЖ;
• рецидивные опухоли, остаточные опухоль любых размеров, когда обычное ультразвуковое исследование мало информативно из-за выраженного рубцового процесса.
• Лимфатические мальформации.
• Рекомендуется всем пациентам с опухолями слюнных желез при первичном обследовании выполнить сцинтиграфию костей всего тела с технецием и технетрилом для исключения или подтверждения метастатического поражения костной системы, оценить поражение мягких тканей при злокачественных образованиях [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Радиоизотопные исследования (РИД) костной системы и мягких тканей часто не имеют большой диагностической значимости при первичных локальных опухолях, однако проведение радиоизотопного исследования костной системы очень важно для исключения скрытых костных метастазов злокачественных опухолей СЖ при первичном процессе, во время динамического наблюдения за пациентом, так и при подозрении на рецидив в костной системе. РИД мягких тканей позволяет диагностировать рецидив еще тогда, когда еще отсутствуют четкие эхографические признаки заболевания.
• Рекомендуется всем пациентам с опухолями слюнных желез выполнить УЗИ органов брюшной полости и забрюшинного пространства с целью выявления факторов, которые могут повлиять на выбор тактики лечения [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
2,5 Иные диагностические исследования.
• Рекомендуется всем пациентам с опухолями слюнных желез при первичном обследовании провести цитологическое исследование микроперапата опухолевой ткани или цитологическое исследование препарата тканей лимфоузла при подозрении на метастатическое поражение [1,2].Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется проводить патолого-анатомическое исследование биопсийного (операционного) материала тканей слюнной железы с целью выявления факторов, которые могут повлиять на выбор дальнейшей тактики лечения [20].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. В плановом заключении удаленного препарата должны быть отражены следующие пункты:
• размеры опухоли;
• глубина инвазии опухоли;
• гистологическое строение опухоли;
• степень дифференцировки опухоли;
• наличие лимфоваскулярной, периневральной инвазии (отрицательный результат также должен быть констатирован);
•.
• рN (с указанием общего числа исследованных и поражённых лимфоузлов, признаков экстранодального распространения опухоли);
• наличие поражения краев резекции (отрицательный результат также должен быть констатирован).
|
|
Лечение
3,1 Хирургическое лечение.
Хирургическое лечение - основной метод лечения опухолей СЖ у пациентов детского возраста, оно должно выполняться врачами, имеющими специализацию «челюстно-лицевая хирургия» или «онкология». Проведение хирургического этапа лечения опухолей СЖ должно проводиться в специализированных центрах мультидисциплинарной командой специалистов, специализирующихся на соответствующих операциях.Цель лечения. Выздоровление, улучшение выживаемости пациентов в запущенных стадиях.
Критерии для проведения хирургического лечения опухолей слюнных желез:
• Согласие родителей или законных опекунов на проведение хирургического лечения;
• Согласие пациента при достижении им возраста 15 лет;
• Наличие заключения врача - детского онколога;
• Отсутствие хронических заболеваний в стадии декомпенсации, тяжелых органных дисфункций;
• Отсутствие признаков течения тяжелой инфекции;
• Отрицательный тест на беременность у девушек старше 12 лет;
Осложнения лечения опухолей слюнных желез у пациентов детского возраста:
• парез мимической мускулатуры -наиболее часто носит временный характер при анатомической сохранности нерва и его ветвей во время операции при его невролизе, до 60% парезов восстанавливается в течение 3-х месяцев после оперативного вмешательства;
• паралич мимической мускулатуры-наиболее часто поражаются фронтальная и маргинальные ветви, что связано с практическим отсутствием коллатералей.
• слюнные свищи;
• ушно-височный синдром Люси-Фрей (комплекс вегетативных расстройств в околоушной области: гипергидроз, покраснение, потепление и гиперестезия кожи. Обычно возникает у пациентов во время еды. Причина - послеоперационное рубцевание ушно-височного нерва и симпатических волокон, идущих к сосудам и потовым железам по механизму аберрантной регенерации);
• деформации мягких тканей лица.
Необходимо отметить, что во многом процент осложнений зависит от размеров новообразования околоушной СЖ, его соотношения с основным стволом и ветвями лицевого нерва, опытом того лечебного учреждения, в котором оперируется пациент [4].
• Рекомендуется выполнить оперативный этап лечения, объем которого зависит от морфологического строения опухоли, стадии заболевания, локализации и количества опухолевых узлов и объема поражения лимфатического коллектора шеи [4,5].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Основным методом лечения как злокачественных, так и доброкачественных опухолей СЖ у пациентов детского возраста является хирургический метод.
• При доброкачественной опухоли околоушной СЖ оперативное вмешательство в объеме резекции железы/энуклеации проводится при [4,5]:
• при расположении опухоли в одном из полюсов железы;
• небольших размерах образования.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• При доброкачественной опухоли околоушной СЖ оперативное вмешательство в объеме субтотальной резекции железы с выделением и сохранением ветвей лицевого нерва рекомендовано при [4,5]:
• при расположении опухоли в одном из полюсов железы;
• небольших размерах образования.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется применение интраоперационного нейрофизиологического мониторинга лицевого нерва. Его использование не приводит к уменьшению частоты парезов при первичных операциях по удалению доброкачесвтенных образований, но сокращает время оперативного вмешательства [21].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
• При доброкачественной опухоли околоушной СЖ оперативное вмешательство в объеме паротидэктомии, в том числе с возможным пересечением ветвей лицевого нерва и его ветвей рекомендовано при [4,5]:
• расположении опухоли в глоточном отростке околоушной слюнной железы;
• больших размерах опухоли;
• рецидиве заболевания.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется при пересечении лицевого нерва при удалении доброкачественных образованиях выполнить одномоментную пластику лицевого нерва [22].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• При плеоморфной аденоме операции в объеме энуклеации опухоли не рекомендуются даже при небольших размерах новообразования в связи с высокой частотой рецидивов и мультифокальном характере роста опухоли [4,5].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Индивидуальный подход необходим при лечении рецидивов плеоморфной аденомы, после нерадикальных оперативных вмешательств. Как правило, рецидивы развиваются медленно, представлены в виде мультифокального поражения и диагностируются спустя значительный промежуток времени после первичного хирургического вмешательства. Мультифокальность поражения, выраженный рубцовый процесс нередко затрудняют выделение и сохранение лицевого нерва и его ветвей при повторных оперативных вмешательствах. Лучевая терапия при рецидивах плеоморфной аденомы в послеоперационном периоде проводится при наличии хотя бы одного из перечисленных ниже неблагоприятных факторов: 1) мультифокальное поражение; 2) наличие опухолевых клеток в крае резекции по данным планового гистологического исследования.
• При доброкачественной опухоли поднижнечелюстной СЖ рекомендовано ее удаление в фасциальном футляре подчелюстного треугольника; малые СЖ рекомендовано удалять не классически, а в зависимости от локализации и степени распространенности [4,5].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендовано проведение хирургического этапа - как основного метода лечения пациентов со злокачественными новообразованиями слюнных желез [2,13,14,23,24].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарий. Основным методом лечения злокачественных образований СЖ является хирургический. Следует отметить, что удаление злокачественных образований СЖ должно проводиться единым блоком с обязательным маркированием краев резекции и указанием в протоколе операции.
• При лечении пациентов с эпителиальными злокачественными опухолями при Т1-Т2, N0 рекомендовано [24,25]:
• резекция/субтотальная резекция ОСЖ с опухолью с выделением и сохранением ветвей лицевого нерва;
• не проводить профилактическую лимфодиссекцию всем пациентам, кроме пациентов с обнаруженными пораженными лимфоузлами внутри железы (в этой ситуации должна быть проведена лимфодиссекция шеи IA, II A, IIB и III коллекторов), а также пациентов, у которых в плановом гистологическом исследовании выявлена опухоль с высоким потенциалом злокачественности (в этой ситуации должна быть проведена профилактическая лимфодисекция шеи на стороне поражения);
• при выявлении в плановом гистологическом исследовании опухолей с высоким потенциалом злокачественности (Hight-grade), положительных краев резекции или периневральной инвазии необходимо рассмотреть вопрос о проведении послеоперационной ДЛТ;
• при выявлении в плановом гистологическом исследовании опухолей с высоким потенциалом злокачественности рекомендовано проведение профилактической лимфодисекции шеи на стороне поражения.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
• При лечении пациентов с этипелиальными злокачесвтенными опухолями при T1-2, N+M0 рекомендовано [24,25]:
• полное хирургическое удаление первичной опухоли (субтотальная резекция околоушной слюнной железы с опухолью в плоскости лицевого нерва) в сочетании с шейной лимфодиссекцией на стороне поражения.
• при обнаружении пораженных лимфоузлов внутри железы - проведение лимфодиссекции шеи IA, II A, IIB и III коллекторов.
• при выявлении в плановом гистологическом исследовании опухолей с высоким потенциалом злокачественности (Hight-grade), положительных краев резекции или периневральной инвазии - рассмотреть вопрос о проведении послеоперационной ДЛТ.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
• При лечении пациентов с эпителиальными.злокачественными опухолями при T3-4a, N0 M0 рекомендовано [24-26]:
• удаление опухоли с субтотальная резекцией железы в плоскости лицевого нерва / паротидэктомия радикальная одномоментно с проведением нейропластики ветвей лицевого нерва с применением микрохирургической техники;
• при обнаружении пораженных лимфоузлов внутри железы - проведение лимфодиссекции шеи IA, II A, IIB и III коллекторов.
• при выявлении в плановом гистологическом исследовании опухолей с высоким потенциалом злокачественности - проведение профилактической лимфодисекции шеи на стороне поражения.
• в послеоперационном периоде - проведение ДЛТ.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
• При лечении пациентов с эпителиальными.злокачественными опухолями при T3-4a, N + M0 рекомендовано [24,25]:
• удаление опухоли / паротидэктомия/ паротидэктомия радикальная одномоментно с проведением нейропластики ветвей лицевого нерва с применением микрохирургической техники в сочетании с шейной лимфодиссекцией на стороне поражения;
• в послеоперационном периоде - проведение послеоперационной ДЛТ.
• в случае выявления при плановом гистологическом исследовании неблагоприятных гистологических признаков (средне-, низкодифференцированная опухоль, положительные края, периневральная инвазия, опухолевые эмболы в сосудах) - рассмотреть вопрос о проведении конкурентной ХЛТ.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
• Рекомендуется использование интраоперационного нейрофизиологического мониторинга лицевого нерва при проведении реопераций на околоушной слюнной железе для контроля состояния лицевого нерва и предотвращения неврологического дефицита [21].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
• Не рекомендуется проводить повторную операцию при опухолях низкой степени злокачественности, если опухоль удалена не единым блоком, в протоколе операции отсутствует описание краёв резекции, а по данным планового гистологического исследования края резекции проходят по краю опухоли, при этом по данным МРТ мягких тканей лица с контрастным усилением остаточная опухоль не визуализируется. В данном случае рекомендуется рассмотреть вопрос о начале ДЛТ на ложе опухоли в сроки 4-6 недель от момента операции или проводить динамическое наблюдение [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
3,2 Химиотерапия.
Химиотерапия при опухолях СЖ бесперспективна, исключением является только паллиативное лечение, когда оперативное лечение не может быть проведено, при наличии не операбельной опухоли и/или отдаленных метастазов [27,28].Химиотерапия опухолей СЖ у пациентов детского возраста проводится только после оперативного лечения (адъювантная терапия), при нерадикальности проведенной операции или при рецидиве заболевания. При неоперабельных новообразованиях показана дистанционная гамма-терапия ( см раздел 3,3 данных рекомендаций), системная полихимиотерапия у таких пациентов не эффективна.
Критерии начала лекарственного лечения опухолей слюнных желез:
• Наличие гистологического заключения.
• Отсутствие хронических заболеваний в стадии декомпенсации, тяжелых органных дисфункций;
• Возраст пациента от 3 до 18 лет;
• Уровень лейкоцитов выше 2000 или 2 x 109, тромбоцитов выше 75 x 109;
• Отсутствие признаков течения тяжелой инфекции;
• Отрицательный тест на беременность у девушек старше 12 лет;
• Отсутствие аллергической реакции в анамнезе;
• Согласие родителей или законных опекунов на проведение химиотерапевтического лечения;
• Согласие пациента при достижении ребенком возраста 14 лет.
3,3 Лучевая терапия.
Показания к ЛТ при злокачественных опухолях СЖ:• неоперабельность новообразования на первом этапе без выраженных косметических или функциональных дефектов;
• прорастание опухолью окружающих тканей (основание черепа, мягкие ткани лица);
• разрыв опухоли во время операции;
• наличие опухолевых клеток по краю резекции [1,4,7,29-32].
Послеоперационная ЛТ показана при наличии хотя бы одного из перечисленных ниже неблагоприятных факторов:
• вовлечение в опухолевый процесс лицевого нерва и сохранение его во время удаления образования;
• большие размеры новообразования (более 4 см );
• прорастание опухолью окружающих тканей (основание черепа, мягкие ткани лица);
• поражение глубокой доли околоушной СЖ;
• разрыв опухоли во время операции.
• наличие опухолевых клеток по краю резекции.
При наличии метастазов в регионарных лимфатических узлах проводится комбинированное лечение с включением в зону облучения регионарного лимфатического коллектора шеи с последующим иссечением лимфатических узлов и клетчатки шеи на стороне поражения.
Показания к ЛТ включают:
• низкодифференцированный характер первичной опухоли;
• наличие метастазов в области шеи;
• проведение операции не в пределах здоровых тканей;
• большой остаток опухоли после операции при невозможности его удаления;
• наличие гистологических признаков агрессивного характера опухоли, к примеру, периневральная инвазия, типичная для аденокистозного рака;
• инвазия опухоли в сосуды или лимфатические узлы;
• местное экстрагландулярное распространение на мягкие ткани;
• неоперабельность [4].
• Рекомендуется провести лучевую терапию (ЛТ) пациенту детского возраста со злокачественной опухолью СЖ только в следующих случаях:
• с паллиативной целью (при метастазах в кости, легкие);
• при невозможности проведения радикального удаления опухоли;
• при наличии метастатического поражения регионарных лимфатических узлов после их удаления [4,33].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. Большинство злокачественных опухолей СЖ не чувствительны к лучевой и химиотерапии, в связи с чем, основной метод их лечения - радикальная онкохирургия. Тем не менее, для лечения злокачественных новообразований СЖ нередко используется комбинированный метод, с применением на первом этапе дистанционной гамма-терапии, а не только хирургический метод лечения. Однако, учитывая то, что злокачественные опухоли СЖ у детей, как правило, высокодифференцированные (мукоэпидермоидный рак, ацинозно-клеточный рак) большинство специалистов считает, что на первом этапе необходимо проведение оперативного вмешательства, без предоперационной ЛТ. Комбинированный подход в лечении злокачественных опухолей СЖ объясняется невозможностью, у большого количества пациентов, провести радикальное удаление опухоли, учитывая принципы онкохирургии. Суммарная доза дистанционной лучевой терапии на первичный опухолевый очаг составляет 30 - 40 Гр. При наличии метастатического поражения регионарных лимфатических узлов проводится также комбинированное лечение с включением в зону облучения регионарного коллектора шеи. Перспективным, в настоящее время, является применение киберножа для лечения нерезектабельных или рецидивных опухолей СЖ, имеющих большой объем. В случае вовлечения лицевого нерва в опухолевый процесс приходится выполнять его резекцию. В послеоперационном периоде, при отсутствии уверенности в радикальности проведенного оперативного вмешательства и в зависимости от морфологического ответа, возможно дополнительное облучение послеоперационного ложа опухоли до общей суммарной дозы 50 - 55 Гр., а также зон регионарного метастазирования до 40 Гр.
3,4 Нехирургические методы лечения доброкачественных образований околоушной слюнной железы.
• В терапии макроцистых и смешанных форм лимфатических мальформаций используются методы малоинвазивного лечения, такие как склеротерапия [34].Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
• В лечении инфантильной гемангиомы терапией первой линии считается применение бета-адреноблокаторов (пропранолол** - 0,25 мг/кг 2 раза в день в течение 3 дней, далее - 0,5 мг/кг 2 раза в день в течение 3 дней, далее 1 мг/кг 2 раза в день) [35-37].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
Комментарии. Хирургические методы лечения используются лишь при неэффективности медикаментозной терапии.
|
|
Реабилитация и амбулаторное лечение
• Рекомендуется включить в план реабилитационных мероприятий на всем протяжении специального лечения оказание социально-педагогической помощи пациенту, а также социально-психологическую поддержку семьи [1,4,38].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется проведение консультации и диспансерное наблюдение пациентов, перенесших операцию и/или ДТ, врачом - детским онкологом или врачом - челюстно-лицевым хирургом (до достижения пациентом возраста 18 лет), а также врачом-неврологом при наличии пареза лицевого нерва [1,4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Важным моментом в реабилитации пациентов после операций по поводу опухолей СЖ является восстановление полной или частичной функции лицевого нерва, так как парезы и параличи нередки, особенно при больших опухолях. При парезе ветвей лицевого нерва показано проведение гимнастики и стимулирующей терапии для лицевых мышц, которую пациент может проводить под контролем логопеда и специалиста по лечебной физкультуре и невролога. При параличе лицевого нерва, в дальнейшем, могут быть применены методики пластики лицевого нерва.
• Рекомендуется при выборе метода лечения парезов и параличей мимической мускулатуры ориентироваться на их длительность [4]:
• при выполнении паротиэктомии и пересечении ветвей лицевого нерва выполнять одномоментную пластику нерва путем его сшивания, а также использования аутотрансплантатов из большого ушного или сурального нервов.
• при лечении параличей мимической мускулатуры в сроки до 2-х лет проводить нейропластику с использованием жевательной ветви тройничного нерва, нисходящей ветви подъязычного нерва, кросс-пластику или их комбинации.
• при длительности паралича мимической мускулатуры более 2-х лет и отсутствии нейромышечной активности по данным электромиографии выполнять: транспозицию височной мышцы, пластику с использованием васкуляризированных мышечных трансплантатов (например, струйной мышцей), статические методы коррекции, ботуллинотерапию.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется проведение консультации и диспансерное наблюдение пациентов, перенесших операцию и/или ДТ, врачом - детским онкологом или врачом - челюстно-лицевым хирургом (до достижения пациентом возраста 18 лет), а также врачом-неврологом при наличии пареза лицевого нерва [1,4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Важным моментом в реабилитации пациентов после операций по поводу опухолей СЖ является восстановление полной или частичной функции лицевого нерва, так как парезы и параличи нередки, особенно при больших опухолях. При парезе ветвей лицевого нерва показано проведение гимнастики и стимулирующей терапии для лицевых мышц, которую пациент может проводить под контролем логопеда и специалиста по лечебной физкультуре и невролога. При параличе лицевого нерва, в дальнейшем, могут быть применены методики пластики лицевого нерва.
• Рекомендуется при выборе метода лечения парезов и параличей мимической мускулатуры ориентироваться на их длительность [4]:
• при выполнении паротиэктомии и пересечении ветвей лицевого нерва выполнять одномоментную пластику нерва путем его сшивания, а также использования аутотрансплантатов из большого ушного или сурального нервов.
• при лечении параличей мимической мускулатуры в сроки до 2-х лет проводить нейропластику с использованием жевательной ветви тройничного нерва, нисходящей ветви подъязычного нерва, кросс-пластику или их комбинации.
• при длительности паралича мимической мускулатуры более 2-х лет и отсутствии нейромышечной активности по данным электромиографии выполнять: транспозицию височной мышцы, пластику с использованием васкуляризированных мышечных трансплантатов (например, струйной мышцей), статические методы коррекции, ботуллинотерапию.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Профилактика
Необходим контроль над группами риска , к которым отнесены дети и подростки проживающие в регионах с развитой деревообрабатывающей промышленностью, если в анамнезе ребенку проводилась ЛТ на область головы и шеи, также получавших терапию радиоактивным йодом по поводу рака щитовидным железы, проводилась полихимиотерапия.
• первый год - каждые три месяца;
• в течение пяти лет - не реже одного раза в полгода;
• последующие годы - не реже одного раза в год (пожизненно для пациентов со злокачественными опухолями).
Объем диагностических мероприятий при контрольных обследованиях включает:
• общее клиническое обследование;
• УЗИ мягких тканей лица и шеи;
• УЗИ органов брюшной полости и забрюшинного пространства;
• Рентгенографию или компьютерную томографию легких не реже 1 раза в год (для пациентов со злокачественными опухолями);
• МРТ мягких тканей ложа опухоли с контрастным усилением.
• РИД костной системы, мягких тканей и/или лимфатической системы не реже 1 раза в год (для пациентов со злокачественными опухолями).
• Электромиография мимической мускулатуры с двух сторон при наличии пареза лицевого нерва через 3, 6 месяцев и 1 год.
Дальнейшее ведение: наблюдение онколога или челюстно-лицевого хирурга (при доброкачественных опухолях).
Таблица 5,2,1. Контрольные обследования пациентов, пролеченных по поводу опухолей слюнных желез.
• Явления кровотечения с признаками угрозы жизни для пациента.
• Обтурация верхних дыхательных путей с показаниями для трахеостомии.
• Острая потеря сознания, кома.
• Явления компрессии с развитием синдрома сдавления верхней полой вены.
Показания для госпитализации в медицинскую организацию в плановом порядке:
• Проведение уточняющей диагностики. 30.
• Проведение этапов специального лечения (хирургического, лучевого, лекарствен- ного).
Показания к выписке пациента из медицинск ой организаци и.
• Завершенный случай оказания медицинской помощи, в том числе при цикличе- ском лечении, когда по состоянию здоровья пациент может без ущерба для здоровья про- должать лечение амбулаторно под наблюдением участкового врача.
• При отсутствии показаний к дальнейшему лечению в стационаре.
• При необходимости перевода пациента в другое лечебное учреждение.
• По требованию пациента или его законного представителя.
5,2 Диспансерное наблюдение.
Периодичность контрольных обследований:• первый год - каждые три месяца;
• в течение пяти лет - не реже одного раза в полгода;
• последующие годы - не реже одного раза в год (пожизненно для пациентов со злокачественными опухолями).
Объем диагностических мероприятий при контрольных обследованиях включает:
• общее клиническое обследование;
• УЗИ мягких тканей лица и шеи;
• УЗИ органов брюшной полости и забрюшинного пространства;
• Рентгенографию или компьютерную томографию легких не реже 1 раза в год (для пациентов со злокачественными опухолями);
• МРТ мягких тканей ложа опухоли с контрастным усилением.
• РИД костной системы, мягких тканей и/или лимфатической системы не реже 1 раза в год (для пациентов со злокачественными опухолями).
• Электромиография мимической мускулатуры с двух сторон при наличии пареза лицевого нерва через 3, 6 месяцев и 1 год.
Дальнейшее ведение: наблюдение онколога или челюстно-лицевого хирурга (при доброкачественных опухолях).
Таблица 5,2,1. Контрольные обследования пациентов, пролеченных по поводу опухолей слюнных желез.
| Методы исследования | Сроки контрольных обследований после достижения ремиссии | ||||||||||||
| 3 м. | 6 м. | 9 м. | 12 м. | 18 м. | 24 м. | 30 м. | 36 м. | 42 м. | 48 м. | 54 м. | 60 м. | Далее 1 раз в год | |
| Общее клиническое обследование | X X | X X | X X | X X | X X | X X | X X | X X | X X | X X | X X | X X | X |
| УЗВТ мягких тканей лица, шеи и лимфатических узлов | X | X | X | X | X | X | X | X | X | X | X | X | X |
| КТ органов грудной клетки (при зл. опухолях) | X | X | X | X | X | X | X | ||||||
| Радиоизотопное исследование костной системы, мягких тканей и/или лимфатической системы (при зл. опухолях) | X | X | X | X | X | X | X | ||||||
| Консультация онколога (при зл. опухолях) или челюстно-лицевого хирурга | X | X | X | X | X | X | X | X | X | X | X | X | X |
Организация оказания медицинской помощи.
Показания для госпитализации в медицинскую организацию в экстренном порядке:• Явления кровотечения с признаками угрозы жизни для пациента.
• Обтурация верхних дыхательных путей с показаниями для трахеостомии.
• Острая потеря сознания, кома.
• Явления компрессии с развитием синдрома сдавления верхней полой вены.
Показания для госпитализации в медицинскую организацию в плановом порядке:
• Проведение уточняющей диагностики. 30.
• Проведение этапов специального лечения (хирургического, лучевого, лекарствен- ного).
Показания к выписке пациента из медицинск ой организаци и.
• Завершенный случай оказания медицинской помощи, в том числе при цикличе- ском лечении, когда по состоянию здоровья пациент может без ущерба для здоровья про- должать лечение амбулаторно под наблюдением участкового врача.
• При отсутствии показаний к дальнейшему лечению в стационаре.
• При необходимости перевода пациента в другое лечебное учреждение.
• По требованию пациента или его законного представителя.
|
|
Дополнительно
Прогноз: смертность от раков СЖ пациентов детского возраста низкая, объясняется это преобладанием мукоэпидермоидного рака - прогностически благоприятного. Двух- и пятилетняя выживаемость составляют соответственно 100% и 90%. Прогноз, у пациентов детского возраста, значительно хуже при карциномах СЖ (аденокарциномы ) и он не отличается от прогноза при этих видах опухолей у взрослых пациентов, результаты зависят, в основном, от стадии заболевания и эффективности лечения.
Критерии оценки качества медицинской помощи
| N | Критерии качества | Оценка выполнения |
| 1 | Выполнена тонкоигольная аспирационная биопсия опухоли слюнной железы и/или лимфатических узлов шеи | Да/Нет |
| 2 | Выполнено цитологическое исследование пунктата узловых образований слюнной железы и/или лимфатических узлов шеи | Да/Нет |
| 3 | Выполнен просмотр/пересмотр гистологических препаратов врачом-патологоанатомом в профильной медицинской организации | Да/Нет |
| 4 | Выполнено ультразвуковое исследование слюнных желез и лимфатических узлов шеи и околоушных лимфатических узлов и органов брюшной полости и забрюшинного пространства | Да/Нет |
| 5 | Выполнена компьютерная томография органов грудной клетки | Да/Нет |
| 6 | Выполнена компьютерная томография и/или магнитно-резонансная томография слюнных желез и шеи с внутривенным контрастированием | Да/Нет |
| 7 | Выполнена радиоизотопная диагностика костей | Да/Нет |
| 8 | Выполнено патолого-анатомическое исследование удаленных тканей (при хирургическом вмешательстве) | Да/Нет |
Список литературы
1. Детская онкология. Национальное руководство. Под ред. М.Д. Алиева, В.Г. Полякова, Г.Л. Менткевича, С.А. Маяковой. М. Издательская группа РОНЦ. Практическая медицина, 2012. 684 p.
2. Болотин М.В. Опухоли слюнных желез у детей (клиника, диагностика, лечение). Автореферат дис. канд. мед. наук. 2008. 122 p.
3. Болотин М.В. et al. Два случая ацинозно-клеточного рака околоушной слюнной железы у детей // Детская онкология. 2004. Vol. 1. P. 45-47.
4. Поляков В.Г. Опухоли головы и шеи у детей // Опухоли голвы и шеи. Пятое издание, переработанное. Под ред. А.И. Пачеса. 2013. P. 454-473.
5. Mehta D., Willging J.P. Pediatric salivary gland lesions // Semin. Pediatr. Surg. 2006. Vol. 15, № 2. P. 76-84.
6. Rodriguez K.H. et al. Pleomorphic adenoma of the parotid gland in children // Int. J. Pediatr. Otorhinolaryngol. 2007. Vol. 71, № 11. P. 1717-1723.
7. Hicks J., Flaitz с. Mucoepidermoid carcinoma of salivary glands in children and adolescents: Assessment of proliferation markers // Oral Oncol. 2000. Vol. 36, № 5. P. 454-460.
8. Ethunandan M. et al. Parotid neoplasms in children: Experience of diagnosis and management in a district general hospital // Int. J. Oral Maxillofac. Surg. сhurchill Livingstone, 2003. Vol. 32, № 4. P. 373-377.
9. сlarós P. et al. Parotid gland mucoepidermoid carcinoma in a 4-year-old child // Int. J. Pediatr. Otorhinolaryngol. 2002. Vol. 63, № 1. P. 67-72.
10. Kokemueller H. et al. Mucoepidermoid carcinoma of the salivary glands - сlinical review of 42 cases // Oral Oncology. 2005. Vol. 41, № 1. P. 3-10.
11. Dehner L.P. et al. Salivary gland anlage tumor ( congenital pleomorphic adenoma ). A clinicopathologic, immunohistochemical and ultrastructural study of nine cases. Am. J. Surg. Pathol. 1994. Vol. 18, № 1. P. 25-36.
12. вrandwein M. et al. Sialoblastoma: clinicopathological/immunohistochemical study. Am. J. Surg. Pathol. 1999. Vol. 23, № 3. P. 342-348.
13. De Ribeiro K.C.B. et al. Epithelial salivary glands neoplasms in children and adolescents: A forty-four-year experience // Med. Pediatr. Oncol. 2002. Vol. 39, № 6. P. 594-600.
14. Yu G.Y. et al. Diagnosis and treatment of epithelial salivary gland tumours in children and adolescents. // вr. J. Oral Maxillofac. Surg. 2002. Vol. 40, № 5. P. 389-392.
15. Da сruz Perez D.E. et al. Salivary gland tumors in children and adolescents: A clinicopathologic and immunohistochemical study of fifty-three cases // Int. J. Pediatr. Otorhinolaryngol. 2004. Vol. 68, № 7. P. 895-902.
16. Gritzmann N. et al. Sonography of the salivary glands // European Radiology. 2003. Vol. 13, № 5. P. 964-975.
17. Zielinski R., Zakrzewska Z. Major salivary gland tumors in children -Diagnostic and therapeutic difficulties // сent. Eur. J. Med. 2012. Vol. 7, № 5. P. 624-627.
18. Wilson K.F., Meier J.D., Ward P.D. Salivary gland disorders // Am. Fam. Physician. 2014. Vol. 89, № 11. P. 882-888.
19. Zbaren P. et al. Value of Fine-Needle Aspiration сytology of Parotid Gland Masses // Laryngoscope. Wiley, 2001. Vol. 111, № 11. P. 1989-1992.
20. Ghosh-Laskar S. et al. Mucoepidermoid carcinoma of the parotid gland: Factors affecting outcome // Head Neck. 2011. Vol. 33, № 4. P. 497-503.
21. Grosheva M. et al. Electromyographic facial nerve monitoring during parotidectomy for benign lesions does not improve the outcome of postoperative facial nerve function: A Prospective two-center trial // Laryngoscope. 2009. Vol. 119, № 12. P. 2299-2305.
22. Militsakh O.N. et al. Rehabilitation of a parotidectomy patient - A systematic approach // Head and Neck. 2013. Vol. 35, № 9. P. 1349-1361.
23. Ferreira P.C. et al. Parotid surgery: Review of 107 tumors (1990-2002) // International Surgery. 2005. Vol. 90, № 3. P. 160-166.
24. Rahbar R. et al. Mucoepidermoid carcinoma of the parotid gland in children: A 10-year experience // Archives of Otolaryngology - Head and Neck Surgery. 2006. Vol. 132, № 4. P. 375-380.
25. Park G.C. et al. сlinically Node-Negative Parotid Gland сancers: Prognostic Factors of Survival and Surgical Extent // Oncol. S. Karger AG, 2020. Vol. 98, № 2. P. 102-110.
26. Roh J.L., Kim H.S., Park с.I. Randomized clinical trial comparing partial parotidectomy versus superficial or total parotidectomy // вritish Journal of Surgery. 2007. Vol. 94, № 9. P. 1081-1087.
27. Adelstein D.J. et al. An intergroup phase III comparison of standard radiation therapy and two schedules of concurrent chemoradiotherapy in patients with unresectable squamous cell head and neck cancer // J. сlin. Oncol. American Society of сlinical Oncology, 2003. Vol. 21, № 1. P. 92-98.
28. Scott J.X. et al. Treatment of metastatic sialoblastoma with chemotherapy and surgery // Pediatr. вlood сancer. 2008. Vol. 50, № 1. P. 134-137.
29. Ellies M. et al. Tumors of the Salivary Glands in сhildhood and Adolescence // J. Oral Maxillofac. Surg. 2006. Vol. 64, № 7. P. 1049-1058.
30. Koral K. et al. Recurrent pleomorphic adenoma of the parotid gland in pediatric and adult patients: Value of multiple lesions as a diagnostic indicator // Am. J. Roentgenol. American Roentgen Ray Society, 2003. Vol. 180, № 4. P. 1171-1174.
31. сhadha N.K., Forte V. Pediatric head and neck malignancies.
32. вentz в.G. et al. Masses of the salivary gland region in children // Arch. Otolaryngol. Head Neck Surg. American Medical Association, 2000. Vol. 126, № 12. P. 1435-1439.
33. Thariat J. et al. The role of radiation therapy in pediatric mucoepidermoid carcinomas of the salivary glands // J. Pediatr. 2013. Vol. 162, № 4. P. 839-843.
34. Tu J.H. et al. Sclerotherapy for lymphatic malformations of the head and neck in the pediatric population // J. Neurointerv. Surg. вMJ Publishing Group, 2017. Vol. 9, № 10. P. 1022-1025.
35. Price с.J. et al. Propranolol vs corticosteroids for infantile hemangiomas: A multicenter retrospective analysis // Arch. Dermatol. 2011. Vol. 147, № 12. P. 1371-1376.
36. Léauté-Labrèze с. et al. Propranolol for severe hemangiomas of infancy // New England Journal of Medicine. Massachussetts Medical Society, 2008. Vol. 358, № 24. P. 2649-2651.
37. Siegfried E.C., Keenan W.J., Al-Jureidini S. More on propranolol for hemangiomas of infancy // New England Journal of Medicine. Massachussetts Medical Society, 2008. Vol. 359, № 26. P. 2846-2847.
38. Tanner L. et al. сancer Rehabilitation in the Pediatric and Adolescent/Young Adult Population // Seminars in Oncology Nursing. Elsevier Inc, 2020. Vol. 36, № 1. P. 150984.
2. Болотин М.В. Опухоли слюнных желез у детей (клиника, диагностика, лечение). Автореферат дис. канд. мед. наук. 2008. 122 p.
3. Болотин М.В. et al. Два случая ацинозно-клеточного рака околоушной слюнной железы у детей // Детская онкология. 2004. Vol. 1. P. 45-47.
4. Поляков В.Г. Опухоли головы и шеи у детей // Опухоли голвы и шеи. Пятое издание, переработанное. Под ред. А.И. Пачеса. 2013. P. 454-473.
5. Mehta D., Willging J.P. Pediatric salivary gland lesions // Semin. Pediatr. Surg. 2006. Vol. 15, № 2. P. 76-84.
6. Rodriguez K.H. et al. Pleomorphic adenoma of the parotid gland in children // Int. J. Pediatr. Otorhinolaryngol. 2007. Vol. 71, № 11. P. 1717-1723.
7. Hicks J., Flaitz с. Mucoepidermoid carcinoma of salivary glands in children and adolescents: Assessment of proliferation markers // Oral Oncol. 2000. Vol. 36, № 5. P. 454-460.
8. Ethunandan M. et al. Parotid neoplasms in children: Experience of diagnosis and management in a district general hospital // Int. J. Oral Maxillofac. Surg. сhurchill Livingstone, 2003. Vol. 32, № 4. P. 373-377.
9. сlarós P. et al. Parotid gland mucoepidermoid carcinoma in a 4-year-old child // Int. J. Pediatr. Otorhinolaryngol. 2002. Vol. 63, № 1. P. 67-72.
10. Kokemueller H. et al. Mucoepidermoid carcinoma of the salivary glands - сlinical review of 42 cases // Oral Oncology. 2005. Vol. 41, № 1. P. 3-10.
11. Dehner L.P. et al. Salivary gland anlage tumor ( congenital pleomorphic adenoma ). A clinicopathologic, immunohistochemical and ultrastructural study of nine cases. Am. J. Surg. Pathol. 1994. Vol. 18, № 1. P. 25-36.
12. вrandwein M. et al. Sialoblastoma: clinicopathological/immunohistochemical study. Am. J. Surg. Pathol. 1999. Vol. 23, № 3. P. 342-348.
13. De Ribeiro K.C.B. et al. Epithelial salivary glands neoplasms in children and adolescents: A forty-four-year experience // Med. Pediatr. Oncol. 2002. Vol. 39, № 6. P. 594-600.
14. Yu G.Y. et al. Diagnosis and treatment of epithelial salivary gland tumours in children and adolescents. // вr. J. Oral Maxillofac. Surg. 2002. Vol. 40, № 5. P. 389-392.
15. Da сruz Perez D.E. et al. Salivary gland tumors in children and adolescents: A clinicopathologic and immunohistochemical study of fifty-three cases // Int. J. Pediatr. Otorhinolaryngol. 2004. Vol. 68, № 7. P. 895-902.
16. Gritzmann N. et al. Sonography of the salivary glands // European Radiology. 2003. Vol. 13, № 5. P. 964-975.
17. Zielinski R., Zakrzewska Z. Major salivary gland tumors in children -Diagnostic and therapeutic difficulties // сent. Eur. J. Med. 2012. Vol. 7, № 5. P. 624-627.
18. Wilson K.F., Meier J.D., Ward P.D. Salivary gland disorders // Am. Fam. Physician. 2014. Vol. 89, № 11. P. 882-888.
19. Zbaren P. et al. Value of Fine-Needle Aspiration сytology of Parotid Gland Masses // Laryngoscope. Wiley, 2001. Vol. 111, № 11. P. 1989-1992.
20. Ghosh-Laskar S. et al. Mucoepidermoid carcinoma of the parotid gland: Factors affecting outcome // Head Neck. 2011. Vol. 33, № 4. P. 497-503.
21. Grosheva M. et al. Electromyographic facial nerve monitoring during parotidectomy for benign lesions does not improve the outcome of postoperative facial nerve function: A Prospective two-center trial // Laryngoscope. 2009. Vol. 119, № 12. P. 2299-2305.
22. Militsakh O.N. et al. Rehabilitation of a parotidectomy patient - A systematic approach // Head and Neck. 2013. Vol. 35, № 9. P. 1349-1361.
23. Ferreira P.C. et al. Parotid surgery: Review of 107 tumors (1990-2002) // International Surgery. 2005. Vol. 90, № 3. P. 160-166.
24. Rahbar R. et al. Mucoepidermoid carcinoma of the parotid gland in children: A 10-year experience // Archives of Otolaryngology - Head and Neck Surgery. 2006. Vol. 132, № 4. P. 375-380.
25. Park G.C. et al. сlinically Node-Negative Parotid Gland сancers: Prognostic Factors of Survival and Surgical Extent // Oncol. S. Karger AG, 2020. Vol. 98, № 2. P. 102-110.
26. Roh J.L., Kim H.S., Park с.I. Randomized clinical trial comparing partial parotidectomy versus superficial or total parotidectomy // вritish Journal of Surgery. 2007. Vol. 94, № 9. P. 1081-1087.
27. Adelstein D.J. et al. An intergroup phase III comparison of standard radiation therapy and two schedules of concurrent chemoradiotherapy in patients with unresectable squamous cell head and neck cancer // J. сlin. Oncol. American Society of сlinical Oncology, 2003. Vol. 21, № 1. P. 92-98.
28. Scott J.X. et al. Treatment of metastatic sialoblastoma with chemotherapy and surgery // Pediatr. вlood сancer. 2008. Vol. 50, № 1. P. 134-137.
29. Ellies M. et al. Tumors of the Salivary Glands in сhildhood and Adolescence // J. Oral Maxillofac. Surg. 2006. Vol. 64, № 7. P. 1049-1058.
30. Koral K. et al. Recurrent pleomorphic adenoma of the parotid gland in pediatric and adult patients: Value of multiple lesions as a diagnostic indicator // Am. J. Roentgenol. American Roentgen Ray Society, 2003. Vol. 180, № 4. P. 1171-1174.
31. сhadha N.K., Forte V. Pediatric head and neck malignancies.
32. вentz в.G. et al. Masses of the salivary gland region in children // Arch. Otolaryngol. Head Neck Surg. American Medical Association, 2000. Vol. 126, № 12. P. 1435-1439.
33. Thariat J. et al. The role of radiation therapy in pediatric mucoepidermoid carcinomas of the salivary glands // J. Pediatr. 2013. Vol. 162, № 4. P. 839-843.
34. Tu J.H. et al. Sclerotherapy for lymphatic malformations of the head and neck in the pediatric population // J. Neurointerv. Surg. вMJ Publishing Group, 2017. Vol. 9, № 10. P. 1022-1025.
35. Price с.J. et al. Propranolol vs corticosteroids for infantile hemangiomas: A multicenter retrospective analysis // Arch. Dermatol. 2011. Vol. 147, № 12. P. 1371-1376.
36. Léauté-Labrèze с. et al. Propranolol for severe hemangiomas of infancy // New England Journal of Medicine. Massachussetts Medical Society, 2008. Vol. 358, № 24. P. 2649-2651.
37. Siegfried E.C., Keenan W.J., Al-Jureidini S. More on propranolol for hemangiomas of infancy // New England Journal of Medicine. Massachussetts Medical Society, 2008. Vol. 359, № 26. P. 2846-2847.
38. Tanner L. et al. сancer Rehabilitation in the Pediatric and Adolescent/Young Adult Population // Seminars in Oncology Nursing. Elsevier Inc, 2020. Vol. 36, № 1. P. 150984.
|
|
Приложения
Приложение А1.
Состав рабочей группы.Близнюков Олег Петрович, д.м.н., врач-патоморфолог патологоанатомического отделения ФГБУ РОНЦ им. Н.Н. Блохина Минздрава России, членом профессиональной ассоциации не является.
2. Ворожцов Игорь Николаевич, м.н., руководитель группы хирургии головы и шеи и реконструктивно-пластической хирургии научного отдела хирургии и анестезиологии «НМИЦ ДГОИ им. Дмитрия Рогачева» Минздрава России, член федерации специалистов по заболеваниям органов головы и шеи.
3. Глеков Игорь Викторович д.м.н., профессор, заведующий радиологическим отделением НИИ ДОГ ФГБУ РОНЦ им. Н.Н. Блохина Минздрава России отдела лучевых методов диагностики и терапии опухолей, профессор кафедры детской онкологии ФГБОУ ДПО РМАПО Минздрава России, член Российского общества детских онкологов (РОДО).
4. Горбунова Татьяна Викторовна, м.н., научный сотрудник хирургического отделения N 1 НИИ ДОГ ФГБУ РОНЦ им. Н.Н. Блохина Минздрава России, член общества специалистов по опухолям головы и шеи, член федерации специалистов по заболеваниям органов головы и шеи, член Российского общества детских онкологов (РОДО).
5. Грачев Николай Сергеевич, д.м.н., доцент, заведующий отделением онкологии и детской хирургии «НМИЦ ДГОИ им. Дмитрия Рогачева» Минздрава России, заведующий кафедрой детской хирургии с курсом онкологии и реконструктивно-пластической хирургии «НМИЦ ДГОИ им. Дмитрия Рогачева» Минздрава России, член федерации специалистов по заболеваниям органов головы и шеи, член Российского общества детских онкологов (РОДО).
6. Иванова Наталья Владимировна, м.н., врач хирургического отделения N 1 НИИ ДОГ ФГБУ РОНЦ им. Н.Н. Блохина Минздрава России, член общества специалистов по опухолям головы и шеи, член федерации специалистов по заболеваниям органов головы и шеи, член Российского общества детских онкологов (РОДО).
7. Калинина Маргарита Павловна, врач челюстно-лицевой хирург отделения онкологии и детской хирургии «НМИЦ ДГОИ им. Дмитрия Рогачева» Минздрава России.
8. Козлова Валентина Михайловна, врач-генетик лаборатории клинической онкогенетики НИИ клинической онкологии ФГБУ РОНЦ им. Н.Н. Блохина Минздрава России, член Российского общества детских онкологов (РОДО), член Российского общества медицинских генетиков.
9. Кондратьева Татьяна Тихоновна, д.м.н., ведущий научный сотрудник лаборатории клинической цитологии ФГБУ РОНЦ им. Н.Н. Блохина Минздрава России, член Российского общества цитологов.
10. Михайлова Елена Владимировна, м.н., заведующая рентгенодиагностическим отделением НИИ ДОГ ФГБУ РОНЦ им. Н.Н. Блохина Минздрава России, Москва, Россия, член Санкт-Петербургского общества рентгенологов и радиологов, член Российского общества детских онкологов (РОДО).
11. Михайлова Светлана Николаевна, заведующая поликлиническим отделением НИИ ДОГ ФГБУ РОНЦ им. Н.Н. Блохина Минздрава России, член Российского общества детских онкологов (РОДО).
12. Павловская Алентина Ивановна, м.н., ведущий научный сотрудник патологоанатомического отделения ФГБУ РОНЦ им. Н.Н. Блохина Минздрава России, членом профессиональной ассоциации не является.
13. Панферова Тамара Рамитовна, м.н., старший научный сотрудник рентгенодиагностического отделения НИИ ДОГ ФГБУ РОНЦ им. Н.Н. Блохина Минздрава России, член Российского общества детских онкологов (РОДО), член Российской ассоциации врачей ультразвуковой диагностики (РАСУДМ), член Российской ассоциации радиологов (РАР).
14. Поляков Владимир Георгиевич, д.м.н., профессор, академик РАН, зав. хирургическим отделением N 1 НИИ ДОГ ФГБУ РОНЦ им. Н.Н. Блохина Минздрава России, зав. кафедрой детской онкологии ФГБОУ ДПО РМАПО Минздрава России, член общества специалистов по опухолям головы и шеи, член федерации специалистов по заболеваниям органов головы и шеи, член Российского общества детских онкологов (РОДО).
15. Серебрякова Ирина Николаевна, м.н., врач клинической лабораторной диагностики группы детской гемоцитологии клинико-диагностической лаборатории централизованного клинико-лабораторного отдела НИИ КО ФГБУ РОНЦ им. Н.Н. Блохина Минздрава России, член Российского общества детских онкологов (РОДО).
16. Шишков Руслан Владимирович, д.м.н., доцент, профессор кафедры детской онкологии ФГБОУ ДПО РМАПО Минздрава России, врач хирургического отделения N 1 НИИ ДОГ ФГБУ РОНЦ им. Н.Н. Блохина Минздрава России, член общества специалистов по опухолям головы и шеи, член федерации специалистов по заболеваниям органов головы и шеи, член Российского общества детских онкологов (РОДО).
Конфликт интересов отсутствует.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций:
• Практикующие медицинские работники следующих специальностей: детская онкология, хирургия, радиология, педиатрия, генетика, рентгенология, ультразвуковая диагностика, патологическая анатомия;
• Студенты медицинских вузов, ординаторы и аспиранты.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД)для методов диагностики (диагностических вмешательств).
| УДД | Расшифровка |
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
| 2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
| 3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД)для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств).
| УДД | Расшифровка |
| 1 | Систематический обзор РКИ с применением мета-анализа |
| 2 | Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа |
| 3 | Нерандомизированные сравнительные исследования, в тч когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки уровней убедительности рекомендаций(УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств).
| УУР | Расшифровка |
| A | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| в | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| с | Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Метод валидизации рекомендаций:
- Внешняя экспертная оценка.
- Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций: Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Получены комментарии со стороны врачей - детских онкологов первичного звена в отношении доходчивости изложения рекомендаций и их оценки важности рекомендаций как рабочего инструмента повседневной практики.
Комментарии, полученные от экспертов, тщательно систематизировались и обсуждались членами рабочей группы. Каждый пункт обсуждался и вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не вносились, то регистрировались причины отказа от внесения изменений.
Консультации и экспертная оценка: Проект рекомендаций рецензирован также независимыми экспертами, которых попросили прокомментировать, прежде всего, доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Рабочая группа: Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
Обновления клинических рекомендаций: актуализация проводится не реже чем один раз в три года с учетом появившейся новой информации о диагностике и тактике ведения пациентов с раком щитовидной железы. Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими профессиональными некоммерческими организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
При отборе публикаций, как потенциальных источников доказательств, использованная в каждом исследовании методология изучается для того, чтобы убедиться в ее достоверности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что в свою очередь влияет на силу, вытекающих из нее рекомендаций.
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года,а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3.
Связанные документы.Нет.
Приложение В.
Информация для пациентов.Частота посещения врача-онколога после завершения специального лечения: каждые 3 месяца - в 1 год после лечения, каждые 6 месяцев в течение 5 лет, 1 раз в год - пожизненно.
Необходимо полностью отказаться от посещения соляриев, не загорать на пляже во время отдыха, физиопроцедуры и прививки должны быть одобрены врачом-онкологом.
После достижения возраста 18 лет пациенты переводятся на диспансерное наблюдение во взрослое отделение.
Приложение Г.
|
|
Год актуализации информации
2020.
Связанные заболевания
Связанные клинические рекомендации
Связанные стандарты мед. помощи
- Стандарт медицинской помощи больным с доброкачественными новообразованиями рта и глотки, больших слюнных желез
- Стандарт медицинской помощи детям при меланоме кожи и слизистых оболочек (диагностика и лечение)
- Стандарт специализированной медицинской помощи при злокачественных новообразованиях околоушной слюнной железы, других и неуточненных больших слюнных железах I-IV А, В стадии (послеоперационная дистанционная лучевая терапия)
- Стандарт специализированной медицинской помощи при злокачественных новообразованиях околоушной слюнной железы, других и неуточненных больших слюнных железах I-IV А, В стадии (пред- и послеоперационная лучевая терапия)
- Стандарт специализированной медицинской помощи при злокачественных новообразованиях полости рта, ротоглотки, губы (самостоятельная лучевая терапия)
- Стандарт специализированной медицинской помощи при злокачественных новообразованиях губы I-III стадии, полости рта I-II стадии, ротоглотки I-III стадии (самостоятельная дистанционная лучевая терапия в дневном стационаре)
- Стандарт первичной медико-санитарной помощи при злокачественных новообразованиях полости рта 0-IV стадии (обследование в целях установления диагноза заболевания и подготовки к противоопухолевому лечению)
- Стандарт специализированной медицинской помощи при злокачественных новообразованиях полости рта II-IVA стадии (пред- и послеоперационная дистанционная лучевая терапия в условиях дневного стационара)