МКБ-10 коды
|
|
Вступление
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: с37.9, с38.1, с38.2, с38.3.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 502.
Разработчик клинической рекомендации.
• Ассоциация онкологов России.
• Общероссийская общественная организация «Российское общество клинической онкологии».
Одобрено Научно-практическим Советом Минздрава РФ.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 502.
Разработчик клинической рекомендации.
• Ассоциация онкологов России.
• Общероссийская общественная организация «Российское общество клинической онкологии».
Одобрено Научно-практическим Советом Минздрава РФ.
|
|
 Список сокращений
Список сокращений
АФП - a-фетопротеин.
В/в - внутривенный.
ВОЗ - Всемирная организация здравоохранения.
КТ - компьютерная томография.
ЛДГ - лактатдегидрогеназа.
ЛФК - лечебная физкультура.
МКБ-10 - Международная классификация болезней 10-го пересмотра.
МРТ - магнитно-резонансная томография.
ПЭТ-КТ - позитронно-эмиссионная томография, совмещенная с компьютерной томографией.
УЗИ - ультразвуковое исследование.
ХГЧ - b-хорионический гонадотропин человека.
ECOG - Восточная объединенная группа онкологов.
** - жизненно необходимые и важнейшие лекарственные препараты.
В/в - внутривенный.
ВОЗ - Всемирная организация здравоохранения.
КТ - компьютерная томография.
ЛДГ - лактатдегидрогеназа.
ЛФК - лечебная физкультура.
МКБ-10 - Международная классификация болезней 10-го пересмотра.
МРТ - магнитно-резонансная томография.
ПЭТ-КТ - позитронно-эмиссионная томография, совмещенная с компьютерной томографией.
УЗИ - ультразвуковое исследование.
ХГЧ - b-хорионический гонадотропин человека.
ECOG - Восточная объединенная группа онкологов.
** - жизненно необходимые и важнейшие лекарственные препараты.
Термины и определения
Торакотомия - это разрез грудной клетки по соответствующему межреберью.
Стернотомия - это рассечение грудины.
Стернотомия - это рассечение грудины.
Описание
Опухоли средостения - группа доброкачественных и злокачественных опухолей, различной структуры, находящихся в анатомических пределах средостения и имеющих неорганное происхождение.
Причины
В средостении встречается до ста различных форм новообразований, однако по современным представлениям к истинным доброкачественным и злокачественным опухолям средостения относятся новообразования, источником развития которых являются ткани, эмбриогенетически присущие средостению, или аберрантные, сместившиеся в медиастинальное пространство в процессе эмбриогенеза [1,2].
Эпидемиология
Частота новообразований средостения в структуре онкологических заболеваний составляет около 1 %. Злокачественные и доброкачественные встречаются и диагностируются в соотношении 4 : 1. Опухоли средостения выявляют преимущественно в молодом и среднем возрасте, заболевают одинаково часто мужчины и женщины [3].
• С37,9 Вилочковая железа (тимус).
• С38,1 Переднее средостение.
• С38,2 Заднее средостение.
• С38,3 Средостение, БДУ.
1,4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем.
Вилочковая железа (тимус) (С37):• С37,9 Вилочковая железа (тимус).
• С38,1 Переднее средостение.
• С38,2 Заднее средостение.
• С38,3 Средостение, БДУ.
Классификация
1,5, Классификация заболевания или состояния (группы заболеваний или состояний).
Международная классификация болезней-онкология (МКБ-0)):Эпителиальные новообразования вилочковой железы (тимуса) (858):
• 8580/0 Тимома, доброкачественная (С37,9).
• 8580/1 Тимома, БДУ (С37,9).
• 8580/3 Тимома, злокачественная, БДУ (С37,9).
• 8581/1 Тимома, тип A , БДУ (С37,9).
Тимома, медуллярная, БДУ (С37,9).
Тимома, веретеноклеточная, БДУ (С37,9).
• 8581/3 Тимома, тип A , злокачественная (С37,9).
Тимома, медуллярная, злокачественная (С37,9).
Тимома, веретеноклеточная, злокачественная (С37,9).
• 8582/1 Тимома, тип AB , БДУ (С37,9).
Тимома, смешанный тип, БДУ (С37,9).
• 8582/3 Тимома, тип AB , злокачественная (С37,9).
Тимома, смешанный тип, злокачественная (С37,9).
• 8583/1 Тимома, тип в 1, БДУ (С37,9).
Тимома, богатая лимфоцитами, БДУ (С37,9).
Тимома, лимфоцитарная, БДУ (С37,9).
Тимома, органоидная, БДУ (С37,9).
Тимома, преимущественно кортикальная, БДУ (С37,9).
• 8583/3 Тимома, тип в 1, злокачественная (С37,9).
Тимома, богатая лимфоцитами, злокачественная (С37,9).
Тимома, лимфоцитарная, злокачественная (С37,9).
Тимома, органоидная, злокачественная (С37,9).
Тимома, преимущественно кортикальная, злокачественная (С37,9).
• 8584/1 Тимома, тип в 2, БДУ (С37,9).
Тимома, кортикальная, БДУ (С37,9).
• 8584/3 Тимома, тип в 2, злокачественная (С37,9).
Тимома, кортикальная, злокачественная (С37,9).
• 8585/1 Тимома, тип в 3, БДУ (С37,9).
Тимома, атипичная, БДУ (С37,9).
Тимома, эпителиальная, БДУ (С37,9).
• 8585/3 Тимома, тип в 3, злокачественная (С37,9).
Тимома, атипичная, злокачественная (С37,9).
Тимома, эпителиальная, злокачественная (С37,9).
Высокодифференцированный рак вилочковой железы (тимуса) (С37,9).
• 8586/3 Рак вилочковой железы (тимуса), БДУ (С37,9).
Тимома, тип с (С37,9).
• 8587/0 Эктопическая гамартоматозная тимома.
• 8588/3 Веретеноклеточная эпителиальная опухоль с тимус-подобной дифференцировкой.
SETTLE (Spindle Epithelial Tumor with Thymus-Like Differentiation).
• 8589/3 Рак с тимус. Подобной дифференцировкой.
CASTLE (Carcinoma Showing Thymus-Like Differentiation).
Герминогенные новообразования (906-909):
• 9060/3 Дисгерминома.
• 9064/3 Герминома.
Герминогенная опухоль, БДУ.
• 9070/3 Эмбриональный рак, БДУ.
Эмбриональная аденокарцинома.
• 9071/3 Опухоль желточного мешка.
Опухоль желточного мешка с поливезикулярными структурами.
Гепатоидная опухоль желточного мешка.
• 9072/3 Полиэмбриома.
Эмбриональный рак, полиэмбриональный тип.
• 9073/1 Гонадобластома.
Гоноцитома.
• 9080/0 Тератома, доброкачественная.
Зрелая тератома, БДУ.
Кистозная тератома, БДУ.
Зрелая кистозная тератома.
Зрелая тератома.
Тератома, дифференцированная.
• 9080/1 Тератома, БДУ.
Солидная тератома.
• 9080/3 Тератома, злокачественная, БДУ.
Эмбриональная тератома.
Тератобластома, злокачественная.
Незрелая тератома, злокачественная.
Незрелая тератома, БДУ.
• 9081/3 Тератокарцинома.
Смешанный эмбриональный рак и тератома.
• 9082/3 Злокачественная тератома, недифференцированная.
Злокачественная тератома, анапластическая.
• 9083/3 Злокачественная тератома, промежуточная.
• 9084/0 Дермоидная киста, БДУ.
Дермоид, БДУ.
• 9084/3 Тератома со злокачественной трансформацией.
Дермоидная киста со злокачественной трансформацией.
• 9085/3 Смешанная герминогенная опухоль.
Смешанная тератома и семинома.
• 8810/3 Фибросаркома, БДУ.
• 8811/0 Фибромиксома.
Миксофиброма, БДУ.
Миксоидная фиброма.
Плексиформная фибромиксома.
• 8811/3 Фибромиксосаркома.
• 8813/3 Фасциальная фибросаркома.
• 8814/3 Инфантильная фибросаркома.
Врожденная фибросаркома.
• 8815/3 Солитарная фиброзная опухоль, злокачественная.
Международная гистологическая классификация опухолей и кист средостения (2004):
• Опухоли вилочковой железы (до 10-20 %).
• Нейрогенные опухоли (15-25 %).
• Герминогенные опухоли (15-25 %).
• Лимфоидные опухоли (лимфомы) (до 20 %).
• Мезенхимальные опухоли (5-6 %).
• Мезотелиома плевры.
• Неклассифицируемые опухоли.
• Другие первичные опухоли и опухолеподобные состояния:
А) болезнь Кастельмана;
Б) экстрамедуллярный гемопоэз;
В) кисты (5-10 %);
Г) другие неопухолевые заболевания тимуса:
• эктопия тимуса;
• гиперплазия тимуса;
• гистиоцитоз;
• гранулематоз.
• Метастатические опухоли.
Классификация ВОЗ опухолей вилочковой железы (2004):
• Тип А. Веретеноклеточная; медуллярная;
• Тип АВ. Смешанная;
• Тип В1. Богатая лимфоцитами; лимфоцитарная; преимущественно кортикальная; органоидная;
• Тип В2. Кортикальная;
• Тип В3. Эпителиальная; атипическая; сквамоидная; высокодифференцированный рак тимуса:
• Микроузловая тимома.
• Метапластическая тимома.
• Микроскопическая тимома.
• Склерозирующая тимома.
• Липофиброаденома.
Карциномы тимуса (включая нейроэндокринные эпителиальные опухоли тимуса):
• Плоскоклеточный рак.
• Базалиоидный рак.
• Мукоэпидермоидный рак.
• Лимфоэпителиомаподобный рак.
• Саркоматоидная карцинома (карциносаркома).
• Светлоклеточный рак.
• Аденокарцинома.
• Папиллярная аденокарцинома.
• Карцинома с транслокацией t(15,19).
• Высокодифференцированный нейроэндокринный рак (карциноидные опухоли).
• Типический карциноид, атипический карциноид.
• Низкодифференцированный нейроэндокринный рак.
• Крупноклеточный нейроэндокринный рак, мелкоклеточный нейроэндокринный рак.
• Недифференцированный рак.
Классификация эпителиальных опухолей вилочковой железы (тимома, рак тимуса) по TNM (2017) (табл. 1).
Таблица 1. Классификация эпителиальных опухолей вилочковой железы (тимома, рак тимуса) по TNM (2017).
| Стадия | TNM | Описание |
| I | T1a-bN0M0 | Полностью или преимущественно инкапсулированная опухоль с наличием микроскопической инвазии в окружающую клетчатку без вовлечения медиастинальной плевры (T1a) или с ее вовлечением (T1b), без метастазов в регионарных лимфатических узлах |
| II | T2N0M0 | Опухоль вилочковой железы, врастающая в перикард без метастазов в регионарных лимфатических узлах |
| IIIA | T3N0M0 | Опухоль врастает в легкое, диафрагмальный нерв, плечеголовную или верхнюю полую вену, грудную стенку |
| IIIB | T4N0M0 | Опухоль врастает в аорту, ветви дуги аорты, внутриперикардиальный отдел легочной артерии, миокард, трахею, пищевод |
| IVA | TлюбоеN0-1M1a | Опухоль любой первичной распространенности при отсутствии/наличии метастазов в лимфатических узлах переднего средостения (перитимических), включая инвазию опухоли непосредственно в лимфатические узлы, и наличии отдельных метастазов по плевре/перикарду |
| IVB | TлюбоеN0-2M1b | Опухоль любой первичной распространенности при отсутствии/наличии метастазов в лимфатических узлах N2 (медиастинальных, шейных) и наличии метастазов в легких или экстраторакальных метастазов |
Международная гистологическая классификация герминогенных опухолей (2010):
• Внутрипротоковая герминогенная неоплазия неспецифического типа.
• Семинома (варианты - семинома с клетками синцитиотрофобласта, сперматоцитарная семинома и сперматоцитарная семинома с саркомой).
• Эмбриональный рак.
• Опухоль желточного мешка.
• Трофобластические опухоли (варианты - хориокарцинома, монофазная хориокарцинома, трофобластическая опухоль места крепления плаценты).
• Тератома (варианты - дермоидная киста, монодермальная тератома, тератома с соматической малигнизацией).
• Смешанные опухоли (с более чем одним гистологическим вариантом).
Классификация ВОЗ мезенхимальных опухолей средостения (2013):
Опухоли жировой ткани.
Доброкачественные:
• липома;
• веретеноклеточная (плеоморфноклеточная липома);
• гибернома.
Промежуточные (местно агрессивные):
• атипическая липоматозная опухоль;
• высокодифференцированная липосаркома.
Злокачественные:
• дедифференцированная липосаркома;
• миксоидная липосаркома;
• плеоморфная липосаркома;
• дипосаркома БДУ.
Фибробластические (миофибробластические опухоли).
Доброкачественные:
• эластофиброма;
• кальцифицирующая фиброзная опухоль.
Промежуточные (местно агрессивные):
• фиброматоз десмоидного типа;
• липофиброматоз;
• гигантоклеточная фибробластома.
Промежуточные (редко метастазирующие):
• выбухающая дерматофибросаркома;
• солитарная фиброзная опухоль;
• злокачественная солитарная фиброзная опухоль;
• воспалительная миофибробластическая опухоль.
Злокачественные:
• фибросаркома взрослых;
• миксофибросаркома;
• склерозирующая эпителиоидная фибросаркома.
Фиброгистиоцитарные опухоли.
Доброкачественные:
• глубокая доброкачественная фиброзная гистиоцитома.
Промежуточные (редко метастазирующие):
• плексиформная фиброгистиоцитарная опухоль;
• гигантоклеточная опухоль мягких тканей.
Опухоли гладкомышечной ткани.
Доброкачественные:
• глубокая лейомиома.
Злокачественные:
• лейомиосаркома (исключая кожную).
Перицитарные (периваскулярные) опухоли.
• Гломусная опухоль (и ее варианты).
• Злокачественная гломусная опухоль.
• Ангиолейомиома.
Опухоли скелетных мышц.
Злокачественные:
• эмбриональная рабдомиосаркома (включая ботриоидную, анапластическую);
• альвеолярная рабдомиосаркома (включая солидную, анапластическую);
• плеоморфная рабдомиосаркома;
• веретеноклеточная (склерозирующаяся рабдомиосаркома).
Сосудистые опухоли мягких тканей.
Доброкачественные:
• гемангиома;
• эпителиоидная гемангиома;
• лимфангиома.
Промежуточные (местно агрессивные):
• капошиформная гемангиоэндотелиома.
Промежуточные (редко метастазирующие):
• псевдомиогенная (схожая с эпителиоидной саркомой) гемангиоэндотелиома.
Злокачественные:
• эпителиоидная гемангиоэндотелиома;
• ангиосаркома мягких тканей.
Костно-хрящевые опухоли.
• Хондрома мягких тканей.
• Внескелетная мезенхимальная хондросаркома.
• Внескелетная остеосаркома.
Опухоли нервов.
Доброкачественные:
• шваннома (включая варианты);
• нейрофиброма (включая варианты);
• плексиформная нейрофиброма;
• периневрома;
• доброкачественная тритон-опухоль;
• гибрид-опухоли нервов.
Злокачественные:
• злокачественная опухоль периферического нервного ствола;
• эпителиоидная злокачественная опухоль периферического нервного ствола;
• злокачественная тритон-опухоль.
Опухоли неясной дифференцировки.
Промежуточные (редко метастазирующие):
• ангиоматозная фиброзная гистиоцитома;
• оссифицирующая фибромиксоидная опухоль;
• злокачественная оссифицирующая фибромиксоидная опухоль;
• смешанная опухоль без уточнений;
• доброкачественная фосфатурическая мезенхимальная опухоль;
• злокачественная фосфатурическая мезенхимальная опухоль.
Злокачественные:
• синовиальная саркома без уточнений;
• веретеноклеточная синовиальная саркома;
• эпителиоидная саркома;
• светлоклеточная саркома мягких тканей;
• внескелетная саркома Юинга.
|
|
Клиническая картина
Клинические симптомы новообразований средостения зависят от локализации, размеров образования, злокачественности и в связи с этим от инфильтрации окружающих структур и метастазирования, наличия паранеопластических синдромов. Симулировать опухолевое поражение могут острые и хронические медиастиниты.
Большинство клинических проявлений неспецифичны: кашель, одышка, боли в грудной клетке, дисфагия, проявления медиастинального компрессионного синдрома (чаще сдавление верхней полой вены), нарушения сердечного ритма.
Клинические проявления злокачественных опухолей средостения более выражены, чем доброкачественных, и нарастают более интенсивно. Небольшие доброкачественные опухоли часто обнаруживаются случайно при рентгенологическом исследовании.
Новообразования средостения, в основном злокачественные, реже - доброкачественные, могут со временем достигать больших размеров, порой занимать всю половину грудной клетки, представляя так называемые гигантские опухоли средостения. Выражена компрессия жизненно важных органов, что сопровождается одышкой, акроцианозом, одутловатостью, расширением вен грудной стенки и шеи, тахикардией, приступами стенокардии, головной болью. При прорастании возникают деформация грудной клетки, синдром Горнера, парез гортани и диафрагмы.
Клиническая симптоматика карциноида вилочковой железы не специфична, за исключением тех наблюдений, которые сопровождаются эндокринопатиями и обусловлена проявлениями медиастинального компрессионного синдрома. У 25-30 % пациентов наблюдается синдром Иценко-Кушинга [4,5] и иные эндокринные нарушения: иногда наблюдаются несоответствующая эктопическая продукция антидиуретического гормона, гипертрофическая остеоартропатия и синдром Итона-Ламберта. Описаны эндокринные нарушения в виде карциноидного синдрома - приступы удушья с выраженным цианозом, поносы [6,7]. В этих случаях диагноз может быть установлен на основании высокого уровня 5-гидроксииндолацеталовой кислоты в моче (метаболит серотонина). Редко первыми проявлениями этих опухолей являются метастазы в шейных лимфоузлах, костях или коже.
Большинство клинических проявлений неспецифичны: кашель, одышка, боли в грудной клетке, дисфагия, проявления медиастинального компрессионного синдрома (чаще сдавление верхней полой вены), нарушения сердечного ритма.
Клинические проявления злокачественных опухолей средостения более выражены, чем доброкачественных, и нарастают более интенсивно. Небольшие доброкачественные опухоли часто обнаруживаются случайно при рентгенологическом исследовании.
Новообразования средостения, в основном злокачественные, реже - доброкачественные, могут со временем достигать больших размеров, порой занимать всю половину грудной клетки, представляя так называемые гигантские опухоли средостения. Выражена компрессия жизненно важных органов, что сопровождается одышкой, акроцианозом, одутловатостью, расширением вен грудной стенки и шеи, тахикардией, приступами стенокардии, головной болью. При прорастании возникают деформация грудной клетки, синдром Горнера, парез гортани и диафрагмы.
Клиническая симптоматика карциноида вилочковой железы не специфична, за исключением тех наблюдений, которые сопровождаются эндокринопатиями и обусловлена проявлениями медиастинального компрессионного синдрома. У 25-30 % пациентов наблюдается синдром Иценко-Кушинга [4,5] и иные эндокринные нарушения: иногда наблюдаются несоответствующая эктопическая продукция антидиуретического гормона, гипертрофическая остеоартропатия и синдром Итона-Ламберта. Описаны эндокринные нарушения в виде карциноидного синдрома - приступы удушья с выраженным цианозом, поносы [6,7]. В этих случаях диагноз может быть установлен на основании высокого уровня 5-гидроксииндолацеталовой кислоты в моче (метаболит серотонина). Редко первыми проявлениями этих опухолей являются метастазы в шейных лимфоузлах, костях или коже.
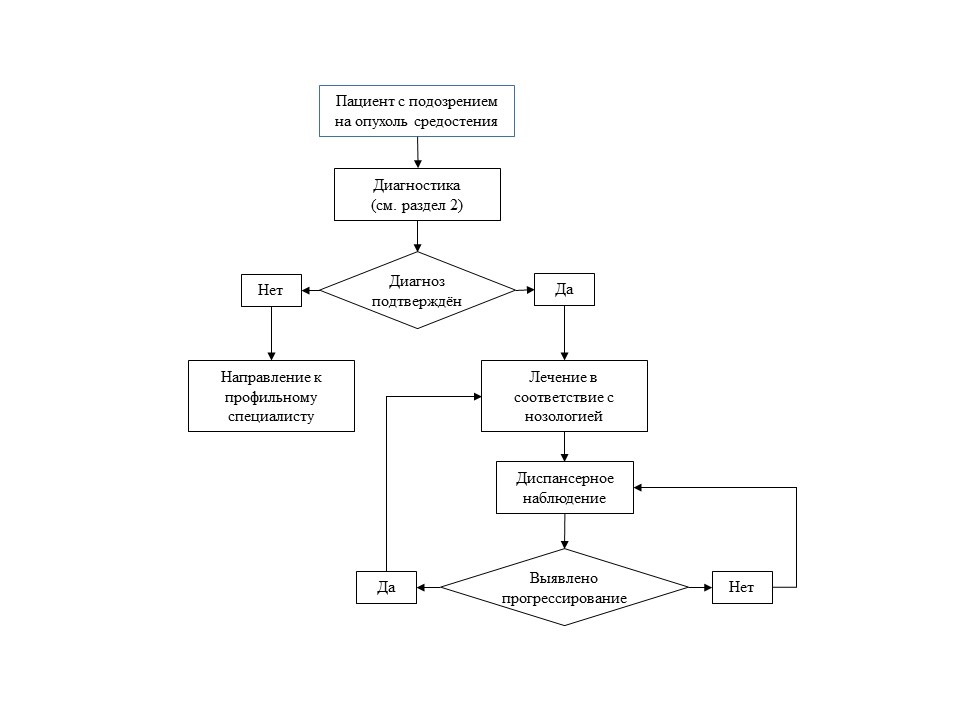
Диагностика
Критерии установления диагноза/состояния. Патогномоничных симптомов нет. На рентгенограмме/КТ/МРТ органов грудной полости в средостении визуализируется новообразование, не встречаемое в норме.
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Клинические симптомы новообразований средостения зависят от локализации, размеров образования, злокачественности и, в связи с этим, от инфильтрации окружающих структур и метастазирования, наличия паранеопластических синдромов. Симулировать опухолевое поражение могут острые и хронические медиастиниты.
Большинство клинических проявлений неспецифичны: кашель, одышка, боли в грудной клетке, дисфагия, проявления медиастинального компрессионного синдрома (чаще сдавление верхней полой вены), нарушения сердечного ритма.
Клинические проявления злокачественных опухолей средостения более выражены, чем доброкачественных, и нарастают более интенсивно. Небольшие доброкачественные опухоли часто обнаруживаются случайно при рентгенологическом исследовании.
Новообразования средостения, в основном злокачественные, реже - доброкачественные, могут со временем достигать больших размеров, порой занимать всю половину грудной клетки, представляя так называемые гигантские опухоли средостения. Выражена компрессия жизненно важных органов, что сопровождается одышкой, акроцианозом, одутловатостью, расширением вен грудной стенки и шеи, тахикардией, приступами стенокардии, головной болью. При прорастании возникают деформация грудной клетки, синдром Горнера, парез гортани и диафрагмы.
Клиническая симптоматика карциноида вилочковой железы неспецифична, за исключением тех наблюдений, которые сопровождаются эндокринопатиями, и обусловлена проявлениями медиастинального компрессионного синдрома. У 25-30 % пациентов наблюдается синдром Иценко-Кушинга [4,5] и иные эндокринные нарушения: иногда наблюдаются несоответствующая эктопическая продукция антидиуретического гормона, гипертрофическая остеоартропатия и синдром Итона-Ламберта. Описаны эндокринные нарушения в виде карциноидного синдрома - приступы удушья с выраженным цианозом, поносы [6,7]. В этих случаях диагноз может быть установлен на основании высокого уровня 5-гидроксииндолацеталовой кислоты в моче (метаболит серотонина). Редко первыми проявлениями этих опухолей являются метастазы в шейных лимфоузлах, костях или коже.
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Изменения морфологического состава периферической крови обнаруживаются главным образом при злокачественных опухолях (анемия, лейкоцитоз, лимфопения, повышенная скорость оседания эритроцитов), воспалительных и системных заболеваниях.
• Рекомендуется выполнить исследование уровня альфа-фетопротеина в сыворотке крови (далее - АФП), исследование уровня хорионического гонадотропина в крови (далее - ХГЧ), определение активности лактатдегидрогеназы в крови (далее - ЛДГ) при опухоли переднего средостения с целью диагностики возможной герминогенной опухоли [11-14].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Наличие повышенного уровня АФП и высокого уровня ХГЧ (свыше 1000 мМЕ/мл) свидетельствует о наличии злокачественной несеминомной герминогенной опухоли даже при морфологическом варианте «семинома», «зрелая тератома».
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Применение рентгенографии позволяет получить достаточно полное представление о форме и локализации опухоли, протяженности поражения, характере топографо-анатомических соотношений патологического образования с окружающими тканями и органами и в ряде случаев высказаться об истинной природе процесса. В переднем верхнем средостении наиболее часто встречаются тимомы, тератомы, лимфомы [15]. В переднем нижнем - липомы, кисты перикарда. В заднем средостении чаще локализуются нейрогенные опухоли (невриномы, шванномы, ), бронхогенные кисты.
• Рекомендуется всем пациентам с опухолью средостения выполнить компьютерную томографию (далее - КТ) органов грудной клетки, брюшной полости и малого таза с внутривенным контрастированием [8].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. КТ является стандартом уточняющей диагностики при опухолях средостения и играет важную роль в диагностике первичных опухолевых процессов в средостении, значительно расширяя объем получаемой информации и тем самым суживая дифференциально-диагностический ряд возможных форм его поражения, вплоть до морфологического диагноза у некоторых пациентов. КТ-ангиографии позволяет выявить опухоль, уточнить ее локализацию и взаимоотношение с соседними органами, обеспечивает выполнение прицельной пункции опухоли, способствует выявлению метастазов органных опухолей в лимфоузлах средостения [8].
• Рекомендуется всем пациентам с опухолью средостения и подозрением на сосудистый характер новообразования выполнить магнитно-резонансную томографию (далее - МРТ) органов грудной клетки [8].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. МРТ открыла принципиально новые диагностические возможности. При МРТ отчетливо видны опухоль средостения, магистральные сосуды, трахея и бронхи, а определить инвазию опухоли в сосуды и грудную клетку затруднительно. Выполнение МРТ позволяет дифференцировать сосудистые структуры средостения (в том числе сосудистые аномалии) от опухолевого поражения без применения дополнительных методик. При неясной органной принадлежности новообразования возможно ее уточнение за счет других методов исследования.
• Рекомендуется всем пациентам с опухолью средостения проводить позитронно-эмиссионную томографию костей, совмещенную с КТ всего тела (далее - ПЭТ-КТ) пациентам для исключения отдаленных метастазов, рецидива заболевания и оценки эффективности лечения [8].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Новые возможности в уточнении локализации и распространенности опухолевого процесса демонстрируют совмещение технологий ПЭТ и КТ. Согласно результатам исследований, ПЭТ-КТ оказалась более эффективной в оценке статуса опухолей средостения, а также в оценке эффективности лечения и диагностике рецидивов.
• Рекомендуется всем пациентам с опухолью средостения, компрометирующей трахею,выполнить трахеоскопию [2,8].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Осмотр трахеобронхиального дерева дает возможность выявить прорастание и обструкцию (сдавление, смещение) трахеи и бронхов. При наличии экзофитного компонента появляется возможность произвести биопсию тканей для цитологической верификации диагноза. При отсутствии прорастания стенки трахеи или бронха, но при наличии деформаций возможна трансбронхиальная (трахеальная) пункционная биопсия.
• Рекомендуется всем пациентам с опухолью средостения с целью морфологической верификации диагноза выполнить трансторакальную пункцию опухоли средостения [8].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Трансторакальная пункция обладает большими диагностическими возможностями. Информативность метода достигает 70,0-95,0 %. Исследование пунктатов новообразований средостения позволяет определить их характер, а в ряде случаев - и гистогенез, что является решающим фактором в установлении клинического диагноза и выборе лечебной тактики. Также используются трансбронхиальная тонкоигольная биопсия и трансэзофагеальная тонкоигольная биопсия. Данные процедуры могут быть информативными диагностическими процедурами для морфологической верификации опухолей заднего средостения и метастатического поражения лимфатических узлов бифуркационной, аортопульмональной и параэзофагеальной групп [16,17].
• Рекомендуется всем пациентам с опухолью средостения выполнить диагностическую видеоторакоскопию при невозможности выполнения и при неэффективности трансторакальной пункции и пациентам, которым нельзя исключить лимфому [8].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Позволяет детально визуализировать медиастинальную опухоль, определить ее распространенность, связь с окружающими органами и тканями, осуществить прицельную биопсию ее различных отделов и установить морфологический диагноз более чем в 90,0 % исследований [18].
• Рекомендуется всем пациентам с опухолью средостения выполнить ультразвуковое исследование (далее - УЗИ) брюшной полости, шеи, периферических лимфоузлов [2].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарий. Главная задача ультразвукового исследования при злокачественных опухолях средостения - выявление лимфогенных и гематогенных отдаленных метастазов в органах брюшной полости, забрюшинного пространства и лимфатических узлах надключичной, шейной и аксиллярных областей.
• Рекомендуется всем пациентам с опухолью средостения выполнить сцинтиграфию костей всего тела (остеосцинтиграфию) при подозрении на метастатическое поражение костей скелета [2,8].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с опухолью средостения выполнить биопсию опухоли средостения под контролем УЗИ/КТ с целью верификации диагноза в случаях, когда верификация принципиально меняет тактику лечения [8].
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
Комментарии. Навигация при УЗИ/КТ выполняется с целью биопсии опухоли средостения, а также периферических образований и направлена для морфологической верификации диагноза и отдаленных метастазов.
• Рекомендуется всем пациентам с опухолью средостения при подозрении на метастатическое поражение головного мозга выполнить МРТ или КТ головного мозга с внутривенным контрастированием [8].
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
Комментарии. Выполняется при подозрении на метастатическое поражение головного мозга.
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
Комментарий. При этом в морфологическом заключении рекомендуется отразить следующие параметры:
• Расстояние до проксимального и дистального краев резекции.
• Размеры опухоли.
• Гистологическое строение опухоли.
• Степень дифференцировки опухоли.
• Наличие поражения проксимального края резекции (отрицательный результат также должен быть констатирован).
• Наличие поражения дистального края резекции (отрицательный результат также должен быть констатирован).
• Наличие лимфоваскулярной, периневральной инвазии (отрицательный результат также должен быть констатирован).
• Рекомендуется при проведении патолого-анатомического исследования биопсийного или операционного материала применять иммуногистохимические методы, а также проводить иммуноцитохимическое исследование образцов опухолевой ткани для уточнения органопринадлежности и гистогенеза опухоли [8].
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
Комментарии. В случае недифференцированных опухолей иммуногистохимическое исследование дает возможность установить их тканевую или даже органную принадлежность, что позволяет доказать или исключить метастатический характер происхождения новообразования и помогает выявить первичный очаг.
2,1 Жалобы и анамнез.
• Рекомендуются у всех пациентов тщательный сбор жалоб и анамнеза с целью выявления факторов риска и факторов, которые могут повлиять на выбор тактики лечения, методов диагностики и вторичной профилактики [2].Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Клинические симптомы новообразований средостения зависят от локализации, размеров образования, злокачественности и, в связи с этим, от инфильтрации окружающих структур и метастазирования, наличия паранеопластических синдромов. Симулировать опухолевое поражение могут острые и хронические медиастиниты.
Большинство клинических проявлений неспецифичны: кашель, одышка, боли в грудной клетке, дисфагия, проявления медиастинального компрессионного синдрома (чаще сдавление верхней полой вены), нарушения сердечного ритма.
Клинические проявления злокачественных опухолей средостения более выражены, чем доброкачественных, и нарастают более интенсивно. Небольшие доброкачественные опухоли часто обнаруживаются случайно при рентгенологическом исследовании.
Новообразования средостения, в основном злокачественные, реже - доброкачественные, могут со временем достигать больших размеров, порой занимать всю половину грудной клетки, представляя так называемые гигантские опухоли средостения. Выражена компрессия жизненно важных органов, что сопровождается одышкой, акроцианозом, одутловатостью, расширением вен грудной стенки и шеи, тахикардией, приступами стенокардии, головной болью. При прорастании возникают деформация грудной клетки, синдром Горнера, парез гортани и диафрагмы.
Клиническая симптоматика карциноида вилочковой железы неспецифична, за исключением тех наблюдений, которые сопровождаются эндокринопатиями, и обусловлена проявлениями медиастинального компрессионного синдрома. У 25-30 % пациентов наблюдается синдром Иценко-Кушинга [4,5] и иные эндокринные нарушения: иногда наблюдаются несоответствующая эктопическая продукция антидиуретического гормона, гипертрофическая остеоартропатия и синдром Итона-Ламберта. Описаны эндокринные нарушения в виде карциноидного синдрома - приступы удушья с выраженным цианозом, поносы [6,7]. В этих случаях диагноз может быть установлен на основании высокого уровня 5-гидроксииндолацеталовой кислоты в моче (метаболит серотонина). Редко первыми проявлениями этих опухолей являются метастазы в шейных лимфоузлах, костях или коже.
2,2 Физикальное обследование.
• Рекомендуется тщательный физикальный осмотр, включающий оценку отеков лица и шеи, расширение подкожных вен грудной клетки, деформации грудной стенки, нутритивного статуса [2,8].Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
2,3 Лабораторные диагностические исследования.
• Рекомендуется всем пациентам с новообразованием средостения выполнять общий (клинический) анализ крови развернутый и анализ крови биохимический общетерапевтический с указанием уровня мочевины, креатинина, АЛТ, АСТ, общий (клинический) анализ мочи не более чем за 5 дней до начала курса химиотерапии и/или лучевой терапии. В анализах крови могут быть выявлены специфические изменения, которые могут повлиять на тактику лечения [9,10].Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Изменения морфологического состава периферической крови обнаруживаются главным образом при злокачественных опухолях (анемия, лейкоцитоз, лимфопения, повышенная скорость оседания эритроцитов), воспалительных и системных заболеваниях.
• Рекомендуется выполнить исследование уровня альфа-фетопротеина в сыворотке крови (далее - АФП), исследование уровня хорионического гонадотропина в крови (далее - ХГЧ), определение активности лактатдегидрогеназы в крови (далее - ЛДГ) при опухоли переднего средостения с целью диагностики возможной герминогенной опухоли [11-14].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Наличие повышенного уровня АФП и высокого уровня ХГЧ (свыше 1000 мМЕ/мл) свидетельствует о наличии злокачественной несеминомной герминогенной опухоли даже при морфологическом варианте «семинома», «зрелая тератома».
2,4 Инструментальные диагностические исследования.
• Рекомендуется всем пациентам с опухолью средостения выполнить прицельную рентгенографию органов грудной клетки в прямой и боковой проекции [2].Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Применение рентгенографии позволяет получить достаточно полное представление о форме и локализации опухоли, протяженности поражения, характере топографо-анатомических соотношений патологического образования с окружающими тканями и органами и в ряде случаев высказаться об истинной природе процесса. В переднем верхнем средостении наиболее часто встречаются тимомы, тератомы, лимфомы [15]. В переднем нижнем - липомы, кисты перикарда. В заднем средостении чаще локализуются нейрогенные опухоли (невриномы, шванномы, ), бронхогенные кисты.
• Рекомендуется всем пациентам с опухолью средостения выполнить компьютерную томографию (далее - КТ) органов грудной клетки, брюшной полости и малого таза с внутривенным контрастированием [8].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. КТ является стандартом уточняющей диагностики при опухолях средостения и играет важную роль в диагностике первичных опухолевых процессов в средостении, значительно расширяя объем получаемой информации и тем самым суживая дифференциально-диагностический ряд возможных форм его поражения, вплоть до морфологического диагноза у некоторых пациентов. КТ-ангиографии позволяет выявить опухоль, уточнить ее локализацию и взаимоотношение с соседними органами, обеспечивает выполнение прицельной пункции опухоли, способствует выявлению метастазов органных опухолей в лимфоузлах средостения [8].
• Рекомендуется всем пациентам с опухолью средостения и подозрением на сосудистый характер новообразования выполнить магнитно-резонансную томографию (далее - МРТ) органов грудной клетки [8].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. МРТ открыла принципиально новые диагностические возможности. При МРТ отчетливо видны опухоль средостения, магистральные сосуды, трахея и бронхи, а определить инвазию опухоли в сосуды и грудную клетку затруднительно. Выполнение МРТ позволяет дифференцировать сосудистые структуры средостения (в том числе сосудистые аномалии) от опухолевого поражения без применения дополнительных методик. При неясной органной принадлежности новообразования возможно ее уточнение за счет других методов исследования.
• Рекомендуется всем пациентам с опухолью средостения проводить позитронно-эмиссионную томографию костей, совмещенную с КТ всего тела (далее - ПЭТ-КТ) пациентам для исключения отдаленных метастазов, рецидива заболевания и оценки эффективности лечения [8].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Новые возможности в уточнении локализации и распространенности опухолевого процесса демонстрируют совмещение технологий ПЭТ и КТ. Согласно результатам исследований, ПЭТ-КТ оказалась более эффективной в оценке статуса опухолей средостения, а также в оценке эффективности лечения и диагностике рецидивов.
• Рекомендуется всем пациентам с опухолью средостения, компрометирующей трахею,выполнить трахеоскопию [2,8].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Осмотр трахеобронхиального дерева дает возможность выявить прорастание и обструкцию (сдавление, смещение) трахеи и бронхов. При наличии экзофитного компонента появляется возможность произвести биопсию тканей для цитологической верификации диагноза. При отсутствии прорастания стенки трахеи или бронха, но при наличии деформаций возможна трансбронхиальная (трахеальная) пункционная биопсия.
• Рекомендуется всем пациентам с опухолью средостения с целью морфологической верификации диагноза выполнить трансторакальную пункцию опухоли средостения [8].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Трансторакальная пункция обладает большими диагностическими возможностями. Информативность метода достигает 70,0-95,0 %. Исследование пунктатов новообразований средостения позволяет определить их характер, а в ряде случаев - и гистогенез, что является решающим фактором в установлении клинического диагноза и выборе лечебной тактики. Также используются трансбронхиальная тонкоигольная биопсия и трансэзофагеальная тонкоигольная биопсия. Данные процедуры могут быть информативными диагностическими процедурами для морфологической верификации опухолей заднего средостения и метастатического поражения лимфатических узлов бифуркационной, аортопульмональной и параэзофагеальной групп [16,17].
• Рекомендуется всем пациентам с опухолью средостения выполнить диагностическую видеоторакоскопию при невозможности выполнения и при неэффективности трансторакальной пункции и пациентам, которым нельзя исключить лимфому [8].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Позволяет детально визуализировать медиастинальную опухоль, определить ее распространенность, связь с окружающими органами и тканями, осуществить прицельную биопсию ее различных отделов и установить морфологический диагноз более чем в 90,0 % исследований [18].
• Рекомендуется всем пациентам с опухолью средостения выполнить ультразвуковое исследование (далее - УЗИ) брюшной полости, шеи, периферических лимфоузлов [2].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарий. Главная задача ультразвукового исследования при злокачественных опухолях средостения - выявление лимфогенных и гематогенных отдаленных метастазов в органах брюшной полости, забрюшинного пространства и лимфатических узлах надключичной, шейной и аксиллярных областей.
• Рекомендуется всем пациентам с опухолью средостения выполнить сцинтиграфию костей всего тела (остеосцинтиграфию) при подозрении на метастатическое поражение костей скелета [2,8].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с опухолью средостения выполнить биопсию опухоли средостения под контролем УЗИ/КТ с целью верификации диагноза в случаях, когда верификация принципиально меняет тактику лечения [8].
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
Комментарии. Навигация при УЗИ/КТ выполняется с целью биопсии опухоли средостения, а также периферических образований и направлена для морфологической верификации диагноза и отдаленных метастазов.
• Рекомендуется всем пациентам с опухолью средостения при подозрении на метастатическое поражение головного мозга выполнить МРТ или КТ головного мозга с внутривенным контрастированием [8].
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
Комментарии. Выполняется при подозрении на метастатическое поражение головного мозга.
2,5 Иные диагностические исследования.
• Рекомендуется проводить патолого-анатомическое исследование операционого материала (хирургически удаленного опухолевого препарата) [2,8].Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
Комментарий. При этом в морфологическом заключении рекомендуется отразить следующие параметры:
• Расстояние до проксимального и дистального краев резекции.
• Размеры опухоли.
• Гистологическое строение опухоли.
• Степень дифференцировки опухоли.
• Наличие поражения проксимального края резекции (отрицательный результат также должен быть констатирован).
• Наличие поражения дистального края резекции (отрицательный результат также должен быть констатирован).
• Наличие лимфоваскулярной, периневральной инвазии (отрицательный результат также должен быть констатирован).
• Рекомендуется при проведении патолого-анатомического исследования биопсийного или операционного материала применять иммуногистохимические методы, а также проводить иммуноцитохимическое исследование образцов опухолевой ткани для уточнения органопринадлежности и гистогенеза опухоли [8].
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
Комментарии. В случае недифференцированных опухолей иммуногистохимическое исследование дает возможность установить их тканевую или даже органную принадлежность, что позволяет доказать или исключить метастатический характер происхождения новообразования и помогает выявить первичный очаг.
|
|
Лечение
3,1 Лечение новообразований вилочковой железы.
• Рекомендовано хирургическое лечение как основной метод лечения доброкачественных новообразований вилочковой железы [4].Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарии: показания к хирургическому лечению обосновываются медленным ростом тимом, выявлением локальной инвазии капсулы опухоли лишь у 30-40 % пациентов. В послеоперационном периоде может понадобиться, при наличии миастении, длительное назначение антихолинэстеразных препаратов (например, неостигмина метилсульфата до 15 мг в сутки) [19,20].
При инкапсулированных, относительно небольших опухолях операции не представляют значительных сложностей. Обязательным условием удаления тимомы является полное иссечение остатков вилочковой железы и окружающей клетчатки с лимфатическими узлами, нахождение «рогов» опухоли, которые зачастую уходят на шею (это связано с эмбриогенезом вилочковой железы) [15]. Максимально высокое выделение, перевязка и пересечение «рогов» вилочковой железы являются обязательными компонентами операции, так как в оставшейся части вилочковой железы могут находиться очень маленькие тимомы, являющиеся в дальнейшем источниками рецидивов [21,22].
• Рекомендовано хирургическое лечение при резектабельных злокачественных новообразованиях вилочковой железы [20,22,23].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарии: при злокачественных опухолях в связи с возможностью поражения лимфатических узлов необходимо удалять всю клетчатку средостения с регионарными лимфатическими узлами. В стремлении к радикальному удалению опухоли оправданы комбинированные операции вплоть до резекции нескольких соседних органов (перикарда, диафрагмального нерва, магистральных сосудов с пластикой, легкого ).
После операции должен обсуждаться вопрос о дополнительной лучевой и химиотерапии.
• Рекомендовано при злокачественных новообразованиях вилочковой железы с исходной опухолевой инвазией в органы средостения лечение начинать с химио- и/или лучевой терапии [13,20-23].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: при выявлении исходной опухолевой инвазии органов средостения лечение следует начинать с химио- и/или лучевой терапии. Если получен объективный положительный эффект, решается вопрос о хирургическом вмешательстве. Операции в этих случаях связаны с рядом технических особенностей из-за рубцово-склеротических изменений окружающих тканей. Лучевая терапия в самостоятельном варианте применяется при нерезектабельных опухолях в сочетании с химиотерапией. Область облучения - опухолевое образование средостения (планирование объема облучения с использованием данных диагностического КТ и/или МРТ).
• Рекомендовано проведение послеоперационной (адъювантной) лучевой терапии при злокачественных новообразованиях вилочковой железы в случаях [6,20,22]:
- опухолевой инвазии капсулы;
- обнаружения опухолевых клеток по краю резекции (R1);
- наличия макроскопической остаточной опухоли (R2);
- при морфологическом подтверждении карциномы тимуса.
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендовано при наличии отдаленных метастазов злокачественных новообразований вилочковой железы для купирования симптомов, связанных с опухолевым процессом, проведение паллиативной лучевой терапии и химиотерапии (принимая по внимание состояние пациента - см приложение Г1, Г2). [20,22,24].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: из-за редкости новообразования не имеется убедительных данных о предпочтительности выбора тех или иных препаратов или их комбинации (оценка эффекта лекарственного лечения - см приложение Г3).
Наиболее эффективными схемами полихимиотерапии являются:
САР [25,26]:
• циклофосфамид** 500 мг/м2, в/в, в 1-й день;
• доксорубицин** 50 мг/м2, в/в, в 1-й день;
• цисплатин** 50 мг/м2, в/в, в 1-й день, длительность цикла 21 день.
АDОС [24]:
• цисплатин 50 мг/м2 в 1-ый день;
• доксорубицин 40 мг/м2 в 1-ый день;
• винкристин 0,6 мг/м2 в 3-ий день;
• циклофосфамид 700 мг/м2 в 4 день, длительность цикла 21 день.
Могут применяться также следующие схемы полихимиотерапии:
• ЕР (цисплатин** 60 мг/м2 в 1-й день; этопозид** по 120 мг/м2 с 1-го по 3-й дни, каждые 3 нед)[27],.
• паклитаксел** + карбоплатин**: паклитаксел** 225 мг/м2 в 1-й день; карбоплатин** AUC 6 в 1-й день, каждые 3 нед [28],.
• этопозид**, ифосфамид** и цисплатин**: цисплатин** по 20 мг/м2 с 1-го по 4-й дни; ифосфамид** 1200 мг/м2 с 1-го по 4-й дни; этопозид** по 75 мг/м2 с 1-го по 4-й дни, каждые 3 нед [29].
3,2 Лечение внегонадных герминогенных опухолей средостения.
Лечение герминогенных опухолей средостения принципиально не отличается от лечения герминогенных опухолей гонадной локализации и детально изложено в клинических рекомендациях «Лечение герминогенных опухолей у мужчин», в том числе схемы лечения, применяемых в лечении герминогенных опухолей средостения.• Рекомендовано хирургическое лечение как основной метод лечения зрелых тератом средостения [30,31].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: исходное повышение уровня АФП и/или ХГЧ свидетельствует о наличии злокачественного компонента, что требует проведения на 1-м этапе химиотерапии по принципам лечения несеминомных опухолей. Хирургическое лечение является основным этапом в лечении доброкачественных тератом. Операция по поводу тератомы имеет свои особенности и связана с определенными техническими трудностями из-за выраженного фиброзно-спаечного процесса, прежде всего с крупными сосудами, трахеей, пищеводом. Часто приходится резецировать перикард, диафрагмальный нерв, однако резекция крупных сосудов, требующая пластики, выполняется редко. Прогноз при зрелой тератоме после радикального удаления благоприятный [11,12,14].
• Рекомендовано при внегонадных несеминомных опухолях средостения проведение комбинированных режимов химиотерапии с последующим удалением резидуальной опухоли и всех метастазов [11,12,14,32-35].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарии: локализация несеминомной злокачественной опухоли в средостении означает неблагоприятный прогноз заболевания. Лекарственное лечение рекомендуется проводить в специализированных центрах, занимающихся лечением герминогенных опухолей.
Хирургический компонент является необходимым для оценки эффекта химиотерапии. При патолого-анатомическом исследовании операционного материала может быть обнаружен либо некроз, либо зрелая тератома, либо жизнеспособная злокачественная ткань [35].
• Рекомендовано при внегонадных семиномах средостения проведение комбинированных режимов химиотерапии [11-14,33,35].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств -4).
Комментарии: семинома средостения - редкая опухоль, которая встречается в основном у молодых мужчин до 30 лет. Может достигать больших размеров, инфильтрирует окружающие ткани, метастазирует лимфогенно и гематогенно. В то же время очень чувствительна к химио- и лучевой терапии. Лучевая терапия ранее рассматривалась как 1-я линия лечения при локализованной семиноме средостения, а выживаемость составляла от 66 до 100 % [11]. Резидуальная опухоль после химиотерапии требует наблюдения, так как в большинстве случаев представлена некротическими массами.
3,3 Лечение мезенхимальных опухолей средостения.
• Рекомендовано хирургическое лечение как основной метод лечения липомы средостения [1,2,36].Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: липомы - доброкачественные опухоли из зрелой жировой ткани. Частота - 5-8 % всех новообразований средостения. Липомы имеют различную, чаще узловую форму, с хорошо выраженной фиброзной капсулой, на разрезе представлены жировой тканью [2]. Доступ применяется с учетом локализации новообразования. Наиболее часто используется переднебоковая или боковая торакотомия по V-VI межреберью. Технических сложностей, как правило, не бывает: опухоль (или несколько ее узлов) удаляется в капсуле без резекции соседних органов. Шейно-медиастинальные липомы могут быть удалены шейным доступом. При убежденности, по совокупности данных обследования, в доброкачественности опухоли, небольших ее размерах и отсутствии клинических проявлений, особенно у пожилых пациентов, возможно наблюдение.
• Рекомендовано хирургическое лечение как основной метод лечения липосаркомы средостения [1,2,36].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: липосаркома встречается значительно реже доброкачественных опухолей жировой природы. Поражает одинаково часто мужчин и женщин в любом возрасте, может быть первично-множественной в средостении или сочетаться с опухолевыми узлами другой локализации. Чаще располагается в переднем средостении и может достигать гигантских размеров. Опухоль представлена многочисленными вариантами, различающимися по гистологическому строению и клиническому течению. Хирургический метод является основным в лечении липосарком, но часто бывает паллиативным, особенно при больших и огромных (достигающих 4-6 кг) опухолях из-за инфильтрации тканей средостения, окутывания жизненно важных органов. Последующее рецидивирование (или продолженный рост) обусловливают повторные операции (два, три и более раз). Особенно это актуально при высокодифференцированных вариантах липосарком и позволяет значительно продлить пациентам жизнь. Малодифференцированные опухоли обладают большей склонностью к инвазии и метастазированию; в послеоперационном периоде целесообразна лучевая терапия.
• Рекомендовано хирургическое лечение как основной метод лечения фибром средостения [2,36,37].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: фиброма - доброкачественная опухоль из зрелой соединительной ткани. В средостении развивается из фасций, фиброзной ткани плевры Локализуются в любых отделах. Это плотные опухоли, достигающие больших размеров, что определяет клинические проявления. У четверти пациентов возможна малигнизация. Может сопровождаться инвазивным ростом без гистологических признаков злокачественности. Прогноз благоприятный [37].
• Рекомендовано хирургическое лечение как основной метод лечения фибросарком средостения [2,36,37].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: фибросаркома - злокачественная опухоль из незрелой соединительной ткани, составляет до 4 % всех злокачественных новообразований средостения. Как правило, располагается в заднем средостении паравертебрально, может достигать больших размеров. Характеризуется инфильтративным ростом, что затрудняет радикальное выполнение операции. После радикальной операции возможны длительные (до 4-5 лет) ремиссии.
• Рекомендовано хирургическое лечение как основной метод лечения доброкачественной мезенхимомы средостения [1,2,36].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: доброкачественная мезенхимома встречается в любом возрасте. Состоит из различных зрелых мезенхимальных тканей (жировая, хрящевая, костная, сосуды, мышцы). В зависимости от преобладания тканей различаются по консистенции, цвету, микроскопической картине ангиофибромы, ангиомиксомы, ангиолипомы рабдомиолипомы ). При небольших размерах протекает доброкачественно, однако по мере значительного увеличения может инфильтрировать в окружающие органы.
• Рекомендовано хирургическое лечение как основной метод лечения злокачественной мезенхимомы средостения [1,2,36,37].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: злокачественная мезенхимома состоит из двух и более тканей саркоматозного характера. Это бугристые, плотные образования без капсулы. Опухоль может локализоваться как в заднем, так и в переднем средостении, достигать огромных размеров. Встречается в любом возрасте и характеризуется бурным инфильтративным ростом и метастазированием, что определяет клиническую картину и прогноз.
• Рекомендовано хирургическое лечение как основной метод лечения сосудистых опухолей средостения [2,36,38].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: сосудистые опухоли составляют 1,5-2 % всех новообразований средостения, из них одна треть - злокачественные. Их развитие связывается с элементами мезенхимы - перицитами, дающими множество вариантов сосудистых опухолей. Чаще располагаются в передневерхнем средостении, могут достигать больших размеров и встречаются в среднем возрасте. Необходимо помнить о возможности массивной кровопотери во время операции.
• Рекомендовано хирургическое лечение как основной метод лечения лимфангиомы средостения [39].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: лимфангиомы (из лимфатических сосудов) обычно кистозные, могут исходить из медиастинальной мезенхимы или из отшнуровавшегося примитивного лимфатического мешка, прообраза лимфатической системы. Представлена однокамерной или многокамерной тонкостенной кистой, чаще одиночной. Клинические проявления скудные, выявляется в основном при профилактических осмотрах у детей или при наличии выбухания в яремной вырезке.
• Рекомендовано хирургическое лечение как основной метод лечения опухолей артериовенозных анастомозов средостения [36].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: опухоли артериовенозных анастомозов - редкие для средостения опухоли, развиваются без участия капиллярного звена; к ним относятся гломусные опухоли и ангиолейомиомы.
• Рекомендовано хирургическое лечение как основной метод лечения гломусных опухолей средостения [1,2,36].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии гломусные опухоли развиваются из гломусных артериовенозных анастомозов, которые чаще располагаются в коже. Выделяют три разновидности: ангиоматозную, солидную и смешанную. Первый вариант наиболее частый. В средостении встречаются редко как у мужчин, так и у женщин. Локализуются в заднем средостении и достигают значительных размеров. В диагностике следует учесть длительный анамнез и наличие узлов другой локализации, характерен довольно сильный болевой синдром. Хирургическое лечение технически не представляет трудностей, так как хорошо выражена фиброзная капсула.
• Рекомендовано рассматривать хирургическое лечение как основной метод лечения ангиолейомиомы средостения [1,2,36].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: ангиолейомиомы - опухоли, исходящие из гладких мышц замыкательных артерий. Располагаются в заднем средостении в виде небольших плотных узлов. Одинаково часто болеют мужчины и женщины в возрасте 35-50 лет. Характерен болевой синдром. При патолого-анатомическом исследовании трудна дифференциальная диагностика с невриномами.
• Рекомендовано рассматривать хирургическое лечение как основной метод лечения гемангиоперицитомы средостения [40,41].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарии: гемангиоперицитомы состоят из сосудов и перицитов Циммермана. В средостении встречаются редко. В большинстве случаев хорошо отграничены, округлые, гладкие. Но при больших размерах приобретают неправильную форму, могут занимать всю половину грудной клетки. Чаще локализуются в переднем средостении. Болеют как мужчины, так и женщины в любом возрасте. Диагностика упрощается при наличии опухолей (перицитом) наружной локализации. По мере роста склонны к малигнизации. Злокачественная гемангиоперицитома встречается в средостении крайне редко, к их числу относят переходные варианты между зрелой гемангиоперицитомой и ангиосаркомой, отмечается значительная вариабельность клеточной анаплазии [42]. Лечение хирургическое, не представляющее затруднений при доброкачественном варианте и небольших размерах.
• Рекомендовано хирургическое лечение как основной метод лечения ангиосаркомы средостения [30,41].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: ангиосаркомы, развивающиеся из сосудов, незрелые, с выраженной структурной анаплазией. Могут локализоваться как в заднем, так и в переднем средостении, достигать больших размеров, мужчины и женщины болеют одинаково часто, в основном в возрасте 30-50 лет. Быстро инфильтрируют в окружающие ткани и обширно метастазируют. Клиническая картина тяжелая, что связано с поражением жизненно важных органов. Лечение в основном хирургическое, но чаще паллиативное. Даже при радикальном удалении относительно небольших новообразований высока вероятность рецидивирования и метастазирования. После любого варианта хирургического лечения оправдана дополнительная лучевая и современная химиотерапия. Прогноз неблагоприятный.
• Рекомендовано хирургическое лечение как основной метод лечения опухолей из мышечной ткани [30,38,41].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: опухоли из мышечной ткани очень редко встречаются в средостении и представлены новообразованиями, исходящими из: гладких мышц артерий, вен и других тканей средостения - лейомиомы (лейомиосаркомы). Эти опухоли, исходящие из пищевода, не могут быть отнесены к истинным опухолям средостения. Чаще располагаются в задненижнем средостении, проявляются дисфагией, болями в груди, возможны вегетативные расстройства при паравертебральном расположении и заинтересованности симпатического ствола. Лечение хирургическое.
• Рекомендовано хирургическое лечение как основной метод лечения опухоли из поперечнополосатой мышечной ткани [30,36,37].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: опухоли из поперечнополосатой мышечной ткани - рабдомиомы (рабдомиосаркомы) Встречаются в переднем средостении как производные тератом. Новообразования, исходящие из сердца или мышечных стенок медиастинального пространства, не относятся к истинным опухолям средостения. Чаще наблюдаются у мужчин.
3,4 Лечение нейрогенных опухолей средостения.
• Рекомендовано хирургическое лечение как основной метод лечения доброкачественных нейрогенных опухолей средостения (нейрофиброма, ганглионеврома. Опухоли периферических нервов - шваннома, невринома) [2,30,43].Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Доброкачественные нейрогенные опухоли преобладают у взрослых, злокачественные - у детей и подростков. Эти новообразования имеют округлую форму, плотную консистенцию, иногда с участками размягчения или кистообразования вследствие распада. Они обычно окружены соединительнотканной капсулой и имеют «ножку», направляющуюся к позвоночнику. У опухолей симпатических ганглиев могут быть 2-3 «ножки». Особенность нейрогенных новообразований заднего средостения состоит в том, что они нередко проникают в спинномозговой канал, имеют форму песочных часов и могут сдавливать спинной мозг. Возможно также распространение на пограничные со средостением области - на шею или в брюшную полость. Вследствие медленного роста образования могут достигать гигантских размеров, но не проявляться клинически.
• Рекомендовано хирургическое или комбинированное лечение при нейросаркомах средостения [30].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Нейросаркома - злокачественный вариант опухоли из оболочек нервов, часто малигнизированная нейрофиброма. Составляет 2-3 % всех опухолей этого происхождения. Гистологическая картина вариабельна за счет различных по степени зрелости клеток. Выделяют четыре степени зрелости нейрогенных сарком: первая граничит с доброкачественной нейрофибромой, а последняя с гигантоклеточной саркомой. В зависимости от степени зрелости имеются клинические проявления и устанавливается прогноз.
• Рекомендовано хирургическое или комбинированное лечение при нейробластоме средостения [30].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Нейробластома - симпатогониома, симпатическая нейробластома. Образована симпатогониями, напоминает по структуре симпатический ганглий в эмбриональной стадии развития. Часто локализуется в задневерхнем отделе средостения справа. Высокозлокачественная опухоль, обычно встречается у младенцев и детей, крайне редко у взрослых. Характеризуется быстрым инфильтративным ростом, лимфогенным и гематогенным метастазированием. В единичных случаях может созревать до доброкачественной опухоли, что сопровождается кальцификацией как первичного очага, так и метастазов. Прогноз неблагоприятный.
• Рекомендовано хирургическое или комбинированное лечение при ганглионейробластомах средостения [2,30].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Ганглионейробластома - злокачественный вариант ганглионевромы. В основном встречается у детей. Характеризуется быстрым ростом и иногда метастазированием.
• Рекомендовано хирургическое лечение при медиастинальных опухолях нехромаффинных параганглиев [2,30].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Медиастинальные опухоли нехромаффинных параганглиев - хемодектома - зрелая опухоль. Незрелая - злокачественный вариант нехромаффинной параганглиомы. Опухоли хромаффинной ткани: зрелая феохромоцитома. Незрелая - злокачественная феохромоцитома. Опухоль исходит из клеток хеморецепторов, расположенных по ходу кровеносных сосудов. Эмбриогенетически относится к парасимпатическим отделам нервной системы. Изолированная локализация в средостении крайне редка. На основании гистологической картины зачастую трудно судить о степени злокачественности, но у половины пациентов отмечается инвазивный рост. Метастазирует в основном в регионарные лимфатические узлы. Часто бывают мультицентричными, а клинические проявления, кроме местного распространения, связаны с секрецией катехоламинов: гипергликемией, тахикардией, головной болью. Очень часто бывают эпизоды пароксизмальной гипертонии. Встречаются также синдромы множественных эндокринных неоплазий, описаны сочетания с лейомиосаркомой желудка и хондромой легких. Следует учитывать, что операции по поводу параганглиомы могут сопровождаться массивной кровопотерей. При феохромоцитоме, кроме того, необходимо использовать предоперационную альфа-адренергическую блокаду в течение 10-14 дней до нормализации артериального давления. Операция может быть выполнена через 2 дня с тем, чтобы избежать отсроченной гипотензии. Прогноз зависит от степени зрелости опухоли: при доброкачественных вариантах благоприятный.
3,5 Иное лечение.
3,5,1 Симптоматическая терапия.
• Рекомендуется всем пациентам с болевым синдромом проведение медикаментозной терапии, локорегионарной анестезии в зависимости от причины болевого синдрома [2,30].Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: целью так называемой наилучшей поддерживающей терапии (best supportive care) являются профилактика и облегчение симптомов заболевания, и поддержание качества жизни пациентов и их близких, независимо от стадии заболевания и потребности в других видах терапии. В случае опухолей средостения меры, направленные на облегчение основных симптомов, способствуют увеличению продолжительности жизни.
3,5,2 Обезболивание.
TEGb Принципы обезболивания и оптимального выбора противоболевой терапии у пациентов с опухолью средостения с хроническим болевым синдромом ( см приложение Г4, Г5) соответствуют принципам обезболивания, изложенным в методических рекомендациях «Практические рекомендации по лечению хронического болевого синдрома у онкологических больных» (Коллектив авторов: Когония Л.М., Волошин А.Г., Новиков Г.А., Сидоров А.В., DOI:10,18 027 / 2224-5057-2018-8-3s2-617-635, https://rosoncoweb.ru/standarts/ Российское общество клинической онкологии (Russian Society of сlinical Oncology) RUSSCO/2018/2018-47.pdf).3,5,3 Сопроводительная терапия у пациентов с опухолями средостения.
Принципы лечения и профилактики тошноты и рвоты у пациентов с опухолями средостения соответствуют принципам, изложенным в методических рекомендациях «Профилактика и лечение тошноты и рвоты» (коллектив авторов: Владимирова Л.Ю., Гладков О.А., Когония Л.М., Королева И.А., Семиглазова Т.Ю. DOI: 10,18027/2224-5057-2018-8-3s2-502-511, https://rosoncoweb.ru/standarts/RUSSCO/2018/2018-35.pdf).Принципы лечения и профилактики костных осложнений у пациентов с опухолями средостения соответствуют принципам, изложенным в методических рекомендациях «Использование остеомодифицирующих агентов для профилактики и лечения патологии костной ткани при злокачественных новообразованиях» (коллектив авторов: Манзюк Л.В., Багрова С.Г., Копп М.В., Кутукова С.И., Семиглазова Т.Ю. DOI: 10,18027/2224-5057-2018-8-3s2-512-520, https://rosoncoweb.ru/standarts/RUSSCO/2018/2018-36.pdf).
Принципы профилактики и лечения инфекционных осложнений и фебрильной нейтропении у пациентов с опухолями средостения соответствуют принципам, изложенным в методических рекомендациях «Лечение инфекционных осложнений фебрильной нейтропении и назначение колониестимулирующих факторов» (коллектив авторов: Сакаева Д.Д., Орлова Р.В., Шабаева М.М. DOI: 10,18027/2224-5057-2018-8-3s2-521-530, https://rosoncoweb.ru/standarts/RUSSCO/2018/2018-37.pdf).
Принципы профилактики и лечения гепатотоксичности у пациентов с опухолями средостения соответствуют принципам, изложенным в методических рекомендациях «Коррекция гепатотоксичности» (коллектив авторов: Ткаченко П.Е., Ивашкин В.Т., Маевская М.В. DOI: 10,18027/2224-5057-2018-8-3s2-531-544, https://rosoncoweb.ru/standarts/RUSSCO/2018/2018-38.pdf).
Принципы профилактики и лечения сердечно-сосудистых осложнений у пациентов с опухолями средостения соответствуют принципам, изложенным в методических рекомендациях «Практические рекомендации по коррекции кардиоваскулярной токсичности противоопухолевой лекарственной терапии» (коллектив авторов: Виценя М.В., Агеев Ф.Т., Гиляров М.Ю., Овчинников А.Г., Орлова Р.В., Полтавская М.Г., Сычева Е.А. DOI: 10,18027/2224-5057-2018-8-3s2-545-563, https://rosoncoweb.ru/standarts/RUSSCO/2018/2018-39.pdf).
Принципы профилактики и лечения кожных осложнений у пациентов с опухолями средостения соответствуют принципам, изложенным в методических рекомендациях «Практические рекомендации по лекарственному лечению дерматологических реакций у пациентов, получающих противоопухолевую лекарственную терапию» (коллектив авторов: Королева И.А., Болотина Л.В., Гладков О.А., Горбунова В.А., Круглова Л.С., Манзюк Л.В., Орлова Р.В. DOI: 10,18027/2224-5057-2018-8-3s2-564-574, https://rosoncoweb.ru/standarts/RUSSCO/2018/2018-40.pdf).
Принципы нутритивной поддержки у пациентов с опухолями средостения соответствуют принципам, изложенным в методических рекомендациях «Практические рекомендации по нутритивной поддержке онкологических больных» (коллектив авторов: Сытов А.В., Лейдерман И.Н., Ломидзе С.В., Нехаев И.В., Хотеев А.Ж. DOI: 10,18027/2224-5057-2018-8-3s2-575-583, https://rosoncoweb.ru/standarts/RUSSCO/2018/2018-41.pdf).
Принципы профилактики и лечения нефротоксичности у пациентов с опухолями средостения соответствуют принципам, изложенным в методических рекомендациях «Практические рекомендации по коррекции нефротоксичности противоопухолевых препаратов» (коллектив авторов: Громова Е.Г., Бирюкова Л.С., Джумабаева Б.Т., Курмуков И.А. DOI: 10,18027/2224-5057-2018-8-3s2-591-603, https://rosoncoweb.ru/standarts/RUSSCO/2018/2018-44.pdf).
Принципы профилактики и лечения тромбоэмболических осложнений у пациентов с опухолями средостения соответствуют принципам, изложенным в методических рекомендациях «Практические рекомендации по профилактике и лечению тромбоэмболических осложнений у онкологических больных» (коллектив авторов: Сомонова О.В., Антух Э.А., Елизарова А.Л., Матвеева И.И., Сельчук В.Ю., Черкасов В.А., DOI: 10,18027/2224-5057-2018-8-3s2-604-609, https://rosoncoweb.ru/standarts/RUSSCO/2018/2018-45.pdf).
Принципы профилактики и лечения последствий экстравазации лекарственных препаратов у пациентов с опухолями средостения соответствуют принципам, изложенным в методических рекомендациях «Рекомендации по лечению последствий экстравазации противоопухолевых препаратов» (коллектив авторов: Буйденок Ю.В. DOI: 10,18027/2224-5057-2018-8-3s2-610-616, https://rosoncoweb.ru/standarts/RUSSCO/2018/2018-46.pdf).
Принципы профилактики и лечения иммуноопосредованных нежелательных явлений у пациентов с опухолями средостения соответствуют принципам, изложенным в методических рекомендациях «Практические рекомендации по управлению иммуноопосредованными нежелательными явлениями» (коллектив авторов: Проценко С.А., Антимоник Н.Ю., Берштейн Л.М., Новик А.В., Носов Д.А., Петенко Н.Н., Семенова А.И., Чубенко В.А., Юдин Д.И., DOI: 10,18027/2224-5057-2018-8-3s2-636-665, https://rosoncoweb.ru/standarts/RUSSCO/2018/2018-48.pdf).
3,5,4 Диетотерапия.
К настоящему моменту не получены сколько-нибудь надежные сведения о влиянии пищевого поведения на риск заболеть опухолями средостения или риск рецидива или прогрессирования этого заболевания у лиц с уже установленным диагнозом. В связи с этим не требуются какие-либо изменения в привычном рационе пациентов, если только они не продиктованы необходимостью коррекции коморбидных состояний или купирования или профилактики осложнений проводимого лечения (хирургического, лекарственного или лучевого).|
|
Реабилитация и амбулаторное лечение
В настоящее время для большинства видов медицинской реабилитации отсутствуют клинические исследования с участием пациентов с опухолями средостения. Данные рекомендации сделаны на основании того, что во многих исследованиях, в том числе метаанализах (Steffens D. et al., 2018, ) и систематических обзорах (Nicole L. Stout et al., 2017, и Segal R. et al., 2017, ) доказано, что различные виды медицинской реабилитации значительно ускоряют функциональное восстановление, сокращают сроки пребывания в стационаре после операции и снижают частоту развития осложнений и летальных исходов у пациентов с другими злокачественными новообразования.
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется советовать пациенту увеличить физическую активность за 2 недели до операции в целях снижения сроков пребывания в стационаре и риска развития послеоперационных осложнений, а также повышения качества жизни в послеоперационном периоде [45].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется раннее начало восстановительного лечения, поскольку оно улучшает функциональные результаты после операций в торакальной хирургии [46].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется комплекс ЛФК в каждом конкретном случае разрабатывать индивидуально, исходя из особенностей и объема операции [46].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется назначение массажа в раннем послеоперационном периоде, поскольку массаж повышает тонус мышц, улучшает заживление послеоперационной раны, уменьшает болевой синдром и отек, способствует профилактике тромботических осложнений [48].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендован массаж для улучшения качества жизни, уменьшения болевого синдрома, слабости [51].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций - в (уровень достоверности доказательств - 3).
• Рекомендуется применение аэробной нагрузки на фоне химиотерапии, что повышает уровень гемоглобина, эритроцитов и снижает длительность лейко- и тромбоцитопении, а также повышает вероятность завершить запланированный курс химиотерапии [53,54].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется проведение ЛФК на фоне химиотерапии, что позволяет уменьшать слабость и депрессию. Сочетание ЛФК с психологической поддержкой в лечении слабости и депрессии на фоне химиотерапии более эффективно, чем только медикаментозная коррекция [55].
Уровень убедительности рекомендаций - А (уровень достоверности доказательств - 1).
• Рекомендуется индивидуально подбирать объем и интенсивность ЛФК на фоне химиотерапии, исходя из степени слабости (легкая, средняя, тяжелая) и увеличивать интенсивность ЛФК при улучшении общего состояния [52].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется сочетание аэробной и силовой нагрузки для управления побочными эффектами лечения, повышения толерантности к лечению [52].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендовано проведение курса массажа медицинского в течение 6 нед после начала химиотерапии, что уменьшает слабость на фоне комбинированного лечения [56].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендовано проводить упражнения на тренировку баланса, что более эффективно для коррекции полинейропатии, чем сочетание упражнений на выносливость и силовых упражнений [57].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется назначать 6-недельный курс спортивной ходьбы пациентам с опухолью средостения и полинейропатией, вызванной токсическим воздействием химиотерапии, как часть общего комплекса реабилитации с целью контроля клинических проявлений полинейропатии [55].
Уровень убедительности рекомендаций - В (уровень достоверности доказательств - 2).
• Рекомендуется низкочастотная магнитотерапия в лечении периферической полинейропатии на фоне химиотерапии [58].
Уровень убедительности рекомендаций - В (уровень достоверности доказательств - 2).
• Рекомендуется чрескожная короткоимпульсная электростимуляция в течение 20 мин в день 4 нед для лечения полинейропатии на фоне химиотерапии [59].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется низкоинтенсивная лазеротерапия в профилактике мукозитов полости рта на фоне химиотерапии [60].
Уровень убедительности рекомендаций - А (уровень достоверности доказательств - 1).
• Рекомендуется проводить комплекс ЛФК, что снижает частоту развития кардиальных осложнений на фоне химиотерапии [61].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется проведение комплекса ЛФК, что увеличивает плотность костной ткани и выносливость пациента на фоне лучевой терапии, в первую очередь у пациентов с костными метастазами [63].
Уровень убедительности рекомендаций - в (уровень достоверности доказательств - 2).
• Рекомендуется через 3 дня после начала лучевой терапии подключить низкоинтенсивную лазеротерапию на 3 дня в неделю для профилактики лучевого дерматита [64].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется добиваться комбинированного эффекта совладающего поведения и воспринимаемой социальной поддержки, что приводит к меньшему количеству навязчивых и избегающих мыслей до лечения и обеспечивает лучшую психологическую адаптацию через 1 мес после лечения [66].
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 4).
• Рекомендуются нейропсихологическая реабилитация с проведением клинико-психологического тренинга (самодиагностика патологических психических реакций; способы совладания со стрессом; отслеживание взаимовлияния психических реакций и физического состояния), что может рассматриваться как основной механизм трансформации стрессовых событий в личный опыт, способствующий социальной и психической адаптации в условиях заболевания и лечения [67].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Чаще всего в научных исследованиях в рамках онкопсихологии встречаются 3 стиля совладания среди пациентов с опухоль средостения:
1) активное поведенческое преодоление эмоциональных, физических и социальных трудностей, ассоциированных с заболеванием и лечением;
2) активно-познавательное преодоление, включающее в себя отношение, убеждения и размышления о заболевании;
3) преодоление избегания, включающее попытки активного избегания проблем или косвенного снижения эмоционального напряжения с помощью отвлечения внимания.
В целом исследования показывают, что пациенты, которые используют активные (проблемно-ориентированные) стратегии выживания, демонстрируют лучшую адаптацию к заболеваниям, чем кто использует пассивные или избегающие стили выживания [68].
Пациенты, которые использовали активно-поведенческие методы преодоления трудностей, сообщали о более высоком уровне самооценки и энергии, меньшем количестве физических симптомов и снижении раздражительности и астенизации [68].
4,1 Предреабилитация.
• Рекомендуется проведение предреабилитации всем пациентам с опухолями средостения в целях ускорения функционального восстановления, сокращения сроков пребывания в стационаре после операции, снижения частоты развития осложнений и летальных исходов на фоне лечения опухолей средостения. Предреабилитация включает физическую подготовку (далее - ЛФК), психологическую и нутритивную поддержку, информирование пациентов [44].Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется советовать пациенту увеличить физическую активность за 2 недели до операции в целях снижения сроков пребывания в стационаре и риска развития послеоперационных осложнений, а также повышения качества жизни в послеоперационном периоде [45].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
4,2 Реабилитация после хирургического лечения.
4,2,1 Первый этап реабилитации.
• Рекомендуется мультидисциплинарный подход при проведении реабилитации данной группы пациентов после хирургического лечения с включением двигательной реабилитации, психологической поддержки, работы со специалистами по трудотерапии (инструкторами по трудовой терапии) [46,47].Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется раннее начало восстановительного лечения, поскольку оно улучшает функциональные результаты после операций в торакальной хирургии [46].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется комплекс ЛФК в каждом конкретном случае разрабатывать индивидуально, исходя из особенностей и объема операции [46].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется назначение массажа в раннем послеоперационном периоде, поскольку массаж повышает тонус мышц, улучшает заживление послеоперационной раны, уменьшает болевой синдром и отек, способствует профилактике тромботических осложнений [48].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
4,2,2 Второй этап реабилитации.
• Рекомендовано использовать методики, направленные на мобилизацию рубцов для профилактики формирования грубых рубцовых изменений, в том числе в глубоких слоях мягких тканей: глубокий массаж, упражнения на растяжку, ультразвуковую терапию с целью размягчения рубцовых изменений [49].Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
4,2,3 Третий этап реабилитации.
• Рекомендуется выполнение и постепенное расширение комплекса ЛФК с включением аэробной нагрузки, что улучшает результаты комбинированного лечения злокачественных новообразований и качество жизни [50].Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендован массаж для улучшения качества жизни, уменьшения болевого синдрома, слабости [51].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
4,3 Реабилитация после химиотерапевтического лечения.
• Рекомендуется раннее начало физических нагрузок на фоне химиотерапии, что помогает профилактике мышечной слабости, гипотрофии, снижения толерантности к физической нагрузке [52].Уровень убедительности рекомендаций - в (уровень достоверности доказательств - 3).
• Рекомендуется применение аэробной нагрузки на фоне химиотерапии, что повышает уровень гемоглобина, эритроцитов и снижает длительность лейко- и тромбоцитопении, а также повышает вероятность завершить запланированный курс химиотерапии [53,54].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется проведение ЛФК на фоне химиотерапии, что позволяет уменьшать слабость и депрессию. Сочетание ЛФК с психологической поддержкой в лечении слабости и депрессии на фоне химиотерапии более эффективно, чем только медикаментозная коррекция [55].
Уровень убедительности рекомендаций - А (уровень достоверности доказательств - 1).
• Рекомендуется индивидуально подбирать объем и интенсивность ЛФК на фоне химиотерапии, исходя из степени слабости (легкая, средняя, тяжелая) и увеличивать интенсивность ЛФК при улучшении общего состояния [52].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется сочетание аэробной и силовой нагрузки для управления побочными эффектами лечения, повышения толерантности к лечению [52].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендовано проведение курса массажа медицинского в течение 6 нед после начала химиотерапии, что уменьшает слабость на фоне комбинированного лечения [56].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендовано проводить упражнения на тренировку баланса, что более эффективно для коррекции полинейропатии, чем сочетание упражнений на выносливость и силовых упражнений [57].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется назначать 6-недельный курс спортивной ходьбы пациентам с опухолью средостения и полинейропатией, вызванной токсическим воздействием химиотерапии, как часть общего комплекса реабилитации с целью контроля клинических проявлений полинейропатии [55].
Уровень убедительности рекомендаций - В (уровень достоверности доказательств - 2).
• Рекомендуется низкочастотная магнитотерапия в лечении периферической полинейропатии на фоне химиотерапии [58].
Уровень убедительности рекомендаций - В (уровень достоверности доказательств - 2).
• Рекомендуется чрескожная короткоимпульсная электростимуляция в течение 20 мин в день 4 нед для лечения полинейропатии на фоне химиотерапии [59].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется низкоинтенсивная лазеротерапия в профилактике мукозитов полости рта на фоне химиотерапии [60].
Уровень убедительности рекомендаций - А (уровень достоверности доказательств - 1).
• Рекомендуется проводить комплекс ЛФК, что снижает частоту развития кардиальных осложнений на фоне химиотерапии [61].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
4,4 Реабилитация после лучевой терапии.
• Рекомендуется выполнение комплекса ЛФК (аэробной нагрузки в сочетании с силовой) на фоне лучевой терапии, что позволяет проводить профилактику слабости и улучшает качество жизни на фоне лучевой терапии [62].Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется проведение комплекса ЛФК, что увеличивает плотность костной ткани и выносливость пациента на фоне лучевой терапии, в первую очередь у пациентов с костными метастазами [63].
Уровень убедительности рекомендаций - в (уровень достоверности доказательств - 2).
• Рекомендуется через 3 дня после начала лучевой терапии подключить низкоинтенсивную лазеротерапию на 3 дня в неделю для профилактики лучевого дерматита [64].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
4,5 Принципы психологической реабилитации пациентов со злокачественными новообразованиями средостения.
• Рекомендуется выполнять информирование пациентов о заболевании, психических реакциях, зоне ответственности в процессе лечения, способах коммуникации с родственниками, медицинским персоналом, способах получения дополнительной информации о своем заболевании или состоянии, способах получения социальной поддержки, что приводит к улучшению качества жизни и исхода заболевания [65].Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется добиваться комбинированного эффекта совладающего поведения и воспринимаемой социальной поддержки, что приводит к меньшему количеству навязчивых и избегающих мыслей до лечения и обеспечивает лучшую психологическую адаптацию через 1 мес после лечения [66].
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 4).
• Рекомендуются нейропсихологическая реабилитация с проведением клинико-психологического тренинга (самодиагностика патологических психических реакций; способы совладания со стрессом; отслеживание взаимовлияния психических реакций и физического состояния), что может рассматриваться как основной механизм трансформации стрессовых событий в личный опыт, способствующий социальной и психической адаптации в условиях заболевания и лечения [67].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. Чаще всего в научных исследованиях в рамках онкопсихологии встречаются 3 стиля совладания среди пациентов с опухоль средостения:
1) активное поведенческое преодоление эмоциональных, физических и социальных трудностей, ассоциированных с заболеванием и лечением;
2) активно-познавательное преодоление, включающее в себя отношение, убеждения и размышления о заболевании;
3) преодоление избегания, включающее попытки активного избегания проблем или косвенного снижения эмоционального напряжения с помощью отвлечения внимания.
В целом исследования показывают, что пациенты, которые используют активные (проблемно-ориентированные) стратегии выживания, демонстрируют лучшую адаптацию к заболеваниям, чем кто использует пассивные или избегающие стили выживания [68].
Пациенты, которые использовали активно-поведенческие методы преодоления трудностей, сообщали о более высоком уровне самооценки и энергии, меньшем количестве физических симптомов и снижении раздражительности и астенизации [68].
|
|
Профилактика
Профилактика заболевания отсутствует.
• С целью раннего выявления прогрессирования заболевания с целью раннего начала лучевой/химиотерапии или хирургического лечения резектабельных метастатических очагов, рецидивных опухолей всем пациентам после завершения лечения по поводу рака трахеи рекомендовано обследование в первые 1-2 года проводить каждые 3-6 мес, на сроке 3-5 лет - 1 раз в 6-12 мес в следующем объеме:
• Анамнез и физикальное обследование.
• АФП, ХГЧ, ЛДГ (если были повышены исходно) каждые 3 мес первые 2 года и далее каждые 6 мес в последующие 3 года.
• Трахеобронхоскопия впервые выполняется через 1 и 3 года после резекции первичной опухоли, далее каждые 5 лет.[69].
• УЗИ органов брюшной полости, шеи, периферических лимфоузлов каждые 3-6 мес, в зависимости от риска прогрессирования.
• КТ органов грудной полости с в/в контрастированием выполняется через 3 мес после резекции первичной опухоли, затем каждые 3 мес в течение 1 года, далее каждые 6 мес в течение 2-го года наблюдения, затем 1 раз в год или при появлении жалоб [8].
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
Комментарии: После 5 лет с момента операции визиты проводятся ежегодно или при появлении жалоб. У пациентов с высоким риском рецидива перерыв между обследованиями может быть сокращен [8].
• в соответствии с положением об организации оказания медицинской помощи по видам медицинской помощи, которое утверждается уполномоченным федеральным органом исполнительной власти;
• в соответствии с порядком оказания помощи по профилю «онкология», обязательным для исполнения на территории Российской Федерации всеми медицинскими организациями;
• на основе настоящих клинических рекомендаций;
• с учетом стандартов медицинской помощи, утвержденных уполномоченным федеральным органом исполнительной власти.
Первичная специализированная медико-санитарная помощь оказывается врачом-онкологом и иными врачами-специалистами в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении, поликлиническом отделении онкологического диспансера.
При подозрении или выявлении у пациента онкологического заболевания врачи-терапевты, врачи-терапевты участковые, врачи общей практики (семейные врачи), врачи-специалисты, средние медицинские работники в установленном порядке направляют пациента на консультацию в центр амбулаторной онкологической помощи либо в первичный онкологический кабинет, первичное онкологическое отделение медицинской организации для оказания ему первичной специализированной медико-санитарной помощи.
Консультация в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении медицинской организации должна быть проведена не позднее 5 рабочих дней с даты выдачи направления на консультацию. Врач-онколог центра амбулаторной онкологической помощи (в случае отсутствия центра амбулаторной онкологической помощи врач-онколог первичного онкологического кабинета или первичного онкологического отделения) организует взятие биопсийного (операционного) материала, а также организует выполнение иных диагностических исследований, необходимых для установления диагноза, включая распространенность онкологического процесса и стадию заболевания.
В случае невозможности взятия в медицинской организации, в составе которой организован центр амбулаторной онкологической помощи (первичный онкологический кабинет, первичное онкологическое отделение), биопсийного (операционного) материала, проведения иных диагностических исследований пациент направляется лечащим врачом в онкологический диспансер или медицинскую организацию, оказывающую медицинскую помощь пациентам с онкологическими заболеваниями.
Срок выполнения патологоанатомических исследований, необходимых для гистологической верификации злокачественного новообразования, не должен превышать 15 рабочих дней с даты поступления биопсийного (операционного) материала в патологоанатомическое бюро (отделение).
При подозрении и (или) выявлении у пациента онкологического заболевания в ходе оказания ему скорой медицинской помощи таких пациентов переводят или направляют в медицинские организации, оказывающие медицинскую помощь пациентам с онкологическими заболеваниями, для определения тактики ведения и необходимости применения дополнительно других методов специализированного противоопухолевого лечения.
Врач-онколог центра амбулаторной онкологической помощи (первичного онкологического кабинета, первичного онкологического отделения) направляет пациента в онкологический диспансер или медицинские организации, оказывающие медицинскую помощь пациентам с онкологическими заболеваниями, для уточнения диагноза (в случае невозможности установления диагноза, включая распространенность онкологического процесса и стадию заболевания, врачом-онкологом центра амбулаторной онкологической помощи, первичного онкологического кабинета или первичного онкологического отделения) и оказания специализированной, в том числе высокотехнологичной, медицинской помощи.
Срок начала оказания специализированной, за исключением высокотехнологичной, медицинской помощи пациентам с онкологическими заболеваниями в медицинской организации, оказывающей медицинскую помощь пациентам с онкологическими заболеваниями, не должен превышать 14 календарных дней с даты гистологической верификации злокачественного новообразования или 14 календарных дней с даты установления предварительного диагноза злокачественного новообразования (в случае отсутствия медицинских показаний для проведения патологоанатомических исследований в амбулаторных условиях).
Специализированная, в том числе высокотехнологичная, медицинская помощь оказывается врачами-онкологами, врачами-радиотерапевтами в онкологическом диспансере или медицинских организациях, оказывающих медицинскую помощь пациентам с онкологическими заболеваниями, имеющих лицензию, необходимую материально-техническую базу, сертифицированных специалистов, в стационарных условиях и условиях дневного стационара и включает в себя профилактику, диагностику, лечение онкологических заболеваний, требующих использования специальных методов и сложных уникальных медицинских технологий, а также медицинскую реабилитацию.
В медицинской организации, оказывающей медицинскую помощь пациентам с онкологическими заболеваниями, тактика медицинского обследования и лечения устанавливается консилиумом врачей-онкологов и врачей-радиотерапевтов с привлечением при необходимости других врачей-специалистов. Решение консилиума врачей оформляется протоколом, подписывается участниками консилиума врачей и вносится в медицинскую документацию пациента.
Показания для госпитализации в медицинскую организацию:
1) при наличии у пациента осложнений онкологического заболевания, требующих оказания ему специализированной медицинской помощи в экстренной и неотложной форме (дыхательная недостаточность II-III степени, кровотечение из верхних дыхательных путей);
2) наличие осложнений лечения (хирургическое вмешательство, лучевая терапия, лекарственная терапия ) онкологического заболевания, угрожающих жизни пациента;
3) необходимость выполнения сложных интервенционных диагностических медицинских вмешательств, требующих последующего наблюдения в условиях круглосуточного или дневного стационара;
4) наличие показаний к специализированному противоопухолевому лечению (хирургическое вмешательство, лучевая терапия, в том числе контактная, дистанционная и другие виды лучевой терапии, лекарственная терапия ), требующему наблюдения в условиях круглосуточного или дневного стационара.
Показания к выписке пациента из медицинской организации:
1) завершение курса лечения или одного из этапов оказания специализированной, в том числе высокотехнологичной, медицинской помощи в условиях круглосуточного или дневного стационара при отсутствии осложнений лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях;
2) отказ пациента или его законного представителя от специализированной, в том числе высокотехнологичной, медицинской помощи в условиях круглосуточного или дневного стационара, установленной консилиумом медицинской организации, оказывающей онкологическую помощь при условии отсутствия осложнений основного заболевания и/или лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях;
3) необходимость перевода пациента в другую медицинскую организацию по соответствующему профилю оказания медицинской помощи. Заключение о целесообразности перевода пациента в профильную медицинскую организацию осуществляется после предварительной консультации по предоставленным медицинским документам и/или предварительного осмотра пациента врачами-специалистами медицинской организации, в которую планируется перевод.
• С целью раннего выявления прогрессирования заболевания с целью раннего начала лучевой/химиотерапии или хирургического лечения резектабельных метастатических очагов, рецидивных опухолей всем пациентам после завершения лечения по поводу рака трахеи рекомендовано обследование в первые 1-2 года проводить каждые 3-6 мес, на сроке 3-5 лет - 1 раз в 6-12 мес в следующем объеме:
• Анамнез и физикальное обследование.
• АФП, ХГЧ, ЛДГ (если были повышены исходно) каждые 3 мес первые 2 года и далее каждые 6 мес в последующие 3 года.
• Трахеобронхоскопия впервые выполняется через 1 и 3 года после резекции первичной опухоли, далее каждые 5 лет.[69].
• УЗИ органов брюшной полости, шеи, периферических лимфоузлов каждые 3-6 мес, в зависимости от риска прогрессирования.
• КТ органов грудной полости с в/в контрастированием выполняется через 3 мес после резекции первичной опухоли, затем каждые 3 мес в течение 1 года, далее каждые 6 мес в течение 2-го года наблюдения, затем 1 раз в год или при появлении жалоб [8].
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
Комментарии: После 5 лет с момента операции визиты проводятся ежегодно или при появлении жалоб. У пациентов с высоким риском рецидива перерыв между обследованиями может быть сокращен [8].
Организация оказания медицинской помощи.
Медицинская помощь, за исключением медицинской помощи в рамках клинической апробации, в соответствии с федеральным законом от 21,11,2011 № 323-ФЗ (ред. от 25,05,2019) «Об основах охраны здоровья граждан в Российской Федерации», организуется и оказывается:• в соответствии с положением об организации оказания медицинской помощи по видам медицинской помощи, которое утверждается уполномоченным федеральным органом исполнительной власти;
• в соответствии с порядком оказания помощи по профилю «онкология», обязательным для исполнения на территории Российской Федерации всеми медицинскими организациями;
• на основе настоящих клинических рекомендаций;
• с учетом стандартов медицинской помощи, утвержденных уполномоченным федеральным органом исполнительной власти.
Первичная специализированная медико-санитарная помощь оказывается врачом-онкологом и иными врачами-специалистами в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении, поликлиническом отделении онкологического диспансера.
При подозрении или выявлении у пациента онкологического заболевания врачи-терапевты, врачи-терапевты участковые, врачи общей практики (семейные врачи), врачи-специалисты, средние медицинские работники в установленном порядке направляют пациента на консультацию в центр амбулаторной онкологической помощи либо в первичный онкологический кабинет, первичное онкологическое отделение медицинской организации для оказания ему первичной специализированной медико-санитарной помощи.
Консультация в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении медицинской организации должна быть проведена не позднее 5 рабочих дней с даты выдачи направления на консультацию. Врач-онколог центра амбулаторной онкологической помощи (в случае отсутствия центра амбулаторной онкологической помощи врач-онколог первичного онкологического кабинета или первичного онкологического отделения) организует взятие биопсийного (операционного) материала, а также организует выполнение иных диагностических исследований, необходимых для установления диагноза, включая распространенность онкологического процесса и стадию заболевания.
В случае невозможности взятия в медицинской организации, в составе которой организован центр амбулаторной онкологической помощи (первичный онкологический кабинет, первичное онкологическое отделение), биопсийного (операционного) материала, проведения иных диагностических исследований пациент направляется лечащим врачом в онкологический диспансер или медицинскую организацию, оказывающую медицинскую помощь пациентам с онкологическими заболеваниями.
Срок выполнения патологоанатомических исследований, необходимых для гистологической верификации злокачественного новообразования, не должен превышать 15 рабочих дней с даты поступления биопсийного (операционного) материала в патологоанатомическое бюро (отделение).
При подозрении и (или) выявлении у пациента онкологического заболевания в ходе оказания ему скорой медицинской помощи таких пациентов переводят или направляют в медицинские организации, оказывающие медицинскую помощь пациентам с онкологическими заболеваниями, для определения тактики ведения и необходимости применения дополнительно других методов специализированного противоопухолевого лечения.
Врач-онколог центра амбулаторной онкологической помощи (первичного онкологического кабинета, первичного онкологического отделения) направляет пациента в онкологический диспансер или медицинские организации, оказывающие медицинскую помощь пациентам с онкологическими заболеваниями, для уточнения диагноза (в случае невозможности установления диагноза, включая распространенность онкологического процесса и стадию заболевания, врачом-онкологом центра амбулаторной онкологической помощи, первичного онкологического кабинета или первичного онкологического отделения) и оказания специализированной, в том числе высокотехнологичной, медицинской помощи.
Срок начала оказания специализированной, за исключением высокотехнологичной, медицинской помощи пациентам с онкологическими заболеваниями в медицинской организации, оказывающей медицинскую помощь пациентам с онкологическими заболеваниями, не должен превышать 14 календарных дней с даты гистологической верификации злокачественного новообразования или 14 календарных дней с даты установления предварительного диагноза злокачественного новообразования (в случае отсутствия медицинских показаний для проведения патологоанатомических исследований в амбулаторных условиях).
Специализированная, в том числе высокотехнологичная, медицинская помощь оказывается врачами-онкологами, врачами-радиотерапевтами в онкологическом диспансере или медицинских организациях, оказывающих медицинскую помощь пациентам с онкологическими заболеваниями, имеющих лицензию, необходимую материально-техническую базу, сертифицированных специалистов, в стационарных условиях и условиях дневного стационара и включает в себя профилактику, диагностику, лечение онкологических заболеваний, требующих использования специальных методов и сложных уникальных медицинских технологий, а также медицинскую реабилитацию.
В медицинской организации, оказывающей медицинскую помощь пациентам с онкологическими заболеваниями, тактика медицинского обследования и лечения устанавливается консилиумом врачей-онкологов и врачей-радиотерапевтов с привлечением при необходимости других врачей-специалистов. Решение консилиума врачей оформляется протоколом, подписывается участниками консилиума врачей и вносится в медицинскую документацию пациента.
Показания для госпитализации в медицинскую организацию:
1) при наличии у пациента осложнений онкологического заболевания, требующих оказания ему специализированной медицинской помощи в экстренной и неотложной форме (дыхательная недостаточность II-III степени, кровотечение из верхних дыхательных путей);
2) наличие осложнений лечения (хирургическое вмешательство, лучевая терапия, лекарственная терапия ) онкологического заболевания, угрожающих жизни пациента;
3) необходимость выполнения сложных интервенционных диагностических медицинских вмешательств, требующих последующего наблюдения в условиях круглосуточного или дневного стационара;
4) наличие показаний к специализированному противоопухолевому лечению (хирургическое вмешательство, лучевая терапия, в том числе контактная, дистанционная и другие виды лучевой терапии, лекарственная терапия ), требующему наблюдения в условиях круглосуточного или дневного стационара.
Показания к выписке пациента из медицинской организации:
1) завершение курса лечения или одного из этапов оказания специализированной, в том числе высокотехнологичной, медицинской помощи в условиях круглосуточного или дневного стационара при отсутствии осложнений лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях;
2) отказ пациента или его законного представителя от специализированной, в том числе высокотехнологичной, медицинской помощи в условиях круглосуточного или дневного стационара, установленной консилиумом медицинской организации, оказывающей онкологическую помощь при условии отсутствия осложнений основного заболевания и/или лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях;
3) необходимость перевода пациента в другую медицинскую организацию по соответствующему профилю оказания медицинской помощи. Заключение о целесообразности перевода пациента в профильную медицинскую организацию осуществляется после предварительной консультации по предоставленным медицинским документам и/или предварительного осмотра пациента врачами-специалистами медицинской организации, в которую планируется перевод.
|
|
Дополнительно
Дополнительная информация отсутствует.
Критерии оценки качества медицинской помощи
| № | Критерии качества | Оценка выполнения |
| 1 | Выполнено патолого-анатомическое исследование операцоинного материала | Да/нет |
| 2 | Выполнена КТ органов грудной клетки c контрастированием (при установке диагноза) | Да/нет |
| 3 | Выполнено УЗИ органов брюшной полости (комплексное) и забрюшинного пространства | Да/нет |
Список литературы
1. Дедков И.П., Захарычев В.Д. Первичные новообразования средостения. Здоровье, 1982. 176 p.
2. Трахтенберг А.Х. Опухоли средостения // Комбинированное и комплексное лечение больных со злокачественными опухолями / ed. Чиссов В.И. М., 1989. P. 278-290.
3. Давыдов М.И., Аксель Е.М. Статистика злокачественных новообразований в России и странах СНГ в 2008 г. Вестник РОНЦ им. Н.Н. Блохина РАМН. 2009. Vol. 21, № 2. P. прил. 2.
4. Eralp Y. et al. Resectable Thymoma: Treatment Outcome and Prognostic Factors in the Late Adolescent and Adult Age Group // сancer Invest. 2003. Vol. 21, № 5. P. 737-743.
5. Wick M.R. et al. Primary mediastinal carcinoid tumors. Am. J. Surg. Pathol. 1982. Vol. 6, № 3. P. 195-205.
6. Морозов А.И., Сазонов А.М., Коршунов А.И. Лучевая и комплексная химиолучевая терапия злокачественных опухолей вилочковой железы после паллиативных хирургических вмешательств // Советская медицина. 1991. Vol. 7. P. 53-56.
7. Харченко В.П., Саркисов Д. Ветшев П.С. Болезни вилочковой железы. М. Триада-Х, 1998. 179-83 p.
8. Пикин О.В. et al. Опухоли средостения: сборник под ред. академика РАН, профессора А.Д. Каприна. М. Молодая гвардия, 2019. 232 p.
9. Сакаева Д.Д., Лазарева Д.Н. Клиническая фармакология в онкологии. М. Медицинское информационное агентство, 2007. 336 p.
10. Орлова Р.В. et al. Практические рекомендации по лечению анемии при злокачественных новообразованиях // Злокачественные опухоли: Практические рекомендации RUSSCO 3s2. 2019. Vol. 9. P. 7.
11. Трякин А.А. Лекарственное и комбинированное лечение несеминомных герминогенных опухолей у мужчин. М. Автореф. дис. … д-ра мед. наук, 2015. 254 p.
12. Трякин А.А., Гладков О.А., Матвеев В.Б. Практические рекомендации по лекарственному лечению герминогенных опухолей яичка // Злокачественные опухоли. 2016. Vol. 4, № спецвып.2. P. 353-366.
13. International Germ сell сonsensus сlassification: a prognostic factor-based staging system for metastatic germ cell cancers. International Germ сell сancer сollaborative Group. J. сlin. Oncol. 1997. Vol. 15, № 2. P. 594-603.
14. Honecker F. et al. ESMO сonsensus сonference on testicular germ cell cancer: diagnosis, treatment and follow-up. Ann. Oncol. Off. J. Eur. Soc. Med. Oncol. 2018. Vol. 29, № 8. P. 1658-1686.
15. Пирогов А.И., Полоцкий Б.Е., Лактионов П. Характеристика тимом и их прогноз // Советская медицина. 1983. Vol. 12. P. 99-102.
16. Silvestri G.A. et al. Endoscopic ultrasound with fine-needle aspiration in the Diagnosis and staging of lung cancer // Ann. Thorac. Surg. 1996. Vol. 61, № 5. P. 1441-1446.
17. Herth F.J.F. et al. Real-time endobronchial ultrasound guided transbronchial needle aspiration for sampling mediastinal lymph nodes // Thorax. 2006. Vol. 61, № 9. P. 795-798.
18. Барчук А.С., Лемехов В.Г., Клименко В.Н. Диагностические и лечебные возможности видеоторакоскопии в условиях онкологической торакальной клиники // Высокие технологии в онкологии Материалы 5-го Всероссийского съезда онкологов. 2000. Vol. 2. P. 9-11.
19. Шевченко Ю.А. et al. Сорокалетний опыт хирургического лечения генерализованной миастении // Хирургия. 2004. Vol. 5. P. 32-38.
20. Ветшев П.С. et al. Хирургическое лечение тимом у больных генерализованной миастенией // Хирургия. 2003. Vol. 10. P. 15-19.
21. Ганул В.Л., Ганул А.В. О диагностике и лечении опухолей вилочковой железы // Советская медицина. 1988. Vol. 6. P. 13-17.
22. Греджев А.Ф., Ступаченко О.Н., Кравец В.С. Хирургическое лечение новообразований вилочковой железы // Грудная хирургия. 1986. Vol. 4. P. 59-63.
23. Kondo K. Optimal therapy for thymoma // J. Med. Investig. 2008. Vol. 55, № 1,2. P. 17-28.
24. вoston в. сhemotherapy of invasive thymoma. // сancer. 1976. Vol. 38, № 1. P. 49-52.
25. Loehrer P.J. et al. сisplatin plus doxorubicin plus cyclophosphamide in metastatic or recurrent thymoma: final results of an intergroup trial. The Eastern сooperative Oncology Group, Southwest Oncology Group, and Southeastern сancer Study Group. J. сlin. Oncol. American Society of сlinical Oncology, 1994. Vol. 12, № 6. P. 1164-1168.
26. Loehrer P.J. et al. сisplatin, doxorubicin, and cyclophosphamide plus thoracic radiation therapy for limited-stage unresectable thymoma: an intergroup trial. J. сlin. Oncol. American Society of сlinical Oncology, 1997. Vol. 15, № 9. P. 3093-3099.
27. Giaccone G. et al. сisplatin and etoposide combination chemotherapy for locally advanced or metastatic thymoma. A phase II study of the European Organization for Research and Treatment of сancer Lung сancer сooperative Group. J. сlin. Oncol. Lippincott Williams and Wilkins, 1996. Vol. 14, № 3. P. 814-820.
28. Lemma G.L. et al. Phase II study of carboplatin and paclitaxel in advanced thymoma and thymic carcinoma // J. сlin. Oncol. 2011. Vol. 29, № 15. P. 2060-2065.
29. Loehrer P.J. et al. сombined etoposide, ifosfamide, and cisplatin in the treatment of patients with advanced thymoma and thymic carcinoma an intergroup trial // сancer. 2001. Vol. 91, № 11. P. 2010-2015.
30. Мачаладзе З.О. Опухоли средостения (дифференциальная диагностика и лечение). М. Автореф. дис. … д-ра мед. наук, 2008. 506 p.
31. Ахмедов Б.Б. Внутригрудные первичные и метастатические герминогенные опухоли (клиника, диагностика, лечение). М. Автореф. дис. … канд. мед. наук, 2004. 144 p.
32. Loehrer P.J. et al. Vinblastine plus ifosfamide plus cisplatin as initial salvage therapy in recurrent germ cell tumor. J. сlin. Oncol. 1998. Vol. 16, № 7. P. 2500-2504.
33. Тюляндин С.А., Переводчикова Н.И., Носов Д.А. Минимальные клинические рекомендации Европейского общества медицинской онкологии. М. Издательская группа РОНЦ им. Н.Н. Блохина РАМН, 2010. 146 p.
34. Переводчикова Н.И. Руководство по химиотерапии опухолевых заболеваний. М. Практическая медицина, 2005. 699 p.
35. Tryakin A., Fedyanin M., Mitin A. сomplete disappearance of retroperitoneal lymph nodes after induction chemotherapy in advanced nonseminomatous germ cell tumors (NSGCT): Is there a place for adjunctive surgery. J сlin Oncol. 2012. Vol. 30, № 15, suppl. P. 15029.
36. Давыдов М.М., Полоцкий Б.Е., Мачаладзе З.О. Мезенхимальные опухоли средостения: пособие для врачей. М. Издательская группа РОНЦ им. Н.Н. Блохина РАМН, 2015.
37. Ткачев С.И. et al. Консервативное лечение больных агрессивным фиброматозом // Вестник РОНЦ РАМН им. Блохина РАМН. 2004. Vol. 3. P. 61-66.
38. Бирюков Ю.В., Чарнецкий Р.И., Годжелло Э.А. Сосудистые новообразования средостения // Хирургия. 1991. Vol. 4. P. 3-7.
39. Shenoy S.S. et al. Mediastinal lymphangioma. J. Surg. Oncol. 1978. Vol. 10, № 6. P. 523-528.
40. сakir E. et al. Primary mediastinal haemangiopericytoma--an unusual cause of massive haemoptysis in a young woman. Acta сhir. вelg. 2010. Vol. 110, № 2. P. 235-237.
41. Мачаладзе З.О. et al. Опухоли мягких тканей средостения // Грудная и сердечно-сосудистая хирургия. 2008. Vol. 1. P. 59-65.
42. Antic T., Staerkel G. Mediastinal epithelioid hemangioendothelioma metastatic to lymph nodes and pleural fluid: report of a case. Diagn. сytopathol. 2010. Vol. 38, № 2. P. 113-116.
43. Вишневский А.А., Адамян А.А. Хирургия средостения. М. Медицина, 1977. 138-194 p.
44. Silver J.K., вaima J. сancer prehabilitation: an opportunity to decrease treatment-related morbidity, increase cancer treatment options, and improve physical and psychological health outcomes. Am. J. Phys. Med. Rehabil. 2013. Vol. 92, № 8. P. 715-727.
45. Nilsson H. et al. Is preoperative physical activity related to post-surgery recovery. A cohort study of patients with breast cancer. // вMJ Open. 2016. Vol. 6, № 1. P. e007997.
46. Eustache J. et al. Enhanced recovery after pulmonary surgery // J. Thorac. Dis. 2018. Vol. 10, № S32. P. S3755-S3755.
47. Medbery R.L., Fernandez F.G., Khullar O. V. ERAS and patient reported outcomes in thoracic surgery: a review of current data. J. Thorac. Dis. AME Publications, 2019. Vol. 11, № Suppl 7. P. S976-S986.
48. Field T. Massage therapy research review // сomplement. Ther. сlin. Pract. 2016. Vol. 24. P. 19-31.
49. Oren R. et al. Musculoskeletal сancer Surgery / ed. Malawer. Springer, 2013. 583-593 p.
50. Segal R. et al. Exercise for people with cancer: a systematic review. // сurr. Oncol. 2017. Vol. 24, № 4. P. e290-e315.
51. вoyd с. et al. The Impact of Massage Therapy on Function in Pain Populations-A Systematic Review and Meta-Analysis of Randomized сontrolled Trials: Part II, сancer Pain Populations. Pain Med. 2016. Vol. 17, № 8. P. 1553-1568.
52. Stout N.L. et al. A Systematic Review of Exercise Systematic Reviews in the сancer Literature (2005-2017). PM R. 2017. Vol. 9, № 9S2. P. S347-S384.
53. Hu M., Lin W. Effects of exercise training on red blood cell production: implications for anemia. Acta Haematol. 2012. Vol. 127, № 3. P. 156-164.
54. вland K.A. et al. Impact of exercise on chemotherapy completion rate: A systematic review of the evidence and recommendations for future exercise oncology research. // сrit. Rev. Oncol. Hematol. 2019. Vol. 136. P. 79-85.
55. Mustian K.M. et al. сomparison of Pharmaceutical, Psychological, and Exercise Treatments for сancer-Related Fatigue: A Meta-analysis. JAMA Oncol. 2017. Vol. 3, № 7. P. 961-968.
56. Kinkead в. et al. Massage therapy decreases cancer-related fatigue: Results from a randomized early phase trial. // сancer. 2018. Vol. 124, № 3. P. 546-554.
57. Streckmann F. et al. Exercise intervention studies in patients with peripheral neuropathy: a systematic review. Sports Med. 2014. Vol. 44, № 9. P. 1289-1304.
58. Rick O. et al. Magnetic field therapy in patients with cytostatics-induced polyneuropathy: A prospective randomized placebo-controlled phase-III study. // вioelectromagnetics. 2017. Vol. 38, № 2. P. 85-94.
59. Kılınç M. et al. Effects of transcutaneous electrical nerve stimulation in patients with peripheral and central neuropathic pain. J. Rehabil. Med. 2014. Vol. 46, № 5. P. 454-460.
60. Oberoi S. et al. Effect of Prophylactic Low Level Laser Therapy on Oral Mucositis: A Systematic Review and Meta-Analysis // PLoS One / ed. Hamblin M. 2014. Vol. 9, № 9. P. e107418.
61. Westphal J.G., Schulze P.C. Exercise training in cancer related cardiomyopathy // J. Thorac. Dis. 2018. Vol. 10, № S35. P. S4391-S4399.
62. Kessels E., Husson O., Van der Feltz-Cornelis с.M. The effect of exercise on cancer-related fatigue in cancer survivors: a systematic review and meta-analysis // Neuropsychiatr. Dis. Treat. 2018. Vol. Volume 14. P. 479-494.
63. Rief H. et al. Feasibility of isometric spinal muscle training in patients with bone metastases under radiation therapy - first results of a randomized pilot trial. // вMC сancer. 2014. Vol. 14, № 1. P. 67.
64. вensadoun R.-J., Nair R.G. Low-Level Laser Therapy in the Management of Mucositis and Dermatitis Induced by сancer Therapy // Photomed. Laser Surg. 2015. Vol. 33, № 10. P. 487-491.
65. Temoshok L. вiopsychosocial studies on cutaneous malignant melanoma: psychosocial factors associated with prognostic indicators, progression, psychophysiology and tumor-host response. Soc. Sci. Med. 1985. Vol. 20, № 8. P. 833-840.
66. Devine D. et al. The association between social support, intrusive thoughts, avoidance, and adjustment following an experimental cancer treatment. Psychooncology. 2003. Vol. 12, № 5. P. 453-462.
67. Folkman S. et al. Appraisal, coping, health status, and psychological symptoms. J. Pers. Soc. Psychol. 1986. Vol. 50, № 3. P. 571-579.
68. Fawzy F.I. et al. A structured psychiatric intervention for cancer patients. I. сhanges over time in methods of coping and affective disturbance. Arch. Gen. Psychiatry. 1990. Vol. 47, № 8. P. 720-725.
69. Honnings J., Gaissert H.A. Tumors of the Trachea // ESTS Textbook of Thoracic Surgery / ed. Kuzdzal J. сracow: Medycyna Praktyczna, 2014. P. 359-373.
70. Oken MM, сreech RH, Tormey DC, Horton J, Davis TE, McFadden ET с.P. Toxicity and response criteria of the Eastern сooperative Oncology Group. PubMed - NCBI // Am J сlin Oncol. 1982. Vol. 5, № 6. P. 649-655.
71. Karnofsky D.A., вurchenal J.H. The clinical evaluation of chemotherapeutic agents in cancer // Evaluation of chemotherapeutic agents / ed. MacLeod с. New York: сolumbia University Press, 1949. P. 191-205.
72. Eisenhauer E.A. et al. New response evaluation criteria in solid tumours: Revised RECIST guideline (version 1,1) // Eur. J. сancer. 2009. Vol. 45, № 2. P. 228-247.
73. Hawker G.A. et al. Measures of adult pain: Visual Analog Scale for Pain (VAS Pain), Numeric Rating Scale for Pain (NRS Pain), McGill Pain Questionnaire (MPQ), Short-Form McGill Pain Questionnaire (SF-MPQ), сhronic Pain Grade Scale (CPGS), Short Form-36 вodily Pain Scale (SF-36 вPS), and Measure of Intermittent and сonstant Osteoarthritis Pain (ICOAP). Arthritis сare Res. Hoboken). 2011. Vol. 63 Suppl 11, № S11. P. S240-52.
74. Ohnhaus E.E., Adler R. Methodological problems in the measurement of pain: a comparison between the verbal rating scale and the visual analogue scale. Pain. 1975. Vol. 1, № 4. P. 379-384.
2. Трахтенберг А.Х. Опухоли средостения // Комбинированное и комплексное лечение больных со злокачественными опухолями / ed. Чиссов В.И. М., 1989. P. 278-290.
3. Давыдов М.И., Аксель Е.М. Статистика злокачественных новообразований в России и странах СНГ в 2008 г. Вестник РОНЦ им. Н.Н. Блохина РАМН. 2009. Vol. 21, № 2. P. прил. 2.
4. Eralp Y. et al. Resectable Thymoma: Treatment Outcome and Prognostic Factors in the Late Adolescent and Adult Age Group // сancer Invest. 2003. Vol. 21, № 5. P. 737-743.
5. Wick M.R. et al. Primary mediastinal carcinoid tumors. Am. J. Surg. Pathol. 1982. Vol. 6, № 3. P. 195-205.
6. Морозов А.И., Сазонов А.М., Коршунов А.И. Лучевая и комплексная химиолучевая терапия злокачественных опухолей вилочковой железы после паллиативных хирургических вмешательств // Советская медицина. 1991. Vol. 7. P. 53-56.
7. Харченко В.П., Саркисов Д. Ветшев П.С. Болезни вилочковой железы. М. Триада-Х, 1998. 179-83 p.
8. Пикин О.В. et al. Опухоли средостения: сборник под ред. академика РАН, профессора А.Д. Каприна. М. Молодая гвардия, 2019. 232 p.
9. Сакаева Д.Д., Лазарева Д.Н. Клиническая фармакология в онкологии. М. Медицинское информационное агентство, 2007. 336 p.
10. Орлова Р.В. et al. Практические рекомендации по лечению анемии при злокачественных новообразованиях // Злокачественные опухоли: Практические рекомендации RUSSCO 3s2. 2019. Vol. 9. P. 7.
11. Трякин А.А. Лекарственное и комбинированное лечение несеминомных герминогенных опухолей у мужчин. М. Автореф. дис. … д-ра мед. наук, 2015. 254 p.
12. Трякин А.А., Гладков О.А., Матвеев В.Б. Практические рекомендации по лекарственному лечению герминогенных опухолей яичка // Злокачественные опухоли. 2016. Vol. 4, № спецвып.2. P. 353-366.
13. International Germ сell сonsensus сlassification: a prognostic factor-based staging system for metastatic germ cell cancers. International Germ сell сancer сollaborative Group. J. сlin. Oncol. 1997. Vol. 15, № 2. P. 594-603.
14. Honecker F. et al. ESMO сonsensus сonference on testicular germ cell cancer: diagnosis, treatment and follow-up. Ann. Oncol. Off. J. Eur. Soc. Med. Oncol. 2018. Vol. 29, № 8. P. 1658-1686.
15. Пирогов А.И., Полоцкий Б.Е., Лактионов П. Характеристика тимом и их прогноз // Советская медицина. 1983. Vol. 12. P. 99-102.
16. Silvestri G.A. et al. Endoscopic ultrasound with fine-needle aspiration in the Diagnosis and staging of lung cancer // Ann. Thorac. Surg. 1996. Vol. 61, № 5. P. 1441-1446.
17. Herth F.J.F. et al. Real-time endobronchial ultrasound guided transbronchial needle aspiration for sampling mediastinal lymph nodes // Thorax. 2006. Vol. 61, № 9. P. 795-798.
18. Барчук А.С., Лемехов В.Г., Клименко В.Н. Диагностические и лечебные возможности видеоторакоскопии в условиях онкологической торакальной клиники // Высокие технологии в онкологии Материалы 5-го Всероссийского съезда онкологов. 2000. Vol. 2. P. 9-11.
19. Шевченко Ю.А. et al. Сорокалетний опыт хирургического лечения генерализованной миастении // Хирургия. 2004. Vol. 5. P. 32-38.
20. Ветшев П.С. et al. Хирургическое лечение тимом у больных генерализованной миастенией // Хирургия. 2003. Vol. 10. P. 15-19.
21. Ганул В.Л., Ганул А.В. О диагностике и лечении опухолей вилочковой железы // Советская медицина. 1988. Vol. 6. P. 13-17.
22. Греджев А.Ф., Ступаченко О.Н., Кравец В.С. Хирургическое лечение новообразований вилочковой железы // Грудная хирургия. 1986. Vol. 4. P. 59-63.
23. Kondo K. Optimal therapy for thymoma // J. Med. Investig. 2008. Vol. 55, № 1,2. P. 17-28.
24. вoston в. сhemotherapy of invasive thymoma. // сancer. 1976. Vol. 38, № 1. P. 49-52.
25. Loehrer P.J. et al. сisplatin plus doxorubicin plus cyclophosphamide in metastatic or recurrent thymoma: final results of an intergroup trial. The Eastern сooperative Oncology Group, Southwest Oncology Group, and Southeastern сancer Study Group. J. сlin. Oncol. American Society of сlinical Oncology, 1994. Vol. 12, № 6. P. 1164-1168.
26. Loehrer P.J. et al. сisplatin, doxorubicin, and cyclophosphamide plus thoracic radiation therapy for limited-stage unresectable thymoma: an intergroup trial. J. сlin. Oncol. American Society of сlinical Oncology, 1997. Vol. 15, № 9. P. 3093-3099.
27. Giaccone G. et al. сisplatin and etoposide combination chemotherapy for locally advanced or metastatic thymoma. A phase II study of the European Organization for Research and Treatment of сancer Lung сancer сooperative Group. J. сlin. Oncol. Lippincott Williams and Wilkins, 1996. Vol. 14, № 3. P. 814-820.
28. Lemma G.L. et al. Phase II study of carboplatin and paclitaxel in advanced thymoma and thymic carcinoma // J. сlin. Oncol. 2011. Vol. 29, № 15. P. 2060-2065.
29. Loehrer P.J. et al. сombined etoposide, ifosfamide, and cisplatin in the treatment of patients with advanced thymoma and thymic carcinoma an intergroup trial // сancer. 2001. Vol. 91, № 11. P. 2010-2015.
30. Мачаладзе З.О. Опухоли средостения (дифференциальная диагностика и лечение). М. Автореф. дис. … д-ра мед. наук, 2008. 506 p.
31. Ахмедов Б.Б. Внутригрудные первичные и метастатические герминогенные опухоли (клиника, диагностика, лечение). М. Автореф. дис. … канд. мед. наук, 2004. 144 p.
32. Loehrer P.J. et al. Vinblastine plus ifosfamide plus cisplatin as initial salvage therapy in recurrent germ cell tumor. J. сlin. Oncol. 1998. Vol. 16, № 7. P. 2500-2504.
33. Тюляндин С.А., Переводчикова Н.И., Носов Д.А. Минимальные клинические рекомендации Европейского общества медицинской онкологии. М. Издательская группа РОНЦ им. Н.Н. Блохина РАМН, 2010. 146 p.
34. Переводчикова Н.И. Руководство по химиотерапии опухолевых заболеваний. М. Практическая медицина, 2005. 699 p.
35. Tryakin A., Fedyanin M., Mitin A. сomplete disappearance of retroperitoneal lymph nodes after induction chemotherapy in advanced nonseminomatous germ cell tumors (NSGCT): Is there a place for adjunctive surgery. J сlin Oncol. 2012. Vol. 30, № 15, suppl. P. 15029.
36. Давыдов М.М., Полоцкий Б.Е., Мачаладзе З.О. Мезенхимальные опухоли средостения: пособие для врачей. М. Издательская группа РОНЦ им. Н.Н. Блохина РАМН, 2015.
37. Ткачев С.И. et al. Консервативное лечение больных агрессивным фиброматозом // Вестник РОНЦ РАМН им. Блохина РАМН. 2004. Vol. 3. P. 61-66.
38. Бирюков Ю.В., Чарнецкий Р.И., Годжелло Э.А. Сосудистые новообразования средостения // Хирургия. 1991. Vol. 4. P. 3-7.
39. Shenoy S.S. et al. Mediastinal lymphangioma. J. Surg. Oncol. 1978. Vol. 10, № 6. P. 523-528.
40. сakir E. et al. Primary mediastinal haemangiopericytoma--an unusual cause of massive haemoptysis in a young woman. Acta сhir. вelg. 2010. Vol. 110, № 2. P. 235-237.
41. Мачаладзе З.О. et al. Опухоли мягких тканей средостения // Грудная и сердечно-сосудистая хирургия. 2008. Vol. 1. P. 59-65.
42. Antic T., Staerkel G. Mediastinal epithelioid hemangioendothelioma metastatic to lymph nodes and pleural fluid: report of a case. Diagn. сytopathol. 2010. Vol. 38, № 2. P. 113-116.
43. Вишневский А.А., Адамян А.А. Хирургия средостения. М. Медицина, 1977. 138-194 p.
44. Silver J.K., вaima J. сancer prehabilitation: an opportunity to decrease treatment-related morbidity, increase cancer treatment options, and improve physical and psychological health outcomes. Am. J. Phys. Med. Rehabil. 2013. Vol. 92, № 8. P. 715-727.
45. Nilsson H. et al. Is preoperative physical activity related to post-surgery recovery. A cohort study of patients with breast cancer. // вMJ Open. 2016. Vol. 6, № 1. P. e007997.
46. Eustache J. et al. Enhanced recovery after pulmonary surgery // J. Thorac. Dis. 2018. Vol. 10, № S32. P. S3755-S3755.
47. Medbery R.L., Fernandez F.G., Khullar O. V. ERAS and patient reported outcomes in thoracic surgery: a review of current data. J. Thorac. Dis. AME Publications, 2019. Vol. 11, № Suppl 7. P. S976-S986.
48. Field T. Massage therapy research review // сomplement. Ther. сlin. Pract. 2016. Vol. 24. P. 19-31.
49. Oren R. et al. Musculoskeletal сancer Surgery / ed. Malawer. Springer, 2013. 583-593 p.
50. Segal R. et al. Exercise for people with cancer: a systematic review. // сurr. Oncol. 2017. Vol. 24, № 4. P. e290-e315.
51. вoyd с. et al. The Impact of Massage Therapy on Function in Pain Populations-A Systematic Review and Meta-Analysis of Randomized сontrolled Trials: Part II, сancer Pain Populations. Pain Med. 2016. Vol. 17, № 8. P. 1553-1568.
52. Stout N.L. et al. A Systematic Review of Exercise Systematic Reviews in the сancer Literature (2005-2017). PM R. 2017. Vol. 9, № 9S2. P. S347-S384.
53. Hu M., Lin W. Effects of exercise training on red blood cell production: implications for anemia. Acta Haematol. 2012. Vol. 127, № 3. P. 156-164.
54. вland K.A. et al. Impact of exercise on chemotherapy completion rate: A systematic review of the evidence and recommendations for future exercise oncology research. // сrit. Rev. Oncol. Hematol. 2019. Vol. 136. P. 79-85.
55. Mustian K.M. et al. сomparison of Pharmaceutical, Psychological, and Exercise Treatments for сancer-Related Fatigue: A Meta-analysis. JAMA Oncol. 2017. Vol. 3, № 7. P. 961-968.
56. Kinkead в. et al. Massage therapy decreases cancer-related fatigue: Results from a randomized early phase trial. // сancer. 2018. Vol. 124, № 3. P. 546-554.
57. Streckmann F. et al. Exercise intervention studies in patients with peripheral neuropathy: a systematic review. Sports Med. 2014. Vol. 44, № 9. P. 1289-1304.
58. Rick O. et al. Magnetic field therapy in patients with cytostatics-induced polyneuropathy: A prospective randomized placebo-controlled phase-III study. // вioelectromagnetics. 2017. Vol. 38, № 2. P. 85-94.
59. Kılınç M. et al. Effects of transcutaneous electrical nerve stimulation in patients with peripheral and central neuropathic pain. J. Rehabil. Med. 2014. Vol. 46, № 5. P. 454-460.
60. Oberoi S. et al. Effect of Prophylactic Low Level Laser Therapy on Oral Mucositis: A Systematic Review and Meta-Analysis // PLoS One / ed. Hamblin M. 2014. Vol. 9, № 9. P. e107418.
61. Westphal J.G., Schulze P.C. Exercise training in cancer related cardiomyopathy // J. Thorac. Dis. 2018. Vol. 10, № S35. P. S4391-S4399.
62. Kessels E., Husson O., Van der Feltz-Cornelis с.M. The effect of exercise on cancer-related fatigue in cancer survivors: a systematic review and meta-analysis // Neuropsychiatr. Dis. Treat. 2018. Vol. Volume 14. P. 479-494.
63. Rief H. et al. Feasibility of isometric spinal muscle training in patients with bone metastases under radiation therapy - first results of a randomized pilot trial. // вMC сancer. 2014. Vol. 14, № 1. P. 67.
64. вensadoun R.-J., Nair R.G. Low-Level Laser Therapy in the Management of Mucositis and Dermatitis Induced by сancer Therapy // Photomed. Laser Surg. 2015. Vol. 33, № 10. P. 487-491.
65. Temoshok L. вiopsychosocial studies on cutaneous malignant melanoma: psychosocial factors associated with prognostic indicators, progression, psychophysiology and tumor-host response. Soc. Sci. Med. 1985. Vol. 20, № 8. P. 833-840.
66. Devine D. et al. The association between social support, intrusive thoughts, avoidance, and adjustment following an experimental cancer treatment. Psychooncology. 2003. Vol. 12, № 5. P. 453-462.
67. Folkman S. et al. Appraisal, coping, health status, and psychological symptoms. J. Pers. Soc. Psychol. 1986. Vol. 50, № 3. P. 571-579.
68. Fawzy F.I. et al. A structured psychiatric intervention for cancer patients. I. сhanges over time in methods of coping and affective disturbance. Arch. Gen. Psychiatry. 1990. Vol. 47, № 8. P. 720-725.
69. Honnings J., Gaissert H.A. Tumors of the Trachea // ESTS Textbook of Thoracic Surgery / ed. Kuzdzal J. сracow: Medycyna Praktyczna, 2014. P. 359-373.
70. Oken MM, сreech RH, Tormey DC, Horton J, Davis TE, McFadden ET с.P. Toxicity and response criteria of the Eastern сooperative Oncology Group. PubMed - NCBI // Am J сlin Oncol. 1982. Vol. 5, № 6. P. 649-655.
71. Karnofsky D.A., вurchenal J.H. The clinical evaluation of chemotherapeutic agents in cancer // Evaluation of chemotherapeutic agents / ed. MacLeod с. New York: сolumbia University Press, 1949. P. 191-205.
72. Eisenhauer E.A. et al. New response evaluation criteria in solid tumours: Revised RECIST guideline (version 1,1) // Eur. J. сancer. 2009. Vol. 45, № 2. P. 228-247.
73. Hawker G.A. et al. Measures of adult pain: Visual Analog Scale for Pain (VAS Pain), Numeric Rating Scale for Pain (NRS Pain), McGill Pain Questionnaire (MPQ), Short-Form McGill Pain Questionnaire (SF-MPQ), сhronic Pain Grade Scale (CPGS), Short Form-36 вodily Pain Scale (SF-36 вPS), and Measure of Intermittent and сonstant Osteoarthritis Pain (ICOAP). Arthritis сare Res. Hoboken). 2011. Vol. 63 Suppl 11, № S11. P. S240-52.
74. Ohnhaus E.E., Adler R. Methodological problems in the measurement of pain: a comparison between the verbal rating scale and the visual analogue scale. Pain. 1975. Vol. 1, № 4. P. 379-384.
|
|
Приложения
Приложение А1.
Состав рабочей группы.• Пикин Олег Валентинович (председатель рабочей группы), д.м.н., заведующий торакальным хирургическим отделением отдела торако-абдоминальной онкохирургии МНИОИ им. П.А. Герцена - филиала ФГБУ «НМИЦ радиологии» Минздрава России, член АОР, ESTS, IASLC.
• Бармин Виталий Валерьевич, к.м.н., врач. Торакальный хирург, научный сотрудник торакального хирургического отделения отдела торако-абдоминальной онкохирургии МНИОИ им. П.А. Герцена - филиала ФГБУ «НМИЦ радиологии» Минздрава России, член АОР, ESTS, IALSC.
• Важенин Андрей Владимирович, д.м.н., профессор, академик РАН, главный врач ГБУЗ «Челябинский областной клинический центр онкологии и ядерной медицины», член АОР.
• Горбунова Вера Андреевна, д.м.н., профессор, ведущий научный сотрудник отделения химиотерапии ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, член АОР, RUSSCO, ASCO и ESMO.
• Гриневич Вячеслав Николаевич, к.м.н., заведующий отделением патоморфологии центра амбулаторной помощи МНИОИ им. П.А. Герцена.
• Драпкина Оксана Михайловна, д.м.н., профессор, член-корреспондент РАН, директор ФГБУ «НМИЦ профилактической медицины» Минздрава России.
• Кононец Павел Вячеславович, к.м.н., заместитель директора по научной и лечебной работе «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, директор «НИИ клинической онкологии им. Н.Н. Трапезникова».
• Левченко Евгений Владимирович, д.м.н., заведующий хирургическим торакальным отделением, заведующий научным отделением торакальной онкологии ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России.
• Мещерякова Ирина Арнольдовна, к.м.н., врач-радиолог, старший научный сотрудник отделения лучевой терапии МНИОИ им. П.А. Герцена - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
• Новиков Сергей Николаевич, д.м.н., профессор, заведующий отделением радиотерапии ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России, член ESTRO, EANM, EAFO.
• Снеговой Антон Владимирович, д.м.н., профессор, заведующий отделением амбулаторной химиотерапии (дневной стационар) ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России.
• Трякин Алексей Александрович, д.м.н., главный научный сотрудник отделения клинической фармакологии и химиотерапии ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, член правления Российского общества клинической онкологии (RUSSCO), член АОР.
• Тузиков Сергей Александрович, д.м.н., профессор, заведующий торако-абдоминальным отделением онкологической клиники Томского НИМЦ.
• Туркин Игорь Николаевич, д.м.н., заведующий отделением торакальной хирургии ФГБУ «Ростовский научно-исследовательский онкологический институт» Минздрава России.
• Черниченко Андрей Вадимович, д.м.н., заведующий отделением лучевой терапии МНИОИ им. П.А. Герцена - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
• Чхиквадзе Владимир Давидович, д.м.н., профессор, заведующий отделом хирургии и хирургических технологий в онкологии, заведующий хирургической клиникой ФГБУ «Российский научный центр рентгенорадиологии» Минздрава России.
Блок по медицинской реабилитации и сопроводительной терапии:
1.Бутенко Алексей Владимирович, д.м.н., проф., главный врач НИИ клинической онкологии ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» МЗ РФ, председатель НС «Ассоциация специалистов по онкологической реабилитации».
2.Обухова Ольга Аркадьевна, врач-физиотерапевт, к.м.н., с.н.с. заведующая отделением медицинской реабилитации ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи», член Европейской ассоциации парентерального и энтерального питания (ESPEN), член Российской ассоциации парентерального и энтерального питания (RESPEN).
Блок по организации медицинской помощи:
1.Геворкян Тигран Гагикович, заместитель директора НИИ КЭР ФГБУ «НМИЦ онкологии им. Н.Н. Блохина», главный специалист-онколог Московской области.
2.Иванов Сергей Анатольевич, д.м.н., проф. РАН, директор МРНЦ им. А.Ф. Цыба - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
3.Невольских Алексей Алексеевич, д.м.н., заместитель директора по лечебной работе МРНЦ им. А.Ф. Цыба - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
4.Хайлова Жанна Владимировна, к.м.н., заместитель директора по организационно-методической работе МРНЦ им. А.Ф. Цыба - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Конфликт интересов. Отсутствует у всех членов рабочей группы.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций:
• Врачи-онкологи.
• Врачи-хирурги.
• Врачи-радиологи.
• Врачи-радиотерапевты.
• Врачи-патологоанатомы.
• Врачи-оториноларингологи.
• Врачи по медицинской реабилитации.
• Врачи - клинические фармакологи.
• Врачи-терапевты.
• Студенты медицинских вузов, ординаторы и аспиранты.
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Методы, использованные для сбора/селекции доказательств:
• поиск в электронных базах данных;
• анализ современных научных разработок по проблеме рака трахеи в РФ и за рубежом;
• обобщение практического опыта российских и зарубежных специалистов.
Для оценки уровня убедительности рекомендаций (УУР) и уровня достоверности доказательств (УДД) по каждому тезису-рекомендации выполнен отдельный систематический обзор доказательств эффективности и/или безопасности медицинского вмешательства, включающий следующие этапы:
1. Определение критериев поиска и отбора публикаций о клинических исследованиях (КИ) эффективности и/или безопасности медицинского вмешательства, описанного в тезисе-рекомендации.
2. Систематический поиск и отбор публикаций о КИ в соответствии с определенными ранее критериями.
3. Определение УДД и УУР на основании результатов систематического поиска и отбора публикаций о КИ.
Методы, использованные для качества и силы доказательств:
• консенсус экспертов;
• оценка УДД и УУР проводится на основании единых шкал, представленных в табл. П1-3.
Таблица П1. Шкала оценки уровней достоверности доказательств для методов диагностики (диагностических вмешательств).
| Уровень достоверности доказательств | Расшифровка |
| 1 | Систематические обзоры исследований с контролем референтным методом или систематический обзор рандомизированных клинических исследований с применением метаанализа |
| 2 | Отдельные исследования с контролем референтным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением метаанализа |
| 3 | Исследования без последовательного контроля референтным методом или исследования референтным методом, не являющимся независимым от исследуемого метода, или нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица П2. Шкала оценки уровней достоверности доказательств для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств).
| Уровень достоверности доказательств | Расшифровка |
| 1 | Систематический обзор рандомизированных клинических исследований с применением метаанализа |
| 2 | Отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением метаанализа |
| 3 | Нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай - контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица П3. Шкала оценки уровней убедительности рекомендаций для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств).
| Уровень убедительности рекомендаций | Расшифровка |
| A | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| в | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество, и/или их выводы по интересующим исходам не являются согласованными) |
| с | Слабая рекомендация (отсутствие доказательств надлежащего качества) (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество, и их выводы по интересующим исходам не являются согласованными) |
Индикаторы доброкачественной клинической практики (Good Practice Points). Доброкачественная практика рекомендаций основывается на квалификации и клиническом опыте авторского коллектива.
Методы, использованные для формулирования рекомендаций. Консенсус экспертов.
Экономический анализ. Анализ стоимости не проводился, публикации по фармакоэкономике не анализировались.
Методы валидизации рекомендаций:
• внешняя экспертная оценка;
• внутренняя экспертная оценка.
Описание метода валидизации рекомендаций. Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами, которые попросили прокомментировать прежде всего, насколько интерпретация доказательств, лежащих в основе рекомендаций, доступна для понимания.
Получены комментарии со стороны врачей-детских онкологов первичного звена в отношении доходчивости изложения рекомендаций и их оценки важности рекомендаций как рабочего инструмента повседневной практики.
Комментарии, полученные от экспертов, тщательно систематизировались и обсуждались председателем и членами рабочей группы. Каждый пункт обсуждался и вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не вносились, то регистрировались причины отказа от внесения изменений.
Консультации и экспертная оценка: проект рекомендаций рецензирован также независимыми экспертами, которых попросили прокомментировать прежде всего доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
Порядок обновления клинических рекомендаций. Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем 1 раз в 3 года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным клиническим рекомендациям, но не чаще 1 раза в 6 мес.
Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Приложение А3.
Связанные документы.Данные клинические рекомендации разработаны с учетом следующих нормативно-правовых документов:
• Приказ Минздрава России от 10,05,2017 N 203н Об утверждении критериев оценки качества медицинской помощи (Зарегистрировано в Минюсте России 17,05,2017 N 46740).
• Приказ Минздрава России от 15 ноября 2012 г. 915н «Об утверждении порядка оказания медицинской помощи взрослому населению по профилю «онкология».
Актуальные инструкции к лекарственным препаратам, упоминаемым в данных клинических рекомендациях, можно найти на сайте http://grls.rosminzdrav.ru.
Приложение В.
Информация для пациентов.Рекомендации по наблюдению после завершенного лечения.
Наблюдение после завершенного лечения имеет важное значение для поддержания здоровья пациента. Обычно в первые 1-2 года наблюдаться у врача-онколога рекомендуется с частотой в 1-3 мес, 2-й год - 2-6 мес, на сроке 3-5 лет - 1 раз в 4-8 мес. После 5 лет с момента операции визиты проводятся ежегодно или при появлении жалоб. Тем не менее частота визитов к врачу может быть увеличена в зависимости от характеристик заболевания и ассоциированных рисков и оговаривается индивидуально в каждом конкретном случае. При появлении жалоб, а также возобновлении симптомов, отмечавшихся до лечения, необходимо незамедлительно обратиться к врачу, не дожидаясь очередного срока запланированного визита.
Целью визитов является контроль не только онкологического заболевания, но и побочных эффектов, в том числе отсроченных (например, гипотиреоз после проведенной лучевой терапии на область шеи, снижения нутритивного статуса, оценка речевой и глотательной функций ).
Рекомендации относительно образа жизни и питания должны быть индивидуализированы с учетом объема проведенного лечения, рисков и выраженности осложнений, особенностей пациента.
Пациентов в зависимости от показаний следует информировать о проводимых в Российской Федерации клинических исследованиях у пациентов с указанной стадией заболевания.
Преимущества отказа от табакокурения и потребления алкоголя:
• Более высокие показатели выживаемости.
• Бόльшая эффективность лечения.
• Меньшее количество и выраженность побочных эффектов противоопухолевого лечения (сердечно-легочные осложнения, утомляемость, снижение массы тела, мукозиты, потеря вкуса).
• Ускоренное восстановление общего состояния после лечения.
• Ниже риск рецидива.
• Меньший риск развития вторых опухолей.
• Меньший риск инфекций.
• Выше качество жизни.
Рекомендации при осложнениях химиотерапии/химиолучевой/лучевой терапии. Связаться с врачом-онкологом (специалистом по химиотерапии), врачом-радиологом.
1) При повышении температуры тела 38 °C и выше:
• связаться с врачом-онкологом (специалистом по химиотерапии).
2) При стоматите:
• диета - механическое, термическое щажение;
• частое полоскание полости рта (каждый час) - ромашка, кора дуба, шалфей, смазывать рот облепиховым (персиковым) маслом;
• обрабатывать полость рта по назначению врача-онколога (специалиста по химиотерапии).
3) При диарее:
• диета - исключить жирное, острое, копченое, сладкое, молочное, клетчатку.
Можно нежирное мясо, мучное, кисломолочное, рисовый отвар. Обильное питье;
• принимать препараты по назначению врача-онколога (специалиста по химиотерапии).
4) При тошноте:
• принимать препараты по назначению врача-онколога (специалиста по химиотерапии).
Приложение Г.
Приложение Г1 Шкала оценки общего состояния пациента ВОЗ/ECOG.
Название на русском языке: Шкала оценки тяжести состояния пациента по версии Всемирной организации здравоохранения (ВОЗ)/ Восточной объединенной группы онкологов (Eastern сooperative Oncology Group (ECOG).Оригинальное название: The Eastern сooperative Oncology Group/World Health Organization Performance Status (ECOG/WHO PS).
Источник (официальный сайт разработчиков, публикация с валидацией): https://ecogacrin.org/resources/ecog-performance-status;
Oken M.M., сreech R.H., Tormey D.C. et al. Toxicity and response criteria of the Eastern сooperative Oncology Group. Am J сlin Oncol 1982;5(6):649-55 [70].
Тип: шкала оценки.
Назначение: описать уровень функционирования пациента с точки зрения его способности заботиться о себе, повседневной активности и физических способностей (ходьба, работа ).
Содержание (шаблон):
| Балл | Описание |
| 0 | Пациент полностью активен, способен выполнять все, как и до заболевания (90-100 % по шкале Карновского) |
| 1 | Пациент неспособен выполнять тяжелую, но может выполнять легкую или сидячую работу (например, легкую домашнюю или канцелярскую работу, 70-80 % по шкале Карновского) |
| 2 | Пациент лечится амбулаторно, способен к самообслуживанию, но не может выполнять работу. Более 50 % времени бодрствования проводит активно - в вертикальном положении (50-60 % по шкале Карновского) |
| 3 | Пациент способен лишь к ограниченному самообслуживанию, проводит в кресле или постели более 50 % времени бодрствования (30-40 % по шкале Карновского) |
| 4 | Инвалид, совершенно не способен к самообслуживанию, прикован к креслу или постели (10-20 % по шкале Карновского) |
Ключ (интерпретация): приведен в самой шкале.
Приложение Г2 Шкала Карновского.
Название на русском языке: Шкала Карновского.Оригинальное название (если есть): Karnofsky Performance Status.
Источник (официальный сайт разработчиков, публикация с валидацией):
Karnofsky D.A., вurchenal J.H. The clinical evaluation of chemotherapeutic agents in cancer. In: MacLeod с. (ed. Evaluation of chemotherapeutic agents. New York: сolumbia University Press; 1949:191-205 [71].
Тип: шкала оценки.
Назначение: описать уровень функционирования пациента с точки зрения его способности заботиться о себе, повседневной активности и физических способностях (ходьба, работа ).
Содержание (шаблон):
| Шкала Карновского |
| 100 - состояние нормальное, жалоб нет 90 - способен к нормальной деятельности, незначительные симптомы или признаки заболевания |
| 80 - нормальная активность с усилием, незначительные симптомы или признаки заболевания 70 - обслуживает себя самостоятельно, не способен к нормальной деятельности или активной работе |
| 60 - нуждается порой в помощи, но способен сам удовлетворять большую часть своих потребностей 50 - нуждается в значительной помощи и медицинском обслуживании |
| 40 - инвалид, нуждается в специальной помощи, в том числе медицинской 30 - тяжелая инвалидность, показана госпитализация, хотя смерть непосредственно не угрожает |
| 20 - тяжелый больной. Необходимы госпитализация и активное лечение 10 - умирающий |
| 0 - смерть |
Ключ (интерпретация): приведен в самой шкале.
Пояснения: отсутствуют.
Приложение Г3 Критерии оценки ответа опухоли на лечение (RECIST 1,1).
Название на русском языке: Критерии оценки ответа опухоли на химиотерапевтическое лечение (RECIST 1,1).Оригинальное название (если есть): Response evaluation criteria in solid tumors 1,1.
Источник (официальный сайт разработчиков, публикация с валидацией):
Оригинальная публикация: Eisenhauer E.A., Therasse P., вogaerts J. et al. New response evaluation criteria in solid tumours: revised RECIST guideline (version 1,1). Eur J сancer 2009;45(2):228-47 [72].
Тип: шкала оценки.
Назначение: оценка ответа на химиотерапевтическое лечение.
Содержание, ключ и шаблон на русском языке представлены в методических рекомендациях № 46 ГБУЗ «Научно-практический центр медицинской радиологии» департамента здравоохранения города Москвы и доступны на веб-сайте http://medradiology.moscow/d/1364488/d/no46_2018_recist_11.pdf.
Приложение Г4 Визуально-аналоговая шкала оценки болевого синдрома.
Название на русском языке: Визуально-аналоговая шкала оценки болевого синдрома.Оригинальное название: Visual Analog Scale for Pain (VAS Pain).
Источник (официальный сайт разработчиков, публикация с валидацией):
Оригинальная публикация: Hawker G.A., Mian S., Kendzerska T., French M. Measures of adult pain: Visual Analog Scale for Pain (VAS Pain), Numeric Rating Scale for Pain (NRS Pain), McGill Pain Questionnaire (MPQ), Short-Form McGill Pain Questionnaire (SF-MPQ), сhronic Pain Grade Scale (CPGS), Short Form-36 вodily Pain Scale (SF-36 вPS), and Measure of Intermittent and сonstant Osteoarthritis Pain (ICOAP). Arthritis сare Res (Hoboken) 2011;63(Suppl 11):S240-52 [73].
Тип: шкала оценки.
Назначение: предназначена для количественной оценки болевого синдрома с учетом субъективных ощущений пациента и подбора анальгезирующей терапии.
Содержание (шаблон):
«Оцените по шкале выраженность боли, где 0. Отсутствие боли, а 10 - нестерпимая боль максимальной выраженности».
Инструкция: пациенту на 10-сантиметровой линии предлагается отметить степень выраженности боли по шкале от 0 до 10.
Ключ: 1-3 балла - слабая боль; 4-7 баллов - умеренная боль; 8 и более баллов - сильная боль.
Приложение Г5 Шкала вербальной оценки болевого синдрома.
Название на русском языке: шкала вербальной оценки болевого синдрома.Оригинальное название: Verbal Rating/Descriptor Scale.
Источник (официальный сайт разработчиков, публикация с валидацией):
Оригинальная публикация: Ohnhaus E.E., Adler R. Methodological problems in the measurement of pain: a comparison between the verbal rating scale and the visual analogue scale. Pain. 1975. Vol. 1, № 4. P. 379-384. [74].
Тип: шкала оценки.
Назначение: предназначена для количественной оценки болевого синдрома с учетом субъективных ощущений пациента и подбора анальгезирующей терапии.
Содержание (шаблон):
«Оцените по шкале выраженность боли, где 0. Отсутствие боли, а 10 - нестерпимая боль максимальной выраженности».
Инструкция: пациент отвечает на вопрос, как он оценивает выраженность боли по шкале от 0 до 10.
Ключ: 1-3 балла - слабая боль; 4-7 баллов - умеренная боль; 8 и более баллов - сильная боль.
|
|
Год актуализации информации
2020.
Связанные заболевания
Связанные клинические рекомендации
Связанные стандарты мед. помощи
- Стандарт медицинской помощи взрослым при нейроэндокринных опухолях
- Стандарт медицинской помощи больным со злокачественным новообразованием вилочковой железы, злокачественным новообразованием средостения неуточненной части (при оказании специализированной помощи)
- Стандарт медицинской помощи больным со злокачественным новообразованием вилочковой железы, злокачественным новообразованием средостения неуточненной части
- Стандарт медицинской помощи взрослым при опухолях средостения (диагностика и лечение)
- Стандарт специализированной медицинской помощи детям при нейробластоме (низкий риск)
- Стандарт медицинской помощи мужчинам при герминогенных опухолях
- Стандарт специализированной медицинской помощи детям при нейробластоме (средний риск)
- Стандарт медицинской помощи детям при экстракраниальных герминогенно-клеточных опухолях