Другие названия и синонимы
Focal scleroderma.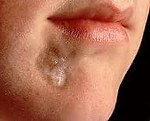
МКБ-10 коды
|
|
Описание
Очаговая склеродермия. Это хроническое заболевание соединительной ткани, характеризующееся преимущественным поражением кожи. Клинически проявляется уплотнением (индукцией) различных участков кожи с последующей атрофией и изменением пигментации, образованием контрактур. Диагноз ставится на основании симптомов, обнаружения антиядерного фактора и антицентромерных антител в крови. В сомнительных случаях проводится гистологическое исследование кожи. Лечение состоит из глюкокортикостероидов, иммунодепрессантов, антифиброзных агентов, блокаторов кальциевых каналов и терапии PUVA. В некоторых случаях выполняются хирургические операции.
Дополнительные факты
Очаговая склеродермия (локализованная, ограниченная) является хроническим аутоиммунным заболеванием из группы диффузных заболеваний соединительной ткани. Патология вездесуща, распространенность составляет от 0,3 до 3 случаев на 100 000 человек. Чаще всего страдают кавказские женщины. Возраст проявления очаговой склеродермии зависит от формы. Рассеянная склеродермия чаще встречается у взрослых (30-40 лет), линейная - у детей от 2 до 14 лет, склероатрофический лишайник - у женщин старше 50 лет. При локализованной форме, в отличие от системной формы, повреждение внутренних органов в большинстве случаев минимально или отсутствует. Существует связь склеродермии с патологиями щитовидной железы (тиреоидит Хашимото, болезнь Кривена).
Причины
Точная причина заболевания неизвестна. Этиологическая роль бактерии вorrelia burgdorferi, вызывающей боррелиоз извести, предполагается, однако на сегодняшний день нет убедительных доказательств этой теории. Важную роль в развитии склеродермии играет наследственная предрасположенность. Выявлены более частые случаи очаговой склеродермии у близких родственников. В ходе генетических исследований была обнаружена связь между определенными генами гистосовместимости (HLA-DR1, DR4) и локализованной формой заболевания. Факторами, вызывающими склеродермию, являются переохлаждение, травмы, постоянные вибрационные воздействия на кожу, прием лекарств (блеомицин). Различные химические соединения (винилхлорид, кремний, нефтепродукты, Сицилия, эпоксидная смола, пестициды, органические растворители) также оказывают пусковое действие.
Патогенез
Существует три основных патогенетических механизма склеродермии: фиброз (разрастание соединительной ткани), аутоиммунные поражения и сосудистые нарушения. Иммунная иммуноагрессия - это развитие лимфоцитами антител, направленных против соединительной ткани и ее компонентов. Кроме того, лимфоциты синтезируют интерлейкины, которые стимулируют пролиферацию фибробластов, клеток гладких мышц и образование коллагена. Соединительная ткань, которая развивается вместе с ней, заменяет нормально функционирующую ткань. Из-за повреждений, вызванных антителами и пролиферирующими клетками гладких мышц сосудистому эндотелию, уровень простациклина (вещества с антиагрегантными и сосудорасширяющими свойствами) снижается. Это приводит к спазму микрососудов, повышенной адгезии и агрегации клеток крови, внутрисосудистой коагуляции и микротромбозу.
Классификация
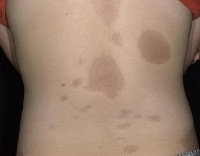
Очаговая склеродермия делится на множество форм. Наиболее распространенными являются зубной налет и линейный. Несколько вариантов заболевания могут наблюдаться у ряда пациентов одновременно. Существует ряд классификаций, но классификация клиники Майо, которая включает следующие виды фокальной склеродермии, считается наиболее оптимальной и наиболее распространенной:
Эта форма снова делится на поверхность (морфея) и узлы (келоидоподобные). Типичные области подтяжки кожи с атрофией и нарушенной пигментацией являются типичными.
Он включает в себя полосообразные, сабельные формы и прогрессирующую гематрофию лица Парри Ромберга. Очаги расположены в виде линий вдоль сосудисто-нервного пучка.
• Обобщенный (мультифокальный). Это проявляется как сочетание зубного налета и линейных вариантов. Стадо распространяется по всему телу.
С этим штаммом пузырьки с жидким содержанием появляются на коже, оставляя эрозию.
• Отключение панкреатоза. Наиболее неблагоприятная форма очаговой склеродермии. Характеризуется тяжелым, прогрессирующим течением, плохо излечим. Это влияет на все слои кожи и тканей под ним. Развиваются сильные суставные контрактуры и длительно незаживающие язвы на коже.
• Склероатрофический лишайник Цумбуша (болезнь белых пятен). Характерно образование белых пятен, сопровождающееся недопустимым зудом. Основное расположение пятен - половые органы.
Эта форма снова делится на поверхность (морфея) и узлы (келоидоподобные). Типичные области подтяжки кожи с атрофией и нарушенной пигментацией являются типичными.
Он включает в себя полосообразные, сабельные формы и прогрессирующую гематрофию лица Парри Ромберга. Очаги расположены в виде линий вдоль сосудисто-нервного пучка.
• Обобщенный (мультифокальный). Это проявляется как сочетание зубного налета и линейных вариантов. Стадо распространяется по всему телу.
С этим штаммом пузырьки с жидким содержанием появляются на коже, оставляя эрозию.
• Отключение панкреатоза. Наиболее неблагоприятная форма очаговой склеродермии. Характеризуется тяжелым, прогрессирующим течением, плохо излечим. Это влияет на все слои кожи и тканей под ним. Развиваются сильные суставные контрактуры и длительно незаживающие язвы на коже.
• Склероатрофический лишайник Цумбуша (болезнь белых пятен). Характерно образование белых пятен, сопровождающееся недопустимым зудом. Основное расположение пятен - половые органы.
Клиническая картина
Клинической картиной обычно является формирование очагов на коже, которые проходят три последовательных стадии развития: отек, уплотнение (уплотнение) и атрофия. В начале заболевания на коже конечностей, шеи или туловища появляются пятна сиреневого или лилового цвета с размытыми краями. Размер стежков может сильно варьироваться: от проса до размера ладони и более. На этом этапе пациент не испытывает никакого дискомфорта или боли. Затем пятна начинают набухать, кожа в центре огня становится более плотной, становится блестящей, приобретает цвет слоновой кости. Пациент начинает чувствовать зуд, покалывание, стеснение в коже, боль. Фаза атрофии следует. Кожа при пожарах истончается, рост волос прекращается, пот нарушается, возникают стойкая дисхромия (гипер- или депигментация) и телеангиэктазии. Иногда развивается атрофодермия (зоны втягивания кожи).
При линейной склеродермии очаги расположены вдоль нервов и кровеносных сосудов. Локализованные на коже лица, очаги внешности напоминают шрам от удара сабли (форма сабли). Прогрессирующая гематрофия - это глубокий процесс с поражением всех тканей половины лица - кожи, подкожных тканей, мышц и костей лицевого скелета, что приводит к серьезной деформации лица, приводящей к уродству Появление больного. Также встречаются атрофия половины языка и снижение вкусовой чувствительности.
Из внекожных признаков очаговой склеродермии стоит отметить офтальмологические и неврологические проявления в случае гематрофии Парри-Ромберга. К ним относятся потеря ресниц и бровей на пораженной стороне, ретракция глазного яблока из-за атрофии глазных мышц и орбитальной ткани, нейропаралитический кератит, головокружение, когнитивные нарушения, мигрень, эпилептические припадки. Развитие феномена Рейно также возможно. Симптомы синдрома Рейно следующие: постепенное изменение цвета кожи пальцев вследствие спазма сосудов и последующей гиперемии (бледность, цианоз, покраснение), сопровождающееся онемением, болью и покалыванием в пальцах. Остальные экстрадермальные признаки, характерные для системной склеродермии, встречаются крайне редко.
Ассоциированные симптомы: Эозинофилия.
При линейной склеродермии очаги расположены вдоль нервов и кровеносных сосудов. Локализованные на коже лица, очаги внешности напоминают шрам от удара сабли (форма сабли). Прогрессирующая гематрофия - это глубокий процесс с поражением всех тканей половины лица - кожи, подкожных тканей, мышц и костей лицевого скелета, что приводит к серьезной деформации лица, приводящей к уродству Появление больного. Также встречаются атрофия половины языка и снижение вкусовой чувствительности.
Из внекожных признаков очаговой склеродермии стоит отметить офтальмологические и неврологические проявления в случае гематрофии Парри-Ромберга. К ним относятся потеря ресниц и бровей на пораженной стороне, ретракция глазного яблока из-за атрофии глазных мышц и орбитальной ткани, нейропаралитический кератит, головокружение, когнитивные нарушения, мигрень, эпилептические припадки. Развитие феномена Рейно также возможно. Симптомы синдрома Рейно следующие: постепенное изменение цвета кожи пальцев вследствие спазма сосудов и последующей гиперемии (бледность, цианоз, покраснение), сопровождающееся онемением, болью и покалыванием в пальцах. Остальные экстрадермальные признаки, характерные для системной склеродермии, встречаются крайне редко.
Ассоциированные симптомы: Эозинофилия.
Возможные осложнения
Наиболее распространенная проблема рассматриваемой болезни - косметические дефекты. Серьезные осложнения, угрожающие жизни пациента, встречаются редко. К ним относятся нарушение мозгового кровообращения при гематрофии лица, ишемия и гангрена пальцев с явлением Рейно, выраженные суставные контрактуры, которые делают пациента недействительным. Через несколько лет после начала заболевания могут развиться серьезные повреждения внутренних органов - легочный фиброз, легочная гипертензия, фиброз миокарда, перикардит, стриктуры пищевода, острая нефропатия, почечная недостаточность.
|
|
Диагностика
Пациенты с очаговой склеродермией находятся под наблюдением ревматологов и дерматологов. При постановке диагноза учитываются клиническая картина, семейный анамнез. Все методы диагностики в основном направлены на определение степени поражения внутренних органов и исключения системной склеродермии. Для этого применяются следующие исследования:
В анализах крови обнаруживаются эозинофилия, повышение уровня ревматоидного фактора, гамма-глобулина, высокие титры антицентромерных антител и антинуклеарного фактора (АНФ). Присутствие антител против топоизомеразы (анти-Scl 70) способствует системному процессу. С развитием «склеродермальной почки» в моче появляются белки и эритроциты.
При капилляроскопии наблюдается дилатация капилляров без участков некроза. По данным FEGDS могут возникнуть признаки эзофагита и стриктуры пищевода. При фиброзе миокарда на ЭКГ иногда выявляются нарушения ритма сердца, на эхокардиографии - зоны гипокинеза, выпот в полости перикарда. Рентгенография или компьютерная томография легких показывает интерстициальные изменения.
• Гистологическое исследование образца биопсии кожи. Завершающий этап, позволяющий поставить достоверный диагноз. Это сделано с сомнительными результатами предыдущих исследований. Характерны следующие симптомы - инфильтрация лимфоцитами, плазматическими клетками и эозинофилами в ретикулярный слой дермы, утолщенные коллагеновые пучки, отек и склероз сосудистой стенки, атрофия эпидермиса, сальных и потовых желез.
Фокальная склеродермия дифференцируется с другими формами склеродермии (системная, склеродермия Бушке), дерматологическими заболеваниями (кожный саркоидоз, липонекробиоз, склеродермическая форма поздней кожной порфирии, базальноклеточный рак), повреждением мягких тканей (панникулит, липодермия), липодермой , Онкологи, гематологи принимают участие в дифференциальной диагностике.
В анализах крови обнаруживаются эозинофилия, повышение уровня ревматоидного фактора, гамма-глобулина, высокие титры антицентромерных антител и антинуклеарного фактора (АНФ). Присутствие антител против топоизомеразы (анти-Scl 70) способствует системному процессу. С развитием «склеродермальной почки» в моче появляются белки и эритроциты.
При капилляроскопии наблюдается дилатация капилляров без участков некроза. По данным FEGDS могут возникнуть признаки эзофагита и стриктуры пищевода. При фиброзе миокарда на ЭКГ иногда выявляются нарушения ритма сердца, на эхокардиографии - зоны гипокинеза, выпот в полости перикарда. Рентгенография или компьютерная томография легких показывает интерстициальные изменения.
• Гистологическое исследование образца биопсии кожи. Завершающий этап, позволяющий поставить достоверный диагноз. Это сделано с сомнительными результатами предыдущих исследований. Характерны следующие симптомы - инфильтрация лимфоцитами, плазматическими клетками и эозинофилами в ретикулярный слой дермы, утолщенные коллагеновые пучки, отек и склероз сосудистой стенки, атрофия эпидермиса, сальных и потовых желез.
Фокальная склеродермия дифференцируется с другими формами склеродермии (системная, склеродермия Бушке), дерматологическими заболеваниями (кожный саркоидоз, липонекробиоз, склеродермическая форма поздней кожной порфирии, базальноклеточный рак), повреждением мягких тканей (панникулит, липодермия), липодермой , Онкологи, гематологи принимают участие в дифференциальной диагностике.
Лечение
Этиотропной терапии не существует. Метод лечения и тип препарата должны быть выбраны с учетом формы заболевания, тяжести течения и локализации очагов. В линейных и бляшечных формах используются актуальные глюкокортикостероиды высокой и сверхвысокой активности (бетаметазон, триамцинолон), синтетические аналоги витамина D. При выраженной индукции кожи эффективны аппликации с диметилсульфоксидом. В случае поражения внутренних органов для уменьшения фиброза назначают инъекции пеницилламина и гиалуронидазы.
В неглубоких процессах терапия ПУВА имеет хороший терапевтический эффект, который включает облучение кожи ультрафиолетовыми волнами длинного спектра с одновременным пероральным или наружным применением фотосенсибилизаторов. Тяжелое повреждение кожи является показанием к применению иммунодепрессантов (метотрексат, такролимус, микофенолат), синдрома Рейно - блокаторов кальциевых каналов (нифедипин) и препаратов, улучшающих микроциркуляцию (пентоксифиллин, ксантинол никотинат). При склеротрофном лишайнике проводится низкоинтенсивная лазерная терапия. В случае развития суставных контрактур, которые значительно затрудняют движение или грубые деформации скелета и косметические дефекты лица, требуется хирургическое вмешательство.
В неглубоких процессах терапия ПУВА имеет хороший терапевтический эффект, который включает облучение кожи ультрафиолетовыми волнами длинного спектра с одновременным пероральным или наружным применением фотосенсибилизаторов. Тяжелое повреждение кожи является показанием к применению иммунодепрессантов (метотрексат, такролимус, микофенолат), синдрома Рейно - блокаторов кальциевых каналов (нифедипин) и препаратов, улучшающих микроциркуляцию (пентоксифиллин, ксантинол никотинат). При склеротрофном лишайнике проводится низкоинтенсивная лазерная терапия. В случае развития суставных контрактур, которые значительно затрудняют движение или грубые деформации скелета и косметические дефекты лица, требуется хирургическое вмешательство.
Список литературы
1. Ревматология: Клинические рекомендации/ под ред. Насонова Е.Л. 2010.
2. Ревматические заболевания/ Под ред. Дж.Х. Клиппела, Дж.Х. Стоуна, Л.Дж. Кроффорд, П.Х. Уайт - 2012.
3. Диффузные болезни соединительной ткани: руководство для врачей/ под ред. проф. Мазурова В.И. -2009.
4. Кожные болезни: диагностика и лечение/ Томас П. Хэбиф - 2016.
2. Ревматические заболевания/ Под ред. Дж.Х. Клиппела, Дж.Х. Стоуна, Л.Дж. Кроффорд, П.Х. Уайт - 2012.
3. Диффузные болезни соединительной ткани: руководство для врачей/ под ред. проф. Мазурова В.И. -2009.
4. Кожные болезни: диагностика и лечение/ Томас П. Хэбиф - 2016.
Связанные клинические рекомендации
Связанные стандарты мед. помощи
- Стандарт санаторно-курортной помощи больным дерматитом и экземой, папулосквамозными нарушениями, крапивницей, эритемой, другими болезнями кожи и подкожной клетчатки
- Стандарт медицинской помощи больным с локализованной склеродермией (при оказании специализированной помощи)
- Стандарт медицинской помощи больным с локализованной склеродермией
- Стандарт специализированной медицинской помощи при тяжелых формах локализованной склеродермии
- Стандарт специализированной медицинской помощи при локализованной склеродермии тяжелой степени тяжести (в дневном стационаре)
- Стандарт первичной медико-санитарной помощи при локализованной склеродермии