ICD-10 codes
Description
Синдром Неймегена. Это чрезвычайно редкое моногенное заболевание с аутосомно-рецессивным типом наследования, характеризующееся первичным иммунодефицитом и множественными аномалиями. Заболевание связано с мутацией в гене NBN. Основные признаки синдрома Неймегена: деформация лицевого скелета в виде «птичьего» лица, частые рецидивирующие бактериальные инфекции, микроцефалия и задержка физического развития детей. Диагностика включает иммунологические и генетические исследования. Лечение синдрома основано на постоянной заместительной терапии иммуноглобулинами, также рассматривается возможность инфузии гемопоэтических стволовых клеток.
Additional facts
Синдром получил свое название от голландского города Неймеген, где клиническая картина заболевания была впервые описана в 1981 году. Основные генетические нарушения, лежащие в основе заболевания, были выявлены в 1998 году. В медицинской литературе описано около 150 случаев синдрома. Однако, согласно данным национальных регистров (чешский, польский), его истинная распространенность намного выше. В основном синдром Неймегена встречается в Восточной Европе, что связано с частым носителем мутации среди здорового славянского населения («эффект основателя»). Среди неславян распространенность патологии составляет 1: 3-5 млн жителей.
Reasons
Патология возникает при дефекте гена NBN (NBS1 - синдром перелома Неймегена 1), расположенного на длинном плече 8-й хромосомы. Он кодирует образование белка небрина, который участвует в работе трехмерного белкового комплекса MRN, который, помимо небрина, включает белки MRE11 и RAD50.
Синдром Неймегена наследуется аутосомно-рецессивно: при наличии определенного генного дефекта у обоих родителей риск рождения пораженного ребенка составляет 25%. В парах, где только отец или мать несут мутировавший ген, больные дети не рождаются, но половина потомства в кариотипе имеет дефектный ген.
Синдром Неймегена наследуется аутосомно-рецессивно: при наличии определенного генного дефекта у обоих родителей риск рождения пораженного ребенка составляет 25%. В парах, где только отец или мать несут мутировавший ген, больные дети не рождаются, но половина потомства в кариотипе имеет дефектный ген.
Pathogenesis
Комплекс MRE11 / RAD50 / NBN, который изменяется у детей с болезнью Неймегена, отвечает за восстановление ДНК. Белки регулируют восстановление нормальной двухцепочечной структуры генетического материала после повреждения ионизирующим излучением, мейозом и процессами рекомбинации V (D) G, которые происходят на ранней стадии формирования иммунных клеток.
До 90% больных детей славянского происхождения гомозиготны по гипоморфной мутации 657del5, то есть имеют делецию 5 пар оснований в шестом экзоне гена NBN. При этом синтезируются два аномальных усеченных белка - p26-нибрин и p70-нибрин, которые не могут обеспечить нормальное функционирование белка.
У пациентов из неславянских стран (Великобритания, Германия, Голландия, Италия, Канада, Мексика) было выявлено 11 дополнительных вариантов поражения, локализованных не только в экзоне 6, но и в других частях перенесенного гена. Ученые доказали обратную зависимость между экспрессией белка p70 и развитием онкогематологических заболеваний в контексте синдрома Неймегена.
До 90% больных детей славянского происхождения гомозиготны по гипоморфной мутации 657del5, то есть имеют делецию 5 пар оснований в шестом экзоне гена NBN. При этом синтезируются два аномальных усеченных белка - p26-нибрин и p70-нибрин, которые не могут обеспечить нормальное функционирование белка.
У пациентов из неславянских стран (Великобритания, Германия, Голландия, Италия, Канада, Мексика) было выявлено 11 дополнительных вариантов поражения, локализованных не только в экзоне 6, но и в других частях перенесенного гена. Ученые доказали обратную зависимость между экспрессией белка p70 и развитием онкогематологических заболеваний в контексте синдрома Неймегена.
Symptoms
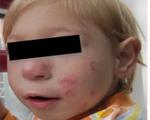
При болезни Неймегена особенности внешности «птичьего» лица отмечаются с рождения. У детей узкое лицо с высоким лбом, большим носом и маленькой нижней челюстью. Кроме того, с момента рождения заметны признаки микроцефалии (уменьшение размеров черепа), часто выявляются волчья пасть, деформации предсердий, монголоидный разрез глаза, связанный с гипертелоризмом.
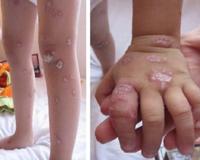
К порокам развития скелета относятся клинодактилия, частичная синдактилия, полидактилия и дисплазия тазобедренного сустава. У 50-70% детей определяются дерматологические проявления синдрома: пятна цвета «с молоком», участки витилиго, прогрессирующая депигментация по всему телу.
Патогномоничным признаком синдрома является врожденный дефицит клеточных (Т-лимфоциты) и гуморальных (антитела) связей иммунитета. По этой причине с первых месяцев жизни у детей развиваются рецидивирующие инфекции дыхательных путей (бронхит, пневмония, гайморит), воспалительные заболевания уха (средний отит, мастоидит), бактериальные поражения органов пищеварения и половой системы - мочевой. Вирусные инфекции (цитомегаловирус, вирус Эпштейна-Барра) встречаются реже.
У мальчиков часто диагностируются патологии мочеполовых органов, которые включают гипоплазию / аплазию почек, эктопию почек, уретроанальный свищ, крипторхизм и гипоспадию. В ткани мозга присутствуют арахноидальные кисты, возможно частичное или полное отсутствие мозолистого тела. У детей замедляется физическое развитие, уровень интеллекта в пределах нормы или умеренно снижен.
К порокам развития скелета относятся клинодактилия, частичная синдактилия, полидактилия и дисплазия тазобедренного сустава. У 50-70% детей определяются дерматологические проявления синдрома: пятна цвета «с молоком», участки витилиго, прогрессирующая депигментация по всему телу.
Патогномоничным признаком синдрома является врожденный дефицит клеточных (Т-лимфоциты) и гуморальных (антитела) связей иммунитета. По этой причине с первых месяцев жизни у детей развиваются рецидивирующие инфекции дыхательных путей (бронхит, пневмония, гайморит), воспалительные заболевания уха (средний отит, мастоидит), бактериальные поражения органов пищеварения и половой системы - мочевой. Вирусные инфекции (цитомегаловирус, вирус Эпштейна-Барра) встречаются реже.
У мальчиков часто диагностируются патологии мочеполовых органов, которые включают гипоплазию / аплазию почек, эктопию почек, уретроанальный свищ, крипторхизм и гипоспадию. В ткани мозга присутствуют арахноидальные кисты, возможно частичное или полное отсутствие мозолистого тела. У детей замедляется физическое развитие, уровень интеллекта в пределах нормы или умеренно снижен.
Possible complications
Худшее прогностическое последствие синдрома Неймегена - злокачественные опухоли, которые выявляются у 40% детей. Чаще всего поражается лимфоидная ткань: появляются Т- и В-клеточные неходжкинские лимфомы, лимфома Ходжкина, острые лимфобластные лейкозы. Солидные новообразования включают медуллобластому, рабдомиосаркому и саркому Юинга. Онкопатология - основная причина смерти молодых пациентов (до 20 лет).
Особую опасность синдрома Неймегена представляют рецидивирующие инфекции, которые на фоне иммунодефицита обычно быстро переходят в генерализованные формы. Смерть может наступить от гнойных осложнений. У некоторых детей амилоидоз развивается из-за хронических инфекций, которые вызывают хроническую почечную недостаточность и смерть.
Особую опасность синдрома Неймегена представляют рецидивирующие инфекции, которые на фоне иммунодефицита обычно быстро переходят в генерализованные формы. Смерть может наступить от гнойных осложнений. У некоторых детей амилоидоз развивается из-за хронических инфекций, которые вызывают хроническую почечную недостаточность и смерть.
Diagnostics
На наличие синдрома Неймегена могут указывать специфические фенотипические особенности (уменьшенный череп, «птичье» лицо), которые сочетаются с признаками иммунодефицита. Детей осматривают педиатр, иммунолог-аллерголог, генетик, травматолог-ортопед привлекаются к комплексной диагностике. Для подтверждения синдрома назначают следующие диагностические мероприятия:
• Иммунологические тесты. На расширенной иммунограмме у детей лейко- и лимфопения выражаются снижением абсолютного количества сD3, сD4 и изменением соотношения сD4 / сD8. Абсолютное количество В-лимфоцитов снижено у 72% пациентов, также наблюдается дефицит IgG, IgA, IgM.
• Генетические тесты. Для верификации синдрома обязательно проводится молекулярно-генетическое исследование, с помощью которого определяются мутации в экзонах 6-10 гена NBN.
• Инструментальный дисплей. Учитывая повышенную чувствительность детей с синдромом Неймегена к облучению, для выявления дефектов внутренних органов проводят ультразвуковую диагностику, эндоскопию и МРТ.
• Иммунологические тесты. На расширенной иммунограмме у детей лейко- и лимфопения выражаются снижением абсолютного количества сD3, сD4 и изменением соотношения сD4 / сD8. Абсолютное количество В-лимфоцитов снижено у 72% пациентов, также наблюдается дефицит IgG, IgA, IgM.
• Генетические тесты. Для верификации синдрома обязательно проводится молекулярно-генетическое исследование, с помощью которого определяются мутации в экзонах 6-10 гена NBN.
• Инструментальный дисплей. Учитывая повышенную чувствительность детей с синдромом Неймегена к облучению, для выявления дефектов внутренних органов проводят ультразвуковую диагностику, эндоскопию и МРТ.
Treatment
Стандартизированных терапевтических протоколов для детей с клиникой синдрома Неймегена не существует, поскольку на текущем этапе развития медицины этиотропное лечение не разработано. Основная задача врачей - контролировать иммунный статус пациента, предотвращать осложнения и улучшать качество жизни. Для этого используется несколько лечебных зон:
• Заместительная терапия. Регулярный прием иммуноглобулина G необходим для поддержания иммунной защиты и снижения риска тяжелых инфекций у детей. Подкожные инъекции признаны эффективным, безопасным и удобным способом коррекции иммунодефицита. Уровни IgG ниже 2,5-3,0 г / л служат маркером для начала заместительной терапии.
• Антибактериальная терапия. Его проводят периодическими или постоянными циклами в случае часто повторяющихся или хронических респираторных инфекций.
• Трансплантация кроветворных клеток. Это более современный вариант лечения синдрома, который эффективно корректирует иммунные дефекты и может использоваться при лечении онкогематологических заболеваний.
• Полихимиотерапия. Цитостатики рекомендуются для лечения лимфоидных и солидных опухолей. Пациентам назначают уменьшенные дозы препаратов. Как правило, они сочетаются с моноклональными антителами для таргетной терапии.
• Заместительная терапия. Регулярный прием иммуноглобулина G необходим для поддержания иммунной защиты и снижения риска тяжелых инфекций у детей. Подкожные инъекции признаны эффективным, безопасным и удобным способом коррекции иммунодефицита. Уровни IgG ниже 2,5-3,0 г / л служат маркером для начала заместительной терапии.
• Антибактериальная терапия. Его проводят периодическими или постоянными циклами в случае часто повторяющихся или хронических респираторных инфекций.
• Трансплантация кроветворных клеток. Это более современный вариант лечения синдрома, который эффективно корректирует иммунные дефекты и может использоваться при лечении онкогематологических заболеваний.
• Полихимиотерапия. Цитостатики рекомендуются для лечения лимфоидных и солидных опухолей. Пациентам назначают уменьшенные дозы препаратов. Как правило, они сочетаются с моноклональными антителами для таргетной терапии.
Forecast
Синдром Неймегена часто заканчивается смертью пациентов в раннем возрасте из-за онкопатологии, гнойных процессов. Однако благодаря интенсивной заместительной терапии иммуноглобулином ТГСК может продлить жизнь пациентам. Профилактика возникновения синдрома у детей включает медико-генетическое консультирование пар с наследственностью, находящихся под нагрузкой, на этапе планирования зачатия во время беременности.
References
1. Диагностика и лечение острого лимфобластного лейкоза у больного с синдромом Ниймеген, впервые диагностированным во взрослом возрасте/ И. Зарубина, Е.Н. Паровичникова, А.В. Кохно, О.А. Гаврилина// Гематология и транфузиология. 2020. №1.
2. Случай синдрома Ниймеген у ребенка с частыми рецидивами респираторной инфекции/ Е.А. Беседина, Д.В. Прометной, С.Г. Пискунова, О.С. Селезнева// Педиатр. 2019. №6.
3. Прогноз и оптимизация терапии на этапах клинической эволюции синдрома Ниймеген у детей. Диссертация на соискание ученой степени кандидата медицинских наук/ Е.В. Дерипапа. 2018.
4. Синдром Ниймеген (клиническое наблюдение)/ М.Ю. Каган, Н.С. Шулакова, Р.А. Гумирова, Е.А. Злодеева// Педиатрическая фармакология. 2012. №3.
2. Случай синдрома Ниймеген у ребенка с частыми рецидивами респираторной инфекции/ Е.А. Беседина, Д.В. Прометной, С.Г. Пискунова, О.С. Селезнева// Педиатр. 2019. №6.
3. Прогноз и оптимизация терапии на этапах клинической эволюции синдрома Ниймеген у детей. Диссертация на соискание ученой степени кандидата медицинских наук/ Е.В. Дерипапа. 2018.
4. Синдром Ниймеген (клиническое наблюдение)/ М.Ю. Каган, Н.С. Шулакова, Р.А. Гумирова, Е.А. Злодеева// Педиатрическая фармакология. 2012. №3.