Другие названия и синонимы
Parapleurite, Периплеврит.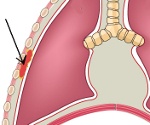
МКБ-10 коды
|
|
Описание
Это воспалительный процесс, который развивается в параплевральной ткани, расположенной между внутригрудной фасцией и париетальной плеврой. Заболевание проявляется болезненным уплотнением в области грудной клетки, повышением температуры, образованием свищей с выделением гнойного содержимого. Диагноз ставится на основании анамнеза и клинической картины, данных лучевой диагностики (рентгенография легких, фистулография) и лабораторных исследований свищевых выделений. Лечение проводится оперативным путем - гной эвакуируется, пораженная ткань иссекается.
Дополнительные факты
Параплеврит (perpleuritis) возникает, когда патогенные микроорганизмы попадают в параплевральные волокна. Он развивается при наличии хронического очага воспаления в организме или при прямом проникновении инфекционного агента в клеточное пространство через поврежденную стенку грудной клетки. Чаще всего (примерно у 60% пациентов) воспаление параплевральной ткани формируется на фоне хронического туберкулеза, который выявляется в основном у пожилых людей. Реже параплеврит развивается как осложнение огнестрельного ранения в грудную клетку. Болезнь редкая. В русскоязычной медицинской литературе описано только около 100 случаев.
Причины
Возбудителями заболевания являются патогенные, редко условно-патогенные инфекционные агенты. Микобактерия туберкулеза чаще всего вызывает периодонтит. Воспаление специфической природы возникает в результате проглатывания вacillus tuberculosis в волокне с кровотоком или лимфотоком. Реже заболевание осложняет течение туберкулезного периостита со специфическим изменением ребер. Неспецифический периодонтит обычно развивается с инфекцией ран грудной клетки или проникновением гнойного плеврального содержимого в пародонтальное пространство, вызванным стафилококками, стрептококками и некоторыми другими микроорганизмами.
Патогенез
В зависимости от пути заражения различают первичный и вторичный параплеврит. Первичный параплеврит наблюдается при гематогенном или лимфогенном распространении возбудителей. Патогенная микрофлора проникает в параплевральные лимфатические узлы, вызывая воспаление и нагноение. Париетальная плевра реактивно утолщается, утолщает и препятствует проникновению гнойного содержимого в плевральную полость. Гнойно-воспалительный процесс распространяется на межреберные мышцы и подкожную клетчатку. Отмечается плавление поверхностных тканей и образование сообщающихся полостей. При дополнительном накоплении содержимого кожа растягивается по пласту, становится тоньше, гной разбивается. Форма свищей.
При эмпиеме плевральной полости иногда нарушается целостность париетальной плевры, гнойное содержимое попадает в прилегающие ткани. Формируется очаг нагноения, развивается вторичный параплеврит. Гнойно-деструктивные процессы ребер - остеомиелит, хондрит, в том числе туберкулезная этиология, могут стать источниками инфекции параплевральными волокнами. При закрытых поражениях на груди часто появляются субплеврально локализованные гематомы. Нагноение таких гематом также приводит к вторичному воспалению волокна параплеврального пространства.
При эмпиеме плевральной полости иногда нарушается целостность париетальной плевры, гнойное содержимое попадает в прилегающие ткани. Формируется очаг нагноения, развивается вторичный параплеврит. Гнойно-деструктивные процессы ребер - остеомиелит, хондрит, в том числе туберкулезная этиология, могут стать источниками инфекции параплевральными волокнами. При закрытых поражениях на груди часто появляются субплеврально локализованные гематомы. Нагноение таких гематом также приводит к вторичному воспалению волокна параплеврального пространства.
Клиническая картина
Воспаление определенной этиологии выявляется при наличии длительного респираторного туберкулеза. Воспаление медленное. На старте дискомфорта нет. Пациент случайно обнаруживает плотные отеки вдоль переднелатеральной или передней поверхности грудной стенки, обычно в межреберье 4-5-6. Образование постепенно увеличивается в размерах, приобретает легкую боль при пальпации. Кожа на отеках становится красной, она становится горячей на ощупь. Температура тела остается нормальной или достигает субфебрильных значений. Затем содержимое вырывается наружу, образуется свищевой канал с гнойным отделяемым.
Неспецифический процесс характеризуется бурным началом с лихорадкой и сильной болью. Температура тела поднимается до 38 ° С и выше. У пациентов с открытыми травмами грудной клетки наблюдается обильное выделение гноя из раны. Болезненное быстрое увеличение размера уплотнения появляется в груди с очагом сильной гиперемии. Боль в пораженном участке усиливается при глубоком дыхании. Есть признаки общей интоксикации - больной беспокоит слабость, повышенная утомляемость и снижение аппетита.
Ассоциированные симптомы: Боль в груди слева. Боль в грудной клетке. Лейкоцитоз. Отсутствие аппетита. Уплотнение в груди.
Неспецифический процесс характеризуется бурным началом с лихорадкой и сильной болью. Температура тела поднимается до 38 ° С и выше. У пациентов с открытыми травмами грудной клетки наблюдается обильное выделение гноя из раны. Болезненное быстрое увеличение размера уплотнения появляется в груди с очагом сильной гиперемии. Боль в пораженном участке усиливается при глубоком дыхании. Есть признаки общей интоксикации - больной беспокоит слабость, повышенная утомляемость и снижение аппетита.
Ассоциированные симптомы: Боль в груди слева. Боль в грудной клетке. Лейкоцитоз. Отсутствие аппетита. Уплотнение в груди.
Возможные осложнения
Самовосстановление встречается редко, обычно при отсутствии своевременного лечения, не заживающие формы свищей. При нерадикальном хирургическом лечении очаг инфекции остается, нагноение от ран продолжается. В процесс вовлекаются ранее неповрежденные участки ребер и хрящей ребер. Развиваются остеомиелит и хондрит. Длительные стойкие деструктивные и воспалительные заболевания костных структур часто провоцируют возникновение почечного амилоидоза и приводят к почечной недостаточности.
Диагностика
Диагностический поиск подозреваемого параплеврита выполняется грудным хирургом. В ходе исследования врач выясняет наличие в анамнезе туберкулеза в любом месте, огнестрельных ранений, закрытых ранений грудной клетки. Характерным признаком параплеврита при осмотре является типичное расположение образования и распространенность процесса, не превышающая 2-3 смежных межреберных промежутков. Окончательный диагноз устанавливается с использованием следующих диагностических методов:
• Физические исследования. Пальпация определяется повышенным натяжением инфильтрата во время глубокого вдоха. Туберкулезный процесс характеризуется отсутствием заметного усиления боли при сжатии пласта. При легочной перкуссии в проекции уплотнения обнаруживается ограниченная тупость перкуссионного звука.
Рентгенологическое исследование ЦП в боковой проекции выявляет ограниченное утолщение париетальной плевры в форме двояковыпуклой линзы. Введение контрастного вещества в фистульный проход в структуре фистулографии позволяет установить точное место и распространенность гнойного процесса.
• Лабораторный анализ. Параплеврит неспецифической этиологии сопровождается лейкоцитозом, воспалительным изменением количества лейкоцитов, увеличением уровней острой фазы и ускорением СОЭ. Культурное исследование, полученное при пункции патологического материала, позволяет выявить неспецифический возбудитель и определить его чувствительность к антибактериальным препаратам. При туберкулезном параплеврите микобактерии обычно не высевают.
Параплеврит необходимо дифференцировать с различными онкологическими и деструктивными гнойными заболеваниями костей и мягких тканей. Для исключения опухолей молочной железы может потребоваться УЗИ и маммография. Остеомиелит, периостит и новообразования ребер обнаруживаются с помощью биопсии. При необходимости пациентка консультируется у онколога, мамолога, специалиста по туберкулезу.
• Физические исследования. Пальпация определяется повышенным натяжением инфильтрата во время глубокого вдоха. Туберкулезный процесс характеризуется отсутствием заметного усиления боли при сжатии пласта. При легочной перкуссии в проекции уплотнения обнаруживается ограниченная тупость перкуссионного звука.
Рентгенологическое исследование ЦП в боковой проекции выявляет ограниченное утолщение париетальной плевры в форме двояковыпуклой линзы. Введение контрастного вещества в фистульный проход в структуре фистулографии позволяет установить точное место и распространенность гнойного процесса.
• Лабораторный анализ. Параплеврит неспецифической этиологии сопровождается лейкоцитозом, воспалительным изменением количества лейкоцитов, увеличением уровней острой фазы и ускорением СОЭ. Культурное исследование, полученное при пункции патологического материала, позволяет выявить неспецифический возбудитель и определить его чувствительность к антибактериальным препаратам. При туберкулезном параплеврите микобактерии обычно не высевают.
Параплеврит необходимо дифференцировать с различными онкологическими и деструктивными гнойными заболеваниями костей и мягких тканей. Для исключения опухолей молочной железы может потребоваться УЗИ и маммография. Остеомиелит, периостит и новообразования ребер обнаруживаются с помощью биопсии. При необходимости пациентка консультируется у онколога, мамолога, специалиста по туберкулезу.
|
|
Лечение
Консервативная терапия воспалительного процесса возможна только на стадии инфильтрации и в целом неэффективна. При небольших очагах нагноения и отсутствии воспалительных и деструктивных изменений ребер содержимое иногда удаляется проколом. Растворы антибактериальных препаратов вводятся в полость абсцесса. Выбор антибиотиков производится с учетом чувствительности патогенных микроорганизмов. Манипуляции могут проводиться амбулаторно.
Пациенты с открытыми поражениями грудной клетки, сращением гнойных костей в области воспаления подлежат госпитализации в отделение торакальной хирургии. Большое открытие и полное удаление гнойного очага выполняются. Пораженные ребра и их хрящ резецируются в здоровые ткани. Послеоперационная рана дренирована, ушита. При обширных поражениях пациент нуждается в последующем пересадке кожи. В послеоперационном периоде назначаются антибактериальные средства.
Пациенты с открытыми поражениями грудной клетки, сращением гнойных костей в области воспаления подлежат госпитализации в отделение торакальной хирургии. Большое открытие и полное удаление гнойного очага выполняются. Пораженные ребра и их хрящ резецируются в здоровые ткани. Послеоперационная рана дренирована, ушита. При обширных поражениях пациент нуждается в последующем пересадке кожи. В послеоперационном периоде назначаются антибактериальные средства.
Список литературы
1. Дифференциальная диагностика плевритов/ Шмелев Е.И. Русский медицинский журнал. 1999 - №5.
2. Фтизиатрия: Национальное руководство/ под ред. Перельмана М.И. 2007.
3. Плевриты: Монография/ Регеда М.С. 2013.
4. Плевриты: Учебное пособие/ Хортиева С.С., Коренская Е.Г. 2012.
2. Фтизиатрия: Национальное руководство/ под ред. Перельмана М.И. 2007.
3. Плевриты: Монография/ Регеда М.С. 2013.
4. Плевриты: Учебное пособие/ Хортиева С.С., Коренская Е.Г. 2012.