Другие названия и синонимы
Paget-Schretter syndrome, Тромбоз перенапряжения, Тромбоз усилия.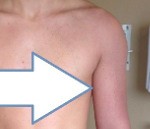
МКБ-10 коды
|
|
Описание
Синдром Педжета-Шреттера. Это первичный подключичный тромбоз вен, связанный с интенсивной и многократной нагрузкой верхних конечностей. Заболевание довольно редкое, но характерно для физически активных молодых людей и связано с риском возникновения осложнений. Это проявляется в виде отека, изменения цвета кожи, ощущения полноты, боли и расширения подкожной венозной сети. Диагноз проверяется с помощью инструментальных методов - с помощью УЗИ, венографии, МРТ и КТ ангиографии подключичной зоны. Лечение основано на сочетании консервативных и хирургических методов (антикоагулянты, селективный тромболизис, методы декомпрессии).
Дополнительные факты
Синдром Педжета-Шрёттера (стресс или переутомление тромбозом) обязан своим именем английскому хирургу Д. Пейджету, который впервые подробно описал случай отека и цианоза верхней конечности (1875). и австрийский оториноларинголог Л. Шрёттер, который предложил в 1884 году связь между нарушениями с повреждением вены от напряжения мышц. Заболевание представляет 30-40% спонтанного тромбоза подключично-подмышечного сегмента и 10-20% всех флеботромбозов верхних конечностей. Для населения в целом патология встречается довольно редко - она встречается у 1-2 человек на 100 000 человек в год. Молодые люди в возрасте от 20 до 30 лет обычно болеют (мужчины в 2-4 раза чаще), хотя случаи патологии были зарегистрированы даже у пожилых людей и детей.
Причины
Тромбоз перенапряжения обычно возникает во время занятий спортом, связанных с постоянными и энергичными движениями в плечевом поясе (с ретроверсией, гиперабдукцией, разгибанием руки) - борьбой и другими единоборствами, гимнастикой, плаванием. Это влияет на баскетболистов, хоккеистов, игроков в пул. Аналогичная ситуация характерна для людей, занимающихся физическим трудом (маляры, автомеханики, грузчики, рабочие в сталелитейных цехах). От 60% до 80% пациентов сообщают о наличии в анамнезе энергичных упражнений или интенсивной работы мышц.
Хотя болезнь является первичной, существуют определенные предпосылки для ее развития. Была доказана роль определенных анатомических особенностей, способствующих повреждению (шейное ребро, врожденные спайки, увеличение сухожилий разносторонних мышц, аномальное прикрепление костно-ключичной связки). Они ограничивают подвижность подключичной вены, делая ее более чувствительной к механическим травмам и сдавливанию в результате физических усилий с участием плечевого пояса.
В отличие от флеботромбоза в другом месте (нижние конечности, висцеральная), роль наследственной и приобретенной тромбофилии в развитии и прогрессировании синдрома Педжета-Шреттера остается неясной. Некоторые авторы описывают более высокую частоту мутаций фактора V Лейдена и протромбина и идентифицируют его у 2/3 пациентов с первичными поражениями подключичного сегмента. Другие исследователи опровергли аналогичные отношения и показали, что частота коагулопатии сопоставима с частотой встречаемости среди населения.
Хотя болезнь является первичной, существуют определенные предпосылки для ее развития. Была доказана роль определенных анатомических особенностей, способствующих повреждению (шейное ребро, врожденные спайки, увеличение сухожилий разносторонних мышц, аномальное прикрепление костно-ключичной связки). Они ограничивают подвижность подключичной вены, делая ее более чувствительной к механическим травмам и сдавливанию в результате физических усилий с участием плечевого пояса.
В отличие от флеботромбоза в другом месте (нижние конечности, висцеральная), роль наследственной и приобретенной тромбофилии в развитии и прогрессировании синдрома Педжета-Шреттера остается неясной. Некоторые авторы описывают более высокую частоту мутаций фактора V Лейдена и протромбина и идентифицируют его у 2/3 пациентов с первичными поражениями подключичного сегмента. Другие исследователи опровергли аналогичные отношения и показали, что частота коагулопатии сопоставима с частотой встречаемости среди населения.
Патогенез
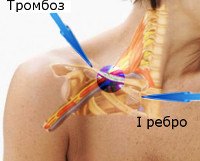
Венозный стеноз опосредуется внешним сжатием через гипертрофированные мышцы плечевого пояса (передняя лестничная мышца, подключичная мышца, субкапсулярная мышца, большая грудная мышца) с вовлечением костных сухожильных образований, которые ограничивают разрыв между сосудом и 1-м ребром. Это вызывает чрезмерную нагрузку, приводящую к эндотелиальной микротравме с активацией каскадного свертывания.
Морфологическая основа этого синдрома - нарушения в конечной части вены. Хроническая травма и гипоксия вызывают гиперплазию интимы и синтез волокон соединительной ткани. Под влиянием фиброзных изменений сосудистая стенка становится жесткой, в ней развивается асептический флебит с теменным тромбозом.
Постоянное сжатие начинается патологическим процессом в околоносовой ткани. Свободная соединительная ткань, окруженная сосудом, заменяется рубцовой тканью. В результате вена становится менее подвижной, что только увеличивает риск дальнейшего повреждения эндотелия. Стенка растягивается и повреждается при изменении диаметра костно-ключичного пространства.
Переходные циклы, местное воспаление, тромбоз и реканализация постепенно увеличивают эндоваскулярные дефекты, ограничивая кровоток и приводя к застою. Негативный эффект первоначально уменьшается за счет сформированной защиты, но затем теменные сгустки распространяются на соседние сегменты (подмышечные, плечевые).
Морфологическая основа этого синдрома - нарушения в конечной части вены. Хроническая травма и гипоксия вызывают гиперплазию интимы и синтез волокон соединительной ткани. Под влиянием фиброзных изменений сосудистая стенка становится жесткой, в ней развивается асептический флебит с теменным тромбозом.
Постоянное сжатие начинается патологическим процессом в околоносовой ткани. Свободная соединительная ткань, окруженная сосудом, заменяется рубцовой тканью. В результате вена становится менее подвижной, что только увеличивает риск дальнейшего повреждения эндотелия. Стенка растягивается и повреждается при изменении диаметра костно-ключичного пространства.
Переходные циклы, местное воспаление, тромбоз и реканализация постепенно увеличивают эндоваскулярные дефекты, ограничивая кровоток и приводя к застою. Негативный эффект первоначально уменьшается за счет сформированной защиты, но затем теменные сгустки распространяются на соседние сегменты (подмышечные, плечевые).
Классификация
Усилия по тромбозу в клинической флебологии относятся к венозной версии синдрома сдавления грудной клетки. Существует классификация по клиническому течению, согласно которой процесс проходит острую, подострую, хроническую стадию. Первый имеет несколько степеней тяжести, объективно различаемых по уровню венозной гипертонии в дистальных сегментах (в мм воды.
• Легкий (до 300 мм H2O). Внутрисосудистые нарушения ограничены. Благодаря развитым коллатералям симптомы растут медленно и слабо. Функция руки не страдает.
• Средний (от 400 до 800 мм H2O). Общий флеботромбоз присутствует. Признаки венозной недостаточности сочетаются с артериальным спазмом. Функция верхней конечности нарушена.
• Тяжелый (до 1200-1300 мм H2O). Наблюдается переход тромботического процесса в подмышечную и плечевую зоны. Симптомы выражены.
Давление в венах при хроническом течении патологии повышается умеренно. Перед острой стадией иногда наблюдается продромальный период из-за постепенно прогрессирующего стеноза просвета сосудов. Чем он короче, тем интенсивнее симптомы флеботромбоза.
• Легкий (до 300 мм H2O). Внутрисосудистые нарушения ограничены. Благодаря развитым коллатералям симптомы растут медленно и слабо. Функция руки не страдает.
• Средний (от 400 до 800 мм H2O). Общий флеботромбоз присутствует. Признаки венозной недостаточности сочетаются с артериальным спазмом. Функция верхней конечности нарушена.
• Тяжелый (до 1200-1300 мм H2O). Наблюдается переход тромботического процесса в подмышечную и плечевую зоны. Симптомы выражены.
Давление в венах при хроническом течении патологии повышается умеренно. Перед острой стадией иногда наблюдается продромальный период из-за постепенно прогрессирующего стеноза просвета сосудов. Чем он короче, тем интенсивнее симптомы флеботромбоза.
Клиническая картина
Заболевание развивается остро, в течение 24 часов после тяжелых физических нагрузок или движений с отведением и поворотом плеча наружу. Реже симптомы возникают без учета каких-либо провоцирующих факторов. Правая (доминантная) конечность обычно поражена. Наиболее типичным признаком является отек на пораженной стороне с тенденцией к быстрому прогрессированию, часто распространяющейся на верхнюю часть грудной клетки. После надавливания ямка не сохраняется, что указывает на венозный и лимфатический стаз с накоплением жидкости в подкожной клетчатке.
Асимметрия конечности в объеме и мышечной массе дополняется слабостью, ощущением тяжести и напряжения, цианозом (реже бледностью) и повышением локальной температуры кожи. Больных беспокоят ноющие боли различной интенсивности, распространяющиеся на подмышечную область. Сначала в локтевой ямке, а затем на плече, переднезадней части грудной стенки, у основания шеи, заметны расширенные коллатерали (признак Уршеля). В подмышечно-плечевой зоне пальпируется плотный болезненный шнур.
Несмотря на выраженные местные проявления, общее состояние не нарушено. Острые симптомы сохраняются в течение 1-3 недель, после чего процесс переходит в хроническую стадию. Пациенты отмечают чувство усталости и полноты в руке. Подкожные коллатерали становятся менее заметными, сохраняется умеренная плотность ткани.
Ассоциированные симптомы: Слабость в руках.
Асимметрия конечности в объеме и мышечной массе дополняется слабостью, ощущением тяжести и напряжения, цианозом (реже бледностью) и повышением локальной температуры кожи. Больных беспокоят ноющие боли различной интенсивности, распространяющиеся на подмышечную область. Сначала в локтевой ямке, а затем на плече, переднезадней части грудной стенки, у основания шеи, заметны расширенные коллатерали (признак Уршеля). В подмышечно-плечевой зоне пальпируется плотный болезненный шнур.
Несмотря на выраженные местные проявления, общее состояние не нарушено. Острые симптомы сохраняются в течение 1-3 недель, после чего процесс переходит в хроническую стадию. Пациенты отмечают чувство усталости и полноты в руке. Подкожные коллатерали становятся менее заметными, сохраняется умеренная плотность ткани.
Ассоциированные симптомы: Слабость в руках.
|
|
Возможные осложнения
Среди осложнений синдрома Педжета-Шрёттера были отмечены рецидивирующий тромбоз, легочная эмболия и посттромботическая болезнь. Хотя некоторые исследования показывают более низкую частоту тромбоэмболии легочной артерии по сравнению с более низкими изменениями сгустка крови и катетерами, вероятность возникновения опасного состояния все еще представляется реальной и довольно значительной. Частота возникновения посттромботических заболеваний в первичном процессе выше - до 46% случаев. Крайне редко венозная гангрена может возникнуть в остром периоде.
Диагностика
Клинические признаки синдрома Педжета-Шреттера имеют относительно низкую специфичность. Только у половины пациентов с явными симптомами диагностирован флеботромбоз. В таких условиях дополнительные методы чрезвычайно важны:
• Ультразвуковое дуплексное сканирование вены. UZDS признан лучшим способом для первоначальной визуализации тромботических масс в подключичной части. Обладая высокой чувствительностью (78-100%) и специфичностью (82-100%), он позволяет дифференцировать свежий сгусток крови от хронического, определять параметры кровотока в месте сужения, оценивать процесс реканализации и выявлять залог. Трудности могут возникнуть с интимным положением сосуда под ключицей, наличием фиброзно-измененных участков.
• МРТ и КТ с сосудистым контрастом. Магнитно-резонансная ангиография показывает высокое содержание информации с окклюзионными тромбами, но плохо визуализирует теменные и короткие сгустки. КТ-венография, помимо внутреннего просвета сосуда, дает представление об окружающих тканях, костных образованиях, ширине костно-подключичной щели. В качестве методов второй линии они показаны с высокой клинической вероятностью заболевания и отрицательными результатами УЗИ.
• Традиционная венография верхних конечностей. Используется в случаях, когда неинвазивная диагностика носит информативный характер. Это позволяет визуализировать подключично-подмышечную область скважины, выявляя зоны давления и зоны стеноза. Точность контрастной венографии повышается при выполнении тестов с внешним вращением и отведением плеча. После проверки изменения диагностическая процедура может немедленно перейти к лечению в рамках мультимодальной стратегии, ориентированной на катетер-контролируемый тромболизис.
Нарушение венозного кровотока можно судить косвенно по результатам флеботонометрии, лимфографии, кожной термометрии. Определенные анатомические особенности костных структур видны на рентгенограмме грудной клетки. Коагулограмма показывает увеличение свертываемости крови.
Диагноз синдрома Педжета-Шрёттера проводится сосудистым хирургом (флебологом). Патология должна быть дифференцирована по вторичному тромбозу, поверхностному тромбофлебиту, артериальной форме синдрома грудного выхода, лимфедеме. Патологию следует отличать от окклюзии по опухолям, общей флегмоне плеча, остеомиелиту.
• Ультразвуковое дуплексное сканирование вены. UZDS признан лучшим способом для первоначальной визуализации тромботических масс в подключичной части. Обладая высокой чувствительностью (78-100%) и специфичностью (82-100%), он позволяет дифференцировать свежий сгусток крови от хронического, определять параметры кровотока в месте сужения, оценивать процесс реканализации и выявлять залог. Трудности могут возникнуть с интимным положением сосуда под ключицей, наличием фиброзно-измененных участков.
• МРТ и КТ с сосудистым контрастом. Магнитно-резонансная ангиография показывает высокое содержание информации с окклюзионными тромбами, но плохо визуализирует теменные и короткие сгустки. КТ-венография, помимо внутреннего просвета сосуда, дает представление об окружающих тканях, костных образованиях, ширине костно-подключичной щели. В качестве методов второй линии они показаны с высокой клинической вероятностью заболевания и отрицательными результатами УЗИ.
• Традиционная венография верхних конечностей. Используется в случаях, когда неинвазивная диагностика носит информативный характер. Это позволяет визуализировать подключично-подмышечную область скважины, выявляя зоны давления и зоны стеноза. Точность контрастной венографии повышается при выполнении тестов с внешним вращением и отведением плеча. После проверки изменения диагностическая процедура может немедленно перейти к лечению в рамках мультимодальной стратегии, ориентированной на катетер-контролируемый тромболизис.
Нарушение венозного кровотока можно судить косвенно по результатам флеботонометрии, лимфографии, кожной термометрии. Определенные анатомические особенности костных структур видны на рентгенограмме грудной клетки. Коагулограмма показывает увеличение свертываемости крови.
Диагноз синдрома Педжета-Шрёттера проводится сосудистым хирургом (флебологом). Патология должна быть дифференцирована по вторичному тромбозу, поверхностному тромбофлебиту, артериальной форме синдрома грудного выхода, лимфедеме. Патологию следует отличать от окклюзии по опухолям, общей флегмоне плеча, остеомиелиту.
Лечение
Не существует однозначного мнения относительно стандартов лечения флеботромбоза, связанного с физической нагрузкой. Относительная редкость заболевания, недостаточная осведомленность и отсутствие крупных рандомизированных исследований не помогают прояснить ситуацию. Чаще всего они ориентированы на комплексный подход, который предполагает использование различных методов коррекции:
В остром периоде пораженная рука обеспечивает покой, дает слегка приподнятое положение (на повязке на шарфе). Для предотвращения прогрессирования тромботических изменений назначаются антикоагулянты: низкомолекулярные гепарины, пероральные препараты. Но только консервативная стратегия не может обеспечить полное устранение симптомов и предотвратить осложнения.
Комбинация методов селективного тромболизиса и декомпрессии используется в качестве метода выбора при хирургическом лечении синдрома Педжета-Шрёттера. Контролируемое катетером растворение сгустка проводят в течение первых 7 дней после того, как патология прошла путем местного введения альтеплазы, тенектеплазы и стрептокиназы. Декомпрессия выполняется путем удаления первого ребра, ключицы, сухожилия передней височной мышцы.
Имеются данные об эффективности венолиза (удаления рубцовых повреждений с наружной стенки сосуда), периваскулярной симпатэктомии. При необходимости декомпрессионные манипуляции дополняются прямой тромбэктомией с пластической операцией передней стенки сосуда. Роль клапанной хирургии требует дальнейших исследований.
В раннем послеоперационном периоде для предотвращения жесткости плеча рекомендуются пассивные движения и массаж. Через 4 недели добавьте силовые упражнения для укрепления мышц. Пациенты возвращаются к полной активности через 3-4 месяца.
В остром периоде пораженная рука обеспечивает покой, дает слегка приподнятое положение (на повязке на шарфе). Для предотвращения прогрессирования тромботических изменений назначаются антикоагулянты: низкомолекулярные гепарины, пероральные препараты. Но только консервативная стратегия не может обеспечить полное устранение симптомов и предотвратить осложнения.
Комбинация методов селективного тромболизиса и декомпрессии используется в качестве метода выбора при хирургическом лечении синдрома Педжета-Шрёттера. Контролируемое катетером растворение сгустка проводят в течение первых 7 дней после того, как патология прошла путем местного введения альтеплазы, тенектеплазы и стрептокиназы. Декомпрессия выполняется путем удаления первого ребра, ключицы, сухожилия передней височной мышцы.
Имеются данные об эффективности венолиза (удаления рубцовых повреждений с наружной стенки сосуда), периваскулярной симпатэктомии. При необходимости декомпрессионные манипуляции дополняются прямой тромбэктомией с пластической операцией передней стенки сосуда. Роль клапанной хирургии требует дальнейших исследований.
В раннем послеоперационном периоде для предотвращения жесткости плеча рекомендуются пассивные движения и массаж. Через 4 недели добавьте силовые упражнения для укрепления мышц. Пациенты возвращаются к полной активности через 3-4 месяца.
Список литературы
1. К вопросу о синдроме Педжета-Шреттера/ Ларионов М.В., Чуенков О.В., Гайфуллин Р.Ф., Хафизьянова Р.Х. Казанский медицинский журнал. 2010 - Том 91, №6.
2. Клиническая ангиология: Руководство / под ред. А.В. Покровского. В двух томах. Т. 2. 2004.
3. Paget-Schroetter Syndrome: Review of Pathogenesis and Treatment of Effort Thrombosis/ Venkata M. A., Nagendra N., Manu K. et al. West J Emerg Med. 2010 Sep; 11(4).
4. Paget-Schroetter Syndrome: A Review of Effort Thrombosis of the Upper Extremity From a Sports Medicine Perspective/ Nathan A. M., Geoffrey S.T., Wendell M. H. et al. Sports Health. 2013 Jul; 5(4).
2. Клиническая ангиология: Руководство / под ред. А.В. Покровского. В двух томах. Т. 2. 2004.
3. Paget-Schroetter Syndrome: Review of Pathogenesis and Treatment of Effort Thrombosis/ Venkata M. A., Nagendra N., Manu K. et al. West J Emerg Med. 2010 Sep; 11(4).
4. Paget-Schroetter Syndrome: A Review of Effort Thrombosis of the Upper Extremity From a Sports Medicine Perspective/ Nathan A. M., Geoffrey S.T., Wendell M. H. et al. Sports Health. 2013 Jul; 5(4).
|
|