Другие названия и синонимы
Autoimmune pancreatitis.
МКБ-10 коды
|
|
Описание
Аутоиммунный панкреатит. Это редкое системное заболевание поджелудочной железы и других органов, вызванное повреждением соединительной ткани, вызванным иммуноглобулинами G4. Это проявляется в болях в животе, синдроме желтухи, диспепсии, изменениях стула и признаках недоедания. Диагностика с помощью ультразвука, МРТ поджелудочной железы, копрограммы, определение уровня иммуноглобулина и гистологический анализ. Кортикостероиды и моноклональные антитела используются для терапии. Если консервативное лечение неэффективно, выполняется дренаж, стентирование и стентирование поджелудочной железы и желчных путей.
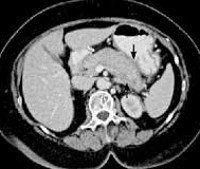
Дополнительные факты
Хотя аутоиммунный панкреатит считается редким заболеванием, его участие в структуре хронического воспаления поджелудочной железы достигает 4-6%. Распространенность заболевания не превышает 0,0008%. Патология была впервые описана французским клиницистом G. Sarles в 1961 году. Заболевание было признано отдельной нозологической единицей в 2001 году после разработки этиологической классификации панкреатита TIGAR-O. Аутоиммунное повреждение поджелудочной железы у мужчин выявляется в 2-5 раз чаще, чем у женщин. До 50% пациентов заболевают через 50 лет. Заболевание часто сочетается с ревматоидным артритом, забрюшинным фиброзом, склерозирующим холангитом и другими аутоиммунными процессами.
Причины
Этиология аутоиммунного панкреатита не установлена. Как правило, заболевание диагностируется путем исключения при обнаружении иммуноглобулинов типа G4 и отсутствия других возможных причин повреждения поджелудочной железы. Специалисты в области клинической гастроэнтерологии признают руководящую роль наследственной нагрузки, в ходе исследований медицинской генетики была установлена связь аутоиммунного процесса с серотипами HLA DRβ1-0405, DQβ1-0401, DQβ1-57. Из крови пациентов он выделил сывороточные белки, которые весят 13,1 кДа, что считается специфическим антигеном.
Возможными аутоантигенами являются карбоангидраза, которая присутствует в тканях органов пищеварения, бронхиального дерева и дистальных канальцев почек, лактоферрин, который выявляется в ацинусах поджелудочной железы, бронхиальной и желудочной железах, компонентах клеточных ядер и гладких мышечных волокон, трипсиноген и ингибитор поджелудочной железы , Не исключена перекрестная сенсибилизация с помощью инфекционных агентов - была продемонстрирована молекулярная мимикрия между антителами против белков-возбудителей хеликобактериоза и белка, связывающего плазминоген.
Возможными аутоантигенами являются карбоангидраза, которая присутствует в тканях органов пищеварения, бронхиального дерева и дистальных канальцев почек, лактоферрин, который выявляется в ацинусах поджелудочной железы, бронхиальной и желудочной железах, компонентах клеточных ядер и гладких мышечных волокон, трипсиноген и ингибитор поджелудочной железы , Не исключена перекрестная сенсибилизация с помощью инфекционных агентов - была продемонстрирована молекулярная мимикрия между антителами против белков-возбудителей хеликобактериоза и белка, связывающего плазминоген.
Патогенез
Механизмом запуска изменений в поджелудочной железе и других чувствительных органах является соединение сывороточного Ig G4 с аутоантигенами ацинарных клеток, нормальными эпителиальными клетками поджелудочной железы, желчевыводящих путей, слюнных протоков Антигенное повреждение сопровождается нарушением апоптоза клеточных элементов иммунной системы. Ключевым звеном в патогенезе аутоиммунного панкреатита является накопление в соединительной ткани устойчиво активированных Т- и В-клеток, нейтрофилов и эозинофилов, что вызывает фибросклеротические процессы.
Цитологическое исследование стромы поджелудочной железы показывает признаки фиброза и склероза без псевдокист и зубного камня. Из-за лимфоплазмацитарной, нейтрофильной и эозинофильной инфильтрации стенки канала сужаются, сужаются и фрагментируются в ходе длительного аутоиммунного процесса. Распространение воспалительной инфильтрации в дольках поджелудочной железы приводит к потере структуры долькового органа и часто связано с флебитом. Как и при других вариантах хронического панкреатита, возможна кальцификация паренхимы и стромы.
Цитологическое исследование стромы поджелудочной железы показывает признаки фиброза и склероза без псевдокист и зубного камня. Из-за лимфоплазмацитарной, нейтрофильной и эозинофильной инфильтрации стенки канала сужаются, сужаются и фрагментируются в ходе длительного аутоиммунного процесса. Распространение воспалительной инфильтрации в дольках поджелудочной железы приводит к потере структуры долькового органа и часто связано с флебитом. Как и при других вариантах хронического панкреатита, возможна кальцификация паренхимы и стромы.
Классификация
При систематизации форм аутоиммунного панкреатита учитывают распространенность фибросклеротического процесса, наличие сопутствующих поражений других органов и морфологические особенности воспаления. При очаговом варианте заболевания отдельные участки паренхимы поджелудочной железы, особенно головка органа, повреждены. Обычно поражается как минимум 1/3 железы (сегментарная форма панкреатита). Для диффузной формы патологии характерно поражение всего органа.
При отсутствии других аутоиммунных заболеваний панкреатит называется изолированным. В случае системных поражений нескольких органов они говорят о синдромном аутоиммунном воспалении поджелудочной железы. Учитывая гистологическую картину, выделяют два основных варианта заболевания, каждый из которых отличается по своим клиническим характеристикам:
_0 • Лимфоплазмоцитарная склерозирующая форма панкреатита. Преобладают инфильтрация иммуноглобулин-продуцирующими клетками, тяжелый стромальный фиброз органа и облитерирующий флебит. В сочетании с аутоиммунной патологией, связанной с IgG4. Характерно рецидивирующее течение с прогрессированием склеротических изменений.
• проточно-концентрический идиопатический панкреатит. Морфологически это проявляется нейтрофильной инфильтрацией с кластерами клеток, похожих на микроабсцессы. Флебит и фиброз менее выражены. Уровни сывороточного IgG4 обычно в норме. В 30% случаев это связано с язвенным колитом. Он протекает без рецидивов. Встречается в 3,5-4 раза меньше.
При отсутствии других аутоиммунных заболеваний панкреатит называется изолированным. В случае системных поражений нескольких органов они говорят о синдромном аутоиммунном воспалении поджелудочной железы. Учитывая гистологическую картину, выделяют два основных варианта заболевания, каждый из которых отличается по своим клиническим характеристикам:
_0 • Лимфоплазмоцитарная склерозирующая форма панкреатита. Преобладают инфильтрация иммуноглобулин-продуцирующими клетками, тяжелый стромальный фиброз органа и облитерирующий флебит. В сочетании с аутоиммунной патологией, связанной с IgG4. Характерно рецидивирующее течение с прогрессированием склеротических изменений.
• проточно-концентрический идиопатический панкреатит. Морфологически это проявляется нейтрофильной инфильтрацией с кластерами клеток, похожих на микроабсцессы. Флебит и фиброз менее выражены. Уровни сывороточного IgG4 обычно в норме. В 30% случаев это связано с язвенным колитом. Он протекает без рецидивов. Встречается в 3,5-4 раза меньше.
Клиническая картина
Клиническая картина заболевания отличается от типичного панкреатита. При аутоиммунном варианте повреждения органов боль менее интенсивная, тупая, не связанная с ошибками в диете. Болевой синдром развивается только у половины пациентов. Другим важным симптомом аутоиммунного панкреатита является механическая желтуха, которая возникает в среднем у 60-80% пациентов и проявляется желтушной кожей и склерой, зудом кожи и обесцвечиванием кала.
Аутоиммунная патология поджелудочной железы часто сопровождается диспепсическими нарушениями: тошнота, изменения характера стула (профузный вонючий стул сероватого цвета), метеоризм. Наряду с прогрессированием заболевания наблюдается мальабсорбция и дефицит питательных веществ, что проявляется в снижении массы тела пациента, отечности без белка и нижних конечностей. На поздних стадиях панкреатита развивается постоянная жажда, полиурия (признаки нарушения обмена глюкозы).
Ассоциированные симптомы: Боль в левом подреберье. Боль под левой лопаткой. Гипопротеинемия. Жажда. Истощение. Кал желтого цвета. Кал серовато-белого цвета. Покалывание в боку. Полиурия. Постоянная жажда. Тошнота.
Аутоиммунная патология поджелудочной железы часто сопровождается диспепсическими нарушениями: тошнота, изменения характера стула (профузный вонючий стул сероватого цвета), метеоризм. Наряду с прогрессированием заболевания наблюдается мальабсорбция и дефицит питательных веществ, что проявляется в снижении массы тела пациента, отечности без белка и нижних конечностей. На поздних стадиях панкреатита развивается постоянная жажда, полиурия (признаки нарушения обмена глюкозы).
Ассоциированные симптомы: Боль в левом подреберье. Боль под левой лопаткой. Гипопротеинемия. Жажда. Истощение. Кал желтого цвета. Кал серовато-белого цвета. Покалывание в боку. Полиурия. Постоянная жажда. Тошнота.
Возможные осложнения
У большинства пациентов аутоиммунный панкреатит возникает при вовлечении других органов и тканей в патологический процесс. Чаще всего заболевание распространяется на желчную систему с развитием склерозирующего холангита и безклеточного холецистита. На связь этих нозологических форм с панкреатитом указывает типичная лимфогистиоцитарная инфильтрация стенок желчных путей и хороший ответ на гормональную терапию. Иногда поражается печень с образованием псевдотумора или цирроза печени.
Частым осложнением аутоиммунного воспаления поджелудочной железы является сахарный диабет, который возникает из-за постепенного некроза клеток островков Лангерганса, сопровождающегося резким снижением выработки инсулина. Более редкими последствиями заболевания являются иммунокомплексные поражения почечной паренхимы, такие как тубулоинтерстициальный нефрит, интерстициальная пневмония. Циркуляция антител IgG в крови приводит к склерозу тканей слюнных желез.
Частым осложнением аутоиммунного воспаления поджелудочной железы является сахарный диабет, который возникает из-за постепенного некроза клеток островков Лангерганса, сопровождающегося резким снижением выработки инсулина. Более редкими последствиями заболевания являются иммунокомплексные поражения почечной паренхимы, такие как тубулоинтерстициальный нефрит, интерстициальная пневмония. Циркуляция антител IgG в крови приводит к склерозу тканей слюнных желез.
|
|
Диагностика
Правильный диагноз затруднен из-за редкости патологии и разнообразия ее клинических проявлений. В большинстве случаев диагностический поиск аутоиммунного панкреатита направлен на исключение других форм панкреатита. Наиболее информативными являются такие методы исследования, как:
• Испытание стула. Копрограмма выявляет типичные симптомы мальабсорбции и несварения: большое количество непереваренных частиц пищи и мышечных волокон, повышенное содержание жирных кислот. Дополнительный анализ кала на эластазу проводится для подтверждения наличия панкреатита.
• Серологические реакции. Анализ крови на специфические антитела выявляет гипергаммаглобулинемию - многократное повышение уровней IgG и IgG4, что является патогномоничным симптомом аутоиммунного повреждения типа 1. Также были обнаружены антимитохондриальные и антиядерные антитела.
Стандартное исследование подтверждает заболевание только на поздней стадии. При эндоскопическом ультразвуковом исследовании поджелудочной железы визуализируется очаговое или диффузное уплотнение ткани, чередование областей расширения и сужения протока поджелудочной железы («сосискообразная поджелудочная железа»).
Аутоиммунный тип панкреатита характеризуется диффузным увеличением размера органа или наличием ограниченного опухолеподобного образования, деформацией контуров протоков. МРТ поджелудочной железы также используется для контроля эффективности терапии глюкокортикостероидами.
• Гистологическое исследование. Цитологический анализ является «золотым стандартом» в диагностике аутоиммунного воспаления. При морфологическом исследовании выявляется лимфоплазмацитарная инфильтрация вокруг протоков поджелудочной железы, участки разрушения паренхимы, поражение сосудистой сети.
Общий анализ крови на аутоиммунный панкреатит, как правило, не изменяется. При биохимическом анализе крови выявляются неспецифические признаки повреждения желчных путей и печени: повышение уровня печеночных ферментов, липазы и амилазы, увеличение концентрации билирубина за счет конъюгированной фракции. Если есть подозрение на аутоиммунное повреждение легких, делается рентген, а в случае нарушения функции почек проводится анализ мочи по Зимницкому.
Прежде всего, заболевание необходимо дифференцировать от рака поджелудочной железы, особенно у пациентов старше 60 лет. Аутоиммунное воспаление поддерживается увеличением специфических антител в крови, типичными ультразвуковыми признаками, воспалительной инфильтрацией ткани поджелудочной железы согласно гистологическим результатам. Дифференциальная диагностика также проводится при первичном склерозирующем холангите, раке желчного протока. Гастроэнтеролог, онколог и иммунолог участвуют в обследовании пациента с аутоиммунным вариантом панкреатита.
• Испытание стула. Копрограмма выявляет типичные симптомы мальабсорбции и несварения: большое количество непереваренных частиц пищи и мышечных волокон, повышенное содержание жирных кислот. Дополнительный анализ кала на эластазу проводится для подтверждения наличия панкреатита.
• Серологические реакции. Анализ крови на специфические антитела выявляет гипергаммаглобулинемию - многократное повышение уровней IgG и IgG4, что является патогномоничным симптомом аутоиммунного повреждения типа 1. Также были обнаружены антимитохондриальные и антиядерные антитела.
Стандартное исследование подтверждает заболевание только на поздней стадии. При эндоскопическом ультразвуковом исследовании поджелудочной железы визуализируется очаговое или диффузное уплотнение ткани, чередование областей расширения и сужения протока поджелудочной железы («сосискообразная поджелудочная железа»).
Аутоиммунный тип панкреатита характеризуется диффузным увеличением размера органа или наличием ограниченного опухолеподобного образования, деформацией контуров протоков. МРТ поджелудочной железы также используется для контроля эффективности терапии глюкокортикостероидами.
• Гистологическое исследование. Цитологический анализ является «золотым стандартом» в диагностике аутоиммунного воспаления. При морфологическом исследовании выявляется лимфоплазмацитарная инфильтрация вокруг протоков поджелудочной железы, участки разрушения паренхимы, поражение сосудистой сети.
Общий анализ крови на аутоиммунный панкреатит, как правило, не изменяется. При биохимическом анализе крови выявляются неспецифические признаки повреждения желчных путей и печени: повышение уровня печеночных ферментов, липазы и амилазы, увеличение концентрации билирубина за счет конъюгированной фракции. Если есть подозрение на аутоиммунное повреждение легких, делается рентген, а в случае нарушения функции почек проводится анализ мочи по Зимницкому.
Прежде всего, заболевание необходимо дифференцировать от рака поджелудочной железы, особенно у пациентов старше 60 лет. Аутоиммунное воспаление поддерживается увеличением специфических антител в крови, типичными ультразвуковыми признаками, воспалительной инфильтрацией ткани поджелудочной железы согласно гистологическим результатам. Дифференциальная диагностика также проводится при первичном склерозирующем холангите, раке желчного протока. Гастроэнтеролог, онколог и иммунолог участвуют в обследовании пациента с аутоиммунным вариантом панкреатита.
Лечение
Поскольку некоторые пациенты могут спонтанно восстанавливаться при полном восстановлении экзокринных и эндокринных функций поджелудочной железы, медикаментозная терапия проводится только при наличии соответствующих показаний. При бессимптомном течении назначение лекарств оправдано в случае стойкого образования поджелудочной железы, стойкого изменения параметров печени в сочетании с признаками склерозирующего холангита. Рекомендуемые схемы лечения аутоиммунного варианта панкреатита обычно включают:
• Глюкокортикостероиды. Стероидные гормоны являются препаратами первого ряда и часто оказывают длительный терапевтический эффект в течение 2-3 недель. При отсутствии явного фиброза размеры и структура поджелудочной железы могут полностью восстановиться. Назначение стероидов эффективно не только при признаках панкреатита, но и при аутоиммунном повреждении других органов.
• Моноклональные антитела. Они показаны для резистентного течения заболевания или наличия противопоказаний к терапии кортикостероидами. Синтетические иммуноглобулины Ig G1-k используются для связывания антигена сD лимфоцита в. Быстрое снижение числа лимфоцитов в сопровождается снижением уровня Ig G4 и индукцией ремиссии аутоиммунное воспаление поджелудочной железы.
В симптоматической терапии с учетом клинических проявлений используются панкреатические ферменты, гипогликемические средства и блокаторы протонного насоса. Нестероидные противовоспалительные препараты, миотропные спазмолитики рекомендуются для облегчения боли. Пациентам с персистирующей компрессией выполняют стент магистрального протока поджелудочной железы, чрескожный чреспеченочный дренаж желчных протоков, назобилиарный дренаж с РПХ. Если минимально инвазивные методики не работают, выполняется панкреатоеюностомия и холецистоэнтеростомия.
• Глюкокортикостероиды. Стероидные гормоны являются препаратами первого ряда и часто оказывают длительный терапевтический эффект в течение 2-3 недель. При отсутствии явного фиброза размеры и структура поджелудочной железы могут полностью восстановиться. Назначение стероидов эффективно не только при признаках панкреатита, но и при аутоиммунном повреждении других органов.
• Моноклональные антитела. Они показаны для резистентного течения заболевания или наличия противопоказаний к терапии кортикостероидами. Синтетические иммуноглобулины Ig G1-k используются для связывания антигена сD лимфоцита в. Быстрое снижение числа лимфоцитов в сопровождается снижением уровня Ig G4 и индукцией ремиссии аутоиммунное воспаление поджелудочной железы.
В симптоматической терапии с учетом клинических проявлений используются панкреатические ферменты, гипогликемические средства и блокаторы протонного насоса. Нестероидные противовоспалительные препараты, миотропные спазмолитики рекомендуются для облегчения боли. Пациентам с персистирующей компрессией выполняют стент магистрального протока поджелудочной железы, чрескожный чреспеченочный дренаж желчных протоков, назобилиарный дренаж с РПХ. Если минимально инвазивные методики не работают, выполняется панкреатоеюностомия и холецистоэнтеростомия.
Список литературы
1. Аутоиммунный панкреатит: новые представления о патогенезе, диагностике и лечении/ Охлобыстин А.В. Доказательная гастроэнтерология - 2013 - №1.
2. Аутоиммунный панкреатит: современные представления / Кучерявый Ю.А., Оганесян Т.С., Калюзин А.Н., Свиридова А.В. Экспериментальная и клиническая гастроэнтерология - 2010 - №8.
3. Болезни поджелудочной железы/ Маев И.В., Кучерявый Ю.А. 2009.
4. Аутоиммунный панкреатит/ Гаврилина Н.С., Седова Г.А., Косюра С.Д. Архивъ внутренней медицины - 2014 - №3.
2. Аутоиммунный панкреатит: современные представления / Кучерявый Ю.А., Оганесян Т.С., Калюзин А.Н., Свиридова А.В. Экспериментальная и клиническая гастроэнтерология - 2010 - №8.
3. Болезни поджелудочной железы/ Маев И.В., Кучерявый Ю.А. 2009.
4. Аутоиммунный панкреатит/ Гаврилина Н.С., Седова Г.А., Косюра С.Д. Архивъ внутренней медицины - 2014 - №3.