ICD-10 codes
Description
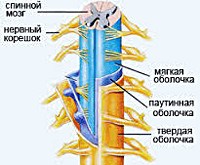
Спинальный арахноидит. Асептическое или инфекционное воспаление арахноидальной оболочки спинного мозга. Может сочетаться с церебральным арахноидитом. Клинические проявления варьируют в соответствии с топикой и распространенностью арахноидита, зачастую имеют картину радикулита, сопровождающегося неврологическим дефицитом сегментарного и проводникового характера. Диагноз «спинальный арахноидит» выставляется после проведения миелографии или МРТ спинного мозга. Лечение острых и подострых форм преимущественно консервативное. Не поддающийся терапии хронический спинальный арахноидит является показанием к хирургическому рассечению спаек и удалению кист.
Additional facts
Впервые спинальный арахноидит с миелографическим подтверждением был описан в 1929 г. В средине XX века он рассматривался преимущественно как осложнение операций на позвоночнике. В период с 1960 г. по 1980 г. отмечалось существенное увеличение частоты встречаемости арахноидита, связанное с использованием для контрастирования в ходе миелографии йодфенилундецилатов. Позже выяснилось, что жировые капли этих контрастных веществ способны длительное время сохраняться в субдуральном спинальном пространстве, обрастать фибрином и провоцировать асептический воспалительный процесс в паутинной оболочке. Замена миелографии современными методами нейровизуализации спинного мозга, а также техническое усовершенствование операционных вмешательств на позвоночнике, благодаря применению микрохирургии, привели к значительному снижению заболеваемости. Однако по сей день спинальный арахноидит остается актуальной проблемой практической нейрохирургии и неврологии.
Reasons
Среди триггерных факторов развития арахноидита спинного мозга существенная доля принадлежит травмам позвоночника. Травмирование спинного мозга и его оболочек может произойти во время хирургических вмешательств на позвоночном столбе, в результате многократного проведения эпидуральных блокад и люмбальных пункций. Вторичный спинальный арахноидит может возникнуть на фоне стеноза позвоночного канала, дегенеративных заболеваний (спондилеза, остеохондроза, спондилоартроза), опухолей позвоночника, гематомиелии. Асептический арахноидит может сформироваться вследствие введения в позвоночный канал различных химических веществ, например, контрастов для миелографии.
Инфекционный спинальный арахноидит может быть вызван специфическим возбудителем и являться следствием сифилиса, генерализованного туберкулеза или туберкулеза позвоночника, бруцеллеза, риккетсиоза, системной грибковой инфекции у лиц с ВИЧ или ослабленных пациентов и тд Неспецифический инфекционный арахноидит в половине случаев обусловлен золотистым стафилококком; описана роль стрептококковой инфекции, протея, эшерихий. В 37% случаев арахноидита острого и подострого течения выявить возбудителя не удается.
Инфекционный спинальный арахноидит может быть вызван специфическим возбудителем и являться следствием сифилиса, генерализованного туберкулеза или туберкулеза позвоночника, бруцеллеза, риккетсиоза, системной грибковой инфекции у лиц с ВИЧ или ослабленных пациентов и тд Неспецифический инфекционный арахноидит в половине случаев обусловлен золотистым стафилококком; описана роль стрептококковой инфекции, протея, эшерихий. В 37% случаев арахноидита острого и подострого течения выявить возбудителя не удается.
Classification
По протяженности поражения спинальный арахноидит классифицируется на ограниченный и диффузный. Ограниченный вариант обычно возникает вследствие микротравмы, диффузный - обусловлен позвоночно-спинномозговой травмой, инфекционно-воспалительным поражением ЦНС или системным инфекционным процессом. По этиологии спинальный арахноидит может быть асептическим и инфекционным (специфическим и неспецифическим).
Морфологически спинальный арахноидит разделяют на слипчивый (адгезивный), кистозный и смешанный кистозно-слипчивый. Для слипчивой формы характерно утолщение арахноидальной оболочки и наличие ее спаек с твердой спинальной оболочной; иногда наблюдается оссифицирование арахноидальной оболочки. Кистозная форма протекает медленно с постепенным образованием арахноидальных кист, которые могут быть экстрадуральными (включающими и не включающими нервные корешки) и интрадуральными. Наиболее часто наблюдается кистозно-слипчивая форма арахноидита, сочетающая в себе образование кист наряду со спаечным процессом.
В соответствии с клинической классификацией выделяют 4 варианта арахноидита: корешково-чувствительный, корешково-заднестолбовой, двигательно-спинномозговой, корешково-спинномозговой. По своему течению спинальный арахноидит бывает острым, подострым и хроническим, хотя временные рамки этих форм течения точно не установлены и по-разному описаны в неврологической литературе.
Морфологически спинальный арахноидит разделяют на слипчивый (адгезивный), кистозный и смешанный кистозно-слипчивый. Для слипчивой формы характерно утолщение арахноидальной оболочки и наличие ее спаек с твердой спинальной оболочной; иногда наблюдается оссифицирование арахноидальной оболочки. Кистозная форма протекает медленно с постепенным образованием арахноидальных кист, которые могут быть экстрадуральными (включающими и не включающими нервные корешки) и интрадуральными. Наиболее часто наблюдается кистозно-слипчивая форма арахноидита, сочетающая в себе образование кист наряду со спаечным процессом.
В соответствии с клинической классификацией выделяют 4 варианта арахноидита: корешково-чувствительный, корешково-заднестолбовой, двигательно-спинномозговой, корешково-спинномозговой. По своему течению спинальный арахноидит бывает острым, подострым и хроническим, хотя временные рамки этих форм течения точно не установлены и по-разному описаны в неврологической литературе.
Symptoms
Клинические проявления арахноидита спинного мозга зависят от локализации и распространенности воспаления по паутинной оболочке. Ограниченный арахноидит чаще имеет субклиническое течение и может быть случайно диагностирован при обследовании или на вскрытии. Острый и подострый диффузный спинальный арахноидит манифестирует высокой температурой, оболочечными симптомами, островоспалительными изменениями в крови и ликворе. Часто сопровождается церебральным арахноидитом.
Ассоциированные симптомы: Боль в позвоночнике. Боль в шейном отделе позвоночника. Слабость мышц (парез).
Ассоциированные симптомы: Боль в позвоночнике. Боль в шейном отделе позвоночника. Слабость мышц (парез).
Diagnostics
Диагностический поиск при арахноидите спинного мозга состоит из изучения анамнеза, осмотра невролога, лабораторных исследований, люмбальной пункции, миелографии или томографии. Острый спинальный арахноидит отражается в анализе крови подъемом уровня лейкоцитов и С-реактивного белка, ускорением СОЭ. О ликвороциркуляторных нарушениях свидетельствует повышенное давление цереброспинальной жидкости, ее быстрое вытекание при люмбальной пункции. При исследовании цереброспинальной жидкости наблюдается белково-клеточная диссоциация, незначительное увеличение концентрации белков.
Как правило, однозначно установить диагноз арахноидита не представляется возможным без применения миелографии или томографических исследований. Патогномоничным признаком арахноидита при проведении контрастной миелографии является задержка контраста в виде отдельных капель. Визуализировать изменения спинальной арахноидальной оболочки стало возможным после внедрения в неврологическую практику МРТ позвоночника. МРТ позволяет также исключить опухоли и другие органические поражения спинного мозга.
Как правило, однозначно установить диагноз арахноидита не представляется возможным без применения миелографии или томографических исследований. Патогномоничным признаком арахноидита при проведении контрастной миелографии является задержка контраста в виде отдельных капель. Визуализировать изменения спинальной арахноидальной оболочки стало возможным после внедрения в неврологическую практику МРТ позвоночника. МРТ позволяет также исключить опухоли и другие органические поражения спинного мозга.
Differential diagnostics
Дифференциальный диагноз проводится с менингомиелитом, миелитом, эпидуральным абсцессом, посттравматической гематомой, грыжей межпозвонкового диска и прочей позвоночно-спинномозговой патологией.
Treatment
Фармакотерапия инфекционного арахноидита предусматривает назначение антибиотиков, при необходимости - противотуберкулезных и противосифилитических препаратов. Применяются противовоспалительные препараты, по показаниям - кортикостероиды. Проводится противоотечная терапия мочегонными средствами (триамтереном, гидрохлоротиазидом, фуросемидом, спиронолактоном), сосудистое (никотиновая к-та, пентоксифиллин) и нейрометаболическое (витамины В, неостигмин) лечение. При спастических параличах используют миорелаксанты (толперизона гидрохлорид), при тазовых нарушениях - уросептики (уротропин). Основу восстановительной терапии составляет адекватная лечебная физкультура, физиотерапевтические процедуры (электростимуляция, рефлексотерапия, электрофорез, магнитотерапия ), массаж и водолечение (радоновые, йодобромные, хлоридно-натриевые лечебные ванны).
Вопрос о хирургическом лечении арахноидита возникает при неэффективности консервативной терапии, в основном при хроническом течении болезни с формированием кист и спаек. Решение о целесообразности операции обсуждается совместно с нейрохирургом. Задачей оперативного вмешательства является опорожнение арахноидальных кист и рассечение спаек. Операционный доступ осуществляется путем ламинэктомии. Однако открытое хирургическое вмешательство зачастую не приносит ожидаемых результатов из-за своей травматичности, частых осложнений в виде образования повторных сращений и активации дремлющей инфекции. Более эффективными являются малоинвазивные техники операции, предусматривающие разъединение спаек при помощи манипуляторов эндоскопа, введенного в пространство дурального мешка.
Вопрос о хирургическом лечении арахноидита возникает при неэффективности консервативной терапии, в основном при хроническом течении болезни с формированием кист и спаек. Решение о целесообразности операции обсуждается совместно с нейрохирургом. Задачей оперативного вмешательства является опорожнение арахноидальных кист и рассечение спаек. Операционный доступ осуществляется путем ламинэктомии. Однако открытое хирургическое вмешательство зачастую не приносит ожидаемых результатов из-за своей травматичности, частых осложнений в виде образования повторных сращений и активации дремлющей инфекции. Более эффективными являются малоинвазивные техники операции, предусматривающие разъединение спаек при помощи манипуляторов эндоскопа, введенного в пространство дурального мешка.
Forecast
Острый спинальный арахноидит имеет относительно благоприятный прогноз. При адекватном и своевременно проведенном консервативном лечении возможно полное восстановление неврологических функций. Хроническая форма менее благоприятна, зачастую приводит к инвалидности и плохо поддается терапии. Внедрение новых операционных техник несколько улучшило послеоперационный прогноз, и работа в этом направлении продолжается.