ICD-10 codes
Description
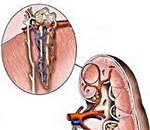
Это инфекционно-аллергическое заболевание почечных гломерул, которое развивается после перенесенного острого или без предшествующего острого начала в результате латентно протекающего малосимптомного процесса. Для хронического гломерулонефрита характерно преимущественное поражение почечных клубочков.

Symptoms
Выделяют 5 основных клинических форм хронического гломерулонефрита - латентный, гематурический, нефротический, гипертонический и смешанного типа. Латентный гломерулонефрит проявляется только изменениями мочи - умеренной протеинурией, гематурией, лейкоцитурией, иногда отмечается умеренное повышение АД, значительных отеков обычно нет. Гематурический гломерулонефрит проявляется постоянной гематурией иногда с эпизодами макрогематурии без значительной протеинурии и общих симптомов (подъемов АД, отеков). Хронический гломерулонефрит с нефротическим синдромом проявляется выраженными отеками, значительной протеинурией и цилиндрурией. В крови отмечается снижение количества общего белка (до 40 - 50 г/л), увеличение уровня холестерина крови до 15,5 ммоль/л (600 мг/100 мл и выше). Хронический гломерулонефрит со вторичной гипертензией проявляется изменениями со стороны сердечно-сосудистой системы: значительным повышением АД, повторными носовыми кровотечениями, ухудшением зрения, возможно развитие сердечной астмы. Изменения в моче незначительны - умеренная микрогематурия и протеинурия.
Хронический гломерулонефрит смешанного типа характеризуется упорными отеками, высоким АД. Для всех форм хронического гломерулонефрита характерно развитие хронической почечной недостаточности.
Ассоциированные симптомы: Анурия. Боль в почках. Гематурия. Гипопротеинемия. Жажда. Колебания веса. Кристаллурия. Недомогание. Никтурия. Одышка. Олигурия. Повышенное АД. Привкус во рту. Протеинурия. Сильная жажда. Общая слабость. Тяжесть в ногах. Увеличение СОЭ.
Хронический гломерулонефрит смешанного типа характеризуется упорными отеками, высоким АД. Для всех форм хронического гломерулонефрита характерно развитие хронической почечной недостаточности.
Ассоциированные симптомы: Анурия. Боль в почках. Гематурия. Гипопротеинемия. Жажда. Колебания веса. Кристаллурия. Недомогание. Никтурия. Одышка. Олигурия. Повышенное АД. Привкус во рту. Протеинурия. Сильная жажда. Общая слабость. Тяжесть в ногах. Увеличение СОЭ.
Reasons
В основе развития этого заболевания лежит нарушение деятельности иммунной системы под влиянием перенесенных бактериальных инфекций (ангина, скарлатина), вирусных инфекций (грипп, ОРВИ, вирусный гепатит) и некоторых других заболеваний. В результате повышается чувствительность организма к так называемым антигенам- веществам белковой природы, входящим, например, в состав болезнетворных микробов или продуктов их жизнедеятельности (токсинов). В ответ на попавшие в организм антигены в крови появляются антитела. Они блокируют антигены, связывают их, образуя иммунные комплексы «антиген - антитело». У здорового человека эти комплексы поглощаются клетками крови, в том числе лейкоцитами, или выводятся из организма с мочой. В организме больного хроническим гломерулонефритом образующиеся иммунные комплексы не полностью выводятся через почки, а оседают в стенках капилляров почечных клубочков, где происходит первый этап образования мочи- фильтрация плазмы крови. Но, бывает, антитела связываются не только с антигенами, но и с мембраной клубочков- основным структурным элементом стенки капилляров почечных клубочков. В ответ на это развивается воспалительный процесс как в стенке капилляров, так и на ее внутренней поверхности, где оседают фибрин, тромбоциты и другие клетки крови. Постепенно просвет капилляров суживается, ток крови по ним замедляется, а со временем становится невозможным вовсе. Капилляры запустевают. Как только клубочек перестает функционировать, выключаются из работы и канальцы, то есть погибает весь нефрон- структурная единица почки, а на его месте разрастается соединительная ткань, образуется рубец. Однако резервные возможности почек очень велики, поскольку общее количество нефронов в них достигает немногим менее двух миллионов. Выключение из работы даже половины нефронов еще не приводит к нарушению жизнедеятельности организма. И только в том случае, когда функционирует менее 40-30 % всех нефронов, нарушается процесс образования мочи. Выведение с мочой конечных продуктов белкового обмена затрудняется. Концентрация азотистых веществ, в частности мочевины, в крови повышается, развивается хроническая почечная недостаточность.
Treatment
Лечение хронического гломерулонефрита заключается в соответствующем режиме, диете, применении медикаментозных средств и должно быть строго индивидуализированным в зависимости от формы, стадии, фазы, частоты обострений, наличия сопутствующих заболеваний. Режим в фазе ремиссии и стадии сохранения функций почек должен быть щадящим. Больным следует избегать переутомления и переохлаждения. Им противопоказан тяжелый физический труд, работа в ночную смену, на открытом воздухе в холодное время года, в горячих цехах, в душных помещениях. По, возможности больному следует рекомендовать дневной отдых лежа в течение 1-1,5 При возникновении интеркуррентного заболевания рекомендуется обязательное соблюдение постельного режима, соответствующая терапия, при необходимости назначение антибактериальных средств (антибиотики, не обладающие нефротоксическим действием). Для предупреждения обострений и стабилизации состояния больного необходима санация очагов хронической инфекции. Для женщин, болеющих хроническим гломерулонефритом, беременность всегда является серьезным испытанием и может угрожать обострением процесса в почках, появлением (или увеличением) гипертонии. При нефротической форме и, особенно, наличии гипертонии беременность противопоказана. Особенно она опасна при нарушении функций почек. Важное значение имеет соблюдение диеты. Общие требования, предъявляемые к диете, независимо от формы нефрита: ограничение (вплоть до полного исключения) поваренной соли, экстрактивных веществ, специй, алкоголя; назначение полноценной витаминизированной пищи. Больным полезно употреблять в пищу арбузы, дыни, тыкву, виноград. Лечение антибиотиками применяют только при обострении хронического гломерулонефрита, возникновении интеркуррентных заболеваний, обострении воспалительного процесса в очагах инфекции и во время гормонотерапии. Латентная форма хронического гломерулонефрита (особенно без обострений) не требует особенных ограничений в режиме и питании, кроме вышеуказанных, касающихся всех форм нефрита. Питание должно соответствовать физиологическим потребностям при незначительном ограничении поваренной соли (до 6-8 г в сутки). Употребление жидкости не ограничивают. В стадии ремиссии нет необходимости в медикаментозной терапии.
В случае обострения можно рекомендовать лечение аминохинолиновыми препаратами. Больные латентной формой гломерулонефрита подлежат диспансерному обследованию 1-2 раза в год: измерение артериального давления, общий анализ крови и мочи, проба Каковского - Аддиса, определение суточной протеинурии, оценка функционального состояния почек по клиренсу эндогенного креатинина. В фазе обострения хронического гломерулонефрита больных лечат в стационаре, применяют антибиотики, назначают диеты № 7а, 7; исключают поваренную соль или ограничивают до 2-4 г в сутки, следят за водным балансом. Назначается патогенетическая и симптоматическая терапия. При гематурическом варианте латентной формы хронического гломерулонефрита больным запрещают длительную ходьбу, подвижные спортивные игры, купание в открытых водоемах. Временный эффект может дать назначение аминокапроновой кислоты (если гематурия обусловлена повышением фибринолитической активности плазмы крови). В отдельных случаях гематурия может уменьшиться при длительном (3-4 недели) приеме настоя или экстракта крапивы. Больные нефротической формой хронического гломерулонефрита должны придерживаться щадящего режима. В пищевом рационе ограничивают прием поваренной соли до 2-4 г в сутки, а периодически (на 1-1,5 месяца) полностью ее исключают. Строго следят за водным балансом: количество употребляемой в сутки жидкости должно равняться объему выделенной за предыдущие сутки мочи плюс 300-500 мл (не более). Количество белка в суточном рационе при сохраненной функции почек должно соответствовать физиологической необходимости плюс то количество, которое больной за сутки теряет с мочой. При наличии отеков эффективны разгрузочные дни 1-2 раза в неделю с соблюдением яблочной или картофельно-яблочной диеты. В качестве симптоматической терапии назначают мочегонные с различным механизмом действия. Широко используют гипотиазид, фуросемид. Для предупреждения развития гипокалиемии одновременно с мочегонными препаратами назначают препараты калия.
При обострении нефротической формы хронического нефрита хороший эффект оказывает длительное применение хингамина (при условии отсутствия резкой гипертензии и азотемии). При гипертонической и нефротической форме хронического гломерулонефрита назначается симптоматическая терапия гипотензивными (резерпин и ) и мочегонными средствами. В стадии компенсации этих форм заболевания хороший эффект дает санаторно-курортное лечение. В патогенетическую терапию хронического диффузного гломерулонефрита могут быть включены стероидные гормоны (преднизолон и ), обладающие противовоспалительным и иммунодепрессивным действием. Они способствуют увеличению диуреза путем влияния на секрецию антидиуретического гормона и альдостерона. Следует отметить, что гормонотерапия противопоказана при стойкой гипертонии и явлениях нарушения азотовыделительной функции почек. При уремии особое значение уделяется борьбе с азотемией. Прием белка с пищей ограничивают до 18-30 г в сутки, в основном за счет мяса. Назначают курсами антибиотики широкого спектра действия и кисломолочные продукты (для подавления гниения в кишечнике). При отсутствии отеков рекомендуется обильное питье. Чтобы снять явления интоксикации, назначают витамины группы В, глюкозу, аскорбиновую кислоту, промывание желудка, клизмы с гидрокарбонатом натрия, а также проводят гемодиализ с помощью аппарата искусственная почка . В настоящее время ведутся успешные разработки операций по пересадке почек.
В случае обострения можно рекомендовать лечение аминохинолиновыми препаратами. Больные латентной формой гломерулонефрита подлежат диспансерному обследованию 1-2 раза в год: измерение артериального давления, общий анализ крови и мочи, проба Каковского - Аддиса, определение суточной протеинурии, оценка функционального состояния почек по клиренсу эндогенного креатинина. В фазе обострения хронического гломерулонефрита больных лечат в стационаре, применяют антибиотики, назначают диеты № 7а, 7; исключают поваренную соль или ограничивают до 2-4 г в сутки, следят за водным балансом. Назначается патогенетическая и симптоматическая терапия. При гематурическом варианте латентной формы хронического гломерулонефрита больным запрещают длительную ходьбу, подвижные спортивные игры, купание в открытых водоемах. Временный эффект может дать назначение аминокапроновой кислоты (если гематурия обусловлена повышением фибринолитической активности плазмы крови). В отдельных случаях гематурия может уменьшиться при длительном (3-4 недели) приеме настоя или экстракта крапивы. Больные нефротической формой хронического гломерулонефрита должны придерживаться щадящего режима. В пищевом рационе ограничивают прием поваренной соли до 2-4 г в сутки, а периодически (на 1-1,5 месяца) полностью ее исключают. Строго следят за водным балансом: количество употребляемой в сутки жидкости должно равняться объему выделенной за предыдущие сутки мочи плюс 300-500 мл (не более). Количество белка в суточном рационе при сохраненной функции почек должно соответствовать физиологической необходимости плюс то количество, которое больной за сутки теряет с мочой. При наличии отеков эффективны разгрузочные дни 1-2 раза в неделю с соблюдением яблочной или картофельно-яблочной диеты. В качестве симптоматической терапии назначают мочегонные с различным механизмом действия. Широко используют гипотиазид, фуросемид. Для предупреждения развития гипокалиемии одновременно с мочегонными препаратами назначают препараты калия.
При обострении нефротической формы хронического нефрита хороший эффект оказывает длительное применение хингамина (при условии отсутствия резкой гипертензии и азотемии). При гипертонической и нефротической форме хронического гломерулонефрита назначается симптоматическая терапия гипотензивными (резерпин и ) и мочегонными средствами. В стадии компенсации этих форм заболевания хороший эффект дает санаторно-курортное лечение. В патогенетическую терапию хронического диффузного гломерулонефрита могут быть включены стероидные гормоны (преднизолон и ), обладающие противовоспалительным и иммунодепрессивным действием. Они способствуют увеличению диуреза путем влияния на секрецию антидиуретического гормона и альдостерона. Следует отметить, что гормонотерапия противопоказана при стойкой гипертонии и явлениях нарушения азотовыделительной функции почек. При уремии особое значение уделяется борьбе с азотемией. Прием белка с пищей ограничивают до 18-30 г в сутки, в основном за счет мяса. Назначают курсами антибиотики широкого спектра действия и кисломолочные продукты (для подавления гниения в кишечнике). При отсутствии отеков рекомендуется обильное питье. Чтобы снять явления интоксикации, назначают витамины группы В, глюкозу, аскорбиновую кислоту, промывание желудка, клизмы с гидрокарбонатом натрия, а также проводят гемодиализ с помощью аппарата искусственная почка . В настоящее время ведутся успешные разработки операций по пересадке почек.
Related clinical guidelines
Related standards of medical care
- Стандарт специализированной медицинской помощи при остром нефритическом синдроме, рецидивирующей и устойчивой гематурии, хроническом нефритическом синдроме, других уточненных синдромах врожденных аномалий, не классифицированных в других рубриках
- Стандарт специализированной медицинской помощи при нефротическом синдроме (диагностика, лечение)
- Стандарт медицинской помощи больным нефротическим синдромом (стероидрезистентным)
- Стандарт санаторно-курортной помощи больным гломерулярными болезнями, тубулоинтерстициальными болезнями почек
- Стандарт специализированной медицинской помощи при нефротическом синдроме (стероидрезистентном)