
ICD-10 codes
- ICD-10
- R09.3 Abnormal sputum
Description
Вязкая мокрота (часто). Симптом хронических заболеваний нижних дыхательных путей, к которым относятся бронхит, застойная пневмония, бронхиальная астма, хроническая обструктивная болезнь легких (ХОБЛ). Вязкая мокрота характерна для туберкулеза, муковисцидоза, врожденных и приобретенных бронхоэктазов. Для диагностики причины выделения густой мокроты назначают рентгенологические исследования (КТ, рентгеноскопия, бронхография), эндоскопические и функциональные методы. Обязателен анализ мокроты и стандартные анализы крови. Для лечения используются муколитики, противовоспалительные, секретомоторные средства, бронходилататоры, антибиотики.
Reasons
Хронический бронхит.
Клейкая мокрота характерна для обострений бронхита, когда пациента беспокоит влажный кашель и небольшое ухудшение состояния. Ежедневно выделяется до 100 мл мутной густой слизи. Откашливанию бронхиального секрета предшествуют боли в груди и одышка. Приступ кашля вызывается вдыханием дыма, резких запахов, но зачастую провоцирующих факторов нет.При такой клинической картине обычно возникает катаральный бронхит. После прикрепления обструктивного элемента появляются одышка, приступы мучительного кашля, заканчивающиеся выделением небольшого количества густой слизи. Если развивается гнойный бронхит, при кашле с липкой мокротой появляются прожилки гноя, а при тяжелых обострениях он становится обильно гнойным.
Diagnostics
Больной с жалобами на вязкую мокроту проходит комплексное обследование у пульмонолога. Ценную информацию дают методы физикального обследования: пальпация (боль в груди), перкуссия (локальные зоны притупления, коробочный звук), аускультация (влажные хрипы разного калибра, ослабленное дыхание, бронхофония). В план диагностики входят следующие лабораторные и инструментальные методы:
• Рентгенография. На стандартном рентгеновском снимке ОГК выявляется локальная патология - очаги инфильтрации или распада легочной ткани, признаки аномалий развития. Дополнительно проводится рентгеноскопия. Компьютерная томография необходима для детального исследования строения органов грудной клетки.
• Спирометрия. Исследование функции внешнего дыхания показывает снижение ОФВ1, признаки обструктивных или рестриктивных нарушений дыхания. Чтобы отличить ХОБЛ от бронхиальной астмы, проводится проба с сальбутамолом, на основании которой оценивается степень обратимости обструкции.
• Инвазивные исследования. Бронхоскопия проводится для исследования внутренней поверхности бронхов, выявления признаков воспалительного процесса и сбора образцов слизи. Для оценки строения бронхиального дерева, диагностики хронического бронхита и бронхоэктазии проводится бронхография с контрастным веществом.
• Анализ мокроты. При микроскопическом исследовании слизь содержит большое количество нейтрофилов (при инфекционном воспалении), кристаллы Шарко-Лейдена и спирали Куршмана (при бронхиальной астме). Для выяснения этиологии патологического процесса проводят бактериологический посев полученного секрета.
• Дополнительные лабораторные методы. Типичные отклонения гемограммы: лейкоцитоз со сдвигом влево при бактериальной инфекции, лимфоцитоз при вирусных возбудителях, эозинофилия - при аллергических заболеваниях легких. В биохимии крови определяются показатели острой фазы, уровень IgE. Иногда назначают расширенную иммунограмму.
При аускультации легких выслушиваются влажные хрипы разной величины.
• Рентгенография. На стандартном рентгеновском снимке ОГК выявляется локальная патология - очаги инфильтрации или распада легочной ткани, признаки аномалий развития. Дополнительно проводится рентгеноскопия. Компьютерная томография необходима для детального исследования строения органов грудной клетки.
• Спирометрия. Исследование функции внешнего дыхания показывает снижение ОФВ1, признаки обструктивных или рестриктивных нарушений дыхания. Чтобы отличить ХОБЛ от бронхиальной астмы, проводится проба с сальбутамолом, на основании которой оценивается степень обратимости обструкции.
• Инвазивные исследования. Бронхоскопия проводится для исследования внутренней поверхности бронхов, выявления признаков воспалительного процесса и сбора образцов слизи. Для оценки строения бронхиального дерева, диагностики хронического бронхита и бронхоэктазии проводится бронхография с контрастным веществом.
• Анализ мокроты. При микроскопическом исследовании слизь содержит большое количество нейтрофилов (при инфекционном воспалении), кристаллы Шарко-Лейдена и спирали Куршмана (при бронхиальной астме). Для выяснения этиологии патологического процесса проводят бактериологический посев полученного секрета.
• Дополнительные лабораторные методы. Типичные отклонения гемограммы: лейкоцитоз со сдвигом влево при бактериальной инфекции, лимфоцитоз при вирусных возбудителях, эозинофилия - при аллергических заболеваниях легких. В биохимии крови определяются показатели острой фазы, уровень IgE. Иногда назначают расширенную иммунограмму.
При аускультации легких выслушиваются влажные хрипы разной величины.
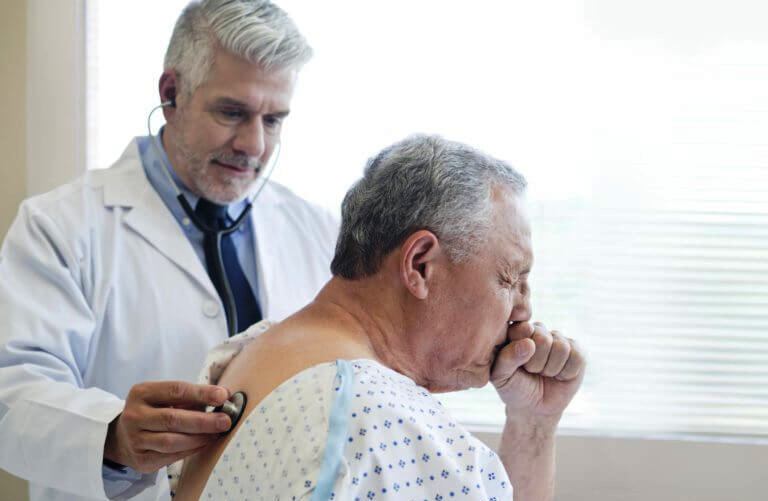
Treatment
Основные препараты для устранения липкой мокроты - муколитики. Лекарства состоят из протеолитических ферментов и других активных веществ, которые разжижают бронхиальную слизь, улучшают отхождение мокроты и устраняют застойные явления. Для повышения эффективности муколитиков их комбинируют с секреторными препаратами, увеличивающими объем выделений слизи и ускоряющими их выведение. В этиопатогенетических целях также используется следующая терапия:
• Антибиотики. Их назначают при хронической пневмонии, остром хроническом бронхите и бронхоэктазах. Их подбирают с учетом антибиотикограммы. В схеме лечения туберкулеза, как правило, подбирается комбинация из 3-4 препаратов, предназначенная для длительного приема.
• Бронходилататоры. Препараты из группы бета-2-агонистов и М-холинолитиков расширяют просвет дыхательных путей, улучшают выведение липкой мокроты. Они устраняют явления одышки и непроходимости, эффективны при оказании неотложной помощи в случае приступа удушья.
• Противовоспалительные препараты. Легкие формы заболеваний легких хорошо поддаются лечению нестероидными противовоспалительными препаратами (НПВП). Кроме того, используются ингаляционные кортикостероиды, снимающие отек бронхов и уменьшающие выработку слизи. Тем, кто страдает бронхиальной астмой, назначают кромогликат натрия для длительной терапии.
• Противоаллергические средства. Применяются таблетированные формы: антигистаминные препараты, ингибиторы лейкотриеновых рецепторов. При атопической бронхиальной астме в периоде ремиссии проводится специфическая иммунотерапия на аллергены.
При отборе вязкой мокроты эффективны физиотерапевтические методы: ингаляции щелочными растворами и лекарствами, массаж с вибрацией грудной клетки, электрофорез. Больным рекомендуются занятия ЛФК, регулярные дыхательные упражнения. При хронических заболеваниях дыхательной системы показаны курсы спелеотерапии, санаторно-курортное лечение.
При тяжелом хроническом бронхите, бронхоэктазах используются инвазивные методы лечения: гигиеническая брохноскопия, бронхоальвеолярный лаваж. В случае врожденных пороков развития дыхательных путей, ограниченных форм бронхоэктазов рекомендуется хирургическое вмешательство. Выполняется резекция пораженных сегментов легкого или удаление всего лоскута (лобэктомия).
• Антибиотики. Их назначают при хронической пневмонии, остром хроническом бронхите и бронхоэктазах. Их подбирают с учетом антибиотикограммы. В схеме лечения туберкулеза, как правило, подбирается комбинация из 3-4 препаратов, предназначенная для длительного приема.
• Бронходилататоры. Препараты из группы бета-2-агонистов и М-холинолитиков расширяют просвет дыхательных путей, улучшают выведение липкой мокроты. Они устраняют явления одышки и непроходимости, эффективны при оказании неотложной помощи в случае приступа удушья.
• Противовоспалительные препараты. Легкие формы заболеваний легких хорошо поддаются лечению нестероидными противовоспалительными препаратами (НПВП). Кроме того, используются ингаляционные кортикостероиды, снимающие отек бронхов и уменьшающие выработку слизи. Тем, кто страдает бронхиальной астмой, назначают кромогликат натрия для длительной терапии.
• Противоаллергические средства. Применяются таблетированные формы: антигистаминные препараты, ингибиторы лейкотриеновых рецепторов. При атопической бронхиальной астме в периоде ремиссии проводится специфическая иммунотерапия на аллергены.
При отборе вязкой мокроты эффективны физиотерапевтические методы: ингаляции щелочными растворами и лекарствами, массаж с вибрацией грудной клетки, электрофорез. Больным рекомендуются занятия ЛФК, регулярные дыхательные упражнения. При хронических заболеваниях дыхательной системы показаны курсы спелеотерапии, санаторно-курортное лечение.
При тяжелом хроническом бронхите, бронхоэктазах используются инвазивные методы лечения: гигиеническая брохноскопия, бронхоальвеолярный лаваж. В случае врожденных пороков развития дыхательных путей, ограниченных форм бронхоэктазов рекомендуется хирургическое вмешательство. Выполняется резекция пораженных сегментов легкого или удаление всего лоскута (лобэктомия).