Pharmacological Group
Latin name
Melatoninum ( Melatonini).
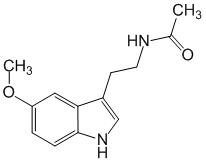
Chemical name
N-[2-(5-Метокси-1H-индол-3-ил)этил]ацетамид.
Used in the treatment
CAS Code
75-31-4.
Pharmacological action
Снотворное, адаптогенное.
Pharmacodynamics
Фармакодинамика.
Мелатонин - естественный гормон, вырабатываемый шишковидной железой, по структуре близок к серотонину. Физиологически секреция мелатонина повышается вскоре после наступления темного времени суток, достигает максимума в период с 2 ч ночи до 4 ч утра и снижается в течение второй половины ночи. Мелатонин связан с контролем циркадных ритмов и восприятием суточного цикла день-ночь. Мелатонин оказывает снотворное действие и усиливает тягу ко сну (повышает сонливость).
Считается, что активность мелатонина в отношении рецепторов MT1, MT2 и MT3 обусловливает его снотворные свойства, поскольку эти рецепторы (в основном МТ1 и МТ2) участвуют в регуляции циркадных ритмов и сна.
В связи с ролью мелатонина в регуляции сна и циркадных ритмов, а также возрастным снижением выработки эндогенного мелатонина, его применение может эффективно улучшать качество сна, особенно у пациентов старше 55 лет с первичной бессонницей.
Клиническая эффективность и безопасность.
В клинических исследованиях у пациентов, страдающих первичной бессонницей, получавших мелатонин по 2 мг каждый вечер в течение 3 нед, наблюдались улучшения по сравнению с группой плацебо в латентном периоде сна (оцениваемом по объективным и субъективным показателям) и в субъективном качестве сна и функциональной активности в дневное время (восстановительный сон) без нарушения функции внимания (активности, психомоторных реакций) в течение дня.
В полисомнографическом исследовании с предварительным периодом в течение 2 нед (простое слепое с приемом плацебо), за которым последовал период лечения продолжительностью 3 нед (двойное слепое плацебо-контролируемое в параллельных группах) и 3-недельный период отмены, латентный период сна сократился на 9 мин по сравнению с группой плацебо. Прием мелатонина не изменил структуру сна и не повлиял на продолжительность стадии быстрого сна. При приеме мелатонина в дозе 2 мг изменений в дневном функционировании не наблюдалось.
По данным рандомизированного двойного слепого плацебо-контролируемого с параллельными группами исследования в амбулаторных условиях с 2-недельным предварительным базовым периодом приема плацебо, применением мелатонина в течение 3 нед и 2-недельным периодом отмены с приемом плацебо, доля пациентов, продемонстрировавших клинически значимое улучшение как качества сна, так и утренней активности, составила 47% в группе лечения мелатонином по сравнению с 27% в группе плацебо. Кроме того, качество сна и утренняя активность значительно возросли при применении мелатонина по сравнению с плацебо. Показатели сна постепенно возвращались к исходному уровню без возобновления бессонницы, увеличения числа побочных реакций и без усиления синдрома отмены.
По данным второго рандомизированного двойного слепого плацебо-контролируемого с параллельными группами исследования в амбулаторных условиях с 2-недельным предварительным базовым периодом приема плацебо и применением мелатонина в течение 3 нед, доля пациентов, у которых наблюдалось клинически значимое улучшение как качества сна, так и утренней активности, составила 26% в группе лечения мелатонином по сравнению с 15% в группе плацебо. Прием мелатонина сократил заявленный пациентами латентный период сна на 24,3 мин по сравнению с 12,9 мин в группе плацебо. Кроме того, качество сна, количество пробуждений и утренняя активность, по оценке пациентов, значительно улучшились при приеме мелатонина по сравнению с плацебо. Качество жизни значительно улучшилось при приеме мелатонина в дозировке 2 мг по сравнению с плацебо.
В дополнительном рандомизированном клиническом исследовании (n=600) сравнивали эффекты мелатонина и плацебо в течение 6 мес. Пациенты были повторно рандомизированы через 3 нед. Исследование продемонстрировало сокращение латентного периода сна, улучшение качества сна и утренней активности без синдрома отмены и возобновления бессонницы. Исследование показало, что эффект, наблюдаемый через 3 нед, сохранялся в течение 3 мес, однако не прошел первичный анализ, проведенный через 6 мес. Через 3 мес в группе, принимавшей мелатонин, наблюдалось увеличение числа респондентов приблизительно на 10%.
Дети. Применение мелатонина с пролонгированным высвобождением у детей (n=125) в дозах 2, 5 или 10 мг с 2-недельным предварительным базовым периодом приема плацебо и рандомизированным двойным слепым плацебо-контролируемым с параллельными группами периодом лечения продолжительностью 13 нед продемонстрировало улучшение общего времени сна после 13 нед двойного слепого лечения; участники спали дольше при лечении мелатонином (508 мин) по сравнению с плацебо (488 мин).
Также наблюдалось сокращение латентного периода сна при лечении мелатонином (61 мин) по сравнению с плацебо (77 мин) после 13 нед двойного слепого лечения, без вызывания раннего пробуждения.
Кроме того, в группе лечения мелатонином было меньше выбывших (9 пациентов, 15%) по сравнению с группой плацебо (21 пациент, 32,3%). О нежелательных реакциях, возникавших во время лечения, сообщили 85% пациентов в группе лечения мелатонином и 77% в группе плацебо. Расстройства нервной системы в группе лечения мелатонином отмечались у 42% пациентов по сравнению с 23% в группе плацебо, в основном в виде сонливости и головной боли.
Доклинические данные по безопасности.
Доклинические исследования не выявили особой опасности для человека по данным обычных исследований фармакологической безопасности, токсичности многократных доз, генотоксичности, канцерогенного потенциала, токсичности для репродуктивной функции и развития.
Эффекты в доклинических исследованиях наблюдались только при экспозициях, значительно превышающих максимальное воздействие у человека, что указывает на малую значимость этих результатов для клинического применения.
Исследование канцерогенности на крысах не выявило никаких эффектов, которые могли бы иметь значение для человека.
В исследованиях репродуктивной токсичности пероральное введение мелатонина беременным самкам мышей, крыс или кроликов не привело к неблагоприятным последствиям для их потомства, оцениваемым по жизнеспособности плода, наличию/отсутствию скелетных и висцеральных аномалий, соотношению полов, весу при рождении и последующему физическому, функциональному и половому развитию. Небольшое влияние на постнатальный рост и жизнеспособность было обнаружено у крыс только при применении мелатонина в очень высоких дозах, эквивалентных приблизительно 2000 мг/сут у человека.
Мелатонин - естественный гормон, вырабатываемый шишковидной железой, по структуре близок к серотонину. Физиологически секреция мелатонина повышается вскоре после наступления темного времени суток, достигает максимума в период с 2 ч ночи до 4 ч утра и снижается в течение второй половины ночи. Мелатонин связан с контролем циркадных ритмов и восприятием суточного цикла день-ночь. Мелатонин оказывает снотворное действие и усиливает тягу ко сну (повышает сонливость).
Считается, что активность мелатонина в отношении рецепторов MT1, MT2 и MT3 обусловливает его снотворные свойства, поскольку эти рецепторы (в основном МТ1 и МТ2) участвуют в регуляции циркадных ритмов и сна.
В связи с ролью мелатонина в регуляции сна и циркадных ритмов, а также возрастным снижением выработки эндогенного мелатонина, его применение может эффективно улучшать качество сна, особенно у пациентов старше 55 лет с первичной бессонницей.
Клиническая эффективность и безопасность.
В клинических исследованиях у пациентов, страдающих первичной бессонницей, получавших мелатонин по 2 мг каждый вечер в течение 3 нед, наблюдались улучшения по сравнению с группой плацебо в латентном периоде сна (оцениваемом по объективным и субъективным показателям) и в субъективном качестве сна и функциональной активности в дневное время (восстановительный сон) без нарушения функции внимания (активности, психомоторных реакций) в течение дня.
В полисомнографическом исследовании с предварительным периодом в течение 2 нед (простое слепое с приемом плацебо), за которым последовал период лечения продолжительностью 3 нед (двойное слепое плацебо-контролируемое в параллельных группах) и 3-недельный период отмены, латентный период сна сократился на 9 мин по сравнению с группой плацебо. Прием мелатонина не изменил структуру сна и не повлиял на продолжительность стадии быстрого сна. При приеме мелатонина в дозе 2 мг изменений в дневном функционировании не наблюдалось.
По данным рандомизированного двойного слепого плацебо-контролируемого с параллельными группами исследования в амбулаторных условиях с 2-недельным предварительным базовым периодом приема плацебо, применением мелатонина в течение 3 нед и 2-недельным периодом отмены с приемом плацебо, доля пациентов, продемонстрировавших клинически значимое улучшение как качества сна, так и утренней активности, составила 47% в группе лечения мелатонином по сравнению с 27% в группе плацебо. Кроме того, качество сна и утренняя активность значительно возросли при применении мелатонина по сравнению с плацебо. Показатели сна постепенно возвращались к исходному уровню без возобновления бессонницы, увеличения числа побочных реакций и без усиления синдрома отмены.
По данным второго рандомизированного двойного слепого плацебо-контролируемого с параллельными группами исследования в амбулаторных условиях с 2-недельным предварительным базовым периодом приема плацебо и применением мелатонина в течение 3 нед, доля пациентов, у которых наблюдалось клинически значимое улучшение как качества сна, так и утренней активности, составила 26% в группе лечения мелатонином по сравнению с 15% в группе плацебо. Прием мелатонина сократил заявленный пациентами латентный период сна на 24,3 мин по сравнению с 12,9 мин в группе плацебо. Кроме того, качество сна, количество пробуждений и утренняя активность, по оценке пациентов, значительно улучшились при приеме мелатонина по сравнению с плацебо. Качество жизни значительно улучшилось при приеме мелатонина в дозировке 2 мг по сравнению с плацебо.
В дополнительном рандомизированном клиническом исследовании (n=600) сравнивали эффекты мелатонина и плацебо в течение 6 мес. Пациенты были повторно рандомизированы через 3 нед. Исследование продемонстрировало сокращение латентного периода сна, улучшение качества сна и утренней активности без синдрома отмены и возобновления бессонницы. Исследование показало, что эффект, наблюдаемый через 3 нед, сохранялся в течение 3 мес, однако не прошел первичный анализ, проведенный через 6 мес. Через 3 мес в группе, принимавшей мелатонин, наблюдалось увеличение числа респондентов приблизительно на 10%.
Дети. Применение мелатонина с пролонгированным высвобождением у детей (n=125) в дозах 2, 5 или 10 мг с 2-недельным предварительным базовым периодом приема плацебо и рандомизированным двойным слепым плацебо-контролируемым с параллельными группами периодом лечения продолжительностью 13 нед продемонстрировало улучшение общего времени сна после 13 нед двойного слепого лечения; участники спали дольше при лечении мелатонином (508 мин) по сравнению с плацебо (488 мин).
Также наблюдалось сокращение латентного периода сна при лечении мелатонином (61 мин) по сравнению с плацебо (77 мин) после 13 нед двойного слепого лечения, без вызывания раннего пробуждения.
Кроме того, в группе лечения мелатонином было меньше выбывших (9 пациентов, 15%) по сравнению с группой плацебо (21 пациент, 32,3%). О нежелательных реакциях, возникавших во время лечения, сообщили 85% пациентов в группе лечения мелатонином и 77% в группе плацебо. Расстройства нервной системы в группе лечения мелатонином отмечались у 42% пациентов по сравнению с 23% в группе плацебо, в основном в виде сонливости и головной боли.
Доклинические данные по безопасности.
Доклинические исследования не выявили особой опасности для человека по данным обычных исследований фармакологической безопасности, токсичности многократных доз, генотоксичности, канцерогенного потенциала, токсичности для репродуктивной функции и развития.
Эффекты в доклинических исследованиях наблюдались только при экспозициях, значительно превышающих максимальное воздействие у человека, что указывает на малую значимость этих результатов для клинического применения.
Исследование канцерогенности на крысах не выявило никаких эффектов, которые могли бы иметь значение для человека.
В исследованиях репродуктивной токсичности пероральное введение мелатонина беременным самкам мышей, крыс или кроликов не привело к неблагоприятным последствиям для их потомства, оцениваемым по жизнеспособности плода, наличию/отсутствию скелетных и висцеральных аномалий, соотношению полов, весу при рождении и последующему физическому, функциональному и половому развитию. Небольшое влияние на постнатальный рост и жизнеспособность было обнаружено у крыс только при применении мелатонина в очень высоких дозах, эквивалентных приблизительно 2000 мг/сут у человека.
Pharmacokinetics
Абсорбция.
Всасывание мелатонина после перорального приема у взрослых происходит полностью, а у пожилых людей может быть снижено до 50%. Фармакокинетика мелатонина в диапазоне доз 2-8 мг носит линейный характер.
Биодоступность составляет приблизительно 15%. Отмечается значительный эффект первого прохождения через печень с оценкой первичного метаболизма в 85%. maxTmax составляет 3 ч при приеме мелатонина с пищей. Прием пищи влияет на скорость абсорбции мелатонина и maxCmax после перорального приема мелатонина в дозе 2 мг. Сопутствующий прием пищи замедлял абсорбцию мелатонина, приводя к удлинению maxTmax (3 по сравнению с 0,75 ч) и уменьшению maxCmax в плазме крови (1020 по сравнении с 1176 пг/мл).
Распределение.
In vitro связь мелатонина с белками плазмы крови составляет приблизительно 60%. Мелатонин связывается в основном с альбумином, альфа1-кислым гликопротеином и ЛПВП.
Биотрансформация.
Имеющиеся экспериментальные данные позволяют предположить, что в метаболизме мелатонина участвуют изоферменты сYP1A1, сYP1A2 и, возможно, сYP2C19 системы цитохрома P450. Основным метаболитом мелатонина является 6-сульфатоксимелатонин, который неактивен. Местом биотрансформации является печень. Выведение метаболита завершается в течение 12 ч после приема мелатонина.
Выведение.
Конечный 1/2T1/2 составляет 3,5-4 Выведение происходит путем почечной экскреции метаболитов, 89% в виде сульфатированных и глюкуронированных конъюгатов 6-гидроксимелатонина и 2% - в виде неизмененного мелатонина.
Особые группы пациентов.
Пол. У женщин наблюдается 3-4-кратное по сравнению с мужчинами увеличение maxCmax. Также наблюдалась 5-кратная межиндивидуальная вариабельность maxCmax в пределах одного пола. Однако, несмотря на различия в показателях концентрации мелатонина в плазме крови, никаких фармакодинамических различий между мужчинами и женщинами не выявлено.
Пожилой возраст. Известно, что с возрастом метаболизм мелатонина замедляется. При применении мелатонина в различных дозах у пациентов пожилого возраста отмечались более высокие значения показателей AUC и maxCmax по сравнению с более молодыми пациентами, что отражает сниженный метаболизм мелатонина у пациентов пожилого возраста. Уровни maxCmax у взрослых пациентов (18-45 лет) составляют около 500 пг/мл по сравнению с 1200 пг/мл у пациентов пожилого возраста (55-69 лет), AUC у взрослых пациентов - около 3000 пг·ч/мл по сравнению с 5000 пг·ч/мл у пациентов пожилого возраста.
Почечная недостаточность. Результаты исследований указывают на отсутствие кумуляции после многократного приема мелатонина. Эти результаты согласуются с коротким 1/2T1/2 мелатонина из организма человека.
Концентрация мелатонина в плазме крови у пациентов при заборе крови в 23:00 (через 2 ч после приема мелатонина) после ежедневного приема в течение 1 и 3 нед составляла (411,4±56,5) и (432± 83,2) пг/мл соответственно и была сходна с таковой у здоровых добровольцев после однократного приема мелатонина в дозе 2 мг.
Печеночная недостаточность. Печень является основным органом метаболизма мелатонина, поэтому печеночная недостаточность приводит к повышению концентрации эндогенного мелатонина.
Концентрация мелатонина в плазме крови у пациентов с циррозом печени значительно повышалась в дневное (светлое) время суток. У таких пациентов наблюдалось значительное снижение общей экскреции 6-сульфатоксимелатонина по сравнению с контрольной группой.
Всасывание мелатонина после перорального приема у взрослых происходит полностью, а у пожилых людей может быть снижено до 50%. Фармакокинетика мелатонина в диапазоне доз 2-8 мг носит линейный характер.
Биодоступность составляет приблизительно 15%. Отмечается значительный эффект первого прохождения через печень с оценкой первичного метаболизма в 85%. maxTmax составляет 3 ч при приеме мелатонина с пищей. Прием пищи влияет на скорость абсорбции мелатонина и maxCmax после перорального приема мелатонина в дозе 2 мг. Сопутствующий прием пищи замедлял абсорбцию мелатонина, приводя к удлинению maxTmax (3 по сравнению с 0,75 ч) и уменьшению maxCmax в плазме крови (1020 по сравнении с 1176 пг/мл).
Распределение.
In vitro связь мелатонина с белками плазмы крови составляет приблизительно 60%. Мелатонин связывается в основном с альбумином, альфа1-кислым гликопротеином и ЛПВП.
Биотрансформация.
Имеющиеся экспериментальные данные позволяют предположить, что в метаболизме мелатонина участвуют изоферменты сYP1A1, сYP1A2 и, возможно, сYP2C19 системы цитохрома P450. Основным метаболитом мелатонина является 6-сульфатоксимелатонин, который неактивен. Местом биотрансформации является печень. Выведение метаболита завершается в течение 12 ч после приема мелатонина.
Выведение.
Конечный 1/2T1/2 составляет 3,5-4 Выведение происходит путем почечной экскреции метаболитов, 89% в виде сульфатированных и глюкуронированных конъюгатов 6-гидроксимелатонина и 2% - в виде неизмененного мелатонина.
Особые группы пациентов.
Пол. У женщин наблюдается 3-4-кратное по сравнению с мужчинами увеличение maxCmax. Также наблюдалась 5-кратная межиндивидуальная вариабельность maxCmax в пределах одного пола. Однако, несмотря на различия в показателях концентрации мелатонина в плазме крови, никаких фармакодинамических различий между мужчинами и женщинами не выявлено.
Пожилой возраст. Известно, что с возрастом метаболизм мелатонина замедляется. При применении мелатонина в различных дозах у пациентов пожилого возраста отмечались более высокие значения показателей AUC и maxCmax по сравнению с более молодыми пациентами, что отражает сниженный метаболизм мелатонина у пациентов пожилого возраста. Уровни maxCmax у взрослых пациентов (18-45 лет) составляют около 500 пг/мл по сравнению с 1200 пг/мл у пациентов пожилого возраста (55-69 лет), AUC у взрослых пациентов - около 3000 пг·ч/мл по сравнению с 5000 пг·ч/мл у пациентов пожилого возраста.
Почечная недостаточность. Результаты исследований указывают на отсутствие кумуляции после многократного приема мелатонина. Эти результаты согласуются с коротким 1/2T1/2 мелатонина из организма человека.
Концентрация мелатонина в плазме крови у пациентов при заборе крови в 23:00 (через 2 ч после приема мелатонина) после ежедневного приема в течение 1 и 3 нед составляла (411,4±56,5) и (432± 83,2) пг/мл соответственно и была сходна с таковой у здоровых добровольцев после однократного приема мелатонина в дозе 2 мг.
Печеночная недостаточность. Печень является основным органом метаболизма мелатонина, поэтому печеночная недостаточность приводит к повышению концентрации эндогенного мелатонина.
Концентрация мелатонина в плазме крови у пациентов с циррозом печени значительно повышалась в дневное (светлое) время суток. У таких пациентов наблюдалось значительное снижение общей экскреции 6-сульфатоксимелатонина по сравнению с контрольной группой.
Indications for use
Кратковременное лечение первичной бессонницы, характеризующейся плохим качеством сна у пациентов в возрасте 55 лет и старше (в виде монотерапии).
Contraindications
Повышенная чувствительность к мелатонину.
Use during pregnancy and lactation
Отсутствуют клинические данные о применении мелатонина во время беременности. Исследования на животных не выявили прямого или косвенного негативного воздействия мелатонина на течение беременности, эмбриональное/фетальное развитие, роды или постнатальное развитие. В связи с отсутствием клинических данных, применение мелатонина у беременных женщин и женщин, планирующих беременность, не рекомендуется.
Эндогенный мелатонин определялся в грудном женском молоке, поэтому экзогенный мелатонин, вероятно, также выделяется в грудное молоко. Результаты исследований на животных, включая грызунов, овец, быков и приматов, указывают на передачу мелатонина от матери плоду через плаценту или молоко. Поэтому женщинам, проходящим лечение мелатонином, рекомендуется отказаться от грудного вскармливания.
Эндогенный мелатонин определялся в грудном женском молоке, поэтому экзогенный мелатонин, вероятно, также выделяется в грудное молоко. Результаты исследований на животных, включая грызунов, овец, быков и приматов, указывают на передачу мелатонина от матери плоду через плаценту или молоко. Поэтому женщинам, проходящим лечение мелатонином, рекомендуется отказаться от грудного вскармливания.
Side effects
Общие сведения.
В клинических исследованиях. в которых в общей сложности 1931 пациент принимал мелатонин и 1642 пациента принимали плацебо. 48,8% пациентов. принимавших мелатонин. сообщили о возникновении побочных реакций по сравнению с 37,8% пациентов. принимавших плацебо. При сравнении соотношения количества пациентов с побочными реакциями на 100 пациенто-недель, показатель был выше в группе плацебо, чем в группе лечения мелатонином (5,743 для плацебо по сравнению с 3,013 для мелатонина). Наиболее распространенными побочными реакциями по терминологии MedDRA >MedDRA были головная боль, назофарингит, боль в спине и артралгия, которые были распространены как в группе лечения мелатонином, так и в группе плацебо.
Результаты клинических исследований и пострегистрационного наблюдения.
Следующие побочные реакции были зарегистрированы в клинических исследованиях и в спонтанных сообщениях в пострегистрационный период.
В ходе клинических исследований о возникновении побочных реакций сообщили 9,5% пациентов, принимавших мелатонин, по сравнению с 7,4% пациентов, принимавших плацебо. Ниже приведены только те нежелательные реакции, о которых сообщалось в ходе клинических исследований и которые возникали у пациентов с равной или большей частотой по сравнению с группой плацебо.
Частота случаев побочного действия определялась как очень часто (≥1/10). часто (≥1/100. <1/10). нечасто (≥1/1000. <1/100). редко (≥1/10000. <1/1000). очень редко (<1/10000). частота неизвестна (не может быть установлено по имеющимся данным). В каждой частотной группе нежелательные реакции представлены в порядке убывания серьезности.
Инфекции и инвазии. Редко - опоясывающий герпес.
Со стороны крови и лимфатической системы. Редко - лейкопения, тромбоцитопения.
Со стороны иммунной системы. Частота неизвестна - реакция гиперчувствительности.
С стороны обмена веществ и питания. Редко - гипертриглицеридемия, гипокальциемия, гипонатриемия.
Нарушения психики. Нечасто - раздражительность. нервозность. беспокойство. бессонница. нарушения сна (необычные сновидения). кошмары. тревожность. редко - изменение (перемены) настроения. агрессия. возбуждение (ажитация). плаксивость. симптомы стресса. дезориентация. раннее утреннее пробуждение. повышение либидо. подавленное настроение. депрессия.
Со стороны нервной системы. Нечасто - мигрень. головная боль. вялость. психомоторная гиперактивность. головокружение. сонливость. редко - синкопе. ухудшение памяти. нарушение концентрации внимания. сновидное состояние. синдром беспокойных ног. низкое качество сна. парестезия.
Со стороны органа зрения. Редко - снижение остроты зрения, затуманенность (нечеткость) зрения, повышенное слезотечение.
Со стороны органа слуха и лабиринтные нарушения. Редко - позиционное головокружение, вертиго.
Со стороны сердца. Редко - стенокардия, ощущение сердцебиения.
Со стороны сосудов. Нечасто - гипертония; редко - приливы жара.
Со стороны ЖКТ. Нечасто - абдоминальная боль. боль в верхнем отделе живота. диспепсия. язвенный стоматит. сухость во рту. тошнота. редко - ГЭРБ. желудочно-кишечные нарушения. образование волдырей на слизистой оболочке полости рта. язвенный глоссит. желудочно-кишечные расстройства. рвота. патологический (абнормальный) кишечный шум. метеоризм. повышенная секреция слюны. галитоз. дискомфорт в животе. расстройство желудка. гастрит.
Со стороны печени и желчевыводящих путей. Нечасто - гипербилирубинемия.
Со стороны кожи и подкожных тканей. Нечасто - дерматит. ночная потливость. зуд. сыпь. генерализованный зуд. сухость кожи. редко - экзема. эритема. дерматит рук. псориаз. генерализованная сыпь. зудящая сыпь. повреждение ногтей. частота неизвестна - ангионевротический отек. отек полости рта. отек языка.
Со стороны скелетно-мышечной системы и соединительной ткани. Нечасто - боль в конечностях; редко - артрит, мышечные спазмы, боль в шее, ночные судороги.
Со стороны почек и мочевыделительной системы. Нечасто - гликозурия, протеинурия; редко - полиурия, гематурия, никтурия.
Со стороны репродуктивной системы и молочных желез. Нечасто - менопаузальные симптомы; редко - приапизм, простатит; частота неизвестна - галакторея.
Общие расстройства и нарушения в месте введения. Нечасто - астения, боль в груди; редко - повышенная утомляемость, боль, жажда.
Лабораторные исследования. Нечасто - отклонения от нормы результатов лабораторных показателей печеночных проб. увеличение массы тела. редко - повышение активности печеночных ферментов. отклонения от нормы показателей электролитов в крови. отклонения от нормы результатов лабораторных анализов (тестов).
В клинических исследованиях. в которых в общей сложности 1931 пациент принимал мелатонин и 1642 пациента принимали плацебо. 48,8% пациентов. принимавших мелатонин. сообщили о возникновении побочных реакций по сравнению с 37,8% пациентов. принимавших плацебо. При сравнении соотношения количества пациентов с побочными реакциями на 100 пациенто-недель, показатель был выше в группе плацебо, чем в группе лечения мелатонином (5,743 для плацебо по сравнению с 3,013 для мелатонина). Наиболее распространенными побочными реакциями по терминологии MedDRA >MedDRA были головная боль, назофарингит, боль в спине и артралгия, которые были распространены как в группе лечения мелатонином, так и в группе плацебо.
Результаты клинических исследований и пострегистрационного наблюдения.
Следующие побочные реакции были зарегистрированы в клинических исследованиях и в спонтанных сообщениях в пострегистрационный период.
В ходе клинических исследований о возникновении побочных реакций сообщили 9,5% пациентов, принимавших мелатонин, по сравнению с 7,4% пациентов, принимавших плацебо. Ниже приведены только те нежелательные реакции, о которых сообщалось в ходе клинических исследований и которые возникали у пациентов с равной или большей частотой по сравнению с группой плацебо.
Частота случаев побочного действия определялась как очень часто (≥1/10). часто (≥1/100. <1/10). нечасто (≥1/1000. <1/100). редко (≥1/10000. <1/1000). очень редко (<1/10000). частота неизвестна (не может быть установлено по имеющимся данным). В каждой частотной группе нежелательные реакции представлены в порядке убывания серьезности.
Инфекции и инвазии. Редко - опоясывающий герпес.
Со стороны крови и лимфатической системы. Редко - лейкопения, тромбоцитопения.
Со стороны иммунной системы. Частота неизвестна - реакция гиперчувствительности.
С стороны обмена веществ и питания. Редко - гипертриглицеридемия, гипокальциемия, гипонатриемия.
Нарушения психики. Нечасто - раздражительность. нервозность. беспокойство. бессонница. нарушения сна (необычные сновидения). кошмары. тревожность. редко - изменение (перемены) настроения. агрессия. возбуждение (ажитация). плаксивость. симптомы стресса. дезориентация. раннее утреннее пробуждение. повышение либидо. подавленное настроение. депрессия.
Со стороны нервной системы. Нечасто - мигрень. головная боль. вялость. психомоторная гиперактивность. головокружение. сонливость. редко - синкопе. ухудшение памяти. нарушение концентрации внимания. сновидное состояние. синдром беспокойных ног. низкое качество сна. парестезия.
Со стороны органа зрения. Редко - снижение остроты зрения, затуманенность (нечеткость) зрения, повышенное слезотечение.
Со стороны органа слуха и лабиринтные нарушения. Редко - позиционное головокружение, вертиго.
Со стороны сердца. Редко - стенокардия, ощущение сердцебиения.
Со стороны сосудов. Нечасто - гипертония; редко - приливы жара.
Со стороны ЖКТ. Нечасто - абдоминальная боль. боль в верхнем отделе живота. диспепсия. язвенный стоматит. сухость во рту. тошнота. редко - ГЭРБ. желудочно-кишечные нарушения. образование волдырей на слизистой оболочке полости рта. язвенный глоссит. желудочно-кишечные расстройства. рвота. патологический (абнормальный) кишечный шум. метеоризм. повышенная секреция слюны. галитоз. дискомфорт в животе. расстройство желудка. гастрит.
Со стороны печени и желчевыводящих путей. Нечасто - гипербилирубинемия.
Со стороны кожи и подкожных тканей. Нечасто - дерматит. ночная потливость. зуд. сыпь. генерализованный зуд. сухость кожи. редко - экзема. эритема. дерматит рук. псориаз. генерализованная сыпь. зудящая сыпь. повреждение ногтей. частота неизвестна - ангионевротический отек. отек полости рта. отек языка.
Со стороны скелетно-мышечной системы и соединительной ткани. Нечасто - боль в конечностях; редко - артрит, мышечные спазмы, боль в шее, ночные судороги.
Со стороны почек и мочевыделительной системы. Нечасто - гликозурия, протеинурия; редко - полиурия, гематурия, никтурия.
Со стороны репродуктивной системы и молочных желез. Нечасто - менопаузальные симптомы; редко - приапизм, простатит; частота неизвестна - галакторея.
Общие расстройства и нарушения в месте введения. Нечасто - астения, боль в груди; редко - повышенная утомляемость, боль, жажда.
Лабораторные исследования. Нечасто - отклонения от нормы результатов лабораторных показателей печеночных проб. увеличение массы тела. редко - повышение активности печеночных ферментов. отклонения от нормы показателей электролитов в крови. отклонения от нормы результатов лабораторных анализов (тестов).
Interaction
Исследования взаимодействия проводились только у взрослых.
ФКВ.
В концентрациях, значительно превышающих терапевтические, мелатонин индуцирует изофермент сYP3A in vitro >in vitro. Клиническая значимость данного явления неизвестна. Если наблюдаются признаки индукция, это может привести к снижению концентрации в плазме одновременно принимаемых ЛС.
В концентрациях, значительно превышающих терапевтические, мелатонин не индуцирует изоферменты сYP1A in vitro >in vitro. Поэтому взаимодействия мелатонина и других активных веществ вследствие воздействия мелатонина на изоферменты сYP1A, вероятно, будут незначительными.
Метаболизм мелатонина в основном опосредуется изоферментами сYP1A. Поэтому возможно взаимодействие мелатонина и других активных веществ вследствие их влияния на изоферменты сYP1A.
Следует соблюдать осторожность в отношении пациентов, принимающих флувоксамин, который повышает концентрацию мелатонина в крови (в 17 раз увеличивая AUC и в 12 раз увеличивая maxCmax в сыворотке крови) за счет ингибирования его метаболизма изоферментами цитохрома сYP1A2 и сYP2C19. Совместного применения мелатонина и флувоксамина следует избегать.
Следует соблюдать осторожность у пациентов, принимающих 5- или 8-метоксипсорален, который повышает концентрацию мелатонина в крови, ингибируя его метаболизм.
С осторожностью следует применять циметидин - ингибитор сYP2D, который повышает концентрацию мелатонина в плазме крови, ингибируя его метаболизм.
Курение может снизить концентрацию мелатонина за счет индукции сYP1A2.
Следует соблюдать осторожность у пациентов, принимающих эстрогены (например, противозачаточные средства или ЗГТ), которые повышают концентрацию мелатонина за счет ингибирования его метаболизма изоферментами сYP1A1 и сYP1A2.
Ингибиторы сYP1A2, такие как хинолоны, могут повышать экспозицию мелатонина.
Индукторы сYP1A2, такие как карбамазепин и рифампицин, могут привести к снижению концентрации мелатонина в плазме крови.
Имеется достаточно данных о влиянии адреномиметиков/адреноблокаторов, агонистов/антагонистов опиоидных рецепторов, антидепрессантов, ингибиторов ПГ, бензодиазепинов, триптофана и алкоголя на секрецию эндогенного мелатонина. Взаимное влияние этих активных веществ на динамические или кинетические эффекты мелатонина не изучалось.
ФДВ.
Не следует принимать алкоголь одновременно с мелатонином, поскольку он снижает эффективность действия мелатонина на сон.
Прием мелатонина может усиливать седативные свойства бензодиазепинов и небензодиазепиновых снотворных средств, таких как залеплон, золпидем и зопиклон. В ходе клинических исследований наблюдались явные доказательства транзиторного ФДВ мелатонина и золпидема через 1 ч после совместного приема. Одновременное применение приводило к усилению нарушения внимания, памяти и координации по сравнению с приемом только золпидема.
Мелатонин в клинических исследованиях применялся одновременно с тиоридазином и имипрамином, активными веществами, влияющими на ЦНС. Ни в одном из случаев не было выявлено клинически значимого ФКВ. Однако совместное применение с мелатонином приводило к усилению чувства спокойствия и вызывало трудности при выполнении задач по сравнению с приемом только имипрамина и к усилению ощущения головокружения по сравнению с приемом только тиоридазина.
ФКВ.
В концентрациях, значительно превышающих терапевтические, мелатонин индуцирует изофермент сYP3A in vitro >in vitro. Клиническая значимость данного явления неизвестна. Если наблюдаются признаки индукция, это может привести к снижению концентрации в плазме одновременно принимаемых ЛС.
В концентрациях, значительно превышающих терапевтические, мелатонин не индуцирует изоферменты сYP1A in vitro >in vitro. Поэтому взаимодействия мелатонина и других активных веществ вследствие воздействия мелатонина на изоферменты сYP1A, вероятно, будут незначительными.
Метаболизм мелатонина в основном опосредуется изоферментами сYP1A. Поэтому возможно взаимодействие мелатонина и других активных веществ вследствие их влияния на изоферменты сYP1A.
Следует соблюдать осторожность в отношении пациентов, принимающих флувоксамин, который повышает концентрацию мелатонина в крови (в 17 раз увеличивая AUC и в 12 раз увеличивая maxCmax в сыворотке крови) за счет ингибирования его метаболизма изоферментами цитохрома сYP1A2 и сYP2C19. Совместного применения мелатонина и флувоксамина следует избегать.
Следует соблюдать осторожность у пациентов, принимающих 5- или 8-метоксипсорален, который повышает концентрацию мелатонина в крови, ингибируя его метаболизм.
С осторожностью следует применять циметидин - ингибитор сYP2D, который повышает концентрацию мелатонина в плазме крови, ингибируя его метаболизм.
Курение может снизить концентрацию мелатонина за счет индукции сYP1A2.
Следует соблюдать осторожность у пациентов, принимающих эстрогены (например, противозачаточные средства или ЗГТ), которые повышают концентрацию мелатонина за счет ингибирования его метаболизма изоферментами сYP1A1 и сYP1A2.
Ингибиторы сYP1A2, такие как хинолоны, могут повышать экспозицию мелатонина.
Индукторы сYP1A2, такие как карбамазепин и рифампицин, могут привести к снижению концентрации мелатонина в плазме крови.
Имеется достаточно данных о влиянии адреномиметиков/адреноблокаторов, агонистов/антагонистов опиоидных рецепторов, антидепрессантов, ингибиторов ПГ, бензодиазепинов, триптофана и алкоголя на секрецию эндогенного мелатонина. Взаимное влияние этих активных веществ на динамические или кинетические эффекты мелатонина не изучалось.
ФДВ.
Не следует принимать алкоголь одновременно с мелатонином, поскольку он снижает эффективность действия мелатонина на сон.
Прием мелатонина может усиливать седативные свойства бензодиазепинов и небензодиазепиновых снотворных средств, таких как залеплон, золпидем и зопиклон. В ходе клинических исследований наблюдались явные доказательства транзиторного ФДВ мелатонина и золпидема через 1 ч после совместного приема. Одновременное применение приводило к усилению нарушения внимания, памяти и координации по сравнению с приемом только золпидема.
Мелатонин в клинических исследованиях применялся одновременно с тиоридазином и имипрамином, активными веществами, влияющими на ЦНС. Ни в одном из случаев не было выявлено клинически значимого ФКВ. Однако совместное применение с мелатонином приводило к усилению чувства спокойствия и вызывало трудности при выполнении задач по сравнению с приемом только имипрамина и к усилению ощущения головокружения по сравнению с приемом только тиоридазина.
Overdose
Сообщалось о нескольких случаях передозировки в пострегистрационный период.
Симптомы. Сонливость была наиболее частой побочной реакцией. Большинство побочных реакций были легкой или средней степени тяжести. В клинических исследованиях мелатонин применялся в суточной дозе 5 мг в течение 12 мес без существенного изменения профиля побочных реакций.
Имеются сообщения о применении мелатонина в суточной дозе до 300 мг без развития клинически значимых побочных реакций.
Лечение. В случае передозировки следует ожидать повышения сонливости. Выведение мелатонина ожидается в течение 12 ч после приема. Специального лечения не требуется.
Симптомы. Сонливость была наиболее частой побочной реакцией. Большинство побочных реакций были легкой или средней степени тяжести. В клинических исследованиях мелатонин применялся в суточной дозе 5 мг в течение 12 мес без существенного изменения профиля побочных реакций.
Имеются сообщения о применении мелатонина в суточной дозе до 300 мг без развития клинически значимых побочных реакций.
Лечение. В случае передозировки следует ожидать повышения сонливости. Выведение мелатонина ожидается в течение 12 ч после приема. Специального лечения не требуется.
Method of drug use and dosage
Перорально, 1 раз в сутки, после приема пищи, за 1-2 ч до сна, курс приема может составлять до 13 нед.
Application precautions
Применение мелатонина может вызывать сонливость. Мелатонин следует применять с осторожностью, если последствия сонливости могут быть связаны с риском для безопасности.
Клинические данные о применении мелатонина у пациентов с аутоиммунными заболеваниями отсутствуют. Мелатонин не рекомендуется применять у пациентов с аутоиммунными заболеваниями.
Влияние на способность управлять транспортными средствами и работать с механизмами. Применение мелатонина оказывает умеренное влияние на способность управлять транспортными средствами и работу с механизмами. Прием мелатонина может вызывать сонливость, поэтому следует соблюдать осторожность, если последствия сонливости могут быть связаны с риском для безопасности.
Клинические данные о применении мелатонина у пациентов с аутоиммунными заболеваниями отсутствуют. Мелатонин не рекомендуется применять у пациентов с аутоиммунными заболеваниями.
Влияние на способность управлять транспортными средствами и работать с механизмами. Применение мелатонина оказывает умеренное влияние на способность управлять транспортными средствами и работу с механизмами. Прием мелатонина может вызывать сонливость, поэтому следует соблюдать осторожность, если последствия сонливости могут быть связаны с риском для безопасности.
References
Product monograph.
Included in the composition
- 0.4-0.7€ Glycine
- 2.2€ СонНорм Дуо (Фармстандарт-Лексредства )
- 1.9-4.3€ Melarena (Хемофарм ООО )
- 2.5-4.1€ Sonnovan (2 firms)
- 3.7€ Меладапт (Озон ООО )
- 1.8-7€ Мелатонин Эвалар
- 4.4€ Melatonin (4 firms)
- 3-6.2€ Мелатонин-СЗ (Северная звезда НАО )
- 5-5.2€ ВЕЛСОН
- 4.7-6.9€ Меларитм
- 5.5-8€ Melaxen (3 firms)
- 7.4-7.7€ Circadine (3 firms)
- — Melatonin F (Flamma S.p.A. )
- — Melaxen Balance (Unipharm, Inc. )
- — SonNorm Life formula
- — Какспал Нео (3 firms)
- — Левросо Лонг (2 firms)
- — МЕЛАДРИМ (2 firms)
- — Мелагив (ЗВЕЗДА МЕДИА ООО )
- — Мелатонин авексима (Авексима Сибирь ООО )
- — Миладеан