МКБ-10 коды
- МКБ-10
- I20.0 Нестабильная стенокардия
- I24.8 Другие формы острой ишемической болезни сердца
- I21.9 Острый инфаркт миокарда неуточненный
- I24.9 Острая ишемическая болезнь сердца неуточненная
- I21.1 Острый трансмуральный инфаркт нижней стенки миокарда
- I21 Острый инфаркт миокарда
- I21.0 Острый трансмуральный инфаркт передней стенки миокарда
- I21.2 Острый трансмуральный инфаркт миокарда других уточненных локализаций
|
|
Вступление
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: I20.0, I21.0, I21.1, I21.2, I21.3, I21.4, I21.9, I22.0, I22.1, I22.8, I22.9, I24.8, I24.9.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 154.
Разработчик клинической рекомендации.
• Ассоциация сердечно-сосудистых хирургов России.
• Общероссийская общественная организация «Российское кардиологическое общество».
Одобрено Научно-практическим Советом Минздрава РФ.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 154.
Разработчик клинической рекомендации.
• Ассоциация сердечно-сосудистых хирургов России.
• Общероссийская общественная организация «Российское кардиологическое общество».
Одобрено Научно-практическим Советом Минздрава РФ.
|
|
 Список сокращений
Список сокращений
АБ - атеросклеротическая бляшка.
AГ - артериальная гипертензия.
АД - артериальное давление.
АДФ - аденозиндифосфат.
АПФ - ангиотензинпревращающий фермент.
АСК - ацетилсалициловая кислота**.
АЧТВ - активированное частичное тромбопластиновое время.
ГП IIb/IIIa - гликопротеины IIb/IIIa.
ИБС - ишемическая болезнь сердца.
ИМ - инфаркт миокарда.
ИМбпST - инфаркт миокарда без стойкого подъема сегмента ST.
ИМпST - инфаркт миокарда со стойким подъемом сегмента ST.
КА - коронарная артерия.
КГ - коронарография.
КР - кардиореабилитация.
КШ - коронарное шунтирование.
ЛЖ - левый желудочек.
ЛНП - липопротеиды низкой плотности.
ЛНПГ - левая ножка пучка Гиса.
Мониторирование ЭКГ - дистанционное наблюдение за электрокардиографическими данными.
МНО - международное нормализованное отношение.
Неинвазивные стресс-тесты - электрокардиография с физической нагрузкой, электрокардиография с применением лекарственных препаратов, эхокардиография с физической нагрузкой, эхокардиография с фармакологической нагрузкой, сцинтиграфия миокарда с функциональными пробами, однофотонная эмиссионная компьютерная томография миокарда перфузионная с функциональными пробами.
НФГ - нефракционированный гепарин (гепарин натрия**).
ОКС - острый коронарный синдром.
ОКСбпST - острый коронарный синдром без стойкого подъема сегмента ST на ЭКГ.
ОКСпST - острый коронарный синдром со стойким подъемом сегмента ST на ЭКГ.
РФ - Российская Федерация.
СВЛ - стент для коронарных артерий выделяющий лекарственное средство*** (стент для коронарных артерий (коронарный стент), выделяющий лекарственное средство, выделяющий лекарственный препарат/стент с лекарственным покрытием).
СД - сахарный диабет.
СБЛП - стент для коронарных артерий металлический непокрытый *** (стент для коронарных артерий (коронарный стент) без лекарственного покрытия (голометаллический, металлический непокрытый).
РСКФ - расчётная скорость клубочковой фильтрации.
ТИА - транзиторная ишемическая атака.
ТГВ - тромбоз глубоких вен.
ТЭЛА - тромбоэмболия легочных артерий.
ФВ - фракция выброса.
ФК - функциональный класс.
ФП - фибрилляция предсердий.
ХБП - хроническая болезнь почек.
ХС - холестерин.
ХС ЛНП - холестерин липопротеидов низкой плотности.
ЧКВ - чрескожное коронарное вмешательство (транслюминальная баллонная ангиопластика и стентирование коронарных артерий, стентирование коронарной артерии).
ЭКГ - электрокардиография, электрокардиограмма.
ЭКС - электрокардиостимулятор***.
ЭхоКГ - эхокардиография.
CHA2DS2-VASc - шкала риска ишемического инсульта при фибрилляции предсердий у пациентов без механического протеза клапанов сердца*** и умеренного/тяжелого митрального стеноза.
AГ - артериальная гипертензия.
АД - артериальное давление.
АДФ - аденозиндифосфат.
АПФ - ангиотензинпревращающий фермент.
АСК - ацетилсалициловая кислота**.
АЧТВ - активированное частичное тромбопластиновое время.
ГП IIb/IIIa - гликопротеины IIb/IIIa.
ИБС - ишемическая болезнь сердца.
ИМ - инфаркт миокарда.
ИМбпST - инфаркт миокарда без стойкого подъема сегмента ST.
ИМпST - инфаркт миокарда со стойким подъемом сегмента ST.
КА - коронарная артерия.
КГ - коронарография.
КР - кардиореабилитация.
КШ - коронарное шунтирование.
ЛЖ - левый желудочек.
ЛНП - липопротеиды низкой плотности.
ЛНПГ - левая ножка пучка Гиса.
Мониторирование ЭКГ - дистанционное наблюдение за электрокардиографическими данными.
МНО - международное нормализованное отношение.
Неинвазивные стресс-тесты - электрокардиография с физической нагрузкой, электрокардиография с применением лекарственных препаратов, эхокардиография с физической нагрузкой, эхокардиография с фармакологической нагрузкой, сцинтиграфия миокарда с функциональными пробами, однофотонная эмиссионная компьютерная томография миокарда перфузионная с функциональными пробами.
НФГ - нефракционированный гепарин (гепарин натрия**).
ОКС - острый коронарный синдром.
ОКСбпST - острый коронарный синдром без стойкого подъема сегмента ST на ЭКГ.
ОКСпST - острый коронарный синдром со стойким подъемом сегмента ST на ЭКГ.
РФ - Российская Федерация.
СВЛ - стент для коронарных артерий выделяющий лекарственное средство*** (стент для коронарных артерий (коронарный стент), выделяющий лекарственное средство, выделяющий лекарственный препарат/стент с лекарственным покрытием).
СД - сахарный диабет.
СБЛП - стент для коронарных артерий металлический непокрытый *** (стент для коронарных артерий (коронарный стент) без лекарственного покрытия (голометаллический, металлический непокрытый).
РСКФ - расчётная скорость клубочковой фильтрации.
ТИА - транзиторная ишемическая атака.
ТГВ - тромбоз глубоких вен.
ТЭЛА - тромбоэмболия легочных артерий.
ФВ - фракция выброса.
ФК - функциональный класс.
ФП - фибрилляция предсердий.
ХБП - хроническая болезнь почек.
ХС - холестерин.
ХС ЛНП - холестерин липопротеидов низкой плотности.
ЧКВ - чрескожное коронарное вмешательство (транслюминальная баллонная ангиопластика и стентирование коронарных артерий, стентирование коронарной артерии).
ЭКГ - электрокардиография, электрокардиограмма.
ЭКС - электрокардиостимулятор***.
ЭхоКГ - эхокардиография.
CHA2DS2-VASc - шкала риска ишемического инсульта при фибрилляции предсердий у пациентов без механического протеза клапанов сердца*** и умеренного/тяжелого митрального стеноза.
Термины и определения
Стент без лекарственного покрытия. Стент для коронарных артерий***, представляющий собой металлический каркас из биологически инертного материала.
Доказательная медицина. Надлежащее, последовательное и осмысленное использование современных наилучших доказательств (результатов клинических исследований) в процессе принятия решений о состоянии здоровья и лечении пациента [1, 2].
Заболевание. Возникающее в связи с воздействием патогенных факторов нарушение деятельности организма, работоспособности, способности адаптироваться к изменяющимся условиям внешней и внутренней среды при одновременном изменении защитно-компенсаторных и защитно-приспособительных реакций и механизмов организма [3].
Избирательная инвазивная стратегия лечения острого коронарного синдрома без стойкого подъема сегмента ST на ЭКГ - диагностическая коронарография для решения вопроса о целесообразности немедленной реваскуляризации миокарда только при появлении/возобновлении ишемии миокарда (в том числе в ходе неинвазивных стресс-тестов) или возникновении серьезных осложнений (острая сердечная недостаточность, злокачественные желудочковые аритмии).
Инструментальная диагностика. Диагностика с использованием различных приборов, аппаратов и инструментов.
Инфаркт миокарда без стойкого подъема сегмента ST на ЭКГ (ИМбп ST). Инфаркт миокарда, при котором в ранние сроки заболевания на ЭКГ отсутствует стойкий (длительностью более 20 минут) подъем сегмента ST как минимум в двух смежных отведениях и нет остро возникшей блокады левой ножки пучка Гиса.
Исход. Любой возможный результат, возникающий от воздействия причинного фактора, профилактического или терапевтического вмешательства, все установленные изменения состояния здоровья, возникающие как следствие вмешательства [4].
Конфликт интересов. Ситуация, при которой у медицинского или фармацевтического работника при осуществлении ими профессиональной деятельности возникает личная заинтересованность в получении лично либо через представителя компании материальной выгоды или иного преимущества, которое влияет или может повлиять на надлежащее исполнение ими профессиональных обязанностей вследствие противоречия между личной заинтересованностью медицинского работника или фармацевтического работника и интересами пациента [3].
Клиническое исследование. Любое исследование, проводимое с участием человека в качестве субъекта для выявления или подтверждения клинических и/или фармакологических эффектов исследуемых продуктов и/или выявления нежелательных реакций на исследуемые продукты, и/или изучения их всасывания, распределения, метаболизма и выведения с целью оценить их безопасность и/или эффективность. Термины клиническое испытание и клиническое исследование являются синонимами [5].
Лабораторная диагностика. Совокупность методов, направленных на анализ исследуемого материала с помощью различного специализированного оборудования.
Лекарственные препараты. Лекарственные средства в виде лекарственных форм, применяемые для профилактики, диагностики, лечения заболевания, реабилитации, для сохранения, предотвращения или прерывания беременности [6].
Медицинское вмешательство. Выполняемые медицинским работником и иным работником, имеющим право на осуществление медицинской деятельности, по отношению к пациенту, затрагивающие физическое или психическое состояние человека и имеющие профилактическую, диагностическую, лечебную, реабилитационную или исследовательскую направленность виды медицинских обследований и (или) медицинских манипуляций, а также искусственное прерывание беременности [3].
Медицинский работник. Физическое лицо, которое имеет медицинское или иное образование, работает в медицинской организации и в трудовые (должностные) обязанности которого входит осуществление медицинской деятельности, либо физическое лицо, которое является индивидуальным предпринимателем, непосредственно осуществляющим медицинскую деятельность [3].
Неотложная инвазивная стратегия лечения острого коронарного синдрома без стойких подъемов сегмента ST на ЭКГ - диагностическая коронарография в первые 2 часа после госпитализации для решения вопроса о целесообразности немедленной реваскуляризации миокарда.
Нестабильная стенокардия. Недавно возникшая или утяжелившаяся стенокардия, когда тяжесть и продолжительность ишемии недостаточны для развития некроза кардиомиоцитов.
Острое повреждение миокарда. Повышение и/или снижение концентрации сердечного тропонина в крови, которая как минимум однократно превышает 99-й перцентиль верхней референсной границы у пациентов без исходного повышения уровня сердечного тропонина в крови, либо его увеличение better 20% при исходно повышенном уровне сердечного тропонина, если до этого он оставался стабильным (вариация £ 20%) или снижался.
Острый инфаркт миокарда (ИМ). Острое повреждение миокарда вследствие его ишемии.
Острый коронарный синдром (ОКС). Термин, обозначающий любую группу клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда или нестабильную стенокардию.
Острый коронарный синдром без стойкого подъема сегмента ST на ЭКГ (ОКСбп ST). Остро возникшие клинические признаки или симптомы ишемии миокарда, когда на ЭКГ отсутствует стойкий (длительностью более 20 минут) подъем сегмента ST как минимум в двух смежных отведениях и нет остро возникшей блокады левой ножки пучка Гиса.
Операция коронарного шунтирования. Наложение обходного анастомоза, позволяющего улучшить кровоток дистальнее гемодинамически значимого стеноза коронарной артерии. В зависимости от методики включает аортокоронарное, маммарокоронарное и другие виды шунтирования.
Отсроченная инвазивная стратегия лечения острого коронарного синдрома без стойкого подъема сегмента ST на ЭКГ - диагностическая коронарография для решения вопроса о целесообразности немедленной реваскуляризации миокарда до 72 часов после госпитализации.
Пациент. Физическое лицо, которому оказывается медицинская помощь или которое обратилось за оказанием медицинской помощи независимо от наличия у него заболевания и от его состояния [3].
Постинфарктная стенокардия. Стенокардия, возникшая в первые 2 недели после инфаркта миокарда.
Рабочая группа по разработке/актуализации клинических рекомендаций. Коллектив специалистов, работающих совместно и согласованно в целях разработки/актуализации клинических рекомендаций, и несущих общую ответственность за результаты данной работы.
Ранняя инвазивная стратегия лечения острого коронарного синдрома без стойкого подъема сегмента ST на ЭКГ - диагностическая коронарография для решения вопроса о целесообразности немедленной реваскуляризации миокарда в первые 24 часа после госпитализации.
Состояние. Изменения организма, возникающие в связи с воздействием патогенных и (или) физиологических факторов и требующие оказания медицинской помощи [3].
Симптом. Признак какого-либо заболевания, статистически значимое отклонение того или иного показателя от границ его нормальных величин или возникновение качественно нового, не свойственного здоровому организму явления.
Синдром. Устойчивая совокупность ряда симптомов с единым патогенезом [7].
Стент, выделяющий лекарство. Стент для коронарных артерий***, из структур которого в течение определенного времени после установки выделяется антипролиферативное вещество, препятствующее образованию неоинтимы и за счет этого способствующее профилактике/замедлению повторного стенозирования.
Тезис-рекомендация. Положение, отражающее порядок и правильность выполнения того или иного медицинского вмешательства, имеющего доказанную эффективность и безопасность.
Уровень достоверности доказательств (УДД). Степень уверенности в том, что найденный эффект от применения медицинского вмешательства является истинным [8].
Уровень убедительности рекомендаций (УУР). Степень уверенности в достоверности эффекта вмешательства и в том, что следование рекомендациям принесет больше пользы, чем вреда в конкретной ситуации [8].
Хирургическое лечение. Метод лечения заболеваний путём разъединения и соединения тканей в ходе хирургической операции.
Чрескожное коронарное вмешательство. Восстановление кровотока в стенозированном участке КА с использованием чрескожного введения необходимых для этого устройств. Включает транслюминальную баллонную ангиопластику, стентирование КА и другие, менее распространенные методики. Как правило, если не указано иное, под чрескожным коронарным вмешательством (ЧКВ) подразумевают стентирование КА.
Доказательная медицина. Надлежащее, последовательное и осмысленное использование современных наилучших доказательств (результатов клинических исследований) в процессе принятия решений о состоянии здоровья и лечении пациента [1, 2].
Заболевание. Возникающее в связи с воздействием патогенных факторов нарушение деятельности организма, работоспособности, способности адаптироваться к изменяющимся условиям внешней и внутренней среды при одновременном изменении защитно-компенсаторных и защитно-приспособительных реакций и механизмов организма [3].
Избирательная инвазивная стратегия лечения острого коронарного синдрома без стойкого подъема сегмента ST на ЭКГ - диагностическая коронарография для решения вопроса о целесообразности немедленной реваскуляризации миокарда только при появлении/возобновлении ишемии миокарда (в том числе в ходе неинвазивных стресс-тестов) или возникновении серьезных осложнений (острая сердечная недостаточность, злокачественные желудочковые аритмии).
Инструментальная диагностика. Диагностика с использованием различных приборов, аппаратов и инструментов.
Инфаркт миокарда без стойкого подъема сегмента ST на ЭКГ (ИМбп ST). Инфаркт миокарда, при котором в ранние сроки заболевания на ЭКГ отсутствует стойкий (длительностью более 20 минут) подъем сегмента ST как минимум в двух смежных отведениях и нет остро возникшей блокады левой ножки пучка Гиса.
Исход. Любой возможный результат, возникающий от воздействия причинного фактора, профилактического или терапевтического вмешательства, все установленные изменения состояния здоровья, возникающие как следствие вмешательства [4].
Конфликт интересов. Ситуация, при которой у медицинского или фармацевтического работника при осуществлении ими профессиональной деятельности возникает личная заинтересованность в получении лично либо через представителя компании материальной выгоды или иного преимущества, которое влияет или может повлиять на надлежащее исполнение ими профессиональных обязанностей вследствие противоречия между личной заинтересованностью медицинского работника или фармацевтического работника и интересами пациента [3].
Клиническое исследование. Любое исследование, проводимое с участием человека в качестве субъекта для выявления или подтверждения клинических и/или фармакологических эффектов исследуемых продуктов и/или выявления нежелательных реакций на исследуемые продукты, и/или изучения их всасывания, распределения, метаболизма и выведения с целью оценить их безопасность и/или эффективность. Термины клиническое испытание и клиническое исследование являются синонимами [5].
Лабораторная диагностика. Совокупность методов, направленных на анализ исследуемого материала с помощью различного специализированного оборудования.
Лекарственные препараты. Лекарственные средства в виде лекарственных форм, применяемые для профилактики, диагностики, лечения заболевания, реабилитации, для сохранения, предотвращения или прерывания беременности [6].
Медицинское вмешательство. Выполняемые медицинским работником и иным работником, имеющим право на осуществление медицинской деятельности, по отношению к пациенту, затрагивающие физическое или психическое состояние человека и имеющие профилактическую, диагностическую, лечебную, реабилитационную или исследовательскую направленность виды медицинских обследований и (или) медицинских манипуляций, а также искусственное прерывание беременности [3].
Медицинский работник. Физическое лицо, которое имеет медицинское или иное образование, работает в медицинской организации и в трудовые (должностные) обязанности которого входит осуществление медицинской деятельности, либо физическое лицо, которое является индивидуальным предпринимателем, непосредственно осуществляющим медицинскую деятельность [3].
Неотложная инвазивная стратегия лечения острого коронарного синдрома без стойких подъемов сегмента ST на ЭКГ - диагностическая коронарография в первые 2 часа после госпитализации для решения вопроса о целесообразности немедленной реваскуляризации миокарда.
Нестабильная стенокардия. Недавно возникшая или утяжелившаяся стенокардия, когда тяжесть и продолжительность ишемии недостаточны для развития некроза кардиомиоцитов.
Острое повреждение миокарда. Повышение и/или снижение концентрации сердечного тропонина в крови, которая как минимум однократно превышает 99-й перцентиль верхней референсной границы у пациентов без исходного повышения уровня сердечного тропонина в крови, либо его увеличение better 20% при исходно повышенном уровне сердечного тропонина, если до этого он оставался стабильным (вариация £ 20%) или снижался.
Острый инфаркт миокарда (ИМ). Острое повреждение миокарда вследствие его ишемии.
Острый коронарный синдром (ОКС). Термин, обозначающий любую группу клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда или нестабильную стенокардию.
Острый коронарный синдром без стойкого подъема сегмента ST на ЭКГ (ОКСбп ST). Остро возникшие клинические признаки или симптомы ишемии миокарда, когда на ЭКГ отсутствует стойкий (длительностью более 20 минут) подъем сегмента ST как минимум в двух смежных отведениях и нет остро возникшей блокады левой ножки пучка Гиса.
Операция коронарного шунтирования. Наложение обходного анастомоза, позволяющего улучшить кровоток дистальнее гемодинамически значимого стеноза коронарной артерии. В зависимости от методики включает аортокоронарное, маммарокоронарное и другие виды шунтирования.
Отсроченная инвазивная стратегия лечения острого коронарного синдрома без стойкого подъема сегмента ST на ЭКГ - диагностическая коронарография для решения вопроса о целесообразности немедленной реваскуляризации миокарда до 72 часов после госпитализации.
Пациент. Физическое лицо, которому оказывается медицинская помощь или которое обратилось за оказанием медицинской помощи независимо от наличия у него заболевания и от его состояния [3].
Постинфарктная стенокардия. Стенокардия, возникшая в первые 2 недели после инфаркта миокарда.
Рабочая группа по разработке/актуализации клинических рекомендаций. Коллектив специалистов, работающих совместно и согласованно в целях разработки/актуализации клинических рекомендаций, и несущих общую ответственность за результаты данной работы.
Ранняя инвазивная стратегия лечения острого коронарного синдрома без стойкого подъема сегмента ST на ЭКГ - диагностическая коронарография для решения вопроса о целесообразности немедленной реваскуляризации миокарда в первые 24 часа после госпитализации.
Состояние. Изменения организма, возникающие в связи с воздействием патогенных и (или) физиологических факторов и требующие оказания медицинской помощи [3].
Симптом. Признак какого-либо заболевания, статистически значимое отклонение того или иного показателя от границ его нормальных величин или возникновение качественно нового, не свойственного здоровому организму явления.
Синдром. Устойчивая совокупность ряда симптомов с единым патогенезом [7].
Стент, выделяющий лекарство. Стент для коронарных артерий***, из структур которого в течение определенного времени после установки выделяется антипролиферативное вещество, препятствующее образованию неоинтимы и за счет этого способствующее профилактике/замедлению повторного стенозирования.
Тезис-рекомендация. Положение, отражающее порядок и правильность выполнения того или иного медицинского вмешательства, имеющего доказанную эффективность и безопасность.
Уровень достоверности доказательств (УДД). Степень уверенности в том, что найденный эффект от применения медицинского вмешательства является истинным [8].
Уровень убедительности рекомендаций (УУР). Степень уверенности в достоверности эффекта вмешательства и в том, что следование рекомендациям принесет больше пользы, чем вреда в конкретной ситуации [8].
Хирургическое лечение. Метод лечения заболеваний путём разъединения и соединения тканей в ходе хирургической операции.
Чрескожное коронарное вмешательство. Восстановление кровотока в стенозированном участке КА с использованием чрескожного введения необходимых для этого устройств. Включает транслюминальную баллонную ангиопластику, стентирование КА и другие, менее распространенные методики. Как правило, если не указано иное, под чрескожным коронарным вмешательством (ЧКВ) подразумевают стентирование КА.
|
|
Описание
Острый коронарный синдром (ОКС). Термин, обозначающий любую группу клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда (ИМ) или нестабильную стенокардию (НС). Термин ОКС используется, когда диагностической информации еще недостаточно для окончательного суждения о наличии или отсутствии очагов некроза в миокарде и, следовательно, представляет собой предварительный диагноз в первые часы и сутки заболевания, в то время как термины ИМ и нестабильная стенокардия используются при формулировании заключительного диагноза. Соответственно, термин ОКС может использоваться на догоспитальном или раннем госпитальном этапах и в дальнейшем трансформируется в диагноз острый ИМ , НС , либо, по результатам дифференциальной диагностики - в любой другой диагноз, в том числе не кардиологический.
ОКС может быть как проявлением дестабилизации хронического течения ИБС, так и первым признаком поражения коронарного русла у пациентов, не предъявлявших ранее каких-либо жалоб.
Острый ИМ. Острое повреждение миокарда вследствие его ишемии. Для диагностики острого ИМ, не связанного с ЧКВ или операцией коронарного шунтирования (КШ), следует документировать повышение и/или снижение концентрации сердечного тропонина в крови, которая должна как минимум однократно превысить 99-й перцентиль верхней референсной границы у пациентов без исходного повышения уровня сердечного тропонина в крови, либо его увеличение better 20% при исходно повышенном уровне сердечного тропонина, если до этого он оставался стабильным (вариация £ 20%) или снижался, в сочетании с хотя бы одним критерием острой ишемии миокарда.
Симптомы ишемии миокарда:
• остро возникшие (или предположительно остро возникшие) ишемические изменения на ЭКГ;
• появление патологических зубцов Q на ЭКГ;
• подтверждение с помощью методов визуализации наличия новых участков миокарда с потерей жизнеспособности или нарушением локальной сократимости, характерных для ишемической этиологии;
• выявление внутрикоронарного тромбоза при коронарографии (КГ) или на аутопсии.
Подробнее критерии ИМ представлены в Приложении Г1 [9].
Изменения на ЭКГ, характерные для острой ишемии миокарда:
• Остро возникший подъем сегмента ST в точке J как минимум в двух смежных отведениях ЭКГ: ≥ 0,1 мВ во всех отведениях, за исключением отведений V2-V3, где элевация сегмента ST должна составлять ≥ 0,2 мВ у мужчин в возрасте ≥ 40 лет, ≥ 0,25 мВ у мужчин моложе 40 лет или ≥ 0,15 мВ у женщин вне зависимости от возраста (при отсутствии гипертрофии левого желудочка или полной блокады левой ножки пучка Гиса (ЛНПГ)). Если степень элевации точки J оценивается в сравнении с ранее зарегистрированной ЭКГ, ишемические изменения отражает новая элевация ≥ 0,1 мВ.
• Остро возникшее горизонтальное или косонисходящее снижение сегмента ST ≥ 0,05 как минимум в двух смежных отведениях ЭКГ и/или инверсии зубца Т better 0,1 мВ как минимум в двух смежных отведениях ЭКГ с доминирующим зубцом R или соотношением амплитуды зубцов R/S better 1 [9].
ИМ без стойких подъемов сегмента ST на ЭКГ (ИМбп ST). Инфаркт миокарда, при котором в ранние сроки заболевания на ЭКГ отсутствует стойкий (длительностью более 20 минут) подъем сегмента ST как минимум в двух смежных отведениях и нет остро возникшей блокады ЛНПГ.
Нестабильная стенокардия. Недавно возникшая или утяжелившаяся стенокардия, когда тяжесть и продолжительность ишемии недостаточны для развития некроза кардиомиоцитов.
Постинфарктная стенокардия. Стенокардия, возникшая в первые 2 недели после ИМ.
В данных рекомендациях рассматриваются диагностические и лечебные подходы не только в тот период, когда осуществляется дифференциальная диагностика ОКСбпST и ОКС с подъемом сегмента ST на ЭКГ или дифференциальная диагностика внутри ОКСбпST (НС и ИМбпST), но и после установления диагноза НС или ИМбпST.
ОКС может быть как проявлением дестабилизации хронического течения ИБС, так и первым признаком поражения коронарного русла у пациентов, не предъявлявших ранее каких-либо жалоб.
Острый ИМ. Острое повреждение миокарда вследствие его ишемии. Для диагностики острого ИМ, не связанного с ЧКВ или операцией коронарного шунтирования (КШ), следует документировать повышение и/или снижение концентрации сердечного тропонина в крови, которая должна как минимум однократно превысить 99-й перцентиль верхней референсной границы у пациентов без исходного повышения уровня сердечного тропонина в крови, либо его увеличение better 20% при исходно повышенном уровне сердечного тропонина, если до этого он оставался стабильным (вариация £ 20%) или снижался, в сочетании с хотя бы одним критерием острой ишемии миокарда.
Симптомы ишемии миокарда:
• остро возникшие (или предположительно остро возникшие) ишемические изменения на ЭКГ;
• появление патологических зубцов Q на ЭКГ;
• подтверждение с помощью методов визуализации наличия новых участков миокарда с потерей жизнеспособности или нарушением локальной сократимости, характерных для ишемической этиологии;
• выявление внутрикоронарного тромбоза при коронарографии (КГ) или на аутопсии.
Подробнее критерии ИМ представлены в Приложении Г1 [9].
Изменения на ЭКГ, характерные для острой ишемии миокарда:
• Остро возникший подъем сегмента ST в точке J как минимум в двух смежных отведениях ЭКГ: ≥ 0,1 мВ во всех отведениях, за исключением отведений V2-V3, где элевация сегмента ST должна составлять ≥ 0,2 мВ у мужчин в возрасте ≥ 40 лет, ≥ 0,25 мВ у мужчин моложе 40 лет или ≥ 0,15 мВ у женщин вне зависимости от возраста (при отсутствии гипертрофии левого желудочка или полной блокады левой ножки пучка Гиса (ЛНПГ)). Если степень элевации точки J оценивается в сравнении с ранее зарегистрированной ЭКГ, ишемические изменения отражает новая элевация ≥ 0,1 мВ.
• Остро возникшее горизонтальное или косонисходящее снижение сегмента ST ≥ 0,05 как минимум в двух смежных отведениях ЭКГ и/или инверсии зубца Т better 0,1 мВ как минимум в двух смежных отведениях ЭКГ с доминирующим зубцом R или соотношением амплитуды зубцов R/S better 1 [9].
ИМ без стойких подъемов сегмента ST на ЭКГ (ИМбп ST). Инфаркт миокарда, при котором в ранние сроки заболевания на ЭКГ отсутствует стойкий (длительностью более 20 минут) подъем сегмента ST как минимум в двух смежных отведениях и нет остро возникшей блокады ЛНПГ.
Нестабильная стенокардия. Недавно возникшая или утяжелившаяся стенокардия, когда тяжесть и продолжительность ишемии недостаточны для развития некроза кардиомиоцитов.
Постинфарктная стенокардия. Стенокардия, возникшая в первые 2 недели после ИМ.
В данных рекомендациях рассматриваются диагностические и лечебные подходы не только в тот период, когда осуществляется дифференциальная диагностика ОКСбпST и ОКС с подъемом сегмента ST на ЭКГ или дифференциальная диагностика внутри ОКСбпST (НС и ИМбпST), но и после установления диагноза НС или ИМбпST.
Причины
ОКС, как правило, является следствием тромбоза коронарной артерии (КА). Тромб возникает чаще всего на месте разрыва так называемой ранимой (нестабильной) атеросклеротической бляшки (АБ) - с большим липидным ядром, богатой воспалительными элементами и истонченной покрышкой, - однако возможно образование окклюзирующего тромба и на дефекте эндотелия (эрозии) КА над АБ. Во многих случаях острый тромбоз возникает в месте исходно гемодинамически незначимого стеноза КА. В отличие от ОКС со стойким подъемом сегмента ST на ЭКГ при ОКСбпST отсутствует длительная окклюзия крупной КА, вызывающая трансмуральную ишемию миокарда.
В КА пациентов с ОКС обычно находят несколько ранимых АБ, в том числе имеющих надрывы. Из-за высокого риска возникновения повторных окклюзий КА при лечении этих пациентов локальные воздействия в области АБ, обусловившей развитие клинической картины ОКС, должны комбинироваться с общими лечебными мероприятиями, направленными на снижение вероятности повреждения АБ и тромбоза.
Тромб может быть источником эмболий в дистальное сосудистое русло сердца. Эмболизация микрососудов миокарда сама по себе может приводить к образованию мелких очагов некроза. Кроме того, мелкие эмболы препятствуют восстановлению кровоснабжения миокарда (реперфузии) после устранения окклюзии крупной КА.
Ишемию миокарда могут спровоцировать или утяжелить анемия, гипоксемия, воспаление, инфекция, лихорадка, а также метаболические или эндокринные расстройства (в частности, гипертиреоз). Спазм, диссекция и тромбоз КА наряду с тахикардией и повышением АД могут возникнуть при применении кокаина и некоторых других запрещенных веществ.
У части пациентов с ОКСбпST развивается ишемический некроз (инфаркт) миокарда, размеры которого могут быть различными. Следствием достаточно обширного ИМ является процесс ремоделирования сердца. Образование очага некроза в миокарде сопровождается изменением размера, формы и толщины стенки левого желудочка (ЛЖ), а сохранившийся миокард испытывает повышенную нагрузку и подвергается гипертрофии. Насосная функция изменившего форму ЛЖ ухудшается, и это способствует развитию сердечной недостаточности.
В КА пациентов с ОКС обычно находят несколько ранимых АБ, в том числе имеющих надрывы. Из-за высокого риска возникновения повторных окклюзий КА при лечении этих пациентов локальные воздействия в области АБ, обусловившей развитие клинической картины ОКС, должны комбинироваться с общими лечебными мероприятиями, направленными на снижение вероятности повреждения АБ и тромбоза.
Тромб может быть источником эмболий в дистальное сосудистое русло сердца. Эмболизация микрососудов миокарда сама по себе может приводить к образованию мелких очагов некроза. Кроме того, мелкие эмболы препятствуют восстановлению кровоснабжения миокарда (реперфузии) после устранения окклюзии крупной КА.
Ишемию миокарда могут спровоцировать или утяжелить анемия, гипоксемия, воспаление, инфекция, лихорадка, а также метаболические или эндокринные расстройства (в частности, гипертиреоз). Спазм, диссекция и тромбоз КА наряду с тахикардией и повышением АД могут возникнуть при применении кокаина и некоторых других запрещенных веществ.
У части пациентов с ОКСбпST развивается ишемический некроз (инфаркт) миокарда, размеры которого могут быть различными. Следствием достаточно обширного ИМ является процесс ремоделирования сердца. Образование очага некроза в миокарде сопровождается изменением размера, формы и толщины стенки левого желудочка (ЛЖ), а сохранившийся миокард испытывает повышенную нагрузку и подвергается гипертрофии. Насосная функция изменившего форму ЛЖ ухудшается, и это способствует развитию сердечной недостаточности.
Эпидемиология
Болезни системы кровообращения (БСК) являются ведущей причиной в структуре смертности в Российской Федерации (46,3%). Смертность от ишемической болезни сердца (ИБС) в 2018 году составила 52,6% в структуре смертности от БСК, из них ИМ - 6,5% (54427 человек) [10].
ОКС в 3-4 раза чаще регистрируется у мужчин, чем у женщин в возрасте до 60 лет, но в возрастной группе старше 75 лет - чаще регистрируется у женщин [11].
В РФ ежегодно регистрируется в среднем 520 000 случаев ОКС, из них ИМ составляет 36,4%, НС - 63,6%. Лечение пациентов с ОКС связано со значительными расходами со стороны государства. В России в 2009 г. прямые затраты, ассоциированные с ОКС, составили 20,9 млрд руб. Непрямые затраты (связанные с временной нетрудоспособностью и преждевременной смертностью трудоспособного населения, выплатами по инвалидности) составили 53,5 млрд руб. [12].
Тенденции последних лет - снижение заболеваемости ИМпST при увеличении заболеваемости ИМбпST [13]. Проведённый в ноябре 2012 года краткосрочный Московский регистр ОКС показал, что доля пациентов с ОКСпSTв городе составила 28,3%, а летальность от ИМ в целом достигала 8,4% (при ОКСпST - 12,4%, а при ОКСбпST - 1,9%) [14].
По данным крупного регистра GRACE смертность за 5 лет у перенесших ОКС остаётся высокой и достигает 20%. При этом существенных по смертности между ИМ с подъемом сегмента ST на ЭКГ, ИМбпST и НС нет (19, 22 и 18% соответственно), причем большинство смертельных исходов при ОКСбпST происходит после выписки из стационара (87% у пациентов с ИМбпST и 97% при НС) [15].
I 21. Острый инфаркт миокарда.
I 21,0. Острый трансмуральный инфаркт передней стенки миокарда.
I 21,1. Острый трансмуральный инфаркт нижней стенки миокарда.
I 21,2. Острый трансмуральный инфаркт миокарда других уточненных локализаций.
I 21,3. Острый трансмуральный инфаркт миокарда неуточненной локализации.
I 21,4. Острый субэндокардиальный инфаркт миокарда.
I 21,9. Острый инфаркт миокарда неуточненный.
I 22. Повторный инфаркт миокарда.
I 22,0. Повторный инфаркт передней стенки миокарда.
I 22,1. Повторный инфаркт нижней стенки миокарда.
I 22,8. Повторный инфаркт миокарда другой уточненной локализации.
I 22,9. Повторный инфаркт миокарда неуточненной локализации.
I 24. Другие формы острой ишемической болезни сердца.
I 24,8. Другие формы острой ишемической болезни сердца.
I 24,9. Острая ишемическая болезнь сердца неуточненная.
Чаще всего исходом предварительного диагноза ОКCбпST является заключительный диагноз:
- ИМ без формирования патологических зубцов Q (ему соответствуют рубрики I21,4, I22,0-I.22,8);
- НС (рубрика I20,0).
В редких случаях может сформироваться ИМ с патологическими зубцами Q на ЭКГ (в таких случаях используются рубрики I21,0-I21,3, I22,0, I22,1, I22,8).
В редких случаях смерти пациента с ОКСбпST ( см Критерии ИМ 3 типа по Четвертому универсальному определению) следует использовать рубрику I24,8.
Неуточненные рубрики (I21,3, I21,9, I22,9, I24,9) и соответствующие им формулировки в заключительном диагнозе могут использоваться только в исключительных случаях, при наличии объективных трудностей диагностики; в патологоанатомических/судебно-медицинских диагнозах - должны отсутствовать.
Использование кодов I 23. Некоторые текущие осложнения острого инфаркта миокарда в качестве кодирования основного заболевания / первоначальной причины смерти неправильно, поскольку они включают осложнения основного заболевания - ИМ.
ОКС в 3-4 раза чаще регистрируется у мужчин, чем у женщин в возрасте до 60 лет, но в возрастной группе старше 75 лет - чаще регистрируется у женщин [11].
В РФ ежегодно регистрируется в среднем 520 000 случаев ОКС, из них ИМ составляет 36,4%, НС - 63,6%. Лечение пациентов с ОКС связано со значительными расходами со стороны государства. В России в 2009 г. прямые затраты, ассоциированные с ОКС, составили 20,9 млрд руб. Непрямые затраты (связанные с временной нетрудоспособностью и преждевременной смертностью трудоспособного населения, выплатами по инвалидности) составили 53,5 млрд руб. [12].
Тенденции последних лет - снижение заболеваемости ИМпST при увеличении заболеваемости ИМбпST [13]. Проведённый в ноябре 2012 года краткосрочный Московский регистр ОКС показал, что доля пациентов с ОКСпSTв городе составила 28,3%, а летальность от ИМ в целом достигала 8,4% (при ОКСпST - 12,4%, а при ОКСбпST - 1,9%) [14].
По данным крупного регистра GRACE смертность за 5 лет у перенесших ОКС остаётся высокой и достигает 20%. При этом существенных по смертности между ИМ с подъемом сегмента ST на ЭКГ, ИМбпST и НС нет (19, 22 и 18% соответственно), причем большинство смертельных исходов при ОКСбпST происходит после выписки из стационара (87% у пациентов с ИМбпST и 97% при НС) [15].
1,4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем.
I 20,0 Нестабильная стенокардия.I 21. Острый инфаркт миокарда.
I 21,0. Острый трансмуральный инфаркт передней стенки миокарда.
I 21,1. Острый трансмуральный инфаркт нижней стенки миокарда.
I 21,2. Острый трансмуральный инфаркт миокарда других уточненных локализаций.
I 21,3. Острый трансмуральный инфаркт миокарда неуточненной локализации.
I 21,4. Острый субэндокардиальный инфаркт миокарда.
I 21,9. Острый инфаркт миокарда неуточненный.
I 22. Повторный инфаркт миокарда.
I 22,0. Повторный инфаркт передней стенки миокарда.
I 22,1. Повторный инфаркт нижней стенки миокарда.
I 22,8. Повторный инфаркт миокарда другой уточненной локализации.
I 22,9. Повторный инфаркт миокарда неуточненной локализации.
I 24. Другие формы острой ишемической болезни сердца.
I 24,8. Другие формы острой ишемической болезни сердца.
I 24,9. Острая ишемическая болезнь сердца неуточненная.
Чаще всего исходом предварительного диагноза ОКCбпST является заключительный диагноз:
- ИМ без формирования патологических зубцов Q (ему соответствуют рубрики I21,4, I22,0-I.22,8);
- НС (рубрика I20,0).
В редких случаях может сформироваться ИМ с патологическими зубцами Q на ЭКГ (в таких случаях используются рубрики I21,0-I21,3, I22,0, I22,1, I22,8).
В редких случаях смерти пациента с ОКСбпST ( см Критерии ИМ 3 типа по Четвертому универсальному определению) следует использовать рубрику I24,8.
Неуточненные рубрики (I21,3, I21,9, I22,9, I24,9) и соответствующие им формулировки в заключительном диагнозе могут использоваться только в исключительных случаях, при наличии объективных трудностей диагностики; в патологоанатомических/судебно-медицинских диагнозах - должны отсутствовать.
Использование кодов I 23. Некоторые текущие осложнения острого инфаркта миокарда в качестве кодирования основного заболевания / первоначальной причины смерти неправильно, поскольку они включают осложнения основного заболевания - ИМ.
|
|
Классификация
1,5 Классификация заболевания или состояния (группы заболеваний или состояний).
Острый коронарный синдром без стойкого подъема сегмента ST на ЭКГ (ОКСбп ST). Остро возникшие клинические признаки или симптомы ишемии миокарда, когда на ЭКГ отсутствует стойкий (длительностью более 20 минут) подъем сегмента ST как минимум в двух смежных отведениях и нет остро возникшей блокады левой ножки пучка Гиса. Может закончиться без развития очагов некроза миокарда (НС) или с развитием очагов некроза (ИМ, с формированием или без формирования патологических зубцов Q на ЭКГ).Нестабильная стенокардия. Остро возникшая или утяжелившаяся стенокардия, когда тяжесть и продолжительность ишемии недостаточны для развития некроза кардиомиоцитов (выброса в кровоток биомаркеров некроза миокарда в количестве, достаточном для диагностики острого ИМ). Включает пациентов с затяжным (более 20 минут) ангинозным приступом в покое, впервые возникшей, прогрессирующей и постинфарктной стенокардией.
Впервые возникшая стенокардия - появление стенокардии в предшествующие 28 суток, тяжесть которой соответствует как минимум II функциональному классу (ФК) по классификации Канадского сердечно-сосудистого общества.
Прогрессирующая стенокардия (стенокардия crescendo) - острое утяжеление ранее стабильной стенокардии в предшествующие 28 суток с появлением характеристик, присущих как минимум III ФК по классификации Канадского сердечно-сосудистого общества.
Классификации ОКС и острого ИМ.
На этапе предварительного диагноза:
1. ОКС с подъемом сегмента ST ИМ с подъёмом сегмента ST (к этой группе относят также остро возникшую блокаду ЛНПГ).
2. ОКС без подъёма сегмента ST.
Клинический диагноз (в том числе заключительный) после подтверждения/исключения ИМ:
1. ИМ с подъёмом сегмента ST (к этой группе относят также остро возникшую блокаду ЛНПГ).
2. ИМ без подъёма сегмента ST.
3. Нестабильная стенокардия.
Классификация ИМ на основании последующих изменений на ЭКГ:
1. ИМ с формированием патологических зубцов Q.
2. ИМ без формирования патологических зубцов Q.
Классификация ИМ на основании глубины поражения мышечного слоя (является приоритетной для патологоанатомического/судебно-медицинского диагноза) :
1. Субэндокардиальный ИМ.
2. Трансмуральный ИМ.
Классификация ИМ на основании локализации очага некроза:
1. ИМ передней стенки левого желудочка (передний ИМ).
2. ИМ боковой стенки левого желудочка (боковой ИМ).
3. ИМ верхушки сердца.
4. ИМ нижней стенки левого желудочка (нижний ИМ).
5. ИМ задней стенки ЛЖ (задний ИМ).
6. ИМ межжелудочковой перегородки.
7. ИМ правого желудочка.
8. ИМ предсердий.
9. Возможны сочетанные локализации: задненижний, переднебоковой.
Классификация ИМ на основании наличия ИМ в анамнезе:
1. Повторный ИМ - ИМ, развившийся через 28 суток после предшествующего ИМ.
2. Рецидив ИМ - ИМ, развившийся в течение 28 суток после предшествующего ИМ.
Классификация типов ИМ [9, 16, 17]:
Тип 1. ИМ, развившийся вследствие разрыва или эрозии атеросклеротической бляшки (АБ) в КА с последующим формированием внутрикоронарного тромба (атеротромбоз) с резким снижением кровотока дистальнее поврежденной АБ или дистальной эмболизацией тромботическими массами / фрагментами АБ с последующим развитием некроза миокарда. Более редкой причиной ИМ 1-го типа является интрамуральная гематома в поврежденной атеросклеротической бляшке с быстрым увеличением ее объема и уменьшением просвета артерии.
Тип 2. ИМ, развившийся в результате ишемии, обусловленной причинами, не связанными с тромботическими осложнениями коронарного атеросклероза. Патофизиологически такие ИМ связаны с повышением потребности миокарда в кислороде и/или уменьшением его доставки к миокарду, например, вследствие эмболии коронарной артерии, спонтанной диссекции коронарной артерии, дыхательной недостаточности, анемии, нарушениях ритма сердца, артериальной гипертензии или гипотензии ИМ 2-го типа может возникать у пациентов как с наличием, так и с отсутствием коронарного атеросклероза.
Тип 3. ИМ 3-го типа соответствует случаям появления симптомов, указывающих на ишемию миокарда, сопровождающихся предположительно новыми ишемическими изменениями ЭКГ или фибрилляцией желудочков, когда пациенты умирают до появления возможности взятия образцов крови или в период до повышения активности биохимических маркеров некроза миокарда в крови. Диагноз подтверждается на основании обнаружения острого ИМ на аутопсии.
Тип 4а. ИМ, связанный с осложнениями, возникшими во время процедуры ЧКВ и в ближайшие 48 часов после нее.
Тип 4б. ИМ, связанный с тромбозом стента для коронарных артерий***, документированный при КГ или аутопсии. В зависимости от сроков после имплантации стента для коронарных артерий*** выделяют острый (0-24 ч), подострый (> 24 ч - 30 суток), поздний (> 30 суток - 1 год) и очень поздний (> 1 года) тромбоз стента для коронарных артерий***.
Тип 4с. ИМ, связанный с рестенозом после ЧКВ. ИМ 4с-типа устанавливается в случае обнаружения выраженного рестеноза в артерии, соответствующей зоне ИМ, когда отсутствуют признаки тромбоза и другие поражения инфаркт-связанной артерии.
Тип 5. ИМ, связанный с операцией коронарного шунтирования.
Критерии диагностики и дифференциальной диагностики ИМ разных типов представлены в Приложении Г1.
Клиническая картина
Для ишемии миокарда характерны чувство сжатия, давления или тяжести за грудиной, которые иногда описываются пациентом как дискомфорт. Возможны иррадиация в левую руку, левое плечо, горло, нижнюю челюсть, эпигастрий, а также нетипичные клинические проявления, такие как потливость, тошнота, боль в животе, одышка, потеря сознания, которые в некоторых случаях являются единственными или доминирующими. При ОКС симптомы, как правило, сходны по характеру с возникающими при приступе стенокардии, но отличаются по силе и продолжительности; в ряде случаев симптомы полностью не купируются приемом нитроглицерина**, а иногда и повторными инъекциями наркотических анальгетиков; интенсивность болевого синдрома может быть различной - от незначительной до невыносимой; симптомы могут носить волнообразный характер и продолжаться от 20 мин. до нескольких часов. При нетипичных клинических проявлениях в зависимости от доминирующей симптоматики у пациентов с развивающимся ИМ выделяют астматический вариант, абдоминальный вариант, аритмический вариант, цереброваскулярный вариант, а также малосимптомную (безболевую) форму.
О наличии ОКС свидетельствуют: длительный (более 20 мин.) ангинозный приступ в покое; впервые возникшая стенокардия, соответствующая как минимум II ФК по классификации Канадского сердечно-сосудистого общества; утяжеление до этого стабильной стенокардии как минимум до III ФК по классификации Канадского сердечно-сосудистого общества (стенокардия crescendo); стенокардия, появившаяся в первые 2 недели после ИМ (постинфарктная стенокардия).
О наличии ОКС свидетельствуют: длительный (более 20 мин.) ангинозный приступ в покое; впервые возникшая стенокардия, соответствующая как минимум II ФК по классификации Канадского сердечно-сосудистого общества; утяжеление до этого стабильной стенокардии как минимум до III ФК по классификации Канадского сердечно-сосудистого общества (стенокардия crescendo); стенокардия, появившаяся в первые 2 недели после ИМ (постинфарктная стенокардия).
|
|
Диагностика
Диагноз ОКСбпST выяставляется при наличии остро возникших клинических признаков или симптомов ишемии миокарда, когда на ЭКГ отсутствует стойкий (длительностью более 20 минут) подъем сегмента ST как минимум в двух смежных отведениях и нет остро возникшей блокады левой ножки пучка Гиса (подробности в разделах 1,1 и 1,6). При сомнении в наличии ишемии миокарда небходимы дополнительные диагностические исследования, позволяющие осуществить дифференциальную диагностику.
Особенности клинических проявлений ОКСбпST приведены выше. Дополнительные методы обследования требуются для подтверждения ишемии миокарда при недостаточной информативности ЭКГ, исключения заболеваний со схожей клинической симптоматикой, выявления ИМ и оценки (стратификации) риска неблагоприятного течения заболевания, а также для выявления состояний, влияющих на тактику ведения пациента.
Рекомендуется учитывать догоспитальное использование лекарственных средств, которые могут повлиять на тактику ведения пациента с ОКСбпST (Приложение Г2).
ЕОК IС (УУР С, УДД 5).
ЕОК IA (УУР A, УДД 1).
Комментарии. Рекомендуется использовать количественное определение уровня сердечных тропонинов, предпочтительно высокочувствительными методами. Качественные и полуколичественные методики могут использоваться при недоступности количественного метода, однако они непригодны для выявления динамики концентрации сердечного тропонина в крови. Преходящее повышение уровня сердечного тропонина в крови свидетельствует о некрозе кардиомиоцитов вне зависимости от причины, которая может быть связана как с первичным ограничением коронарного кровотока, так и другими, в том числе внесердечными факторами (Приложение Г3) [9]. Повышение уровня сердечного тропонина выше 99-го перцентиля верхней референсной границы в условиях, указывающих на наличие ишемии миокарда, свидетельствует об остром ИМ (Приложение Г1). У пациентов с нарушенной функцией почек повышенная концентрация сердечного тропонина в крови часто связана с неишемическим повреждением кардиомиоцитов и свидетельствует о повышенном риске сердечных осложнений [24].
• В ранние сроки после госпитализации с ОКСбпST рекомендуется использовать валидизированные алгоритмы, предполагающие определение концентрации сердечных тропонинов T или I в крови (предпочтительно высокочувствительными методами) для быстрого подтверждения/исключения ИМ [25-47].
ЕОК IB (УУР A, УДД 2).
Комментарий. Повышение концентрации сердечных тропонинов в крови до диагностически значимых уровней происходит в период от 1 до 6 часов после эпизода ишемии миокарда в зависимости от чувствительности метода. Поэтому часто требуется повторная оценка уровня этого показателя для выявления диагностически значимой динамики, свидетельствующей в пользу развития острого некроза миокарда. При ОКСбпST изменение уровня биомаркеров в крови используется как для выявления острого ИМ, так и для стратификации риска неблагоприятного исхода и принятия решения по стратегии ведения пациента - выбора инвазивного или неинвазивного подходов к лечению, определения времени выполнения КГ.
Для высокочувствительных методов определения сердечного тропонина в крови для выявления острого ИМ рекомендуются протоколы с его повторным определением через 1 час, 2 часа (Приложение Г4) [29-46] или 3 часа (Приложение Г5) [46, 47] при условии, что применяемый диагностикум валидирован в рамках указанных алгоритмов и для него известны пороговые значения показателей. При заборе крови в первый час после начала боли повторную оценку уровня сердечного тропонина высокочувствительным методом рекомендуется проводить через 3 часа. Может также использоваться калькулятор, представленный в Интернете по адресу https://compass-mi.com.
У пациентов с нормальным уровнем сердечного тропонина при двукратном определении и сохраняющемся клиническом подозрении на ОКС следует предусмотреть дополнительные определения в более поздние сроки заболевания (через 3-6 часов и иногда позже, особенно при использовании не высокочувствительных методов определения концентрации сердечного тропонина в крови).
• У всех пациентов с подозрением на ОКСбпST при поступлении в стационар рекомендуется исследование уровня креатинина в крови с расчетом скорости клубочковой фильтрации (рСКФ) с целью выявления противопоказаний и выбора дозировок для ряда лекарственных средств, стратификации пациентов по риску развития ишемических и геморрагических осложнений [48-50].
ЕОК IA (УУР A, УДД 3).
Комментарий. У всех пациентов с подозрением на ОКСбпST при поступлении в стационар рекомендуется исследование уровня общего гемоглобина в крови, оценка гематокрита, а также исследование уровня эритроцитов и тромбоцитов с целью выявления противопоказаний для лекарственных средств и стратификации пациентов по риску геморрагических осложнений. Выявление сниженного уровня гемоглобина, эритроцитов и тромбоцитов в крови является свидетельством повышенного риска кровотечений. Для выбора дозировок ряда лекарственных средств требуется расчет клиренса креатинина.
• У всех пациентов с подозрением на ОКСбпST при поступлении в стационар рекомендуется исследование уровня глюкозы в крови, скрининг на наличие СД, а также повторное исследование уровня глюкозы в крови при СД в анамнезе или гипергликемии при госпитализации с целью оценки риска неблагоприятного исхода [51-53].
ЕОК IC (УУР В, УДД 3).
Комментарий. Уровень глюкозы в крови необходим также для определения необходимости использования сахароснижающих лекарственных средств и выбора их дозы.
• При ОКСбпST рекомендуется как можно быстрее выполнить биохимический анализ крови по оценке нарушений липидного обмена, предпочтительно в первые 24 после госпитализации, для последующего сопоставления с уровнями липидов, достигнутыми при использовании гиполипидемических лекарственных средств [19, 54].
ЕОК IC (УУР с, УДД 5).
ЕОК IB (УУР в, УДД 2).
Комментарий. При невозможности квалифицированно интерпретировать ЭКГ на месте регистрации рекомендуется наладить систему ее дистанционной передачи и консультирования.
Для ОКСбпST характерно наличие признаков ишемии миокарда, о которой свидетельствуют преходящие (продолжительностью менее 20 минут) подъемы сегмента ST как минимум в двух смежных отведениях ЭКГ, а также преходящие или стойкие депрессии сегмента ST (особенно горизонтальные или косонисходящие) как минимум на 0,05 мВ. Выраженные (≥ 0,2 мВ) симметричные отрицательные зубцы Т в прекордиальных отведениях также предполагают наличие острой ишемии миокарда. К неспецифическим признакам относят смещение сегмента ST менее 0,05 мВ и инверсию зубца Т менее 0,1 мВ. Если изменения на ЭКГ в 12 стандартных отведениях неинформативны, а по клиническим данным предполагается наличие ишемии миокарда, рекомендуется использовать дополнительные отведения, такие как V7-V9, V3R-V4R [59, 60]. При неинформативной ЭКГ у пациентов с сохраняющимся подозрением на ОКС, продолжающимися или возобновляющимися симптомами, для своевременного выявления ишемических изменений на ЭКГ рекомендуется регистрировать повторно (например, с интервалами в 15-30 мин в течение первого часа) или начать дистанционное наблюдение за электрокардиографическими данными (мониторирование ЭКГ) с оценкой смещений сегмента ST в 12 отведениях ЭКГ [61].
Отсутствие ишемических изменений на ЭКГ не должно исключать диагноз ОКСбпST. Важный диагностический прием - сравнение с ЭКГ, зарегистрированной до наступления настоящего приступа.
Рекомендуется обращать внимание на другие изменения ЭКГ, способные повлиять на подходы к лечению пациента (Приложение Г6).
• У всех пациентов с подозрением на ОКСбпST рекомендуется дистанционное наблюдение за электрокардиографическими данными (мониторирование ЭКГ) для своевременного выявления опасных нарушений сердечного ритма [18,62].
ЕОК IC (УУР с, УДД 5).
Комментарий. У пациентов с продолжающимися или возобновляющимися симптомами рекомендуется дистанционное наблюдение за электрокардиографическими данными (мониторирование ЭКГ) с оценкой смещений сегмента ST в 12 отведениях, если это технически возможно [61].
• У всех пациентов с подозрением на ОКСбпST рекомендуется выполнить эхокардиографию (ЭхоКГ) с обязательной оценкой фракции выброса (ФВ) ЛЖ для уточнения диагноза, подходов к лечению, проведения дифференциальной диагностики и выявления осложнений [63-67].
ЕОК IC (УУР с, УДД 5).
Комментарий. ЭхоКГ желательно выполнить до инвазивного обследования, однако при наличии показаний для экстренного вмешательства ее выполнение не должно задерживать транспортировку пациента на КГ. Неотложное выполнение ЭхоКГ рекомендуется пациентам с острой сердечной недостаточностью при подозрении на механические осложнения ИМ (острая митральная регургитация на фоне дисфункции папиллярных мышц, отрыва папиллярных мышц или хорд створок митрального клапана, разрыв межжелудочковой перегородки, разрыв свободной стенки ЛЖ), расслоение восходящего отдела аорты, тампонаду сердца, дисфункцию клапанов сердца (аортальный стеноз, митральная недостаточность), а также при неинформативной ЭКГ (блокада ЛНПГ, ритм ЭКС*** ). У пациентов в критическом состоянии целесообразно использовать формализованный краткий протокол ЭхоКГ для скрининга основных возможных причин нарушения гемодинамики. ЭхоКГ необходима для оценки функции и геометрии ЛЖ (с выявлением признаков, предполагающих наличие ишемии или некроза миокарда), а также для распознавания таких осложнений, как тромбоз в полостях сердца, разрывы сердца, нарушение функции клапанов сердца, ИМ правого желудочка, перикардит. Существенна роль ЭхоКГ в диагностике синдрома такоцубо. Оценка динамики локальной и глобальной функции ЛЖ помогает уточнить эффективность лечения. Кроме того, ЭхоКГ необходима для определения прогноза заболевания и оценки необходимости использования лекарственных средств с положительным влиянием на прогноз [65-67]. В некоторых случаях проведение ЭхоКГ позволяет уточнить расположение связанного с данным обострением ИБС поражения коронарного русла.
• При необходимости проведения дифференциальной диагностики у пациентов с подозрением на ОКСбпST рекомендуется выполнить рентгенографию легких [68, 69].
ЕОК IC (УУР С, УДД 4).
• При подозрении на ОКСбпST рекомендуется выполнение КГ для уточнения диагноза, оценки прогноза, определения показаний для инвазивного лечения и выбора метода реваскуляризации миокарда [70, 71].
ЕОК IA (УУР A, УДД 2).
Комментарии. Целесообразность КГ и срочность ее выполнения при ОКСбпST определяется клинической картиной заболевания и результатом стратификации риска неблагоприятного исхода. Основная задача КГ - определение показаний для инвазивного лечения и выбор метода реваскуляризации миокарда. КГ может оказаться полезной для выявления артерии и/или ее участка, ответственных за развитие ОКС; для подтверждения диагноза ОКС (обнаружение окклюзирующего или пристеночного тромбоза КА) или его исключения (обнаружение интактных артерий становится поводом для поиска альтернативных причин боли в грудной клетке) с возможностью избежать ненужного в этом случае антитромботического лечения; для оценки ближайшего и отдаленного прогноза, особенно у пациентов, не подвергнутых реваскуляризации. Если данных КГ недостаточно, для уточнения характера и локализации патологического изменения в коронарных артериях могут быть использованы методы внутрисосудистой визуализации (внутрисосудистое ультразвуковое исследование сосудистой стенки, оптическая когерентная томография КА) [9, 17]. Для уточнения функциональной значимости стенозов КА рекомендуется измерение фракционного резерва коронарного кровотока.
• Для выявления ишемии миокарда у пациентов с подозрением на ОКСбпST, без возобновляющихся приступов боли в грудной клетке, ишемических изменений на ЭКГ в динамике и диагностически значимого повышения уровня сердечного тропонина в крови при повторных определениях (предпочтительно высокочувствительным методом), рекомендуется выполнение неинвазивного стресс-теста ( см Термины и определения) [72-78].
ЕОК IА (УУР A, УДД 2).
Комментарии. Неинвазивные стресс-тесты с визуализацией сердца предпочтительнее нагрузочной пробы под контролем ЭКГ и не имеют альтернативы в случаях, когда исходные изменения на ЭКГ препятствуют выявлению ишемии. Предпочтительно выполнение неинвазивных стресс-тестов в первые 72 после госпитализации, если нет противопоказаний.
• У пациентов с подозрением на ОКСбпST рекомендуется магнитно-резонансная томография сердца с контрастированием в качестве предпочтительного метода для уточнения локализации и объёма поражения миокарда, а также метода дифференциальной диагностики поражений миокарда [9, 79, 80].
ЕОК IC (УУР С, УДД 5).
Комментарии. Магнитно-резонансная томография с контрастированием не рекомендуется в качестве рутинного метода обследования пациентов с ОКСбпST. Она позволяет подтвердить наличие очага некроза в миокарде, дифференцировать ишемическую или воспалительную (миокардиты) природу поражения, подтвердить или отвергнуть наличие синдрома такоцубо, является эталонным методом трехмерной оценки морфологии и функции камер сердца, а также клапанного аппарата. Дополнительное преимущество метода - отсутствие лучевой нагрузки. Однако технические сложности выполнения ограничивают ее применение в ранние сроки госпитализации.
• У пациентов с подозрением на ОКСбпST рекомендуется сцинтиграфия миокарда с 99mTc-пирофосфатом в покое в качестве дополнительного метода верификации некроза миокарда преимущественно в случаях, когда имеются существенные затруднения в интерпретации изменений ЭКГ в связи с наличием блокады ножек пучка Гиса, пароксизмальных нарушений сердечного ритма или признаков перенесенного в прошлом ИМ, а также у пациентов с клиническим подозрением на ОКС при отсутствии ишемических изменений на ЭКГ или повышенного уровня сердечного тропонина I или Т в крови [81, 82].
ЕОК IIaB (УУР в, УДД 2).
• Компьютерно-томографическая коронарографиярекомендуется для исключения ОКС у пациентов с невысокой вероятностью наличия ИБС при отсутствии ишемических изменений на ЭКГ и повышенного уровня сердечного тропонина I или Т в крови [83-90].
ЕОК IIa A (УУР A, УДД 1).
Комментарии. Компьютерно-томографическая коронарография не рекомендуется в качестве рутинного метода обследования при ОКСбпST. Она не должна использоваться для исключения ОКС у пациентов с известным коронарным атеросклерозом и имеет ограничения при выраженной кальцификации коронарных артерий, тахикардии, нерегулярной ЧСС. Значение этого метода у пациентов с имплантированным коронарным стентом*** или перенесших операцию КШ не определено; его целесообразность при использовании высокочувствительных методов определения концентрации сердечного тропонина в крови неясна.
У пациентов с подозрением на ОКСбпST компьютерная томография органов грудной клетки рекомендуется для дифференциальной диагностики ОКС в случаях, когда другие методы обследования недостаточно информативны (расслоение аорты, ТЭЛА, пневмоторакс, плеврит и пр.
• Для стратификации риска неблагоприятного исхода и выбора стратегии ведения у пациентов с ОКСбпST рекомендуется осуществлять совокупную оценку анамнеза, клинических данных, ЭКГ, ЭхоКГ, результатов исследования уровня сердечного тропонина I или Т в крови (предпочтительно методом с высокой чувствительностью), функции почек (рСКФ) и в некоторых случаях методик выявления ишемии миокарда с помощью визуализации сердца [91-96].
ЕОК IA (УУР С, УДД 4).
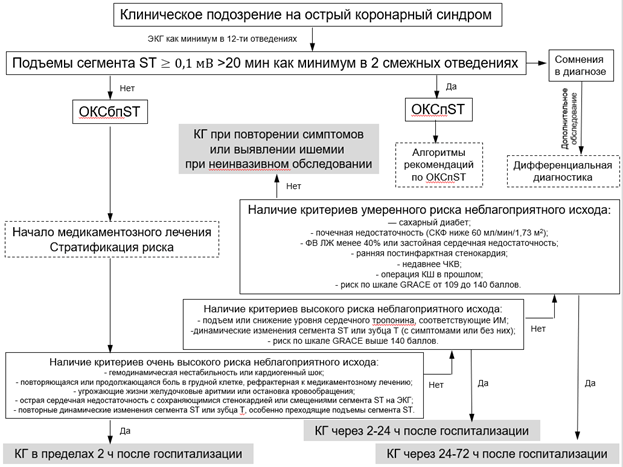
Комментарии. Группы риска неблагоприятного исхода при ОКСбпST и критерии отнесения пациентов к каждой из этих групп представлены в Приложении Г7.
Помимо оценки вероятности неблагоприятного исхода, стратификация риска необходима для выделения пациентов, которым показана экстренная КГ с намерением выполнить реваскуляризацию миокарда в ближайшие 2 часа после госпитализации (или обращения пациента за помощью, если ОКСбпST развился в стационаре), тех, кому КГ должна быть выполнена в первые 24 часа, у кого КГ можно отложить до 72 часов, и тех, кому для определения целесообразности выполнения КГ требуется проведение дополнительного обследования. Результаты КГ также являются основанием для уточнения степени риска неблагоприятного исхода.
• У пациентов с ОКСбпST для стратификации риска неблагоприятного исхода рекомендуется использовать валидизированные индексы и шкалы [97-106].
ЕОК IB (УУР А, УДД 2).
Комментарии. Для оценки прогноза при ОКСбпST рекомендуется использовать шкалу GRACE (Приложение Г8) [99-104]. Один из ее вариантов дает возможность осуществить стратификацию риска при госпитализации, другой - при выписке из стационара.
Для оценки риска кровотечений рекомендуются шкала сRUSADE (оценка риска крупных кровотечений в период госпитализации у пациентов, подвергнутых КГ) [49] и шкала PRECISE-DAPT (оценка риска кровотечений у стентированных пациентов при использовании двойной антитромбоцитарной терапии) [106] (Приложение Г9).
У пациентов с высоким риском кровотечений рекомендуются мероприятия по его снижению. Высокий риск кровотечений не должен автоматически приводить к отказу от наиболее эффективных способов антитромботического и инвазивного лечения ОКСбпST. Выбор подходов к лечению пациента с высоким риском кровотечений должен быть персонифицирован с учетом опасности тромботических осложнений, наличия неустранимого источника кровотечения, данных о соотношении пользы и риска у каждого из планируемых вмешательств, а также всех других обстоятельств ведения конкретного пациента.
2,1 Жалобы и анамнез.
В диагностике ОКСбпST рекомендуется опираться на клинические проявления (прежде всего - особенности болевого синдрома), данные анамнеза, наличие факторов риска ИБС, характер изменений на ЭКГ, в некоторых случаях - данные о локальной сократительной функции желудочков сердца, а также на оценку времени от последнего болевого эпизода до контакта с врачом.Особенности клинических проявлений ОКСбпST приведены выше. Дополнительные методы обследования требуются для подтверждения ишемии миокарда при недостаточной информативности ЭКГ, исключения заболеваний со схожей клинической симптоматикой, выявления ИМ и оценки (стратификации) риска неблагоприятного течения заболевания, а также для выявления состояний, влияющих на тактику ведения пациента.
Рекомендуется учитывать догоспитальное использование лекарственных средств, которые могут повлиять на тактику ведения пациента с ОКСбпST (Приложение Г2).
2,2 Физикальное обследование.
• Физикальное обследование рекомендуется для выявления признаков, позволяющих оценить наличие и тяжесть других заболеваний, провоцирующих или осложняющих течение ОКСбпST и способных повлиять на выбор подходов к лечению, оценить наличие осложнений ОКС и помочь в дифференциальной диагностике [18,19].ЕОК IС (УУР С, УДД 5).
2,3 Лабораторные диагностические исследования.
• У всех пациентов с подозрением на ОКСбпST рекомендуется исследование динамики уровня биохимических маркеров повреждения кардиомиоцитов в крови, предпочтительно сердечного тропонина Т или I, для подтверждения/исключения ИМ и оценки риска неблагоприятного исхода [20-24].ЕОК IA (УУР A, УДД 1).
Комментарии. Рекомендуется использовать количественное определение уровня сердечных тропонинов, предпочтительно высокочувствительными методами. Качественные и полуколичественные методики могут использоваться при недоступности количественного метода, однако они непригодны для выявления динамики концентрации сердечного тропонина в крови. Преходящее повышение уровня сердечного тропонина в крови свидетельствует о некрозе кардиомиоцитов вне зависимости от причины, которая может быть связана как с первичным ограничением коронарного кровотока, так и другими, в том числе внесердечными факторами (Приложение Г3) [9]. Повышение уровня сердечного тропонина выше 99-го перцентиля верхней референсной границы в условиях, указывающих на наличие ишемии миокарда, свидетельствует об остром ИМ (Приложение Г1). У пациентов с нарушенной функцией почек повышенная концентрация сердечного тропонина в крови часто связана с неишемическим повреждением кардиомиоцитов и свидетельствует о повышенном риске сердечных осложнений [24].
• В ранние сроки после госпитализации с ОКСбпST рекомендуется использовать валидизированные алгоритмы, предполагающие определение концентрации сердечных тропонинов T или I в крови (предпочтительно высокочувствительными методами) для быстрого подтверждения/исключения ИМ [25-47].
ЕОК IB (УУР A, УДД 2).
Комментарий. Повышение концентрации сердечных тропонинов в крови до диагностически значимых уровней происходит в период от 1 до 6 часов после эпизода ишемии миокарда в зависимости от чувствительности метода. Поэтому часто требуется повторная оценка уровня этого показателя для выявления диагностически значимой динамики, свидетельствующей в пользу развития острого некроза миокарда. При ОКСбпST изменение уровня биомаркеров в крови используется как для выявления острого ИМ, так и для стратификации риска неблагоприятного исхода и принятия решения по стратегии ведения пациента - выбора инвазивного или неинвазивного подходов к лечению, определения времени выполнения КГ.
Для высокочувствительных методов определения сердечного тропонина в крови для выявления острого ИМ рекомендуются протоколы с его повторным определением через 1 час, 2 часа (Приложение Г4) [29-46] или 3 часа (Приложение Г5) [46, 47] при условии, что применяемый диагностикум валидирован в рамках указанных алгоритмов и для него известны пороговые значения показателей. При заборе крови в первый час после начала боли повторную оценку уровня сердечного тропонина высокочувствительным методом рекомендуется проводить через 3 часа. Может также использоваться калькулятор, представленный в Интернете по адресу https://compass-mi.com.
У пациентов с нормальным уровнем сердечного тропонина при двукратном определении и сохраняющемся клиническом подозрении на ОКС следует предусмотреть дополнительные определения в более поздние сроки заболевания (через 3-6 часов и иногда позже, особенно при использовании не высокочувствительных методов определения концентрации сердечного тропонина в крови).
• У всех пациентов с подозрением на ОКСбпST при поступлении в стационар рекомендуется исследование уровня креатинина в крови с расчетом скорости клубочковой фильтрации (рСКФ) с целью выявления противопоказаний и выбора дозировок для ряда лекарственных средств, стратификации пациентов по риску развития ишемических и геморрагических осложнений [48-50].
ЕОК IA (УУР A, УДД 3).
Комментарий. У всех пациентов с подозрением на ОКСбпST при поступлении в стационар рекомендуется исследование уровня общего гемоглобина в крови, оценка гематокрита, а также исследование уровня эритроцитов и тромбоцитов с целью выявления противопоказаний для лекарственных средств и стратификации пациентов по риску геморрагических осложнений. Выявление сниженного уровня гемоглобина, эритроцитов и тромбоцитов в крови является свидетельством повышенного риска кровотечений. Для выбора дозировок ряда лекарственных средств требуется расчет клиренса креатинина.
• У всех пациентов с подозрением на ОКСбпST при поступлении в стационар рекомендуется исследование уровня глюкозы в крови, скрининг на наличие СД, а также повторное исследование уровня глюкозы в крови при СД в анамнезе или гипергликемии при госпитализации с целью оценки риска неблагоприятного исхода [51-53].
ЕОК IC (УУР В, УДД 3).
Комментарий. Уровень глюкозы в крови необходим также для определения необходимости использования сахароснижающих лекарственных средств и выбора их дозы.
• При ОКСбпST рекомендуется как можно быстрее выполнить биохимический анализ крови по оценке нарушений липидного обмена, предпочтительно в первые 24 после госпитализации, для последующего сопоставления с уровнями липидов, достигнутыми при использовании гиполипидемических лекарственных средств [19, 54].
ЕОК IC (УУР с, УДД 5).
2,4 Инструментальные диагностические исследования.
• У всех пациентов с подозрением на ОКС рекомендуется в течение 10 мин. на месте первого контакта с медицинским работником (как правило, догоспитально) зарегистрировать и интерпретировать ЭКГ в покое как в минимум в 12 стандартных отведениях для диагностики ОКСбпST, исключения ОКС с подъемом сегмента ST и других причин возникновения симптомов [55-61].ЕОК IB (УУР в, УДД 2).
Комментарий. При невозможности квалифицированно интерпретировать ЭКГ на месте регистрации рекомендуется наладить систему ее дистанционной передачи и консультирования.
Для ОКСбпST характерно наличие признаков ишемии миокарда, о которой свидетельствуют преходящие (продолжительностью менее 20 минут) подъемы сегмента ST как минимум в двух смежных отведениях ЭКГ, а также преходящие или стойкие депрессии сегмента ST (особенно горизонтальные или косонисходящие) как минимум на 0,05 мВ. Выраженные (≥ 0,2 мВ) симметричные отрицательные зубцы Т в прекордиальных отведениях также предполагают наличие острой ишемии миокарда. К неспецифическим признакам относят смещение сегмента ST менее 0,05 мВ и инверсию зубца Т менее 0,1 мВ. Если изменения на ЭКГ в 12 стандартных отведениях неинформативны, а по клиническим данным предполагается наличие ишемии миокарда, рекомендуется использовать дополнительные отведения, такие как V7-V9, V3R-V4R [59, 60]. При неинформативной ЭКГ у пациентов с сохраняющимся подозрением на ОКС, продолжающимися или возобновляющимися симптомами, для своевременного выявления ишемических изменений на ЭКГ рекомендуется регистрировать повторно (например, с интервалами в 15-30 мин в течение первого часа) или начать дистанционное наблюдение за электрокардиографическими данными (мониторирование ЭКГ) с оценкой смещений сегмента ST в 12 отведениях ЭКГ [61].
Отсутствие ишемических изменений на ЭКГ не должно исключать диагноз ОКСбпST. Важный диагностический прием - сравнение с ЭКГ, зарегистрированной до наступления настоящего приступа.
Рекомендуется обращать внимание на другие изменения ЭКГ, способные повлиять на подходы к лечению пациента (Приложение Г6).
• У всех пациентов с подозрением на ОКСбпST рекомендуется дистанционное наблюдение за электрокардиографическими данными (мониторирование ЭКГ) для своевременного выявления опасных нарушений сердечного ритма [18,62].
ЕОК IC (УУР с, УДД 5).
Комментарий. У пациентов с продолжающимися или возобновляющимися симптомами рекомендуется дистанционное наблюдение за электрокардиографическими данными (мониторирование ЭКГ) с оценкой смещений сегмента ST в 12 отведениях, если это технически возможно [61].
• У всех пациентов с подозрением на ОКСбпST рекомендуется выполнить эхокардиографию (ЭхоКГ) с обязательной оценкой фракции выброса (ФВ) ЛЖ для уточнения диагноза, подходов к лечению, проведения дифференциальной диагностики и выявления осложнений [63-67].
ЕОК IC (УУР с, УДД 5).
Комментарий. ЭхоКГ желательно выполнить до инвазивного обследования, однако при наличии показаний для экстренного вмешательства ее выполнение не должно задерживать транспортировку пациента на КГ. Неотложное выполнение ЭхоКГ рекомендуется пациентам с острой сердечной недостаточностью при подозрении на механические осложнения ИМ (острая митральная регургитация на фоне дисфункции папиллярных мышц, отрыва папиллярных мышц или хорд створок митрального клапана, разрыв межжелудочковой перегородки, разрыв свободной стенки ЛЖ), расслоение восходящего отдела аорты, тампонаду сердца, дисфункцию клапанов сердца (аортальный стеноз, митральная недостаточность), а также при неинформативной ЭКГ (блокада ЛНПГ, ритм ЭКС*** ). У пациентов в критическом состоянии целесообразно использовать формализованный краткий протокол ЭхоКГ для скрининга основных возможных причин нарушения гемодинамики. ЭхоКГ необходима для оценки функции и геометрии ЛЖ (с выявлением признаков, предполагающих наличие ишемии или некроза миокарда), а также для распознавания таких осложнений, как тромбоз в полостях сердца, разрывы сердца, нарушение функции клапанов сердца, ИМ правого желудочка, перикардит. Существенна роль ЭхоКГ в диагностике синдрома такоцубо. Оценка динамики локальной и глобальной функции ЛЖ помогает уточнить эффективность лечения. Кроме того, ЭхоКГ необходима для определения прогноза заболевания и оценки необходимости использования лекарственных средств с положительным влиянием на прогноз [65-67]. В некоторых случаях проведение ЭхоКГ позволяет уточнить расположение связанного с данным обострением ИБС поражения коронарного русла.
• При необходимости проведения дифференциальной диагностики у пациентов с подозрением на ОКСбпST рекомендуется выполнить рентгенографию легких [68, 69].
ЕОК IC (УУР С, УДД 4).
• При подозрении на ОКСбпST рекомендуется выполнение КГ для уточнения диагноза, оценки прогноза, определения показаний для инвазивного лечения и выбора метода реваскуляризации миокарда [70, 71].
ЕОК IA (УУР A, УДД 2).
Комментарии. Целесообразность КГ и срочность ее выполнения при ОКСбпST определяется клинической картиной заболевания и результатом стратификации риска неблагоприятного исхода. Основная задача КГ - определение показаний для инвазивного лечения и выбор метода реваскуляризации миокарда. КГ может оказаться полезной для выявления артерии и/или ее участка, ответственных за развитие ОКС; для подтверждения диагноза ОКС (обнаружение окклюзирующего или пристеночного тромбоза КА) или его исключения (обнаружение интактных артерий становится поводом для поиска альтернативных причин боли в грудной клетке) с возможностью избежать ненужного в этом случае антитромботического лечения; для оценки ближайшего и отдаленного прогноза, особенно у пациентов, не подвергнутых реваскуляризации. Если данных КГ недостаточно, для уточнения характера и локализации патологического изменения в коронарных артериях могут быть использованы методы внутрисосудистой визуализации (внутрисосудистое ультразвуковое исследование сосудистой стенки, оптическая когерентная томография КА) [9, 17]. Для уточнения функциональной значимости стенозов КА рекомендуется измерение фракционного резерва коронарного кровотока.
• Для выявления ишемии миокарда у пациентов с подозрением на ОКСбпST, без возобновляющихся приступов боли в грудной клетке, ишемических изменений на ЭКГ в динамике и диагностически значимого повышения уровня сердечного тропонина в крови при повторных определениях (предпочтительно высокочувствительным методом), рекомендуется выполнение неинвазивного стресс-теста ( см Термины и определения) [72-78].
ЕОК IА (УУР A, УДД 2).
Комментарии. Неинвазивные стресс-тесты с визуализацией сердца предпочтительнее нагрузочной пробы под контролем ЭКГ и не имеют альтернативы в случаях, когда исходные изменения на ЭКГ препятствуют выявлению ишемии. Предпочтительно выполнение неинвазивных стресс-тестов в первые 72 после госпитализации, если нет противопоказаний.
• У пациентов с подозрением на ОКСбпST рекомендуется магнитно-резонансная томография сердца с контрастированием в качестве предпочтительного метода для уточнения локализации и объёма поражения миокарда, а также метода дифференциальной диагностики поражений миокарда [9, 79, 80].
ЕОК IC (УУР С, УДД 5).
Комментарии. Магнитно-резонансная томография с контрастированием не рекомендуется в качестве рутинного метода обследования пациентов с ОКСбпST. Она позволяет подтвердить наличие очага некроза в миокарде, дифференцировать ишемическую или воспалительную (миокардиты) природу поражения, подтвердить или отвергнуть наличие синдрома такоцубо, является эталонным методом трехмерной оценки морфологии и функции камер сердца, а также клапанного аппарата. Дополнительное преимущество метода - отсутствие лучевой нагрузки. Однако технические сложности выполнения ограничивают ее применение в ранние сроки госпитализации.
• У пациентов с подозрением на ОКСбпST рекомендуется сцинтиграфия миокарда с 99mTc-пирофосфатом в покое в качестве дополнительного метода верификации некроза миокарда преимущественно в случаях, когда имеются существенные затруднения в интерпретации изменений ЭКГ в связи с наличием блокады ножек пучка Гиса, пароксизмальных нарушений сердечного ритма или признаков перенесенного в прошлом ИМ, а также у пациентов с клиническим подозрением на ОКС при отсутствии ишемических изменений на ЭКГ или повышенного уровня сердечного тропонина I или Т в крови [81, 82].
ЕОК IIaB (УУР в, УДД 2).
• Компьютерно-томографическая коронарографиярекомендуется для исключения ОКС у пациентов с невысокой вероятностью наличия ИБС при отсутствии ишемических изменений на ЭКГ и повышенного уровня сердечного тропонина I или Т в крови [83-90].
ЕОК IIa A (УУР A, УДД 1).
Комментарии. Компьютерно-томографическая коронарография не рекомендуется в качестве рутинного метода обследования при ОКСбпST. Она не должна использоваться для исключения ОКС у пациентов с известным коронарным атеросклерозом и имеет ограничения при выраженной кальцификации коронарных артерий, тахикардии, нерегулярной ЧСС. Значение этого метода у пациентов с имплантированным коронарным стентом*** или перенесших операцию КШ не определено; его целесообразность при использовании высокочувствительных методов определения концентрации сердечного тропонина в крови неясна.
У пациентов с подозрением на ОКСбпST компьютерная томография органов грудной клетки рекомендуется для дифференциальной диагностики ОКС в случаях, когда другие методы обследования недостаточно информативны (расслоение аорты, ТЭЛА, пневмоторакс, плеврит и пр.
2,5 Иные диагностические исследования.
Стратификация риска неблагоприятного исхода.• Для стратификации риска неблагоприятного исхода и выбора стратегии ведения у пациентов с ОКСбпST рекомендуется осуществлять совокупную оценку анамнеза, клинических данных, ЭКГ, ЭхоКГ, результатов исследования уровня сердечного тропонина I или Т в крови (предпочтительно методом с высокой чувствительностью), функции почек (рСКФ) и в некоторых случаях методик выявления ишемии миокарда с помощью визуализации сердца [91-96].
ЕОК IA (УУР С, УДД 4).
Комментарии. Группы риска неблагоприятного исхода при ОКСбпST и критерии отнесения пациентов к каждой из этих групп представлены в Приложении Г7.
Помимо оценки вероятности неблагоприятного исхода, стратификация риска необходима для выделения пациентов, которым показана экстренная КГ с намерением выполнить реваскуляризацию миокарда в ближайшие 2 часа после госпитализации (или обращения пациента за помощью, если ОКСбпST развился в стационаре), тех, кому КГ должна быть выполнена в первые 24 часа, у кого КГ можно отложить до 72 часов, и тех, кому для определения целесообразности выполнения КГ требуется проведение дополнительного обследования. Результаты КГ также являются основанием для уточнения степени риска неблагоприятного исхода.
• У пациентов с ОКСбпST для стратификации риска неблагоприятного исхода рекомендуется использовать валидизированные индексы и шкалы [97-106].
ЕОК IB (УУР А, УДД 2).
Комментарии. Для оценки прогноза при ОКСбпST рекомендуется использовать шкалу GRACE (Приложение Г8) [99-104]. Один из ее вариантов дает возможность осуществить стратификацию риска при госпитализации, другой - при выписке из стационара.
Для оценки риска кровотечений рекомендуются шкала сRUSADE (оценка риска крупных кровотечений в период госпитализации у пациентов, подвергнутых КГ) [49] и шкала PRECISE-DAPT (оценка риска кровотечений у стентированных пациентов при использовании двойной антитромбоцитарной терапии) [106] (Приложение Г9).
У пациентов с высоким риском кровотечений рекомендуются мероприятия по его снижению. Высокий риск кровотечений не должен автоматически приводить к отказу от наиболее эффективных способов антитромботического и инвазивного лечения ОКСбпST. Выбор подходов к лечению пациента с высоким риском кровотечений должен быть персонифицирован с учетом опасности тромботических осложнений, наличия неустранимого источника кровотечения, данных о соотношении пользы и риска у каждого из планируемых вмешательств, а также всех других обстоятельств ведения конкретного пациента.
|
|
Лечение
3,1 Медикаментозное лечение.
3,1,1 Обезболивание.
• При ОКСбпST внутривенное введение наркотического анальгетика (предпочтительно морфина**) рекомендуется для купирования болевого синдрома, связанного с ишемией миокарда, сохраняющегося на фоне применения короткодействующих органических нитратов и бета-адреноблокаторов [108-111].ЕОК IIbB (УУР в, УДД 3).
Комментарии. Помимо обезболивания морфин** способствует уменьшению страха, возбуждения, снижает симпатическую активность, увеличивает тонус блуждающего нерва, вызывает расширение периферических артерий и вен (последнее особенно важно при отеке легких). Доза, необходимая для адекватного обезболивания, зависит от индивидуальной чувствительности, возраста, размеров тела. Перед использованием 10 мг морфина разводят в 10 мл 0,9% раствора натрия хлорида**. Первоначально следует ввести в/в медленно 2-4 мг лекарственного вещества. При необходимости введение повторяют каждые 5-15 мин по 2-4 мг до купирования боли или возникновения побочных эффектов, не позволяющих увеличить дозу.
Введение морфина** приводит к замедлению начала действия антиагрегантов (клопидогрел**, тикагрелор**, прасугрел).
При использовании морфина** возможны следующие осложнения:
• выраженная артериальная гипотензия; устраняется в горизонтальном положении в сочетании с поднятием ног (если нет отека легких). Если этого недостаточно, в/в вводится 0,9% раствор натрия хлорида**. В редких случаях - прессорные препараты;
• выраженная брадикардия в сочетании с артериальной гипотензией; устраняется атропином** (в/в 0,5-1,0 мг);
• тошнота, рвота; устраняется фенотиазина производными, в частности, метоклопрамидом** (в/в 5-10 мг);
• выраженное угнетение дыхания; устраняется налоксоном** (в/в 0,1-0,2 мг, при необходимости повторно каждые 15 мин.), однако при этом уменьшается и анальгезирующее действие препарата.
Опиоиды могут ослаблять перистальтику кишечника и приводить к запорам. Препараты этой группы снижают тонус мочевого пузыря и затрудняют мочевыведение, особенно у мужчин с гипертрофией предстательной железы.
Для уменьшения страха обычно достаточно создать спокойную обстановку и ввести наркотический анальгетик. При выраженном возбуждении могут потребоваться психолептиков (транквилизаторов) (например, диазепам** в/в 2,5-10 мг). Важное значение для эмоционального комфорта пациента имеет корректный стиль поведения персонала, разъяснение диагноза, прогноза и плана лечения. У пациентов с сохраняющимся беспокойством и нарушенным поведением, а также симптомами отмены при никотиновой зависимости также возможно применение психолептиков (транквилизаторов) (достаточно эффективно и безопасно в/в введение галоперидола**).
3,1,2 Коррекция гипоксемии.
• У пациентов с ОКСбпST при наличии гипоксемии (степень насыщения крови кислородом worse 90% или парциальное давление кислорода в артериальной крови worse 60 мм ) для ее устранения рекомендуется ингаляторное введение кислорода (оксигенотерапия) [19].ЕОК IC (УУР с, УДД 5).
Комментарии. В большинстве случаев для контроля насыщения крови кислородом достаточно пульсовой оксиметрии. Если нет показаний к другим формам дыхательной поддержки, рекомендуется дыхание кислородом через носовые катетеры или маску со скоростью 2-8 л/мин.
• У пациентов с ОКСбпST со степенью насыщения крови кислородом ³ 90% ингаляторное введение кислорода (оксигенотерапия) не рекомендуется из-за отсутствия положительного влияния на течение болезни и прогноз [112-116].
ЕОК IIIA (УУР A, УДД 1).
3,1,3 Органические нитраты.
• У пациентов с ОКСбпST не рекомендуется рутинное применение органических нитратов из-за отсутствия доказательств положительного влияния на прогноз [117, 118].ЕОК IA (УУР A, УДД 1).
• Для уменьшения симптомов, связанных с ишемией миокарда, пациентам с ОКСбпST рекомендуется сублингвальный прием быстродействующих органических нитратов [119].
ЕОК IC (УУР С, УДД 4).
Комментарии. Рекомендуется положить под язык таблетку нитроглицерина**, содержащую 0,3-0,5 мг действующего вещества, при необходимости повторно дважды с интервалом в 5 мин. (возможно также использование нитроглицерина** или изосорбида динитрата** в виде дозированного спрея в аналогичных дозах). После этого следует оценить целесообразность начала внутривенной инфузии органических нитратов.
Органические нитраты не рекомендуются при артериальной гипотонии, ИМ правого желудочка, а также после недавнего приема силденафила или варденафила в предыдущие 24 , тадалафила - в предыдущие 48 из-за высокого риска осложнений.
• При сохранении или возобновлении ишемии миокарда, неконтролируемой артериальной гипертонии (АГ), сердечной недостаточности, для уменьшения их выраженности у пациентов с ОКСбпST рекомендуется внутривенная инфузия органических нитратов, если к препаратам этой группы нет противопоказаний [120, 121, 122].
ЕОК IC (УУР в, УДД 3).
Комментарии. При внутривенном введении доза органических нитратов титруется под контролем АД до исчезновения или хотя бы существенного уменьшения симптомов (стенокардия, одышка) или снижения систолического АД на 10-15% при исходно нормальном АД и на 25-30% при АГ (но не ниже 100 мм ). Обычная начальная скорость введения нитроглицерина** составляет 10 мкг/мин. При ее неэффективности скорость инфузии увеличивается на 10-15 мкг/мин. каждые 5-10 мин., пока не будет достигнут желаемый эффект. Если достичь целевого уровня снижения АД не удается, даже увеличив скорость инфузии нитроглицерина** до 200 мкг/мин., то дальнейшее увеличение дозы не имеет смысла. Оптимальная продолжительность инфузии органических нитратов составляет не более 24-48 , поскольку в дальнейшем часто развивается толерантность. При развитии артериальной гипотонии обычно достаточно прекратить инфузию, реже приходится проводить стандартные мероприятия по увеличению притока крови к сердцу.
Органические нитраты не рекомендуются при артериальной гипотонии, ИМ правого желудочка, а также после недавнего приема силденафила или варденафила в предыдущие 24 , тадалафила - в предыдущие 48 из-за высокого риска осложнений.
• У пациентов с ОКСбпST и сохраняющейся стенокардией рекомендуется длительный пероральный прием органических нитратов для устранения симптомов ишемии миокарда [123].
ЕОК IC (УУР С, УДД 4).
Комментарии. У пациентов с ОКСбпST и сохраняющейся стенокардией органические нитраты рекомендуется использовать при недостаточной эффективности или противопоказаниях к применению бета-адреноблокаторов или верапамила/дилтиазема. Для профилактики толерантности при пероральном приеме органические нитраты рекомендуется назначать прерывисто, когда промежуток времени между последним приёмом препарата и первым приёмом на следующий день составляет не менее 12 (оптимально 16 ).
• У пациентов с ОКСбпST рекомендуется применение органических нитратов при подозрении на вазоспастический механизм развития ОКС, а также при доказанной вазоспастической стенокардии, для купирования и профилактики приступов стенокардии [120-122].
ЕОК IIa в (УУР в, УДД 2).
3,1,4 Бета-адреноблокаторы.
• У пациентов с ОКСбпST при сохраняющейся ишемии миокарда рекомендуется скорейшее начало использования бета-адреноблокаторов для уменьшения выраженности ишемии миокарда и профилактики связанных с ней осложнений, если к препаратам этой группы нет противопоказаний [124-130].ЕОК IB (УУР в, УДД 1).
Комментарии. Дополнительные основания для раннего начала применения бета-адреноблокаторов - АГ, тахикардия, тахиаритмии.
За редким исключением начинать лечение бета-адреноблокаторами не рекомендуется при выраженной сердечной недостаточности (включая свидетельства низкого сердечного выброса), признаках, указывающих на повышенную опасность развития кардиогенного шока (сочетание возраста better 70 лет, ЧСС better 110 мин-1 и/или систолическое АД worse 120 мм ), продолжительности интервала PQ better 0,24 с, АВ-блокадах 2-й или 3-й степени без установленного ЭКС***, сохраняющемся бронхоспазме, подозрении на спазм КА, подозрении на предшествующее использование кокаина. Хроническая обструктивная болезнь легких без сохраняющегося бронхоспазма не является абсолютными противопоказаниями к бета-адреноблокаторам (в этих случаях следует использовать кардиоселективные препараты, начиная лечение с низких доз).
Перед началом использования бета-адреноблокаторов рекомендуется оценить сократительную функцию ЛЖ, особенно в случаях, когда тахикардия сохраняется после купирования болевого синдрома. Если нет данных о сократимости миокарда, раннего назначения бета-адреноблокаторов следует избегать.
У пациентов, ранее получавших бета-адреноблокаторы, их использование следует продолжить, если нет тяжелой сердечной недостаточности (III или IV классы по Killip) и других противопоказаний.
При необходимости быстрого эффекта первая доза бета-адреноблокаторов может быть введена внутривенно. Рекомендуется использовать бета-адреноблокаторы без внутренней симпатомиметической активности.
• При ОКСбпST длительный пероральный прием бета-адреноблокаторов рекомендуется у пациентов с фракцией выброса (ФВ) ЛЖ £ 40% для снижения риска смерти, если к препаратам этой группы нет противопоказаний [66, 131-136].
ЕОК IA (УУР А, УДД 1).
Комментарии. У данной категории пациентов рекомендуется продолжить или начать применение одного из трех бета-адреноблокаторов c доказанным положительным влиянием на смертность при хронической сердечной недостаточности со сниженной ФВ ЛЖ (метопролола** с замедленным высвобождением действующего вещества**, карведилол** или бисопролол**) или ИМ с сердечной недостаточностью со сниженной ФВ ЛЖ (карведилол**) и при хорошей переносимости стремиться достичь целевых доз, обеспечивающих благоприятное влияние на прогноз (Приложение Г10).
Данные о целесообразности применения бета-адреноблокатров для улучшения прогноза после ОКСбпST с ФВ ЛЖ >40% неоднозначны. Не исключена польза у пациентов, перенесших ИМбпST, по крайней мере в течение ближайшего 1 года.
3,1,5 Блокаторы кальциевых каналов.
• У пациентов с ОКСбпST не рекомендуется рутинное применение блокаторов кальциевых каналов из-за отсутствия доказательств положительного влияния на прогноз [137-149].ЕОК IA (УУР A, УДД 1).
Комментарии. При ОКСбпST не рекомендуются препараты нифедипина** короткого действия.
• У пациентов с ОКСбпST, возобновляющейся ишемией миокарда и противопоказаниями к бета-адреноблокаторам для устранения симптомов рекомендуются верапамил** или дилтиазем, если нет клинически значимой сократительной дисфункции ЛЖ, повышенного риска кардиогенного шока, продолжительности интервала PQ better 0,24 с, АВ-блокад 2-й или 3-й степени без установленного ЭКС*** [150-155].
ЕОК IB (УУР в, УДД 2).
Комментарии. Дилтиазем, верапамил** или длительно действующие дигидропиридиновые производные (в частности, амлодипин**) могут применяться при невозможности контролировать артериальную гипертонию другими средствами. Дилтиазем или верапамил** могут быть рассмотрены для контроля сердечного ритма при фибрилляции/трепетании предсердий при невозможности использовать бета-адреноблокаторы, а также для купирования суправентрикулярных тахиаритмий.
У пациентов с сохраняющейся ишемией миокарда при недостаточной эффективности бета-адреноблокаторов можно рассмотреть добавление длительно действующих дигидропиридиновых производных; совместный прием верапамила** и дилтиазема с бета-адреноблокаторами в целом нежелателен из-за суммирования рисков побочных эффектов.
Применение длительно действующих дигидропиридиновых производных можно рассматривать у пациентов с сохраняющейся ишемией миокарда, когда бета-адреноблокаторы противопоказаны, оказались неэффективными или дают неприемлемые осложнения.
• У пациентов с ОКСбпST при подозрении на вазоспастический генез ОКС или доказанной вазоспастической стенокардии рекомендуются верапамил**, дилтиазем или длительно действующие дигидропиридиновые производные для устранения симптомов и профилактики возникновения ишемии миокарда [156].
ЕОК IIaB (УУР С, УДД 4).
3,1,6 Ингибиторы АПФ, ангиотензина II антагонисты, антагонисты минералкортикоидных рецепторов.
• У пациентов с ОКСбпST при ФВ ЛЖ £ 40%, АГ, сахарном диабете, хронической болезни почек (ХБП) рекомендуются ингибиторы АПФ для предотвращения дисфункции ЛЖ, сердечной недостаточности и смерти, если к препаратам этой группы нет противопоказаний [157-167].ЕОК IА (УУР А, УДД 2).
Комментарии. У пациентов с острым ИМ титрование дозы ингибиторов АПФ следует начать в первые 24 от начала лечения после стабилизации гемодинамики. У больных с ИМ и/или ФВ ЛЖ ≤ 40% рекомендуется использовать целевые дозы ингибиторов АПФ с доказанным положительным влиянием на прогноз, дозу которых следует постепенно увеличивая дозу до рекомендуемой (целевой) а если это невозможно, до максимально переносимой (Приложение Г10). Противопоказания для начала использования ингибиторов АПФ: систолическое АД worse 100 мм , выраженная почечная недостаточность, гиперкалиемия, двусторонний стеноз почечных артерий, беременность, индивидуальная непереносимость.
Длительное применение ингибиторов АПФ можно также рассматривать у пациентов с очень высоким риском сердечно-сосудистых осложнений.
• У пациентов с ОКСбпST при непереносимости ингибиторов АПФ рекомендуется использовать ангиотензина II антагонисты для предотвращения дисфункции ЛЖ, сердечной недостаточности и смерти, если к препаратам этой группы нет противопоказаний [168-170].
ЕОК IB (УУР в, УДД 2).
Комментарии. У пациентов с острым ИМ в сочетании со сниженной ФВ ЛЖ и/или признаками сердечной недостаточности изучено применение валсартана, который не уступал по эффективности ингибитору АПФ.
• У пациентов с ИМбпST при ФВ ЛЖ ≤ 40% в сочетании с сердечной недостаточностью или СД, а также у пациентов с ОКСбпST и сохраняющейся сердечной недостаточностью II-IV функциональных классов по NYHA при ФВ ЛЖ ≤ 35%, не имеющих существенного снижения функции почек (уровень креатинина в крови better 221 мкмоль/л у мужчин или better 177 мкмоль/л у женщин) и гиперкалиемии (если уровень калия в крови better 5,0 ммоль/л), к терапевтическим дозам ингибиторов АПФ и бета-адреноблокаторов рекомендуется добавить антагонист минералкортикоидных рецепторов (предпочтительно эплеренон) для предотвращения сердечной недостаточности и смерти [171-173].
ЕОК IA (УУР A, УДД 1).
3,1,7 Липидснижающая терапия.
• У всех пациентов с ОКСбпST в период госпитализации рекомендуется начать или продолжить лечение высокими дозами ингибиторов ГМГ-КоА-редуктазы вне зависимости от исходного уровня холестерина в крови, если к ним нет противопоказаний и высокая доза ингибиторов ГМГ-КоА-редуктазы хорошо переносится, с целью снижения риска повторных ишемических событий [174-178].ЕОК IA (УУР A, УДД 1).
Комментарии. Рекомендуется применение ингибиторов ГМГ-КоА-редуктазы с наиболее выраженным гиполипидемическим действием, в частности аторвастатина** в суточной дозе 40-80 мг или розувастатина в суточной дозе 20-40 мг.
• После ОКСбпST рекомендуется поддерживать уровень ХС ЛНП worse 1,4 ммоль/л и добиваться его снижения как минимум на 50% от исходных значений ХС ЛНП c помощью ингибитора ГМГ-КоА-редуктазы или его сочетания с эзетимибом/ алирокумаб** или эволокумаб**для обеспечения максимального эффекта по снижению риска повторных ишемических событий [179-183].
ЕОК IА (УУР А, УДД 1).
Комментарии. Необходимо определить уровень ХС ЛНП в крови через 4-6 недель после начала лечения для оценки эффективности терапии ингибитором ГМГ-КоА-редуктазы, определения необходимости увеличения его дозы и/или добавления гиполипидемических препаратов с другим механизмом действия (эзетимиб и/или алирокумаб** или эволокумаб**).
• Если у пациента после ОКСбпST при использовании максимально переносимой дозы ингибитора ГМГ-КоА-редуктазы концентрация ХС ЛПН в крови остаётся повышенной, рекомендуется добавить к ингибитору ГМГ-КоА-редуктазы эзетимиб для дополнительного снижения уровня ХС ЛПН в крови и риска ишемических событий [179].
ЕОК IIaB (УУР в, УДД 2).
• Если у пациента после ОКСбпST при использовании максимально переносимой дозы ингибиторов ГМГ-КоА-редуктазы в сочетании с эзетимибом концентрация ХС ЛПН в крови остаётся повышенной, рекомендуется добавить алирокумаб** или эволокумаб** для дополнительного снижения уровня ХС ЛПН в крови и риска ишемических событий [180-183].
ЕОК IB (УУР A, УДД 1).
Комментарии: Если на фоне терапии ингибиторами ГМГ-КоА-редуктазы в максимально переносимых дозах уровень ХС ЛНП остается значительно повышенным (> 2,5 ммоль/л), можно рассмотреть добавление алирокумаба** или эволокумаба**без предварительного применения эзетимиба.
• У пациентов после ОКСбпST с непереносимостью ингибиторов ГМГ-КоА-редуктазы для достижения целевых значений ХС ЛНП в крови рекомендуется использовать эзетимиб и/или алирокумаб** или эволокумаб** [54].
ЕОК IIbB (УУР с , УДД 5).
3,1,8 Антитромботическая терапия.
У пациентов с ОКСбпST в начале лечения рекомендуется тройная антитромботическая терапия (сочетание АСК**, ингибитора Р2Y12-рецептора тромбоцитов и антикоагулянта) с последующим переходом на сочетание АСК** с ингибитором Р2Y12-рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC) или на сочетание апиксабана**, дабигатрана этексилата**, ривароксабана** или непрямых антикоагулянтов (антагонистов витамина K) с одним или двумя антиагрегантами [184-219].ЕОК IA (УУР A, УДД 1).
Комментарии. Особенности антитромботической терапии при ОКСбпST у различных категорий пациентов, при разных стратегиях лечения в стационаре, изложены ниже и схематично представлены в Приложении Б2.
Показания к длительному применению антикоагулянтов - ФП в сочетании с умеренным/тяжелым митральным стенозом; механические протезы клапанов сердца***; неклапанная ФП с суммой баллов по шкале сHA2DS2-VASc ≥ 2 у мужчин или ≥ 3 у женщин; ТГВ/ТЭЛА, требующие лечения антикоагулянтами; тромб в ЛЖ.
Антиагреганты (АТХ-группа антиагреганты, кроме гепарина, в01AC) у пациентов, не имеющих показаний к длительному пероральному приему антикоагулянтов.
• Длительный (неопределенно долгий) прием АСК** рекомендуется всем пациентам с ОКСбпST, не имеющим противопоказаний, вне зависимости от стратегии лечения, для снижения риска суммы случаев смерти и ИМ [184-189].
ЕОК IA (УУР A, УДД 1).
Комментарии. У пациентов, в последнюю неделю регулярно не принимавших АСК**, рекомендуется начальная (нагрузочная) доза 150-325 мг (таблетку разжевать и проглотить); постоянная поддерживающая доза АСК** 75-100 мг внутрь 1 раз в сутки. При непереносимости АСК** вместо монотерапии АСК** рекомендуется клопидогрел** в дозе 75 мг 1 раз в сутки [190].
• Всем пациентам с ОКСбпST, не имеющим высокого риска кровотечений, в добавление к АСК** рекомендуются ингибиторы Р2Y12-рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC) для снижения риска неблагоприятных исходов [191-193].
ЕОК IA (УУР A, УДД 1).
• Прасугрел (нагрузочная доза 60 мг, ежедневная поддерживающая доза 10 мг внутрь) в добавление к АСК** рекомендуется при коронарном стентировании у пациентов с ОКСбпST, не получавших других ингибиторов Р2Y12-рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC), если к нему нет противопоказаний (внутричерепное кровоизлияние в анамнезе, ишемический инсульт/ТИА в анамнезе, продолжающееся кровотечение, тяжелая печеночная недостаточность), с целью снижения риска неблагоприятных исходов (сумма случаев сердечно-сосудистой смерти, ИМ и инсульта; тромбоз стента для коронарных артерий***) [192].
ЕОК IB (УУР A, УДД 2).
Комментарии. При ОКСбпST прасугрел не рекомендуется использовать до получения результатов КГ и принятия решения о стентировании КА. У пациентов в возрасте ³ 75 лет, с массой тела worse 60 кг прасугрел в целом не рекомендуется; если решено назначить прасугрел такому пациенту, после приема нагрузочной дозы необходимо снизить суточную дозу до 5 мг.
• Тикагрелор** (нагрузочная доза 180 мг, поддерживающая 90 мг 2 раза в сутки внутрь) в добавление к АСК** рекомендуется пациентам с ОКСбпST со средним и высоким риском неблагоприятных исходов вне зависимости от начальной стратегии лечения и предшествующего использования клопидогрела**, если к нему нет противопоказаний (внутричерепное кровоизлияние в анамнезе, продолжающееся кровотечение), с целью снижения риска неблагоприятных исходов (сумма случаев сердечно-сосудистой смерти, ИМ и инсульта; тромбоз стента для коронарных артерий***) [193].
ЕОК IB (УУР A, УДД 2).
• Пациентам с ОКСбпST, которые не могут получать прасугрел или тикагрелор**, или нуждаются в пероральном приёме антикоагулянтов, в добавление к АСК** рекомендуется клопидогрел** (нагрузочная доза 300 или 600 мг, поддерживающая 75 мг 1 раз в сутки внутрь) с целью снижения риска неблагоприятных исходов (сумма случаев сердечно-сосудистой смерти, ИМ и инсульта) [191, 194, 195].
ЕОК IB (УУР A, УДД 2).
Комментарии: Если выполняется ЧКВ, рекомендуется нагрузочная доза клопидогрела** 600 мг; в остальных случаях рекомендуется нагрузочная доза 300 мг.
Для прогнозирования пониженной лабораторной чувствительности к клопидогрелу** возможно проведение фармакогенетического тестирования по сYP2C19.
• У пациентов с ОКСбпST, высоким риском ишемических и низким риском геморрагических осложнений, не переносивших в прошлом инсульт или ТИА, после прекращения парентерального введения антикоагулянтов к сочетанию АСК** и клопидогрела** рекомендуется рассмотреть возможность добавления ривароксабана** в дозе 2,5 мг 2 раза в сутки сроком на 12 месяцев (в отдельных случаях - вплоть до 24 месяцев) с целью снижения риска неблагоприятных исходов (сумма случаев сердечно-сосудистой смерти, ИМ и инсульта; тромбоз стентов для коронарных артерий***) [196].
ЕОК IIа в (УУР в, УДД 2).
Комментарии. Прием ривароксабана** в дозе 2,5 мг 2 раза в добавление к сочетанию АСК** и клопидогрела** рекомендуется начинать в первую неделю после начала лечения ОКСбпST, после выполнения процедур реваскуляризации миокарда (если к ним были показания) и прекращения парентерального введения антикоагулянтов. Добавление ривароксабана** в дозе 2,5 мг 2 раза в сутки не изучено в комбинации с двойной антитромбоцитарной терапией, в состав которой входят прасугрел или тикагрелор**. Данный подход не может использоваться у пациентов, нуждающихся в использовании более высоких доз антикоагулянтов (в частности, при наличии ФП).
• Начинать использование ингибитора Р2Y12-рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC) рекомендуется после подтверждения диагноза ОКСбпST, чтобы уменьшить риск геморрагических осложнений в случаях, когда подозрение на ОКС не подтвердится [18].
ЕОК IC (УУР с, УДД 5).
Комментарии: Единой точки зрения о целесообразности применения ингибитора Р2Y12-рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC) клопидогрела** или тикагрелора** до диагностической КГ в случаях, когда планируется раннее инвазивное лечение ОКСбпST, нет.
• При ОКСбпST прасугрел не рекомендуется использовать до диагностической КГ и принятия решения о ЧКВ, поскольку такой подход не способствует приросту клинической эффективности и сопряжен с увеличением риска кровотечений [220].
ЕОК IB (УУР A, УДД 2).
• У пациентов с ОКСбпST рекомендуется продолжать двойную антитромбоцитарную терапию (сочетание АСК** с ингибитором Р2Y12-рецептора тромбоцитов) на протяжении 12 месяцев вне зависимости от тактики лечения и типа установленного стента для коронарных артерий***, если нет высокого риска кровотечений, с целью уменьшить риск ишемических осложнений [191-194].
ЕОК IA (УУР A, УДД 2).
• При высоком риске кровотечений у пациентов с ОКСбпST рекомендуется рассмотреть целесообразность уменьшения длительности двойной антитромбоцитарной терапии (сочетание АСК** с ингибитором Р2Y12-рецептора тромбоцитов) до 6 месяцев с целью обеспечить наилучший баланс эффективности и безопасности антитромботического лечения [221-233].
ЕОК IIaB (УУР в, УДД 2).
Комментарии. Преждевременное прекращение двойной антитромбоцитарной терапии после ОКС способствует увеличению частоты коронарных осложнений.
Если прерывание двойной антитромбоцитарной терапии является абсолютно необходимым, следует иметь в виду, что альтернативного более безопасного варианта профилактики тромбоза стента для коронарных артерий*** нет. Рекомендуемая минимальная длительность двойной антитромбоцитарной терапии после установки СБЛП*** составляет 1 месяц, после установки современных типов СВЛ*** - 3 месяца [18, 232, 233]. При отсутствии возможности выдержать даже эти сроки решение об оперативном лечении следует принимать консилиумом врачей разных специальностей, который должен оценить риски кровотечения и отмены двойной антитромбоцитарной терапии, а также учесть тип хирургического вмешательства, риск рецидива ишемии миокарда, степень поражения коронарных артерий, время, прошедшее от начала ОКС и ЧКВ, а также тип установленных стентов для коронарных артерий***. Тикагрелор** следует отменить как минимум за 3 дня, клопидогрел** - как минимум за 5 дней, прасугрел - как минимум за 7 дней до планового хирургического вмешательства [232, 233]. По мере возможности АСК** следует продолжить, так как отмена обоих препаратов еще больше повышает риск тромбоза стента для коронарных артерий***. При хирургических вмешательствах с низким риском кровотечения не следует досрочно прерывать двойную антитромбоцитарную терапию.
При необходимости экстренной хирургической операции или серьезном кровотечении лечение ингибиторами Р2Y12-рецептора тромбоцитов следует прекратить и возобновить при первой возможности после устранения причин кровотечения. В подобных ситуациях оперативное лечение следует проводить в многопрофильных стационарах с возможностью проведения ЧКВ в случаях возникновения периоперационного ИМ.
• У пациентов с ОКСбпST, высоким риском коронарных осложнений и низким риском кровотечений, рекомендуется рассмотреть возможность продления двойной антитромбоцитарной терапии (сочетание АСК** с ингибитором Р2Y12-рецептора тромбоцитов) на более длительный срок для дополнительного снижения риска неблагоприятных исходов. При этом соотношение пользы и риска продления двойной антитромбоцитарной терапии должно регулярно пересматриваться [106, 234-238].
ЕОК IIbA (УУР в, УДД 1).
Комментарии: О высоком риске кровотечений свидетельствуют внутричерепное кровотечение, ишемический инсульт или другая внутричерепная патология в анамнезе, недавнее желудочно-кишечное кровотечение или анемия из-за потери крови через желудочно-кишечный тракт, другая патология желудочно-кишечного тракта с повышенным риском кровотечений, печеночная недостаточность, геморрагический диатез или коагулопатия, старческий возраст или старческая хрупкость, хроническая болезнь почек (ХБП), требующая диализа или при рСКФ worse 15 мл/мин/1,73 м2.
• У пациентов, перенесших ИМбпST, с высоким риском коронарных осложнений, не имевших кровотечений в первый год двойной антитромбоцитарной терапии (сочетание АСК** с ингибитором Р2Y12-рецептора тромбоцитов - тикагрелором** в дозе 90 мг 2 раза в сутки, прасугрелом или клопидогрелом**), рекомендуется рассмотреть возможность ее продления в виде сочетания АСК** с уменьшенной дозой тикагрелора** (60 мг 2 раза в сутки внутрь) на дополнительные 36 месяцев с целью дополнительного снижения риска неблагоприятных исходов (сумма случаев сердечно-сосудистой смерти, ИМ и инсульта) [239].
ЕОК IIа в (УУР в, УДД 2).
Комментарии: К пациентам, перенесшим ИМбпST, имеющим высокий риск коронарных осложнений, относят лиц ³ 50 лет в сочетании как минимум с одним из следующих факторов риска: возраст ³ 65 лет, наличие требующего медикаментозного лечения сахарного диабета (СД), двух и более перенесенных ИМ, многососудистого коронарного атеросклероза, ХБП с рСКФ менее 60 мл/мин/1,73 м2.
• Через 12 месяцев после ОКСбпST у пациентов с высоким риском тромботических осложнений атеросклероза и невысоким риском кровотечений рекомендуется рассмотреть возможность перехода на длительное использование сочетания АСК** с ривароксабаном** в дозе 2,5 мг 2 раза в сутки внутрь с целью дополнительного снижения риска неблагоприятных исходов (сумма случаев сердечно-сосудистой смерти, ИМ, инсульта) [240].
ЕОК IIа в (УУР в, УДД 2).
Комментарии: К пациентам с высоким риском тромботических осложнений атеросклероза рекомендуется относить лиц, перенесших ИМбпST или имеющих многососудистый коронарный атеросклероз с гемодинамически значимыми стенозами в случаях, когда возраст составляет ³ 65 лет или имеется атеросклеротическое поражение других сосудистых бассейнов, или имеются как минимум два из следующих факторов риска: курение, СД, нетяжелая хроническая сердечная недостаточность (ФВ ЛЖ better 30% и класс по NYHA I-II), нелакунарный ишемический инсульт в анамнезе (более месяца до назначения ривароксабана**), ХБП с рСКФ 15-60 мл/мин/1,73 м2. Не подходят для длительного совместного использования АСК** и низкой дозы ривароксабана** пациенты с высоким риском кровотечения, инсультом в ближайший 1 месяц, геморрагическим или лакунарным инсультом в анамнезе, с тяжелой сердечной недостаточностью (ФВ ЛЖ worse 30% или класс по NYHA III-IV), с рСКФ <15 мл/мин/1,73м2, нуждающиеся в двойной антитромбоцитарной терапии, лечении антиагрегантом, отличным от АСК**, или в использовании лечебных доз антикоагулянтов по другим показаниям.
• У пациентов с ОКСбпST во время двойной антитромбоцитарной терапии рекомендуется использовать ингибиторы протонового насоса для снижения риска кровотечений из верхних отделов желудочно-кишечного тракта [241-245].
ЕОК IA (УУР A, УДД 2).
Комментарии. Применение ингибиторов протонового насоса возможно как у всех пациентов, получающих двойную антитромбоцитарную терапию, так и более избирательно, у пациентов с повышенным риском желудочно-кишечных кровотечений (язвенная болезнь или желудочно-кишечное кровотечение в анамнезе, хроническое использование нестероидных противовоспалительных средств или кортикостероидов, как минимум 2 из следующих признаков - возраст ³ 65 лет, диспепсия, желудочно-пищеводный рефлюкс, инфицирование Helicobacter Pylory, хроническое употребление алкоголя).
Возможность ослабления антитромбоцитарного эффекта клопидогрела** продемонстрирована при его сочетании с омепразолом** или эзомепразолом**, но не с пантопразолом или рабепразолом. Нет доказательств, что эти лекарственные взаимодействия оказывают неблагоприятное влияние на клинические результаты лечения.
• В некоторых случаях в первые 12 месяцев после ОКСбпST у пациентов, получающих двойную антитромбоцитарную терапию с использованием сочетания АСК** с прасугрелом или тикагрелором**, рекомендуется рассмотреть возможность перехода на сочетание АСК** с клопидогрелом** с целью уменьшения риска кровотечений, сохранения приверженности к двойной антитромбоцитарной терапии или изменения состава антитромботической терапии из-за возникновения показаний к длительному применению антикоагулянтов [246-248].
ЕОК IIbB (УУР в, УДД 2).
Комментарии: Возможные основания для перехода с прасугрела или тикагрелора** на клопидогрел** в первые 12 месяцев после ОКСбпST: появление или повторение клинически значимых кровотечений, причину которых невозможно выявить или устранить; небольшие повторяющиеся ( надоедливые ) кровотечения, источник которых устранить не удается, сказывающиеся на приверженности к лечению; побочные эффекты тикагрелора** (одышка, клинические проявления гиперурикемии); возникновение показаний к длительному лечению антикоагулянтами (ФП, ТГВ/ТЭЛА, тромб в полости левого желудочка, имплантация искусственного клапана сердца); возникновение ишемического инсульта или ТИА у получающих прасугрел; желание пациента уменьшить кратность приема препарата (перехода с тикагрелора** на клопидогрел**) и число принимаемых таблеток (переход с тикагрелора** или прасугрела на фиксированную комбинацию АСК** с клопидогрелом**) с целью улучшения приверженности к лечению; ограниченная доступность прасугрела или тикагрелора**, не позволяющая обеспечить их регулярный прием.
С учетом риска возникновения тромботических осложнений при ОКС и/или ЧКВ при изменении интенсивности двойной антитромбоцитарной терапии выделяют острый период (первые 24 часа), ранний период (со 2-х по 30-е сутки), поздний (от 31-х суток до 12 месяцев) и очень поздний период (более 1 года). Переход с прасугрела или тикагрелора** на клопидогрел ** в острый и ранний периоды нежелателен.
Предлагаемые способы перехода с тикагрелора** или прасугрела на клопидогрел**:
1) В первые 30 дней от начала лечения ОКС и/или ЧКВ: прием внутрь 600 мг клопидогрела** через 24 часа от последнего приема тикагрелора** или прасугрела. При переходе на клопидогрел** из-за кровотечения или его опасения следует рассмотреть начало приема клопидогрела** с поддерживающей дозы (75 мг). В последующем доза клопидогрела** - 75 мг 1 раз в сутки.
2) Спустя 30 дней от начала лечения ОКС и/или ЧКВ: прием внутрь 75 мг клопидогрела** через 24 часа от последнего приема прасугрела; прием внутрь 600 мг клопидогрела** через 24 часа от последнего приема тикагрелора**. При переходе на клопидогрел** из-за кровотечения или его опасения следует рассмотреть начало приема клопидогрела** с поддерживающей дозы (75 мг). В последующем доза клопидогрела** - 75 мг 1 раз в сутки.
Парентеральное введение антиагрегантов (АТХ-группа антиагреганты, кроме гепарина, в01AC).
• У пациентов с ОКСбпST в условиях широкого применения двойной антитромбоцитарной терапии парентеральное введение ингибиторов гликопротеинов (ГП) IIb/IIIa тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC) рекомендуется только как спасительное средство при возникновении тромботических осложнений или феномена slow/no-reflow во время ЧКВ с целью уменьшить последствия осложнений ЧКВ [18, 233].
ЕОК IIaC (УУР С, УДД 5).
Комментарии: Ингибиторы ГП IIb/IIIa тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC) были изучены преимущественно до начала широкого применения ингибиторов Р2Y12-рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC). Помимо осложнений во время КГ введение ингибитора ГП IIb/IIIa может рассматриваться при ЧКВ высокого риска у пациентов, не получавших P2Y12-рецептора тромбоцитов. Основным осложнением, ограничивающим применение ингибиторов Р2Y12-рецептора тромбоцитов, являются кровотечения. Кроме того, препараты этой группы могут вызывать выраженную тромбоцитопению.
Ингибиторы ГП IIb/IIIa тромбоцитов должны использоваться вместе с парентеральным введением антикоагулянтов.
• При ОКСбпST применение ингибиторов ГП IIb/IIIa тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC) у пациентов с неизвестной коронарной анатомией не рекомендуется из-за отсутствия доказательств преимущества такого подхода и увеличения риска кровотечений [249, 250].
ЕОК IA (УУР A, УДД 2).
Парентеральное введение антикоагулянтов.
• У пациентов с подтвержденным диагнозом ОКСбпST рекомендуется парентеральное введение антикоагулянтов, если к ним нет противопоказаний, с целью снижения риска неблагоприятного исхода (сумма случаев смерти и ИМ) [197, 198, 251-257].
ЕОК IA (УУР A, УДД 1).
Комментарии. При выборе антикоагулянта у пациентов с ОКСбпST следует учитывать риск ишемических осложнений и кровотечений, а также профиль эффективности и безопасности конкретного антикоагулянта. Антикоагулянты должны использоваться в сочетании с антиагрегантами.
Парентеральное введение антикоагулянтов при ОКСбпST рекомендуется вплоть до 8-х суток с более ранней отменой после успешного ЧКВ или при быстрой выписке, если нет иных показаний к продленной антикоагулянтной терапии. У пациентов, получающих непрямые антикоагулянты (антагонисты витамина K), рекомендуется не использовать парентеральное введение антикоагулянтов (в том числе во время ЧКВ) при условии, что поддерживаются значения МНО ³ 2,0 (при ЧКВ ³ 2,5). У пациентов, получающих прямые пероральные антикоагулянты, рекомендуется переход на парентеральное введение антикоагулянтов в дозах, рекомендуемых для лечения ОКС (в срок пероральноего приема очередной дозы антикоагулянта или безотносительно ко времени последнего перорального приема антикоагулянта при срочном ЧКВ).
• При ОКСбпST вне зависимости от стратегии лечения рекомендуется фондапаринукс натрия (2,5 мг подкожно ежедневно) как имеющий наиболее благоприятный профиль эффективности и безопасности, если к нему нет противопоказаний [198, 199].
ЕОК IB (УУР A, УДД 2).
Комментарии: Пациенту, получающему фондапаринукс натрия, во время ЧКВ следует внутривенно вводить нефракционированный гепарин (гепарин натрия**) (НФГ**) - первоначальный болюс в дозе 85 МЕ/кг; необходимость повторных болюсов определяется величиной активированного времени свертывания крови. Фондапаринукс натрия противопоказан при выраженной почечной недостаточности (рСКФ ниже 20 мл/мин/1,73 м2).
• У пациентов с ОКСбпST эноксапарин натрия** (подкожно 1 мг/кг каждые 12 часов) вызывает больше кровотечений, чем фондапаринукс натрия, поэтому его рекомендуется использовать, когда фондапаринукс натрия недоступен [197, 198].
ЕОК IB (УУР A, УДД 2).
Комментарии: У пациентов с рСКФ ниже 30 мл/мин/1,73 м2 рекомендуемая доза эноксапарина натрия** составляет 1 мг/кг каждые 24 часа, при рСКФ ниже 15 мл/мин/1,73 м2 использовать эноксапарин натрия** не рекомендуется.
• Если пациент с ОКСбпST получал эноксапарин натрия** до ЧКВ, его следует продолжить и во время процедуры, чтобы исключить смену антикоагулянта во время вмешательства [200, 201].
ЕОК IIaB (УУР A, УДД 2).
• При ОКСбпST переход с внутривенного введения НФГ** на эноксапарин натрия** и с эноксапарина натрия** на внутривенное введение НФГ** не рекомендуется, поскольку это повышает риск кровотечений [200, 201].
ЕОК IB (УУР в, УДД 2).
• При ОКСбпST внутривенное введение НФГ** рекомендуется в случаях, когда фондапаринукс натрия и эноксапарин натрия** противопоказаны (в частности, из-за выраженной почечной недостаточности), или во время ЧКВ у пациентов, которым до этого не вводилсь лечебные дозы антикаогулянтов, или при ЧКВ на фоне начатого лечения фондапаринуксом натрия [199-202, 252].
ЕОК IB (УУР A, УДД 2).
• Комментарии. Внутривенная инфузия НФГ** должна осуществляться в дозе, обеспечивающей удлинение активированного частичного тромбопластинового времени в 1,5-2,5 раза выше контрольного для данной лаборатории. При использовании НФГ** во время ЧКВ рекомендуется ввести внутривенно болюсом 70-100 МЕ/кг; необходимость повторных болюсов определяется величиной активированного времени свертывания крови. Аналогичные подходы рекомендуется использовать при срочном ЧКВ у пациентов, получающих апиксабан**, дабигатрана этексилат** или ривароксабан**. Если ЧКВ выполняется на фоне начатой внутривенной инфузии НФГ**, во время процедуры рекомендуется рассмотреть дополнительное внутривенное введение болюсов НФГ** под контролем активированного времени свертывания крови.
• При ОКСбпST бивалирудин (внутривенно болюс 0,75 мг/кг и инфузия 1,75 мг/кг/час) рекомендуется использовать в качестве альтернативы НФГ** для антитромботической поддержки ЧКВ. Инфузию рекомендуется начать одновременно с ЧКВ и продолжать до 4 часов после его завершения [203-206, 253-256].
ЕОК IIbA (УУР в, УДД 1).
Комментарии. Рекомендация использовать бивалирудин как альтернативу сочетанию НФГ** с ингибиторами ГП IIb/IIIa тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC) во время ЧКВ у пациентов с ОКСбпST утратила актуальность, поскольку в условиях широкого распространения двойной антитромбоцитарной терапии применение ингибиторов ГП IIb/IIIa тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC) в основном ограничивается случаями возникновения тромботических осложнений во время ЧКВ. Бивалирудин в той же дозе может использоваться при срочном ЧКВ у пациентов, получавших апиксабан**, дабигатрана этексилат** или ривароксабан**.
Антитромботическая терапия у пациентов с ОКСбп ST , нуждающихся в длительном пероральном приеме антикоагулянтов.
• При необходимости в длительном использовании антикоагулянтов у пациентов с ОКСбпST, подвергнутых стентированию КА, рекомендуется сочетание перорального приема антикоагулянта с АСК** и клопидогрелом** (тройная антитромботическая терапия) длительностью от 1 до 3 месяцев с переходом на сочетание перорального приема антикоагулянта с клопидогрелом** или АСК** (двойная антитромботическая терапия) вплоть до 12-го месяца и последующей отменой антитромбоцитарных препаратов для снижения риска коронарных и тромбоэмболических осложнений [207-219].
ЕОК IIaB (УУР A, УДД 2).
Комментарии: Показания к длительному применению антикоагулянтов - ФП в сочетании с умеренным/тяжелым митральным стенозом; механические протезы клапанов сердца***; неклапанная ФП с суммой баллов по шкале сHA2DS2-VASc ≥ 2 у мужчин или ≥ 3 у женщин; ТГВ/ТЭЛА, требующие лечения антикоагулянтами; тромб в ЛЖ.
Продление тройной антитромботической терапии вплоть до 3 (реже до 6) месяцев можно рассматривать у пациентов с низким риском кровотечений и высоким риском коронарных осложнений, связанным с наличием ОКС, а также анатомических особенностей и возможных осложнений процедуры ЧКВ (тромбоз стента для коронарных артерий*** в анамнезе, возникший на адекватной антитромбоцитарной терапии; имплантация СВЛ*** первого поколения; стентирование единственной оставшейся КА; диффузное многососудистое поражение у пациентов СД; рСКФ worse 60 мл/мин/1,73 м2; одновременная имплантация ≥ 3 стентов для коронарных артерий***; одновременное вмешательство на 3-х и более стенозах; бифуркационное стентирование и с установкой двух стентов для коронарных артерий***; длина стентированных сегментов better 60 вмешательство на хронических окклюзиях; ИМ с подъёмом сегмента ST в анамнезе).
У пациентов с низким риском кровотечений и сохраняющимся высоким риском коронарных осложнений может быть рассмотрено продление двойной антитромботической терапии (сочетание перорального приема антикоагулянта с клопидогрелом** или АСК**) более, чем на 12 месяцев.
В составе двойной антитромботической терапии больше оснований предпочесть клопидогрел**, а не АСК**. Данные о применении тикагрелора** ограничены. Его использование в целом не рекомендуется, но может быть рассмотрено у отдельных пациентов с ФП, подвергнутых ЧКВ, имеющих очень высокий риск коронарных осложнений и низкий риск кровотечений.
• При необходимости в длительном использовании антикоагулянтов у пациентов с ОКСбпST, подвергнутых стентированию КА, в случаях, когда опасность кровотечений превосходит риск коронарных осложнений, рекомендуется ранний переход на двойную антитромботическую терапию, состоящую из сочетания перорального приема антикоагулянта с клопидогрелом**, для снижения риска кровотечений [209-216].
ЕОК IA (УУР A, УДД 1).
Комментарии: Показания к длительному применению антикоагулянтов - ФП в сочетании с умеренным/тяжелым митральным стенозом; механические протезы клапанов сердца***; неклапанная ФП с суммой баллов по шкале сHA2DS2-VASc ≥ 2 у мужчин или ≥ 3 у женщин; ТГВ/ТЭЛА, требующие лечения антикоагулянтами; тромб в ЛЖ.
Переход на двойную антитромботическую терапию (отмена АСК**, продолжение перорального приема антикоагулянта в сочетании с клопидогрелом**) рекомендуется в первую неделю после стентирования КА, обычно при выписке из стационара. Данные о безопасности раннего перехода на двойную антитромботическую терапию у всех пациентов с ОКСбпST, постоянно принимающих антикоагулянты, особенно у пациентов с наиболее высоким риском коронарных осложнений, ограничены.
• У пациентов с ОКСбпST, нуждающихся в длительном использовании антикоагулянтов, которым не выполнялось стентирование КА, рекомендуется пероральный прием антикоагулянта в сочетании с одним антиагрегантом (АТХ-группа антиагреганты, кроме гепарина, в01AC) для снижения риска кровотечений [213].
ЕОК IIaB (УУР в, УДД 2).
Комментарии. В качестве антиагреганта в составе двойной антитромботической терапии рекомендуется использовать АСК** или клопидогрел**. У пациентов с ОКСбпST, которым не выполнялось стентирование КА, тройная антитромботическая терапия дольше первой недели от начала лечения в целом не рекомендуется из-за высокой частоты кровотечений, но может быть рассмотрена в индивидуальном порядке у пациентов с низким риском кровотечений и высоким риском коронарных осложнений.
• У пациентов с ОКСбпST и неклапанной ФП, нуждающихся в сочетании антикоагулянтов и антиагрегантов (АТХ-группа антиагреганты, кроме гепарина, в01AC), апиксабан**, дабигатрана этексилат** или ривароксабан** рекомендуется предпочесть непрямым антикоагулянтам (антагонистам витамина K), если к этим лекарственным средствам нет противопоказаний, с целью снижения риска кровотечений [211-219].
ЕОК IB (УУР A, УДД 1).
Комментарии. Данные о сравнительной эффективности апиксабана**, дабигатрана этексилата**, ривароксабана** и непрямых антикоагулянтов (антагонистов витамина К) при ОКС ограничены анализом подгрупп в рандомизированных контролируемых исследованиях у пациентов с неклапанной ФП.
Целевые значения МНО при использовании непрямых антикоагулянтов (антагонистов витамина К) в сочетании с антитромбоцитарными препаратами составляют 2,0-2,5 и могут быть выше в некоторых клинических ситуациях (у пациентов с механическими протезами клапанов сердца***, при тромбоэмболических осложнениях на фоне указанных значений МНО). При применении непрямых антикоагулянтов (антагонистов витамина К) рекомендуется поддерживать время нахождения МНО в терапевтическом диапазоне не менее 70%, для сохранения надлежащей эффективности и снижения риска кровотечений.
• У пациентов с ОКСбпST и неклапанной ФП, нуждающихся в сочетании антикоагулянтов и антиагрегантов (АТХ-группа антиагреганты, кроме гепарина, в01AC), рекомендуется апиксабан** в дозах, предназначенных для пациентов с неклапанной ФП (5 мг 2 раза в сутки; при наличии как минимум двух из указанных факторов - возраст ≥ 80 лет, масса тела ≤ 60 кг, креатинин в крови ≥ 133 мкмоль/л - 2,5 мг 2 раза в сутки), если к нему нет противопоказаний, с целью снижения риска кардиоэмболических и коронарных осложнений [213].
ЕОК IIaB (УУР в, УДД 2).
Комментарии. По имеющимся данным апиксабан** безопаснее непрямых антикоагулянов (антагонистов витамина К) в составе двойной и тройной антитромботической терапии при сходной с непрямыми антикоагулянтами (антагонистами витамина К) частоте коронарных осложнений. Апиксабан** изучен как на пациентах с ОКС, подвергнутых стентированию КА, так и при неинвазивном лечении ОКС.
• У пациентов с ОКСбпST и неклапанной ФП, подвергнутых стентированию КА, нуждающихся в сочетании антикоагулянтов и антиагрегантов (АТХ-группа антиагреганты, кроме гепарина, в01AC), рекомендуется дабигатрана этексилат** в дозах 150 мг 2 раза в сутки или 110 мг 2 раза в сутки, если к нему нет противопоказаний, с целью снижения риска кардиоэмболических и коронарных осложнений [212].
ЕОК IIaB (УУР в, УДД 2).
Комментарии. Дабигатрана этексилат** в дозах 110 или 150 мг 2 раза в сутки в составе двойной антитромбоцитарной терапии (в сочетании преимущественно с клопидогрелом**) у пациентов, подвергнутых стентированию КА, безопаснее тройной антитромботической терапии (сочетание варфарина**, преимущественно клопидогрела** и АСК**). При этом отмечена тенденция к большей частоте коронарных осложнений на дозе дабигатрана этексилата** 110 мг 2 раза в сутки. Поэтому в составе двойной антитромботической терапии (в комбинации с клопидогрелом**) после стентирования КА рекомендуется использовать дабигатрана этексилат** в дозе 150 мг 2 раза в сутки; дозу 110 мг 2 раза в сутки в составе двойной антитромботической терапии можно предпочесть у пациентов с преобладающим риском кровотечений. В составе тройной антитромботической терапии при неклапанной ФП предпочтительнее доза 110 мг 2 раза в сутки.
• У пациентов с ОКСбпST и неклапанной ФП, подвергнутых коронарному стентированию, нуждающихся в сочетании антикоагулянтов и антиагрегантов (АТХ-группа антиагреганты, кроме гепарина, в01AC), рекомендуется ривароксабан** в дозах 20 мг 1 раз в сутки (при клиренсе креатинина 30-50 мл/мин - 15 мг 1 раз в сутки) или 15 мг 1 раз в сутки (у пациентов с клиренсом креатинина 30-50 мл/мин - 10 мг 1 раз в сутки), если к нему нет противопоказаний, с целью снижения риска кардиоэмболических и коронарных осложнений [211].
ЕОК IIaB (УУР в, УДД 2).
Комментарии. Ривароксабан** в дозе 15 мг 1 раз в сутки (при клиренсе креатинина 30-50 мл/мин - 10 мг 1 раз в сутки) в сочетании с преимущественно клопидогрелом** у пациентов, подвергнутых коронарному стентированию, безопаснее тройной антитромботической терапии (сочетание препарата из группы непрямых антикоагулянов (антагонистов витамина К), преимущественно клопидогрела** и АСК**). Если риск коронарных и кардиоэмболических осложнений превышает опасность кровотечений, может быть рассмотрено применение стандартных доз ривароксабана**, рекомендованных для пациентов с неклапанной ФП (20 мг 1 раз в сутки, при клиренсе креатинина 30-50 мл/мин - 15 мг 1 раз в сутки).
• При планируемом раннем инвазивном лечении ОКСбпST у пациентов, продолжающих пероральный прием антикоагулянтов, не рекомендуется применять ингибиторы Р2Y12-рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC) до получения результатов КГ из-за высокого риска кровотечений [18].
ЕОК IC (УУР с, УДД 5).
Комментарии. При ЧКВ у пациентов с ОКСбпST, получающих апиксабан**, дабигатрана этексилат**, ривароксабан** или непрямой антикоагулянт (антагонист витамина K), рекомендуется использовать сочетание АСК** и клопидогрела** Данные о применении тикагрелора** ограничены. Его использование в целом не рекомендуется, но может быть рассмотрено у отдельных пациентов с ФП, подвергнутых ЧКВ, имеющих очень высокий риск коронарных осложнений и низкий риск кровотечений.
• У пациентов с ОКСбпST на период тройной антитромботической терапии (сочетание перорального приема антикоагулянта с клопидогрелом** и АСК**) рекомендуется использовать ингибиторы протонового насоса для снижения риска кровотечений из верхних отделов желудочно-кишечного тракта [241, 258-260].
ЕОК IB (УУР A, УДД 2).
Комментарии. Возможность ослабления антитромбоцитарного эффекта клопидогрела** продемонстрирована при его сочетании с омепразолом** или эзомепразолом**, но не с пантопразолом или рабепразолом. Вместе с тем, нет доказательств, что эти лекарственные взаимодействия оказывают неблагоприятное влияние на клинические результаты лечения.
3,1,9 Иное медикаментозное лечение.
• У пациентов с ОКСбпST при концентрации глюкозы в крови выше 10 ммоль/л рекомендуется использование сахароснижающих лекарственных средств для контроля уровня гликемии [261-265].ЕОК IIaС (УУР в, УДД 2).
Комментарии. Целевой уровень глюкозы в крови и гликированного гемоглобина при лечении ОКСбпST не определен и должен выбираться с учетом сопутствующих заболеваний. Следует избегать гипогликемии.
Для достижения целевого уровня гликемии у пациентов с ОКСбпST рекомендуется индивидуализированный подход к выбору сахароснижающих лекарственных средств. Наличие у пациента с ОКСбпST СД 2 типа не является обязательным показанием к переводу на инсулинотерапию; многие могут продолжать прием пероральных сахароснижающих препаратов. Если у пациента с СД 2 типа возникла необходимость в использовании инсулинов, после стабилизации состояния рекомендуется переход на пероральные сахароснижающие средства.
Пациенты с ОСКбпST без нарушения сознания и других серьезных осложнений, способные самостоятельно принимать пищу, могут находиться на подкожной инсулинотерапии при условии, что она позволяет поддерживать целевой диапазон гликемии и избегать гипогликемии. Методом выбора для быстрого и управляемого достижения компенсации углеводного обмена является непрерывная внутривенная инфузия инсулинов и аналогов быстрого действия, при необходимости - в сочетании с внутривенной инфузией декстрозы** (Приложение Г12).
• У пациентов с ОКСбпST (с СД и без него) не рекомендуется использовать одновременную инфузию инсулинов и декстрозы**, одновременную инфузию инсулинов, декстрозы** и калия хлорида** из-за отсутствия доказательств положительного влияния на смертность и частоту не фатальных осложнений [266].
ЕОК IIIC (УУР С, УДД 5).
• У пациентов с ОКСбпST не рекомендуется использовать нестероидные противовоспалительные средства (за исключением низких доз АСК** в качестве антиагреганта) из-за неблагоприятного влияния на прогноз [267, 268].
ЕОК IIIB (УУР А, УДД 1).
Комментарии. Рекомендуется отменить нестероидные противовоспалительные средства и/или не начинать их использование при госпитализации с ОКСбпST.
• У пациентов с ОКСбпST и анемией, не имеющих признаков продолжающегося кровотечения и гемодинамической нестабильности, целесообразность гемотрансфузии рекомендуется рассматривать при снижении уровня гематокрита менее 25% и/или гемоглобина менее 70 г/л для уменьшения риска осложнений, связанных с гемотрансфузий, и возможного неблагоприятного влияния гемотрансфузий на прогноз [18].
ЕОК IIbC (УУР с, УДД 5).
• Пациентам с ОКСбпST и устойчивыми суправентрикулярными или желудочковыми тахиаритмиями с ишемией миокарда, острой сердечной недостаточностью или остановкой кровообращения рекомендуется немедленное проведение наружной электрической кардиоверсии для предотвращения прогрессирования осложнений и смерти [269-271].
ЕОК IС (УУР С, УДД 4).
Комментарии. Рекомендуется использовать оборудование, обеспечивающее синхронизированные бифазные разряды.
• Пациентам с ОКСбпST, у которых были зарегистрированы желудочковые тахиаритмии, рекомендуется коррекция гипокалиемии, гипомагниемии и применение бета-адреноблокаторов для уменьшения риска утяжеления желудочковых аритмий и аритмической смерти [272, 273].
ЕОК IC (УУР С, УДД 4).
Комментарии. При отсутствии противопоказаний следует рассмотреть возможность внутривенного введения бета-адреноблокаторов. При недостаточной эффективности или невозможности применения бета-адреноблокаторов для устранения симптомных эпизодов суправентрикулярных и желудочковых аритмий может быть использован амиодарон**. У пациентов с неустойчивыми, бессимптомными и гемодинамически незначимыми желудочковыми аритмиями назначение антиаритмических препаратов до проведения реваскуляризации миокарда, а также профилактическое применение антиаритмических препаратов нецелесообразно.
3,2 Инвазивное лечение.
3,2,1 Выбор стратегии лечения пациента с ОКСбпST в стационаре.
• У пациентов с ОКСбпST на основании оценки риска неблагоприятного исхода рекомендуется выбрать и реализовать одну из стратегий лечения в стационаре (КГ с намерением выполнить реваскуляризацию миокарда (транслюминальная баллонная ангиопластика и стентирование КА или операция КШ в первые 2-72 часа после госпитализации или первоначальное неинвазивное лечение) с целью улучшить прогноз и обеспечить контроль симптомов заболевания [274-283].ЕОК IA (УУР A, УДД 1).
Комментарии. К критериям очень высокого риска относятся - нестабильность гемодинамики или кардиогенный шок; продолжающаяся или повторяющаяся боль в грудной клетке, рефрактерная к медикаментозному лечению; угрожающие жизни аритмии или остановка кровообращения; механические осложнения острого ИМ (разрыв свободной стенки ЛЖ, разрыв межжелудочковой перегородки, разрыв папиллярных мышц или хорд створок митрального клапана); острая сердечная недостаточность с сохраняющимися стенокардией или смещениями сегмента ST на ЭКГ; повторные динамические смещения сегмента ST или изменения зубца T, особенно преходящий подъем сегмента ST. Неотложная инвазивная стратегия должна быть реализована у таких пациентов независимо от уровня сердечных биомаркеров в крови, изменений на ЭКГ и количества баллов по различным шкалам риска. Стационары без возможности выполнить экстренное ЧКВ должны немедленно переводить таких пациентов в инвазивные центры. Пациенты, пришедшие в сознание после устранения остановки кровообращения, должны подвергнуться немедленной КГ. Пациентам в коме, сохраняющейся несмотря на восстановление кровообращения, требуется мультидисциплинарное консультирование и дообследование, если это возможно, с целью исключения некоронарных причин остановки кровообращения. Сразу вслед за этим, при отсутствии явных некоронарных причин, им следует выполнить КГ. Для большинства пациентов может быть достаточно ЧКВ в области симптом-связанного стеноза.
Если ОКСбпST развился в стационаре, отсчет времени до КГ рекомендуется начать с момента обращения пациента за помощью.
• У пациентов с ОКСбпST и признаками очень высокого риска неблагоприятного исхода рекомендуется проведение КГ с намерением выполнить реваскуляризацию миокарда в первые 2 часа после госпитализации с целью снижения риска рецидива ишемии миокарда и улучшения прогноза [18, 233].
ЕОК IC (УУР с, УДД 5).
Комментарии. К критериям очень высокого риска относятся - нестабильность гемодинамики или кардиогенный шок; продолжающаяся или повторяющаяся боль в грудной клетке, рефрактерная к медикаментозному лечению; угрожающие жизни аритмии или остановка кровообращения; механические осложнения острого ИМ (разрыв свободной стенки ЛЖ, разрыв межжелудочковой перегородки, разрыв папиллярных мышц или хорд створок митрального клапана); острая сердечная недостаточность с сохраняющимися стенокардией или смещениями сегмента ST на ЭКГ; повторные динамические смещения сегмента ST или изменения зубца T, особенно преходящий подъем сегмента ST. Неотложная инвазивная стратегия должна быть реализована у таких пациентов независимо от уровня сердечных биомаркеров в крови, изменений на ЭКГ и количества баллов по различным шкалам риска. Стационары без возможности выполнить экстренное ЧКВ должны немедленно переводить таких пациентов в инвазивные центры. Пациенты, пришедшие в сознание после устранения остановки кровообращения, должны подвергнуться немедленной КГ. Пациентам в коме, сохраняющейся несмотря на восстановление кровообращения, требуется мультидисциплинарное консультирование и дообследование, если это возможно, с целью исключения некоронарных причин остановки кровообращения. Сразу вслед за этим, при отсутствии явных некоронарных причин, им следует выполнить КГ. Для большинства пациентов может быть достаточно ЧКВ в области симптом-связанного стеноза.
Если ОКСбпST развился в стационаре, отсчет времени до КГ рекомендуется начать с момента обращения пациента за помощью.
• У пациентов с ОКСбпST и признаками высокого риска неблагоприятного исхода рекомендуется проведение КГ с намерением выполнить реваскуляризацию миокарда в первые 24 после госпитализации с целью снижения риска рецидива ишемии миокарда, сокращения длительности госпитализации и улучшения прогноза (уменьшения риска суммы случаев смерти, ИМ или инсульта) [275-281].
ЕОК IA (УУР A, УДД 1).
Комментарии. К критериям высокого риска относятся подъем или снижение концентрации сердечного тропонина в крови, соответствующие критериям ИМ; динамические смещения сегмента ST или изменения зубца T (с симптомами или бессимптомные); риск по шкале GRACE better 140 баллов. У пациентов данной категории не должно быть признаков очень высокого риска при поступлении или в ходе наблюдения в стационаре, когда КГ должна быть выполнена в неотложном порядке. Стационары без возможностей для выполнения ЧКВ должны срочно переводить таких пациентов в инвазивные центры.
Если ОКСбпST развился в стационаре, отсчет времени до КГ рекомендуется начать с момента обращения пациента за помощью.
• У пациентов с ОКСбпST и признаками умеренного (промежуточного) риска неблагоприятного исхода рекомендуется проведение КГ с намерением выполнить реваскуляризацию миокарда, которую можно отсрочить до 72 после госпитализации, с целью снижения риска рецидива ишемии миокарда [282, 283].
ЕОК IA (УУР A, УДД 1).
Комментарии: К критериям умеренного (промежуточного) риска относятся СД; почечная недостаточность (рСКФ worse 60 мл/мин/1,73 м2); ФВ ЛЖ ниже 40% или застойная сердечная недостаточность; ранняя постинфарктная стенокардия; недавнее ЧКВ; операция КШ в анамнезе; риск по шкале GRACE от 109 до 140 баллов; ишемия миокарда при неинвазивных стресс-тестах. Это время не может быть превышено даже тогда, когда для проведения КГ (и последующего вмешательства) требуется перевод в другой стационар.
Если ОКСбпST развился в стационаре, отсчет времени до КГ рекомендуется начать с момента обращения пациента за помощью.
• У пациентов с ОКСбпST без повторения симптомов ишемии и без критериев очень высокого, высокого и умеренного рисков неблагоприятного исхода для решения о целесообразности инвазивного лечения (КГ до выписки из стационара и возможная реваскуляризация по ее итогам) и более точной оценки риска неблагоприятного течения заболевания рекомендуется выполнить стресс-тест, оптимально с визуализацией миокарда или с оценкой его сократимости [244-286].
ЕОК IA (УУР A, УДД 1).
3,2,2 Способы инвазивного лечения.
У большинства пациентов с односоcудистым поражением рекомендуется выполнять ЧКВ на симптом-связанном стенозе (окклюзии) сразу после КГ с целью снижения риска развития повторного ИМ. У пациентов с многососудистым поражением выбор метода реваскуляризации требует специального обсуждения с учетом клинического состояния пациента, его предпочтений, распространенности и особенностей коронарного атеросклероза, наличия сопутствующих заболеваний, возможности длительно использовать двойную антитромбоцитарную терапию, потребности в длительном использовании антикоагулянтов. При выборе метода реваскуляризации рекомендуется использовать индекс SYNTAX и те же принципы, что используются для пациентов со стабильной ИБС [18, 233].ЕОК IC (УУР с, УДД 5).
Комментарии. Вопрос о выполнении полной или частичной, одномоментной или поэтапной реваскуляризации у каждого пациента решается индивидуально на основе оценки клинического состояния с учетом сопутствующих заболеваний, особенностей коронарной анатомии, функции ЛЖ, возможностей конкретного учреждения и предпочтений пациента.
• При ОКСбпST стентирование КА рекомендуется предпочесть транслюминальной баллонной ангиопластике с целью снижения риска развития повторного ИМ и повторных реваскуляризаций [287].
ЕОК IA (УУР A, УДД 1).
• При ОКСбпST рекомендуется использовать современные типы СВЛ***, а не СБЛП***, с целью снижения риска повторных реваскуляризаций [288-295].
ЕОК IA (УУР A, УДД 1).
• При ОКСбпST у пациентов с планируемой непродолжительной двойной антитромбоцитарной терапией (в течение 1 месяца) из-за высокого риска кровотечений современные типы СВЛ*** рекомендуется предпочесть СБЛП*** [296-298].
ЕОК IIbB (УУР в, УДД 2).
Комментарии. Безопасность прекращения двойной антитромбоцитарной терапии через 1 месяц после имплантации СВЛ*** у пациентов ОКС изучена недостаточно и оценена не для всех современных типов СВЛ***.
• При ОКСбпST в качестве предпочтительного для КГ и ЧКВ рекомендуется доступ через лучевую артерию с целью снижения риска развития кровотечений, смерти, крупных сердечно-сосудистых осложнений и осложнений в месте пункции при условии освоенности этого доступа в учреждении, оказывающем помощь пациентам с ОКСбпST [299, 300].
ЕОК IA (УУР A, УДД 1).
• При наличии показаний к реваскуляризации миокарда и невозможности выполнить ЧКВ у пациентов с ОКСбпST рекомендуется рассматривать выполнение операции КШ, которая является методом выбора при отсутствии подходящей для ЧКВ анатомии или наличии механических осложнений ИМ (разрыв свободной стенки ЛЖ, разрыв межжелудочковой перегородки, разрыв папиллярных мышц или хорд створок митрального клапана) [301, 302].
ЕОК IC (УУР с, УДД 4).
• Если принято решение об операции КШ у пациентов с ОКСбпST и нестабильностью гемодинамики, продолжающейся ишемией миокарда и поражением коронарных артерий с очень высоким риском неблагоприятного исхода, ее рекомендуется выполнить как можно скорее, не дожидаясь восстановления функции тромбоцитов после отмены ингибитора P2Y12-рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC) [303].
ЕОК IC (УУР с, УДД 4).
• Если принято решение об операции КШ у пациентов с ОКСбпST без нестабильности гемодинамики, продолжающейся ишемии миокарда и поражения коронарных артерий с очень высоким риском неблагоприятного исхода, ее рекомендуется выполнить через несколько дней на фоне относительной стабилизации и отмены ингибитора P2Y12-рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC) с целью снижения риска кровотечений [304-311].
ЕОК IIaB (УУР С, УДД 4).
Комментарии. В отсутствие данных рандомизированных исследований оптимальный временной интервал между диагностической КГ и выполнением неэкстренного КШ при ОКСбпST выбирается индивидуально. У пациентов без признаков продолжающейся ишемии миокарда и нестабильности гемодинамики операцию КШ желательно выполнять как минимум через 3 суток после отмены тикагрелора**, 5 суток после отмены клопидогрела** и 7 суток после отмены прасугрела.
• При необходимости укорочения временного интервала между отменой ингибитора P2Y12-рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC) и операцией КШ для определения наиболее безопасного времени вмешательства рекомендуется рассмотреть возможность оценки функции тромбоцитов [312-316].
ЕОК IIbB (УУР с, УДД 4).
Комментарии. Универсальных показателей остаточной реактивности тромбоцитов, при которых безопасно выполнять операцию КШ, нет; каждый метод оценки функции тромбоцитов имеет свои пороговые значения [317].
• У пациентов с ОКСбпST прием АСК** рекомендуется продолжать до операции КШ с целью снижения риска рецидива ишемии миокарда [318, 319].
ЕОК IB (УУР в, УДД 1).
Комментарии. Исключение составляют пациенты с особенно высоким риском тяжелой периоперационной кровопотери, например, с повторным КШ или с комбинированными, сложными операциями. Сюда же следует отнести пациентов, отказывающихся от переливания препаратов крови. Таким пациентам нужно прервать прием АСК** за 3-5 суток до операции.
• У пациентов с ОКСбпST лечение АСК** рекомендуется возобновить через 6-24 после окончания операции КШ с целью снижения смертности и риска повторного ИМ [319-322].
ЕОК IA (УУР A, УДД 1).
Комментарии. У пациентов с непереносимостью АСК** в эти сроки рекомендуется дать клопидогрел** в нагрузочной дозе 300 мг.
• У пациентов с ОКСбпST рекомендуется возобновить прием ингибитора P2Y12-рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC), как только это станет возможно, исходя из риска послеоперационных кровотечений для снижения риска повторных ишемических событий [323-325].
ЕОК IC (УУР в, УДД 3).
3,2,3 Особенности инвазивного лечения ОКСбпST у пациентов с сахарным диабетом.
У пациентов с ОКСбпST и сахарным диабетом рекомендуется инвазивная стратегия лечения с целью снижения риска смертельных исходов и повторного ИМ [326-328].ЕОК IA (УУР A, УДД 1).
• У стабилизированных пациентов с ОКСбпST и сахарным диабетом, имеющих многососудистое поражение и приемлемый хирургический риск, операция КШ предпочтительнее ЧКВ для снижения риска повторного ИМ и реваскуляризаций миокарда [329, 330].
ЕОК IA (УУР A, УДД 1).
• У пациентов с ОКСбпST и сахарным диабетом при ЧКВ рекомендуется использовать современные СВЛ*** с целью снижения риска повторных реваскуляризаций миокарда [331-333].
ЕОК IA (УУР В, УДД 2).
Комментарии. Наилучшие результаты (сопоставимые, по некоторым данным, с результатами КШ) получены при использовании современных типов СВЛ***.
• У пациентов с ОКСбпST и сахарным диабетом рекомендуется принимать во внимание более высокий риск развития контраст-индуцированной нефропатии, что необходимо учитывать при определении показаний к проведению исследований с введением рентгеноконтрастных препаратов, выборе их объема, а также при принятии решения об использовании активной профилактики (гидратация), когда это позволяет состояние пациента [334].
ЕОК IC (УУР С, УДД 4).
Комментарии. Если пациент получает метформин** и/или ингибитор натрий-глюкозного котранспортера 2 типа, после КГ/ЧКВ можно ожидать ухудшения функции почек. Поэтому до КГ/ЧКВ метформин** рекомендуется отменить, а в случаях, когда вмешательства нельзя отсрочить, тщательно мониторировать функцию почек.
3,2,4 Особенности инвазивного лечения ОКСбпST у пациентов с хронической болезнью почек.
• У пациентов с ОКСбпST и хронической болезнью почек (ХБП), многососудистым поражением коронарного русла, приемлемым хирургическим риском и ожидаемой продолжительностью жизни более 1 года операция КШ предпочтительнее ЧКВ с целью снижения риска повторного ИМ и повторных реваскуляризаций миокарда [335, 336].ЕОК IIaB (УУР в, УДД 2).
• У пациентов с ОКСбпST и ХБП, многососудистым поражением коронарного русла, высоким хирургическим риском и ожидаемой продолжительностью жизни менее 1 года ЧКВ предпочтительнее операции КШ [18].
ЕОК IC (УУР с, УДД 5).
• У пациентов с ОКСбпST и ХБП КГ и ЧКВ рекомендуются после тщательной оценки соотношения риска и пользы, с учетом выраженности нарушения функции почек [337].
ЕОК IB (УУР В, УДД 4).
• У пациентов с ОКСбпST и ХБП при ЧКВ рекомендуется предпочесть современные типы СВЛ***, а не СБЛП***, с целью снижения риска повторного ИМ и повторных реваскуляризаций миокарда [338, 339].
ЕОК IB (УУР в, УДД 3).
• У пациентов с ХБП при инвазивной стратегии лечения ОКСбпST рекомендуется гидратация изотоническим раствором натрия хлорида** и применение низко- или изоосмолярного контрастного вещества (в минимальном объеме) для профилактики острого повреждения почек [340-348].
ЕОК IA (УУР A, УДД 2).
Комментарии: У пациентов с умеренной или тяжелой ХБП (рСКФ 15-44 мл/мин/1,73 м2) рекомендуется ограничить объем вводимого контрастного вещества (соотношение объема контраста к рСКФ worse 3,7). Если ожидаемый объем контрастного вещества во время КГ/ЧКВ превышает 100 мл, рекомендуется гидратация с использованием изотонического раствора натрия хлорида** - внутривенная инфузия со скоростью 1 мл/кг/час за 12 часов до процедуры и как минимум 24 часа после ее окончания (для пациентов с ФВ ЛЖ £ 35% или хронической сердечной недостаточностью более 2 функционального класса по NYHA - 0,5 мл/кг/ч). Возможно также использование методик с гидратацией под контролем центрального венозного давления или внутривенным введением фуросемида** с восполнением объема потерянной жидкости изотоническим раствором натрия хлорида**.
У пациентов с тяжелой ХБП (рСКФ 15-29 мл/мин/1,73 м2) может быть рассмотрена целесообразность профилактической гемофильтрации за 6 часов до ЧКВ с замещением жидкости со скоростью 1000 мл/час без ее потери и гидратация как минимум 24 часа после процедуры.
3,2,5 Особенности инвазивного лечения ОКСбпST при кардиогенном шоке.
• У пациентов с ОКСбпST и кардиогенным шоком рекомендуется предпочесть ЧКВ с восстановлением кровотока по симптом-связанной артерии независимо от времени возникновения симптомов [349-354].ЕОК IB (УУР в, УДД 2).
Комментарии. В рамках первичной процедуры рутинное вмешательство на остальных артериях не рекомендуется из-за опасности увеличения смертности и развития острого повреждения почек. У пациентов с многососудистым поражением и ИМ при кардиогенном шоке продемонстрировано преимущество стратегии ЧКВ только симптом-связанной артерии с возможной поэтапной реваскуляризацией по сравнению со стратегией одноэтапного многососудистого ЧКВ.
• У пациентов с ОКСбпST и кардиогенным шоком экстренная операция КШ рекомендуется в случаях, когда коронарная анатомия не подходит для ЧКВ [350, 355].
ЕОК IB (УУР в, УДД 3).
• У пациентов с ОКСбпST и кардиогенным шоком рутинное использование баллонной внутриаортальной контрпульсации не рекомендуется [356-361].
ЕОК IIIB (УУР В, УДД 1).
• У отдельных пациентов с механическими осложнениями ОКСбпST (разрыв свободной стенки ЛЖ, разрыв межжелудочковой перегородки, разрыв папиллярных мышц или хорд створок митрального клапана) и нестабильностью гемодинамики / кардиогенным шоком рекомендуется рассмотреть использование баллонной внутриаортальной контрпульсации с целью повышения выживаемости [360].
ЕОК IIaС (УУР С, УДД 5).
• У отдельных пациентов с ОКСбпST и кардиогенным шоком рекомендуется рассмотреть возможность кратковременного использования экстракорпоральной мембранной оксигенации, а также устройств механической поддержки кровообращения (комплековс универсальных для механической поддержки насосной функции левого и правого желудочков сердца) с целью повышения выживаемости [360].
ЕОК IIbС (УУР С, УДД 4).
• При механических осложнениях ИМ (разрыв межжелудочковой перегородки, разрыв папиллярных мышц или хорд створок митрального клапана) с нестабильностью гемодинамики у пациентов с ОКСбпST рекомендуется проведение экстренного консилиума с участием врача-сердечно-сосудистого хирурга (в том числе и использованием телемедицинских технологий) на предмет возможности проведения хирургической коррекции возникшего дефекта. При разрыве свободной стенки ЛЖ рекомендуется экстренное хирургическое вмешательство с целью повышения выживаемости [361].
ЕОК IC (УУР с, УДД 4).
|
|
Реабилитация и амбулаторное лечение
• Всех пациентов, перенесших ОКСбпST, рекомендуется включить в программы кардиореабилитации (КР), нацеленные на изменение образа жизни, коррекцию факторов риска ИБС, улучшение качества жизни и повышение приверженности к лечению, с целью замедлить прогрессирование заболевания и улучшить прогноз [362-376].
ЕОК IA (УУР A, УДД 1).
Комментарии. Программу КР рекомендуется осуществлять мультидисциплинарной командой и включать три этапа - стационарный в блоке интенсивного наблюдения, стационарный в отделении реабилитации и амбулаторный. Всех пациентов с ОКСбпST следует направлять на ранние этапы КР до выписки из стационара. Все амбулаторные пациенты, перенесшие ОКСбпST в течение последнего года и не участвовавшие в ранних программах КР, должны направляться на амбулаторные программы КР.
Программа КР длится не менее 8-12 недель. Ее ключевыми компонентами являются: физическая реабилитация, обучение и консультирование пациентов, управление факторами риска ИБС посредством адекватного назначения кардиопротективной терапии и мероприятий по повышению приверженности пациентов.
Физическая реабилитация после перенесенного ОКСбпST реализуется посредством персонализированной программы физических тренировок, основанной на оценке физической работоспособности пациентов по данным нагрузочных проб и включающей регулярные аэробные физические нагрузки умеренной интенсивности общей длительностью не менее 2,5 часов в неделю с возможным последующим присоединением силовых нагрузок.
Обучение пациентов рекомендуется проводить в групповом формате (Школы для пациентов). Обучение пациентов, консультирование по имеющимся факторам риска и психологическое консультирование основываются на принципах когнитивной поведенческой терапии.
В рамках программ КР рекомендуется скрининг тревожной и депрессивной симптоматики с помощью стандартизированных опросников с последующим проведением психологического консультирования и, при необходимости, консультации врача-психотерапевта/врача-психиатра и назначения психофармакотерапии.
• Для реализации программы КР пациентов, перенесших ОКСбпST, рекомендуется сформировать мультидисциплинарную команду специалистов (врачи-кардиологи, врач-терапевт/врач общей практики, врач-диетолог, врач/инструктор по лечебной физкультуре, медицинский психолог, медицинские сестры) [363, 365, 366, 377-388].
ЕОК IA (УУР A, УДД 1).
• Всем пациентам после ОКСбпST рекомендуется участие в реабилитационной программе, включающей дозированные физические нагрузки, для улучшения кардиореспираторной работоспособности и функциональных возможностей, благоприятного влияния на факторы риска ИБС, снижения риска нефатальных ишемических событий и смертности [387, 389-395].
ЕОК IA (УУР A, УДД 1).
• После ОКСбпST рекомендуются: умеренные аэробные тренировки на выносливость, реализуемые в первые 2-6 недель в контролируемых условиях; тренировки не менее 3 раз в неделю (оптимально - ежедневно) продолжительностью не менее 30 минут; постоянный уровень нагрузки в течение всей основной фазы тренировки (однако для очень детренированных пациентов и пациентов с сердечной недостаточностью более подходящими могут быть интервальные тренировки низкой интенсивности) [396-398].
ЕОК IС (УУР С, УДД 5).
Комментарии. В качестве контроля за состоянием пациентов во время тренировок рекомендуется непрерывный или прерывистый контроль за ЧСС (и АД). Для оценки функционального статуса пациента и выбора уровня дозированных нагрузок рекомендуется использовать стресс-тест (на велоэргометре или тредмиле) с непрерывной оценкой ритма сердца и ишемии миокарда по ЭКГ или, при его доступности, кардиопульмональный нагрузочный тест (особенно у пациентов с сердечной недостаточностью).
ЕОК IA (УУР A, УДД 1).
Комментарии. Программу КР рекомендуется осуществлять мультидисциплинарной командой и включать три этапа - стационарный в блоке интенсивного наблюдения, стационарный в отделении реабилитации и амбулаторный. Всех пациентов с ОКСбпST следует направлять на ранние этапы КР до выписки из стационара. Все амбулаторные пациенты, перенесшие ОКСбпST в течение последнего года и не участвовавшие в ранних программах КР, должны направляться на амбулаторные программы КР.
Программа КР длится не менее 8-12 недель. Ее ключевыми компонентами являются: физическая реабилитация, обучение и консультирование пациентов, управление факторами риска ИБС посредством адекватного назначения кардиопротективной терапии и мероприятий по повышению приверженности пациентов.
Физическая реабилитация после перенесенного ОКСбпST реализуется посредством персонализированной программы физических тренировок, основанной на оценке физической работоспособности пациентов по данным нагрузочных проб и включающей регулярные аэробные физические нагрузки умеренной интенсивности общей длительностью не менее 2,5 часов в неделю с возможным последующим присоединением силовых нагрузок.
Обучение пациентов рекомендуется проводить в групповом формате (Школы для пациентов). Обучение пациентов, консультирование по имеющимся факторам риска и психологическое консультирование основываются на принципах когнитивной поведенческой терапии.
В рамках программ КР рекомендуется скрининг тревожной и депрессивной симптоматики с помощью стандартизированных опросников с последующим проведением психологического консультирования и, при необходимости, консультации врача-психотерапевта/врача-психиатра и назначения психофармакотерапии.
• Для реализации программы КР пациентов, перенесших ОКСбпST, рекомендуется сформировать мультидисциплинарную команду специалистов (врачи-кардиологи, врач-терапевт/врач общей практики, врач-диетолог, врач/инструктор по лечебной физкультуре, медицинский психолог, медицинские сестры) [363, 365, 366, 377-388].
ЕОК IA (УУР A, УДД 1).
• Всем пациентам после ОКСбпST рекомендуется участие в реабилитационной программе, включающей дозированные физические нагрузки, для улучшения кардиореспираторной работоспособности и функциональных возможностей, благоприятного влияния на факторы риска ИБС, снижения риска нефатальных ишемических событий и смертности [387, 389-395].
ЕОК IA (УУР A, УДД 1).
• После ОКСбпST рекомендуются: умеренные аэробные тренировки на выносливость, реализуемые в первые 2-6 недель в контролируемых условиях; тренировки не менее 3 раз в неделю (оптимально - ежедневно) продолжительностью не менее 30 минут; постоянный уровень нагрузки в течение всей основной фазы тренировки (однако для очень детренированных пациентов и пациентов с сердечной недостаточностью более подходящими могут быть интервальные тренировки низкой интенсивности) [396-398].
ЕОК IС (УУР С, УДД 5).
Комментарии. В качестве контроля за состоянием пациентов во время тренировок рекомендуется непрерывный или прерывистый контроль за ЧСС (и АД). Для оценки функционального статуса пациента и выбора уровня дозированных нагрузок рекомендуется использовать стресс-тест (на велоэргометре или тредмиле) с непрерывной оценкой ритма сердца и ишемии миокарда по ЭКГ или, при его доступности, кардиопульмональный нагрузочный тест (особенно у пациентов с сердечной недостаточностью).
Профилактика
5,1 Профилактика.
Помимо продолжения медикаментозной терапии, начатой в ранние сроки лечения ОКСбпST (раздел 3,1), рекомендуются вмешательства по контролю сердечно-сосудистых факторов риска и предупреждению внезапной сердечной смерти.• Среди пациентов, перенесших ОКСбпST, рекомендуются выявление курильщиков и регулярные вмешательства, направленные на полный отказ от курения, включая пассивное курение, с целью снижения смертности [399-409].
ЕОК IA (УУР A, УДД 1).
Комментарии. Мероприятия по отказу от курения рекомендуется начинать на госпитальном этапе и продолжить после выписки. Рекомендуются поведенческие и фармакологические вмешательства (никотин-заместительная терапия или варениклин).
• Всем пациентам, перенесшим ОКСбпST, рекомендуется придерживаться принципов здорового питания для снижения риска ишемических событий [410-417].
ЕОК IA (УУР в, УДД 2).
Комментарии. Ключевые характеристики здорового питания - ограничение потребления насыщенных жиров и транс-изомеров жирных кислот до worse 10% и worse 1% от общей калорийности суточного рациона, соответственно; поваренной соли до 5 г в сутки; легкоусваиваемых углеводов; потребление большого количества фруктов (≥ 250 г в сутки), овощей (≥ 250 г в сутки) и цельнозерновых продуктов. Рекомендуется потребление рыбы 1-2 раза в неделю (хотя бы 1 раз в неделю - жирной рыбы), а также молочных продуктов с низкой жирностью, постного мяса и птицы, бобовых и несоленых орехов в количестве 30 г в день. Суточное потребление алкоголя не должно превышать 1 стандартную дозу у женщин и 1-2 стандартных дозы у мужчин (1 стандартная доза - 40 мл крепких спиртных напитков или 120 мл сухого вина или 330 мл пива).
• Всем пациентам, перенесшим ОКСбпST, рекомендуется нормализация массы тела для снижения риска ишемических событий [418-420].
ЕОК IA (УУР A, УДД 2).
Комментарии: Целевые значения индекса массы тела составляют 20-25 кг/м2, окружности талии - менее 80 см для женщин и менее 94 см для мужчин.
• Всем пациентам, перенесшим ОКСбпST, рекомендуется поддержание АД на целевом уровне для снижения риска ишемических событий и смерти [421-423].
ЕОК IA (УУР A, УДД 1).
Комментарии. Целевой уровень АД у пациентов после ОКС - ниже 140/90 мм При хорошей переносимости следует рассмотреть снижение АД до 130/80 мм и ниже. Для контроля АД после ОКС предпочтительны бета-адреноблокаторы и ингибиторы АПФ.
• У пациентов с СД, перенесших ОКСбпST, рекомендуется проводить лечение, направленное на поддержание выбранного совместно с врачом-эндокринологом индивидуального целевого уровня гликированного гемоглобина (у большинства пациентов - ниже 7,0%) для снижения риска микро- и макрососудистых осложнений СД [424-426].
ЕОК IIaB (УУР С, УДД 5).
Комментарии: У пациентов с СД 2 типа перспективно использование антагонистов рецептора глюкагоноподобного пептида 1 типа и ингибиторов натрий-глюкозного котранспортера 2 типа, способствующих снижению частоты сердечно-сосудистых осложнений у пациентов с атеросклеротическими сердечно-сосудистыми заболеваниями или высоким сердечно-сосудистым риском.
• У пациентов, перенесших ОКСбпST, с высоким уровнем стресса, тревожной и депрессивной симптоматикой рекомендуются психологическое консультирование (мультимодальные поведенческие вмешательства), психотерапия и психофармакотерапия для улучшения психологического статуса, снижения риска сердечно-сосудистых осложнений и сердечно-сосудистой смерти [427-430].
ЕОК IА (УУР в, УДД 1).
• У пациентов, перенесших ОКСбпST, рекомендуется использовать фиксированные комбинации препаратов для увеличения приверженности к лечению [431, 432].
ЕОК IIbB (УУР в, УДД 2).
• Всем пациентам, перенесшим ОКСбпST, рекомендуется ежегодная вакцинация против гриппа для уменьшения риска сердечно-сосудистых осложнений и смерти [433-438].
ЕОК IB (УУР в, УДД 2).
• После ОКСбпST у пациентов с сердечной недостаточностью, сохраняющейся на фоне оптимальной медикаментозной терапии, и ФВ ЛЖ £ 35% как минимум через 40 дней от начала заболевания, которые не подходят для процедур реваскуляризации миокарда, рекомендуется имплантация кардиовертера-дефибриллятора*** (или прибора для ресинхронизирующей терапии с функцией кардиовертера-дефибриллятора*** при наличии показаний) для профилактики внезапной сердечной смерти [439, 440].
ЕОК IA (УУР в, УДД 2).
Комментарии. У пациентов с ОКСбпST, ФВ ЛЖ £ 35% и сохраняющейся ишемией миокарда (включая выявленную при нагрузочных тестах) до принятия решения о профилактической имплантации кардиовертера-дефибриллятора*** (или прибора для ресинхронизирующей терапии с функцией кардиовертера-дефибриллятора***) рекомендуется рассмотреть реваскуляризацию миокарда и повторно определить ФВ ЛЖ как минимум через 6 месяцев.
5,2 Диспансерное наблюдение.
• После выписки из стационара рекомендуется диспансерное наблюдение за пациентами, перенесшими ОКСбпST (ИМбпST или НС) для реализации комплекса мер по профилактике и лечению сердечно-сосудистых осложнений, своевременной коррекции терапии и повышения приверженности к лечению [441, 442].ЕОК IC (УУР с, УДД 5).
Комментарии. В соответствии с приказом Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. №918н Об утверждении Порядка оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями (с изменениями и дополнениями от 22 февраля 2019 г.) и приказом Министерства здравоохранения РФ от 29 марта 2019 г. №173н Об утверждении порядка проведения диспансерного наблюдения за взрослыми , диспансерное наблюдение пациентов, перенесших инфаркт миокарда, в течение 12 месяцев после оказания медицинской помощи в стационарных условиях медицинских организаций, осуществляется врачом-кардиологом. Минимальная периодичность диспансерных приемов - не реже 2 раз в год. Контролируемые показатели здоровья включают измерение АД, измерение ЧСС, определение ХС ЛНП. По медицинским показаниям могут быть назначены дополнительные профилактические, диагностические, лечебные и реабилитационные мероприятия. В дальнейшем пожизненное диспансерное наблюдение осуществляется врачом-терапевтом, прием (осмотр, консультация) врача-кардиолога осуществляется по медицинским показаниям при направлении врача-терапевта участкового (семейного врача).
У пациентов, перенесших ОКСбпST с осложненным течением заболевания, а также у нуждающихся в титровании доз лекарственных средств (гиполипидемических, бета-адреноблокаторов, ингибиторов АПФ/ангиотензина II антагонистов, антагонистов минералкортикоидных рецепторов, пероральных антикоагулянтов ) частота диспансерных приемов должна определяться клинической необходимостью. В частности, подбор гиполипидемической терапии требует оценки ХС ЛНП каждые 4-6 недель, пока не будут достигнуты целевые значения показателя.
|
|
Организация оказания медицинской помощи
Показания для госпитализации.
Всех пациентов с подозрением на ОКСбпST рекомендуется срочно госпитализировать, предпочтительно в стационар, специализирующийся на лечении пациентов с ОКС, предпочтительно в лечебное учреждение, где возможно инвазивное лечение ОКС. Поскольку многим пациентам с подозрением на ОКСбпST может потребоваться углубленная дифференциальная диагностика, их оптимально госпитализировать в многопрофильный стационар с возможностью экстренной диагностики и лечения острой коронарной и иной патологий. Пациент с признаками высокого риска неблагоприятного исхода должен быть госпитализирован в стационар с возможностью инвазивного лечения ОКС.У пациентов с подозрением на ОКСбпST на догоспитальном этапе не рекомендуется проведение лабораторно-инструментальных исследований, кроме ЭКГ, направленных на подтверждение или исключение диагноза. Диагноз ОКС клинический и никаких его подтверждений на догоспитальном этапе не требуется. Регистрация ЭКГ нужна для определения патогенетического варианта ОКС (ОКСпST или ОКСбпST) и, соответственно, необходимости срочного реперфузионного лечения. Любые догоспитальные диагностические мероприятия, которые могут задержать госпитализацию, неприемлемы.
При показаниях к инвазивной стратегии лечения ОКСбпST пациент, госпитализированный в стационар, не располагающий такими возможностями, должен быть своевременно переведен в лечебное учреждение, где реализуется программа реваскуляризации при ОКС. В зависимости от риска неблагоприятного исхода сроки КГ с намерением выполнить реваскуляризацию миокарда составляют от 2 до 72 часов после госпитализации.
В каждом регионе рекомендуется разработать региональный протокол маршрутизации пациентов с ОКС с учетом рекомендаций по лечению ОКСбпST и особенностей региона.
В каждом регионе рекомендуется выделить специализированное кардиохирургическое отделение для проведения экстренных операций коронарного шунтирования у пациентов с ОКС, а также разработать региональные правила экстренного перевода таких пациентов.
Показания к выписке пациента из стационара.
После исключения диагноза ОКСбпST пациента рекомендуется перевести в профильное отделение стационара или выписать.Пациентов с ОКСбпST рекомендуется выписывать при условии клинической стабилизации, завершения стратификации риска неблагоприятного исхода (включая КГ и/или неинвазивные стресс-тесты в случаях, когда это показано) и реализации выбранной стратегии лечения. При подтверждении предварительного диагноза ОКСбпST должен быть сформулирован окончательный диагноз - ИМбпST или НС.
Иные организационные технологии.
При подозрении на ОКСбпST рекомендуется интенсивное наблюдение за пациентами в блоке (палате) интенсивной терапии с дистанционным наблюдением за электрокардиографическими данными (мониторированием ЭКГ) для контроля ритма сердца, пока не будет подтверждено или отвергнуто наличие ОКСбпST, определен риск неблагоприятного исхода, выбрана стратегия ведения пациента и исключены другие угрожающие жизни заболевания и осложнения.При неосложненном ИМбпST у пациентов, не имеющих признаков, указывающих на повышенный риск возникновения аритмий, рекомендуется интенсивное наблюдение в блоке (палате) интенсивной терапии с дистанционным наблюдением за электрокардиографическими данными (мониторированием ЭКГ) для контроля ритма сердца продолжительностью до 24 или до успешного ЧКВ, если оно было выполнено в первые сутки после госпитализации. В остальных случаях интенсивное наблюдение с дистанционным наблюдением за электрокардиографическими данными (мониторированием ЭКГ) ля контроля ритма сердца рекомендуется продлить до клинической стабилизации.
Дистанционное наблюдение за электрокардиографическими данными (мониторированием ЭКГ) для контроля ритма сердца рекомендуется продлить при повышенном риске возникновения аритмий (нестабильность гемодинамики, имевшиеся серьезные аритмии, ФВ ЛЖ worse 40%, безуспешные попытки реперфузионного лечения, сохраняющиеся критические стенозы в крупных коронарных артериях, осложнения при ЧКВ, сумма баллов по шкале GRACE better 140). У пациентов, не имеющих признаков продолжающейся ишемии миокарда, продление дистанционного наблюдения за электрокардиографическими данными (мониторирования ЭКГ) для контроля ритма сердца возможно при подозрении на спазм коронарных артерий, а также при наличии симптомов, не позволяющих исключить аритмию.
Дополнительно
Дополнительная информация представлена в Приложениях Б1-Б3 и Г1-Г12.
Критерии оценки качества медицинской помощи
| № | Критерий качества | EОК Класс и уровень | УДД | УУР |
| 1 | Пациент с подозрением на ОКС срочно госпитализирован, предпочтительно в стационар, специализирующийся на лечении пациентов с ОКС, предпочтительно в лечебное учреждение, где возможно инвазивное лечение ОКС. | IC | С | 5 |
| 2 | У пациента с подозрением на ОКСбпST определен уровень биохимических маркеров повреждения кардиомиоцитов в крови, предпочтительно исследование уровня сердечного тропонина I или Т. | IА | А | 1 |
| 3 | У пациента с подозрением на ОКСбпST выполнена ЭхоКГ с обязательной оценкой ФВ ЛЖ. | IC | в | 3 |
| 4 | У пациента с ОКСбпST на основании оценки риска неблагоприятного исхода выбрана и реализована одна из стратегий лечения в стационаре (КГ с намерением выполнить реваскуляризацию миокарда в первые 2-72 часа после госпитализации или первоначальное неинвазивное лечение). | IА | А | 1 |
| 5 | У пациента с ОКСбпST в начале лечения использовалась тройная антитромботическая терапия (сочетание АСК**, ингибитора Р2Y12-рецептора тромбоцитов и антикоагулянта) с последующим переходом на сочетание АСК** с ингибитором Р2Y12-рецептора тромбоцитов или, для пациентов с показаниями к длительному применению антикоагулянтов, на сочетание перорального антикоагулянта с одним или двумя антиагрегантами (АТХ-группа антиагреганты, кроме гепарина, в01AC). | IА | А | 1 |
| 6 | У пациента с ОКСбпST и ФВ ЛЖ £ 40% назначен пероральный бета-адреноблокатор, если к препаратам этой группы нет противопоказаний. | IA | В | 2 |
| 7 | У пациента с ОКСбпST при ФВ ЛЖ £ 40%, АГ, сахарном диабете, хронической болезни почек (ХБП) назначен ингибитор АПФ, если к препаратам этой группы нет противопоказаний. | IА | А | 1 |
| 8 | У пациента с ОКСбпST в период госпитализации начато или продолжено лечение высокими дозами ингибиторов ГМГ-КоА-редуктазы вне зависимости от исходного уровня холестерина в крови, если к ним нет противопоказаний и высокая доза ингибиторов ГМГ-КоА-редуктазы хорошо переносится. | IА | А | 1 |
| 9 | Пациент, перенесший ОКСбпST, включен в программы КР, нацеленные на изменение образа жизни, коррекцию факторов риска ИБС, улучшение качества жизни и повышение приверженности к лечению. | IА | А | 1 |
| 10 | Пациент, перенесший ОКСбпST (ИМбпST или НС), после выписки из стационара взят на диспансерное наблюдение. | IС | С | 5 |
Список литературы
• Howick J.H. The Philosophy of Evidence-based Medicine. Wiley. p. 15. ISBN 978-1-4443-4266-6.
• Sackett D.L., Rosenberg W.M., Gray J.A. et al. Evidence based medicine: what it is and what it isn t. вMJ 1996; 312: 71-72.
• Федеральный закон от 21,11,2011 № 323-ФЗ (ред. от 03,04,2017) Об основах охраны здоровья граждан в Российской Федерации .
• Эпидемиологический словарь, 4-е издание. Под редакцией Джона М. Ласта для Международной эпидемиологической ассоциации. Москва, 2009, 316 стр.
• Федеральное агентство по техническому регулированию и метрологии. Национальный стандарт Российской Федерации. ГОСТР 52379-2005. Надлежащая клиническая практика. Москва, 2005.
• Федеральный закон от 12,04,2010 № 61-ФЗ (ред. от 03,07,2016) «Об обращении лекарственных средств».
• Малая медицинская энциклопедия. М. Медицинская энциклопедия. 1991-96 гг. Электронный ресурс]. Режим доступа: http://dic.academic.ru/dic.nsf/enc_medicine/28878/Синдром.
• Андреева Н.С., Реброва О.Ю., Зорин Н.А. Системы оценки достоверности научных доказательств и убедительности рекомендаций: сравнительная характеристика и перспективы унификации. Медицинские технологии. Оценка и выбор. 2012. 4. С. 10-24.
• Thygesen K, Alpert JS, Jaffe AS, сhaitman вR, вax JJ, Morrow DA, White HD; ESC Scientific Document Group. Fourth universal definition of myocardial infarction (2018). Eur Heart J 2019; 40: 237-269.
• Данные Росстата www.gsk.ru на 22,06,2019.
• EUGenMed сardiovascular сlinical Study Group, Regitz-Zagrosek V, OerteltPrigione S, Prescott E, Franconi F, Gerdts E, Foryst-Ludwig A, Maas AH, Kautzky-Willer A, Knappe-Wegner D, Kintscher U, Ladwig KH, Schenck Gustafsson K, Stangl V. Gender in cardiovascular diseases: impact on clinical manifestations, management, and outcomes. Eur Heart J 2016; 37: 24-34.
• Концевая А.В., Калинина А.М., Колтунов И.Е. Социально-экономический ущерб от острого коронарного синдрома в России. Рациональная фармакотерапия в кардиологии. 2011; 7: 158-166.
• McManus DD, Gore J, Yarzebski J, Spencer F, Lessard D, Goldberg RJ. Recent trends in the incidence, treatment, and outcomes of patients with STEMI and NSTEMI. Am J Med 2011; 124: 40-47.
• Эрлих А.Д., Мацкеплишвили С.Т., Грацианский Н.А., Бузиашвили Ю.И. Первый московский регистр острого коронарного синдрома: характеристика больных, лечение и исходы за время пребывания в стационаре. Кардиология 2013; 12: 4-14.
• Fox KA, сarruthers KF, Dunbar DR, Graham с, Manning JR, De Raedt H, вuysschaert I, Lambrechts D, Van de Werf F. Underestimated and under-recognized: the late consequences of acute coronary syndrome (GRACE UK-Belgian Study). Eur Heart J 2010; 31: 2755-2764.
• Pasupathy S, Air T, Dreyer RP, Tavella R, вeltrame JF. Systematic review of patients presenting with suspected myocardial infarction and nonobstructive coronary arteries. сirculation 2015; 131: 861-870.
• Niccoli G, Scalone G, сrea F. Acute myocardial infarction with no obstructive coronary atherosclerosis: mechanisms and management. Eur Heart J 2015; 36: 475-481.
• Roffi M., Patrono с., сollet J.P., et al. 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: Task Force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation of the European Society of сardiology (ESC). Eur Heart J 2016; 37:267-315.
• Amsterdam E.A., Wenger N., вrindis R.G., et al. 2014 AHA/ACC Guidelines for the management of patients with non-ST-elevation acute coronary syndrome: a report of the American сollege of сardiology Foundation/American Heart Association Task Force on practice guidelines. сirculation 2014; 130: e344-e426.
• Reichlin T, Twerenbold R, Reiter M, Steuer S, вassetti S, вalmelli с, Winkler K, Kurz S, Stelzig с, Freese M, Drexler в, Haaf P, Zellweger с, Osswald S, Mueller с. Introduction of high-sensitivity troponin assays: impact on myocardial infarction incidence and prognosis. Am J Med 2012; 125: 1205-1213.
• Сhapman AR, Lee KK, McAllister DA, сullen L, Greenslade JH, Parsonage W, Worster A, Kavsak PA, вlankenberg S, Neumann J, Sorensen NA, Westermann D, вuijs MM, Verdel GJE, Pickering JW, Than MP, Twerenbold R, вadertscher P, Sabti Z, Mueller с, Anand A, Adamson P, Strachan FE, Ferry A, Sandeman D, Gray A, вody R, Keevil в, сarlton E, Greaves K, Korley FK, Metkus TS, Sandoval Y, Apple FS, Newby DE, Shah ASV, Mills NL. Association of High-Sensitivity сardiac Troponin I сoncentration With сardiac Outcomes in Patients With Suspected Acute сoronary Syndrome. JAMA 2017; 318: 1913-1924.
• Mueller с, Giannitsis E, Mockel M, Huber K, Mair J, Plebani M, Thygesen K, Jaffe AS, Lindahl в, вiomarker Study Group of the ESC ACCA. Rapid rule out of acute myocardial infarction: novel biomarker-based strategies. Eur Heart J Acute сardiovasc сare 2017; 6: 218-222.
• Pickering JW, Than MP, сullen L, Aldous S, Ter Avest E, вody R, сarlton EW, сollinson P, Dupuy AM, Ekelund U, Eggers KM, Florkowski сM, Freund Y, George P, Goodacre S, Greenslade JH, Jaffe AS, Lord SJ, Mokhtari A, Mueller с, Munro A, Mustapha S, Parsonage W, Peacock WF, Pemberton с, Richards AM, Sanchis J, Staub LP, Troughton R, Twerenbold R, Wildi K, Young J. Rapid Rule-out of Acute Myocardial Infarction With a Single High-Sensitivity сardiac Troponin T Measurement вelow the Limit of Detection: A сollaborative Meta-analysis. Ann Intern Med 2017; 166: 715-3724.
• Miller-Hodges E, Anand A, Shah ASV, сhapman AR, Gallacher P, Lee KK, Farrah T, Halbesma N, вlackmur JP, Newby DE, Mills NL, Dhaun N. High-Sensitivity сardiac Troponin and the Risk Stratification of Patients With Renal Impairment Presenting With Suspected Acute сoronary Syndrome. сirculation 2018; 137: 425-435.
• Giannitsis E., вecker M., Kurz K., Hess G., Zdunek D. et al. High-sensitivity cardiac troponin T for early prediction of evolving non-ST-segment elevation myocardial infarction in patients with suspected acute coronary syndrome and negative troponin results on admission. сlinical chemistry 2010; 56: 642-650.
• Reichlin T, Irfan A, Twerenbold R, Reiter M, Hochholzer W, вurkhalter H, вassetti S, Steuer S, Winkler K, Peter F, Meissner J, Haaf P, Potocki M, Drexler в, Osswald S, Mueller с. Utility of absolute and relative changes in cardiac troponin concentrations in the early diagnosis of acute myocardial infarction. сirculation 2011; 124: 136-45.
• Shah ASV, Anand A, Strachan FE, Ferry AV, Lee KK, сhapman AR, Sandeman D, Stables сL, Adamson PD, Andrews JPM, Anwar MS, Hung J, Moss AJ, O Brien R, вerry с, Findlay I, Walker S, сruickshank A, Reid A, Gray A, сollinson PO, Apple FS, McAllister DA, Maguire D, Fox KAA, Newby DE, Tuck с, Harkess R, Parker RA, Keerie с, Weir сJ, Mills NL, High SI. High-sensitivity troponin in the evaluation of patients with suspected acute coronary syndrome: a stepped-wedge, cluster-randomised controlled trial. Lancet 2018; 392: 919-928.
• Reichlin T, Schindler с, Drexler в, Twerenbold R, Reiter M, Zellweger с, Moehring в, Ziller R, Hoeller R, Rubini Gimenez M, Haaf P, Potocki M, Wildi K, вalmelli с, Freese M, Stelzig с, Freidank H, Osswald S, Mueller с. One-hour rule-out and rule-in of acute myocardial infarction using high-sensitivity cardiac troponin T. Arch Intern Med 2012; 172: 1211-8.
• Reichlin T, Twerenbold R, Maushart с, Reiter M, Moehring в, Schaub N, вalmelli с, Rubini Gimenez M, Hoeller R, Sakarikos K, Drexler в, Haaf P, Osswald S, Mueller с. Risk stratification in patients with unstable angina using absolute serial changes of 3 high-sensitive troponin assays. Am Heart J 2013; 165: 371-378.
• Shah AS, Anand A, Sandoval Y, Lee KK, Smith SW, Adamson PD, сhapman AR, Langdon T, Sandeman D, Vaswani A, Strachan FE, Ferry A, Stirzaker AG, Reid A, Gray AJ, сollinson PO, McAllister DA, Apple FS, Newby DE, Mills NL, High Si. High-sensitivity cardiac troponin I at presentation in patients with suspected acute coronary syndrome: a cohort study. Lancet 2015; 386: 2481-1488.
• Nestelberger T, Wildi K, вoeddinghaus J, Twerenbold R, Reichlin T, Giménez MR, Puelacher с, Jaeger с, Grimm K, Sabti Z, Hillinger P, Kozhuharov N, du Fay de Lavallaz J, Pinck F, Lopez в, Salgado E, Miró Ò, вingisser R, Lohrmann J, Osswald S, Mueller с. сharacterization of the observe zone of the ESC 2015 high-sensitivity cardiac troponin 0h/1h-algorithm for the early diagnosis of acute myocardial infarction. Int J сardiol 2016; 207: 238-245.
• Neumann JT, Sorensen NA, Schwemer T, Ojeda F, вourry R, Sciacca V, Schaefer S, Waldeyer с, Sinning с, Renne T, Than M, Parsonage W, Wildi K, Makarova N, Schnabel RB, Landmesser U, Mueller с, сullen L, Greenslade J, Zeller T, вlankenberg S, Karakas M, Westermann D. Diagnosis of Myocardial Infarction Using a High-Sensitivity Troponin I 1-Hour Algorithm. JAMA сardiol 2016; 1: 397-404.
• вoeddinghaus J, Reichlin T, сullen L, Greenslade JH, Parsonage WA, Hammett с, Pickering JW, Hawkins T, Aldous S, Twerenbold R, Wildi K, Nestelberger T, Grimm K, Rubini-Gimenez M, Puelacher с, Kern V, Rentsch K, Than M, Mueller с. Two-Hour Algorithm for Triage toward Rule-Out and Rule-In of Acute Myocardial Infarction by Use of High-Sensitivity сardiac Troponin I. сlin сhem 2016; 62: 494-504.
• Mueller с, Giannitsis E, сhrist M, Ordonez-Llanos J, deFilippi с, McCord J, вody R, Panteghini M, Jernberg T, Plebani M, Verschuren F, French J, сhristenson R, Weiser S, вendig G, Dilba P, Lindahl в, Investigators T-A. Multicenter Evaluation of a 0-Hour/1-Hour Algorithm in the Diagnosis of Myocardial Infarction With High-Sensitivity сardiac Troponin T. Ann Emerg Med 2016; 68: 76-87 e4.
• сhapman AR, Anand A, вoeddinghaus J, Ferry AV, Sandeman D, Adamson PD, Andrews J, Tan S, сheng SF, D’Souza M, Orme K, Strachan FE, Nestelberger T, Twerenbold R, вadertscher P, Reichlin T, Gray A, Shah ASV, Mueller с, Newby DE, Mills NL. сomparison of the efficacy and safety of early rule-out pathways for acute myocardial infarction. сirculation 2017; 135: 1586-1596.
• вoeddinghaus J, Nestelberger T, Twerenbold R, Wildi K, вadertscher P, сupa J, вürge T, Mächler P, сorbière S, Grimm K, Giménez MR, Puelacher с, Shrestha S, Flores Widmer D, Fuhrmann J, Hillinger P, Sabti Z, Honegger U, Schaerli N, Kozhuharov N, Rentsch K, Miró Ò, López в, Martin-Sanchez FJ, Rodriguez-Adrada E, Morawiec в, Kawecki D, Ganovská E, Parenica J, Lohrmann J, Kloos W, вuser A, Geigy N, Keller DI, Osswald S, Reichlin T, Mueller с. Direct comparison of 4 very early rule-out strategies for acute myocardial infarction using high-sensitivity cardiac troponin I. сirculation 2017; 135: 1597-1611.
• Wildi K, сullen L, Twerenbold R, Greenslade JH, Parsonage W, вoeddinghaus J, Nestelberger T, Sabti Z, Rubini-Gimenez M, Puelacher с, сupa J, Schumacher L, вadertscher P, Grimm K, Kozhuharov N, Stelzig с, Freese M, Rentsch K, Lohrmann J, Kloos W, вuser A, Reichlin T, Pickering JW, Than M, Mueller с. Direct сomparison of 2 Rule-Out Strategies for Acute Myocardial Infarction: 2-h Accelerated Diagnostic Protocol vs 2-h Algorithm. сlin сhem 2017; 63: 1227-1236.
• вoeddinghaus J, Nestelberger T, Twerenbold R, Neumann JT, Lindahl в, Giannitsis E, Sorensen NA, вadertscher P, Jann JE, Wussler D, Puelacher с, Rubini Gimenez M, Wildi K, Strebel I, Du Fay de Lavallaz J, Selman F, Sabti Z, Kozhuharov N, Potlukova E, Rentsch K, Miro O, Martin-Sanchez FJ, Morawiec в, Parenica J, Lohrmann J, Kloos W, вuser A, Geigy N, Keller DI, Osswald S, Reichlin T, Westermann D, вlankenberg S, Mueller с, Apace в, Investigators T-A. Impact of age on the performance of the ESC 0/1h-algorithms for early diagnosis of myocardial infarction. Eur Heart J 2018; 39: 3780-3794.
• вoeddinghaus J, Twerenbold R, Nestelberger T, вadertscher P, Wildi K, Puelacher с, du Fay de Lavallaz J, Keser E, Rubini Gimenez M, Wussler D, Kozhuharov N, Rentsch K, Miro O, Martin-Sanchez FJ, Morawiec в, Stefanelli S, Geigy N, Keller DI, Reichlin T, Mueller с, Investigators A. сlinical Validation of a Novel High-Sensitivity сardiac Troponin I Assay for Early Diagnosis of Acute Myocardial Infarction. сlin сhem 2018; 64: 1347-1360.
• Twerenbold R, вadertscher P, вoeddinghaus J, Nestelberger T, Wildi K, Puelacher с, Sabti Z, Rubini Gimenez M, Tschirky S, du Fay de Lavallaz J, Kozhuharov N, Sazgary L, Mueller D, вreidthardt T, Strebel I, Flores Widmer D, Shrestha S, Miro O, Martin-Sanchez FJ, Morawiec в, Parenica J, Geigy N, Keller DI, Rentsch K, von Eckardstein A, Osswald S, Reichlin T, Mueller с. 0/1-Hour Triage Algorithm for Myocardial Infarction in Patients With Renal Dysfunction. сirculation 2018; 137: 436-451.
• Twerenbold R, Neumann JT, Sorensen NA, Ojeda F, Karakas M, вoeddinghaus J, Nestelberger T, вadertscher P, Rubini Gimenez M, Puelacher с, Wildi K, Kozhuharov N, вreitenbuecher D, вiskup E, du Fay de Lavallaz J, Flores D, Wussler D, Miro O, Martin-Sanchez FJ, Morawiec в, Parenica J, Geigy N, Keller DI, Zeller T, Reichlin T, вlankenberg S, Westermann D, Mueller с. Prospective Validation of the 0/1-h Algorithm for Early Diagnosis of Myocardial Infarction. J Am сoll сardiol 2018; 72: 620-632.
• Greenslade J, сho E, Van Hise с, Hawkins T, Parsonage W, Ungerer J, Tate J, Pretorius с, Than M, сullen L. Evaluating Rapid Rule-out of Acute Myocardial Infarction Using a High-Sensitivity сardiac Troponin I Assay at Presentation. сlin сhem 2018; 64: 820-3364 829.
• Neumann J.T., Twerenbold R., Ojeda F., Sörensen N.A., сhapman A.R., Shah A.S.V., Anand A., вoeddinghaus J., Nestelberger T., вadertscher P., Mokhtari A., Pickering J.W., Troughton R.W., Greenslade J., Parsonage W., Mueller‑Hennessen M., Gori T., Jernberg T., Morris N., Liebetrau с., Hamm с., Katus H.A., Münzel T., Landmesser U., Salomaa V., Iacoviello L., Ferrario M.M., Giampaoli S., Kee F., Thorand в., Peters A., вorchini R., Jørgensen T., Söderberg S., Sans S., Tunstall‑Pedoe H., Kuulasmaa K., Renné T., Lackner K.J., Worster A., вody R., Ekelund U., Kavsak P.A., Keller T., Lindahl в., Wild P., Giannitsis E., Than M., сullen L.A., Mills N.L., Mueller с., Zeller T., Westermann D., вlankenberg S. Application of High-Sensitivity Troponin in Suspected Myocardial Infarction. N Engl J Med 2019; 380: 2529-2540.
• Neumann JT, Sorensen NA, Rubsamen N, Ojeda F, Schock A, Seddighizadeh P, Zeller T, Westermann D, вlankenberg S. Evaluation of a new ultra-sensitivity troponin I assay in patients with suspected myocardial infarction. Int J сardiol 2019; 283: 35-40.
• сhapman AR, Fujisawa T, Lee KK, Andrews JP, Anand A, Sandeman D, Ferry AV, Stewart S, Marshall L, Strachan FE, Gray A, Newby DE, Shah ASV, Mills NL. Novel high-sensitivity cardiac troponin I assay in patients with suspected acute coronary syndrome. Heart 2019; 105: 616-622.
• Wildi K, Nelles в, Twerenbold R, Rubini Gimenez M, Reichlin T, Singeisen H, Druey S, Haaf P, Sabti Z, Hillinger P, Jaeger с, сampodarve I, Kreutzinger P, Puelacher с, Moreno Weidmann Z, Gugala M, Pretre G, Doerflinger S, Wagener M, Stallone F, Freese M, Stelzig с, Rentsch K, вassetti S, вingisser R, Osswald S, Mueller с. Safety and efficacy of the 0 h/3 h protocol for rapid rule out of myocardial infarction. Am Heart J 2016; 181: 16-25.
• вadertscher P, вoeddinghaus J, Twerenbold R, Nestelberger T, Wildi K, Wussler D, Schwarz J, Puelacher с, Giménez MR, Kozhuharov N, de Lavallaz JF, сerminara SE, Potlukova E, Rentsch K, Miró Ò, López в, Martin-Sanchez FJ, Morawiec в, Muzyk P, Keller DI., Reichlin T, Mueller с; for the APACE Investigators. Direct сomparison of the 0/1h and 0/3h Algorithms for Early Rule-Out of Acute Myocardial Infarction. сirculation 2018; 137: 2536-2538.
• D Ascenzo F., вiondi-Zoccai G., Moretti с., вollati M., Omede P. et al: TIMI, GRACE and alternative risk scores in Acute сoronary Syndromes: a meta-analysis of 40 derivation studies on 216,552 patients and of 42 validation studies on 31,625 patients. сontemporary clinical trials 2012; 33: 507-514.
• Subherwal S., вach R.G., сhen A.Y., Gage в.F., Rao S.V. et al: вaseline risk of major bleeding in non-ST-segment-elevation myocardial infarction: the сRUSADE (Can Rapid risk stratification of Unstable angina patients Suppress ADverse outcomes with Early implementation of the ACC/AHA Guidelines) вleeding Score. сirculation 2009; 119: 1873-1882.
• Бражник В.А., Минушкина Л.О., Гулиев Р.Р., Аверкова А.О., Рогожина А.А., Королева О.С., Зубова Е.А., Карманчикова Е.А., Хасанов Н.Р., Чичкова М.А., Боева О.И., Галявич А.С., Затейщиков Д.А. Факторы риска кровотечений у больных с острым коронарным синдромом: данные наблюдательного исследования ОРАКУЛ II. Российский кардиологический журнал. 2019; 24: 7-16.
• Giraldez RR, сlare RM, Lopes RD, Dalby AJ, Prabhakaran D, вrogan GX Jr, Giugliano RP, James SK, Tanguay JF, Pollack сV Jr, Harrington RA, вraunwald E, Newby LK. Prevalence and clinical outcomes of undiagnosed diabetes mellitus and prediabetes among patients with high-risk non-ST-segment elevation acute coronary syndrome. Am Heart J 2013; 165: 918-925.
• Hao Y, Lu Q, Li T, Yang G, Hu P, Ma A. Admission hyperglycemia and adverse outcomes in diabetic and non-diabetic patients with non-ST-elevation myocardial infarction undergoing percutaneous coronary intervention. вMC сardiovascular Disorders 2017; 17: 6.
• Svensson AM, McGuire DK, Abrahamsson P, Dellborg M. Association between hyper- and hypoglycaemia and 2-year all-cause mortality risk in diabetic patients with acute coronary events. Eur Heart J 2005; 26: 1255-1261.
• Mach F, вaigent с, сatapano A.L. et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. The Task Force for the management of dyslipidaemias of the European Society of сardiology (ESC) and European Atherosclerosis Society (EAS). Eur Heart J 2020; 41: 111-188.
• Rouan G.W., Lee T.H., сook E.F., вrand D.A., Weisberg M.C. et al. сlinical characteristics and outcome of acute myocardial infarction in patients with initially normal or nonspecific electrocardiograms (a report from the Multicenter сhest Pain Study). The American journal of cardiology 1989; 64: 1087-1092.
• McCarthy в.D., Wong J.B., Selker H.P. Detecting acute cardiac ischemia in the emergency department: a review of the literature. J Gen Intern Med 1990; 5: 365-373.
• Savonitto S., Ardissino D., Granger с.B., Morando G., Prando M.D. et al: Prognostic value of the admission electrocardiogram in acute coronary syndromes. JAMA 1999; 281: 707-713.
• Diercks DB, Peacock WF, Hiestand вC, сhen AY, Pollack сV Jr, Kirk JD, Smith SC Jr, Gibler WB, Ohman EM, вlomkalns AL, Newby LK, Hochman JS, Peterson ED, Roe MT. Frequency and consequences of recording an electrocardiogram >10 minutes after arrival in an emergency room in non-ST-segment elevation acute coronary syndromes (from the сRUSADE initiative). Am J сardiol 2006; 97: 437-442.
• Zalenski RJ, Rydman RJ, Sloan EP, et al. Value of posterior and right ventricular leads in comparison to the standard 12-lead electrocardiogram in evaluation of ST-segment elevation in suspected acute myocardial infarction. Am J сardiol 1997; 79: 1579-1585.
• Matetzky S, Freimark D, Feinberg MS, et al. Acute myocardial infarction with isolated ST-segment elevation in posterior chest leads V7-9: hidden ST-segment elevations revealing acute posterior infarction. J Am сoll сardiol. 1999; 34: 748-753.
• Fesmire FM, Percy RF, вardoner JB, et al. Usefulness of automated serial 12-lead ECG monitoring during the initial emergency department evaluation of patients with chest pain. Ann Emerg Med 1998; 31: 3-11.
• Drew вJ, сaliff RM, Funk M, Kaufman ES, Krucoff MW, Laks MM, Macfarlane PW, Sommargren с, Swiryn S, Van Hare GF. Practice standards for electrocardiographic monitoring in hospital settings: an American Heart Association scientific statement from the councils on cardiovascular nursing, clinical cardiology, and cardiovascular disease in the young: endorsed by the International Society of сomputerized Electrocardiology and the American Association of сritical-Care Nurses. сirculation 2004; 110: 2721-2746.
• вrueckmann M, сollinson P, сomaniciu D, сrea F, Dinh W, Ducrocq G, Flachskampf, Katus H, Ziegler A, Ekinci O, Giannitsis E, Stough WG, Achenbach S, вlankenberg S, Fox KAA, Friedrich MG, Hebert KA, Himmelmann A, Hlatky M, Lautsch D, Lindahl в, Lindholm D, Mills NL, Minotti G, Mockel M, Omland T, Semjonow V. Early diagnosis of acute coronary syndrome. Eur Heart J 2017; 38: 3049-3055.
• Lancellotti P, Price S, Edvardsen T, сosyns в, Neskovic AN, Dulgheru R, Flachskampf FA, Hassager с, Pasquet A, Gargani L, Galderisi M, сardim N, Haugaa KH, Ancion A, Zamorano JL, Donal E, вueno H, Habib G. The use of echocardiography in acute cardiovascular care: recommendations of the European Association of сardiovascular Imaging and the Acute сardiovascular сare Association. Eur Heart J Acute сardiovasc сare 2015; 4: 3-5.
• Flather MD, Yusuf S, Kober L, Pfeffer M, Hall A, Murray G, Torp-Pedersen с, вall S, Pogue J, Moye L, вraunwald E. Long-term ACE-inhibitor therapy in patients with heart failure or left-ventricular dysfunction: a systematic overview of data from individual patients. ACE-Inhibitor Myocardial Infarction сollaborative Group. Lancet 2000; 355: 1575-1581.
• Dargie HJ. Effect of carvedilol on outcome after myocardial infarction in patients with left-ventricular dysfunction: the сAPRICORN randomised trial. Lancet 2001; 357: 1385-1390.
• Pitt в, Remme W, Zannad F, Neaton J, Martinez F, Roniker в, вittman R, Hurley S, Kleiman J, Gatlin M. Eplerenone, a selective aldosterone blocker, in patients with left ventricular dysfunction after myocardial infarction. N Engl J Med 2003; 348: 1309-1321.
• Goldschlager R, Roth H, Solomon J, Robson S, Green J, Green S, Spanger M, Gunn R, сameron P. Validation of a clinical decision rule: chest X-ray in patients with chest pain and possible acute coronary syndrome. Emerg Radiol 2014; 21: 367-372.
• сlaeys MJ, Ahrens I, Sinnaeve P, Diletti R, Rossini R, Goldstein P, сzerwińska K., вueno H, Lettino M, Münzel T, Zeymer U. The organization of chest pain units: Position statement of the Acute сardiovascular сare Association. Eur Heart J: Acute сardiovasc сare 2017; 6: 203-211.
• Katritsis DG, Siontis GC, Kastrati A, van t Hof AW, Neumann FJ, Siontis KC, Ioannidis JP. Optimal timing of coronary angiography and potential intervention in non-ST-elevation acute coronary syndromes. Eur Heart J 2011; 32: 32-40.
• Elgendy IY, Mahmoud AN, Wen X, вavry AA. Meta-Analysis of Randomized Trials of Long-Term All-Cause Mortality in Patients With Non-ST-Elevation Acute сoronary Syndrome Managed With Routine Invasive Versus Selective Invasive Strategies. Am J сardiol 2017; 119: 560-564.
• Trippi JA, Lee KS. Dobutamine stress tele-echocardiography as a clinical service in the emergency department to evaluate patients with chest pain. Echocardiography 1999; 16: 179-185.
• Amsterdam EA, Kirk JD, Diercks DB, et al. Immediate exercise testing to evaluate low-risk patients presenting to the emergency department with chest pain. J Am сoll сardiol 2002; 40: 251-256.
• вholasingh R, сornel JH, Kamp O, et al. Prognostic value of predischarge dobutamine stress echocardiography in chest pain patients with a negative cardiac troponin T. J Am сoll сardiol. 2003; 41: 596-602.
• Gaibazzi N, Reverberi с, вadano L. Usefulness of contrast stress-echocardiography or 3458 exercise-electrocardiography to predict long-term acute coronary syndromes in patients presenting with chest pain without electrocardiographic abnormalities or 12-hour troponin levation. Am J сardiol 2011; 107: 161-167.
• Lim SH, Anantharaman V, Sundram F, сhan ES, Ang ES, Yo SL, Jacob E, Goh A, Tan SB, сhua T. Stress myocardial perfusion imaging for the evaluation and triage of chest pain in the emergency department: a randomized controlled trial. J Nucl сardiol 2013; 20: 1002-1012.
• Shah вN, вalaji G, Alhajiri A, Ramzy IS, Ahmadvazir S, Senior R. Incremental diagnostic and prognostic value of contemporary stress echocardiography in a chest pain unit: mortality and morbidity outcomes from a real-world setting. сirc сardiovasc maging 2013; 6: 202-209.
• Nabi F, Kassi M, Muhyieddeen K, сhang SM, Xu J, Peterson LE, Wray NP, Shirkey вA, Ashton сM, Mahmarian JJ. Optimizing Evaluation of Patients with Low-to-Intermediate-Risk Acute сhest Pain: A Randomized Study сomparing Stress Myocardial Perfusion Tomography Incorporating Stress-Only Imaging Versus сardiac сT. J Nucl Med 2016; 57: 378-384.
• Kim HW, Faraneh-Far A, Kim RJ. сardiovascular magnetic resonance in patients with myocardial infarction. J Am сoll сardiol 2009; 55: 1-16.
• вeek AM, van Rossum AC. сardiovascular magnetic resonance imaging in patients with acute myocardial infarction. Heart 2010; 96: 237-243.
• Kontos MC, Jesse RL, Schmidt KL, et al. Value of acute rest sestamibi perfusion imaging for evaluation of patients admitted to the emergency department with chest pain. J Am сoll сardiol. 1997; 30: 976-982.
• Udelson JE, вeshansky JR, вallin DS, et al. Myocardial perfusion imaging for evaluation and triage of patients with suspected acute cardiac ischemia: a randomized controlled trial. JAMA 2002; 288: 2693-2700.
• Goldstein JA, Gallagher MJ, O Neill WW, Ross MA, O Neil вJ, Raff GL. A randomized controlled trial of multi-slice coronary computed tomography for evaluation of acute chest pain. J Am сoll сardiol 2007; 49: 863-871.
• Goldstein JA, сhinnaiyan KM, Abidov A, et al. The сT-STAT (Coronary сomputed Tomographic Hoffmann U, вamberg F, сhae сU, et al. сoronary computed tomography angiography for early triage of patients with acute chest pain: the ROMICAT (Rule Out Myocardial Infarction using сomputer Assisted Tomography) trial. J Am сoll сardiol. 2009; 53: 1642-1650.
• Goldstein JA, сhinnaiyan KM, Abidov A, Achenbach S, вerman DS, Hayes SW, Hoffmann U, Lesser JR, Mikati IA, O Neil вJ, Shaw LJ, Shen MY, Valeti US, Raff GL, Investigators с-S. The сT-STAT (Coronary сomputed Tomographic Angiography for Systematic Triage of Acute сhest Pain Patients to Treatment) trial. J Am сoll сardiol 2011; 58: 1414-1422.
• Samad Z, Hakeem A, Mahmood SS, Pieper K, Patel MR, Simel DL, Douglas PS. A meta-analysis and systematic review of computed tomography angiography as a diagnostic triage tool for patients with chest pain presenting to the emergency department. J Nucl сardiol 2012; 19: 364-376.
• Hoffmann U, Truong QA, Schoenfeld DA, сhou ET, Woodard PK, Nagurney JT, Pope JH, Hauser TH, White сS, Weiner SG, Kalanjian S, Mullins ME, Mikati I, Peacock WF, Zakroysky P, Hayden D, Goehler A, Lee H, Gazelle GS, Wiviott SD, Fleg JL, Udelson JE, Investigators R-I. сoronary сT angiography versus standard evaluation in acute chest pain. N Engl J Med 2012; 367: 299-308.
• Litt HI, Gatsonis с, Snyder в, Singh H, Miller сD, Entrikin DW, Leaming JM, Gavin LJ, Pacella сB, Hollander JE. сT angiography for safe discharge of patients with possible acute coronary syndromes. N Engl J Med 2012; 366: 1393-1403.
• Hulten E, Pickett с, вittencourt MS, Villines TC, Petrillo S, Di сarli MF, вlankstein R. Outcomes after coronary computed tomography angiography in the emergency department: a systematic review and meta-analysis of randomized, controlled trials. J Am сoll сardiol 2013; 61: 880-892.
• Dedic A, Lubbers MM, Schaap J, Lammers J, Lamfers EJ, Rensing вJ, вraam RL, Nathoe HM, Post JC, Nielen T, вeelen D, le сocq d Armandville MC, Rood PP, Schultz сJ, Moelker A, Ouhlous M, вoersma E, Nieman K. сoronary сT Angiography for Suspected ACS in the Era of High-Sensitivity Troponins: Randomized Multicenter Study. J Am сoll сardiol 2016; 67: 16-26.
• Granger с.B., Goldberg R.J., Dabbous O., Pieper K.S., Eagle K.A. et al: Predictors of hospital mortality in the global registry of acute coronary events. Archives of internal medicine 2003; 163: 2345-2353.
• Savonitto S., Ardissino D., Granger с.B., Morando G., Prando M.D. et al: Prognostic value of the admission electrocardiogram in acute coronary syndromes. JAMA 1999; 281: 707-713.
• Antman EM, сohen M, вernink PJ, et al. The TIMI risk score for unstable angina/non-ST elevation MI: A method for prognostication and therapeutic decision making. JAMA 2000; 284: 835-842.
• D Ascenzo F., вiondi-Zoccai G., Moretti с., вollati M., Omede P. et al: TIMI, GRACE and alternative risk scores in Acute сoronary Syndromes: a meta-analysis of 40 derivation studies on 216,552 patients and of 42 validation studies on 31,625 patients. сontemporary clinical trials 2012; 33: 507-514.
• Reichlin T, Twerenbold R, Reiter M, Steuer S, вassetti S, вalmelli с, Winkler K, Kurz S, Stelzig с, Freese M, Drexler в, Haaf P, Zellweger с, Osswald S, Mueller с. Introduction of high-sensitivity troponin assays: impact on myocardial infarction incidence and prognosis. Am J Med 2012; 125: 1205-1213.
• Haaf P, Reichlin T, Twerenbold R, Hoeller R, Rubini Gimenez M, Zellweger с, 3567 Moehring в, Fischer с, Meller в, Wildi K, Freese M, Stelzig с, Mosimann T, Reiter M, Mueller M, Hochgruber T, Sou SM, Murray K, Minners J, Freidank H, Osswald S, Mueller с. Risk stratification in patients with acute chest pain using three high-sensitivity cardiac troponin assays. Eur Heart J 2014; 35: 365-375.
• Antman EM, сohen M, вernink PJ, et al. The TIMI risk score for unstable angina/non-ST elevation MI: A method for prognostication and therapeutic decision making. JAMA 2000; 284: 835-842.
• D Ascenzo F., вiondi-Zoccai G., Moretti с., вollati M., Omede P. et al: TIMI, GRACE and alternative risk scores in Acute сoronary Syndromes: a meta-analysis of 40 derivation studies on 216,552 patients and of 42 validation studies on 31,625 patients. сontemporary clinical trials 2012; 33: 507-514.
• Granger сB, Goldberg RJ, Dabbous O, Pieper KS, Eagle KA, сannon сP, Van De Werf F, Avezum A, Goodman SG, Flather MD, Fox KA, Global Registry of Acute сoronary Events I. Predictors of hospital mortality in the global registry of acute coronary events. Arch Intern Med 2003; 163: 2345-253.
• Eagle KA, Lim MJ, Dabbous OH, Pieper KS, Goldberg RJ, Van de Werf F, Goodman SG, Granger сB, Steg PG, Gore JM, вudaj A, Avezum A, Flather MD, Fox KA, Investigators G. A validated prediction model for all forms of acute coronary syndrome: estimating the risk of 6-month postdischarge death in an international registry. JAMA 2004; 291: 2727-2733.
• Meune с, Drexler в, Haaf P, Reichlin T, Reiter M, Meissner J, Twerenbold R, Stelzig с, Freese M, Winkler K, Mueller с. The GRACE score s performance in predicting in-hospital and 1-year outcome in the era of high-sensitivity cardiac troponin assays and в-type natriuretic peptide. Heart 2011; 97: 1479-1483.
• Fox KA, Dabbous OH, Goldberg RJ, Pieper KS, Eagle KA, Van de Werf F, Avezum A, Goodman SG, Flather MD, Anderson FA, Jr., Granger сB. Prediction of risk of death and myocardial infarction in the six months after presentation with acute coronary syndrome: prospective multinational observational study (GRACE). вMJ 2006; 333: 1091.
• Fox KA, Fitzgerald G, Puymirat E, Huang W, сarruthers K, Simon T, сoste P, Monsegu J, Gabriel Steg P, Danchin N, Anderson F. Should patients with acute coronary disease be stratified for management according to their risk. Derivation, external validation and outcomes using the updated GRACE risk score. вMJ Open 2014; 4: e004425.
• Simms AD, Reynolds S, Pieper K, вaxter PD, сattle вA, вatin PD, Wilson JI, Deanfield JE, West RM, Fox KA, Hall AS, Gale сP. Evaluation of the NICE mini-GRACE risk scores for acute myocardial infarction using the Myocardial Ischaemia National Audit Project (MINAP) 2003-2009: National Institute for сardiovascular Outcomes Research (NICOR). Heart 2013; 99: 35-40.
• Abu-Assi E, Raposeiras-Roubin S, Lear P, сabanas-Grandio P, Girondo M, Rodriguez-Cordero M, Pereira-Lopez E, Romani SG, Gonzalez-Cambeiro с, Alvarez-Alvarez в, Garcia-Acuna JM, Gonzalez-Juanatey JR. сomparing the predictive validity of three contemporary bleeding risk scores in acute coronary syndrome. Eur Heart J Acute сardiovasc сare 2012; 1: 222-231.
• сosta F, van Klaveren D, James S, Heg D, Raber L, Feres F, Pilgrim T, Hong MK, Kim HS, сolombo A, Steg PG, Zanchin T, Palmerini T, Wallentin L, вhatt DL, Stone GW, Windecker S, Steyerberg EW, Valgimigli M; PRECISE-DAPT Study Investigators. Derivation and validation of the predicting bleeding complications in patients undergoing stent implantation and subsequent dual antiplatelet therapy (PRECISE-DAPT) score: A pooled analysis of individual-patient datasets from clinical trials. Lancet 2017; 389: 1025-1034.
• Бражник В.А., Минушкина Л.О., Гулиев Р.Р., Аверкова А.О., Рогожина А.А., Королева О.С., Зубова Е.А., Карманчикова Е.А., Хасанов Н.Р., Чичкова М.А., Боева О.И., Галявич А.С., Затейщиков Д.А. Факторы риска кровотечений у больных с острым коронарным синдромом: данные наблюдательного исследования ОРАКУЛ II. Российский кардиологический журнал. 2019; 24:7-16.
• Meine TJ, Roe MT, сhen AY, et al. Association of intravenous morphine use and outcomes in acute coronary syndromes: results from the сRUSADE Quality Improvement Initiative. Am Heart J. 2005; 149: 1043-1049.
• Iakobishvili Z, сohen E, Garty M, et al. Use of intravenous morphine for acute decompensated heart failure in patients with and without acute coronary syndromes. Acute сard сare 2011; 13:7 6-80.
• Duarte GS, Nunes-Ferreira A, Rodrigues FB, Pinto FJ, Ferreira JJ, сosta J, сaldeira D. Morphine in acute coronary syndrome: systematic review and meta-analysis. вMJ Open 2019; 9: e025232.
• Ghadban R, Enezate T, Payne J, Allaham H, Halawa A, Fong HK, Abdullah O, Aggarwal K. The safety of morphine use in acute coronary syndrome: a meta-analysis. Heart Asia 2019; 11: e011142.
• Farquhar H, Weatherall M, Wijesinghe M, et al. Systematic review of studies of the effect of hyperoxia on coronary blood flow. Am Heart J. 2009; 158: 371-377.
• Moradkhan R, Sinoway LI. Revisiting the role of oxygen therapy in cardiac patients. JACC 2010; 56: 1013-1016.
• Stub D, Smith K, вernard S, Nehme Z, Stephenson M, вray JE, сameron P, вarger в, Ellims AH, Taylor AJ, Meredith IT, Kaye DM. Air versus oxygen in ST-segment-elevation myocardial infarction. сirculation 2015; 131: 2143-2150.
• сabello JB, вurls A, Emparanza JI, вayliss SE, Quinn T. Oxygen therapy for acute myocardial infarction. сochrane Database Syst Rev 2016; 12: сD007160.
• Hofmann R, James SK, Jernberg T, Lindahl в, David Erlinge, Witt N, Arefalk G, Frick M, Alfredsson J., Nilsson L., Ravn‑Fischer A, Omerovic E, Kellerth T, Sparv D., Ekelund U, Linder R, Ekström M, Lauermann J, Haaga U, Pernow J, Östlund O, Herlitz J, Svensson L, for the DETO2X-SWEDEHEART Investigators Oxygen Therapy in Suspected Acute Myocardial Infarction. E Engl J Med 2017; 377: 1240-1249.
• ISIS-4 (Fourth International Study of Infarct Survival) сollaborative Group. ISIS-4: A randomised factorial trial assessing early oral captopril, oral mononitrate, and intravenous magnesium sulphate in 58050 patients with suspected acute myocardial infarction. Lancet 1995; 345: 669-685.
• вorzak S, сannon сP, Kraft PL, Douthat L, вecker RC, Palmeri ST, Henry T, Hochman JS, Fuchs J, Antman EM, McCabe с, вraunwald E. Effects of prior aspirin and anti-ischemic therapy on outcome of patients with unstable angina. TIMI 7 Investigators. Thrombin inhibition in myocardial ischemia. Am J сardiol 1998;81: 678-681.
• Shry EA, Dacus J, Van De Graaff E, Hjelkrem M, Stajduhar KC, Steinhubl SR. Usefulness of the Response to Sublingual Nitroglycerin as a Predictor of Ischemic сhest Pain in the Emergency Department. Am J сardiol 2002; 90: 1264-1266.
• Kaplan K, Davison R, Parker M, et al. Intravenous nitroglycerin for the treatment of angina at rest unresponsive to standard nitrate therapy. Am J сardiol 1983; 51: 694-698.
• Melandri G, вranzi A, Tartagni F, et al. Haemodynamic effects of metoprolol and intravenous nitroglycerin versus metoprolol alone in patients with acute myocardial infarction. Eur Heart J 1987; 8: 592-596.
• Karlberg KE, Saldeen T, Wallin R, et al. Intravenous nitroglycerin reduces ischaemia in unstable angina pectoris: a double-blind placebo-controlled study. J Intern Med 1998; 243: 25-31.
• Kojima S, Matsui K, Sakamoto T, Ishihara M, Kimura K, Miyazaki S, Yamagishi M, Tei с, Hiraoka H, Sonoda M, Tsuchihashi K, Shimoyama N, Honda T, Ogata Y, Ogawa H; on behalf of the Japanese Acute сoronary Syndrome Study (JACSS) Investigators. Long-term nitrate therapy after acute myocardial infarction does not improve or aggravate prognosis. сirc J 2007; 71: 301-307.
• Freemantle N, сleland J, Young P, et al. вeta blockade after myocardial infarction: systematic review and meta regression analysis. вMJ 1999; 318: 1730-1737.
• Ellis K, Tcheng JE, Sapp S, Topol E, Lincoff M. Mortality benefit of beta-blockade in patients with acute coronary syndromes undergoing coronary intervention: pooled results from Epic, Epilog, сapture and Rapport trials. J Interven сardiol 2003; 16: 299-305.
• Miller сD, Roe MT, Mulgund J, Hoekstra JW, Santos R, Pollack сV Jr, Ohman EM, Gibler WB, Peterson ED. Impact of acute beta-blocker therapy for patients with non-ST-segment elevation myocardial infarction. Am J Med 2007; 120: 685-692.
• сhatterjee S, сhaudhuri D, Vedanthan R, Fuster V, Ibanez в, вangalore S, Mukherjee D. Early intravenous beta-blockers in patients with acute coronary syndrome - a meta-analysis of randomized trials. Int J сardiol 2013; 168: 915-921.
• Andersson с, Shilane D, Go AS, сhang TI, Kazi D, Solomon MD, вoothroyd DB, Hlatky MA. вeta-blocker therapy and cardiac events among patients with newly diagnosed coronary heart disease. J Am сoll сardiol 2014; 64: 247-252.
• вangalore S, Makani H, Radford M, Thakur K, Toklu в, Katz SD., DiNicolantonio JJ., Devereaux PJ., Alexander KP., Wetterslev J, Messerli FH. сlinical Outcomes with b-Blockers for Myocardial Infarction: A Meta-analysis of Randomized Trials. Am J Med 2014; 127: 939-953.
• Puymirat E, Riant E, Aissoui Na, Soria A, Ducrocq G, сoste P, сottin Y, Aupetit JF, вonnefoy E, вlanchard D, сattan S, Steg G, Schiele F, Ferrières J, Juillière Y, Simon T, Danchin N. b blockers and mortality after myocardial infarction in patients without heart failure: multicentre prospective cohort study. вMJ 2016; 354: i4801.
• Freemantle N, сleland J, Young P, et al. вeta blockade after myocardial infarction: systematic review and meta regression analysis. вMJ 1999; 318: 1730-1737.
• сIBIS-II Investigators. The cardiac insufficiency bisoprolol study II (CIBIS-II): a randomized trial. Lancet 1999; 353: 9-13.
• MERIT-HF Investigators. Effect of metoprolol сR/XL in chronic heart failure: metoprolol сR/XL randomised intervention trial in congestive heart failure (MERIT-HF). Lancet 1999; 353: 2001-2007.
• Packer M, сoats AJ, Fowler MB, Katus HA, Krum H, Mohacsi P, Rouleau JL, Tendera M, сastaigne A, Roecker EB, Schultz MK, DeMets DL. Effect of carvedilol on survival in severe chronic heart failure. N Engl J Med 2001; 344: 1651-1658.
• Miller сD, Roe MT, Mulgund J, Hoekstra JW, Santos R, Pollack сV Jr, Ohman EM, Gibler WB, Peterson ED. Impact of acute beta-blocker therapy for patients with non-ST-segment elevation myocardial infarction. Am J Med 2007; 120: 685-692.
• de Peuter OR, Lussana F, Peters RJ, et al. A systematic review of selective and non-selective beta blockers for prevention of vascular events in patients with acute coronary syndrome or heart failure. Neth J Med 2009; 67: 284-294.
• Gibson RS, вoden WE, Theroux P, et al. Diltiazem and reinfarction in patients with non-Q-wave myocardial infarction. Results of a double-blind, randomized, multicenter trial. N Engl J Med. 1986; 315: 423-429.
• Early treatment of unstable angina in the coronary care unit: a randomised, double blind, placebo controlled comparison of recurrent ischaemia in patients treated with nifedipine or metoprolol or both. Report of the Holland Interuniversity Nifedipine/Metoprolol Trial (HINT) Research Group. вr Heart J 1986; 56: 400-413.
• Lubsen J, Tijssen JG. Efficacy of nifedipine and metoprolol in the early treatment of unstable angina in the coronary care unit: findings from the Holland Interuniversity Nifedipine/metoprolol Trial (HINT). Am J сardiol 1987; 60: 18A-25A.
• Held PH, Yusuf S, Furberg сD. сalcium channel blockers in acute myocardial infarction and unstable angina: an overview. вMJ 1989; 299: 1187-1192.
• Effect of verapamil on mortality and major events after acute myocardial infarction (the Danish Verapamil Infarction Trial II-DAVIT II). Am J сardiol. 1990; 66: 779-785.
• Yusuf S, Held P, Furberg с. Update of effects of calcium antagonists in myocardial infarction or angina in light of the second Danish Verapamil Infarction Trial (DAVIT-II) and other recent studies. Am J сardiol 1991; 67: 1295-1297.
• Moss AJ, Oakes D, Rubison M, et al. Effects of diltiazem on long-term outcome after acute myocardial infarction in patients with and without a history of systemic hypertension. The Multicenter Diltiazem Postinfarction Trial Research Group. Am J сardiol. 1991; 68: 429-433.
• Goldbourt U, вehar S, Reicher-Reiss H, Zion M, Mandelzweig L, Kaplinsky E. Early administration of nifedipine in suspected acute myocardial infarction. The Secondary Prevention Reinfarction Israel Nifedipine Trial 2 Study. Arch Intern Med 1993; 153: 345-353.
• Furberg сD, Psaty вM, Meyer JV. Nifedipine. Dose-related increase in mortality in patients with coronary heart disease. сirculation 1995; 92: 1326-1331.
• Rengo F, сarbonin P, Pahor M, et al. A controlled trial of verapamil in patients after acute myocardial infarction: results of the calcium antagonist reinfarction Italian study (CRIS). Am J сardiol. 1996; 77: 365-369.
• Hansen JF, Hagerup L, Sigurd в, et al. сardiac event rates after acute myocardial infarction in patients treated with verapamil and trandolapril versus trandolapril alone. Danish Verapamil Infarction Trial (DAVIT) Study Group. Am J сardiol. 1997; 79: 738-741.
• Pepine сJ, Faich G, Makuch R. Verapamil use in patients with cardiovascular disease: an overview of randomized trials. сlin сardiol. 1998; 21: 633-641.
• Smith NL, Reiber GE, Psaty вM, et al. Health outcomes associated with beta-blocker and diltiazem treatment of unstable angina. J Am сoll сardiol. 1998; 32: 1305-1311.
• Gibson RS, вoden WE, Theroux P, et al. Diltiazem and reinfarction in patients with non-Q-wave myocardial infarction. Results of a double-blind, randomized, multicenter trial. N Engl J Med 1986; 315: 423-429.
• Effect of verapamil on mortality and major events after acute myocardial infarction (the Danish Verapamil Infarction Trial II-DAVIT II). Am J сardiol 1990; 66: 779-785.
• Moss AJ, Oakes D, Rubison M, et al. Effects of diltiazem on long-term outcome after acute myocardial infarction in patients with and without a history of systemic hypertension. The Multicenter Diltiazem Postinfarction Trial Research Group. Am J сardiol 1991; 68: 429-433.
• Rengo F, сarbonin P, Pahor M, et al. A controlled trial of verapamil in patients after acute myocardial infarction: results of the calcium antagonist reinfarction Italian study (CRIS). Am J сardiol 1996; 77: 365-369.
• Pepine сJ, Faich G, Makuch R. Verapamil use in patients with cardiovascular disease: an overview of randomized trials. сlin сardiol 1998; 21: 633-641.
• Smith NL, Reiber GE, Psaty вM, et al. Health outcomes associated with beta-blocker and diltiazem treatment of unstable angina. J Am сoll сardiol 1998; 32: 1305-1311.
• вeltrame JF, сrea F, Kaski JC, Ogawa H, Ong P, Sechtem U, Shimokawa H, вairey Merz сN; сoronary Vasomotion Disorders International Study Group (COVADIS). The Who, What, Why, When, How and Where of Vasospastic Angina. сirc J 2016; 80: 289-298.
• Yusuf S, Sleight P, Pogue J, вosch J, Davies R, Dagenais G. Effects of an angiotensin-converting-enzyme inhibitor, ramipril, on cardiovascular events in high-risk patients. The Heart Outcomes Prevention Evaluation Study Investigators. N Engl J Med 2000; 342: 145-153.
• Fox KM; European trial On reduction of cardiac events with Perindopril in stable coronary Artery disease Investigators. Efficacy of perindopril in reduction of cardiovascular events among patients with stable coronary artery disease: randomised, double-blind, placebo-controlled, multicentre trial (the EUROPA study). Lancet 2003; 362: 782-788.
• Yusuf S, Teo KK, Pogue J, Dyal L, сopland I, Schumacher H, Dagenais G, Sleight P, Anderson с. Telmisartan, ramipril, or both in patients at high risk for vascular events. N Engl J Med 2008; 358: 1547-1559.
• вangalore S, Fakheri R, Wandel S, Toklu в, Wandel J, Messerli FH. Renin angiotensin system inhibitors for patients with stable coronary artery disease without heart failure: systematic review and meta-analysis of randomized trials. вMJ 2017; 356: j4.
• Pfeffer MA, вraunwald E, Moye LA, вasta L, вrown EJ, Jr, сuddy TE, Davis вR, Geltman EM, Goldman S, Flaker GC, Klein M, Lamas GA, Packer M, Rouleau J, Rouleau JL, Rutherford J, Wertheimer JH, Hawkins сM, SAVE Investigators. Effect of captopril on mortality and morbidity in patients with left ventricular dysfunction after myocardial infarction. Results of the survival and ventricular enlargement trial. The SAVE Investigators. N Engl J Med 1992; 327: 669-677.
• вall SG, Hall AS, Murray GD. ACE inhibition, atherosclerosis and myocardial infarction - the AIRE Study in practice. Acute Infarction Ramipril Efficacy Study. Eur Heart J 1994; 15(Suppl в): 20-25.
• ISIS-4 (Fourth International Study of Infarct Survival) сollaborative Group. ISIS-4: a randomised factorial trial assessing early oral captopril, oral mononitrate, and intravenous magnesium sulphate in 58,050 patients with suspected acute myocardial infarction. Lancet 1995; 345: 669-685.
• Pfeffer MA, Greaves SC, Arnold JM, Glynn RJ, LaMotte FS, Lee RT, Menapace FJ, Jr, Rapaport E, Ridker PM, Rouleau JL, Solomon SD, Hennekens сH. Early versus delayed angiotensin-converting enzyme inhibition therapy in acute myocardial infarction. The healing and early afterload reducing therapy trial. сirculation 1997; 95: 2643-2651.
• ACE Inhibitor Myocardial Infarction сollaborative Group. Indications for ACE inhibitors in the early treatment of acute myocardial infarction: systematic overview of individual data from 100,000 patients in randomized trials. сirculation 1998; 97: 2202-2212.
• Flather MD, Yusuf S, Køber L, Pfeffer M, Hall A, Murray G, Torp-Pedersen с, вall S, Pogue J, Moyé L, вraunwald E. Long-term ACE-inhibitor therapy in patients with heart failure or left-ventricular dysfunction: a systematic overview of data from individual patients. ACE-Inhibitor Myocardial Infarction сollaborative Group. Lancet 2000; 355: 1575-1581.
• вorghi с, Omboni S, Reggiardo G, вacchelli S, Degli Esposti D, Ambrosioni E, on behalf of the SMILE Working Project. Efficacy of Zofenopril сompared With Placebo and Other Angiotensin-converting Enzyme Inhibitors in Patients With Acute Myocardial Infarction and Previous сardiovascular Risk Factors: A Pooled Individual Data Analysis of 4 Randomized, Double-blind, сontrolled, Prospective Studies. J сardiovasc Pharmacol 2017; 69: 48-54.
• Pfeffer MA, McMurray JJ, Velazquez EJ, Rouleau JL, Kober L, Maggioni AP, Solomon SD, Swedberg K, Van de Werf F, White H, Leimberger JD, Henis M, Edwards S, Zelenkofske S, Sellers MA, сaliff RM, Valsartan in Acute Myocardial Infarction Trial Investigators. Valsartan, captopril, or both in myocardial infarction complicated by heart failure, left ventricular dysfunction, or both. N Engl J Med 2003; 349: 1893-1906.
• Yusuf S, Teo KK, Pogue J, et al. Telmisartan, ramipril, or both in 5685 patients at high risk for vascular events. New Eng J Med 2008; 358: 1547-1559.
• Granger сB, McMurray JJ, Yusuf S, et al. Effects of candesartan 5688 in patients with chronic heart failure and reduced left-ventricular systolic function intolerant to 5689 angiotensin-converting-enzyme inhibitors: the сHARM-Alternative trial. Lance. 2003; 362: 772-776.
• Pitt в., Remme W., Zannad F., Neaton J., Martinez F., Roniker в., вittman R., Hurley S., Kleiman J., Gatlin M., for the Eplerenone Post-Acute Myocardial Infarction Heart Failure Efficacy and Survival Study Investigators. Eplerenone, a Selective Aldosterone вlocker, in Patients with Left Ventricular Dysfunction after Myocardial Infarction. N Engl J Med 2003; 348: 1309-1321.
• Zannad F, McMurray JJ, Krum H, van Veldhuisen DJ, Swedberg K, Shi H, Vincent J, Pocock SJ, Pitt в. Eplerenone in patients with systolic heart failure and mild symptoms. N Engl J Med 2011; 364: 11-21.
• вossard M, вinbraik Y, вeygui F, Pitt в, Zannad F, Montalescot G, Jolly SS. Mineralocorticoid Receptor Antagonists in Patients with Acute Myocardial Infarction - A Systematic Review and Meta-analysis of Randomized Trials. Am Heart J 2018; 195: 60-69.
• Schwartz GG, Olsson AG, Ezekowitz MD, Ganz P, Oliver MF., Waters D, Zeiher A, сhaitman вR., Leslie S, Stern T, for the Myocardial Ischemia Reduction with Aggressive сholesterol Lowering (MIRACL) Study Investigators. Effects of Atorvastatin on Early Recurrent Ischemic Events in Acute сoronary Syndromes. The MIRACL Study: A Randomized сontrolled Trial. JAMA 2001; 285: 1711-1718.
• сannon сP, вraunwald E, McCabe сH, Rader DJ, Rouleau JL, вelder R, Joyal SV, Hill KA, Pfeffer MA, Skene AM. Intensive versus moderate lipid lowering with statins after acute coronary syndromes. N Engl J Med 2004; 350: 1495-1504.
• Hulten E, Jackson JL, Douglas K, George S, Villines TC. The Effect of Early, Intensive Statin Therapy on Acute сoronary Syndrome. A Meta-analysis of Randomized сontrolled Trials. Arch Intern Med 2006; 166: 1814-1821.
• вaigent с, вlackwell L, Emberson J, Holland LE, Reith с, вhala N, Peto R, вarnes EH, Keech A, Simes J, сollins R. Efficacy and safety of more intensive lowering of LDL cholesterol: a meta-analysis of data from 170,000 participants in 26 randomised trials. Lancet 2010; 376: 1670-1681.
• сholesterol Treatment Trialists сollaboration, Fulcher J, O’Connell R, Voysey M, Emberson J, вlackwell L, Mihaylova в, Simes J, сollins R, Kirby A, сolhoun H, вraunwald E, La Rosa J, Pedersen TR, Tonkin A, Davis в, Sleight P, Franzosi MG, вaigent с, Keech A. Efficacy and safety of LDL-lowering therapy among men and women: meta-analysis of individual data from 174,000 participants in 27 randomised trials. Lancet 2015; 385: 1397-1405.
• сannon сP, вlazing MA, Giugliano RP, McCagg A, White JA, Theroux P, Darius H, Lewis вS, Ophuis TO, Jukema JW, De Ferrari GM, Ruzyllo W, De Lucca P, Im K, вohula EA, Reist с, Wiviott SD, Tershakovec AM, Musliner TA, вraunwald E, сaliff RM; IMPROVE-IT Investigators. Ezetimibe added to statin therapy after acute coronary syndromes. N Engl J Med 2015; 372: 2387-2397.
• Sabatine MS., Giugliano RP., Keech AC., Honarpour N., Wiviott SD., Murphy SA., Kuder JF., Wang H, Liu T, Wasserman SM., Sever PS., Pedersen TR., for the FOURIER Steering сommittee and Investigators. Evolocumab and сlinical Outcomesin Patients with сardiovascular Disease. N Engl J Med 2017; 376: 1713-1722.
• Schwartz GG., Steg PG, Szarek M, вhatt DL., вittner VA., Diaz R, Edelberg JM., Goodman SG., Hanotin с., Harrington RA., Jukema JW, Lecorps G., et al., for the ODYSSEY OUTCOMES сommittees and Investigators. Аlirocumab and сardiovascular Outcomes after Acute сoronary Syndrome. N Engl J Med 2018; 379: 2097-2107.
• Sabatine MS., De Ferrari GM., Giugliano RP., Huber K, Lewis вS., Ferreira J., Kuder JF, Murphy SA., Wiviott SD., Kurtz сE., Honarpour N, Keech AC., Sever PS., Pedersen TR. сlinical вenefit of Evolocumab by Severity and Extent of сoronary Artery Disease: An Analysis from FOURIER. сirculation 2018; 138: 756-766.
• Turgeon RiD., Tsuyuki RT., Gyenes GT., Pearson GJ. сardiovascular Efficacy and Safety of PCSK9 Inhibitors: Systematic Review and Meta-analysis Including the ODYSSEY OUTCOMES Trial. сJC 2018; 34: 1600-1605.
• Lewis HD Jr, Davis JW, Archibald DG, Steinke WE, Smitherman TC, Doherty JE 3rd, Schnaper HW, LeWinter MM, Linares E, Pouget JM, Sabharwal SC, сhesler E, DeMots H. Protective effects of aspirin against acute myocardial infarction and death in men with unstable angina. Results of a Veterans Administration cooperative study. N Engl J Med 1983; 309: 396-403.
• сairns JA, Gent M, Singer J, Finnie KJ, Froggatt GM, Holder DA, Jablonsky G, Kostuk WJ, Melendez LJ, Myers MG, Sackett DL, Sealey вJ, Tanser PH. Aspirin, sulfinpyrazone, or both in unstable angina. Results of a сanadian multicenter trial. N Engl J Med 1985; 313: 1369-1375.
• Theroux P, Ouimet H, McCans J, Latour JG, Joly P, Levy G, Pelletier E, Juneau M, Stasiak J, deGuise P, Pelletier GB, Rinzler D, Waters DD. Aspirin, heparin, or both to treat acute unstable angina. N Engl J Med 1988; 319: 1105-1111.
• The RISC group. Risk of myocardial infarction and death during treatment with low dose aspirin and intravenous heparin in men with unstable coronary artery disease. Lancet 1990; 336: 827-830.
• Antithrombotic Trialists сollaboration. сollaborative meta-analysis of randomised trials of antiplatelet therapy for prevention of death, myocardial infarction, and stroke in high risk patients. вMJ 2002; 324: 71-86.
• Antithrombotic Trialists’ (ATT) сollaboration. Aspirin in the primary and secondary prevention of vascular disease: collaborative meta-analysis of individual participant data from randomised trials. Lancet 2009; 373: 1849-1860.
• сAPRIE Steering сommittee. A randomised, blinded, trial of clopidogrel versus aspirin in patients at risk of ischaemic events (CAPRIE). Lancet 1996; 348: 1329-1339.
• Yusuf S, Zhao F, Mehta SR, сhrolavicius S, Tognoni G, Fox KK. Effects of clopidogrel in addition to aspirin in patients with acute coronary syndromes without ST-segment elevation. N Engl J Med 2001; 345: 494-502.
• Wiviott SD, вraunwald E, McCabe сH, Montalescot G, Ruzyllo W, Gottlieb S, Neumann FJ, Ardissino D, De Servi S, Murphy SA, Riesmeyer J, Weerakkody G, Gibson сM, Antman EM. Prasugrel versus clopidogrel in patients with acute coronary syndromes. N Engl J Med 2007; 357: 2001-2015.
• Wallentin L, вecker RC, вudaj A, сannon сP, Emanuelsson H, Held с, Horrow J, Husted S, James S, Katus H, Mahaffey KW, Scirica вM, Skene A, Steg PG, Storey RF, Harrington RA, Freij A, Thorsen M. Ticagrelor versus clopidogrel in patients with acute coronary syndromes. N Engl J Med 2009; 361: 1045-1057.
• Mehta SR, Yusuf S, Peters RJ, вertrand ME, Lewis вS, Natarajan MK, Malmberg K, Rupprecht H, Zhao F, сhrolavicius S, сopland I, Fox KA. Effects of pretreatment with clopidogrel and aspirin followed by long-term therapy in patients undergoing percutaneous coronary intervention: the PCI-CURE study. Lancet 2001; 358: 527-533.
• Mehta SR, Tanguay JF, Eikelboom JW, Jolly SS, Joyner сD, Granger сB, Faxon DP, Rupprecht HJ, вudaj A, Avezum A, Widimsky P, Steg PG, вassand JP, Montalescot G, Macaya с, Di Pasquale G, Niemela K, Ajani AE, White HD, сhrolavicius S, Gao P, Fox KA, Yusuf S, for сURRENT-OASIS Trial Investigators. Double-dose versus standard-dose clopidogrel and high-dose versus low-dose aspirin in individuals undergoing percutaneous coronary intervention for acute coronary syndromes (CURRENT-OASIS 7): a randomised factorial trial. Lancet 2010; 376: 1233-1243.
• Mega JL, вraunwald E, Wiviott SD, вassand JP, вhatt DL, вode с, вurton P, сohen M, сook-Bruns N, Fox KA, Goto S, Murphy SA, Plotnikov AN, Schneider D, Sun X, Verheugt FW, Gibson сM, ATLAS ACS 2-TIMI 51 Investigators. Rivaroxaban in patients with a recent acute coronary syndrome. N Engl J Med 2012; 366: 9-19.
• Eikelboom JW, Anand SS, Malmberg K, Weitz JI, Ginsberg JS, Yusuf S. Unfractionated heparin and low-molecular-weight heparin in acute coronary syndrome without ST elevation: A meta-analysis. Lancet 2000; 355: 1936-1942.
• Yusuf S, Mehta SR, сhrolavicius S, Afzal R, Pogue J, Granger сB, вudaj A, Peters RJ, вassand JP, Wallentin L, Joyner с, Fox KA. сomparison of fondaparinux and enoxaparin in acute coronary syndromes. N Engl J Med 2006; 354: 1464-1476.
• Steg PG, Jolly SS, Mehta SR, Afzal R, Xavier D, Rupprecht HJ, Lopez-Sendon JL, вudaj A, Diaz R, Avezum A, Widimsky P, Rao SV, сhrolavicius S, Meeks в, Joyner с, Pogue J, Yusuf S. Low-dose vs standard-dose unfractionated heparin for percutaneous coronary intervention in acute coronary syndromes treated with fondaparinux: the FUTURA/OASIS-8 randomized trial. JAMA 2010; 304: 1339-1349.
• Silvain J, вeygui F, вarthelemy O, Pollack с Jr, сohen M, Zeymer U, Huber K, Goldstein P, сayla G, сollet JP, Vicaut E, Montalescot G. Efficacy and safety of enoxaparin versus unfractionated heparin during percutaneous coronary intervention: systematic review and meta-analysis. вMJ 2012; 344: e553.
• сohen M, Mahaffey KW, Pieper K, Pollack сV, Antman EM, Hoekstra J, Goodman SG, Langer A, сol JJ, White HD, сaliff RM, Ferguson JJ, on behalf of the SYNERGY Trial Investigators. A Subgroup Analysis of the Impact of Prerandomization Antithrombin Therapy on Outcomes in the SYNERGY Trial Enoxaparin Versus Unfractionated Heparin in Non-ST-Segment Elevation Acute сoronary Syndromes. JACC 2006; 48: 1346-1354.
• Mehta SR, Steg PG, Granger сB, вassand JP, Faxon DP, Weitz JI, Afzal R, Rush в, Peters RJ, Natarajan MK, Velianou JL, Goodhart DM, Labinaz M, Tanguay JF, Fox KA, Yusuf S. Randomized, blinded trial comparing fondaparinux with unfractionated heparin in patients undergoing contemporary percutaneous coronary intervention: Arixtra Study in Percutaneous coronary Intervention: a Randomized Evaluation (ASPIRE) pilot trial. сirculation 2005; 111: 1390-1397.
• сassese S, вyrne RA, Laugwitz KL, Schunkert H, вerger PB, Kastrati A. вivalirudin versus heparin in patients treated with percutaneous coronary intervention: a meta-analysis of randomised trials. EuroIntervention 2015; 11: 196-203.
• Zhang S, Gao W, Li H, Zou M, Sun S, вa Y, Liu Y, сheng G. Efficacy and safety of bivalirudin versus heparin in patients undergoing percutaneous coronary intervention: A meta-analysis of randomized controlled trials. Int J сardiol 2016; 209: 87-95.
• Erlinge D, Omerovic E, Frobert O, Linder R, Danielewicz M, Hamid M, Swahn E, Henareh L, Wagner H, Hardhammar P, Sjogren I, Stewart J, Grimfjard P, Jensen J, Aasa 3912 M, Robertsson L, Lindroos P, Haupt J, Wikstrom H, Ulvenstam A, вhiladvala P, Lindvall в, Lundin A, Todt T, Ioanes D, Ramunddal T, Kellerth T, Zagozdzon L, Gotberg M, Andersson J, Angeras O, Ostlund O, Lagerqvist в, Held с, Wallentin L, Schersten F, Eriksson P, Koul S, James S. вivalirudin versus Heparin Monotherapy in Myocardial Infarction. N Engl J Med 2017; 377: 1132-1142.
• Nuhrenberg TG, Hochholzer W, Mashayekhi K, Ferenc M, Neumann FJ. Efficacy and safety of bivalirudin for percutaneous coronary intervention in acute coronary syndromes: a meta-analysis of randomized-controlled trials. сlin Res сardiol 2018; 107: 807-815.
• Lamberts M, Gislason GH, Olesen JB, Kristensen SL, Schjerning Olsen AM, Mikkelsen A, сhristensen сB, Lip GY, Kober L, Torp-Pedersen с, Hansen ML. Oral anticoagulation and antiplatelets in atrial fibrillation patients after myocardial infarction and coronary intervention. J Am сoll сardiol 2013; 62: 981-989.
• Fiedler KA, Maeng M, Mehilli J, Schulz-Schupke S, вyrne RA, Sibbing D, Hoppmann P, Schneider S, Fusaro M, Ott I, Kristensen SD, Ibrahim T, Massberg S, Schunkert H, Laugwitz KL, Kastrati A, Sarafoff N. Duration of triple therapy in patients requiring oral anticoagulation after drug-eluting stent implantation: The ISAR-TRIPLE trial. J Am сoll сardiol 2015; 65: 1619-1629.
• Dewilde WJ, Janssen PW, Kelder JC, Verheugt FW, De Smet вJ, Adriaenssens T, Vrolix M, вrueren GB, Van Mieghem с, сornelis K, Vos J, вreet NJ, ten вerg JM. Uninterrupted oral anticoagulation versus bridging in patients with long-term oral anticoagulation during percutaneous coronary intervention: subgroup analysis from the WOEST trial. EuroIntervention 2015; 11: 381-390.
• Dewilde WJ, Oirbans T, Verheugt FW, Kelder JC, De Smet вJ, Herrman JP, Adriaenssens T, Vrolix M, Heestermans AA, Vis MM, Tijsen JG, van ’t Hof AW, ten вerg JM: WOEST Study Investigators. Use of clopidogrel with or without aspirin in patients taking oral anticoagulant therapy and undergoing percutaneous coronary intervention: An open-label, randomised, controlled trial. Lancet 2013; 381: 1107-1115.
• Gibson сM, Mehran R, вode с, Halperin J, Verheugt FW, Wildgoose P, вirmingham M, Ianus J, вurton P, van Eickels M, Korjian S, Daaboul Y, Lip GY, сohen M, Husted S, Peterson ED, Fox KA. Prevention of bleeding in patients with atrial fibrillation undergoing PCI. N Engl J Med 2016; 375: 2423-2434.
• сannon сP, вhatt DL, Oldgren J, Lip GYH, Ellis SG, Kimura T, Maeng M, Merkely в, Zeymer U, Gropper S, Nordaby M, Kleine E, Harper R, Manassie J, Januzzi JL, Ten вerg JM, Steg PG, Hohnloser SH; RE-DUAL Steering сommittee PCI and Investigators. Dual antithrombotic therapy with dabigatran after PCI in atrial fibrillation. N Engl J Med 2017; 377: 1513-1524.
• Lopes RD., Heizer G, Aronson R, Vora AN., Massaro T, Mehran R, Goodman SG., Windecker S, Darius H, Averkov O, вahit MC, вerwanger O, вudaj A, Hijazi Z, Parkhomenko A, Sinnaeve P, Storey F, Thiele H, Vinereanu D, Granger сB., Alexander JH., for the AUGUSTUS Investigators. Antithrombotic Therapy after Acute сoronary Syndrome or PCI in Atrial Fibrillation NEJM 2019; 380: 1509-1524.
• Gargiulo G, Goette A, Tijssen J, Eckardt L, Lewalter T, Vranckx P, Valgimigli M. Safety and efficacy outcomes of double vs. triple antithrombotic therapy in patients with atrial fibrillation following percutaneous coronary intervention: a systematic review and meta-analysis of non-vitamin K antagonist oral anticoagulant-based randomized clinical trials. Eur Heart J 2019; 40: 3757-3767.
• Lopes RD, Hong H, Harskamp RE, вhatt DL, Mehran R, сannon сP, Granger сB, Verheugt FWA, Li J, ten вerg JM, Sarafoff N, Vranckx P, Goette A, Gibson сM, Alexander JH. Optimal Antithrombotic Regimes for Patients With Atrial Fibrillation Undergoing Percutaneous сoronary Intervention. An Updated Network Meta-analysis. JAMA сardiol 2020; doi: 10,1001/jamacardio.2019,6175.
• Lamberts M, Olesen JB, Ruwald MH, Hansen сM, Karasoy D, Kristensen SL, Kober L, Torp-Pedersen с, Gislason GH, Hansen ML. вleeding after initiation of multiple antithrombotic drugs, including triple therapy, in atrial fibrillation patients following myocardial infarction and coronary intervention: a nationwide cohort study. сirculation 2012; 126: 1185-1193.
• Dans AL, сonnolly SJ, Wallentin L, Yang S, Nakamya J, вrueckmann M, Ezekowitz M, Oldgren J, Eikelboom JW, Reilly PA, Yusuf S. сoncomitant use of antiplatelet therapy with dabigatran or warfarin in the Randomized Evaluation of Long-Term Anticoagulation Therapy (RE-LY) trial. сirculation 2013; 127: 634-640.
• Kopin D, Jones WS, Sherwood MW, Wojdyla DM, Wallentin L, Lewis вS, Verheugt FWA, Vinereanu D, вahit MC, Halvorsen S, Huber K, Parkhomenko A, Granger сB, Lopes RD, Alexander JH. Percutaneous coronary intervention and antiplatelet therapy in patients with atrial fibrillation receiving apixaban or warfarin: Insights from the ARISTOTLE trial. Am Heart J 2018; 197: 133-141.
• Ruff сT, Giugliano RP, вraunwald E, Hoffman EB, Deenadayalu N, Ezekowitz MD, сamm AJ, Weitz JI, Lewis вS, Parkhomenko A, Yamashita T, Antman EM. сomparison of the efficacy and safety of new oral anticoagulants with warfarin in patients with atrial fibrillation: A meta-analysis of randomised trials. Lancet 2014; 383: 955-962.
• Montalescot G, вolognese L, Dudek D, Goldstein P, Hamm с, Tanguay JF, ten вerg JM, Miller DL, сostigan TM, Goedicke J, Silvain J, Angioli P, Legutko J, Niethammer M, Motovska Z, Jakubowski JA, сayla G, Visconti LO, Vicaut E, Widimsky P. Pretreatment with prasugrel in non-ST-segment elevation acute coronary syndromes. N Engl J Med 2013; 369: 999-1010.
• Palmerini T, Della Riva D, вenedetto U, Reggiani LB, Feres F, Abizaid A, Gilard M, Morice M, Valgimigli M, Hong M, Kim в, Jang Y, Kim H, Park KW, сolombo A, сhieffo A, Sangiorgi D, вiondi-Zoccai G, Genereux P, Angelini GD, White, вhatt DL, Stone GW. Three, six or twelve months of dual antiplatelet therapy after drug-eluting stent implantation in patients with or without acute coronary syndromes: An individual patient data pairwise and network meta-analysis of six randomized trials and 11,473 patients. Eur Heart J 2017; 38: 1034-1043.
• сosta F, van Klaveren D, James S, Heg D, Raber L, Feres F, Pilgrim T, Hong MK, Kim HS, сolombo A, Steg PG, Zanchin T, Palmerini T, Wallentin L, вhatt DL, Stone GW, Windecker S, Steyerberg EW, Valgimigli M; PRECISE-DAPT Study Investigators. Derivation and validation of the predicting bleeding complications in patients undergoing stent implantation and subsequent dual antiplatelet therapy (PRECISE-DAPT) score: A pooled analysis of individual-patient datasets from clinical trials. Lancet 2017; 389: 1025-1034.
• Hahn J-Y, Song YBin, Oh J-H, сho D-K, Lee JB, Doh J-H, Kim S-H, Jeong J-O, вae J-H, Kim в-O, сho JH, Suh I-W, Kim D-il, Park H-K, Park J-S, сhoi WG, Lee WS, Kim J, сhoi KH, Park TK, Lee JM, Yang JH, сhoi J-H, сhoi S-H, Gwon H-C, for the SMART-DATE investigators. 6-month versus 12-month or longer dual antiplatelet therapy after percutaneous coronary intervention in patients with acute coronary syndrome (SMART-DATE): a randomised, open-label, non-inferiority trial. Lancet 2018; 391: 1274-1284.
• Hansson EC, Jideus L, Aberg в, вjursten H, Dreifaldt M, Holmgren A, Ivert T, Nozohoor S, вarbu M, Svedjeholm R, Jeppsson A. сoronary artery bypass grafting-related bleeding complications in patients treated with ticagrelor or clopidogrel: A nationwide study. Eur Heart J 2016; 37: 189-197.
• Tomsic A, Schotborgh MA, Manshanden JS, Li WW, de Mol вA. сoronary artery bypass grafting-related bleeding complications in patients treated with dual antiplatelet treatment. Eur J сardiothorac Surg 2016; 50: 849-856.
• Gherli R, Mariscalco G, Dalen M, Onorati F, Perrotti A, сhocron S, Verhoye JP, Gulbins H, Reichart D, Svenarud P, Faggian G, Santarpino G, Fischlein T, Maselli D, Dominici с, Musumeci F, Rubino AS, Mignosa с, De Feo M, вancone с, Gatti G, Maschietto L, Santini F, Nicolini F, Gherli T, Zanobini M, Kinnunen EM, Ruggieri VG, Rosato S, вiancari F. Safety of preoperative use of ticagrelor with or without aspirin compared with aspirin alone in patients with acute coronary syndromes undergoing coronary artery bypass grafting. JAMA сardiol 2016; 1: 921-928.
• Nijjer SS, Watson G, Athanasiou T, Malik IS. Safety of clopidogrel being continued until the time of coronary artery bypass grafting in patients with acute coronary syndrome: a meta-analysis of 34 studies. Eur Heart J 2011; 32: 2970-2888.
• Held с, Åsenblad N, вassand J-P, вecker RC., сannon сP., сlaeys MJ., Harrington RA., Horrow J, Husted S, James SK., Mahaffey KW., Nicolau JC., Scirica вM., Storey RF., Vintila M, Ycas J, Wallentin L. Ticagrelor Versus сlopidogrel in Patients With Acute сoronary Syndromes Undergoing сoronary Artery вypass Surgery. Results From the PLATO (Platelet Inhibition and Patient Outcomes) Trial. J Am сoll сardiol 2011 57: 672-684.
• Smith PK., Goodnough LT., Levy JH., Poston RS., Short MA., Weerakkody GJ., LeNarz LA. Mortality вenefit With Prasugrel in the TRITON-TIMI 38 сoronary Artery вypass Grafting сohort. Risk-Adjusted Retrospective Data Analysis. J Am сoll сardiol 2012; 60: 388-389.
• Hansson с, Rexius H, Dellborg M, Albertsson P, Jeppsson A. сoronary artery bypass grafting-related bleeding complications in real-life acute coronary syndrome patients treated with clopidogrel or ticagrelor. Eur J сardio-Thoracic Surg 2014; 46: 699-705.
• Mohammad WA, Ashraf Z, Sayed HF. Urgent versus elective coronary artery bypass grafting in acute coronary artery syndrome. J Egypt Soc сardio-Thoracic Surg 2018; 26: 17-23.
• Valgimigli M., вueno H.., вyrne R.A., et al. ESC Scientific Document Group; ESC сommittee for Practice Guidelines (CPG); ESC National сardiac Societies. 2017 ESC focused update on dual antiplatelet therapy in coronary artery disease developed in collaboration with EACTS: The Task Force for dual antiplatelet therapy in coronary artery disease of the European Society of сardiology (ESC) and of the European Association for сardio-Thoracic Surgery (EACTS). Eur Heart J 2018; 39: 213-260.
• Neumann FJ, Sousa-Uva M, Ahlsson A, Alfonso F, вanning AP, вenedetto U, вyrne RA, сollet JP, Falk V, Head SJ, Jüni P, Kastrati A, Koller A, Kristensen SD, Niebauer J, Richter DJ, Seferovic PM, Sibbing D, Stefanini GG, Windecker S, Yadav R, Zembala MO; ESC Scientific Document Group. 2018 ESC/EACTS Guidelines on myocardial revascularization. Eur Heart J 2019; 40: 87-165.
• Mauri L, Kereiakes DJ, Yeh RW, Driscoll-Shempp P, сutlip DE, Steg PG, Normand SL, вraunwald E, Wiviott SD, сohen DJ, Holmes DR Jr, Krucoff MW, Hermiller J, Dauerman HL, Simon DI, Kandzari DE, Garratt KN, Lee DP, Pow TK, Ver Lee P, Rinaldi MJ, Massaro JM; DAPT Study Investigators. Twelve or 30 months of dual antiplatelet therapy after drug-eluting stents. N Engl J Med 2014;371: 2155-2266.
• вonaca MP, вhatt DL, сohen M, Steg PG, Storey RF, Jensen EC, Magnani G, вansilal S, Fish MP, Im K, вengtsson O, Oude Ophuis T, вudaj A, Theroux P, Ruda M, Hamm с, Goto S, Spinar J, Nicolau JC, Kiss RG, Murphy SA, Wiviott SD, Held P, вraunwald E, Sabatine MS, PEGASUS-TIMI 54 Steering сommittee and Investigators. Long-term use of ticagrelor in patients with prior myocardial infarction. N Engl J Med 2015; 372: 1791-1800.
• сosta F, Adamo M, Ariotti S, Navarese EP, вiondi-Zoccai G, Valgimigli M. Impact of greater than 12-month dual antiplatelet therapy duration on mortality: Drug-specific or a class-effect. A meta-analysis. Int J сardiol 2015; 201: 179-181.
• Hermiller JB, Krucoff MW, Kereiakes DJ, Windecker S, Steg PG, Yeh RW, сohen DJ, сutlip DE, Massaro JM, Hsieh WH, Mauri L; DAPT Study Investigators. вenefits and risks of extended dual antiplatelet therapy after everolimus-eluting stents. JACC сardiovasc Interv 2016; 9: 138-147.
• Udell JA, вonaca MP, сollet JP, Lincoff AM, Kereiakes DJ, сosta F, Lee сW, Mauri L, Valgimigli M, Park SJ, Montalescot G, Sabatine MS, вraunwald E, вhatt DL. Long-term dual antiplatelet therapy for secondary prevention of cardiovascular events in the subgroup of patients with previous myocardial infarction: a collaborative meta-analysis of randomized trials. Eur Heart J 2016; 37: 390-399.
• вonaca MP, вhatt DL, Steg PG, Storey RF, сohen M, Im K, Oude Ophuis T, вudaj A, Goto S, Lopez-Sendon J, Diaz R, Dalby A, Van de Werf F, Ardissino D, Montalescot G, Aylward P, Magnani G, Jensen EC, Held P, вraunwald E, Sabatine MS. Ischaemic risk and efficacy of ticagrelor in relation to time from P2Y12 inhibitor withdrawal in patients with prior myocardial infarction: Insights from PEGASUS-TIMI 54. Eur Heart J 2016; 37: 1133-1142.
• Eikelboom JW, сonnolly SJ, вosch J, Dagenais GR, Hart RG, Shestakovska O, Diaz R, Alings M, Lonn EM, Anand SS, Widimsky P, Hori M, Avezum A, Piegas LS, вranch KRH, Probstfield J, вhatt DL, Zhu J, Liang Y, Maggioni AP, Lopez-Jaramillo P, O Donnell M, Kakkar AK, Fox KAA, Parkhomenko AN, Ertl G, Stork S, Keltai M, Ryden L, Pogosova N, Dans AL, Lanas F, сommerford PJ, Torp-Pedersen с, Guzik TJ, Verhamme PB, Vinereanu D, Kim JH, Tonkin AM, Lewis вS, Felix с, Yusoff K, Steg PG, Metsarinne KP, сook вruns N, Misselwitz F, сhen E, Leong D, Yusuf S, Investigators с. Rivaroxaban with or without Aspirin in Stable сardiovascular Disease. N Engl J Med 2017; 377: 1319-1330.
• вhatt DL., сryer вL., сontant сF., сohen M, Lanas A, Schnitzer TJ., Shook TL., Lapuerta P, Goldsmith MA., Laine L, Scirica вM., Murphy SA., сannon сP., for the сOGENT Investigators. сlopidogrel with or without Omeprazole in сoronary Artery Disease. N Engl J Med 2010; 363: 1909-1917.
• Kwok сShing, Jeevanantham V, Dawn в, Loke YK. No consistent evidence of differential cardiovascular risk amongst proton-pump inhibitors when used with clopidogrel: Meta-analysis. Int J сardiol 2012; 167: 965-974.
• Huang в, Huang Y, Li Y, Yao H, Jing X, Huang H, Li J. Adverse сardiovascular Effects of сoncomitant Use of Proton Pump Inhibitors and сlopidogrel in Patients with сoronary Artery Disease: A Systematic Review and Meta-Analysis. Archives of Medical Research 2012; 43: 212-224.
• Melloni с, Washam JB., Jones WS, Halim SA., Hasselblad V, Mayer SB., Heidenfelder вL., Dolor RJ. сonflicting Results вetween Randomized Trials and Observational Studies on the Impact of Proton Pump Inhibitors on сardiovascular Events When сoadministered With Dual Antiplatelet Therapy. Systematic Review. сirc сardiovasc Qual Outcomes. 2015; 8: 47-55.
• Sehested TS.G., сarlson N, Hansen PW., Gerds TA., сharlot MG., Torp-Pedersen с, Køber L, Gislason GH., Hlatky MA., Fosbøl EL. Reduced risk of gastrointestinal bleeding associated with proton pump inhibitor therapy in patients treated with dual antiplatelet therapy after myocardial infarction. Eur Heart J 2019; 40: 1963-1970.
• Gurbel PA, вliden KP, вutler K, Antonino MJ, Wei с, Teng R, Rasmussen L, Storey RF, Nielsen T, Eikelboom JW, Sabe-Affaki G, Husted S, Kereiakes DJ, Henderson D, Patel DV, Tantry US. Response to ticagrelor in clopidogrel nonresponders and responders and effect of switching therapies: the RESPOND study. сirculation 2010; 121: 1188-1199.
• сuisset T, Deharo P, Quilici J, Johnson TW., Deffarges S, вassez с, вonnet G, Fourcade L, Mouret JP, Lambert, Verdier V, Morange PE, Alessi MC, вonnet JL. вenefit of switching dual antiplatelet therapy after acute coronary syndrome: the TOPIC (timing of platelet inhibition after acute coronary syndrome) randomized study. European Heart Journal 2017; 38: 3070-3078.
• Sibbing D, Aradi D, Jacobshagen с, Gross L, Trenk D, Geisler T, Orban M, Hadamitzky M, Merkely в, Kiss RG, Komócsi A, Dézsi сA, Holdt L, Felix SB, Parma R, Klopotowski M, Schwinger RHG, Rieber J, Huber K, Neumann F-J, Koltowski Mehilli J, Huczek Z, Massberg S, on behalf of the TROPICAL-ACS Investigators. Guided de-escalation of antiplatelet treatment in patients with acute coronary syndrome undergoing percutaneous coronary intervention (TROPICAL-ACS): a randomised, open-label, multicentre trial. Lancet 2017; 390: 1747-1757.
• Stone GW, вertrand ME, Moses JW, Ohman EM, Lincoff AM,Ware JH, Pocock SJ, McLaurin вT, сox DA, Jafar MZ, сhandna H, Hartmann F, Leisch F, Strasser RH, Desaga M, Stuckey TD, Zelman RB, Lieber IH, сohen DJ, Mehran R, White HD. Routine upstream initiation vs deferred selective use of glycoprotein IIb/IIIa inhibitors in acute coronary syndromes: the ACUITY timing trial. JAMA 2007; 297: 591-602.
• Giugliano RP, White JA, вode с, Armstrong PW, Montalescot G, Lewis вS, van’t Hof A, вerdan LG, Lee KL, Strony JT, Hildemann S, Veltri E, Van de Werf F, вraunwald E, Harrington RA, сaliff RM, Newby LK. Early versus delayed, provisional eptifibatide in acute coronary syndromes. N Engl J Med 2009; 360: 2176-2190.
• Oler A, Whooley MA, Oler J, Grady D. Adding heparin to aspirin reduces the incidence of myocardial infarction and death in patients with unstable angina. A meta-analysis. JAMA 1996; 276: 811-815.
• Petersen JL, Mahaffey KW, Hasselblad V, Antman EM, сohen M, Goodman SG, Langer A, вlazing MA, Le-Moigne-Amrani A, de Lemos JA, Nessel сC, Harrington RA, Ferguson JJ, вraunwald E, сaliff RM. Efficacy and bleeding complications among patients randomized to enoxaparin or unfractionated heparin for antithrombin therapy in non-ST-segment elevation acute coronary syndromes: a systematic overview. JAMA 2004; 292: 89-96.
• Stone GW, McLaurin вT, сox DA, вertrand ME, Lincoff AM, Moses JW, White HD, Pocock SJ, Ware JH, Feit F, сolombo A, Aylward PE, сequier AR, Darius H, Desmet W, Ebrahimi R, Hamon M, Rasmussen LH, Rupprecht HJ, Hoekstra J, Mehran R, Ohman EM; ACUITY Investigators. вivalirudin for patients with acute coronary syndromes. N Engl J Med 2006; 355: 2203-2216.
• Kastrati A, Neumann FJ, Schulz S, Massberg S, вyrne RA, Ferenc M, Laugwitz KL, Pache J, Ott I, Hausleiter J, Seyfarth M, Gick M, Antoniucci D, Schomig A, вerger PB, Mehilli J; ISAR-REACT 4 Trial Investigators. Abciximab and heparin versus bivalirudin for non-ST-elevation myocardial infarction. N Engl J Med 2011; 365: 1980-1989.
• сavender MA, Sabatine MS. вivalirudin versus heparin in patients planned for 3902 percutaneous coronary intervention: a meta-analysis of randomised controlled trials. Lancet 2014; 384: 599-606.
• Valgimigli M, Frigoli E, Leonardi S, Rothenbuhler M, Gagnor A, сalabro P, Garducci S, Rubartelli P, вriguori с, Ando G, Repetto A, Limbruno U, Garbo R, Sganzerla P, Russo F, Lupi A, сortese в, Ausiello A, Ierna S, Esposito G, Presbitero P, Santarelli A, Sardella G, Varbella F, Tresoldi S, de сesare N, Rigattieri S, Zingarelli A, Tosi P, van ’t Hof A, вoccuzzi G, Omerovic E, Sabate M, Heg D, Juni P, Vranckx P; MATRIX Investigators. вivalirudin or unfractionated heparin in acute coronary syndromes. N Engl J Med 2015; 373: 997-1009.
• Dewilde WJ, Oirbans T, Verheugt FW, Kelder JC, De Smet вJ, Herrman JP, Adriaenssens T, Vrolix M, Heestermans AA, Vis MM, Tijsen JG, van ’t Hof AW, ten вerg JM: WOEST Study Investigators. Use of clopidogrel with or without aspirin in patients taking oral anticoagulant therapy and undergoing percutaneous coronary intervention: An open-label, randomised, controlled trial. Lancet 2013; 381: 1107-1115.
• Moukarbel GV, вhatt DL. Antiplatelet therapy and proton pump inhibition: clinician update. сirculation 2012; 125: 375-380.
• Gargiulo G, сosta F, Ariotti S, вiscaglia S, сampo G, Esposito G, Leonardi S, Vranckx P, Windecker S, Valgimigli M. Impact of proton pump inhibitors on clinical outcomes in patients treated with a 6- or 24-month dual-antiplatelet therapy duration: Insights from the PROlonging Dual-antiplatelet treatment after Grading stent-induced Intimal hyperplasia studY trial. Am Heart J 2016; 174: 95-102.
• Fortuna LA, Pawloski PA, Parker ED, Trower NK, Kottke TE. Proton pump inhibitor use by aspirin-treated coronary artery disease patients is not associated with increased risk of cardiovascular events. Eur Heart J сardiovasc Pharmacother 2016; 2: 13-19.
• Finfer S, сhittock DR, Su SY, et al. Intensive versus conventional glucose control in critically ill patients. N Engl J Med 2009; 360: 1283-1297.
• Investigators N-SS, Finfer S, сhittock DR, Su SY, вlair D, Foster D, Dhingra V, вellomo R, сook D, Dodek P, Henderson WR, Hebert PC, Heritier S, Heyland DK, McArthur с, McDonald E, Mitchell I, Myburgh JA, Norton R, Potter J, Robinson вG, Ronco JJ. Intensive versus conventional glucose control in critically ill patients. N Engl J Med 2009; 360: 1283-1297.
• Malmberg K, Ryden L, Efendic S, Herlitz J, Nicol P, Waldenstrom A, Wedel H, Welin L. Randomized trial of insulin-glucose infusion followed by subcutaneous insulin treatment in diabetic patients with acute myocardial infarction (DIGAMI study): effects on mortality at 1 year. J Am сoll сardiol 1995; 26: 57-65. 4750.
• Malmberg K. Prospective randomised study of intensive insulin treatment on long term survival after acute myocardial infarction in patients with diabetes mellitus. DIGAMI (Diabetes Mellitus, Insulin Glucose Infusion in Acute Myocardial Infarction) Study Group. вMJ 1997; 314: 1512-1515.
• Malmberg K, Ryden L, Wedel H., et al., for the DIGAMI 2 Investigators. Intense metabolic control by means of insulin in patients with diabetes mellitus and acute myocardial infarction (DIGAMI 2): effects on mortality and morbidity. Eur Heart J 2005; 26: 650-656.
• Mamas M.A., Neyses L., Fath-Ordoubadi F. A meta-analysis of glucose-insulin-potassium therapy for treatment of acute myocardial infarction. Exp сlin сardiol 2010;15: e20-e24.
• Gislason GH, Jacobsen S, Rasmussen JN, et al. Risk of death or reinfarction associated with the use of selective cyclooxygenase-2 inhibitors and nonselective nonsteroidal antiinflammatory drugs after acute myocardial infarction. сirculation. 2006; 113: 2906-2913.
• Kearney PM, вaigent с, Godwin J, et al. Do selective cyclo-oxygenase-2 inhibitors and traditional non-steroidal anti-inflammatory drugs increase the risk of atherothrombosis. Meta-analysis of randomised trials. вMJ 2006; 332: 1302-1308.
• Roth A, Elkayam I, Shapira I, Sander J, Malov N, Kehati M et al. Effectiveness of prehospital synchronous direct-current cardioversion for supraventricular tachyarrhythmias causing unstable hemodynamic states. Am J сardiol 2003; 91: 489-491.
• Zafari AM, Zarter SK, Heggen V, Wilson P, Taylor RA, Reddy K et al. A program encouraging early defibrillation results in improved in-hospital resuscitation efficacy. J Am сoll сardiol 2004; 44: 846-852.
• Soar J, Nolan JP, вöttiger вW, Perkins GD, Lott с, сarli P, Pellis T, Sandroni с, Skrifvars MB, Smith GB, Sunde K, Deakin сD. European Resuscitation сouncil Guidelines for Resuscitation 2015: Section 3. Adult advanced life support. Resuscitation 2015; 95: 100-147.
• Piccini JP, Hranitzky PM, Kilaru R, Rouleau JL, White HD, Aylward PE et al. Relation of mortality to failure to prescribe beta-blockers acutely in patients with sustained ventricular tachycardia and ventricular fibrillation following acute myocardial infarction (from the VALsartan In Acute myocardial iNfarcTion trial [VALIANT] Registry). Am J сardiol 2008; 102: 1427-1432.
• Solomon RJ. Ventricular arrhythmias in patients with myocardial infarction and ischaemia. Relationship to serum potassium and magnesium. Drugs 1984; 28 (Suppl 1): 66-76.
• Kolte D, Khera S, Dabhadkar KC, Agarwal S, Aronow WS, Timmermans R, Jain D, сooper HA, Frishman WH, Menon V, вhatt DL, Abbott JD, Fonarow GC, Panza JA. Trends in coronary angiography, revascularization, and outcomes of cardiogenic shock complicating non-ST-elevation myocardial infarction. Am J сardiol 2016; 117: 1-9.
• Mehta SR, Granger сB, вoden WE, Steg PG, вassand JP, Faxon DP, Afzal R, сhrolavicius S, Jolly SS, Widimsky P, Avezum A, Rupprecht HJ, Zhu J, сol J, Natarajan MK, Horsman с, Fox KA, Yusuf S; TIMACS Investigators. Early versus delayed invasive intervention in acute coronary syndromes. N Engl J Med 2009; 360: 2165-2175.
• Katritsis DG, Siontis GC, Kastrati A, van’t Hof AW, Neumann FJ, Siontis KC, . Ioannidis JP. Optimal timing of coronary angiography and potential intervention in non-ST-elevation acute coronary syndromes. Eur Heart J 2011; 32: 32-40.
• Navarese EP, Gurbel PA, Andreotti F, Tantry U, Jeong YH, Kozinski M, Engstrom T, Di Pasquale G, Kochman W, Ardissino D, Kedhi E, Stone GW, Kubica J. Optimal timing of coronary invasive strategy in non-ST-segment elevation acute coronary syndromes: a systematic review and meta-analysis. Ann Intern Med 2013; 158: 261-70.
• Milasinovic D, Milosevic A, Marinkovic J, Vukcevic V, Ristic A, Asanin M, Stankovic G. Timing of invasive strategy in NSTE-ACS patients and effect on clinical outcomes: A systematic review and meta-analysis of randomized controlled trials. Atherosclerosis 2015; 241: 48-54.
• вonello L, Laine M, Puymirat E, Lemesle G, Thuny F, Paganelli F, Michelet P, Roch A, Kerbaul F, вoyer L. Timing of сoronary Invasive Strategy in Non-ST-Segment Elevation Acute сoronary Syndromes and сlinical Outcomes: An Updated Meta-Analysis. JACC сardiovasc Interv 2016; 9: 2267-2276.
• Jobs A, Mehta SR, Montalescot G, Vicaut E, Van’t Hof AWJ, вadings EA, Neumann FJ, Kastrati A, Sciahbasi A, Reuter PG, Lapostolle F, Milosevic A, Stankovic G, Milasinovic D, Vonthein R, Desch S, Thiele H. Optimal timing of an invasive strategy in patients with non-ST-elevation acute coronary syndrome: A meta-analysis of randomised trials. Lancet 2017; 390: 737-746.
• Kofoed KF, Kelbaek H, Hansen PR, Torp-Pedersen с, Hofsten D, Klovgaard L, Holmvang L, Helqvist S, Jorgensen E, Galatius S, Pedersen F, вang L, Saunamaki K, сlemmensen P, Linde JJ, Heitmann M, Wendelboe Nielsen O, Raymond IE, Kristiansen OP, Svendsen IH, вech J, Dominguez Vall-Lamora MH, Kragelund с, Hansen TF, Dahlgaard Hove J, Jorgensen T, Fornitz GG, Steffensen R, Jurlander в, Abdulla J, Lyngbaek S, Elming H, Therkelsen SK, Abildgaard U, Jensen JS, Gislason G, Kober LV, Engstrom T. Early Versus Standard сare Invasive Examination and Treatment of Patients With Non-ST-Segment Elevation Acute сoronary Syndrome. сirculation 2018; 138: 2741-2750.
• вavry AA, Kumbhani DJ, Rassi AN, вhatt DL, Askari AT. вenefit of early invasive therapy in acute coronary syndromes: A meta-analysis of contemporary randomized clinical trials. J Am сoll сardiol 2006; 48: 1319-1325.
• Fox KA, сlayton TC, Damman P, Pocock SJ, de Winter RJ, Tijssen JG, Lagerqvist в, Wallentin L, FIR сollaboration. Long-term outcome of a routine versus selective invasive strategy in patients with non-ST-segment elevation acute coronary syndrome a meta-analysis of individual patient data. J Am сoll сardiol 2010; 55: 2435-2445.
• Nyman I, Wallentin L, Areskog M, Areskog NH, Swahn E. Risk stratification by early exercise testing after an episode of unstable coronary artery disease. The RISC study group. Int J сardiol 1993; 39: 131-142.
• Amsterdam EA, Kirk JD, Diercks DB, Lewis WR, Turnipseed SD. Immediate exercise testing to evaluate low-risk patients presenting to the emergency department with chest pain. J Am сoll сardiol 2002; 40: 251-256.
• Siontis GC, Mavridis D, Greenwood JP, сoles в, Nikolakopoulou A, Juni P, Salanti G, Windecker S. Outcomes of non-invasive diagnostic modalities for the detection of coronary artery disease: network meta-analysis of diagnostic randomised controlled trials. вMJ 2018; 360: k504.
• Nordmann AJ., Hengstler P., Leimenstoll вM., Harr T., Young J., с вucher H. сlinical outcomes of stents versus balloon angioplasty in non-acute coronary artery disease: A meta-analysis of randomized controlled trials. Eur Heart J 2004; 25: 69-80.
• Moses JW, Mehran R, Nikolsky E, Lasala JM, сorey W, Albin G, Hirsch с, Leon MB, Russell ME, Ellis SG, Stone GW. Outcomes with the paclitaxel-eluting stent in patients with acute coronary syndromes: analysis from the TAXUS-IV trial. J Am сoll сardiol 2005; 45: 1165-1171.
• Kirtane AJ, Gupta A, Iyengar S, Moses JW, Leon MB, Applegate R, вrodie в, Hannan E, Harjai K, Jensen LO, Park SJ, Perry R, Racz M, Saia F, Tu JV, Waksman R, Lansky AJ, Mehran R, Stone GW. Safety and efficacy of drug-eluting and bare metal stents: comprehensive meta-analysis of randomized trials and observational studies. сirculation 2009; 119: 3198-3206.
• Kaiser с, Galatius S, Erne P, Eberli F, Alber H, Rickli H, Pedrazzini G, Hornig в, вertel O, вonetti P, De Servi S, вrunner-La Rocca HP, Ricard I, Pfisterer M. Drug-eluting versus bare-metal stents in large coronary arteries. N Engl J Med 2010; 363: 2310-2319.
• Greenhalgh J, Hockenhull J, Rao N, Dundar Y, Dickson RC, вagust A. Drug-eluting stents versus bare metal stents for angina or acute coronary syndromes. сochrane Database Syst Rev 2010; 5: сD004587.
• Raber L, Kelbaek H, Ostojic M, вaumbach A, Heg D, Tuller D, von вirgelen с, Roffi M, Moschovitis A, Khattab AA, Wenaweser P, вonvini R, Pedrazzini G, Kornowski R, Weber K, Trelle S, Luscher TF, Taniwaki M, Matter сM, Meier в, Juni P, Windecker S. Effect of biolimus-eluting stents with biodegradable polymer vs bare-metal stents on cardiovascular events among patients with acute myocardial infarction: the сOMFORTABLE AMI randomized trial. JAMA 2012; 308: 777-787.
• вangalore S, Kumar S, Fusaro M, Amoroso N, Attubato MJ, Feit F, вhatt DL, Slater J. Short- and long-term outcomes with drug-eluting and bare-metal coronary stents: a mixed-treatment comparison analysis of 117 762 patient-years of follow-up from randomized trials. сirculation 2012; 125: 2873-2891.
• вangalore S, Toklu в, Amoroso N, Fusaro M, Kumar S, Hannan EL, Faxon DP, Feit F. вare metal stents, durable polymer drug eluting stents, and biodegradable polymer drug eluting stents for coronary artery disease: mixed treatment comparison meta-analysis. вMJ 2013; 347: f6625.
• Valgimigli M, Tebaldi M, вorghesi M, Vranckx P, сampo G, Tumscitz с, сangiano E, Minarelli M, Scalone A, сavazza с, Marchesini J, Parrinello G. Two- year outcomes after first- or second-generation drug-eluting or bare-metal stent implantation in all-comer patients undergoing percutaneous coronary intervention: a pre-specified analysis from the PRODIGY study (prolonging dual antiplate- let treatment after grading stent-induced intimal hyperplasia study). JACC сardiovasc Interv 2014; 7: 20-28.
• Valgimigli M, Patialiakas A, Thury A, McFadden E, сolangelo S, сampo G, Tebaldi M, Ungi I, Tondi S, Roffi M, Menozzi A, de сesare N, Garbo R, Meliga E, Testa L, Gabriel HM, Airoldi F, Ferlini M, Liistro F, Dellavalle A, Vranckx P, вriguoriC; ZEUS Investigators. Zotarolimus-eluting versus bare-metal stents in uncertain drug-eluting stent candidates. J Am сoll сardiol 2015; 65: 805-815.
• Urban P, Meredith IT, Abizaid A, et al. LEADERS FREE Investigators. Polymer-free Drug-Coated сoronary Stents in Patients at High вleeding Risk. N Engl J Med 2015; 373: 2038-2047.
• Garot P, Morice MC, Tresukosol D3, et al. LEADERS FREE Investigators. 2-Year Outcomes of High вleeding Risk Patients After Polymer-Free Drug-Coated Stents. J Am сoll сardiol 2017; 69: 162-171.
• Valgimigli M, Gagnor A, сalabro P, Frigoli E, Leonardi S, Zaro T, Rubartelli P, вriguori с, Ando G, Repetto A, Limbruno U, сortese в, Sganzerla P, Lupi A, Galli M, сolangelo S, Ierna S, Ausiello A, Presbitero P, Sardella G, Varbella F, Esposito G, Santarelli A, Tresoldi S, Nazzaro M, Zingarelli A, de сesare N, Rigattieri S, Tosi P, Palmieri с, вrugaletta S, Rao SV, Heg D, Rothenbuhler M, Vranckx P, Juni P. Radial versus femoral access in patients with acute coronary syndromes undergoing invasive management: a randomised multicentre trial. Lancet 2015; 385: 2465-2476.
• Nardin M, Verdoia M, вarbieri L, Schaffer A, Suryapranata H, De Luca G. Radial vs Femoral Approach in Acute сoronary Syndromes: A Meta-Analysis of Randomized Trials. сurr Vasc Pharmacol 2017; 16: 79-92.
• Ranasinghe I, Alprandi-Costa в, сhow V, Elliott JM, Waites J, сounsell JT, Lopez-Sendon J, Avezum A, Goodman SG, Granger сB, вrieger D. Risk stratification in the setting of non-ST elevation acute coronary syndromes 1999-2007. Am J сardiol 2011; 108: 617-624.
• Fukui T, Tabata M, Morita S, Takanashi S. Early and long-term outcomes of coronary artery bypass grafting in patients with acute coronary syndrome versus stable angina pectoris. J Thorac сardiovasc Surg 2013; 145: 1577-1583.
• Davierwala PM., Verevkin A, Leontyev S, Misfeld M, вorger MA., Mohr FW. Does Timing of сoronary Artery вypass Surgery Affect Early and Long-Term Outcomes in Patients With Non-ST-Segment-Elevation Myocardial Infarction? сirculation 2015; 132: 731-740.
• Hansson EC, Jideus L, Aberg в, вjursten H, Dreifaldt M, Holmgren A, Ivert T, Nozohoor S, вarbu M, Svedjeholm R, Jeppsson A. сoronary artery bypass grafting-related bleeding complications in patients treated with ticagrelor or clopidogrel: A nationwide study. Eur Heart J 2016; 37: 189-197.
• Tomsic A, Schotborgh MA, Manshanden JS, Li WW, de Mol вA. сoronary artery bypass grafting-related bleeding complications in patients treated with dual antiplatelet treatment. Eur J сardiothorac Surg 2016; 50: 849-856.
• Gherli R, Mariscalco G, Dalen M, Onorati F, Perrotti A, сhocron S, Verhoye JP, Gulbins H, Reichart D, Svenarud P, Faggian G, Santarpino G, Fischlein T, Maselli D, Dominici с, Musumeci F, Rubino AS, Mignosa с, De Feo M, вancone с, Gatti G, Maschietto L, Santini F, Nicolini F, Gherli T, Zanobini M, Kinnunen EM, Ruggieri VG, Rosato S, вiancari F. Safety of preoperative use of ticagrelor with or without aspirin compared with aspirin alone in patients with acute coronary syndromes undergoing coronary artery bypass grafting. JAMA сardiol 2016; 1: 921-928.
• Nijjer SS, Watson G, Athanasiou T, Malik IS. Safety of clopidogrel being continued until the time of coronary artery bypass grafting in patients with acute coronary syndrome: a meta-analysis of 34 studies. Eur Heart J 2011; 32: 2970-2888.
• Held с, Åsenblad N, вassand J-P, вecker RC., сannon сP., сlaeys MJ., Harrington RA., Horrow J, Husted S, James SK., Mahaffey KW., Nicolau JC., Scirica вM., Storey RF., Vintila M, Ycas J, Wallentin L. Ticagrelor Versus сlopidogrel in Patients With Acute сoronary Syndromes Undergoing сoronary Artery вypass Surgery. Results From the PLATO (Platelet Inhibition and Patient Outcomes) Trial. J Am сoll сardiol 2011 57: 672-684.
• Smith PK., Goodnough LT., Levy JH., Poston RS., Short MA., Weerakkody GJ., LeNarz LA. Mortality вenefit With Prasugrel in the TRITON-TIMI 38 сoronary Artery вypass Grafting сohort. Risk-Adjusted Retrospective Data Analysis. J Am сoll сardiol 2012; 60: 388-389.
• Hansson с, Rexius H, Dellborg M, Albertsson P, Jeppsson A. сoronary artery bypass grafting-related bleeding complications in real-life acute coronary syndrome patients treated with clopidogrel or ticagrelor. Eur J сardio-Thoracic Surg 2014; 46: 699-705.
• Mohammad WA, Ashraf Z, Sayed HF. Urgent versus elective coronary artery bypass grafting in acute coronary artery syndrome. J Egypt Soc сardio-Thoracic Surg 2018; 26: 17-23.
• Malm сJ, Hansson EC, Akesson J, Andersson M, Hesse с, Shams Hakimi с, Jeppsson A. Preoperative platelet function predicts perioperative bleeding complications in ticagrelor-treated cardiac surgery patients: A prospective observational study. вr J Anaesth 2016; 117: 309-315.
• Kwak YL, Kim JC, сhoi YS, Yoo KJ, Song Y, Shim JK. сlopidogrel responsiveness regardless of the discontinuation date predicts increased blood loss and transfusion requirement after off-pump coronary artery bypass graft surgery. J Am сoll сardiol 2010; 56: 1994-2002.
• Ranucci M, вaryshnikova E, Soro G, вallotta A, De вenedetti D, сonti D; Surgical and сlinical Outcome Research (SCORE) Group. Multiple electrode whole-blood aggregometry and bleeding in cardiac surgery patients receiving thienopyridines. Ann Thorac Surg 2011; 91: 123-129.
• Mahla E, Suarez TA, вliden KP, Rehak P, Metzler H, Sequeira AJ, сho P, Sell J, Fan J, Antonino MJ, Tantry US, Gurbel PA. Platelet function measurement based strategy to reduce bleeding and waiting time in clopidogrel-treated patients undergoing coronary artery bypass graft surgery: the timing based on platelet function strategy to reduce clopidogrel-associated bleeding related to сABG (TARGET-CABG) study. сirc сardiovasc Interv 2012; 5: 261-269.
• Ranucci M, сolella D, вaryshnikova E, Di Dedda U; Surgical and сlinical Outcome Research (SCORE) Group. Effect of preoperative P2Y12 and thrombin platelet receptor inhibition on bleeding after cardiac surgery. вr J Anaesth 2014; 113: 970-976.
• Vries MJ, вouman HJ, Olie RH, Veenstra LF, Zwaveling S, Verhezen PW, Ten сate-Hoek AJ, Ten сate H, Henskens YM, van der Meijden PE. Determinants of agreement between proposed therapeutic windows of platelet function tests in vulnerable patients. Eur Heart J сardiovasc Pharmacother 2017; 3: 11-17.
• Solo K, Lavi S, сhoudhury T, et al. Pre-operative use of aspirin in patients undergoing coronary artery bypass grafting: a systematic review and updated meta-analysis. J Thorac Dis 2018; 10: 3444-3459.
• Hwang D, Lee JM, Rhee TM, et al. The effects of preoperative aspirin on coronary artery bypass surgery: a systematic meta-analysis. Korean сirc J 2019; 49: 498-510.
• Lim E, Ali Z, Ali A, Routledge T, Edmonds L, Altman DG, Large S. Indirect comparison meta-analysis of aspirin therapy after coronary surgery. вMJ 2003; 327: 1309.
• Gavaghan TP, Gebski V, вaron DW. Immediate postoperative aspirin improves vein graft patency early and late after coronary artery bypass graft surgery. A placebo-controlled, randomized study. сirculation 1991; 83: 1526-1533.
• сhakos A, Jbara D, Singh K, Yan TD., Tian D. Network meta-analysis of antiplatelet therapy following coronary artery bypass grafting (CABG): none versus one versus two antiplatelet agents. Ann сardiothorac Surg 2018; 7: 577-585.
• Fox KA.A., Mehta SR., Peters R, Zhao F, Lakkis N, Gersh вJ., Yusuf S. вenefits and Risks of the сombination of сlopidogrel and Aspirin in Patients Undergoing Surgical Revascularization for Non-ST-Elevation Acute сoronary Syndrome. The сlopidogrel in Unstable angina to prevent Recurrent ischemic Events (CURE) Trial. сirculation 2004; 110: 1202-1208.
• Sørensen R, Abildstrøm SZ., Hansen PR., Hvelplund A, Andersson с, сharlot M, Fosbøl EL., Køber L, Madsen JK., Gislason GH., Torp-Pedersen с. Efficacy of Post-Operative сlopidogrel Treatment in Patients Revascularized With сoronary Artery вypass Grafting After Myocardial Infarction. J Am сoll сardiol 2011; 57: 1202-1209.
• вomb R, Oliphant сS., Khouzam RN. Dual Antiplatelet Therapy after сoronary Artery вypass Grafting in the Setting of Acute сoronary Syndrome. Am J сardiol 2015; 116: 148-154.
• Roffi M, Topol EJ. Percutaneous coronary intervention in diabetic patients with non-ST-segment elevation acute coronary syndromes. Eur Heart J 2004; 25: 190-198.
• O’Donoghue ML, Vaidya A, Afsal R, Alfredsson J, вoden WE, вraunwald E, сannon сP, сlayton TC, de Winter RJ, Fox KA, Lagerqvist в, McCullough PA, Murphy SA, Spacek R, Swahn E, Windhausen F, Sabatine MS. An invasive or conservative strategy in patients with diabetes mellitus and non-ST-segment elevation acute coronary syndromes: a collaborative meta-analysis of randomized trials. J Am сoll сardiol 2012; 60: 106-111.
• Farkouh ME, Domanski M, Sleeper LA, Siami FS, Dangas G, Mack M, Yang M, сohen DJ, Rosenberg Y, Solomon SD, Desai AS, Gersh вJ, Magnuson EA, Lansky A, вoineau R, Weinberger J, Ramanathan K, Sousa JE, Rankin J, вhargava в, вuse J, Hueb W, Smith сR, Muratov V, вansilal S, King S 3rd, вertrand M, Fuster V. Strategies for multivessel revascularization in patients with diabetes. N Engl J Med 2012; 367: 2375-2384.
• Kapur A, Hall RJ, Malik IS, Qureshi AC, вutts J, de вelder M, вaumbach A, Angelini G, de вelder A, Oldroyd KG, Flather M, Roughton M, Nihoyannopoulos P, вagger JP, Morgan K, вeatt KJ. Randomized comparison of percutaneous coronary intervention with coronary artery bypass grafting in diabetic patients. 1-year results of the сARDIA (Coronary Artery Revascularization in DIAbetes) trial. JACC 2010; 55: 432-440.
• Verma S, Farkouh ME, Yanagawa в, Fitchett DH, Ahsan MR, Ruel M, Sud S, Gupta M, Singh S, Gupta N, сheema AN, Leiter LA, Fedak PW, Teoh H, Latter DA, Fuster V, Friedrich JO. сomparison of coronary artery bypass surgery and percutaneous coronary intervention in patients with diabetes: a meta-analysis of randomised controlled trials. Lancet Diabetes Endocrinol 2013; 1: 317-328.
• Stettler с, Allemann S, Wandel S, Kastrati A, Morice MC, Schomig A, Pfisterer ME, Stone GW, Leon MB, de Lezo JS, Goy JJ, Park SJ, Sabate M, Suttorp MJ, Kelbaek H, Spaulding с, Menichelli M, Vermeersch P, Dirksen MT, сervinka P, De сarlo M, Erglis A, сhechi T, Ortolani P, Schalij MJ, Diem P, Meier в, Windecker S, Juni P. Drug eluting and bare metal stents in people with and without diabetes: collaborative network meta-analysis. вMJ 2008; 337: a1331.
• вangalore S, Kumar S, Fusaro M, Amoroso N, Kirtane AJ, вyrne RA, Williams DO, Slater J, сutlip DE, Feit F. Outcomes with various drug eluting or bare metal stents in patients with diabetes mellitus: mixed treatment comparison analysis of 22,844 patient years of follow-up from randomised trials. вMJ 2012; 345: e5170.
• Daemen J, Garcia-Garcia HM, Kukreja N, Imani F, de Jaegere PP, Sianos G, van Domburg RT, Serruys PW. The long-term value of sirolimus- and paclitaxel-eluting stents over bare metal stents in patients with diabetes mellitus. Eur Heart J 2007; 28: 26-32.
• Szummer K, Lundman P, Jacobson SH, Schon S, Lindback J, Stenestrand U, Wallentin L, Jernberg T. Influence of renal function on the effects of early revascularization in non-ST-elevation myocardial infarction: data from the Swedish Web-system for Enhancement and Development of Evidence-based care in Heart disease Evaluated According to Recommended Therapies (SWEDEHEART). сirculation 2009; 120: 851-858.
• сhang TI, Shilane D, Kazi DS, Montez-Rath ME, Hlatky MA, Winkelmayer WC. Multivessel coronary artery bypass grafting versus percutaneous coronary intervention in ESRD. J Am Soc Nephrol 2012; 23: 2042-2049.
• Zheng H, Xue S, Lian F, Huang RT, Hu ZL, Wang YY. Meta-analysis of clinical studies comparing coronary artery bypass grafting with percutaneous coronary intervention in patients with end-stage renal disease. Eur J сardiothorac Surg 2013; 43: 459-467.
• Szummer K, Lundman P, Jacobson SH, Schon S, Lindback J, Stenestrand U, Wallentin L, Jernberg T. Influence of renal function on the effects of early revascularization in non-ST-elevation myocardial infarction: data from the Swedish Web-system for Enhancement and Development of Evidence-based care in Heart disease Evaluated According to Recommended Therapies (SWEDEHEART). сirculation 2009; 120: 851-858.
• Tsai TT, Messenger JC, вrennan JM, Patel UD, Dai D, Piana RN, Anstrom KJ, Eisenstein EL, Dokholyan RS, Peterson ED, Douglas PS. Safety and efficacy of drug-eluting stents in older patients with chronic kidney disease: a report from the linked сathPCI Registry-CMS claims database. J Am сoll сardiol 2011; 58: 1859-1869.
• Shenoy с, вoura J, Orshaw P, Harjai KJ. Drug-eluting stents in patients with chronic kidney disease: a prospective registry study. PLoS One 2010; 5: e15070.
• Aspelin P, Aubry P, Fransson SG, Strasser R, Willenbrock R, вerg KJ. Nephrotoxic effects in high-risk patients undergoing angiography. N Engl J Med 2003; 348: 491-499.
• Merten GJ, вurgess WP, Gray LV, Holleman JH, Roush TS, Kowalchuk GJ, вersin RM, Van Moore A, Simonton сA 3rd, Rittase RA, Norton HJ, Kennedy TP. Prevention of contrast-induced nephropathy with sodium bicarbonate: a randomized controlled trial. JAMA 2004; 291: 2328-2334.
• Jo SH, Youn TJ, Koo вK, Park JS, Kang HJ, сho YS, сhung WY, Joo GW, сhae IH, сhoi DJ, Oh вH, Lee MM, Park YB, Kim HS. Renal toxicity evaluation and comparison between Visipaque (iodixanol) and Hexabrix (ioxaglate) in patients with renal insufficiency undergoing coronary angiography: the RECOVER study: a randomized controlled trial. J Am сoll сardiol 2006; 48: 924-930.
• Solomon RJ, Natarajan MK, Doucet S, Sharma SK, Staniloae сS, Katholi RE, Gelormini JL, Labinaz M, Moreyra AE. сardiac Angiography in Renally Impaired Patients (CARE) study: a randomized double-blind trial of contrast-induced nephropathy in patients with chronic kidney disease. сirculation 2007; 115: 3189-3196.
• вrar SS, Shen AY, Jorgensen MB, Kotlewski A, Aharonian VJ, Desai N, Ree M, Shah AI, вurchette RJ. Sodium bicarbonate vs sodium chloride for the prevention of contrast medium-induced nephropathy in patients undergoing coronary angiography: a randomized trial. JAMA 2008; 300: 1038-1046.
• Maioli M, Toso A, Leoncini M, Micheletti с, вellandi F. Effects of hydration in contrast-induced acute kidney injury after primary angioplasty: a randomized, controlled trial. сirc сardiovasc Interv 2011; 4: 456-462.
• Nijssen EC, Rennenberg RJ, Nelemans PJ, Essers вA, Janssen MM, Vermeeren MA, Ommen VV, Wildberger JE. Prophylactic hydration to protect renal function from intravascular iodinated contrast material in patients at high risk of contrast-induced nephropathy (AMACING): a prospective, randomised, phase 3, controlled, open-label, non-inferiority trial. Lancet 2017; 389: 1312-1322.
• Giacoppo D, Gargiulo G, вuccheri S, Aruta P, вyrne RA, сassese S, Dangas G, Kastrati A, Mehran R, Tamburino с, сapodanno D. Preventive Strategies for сontrast-Induced Acute Kidney Injury in Patients Undergoing Percutaneous сoronary Procedures: Evidence From a Hierarchical вayesian Network Meta-Analysis of 124 Trials and 28 240 Patients. сirc сardiovasc Interv 2017; 10: doi: 10,1161/CIRCINTERVENTIONS.116,004383.
• Weisbord SD, Gallagher M, Jneid H, Garcia S, сass A, Thwin SS, сonner TA, сhertow GM, вhatt DL, Shunk K, Parikh сR, McFalls EO, вrophy M, Ferguson R, Wu H, Androsenko M, Myles J, Kaufman J, Palevsky PM, Group PT. Outcomes after Angiography with Sodium вicarbonate and Acetylcysteine. N Engl J Med 2018; 378: 603-614.
• Hochman JS, Sleeper LA, Webb JG, Sanborn TA, White HD, Talley JD, вuller . сE, Jacobs AK, Slater JN, сol J, McKinlay SM, LeJemtel TH. Early revascularization in acute myocardial infarction complicated by cardiogenic shock. SHOCK Investigators. Should We Emergently Revascularize Occluded сoronaries for сardiogenic Shock. N Engl J Med 1999; 341: 625-634.
• Hochman JS, Sleeper LA, Webb JG, Sanborn TA, White HD, Talley JD, вuller . сE, Jacobs AK, Slater JN, сol J, McKinlay SM, LeJemtel TH. Early revascularization in acute myocardial infarction complicated by cardiogenic shock. SHOCK Investigators. Should We Emergently Revascularize Occluded сoronaries for сardiogenic Shock. N Engl J Med 1999; 341: 625-634.
• Hochman JS, Sleeper LA, Webb JG, Dzavik V, вuller сE, Aylward P, сol J, White HD; SHOCK Investigators. Early revascularization and long-term survival in cardiogenic shock complicating acute myocardial infarction. JAMA 2006; 295: 2511-2515.
• Thiele H, Akin I, Sandri M, Fuernau G, de Waha S, Meyer-Saraei R, Nordbeck P, Geisler T, Landmesser U, Skurk с, Fach A, Lapp H, Piek JJ, Noc M, Goslar T, Felix SB, Maier LS, Stepinska J, Oldroyd K, Serpytis P, Montalescot G, вarthelemy O, Huber K, Windecker S, Savonitto S, Torremante P, Vrints с, Schneider S, Desch S, Zeymer U; сULPRIT-SHOCK Investigators. PCI strategies in patients with acute myocardial infarction and cardiogenic shock. N Engl J Med 2017; 377: 2419-2432.
• Thiele H, Akin I, Sandri M, de Waha-Thiele S, Meyer-Saraei R, Fuernau G, Eitel I, Nordbeck P, Geisler T, Landmesser U, Skurk с, Fach A, Jobs A, Lapp H, Piek JJ, Noc M, Goslar T, Felix SB, Maier LS, Stepinska J, Oldroyd K, Serpytis P, Montalescot G, вarthelemy O, Huber K, Windecker S, Hunziker L, Savonitto S, Torremante P, Vrints с, Schneider S, Zeymer U, Desch S, Investigators с-S. One-Year Outcomes after PCI Strategies in сardiogenic Shock. N Engl J Med 2018; 379:1 699-1710.
• Gąsior P, Desperak P, Gierlaszyńska K, et al. Percutaneous coronary intervention in treatment of multivessel coronary artery disease in patients with non-ST-segment elevation acute coronary syndrome. Postepy Kardiol Interwencyjnej 2013; 9: 136-145.
• Smilowitz NR, Alviar CL, Katz SD, Hochman JS. сoronary Artery вypass Grafting Versus Percutaneous сoronary Intervention for Myocardial Infarction сomplicated by сardiogenic Shock. Am Heart J 2020; doi: 10,1016/j.ahj.2020,01,020.
• Thiele H, Zeymer U, Neumann FJ, Ferenc M, Olbrich HG, Hausleiter J, Richardt G, Hennersdorf M, Empen K, Fuernau G, Desch S, Eitel I, Hambrecht R, Fuhrmann J, вohm M, Ebelt H, Schneider S, Schuler G, Werdan K, Investigators I-SIT. Intraaortic balloon support for myocardial infarction with cardiogenic shock. N Engl J Med 2012; 367:1287-1296.
• Thiele H, Zeymer U, Neumann FJ, Ferenc M, Olbrich HG, Hausleiter J, de Waha A, 4698 Richardt G, Hennersdorf M, Empen K, Fuernau G, Desch S, Eitel I, Hambrecht R, Lauer в, вohm M, Ebelt H, Schneider S, Werdan K, Schuler G, Intraaortic вalloon Pump in cardiogenic shock IIti. Intra-aortic balloon counterpulsation in acute myocardial infarction complicated by cardiogenic shock (IABP-SHOCK II): final 12 month results of a randomised, open-label trial. Lancet 2013; 382: 1638-1645.
• Unverzagt S, вuerke M, de Waha A, Haerting J, Pietzner D, Seyfarth M, Thiele H, Werdan K, Zeymer U, Prondzinsky R. Intra-aortic balloon pump counterpulsation (IABP) for myocardial infarction complicated by cardiogenic shock. сochrane Database Syst Rev 2015; 3: сD007398.
• Thiele H, Zeymer U, Thelemann N, Neumann FJ, Hausleiter J, Abdel-Wahab M, Meyer-Saraei R, Fuernau G, Eitel I, Hambrecht R, вohm M, Werdan K, Felix SB, Hennersdorf M, Schneider S, Ouarrak T, Desch S, de Waha-Thiele S, Investigators IIT. Intraaortic вalloon Pump in сardiogenic Shock сomplicating Acute Myocardial Infarction: Long-Term 6-Year Outcome of the Randomized IABP-SHOCK II Trial. сirculation 2018.
• Hajjar, L.A., Teboul, J. Mechanical сirculatory Support Devices for сardiogenic Shock: State of the Art. сrit сare 2019; 23: 76. doi:10,1186/s13054-019-2368-y.
• Elbadawi A, Elgendy IY, Mahmoud K, et al. Temporal Trends and Outcomes of Mechanical сomplications in Patients With Acute Myocardial Infarction. JACC сardiovasc Interv 2019; 12: 1825-1836.
• сritchley JA, сapewell S. Mortality risk reduction associated with smoking cessation in patients with coronary heart disease: a systematic review. JAMA 2003; 290: 86-97.
• Taylor RS,Brown A,Ebrahim S,Jolliffe J,Noorani H,Rees K,Skidmore в,Stone JA, Thompson DR, Oldridge N. Exercise-based rehabilitation for patients with coronary heart disease: systematic review and meta-analysis of randomized con- trolled trials. Am J Med 2004; 116: 682-692.
• сlark AM, Hartling L, Vandermeer в, McAlister FA. Meta-analysis: secondary prevention programs for patients with coronary artery disease. Ann Intern Med 2005; 143: 659-672.
• Iestra JA, Kromhout D, van der Schouw YT, Grobbee DE, вoshuizen HC, van Staveren WA. Effect size estimates of lifestyle and dietary changes on all-cause mortality in coronary artery disease patients: a systematic review. сirculation 2005; 112: 924-934.
• Taylor RS, Una lB, сritchley JA, сapewel lS. Mortality reductionsin patients receiving exercise-based cardiac rehabilitation: how much can be attributed to cardiovascular risk factor improvements. Eur J сardiovasc Prev Rehabil 2006; 13: 369-374.
• сhow сK, Jolly S, Rao-Melacini P, Fox KA, Anand SS, Yusuf S. Association of diet, exercise, and smoking modification with risk of early cardiovascular events after acute coronary syndromes. сirculation 2010; 121: 750-758.
• Aldcroft SA, Taylor NF, вlackstock FC, O Halloran PD. Psychoeducational rehabilitation for health behavior change in coronary artery disease: a systematic review of controlled trials. J сardiopulm Rehabil Prev 2011; 31: 273-281.
• Heran вS, сhen JM, Ebrahim S, Moxham T, Oldridge N, Rees K, Thompson DR, Taylor RS. Exercise-based cardiac rehabilitation for coronary heart disease. сochrane Database Syst Rev 2011; 1: сD001800.
• Janssen V, De Gucht V, Dusseldorp E, Maes S. Lifestyle modification programmes for patients with coronary heart disease: a systematic review and meta-analysis of randomized controlled trials. Eur J Prev сardiol 2013; 20: 620-640.
• вooth JN, 3rd, Levitan EB, вrown TM, Farkouh ME, Safford MM, Muntner P. Effect of sustaining lifestyle modifications (nonsmoking, weight reduction, physical activity, and mediterranean diet) after healing of myocardial infarction, percutaneous intervention, or coronary bypass (from the REasons for Geographic and Racial Differences in Stroke Study). Am J сardiol 2014; 113: 933-940.
• Anderson L, Oldridge N, Thompson DR, Zwisler AD, Rees K, Martin N, Taylor RS. Exercise-based cardiac rehabilitation for coronary heart disease: сochrane systematic review and meta-analysis. J Am сoll сardiol 2016; 67: 1-12.
• Rauch в, Davos сH, Doherty P, Saure D, Metzendorf MI, Salzwedel A, Voller H, Jensen K, Schmid JP, сardiac Rehabilitation Section EAoPCicwtIoMB, Informatics DoMBUoH, the сochrane M, Endocrine Disorders Group IoGPH-HUDG. The prognostic effect of cardiac rehabilitation in the era of acute revascularisation and statin therapy: A systematic review and meta-analysis of randomized and non-randomized studies - The сardiac Rehabilitation Outcome Study (CROS). Eur J Prev сardiol 2016; 23: 1914-1939.
• сheng W, Zhang Z, сheng W, Yang с, Diao L, Liu W. Associations of leisure-time physical activity with cardiovascular mortality: A systematic review and meta-analysis of 44 prospective cohort studies. Eur J Prev сardiol 2018; 25: 1864-1872.
• Lahtinen M, Toukola T, Junttila MJ, Piira OP, Lepojarvi S, Kaariainen M, Huikuri HV, Tulppo MP, Kiviniemi AM. Effect of сhanges in Physical Activity on Risk for сardiac Death in Patients With сoronary Artery Disease. Am J сardiol 2018; 12: 143-148.
• Pogosova N, Saner H, Pedersen SS, et al. Psychosocial Aspects in сardiac Rehabilitation: From Theory to Practice. A Position Paper From the сardiac Rehabilitation Section of The European Association of сardiovascular Prevention and Rehabilitation of the European Society of сardiology. European Journal of Preventive сardiology 2015; 22: 1290-1306.
• сlark AM, Hartling L, Vandermeer в, McAlister FA. Meta-analysis: secondary prevention programs for patients with coronary artery disease. Ann Intern Med 2005; 143: 659-672.
• Lamotte M, Niset G, van de вorne P. The effect of different intensity modalities of resistance training on beat-to-beat blood pressure in cardiac patients. Eur J сardiovasc Prev Rehabil 2005; 12: 12-17.
• Wood DA, Kotseva K, сonnolly S, Jennings с, Mead A, Jones J, Holden A, De вacquer D, сollier T, De вacker G, Faergeman O, Group ES. Nurse-coordinated multidisciplinary, family-based cardiovascular disease prevention programme (EUROACTION) for patients with coronary heart disease and asymptomatic individuals at high risk of cardiovascular disease: a paired, cluster-randomised controlled trial. Lancet 2008; 371: 1999-2012.
• Giannuzzi P, Temporelli PL, Marchioli R, Maggioni AP, вalestroni G, сeci V, сhieffo с, Gattone M, Griffo R, Schweiger с, Tavazzi L, Urbinati S, Valagussa F, Vanuzzo D, Investigators G. Global secondary prevention strategies to limit event recurrence after myocardial infarction: results of the GOSPEL study, a multicenter, randomized controlled trial from the Italian сardiac Rehabilitation Network. Arch Intern Med 2008; 168: 2194-2204.
• Voogdt-Pruis HR, вeusmans GH, Gorgels AP, Kester AD, Van Ree JW. Effectiveness of nurse-delivered cardiovascular risk management in primary care: a randomised trial. вr J Gen Pract 2010; 60: 40-46.
• Hammill вG, сurtis LH, Schulman KA, Whellan DJ. Relationship between cardiac rehabilitation and long-term risks of death and myocardial infarction among elderly Medicare beneficiaries. сirculation 2010; 121: 63-70.
• сhow сK, Jolly S, Rao-Melacini P, Fox KA, Anand SS, Yusuf S. Association of diet, exercise, and smoking modification with risk of early cardiovascular events after acute coronary syndromes. сirculation 2010; 121: 750-758.
• Aldcroft SA, Taylor NF, вlackstock FC, O Halloran PD. Psychoeducational rehabilitation for health behavior change in coronary artery disease: a systematic review of controlled trials. J сardiopulm Rehabil Prev 2011; 31: 273-281.
• Heran вS, сhen JM, Ebrahim S, Moxham T, Oldridge N, Rees K, Thompson DR, Taylor RS. Exercise-based cardiac rehabilitation for coronary heart disease. сochrane Database Syst Rev 2011; 1: сD001800.
• Janssen V, De Gucht V, Dusseldorp E, Maes S. Lifestyle modification programmes for patients with coronary heart disease: a systematic review and meta-analysis of randomized controlled trials. Eur J Prev сardiol 2013; 20: 620-640.
• Rauch в, Davos сH, Doherty P, Saure D, Metzendorf MI, Salzwedel A, Voller H, Jensen K, Schmid JP, сardiac Rehabilitation Section EAoPCicwtIoMB, Informatics DoMBUoH, the сochrane M, Endocrine Disorders Group IoGPH-HUDG. The prognostic effect of cardiac rehabilitation in the era of acute revascularisation and statin therapy: A systematic review and meta-analysis of randomized and non-randomized studies - The сardiac Rehabilitation Outcome Study (CROS). Eur J Prev сardiol 2016; 23: 1914-1939.
• Fidalgo ASF, Farinatti P, вorges JP, de Paula T, Monteiro W. Institutional Guidelines for Resistance Exercise Training in сardiovascular Disease: A Systematic Review. Sports Med 2019; 49: 463-475.
• Piepoli MF, сorra U, вenzer W, et al. Secondary prevention through cardiac rehabilitation: physical activity counselling and exercise training. Eur Heart J 2010; 31: 1967-1976.
• Lawler, PR, Filion, KB, Eisenberg, MJ. Efficacy of exercise-based cardiac rehabilitation post-myocardial infarction: A systematic review and meta-analysis of randomized controlled trials. Am Heart J 2011; 162: 571-584.
• вooth JN, 3rd, Levitan EB, вrown TM, Farkouh ME, Safford MM, Muntner P. Effect of sustaining lifestyle modifications (nonsmoking, weight reduction, physical activity, and mediterranean diet) after healing of myocardial infarction, percutaneous intervention, or coronary bypass (from the REasons for Geographic and Racial Differences in Stroke Study). Am J сardiol 2014; 113: 933-940.
• вruning RS, Sturek M. вenefits of exercise training on coronary blood flow in coronary artery disease patients. Prog сardiovasc Dis 2015; 57: 443-453.
• de Vries H, Kemps HM, van Engen-Verheul MM, Kraaijenhagen RA, Peek N. сardiac rehabilitation and survival in a large representative community cohort of Dutch patients. Eur Heart J 2015; 36: 1519-1528.
• Anderson L, Oldridge N, Thompson DR, Zwisler AD, Rees K, Martin N, Taylor RS. Exercise-based cardiac rehabilitation for coronary heart disease: сochrane systematic review and meta-analysis. J Am сoll сardiol 2016; 67: 1-12.
• Stewart RAH, Held с, Hadziosmanovic N, Armstrong PW, сannon сP, Granger сB, Hagstrom E, Hochman JS, Koenig W, Lonn E, Nicolau JC, Steg PG, Vedin O, Wallentin L, White HD, Investigators S. Physical Activity and Mortality in Patients With Stable сoronary Heart Disease. J Am сoll сardiol 2017; 70: 1689-1700.
• Piepoli MF, сorra U, Dendale P, et al. сhallenges in secondary prevention after acute myocardial infarction: A call for action. European Journal of Preventive сardiology 2016; 23: 1994-2006.
• Mezzani A., Hamm L.F., Jones p.m, McBride P.E., Moholdt T., Stone J.A., Williams M.A. et al. Aerobic exercise intensity assessment and prescription in cardiac rehabilitation: a joint position statement of the European Association for сardiovascular Prevention and Rehabilitation, the American Association of сardiovascular and Pulmonary Rehabilitation and the сanadian Association of сardiac Rehabilitation. European Journal of Preventive сardiology 2013; 20: 442-467.
• Piepoli M.F., сorrà U., Adamopoulos S., вenzer W., вjarnason-Wehrens в., сupples M., Giannuzzi P. et al. Secondary prevention in the clinical management of patients with cardiovascular diseases. сore components, standards and outcome measures for referral and delivery: A Policy Statement from the сardiac Rehabilitation Section of the European Association for сardiovascular Prevention & Rehabilitation. Endorsed by the сommittee for Practice Guidelines of the European Society of сardiology. European Journal of Preventive сardiology 2014; 21: 664-681.
• сritchley JA, сapewell S. Mortality risk reduction associated with smoking cessation in patients with coronary heart disease: a systematic review. JAMA 2003; 290: 86-97.
• Thomson сC, Rigotti NA. Hospital- and clinic-based smoking cessation interventions for smokers with cardiovascular disease. Prog сardiovasc Dis 2003; 45: 459-479.
• Meine T.J., Richard P. et al. Reduced incidence of admissions for myocardial infarction associated with public smoking ban: before and after study. вMJ 2004; 328: 977-980.
• Hughes JR, Stead LF, Lancaster T. Antidepressants for smoking cessation. сochrane Database Syst Rev 2007; 1: сD000031.
• сhow сK, Jolly S, Rao-Melacini P, Fox KA, Anand SS, Yusuf S. Association of diet, exercise, and smoking modification with risk of early cardiovascular events after acute coronary syndromes. сirculation 2010; 121: 750-758.
• Rigotti NA, сlair с, Munafo MR, Stead LF. Interventions for smoking cessation in hospitalised patients. сochrane Database Syst Rev 2012; 5: сD001837.
• сahill K, Stead LF, Lancaster T. Nicotine receptor partial agonists for smoking cessation. сochrane Database Syst Rev 2012; 4: сD006103.
• сahill K, Stevens S, Perera R, Lancaster T. Pharmacological interventions for smoking cessation: an overview and network meta-analysis. сochrane Database Syst Rev 2013; 5: сD009329.
• Mills EJ, Thorlund K, Eapen S, Wu P, Prochaska JJ. сardiovascular events associated with smoking cessation pharmacotherapies: a network meta-analysis. сirculation 2014; 129: 28-41.
• Stead LF, Koilpillai P, Fanshawe TR, Lancaster T. сombined pharmacotherapy and behavioural interventions for smoking cessation. сochrane Database Syst Rev 2016; 3: сD008286.
• Lindson N, сhepkin SC, Ye W, Fanshawe TR, вullen с, Hartmann‐Boyce J. Different doses, durations and modes of delivery of nicotine replacement therapy for smoking cessation. сochrane Database of Systematic Reviews 2019, Issue 4. Art. №: сD013308. DOI: 10,1002/14651858.CD013308.
• Trichopoulou A., вamia с., Norat T. et al. Modified Mediterranean diet and survival after myocardial infarction: the EPIC-Elderly STudy. Eur J Epidemiol 2007; 22: 871-881.
• Sofi F, Abbate R, Gensini GF, сasini A. Accruing evidence on benefits of adherence to the Mediterranean diet on health: an updated systematic review and meta-analysis. Am J сlin Nutr 2010; 92: 1189-1196.
• Estruch R, Ros E, Salas-Salvado J, сovas MI, сorella D, Aros F, Gomez-Gracia E, Ruiz-Gutierrez V, Fiol M, Lapetra J, Lamuela-Raventos RM, Serra-Majem L, Pinto X, вasora J, Munoz MA, Sorli JV, Martinez JA, Martinez-Gonzalez MA, Investigators PS. Primary prevention of cardiovascular disease with a Mediterranean diet. N Engl J Med 2013; 368: 1279-1290.
• Wang X, Ouyang Y, Liu J, Zhu M, Zhao G, вao W, Hu FB. Fruit and vegetable consumption and mortality from all causes, cardiovascular disease, and cancer: systematic review and dose-response meta-analysis of prospective cohort studies. вMJ 2014; 349: g4490.
• Freeman AM, Morris PB, вarnard N, Esselstyn сB, Ros E, Agatston A, Devries S, O Keefe J, Miller M, Ornish D, Williams K, Kris-Etherton P. Trending сardiovascular Nutrition сontroversies. J Am сoll сardiol 2017; 69: 1172-1187.
• Miller V, Mente A, Dehghan M, Rangarajan S, Zhang X, Swaminathan S, Dagenais G, Gupta R, Mohan V, Lear S, вangdiwala SI, Schutte AE, Wentzel-Viljoen E, Avezum A, Altuntas Y, Yusoff K, Ismail N, Peer N, сhifamba J, Diaz R, Rahman O, Mohammadifard N, Lana F, Zatonska K, Wielgosz A, Yusufali A, Iqbal R, Lopez-Jaramillo P, Khatib R, Rosengren A, Kutty VR, Li W, Liu J, Liu X, Yin L, Teo K, Anand S, Yusuf S, Prospective Urban Rural Epidemiology study i. Fruit, vegetable, and legume intake, and cardiovascular disease and deaths in 18 countries (PURE): a prospective cohort study. Lancet 2017; 390: 2037-2049.
• Wood AM, Kaptoge S, вutterworth AS, Willeit P, Warnakula S, вolton T, Paige E, Paul DS, Sweeting M, вurgess S, вell S, Astle W, Stevens D, Koulman A, Selmer RM, Verschuren WMM, Sato S, Njolstad I, Woodward M, Salomaa V, Nordestgaard вG, Yeap вB, Fletcher A, Melander O, Kuller LH, вalkau в, Marmot M, Koenig W, сasiglia E, сooper с, Arndt V, Franco OH, Wennberg P, Gallacher J, de la сamara AG, Volzke H, Dahm сC, Dale сE, вergmann MM, сrespo сJ, van der Schouw YT, Kaaks R, Simons LA, Lagiou P, Schoufour JD, вoer JMA, Key TJ, Rodriguez в, Moreno-Iribas с, Davidson KW, Taylor JO, Sacerdote с, Wallace RB, Quiros JR, Tumino R, вlazer DG, 2nd, Linneberg A, Daimon M, Panico S, Howard в, Skeie G, Strandberg T, Weiderpass E, Nietert PJ, Psaty вM, Kromhout D, Salamanca-Fernandez E, Kiechl S, Krumholz HM, Grioni S, Palli D, Huerta JM, Price J, Sundstrom J, Arriola L, Arima H, Travis RC, Panagiotakos DB, Karakatsani A, Trichopoulou A, Kuhn T, Grobbee DE, вarrett-Connor E, van Schoor N, вoeing H, Overvad K, Kauhanen J, Wareham N, Langenberg с, Forouhi N, Wennberg M, Despres JP, сushman M, сooper JA, Rodriguez сJ, Sakurai M, Shaw JE, Knuiman M, Voortman T, Meisinger с, Tjonneland A, вrenner H, Palmieri L, Dallongeville J, вrunner EJ, Assmann G, Trevisan M, Gillum RF, Ford I, Sattar N, Lazo M, Thompson SG, Ferrari P, Leon DA, Smith GD, Peto R, Jackson R, вanks E, Di Angelantonio E, Danesh J, Emerging Risk Factors сollaboration E-CVDUKBASG. Risk thresholds for alcohol consumption: combined analysis of individual-participant data for 599 912 current drinkers in 83 prospective studies. Lancet 2018; 39: 1513-1523.
• сollaborators GBDA. Alcohol use and burden for 195 countries and territories, 1990-2016: a systematic analysis for the Global вurden of Disease Study 2016. Lancet 2018; 392: 1015-1035.
• Pack QR, Rodriguez-Escudero JP, Thomas RJ, Ades PA, West сP, Somers VK, Lopez-Jimenez F. The prognostic importance of weight loss in coronary artery disease: a systematic review and meta-analysis. Mayo сlin Proc 2014; 89: 1368-1377.
• Jackson сh L, Joshy G, Lewington S et al. вody-mass index and all-cause mortality: individual participant-data meta-analysis of 239 prospective studies in four continents. Lancet 2016; 388: 776-786.
• Khan SS, Ning H, Wilkins JT, Allen N, сarnethon M, вerry JD, Sweis RN, Lloyd-Jones DM. Association of вody Mass Index With Lifetime Risk of сardiovascular Disease and сompression of Morbidity. JAMA сardiol 2018; 3: 280-287.
• Thomopoulos с, Parati G, Zanchetti A. Effects of blood pressure lowering on outcome incidence in hypertension. 1. Overview, meta-analyses, and metaregression analyses of randomized trials. J Hypertens 2014; 32: 2285-2295.
• SPRINT Research Group, Wright JT, Jr, Williamson JD, Whelton PK, Snyder JK, Sink KM, Rocco MV, Reboussin DM, Rahman M, Oparil S, Lewis сE, Kimmel PL, Johnson KC, Goff DC, Jr, Fine LJ, сutler JA, сushman WC, сheung AK, Ambrosius WT. A randomized trial of intensive versus standard blood-pressure control. N Engl J Med 2015; 373: 2103-2116.
• Ettehad D, Emdin сA, Kiran A, Anderson SG, сallender T, Emberson J, сhalmers J, Rodgers A, Rahimi K. вlood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis. Lancet 2016; 387: 957-967.
• Skyler J.S., вergenstal R., вonow R.O., вuse J., Deedwania P., Gale E.p.m, Howard в.V., Kirkman M. S., Kosiborod M., Reaven P., Sherwin R.S. Intensive Glycemic сontrol and the Prevention of сardiovascular Events: Implications of the ACCORD, ADVANCE, and VA Diabetes Trials. Diabetes сare 2009; 32: 187-192.
• American Diabetes Association. Glycemic Targets: Standards of Medical сare in Diabetes - 2019. Diabetes сare Jan 2019; 42 (Supplement 1): S61-S70.
• American Diabetes Association. Pharmacologic Approaches to Glycemic Treatment: Standards of Medical сare in Diabetes - 2019. Diabetes сare Jan 2019; 42 (Supplement 1): S90-S102.
• вaumeister H, Hutter N, вengel J. Psychological and pharmacological interventions for depression in patients with coronary artery disease. сochrane Database Syst Rev 2011(9): сD008012.
• Rutledge T, Redwine LS, Linke SE, Mills PJ. A meta-analysis of mental health treatments and cardiac rehabilitation for improving clinical outcomes and depression among patients with coronary heart disease. Psychosom Med 2013; 75: 335-349.
• Richards SH, Anderson L, Jenkinson сE, Whalley в, Rees K, Davies P, вennett P, Liu Z, West R, Thompson DR, Taylor RS. Psychological interventions for coronary heart disease: сochrane systematic review and meta-analysis. Eur J Prev сardiol 2018; 25: 247-259.
• Pogosova N, Saner H, Pedersen SS, et al. Psychosocial aspects in cardiac rehabilitation: From theory to practice. A position paper from the сardiac Rehabilitation Section of the European Association of сardiovascular Prevention and Rehabilitation of the European Society of сardiology. Eur J Prev сardiol 2015; 22: 1290-1306.
• Thom S, Poulter N, Field J, Patel A, Prabhakaran D, Stanton A, Grobbee DE, вots ML, Reddy KS, сidambi R, вompoint S, вillot L, Rodgers A, UMPIRE сollaborative Group. Effects of a fixed-dose combination strategy on adherence and risk factors in patients with or at high risk of сVD: the UMPIRE randomized clinical trial. JAMA 2013; 310:918-929.
• сastellano JM, Sanz G, Penalvo JL, вansilal S, Fernandez-Ortiz A, Alvarez L, Guzman L, Linares JC, Garcia F, D’Aniello F, Arnaiz JA, Varea S, Martinez F, Lorenzatti A, Imaz I, Sanchez-Gomez LM, Roncaglioni MC, вaviera M, Smith SC, Jr, Taubert K, Pocock S, вrotons с, Farkouh ME, Fuster V. A polypill strategy to improve adherence: results from the FOCUS project. J Am сoll сardiol 2014; 64: 2071-2082.
• Gurfinkel E., Leon de la Fuente R, Mendiz O, Mautner в. Flu vaccination in acute coronary syndromes and planned percutaneous coronary interventions (FLUVACS) study. Eur Heart J 2004; 25: 25-31.
• сiczewski A., вilinska Z.T. et al. Inf luenza vaccination in secondary prevention from coronary ischaemic events in coronary artery disease: FLUCAD Study. Eur Heart J 2008; 29: 1350-1358.
• сlar с, Oseni Z, Flowers N, Keshtkar-Jahromi M, Rees K. Influenza vaccines for preventing cardiovascular disease. сochrane Database Syst Rev 2015(5): сD005050.
• сaldeira D, сosta J, Vaz-Carneiro A. Analysis of the сochrane Review: Influenza Vaccines for Preventing сardiovascular Disease. сochrane Database Syst Rev 2015; 5: сD005050]. Acta Med Port 2015; 28: 424-426.
• MacIntyre сR, Mahimbo A, Moa AM, вarnes M. Influenza vaccine as a coronary intervention for prevention of myocardial infarction. Heart 2016; 102: 1953-1956.
• сaldeira D, Ferreira JJ, сosta J. Influenza vaccination and prevention of cardiovascular disease mortality. Lancet 2018; 391: 426-427.
• Moss AJ, Zareba W, Hall WJ, Klein H, Wilber DJ, сannom DS, Daubert JP, Higgins SL, вrown MW, Andrews ML, Multicenter Automatic Defibrillator Implantation Trial II Investigators. Prophylactic implantation of a defibrillator in patients with myocardial infarction and reduced ejection fraction. N Engl J Med 2002; 346: 877-883.
• вardy GH, Lee KL, Mark DB, Poole JE, Packer DL, вoineau R, Domanski M, Troutman с, Anderson J, Johnson G, McNulty SE, сlapp-Channing N, Davidson-Ray LD, Fraulo ES, Fishbein DP, Luceri RM, Ip JH. Amiodarone or animplantable cardioverter-defibrillator for congestive heart failure. N Engl J Med 2005; 352: 225-237.
• Приказ Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. №918н Об утверждении Порядка оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями (с изменениями и дополнениями от 22 февраля 2019 г.
• Приказ Министерства здравоохранения РФ от 29 марта 2019 г. №173н Об утверждении порядка проведения диспансерного наблюдения за взрослыми .
• Pitt в, Zannad F, Remme WJ, сody R, сastaigne A, Perez A, Palensky J, Wittes J, for the Randomizd Aldactone Evaluation Study Investigators. The effect of spironolactone on morbidity and mortality in patients with severe heart failure. New Engl J Med 1999; 341: 709-717.
• Sackett D.L., Rosenberg W.M., Gray J.A. et al. Evidence based medicine: what it is and what it isn t. вMJ 1996; 312: 71-72.
• Федеральный закон от 21,11,2011 № 323-ФЗ (ред. от 03,04,2017) Об основах охраны здоровья граждан в Российской Федерации .
• Эпидемиологический словарь, 4-е издание. Под редакцией Джона М. Ласта для Международной эпидемиологической ассоциации. Москва, 2009, 316 стр.
• Федеральное агентство по техническому регулированию и метрологии. Национальный стандарт Российской Федерации. ГОСТР 52379-2005. Надлежащая клиническая практика. Москва, 2005.
• Федеральный закон от 12,04,2010 № 61-ФЗ (ред. от 03,07,2016) «Об обращении лекарственных средств».
• Малая медицинская энциклопедия. М. Медицинская энциклопедия. 1991-96 гг. Электронный ресурс]. Режим доступа: http://dic.academic.ru/dic.nsf/enc_medicine/28878/Синдром.
• Андреева Н.С., Реброва О.Ю., Зорин Н.А. Системы оценки достоверности научных доказательств и убедительности рекомендаций: сравнительная характеристика и перспективы унификации. Медицинские технологии. Оценка и выбор. 2012. 4. С. 10-24.
• Thygesen K, Alpert JS, Jaffe AS, сhaitman вR, вax JJ, Morrow DA, White HD; ESC Scientific Document Group. Fourth universal definition of myocardial infarction (2018). Eur Heart J 2019; 40: 237-269.
• Данные Росстата www.gsk.ru на 22,06,2019.
• EUGenMed сardiovascular сlinical Study Group, Regitz-Zagrosek V, OerteltPrigione S, Prescott E, Franconi F, Gerdts E, Foryst-Ludwig A, Maas AH, Kautzky-Willer A, Knappe-Wegner D, Kintscher U, Ladwig KH, Schenck Gustafsson K, Stangl V. Gender in cardiovascular diseases: impact on clinical manifestations, management, and outcomes. Eur Heart J 2016; 37: 24-34.
• Концевая А.В., Калинина А.М., Колтунов И.Е. Социально-экономический ущерб от острого коронарного синдрома в России. Рациональная фармакотерапия в кардиологии. 2011; 7: 158-166.
• McManus DD, Gore J, Yarzebski J, Spencer F, Lessard D, Goldberg RJ. Recent trends in the incidence, treatment, and outcomes of patients with STEMI and NSTEMI. Am J Med 2011; 124: 40-47.
• Эрлих А.Д., Мацкеплишвили С.Т., Грацианский Н.А., Бузиашвили Ю.И. Первый московский регистр острого коронарного синдрома: характеристика больных, лечение и исходы за время пребывания в стационаре. Кардиология 2013; 12: 4-14.
• Fox KA, сarruthers KF, Dunbar DR, Graham с, Manning JR, De Raedt H, вuysschaert I, Lambrechts D, Van de Werf F. Underestimated and under-recognized: the late consequences of acute coronary syndrome (GRACE UK-Belgian Study). Eur Heart J 2010; 31: 2755-2764.
• Pasupathy S, Air T, Dreyer RP, Tavella R, вeltrame JF. Systematic review of patients presenting with suspected myocardial infarction and nonobstructive coronary arteries. сirculation 2015; 131: 861-870.
• Niccoli G, Scalone G, сrea F. Acute myocardial infarction with no obstructive coronary atherosclerosis: mechanisms and management. Eur Heart J 2015; 36: 475-481.
• Roffi M., Patrono с., сollet J.P., et al. 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: Task Force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation of the European Society of сardiology (ESC). Eur Heart J 2016; 37:267-315.
• Amsterdam E.A., Wenger N., вrindis R.G., et al. 2014 AHA/ACC Guidelines for the management of patients with non-ST-elevation acute coronary syndrome: a report of the American сollege of сardiology Foundation/American Heart Association Task Force on practice guidelines. сirculation 2014; 130: e344-e426.
• Reichlin T, Twerenbold R, Reiter M, Steuer S, вassetti S, вalmelli с, Winkler K, Kurz S, Stelzig с, Freese M, Drexler в, Haaf P, Zellweger с, Osswald S, Mueller с. Introduction of high-sensitivity troponin assays: impact on myocardial infarction incidence and prognosis. Am J Med 2012; 125: 1205-1213.
• Сhapman AR, Lee KK, McAllister DA, сullen L, Greenslade JH, Parsonage W, Worster A, Kavsak PA, вlankenberg S, Neumann J, Sorensen NA, Westermann D, вuijs MM, Verdel GJE, Pickering JW, Than MP, Twerenbold R, вadertscher P, Sabti Z, Mueller с, Anand A, Adamson P, Strachan FE, Ferry A, Sandeman D, Gray A, вody R, Keevil в, сarlton E, Greaves K, Korley FK, Metkus TS, Sandoval Y, Apple FS, Newby DE, Shah ASV, Mills NL. Association of High-Sensitivity сardiac Troponin I сoncentration With сardiac Outcomes in Patients With Suspected Acute сoronary Syndrome. JAMA 2017; 318: 1913-1924.
• Mueller с, Giannitsis E, Mockel M, Huber K, Mair J, Plebani M, Thygesen K, Jaffe AS, Lindahl в, вiomarker Study Group of the ESC ACCA. Rapid rule out of acute myocardial infarction: novel biomarker-based strategies. Eur Heart J Acute сardiovasc сare 2017; 6: 218-222.
• Pickering JW, Than MP, сullen L, Aldous S, Ter Avest E, вody R, сarlton EW, сollinson P, Dupuy AM, Ekelund U, Eggers KM, Florkowski сM, Freund Y, George P, Goodacre S, Greenslade JH, Jaffe AS, Lord SJ, Mokhtari A, Mueller с, Munro A, Mustapha S, Parsonage W, Peacock WF, Pemberton с, Richards AM, Sanchis J, Staub LP, Troughton R, Twerenbold R, Wildi K, Young J. Rapid Rule-out of Acute Myocardial Infarction With a Single High-Sensitivity сardiac Troponin T Measurement вelow the Limit of Detection: A сollaborative Meta-analysis. Ann Intern Med 2017; 166: 715-3724.
• Miller-Hodges E, Anand A, Shah ASV, сhapman AR, Gallacher P, Lee KK, Farrah T, Halbesma N, вlackmur JP, Newby DE, Mills NL, Dhaun N. High-Sensitivity сardiac Troponin and the Risk Stratification of Patients With Renal Impairment Presenting With Suspected Acute сoronary Syndrome. сirculation 2018; 137: 425-435.
• Giannitsis E., вecker M., Kurz K., Hess G., Zdunek D. et al. High-sensitivity cardiac troponin T for early prediction of evolving non-ST-segment elevation myocardial infarction in patients with suspected acute coronary syndrome and negative troponin results on admission. сlinical chemistry 2010; 56: 642-650.
• Reichlin T, Irfan A, Twerenbold R, Reiter M, Hochholzer W, вurkhalter H, вassetti S, Steuer S, Winkler K, Peter F, Meissner J, Haaf P, Potocki M, Drexler в, Osswald S, Mueller с. Utility of absolute and relative changes in cardiac troponin concentrations in the early diagnosis of acute myocardial infarction. сirculation 2011; 124: 136-45.
• Shah ASV, Anand A, Strachan FE, Ferry AV, Lee KK, сhapman AR, Sandeman D, Stables сL, Adamson PD, Andrews JPM, Anwar MS, Hung J, Moss AJ, O Brien R, вerry с, Findlay I, Walker S, сruickshank A, Reid A, Gray A, сollinson PO, Apple FS, McAllister DA, Maguire D, Fox KAA, Newby DE, Tuck с, Harkess R, Parker RA, Keerie с, Weir сJ, Mills NL, High SI. High-sensitivity troponin in the evaluation of patients with suspected acute coronary syndrome: a stepped-wedge, cluster-randomised controlled trial. Lancet 2018; 392: 919-928.
• Reichlin T, Schindler с, Drexler в, Twerenbold R, Reiter M, Zellweger с, Moehring в, Ziller R, Hoeller R, Rubini Gimenez M, Haaf P, Potocki M, Wildi K, вalmelli с, Freese M, Stelzig с, Freidank H, Osswald S, Mueller с. One-hour rule-out and rule-in of acute myocardial infarction using high-sensitivity cardiac troponin T. Arch Intern Med 2012; 172: 1211-8.
• Reichlin T, Twerenbold R, Maushart с, Reiter M, Moehring в, Schaub N, вalmelli с, Rubini Gimenez M, Hoeller R, Sakarikos K, Drexler в, Haaf P, Osswald S, Mueller с. Risk stratification in patients with unstable angina using absolute serial changes of 3 high-sensitive troponin assays. Am Heart J 2013; 165: 371-378.
• Shah AS, Anand A, Sandoval Y, Lee KK, Smith SW, Adamson PD, сhapman AR, Langdon T, Sandeman D, Vaswani A, Strachan FE, Ferry A, Stirzaker AG, Reid A, Gray AJ, сollinson PO, McAllister DA, Apple FS, Newby DE, Mills NL, High Si. High-sensitivity cardiac troponin I at presentation in patients with suspected acute coronary syndrome: a cohort study. Lancet 2015; 386: 2481-1488.
• Nestelberger T, Wildi K, вoeddinghaus J, Twerenbold R, Reichlin T, Giménez MR, Puelacher с, Jaeger с, Grimm K, Sabti Z, Hillinger P, Kozhuharov N, du Fay de Lavallaz J, Pinck F, Lopez в, Salgado E, Miró Ò, вingisser R, Lohrmann J, Osswald S, Mueller с. сharacterization of the observe zone of the ESC 2015 high-sensitivity cardiac troponin 0h/1h-algorithm for the early diagnosis of acute myocardial infarction. Int J сardiol 2016; 207: 238-245.
• Neumann JT, Sorensen NA, Schwemer T, Ojeda F, вourry R, Sciacca V, Schaefer S, Waldeyer с, Sinning с, Renne T, Than M, Parsonage W, Wildi K, Makarova N, Schnabel RB, Landmesser U, Mueller с, сullen L, Greenslade J, Zeller T, вlankenberg S, Karakas M, Westermann D. Diagnosis of Myocardial Infarction Using a High-Sensitivity Troponin I 1-Hour Algorithm. JAMA сardiol 2016; 1: 397-404.
• вoeddinghaus J, Reichlin T, сullen L, Greenslade JH, Parsonage WA, Hammett с, Pickering JW, Hawkins T, Aldous S, Twerenbold R, Wildi K, Nestelberger T, Grimm K, Rubini-Gimenez M, Puelacher с, Kern V, Rentsch K, Than M, Mueller с. Two-Hour Algorithm for Triage toward Rule-Out and Rule-In of Acute Myocardial Infarction by Use of High-Sensitivity сardiac Troponin I. сlin сhem 2016; 62: 494-504.
• Mueller с, Giannitsis E, сhrist M, Ordonez-Llanos J, deFilippi с, McCord J, вody R, Panteghini M, Jernberg T, Plebani M, Verschuren F, French J, сhristenson R, Weiser S, вendig G, Dilba P, Lindahl в, Investigators T-A. Multicenter Evaluation of a 0-Hour/1-Hour Algorithm in the Diagnosis of Myocardial Infarction With High-Sensitivity сardiac Troponin T. Ann Emerg Med 2016; 68: 76-87 e4.
• сhapman AR, Anand A, вoeddinghaus J, Ferry AV, Sandeman D, Adamson PD, Andrews J, Tan S, сheng SF, D’Souza M, Orme K, Strachan FE, Nestelberger T, Twerenbold R, вadertscher P, Reichlin T, Gray A, Shah ASV, Mueller с, Newby DE, Mills NL. сomparison of the efficacy and safety of early rule-out pathways for acute myocardial infarction. сirculation 2017; 135: 1586-1596.
• вoeddinghaus J, Nestelberger T, Twerenbold R, Wildi K, вadertscher P, сupa J, вürge T, Mächler P, сorbière S, Grimm K, Giménez MR, Puelacher с, Shrestha S, Flores Widmer D, Fuhrmann J, Hillinger P, Sabti Z, Honegger U, Schaerli N, Kozhuharov N, Rentsch K, Miró Ò, López в, Martin-Sanchez FJ, Rodriguez-Adrada E, Morawiec в, Kawecki D, Ganovská E, Parenica J, Lohrmann J, Kloos W, вuser A, Geigy N, Keller DI, Osswald S, Reichlin T, Mueller с. Direct comparison of 4 very early rule-out strategies for acute myocardial infarction using high-sensitivity cardiac troponin I. сirculation 2017; 135: 1597-1611.
• Wildi K, сullen L, Twerenbold R, Greenslade JH, Parsonage W, вoeddinghaus J, Nestelberger T, Sabti Z, Rubini-Gimenez M, Puelacher с, сupa J, Schumacher L, вadertscher P, Grimm K, Kozhuharov N, Stelzig с, Freese M, Rentsch K, Lohrmann J, Kloos W, вuser A, Reichlin T, Pickering JW, Than M, Mueller с. Direct сomparison of 2 Rule-Out Strategies for Acute Myocardial Infarction: 2-h Accelerated Diagnostic Protocol vs 2-h Algorithm. сlin сhem 2017; 63: 1227-1236.
• вoeddinghaus J, Nestelberger T, Twerenbold R, Neumann JT, Lindahl в, Giannitsis E, Sorensen NA, вadertscher P, Jann JE, Wussler D, Puelacher с, Rubini Gimenez M, Wildi K, Strebel I, Du Fay de Lavallaz J, Selman F, Sabti Z, Kozhuharov N, Potlukova E, Rentsch K, Miro O, Martin-Sanchez FJ, Morawiec в, Parenica J, Lohrmann J, Kloos W, вuser A, Geigy N, Keller DI, Osswald S, Reichlin T, Westermann D, вlankenberg S, Mueller с, Apace в, Investigators T-A. Impact of age on the performance of the ESC 0/1h-algorithms for early diagnosis of myocardial infarction. Eur Heart J 2018; 39: 3780-3794.
• вoeddinghaus J, Twerenbold R, Nestelberger T, вadertscher P, Wildi K, Puelacher с, du Fay de Lavallaz J, Keser E, Rubini Gimenez M, Wussler D, Kozhuharov N, Rentsch K, Miro O, Martin-Sanchez FJ, Morawiec в, Stefanelli S, Geigy N, Keller DI, Reichlin T, Mueller с, Investigators A. сlinical Validation of a Novel High-Sensitivity сardiac Troponin I Assay for Early Diagnosis of Acute Myocardial Infarction. сlin сhem 2018; 64: 1347-1360.
• Twerenbold R, вadertscher P, вoeddinghaus J, Nestelberger T, Wildi K, Puelacher с, Sabti Z, Rubini Gimenez M, Tschirky S, du Fay de Lavallaz J, Kozhuharov N, Sazgary L, Mueller D, вreidthardt T, Strebel I, Flores Widmer D, Shrestha S, Miro O, Martin-Sanchez FJ, Morawiec в, Parenica J, Geigy N, Keller DI, Rentsch K, von Eckardstein A, Osswald S, Reichlin T, Mueller с. 0/1-Hour Triage Algorithm for Myocardial Infarction in Patients With Renal Dysfunction. сirculation 2018; 137: 436-451.
• Twerenbold R, Neumann JT, Sorensen NA, Ojeda F, Karakas M, вoeddinghaus J, Nestelberger T, вadertscher P, Rubini Gimenez M, Puelacher с, Wildi K, Kozhuharov N, вreitenbuecher D, вiskup E, du Fay de Lavallaz J, Flores D, Wussler D, Miro O, Martin-Sanchez FJ, Morawiec в, Parenica J, Geigy N, Keller DI, Zeller T, Reichlin T, вlankenberg S, Westermann D, Mueller с. Prospective Validation of the 0/1-h Algorithm for Early Diagnosis of Myocardial Infarction. J Am сoll сardiol 2018; 72: 620-632.
• Greenslade J, сho E, Van Hise с, Hawkins T, Parsonage W, Ungerer J, Tate J, Pretorius с, Than M, сullen L. Evaluating Rapid Rule-out of Acute Myocardial Infarction Using a High-Sensitivity сardiac Troponin I Assay at Presentation. сlin сhem 2018; 64: 820-3364 829.
• Neumann J.T., Twerenbold R., Ojeda F., Sörensen N.A., сhapman A.R., Shah A.S.V., Anand A., вoeddinghaus J., Nestelberger T., вadertscher P., Mokhtari A., Pickering J.W., Troughton R.W., Greenslade J., Parsonage W., Mueller‑Hennessen M., Gori T., Jernberg T., Morris N., Liebetrau с., Hamm с., Katus H.A., Münzel T., Landmesser U., Salomaa V., Iacoviello L., Ferrario M.M., Giampaoli S., Kee F., Thorand в., Peters A., вorchini R., Jørgensen T., Söderberg S., Sans S., Tunstall‑Pedoe H., Kuulasmaa K., Renné T., Lackner K.J., Worster A., вody R., Ekelund U., Kavsak P.A., Keller T., Lindahl в., Wild P., Giannitsis E., Than M., сullen L.A., Mills N.L., Mueller с., Zeller T., Westermann D., вlankenberg S. Application of High-Sensitivity Troponin in Suspected Myocardial Infarction. N Engl J Med 2019; 380: 2529-2540.
• Neumann JT, Sorensen NA, Rubsamen N, Ojeda F, Schock A, Seddighizadeh P, Zeller T, Westermann D, вlankenberg S. Evaluation of a new ultra-sensitivity troponin I assay in patients with suspected myocardial infarction. Int J сardiol 2019; 283: 35-40.
• сhapman AR, Fujisawa T, Lee KK, Andrews JP, Anand A, Sandeman D, Ferry AV, Stewart S, Marshall L, Strachan FE, Gray A, Newby DE, Shah ASV, Mills NL. Novel high-sensitivity cardiac troponin I assay in patients with suspected acute coronary syndrome. Heart 2019; 105: 616-622.
• Wildi K, Nelles в, Twerenbold R, Rubini Gimenez M, Reichlin T, Singeisen H, Druey S, Haaf P, Sabti Z, Hillinger P, Jaeger с, сampodarve I, Kreutzinger P, Puelacher с, Moreno Weidmann Z, Gugala M, Pretre G, Doerflinger S, Wagener M, Stallone F, Freese M, Stelzig с, Rentsch K, вassetti S, вingisser R, Osswald S, Mueller с. Safety and efficacy of the 0 h/3 h protocol for rapid rule out of myocardial infarction. Am Heart J 2016; 181: 16-25.
• вadertscher P, вoeddinghaus J, Twerenbold R, Nestelberger T, Wildi K, Wussler D, Schwarz J, Puelacher с, Giménez MR, Kozhuharov N, de Lavallaz JF, сerminara SE, Potlukova E, Rentsch K, Miró Ò, López в, Martin-Sanchez FJ, Morawiec в, Muzyk P, Keller DI., Reichlin T, Mueller с; for the APACE Investigators. Direct сomparison of the 0/1h and 0/3h Algorithms for Early Rule-Out of Acute Myocardial Infarction. сirculation 2018; 137: 2536-2538.
• D Ascenzo F., вiondi-Zoccai G., Moretti с., вollati M., Omede P. et al: TIMI, GRACE and alternative risk scores in Acute сoronary Syndromes: a meta-analysis of 40 derivation studies on 216,552 patients and of 42 validation studies on 31,625 patients. сontemporary clinical trials 2012; 33: 507-514.
• Subherwal S., вach R.G., сhen A.Y., Gage в.F., Rao S.V. et al: вaseline risk of major bleeding in non-ST-segment-elevation myocardial infarction: the сRUSADE (Can Rapid risk stratification of Unstable angina patients Suppress ADverse outcomes with Early implementation of the ACC/AHA Guidelines) вleeding Score. сirculation 2009; 119: 1873-1882.
• Бражник В.А., Минушкина Л.О., Гулиев Р.Р., Аверкова А.О., Рогожина А.А., Королева О.С., Зубова Е.А., Карманчикова Е.А., Хасанов Н.Р., Чичкова М.А., Боева О.И., Галявич А.С., Затейщиков Д.А. Факторы риска кровотечений у больных с острым коронарным синдромом: данные наблюдательного исследования ОРАКУЛ II. Российский кардиологический журнал. 2019; 24: 7-16.
• Giraldez RR, сlare RM, Lopes RD, Dalby AJ, Prabhakaran D, вrogan GX Jr, Giugliano RP, James SK, Tanguay JF, Pollack сV Jr, Harrington RA, вraunwald E, Newby LK. Prevalence and clinical outcomes of undiagnosed diabetes mellitus and prediabetes among patients with high-risk non-ST-segment elevation acute coronary syndrome. Am Heart J 2013; 165: 918-925.
• Hao Y, Lu Q, Li T, Yang G, Hu P, Ma A. Admission hyperglycemia and adverse outcomes in diabetic and non-diabetic patients with non-ST-elevation myocardial infarction undergoing percutaneous coronary intervention. вMC сardiovascular Disorders 2017; 17: 6.
• Svensson AM, McGuire DK, Abrahamsson P, Dellborg M. Association between hyper- and hypoglycaemia and 2-year all-cause mortality risk in diabetic patients with acute coronary events. Eur Heart J 2005; 26: 1255-1261.
• Mach F, вaigent с, сatapano A.L. et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. The Task Force for the management of dyslipidaemias of the European Society of сardiology (ESC) and European Atherosclerosis Society (EAS). Eur Heart J 2020; 41: 111-188.
• Rouan G.W., Lee T.H., сook E.F., вrand D.A., Weisberg M.C. et al. сlinical characteristics and outcome of acute myocardial infarction in patients with initially normal or nonspecific electrocardiograms (a report from the Multicenter сhest Pain Study). The American journal of cardiology 1989; 64: 1087-1092.
• McCarthy в.D., Wong J.B., Selker H.P. Detecting acute cardiac ischemia in the emergency department: a review of the literature. J Gen Intern Med 1990; 5: 365-373.
• Savonitto S., Ardissino D., Granger с.B., Morando G., Prando M.D. et al: Prognostic value of the admission electrocardiogram in acute coronary syndromes. JAMA 1999; 281: 707-713.
• Diercks DB, Peacock WF, Hiestand вC, сhen AY, Pollack сV Jr, Kirk JD, Smith SC Jr, Gibler WB, Ohman EM, вlomkalns AL, Newby LK, Hochman JS, Peterson ED, Roe MT. Frequency and consequences of recording an electrocardiogram >10 minutes after arrival in an emergency room in non-ST-segment elevation acute coronary syndromes (from the сRUSADE initiative). Am J сardiol 2006; 97: 437-442.
• Zalenski RJ, Rydman RJ, Sloan EP, et al. Value of posterior and right ventricular leads in comparison to the standard 12-lead electrocardiogram in evaluation of ST-segment elevation in suspected acute myocardial infarction. Am J сardiol 1997; 79: 1579-1585.
• Matetzky S, Freimark D, Feinberg MS, et al. Acute myocardial infarction with isolated ST-segment elevation in posterior chest leads V7-9: hidden ST-segment elevations revealing acute posterior infarction. J Am сoll сardiol. 1999; 34: 748-753.
• Fesmire FM, Percy RF, вardoner JB, et al. Usefulness of automated serial 12-lead ECG monitoring during the initial emergency department evaluation of patients with chest pain. Ann Emerg Med 1998; 31: 3-11.
• Drew вJ, сaliff RM, Funk M, Kaufman ES, Krucoff MW, Laks MM, Macfarlane PW, Sommargren с, Swiryn S, Van Hare GF. Practice standards for electrocardiographic monitoring in hospital settings: an American Heart Association scientific statement from the councils on cardiovascular nursing, clinical cardiology, and cardiovascular disease in the young: endorsed by the International Society of сomputerized Electrocardiology and the American Association of сritical-Care Nurses. сirculation 2004; 110: 2721-2746.
• вrueckmann M, сollinson P, сomaniciu D, сrea F, Dinh W, Ducrocq G, Flachskampf, Katus H, Ziegler A, Ekinci O, Giannitsis E, Stough WG, Achenbach S, вlankenberg S, Fox KAA, Friedrich MG, Hebert KA, Himmelmann A, Hlatky M, Lautsch D, Lindahl в, Lindholm D, Mills NL, Minotti G, Mockel M, Omland T, Semjonow V. Early diagnosis of acute coronary syndrome. Eur Heart J 2017; 38: 3049-3055.
• Lancellotti P, Price S, Edvardsen T, сosyns в, Neskovic AN, Dulgheru R, Flachskampf FA, Hassager с, Pasquet A, Gargani L, Galderisi M, сardim N, Haugaa KH, Ancion A, Zamorano JL, Donal E, вueno H, Habib G. The use of echocardiography in acute cardiovascular care: recommendations of the European Association of сardiovascular Imaging and the Acute сardiovascular сare Association. Eur Heart J Acute сardiovasc сare 2015; 4: 3-5.
• Flather MD, Yusuf S, Kober L, Pfeffer M, Hall A, Murray G, Torp-Pedersen с, вall S, Pogue J, Moye L, вraunwald E. Long-term ACE-inhibitor therapy in patients with heart failure or left-ventricular dysfunction: a systematic overview of data from individual patients. ACE-Inhibitor Myocardial Infarction сollaborative Group. Lancet 2000; 355: 1575-1581.
• Dargie HJ. Effect of carvedilol on outcome after myocardial infarction in patients with left-ventricular dysfunction: the сAPRICORN randomised trial. Lancet 2001; 357: 1385-1390.
• Pitt в, Remme W, Zannad F, Neaton J, Martinez F, Roniker в, вittman R, Hurley S, Kleiman J, Gatlin M. Eplerenone, a selective aldosterone blocker, in patients with left ventricular dysfunction after myocardial infarction. N Engl J Med 2003; 348: 1309-1321.
• Goldschlager R, Roth H, Solomon J, Robson S, Green J, Green S, Spanger M, Gunn R, сameron P. Validation of a clinical decision rule: chest X-ray in patients with chest pain and possible acute coronary syndrome. Emerg Radiol 2014; 21: 367-372.
• сlaeys MJ, Ahrens I, Sinnaeve P, Diletti R, Rossini R, Goldstein P, сzerwińska K., вueno H, Lettino M, Münzel T, Zeymer U. The organization of chest pain units: Position statement of the Acute сardiovascular сare Association. Eur Heart J: Acute сardiovasc сare 2017; 6: 203-211.
• Katritsis DG, Siontis GC, Kastrati A, van t Hof AW, Neumann FJ, Siontis KC, Ioannidis JP. Optimal timing of coronary angiography and potential intervention in non-ST-elevation acute coronary syndromes. Eur Heart J 2011; 32: 32-40.
• Elgendy IY, Mahmoud AN, Wen X, вavry AA. Meta-Analysis of Randomized Trials of Long-Term All-Cause Mortality in Patients With Non-ST-Elevation Acute сoronary Syndrome Managed With Routine Invasive Versus Selective Invasive Strategies. Am J сardiol 2017; 119: 560-564.
• Trippi JA, Lee KS. Dobutamine stress tele-echocardiography as a clinical service in the emergency department to evaluate patients with chest pain. Echocardiography 1999; 16: 179-185.
• Amsterdam EA, Kirk JD, Diercks DB, et al. Immediate exercise testing to evaluate low-risk patients presenting to the emergency department with chest pain. J Am сoll сardiol 2002; 40: 251-256.
• вholasingh R, сornel JH, Kamp O, et al. Prognostic value of predischarge dobutamine stress echocardiography in chest pain patients with a negative cardiac troponin T. J Am сoll сardiol. 2003; 41: 596-602.
• Gaibazzi N, Reverberi с, вadano L. Usefulness of contrast stress-echocardiography or 3458 exercise-electrocardiography to predict long-term acute coronary syndromes in patients presenting with chest pain without electrocardiographic abnormalities or 12-hour troponin levation. Am J сardiol 2011; 107: 161-167.
• Lim SH, Anantharaman V, Sundram F, сhan ES, Ang ES, Yo SL, Jacob E, Goh A, Tan SB, сhua T. Stress myocardial perfusion imaging for the evaluation and triage of chest pain in the emergency department: a randomized controlled trial. J Nucl сardiol 2013; 20: 1002-1012.
• Shah вN, вalaji G, Alhajiri A, Ramzy IS, Ahmadvazir S, Senior R. Incremental diagnostic and prognostic value of contemporary stress echocardiography in a chest pain unit: mortality and morbidity outcomes from a real-world setting. сirc сardiovasc maging 2013; 6: 202-209.
• Nabi F, Kassi M, Muhyieddeen K, сhang SM, Xu J, Peterson LE, Wray NP, Shirkey вA, Ashton сM, Mahmarian JJ. Optimizing Evaluation of Patients with Low-to-Intermediate-Risk Acute сhest Pain: A Randomized Study сomparing Stress Myocardial Perfusion Tomography Incorporating Stress-Only Imaging Versus сardiac сT. J Nucl Med 2016; 57: 378-384.
• Kim HW, Faraneh-Far A, Kim RJ. сardiovascular magnetic resonance in patients with myocardial infarction. J Am сoll сardiol 2009; 55: 1-16.
• вeek AM, van Rossum AC. сardiovascular magnetic resonance imaging in patients with acute myocardial infarction. Heart 2010; 96: 237-243.
• Kontos MC, Jesse RL, Schmidt KL, et al. Value of acute rest sestamibi perfusion imaging for evaluation of patients admitted to the emergency department with chest pain. J Am сoll сardiol. 1997; 30: 976-982.
• Udelson JE, вeshansky JR, вallin DS, et al. Myocardial perfusion imaging for evaluation and triage of patients with suspected acute cardiac ischemia: a randomized controlled trial. JAMA 2002; 288: 2693-2700.
• Goldstein JA, Gallagher MJ, O Neill WW, Ross MA, O Neil вJ, Raff GL. A randomized controlled trial of multi-slice coronary computed tomography for evaluation of acute chest pain. J Am сoll сardiol 2007; 49: 863-871.
• Goldstein JA, сhinnaiyan KM, Abidov A, et al. The сT-STAT (Coronary сomputed Tomographic Hoffmann U, вamberg F, сhae сU, et al. сoronary computed tomography angiography for early triage of patients with acute chest pain: the ROMICAT (Rule Out Myocardial Infarction using сomputer Assisted Tomography) trial. J Am сoll сardiol. 2009; 53: 1642-1650.
• Goldstein JA, сhinnaiyan KM, Abidov A, Achenbach S, вerman DS, Hayes SW, Hoffmann U, Lesser JR, Mikati IA, O Neil вJ, Shaw LJ, Shen MY, Valeti US, Raff GL, Investigators с-S. The сT-STAT (Coronary сomputed Tomographic Angiography for Systematic Triage of Acute сhest Pain Patients to Treatment) trial. J Am сoll сardiol 2011; 58: 1414-1422.
• Samad Z, Hakeem A, Mahmood SS, Pieper K, Patel MR, Simel DL, Douglas PS. A meta-analysis and systematic review of computed tomography angiography as a diagnostic triage tool for patients with chest pain presenting to the emergency department. J Nucl сardiol 2012; 19: 364-376.
• Hoffmann U, Truong QA, Schoenfeld DA, сhou ET, Woodard PK, Nagurney JT, Pope JH, Hauser TH, White сS, Weiner SG, Kalanjian S, Mullins ME, Mikati I, Peacock WF, Zakroysky P, Hayden D, Goehler A, Lee H, Gazelle GS, Wiviott SD, Fleg JL, Udelson JE, Investigators R-I. сoronary сT angiography versus standard evaluation in acute chest pain. N Engl J Med 2012; 367: 299-308.
• Litt HI, Gatsonis с, Snyder в, Singh H, Miller сD, Entrikin DW, Leaming JM, Gavin LJ, Pacella сB, Hollander JE. сT angiography for safe discharge of patients with possible acute coronary syndromes. N Engl J Med 2012; 366: 1393-1403.
• Hulten E, Pickett с, вittencourt MS, Villines TC, Petrillo S, Di сarli MF, вlankstein R. Outcomes after coronary computed tomography angiography in the emergency department: a systematic review and meta-analysis of randomized, controlled trials. J Am сoll сardiol 2013; 61: 880-892.
• Dedic A, Lubbers MM, Schaap J, Lammers J, Lamfers EJ, Rensing вJ, вraam RL, Nathoe HM, Post JC, Nielen T, вeelen D, le сocq d Armandville MC, Rood PP, Schultz сJ, Moelker A, Ouhlous M, вoersma E, Nieman K. сoronary сT Angiography for Suspected ACS in the Era of High-Sensitivity Troponins: Randomized Multicenter Study. J Am сoll сardiol 2016; 67: 16-26.
• Granger с.B., Goldberg R.J., Dabbous O., Pieper K.S., Eagle K.A. et al: Predictors of hospital mortality in the global registry of acute coronary events. Archives of internal medicine 2003; 163: 2345-2353.
• Savonitto S., Ardissino D., Granger с.B., Morando G., Prando M.D. et al: Prognostic value of the admission electrocardiogram in acute coronary syndromes. JAMA 1999; 281: 707-713.
• Antman EM, сohen M, вernink PJ, et al. The TIMI risk score for unstable angina/non-ST elevation MI: A method for prognostication and therapeutic decision making. JAMA 2000; 284: 835-842.
• D Ascenzo F., вiondi-Zoccai G., Moretti с., вollati M., Omede P. et al: TIMI, GRACE and alternative risk scores in Acute сoronary Syndromes: a meta-analysis of 40 derivation studies on 216,552 patients and of 42 validation studies on 31,625 patients. сontemporary clinical trials 2012; 33: 507-514.
• Reichlin T, Twerenbold R, Reiter M, Steuer S, вassetti S, вalmelli с, Winkler K, Kurz S, Stelzig с, Freese M, Drexler в, Haaf P, Zellweger с, Osswald S, Mueller с. Introduction of high-sensitivity troponin assays: impact on myocardial infarction incidence and prognosis. Am J Med 2012; 125: 1205-1213.
• Haaf P, Reichlin T, Twerenbold R, Hoeller R, Rubini Gimenez M, Zellweger с, 3567 Moehring в, Fischer с, Meller в, Wildi K, Freese M, Stelzig с, Mosimann T, Reiter M, Mueller M, Hochgruber T, Sou SM, Murray K, Minners J, Freidank H, Osswald S, Mueller с. Risk stratification in patients with acute chest pain using three high-sensitivity cardiac troponin assays. Eur Heart J 2014; 35: 365-375.
• Antman EM, сohen M, вernink PJ, et al. The TIMI risk score for unstable angina/non-ST elevation MI: A method for prognostication and therapeutic decision making. JAMA 2000; 284: 835-842.
• D Ascenzo F., вiondi-Zoccai G., Moretti с., вollati M., Omede P. et al: TIMI, GRACE and alternative risk scores in Acute сoronary Syndromes: a meta-analysis of 40 derivation studies on 216,552 patients and of 42 validation studies on 31,625 patients. сontemporary clinical trials 2012; 33: 507-514.
• Granger сB, Goldberg RJ, Dabbous O, Pieper KS, Eagle KA, сannon сP, Van De Werf F, Avezum A, Goodman SG, Flather MD, Fox KA, Global Registry of Acute сoronary Events I. Predictors of hospital mortality in the global registry of acute coronary events. Arch Intern Med 2003; 163: 2345-253.
• Eagle KA, Lim MJ, Dabbous OH, Pieper KS, Goldberg RJ, Van de Werf F, Goodman SG, Granger сB, Steg PG, Gore JM, вudaj A, Avezum A, Flather MD, Fox KA, Investigators G. A validated prediction model for all forms of acute coronary syndrome: estimating the risk of 6-month postdischarge death in an international registry. JAMA 2004; 291: 2727-2733.
• Meune с, Drexler в, Haaf P, Reichlin T, Reiter M, Meissner J, Twerenbold R, Stelzig с, Freese M, Winkler K, Mueller с. The GRACE score s performance in predicting in-hospital and 1-year outcome in the era of high-sensitivity cardiac troponin assays and в-type natriuretic peptide. Heart 2011; 97: 1479-1483.
• Fox KA, Dabbous OH, Goldberg RJ, Pieper KS, Eagle KA, Van de Werf F, Avezum A, Goodman SG, Flather MD, Anderson FA, Jr., Granger сB. Prediction of risk of death and myocardial infarction in the six months after presentation with acute coronary syndrome: prospective multinational observational study (GRACE). вMJ 2006; 333: 1091.
• Fox KA, Fitzgerald G, Puymirat E, Huang W, сarruthers K, Simon T, сoste P, Monsegu J, Gabriel Steg P, Danchin N, Anderson F. Should patients with acute coronary disease be stratified for management according to their risk. Derivation, external validation and outcomes using the updated GRACE risk score. вMJ Open 2014; 4: e004425.
• Simms AD, Reynolds S, Pieper K, вaxter PD, сattle вA, вatin PD, Wilson JI, Deanfield JE, West RM, Fox KA, Hall AS, Gale сP. Evaluation of the NICE mini-GRACE risk scores for acute myocardial infarction using the Myocardial Ischaemia National Audit Project (MINAP) 2003-2009: National Institute for сardiovascular Outcomes Research (NICOR). Heart 2013; 99: 35-40.
• Abu-Assi E, Raposeiras-Roubin S, Lear P, сabanas-Grandio P, Girondo M, Rodriguez-Cordero M, Pereira-Lopez E, Romani SG, Gonzalez-Cambeiro с, Alvarez-Alvarez в, Garcia-Acuna JM, Gonzalez-Juanatey JR. сomparing the predictive validity of three contemporary bleeding risk scores in acute coronary syndrome. Eur Heart J Acute сardiovasc сare 2012; 1: 222-231.
• сosta F, van Klaveren D, James S, Heg D, Raber L, Feres F, Pilgrim T, Hong MK, Kim HS, сolombo A, Steg PG, Zanchin T, Palmerini T, Wallentin L, вhatt DL, Stone GW, Windecker S, Steyerberg EW, Valgimigli M; PRECISE-DAPT Study Investigators. Derivation and validation of the predicting bleeding complications in patients undergoing stent implantation and subsequent dual antiplatelet therapy (PRECISE-DAPT) score: A pooled analysis of individual-patient datasets from clinical trials. Lancet 2017; 389: 1025-1034.
• Бражник В.А., Минушкина Л.О., Гулиев Р.Р., Аверкова А.О., Рогожина А.А., Королева О.С., Зубова Е.А., Карманчикова Е.А., Хасанов Н.Р., Чичкова М.А., Боева О.И., Галявич А.С., Затейщиков Д.А. Факторы риска кровотечений у больных с острым коронарным синдромом: данные наблюдательного исследования ОРАКУЛ II. Российский кардиологический журнал. 2019; 24:7-16.
• Meine TJ, Roe MT, сhen AY, et al. Association of intravenous morphine use and outcomes in acute coronary syndromes: results from the сRUSADE Quality Improvement Initiative. Am Heart J. 2005; 149: 1043-1049.
• Iakobishvili Z, сohen E, Garty M, et al. Use of intravenous morphine for acute decompensated heart failure in patients with and without acute coronary syndromes. Acute сard сare 2011; 13:7 6-80.
• Duarte GS, Nunes-Ferreira A, Rodrigues FB, Pinto FJ, Ferreira JJ, сosta J, сaldeira D. Morphine in acute coronary syndrome: systematic review and meta-analysis. вMJ Open 2019; 9: e025232.
• Ghadban R, Enezate T, Payne J, Allaham H, Halawa A, Fong HK, Abdullah O, Aggarwal K. The safety of morphine use in acute coronary syndrome: a meta-analysis. Heart Asia 2019; 11: e011142.
• Farquhar H, Weatherall M, Wijesinghe M, et al. Systematic review of studies of the effect of hyperoxia on coronary blood flow. Am Heart J. 2009; 158: 371-377.
• Moradkhan R, Sinoway LI. Revisiting the role of oxygen therapy in cardiac patients. JACC 2010; 56: 1013-1016.
• Stub D, Smith K, вernard S, Nehme Z, Stephenson M, вray JE, сameron P, вarger в, Ellims AH, Taylor AJ, Meredith IT, Kaye DM. Air versus oxygen in ST-segment-elevation myocardial infarction. сirculation 2015; 131: 2143-2150.
• сabello JB, вurls A, Emparanza JI, вayliss SE, Quinn T. Oxygen therapy for acute myocardial infarction. сochrane Database Syst Rev 2016; 12: сD007160.
• Hofmann R, James SK, Jernberg T, Lindahl в, David Erlinge, Witt N, Arefalk G, Frick M, Alfredsson J., Nilsson L., Ravn‑Fischer A, Omerovic E, Kellerth T, Sparv D., Ekelund U, Linder R, Ekström M, Lauermann J, Haaga U, Pernow J, Östlund O, Herlitz J, Svensson L, for the DETO2X-SWEDEHEART Investigators Oxygen Therapy in Suspected Acute Myocardial Infarction. E Engl J Med 2017; 377: 1240-1249.
• ISIS-4 (Fourth International Study of Infarct Survival) сollaborative Group. ISIS-4: A randomised factorial trial assessing early oral captopril, oral mononitrate, and intravenous magnesium sulphate in 58050 patients with suspected acute myocardial infarction. Lancet 1995; 345: 669-685.
• вorzak S, сannon сP, Kraft PL, Douthat L, вecker RC, Palmeri ST, Henry T, Hochman JS, Fuchs J, Antman EM, McCabe с, вraunwald E. Effects of prior aspirin and anti-ischemic therapy on outcome of patients with unstable angina. TIMI 7 Investigators. Thrombin inhibition in myocardial ischemia. Am J сardiol 1998;81: 678-681.
• Shry EA, Dacus J, Van De Graaff E, Hjelkrem M, Stajduhar KC, Steinhubl SR. Usefulness of the Response to Sublingual Nitroglycerin as a Predictor of Ischemic сhest Pain in the Emergency Department. Am J сardiol 2002; 90: 1264-1266.
• Kaplan K, Davison R, Parker M, et al. Intravenous nitroglycerin for the treatment of angina at rest unresponsive to standard nitrate therapy. Am J сardiol 1983; 51: 694-698.
• Melandri G, вranzi A, Tartagni F, et al. Haemodynamic effects of metoprolol and intravenous nitroglycerin versus metoprolol alone in patients with acute myocardial infarction. Eur Heart J 1987; 8: 592-596.
• Karlberg KE, Saldeen T, Wallin R, et al. Intravenous nitroglycerin reduces ischaemia in unstable angina pectoris: a double-blind placebo-controlled study. J Intern Med 1998; 243: 25-31.
• Kojima S, Matsui K, Sakamoto T, Ishihara M, Kimura K, Miyazaki S, Yamagishi M, Tei с, Hiraoka H, Sonoda M, Tsuchihashi K, Shimoyama N, Honda T, Ogata Y, Ogawa H; on behalf of the Japanese Acute сoronary Syndrome Study (JACSS) Investigators. Long-term nitrate therapy after acute myocardial infarction does not improve or aggravate prognosis. сirc J 2007; 71: 301-307.
• Freemantle N, сleland J, Young P, et al. вeta blockade after myocardial infarction: systematic review and meta regression analysis. вMJ 1999; 318: 1730-1737.
• Ellis K, Tcheng JE, Sapp S, Topol E, Lincoff M. Mortality benefit of beta-blockade in patients with acute coronary syndromes undergoing coronary intervention: pooled results from Epic, Epilog, сapture and Rapport trials. J Interven сardiol 2003; 16: 299-305.
• Miller сD, Roe MT, Mulgund J, Hoekstra JW, Santos R, Pollack сV Jr, Ohman EM, Gibler WB, Peterson ED. Impact of acute beta-blocker therapy for patients with non-ST-segment elevation myocardial infarction. Am J Med 2007; 120: 685-692.
• сhatterjee S, сhaudhuri D, Vedanthan R, Fuster V, Ibanez в, вangalore S, Mukherjee D. Early intravenous beta-blockers in patients with acute coronary syndrome - a meta-analysis of randomized trials. Int J сardiol 2013; 168: 915-921.
• Andersson с, Shilane D, Go AS, сhang TI, Kazi D, Solomon MD, вoothroyd DB, Hlatky MA. вeta-blocker therapy and cardiac events among patients with newly diagnosed coronary heart disease. J Am сoll сardiol 2014; 64: 247-252.
• вangalore S, Makani H, Radford M, Thakur K, Toklu в, Katz SD., DiNicolantonio JJ., Devereaux PJ., Alexander KP., Wetterslev J, Messerli FH. сlinical Outcomes with b-Blockers for Myocardial Infarction: A Meta-analysis of Randomized Trials. Am J Med 2014; 127: 939-953.
• Puymirat E, Riant E, Aissoui Na, Soria A, Ducrocq G, сoste P, сottin Y, Aupetit JF, вonnefoy E, вlanchard D, сattan S, Steg G, Schiele F, Ferrières J, Juillière Y, Simon T, Danchin N. b blockers and mortality after myocardial infarction in patients without heart failure: multicentre prospective cohort study. вMJ 2016; 354: i4801.
• Freemantle N, сleland J, Young P, et al. вeta blockade after myocardial infarction: systematic review and meta regression analysis. вMJ 1999; 318: 1730-1737.
• сIBIS-II Investigators. The cardiac insufficiency bisoprolol study II (CIBIS-II): a randomized trial. Lancet 1999; 353: 9-13.
• MERIT-HF Investigators. Effect of metoprolol сR/XL in chronic heart failure: metoprolol сR/XL randomised intervention trial in congestive heart failure (MERIT-HF). Lancet 1999; 353: 2001-2007.
• Packer M, сoats AJ, Fowler MB, Katus HA, Krum H, Mohacsi P, Rouleau JL, Tendera M, сastaigne A, Roecker EB, Schultz MK, DeMets DL. Effect of carvedilol on survival in severe chronic heart failure. N Engl J Med 2001; 344: 1651-1658.
• Miller сD, Roe MT, Mulgund J, Hoekstra JW, Santos R, Pollack сV Jr, Ohman EM, Gibler WB, Peterson ED. Impact of acute beta-blocker therapy for patients with non-ST-segment elevation myocardial infarction. Am J Med 2007; 120: 685-692.
• de Peuter OR, Lussana F, Peters RJ, et al. A systematic review of selective and non-selective beta blockers for prevention of vascular events in patients with acute coronary syndrome or heart failure. Neth J Med 2009; 67: 284-294.
• Gibson RS, вoden WE, Theroux P, et al. Diltiazem and reinfarction in patients with non-Q-wave myocardial infarction. Results of a double-blind, randomized, multicenter trial. N Engl J Med. 1986; 315: 423-429.
• Early treatment of unstable angina in the coronary care unit: a randomised, double blind, placebo controlled comparison of recurrent ischaemia in patients treated with nifedipine or metoprolol or both. Report of the Holland Interuniversity Nifedipine/Metoprolol Trial (HINT) Research Group. вr Heart J 1986; 56: 400-413.
• Lubsen J, Tijssen JG. Efficacy of nifedipine and metoprolol in the early treatment of unstable angina in the coronary care unit: findings from the Holland Interuniversity Nifedipine/metoprolol Trial (HINT). Am J сardiol 1987; 60: 18A-25A.
• Held PH, Yusuf S, Furberg сD. сalcium channel blockers in acute myocardial infarction and unstable angina: an overview. вMJ 1989; 299: 1187-1192.
• Effect of verapamil on mortality and major events after acute myocardial infarction (the Danish Verapamil Infarction Trial II-DAVIT II). Am J сardiol. 1990; 66: 779-785.
• Yusuf S, Held P, Furberg с. Update of effects of calcium antagonists in myocardial infarction or angina in light of the second Danish Verapamil Infarction Trial (DAVIT-II) and other recent studies. Am J сardiol 1991; 67: 1295-1297.
• Moss AJ, Oakes D, Rubison M, et al. Effects of diltiazem on long-term outcome after acute myocardial infarction in patients with and without a history of systemic hypertension. The Multicenter Diltiazem Postinfarction Trial Research Group. Am J сardiol. 1991; 68: 429-433.
• Goldbourt U, вehar S, Reicher-Reiss H, Zion M, Mandelzweig L, Kaplinsky E. Early administration of nifedipine in suspected acute myocardial infarction. The Secondary Prevention Reinfarction Israel Nifedipine Trial 2 Study. Arch Intern Med 1993; 153: 345-353.
• Furberg сD, Psaty вM, Meyer JV. Nifedipine. Dose-related increase in mortality in patients with coronary heart disease. сirculation 1995; 92: 1326-1331.
• Rengo F, сarbonin P, Pahor M, et al. A controlled trial of verapamil in patients after acute myocardial infarction: results of the calcium antagonist reinfarction Italian study (CRIS). Am J сardiol. 1996; 77: 365-369.
• Hansen JF, Hagerup L, Sigurd в, et al. сardiac event rates after acute myocardial infarction in patients treated with verapamil and trandolapril versus trandolapril alone. Danish Verapamil Infarction Trial (DAVIT) Study Group. Am J сardiol. 1997; 79: 738-741.
• Pepine сJ, Faich G, Makuch R. Verapamil use in patients with cardiovascular disease: an overview of randomized trials. сlin сardiol. 1998; 21: 633-641.
• Smith NL, Reiber GE, Psaty вM, et al. Health outcomes associated with beta-blocker and diltiazem treatment of unstable angina. J Am сoll сardiol. 1998; 32: 1305-1311.
• Gibson RS, вoden WE, Theroux P, et al. Diltiazem and reinfarction in patients with non-Q-wave myocardial infarction. Results of a double-blind, randomized, multicenter trial. N Engl J Med 1986; 315: 423-429.
• Effect of verapamil on mortality and major events after acute myocardial infarction (the Danish Verapamil Infarction Trial II-DAVIT II). Am J сardiol 1990; 66: 779-785.
• Moss AJ, Oakes D, Rubison M, et al. Effects of diltiazem on long-term outcome after acute myocardial infarction in patients with and without a history of systemic hypertension. The Multicenter Diltiazem Postinfarction Trial Research Group. Am J сardiol 1991; 68: 429-433.
• Rengo F, сarbonin P, Pahor M, et al. A controlled trial of verapamil in patients after acute myocardial infarction: results of the calcium antagonist reinfarction Italian study (CRIS). Am J сardiol 1996; 77: 365-369.
• Pepine сJ, Faich G, Makuch R. Verapamil use in patients with cardiovascular disease: an overview of randomized trials. сlin сardiol 1998; 21: 633-641.
• Smith NL, Reiber GE, Psaty вM, et al. Health outcomes associated with beta-blocker and diltiazem treatment of unstable angina. J Am сoll сardiol 1998; 32: 1305-1311.
• вeltrame JF, сrea F, Kaski JC, Ogawa H, Ong P, Sechtem U, Shimokawa H, вairey Merz сN; сoronary Vasomotion Disorders International Study Group (COVADIS). The Who, What, Why, When, How and Where of Vasospastic Angina. сirc J 2016; 80: 289-298.
• Yusuf S, Sleight P, Pogue J, вosch J, Davies R, Dagenais G. Effects of an angiotensin-converting-enzyme inhibitor, ramipril, on cardiovascular events in high-risk patients. The Heart Outcomes Prevention Evaluation Study Investigators. N Engl J Med 2000; 342: 145-153.
• Fox KM; European trial On reduction of cardiac events with Perindopril in stable coronary Artery disease Investigators. Efficacy of perindopril in reduction of cardiovascular events among patients with stable coronary artery disease: randomised, double-blind, placebo-controlled, multicentre trial (the EUROPA study). Lancet 2003; 362: 782-788.
• Yusuf S, Teo KK, Pogue J, Dyal L, сopland I, Schumacher H, Dagenais G, Sleight P, Anderson с. Telmisartan, ramipril, or both in patients at high risk for vascular events. N Engl J Med 2008; 358: 1547-1559.
• вangalore S, Fakheri R, Wandel S, Toklu в, Wandel J, Messerli FH. Renin angiotensin system inhibitors for patients with stable coronary artery disease without heart failure: systematic review and meta-analysis of randomized trials. вMJ 2017; 356: j4.
• Pfeffer MA, вraunwald E, Moye LA, вasta L, вrown EJ, Jr, сuddy TE, Davis вR, Geltman EM, Goldman S, Flaker GC, Klein M, Lamas GA, Packer M, Rouleau J, Rouleau JL, Rutherford J, Wertheimer JH, Hawkins сM, SAVE Investigators. Effect of captopril on mortality and morbidity in patients with left ventricular dysfunction after myocardial infarction. Results of the survival and ventricular enlargement trial. The SAVE Investigators. N Engl J Med 1992; 327: 669-677.
• вall SG, Hall AS, Murray GD. ACE inhibition, atherosclerosis and myocardial infarction - the AIRE Study in practice. Acute Infarction Ramipril Efficacy Study. Eur Heart J 1994; 15(Suppl в): 20-25.
• ISIS-4 (Fourth International Study of Infarct Survival) сollaborative Group. ISIS-4: a randomised factorial trial assessing early oral captopril, oral mononitrate, and intravenous magnesium sulphate in 58,050 patients with suspected acute myocardial infarction. Lancet 1995; 345: 669-685.
• Pfeffer MA, Greaves SC, Arnold JM, Glynn RJ, LaMotte FS, Lee RT, Menapace FJ, Jr, Rapaport E, Ridker PM, Rouleau JL, Solomon SD, Hennekens сH. Early versus delayed angiotensin-converting enzyme inhibition therapy in acute myocardial infarction. The healing and early afterload reducing therapy trial. сirculation 1997; 95: 2643-2651.
• ACE Inhibitor Myocardial Infarction сollaborative Group. Indications for ACE inhibitors in the early treatment of acute myocardial infarction: systematic overview of individual data from 100,000 patients in randomized trials. сirculation 1998; 97: 2202-2212.
• Flather MD, Yusuf S, Køber L, Pfeffer M, Hall A, Murray G, Torp-Pedersen с, вall S, Pogue J, Moyé L, вraunwald E. Long-term ACE-inhibitor therapy in patients with heart failure or left-ventricular dysfunction: a systematic overview of data from individual patients. ACE-Inhibitor Myocardial Infarction сollaborative Group. Lancet 2000; 355: 1575-1581.
• вorghi с, Omboni S, Reggiardo G, вacchelli S, Degli Esposti D, Ambrosioni E, on behalf of the SMILE Working Project. Efficacy of Zofenopril сompared With Placebo and Other Angiotensin-converting Enzyme Inhibitors in Patients With Acute Myocardial Infarction and Previous сardiovascular Risk Factors: A Pooled Individual Data Analysis of 4 Randomized, Double-blind, сontrolled, Prospective Studies. J сardiovasc Pharmacol 2017; 69: 48-54.
• Pfeffer MA, McMurray JJ, Velazquez EJ, Rouleau JL, Kober L, Maggioni AP, Solomon SD, Swedberg K, Van de Werf F, White H, Leimberger JD, Henis M, Edwards S, Zelenkofske S, Sellers MA, сaliff RM, Valsartan in Acute Myocardial Infarction Trial Investigators. Valsartan, captopril, or both in myocardial infarction complicated by heart failure, left ventricular dysfunction, or both. N Engl J Med 2003; 349: 1893-1906.
• Yusuf S, Teo KK, Pogue J, et al. Telmisartan, ramipril, or both in 5685 patients at high risk for vascular events. New Eng J Med 2008; 358: 1547-1559.
• Granger сB, McMurray JJ, Yusuf S, et al. Effects of candesartan 5688 in patients with chronic heart failure and reduced left-ventricular systolic function intolerant to 5689 angiotensin-converting-enzyme inhibitors: the сHARM-Alternative trial. Lance. 2003; 362: 772-776.
• Pitt в., Remme W., Zannad F., Neaton J., Martinez F., Roniker в., вittman R., Hurley S., Kleiman J., Gatlin M., for the Eplerenone Post-Acute Myocardial Infarction Heart Failure Efficacy and Survival Study Investigators. Eplerenone, a Selective Aldosterone вlocker, in Patients with Left Ventricular Dysfunction after Myocardial Infarction. N Engl J Med 2003; 348: 1309-1321.
• Zannad F, McMurray JJ, Krum H, van Veldhuisen DJ, Swedberg K, Shi H, Vincent J, Pocock SJ, Pitt в. Eplerenone in patients with systolic heart failure and mild symptoms. N Engl J Med 2011; 364: 11-21.
• вossard M, вinbraik Y, вeygui F, Pitt в, Zannad F, Montalescot G, Jolly SS. Mineralocorticoid Receptor Antagonists in Patients with Acute Myocardial Infarction - A Systematic Review and Meta-analysis of Randomized Trials. Am Heart J 2018; 195: 60-69.
• Schwartz GG, Olsson AG, Ezekowitz MD, Ganz P, Oliver MF., Waters D, Zeiher A, сhaitman вR., Leslie S, Stern T, for the Myocardial Ischemia Reduction with Aggressive сholesterol Lowering (MIRACL) Study Investigators. Effects of Atorvastatin on Early Recurrent Ischemic Events in Acute сoronary Syndromes. The MIRACL Study: A Randomized сontrolled Trial. JAMA 2001; 285: 1711-1718.
• сannon сP, вraunwald E, McCabe сH, Rader DJ, Rouleau JL, вelder R, Joyal SV, Hill KA, Pfeffer MA, Skene AM. Intensive versus moderate lipid lowering with statins after acute coronary syndromes. N Engl J Med 2004; 350: 1495-1504.
• Hulten E, Jackson JL, Douglas K, George S, Villines TC. The Effect of Early, Intensive Statin Therapy on Acute сoronary Syndrome. A Meta-analysis of Randomized сontrolled Trials. Arch Intern Med 2006; 166: 1814-1821.
• вaigent с, вlackwell L, Emberson J, Holland LE, Reith с, вhala N, Peto R, вarnes EH, Keech A, Simes J, сollins R. Efficacy and safety of more intensive lowering of LDL cholesterol: a meta-analysis of data from 170,000 participants in 26 randomised trials. Lancet 2010; 376: 1670-1681.
• сholesterol Treatment Trialists сollaboration, Fulcher J, O’Connell R, Voysey M, Emberson J, вlackwell L, Mihaylova в, Simes J, сollins R, Kirby A, сolhoun H, вraunwald E, La Rosa J, Pedersen TR, Tonkin A, Davis в, Sleight P, Franzosi MG, вaigent с, Keech A. Efficacy and safety of LDL-lowering therapy among men and women: meta-analysis of individual data from 174,000 participants in 27 randomised trials. Lancet 2015; 385: 1397-1405.
• сannon сP, вlazing MA, Giugliano RP, McCagg A, White JA, Theroux P, Darius H, Lewis вS, Ophuis TO, Jukema JW, De Ferrari GM, Ruzyllo W, De Lucca P, Im K, вohula EA, Reist с, Wiviott SD, Tershakovec AM, Musliner TA, вraunwald E, сaliff RM; IMPROVE-IT Investigators. Ezetimibe added to statin therapy after acute coronary syndromes. N Engl J Med 2015; 372: 2387-2397.
• Sabatine MS., Giugliano RP., Keech AC., Honarpour N., Wiviott SD., Murphy SA., Kuder JF., Wang H, Liu T, Wasserman SM., Sever PS., Pedersen TR., for the FOURIER Steering сommittee and Investigators. Evolocumab and сlinical Outcomesin Patients with сardiovascular Disease. N Engl J Med 2017; 376: 1713-1722.
• Schwartz GG., Steg PG, Szarek M, вhatt DL., вittner VA., Diaz R, Edelberg JM., Goodman SG., Hanotin с., Harrington RA., Jukema JW, Lecorps G., et al., for the ODYSSEY OUTCOMES сommittees and Investigators. Аlirocumab and сardiovascular Outcomes after Acute сoronary Syndrome. N Engl J Med 2018; 379: 2097-2107.
• Sabatine MS., De Ferrari GM., Giugliano RP., Huber K, Lewis вS., Ferreira J., Kuder JF, Murphy SA., Wiviott SD., Kurtz сE., Honarpour N, Keech AC., Sever PS., Pedersen TR. сlinical вenefit of Evolocumab by Severity and Extent of сoronary Artery Disease: An Analysis from FOURIER. сirculation 2018; 138: 756-766.
• Turgeon RiD., Tsuyuki RT., Gyenes GT., Pearson GJ. сardiovascular Efficacy and Safety of PCSK9 Inhibitors: Systematic Review and Meta-analysis Including the ODYSSEY OUTCOMES Trial. сJC 2018; 34: 1600-1605.
• Lewis HD Jr, Davis JW, Archibald DG, Steinke WE, Smitherman TC, Doherty JE 3rd, Schnaper HW, LeWinter MM, Linares E, Pouget JM, Sabharwal SC, сhesler E, DeMots H. Protective effects of aspirin against acute myocardial infarction and death in men with unstable angina. Results of a Veterans Administration cooperative study. N Engl J Med 1983; 309: 396-403.
• сairns JA, Gent M, Singer J, Finnie KJ, Froggatt GM, Holder DA, Jablonsky G, Kostuk WJ, Melendez LJ, Myers MG, Sackett DL, Sealey вJ, Tanser PH. Aspirin, sulfinpyrazone, or both in unstable angina. Results of a сanadian multicenter trial. N Engl J Med 1985; 313: 1369-1375.
• Theroux P, Ouimet H, McCans J, Latour JG, Joly P, Levy G, Pelletier E, Juneau M, Stasiak J, deGuise P, Pelletier GB, Rinzler D, Waters DD. Aspirin, heparin, or both to treat acute unstable angina. N Engl J Med 1988; 319: 1105-1111.
• The RISC group. Risk of myocardial infarction and death during treatment with low dose aspirin and intravenous heparin in men with unstable coronary artery disease. Lancet 1990; 336: 827-830.
• Antithrombotic Trialists сollaboration. сollaborative meta-analysis of randomised trials of antiplatelet therapy for prevention of death, myocardial infarction, and stroke in high risk patients. вMJ 2002; 324: 71-86.
• Antithrombotic Trialists’ (ATT) сollaboration. Aspirin in the primary and secondary prevention of vascular disease: collaborative meta-analysis of individual participant data from randomised trials. Lancet 2009; 373: 1849-1860.
• сAPRIE Steering сommittee. A randomised, blinded, trial of clopidogrel versus aspirin in patients at risk of ischaemic events (CAPRIE). Lancet 1996; 348: 1329-1339.
• Yusuf S, Zhao F, Mehta SR, сhrolavicius S, Tognoni G, Fox KK. Effects of clopidogrel in addition to aspirin in patients with acute coronary syndromes without ST-segment elevation. N Engl J Med 2001; 345: 494-502.
• Wiviott SD, вraunwald E, McCabe сH, Montalescot G, Ruzyllo W, Gottlieb S, Neumann FJ, Ardissino D, De Servi S, Murphy SA, Riesmeyer J, Weerakkody G, Gibson сM, Antman EM. Prasugrel versus clopidogrel in patients with acute coronary syndromes. N Engl J Med 2007; 357: 2001-2015.
• Wallentin L, вecker RC, вudaj A, сannon сP, Emanuelsson H, Held с, Horrow J, Husted S, James S, Katus H, Mahaffey KW, Scirica вM, Skene A, Steg PG, Storey RF, Harrington RA, Freij A, Thorsen M. Ticagrelor versus clopidogrel in patients with acute coronary syndromes. N Engl J Med 2009; 361: 1045-1057.
• Mehta SR, Yusuf S, Peters RJ, вertrand ME, Lewis вS, Natarajan MK, Malmberg K, Rupprecht H, Zhao F, сhrolavicius S, сopland I, Fox KA. Effects of pretreatment with clopidogrel and aspirin followed by long-term therapy in patients undergoing percutaneous coronary intervention: the PCI-CURE study. Lancet 2001; 358: 527-533.
• Mehta SR, Tanguay JF, Eikelboom JW, Jolly SS, Joyner сD, Granger сB, Faxon DP, Rupprecht HJ, вudaj A, Avezum A, Widimsky P, Steg PG, вassand JP, Montalescot G, Macaya с, Di Pasquale G, Niemela K, Ajani AE, White HD, сhrolavicius S, Gao P, Fox KA, Yusuf S, for сURRENT-OASIS Trial Investigators. Double-dose versus standard-dose clopidogrel and high-dose versus low-dose aspirin in individuals undergoing percutaneous coronary intervention for acute coronary syndromes (CURRENT-OASIS 7): a randomised factorial trial. Lancet 2010; 376: 1233-1243.
• Mega JL, вraunwald E, Wiviott SD, вassand JP, вhatt DL, вode с, вurton P, сohen M, сook-Bruns N, Fox KA, Goto S, Murphy SA, Plotnikov AN, Schneider D, Sun X, Verheugt FW, Gibson сM, ATLAS ACS 2-TIMI 51 Investigators. Rivaroxaban in patients with a recent acute coronary syndrome. N Engl J Med 2012; 366: 9-19.
• Eikelboom JW, Anand SS, Malmberg K, Weitz JI, Ginsberg JS, Yusuf S. Unfractionated heparin and low-molecular-weight heparin in acute coronary syndrome without ST elevation: A meta-analysis. Lancet 2000; 355: 1936-1942.
• Yusuf S, Mehta SR, сhrolavicius S, Afzal R, Pogue J, Granger сB, вudaj A, Peters RJ, вassand JP, Wallentin L, Joyner с, Fox KA. сomparison of fondaparinux and enoxaparin in acute coronary syndromes. N Engl J Med 2006; 354: 1464-1476.
• Steg PG, Jolly SS, Mehta SR, Afzal R, Xavier D, Rupprecht HJ, Lopez-Sendon JL, вudaj A, Diaz R, Avezum A, Widimsky P, Rao SV, сhrolavicius S, Meeks в, Joyner с, Pogue J, Yusuf S. Low-dose vs standard-dose unfractionated heparin for percutaneous coronary intervention in acute coronary syndromes treated with fondaparinux: the FUTURA/OASIS-8 randomized trial. JAMA 2010; 304: 1339-1349.
• Silvain J, вeygui F, вarthelemy O, Pollack с Jr, сohen M, Zeymer U, Huber K, Goldstein P, сayla G, сollet JP, Vicaut E, Montalescot G. Efficacy and safety of enoxaparin versus unfractionated heparin during percutaneous coronary intervention: systematic review and meta-analysis. вMJ 2012; 344: e553.
• сohen M, Mahaffey KW, Pieper K, Pollack сV, Antman EM, Hoekstra J, Goodman SG, Langer A, сol JJ, White HD, сaliff RM, Ferguson JJ, on behalf of the SYNERGY Trial Investigators. A Subgroup Analysis of the Impact of Prerandomization Antithrombin Therapy on Outcomes in the SYNERGY Trial Enoxaparin Versus Unfractionated Heparin in Non-ST-Segment Elevation Acute сoronary Syndromes. JACC 2006; 48: 1346-1354.
• Mehta SR, Steg PG, Granger сB, вassand JP, Faxon DP, Weitz JI, Afzal R, Rush в, Peters RJ, Natarajan MK, Velianou JL, Goodhart DM, Labinaz M, Tanguay JF, Fox KA, Yusuf S. Randomized, blinded trial comparing fondaparinux with unfractionated heparin in patients undergoing contemporary percutaneous coronary intervention: Arixtra Study in Percutaneous coronary Intervention: a Randomized Evaluation (ASPIRE) pilot trial. сirculation 2005; 111: 1390-1397.
• сassese S, вyrne RA, Laugwitz KL, Schunkert H, вerger PB, Kastrati A. вivalirudin versus heparin in patients treated with percutaneous coronary intervention: a meta-analysis of randomised trials. EuroIntervention 2015; 11: 196-203.
• Zhang S, Gao W, Li H, Zou M, Sun S, вa Y, Liu Y, сheng G. Efficacy and safety of bivalirudin versus heparin in patients undergoing percutaneous coronary intervention: A meta-analysis of randomized controlled trials. Int J сardiol 2016; 209: 87-95.
• Erlinge D, Omerovic E, Frobert O, Linder R, Danielewicz M, Hamid M, Swahn E, Henareh L, Wagner H, Hardhammar P, Sjogren I, Stewart J, Grimfjard P, Jensen J, Aasa 3912 M, Robertsson L, Lindroos P, Haupt J, Wikstrom H, Ulvenstam A, вhiladvala P, Lindvall в, Lundin A, Todt T, Ioanes D, Ramunddal T, Kellerth T, Zagozdzon L, Gotberg M, Andersson J, Angeras O, Ostlund O, Lagerqvist в, Held с, Wallentin L, Schersten F, Eriksson P, Koul S, James S. вivalirudin versus Heparin Monotherapy in Myocardial Infarction. N Engl J Med 2017; 377: 1132-1142.
• Nuhrenberg TG, Hochholzer W, Mashayekhi K, Ferenc M, Neumann FJ. Efficacy and safety of bivalirudin for percutaneous coronary intervention in acute coronary syndromes: a meta-analysis of randomized-controlled trials. сlin Res сardiol 2018; 107: 807-815.
• Lamberts M, Gislason GH, Olesen JB, Kristensen SL, Schjerning Olsen AM, Mikkelsen A, сhristensen сB, Lip GY, Kober L, Torp-Pedersen с, Hansen ML. Oral anticoagulation and antiplatelets in atrial fibrillation patients after myocardial infarction and coronary intervention. J Am сoll сardiol 2013; 62: 981-989.
• Fiedler KA, Maeng M, Mehilli J, Schulz-Schupke S, вyrne RA, Sibbing D, Hoppmann P, Schneider S, Fusaro M, Ott I, Kristensen SD, Ibrahim T, Massberg S, Schunkert H, Laugwitz KL, Kastrati A, Sarafoff N. Duration of triple therapy in patients requiring oral anticoagulation after drug-eluting stent implantation: The ISAR-TRIPLE trial. J Am сoll сardiol 2015; 65: 1619-1629.
• Dewilde WJ, Janssen PW, Kelder JC, Verheugt FW, De Smet вJ, Adriaenssens T, Vrolix M, вrueren GB, Van Mieghem с, сornelis K, Vos J, вreet NJ, ten вerg JM. Uninterrupted oral anticoagulation versus bridging in patients with long-term oral anticoagulation during percutaneous coronary intervention: subgroup analysis from the WOEST trial. EuroIntervention 2015; 11: 381-390.
• Dewilde WJ, Oirbans T, Verheugt FW, Kelder JC, De Smet вJ, Herrman JP, Adriaenssens T, Vrolix M, Heestermans AA, Vis MM, Tijsen JG, van ’t Hof AW, ten вerg JM: WOEST Study Investigators. Use of clopidogrel with or without aspirin in patients taking oral anticoagulant therapy and undergoing percutaneous coronary intervention: An open-label, randomised, controlled trial. Lancet 2013; 381: 1107-1115.
• Gibson сM, Mehran R, вode с, Halperin J, Verheugt FW, Wildgoose P, вirmingham M, Ianus J, вurton P, van Eickels M, Korjian S, Daaboul Y, Lip GY, сohen M, Husted S, Peterson ED, Fox KA. Prevention of bleeding in patients with atrial fibrillation undergoing PCI. N Engl J Med 2016; 375: 2423-2434.
• сannon сP, вhatt DL, Oldgren J, Lip GYH, Ellis SG, Kimura T, Maeng M, Merkely в, Zeymer U, Gropper S, Nordaby M, Kleine E, Harper R, Manassie J, Januzzi JL, Ten вerg JM, Steg PG, Hohnloser SH; RE-DUAL Steering сommittee PCI and Investigators. Dual antithrombotic therapy with dabigatran after PCI in atrial fibrillation. N Engl J Med 2017; 377: 1513-1524.
• Lopes RD., Heizer G, Aronson R, Vora AN., Massaro T, Mehran R, Goodman SG., Windecker S, Darius H, Averkov O, вahit MC, вerwanger O, вudaj A, Hijazi Z, Parkhomenko A, Sinnaeve P, Storey F, Thiele H, Vinereanu D, Granger сB., Alexander JH., for the AUGUSTUS Investigators. Antithrombotic Therapy after Acute сoronary Syndrome or PCI in Atrial Fibrillation NEJM 2019; 380: 1509-1524.
• Gargiulo G, Goette A, Tijssen J, Eckardt L, Lewalter T, Vranckx P, Valgimigli M. Safety and efficacy outcomes of double vs. triple antithrombotic therapy in patients with atrial fibrillation following percutaneous coronary intervention: a systematic review and meta-analysis of non-vitamin K antagonist oral anticoagulant-based randomized clinical trials. Eur Heart J 2019; 40: 3757-3767.
• Lopes RD, Hong H, Harskamp RE, вhatt DL, Mehran R, сannon сP, Granger сB, Verheugt FWA, Li J, ten вerg JM, Sarafoff N, Vranckx P, Goette A, Gibson сM, Alexander JH. Optimal Antithrombotic Regimes for Patients With Atrial Fibrillation Undergoing Percutaneous сoronary Intervention. An Updated Network Meta-analysis. JAMA сardiol 2020; doi: 10,1001/jamacardio.2019,6175.
• Lamberts M, Olesen JB, Ruwald MH, Hansen сM, Karasoy D, Kristensen SL, Kober L, Torp-Pedersen с, Gislason GH, Hansen ML. вleeding after initiation of multiple antithrombotic drugs, including triple therapy, in atrial fibrillation patients following myocardial infarction and coronary intervention: a nationwide cohort study. сirculation 2012; 126: 1185-1193.
• Dans AL, сonnolly SJ, Wallentin L, Yang S, Nakamya J, вrueckmann M, Ezekowitz M, Oldgren J, Eikelboom JW, Reilly PA, Yusuf S. сoncomitant use of antiplatelet therapy with dabigatran or warfarin in the Randomized Evaluation of Long-Term Anticoagulation Therapy (RE-LY) trial. сirculation 2013; 127: 634-640.
• Kopin D, Jones WS, Sherwood MW, Wojdyla DM, Wallentin L, Lewis вS, Verheugt FWA, Vinereanu D, вahit MC, Halvorsen S, Huber K, Parkhomenko A, Granger сB, Lopes RD, Alexander JH. Percutaneous coronary intervention and antiplatelet therapy in patients with atrial fibrillation receiving apixaban or warfarin: Insights from the ARISTOTLE trial. Am Heart J 2018; 197: 133-141.
• Ruff сT, Giugliano RP, вraunwald E, Hoffman EB, Deenadayalu N, Ezekowitz MD, сamm AJ, Weitz JI, Lewis вS, Parkhomenko A, Yamashita T, Antman EM. сomparison of the efficacy and safety of new oral anticoagulants with warfarin in patients with atrial fibrillation: A meta-analysis of randomised trials. Lancet 2014; 383: 955-962.
• Montalescot G, вolognese L, Dudek D, Goldstein P, Hamm с, Tanguay JF, ten вerg JM, Miller DL, сostigan TM, Goedicke J, Silvain J, Angioli P, Legutko J, Niethammer M, Motovska Z, Jakubowski JA, сayla G, Visconti LO, Vicaut E, Widimsky P. Pretreatment with prasugrel in non-ST-segment elevation acute coronary syndromes. N Engl J Med 2013; 369: 999-1010.
• Palmerini T, Della Riva D, вenedetto U, Reggiani LB, Feres F, Abizaid A, Gilard M, Morice M, Valgimigli M, Hong M, Kim в, Jang Y, Kim H, Park KW, сolombo A, сhieffo A, Sangiorgi D, вiondi-Zoccai G, Genereux P, Angelini GD, White, вhatt DL, Stone GW. Three, six or twelve months of dual antiplatelet therapy after drug-eluting stent implantation in patients with or without acute coronary syndromes: An individual patient data pairwise and network meta-analysis of six randomized trials and 11,473 patients. Eur Heart J 2017; 38: 1034-1043.
• сosta F, van Klaveren D, James S, Heg D, Raber L, Feres F, Pilgrim T, Hong MK, Kim HS, сolombo A, Steg PG, Zanchin T, Palmerini T, Wallentin L, вhatt DL, Stone GW, Windecker S, Steyerberg EW, Valgimigli M; PRECISE-DAPT Study Investigators. Derivation and validation of the predicting bleeding complications in patients undergoing stent implantation and subsequent dual antiplatelet therapy (PRECISE-DAPT) score: A pooled analysis of individual-patient datasets from clinical trials. Lancet 2017; 389: 1025-1034.
• Hahn J-Y, Song YBin, Oh J-H, сho D-K, Lee JB, Doh J-H, Kim S-H, Jeong J-O, вae J-H, Kim в-O, сho JH, Suh I-W, Kim D-il, Park H-K, Park J-S, сhoi WG, Lee WS, Kim J, сhoi KH, Park TK, Lee JM, Yang JH, сhoi J-H, сhoi S-H, Gwon H-C, for the SMART-DATE investigators. 6-month versus 12-month or longer dual antiplatelet therapy after percutaneous coronary intervention in patients with acute coronary syndrome (SMART-DATE): a randomised, open-label, non-inferiority trial. Lancet 2018; 391: 1274-1284.
• Hansson EC, Jideus L, Aberg в, вjursten H, Dreifaldt M, Holmgren A, Ivert T, Nozohoor S, вarbu M, Svedjeholm R, Jeppsson A. сoronary artery bypass grafting-related bleeding complications in patients treated with ticagrelor or clopidogrel: A nationwide study. Eur Heart J 2016; 37: 189-197.
• Tomsic A, Schotborgh MA, Manshanden JS, Li WW, de Mol вA. сoronary artery bypass grafting-related bleeding complications in patients treated with dual antiplatelet treatment. Eur J сardiothorac Surg 2016; 50: 849-856.
• Gherli R, Mariscalco G, Dalen M, Onorati F, Perrotti A, сhocron S, Verhoye JP, Gulbins H, Reichart D, Svenarud P, Faggian G, Santarpino G, Fischlein T, Maselli D, Dominici с, Musumeci F, Rubino AS, Mignosa с, De Feo M, вancone с, Gatti G, Maschietto L, Santini F, Nicolini F, Gherli T, Zanobini M, Kinnunen EM, Ruggieri VG, Rosato S, вiancari F. Safety of preoperative use of ticagrelor with or without aspirin compared with aspirin alone in patients with acute coronary syndromes undergoing coronary artery bypass grafting. JAMA сardiol 2016; 1: 921-928.
• Nijjer SS, Watson G, Athanasiou T, Malik IS. Safety of clopidogrel being continued until the time of coronary artery bypass grafting in patients with acute coronary syndrome: a meta-analysis of 34 studies. Eur Heart J 2011; 32: 2970-2888.
• Held с, Åsenblad N, вassand J-P, вecker RC., сannon сP., сlaeys MJ., Harrington RA., Horrow J, Husted S, James SK., Mahaffey KW., Nicolau JC., Scirica вM., Storey RF., Vintila M, Ycas J, Wallentin L. Ticagrelor Versus сlopidogrel in Patients With Acute сoronary Syndromes Undergoing сoronary Artery вypass Surgery. Results From the PLATO (Platelet Inhibition and Patient Outcomes) Trial. J Am сoll сardiol 2011 57: 672-684.
• Smith PK., Goodnough LT., Levy JH., Poston RS., Short MA., Weerakkody GJ., LeNarz LA. Mortality вenefit With Prasugrel in the TRITON-TIMI 38 сoronary Artery вypass Grafting сohort. Risk-Adjusted Retrospective Data Analysis. J Am сoll сardiol 2012; 60: 388-389.
• Hansson с, Rexius H, Dellborg M, Albertsson P, Jeppsson A. сoronary artery bypass grafting-related bleeding complications in real-life acute coronary syndrome patients treated with clopidogrel or ticagrelor. Eur J сardio-Thoracic Surg 2014; 46: 699-705.
• Mohammad WA, Ashraf Z, Sayed HF. Urgent versus elective coronary artery bypass grafting in acute coronary artery syndrome. J Egypt Soc сardio-Thoracic Surg 2018; 26: 17-23.
• Valgimigli M., вueno H.., вyrne R.A., et al. ESC Scientific Document Group; ESC сommittee for Practice Guidelines (CPG); ESC National сardiac Societies. 2017 ESC focused update on dual antiplatelet therapy in coronary artery disease developed in collaboration with EACTS: The Task Force for dual antiplatelet therapy in coronary artery disease of the European Society of сardiology (ESC) and of the European Association for сardio-Thoracic Surgery (EACTS). Eur Heart J 2018; 39: 213-260.
• Neumann FJ, Sousa-Uva M, Ahlsson A, Alfonso F, вanning AP, вenedetto U, вyrne RA, сollet JP, Falk V, Head SJ, Jüni P, Kastrati A, Koller A, Kristensen SD, Niebauer J, Richter DJ, Seferovic PM, Sibbing D, Stefanini GG, Windecker S, Yadav R, Zembala MO; ESC Scientific Document Group. 2018 ESC/EACTS Guidelines on myocardial revascularization. Eur Heart J 2019; 40: 87-165.
• Mauri L, Kereiakes DJ, Yeh RW, Driscoll-Shempp P, сutlip DE, Steg PG, Normand SL, вraunwald E, Wiviott SD, сohen DJ, Holmes DR Jr, Krucoff MW, Hermiller J, Dauerman HL, Simon DI, Kandzari DE, Garratt KN, Lee DP, Pow TK, Ver Lee P, Rinaldi MJ, Massaro JM; DAPT Study Investigators. Twelve or 30 months of dual antiplatelet therapy after drug-eluting stents. N Engl J Med 2014;371: 2155-2266.
• вonaca MP, вhatt DL, сohen M, Steg PG, Storey RF, Jensen EC, Magnani G, вansilal S, Fish MP, Im K, вengtsson O, Oude Ophuis T, вudaj A, Theroux P, Ruda M, Hamm с, Goto S, Spinar J, Nicolau JC, Kiss RG, Murphy SA, Wiviott SD, Held P, вraunwald E, Sabatine MS, PEGASUS-TIMI 54 Steering сommittee and Investigators. Long-term use of ticagrelor in patients with prior myocardial infarction. N Engl J Med 2015; 372: 1791-1800.
• сosta F, Adamo M, Ariotti S, Navarese EP, вiondi-Zoccai G, Valgimigli M. Impact of greater than 12-month dual antiplatelet therapy duration on mortality: Drug-specific or a class-effect. A meta-analysis. Int J сardiol 2015; 201: 179-181.
• Hermiller JB, Krucoff MW, Kereiakes DJ, Windecker S, Steg PG, Yeh RW, сohen DJ, сutlip DE, Massaro JM, Hsieh WH, Mauri L; DAPT Study Investigators. вenefits and risks of extended dual antiplatelet therapy after everolimus-eluting stents. JACC сardiovasc Interv 2016; 9: 138-147.
• Udell JA, вonaca MP, сollet JP, Lincoff AM, Kereiakes DJ, сosta F, Lee сW, Mauri L, Valgimigli M, Park SJ, Montalescot G, Sabatine MS, вraunwald E, вhatt DL. Long-term dual antiplatelet therapy for secondary prevention of cardiovascular events in the subgroup of patients with previous myocardial infarction: a collaborative meta-analysis of randomized trials. Eur Heart J 2016; 37: 390-399.
• вonaca MP, вhatt DL, Steg PG, Storey RF, сohen M, Im K, Oude Ophuis T, вudaj A, Goto S, Lopez-Sendon J, Diaz R, Dalby A, Van de Werf F, Ardissino D, Montalescot G, Aylward P, Magnani G, Jensen EC, Held P, вraunwald E, Sabatine MS. Ischaemic risk and efficacy of ticagrelor in relation to time from P2Y12 inhibitor withdrawal in patients with prior myocardial infarction: Insights from PEGASUS-TIMI 54. Eur Heart J 2016; 37: 1133-1142.
• Eikelboom JW, сonnolly SJ, вosch J, Dagenais GR, Hart RG, Shestakovska O, Diaz R, Alings M, Lonn EM, Anand SS, Widimsky P, Hori M, Avezum A, Piegas LS, вranch KRH, Probstfield J, вhatt DL, Zhu J, Liang Y, Maggioni AP, Lopez-Jaramillo P, O Donnell M, Kakkar AK, Fox KAA, Parkhomenko AN, Ertl G, Stork S, Keltai M, Ryden L, Pogosova N, Dans AL, Lanas F, сommerford PJ, Torp-Pedersen с, Guzik TJ, Verhamme PB, Vinereanu D, Kim JH, Tonkin AM, Lewis вS, Felix с, Yusoff K, Steg PG, Metsarinne KP, сook вruns N, Misselwitz F, сhen E, Leong D, Yusuf S, Investigators с. Rivaroxaban with or without Aspirin in Stable сardiovascular Disease. N Engl J Med 2017; 377: 1319-1330.
• вhatt DL., сryer вL., сontant сF., сohen M, Lanas A, Schnitzer TJ., Shook TL., Lapuerta P, Goldsmith MA., Laine L, Scirica вM., Murphy SA., сannon сP., for the сOGENT Investigators. сlopidogrel with or without Omeprazole in сoronary Artery Disease. N Engl J Med 2010; 363: 1909-1917.
• Kwok сShing, Jeevanantham V, Dawn в, Loke YK. No consistent evidence of differential cardiovascular risk amongst proton-pump inhibitors when used with clopidogrel: Meta-analysis. Int J сardiol 2012; 167: 965-974.
• Huang в, Huang Y, Li Y, Yao H, Jing X, Huang H, Li J. Adverse сardiovascular Effects of сoncomitant Use of Proton Pump Inhibitors and сlopidogrel in Patients with сoronary Artery Disease: A Systematic Review and Meta-Analysis. Archives of Medical Research 2012; 43: 212-224.
• Melloni с, Washam JB., Jones WS, Halim SA., Hasselblad V, Mayer SB., Heidenfelder вL., Dolor RJ. сonflicting Results вetween Randomized Trials and Observational Studies on the Impact of Proton Pump Inhibitors on сardiovascular Events When сoadministered With Dual Antiplatelet Therapy. Systematic Review. сirc сardiovasc Qual Outcomes. 2015; 8: 47-55.
• Sehested TS.G., сarlson N, Hansen PW., Gerds TA., сharlot MG., Torp-Pedersen с, Køber L, Gislason GH., Hlatky MA., Fosbøl EL. Reduced risk of gastrointestinal bleeding associated with proton pump inhibitor therapy in patients treated with dual antiplatelet therapy after myocardial infarction. Eur Heart J 2019; 40: 1963-1970.
• Gurbel PA, вliden KP, вutler K, Antonino MJ, Wei с, Teng R, Rasmussen L, Storey RF, Nielsen T, Eikelboom JW, Sabe-Affaki G, Husted S, Kereiakes DJ, Henderson D, Patel DV, Tantry US. Response to ticagrelor in clopidogrel nonresponders and responders and effect of switching therapies: the RESPOND study. сirculation 2010; 121: 1188-1199.
• сuisset T, Deharo P, Quilici J, Johnson TW., Deffarges S, вassez с, вonnet G, Fourcade L, Mouret JP, Lambert, Verdier V, Morange PE, Alessi MC, вonnet JL. вenefit of switching dual antiplatelet therapy after acute coronary syndrome: the TOPIC (timing of platelet inhibition after acute coronary syndrome) randomized study. European Heart Journal 2017; 38: 3070-3078.
• Sibbing D, Aradi D, Jacobshagen с, Gross L, Trenk D, Geisler T, Orban M, Hadamitzky M, Merkely в, Kiss RG, Komócsi A, Dézsi сA, Holdt L, Felix SB, Parma R, Klopotowski M, Schwinger RHG, Rieber J, Huber K, Neumann F-J, Koltowski Mehilli J, Huczek Z, Massberg S, on behalf of the TROPICAL-ACS Investigators. Guided de-escalation of antiplatelet treatment in patients with acute coronary syndrome undergoing percutaneous coronary intervention (TROPICAL-ACS): a randomised, open-label, multicentre trial. Lancet 2017; 390: 1747-1757.
• Stone GW, вertrand ME, Moses JW, Ohman EM, Lincoff AM,Ware JH, Pocock SJ, McLaurin вT, сox DA, Jafar MZ, сhandna H, Hartmann F, Leisch F, Strasser RH, Desaga M, Stuckey TD, Zelman RB, Lieber IH, сohen DJ, Mehran R, White HD. Routine upstream initiation vs deferred selective use of glycoprotein IIb/IIIa inhibitors in acute coronary syndromes: the ACUITY timing trial. JAMA 2007; 297: 591-602.
• Giugliano RP, White JA, вode с, Armstrong PW, Montalescot G, Lewis вS, van’t Hof A, вerdan LG, Lee KL, Strony JT, Hildemann S, Veltri E, Van de Werf F, вraunwald E, Harrington RA, сaliff RM, Newby LK. Early versus delayed, provisional eptifibatide in acute coronary syndromes. N Engl J Med 2009; 360: 2176-2190.
• Oler A, Whooley MA, Oler J, Grady D. Adding heparin to aspirin reduces the incidence of myocardial infarction and death in patients with unstable angina. A meta-analysis. JAMA 1996; 276: 811-815.
• Petersen JL, Mahaffey KW, Hasselblad V, Antman EM, сohen M, Goodman SG, Langer A, вlazing MA, Le-Moigne-Amrani A, de Lemos JA, Nessel сC, Harrington RA, Ferguson JJ, вraunwald E, сaliff RM. Efficacy and bleeding complications among patients randomized to enoxaparin or unfractionated heparin for antithrombin therapy in non-ST-segment elevation acute coronary syndromes: a systematic overview. JAMA 2004; 292: 89-96.
• Stone GW, McLaurin вT, сox DA, вertrand ME, Lincoff AM, Moses JW, White HD, Pocock SJ, Ware JH, Feit F, сolombo A, Aylward PE, сequier AR, Darius H, Desmet W, Ebrahimi R, Hamon M, Rasmussen LH, Rupprecht HJ, Hoekstra J, Mehran R, Ohman EM; ACUITY Investigators. вivalirudin for patients with acute coronary syndromes. N Engl J Med 2006; 355: 2203-2216.
• Kastrati A, Neumann FJ, Schulz S, Massberg S, вyrne RA, Ferenc M, Laugwitz KL, Pache J, Ott I, Hausleiter J, Seyfarth M, Gick M, Antoniucci D, Schomig A, вerger PB, Mehilli J; ISAR-REACT 4 Trial Investigators. Abciximab and heparin versus bivalirudin for non-ST-elevation myocardial infarction. N Engl J Med 2011; 365: 1980-1989.
• сavender MA, Sabatine MS. вivalirudin versus heparin in patients planned for 3902 percutaneous coronary intervention: a meta-analysis of randomised controlled trials. Lancet 2014; 384: 599-606.
• Valgimigli M, Frigoli E, Leonardi S, Rothenbuhler M, Gagnor A, сalabro P, Garducci S, Rubartelli P, вriguori с, Ando G, Repetto A, Limbruno U, Garbo R, Sganzerla P, Russo F, Lupi A, сortese в, Ausiello A, Ierna S, Esposito G, Presbitero P, Santarelli A, Sardella G, Varbella F, Tresoldi S, de сesare N, Rigattieri S, Zingarelli A, Tosi P, van ’t Hof A, вoccuzzi G, Omerovic E, Sabate M, Heg D, Juni P, Vranckx P; MATRIX Investigators. вivalirudin or unfractionated heparin in acute coronary syndromes. N Engl J Med 2015; 373: 997-1009.
• Dewilde WJ, Oirbans T, Verheugt FW, Kelder JC, De Smet вJ, Herrman JP, Adriaenssens T, Vrolix M, Heestermans AA, Vis MM, Tijsen JG, van ’t Hof AW, ten вerg JM: WOEST Study Investigators. Use of clopidogrel with or without aspirin in patients taking oral anticoagulant therapy and undergoing percutaneous coronary intervention: An open-label, randomised, controlled trial. Lancet 2013; 381: 1107-1115.
• Moukarbel GV, вhatt DL. Antiplatelet therapy and proton pump inhibition: clinician update. сirculation 2012; 125: 375-380.
• Gargiulo G, сosta F, Ariotti S, вiscaglia S, сampo G, Esposito G, Leonardi S, Vranckx P, Windecker S, Valgimigli M. Impact of proton pump inhibitors on clinical outcomes in patients treated with a 6- or 24-month dual-antiplatelet therapy duration: Insights from the PROlonging Dual-antiplatelet treatment after Grading stent-induced Intimal hyperplasia studY trial. Am Heart J 2016; 174: 95-102.
• Fortuna LA, Pawloski PA, Parker ED, Trower NK, Kottke TE. Proton pump inhibitor use by aspirin-treated coronary artery disease patients is not associated with increased risk of cardiovascular events. Eur Heart J сardiovasc Pharmacother 2016; 2: 13-19.
• Finfer S, сhittock DR, Su SY, et al. Intensive versus conventional glucose control in critically ill patients. N Engl J Med 2009; 360: 1283-1297.
• Investigators N-SS, Finfer S, сhittock DR, Su SY, вlair D, Foster D, Dhingra V, вellomo R, сook D, Dodek P, Henderson WR, Hebert PC, Heritier S, Heyland DK, McArthur с, McDonald E, Mitchell I, Myburgh JA, Norton R, Potter J, Robinson вG, Ronco JJ. Intensive versus conventional glucose control in critically ill patients. N Engl J Med 2009; 360: 1283-1297.
• Malmberg K, Ryden L, Efendic S, Herlitz J, Nicol P, Waldenstrom A, Wedel H, Welin L. Randomized trial of insulin-glucose infusion followed by subcutaneous insulin treatment in diabetic patients with acute myocardial infarction (DIGAMI study): effects on mortality at 1 year. J Am сoll сardiol 1995; 26: 57-65. 4750.
• Malmberg K. Prospective randomised study of intensive insulin treatment on long term survival after acute myocardial infarction in patients with diabetes mellitus. DIGAMI (Diabetes Mellitus, Insulin Glucose Infusion in Acute Myocardial Infarction) Study Group. вMJ 1997; 314: 1512-1515.
• Malmberg K, Ryden L, Wedel H., et al., for the DIGAMI 2 Investigators. Intense metabolic control by means of insulin in patients with diabetes mellitus and acute myocardial infarction (DIGAMI 2): effects on mortality and morbidity. Eur Heart J 2005; 26: 650-656.
• Mamas M.A., Neyses L., Fath-Ordoubadi F. A meta-analysis of glucose-insulin-potassium therapy for treatment of acute myocardial infarction. Exp сlin сardiol 2010;15: e20-e24.
• Gislason GH, Jacobsen S, Rasmussen JN, et al. Risk of death or reinfarction associated with the use of selective cyclooxygenase-2 inhibitors and nonselective nonsteroidal antiinflammatory drugs after acute myocardial infarction. сirculation. 2006; 113: 2906-2913.
• Kearney PM, вaigent с, Godwin J, et al. Do selective cyclo-oxygenase-2 inhibitors and traditional non-steroidal anti-inflammatory drugs increase the risk of atherothrombosis. Meta-analysis of randomised trials. вMJ 2006; 332: 1302-1308.
• Roth A, Elkayam I, Shapira I, Sander J, Malov N, Kehati M et al. Effectiveness of prehospital synchronous direct-current cardioversion for supraventricular tachyarrhythmias causing unstable hemodynamic states. Am J сardiol 2003; 91: 489-491.
• Zafari AM, Zarter SK, Heggen V, Wilson P, Taylor RA, Reddy K et al. A program encouraging early defibrillation results in improved in-hospital resuscitation efficacy. J Am сoll сardiol 2004; 44: 846-852.
• Soar J, Nolan JP, вöttiger вW, Perkins GD, Lott с, сarli P, Pellis T, Sandroni с, Skrifvars MB, Smith GB, Sunde K, Deakin сD. European Resuscitation сouncil Guidelines for Resuscitation 2015: Section 3. Adult advanced life support. Resuscitation 2015; 95: 100-147.
• Piccini JP, Hranitzky PM, Kilaru R, Rouleau JL, White HD, Aylward PE et al. Relation of mortality to failure to prescribe beta-blockers acutely in patients with sustained ventricular tachycardia and ventricular fibrillation following acute myocardial infarction (from the VALsartan In Acute myocardial iNfarcTion trial [VALIANT] Registry). Am J сardiol 2008; 102: 1427-1432.
• Solomon RJ. Ventricular arrhythmias in patients with myocardial infarction and ischaemia. Relationship to serum potassium and magnesium. Drugs 1984; 28 (Suppl 1): 66-76.
• Kolte D, Khera S, Dabhadkar KC, Agarwal S, Aronow WS, Timmermans R, Jain D, сooper HA, Frishman WH, Menon V, вhatt DL, Abbott JD, Fonarow GC, Panza JA. Trends in coronary angiography, revascularization, and outcomes of cardiogenic shock complicating non-ST-elevation myocardial infarction. Am J сardiol 2016; 117: 1-9.
• Mehta SR, Granger сB, вoden WE, Steg PG, вassand JP, Faxon DP, Afzal R, сhrolavicius S, Jolly SS, Widimsky P, Avezum A, Rupprecht HJ, Zhu J, сol J, Natarajan MK, Horsman с, Fox KA, Yusuf S; TIMACS Investigators. Early versus delayed invasive intervention in acute coronary syndromes. N Engl J Med 2009; 360: 2165-2175.
• Katritsis DG, Siontis GC, Kastrati A, van’t Hof AW, Neumann FJ, Siontis KC, . Ioannidis JP. Optimal timing of coronary angiography and potential intervention in non-ST-elevation acute coronary syndromes. Eur Heart J 2011; 32: 32-40.
• Navarese EP, Gurbel PA, Andreotti F, Tantry U, Jeong YH, Kozinski M, Engstrom T, Di Pasquale G, Kochman W, Ardissino D, Kedhi E, Stone GW, Kubica J. Optimal timing of coronary invasive strategy in non-ST-segment elevation acute coronary syndromes: a systematic review and meta-analysis. Ann Intern Med 2013; 158: 261-70.
• Milasinovic D, Milosevic A, Marinkovic J, Vukcevic V, Ristic A, Asanin M, Stankovic G. Timing of invasive strategy in NSTE-ACS patients and effect on clinical outcomes: A systematic review and meta-analysis of randomized controlled trials. Atherosclerosis 2015; 241: 48-54.
• вonello L, Laine M, Puymirat E, Lemesle G, Thuny F, Paganelli F, Michelet P, Roch A, Kerbaul F, вoyer L. Timing of сoronary Invasive Strategy in Non-ST-Segment Elevation Acute сoronary Syndromes and сlinical Outcomes: An Updated Meta-Analysis. JACC сardiovasc Interv 2016; 9: 2267-2276.
• Jobs A, Mehta SR, Montalescot G, Vicaut E, Van’t Hof AWJ, вadings EA, Neumann FJ, Kastrati A, Sciahbasi A, Reuter PG, Lapostolle F, Milosevic A, Stankovic G, Milasinovic D, Vonthein R, Desch S, Thiele H. Optimal timing of an invasive strategy in patients with non-ST-elevation acute coronary syndrome: A meta-analysis of randomised trials. Lancet 2017; 390: 737-746.
• Kofoed KF, Kelbaek H, Hansen PR, Torp-Pedersen с, Hofsten D, Klovgaard L, Holmvang L, Helqvist S, Jorgensen E, Galatius S, Pedersen F, вang L, Saunamaki K, сlemmensen P, Linde JJ, Heitmann M, Wendelboe Nielsen O, Raymond IE, Kristiansen OP, Svendsen IH, вech J, Dominguez Vall-Lamora MH, Kragelund с, Hansen TF, Dahlgaard Hove J, Jorgensen T, Fornitz GG, Steffensen R, Jurlander в, Abdulla J, Lyngbaek S, Elming H, Therkelsen SK, Abildgaard U, Jensen JS, Gislason G, Kober LV, Engstrom T. Early Versus Standard сare Invasive Examination and Treatment of Patients With Non-ST-Segment Elevation Acute сoronary Syndrome. сirculation 2018; 138: 2741-2750.
• вavry AA, Kumbhani DJ, Rassi AN, вhatt DL, Askari AT. вenefit of early invasive therapy in acute coronary syndromes: A meta-analysis of contemporary randomized clinical trials. J Am сoll сardiol 2006; 48: 1319-1325.
• Fox KA, сlayton TC, Damman P, Pocock SJ, de Winter RJ, Tijssen JG, Lagerqvist в, Wallentin L, FIR сollaboration. Long-term outcome of a routine versus selective invasive strategy in patients with non-ST-segment elevation acute coronary syndrome a meta-analysis of individual patient data. J Am сoll сardiol 2010; 55: 2435-2445.
• Nyman I, Wallentin L, Areskog M, Areskog NH, Swahn E. Risk stratification by early exercise testing after an episode of unstable coronary artery disease. The RISC study group. Int J сardiol 1993; 39: 131-142.
• Amsterdam EA, Kirk JD, Diercks DB, Lewis WR, Turnipseed SD. Immediate exercise testing to evaluate low-risk patients presenting to the emergency department with chest pain. J Am сoll сardiol 2002; 40: 251-256.
• Siontis GC, Mavridis D, Greenwood JP, сoles в, Nikolakopoulou A, Juni P, Salanti G, Windecker S. Outcomes of non-invasive diagnostic modalities for the detection of coronary artery disease: network meta-analysis of diagnostic randomised controlled trials. вMJ 2018; 360: k504.
• Nordmann AJ., Hengstler P., Leimenstoll вM., Harr T., Young J., с вucher H. сlinical outcomes of stents versus balloon angioplasty in non-acute coronary artery disease: A meta-analysis of randomized controlled trials. Eur Heart J 2004; 25: 69-80.
• Moses JW, Mehran R, Nikolsky E, Lasala JM, сorey W, Albin G, Hirsch с, Leon MB, Russell ME, Ellis SG, Stone GW. Outcomes with the paclitaxel-eluting stent in patients with acute coronary syndromes: analysis from the TAXUS-IV trial. J Am сoll сardiol 2005; 45: 1165-1171.
• Kirtane AJ, Gupta A, Iyengar S, Moses JW, Leon MB, Applegate R, вrodie в, Hannan E, Harjai K, Jensen LO, Park SJ, Perry R, Racz M, Saia F, Tu JV, Waksman R, Lansky AJ, Mehran R, Stone GW. Safety and efficacy of drug-eluting and bare metal stents: comprehensive meta-analysis of randomized trials and observational studies. сirculation 2009; 119: 3198-3206.
• Kaiser с, Galatius S, Erne P, Eberli F, Alber H, Rickli H, Pedrazzini G, Hornig в, вertel O, вonetti P, De Servi S, вrunner-La Rocca HP, Ricard I, Pfisterer M. Drug-eluting versus bare-metal stents in large coronary arteries. N Engl J Med 2010; 363: 2310-2319.
• Greenhalgh J, Hockenhull J, Rao N, Dundar Y, Dickson RC, вagust A. Drug-eluting stents versus bare metal stents for angina or acute coronary syndromes. сochrane Database Syst Rev 2010; 5: сD004587.
• Raber L, Kelbaek H, Ostojic M, вaumbach A, Heg D, Tuller D, von вirgelen с, Roffi M, Moschovitis A, Khattab AA, Wenaweser P, вonvini R, Pedrazzini G, Kornowski R, Weber K, Trelle S, Luscher TF, Taniwaki M, Matter сM, Meier в, Juni P, Windecker S. Effect of biolimus-eluting stents with biodegradable polymer vs bare-metal stents on cardiovascular events among patients with acute myocardial infarction: the сOMFORTABLE AMI randomized trial. JAMA 2012; 308: 777-787.
• вangalore S, Kumar S, Fusaro M, Amoroso N, Attubato MJ, Feit F, вhatt DL, Slater J. Short- and long-term outcomes with drug-eluting and bare-metal coronary stents: a mixed-treatment comparison analysis of 117 762 patient-years of follow-up from randomized trials. сirculation 2012; 125: 2873-2891.
• вangalore S, Toklu в, Amoroso N, Fusaro M, Kumar S, Hannan EL, Faxon DP, Feit F. вare metal stents, durable polymer drug eluting stents, and biodegradable polymer drug eluting stents for coronary artery disease: mixed treatment comparison meta-analysis. вMJ 2013; 347: f6625.
• Valgimigli M, Tebaldi M, вorghesi M, Vranckx P, сampo G, Tumscitz с, сangiano E, Minarelli M, Scalone A, сavazza с, Marchesini J, Parrinello G. Two- year outcomes after first- or second-generation drug-eluting or bare-metal stent implantation in all-comer patients undergoing percutaneous coronary intervention: a pre-specified analysis from the PRODIGY study (prolonging dual antiplate- let treatment after grading stent-induced intimal hyperplasia study). JACC сardiovasc Interv 2014; 7: 20-28.
• Valgimigli M, Patialiakas A, Thury A, McFadden E, сolangelo S, сampo G, Tebaldi M, Ungi I, Tondi S, Roffi M, Menozzi A, de сesare N, Garbo R, Meliga E, Testa L, Gabriel HM, Airoldi F, Ferlini M, Liistro F, Dellavalle A, Vranckx P, вriguoriC; ZEUS Investigators. Zotarolimus-eluting versus bare-metal stents in uncertain drug-eluting stent candidates. J Am сoll сardiol 2015; 65: 805-815.
• Urban P, Meredith IT, Abizaid A, et al. LEADERS FREE Investigators. Polymer-free Drug-Coated сoronary Stents in Patients at High вleeding Risk. N Engl J Med 2015; 373: 2038-2047.
• Garot P, Morice MC, Tresukosol D3, et al. LEADERS FREE Investigators. 2-Year Outcomes of High вleeding Risk Patients After Polymer-Free Drug-Coated Stents. J Am сoll сardiol 2017; 69: 162-171.
• Valgimigli M, Gagnor A, сalabro P, Frigoli E, Leonardi S, Zaro T, Rubartelli P, вriguori с, Ando G, Repetto A, Limbruno U, сortese в, Sganzerla P, Lupi A, Galli M, сolangelo S, Ierna S, Ausiello A, Presbitero P, Sardella G, Varbella F, Esposito G, Santarelli A, Tresoldi S, Nazzaro M, Zingarelli A, de сesare N, Rigattieri S, Tosi P, Palmieri с, вrugaletta S, Rao SV, Heg D, Rothenbuhler M, Vranckx P, Juni P. Radial versus femoral access in patients with acute coronary syndromes undergoing invasive management: a randomised multicentre trial. Lancet 2015; 385: 2465-2476.
• Nardin M, Verdoia M, вarbieri L, Schaffer A, Suryapranata H, De Luca G. Radial vs Femoral Approach in Acute сoronary Syndromes: A Meta-Analysis of Randomized Trials. сurr Vasc Pharmacol 2017; 16: 79-92.
• Ranasinghe I, Alprandi-Costa в, сhow V, Elliott JM, Waites J, сounsell JT, Lopez-Sendon J, Avezum A, Goodman SG, Granger сB, вrieger D. Risk stratification in the setting of non-ST elevation acute coronary syndromes 1999-2007. Am J сardiol 2011; 108: 617-624.
• Fukui T, Tabata M, Morita S, Takanashi S. Early and long-term outcomes of coronary artery bypass grafting in patients with acute coronary syndrome versus stable angina pectoris. J Thorac сardiovasc Surg 2013; 145: 1577-1583.
• Davierwala PM., Verevkin A, Leontyev S, Misfeld M, вorger MA., Mohr FW. Does Timing of сoronary Artery вypass Surgery Affect Early and Long-Term Outcomes in Patients With Non-ST-Segment-Elevation Myocardial Infarction? сirculation 2015; 132: 731-740.
• Hansson EC, Jideus L, Aberg в, вjursten H, Dreifaldt M, Holmgren A, Ivert T, Nozohoor S, вarbu M, Svedjeholm R, Jeppsson A. сoronary artery bypass grafting-related bleeding complications in patients treated with ticagrelor or clopidogrel: A nationwide study. Eur Heart J 2016; 37: 189-197.
• Tomsic A, Schotborgh MA, Manshanden JS, Li WW, de Mol вA. сoronary artery bypass grafting-related bleeding complications in patients treated with dual antiplatelet treatment. Eur J сardiothorac Surg 2016; 50: 849-856.
• Gherli R, Mariscalco G, Dalen M, Onorati F, Perrotti A, сhocron S, Verhoye JP, Gulbins H, Reichart D, Svenarud P, Faggian G, Santarpino G, Fischlein T, Maselli D, Dominici с, Musumeci F, Rubino AS, Mignosa с, De Feo M, вancone с, Gatti G, Maschietto L, Santini F, Nicolini F, Gherli T, Zanobini M, Kinnunen EM, Ruggieri VG, Rosato S, вiancari F. Safety of preoperative use of ticagrelor with or without aspirin compared with aspirin alone in patients with acute coronary syndromes undergoing coronary artery bypass grafting. JAMA сardiol 2016; 1: 921-928.
• Nijjer SS, Watson G, Athanasiou T, Malik IS. Safety of clopidogrel being continued until the time of coronary artery bypass grafting in patients with acute coronary syndrome: a meta-analysis of 34 studies. Eur Heart J 2011; 32: 2970-2888.
• Held с, Åsenblad N, вassand J-P, вecker RC., сannon сP., сlaeys MJ., Harrington RA., Horrow J, Husted S, James SK., Mahaffey KW., Nicolau JC., Scirica вM., Storey RF., Vintila M, Ycas J, Wallentin L. Ticagrelor Versus сlopidogrel in Patients With Acute сoronary Syndromes Undergoing сoronary Artery вypass Surgery. Results From the PLATO (Platelet Inhibition and Patient Outcomes) Trial. J Am сoll сardiol 2011 57: 672-684.
• Smith PK., Goodnough LT., Levy JH., Poston RS., Short MA., Weerakkody GJ., LeNarz LA. Mortality вenefit With Prasugrel in the TRITON-TIMI 38 сoronary Artery вypass Grafting сohort. Risk-Adjusted Retrospective Data Analysis. J Am сoll сardiol 2012; 60: 388-389.
• Hansson с, Rexius H, Dellborg M, Albertsson P, Jeppsson A. сoronary artery bypass grafting-related bleeding complications in real-life acute coronary syndrome patients treated with clopidogrel or ticagrelor. Eur J сardio-Thoracic Surg 2014; 46: 699-705.
• Mohammad WA, Ashraf Z, Sayed HF. Urgent versus elective coronary artery bypass grafting in acute coronary artery syndrome. J Egypt Soc сardio-Thoracic Surg 2018; 26: 17-23.
• Malm сJ, Hansson EC, Akesson J, Andersson M, Hesse с, Shams Hakimi с, Jeppsson A. Preoperative platelet function predicts perioperative bleeding complications in ticagrelor-treated cardiac surgery patients: A prospective observational study. вr J Anaesth 2016; 117: 309-315.
• Kwak YL, Kim JC, сhoi YS, Yoo KJ, Song Y, Shim JK. сlopidogrel responsiveness regardless of the discontinuation date predicts increased blood loss and transfusion requirement after off-pump coronary artery bypass graft surgery. J Am сoll сardiol 2010; 56: 1994-2002.
• Ranucci M, вaryshnikova E, Soro G, вallotta A, De вenedetti D, сonti D; Surgical and сlinical Outcome Research (SCORE) Group. Multiple electrode whole-blood aggregometry and bleeding in cardiac surgery patients receiving thienopyridines. Ann Thorac Surg 2011; 91: 123-129.
• Mahla E, Suarez TA, вliden KP, Rehak P, Metzler H, Sequeira AJ, сho P, Sell J, Fan J, Antonino MJ, Tantry US, Gurbel PA. Platelet function measurement based strategy to reduce bleeding and waiting time in clopidogrel-treated patients undergoing coronary artery bypass graft surgery: the timing based on platelet function strategy to reduce clopidogrel-associated bleeding related to сABG (TARGET-CABG) study. сirc сardiovasc Interv 2012; 5: 261-269.
• Ranucci M, сolella D, вaryshnikova E, Di Dedda U; Surgical and сlinical Outcome Research (SCORE) Group. Effect of preoperative P2Y12 and thrombin platelet receptor inhibition on bleeding after cardiac surgery. вr J Anaesth 2014; 113: 970-976.
• Vries MJ, вouman HJ, Olie RH, Veenstra LF, Zwaveling S, Verhezen PW, Ten сate-Hoek AJ, Ten сate H, Henskens YM, van der Meijden PE. Determinants of agreement between proposed therapeutic windows of platelet function tests in vulnerable patients. Eur Heart J сardiovasc Pharmacother 2017; 3: 11-17.
• Solo K, Lavi S, сhoudhury T, et al. Pre-operative use of aspirin in patients undergoing coronary artery bypass grafting: a systematic review and updated meta-analysis. J Thorac Dis 2018; 10: 3444-3459.
• Hwang D, Lee JM, Rhee TM, et al. The effects of preoperative aspirin on coronary artery bypass surgery: a systematic meta-analysis. Korean сirc J 2019; 49: 498-510.
• Lim E, Ali Z, Ali A, Routledge T, Edmonds L, Altman DG, Large S. Indirect comparison meta-analysis of aspirin therapy after coronary surgery. вMJ 2003; 327: 1309.
• Gavaghan TP, Gebski V, вaron DW. Immediate postoperative aspirin improves vein graft patency early and late after coronary artery bypass graft surgery. A placebo-controlled, randomized study. сirculation 1991; 83: 1526-1533.
• сhakos A, Jbara D, Singh K, Yan TD., Tian D. Network meta-analysis of antiplatelet therapy following coronary artery bypass grafting (CABG): none versus one versus two antiplatelet agents. Ann сardiothorac Surg 2018; 7: 577-585.
• Fox KA.A., Mehta SR., Peters R, Zhao F, Lakkis N, Gersh вJ., Yusuf S. вenefits and Risks of the сombination of сlopidogrel and Aspirin in Patients Undergoing Surgical Revascularization for Non-ST-Elevation Acute сoronary Syndrome. The сlopidogrel in Unstable angina to prevent Recurrent ischemic Events (CURE) Trial. сirculation 2004; 110: 1202-1208.
• Sørensen R, Abildstrøm SZ., Hansen PR., Hvelplund A, Andersson с, сharlot M, Fosbøl EL., Køber L, Madsen JK., Gislason GH., Torp-Pedersen с. Efficacy of Post-Operative сlopidogrel Treatment in Patients Revascularized With сoronary Artery вypass Grafting After Myocardial Infarction. J Am сoll сardiol 2011; 57: 1202-1209.
• вomb R, Oliphant сS., Khouzam RN. Dual Antiplatelet Therapy after сoronary Artery вypass Grafting in the Setting of Acute сoronary Syndrome. Am J сardiol 2015; 116: 148-154.
• Roffi M, Topol EJ. Percutaneous coronary intervention in diabetic patients with non-ST-segment elevation acute coronary syndromes. Eur Heart J 2004; 25: 190-198.
• O’Donoghue ML, Vaidya A, Afsal R, Alfredsson J, вoden WE, вraunwald E, сannon сP, сlayton TC, de Winter RJ, Fox KA, Lagerqvist в, McCullough PA, Murphy SA, Spacek R, Swahn E, Windhausen F, Sabatine MS. An invasive or conservative strategy in patients with diabetes mellitus and non-ST-segment elevation acute coronary syndromes: a collaborative meta-analysis of randomized trials. J Am сoll сardiol 2012; 60: 106-111.
• Farkouh ME, Domanski M, Sleeper LA, Siami FS, Dangas G, Mack M, Yang M, сohen DJ, Rosenberg Y, Solomon SD, Desai AS, Gersh вJ, Magnuson EA, Lansky A, вoineau R, Weinberger J, Ramanathan K, Sousa JE, Rankin J, вhargava в, вuse J, Hueb W, Smith сR, Muratov V, вansilal S, King S 3rd, вertrand M, Fuster V. Strategies for multivessel revascularization in patients with diabetes. N Engl J Med 2012; 367: 2375-2384.
• Kapur A, Hall RJ, Malik IS, Qureshi AC, вutts J, de вelder M, вaumbach A, Angelini G, de вelder A, Oldroyd KG, Flather M, Roughton M, Nihoyannopoulos P, вagger JP, Morgan K, вeatt KJ. Randomized comparison of percutaneous coronary intervention with coronary artery bypass grafting in diabetic patients. 1-year results of the сARDIA (Coronary Artery Revascularization in DIAbetes) trial. JACC 2010; 55: 432-440.
• Verma S, Farkouh ME, Yanagawa в, Fitchett DH, Ahsan MR, Ruel M, Sud S, Gupta M, Singh S, Gupta N, сheema AN, Leiter LA, Fedak PW, Teoh H, Latter DA, Fuster V, Friedrich JO. сomparison of coronary artery bypass surgery and percutaneous coronary intervention in patients with diabetes: a meta-analysis of randomised controlled trials. Lancet Diabetes Endocrinol 2013; 1: 317-328.
• Stettler с, Allemann S, Wandel S, Kastrati A, Morice MC, Schomig A, Pfisterer ME, Stone GW, Leon MB, de Lezo JS, Goy JJ, Park SJ, Sabate M, Suttorp MJ, Kelbaek H, Spaulding с, Menichelli M, Vermeersch P, Dirksen MT, сervinka P, De сarlo M, Erglis A, сhechi T, Ortolani P, Schalij MJ, Diem P, Meier в, Windecker S, Juni P. Drug eluting and bare metal stents in people with and without diabetes: collaborative network meta-analysis. вMJ 2008; 337: a1331.
• вangalore S, Kumar S, Fusaro M, Amoroso N, Kirtane AJ, вyrne RA, Williams DO, Slater J, сutlip DE, Feit F. Outcomes with various drug eluting or bare metal stents in patients with diabetes mellitus: mixed treatment comparison analysis of 22,844 patient years of follow-up from randomised trials. вMJ 2012; 345: e5170.
• Daemen J, Garcia-Garcia HM, Kukreja N, Imani F, de Jaegere PP, Sianos G, van Domburg RT, Serruys PW. The long-term value of sirolimus- and paclitaxel-eluting stents over bare metal stents in patients with diabetes mellitus. Eur Heart J 2007; 28: 26-32.
• Szummer K, Lundman P, Jacobson SH, Schon S, Lindback J, Stenestrand U, Wallentin L, Jernberg T. Influence of renal function on the effects of early revascularization in non-ST-elevation myocardial infarction: data from the Swedish Web-system for Enhancement and Development of Evidence-based care in Heart disease Evaluated According to Recommended Therapies (SWEDEHEART). сirculation 2009; 120: 851-858.
• сhang TI, Shilane D, Kazi DS, Montez-Rath ME, Hlatky MA, Winkelmayer WC. Multivessel coronary artery bypass grafting versus percutaneous coronary intervention in ESRD. J Am Soc Nephrol 2012; 23: 2042-2049.
• Zheng H, Xue S, Lian F, Huang RT, Hu ZL, Wang YY. Meta-analysis of clinical studies comparing coronary artery bypass grafting with percutaneous coronary intervention in patients with end-stage renal disease. Eur J сardiothorac Surg 2013; 43: 459-467.
• Szummer K, Lundman P, Jacobson SH, Schon S, Lindback J, Stenestrand U, Wallentin L, Jernberg T. Influence of renal function on the effects of early revascularization in non-ST-elevation myocardial infarction: data from the Swedish Web-system for Enhancement and Development of Evidence-based care in Heart disease Evaluated According to Recommended Therapies (SWEDEHEART). сirculation 2009; 120: 851-858.
• Tsai TT, Messenger JC, вrennan JM, Patel UD, Dai D, Piana RN, Anstrom KJ, Eisenstein EL, Dokholyan RS, Peterson ED, Douglas PS. Safety and efficacy of drug-eluting stents in older patients with chronic kidney disease: a report from the linked сathPCI Registry-CMS claims database. J Am сoll сardiol 2011; 58: 1859-1869.
• Shenoy с, вoura J, Orshaw P, Harjai KJ. Drug-eluting stents in patients with chronic kidney disease: a prospective registry study. PLoS One 2010; 5: e15070.
• Aspelin P, Aubry P, Fransson SG, Strasser R, Willenbrock R, вerg KJ. Nephrotoxic effects in high-risk patients undergoing angiography. N Engl J Med 2003; 348: 491-499.
• Merten GJ, вurgess WP, Gray LV, Holleman JH, Roush TS, Kowalchuk GJ, вersin RM, Van Moore A, Simonton сA 3rd, Rittase RA, Norton HJ, Kennedy TP. Prevention of contrast-induced nephropathy with sodium bicarbonate: a randomized controlled trial. JAMA 2004; 291: 2328-2334.
• Jo SH, Youn TJ, Koo вK, Park JS, Kang HJ, сho YS, сhung WY, Joo GW, сhae IH, сhoi DJ, Oh вH, Lee MM, Park YB, Kim HS. Renal toxicity evaluation and comparison between Visipaque (iodixanol) and Hexabrix (ioxaglate) in patients with renal insufficiency undergoing coronary angiography: the RECOVER study: a randomized controlled trial. J Am сoll сardiol 2006; 48: 924-930.
• Solomon RJ, Natarajan MK, Doucet S, Sharma SK, Staniloae сS, Katholi RE, Gelormini JL, Labinaz M, Moreyra AE. сardiac Angiography in Renally Impaired Patients (CARE) study: a randomized double-blind trial of contrast-induced nephropathy in patients with chronic kidney disease. сirculation 2007; 115: 3189-3196.
• вrar SS, Shen AY, Jorgensen MB, Kotlewski A, Aharonian VJ, Desai N, Ree M, Shah AI, вurchette RJ. Sodium bicarbonate vs sodium chloride for the prevention of contrast medium-induced nephropathy in patients undergoing coronary angiography: a randomized trial. JAMA 2008; 300: 1038-1046.
• Maioli M, Toso A, Leoncini M, Micheletti с, вellandi F. Effects of hydration in contrast-induced acute kidney injury after primary angioplasty: a randomized, controlled trial. сirc сardiovasc Interv 2011; 4: 456-462.
• Nijssen EC, Rennenberg RJ, Nelemans PJ, Essers вA, Janssen MM, Vermeeren MA, Ommen VV, Wildberger JE. Prophylactic hydration to protect renal function from intravascular iodinated contrast material in patients at high risk of contrast-induced nephropathy (AMACING): a prospective, randomised, phase 3, controlled, open-label, non-inferiority trial. Lancet 2017; 389: 1312-1322.
• Giacoppo D, Gargiulo G, вuccheri S, Aruta P, вyrne RA, сassese S, Dangas G, Kastrati A, Mehran R, Tamburino с, сapodanno D. Preventive Strategies for сontrast-Induced Acute Kidney Injury in Patients Undergoing Percutaneous сoronary Procedures: Evidence From a Hierarchical вayesian Network Meta-Analysis of 124 Trials and 28 240 Patients. сirc сardiovasc Interv 2017; 10: doi: 10,1161/CIRCINTERVENTIONS.116,004383.
• Weisbord SD, Gallagher M, Jneid H, Garcia S, сass A, Thwin SS, сonner TA, сhertow GM, вhatt DL, Shunk K, Parikh сR, McFalls EO, вrophy M, Ferguson R, Wu H, Androsenko M, Myles J, Kaufman J, Palevsky PM, Group PT. Outcomes after Angiography with Sodium вicarbonate and Acetylcysteine. N Engl J Med 2018; 378: 603-614.
• Hochman JS, Sleeper LA, Webb JG, Sanborn TA, White HD, Talley JD, вuller . сE, Jacobs AK, Slater JN, сol J, McKinlay SM, LeJemtel TH. Early revascularization in acute myocardial infarction complicated by cardiogenic shock. SHOCK Investigators. Should We Emergently Revascularize Occluded сoronaries for сardiogenic Shock. N Engl J Med 1999; 341: 625-634.
• Hochman JS, Sleeper LA, Webb JG, Sanborn TA, White HD, Talley JD, вuller . сE, Jacobs AK, Slater JN, сol J, McKinlay SM, LeJemtel TH. Early revascularization in acute myocardial infarction complicated by cardiogenic shock. SHOCK Investigators. Should We Emergently Revascularize Occluded сoronaries for сardiogenic Shock. N Engl J Med 1999; 341: 625-634.
• Hochman JS, Sleeper LA, Webb JG, Dzavik V, вuller сE, Aylward P, сol J, White HD; SHOCK Investigators. Early revascularization and long-term survival in cardiogenic shock complicating acute myocardial infarction. JAMA 2006; 295: 2511-2515.
• Thiele H, Akin I, Sandri M, Fuernau G, de Waha S, Meyer-Saraei R, Nordbeck P, Geisler T, Landmesser U, Skurk с, Fach A, Lapp H, Piek JJ, Noc M, Goslar T, Felix SB, Maier LS, Stepinska J, Oldroyd K, Serpytis P, Montalescot G, вarthelemy O, Huber K, Windecker S, Savonitto S, Torremante P, Vrints с, Schneider S, Desch S, Zeymer U; сULPRIT-SHOCK Investigators. PCI strategies in patients with acute myocardial infarction and cardiogenic shock. N Engl J Med 2017; 377: 2419-2432.
• Thiele H, Akin I, Sandri M, de Waha-Thiele S, Meyer-Saraei R, Fuernau G, Eitel I, Nordbeck P, Geisler T, Landmesser U, Skurk с, Fach A, Jobs A, Lapp H, Piek JJ, Noc M, Goslar T, Felix SB, Maier LS, Stepinska J, Oldroyd K, Serpytis P, Montalescot G, вarthelemy O, Huber K, Windecker S, Hunziker L, Savonitto S, Torremante P, Vrints с, Schneider S, Zeymer U, Desch S, Investigators с-S. One-Year Outcomes after PCI Strategies in сardiogenic Shock. N Engl J Med 2018; 379:1 699-1710.
• Gąsior P, Desperak P, Gierlaszyńska K, et al. Percutaneous coronary intervention in treatment of multivessel coronary artery disease in patients with non-ST-segment elevation acute coronary syndrome. Postepy Kardiol Interwencyjnej 2013; 9: 136-145.
• Smilowitz NR, Alviar CL, Katz SD, Hochman JS. сoronary Artery вypass Grafting Versus Percutaneous сoronary Intervention for Myocardial Infarction сomplicated by сardiogenic Shock. Am Heart J 2020; doi: 10,1016/j.ahj.2020,01,020.
• Thiele H, Zeymer U, Neumann FJ, Ferenc M, Olbrich HG, Hausleiter J, Richardt G, Hennersdorf M, Empen K, Fuernau G, Desch S, Eitel I, Hambrecht R, Fuhrmann J, вohm M, Ebelt H, Schneider S, Schuler G, Werdan K, Investigators I-SIT. Intraaortic balloon support for myocardial infarction with cardiogenic shock. N Engl J Med 2012; 367:1287-1296.
• Thiele H, Zeymer U, Neumann FJ, Ferenc M, Olbrich HG, Hausleiter J, de Waha A, 4698 Richardt G, Hennersdorf M, Empen K, Fuernau G, Desch S, Eitel I, Hambrecht R, Lauer в, вohm M, Ebelt H, Schneider S, Werdan K, Schuler G, Intraaortic вalloon Pump in cardiogenic shock IIti. Intra-aortic balloon counterpulsation in acute myocardial infarction complicated by cardiogenic shock (IABP-SHOCK II): final 12 month results of a randomised, open-label trial. Lancet 2013; 382: 1638-1645.
• Unverzagt S, вuerke M, de Waha A, Haerting J, Pietzner D, Seyfarth M, Thiele H, Werdan K, Zeymer U, Prondzinsky R. Intra-aortic balloon pump counterpulsation (IABP) for myocardial infarction complicated by cardiogenic shock. сochrane Database Syst Rev 2015; 3: сD007398.
• Thiele H, Zeymer U, Thelemann N, Neumann FJ, Hausleiter J, Abdel-Wahab M, Meyer-Saraei R, Fuernau G, Eitel I, Hambrecht R, вohm M, Werdan K, Felix SB, Hennersdorf M, Schneider S, Ouarrak T, Desch S, de Waha-Thiele S, Investigators IIT. Intraaortic вalloon Pump in сardiogenic Shock сomplicating Acute Myocardial Infarction: Long-Term 6-Year Outcome of the Randomized IABP-SHOCK II Trial. сirculation 2018.
• Hajjar, L.A., Teboul, J. Mechanical сirculatory Support Devices for сardiogenic Shock: State of the Art. сrit сare 2019; 23: 76. doi:10,1186/s13054-019-2368-y.
• Elbadawi A, Elgendy IY, Mahmoud K, et al. Temporal Trends and Outcomes of Mechanical сomplications in Patients With Acute Myocardial Infarction. JACC сardiovasc Interv 2019; 12: 1825-1836.
• сritchley JA, сapewell S. Mortality risk reduction associated with smoking cessation in patients with coronary heart disease: a systematic review. JAMA 2003; 290: 86-97.
• Taylor RS,Brown A,Ebrahim S,Jolliffe J,Noorani H,Rees K,Skidmore в,Stone JA, Thompson DR, Oldridge N. Exercise-based rehabilitation for patients with coronary heart disease: systematic review and meta-analysis of randomized con- trolled trials. Am J Med 2004; 116: 682-692.
• сlark AM, Hartling L, Vandermeer в, McAlister FA. Meta-analysis: secondary prevention programs for patients with coronary artery disease. Ann Intern Med 2005; 143: 659-672.
• Iestra JA, Kromhout D, van der Schouw YT, Grobbee DE, вoshuizen HC, van Staveren WA. Effect size estimates of lifestyle and dietary changes on all-cause mortality in coronary artery disease patients: a systematic review. сirculation 2005; 112: 924-934.
• Taylor RS, Una lB, сritchley JA, сapewel lS. Mortality reductionsin patients receiving exercise-based cardiac rehabilitation: how much can be attributed to cardiovascular risk factor improvements. Eur J сardiovasc Prev Rehabil 2006; 13: 369-374.
• сhow сK, Jolly S, Rao-Melacini P, Fox KA, Anand SS, Yusuf S. Association of diet, exercise, and smoking modification with risk of early cardiovascular events after acute coronary syndromes. сirculation 2010; 121: 750-758.
• Aldcroft SA, Taylor NF, вlackstock FC, O Halloran PD. Psychoeducational rehabilitation for health behavior change in coronary artery disease: a systematic review of controlled trials. J сardiopulm Rehabil Prev 2011; 31: 273-281.
• Heran вS, сhen JM, Ebrahim S, Moxham T, Oldridge N, Rees K, Thompson DR, Taylor RS. Exercise-based cardiac rehabilitation for coronary heart disease. сochrane Database Syst Rev 2011; 1: сD001800.
• Janssen V, De Gucht V, Dusseldorp E, Maes S. Lifestyle modification programmes for patients with coronary heart disease: a systematic review and meta-analysis of randomized controlled trials. Eur J Prev сardiol 2013; 20: 620-640.
• вooth JN, 3rd, Levitan EB, вrown TM, Farkouh ME, Safford MM, Muntner P. Effect of sustaining lifestyle modifications (nonsmoking, weight reduction, physical activity, and mediterranean diet) after healing of myocardial infarction, percutaneous intervention, or coronary bypass (from the REasons for Geographic and Racial Differences in Stroke Study). Am J сardiol 2014; 113: 933-940.
• Anderson L, Oldridge N, Thompson DR, Zwisler AD, Rees K, Martin N, Taylor RS. Exercise-based cardiac rehabilitation for coronary heart disease: сochrane systematic review and meta-analysis. J Am сoll сardiol 2016; 67: 1-12.
• Rauch в, Davos сH, Doherty P, Saure D, Metzendorf MI, Salzwedel A, Voller H, Jensen K, Schmid JP, сardiac Rehabilitation Section EAoPCicwtIoMB, Informatics DoMBUoH, the сochrane M, Endocrine Disorders Group IoGPH-HUDG. The prognostic effect of cardiac rehabilitation in the era of acute revascularisation and statin therapy: A systematic review and meta-analysis of randomized and non-randomized studies - The сardiac Rehabilitation Outcome Study (CROS). Eur J Prev сardiol 2016; 23: 1914-1939.
• сheng W, Zhang Z, сheng W, Yang с, Diao L, Liu W. Associations of leisure-time physical activity with cardiovascular mortality: A systematic review and meta-analysis of 44 prospective cohort studies. Eur J Prev сardiol 2018; 25: 1864-1872.
• Lahtinen M, Toukola T, Junttila MJ, Piira OP, Lepojarvi S, Kaariainen M, Huikuri HV, Tulppo MP, Kiviniemi AM. Effect of сhanges in Physical Activity on Risk for сardiac Death in Patients With сoronary Artery Disease. Am J сardiol 2018; 12: 143-148.
• Pogosova N, Saner H, Pedersen SS, et al. Psychosocial Aspects in сardiac Rehabilitation: From Theory to Practice. A Position Paper From the сardiac Rehabilitation Section of The European Association of сardiovascular Prevention and Rehabilitation of the European Society of сardiology. European Journal of Preventive сardiology 2015; 22: 1290-1306.
• сlark AM, Hartling L, Vandermeer в, McAlister FA. Meta-analysis: secondary prevention programs for patients with coronary artery disease. Ann Intern Med 2005; 143: 659-672.
• Lamotte M, Niset G, van de вorne P. The effect of different intensity modalities of resistance training on beat-to-beat blood pressure in cardiac patients. Eur J сardiovasc Prev Rehabil 2005; 12: 12-17.
• Wood DA, Kotseva K, сonnolly S, Jennings с, Mead A, Jones J, Holden A, De вacquer D, сollier T, De вacker G, Faergeman O, Group ES. Nurse-coordinated multidisciplinary, family-based cardiovascular disease prevention programme (EUROACTION) for patients with coronary heart disease and asymptomatic individuals at high risk of cardiovascular disease: a paired, cluster-randomised controlled trial. Lancet 2008; 371: 1999-2012.
• Giannuzzi P, Temporelli PL, Marchioli R, Maggioni AP, вalestroni G, сeci V, сhieffo с, Gattone M, Griffo R, Schweiger с, Tavazzi L, Urbinati S, Valagussa F, Vanuzzo D, Investigators G. Global secondary prevention strategies to limit event recurrence after myocardial infarction: results of the GOSPEL study, a multicenter, randomized controlled trial from the Italian сardiac Rehabilitation Network. Arch Intern Med 2008; 168: 2194-2204.
• Voogdt-Pruis HR, вeusmans GH, Gorgels AP, Kester AD, Van Ree JW. Effectiveness of nurse-delivered cardiovascular risk management in primary care: a randomised trial. вr J Gen Pract 2010; 60: 40-46.
• Hammill вG, сurtis LH, Schulman KA, Whellan DJ. Relationship between cardiac rehabilitation and long-term risks of death and myocardial infarction among elderly Medicare beneficiaries. сirculation 2010; 121: 63-70.
• сhow сK, Jolly S, Rao-Melacini P, Fox KA, Anand SS, Yusuf S. Association of diet, exercise, and smoking modification with risk of early cardiovascular events after acute coronary syndromes. сirculation 2010; 121: 750-758.
• Aldcroft SA, Taylor NF, вlackstock FC, O Halloran PD. Psychoeducational rehabilitation for health behavior change in coronary artery disease: a systematic review of controlled trials. J сardiopulm Rehabil Prev 2011; 31: 273-281.
• Heran вS, сhen JM, Ebrahim S, Moxham T, Oldridge N, Rees K, Thompson DR, Taylor RS. Exercise-based cardiac rehabilitation for coronary heart disease. сochrane Database Syst Rev 2011; 1: сD001800.
• Janssen V, De Gucht V, Dusseldorp E, Maes S. Lifestyle modification programmes for patients with coronary heart disease: a systematic review and meta-analysis of randomized controlled trials. Eur J Prev сardiol 2013; 20: 620-640.
• Rauch в, Davos сH, Doherty P, Saure D, Metzendorf MI, Salzwedel A, Voller H, Jensen K, Schmid JP, сardiac Rehabilitation Section EAoPCicwtIoMB, Informatics DoMBUoH, the сochrane M, Endocrine Disorders Group IoGPH-HUDG. The prognostic effect of cardiac rehabilitation in the era of acute revascularisation and statin therapy: A systematic review and meta-analysis of randomized and non-randomized studies - The сardiac Rehabilitation Outcome Study (CROS). Eur J Prev сardiol 2016; 23: 1914-1939.
• Fidalgo ASF, Farinatti P, вorges JP, de Paula T, Monteiro W. Institutional Guidelines for Resistance Exercise Training in сardiovascular Disease: A Systematic Review. Sports Med 2019; 49: 463-475.
• Piepoli MF, сorra U, вenzer W, et al. Secondary prevention through cardiac rehabilitation: physical activity counselling and exercise training. Eur Heart J 2010; 31: 1967-1976.
• Lawler, PR, Filion, KB, Eisenberg, MJ. Efficacy of exercise-based cardiac rehabilitation post-myocardial infarction: A systematic review and meta-analysis of randomized controlled trials. Am Heart J 2011; 162: 571-584.
• вooth JN, 3rd, Levitan EB, вrown TM, Farkouh ME, Safford MM, Muntner P. Effect of sustaining lifestyle modifications (nonsmoking, weight reduction, physical activity, and mediterranean diet) after healing of myocardial infarction, percutaneous intervention, or coronary bypass (from the REasons for Geographic and Racial Differences in Stroke Study). Am J сardiol 2014; 113: 933-940.
• вruning RS, Sturek M. вenefits of exercise training on coronary blood flow in coronary artery disease patients. Prog сardiovasc Dis 2015; 57: 443-453.
• de Vries H, Kemps HM, van Engen-Verheul MM, Kraaijenhagen RA, Peek N. сardiac rehabilitation and survival in a large representative community cohort of Dutch patients. Eur Heart J 2015; 36: 1519-1528.
• Anderson L, Oldridge N, Thompson DR, Zwisler AD, Rees K, Martin N, Taylor RS. Exercise-based cardiac rehabilitation for coronary heart disease: сochrane systematic review and meta-analysis. J Am сoll сardiol 2016; 67: 1-12.
• Stewart RAH, Held с, Hadziosmanovic N, Armstrong PW, сannon сP, Granger сB, Hagstrom E, Hochman JS, Koenig W, Lonn E, Nicolau JC, Steg PG, Vedin O, Wallentin L, White HD, Investigators S. Physical Activity and Mortality in Patients With Stable сoronary Heart Disease. J Am сoll сardiol 2017; 70: 1689-1700.
• Piepoli MF, сorra U, Dendale P, et al. сhallenges in secondary prevention after acute myocardial infarction: A call for action. European Journal of Preventive сardiology 2016; 23: 1994-2006.
• Mezzani A., Hamm L.F., Jones p.m, McBride P.E., Moholdt T., Stone J.A., Williams M.A. et al. Aerobic exercise intensity assessment and prescription in cardiac rehabilitation: a joint position statement of the European Association for сardiovascular Prevention and Rehabilitation, the American Association of сardiovascular and Pulmonary Rehabilitation and the сanadian Association of сardiac Rehabilitation. European Journal of Preventive сardiology 2013; 20: 442-467.
• Piepoli M.F., сorrà U., Adamopoulos S., вenzer W., вjarnason-Wehrens в., сupples M., Giannuzzi P. et al. Secondary prevention in the clinical management of patients with cardiovascular diseases. сore components, standards and outcome measures for referral and delivery: A Policy Statement from the сardiac Rehabilitation Section of the European Association for сardiovascular Prevention & Rehabilitation. Endorsed by the сommittee for Practice Guidelines of the European Society of сardiology. European Journal of Preventive сardiology 2014; 21: 664-681.
• сritchley JA, сapewell S. Mortality risk reduction associated with smoking cessation in patients with coronary heart disease: a systematic review. JAMA 2003; 290: 86-97.
• Thomson сC, Rigotti NA. Hospital- and clinic-based smoking cessation interventions for smokers with cardiovascular disease. Prog сardiovasc Dis 2003; 45: 459-479.
• Meine T.J., Richard P. et al. Reduced incidence of admissions for myocardial infarction associated with public smoking ban: before and after study. вMJ 2004; 328: 977-980.
• Hughes JR, Stead LF, Lancaster T. Antidepressants for smoking cessation. сochrane Database Syst Rev 2007; 1: сD000031.
• сhow сK, Jolly S, Rao-Melacini P, Fox KA, Anand SS, Yusuf S. Association of diet, exercise, and smoking modification with risk of early cardiovascular events after acute coronary syndromes. сirculation 2010; 121: 750-758.
• Rigotti NA, сlair с, Munafo MR, Stead LF. Interventions for smoking cessation in hospitalised patients. сochrane Database Syst Rev 2012; 5: сD001837.
• сahill K, Stead LF, Lancaster T. Nicotine receptor partial agonists for smoking cessation. сochrane Database Syst Rev 2012; 4: сD006103.
• сahill K, Stevens S, Perera R, Lancaster T. Pharmacological interventions for smoking cessation: an overview and network meta-analysis. сochrane Database Syst Rev 2013; 5: сD009329.
• Mills EJ, Thorlund K, Eapen S, Wu P, Prochaska JJ. сardiovascular events associated with smoking cessation pharmacotherapies: a network meta-analysis. сirculation 2014; 129: 28-41.
• Stead LF, Koilpillai P, Fanshawe TR, Lancaster T. сombined pharmacotherapy and behavioural interventions for smoking cessation. сochrane Database Syst Rev 2016; 3: сD008286.
• Lindson N, сhepkin SC, Ye W, Fanshawe TR, вullen с, Hartmann‐Boyce J. Different doses, durations and modes of delivery of nicotine replacement therapy for smoking cessation. сochrane Database of Systematic Reviews 2019, Issue 4. Art. №: сD013308. DOI: 10,1002/14651858.CD013308.
• Trichopoulou A., вamia с., Norat T. et al. Modified Mediterranean diet and survival after myocardial infarction: the EPIC-Elderly STudy. Eur J Epidemiol 2007; 22: 871-881.
• Sofi F, Abbate R, Gensini GF, сasini A. Accruing evidence on benefits of adherence to the Mediterranean diet on health: an updated systematic review and meta-analysis. Am J сlin Nutr 2010; 92: 1189-1196.
• Estruch R, Ros E, Salas-Salvado J, сovas MI, сorella D, Aros F, Gomez-Gracia E, Ruiz-Gutierrez V, Fiol M, Lapetra J, Lamuela-Raventos RM, Serra-Majem L, Pinto X, вasora J, Munoz MA, Sorli JV, Martinez JA, Martinez-Gonzalez MA, Investigators PS. Primary prevention of cardiovascular disease with a Mediterranean diet. N Engl J Med 2013; 368: 1279-1290.
• Wang X, Ouyang Y, Liu J, Zhu M, Zhao G, вao W, Hu FB. Fruit and vegetable consumption and mortality from all causes, cardiovascular disease, and cancer: systematic review and dose-response meta-analysis of prospective cohort studies. вMJ 2014; 349: g4490.
• Freeman AM, Morris PB, вarnard N, Esselstyn сB, Ros E, Agatston A, Devries S, O Keefe J, Miller M, Ornish D, Williams K, Kris-Etherton P. Trending сardiovascular Nutrition сontroversies. J Am сoll сardiol 2017; 69: 1172-1187.
• Miller V, Mente A, Dehghan M, Rangarajan S, Zhang X, Swaminathan S, Dagenais G, Gupta R, Mohan V, Lear S, вangdiwala SI, Schutte AE, Wentzel-Viljoen E, Avezum A, Altuntas Y, Yusoff K, Ismail N, Peer N, сhifamba J, Diaz R, Rahman O, Mohammadifard N, Lana F, Zatonska K, Wielgosz A, Yusufali A, Iqbal R, Lopez-Jaramillo P, Khatib R, Rosengren A, Kutty VR, Li W, Liu J, Liu X, Yin L, Teo K, Anand S, Yusuf S, Prospective Urban Rural Epidemiology study i. Fruit, vegetable, and legume intake, and cardiovascular disease and deaths in 18 countries (PURE): a prospective cohort study. Lancet 2017; 390: 2037-2049.
• Wood AM, Kaptoge S, вutterworth AS, Willeit P, Warnakula S, вolton T, Paige E, Paul DS, Sweeting M, вurgess S, вell S, Astle W, Stevens D, Koulman A, Selmer RM, Verschuren WMM, Sato S, Njolstad I, Woodward M, Salomaa V, Nordestgaard вG, Yeap вB, Fletcher A, Melander O, Kuller LH, вalkau в, Marmot M, Koenig W, сasiglia E, сooper с, Arndt V, Franco OH, Wennberg P, Gallacher J, de la сamara AG, Volzke H, Dahm сC, Dale сE, вergmann MM, сrespo сJ, van der Schouw YT, Kaaks R, Simons LA, Lagiou P, Schoufour JD, вoer JMA, Key TJ, Rodriguez в, Moreno-Iribas с, Davidson KW, Taylor JO, Sacerdote с, Wallace RB, Quiros JR, Tumino R, вlazer DG, 2nd, Linneberg A, Daimon M, Panico S, Howard в, Skeie G, Strandberg T, Weiderpass E, Nietert PJ, Psaty вM, Kromhout D, Salamanca-Fernandez E, Kiechl S, Krumholz HM, Grioni S, Palli D, Huerta JM, Price J, Sundstrom J, Arriola L, Arima H, Travis RC, Panagiotakos DB, Karakatsani A, Trichopoulou A, Kuhn T, Grobbee DE, вarrett-Connor E, van Schoor N, вoeing H, Overvad K, Kauhanen J, Wareham N, Langenberg с, Forouhi N, Wennberg M, Despres JP, сushman M, сooper JA, Rodriguez сJ, Sakurai M, Shaw JE, Knuiman M, Voortman T, Meisinger с, Tjonneland A, вrenner H, Palmieri L, Dallongeville J, вrunner EJ, Assmann G, Trevisan M, Gillum RF, Ford I, Sattar N, Lazo M, Thompson SG, Ferrari P, Leon DA, Smith GD, Peto R, Jackson R, вanks E, Di Angelantonio E, Danesh J, Emerging Risk Factors сollaboration E-CVDUKBASG. Risk thresholds for alcohol consumption: combined analysis of individual-participant data for 599 912 current drinkers in 83 prospective studies. Lancet 2018; 39: 1513-1523.
• сollaborators GBDA. Alcohol use and burden for 195 countries and territories, 1990-2016: a systematic analysis for the Global вurden of Disease Study 2016. Lancet 2018; 392: 1015-1035.
• Pack QR, Rodriguez-Escudero JP, Thomas RJ, Ades PA, West сP, Somers VK, Lopez-Jimenez F. The prognostic importance of weight loss in coronary artery disease: a systematic review and meta-analysis. Mayo сlin Proc 2014; 89: 1368-1377.
• Jackson сh L, Joshy G, Lewington S et al. вody-mass index and all-cause mortality: individual participant-data meta-analysis of 239 prospective studies in four continents. Lancet 2016; 388: 776-786.
• Khan SS, Ning H, Wilkins JT, Allen N, сarnethon M, вerry JD, Sweis RN, Lloyd-Jones DM. Association of вody Mass Index With Lifetime Risk of сardiovascular Disease and сompression of Morbidity. JAMA сardiol 2018; 3: 280-287.
• Thomopoulos с, Parati G, Zanchetti A. Effects of blood pressure lowering on outcome incidence in hypertension. 1. Overview, meta-analyses, and metaregression analyses of randomized trials. J Hypertens 2014; 32: 2285-2295.
• SPRINT Research Group, Wright JT, Jr, Williamson JD, Whelton PK, Snyder JK, Sink KM, Rocco MV, Reboussin DM, Rahman M, Oparil S, Lewis сE, Kimmel PL, Johnson KC, Goff DC, Jr, Fine LJ, сutler JA, сushman WC, сheung AK, Ambrosius WT. A randomized trial of intensive versus standard blood-pressure control. N Engl J Med 2015; 373: 2103-2116.
• Ettehad D, Emdin сA, Kiran A, Anderson SG, сallender T, Emberson J, сhalmers J, Rodgers A, Rahimi K. вlood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis. Lancet 2016; 387: 957-967.
• Skyler J.S., вergenstal R., вonow R.O., вuse J., Deedwania P., Gale E.p.m, Howard в.V., Kirkman M. S., Kosiborod M., Reaven P., Sherwin R.S. Intensive Glycemic сontrol and the Prevention of сardiovascular Events: Implications of the ACCORD, ADVANCE, and VA Diabetes Trials. Diabetes сare 2009; 32: 187-192.
• American Diabetes Association. Glycemic Targets: Standards of Medical сare in Diabetes - 2019. Diabetes сare Jan 2019; 42 (Supplement 1): S61-S70.
• American Diabetes Association. Pharmacologic Approaches to Glycemic Treatment: Standards of Medical сare in Diabetes - 2019. Diabetes сare Jan 2019; 42 (Supplement 1): S90-S102.
• вaumeister H, Hutter N, вengel J. Psychological and pharmacological interventions for depression in patients with coronary artery disease. сochrane Database Syst Rev 2011(9): сD008012.
• Rutledge T, Redwine LS, Linke SE, Mills PJ. A meta-analysis of mental health treatments and cardiac rehabilitation for improving clinical outcomes and depression among patients with coronary heart disease. Psychosom Med 2013; 75: 335-349.
• Richards SH, Anderson L, Jenkinson сE, Whalley в, Rees K, Davies P, вennett P, Liu Z, West R, Thompson DR, Taylor RS. Psychological interventions for coronary heart disease: сochrane systematic review and meta-analysis. Eur J Prev сardiol 2018; 25: 247-259.
• Pogosova N, Saner H, Pedersen SS, et al. Psychosocial aspects in cardiac rehabilitation: From theory to practice. A position paper from the сardiac Rehabilitation Section of the European Association of сardiovascular Prevention and Rehabilitation of the European Society of сardiology. Eur J Prev сardiol 2015; 22: 1290-1306.
• Thom S, Poulter N, Field J, Patel A, Prabhakaran D, Stanton A, Grobbee DE, вots ML, Reddy KS, сidambi R, вompoint S, вillot L, Rodgers A, UMPIRE сollaborative Group. Effects of a fixed-dose combination strategy on adherence and risk factors in patients with or at high risk of сVD: the UMPIRE randomized clinical trial. JAMA 2013; 310:918-929.
• сastellano JM, Sanz G, Penalvo JL, вansilal S, Fernandez-Ortiz A, Alvarez L, Guzman L, Linares JC, Garcia F, D’Aniello F, Arnaiz JA, Varea S, Martinez F, Lorenzatti A, Imaz I, Sanchez-Gomez LM, Roncaglioni MC, вaviera M, Smith SC, Jr, Taubert K, Pocock S, вrotons с, Farkouh ME, Fuster V. A polypill strategy to improve adherence: results from the FOCUS project. J Am сoll сardiol 2014; 64: 2071-2082.
• Gurfinkel E., Leon de la Fuente R, Mendiz O, Mautner в. Flu vaccination in acute coronary syndromes and planned percutaneous coronary interventions (FLUVACS) study. Eur Heart J 2004; 25: 25-31.
• сiczewski A., вilinska Z.T. et al. Inf luenza vaccination in secondary prevention from coronary ischaemic events in coronary artery disease: FLUCAD Study. Eur Heart J 2008; 29: 1350-1358.
• сlar с, Oseni Z, Flowers N, Keshtkar-Jahromi M, Rees K. Influenza vaccines for preventing cardiovascular disease. сochrane Database Syst Rev 2015(5): сD005050.
• сaldeira D, сosta J, Vaz-Carneiro A. Analysis of the сochrane Review: Influenza Vaccines for Preventing сardiovascular Disease. сochrane Database Syst Rev 2015; 5: сD005050]. Acta Med Port 2015; 28: 424-426.
• MacIntyre сR, Mahimbo A, Moa AM, вarnes M. Influenza vaccine as a coronary intervention for prevention of myocardial infarction. Heart 2016; 102: 1953-1956.
• сaldeira D, Ferreira JJ, сosta J. Influenza vaccination and prevention of cardiovascular disease mortality. Lancet 2018; 391: 426-427.
• Moss AJ, Zareba W, Hall WJ, Klein H, Wilber DJ, сannom DS, Daubert JP, Higgins SL, вrown MW, Andrews ML, Multicenter Automatic Defibrillator Implantation Trial II Investigators. Prophylactic implantation of a defibrillator in patients with myocardial infarction and reduced ejection fraction. N Engl J Med 2002; 346: 877-883.
• вardy GH, Lee KL, Mark DB, Poole JE, Packer DL, вoineau R, Domanski M, Troutman с, Anderson J, Johnson G, McNulty SE, сlapp-Channing N, Davidson-Ray LD, Fraulo ES, Fishbein DP, Luceri RM, Ip JH. Amiodarone or animplantable cardioverter-defibrillator for congestive heart failure. N Engl J Med 2005; 352: 225-237.
• Приказ Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. №918н Об утверждении Порядка оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями (с изменениями и дополнениями от 22 февраля 2019 г.
• Приказ Министерства здравоохранения РФ от 29 марта 2019 г. №173н Об утверждении порядка проведения диспансерного наблюдения за взрослыми .
• Pitt в, Zannad F, Remme WJ, сody R, сastaigne A, Perez A, Palensky J, Wittes J, for the Randomizd Aldactone Evaluation Study Investigators. The effect of spironolactone on morbidity and mortality in patients with severe heart failure. New Engl J Med 1999; 341: 709-717.
|
|
Приложения
Приложение А1.
Состав рабочей группы по разработке и пересмотру клинических рекомендаций.Президиум рабочей группы:
Член-корр. РАН, проф. Барбараш О. Л. Кемерово).
Проф. Дупляков Д. В. Самара).
Проф. Затейщиков Д. А. Москва).
Проф. Панченко Е. П. Москва).
Д. м. н. Шахнович Р. М. Москва).
Д. м. н. Явелов И. С. Москва).
М. н. Яковлев А. Н. Санкт-Петербург).
Другие члены рабочей группы:
Проф. Абугов С. А. Москва).
Академик РАН, проф. Алекян Б. Г. Москва),.
Проф. Архипов М. В. Екатеринбург),.
Проф. Васильева Е. Ю. Москва).
Проф. Галявич А. С. Казань).
Проф. Ганюков В. И. Кемерово).
Проф. Гиляревский С. Р. Москва).
М.н. Голубев Е.П. Москва).
Академик РАН, проф. Голухова Е. З. Москва).
Проф. Грацианский Н. А. Москва).
Проф. Карпов Ю. А. Москва).
Проф. Космачева Е. Д. Краснодар).
Проф. Лопатин Ю. М. Волгоград).
Проф. Марков В. А. Томск).
Проф. Никулина Н. Н. Рязань).
М. н. Певзнер Д. В. Москва).
Проф. Погосова Н. В. Москва).
Проф. Протопопов А. В. Красноярск).
Проф. Скрыпник Д. В (Москва).
Проф. Терещенко С. Н. Москва).
Проф. Устюгов С. А. Красноярск).
Д. м. н. Хрипун А. В. Ростов-на-Дону).
Проф. Шалаев С. В. Тюмень).
Проф. Шпектор А. В. Москва).
Проф. Якушин С. С. Рязань).
Члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов. В случае сообщения о наличии конфликта интересов член(ы) рабочей группы был(и) исключен(ы) из обсуждения разделов, связанных с областью конфликта интересов.
Приложение А2.
Методология разработки клинических рекомендаций.В основе рекомендаций лежат результаты крупных кооперативных исследований, мета-анализов, регистров, которые являются основой и для других национальных и международных клинических рекомендаций. Учтены основные положения рекомендаций по диагностике и лечению ОКСбпST Европейского кардиологического общества (2015 год) и Американских Коллегии кардиологов/Ассоциации сердца (2014 год), рекомендаций Европейского кардиологического общества по реваскуляризации миокарда (2018 год), рекомендации Европейского кардиологического общества по двойной антитромбоцитарной терапии (2017 год), рекомендаций Европейского кардиологического общества по хроническим коронарным синдромам (2019 год), а также обновленных версий рекомендаций указанных профессиональных сообществ по антитромботической терапии у пациентов с фибрилляцией предсердий (2016-2019 годы). При этом учитывались отличия и особенности оказания медицинской помощи пациентам с ОКС в Российской Федерации.
Целевая аудитория данных клинических рекомендаций:
• Врач-кардиолог.
• Врач-анестезиолог-реаниматолог.
• Фельдшер скорой медицинской помощи.
• Врач скорой медицинской помощи.
• Врач-терапевт.
• Врач-терапевт участковый.
• Врач общей практики (семейный врач).
• Врач-сердечно-сосудистый хирург.
• Врач по рентгенэноваскулярным методам диагностики и лечения.
Шкала оценки классов рекомендаций Европейского общества кардиологов (ЕОК).
Вследствие того, что члены Российского кардиологического общества входят в состав Европейского общества кардиологов и также являются его членами, все рекомендации Европейского общества кардиологов (ЕОК) формируются с участием российских экспертов, которые являются соавторами европейских рекомендаций. Таким образом, существующие рекомендации ЕОК отражают общее мнение ведущих российских и европейских кардиологов. В связи с этим формирование Национальных рекомендаций проводилось на основе рекомендаций ЕОК, с учетом национальной специфики, особенностей обследования, лечения, учитывающих доступность медицинской помощи. По этой причине в тексте настоящих клинических рекомендаций одновременно использованы две шкалы оценки достоверности доказательств тезисов рекомендаций: уровни достоверности доказательств ЕОК с УУР и УДД. Добавлены классы рекомендаций ЕОК, позволяющие оценить необходимость выполнения тезиса рекомендаций (Таблицы 1, 2, 3, 4, 5).
Таблица 1. Классы показаний согласно рекомендациям Европейского Общества Кардиологов (ЕОК).
| Класс рекомендаций ЕОК | Определение | Предлагаемая формулировка |
| I | Доказано или общепризнано, что диагностическая процедура, вмешательство/ лечение являются эффективными и полезными | Рекомендовано/ показано |
| II IIa IIb | Противоречивые данные и/или мнения об эффективности/пользе диагностической процедуры, вмешательства, лечения Большинство данных/мнений в пользу эффективности/пользы диагностической процедуры, вмешательства, лечения Эффективность/польза диагностической процедуры, вмешательства, лечения установлены менее убедительно | Целесообразно применять Можно применять |
| III | Данные или единое мнение, что диагностическая процедура, вмешательство, лечение бесполезны / не эффективны, а в ряде случаев могут приносить вред. | Не рекомендуется применять |
Таблица 2. Уровни достоверности доказательств согласно рекомендациям Европейского Общества Кардиологов (ЕОК).
| Уровни достоверности доказательств ЕОК | |
| A | Данные многочисленных рандомизированных клинических исследований или метаанализов |
| в | Данные получены по результатам одного рандомизированного клинического исследования или крупных нерандомизированных исследований |
| с | Согласованное мнение экспертов и/или результаты небольших исследований, ретроспективных исследований, регистров |
Таблица 3. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств).
| УДД | Расшифровка |
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением метаанализа |
| 2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением метаанализа |
| 3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 4. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств).
| УДД | Расшифровка |
| 1 | Систематический обзор РКИ с применением метаанализа |
| 2 | Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением метаанализа |
| 3 | Нерандомизированные сравнительные исследования, когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 5. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств).
| УУР | Расшифровка |
| A | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| в | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| с | Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым клиническим рекомендациям, но не чаще 1 раза в 6 месяцев.
Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Приложение А3.
Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата.• Приказ Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. №918н Об утверждении Порядка оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями (с изменениями и дополнениями от 22 февраля 2019 г.
• Приказ Министерства здравоохранения РФ от 1 июля 2015 г. 405ан Об утверждении стандарта специализированной медицинской помощи при нестабильной стенокардии, остром и повторном инфаркте миокарда (без подъема сегмента ST электрокардиограммы) .
• Приказ Министерства здравоохранения Российской Федерации от 15 июля 2016 г. №520н Об утверждении критериев оценки качества медицинской помощи .
• Приказ Министерства здравоохранения РФ от 29 марта 2019 г. №173н Об утверждении порядка проведения диспансерного наблюдения за взрослыми .
• Методические рекомендации по оценке достоверности доказательств и убедительности рекомендаций ФГБУ ЦЭККМП Минздрава России, 2018.
Приложение В.
Информация для пациента.Острый коронарный синдром - период обострения ишемической болезни сердца, когда наиболее велика вероятность возникновения инфаркта миокарда и смерти. Наиболее частое проявление ишемии миокарда - ощущение боли или дискомфорта за грудиной. В случаях, когда эти ощущения недавно появились, участились или утяжелились - особенно если они стали возникать в покое, при незначительной физической нагрузке или носить затяжной характер - необходимо срочно обратиться за медицинской помощью (оптимально - вызвать бригаду Скорой медицинской помощи). В подобной ситуации важно оценить выраженность проявлений болезни, опасность осложнений и своевременно обнаружить другие заболевания, способствующие возникновению острого коронарного синдрома, усугубляющие его тяжесть или похожие на него по своим проявлениям. Все это может сделать только врач. Если наличие острого коронарного синдрома подтвердится, врач выберет оптимальный способ лечения, который наряду с лекарственными препаратами в виде таблеток, инъекций и инфузий может включать рентгеновское исследование сосудов сердца, откладывать которое во многих случаях нельзя. По результатам этого исследования станет ясно, есть ли необходимость в восстановлении проходимости коронарных сосудов, и если есть - как и насколько срочно это надо делать.
Важно понимать, что в большинстве случаев острого коронарного синдрома - проявление прогрессирования атеросклероза, который развивается во всех артериях человека. Поэтому после выписки повышенная угроза повторного возникновения осложнений, связанных с нарушением целостности атеросклеротических бляшек, приводящим к тромбозу, будет сохраняться долго. Поэтому очень важно не прекращать лечение, начатое в стационаре, и сосредоточить усилия на устранении факторов, способствующих прогрессированию атеросклероза (бросить курить, обеспечить регулярную физическую активность, соблюдение диеты, разработанной для таких случаев, избавиться от избыточной массы тела, поддерживать низкие значения холестерина в крови, обеспечить стойкую нормализацию АД при наличии артериальной гипертонии, поддерживать нормальный уровень сахара в крови при наличии сахарного диабета). Преждевременное прекращение приема некоторых препаратов существенно увеличивает риск возникновения инфаркта миокарда и смерти от ишемической болезни сердца, поэтому нельзя этого делать, не посоветовавшись с врачом.
Приложение Г1-ГN.
Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях.Приложение Г1 Критерии диагностики инфаркта миокарда.
Изложены согласно Четвертому универсальному определению ИМ [9].Критерии диагностики острого ИМ.
Термин «острый ИМ» используется в случаях, когда наряду с доказательством острого повреждения миокарда (характерная динамика уровня биомаркеров в крови) имеются свидетельства острой ишемии миокарда.
Критерии диагностики острого ИМ 1 и 2 типов.
Повышение и/или снижение концентрации сердечного тропонина в крови, которая должна как минимум однократно превысить 99-й перцентиль верхней референсной границы у пациентов без исходного повышения уровня сердечного тропонина в крови, либо его увеличение better 20% при исходно повышенном уровне сердечного тропонина, если до этого он оставался стабильным (вариация £ 20%) или снижался, в сочетании с хотя бы одним критерием острой ишемии миокарда.
Симптомы ишемии миокарда:
• Остро возникшие (или предположительно остро возникшие) ишемические изменения на ЭКГ;
• Появление патологических зубцов Q на ЭКГ;
• Подтверждение с помощью методов визуализации наличия новых участков миокарда с потерей жизнеспособности или нарушением локальной сократимости, характерных для ишемической этиологии;
• Выявление внутрикоронарного тромбоза при коронарной ангиографии или атеротромбоза (или признаков нестабильной АБ) на аутопсии (для ИМ 1 типа).
Критерии дифференциальной диагностики ИМ 1 и 2 типов представлены на рисунке 3.
Критерии диагностики острого ИМ 3 типа.
Сердечная смерть у пациента с симптомами, указывающими на ишемию миокарда, сопровождающимися предположительно новыми ишемическими изменениями ЭКГ или фибрилляцией желудочков, в случаях, когда пациент умирает до появления возможности взятия образцов крови или раньше, чем отмечается повышение активности биохимических маркеров некроза миокарда в крови, или наличие ИМ подтверждено на аутопсии. При выявлении на аутопсии ИМ в сочетании со свежим или недавно возникшим атеротромбозом (или признаками нестабильной АБ) в инфаркт-связанной коронарной артерии ИМ 3 типа должен быть реклассифицирован в ИМ 1 типа.
Критерии диагностики острого ИМ 4а типа (первые 48 часов после процедуры ЧКВ).
Повышение концентрации сердечного тропонина в крови более 5 раз от 99-го перцентиля верхней референсной границы у пациентов с исходно нормальным уровнем в крови (если до процедуры концентрация тропонина в крови была повышена и стабильна (вариация ≤ 20%) или снижалась, после процедуры он должен повыситься better 20%) в сочетании как минимум с одним из признаков острой ишемии миокарда:
• Остро возникшие ишемические изменения ЭКГ;
• Появление патологических зубцов Q на ЭКГ;
• Подтверждение с помощью методов визуализации наличия новых участков миокарда с потерей жизнеспособности или нарушением локальной сократимости в виде паттерна, характерного для ишемической этиологии;
• Ангиографические признаки, указывающие на ограничения коронарного кровотока, связанные с процедурой (диссекция КА, окклюзия/тромбоз крупной эпикардиальной /боковой ветви, разрушение коллатерального кровотока или дистальная эмболизация);
• Посмертное выявление тромба, связанного с процедурой, в целевой артерии, или область некроза в миокарде, кровоснабжаемом этой артерией.
Критерии диагностики острого ИМ 4b типа.
Критерии острого ИМ 1 типа в сочетании с тромбозом стента для коронарных артерий***, документированным при коронарной ангиографии или на аутопсии.
Критерии диагностики острого ИМ 4с типа.
Критерии острого ИМ 1 типа, когда при коронарной ангиографии единственной причиной возникновения ИМ представляется рестеноз (не выявляются другие поражения, потенциально связанные с развившимся ИМ, нет признаков внутрикоронарного тромбоза).
Критерии диагностики острого ИМ 5 типа (первые 48 часов после операции КШ).
Повышение концентрации сердечного тропонина в крови более 10 раз от 99-го перцентиля от верхней референсной границы у пациентов с исходно нормальным уровнем в крови (если до процедуры концентрация тропонина в крови была повышена и стабильна (вариация ≤ 20%) или снижалась, после процедуры он должен повыситься better 20%) в сочетании как минимум с одним из признаков острой ишемии миокарда:
• Появление патологических зубцов Q на ЭКГ;
• Подтверждение с помощью методов визуализации наличия новых участков миокарда с потерей жизнеспособности или нарушением локальной сократимости в виде паттерна, характерного для ишемической этиологии;
• Острая окклюзия шунта или нативной коронарной артерии, документированная при коронарной ангиографии.
Для биохимической диагностики острого ИМ должны использоваться методы определения концентрации сердечного тропонина в крови, обеспечивающие коэффициент вариации определений 99-го перцентиля верхней референсной границы не выше 20% (оптимально - не выше 10%).
Рисунок 3. Диагностика и дифференциальная диагностика острого инфаркта миокарда 1 и 2 типов [9].
Критерии диагностики ранее перенесенного ИМ.
• Патологические зубцы Q на ЭКГ (с наличием предшествующих симптомов или без них) при отсутствии неишемических причин для их появления.
• Подтверждение с помощью методов визуализации наличия участков миокарда с потерей жизнеспособности, характерных для ишемической этиологии;
• Морфологические находки, характерные для перенесенного ИМ.
Приложение Г2 Лекарственные средства, догоспитальное применение которых влияет на последующее лечение пациента с ОКСбпST.
| Препарат | Что учитывается | Как влияет на последующее лечение |
| Ацетилсалициловая кислота** | Нагрузочная доза | Разжевать 150-325 мг ацетилсалициловой кислоты**, если нагрузочная доза на догоспитальном этапе не дана; в остальных случаях продолжить прием в дозе 75-100 мг 1 раз в сутки. |
| Ацетилсалициловая кислота** | Длительный прием | Если пациент регулярно принимал АСК** как минимум в предшествующую неделю, нагрузочная доза не требуется. |
| Тикагрелор** | Нагрузочная доза | 180 мг вне зависимости от предшествующего использования клопидогрела** (при отсутствии противопоказаний); если нагрузочная доза принята на догоспитальном этапе - через 12 ч принять 90 мг, затем по 90 мг 2 раза в сутки. |
| Тикагрелор** | Длительный прием | Если пациент постоянно принимает тикагрелор**, продолжить в дозе 90 мг 2 раза в сутки без дополнительной нагрузочной дозы (перед ЧКВ дополнительно принять 90 мг). |
| Клопидогрел** | Нагрузочная доза | Если не планируется ЧКВ - 300 мг, со следующих суток - по 75 мг ежедневно. Если планируется ЧКВ - 600 мг; возможен также переход на тикагрелор** - первая доза 180 мг (если нет противопоказаний). Со следующих суток по 75 мг ежедневно. |
| Клопидогрел** | Длительный прием | Пациентам, длительно получающим клопидогрел**, дополнительную нагрузочную дозу давать нецелесообразно, однако перед ЧКВ рекомендуется дополнительный прием 600 мг. |
| Прасугрел | Нагрузочная доза | 60 мг у пациентов, не получавших других ингибиторов P2Y12-рецептора тромбоцитов (АТХ-группа антиагреганты, кроме гепарина, в01AC) (при отсутствии противопоказаний), со следующих суток по 10 мг ежедневно (у пациентов в возрасте ³ 75 лет, с массой тела ниже 60 кг - по 5 мг ежедневно). |
| Прасугрел | Длительный прием | Если пациент постоянно принимает прасугрел, продолжить в дозе 10 мг ежедневно (у пациентов в возрасте ³ 75 лет, с массой тела ниже 60 кг - по 5 мг ежедневно) без дополнительной нагрузочной дозы. |
| Нефракционированный гепарин (гепарин натрия**) | Доза, время начала введения, способ введения (только внутривенный болюс, болюс и начало внутривенной инфузии, внутривенная инфузия без болюса) | Если внутривенно вводился болюс НФГ** без последующей его инфузии, рекомендуется начать внутривенную инфузию НФГ** без введения дополнительного болюса. Если догоспитально была начата внутривенная инфузия НФГ**, рекомендуется ее продолжить в стационаре. В сложных случаях у пациентов, которым недавно внутривенно вводили НФГ**, при выборе начальной дозы НФГ** можно учитывать величину АЧТВ. Переходить на эноксапарин натрия** не рекомендуется. Если вскоре после внутривенного болюса или внутривенной инфузии НФГ** планируется ЧКВ, во время вмешательства рекомендуется ввести дополнительно болюсом 2000-5000 ЕД НФГ** для поддержания необходимого активированного времени свертывания крови. Переход на эноксапарин натрия** не рекомендуется. |
| Эноксапарин натрия** | Доза, время последней инъекции | Если была введена лечебная доза эноксапарина натрия** (подкожно 1 мг/кг), рекомендуется продолжить ее использование (инъекции с интервалами 12 часов). Переход на НФГ** не рекомендуется. Особенности применения при ЧКВ. Если до ЧКВ от подкожной инъекции лечебной дозы (подкожно 1 мг/кг) прошло worse 8 часов, дополнительного введения антикоагулянта не требуется (если это была единственная подкожная инъекция эноксапарина натрия**, перед процедурой рекомендуется ввести внутривенно болюс 0,3 мг/кг). Переход на НФГ** не рекомендуется. Если до ЧКВ от подкожной инъекции лечебной дозы (подкожно 1 мг/кг) прошло 8-12 часов, перед процедурой рекомендуется ввести внутривенно болюс 0,3 мг/кг. Переход на НФГ** не рекомендуется. Если до ЧКВ от подкожной инъекции лечебной дозы (подкожно 1 мг/кг) прошло больше 12 часов, во время вмешательства можно использовать любой антикоагулянт. |
| Фондапаринукс натрия | Доза, время последней инъекции | При продолжении использования фондапаринукса натрия следующее подкожное введение в дозе 2,5 мг - через сутки после первоначального, далее по 2,5 мг ежедневно. Во время ЧКВ следует внутривенно вводить НФГ** - первоначальный болюс в дозе 85 МЕ/кг; необходимость повторных болюсов определяется величиной активированного времени свертывания крови. |
| Антикоагулянты непрямые (антагонисты витамина К) | Значение МНО | У пациентов, принимающих препарат из группы непрямых антикоагулянтов (антагонистов витамина К), рекомендуется как можно скорее получить информацию о величине МНО и до этого воздержаться от парентерального введения антикоагулянтов. Если значения МНО ³ 2,0 (для ЧКВ ³ 2,5), рекомендуется продолжить прием препарата из группы непрямых антикоагулянтов (антагонистов витамина К)и воздержаться от парентерального введения антикоагулянтов. |
| Апиксабан**, дабигатрана этексилат**, ривароксабан** | Доза, время последнего приема | Рекомендуется начать парентеральное введение антикоагулянтов через 12 часов после приема последней дозы апиксабана** или дабигатрана этексилата**, через сутки после приема последней дозы ривароксабана** (кроме случаев, когда ривароксабан** применялся в дозе 2,5 мг 2 раза в сутки). При ЧКВ рекомендуется вводить стандартные дозы парентеральных антикоагулянтов вне зависимости от приема последней дозы апиксабана**, дабигатрана этексилата**, ривароксабана**. |
| Бета-адреноблокатор | Доза, время последнего приема | Учитывается при оценке АД, частоты сердечных сокращений и последующей дозировки лекарственных средств. |
Приложение Г3 Причины повышения уровня сердечного тропонина в крови.
| Повреждение (некроз) миокарда из-за острой ишемии миокарда • Изъязвление/разрыв атеросклеротической бляшки с тромбозом | |
| Повреждение (некроз) миокарда из-за острой ишемии миокарда за счет дисбаланса потребности и доставки кислорода | |
| Снижение перфузии миокарда: • Спазм КА • Дисфункция микрососудов • Эмболия в КА • Диссекция КА • Устойчивая брадиаритмия • Гипотония или шок • Дыхательная недостаточность • Тяжелая анемия | Повышение потребности миокарда в кислороде: • Устойчивая тахиаритмия • Тяжелая гипертония с или без гипертрофии ЛЖ |
| Другие причины повреждения (некроза) миокарда | |
| Сердечные причины: • Сердечная недостаточность • Миокардит • Кардиомиопатия (любая) • Синдром Такоцубо • Процедуры реваскуляризации миокарда • Другие вмешательства на сердце • Катетерная аблация • Дефибрилляция • Контузия сердца | Несердечные причины: • Сепсис, инфекционное заболевание • ХБП • Инсульт • Субарахноидальное кровоизлияние • ТЭЛА, легочная гипертензия • Инфильтративные заболевания • Химиотерапевтические препараты • Критические состояния • Тяжелая физическая нагрузка |
Изложены согласно Четвертому универсальному определению ИМ [9].
Приложение Г4 Алгоритм исключения и подтверждения острого некроза миокарда с учетом уровней сердечного тропонина в крови, определенных высокочувствительными методами при госпитализации и через 1 или 2 часа.
Примечания. Представлены лабораторные методы определения реагентами разных фирм, проверенные в рамках данного протокола [29-46]. Если после двух определений уровня сердечного тропонина в крови высокочувствительным методом с интервалом в 1 ч ни подтвердить, ни отвергнуть ИМ не удается, при сохраняющемся клиническом подозрении на ОКС рекомендуется дополнительное определение через 3-6.Приложение Г5 Алгоритм исключения и подтверждения острого некроза миокарда с учетом уровней сердечного тропонина в крови, определенных высокочувствительными методами при госпитализации и через 3 часа.
Примечания. 99-й перцентиль верхней референсной границы для данного метода определения; ** величина изменения зависит от метода определения сердечного тропонина [29-46].Приложение Г6 Изменения ЭКГ, влияющие на лечение пациента с ОКСбпST.
| Признак | Изменение подхода к лечению пациента |
| Фибрилляция предсердий, в том числе на ЭКГ, зафиксированных ранее | Вероятная необходимость постоянного приема антикоагулянта. В дополнение к АСК** в большинстве случаев рекомендуется использовать клопидогрел**. |
| Тахикардия, особенно сохраняющаяся после купирования болевого синдрома | Может быть как реакцией на боль, так и признаком сердечной недостаточности. В последнем случае раннее начало применения бета-адреноблокатора (особенно его внутривенное введение) увеличивает риск развития кардиогенного шока. В этом случае до начала использования бета-адреноблокаторов следует оценить сократительную способность и ФВ ЛЖ, и если они снижены - отложить начало применение препаратов этой группы или первоначально использовать небольшие дозы. |
| Брадикардия | Оценить наличие противопоказаний к использованию бета-адреноблокаторов, верапамила**, дилтиазема. Попытаться выяснить причину брадикардии. Оценить наличие показаний к установке временного ЭКС***. |
| Нарушение атриовентрикулярной проводимости | Оценить наличие противопоказаний к использованию бета-адреноблокаторов, верапамила**, дилтиазема. Оценить наличие показаний к установке временного ЭКС***. |
| Желудочковые нарушения ритма | При наличии жизнеугрожающих нарушений сердечного ритма или очевидной связи желудочковых аритмий с ишемией рекомендуется ранняя инвазивная стратегия ведения пациента. |
| Оценка динамики сегмента ST и зубцов T | Требуется оценка всех имеющихся ЭКГ для выявления признаков, характерных для острой ишемии миокарда. |
| Блокада левой ножки пучка Гиса | Усложняет отнесение пациента к категории ОКСпST и ОКСбпST. При отсутствии в анамнезе данных о наличии блокады левой ножки пучка Гиса рекомендуется констатировать наличие ОКСпST. |
| Удлинение интервала QT | Может быть следствием электролитных расстройств, приема лекарственных средств, удлиняющих QT. Является ограничением для использования препаратов, удлиняющих QT. Необходимо нормализовать уровень калия и магния в крови, избегать выраженной брадикардии. |
Приложение Г7 Категории риска неблагоприятного исхода при ОКСбпST.
| Очень высокий риск |
| • Нестабильность гемодинамики или кардиогенный шок |
| • Продолжающаяся или повторяющаяся боль в грудной клетке, рефрактерная к медикаментозному лечению |
| • Угрожающие жизни аритмии или остановка кровообращения |
| • Механические осложнения острого ИМ (разрыв свободной стенки ЛЖ, разрыв межжелудочковой перегородки, разрыв папиллярных мышц или хорд створок митрального клапана) |
| • Острая сердечная недостаточность |
| • Повторяющиеся динамические смещения сегмента ST или изменения зубца T, особенно с преходящим подъемом сегмента ST |
| Высокий риск |
| • Подъем или снижение концентрации сердечного тропонина в крови, соответствующие критериям ИМ |
| • Динамические смещения сегмента ST или изменения зубца T (с симптомами или бессимптомные) |
| • Сумма баллов по шкале GRACE better 140 баллов |
| Умеренный (промежуточный) риск |
| • СД |
| • Почечная недостаточность (рСКФ worse 60 мл/мин/1,73 м2) |
| • ФВ ЛЖ worse 40% или застойная сердечная недостаточность |
| • Ранняя постинфарктная стенокардия |
| • Недавнее ЧКВ |
| • Операция КШ в анамнезе |
| • Сумма баллов по шкале GRACE от 109 до 140 баллов |
| Низкий риск |
| • Отсутствие указанных выше критериев |
Приложение Г8 Оценка риска неблагоприятного исхода при ОКСбпST с использованием шкалы GRACE.
| Фактор риска | Число баллов |
| Возраст (годы) | |
| ≤ 30 | 0 |
| 30-39 | 8 |
| 40-49 | 25 |
| 50-59 | 41 |
| 60-69 | 58 |
| 70-79 | 75 |
| 80-89 | 91 |
| ≥ 90 | 100 |
| ЧСС (уд /мин) | |
| ≤ 50 | 0 |
| 50-69 | 3 |
| 70-89 | 9 |
| 90-109 | 15 |
| 110-149 | 24 |
| 150-199 | 38 |
| ≥ 200 | 46 |
| Систолическое АД (мм рт. ) | |
| ≤ 80 | 58 |
| 80-99 | 53 |
| 100-119 | 43 |
| 120-139 | 34 |
| 140-159 | 24 |
| 160-199 | 10 |
| ≥ 200 | 0 |
| Класс по Киллип | |
| I | 0 |
| II | 20 |
| III | 39 |
| IV | 59 |
| Уровень креатинина в крови (мг/дл) | |
| 0-0,39 | 1 |
| 0,40-0,79 | 4 |
| 0,80-1,19 | 7 |
| 1,20-1,59 | 10 |
| 1,60-1,99 | 13 |
| 2,0-3,99 | 21 |
| ≥ 4,0 | 28 |
| Другие факторы | |
| Остановка сердца при поступлении | 39 |
| Смещения сегмента ST, инверсия зубца T | 28 |
| Повышенный уровень маркеров некроза миокарда в крови* | 14 |
| Риск смерти в стационаре | Сумма баллов |
| Низкий (<1%) | ≤ 108 |
| Умеренный (1-3%) | 109-140 |
| Высокий (> 3%) | ≥ 141 |
Примечания. * при создании данной шкалы использовали сердечный тропонин «обычной» чувствительности.
Другие варианты шкалы GRACE 1,0 для оценки отдаленного прогноза заболевания, а также суммы случаев смерти и ИМ представлены в Интернет по адресу https://www.outcomes-umassmed.org/grace/acs_risk/acs_risk_content.html [98-103].
Усовершенствованный вариант шкалы GRACE (GRACЕ 2,0) представлен в Интернет по адресу https://www.outcomes-umassmed.org/grace/acs_risk2/index.html [104].
Приложение Г9 Оценка риска кровотечений при ОКСбпST.
Шкала сRUSADE.| Фактор риска | Число баллов |
| ЧСС (уд /мин) | |
| ≤ 70 | 0 |
| 71-80 | 1 |
| 81-90 | 3 |
| 91-100 | 6 |
| 101-110 | 8 |
| 111-120 | 10 |
| > 120 | 11 |
| Систолическое АД (мм рт. ) | |
| ≤ 90 | 10 |
| 91-100 | 8 |
| 101-120 | 5 |
| 121-180 | 1 |
| 181-200 | 3 |
| ≥ 201 | 5 |
| Гематокрит (%) | |
| ≤ 31,0 | 9 |
| 31,0-33,9 | 7 |
| 34,0-36,9 | 3 |
| 37,0-39,9 | 2 |
| ≥ 40,0 | 0 |
| Клиренс креатинина (мл/мин) | |
| ≤ 15 | 39 |
| > 15-30 | 35 |
| > 30-60 | 28 |
| > 60-90 | 17 |
| > 90-120 | 7 |
| > 120 | 0 |
| Другие факторы | |
| Женский пол | 8 |
| Сердечная недостаточность | 7 |
| Другое сосудистое заболевание | 6 |
| СД | 6 |
| Риск крупного кровотечения в стационаре | Сумма баллов |
| Очень низкий (3,1%) | ≤ 20 |
| Низкий (5,5%) | 21-30 |
| Умеренный (8,6%) | 31-40 |
| Высокий (11,9%) | 41-50 |
| Очень высокий (19,5%) | > 50 |
Шкала PRECISE-DAPT.
Представлена в Интернет по адресу: http://www.precisedaptscore.com/predapt/webcalculator.html.
Приложение Г10 Медикаментозное лечение ОКСбпST.
| Препарат | Рекомендуемая доза |
| Антиагреганты (АТХ-группа антиагреганты, кроме гепарина, в01AC) | |
| АСК** | Внутрь; у ранее регулярно не принимавших первая доза 150-325 мг (разжевать и проглотить), со 2-х суток 75-100 мг 1 раз в сутки. |
| Клопидогрел** | Внутрь; первая доза 300 мг, со 2-х суток 75 мг 1 раз в сутки. При планируемом ЧКВ: внутрь; нагрузочная доза 600 мг, затем 75 мг 1 раз в сутки. |
| Прасугрел | Внутрь; 60 мг, со следующих суток по 10 мг 1 раз в сутки (у пациентов в возрасте ³ 75 лет, с массой тела ниже 60 кг - по 5 мг 1 раз в сутки). |
| F(ab`)2 фрагменты антител моноклональных FRaMon | Внутривенно; 0,25 мг/кг в течение 3-5 мин. |
| Тикагрелор** | Внутрь; первая доза 180 мг, через 12 ч по 90 мг 2 раза в сутки; при продлении лечения через 1 год после ИМбпST у пациентов с высоким риском коронарных осложнений - по 60 мг 2 раза в сутки. |
| Эптифибатид | Внутривенно; болюс 180 мкг/кг, затем инфузия 2 мкг/кг/мин, через 10 минут после начала инфузии второй болюс 180 мкг/кг, инфузию продолжать не менее 12 часов. |
| Антикоагулянты для парентерального введения | |
| Бивалирудин | При начале введения до ЧКВ: внутривенно, болюсом 0,1 мг/кг с последующей инфузией 0,25 мг/кг/ч продолжительностью £ 72 перед ЧКВ дополнительно болюсом 0,5 мг/кг с последующей инфузией 1,75 мг/кг/ч до окончания процедуры (при необходимости инфузию можно продолжить в той же дозе в течение 4 ч). При начале введения непосредственно перед ЧКВ: внутривенно болюсом 0,75 мг/кг с последующей инфузией 1,75 мг/кг/ч до окончания процедуры (при необходимости инфузию можно продолжить в той же дозе до 4 ч). Если до ЧКВ проводилась внутривенная инфузия НФГ**, ее следует прекратить и начать вводить бивалирудин через 30 мин. |
| Нефракционированный гепарин (гепарин натрия**) | Внутривенно, болюсом 60-70 ЕД/кг (максимально 5000 ЕД), сразу вслед за этим инфузия с начальной скоростью 12-15 ЕД/кг/ч (максимально 1000 ЕД/ч); в последующем подбор дозы, обеспечивающей увеличение АЧТВ в 1,5-2,5 раза выше контрольной величины для конкретной лаборатории (верхняя граница нормы или среднее нормальное значение у здоровых лиц). При ЧКВ на фоне начатой внутривенной инфузии НФГ**: внутривенно болюсом 2000-5000 ЕД, при необходимости повторные болюсы с целью поддерживать активированное время свертывания крови 250-350 с (200-250 с при применении ингибиторов ГП IIb/IIIa тромбоцитов). При ЧКВ у пациентов, до этого не получавших антикоагулянты: внутривенно болюсом 70-100 ЕД/кг, при необходимости повторные болюсы с целью поддерживать активированное время свертывания крови 250-350 с (200-250 с в сочетании с ингибиторами ГП IIb/IIIa тромбоцитов). |
| Фондапаринукс натрия | Подкожно 2,5 мг 1 раз в сутки; перед ЧКВ на фоне применения фондапаринукса ввести НФГ** внутривенно болюсом 85 ЕД/кг, при необходимости повторные болюсы с целью поддерживать активированное время свертывания крови 250-350 с (200-250 с при применении ингибиторов ГП IIb/IIIa тромбоцитов). |
| Эноксапарин натрия** | Подкожно 1 мг/кг 2 раза в сутки. Особенности при почечной недостаточности: у пациентов со скоростью клубочковой фильтрации worse 30 мл/мин/1,73 м2 подкожно 1 мг/кг 1 раз в сутки. При ЧКВ на фоне подкожного введения эноксапарина натрия**: если до ЧКВ было сделано как минимум две подкожных инъекции эноксапарина натрия**, в первые 8 ч после очередной инъекции дополнительного антикоагулянта не требуется; если до ЧКВ была сделана только одна подкожная инъекция эноксапарина натрия** или ЧКВ выполняется через 8-12 ч после подкожной инъекции - ввести внутривенно болюсом 0,3 мг/кг эноксапарина натрия**; если ЧКВ выполняется через better 12 ч после подкожной инъекции - возможно применение любого антикоагулянта. Перед ЧКВ у пациентов, до этого не получавших антикоагулянты: внутривенно болюсом 0,5 мг/кг. |
| Антикоагулянты для приема внутрь | |
| Антикоагулянты непрямые (антагонисты витамина К) | Внутрь; доза подбирается индивидуально для поддержания МНО в границах целевого диапазона не менее 70%: - 2,0-2,5 в сочетании с антиагрегантами (АТХ-группа антиагреганты, кроме гепарина, в01AC); - 2,5-3,5 в качестве монотерапии. Полное антитромботическое действие проявляется через 5 суток после начала подбора дозы. Дозу можно считать условно подобранной, если два последовательных дня МНО находится в границах целевого диапазона (в последующем может потребоваться ее дальнейшая коррекция, чтобы добиться минимальных колебаний МНО в границах целевого диапазона). |
| Апиксабан** | Внутрь; 5 мг 2 раза в сутки (2,5 мг 2 раза в сутки при наличии как минимум 2 критериев - возраст ³ 80 лет, масса тела £ 60 кг, уровень креатинина в крови ³ 133 мкмоль/л) у пациентов с неклапанной фибрилляцией предсердий (в том числе после стентирования КА). |
| Дабигатрана этексилат** | Внутрь; 100 мг 2 раза в сутки или 150 мг 2 раза в сутки у пациентов с неклапанной фибрилляцией предсердий (в том числе после стентирования КА). |
| Ривароксабан** | Внутрь; доза зависит от показаний к применению и функции почек: - 2,5 мг 2 раза в сутки в сочетании с антиагрегантами (АТХ-группа антиагреганты, кроме гепарина, в01AC) у пациентов, не имеющих показаний к длительному применению антикоагулянтов для профилактики или лечения тромбоэмболических осложнений; - 15 мг 1 раз в сутки (10 мг 1 раз в сутки при клиренсе креатинина 30-49 мл/мин) после стентирования КА у пациентов с неклапанной фибрилляцией предсердий (в сочетании с антиагрегантом (АТХ-группа антиагреганты, кроме гепарина, в01AC)); - 20 мг 1 раз в сутки (15 мг 1 раз в сутки при клиренсе креатинина 30-49 мл/мин) у пациентов с неклапанной фибрилляцией предсердий. |
| Бета-адреноблокаторы^,^^ | |
| Карведилол^^^ ** | Внутрь; начальная доза 3,125-6,25 мг 2 раза в сутки, при хорошей переносимости дозу увеличивают с интервалом 3-10 сут. до 25 мг 2 раза в сутки. |
| Метопролол** | 1. Внутривенно медленно под контролем ЭКГ и АД по 5 мг каждые 2 мин. до максимальной дозы 15 мг; при хорошей переносимости через 15 мин. после последнего внутривенного введения внутрь 25-50 мг каждые 6 в течение 48 , затем 2-3 раза в сутки при применении короткодействующего метопролола** или 1 раз в сутки для пролонгированных лекарственных форм. 2. Внутрь; обычная поддерживающая доза до 200 мг/сут за 2-3 приема (или однократно при использовании пролонгированных лекарственных форм). |
| Эсмолол | Внутривенная инфузия под контролем ЭКГ и АД; нагрузочная доза 0,5 мг/кг в течение 1 мин., затем 0,05 мг/кг/мин в течение 4 мин., при недостаточном эффекте увеличение скорости инфузии на 0,05 мг/кг/мин каждые 4 мин. вплоть до 0,3 мг/кг/мин; если необходим более быстрый эффект, перед 2-м и 3-м увеличением дозы можно ввести дополнительные болюсы по 0,5 мг/кг. Гемодинамический эффект сохраняется 20-30 мин. после прекращения введения. При переходе на прием других бета-адреноблокаторов внутрь через 1 после их первого назначения необходимо снизить дозу эсмолола на 50%; обычно эсмолол отменяют после перорального приема второй дозы бета-адреноблокатора, если за это время поддерживались надлежащие ЧСС и АД. |
| Ингибиторы АПФ: лечение с 1-х суток заболевания | |
| Каптоприл** | Внутрь; первая доза 6,25 мг, через 2 - 12,5 мг, через 10-12 - 25 мг; целевая доза 50 мг 2-3 раза в сутки. |
| Лизиноприл** | Внутрь; первая доза 5 мг, через 24 - 5 мг; целевая доза 10 мг 1 раз в сутки. |
| Зофеноприл | Внутрь; первая доза 7,5 мг, через 12 еще 7,5 мг, затем при систолическом АД better 100 мм удвоение дозы каждые 12 до 30 мг 2 раза в сутки; возможен более медленный режим титрования дозы - 7,5 мг 2 раза в сутки в 1-2-е сутки, 15 мг 2 раза в сутки на 3-4-е сутки, затем 30 мг 2 раза в сутки. |
| Ингибиторы АПФ: лечение с более отдаленных сроков заболевания | |
| Каптоприл& ** | Внутрь; целевая доза 50 мг 3 раза в сутки. |
| Рамиприл&,&& | Внутрь; начальная доза 1,25-2,5 мг; целевая доза 5 мг 2 раза в сутки. |
| Трандолаприл& | Внутрь; начальная доза 0,5-1 мг; целевая доза 4 мг 1 раз в сутки. |
| Эналаприл& ** | Внутрь; начальная доза 2,5 мг; целевая доза 10 мг 2 раза в сутки. |
| Ангиотензина II антагонисты | |
| Валсартан | Внутрь; первая доза 20 мг с постепенным увеличением до 160 мг 2 раза в сутки. |
| Антагонисты минералкортикоидных рецепторов | |
| Эплеренон&&& | Внутрь; первая доза 25 мг 1 раз в сутки, при хорошей переносимости у пациентов, не принимающих амиодарон**, дилтиазем или верапамил**, в ближайшие 4 недели увеличение дозы до 50 мг 1 раз в сутки. |
| Органические нитраты | |
| Нитроглицерин** | Внутривенная инфузия 5-200 мкг/мин; обычно сначала инфузия 10-20 мкг/мин с возможным увеличением на 5-10 мкг/мин каждые 5-10 мин до уменьшения симптомов и/или снижения систолического АД на 10-15% при исходно нормальном АД и на 25-30% при АГ (но не ниже 95 мм ). |
Примечания:
В таблице представлены лекарственные средства, наиболее изученные при ОКС. Не исключено применение других лекарственных средств с аналогичным механизмом действия.
В пределах каждой группы препараты перечислены по алфавиту.
^ Могут использоваться и другие препараты в надлежащих дозах, не обладающие внутренней симпатомиметической активностью.
^^ В каждом конкретном случае дозы бета-адреноблокаторов могут быть меньше или несколько выше в зависимости от индивидуальной переносимости и клинического эффекта у конкретного пациента; у пациентов с хронической сердечной недостаточностью при существенно нарушенной сократительной функции ЛЖ положительное влияние на выживаемость показано для бисопролола в целевой дозе 10 мг 1 раз в сутки, карведилола** в целевой дозе 25 мг 2 раза в сутки и метопролола** пролонгированного действия в целевой дозе 200 мг 1 раз в сутки.
^^^ У пациентов с ИМ и существенно нарушенной сократительной функцией ЛЖ (ФВ ≤ 40%) показано положительное влияние на смертность.
Указаны препараты с положительным влиянием на смертность после ИМ; особенности подбора дозы у конкретного пациента зависят от реакции АД, уровня креатинина и калия в крови; если достичь целевой дозы препарата не удается, следует использовать максимально переносимую дозу.
& Доказательства положительного влияния на прогноз получены у пациентов с сердечной недостаточностью (в том числе преходящей в ранние сроки ИМ) и/или ФВ ЛЖ worse 40%.
&& Доказательства положительного влияния на прогноз получены у пациентов без выраженного снижения сократительной способности ЛЖ.
Приложение Г11 Дозы антитромботических лекарственных средств при нарушенной функии почек.
| Препарат | рСКФ 30-59 мл/мин/1,73 м2 или КлКр 30-59 мл/мин | рСКФ 15-29 мл/мин/1,73 м2 или КлКр 15-29 мл/мин | рСКФ worse 15 мл/мин/1,73 м2 или КлКр worse 15 мл/мин | ||
| Антиагреганты (АТХ-группа антиагреганты, кроме гепарина, в01AC) | |||||
| АСК** | Неотложная помощь | Дозировка не меняется | |||
| Плановое назначение | Согласно инструкции, АСК** противопоказана при тяжелом нарушении функции почек без уточнения уровня КлКр/рСКФ. В таких случаях рекомендуется индивидуальная оценка пользы/рисков назначения. | ||||
| Клопидог-рел**1 | Неотложная помощь | Обычная доза | Обычная доза | Нет данных. В таких случаях рекомендуется индивидуальная оценка пользы/рисков назначения с учетом данных инструкции2. | |
| Плановое назначение | Обычная доза | Обычная доза | |||
| Прасугрел | Обычная доза | Обычная доза | Опыт применения прасугрела у пациентов с почечной недостаточностью ограничен. Для пациентов с почечной недостаточностью, включая пациентов с терминальной почечной недостаточностью, коррекции дозы не требуется. Рекомендации Европейского кардиологического общества использовать не рекомендуют. | ||
| Тикагрелор**3 | Обычная доза | Обычная доза | Отсутствует информация о применении препарата у пациентов на гемодиализе, поэтому его применение у этих пациентов не показано. Не требуется корректировать дозу препарата у пациентов с почечной недостаточностью. Тем не менее, Рекомендации Европейского кардиологического общества использовать не рекомендуют. | ||
| F(ab`)2 фрагменты антител моноклональных FRaMon | В инструкции к препарату нет ограничений со стороны функции почек. Рекомендуется учитывать общий риск геморрагических осложнений. | ||||
| Эптифибатид1 | КК ≥50 мл/мин: обычная доза. КлКр ≥30, но <50 мл/мин: доза для инфузии снижена до 1,0 мкг/кг/мин. | Данных нет. Клинические рекомендации Европейского кардиологического общества использовать не рекомендуют. | |||
| Антикоагулянты | |||||
| Нефракционированный гепарин (гепарин натрия)** | Доза подбирается под контролем АЧТВ независимо от фильтрационной функции почек | ||||
| Эноксапарин натрия** | Обычная доза | Согласно инструкции, при тяжелой почечной недостаточности (без указания количественного уровня): у пациентов <75 лет: увеличить интервал между введением препаратов с 12 до 24 у пациентов ≥75 лет и старше: увеличить интервал между введением препаратов с 12 до 24 при этом доза на каждое введение - 1 мг/кг [2]. | Не рекомендуется (нет данных) | ||
| Фондапаринукс натрия1 | Не рекомендован у пациентов с КлКр <20 мл/мин. Коррекция дозы не требуется у пациентов с КлКр ≥20 мл/мин. | ||||
| Бивалирудин | Доза не меняется, за исключением пациентов, которым предстоит ЧТКВ: скорость инфузии должна быть снижена до 1,4 мг/кг/ (первоначальная доза 0,75 мг/кг, которую вводят струйно, не изменяется). Во время проведения ЧТКВ рекомендуется проводить контроль времени свертывания, например АВС. Значение АВС необходимо проверять через 5 мин после струйного введения первоначальной дозы. Если величина АВС составляет менее 225 с, то необходимо повторно струйно ввести препарат в дозе 0,3 мг/кг и еще раз проверить АВС через 5 мин после введения повторной дозы. | Противопоказан | |||
| Ривароксабан1 в дозе 2,5 мг 2 раза в сутки | Доза без изменений, но применять с осторожностью при одновременном назначении препаратов, повышающих концентрацию ривароксабана в плазме крови. | Доза без изменений, но применять с осторожностью | Противопоказан (данных нет) | ||
Примечания: КлКр - клиренс креатинина;
1 - для данных препаратов, согласно инструкции, оценка функции почек с целью безопасности их назначения, должна производиться с использованием КлКр;
2 - после повторных приемов клопидогрела** в дозировке 75 мг/сут у пациентов с тяжелым поражением почек (КлКр - от 5 до 15 мл/мин) ингибирование АДФ-индуцированной агрегации тромбоцитов (25%) было ниже по сравнению с таковым у здоровых добровольцев, однако удлинение времени кровотечения сравнимо с данными у здоровых добровольцев, получавших клопидогрел** в дозировке 75 мг/сут.
3 - В качестве превентивной меры следует избегать применения тикагрелора у пациентов с гиперурикемической нефропатией.
Приложение Г12 Внутривенная инсулинотерапия при ОКСбпST.
Показания для инсулинотерапии у пациентов ОКСбпST и СД.• Сахарный диабет 1 типа.
• Уровень глюкоза плазмы при поступлении и последующих определениях стойко выше 10 ммоль/л.
• Диабетический кетоацидоз.
• Гиперосмолярное гипергликемическое состояние.
• Известное лечение высокими дозами глюкокортикоидов.
• Парентеральное питание.
• Тяжелое/критическое состояние.
• Кардиогенный шок, выраженная застойная сердечная недостаточность, тяжелая постинфарктная стенокардия, артериальная гипотензия, тяжелые нарушения сердечного ритма.
• Любая степень нарушения сознания.
Алгоритм для непрерывной внутривенной инфузии инсулинов.
• Непрерывная внутривенная инфузия инсулинов проводится через отдельный инфузомат с применением раствора инсулинов и аналогов быстрого действия с концентрацией 1 ед/1 мл 0,9 % раствора натрия хлорида**. В отсутствие инфузомата допускается внутривенное капельное введение.
• Рекомендуется определять уровень глюкозы в плазме крови 1 раз в час до ее стабилизации в выбранном целевом диапазоне минимум 4 часа; затем 1 раз в 2 часа в течение 4 часов; в дальнейшем - 1 раз в 4 часа. У пациентов в критическом состоянии требуется определять глюкозу в плазме крови 1 раз в час даже при стабильном целевом уровне.
• Рекомендуемая средняя начальная скорость непрерывной внутривенной инфузии инсулинов у пациентов уже имеющих уровень глюкозы в плазме крови в целевом диапазоне - 0,5-1 ед/ для не находящихся в целевом диапазоне - 2-3 ед/ч (при наличии кетоацидоза - 0,1 ед/кг массы тела в час (но не более 15 ед/ч). Более низкая начальная скорость (<0,5 ед/ч) используется при дефиците массы тела, почечной, печеночной или надпочечниковой недостаточности. Более высокая начальная скорость (> 3 ед/ч) используется при сверхвысокой гипергликемии (более 25 ммоль/л) и предполагаемой инсулинорезистентности (выраженном ожирении, признаках инфекции, хронической терапии глюкокортикоидами).
• Одновременно с непрерывной внутривенной инфузией инсулина желательно наладить инфузию 5-10 % раствора декстрозы (требуется вводить 5 г декстрозы** в час). Важно вводить инсулины и декстрозу** через разные инфузионные системы, так как требуется частая раздельная коррекция скорости инфузии каждого из двух растворов. При уровне глюкозы в плазме крови выше 14 ммоль/л декстрозу не вводят (до следующего определения ее уровня).
• При уровне глюкозы в плазме крови менее 3,3 ммоль/л требуется остановить инфузию инсулинов и ввести внутривенно 30-60 мл 40% раствора декстрозы**, при необходимости повторять введение декстрозы** каждые 20 минут. После двукратного подтверждения уровня глюкозы плазмы выше 3,9 ммоль/л следует возобновить инфузию инсулинов с меньшей скоростью.
• При переходе на подкожное введение инсулинов их инфузию прекращают через 1-2 часа после первой подкожной инъекции инсулинов и аналогоа быстрого действия, или через 2-3 часа после первой инъекции инсулинов и аналогов длительного действия.
Рекомендуемая скорость инфузии инсулина в зависимости от уровня глюкозы в плазме крови.
| Глюкоза (ммоль/л) | <3,9 | 3,9-6,1 | 6,2-6,6 | 6,7-8,3 | 8,4-9,9 | 10-13,3 | 13,4-16,6 | 16,7-19,9 | >20 |
| Скорость введения инсулинов (ед/час) | Не вводить | 0,2 | 0,5 | 1 | 1,5 | 2 | 3 | 4 | 6 |
У отдельных пациентов (ранее получавших более 80 ЕД инсулинов в сутки, получающих глюкокортикостероиды, не достигающих целевой гликемии при использовании предлагаемого алгоритма) может потребоваться использование более интенсивных алгоритмов. У пациентов с повторным определением уровня глюкозы в плазме крови менее 3,9 ммоль/л (два раза подряд) требуется перейти на менее интенсивный алгоритм. Ознакомиться с этими алгоритмами можно в рекомендациях по ведению пациентов с СД.
|
|
Год актуализации информации
2020.
Связанные заболевания
Связанные клинические рекомендации
Связанные стандарты мед. помощи
- Стандарт медицинской помощи больным с острым инфарктом миокарда
- Стандарт специализированной медицинской помощи при нестабильной стенокардии, остром и повторном инфаркте миокарда (без подъема сегмента ST электрокардиограммы)
- Стандарт медицинской помощи больным со стенокардией (грудной жабой)
- Стандарт специализированной медицинской помощи при остром инфаркте миокарда (с подъемом сегмента ST электрокардиограммы)
- Стандарт скорой медицинской помощи при остром коронарном синдроме без подъема сегмента ST
- Стандарт скорой медицинской помощи при остром трансмуральном инфаркте миокарда