МКБ-10 коды
|
|
Вступление
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: с92.0, с92.3, с92.5, с92.6, с92.7, с92.8, с92.9, с93.0, с94.0, с94.2.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 131.
Разработчик клинической рекомендации.
• Ассоциация онкологов России.
• Некоммерческое партнерство содействия развитию гематологии и трансплантологии костного мозга Национальное гематологическое общество .
Одобрено Научно-практическим Советом Минздрава РФ.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 131.
Разработчик клинической рекомендации.
• Ассоциация онкологов России.
• Некоммерческое партнерство содействия развитию гематологии и трансплантологии костного мозга Национальное гематологическое общество .
Одобрено Научно-практическим Советом Минздрава РФ.
|
|
 Список сокращений
Список сокращений
Алло-ТГСК - трансплантация аллогенных гемопоэтических стволовых клеток.
Алло-ТКМ - трансплантация аллогенного костного мозга.
Ауто-ТГСК - трансплантация аутологичных гемопоэтических стволовых клеток.
В/в - внутривенный.
ВОЗ - Всемирная организация здравоохранения.
ИФТ - иммунофенотипическое исследование.
КТ - компьютерная томография.
МДС - миелодиспластический синдром.
МОБ - минимальная остаточная болезнь.
МПЗ - миелопролиферативное заболевание.
ОЛ - острый лейкоз.
ОЛСФ - острый лейкоз смешанного фенотипа.
ОМЛ - острый миелоидный лейкоз.
П/к - подкожно.
ПР - полная ремиссия.
ПЦР - полимеразная цепная реакция.
ТГСК - трансплантация гемопоэтических стволовых клеток.
ТКМ - трансплантация костного мозга.
УЗИ - ультразвуковое исследование.
ХТ - химиотерапия.
ECOG - (Eastern сooperative Oncology Group) Восточная объединенная онкологическая группа.
FAB-классификация - французско-американско-британская классификация.
FISH - флуоресцентная in situ гибридизация.
MPO (myeloperoxidase) - миелопероксидаза.
NCCN - (National сomprehensive сancer Network) Национальная общественная противораковая сеть.
** - жизненно необходимые и важнейшие лекарственные препараты.
- препарат, применяющийся не в соответствии с показаниями к применению и противопоказаниями, способами применения и дозами, содержащимися в инструкции по применению лекарственного препарата (офф-лейбл).
Алло-ТКМ - трансплантация аллогенного костного мозга.
Ауто-ТГСК - трансплантация аутологичных гемопоэтических стволовых клеток.
В/в - внутривенный.
ВОЗ - Всемирная организация здравоохранения.
ИФТ - иммунофенотипическое исследование.
КТ - компьютерная томография.
МДС - миелодиспластический синдром.
МОБ - минимальная остаточная болезнь.
МПЗ - миелопролиферативное заболевание.
ОЛ - острый лейкоз.
ОЛСФ - острый лейкоз смешанного фенотипа.
ОМЛ - острый миелоидный лейкоз.
П/к - подкожно.
ПР - полная ремиссия.
ПЦР - полимеразная цепная реакция.
ТГСК - трансплантация гемопоэтических стволовых клеток.
ТКМ - трансплантация костного мозга.
УЗИ - ультразвуковое исследование.
ХТ - химиотерапия.
ECOG - (Eastern сooperative Oncology Group) Восточная объединенная онкологическая группа.
FAB-классификация - французско-американско-британская классификация.
FISH - флуоресцентная in situ гибридизация.
MPO (myeloperoxidase) - миелопероксидаза.
NCCN - (National сomprehensive сancer Network) Национальная общественная противораковая сеть.
** - жизненно необходимые и важнейшие лекарственные препараты.
- препарат, применяющийся не в соответствии с показаниями к применению и противопоказаниями, способами применения и дозами, содержащимися в инструкции по применению лекарственного препарата (офф-лейбл).
Термины и определения
Острые миелоидные лейкозы (ОМЛ). Клональные опухолевые заболевания кроветворной ткани, связанные с мутацией в клетке-предшественнице гемопоэза, следствием которой становятся блок дифференцировки и бесконтрольная пролиферация незрелых миелоидных клеток [1,2].
Полной ремиссией (ПР) ОМЛ принято называть состояние кроветворной ткани, при котором в пунктате костного мозга обнаруживается 5 % и менее бластных клеток при нормальном соотношении всех ростков кроветворения, отсутствуют бластные клетки с палочками Ауэра и экстрамедуллярные очаги при количестве нейтрофилов в периферической крови ³1,0 109/л, при количестве тромбоцитов ³100 109/л, при отсутствии экстрамедуллярных очагов лейкемического роста. Указанные показатели должны сохраняться в стабильном состоянии в течение >1 месяца. Устанавливается при отсутствии данных о статусе минимальной остаточной болезни (МОБ).
Полная ремиссия с отсутствием МОБ. ПР с отсутствием в пунктате костного мозга, обнаруженного в дебюте ОМЛ генетического маркера (методом полимеразной цепной реакции (ПЦР)) или клеток с аберрантным иммунофенотипом (методом проточной цитометрии).
М инимальная остаточная болезнь - небольшая популяция опухолевых клеток, которая не может быть зафиксирована с помощью светового микроскопа, но обнаруживается более тонкими методами исследования, выявляющими 1 лейкемическую клетку на 104-6 исследуемых.
Полная ремиссия с неполным восстановлением - ПР при сохраняющейся нейтропении (<1 109/л) или тромбоцитопении (<100 109/л).
Частичная ремиссия. Все гематологические критерии ПР; снижение процента бластных клеток в пунктате костного мозга до 5-25 %; снижение числа бластных клеток в пунктате костного мозга не менее чем на 50 % от исходного до начала лечения. Данный критерий используется для оценки эффективности лечения ОМЛ преимущественно в ходе клинических исследований I-II фазы.
Общая выживаемость. Для оценки общей выживаемости анализируют временные параметры всех пациентов, которым начали лечение. Точкой отсчета является день начала терапии. Событием считается только смерть пациента от любой причины (ранняя летальность, смерть в период ремиссии от любой причины, смерть в период рецидива). Этот анализ позволяет оценить число реально оставшихся в живых пациентов с ОМЛ на фоне проведенной терапии.
Безрецидивная выживаемость. При оценке безрецидивной выживаемости учитывают данные только тех пациентов, у которых была достигнута ПР. Точкой отсчета считается дата достижения ПР. Событиями считаются рецидив и смерть от любой причины (в период консолидации или поддерживающего лечения, от рецидива, в период ремиссии от другой причины, например, суицида). Цензурируют только тех пациентов, которые были живы и находились в ПР в момент проведения анализа.
Вероятность сохранения ПР (обратное от вероятности развития рецидива). При оценке вероятности сохранения ПР учитываются данные только тех пациентов, у которых достигнута ПР. При этом точкой отсчета служит дата достижения ПР. Событием считается только рецидив заболевания. Цензурируют всех пациентов, кто жив в ПР в момент проведения анализа. Пациенты, умершие в период ПР от осложнений, связанных с лечением, или от других причин, цензурируют в день смерти, как пациентов, находившихся в ПР.
Вероятность сохранения ПР является тем показателем, который позволяет оценивать истинную противоопухолевую эффективность какой-либо терапии без учета таких субъективных моментов, как выхаживание пациентов от осложнений, связанных с самим лечением.
Бессобытийная выживаемость. Этот показатель оценивает выживаемость всех пациентов, включенных в анализ, с момента начала терапии. Событием считается ранняя летальность, факт недостижения ПР через 2 месяца от начала лечения, смерть в период ремиссии от осложнений химиотерапии (ХТ) или других причин, а также рецидив заболевания. Цензурируют только пациентов, у которых была достигнута ПР в течение первых 2 курсов ХТ, и они остаются живыми, сохраняя ПР, на момент проведения анализа.
Резистентная форма ОМЛ, по мнению большинства российских экспертов, констатируется при отсутствии ПР после завершения 2 курсов индукционной терапии. Важно отметить, что, по международным критериям, резистентность при ОМЛ можно оценивать лишь через 7 дней после завершения курса полихимиотерапии. Если пациент умирает в течение курса ХТ или в течение 7 дней после него, определить, резистентная у него форма лейкоза или нет, нельзя, и пациентов в этом случае относят к категории неудач в лечении как неопределенный исход.
Смерть в аплазии. Смерть пациента в период индукционной терапии (1-2 курса). Этот критерий объединяет понятие «смерть в аплазии» - смерть пациента, прожившего после окончания курса ХТ ³7 дней, в период миелотоксического агранулоцитоза и аплазии кроветворной ткани, при отсутствии персистенции лейкемии, доказанной пункцией костного мозга.
Смерть от неопределенной причины - 1) смерть пациента до завершения терапии; 2) смерть пациента в период <7 дней после завершения ХТ; в) смерть пациента, у которого в периферической крови не выявляются бластные клетки, но пункция костного мозга не выполнена, через ³7 дней после завершения индукционной терапии.
В настоящее время нередко пользуются понятиями 30-дневная и 60-дневная летальность, смерть от любых причин в указанные периоды времени, совпадающие с 1-м и 2-м курсом индукции; 60-дневную летальность ранее определяли, как «ранняя летальность».
Рецидив гематологический. Обнаружение в пунктате костного мозга более 5 % бластных клеток и/или экстрамедуллярного очага опухоли, в том числе нейролейкемии.
Рецидив молекулярный/иммунологический. Выявление МОБ методом проточной цитометрии и/или ПЦР при условии анализа аберрантного иммунофенотипа или выполнения молекулярного исследования до начала терапии.
Индукция ремиссии. Период начального лечения, целью которого являются максимально быстрое и существенное сокращение опухолевой массы и достижение ПР, (обычно 1-2 курса). Именно в этот период на фоне применения противоопухолевых препаратов цитостатических средств количество лейкемических клеток в костном мозге уменьшается примерно в 100 раз, в момент констатации ПР в костном мозге морфологически определяется менее 5 % опухолевых клеток.
Консолидация ремиссии. Вторым этапом терапии острого лейкоза (ОЛ) является закрепление достигнутого противоопухолевого эффекта (обычно 1-2 курса). В настоящее время в большинстве случаев консолидация - наиболее агрессивный и высокодозный этап при лечении ОЛ. Задачей этого периода является по возможности еще большее уменьшение числа остающихся после индукции лейкемических клеток.
Поддерживающее лечение. Продолжение цитостатического воздействия в меньших дозах, чем в период индукции/консолидации ремиссии, или иного (таргетного) воздействия на возможно остающийся опухолевый клон.
Профилактика или, при необходимости, лечение нейролейкемии. Этот этап распределяется на все периоды программного лечения - индукцию ремиссии, консолидацию и поддерживающее лечение.
Трансплантация костного мозга (ТКМ). Под этим термином объединены трансплантация гемопоэтических стволовых клеток (ТГСК) костного мозга периферической крови и пуповинной (плацентарной) крови.
Полной ремиссией (ПР) ОМЛ принято называть состояние кроветворной ткани, при котором в пунктате костного мозга обнаруживается 5 % и менее бластных клеток при нормальном соотношении всех ростков кроветворения, отсутствуют бластные клетки с палочками Ауэра и экстрамедуллярные очаги при количестве нейтрофилов в периферической крови ³1,0 109/л, при количестве тромбоцитов ³100 109/л, при отсутствии экстрамедуллярных очагов лейкемического роста. Указанные показатели должны сохраняться в стабильном состоянии в течение >1 месяца. Устанавливается при отсутствии данных о статусе минимальной остаточной болезни (МОБ).
Полная ремиссия с отсутствием МОБ. ПР с отсутствием в пунктате костного мозга, обнаруженного в дебюте ОМЛ генетического маркера (методом полимеразной цепной реакции (ПЦР)) или клеток с аберрантным иммунофенотипом (методом проточной цитометрии).
М инимальная остаточная болезнь - небольшая популяция опухолевых клеток, которая не может быть зафиксирована с помощью светового микроскопа, но обнаруживается более тонкими методами исследования, выявляющими 1 лейкемическую клетку на 104-6 исследуемых.
Полная ремиссия с неполным восстановлением - ПР при сохраняющейся нейтропении (<1 109/л) или тромбоцитопении (<100 109/л).
Частичная ремиссия. Все гематологические критерии ПР; снижение процента бластных клеток в пунктате костного мозга до 5-25 %; снижение числа бластных клеток в пунктате костного мозга не менее чем на 50 % от исходного до начала лечения. Данный критерий используется для оценки эффективности лечения ОМЛ преимущественно в ходе клинических исследований I-II фазы.
Общая выживаемость. Для оценки общей выживаемости анализируют временные параметры всех пациентов, которым начали лечение. Точкой отсчета является день начала терапии. Событием считается только смерть пациента от любой причины (ранняя летальность, смерть в период ремиссии от любой причины, смерть в период рецидива). Этот анализ позволяет оценить число реально оставшихся в живых пациентов с ОМЛ на фоне проведенной терапии.
Безрецидивная выживаемость. При оценке безрецидивной выживаемости учитывают данные только тех пациентов, у которых была достигнута ПР. Точкой отсчета считается дата достижения ПР. Событиями считаются рецидив и смерть от любой причины (в период консолидации или поддерживающего лечения, от рецидива, в период ремиссии от другой причины, например, суицида). Цензурируют только тех пациентов, которые были живы и находились в ПР в момент проведения анализа.
Вероятность сохранения ПР (обратное от вероятности развития рецидива). При оценке вероятности сохранения ПР учитываются данные только тех пациентов, у которых достигнута ПР. При этом точкой отсчета служит дата достижения ПР. Событием считается только рецидив заболевания. Цензурируют всех пациентов, кто жив в ПР в момент проведения анализа. Пациенты, умершие в период ПР от осложнений, связанных с лечением, или от других причин, цензурируют в день смерти, как пациентов, находившихся в ПР.
Вероятность сохранения ПР является тем показателем, который позволяет оценивать истинную противоопухолевую эффективность какой-либо терапии без учета таких субъективных моментов, как выхаживание пациентов от осложнений, связанных с самим лечением.
Бессобытийная выживаемость. Этот показатель оценивает выживаемость всех пациентов, включенных в анализ, с момента начала терапии. Событием считается ранняя летальность, факт недостижения ПР через 2 месяца от начала лечения, смерть в период ремиссии от осложнений химиотерапии (ХТ) или других причин, а также рецидив заболевания. Цензурируют только пациентов, у которых была достигнута ПР в течение первых 2 курсов ХТ, и они остаются живыми, сохраняя ПР, на момент проведения анализа.
Резистентная форма ОМЛ, по мнению большинства российских экспертов, констатируется при отсутствии ПР после завершения 2 курсов индукционной терапии. Важно отметить, что, по международным критериям, резистентность при ОМЛ можно оценивать лишь через 7 дней после завершения курса полихимиотерапии. Если пациент умирает в течение курса ХТ или в течение 7 дней после него, определить, резистентная у него форма лейкоза или нет, нельзя, и пациентов в этом случае относят к категории неудач в лечении как неопределенный исход.
Смерть в аплазии. Смерть пациента в период индукционной терапии (1-2 курса). Этот критерий объединяет понятие «смерть в аплазии» - смерть пациента, прожившего после окончания курса ХТ ³7 дней, в период миелотоксического агранулоцитоза и аплазии кроветворной ткани, при отсутствии персистенции лейкемии, доказанной пункцией костного мозга.
Смерть от неопределенной причины - 1) смерть пациента до завершения терапии; 2) смерть пациента в период <7 дней после завершения ХТ; в) смерть пациента, у которого в периферической крови не выявляются бластные клетки, но пункция костного мозга не выполнена, через ³7 дней после завершения индукционной терапии.
В настоящее время нередко пользуются понятиями 30-дневная и 60-дневная летальность, смерть от любых причин в указанные периоды времени, совпадающие с 1-м и 2-м курсом индукции; 60-дневную летальность ранее определяли, как «ранняя летальность».
Рецидив гематологический. Обнаружение в пунктате костного мозга более 5 % бластных клеток и/или экстрамедуллярного очага опухоли, в том числе нейролейкемии.
Рецидив молекулярный/иммунологический. Выявление МОБ методом проточной цитометрии и/или ПЦР при условии анализа аберрантного иммунофенотипа или выполнения молекулярного исследования до начала терапии.
Индукция ремиссии. Период начального лечения, целью которого являются максимально быстрое и существенное сокращение опухолевой массы и достижение ПР, (обычно 1-2 курса). Именно в этот период на фоне применения противоопухолевых препаратов цитостатических средств количество лейкемических клеток в костном мозге уменьшается примерно в 100 раз, в момент констатации ПР в костном мозге морфологически определяется менее 5 % опухолевых клеток.
Консолидация ремиссии. Вторым этапом терапии острого лейкоза (ОЛ) является закрепление достигнутого противоопухолевого эффекта (обычно 1-2 курса). В настоящее время в большинстве случаев консолидация - наиболее агрессивный и высокодозный этап при лечении ОЛ. Задачей этого периода является по возможности еще большее уменьшение числа остающихся после индукции лейкемических клеток.
Поддерживающее лечение. Продолжение цитостатического воздействия в меньших дозах, чем в период индукции/консолидации ремиссии, или иного (таргетного) воздействия на возможно остающийся опухолевый клон.
Профилактика или, при необходимости, лечение нейролейкемии. Этот этап распределяется на все периоды программного лечения - индукцию ремиссии, консолидацию и поддерживающее лечение.
Трансплантация костного мозга (ТКМ). Под этим термином объединены трансплантация гемопоэтических стволовых клеток (ТГСК) костного мозга периферической крови и пуповинной (плацентарной) крови.
|
|
Описание
1,1,Определение заболевания или состояния (группы заболеваний или состояний).
Острые миелоидные лейкозы (ОМЛ). Клональные опухолевые заболевания кроветворной ткани, связанные с мутацией в клетке-предшественнице гемопоэза, следствием которой становятся блок дифференцировки и бесконтрольная пролиферация незрелых миелоидных клеток [1,2].1,2,Этиология и патогенез заболевания или состояния (группы заболеваний или состояний).
ОМЛ является следствием повреждения (мутации) в генетическом материале клоногенной кроветворной клетки. В результате этого происходят нарушение контроля за клеточным циклом, изменение процесса транскрипции и продукции ряда ключевых белков. Вследствие бесконтрольной пролиферации в отсутствие дифференцировки происходит накопление патологических клеток. Тот факт, что патогенез ОЛ связан с генетическими поломками, довольно часто подтверждается обнаружением различных хромосомных аберраций (транслокаций, делеций, инверсий ). В большинстве случаев конкретная причина возникновения ОМЛ остается неизвестной. Однако существует несколько предрасполагающих факторов, которые значительно увеличивают риск развития этого заболевания. Четко доказанная связь ионизирующей радиации при взрыве атомной бомбы, а также химио- и радиотерапии по поводу других опухолей с повышенным риском возникновения ОЛ заставила изучить другие возможные лейкемогенные факторы (низкие дозы радиации, химические вещества, курение, электромагнитные волны). Доказано, что между курением и риском развития ОЛ существует дозовая зависимость, которая особенно очевидна для лиц старше 60 лет. Ряд исследователей предполагают, что около 20 % случаев ОМЛ являются следствием курения. Бензол при длительном воздействии на организм человека дает лейкемогенный эффект, но при небольших концентрациях этого вещества, с которыми чаще всего сталкиваются люди на производстве, не доказана взаимосвязь с повышенным риском возникновения ОМЛ. При изучении постоянного воздействия малых доз радиации пока не получено доказательств в пользу увеличения частоты заболеваемости ОЛ. Впервые взаимосвязь между предшествующей ХТ, лучевым лечением каких-либо других опухолевых заболеваний и увеличенным риском развития ОМЛ была отмечена у пациентов, излеченных от лимфомы Ходжкина. Доказано, что не столько кумулятивная доза, сколько интенсивность дозового воздействия обусловливает повышение частоты заболеваемости ОМЛ. Риск развития вторичного ОМЛ наиболее высок в период от 2 до 9 лет после завершения предшествующей ХТ. В 85 % случаев вторичные лейкозы возникают в сроки до 10 лет от окончания лечения [1,2]. Этиология и специфические факторы, приводящие к развитию вторичных миелоидных опухолей, полностью не изучены. В патогенез вовлечены многие генетические пути и кооперативные мутации. Вторичные ОМЛ, ассоциированные с применением алкилирующих препаратов, часто дебютируют с миелодиспластическим синдромом (МДС) с моносомией или частичной делецией хромосом 5 и 7. Этот тип ОМЛ возникает относительно поздно, в среднем через 5-7 лет после лечения первичной опухоли. В Приложении А3,6 приведена характеристика вторичных ОМЛ, ассоциированных с применением ингибиторов топоизомеразы II и алкилирующих агентов.1,3,Эпидемиология заболевания или состояния (группы заболеваний или состояний).
Считается, что ОМЛ заболевают в среднем 3-5 человек на 100 тыс. населения в год. При этом заболеваемость резко возрастает в возрасте старше 60 лет и составляет 12-13 случаев на 100 тыс. населения у лиц в возрасте старше 80 лет. Медиана возраста этого заболевания составляет 65 лет. При численности населения 140 млн жителей в России расчетный показатель заболеваемости (по данным Европейских и Американских исследователей) должен составлять около 5 тыс. заболевших [3].По результатам регистрационного исследования, выполненного российской исследовательской группой по изучению ОЛ в ряде регионов России, медиана возраста диагностики ОМЛ составляет 53 года, что более чем на 10 лет меньше, чем в западных странах. Эти показатели свидетельствуют как о недостаточной диагностике ОМЛ у пациентов старшей возрастной группы, так и о меньшей продолжительности жизни населения в нашей стране. Заболеваемость, по данным регистрационного исследования, составила 1,32 случая на 100 тыс. взрослого населения. И несмотря на то что ОМЛ относят к орфанным заболеваниям, социальная значимость лечения этого самого грозного заболевания системы крови определяет необходимость организации адекватной специализированной помощи, предусматривающей взаимодействие многих медицинских дисциплин, совокупность клинических, лабораторных, инструментальных и научных исследований, преемственность стационарной и амбулаторной помощи [1,2].
1,4,Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем.
C92,0 - Острый миелоидный лейкоз.Исключение: обострение хронического миелоидного лейкоза (C92,1).
C92,3 - Миелоидная саркома (хлорома, гранулоцитарная саркома).
C92,5 - Острый миеломоноцитарный лейкоз.
С92,6 - Острый миелоидный лейкоз с 11q23-аномалией.
C92,7 - Другой миелоидный лейкоз.
С92,8 - Острая миелоидная лейкемия с мультилинейной дисплазией.
C92,9 - Миелоидный лейкоз неуточненный.
С93,0 - Острый моноцитарный лейкоз.
С94,0 - Острая эритремия и эритролейкоз.
С94,2 - Острый мегакариобластный лейкоз.
1,5,Классификация заболевания или состояния (группы заболеваний или состояний).
Диагноз ОМЛ устанавливают при обнаружении в костном мозге 20 % бластных клеток и более (детальнее см далее).Перечень вариантов острого миелоидного лейкоза и других опухолей с миелоидной дифференцировкой (Всемирная организация здравоохранения (ВОЗ), 2016) [4,5].
Классификация Всемирной организации здравоохранения (ВОЗ) (2016) подразделяет все ОМЛ, основываясь на их цитогенетических и молекулярно-генетических особенностях, и именно эти особенности формируют клинико-патологические группы:
• ОМЛ с устойчиво выявляемыми генетическими аномалиями.
ОМЛ с t(8;21)(q22;q22); RUNX1-RUNX1T1.
ОМЛ с inv(16)(p13,1q22) или t(16;16)(p13,1;q22); сBFB-MYH11.
Острый промиелоцитарный лейкоз с t(15;17)(q22;q12); PML-RARA.
ОМЛ с t(9;11)(p22;q23); MLLT3-MLL.
ОМЛ с t(6;9)(p23;q34); DEK-NUP214.
ОМЛ с inv(3)(q21q26,2) или t(3;3)(q21;q26,2); RPN1-EVI1.
ОМЛ (мегакариобластный) с t(1;22)(p13;q13); RBM15-MKL1.
ОМЛ с вCR/ABL1*.
• ОМЛ с генными мутациями*:
ОМЛ с мутированным геном NPM1*.
ОМЛ с биаллельной мутацией гена сEBPA*.
ОМЛ с мутированным геном RUNX1*.
• ОМЛ с изменениями, связанными с миелодисплазией.
• Миелоидные неоплазии, связанные с предшествующей ХТ.
• ОМЛ, по-другому не специфицированные (NOS).
Острый миелобластный лейкоз с минимальной дифференцировкой.
Острый миелобластный лейкоз без созревания.
Острый миелобластный лейкоз с созреванием.
Острый миеломонобластный лейкоз.
Острый монобластный/моноцитарный лейкоз.
Острый эритромиелоз.
Острый мегакариобластный лейкоз.
Острый лейкоз из базофилов.
Острый панмиелоз с миелофиброзом (синоним: острый миелофиброз, острый миелосклероз).
• Миелоидная саркома (синоним: экстрамедуллярная миелоидная опухоль, гранулоцитарная саркома, хлорома).
• Миелоидные опухоли, связанные с синдромом Дауна.
Транзиторный аномальный миелопоэз (синоним: транзиторное миелопролиферативное заболевание (МПЗ)).
Миелоидный лейкоз, связанный с синдромом Дауна.
• Опухоль из плазмацитоидных дендритных клеток.
• Острые лейкозы неопределенной линии дифференцировки.
Острый недифференцированный лейкоз.
Острый лейкоз смешанного фенотипа (ОЛСФ) с t(9;22)(q34;q11,2); вCR-ABL1.
ОЛСФ с t(v;11q23,3); реаранжировка гена KMT2A (ранее - MLL).
ОЛСФ, в/миелоидный, NOS.
ОЛСФ, T/миелоидный, NOS.
ОЛСФ NOS*.
ОЛ неопределенной линии дифференцировки NOS*.
*Новые группы, введенные в классификацию ВОЗ в 2016 г.
BCR-ABL1-позитивный ОЛ может быть диагностирован как ОЛСФ, но терапия пациентам с этим вариантом проводится по программам лечения вCR-ABL1-позитивного острого лимфобластного лейкоза.
Подгруппа «ОМЛ с устойчиво выявляемыми хромосомными аномалиями» объединяет несколько вариантов ОМЛ:
• ОМЛ с t(8;21)(q22;q22); RUNX1-RUNX1T1;
• ОМЛ с inv(16)(p13,1q22) или t(16;16)(p13,1;q22); сBFB-MYH11 (при выявлении указанных хромосомных перестроек, несмотря на число бластных клеток в пунктате костного мозга, всегда устанавливают диагноз ОМЛ) ;
• Острый промиелоцитарный лейкоз с t(15;17)(q22;q12); PML-RARA; транслокации RARA с другими партнерами выделяются в отдельные формы ОМЛ, например ОМЛ с t(11;17)(q23;q12); ZBTB16-RARA; ОМЛ с t(11;17)(q13; q12); NUMA1-RARA; ОМЛ с t(5;17)(q35;q12); NPM1-RARA; ОМЛ с STAT5BRARA.
Ранее выделяемая категория «ОМЛ с аномалиями 11q23 (MLL)» была переведена в категорию «ОМЛ с t(9;11)(p22;q23); MLLT3-MLL». Другие транслокации, отличающиеся от тех, что включают MLLT3, должны быть отдельно указаны в диагнозе, например ОМЛ с t(6;11)(q27;q23); MLLT4-MLL; ОМЛ с t(11;19)(q23;p13,3); MLLMLLT1; ОМЛ с t(11;19)(q23;p13,1); MLL-ELL; ОМЛ с t(10;11)(p12;q23); MLLT10- MLL.
Были выделены 3 новых подгруппы:
• ОМЛ с t(6;9)(p23;q34); DEK-NUP214;
• ОМЛ с inv(3)(q21q26,2) или t(3;3)(q21; q26,2); RPN1-EVI1;
• ОМЛ (мегакариобластный) с t(1;22)(p13;q13); RBM15-MKL1, редкий вариант ОЛ, наиболее часто диагностируемый у детей.
У пациентов ОМЛ с нормальным кариотипом были выделены 2 новые категории:
• ОМЛ с мутированным геном NPM1 (нуклеофозмин (ядерный фосфопротеин в23, нуматрин));
• ОМЛ с мутированным геном сEBPA (белок, связывающий энхансер сCAAT альфа (CCAAT/enhancer binding protein (C/EBP) alpha)). Накапливается все больше доказательств в пользу того, что эти мутации определяют нарушения дифференцировки гемопоэтических клеток, и относятся к так называемым мутациям 2-го класса.
Мутации в гене fms-связанной тирозинкиназы 3 (fms-related tyrosine kinase, FLT3) обнаруживают при многих вариантах ОМЛ, и их относят к мутациям 1-го класса, к тем, которые определяют преимущество опухолевых клеток в пролиферации и/или выживании. ОМЛ с мутациями FLT3 не выделяются в отдельную категорию, однако необходимо определять эти мутации, так как они имеют прогностическую значимость. Рекомендуется не только определять наличие FLT3-ITD, но и определять, так называемое аллельное соотношение, которое характеризует объем опухоли. Аллельное соотношение считается высоким при значениях ≥0,5 и низким - при значениях <0,5. Прогностическую значимость имеют высокие значения.
Ранее выделяемая подгруппа «ОМЛ с мультилинейной дисплазией» в классификации ВОЗ (2016) определяется как «ОМЛ с изменениями, связанными с миелодисплазией». ОМЛ могут относиться к категории «ОМЛ с изменениями, связанными с миелодисплазией», если:
• 20 % бластных клеток в костном мозге или периферической крови;
• существует предшествующая история МДС или иного МПЗ;
• существуют цитогенетические аномалии, ассоциированные с миелодисплазией:
• комплексный кариотип (3 хромосомных аномалии и более);
• несбалансрованные перестройки: -7 или del(7q); -5 или del(5q); i(17q) или t(17p); -13 или del(13q); del(11q); del(12p) или t(12p); del(9q); idic(X)(q13);
• сбалансированные перестройки (транслокации): t(11;16)(q23;p13,3); t(3;21)(q26,2;q22,1); t(1;3)(p36,3;q21,1); t(2;11)(p21;q23); t(5;12)(q33;p12); t(5;7)(q33;q11,2); t(5;17)(q33;p13); t(5;10)(q33;q21); t(3;5)(q25;q34).
• мультилинейная дисплазия;
• отсутствуют «устойчиво выявляемые хромосомные аномалии»;
• ранее не проводилась ХТ по поводу другого заболевания.
Острый миелоидный лейкоз, как другие миелоидные опухоли, возникшие вследствие ранее проводимой ХТ по поводу других заболеваний, в отдельную форму ОМЛ не выделяются.
Прогностические факторы.
Прогностические факторы могут быть подразделены на 2 основные группы [6]:
1-я группа - факторы, основанные на характеристиках пациента и состоянии его общего здоровья;
2-я группа - факторы, обусловленные биологическими характеристиками лейкемического клона;
3-я группа, отмеченная в этой главе, является не объективным критерием, а субъективным, но исключительно принципиальным фактором, особенно в условиях России - адекватность проводимой ХТ.
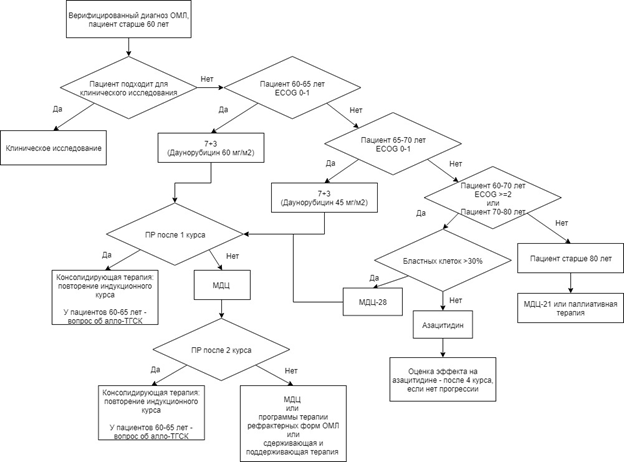
Факторы прогноза, связанные с пациентом. Возраст является одним из универсальных, независимых и устойчивых факторов прогноза. Долгосрочные результаты лечения пациентов с ОМЛ в возрасте старше 60 лет в целом значительно хуже по сравнению с таковыми у пациентов моложе 60 лет. Фактически сопоставимыми с результатами у пациентов моложе 60 лет являются таковые у пациентов в возрасте 60-65 лет, если им проводят терапию по протоколам лечения, принятым у более молодых.
Это обусловлено как минимум двумя причинами. Во-первых, увеличением с возрастом частоты неблагоприятных цитогенетических поломок: отмечается постепенное нарастание случаев с несбалансированными хромосомными аберрациями, с комплексным и моносомным кариотипом. Одновременно с этим снижается частота обнаружения сбалансированных аберраций, включая такие благоприятные варианты, как транслокации t(8;21), t(15;17) и инверсия 16-й хромосомы inv(16). Не исключено, что данный феномен может быть обусловлен тем, что с возрастом увеличивается частота возникновения ОМЛ из предшествующего МДС. Другой признак, который определяет отрицательное влияние возраста на прогноз ОМЛ, - присоединение сопутствующих заболеваний, наличие которых при прочих равных условиях определяет значительное ухудшение общесоматического статуса по сравнению с молодыми пациентами.
Факторы прогноза, связанные с заболеванием (ОМЛ). Факторы, связанные с заболеванием и влияющие на результаты терапии, следует анализировать на всех этапах лечения. Это обусловлено тем, что лейкозассоциированные факторы прогноза позволяют оценить объем опухолевой массы, чувствительность бластных клеток к противоопухолевым препаратам, скорость элиминации лейкемических клеток и объем МОБ.
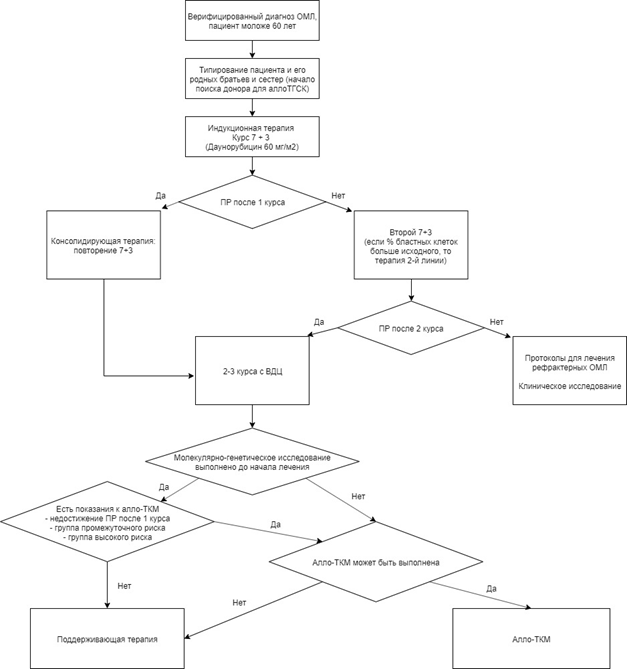
Прежде всего, необходимо учитывать такие вполне доступные клинико-гематологические параметры, ассоциированные с неблагоприятным течением ОМЛ, как лейкоцитоз >100 109/л, недостижение ПР после первого индукционного курса.
Одним из важнейших факторов прогноза, сопряженных с ОМЛ, является кариотип лейкемических клеток. Исследование кариотипа необходимо проводить в обязательном порядке всем пациентам с подозрением на ОМЛ. Данные цитогенетического исследования позволяют верифицировать ОМЛ в случаях, когда принципиальным является не количество бластных клеток (меньше или больше 20 %), а обнаружение характерных хромосомных аберраций. Речь идет, в частности, о так называемом сBF (Сore вinding Factor) ОМЛ, который объединяет случаи с транслокацией t(8;21) и инверсией inv(16), независимо от отсутствия или наличия дополнительных хромосомных аберраций.
Помимо этого, на основании изучения кариотипа представляется возможным стратифицировать пациентов с ОМЛ на 3 основные группы: благоприятного, промежуточного и неблагоприятного прогноза ( см Приложение Г1). Подразделение пациентов ОМЛ на эти группы целесообразно с точки зрения выбора тактики постремиссионной терапии: применение цитарабина** в высоких дозах, использование аллогенной ТГСК (алло-ТГСК). В последнее время ряд российских и американских экспертов пациентам с неблагоприятными аномалиями кариотипа вообще не рекомендуют стандартную ХТ вследствие ее низкой эффективности, а предлагают иные низкодозные и таргетные воздействия с 1-го курса индукции [7].
Следует отметить, что у половины пациентов с ОМЛ определяется нормальный кариотип лейкемических клеток. Это может служить основанием в ряде случаев для проведения исследования флуоресцентной in situ гибридизации (FISH) или молекулярно-генетических исследований в целях поиска отдельных химерных генов или поломок кариотипа, ассоциированных с определенным клинико-гематологическим фенотипом ОМЛ и прогнозом: RUNX1-RUNX1T1 (t(8;21)), сBFB-MYH11 (inv16), PML-RARa (t(15;17)), MLLT3-MLL (t(9;11)), DEK-NUP214, моносомии 5, 7, инверсии хромосомы 3 и ряда других.
Вместе с тем, необходимым является и поиск у пациентов с ОМЛ с нормальным кариотипом мутаций отдельных генов с установленным прогностическим потенциалом.Молекулярно-генетическая стратификация пациентов с ОМЛ на группы риска представлена в Приложении Г1.
Факторы прогноза, связанные с неадекватной ХТ. В России, к сожалению, существует такой фактор неблагоприятного прогноза, как неадекватное цитостатическое воздействие в период индукции/консолидации (уменьшение расчетных доз цитостатических препаратов и значительное удлинение интервалов между курсами), или неадекватная предлеченность. Еще в начале 1970-х годов, на первых этапах становления ХТ ОМЛ американскими исследователями было доказано, что эффективность программы «5 + 2» статистически значимо хуже, чем программы «7 + 3». Более 20 лет назад в российских исследованиях было продемонстрировано, что уменьшение доз антрациклинов и цитарабина** в классической программе «7 + 3» приводит к существенному ухудшению показателей общей и безрецидивной выживаемости [1].
В тех ситуациях, когда цитогенетическое и/или молекулярное исследование не выполнено, определить группу риска у пациента не представляется возможным. Однако можно ориентироваться на «синтетические» (объединяющие молекулярно-генетические и клинические признаки ОМЛ) рекомендации европейских экспертов, которые подразделяют пациентов на 2 основные группы: благоприятного и неблагоприятного прогноза.Эти рекомендации с добавлениями от российских экспертов представлены в Приложении Г2 [1,2,7,8]. Тем не менее хотелось бы подчеркнуть, что без молекулярно-генетических исследований, выполненных в дебюте заболевания, современное лечение ОМЛ невозможно.
1,6,Клиническая картина заболевания или состояния (группы заболеваний или состояний).
В основном клинические проявления связаны с замещением нормальной гемопоэтической ткани опухолевыми клетками (анемия, тромбоцитопения, гранулоцитопения), инфильтрацией ими различных органов и продукцией различных цитокинов [9]. Дебют ОМЛ может быть острым cо значительным повышением температуры тела, резкой слабостью, интоксикацией, кровоточивостью, тяжелыми инфекциями. Однако нередко диагноз устанавливают случайно при профилактическом осмотре или в случае госпитализации по другой причине. У пожилых пациентов нередко на фоне анемизации появляется или усугубляется стенокардия, возникают нарушения ритма, в связи с чем их госпитализируют в кардиологическое отделение.При объективном обследовании может не наблюдаться никаких симптомов. Но довольно часто выявляется увеличение периферических лимфатических узлов, печени, селезенки (что наиболее характерно для миеломоно- и монобластного лейкоза), гиперплазия десен (при миеломоно- и монобластных вариантах), инфильтрация кожи (при миеломоно- и монобластных вариантах), геморрагический синдром различной степени тяжести (от петехиальных высыпаний до тяжелых кровотечений), боли в костях, артралгии, неврологическая симптоматика (менингеальные знаки - головная боль, ригидность затылочных мышц, симптом Кернига, парез лицевого, глазодвигательного и других нервов, парезы нижних конечностей ). В анализах крови могут быть неспецифические изменения: трехростковая цитопения или анемия, или только лейкопения или лейкоцитоз, или тромбоцитопения. Бластные клетки могут не определяться в анализе периферической крови и, наоборот, составлять 90-95 % всех лейкоцитов. Количество лейкоцитов также варьирует от менее 1,0 до 200-300 109/л. Примерно в 15 % случаев в дебюте заболевания определяется лейкоцитоз >100 109/л.
Дифференциальная диагностика ОМЛ проста, поскольку, если есть его морфологическое подтверждение (бластные клетки в пунктате и/или в периферической крови), диагноз очевиден. Трудности возникают на первых этапах - при анализе мазков периферической крови, когда бластных клеток нет. Увеличение числа лейкоцитов со сдвигом формулы влево при различных инфекционных процессах, а также тромбоцитопения, анемия и геморрагический синдром при тяжелых инфекциях и сепсисе могут вызывать сомнения в диагнозе ОЛ, но в таких случаях никогда не обнаруживаются типичные бластные клетки. Нередко требуется дифференциальная диагностика с инфекционным мононуклеозом и некоторыми другими вирусными инфекциями, тем более что клиническая симптоматика (повышение температуры тела, боли в горле, увеличение лимфатических узлов, печени, селезенки) может напоминать таковую при ОЛ. Следует также дифференцировать ОМЛ с бластным кризом хронического миелолейкоза (присутствие филадельфийской хромосомы не всегда помогает, так как этот маркер может обнаруживаться и при впервые диагностированных ОЛ).
Особого внимания заслуживают внекостномозговые проявления ОЛ, особенно нейролейкемия, которая может определяться и в момент диагностики ОЛ. Возникновение нейролейкемии обусловлено метастазированием лейкозных клеток в паутинную и мягкую мозговые оболочки головного и спинного мозга. В ряде случаев наблюдается лейкозная инфильтрация периферических нервов с разнообразными двигательными и чувствительными нарушениями или обнаруживается очаговое поражение вещества головного мозга. Нейролейкемия характеризуется менингеальным и гипертензивным синдромом: отмечается постоянная головная боль, возможна рвота, вялость, выявляется отек дисков зрительных нервов, могут быть нистагм, косоглазие, другие признаки поражения черепно-мозговых нервов, выявляются ригидность затылочных мышц, симптом Кернига. При ОМЛ нейролейкемия довольно редка в дебюте болезни, тем не менее встречается при миеломоно- и монобластных вариантах, особенно при тех формах лейкозов, когда обнаруживают поломку 16-й хромосомы inv(16) (у 30 % таких пациентов при отсутствии профилактики возникает нейролейкемия). При ОМЛ к экстрамедуллярным относят поражения кожи (лейкемиды - чаще всего это багрово-синюшные уплотнения, узелки в коже), сетчатки, десен, яичек, яичников. Описаны поражения лимфатических узлов, легких, кишечника, сердечной мышцы, мочеточников. При ОМЛ экстрамедуллярные поражения мягких тканей ранее называли «хлоромой». В настоящее время для обозначения поражения мягких тканей и органов используют термин «миелоидная или гранулоцитарная саркома» [1].
|
|
Диагностика
Многие рекомендованные методы диагностики заболевания и связанных с ним состояний имеют ограниченную доказательную базу в соответствии со шкалами оценки уровня достоверности доказательств и уровня убедительности рекомендаций по причине отсутствия посвященных им клинических исследований. Несмотря на это, они являются необходимыми элементами обследования пациента для установления диагноза и выбора тактики лечения, так как более эффективные и доказанные методы в настоящее время не разработаны.
Критерии установления диагноза. Диагноз ОМЛ устанавливают на основании обнаружения в пунктате костного мозга или в периферической крови не менее 20 % бластных клеток либо независимо от процентного содержания бластных клеток при наличии патогномоничных для ОМЛ хромосомных аномалий - t(8;21)(q22; q22) AML/ETO, t(15;17)(q12; q11-12) PML/RAR-α, inv(16) или t(16;16)(p12; q23) сBF/MYH11, t(1;22).
• Нейтропения - бактериальные инфекции, проявляющиеся, как правило, лихорадкой.
• Анемия - слабость, утомляемость. Общая слабость присутствует у большинства пациентов и может наблюдаться за несколько месяцев до установления диагноза.
• Тромбоцитопения - геморрагический синдром в виде петехий, кровоточивости десен, рецидивирующих носовых кровотечений, мено- и метроррагии.
• В некоторых случаях могут наблюдаться оссалгии, В-симптомы (лихорадка, снижение массы тела, выраженная потливость).
• В ряде случаев у пациентов в течение нескольких месяцев до обращения может наблюдаться немотивированная слабость.
При остром миеломонобластном лейкозе и остром монобластном лейкозе характерна гиперплазия десен и пациенты могут первоначально обращаться к врачу-стоматологу.
• Рекомендуется всем пациентам при подозрении и при установленном ОМЛ тщательный сбор анамнеза заболевания с уточнением терапии, которая проводилась в связи с этим заболеванием или по поводу других заболеваний ранее, семейного анамнеза, а также подробное описание жалоб пациента для верификации диагноза [1,10].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. При физикальном обследовании у части пациентов (в основном, с острым миеломонобластным лейкозом, острым монобластным лейкозом, бластным кризом хронического миелолейкоза) выявляют признаки «пролиферативного» синдрома - спленомегалия, увеличение лимфатических узлов, кожные лейкемиды. Лейкемиды выявляют в 13 % случаев и имеют вид узлов c измененным цветом кожи над ними [15]. При миелоидной саркоме выявляют экстрамедуллярные опухолевые образования различной локализации [16]. В остальном проявления малоспецифичны и включают симптомы, связанные с анемией и тромбоцитопенией.
• Рекомендуется всем пациентам при подозрении, диагностике ОМЛ, а также в ходе терапии с частотой от ежедневного до ежемесячного выполнение общего (клинического) анализа крови развернутого с подсчетом лейкоцитарной формулы и определением числа тромбоцитов для определения дальнейшей тактики ведения пациента и верификации диагноза [1,2,7,8,17].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий: как правило, в дебюте ОМЛ выявляется нормохромная, нормоцитарная анемия различной степени тяжести. Количество ретикулоцитов в пределах нормы или снижено. Примерно у 75 % пациентов имеется тромбоцитопения. Средний уровень лейкоцитов на этапе установления диагноза составляет около 15 109/л; 20 % пациентов имеют лейкоцитоз >100 109/л.
Подсчет лейкоцитарной формулы необходимо выполнять не на автоматическом анализаторе. Рекомендовано исследовать как минимум 200 лейкоцитов в мазке периферической крови.
• Рекомендуется всем пациентам при подозрении и при установленном ОМЛ, а также в ходе терапии с частотой от 1-3 раз неделю до ежемесячного выполнить анализ крови биохимический общетерапевтический (общий белок, белковые фракции, мочевина, креатинин, билирубин, аланинаминотрансфераза, аспартатаминотрансфераза, лактатдегидрогеназа, магний, натрий, калий, кальций, глюкоза) для диагностики сопутствующей патологии (заболеваний) и определения тактики сопроводительной терапии [1,2,7,8,17].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам при подозрении и при установленном ОМЛ, а также в ходе терапии с частотой от 1-2 раз в неделю до ежемесячного выполнять коагулограмму (ориентировочное исследование системы гемостаза) (активированное частичное тромбопластиновое время, протромбиновое (тромбопластиновое) время в крови или в плазме, тромбиновое время в крови, исследование уровня фибриноген в крови) для диагностики сопутствующей патологии и осложнений, а также определения тактики сопроводительной терапии [1,7,18].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентампри подозрении и при установленном ОМЛ, а также в ходе терапии выполнять общий (клинический) анализ мочи с частотой от еженедельного до ежемесячного для диагностики сопутствующей патологии и определения тактики сопроводительной терапии [1,7,19].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам при подозрении и при установленном ОМЛ, а также в ходе терапии с частотой 1 раз в 3-6 месяцев определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV 1) в крови; определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-2 (Human immunodeficiency virus HIV 2) в крови для уточнения необходимости одновременного проведения противоопухолевой и антиретровирусной терапии [1,7,20].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам при подозрении и при установленном ОМЛ, а также в ходе терапии с частотой 1 раз в 3-6 месяцев выполнять определение антигена (HbsAg) вируса гепатита в (Hepatitis в virus) в крови и антигена вируса гепатита с (Hepatitis с virus) в крови и, при необходимости, молекулярно-биологическое исследование крови на вирус гепатита в (Hepatitis в virus) и гепатита с (Hepatitis с virus) в целях уточнения риска реактивации вирусного гепатита и, в случае необходимости, ее профилактики [1,7,21,22].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам при подозрении и при установленном ОМЛ выполнение молекулярно-биологическое исследование крови на вирусы простого герпеса (Herpes simplex virus), цитомегаловирус (Cytomegalovirus), Эпштейна-Барра (Epstein - вarr virus) в целях уточнения риска развития герпетической инфекции и, в случае необходимости, ее профилактики [1,23-26].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
• Рекомендуются всем пациентам при подозрении и при установленном ОМЛ выполнять микробиологическое (культуральное) исследование в целях проведения прецизионной антибиотической терапии в ходе лечения при возниконовении фебрильной лихорадки и инфекционных осложнений [1,2,27,28].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарии. Может проводиться микробиологическое (культуральное) исследование (дисбактериоз) с применением автоматизированного посева, микробиологическое (культуральное) исследование отделяемого из полости рта, микробиоценоза кишечника культуральными методами, крови на стерильность, мочи на бактериальные патогены.
• Рекомендуется всем пациентам при подозрении и при установленном ОМЛ, а также в случае развития рецидива и после выполнения алло-ТГСК определение основных групп крови по системе АВ0, определение антигена D системы Резус (резус-фактор) для возможности проведения заместительной гемокомпонентной терапии при наличии показаний до, во время или после терапии [1,29].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам получение цитологического препарата костного мозга путем пункции и цитологическое исследование мазка костного мозга (миелограмма) при подозрении на ОМЛ, а также пациентам с верифицированным ОМЛ в процессе лечения, после окончания программы индукции, консолидации, в ходе проведения поддерживающей терапии (1 раз в 3 месяца), перед выполнением ТГСК, после завершения всей запланированной программы лечения, а также при выявлении изменений в гемограмме вне связи с проводимым лечением и/или подозрении на рецидив ОМЛ [1,7,17] .
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется при констатации рецидива (независимо от процентного содержания бластных клеток в периферической крови) получение цитологического препарата костного мозга путем пункции и цитологическое исследование мазка костного мозга (миелограмма) и цитохимическое исследование микропрепарата костного мозга, или, при невозможности получения аспирата, получение гистологического препарата костного мозга и цитологическое и иммуноцитохимическое исследование отпечатков трепанобиоптата костного мозга для подтверждения рецидива и идентификации клеточной дифференцировки [1,7,17].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Пункционное исследование (аспирация) костного мозга является обязательной рутинной диагностической процедурой. Мазки костного мозга исследуют с помощью окраски по Маю-Грюнвальду, Паппенгейму или Райту-Гимзе. Выполнение трепанобиопсии не является обязательным, за исключением ситуаций с так называемым «сухим проколом» или очень скудным пунктатом костного мозга. Рекомендовано исследовать как минимум 500 ядросодержащих клеток в мазке костного мозга.
Для установления диагноза ОМЛ в мазке периферической крови или костного мозга необходимо наличие 20 % бластных клеток и более. При ОМЛ с t(15;17), t(8;21), inv(16) или t(16;16) и при некоторых случаях острого эритромиелоза доля бластных клеток может быть менее 20 %. В соответствии с новой классификацией ВОЗ (2016) процент бластных клеток подсчитывают вне зависимости от доли красного ростка.
Миелобласты, монобласты и мегакариобласты включают в общее число бластных клеток. В случаях ОМЛ с монобластной, моноцитарной и миеломоноцитарной дифференцировкой промоноциты (но не атипические/зрелые моноциты) также считают эквивалентами бластных клеток. Эритробласты не включают в общее число бластных клеток.
Для верификации диагноза истинного эритробластного лейкоза при подсчете пунктата костного мозга клетки эритроидного ряда должны составлять >80 % от всех клеток костного мозга, при этом проэритробласты должны быть ≥30 %, без учета миелобластов. В соответствии с номенклатурой ВОЗ проэритробласты - незрелые эритрокариоциты, при этом, в соответствии с терминологией клеток эритропоэза по И.А. Кассирскому и Г.А. Алексееву, - это эритробласты и пронормобласты. При истинном эритробластном лейкозе дисмегакароцитопоэз встречается часто, в то время как дисгранулоцитопоэз - редко. При разведении пунктата костного мозга периферической кровью и количестве клеток красного ряда менее 80 % его оценка может проводиться по трепанобиоптату [30].
Выполнение цитохимического анализа клеток костного мозга необходимо, даже если определяется высокое содержание бластных клеток в периферической крови. Это связано с тем, что в ряде случаев цитохимические реакции могут давать различные результаты в клетках периферической крови и костного мозга, что может повлечь за собой установление ошибочного диагноза. Диагноз основывают на результатах исследования, полученного на клетках костного мозга. Используют реакции на миелопероксидазу (myeloperoxidase, MPO) или судановый черный, неспецифическую эстеразу (альфа-нафтилацетатэстеразу, подавляемую или нет фторидом натрия) и PAS (Periodic Acid Schiff - шифф-йодную кислоту). Обнаружение MPO в 3 % бластных клеток и более указывает на миелоидную линию дифференцировки. В то же время ее отсутствие не исключает миелоидную направленность клеток, потому что в ранних миелобластах, а также монобластах, мегакариобластах и эритробластах MPO <3 % или не определяется. Окраска судановым черным аналогична MPO, но является менее специфичной. Неспецифическая эстераза имеет высокую диффузную или гранулярную цитоплазматическую активность (в зависимости от методики проведения реакции) в монобластах и промоноцитах, которая должна подавляться полностью или значительно фторидом натрия. PAS-реакция в миелобластах определяется в диффузном виде, в монобластах и промоноцитах - в диффузно-гранулярном, в эритробластах - в виде гранул или блоков. На основании морфоцитохимического исследования бластных клеток может быть диагностировано около 90 % случаев ОМЛ, при отсутствии активности MPO и неспецифической эстеразы необходимо проведение иммунофенотипического (ИФТ) исследования методом проточной цитофлуориметрии.
• Рекомендуется всем пациентам при первичной диагностике ОЛ, а также при обследовании по поводу диагностированного рецидива ОМЛ выполнять иммунофенотипирование гемопоэтических клеток-предшественниц в костном мозге (ИФТ-исследование) в костном мозге для определения принадлежности бластных клеток к той или иной линии клеточной дифференцировки [1,2,4,7,8,31].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. ИФТ-исследование выполняется всегда на клетках костного мозга, даже если определяется высокое содержание бластных клеток в периферической крови. Определение процента бластных клеток методом проточной цитофлуориметрии при первичной диагностике не является заменой морфологического подсчета, так как результаты этих двух исследований могут не совпадать [31].
Для подтверждения миелоидной направленности опухолевых клеток необходимо оценить экспрессию миелоидных антигенов. MPO - линейно-специфический маркер миелоидной линии, лизосомальный фермент гранулоцитов. К менее специфичным миелоидассоциированным антигенам относятся сD11b, сD11c, сD13, сD15, сD16, сD33, сD64, сD65, сD66b, лизоцим Диагноз ОМЛ может быть установлен и в том случае, если MPO не выявляется, а опухолевые клетки экспрессируют другие, менее специфичные миелоидные маркеры, и исключен лимфобластный вариант ОЛ.
Между морфоцитохимической классификацией французско-американско-британской (FAB) и ИФТ-признаками нет четкой корреляции. Большинство миелоидных маркеров могут быть как положительными, так и отрицательными при разных вариантах ОМЛ по FAB-классификации, за исключением специфических антигенов сD41а и сD61, которые характерны только для мегакариоцитарной/тромбоцитарной линии. Даже гликофорин А (CD235a), маркер эритроидной линии, может быть отрицательным при эритробластном лейкозе, если опухолевые клетки происходят из более ранних предшественников. Таким образом, по данным ИФТ-исследования нельзя определять FAB-вариант ОМЛ.
Бластные клетки считаются положительными по экспрессии мембранного антигена, если он определяется на 20 % бластных клеток и более (пороговое значение). Для цитоплазматических маркеров (таких как цитоплазматический сD3, MPO, лизоцим, ядерная TdT ) используют более низкий порог - 10 %.
В случае невозможности получения аспирата костного мозга выполняется иммуногистохимическое исследование трепанобиоптата костного мозга.
Иммунологические маркеры, характерные для разных морфоцитохимических вариантов ОМЛ, представлены в Приложении А3,4. ИФТ-исследование выполняют с помощью мультипараметрической проточной цитофлуориметрии (обычно как минимум 3- или 4-цветной). В случае анализа трепанобиоптата выполняется его иммуногистохимическое исследование. Особенно ИФТ-исследование необходимо для установления диагноза ОМЛ с минимальной дифференцировкой, острого мегакариоцитарного лейкоза и ОЛ с неопределенной дифференцировкой. ОЛ неясной линейности являются редкими типами лейкозов и включают случаи, которые не имеют признаков принадлежности к какой-либо клеточной линии (острый недифференцированный лейкоз) или такие случаи, бластные клетки которых экспрессируют маркеры более чем одной линии дифференцировки. В классификации Европейской группы по иммунологическому описанию лейкозов (EGIL) ОЛСФ подразделяют на острый бифенотипический лейкоз, когда одна опухолевая популяция экспрессирует антигены нескольких линий дифференцировки, и острый билинейный лейкоз, при котором существуют 2 и более популяции бластных клеток разной линейности. В классификации ВОЗ эти варианты объединены в ОЛСФ. Для достоверной диагностики ОЛСФ в классификации ВОЗ предусмотрены следующие критерии, описанные в Приложении А3,5.
• Рекомендуется всем пациентам при первичной диагностике ОЛ, а также при обследовании по поводу диагностированного рецидива ОМЛ выполнить цитогенетическое исследование (кариотип) аспирата костного мозга в целях выявления аномалии кариотипа и стратификации пациентов по группам риска, а также для определения тактики лечения и выявления маркера для мониторинга динамики опухолевого клона на фоне терапии [1,2,4,7,8].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Стандартное цитогенетическое исследование является необходимым компонентом диагностических процедур у пациента с подозрением на ОЛ. Хромосомные аномалии выявляются примерно у половины пациентов с ОМЛ. Семь транслокаций и инверсий (и их варианты) относятся ВОЗ в категорию «ОМЛ с устойчиво выявляемыми хромосомными аномалиями». Более того, обнаружение некоторых генетических аномалий при наличии 20 % бластных клеток и более в костном мозге является достаточным для установления диагноза «ОМЛ с признаками миелодисплазии». Для определения кариотипа достоверным считается исследование как минимум 20 метафаз. Аномалии кариотипа могут устанавливаться и на основании исследования клеток периферической крови. Мониторинг выявленных при первичном исследовании аномалий кариотипа позволяет оценить полноту достигнутого эффекта терапии. Определение тех или иных цитогенетических аномалий уже на момент диагностики ОМЛ может определить терапевтическую тактику для конкретного пациента, например выявление комплексных изменений кариотипа или моносомного кариотипа свидетельствует о необходимости применения отличного от стандартного цитостатического воздействия и обязательного обсуждения вопроса о возможности предельно раннего включения алло-ТГСК в программу лечения ОМЛ, вплоть до проведения алло-ТГСК в аплазии после 1-го индукционного курса.
• Рекомендуется всем пациентам при первичной диагностике ОЛ, а также при обследовании по поводу диагностированного рецидива ОМЛ, выполнить молекулярно-генетические исследования мутаций в гене RUNX1-RUNX1T1 методом ПЦР, мутаций в гене сBFB-MYH11 методом ПЦР и мутаций в гене FLT3-TKI методом секвенирования в аспирате костного мозга для стратификации пациентов по группам риска и определения тактики лечения, а также в целях выявления маркера для мониторинга динамики опухолевого клона на фоне терапии [1,7,8].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Молекулярно-генетические исследования мутаций в генах NPM1, сEBPA методом секвенирования, сEBPA и FLT3-TKI являются желательным, поскольку современные подходы к лечению ОМЛ предполагают наличие информации об этих мутациях, так как это может влиять на определение терапевтической тактики. ОМЛ с мутациями в генах NPM1 или сEBPA определены ВОЗ как условные категории. Экспрессия генов ERG, MN1, EVI1, вAALC, мутации генов WT1, RUNX1, MLL, KITRAS, TP53, TET2, IDH1и определение МОБ исследуются в рамках клинических исследований. Молекулярный скрининг на указанные маркеры самостоятельного значения не имеет, но как вспомогательный метод может быть использован при отсутствии результатов стандартного цитогенетического исследования. В современной молекулярной диагностике ОМЛ широко применяется и метод секвенирования нового поколения, созданы так называемые диагностические панели из нескольких десятков генов, вовлеченных в патогенез ОМЛ, которые позволяют четко отнести исследуемый ОМЛ к той или иной категории риска.
• Рекомендуется всем пациентам при первичной диагностике ОМЛ, а также при обследовании по поводу диагностированного рецидива ОМЛ, которым не выполнено стандартное цитогенетическое исследование (мало материала, не было получено митозов или получено менее 20 митозов) или у которых получен нормальный кариотип, но при этом выявляются яркие клинико-лабораторные симптомы, характерные для определенных вариантов ОМЛ, провести патолого-анатомическое исследование биопсийного (операционного) материала тканей костного мозга с применением метода флуоресцентной гибридизации in situ (FISH) на одну пару хромосом для детекции реаранжировок генов в аспирате костного мозга в целях выявления маркера для мониторинга динамики опухолевого клона на фоне терапии [1,7,8].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. При ОМЛ исследуются RUNX1-RUNX1T1, сBFB-MYH11, PML/RARA, MLL и EVI1 или потеря хромосом 5q и 7. FISH зачастую необходим для идентификации слияний MLL при транслокациях региона 11q23. Возможно также проведение FISH на морфологических и гистологических препаратах костного мозга.
• Рекомендуется всем пациентам, у которых имеется информация о наличии молекулярного маркера или известен аберрантный иммунофенотип (выявленные на момент диагностики ОМЛ), ИФТ-исследование биологического материала для выявления маркеров МОБ при гемобластозах (для группы промежуточного прогноза) или молекулярно-генетическое исследование МОБ при лейкозах при помощи пациент-специфичных праймеров (для группы благоприятного прогноза) для контроля за лечением и определения тактики постиндукционной терапии [1,2,7,8,32].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Для подтверждения полноты достигнутого ответа на терапию и его сохранение, в соответствии с современными международными рекомендациями, необходимо выполнять в контрольные точки оценку МОБ методом проточной цитофлуорометрии (аберрантный иммунофенотип), а для группы благоприятного прогноза - только молекулярное исследование МОБ методом ПЦР (количественная оценка экспрессии генов RUNX1-RUNX1T1, сBFB-MYH1, NPM1) [32,33].
По результатам исследований, проводимых российской группой по терапии ОЛ, при достижении МОБ-негативной ремиссии после 1-го курса терапии у пациентов из группы промежуточного прогноза при выполнении дальнейшего тщательного мониторинга МОБ возможно рассмотрение вопроса о продолжении ХТ без проведения алло-ТГСК. У пациентов из группы благоприятного прогноза динамика химерного транскрипта также определяет целесообразность выполнения пациентам алло-ТГСК [34].
• Рекомендуется всем пациентам выполнить спинномозговую пункцию с серологическим исследованием ликвора в целях диагностики нейролейкемии и нейропрофилактики [1,2,7,8,35].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
Комментарий. При ОМЛ в целом вовлечение центральной нервной системы встречается менее чем у 5 % пациентов, при ряде вариантов ОМЛ, особенно с моноцитарной дифференцировкой, вероятность вовлечения в процесс оболочек головного мозга выше.
Желательно поддерживать число тромбоцитов перед выполнением люмбальной пункции 30 109/л и выше. Если уровень тромбоцитов не удается повысить до 30 109/л и выше, при отсутствии клинических признаков поражения центральной нервной системы от пункции можно воздержаться до повышения тромбоцитов в гемограмме выше 30 109/л.
Если у пациента определяется лейкоцитоз выше 100 109/л, первую люмбальную пункцию следует отложить до редукции числа лейкоцитов менее 30-40 109/л.
Нейролейкемию диагностируют при обнаружении в спинномозговой жидкости, полученной при первой диагностической люмбальной пункции, любого количества бластных клеток при любом цитозе или цитоза 15/3 и более ( более 5 клеток в 1 мкл).
• Рекомендуется всем пациентам выделять первичную ДНК или РНК из клеток костного мозга и сохранять ее в биобанке либо направлять материал на хранение в лаборатории Федеральных центров для возможности последующего выполнения молекулярных исследований [1,2,7].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Сохранение первичного биологического материала осуществляется в виде ДНК и/или РНК, выделенных из костномозговых клеток или замороженных клеток. Материал может в последующем понадобиться для проведения молекулярных исследований, позволяющих определить группы риска, а также в рамках клинических исследований.
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам, которые потенциально могут рассматриваться как кандидаты на выполнение алло-ТГСК, после достижения 1-й ремиссии ОМЛ, а также их сиблингам определение HLA-антигенов в целях поиска потенциального донора с консультацией в трансплантационном центре для определения целесообразности и возможности выполнения алло-ТГСК [1,2,7,8].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с ОМЛ до начала специфической терапии и в ходе лечения с частотой от 1 раза в неделю до ежемесячного (с учетом наличия сопутствующей патологии и клинической ситуации), а также при необходимости в любой момент в течение всего периода лечения выполнение эхокардиографии для оценки функционального состояния сердечной мышцы [1,36].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с ОМЛ до начала специфической терапии и в ходе лечения с частотой от 1 раза в 2-3 недели до 1 раза в 2-3 месяца (с учетом наличия сопутствующей патологии и клинической ситуации), а также при необходимости в любой момент в течение всего периода лечения выполнение компьютерной томографии (КТ) головного мозга без контраста для выявления и/или мониторинга изменений в структурах головного мозга [1,2,8,37-39].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с ОМЛ до начала специфической терапии и в ходе лечения с частотой от 1 раза в 2-3 недели до 1 раза в 2-3 месяца (с учетом наличия сопутствующей патологии и клинической ситуации), а также при необходимости в любой момент в течение всего периода лечения выполнение рентгенографии и/или КТ органов грудной клетки для выявления изменений легочной ткани и органов средостения [1,2,7,8,17,37-39].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с ОМЛ на любом этапе ведения с подозрением на наличие экстрамедуллярных очагов выполнение КТ и/или магнитно-резонансной томографии с контрастированием, вовлеченных в опухолевый процесс регионов для уточнения распространенности заболевания или диагностики экстрамедуллярного рецидива [1,2,8,37-39].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с ОМЛ до начала специфической терапии и в ходе лечения с частотой от 1 раза в 2-3 недели до 1 раза в 2-3 месяца (с учетом наличия сопутствующей патологии и клинической ситуации), а также при необходимости в любой момент в течение всего периода лечения для определения объема опухолевой массы, диагностики и мониторинга сопутствующей патологии выполнение ультразвукового исследование (УЗИ) органов брюшной полости с определением размеров печени, селезенки и внутрибрюшных лимфатических узлов, а также оценка состояния органов брюшной полости и выполнение УЗИ органов малого таза у женщин и предстательной железы у мужчин [1,2,37].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется беременным женщинам выполнять полный объем инструментальных диагностических исследований при ОМЛ, как и у не беременных ( см клинические руководства по ведению беременных пациенток) [1,40].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. В диагностических целях при беременности целесообразно применение магнитно-резонансных методов исследования, а также УЗИ, в том числе легочной ткани. Нежелательно выполнение стандартных рентгенологических методов обследования при беременности в связи с возможностью отрицательного воздействия рентгеновских лучей на плод [41].
• Рекомендуется беременным женщинам в ходе ХТ регулярно выполнять ультразвуковое исследование матки и плода и фетальную кардиотокографию плода [1,40].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуются при наличии показаний и определении сопутствующей патологии консультации врача-невролога, врача-невролога, врача-офтальмолога, врача-оториноларинолога и других врачей-специалистов, всем женщинам - консультация врача-акушера-гинеколога [1].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Критерии установления диагноза. Диагноз ОМЛ устанавливают на основании обнаружения в пунктате костного мозга или в периферической крови не менее 20 % бластных клеток либо независимо от процентного содержания бластных клеток при наличии патогномоничных для ОМЛ хромосомных аномалий - t(8;21)(q22; q22) AML/ETO, t(15;17)(q12; q11-12) PML/RAR-α, inv(16) или t(16;16)(p12; q23) сBF/MYH11, t(1;22).
2,1,Жалобы и анамнез.
Клинические проявления при ОМЛ обычно связаны с изменениями в гемограмме - цитопенией:• Нейтропения - бактериальные инфекции, проявляющиеся, как правило, лихорадкой.
• Анемия - слабость, утомляемость. Общая слабость присутствует у большинства пациентов и может наблюдаться за несколько месяцев до установления диагноза.
• Тромбоцитопения - геморрагический синдром в виде петехий, кровоточивости десен, рецидивирующих носовых кровотечений, мено- и метроррагии.
• В некоторых случаях могут наблюдаться оссалгии, В-симптомы (лихорадка, снижение массы тела, выраженная потливость).
• В ряде случаев у пациентов в течение нескольких месяцев до обращения может наблюдаться немотивированная слабость.
При остром миеломонобластном лейкозе и остром монобластном лейкозе характерна гиперплазия десен и пациенты могут первоначально обращаться к врачу-стоматологу.
• Рекомендуется всем пациентам при подозрении и при установленном ОМЛ тщательный сбор анамнеза заболевания с уточнением терапии, которая проводилась в связи с этим заболеванием или по поводу других заболеваний ранее, семейного анамнеза, а также подробное описание жалоб пациента для верификации диагноза [1,10].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
2,2,Физикальное обследование.
• Рекомендуется всем пациентам при подозрении и при установленном ОМЛ проводить физикальное обследование, включающее измерение роста и массы тела, температуры тела; оценку состояния кожных покровов, костно-суставной системы; выявление признаков геморрагического синдрома; наличие гепатоспленомегалии, лимфаденопатии; наличие признаков дисфункции сердца, легких, печени, органов эндокринной, нервной системы для верификации диагноза и оценки статуса по шкалам Восточной объединенной онкологической группы (ECOG)/ВОЗ ( см Приложение Г3) [1,7,11-14].Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. При физикальном обследовании у части пациентов (в основном, с острым миеломонобластным лейкозом, острым монобластным лейкозом, бластным кризом хронического миелолейкоза) выявляют признаки «пролиферативного» синдрома - спленомегалия, увеличение лимфатических узлов, кожные лейкемиды. Лейкемиды выявляют в 13 % случаев и имеют вид узлов c измененным цветом кожи над ними [15]. При миелоидной саркоме выявляют экстрамедуллярные опухолевые образования различной локализации [16]. В остальном проявления малоспецифичны и включают симптомы, связанные с анемией и тромбоцитопенией.
2,3,Лабораторные диагностические исследования.
Перечень тестов и исследований, необходимых для диагностики и верификации диагноза ОМЛ, приведен в Приложении А3,1. На основании клинической картины, а также анализа результатов перечисленных исследований пациентов стратифицируют на молекулярно-генетические, а также клинические группы прогноза ( см Приложения Г1 и Г2).• Рекомендуется всем пациентам при подозрении, диагностике ОМЛ, а также в ходе терапии с частотой от ежедневного до ежемесячного выполнение общего (клинического) анализа крови развернутого с подсчетом лейкоцитарной формулы и определением числа тромбоцитов для определения дальнейшей тактики ведения пациента и верификации диагноза [1,2,7,8,17].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий: как правило, в дебюте ОМЛ выявляется нормохромная, нормоцитарная анемия различной степени тяжести. Количество ретикулоцитов в пределах нормы или снижено. Примерно у 75 % пациентов имеется тромбоцитопения. Средний уровень лейкоцитов на этапе установления диагноза составляет около 15 109/л; 20 % пациентов имеют лейкоцитоз >100 109/л.
Подсчет лейкоцитарной формулы необходимо выполнять не на автоматическом анализаторе. Рекомендовано исследовать как минимум 200 лейкоцитов в мазке периферической крови.
• Рекомендуется всем пациентам при подозрении и при установленном ОМЛ, а также в ходе терапии с частотой от 1-3 раз неделю до ежемесячного выполнить анализ крови биохимический общетерапевтический (общий белок, белковые фракции, мочевина, креатинин, билирубин, аланинаминотрансфераза, аспартатаминотрансфераза, лактатдегидрогеназа, магний, натрий, калий, кальций, глюкоза) для диагностики сопутствующей патологии (заболеваний) и определения тактики сопроводительной терапии [1,2,7,8,17].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам при подозрении и при установленном ОМЛ, а также в ходе терапии с частотой от 1-2 раз в неделю до ежемесячного выполнять коагулограмму (ориентировочное исследование системы гемостаза) (активированное частичное тромбопластиновое время, протромбиновое (тромбопластиновое) время в крови или в плазме, тромбиновое время в крови, исследование уровня фибриноген в крови) для диагностики сопутствующей патологии и осложнений, а также определения тактики сопроводительной терапии [1,7,18].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентампри подозрении и при установленном ОМЛ, а также в ходе терапии выполнять общий (клинический) анализ мочи с частотой от еженедельного до ежемесячного для диагностики сопутствующей патологии и определения тактики сопроводительной терапии [1,7,19].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам при подозрении и при установленном ОМЛ, а также в ходе терапии с частотой 1 раз в 3-6 месяцев определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV 1) в крови; определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-2 (Human immunodeficiency virus HIV 2) в крови для уточнения необходимости одновременного проведения противоопухолевой и антиретровирусной терапии [1,7,20].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам при подозрении и при установленном ОМЛ, а также в ходе терапии с частотой 1 раз в 3-6 месяцев выполнять определение антигена (HbsAg) вируса гепатита в (Hepatitis в virus) в крови и антигена вируса гепатита с (Hepatitis с virus) в крови и, при необходимости, молекулярно-биологическое исследование крови на вирус гепатита в (Hepatitis в virus) и гепатита с (Hepatitis с virus) в целях уточнения риска реактивации вирусного гепатита и, в случае необходимости, ее профилактики [1,7,21,22].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам при подозрении и при установленном ОМЛ выполнение молекулярно-биологическое исследование крови на вирусы простого герпеса (Herpes simplex virus), цитомегаловирус (Cytomegalovirus), Эпштейна-Барра (Epstein - вarr virus) в целях уточнения риска развития герпетической инфекции и, в случае необходимости, ее профилактики [1,23-26].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
• Рекомендуются всем пациентам при подозрении и при установленном ОМЛ выполнять микробиологическое (культуральное) исследование в целях проведения прецизионной антибиотической терапии в ходе лечения при возниконовении фебрильной лихорадки и инфекционных осложнений [1,2,27,28].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарии. Может проводиться микробиологическое (культуральное) исследование (дисбактериоз) с применением автоматизированного посева, микробиологическое (культуральное) исследование отделяемого из полости рта, микробиоценоза кишечника культуральными методами, крови на стерильность, мочи на бактериальные патогены.
• Рекомендуется всем пациентам при подозрении и при установленном ОМЛ, а также в случае развития рецидива и после выполнения алло-ТГСК определение основных групп крови по системе АВ0, определение антигена D системы Резус (резус-фактор) для возможности проведения заместительной гемокомпонентной терапии при наличии показаний до, во время или после терапии [1,29].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам получение цитологического препарата костного мозга путем пункции и цитологическое исследование мазка костного мозга (миелограмма) при подозрении на ОМЛ, а также пациентам с верифицированным ОМЛ в процессе лечения, после окончания программы индукции, консолидации, в ходе проведения поддерживающей терапии (1 раз в 3 месяца), перед выполнением ТГСК, после завершения всей запланированной программы лечения, а также при выявлении изменений в гемограмме вне связи с проводимым лечением и/или подозрении на рецидив ОМЛ [1,7,17] .
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется при констатации рецидива (независимо от процентного содержания бластных клеток в периферической крови) получение цитологического препарата костного мозга путем пункции и цитологическое исследование мазка костного мозга (миелограмма) и цитохимическое исследование микропрепарата костного мозга, или, при невозможности получения аспирата, получение гистологического препарата костного мозга и цитологическое и иммуноцитохимическое исследование отпечатков трепанобиоптата костного мозга для подтверждения рецидива и идентификации клеточной дифференцировки [1,7,17].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Пункционное исследование (аспирация) костного мозга является обязательной рутинной диагностической процедурой. Мазки костного мозга исследуют с помощью окраски по Маю-Грюнвальду, Паппенгейму или Райту-Гимзе. Выполнение трепанобиопсии не является обязательным, за исключением ситуаций с так называемым «сухим проколом» или очень скудным пунктатом костного мозга. Рекомендовано исследовать как минимум 500 ядросодержащих клеток в мазке костного мозга.
Для установления диагноза ОМЛ в мазке периферической крови или костного мозга необходимо наличие 20 % бластных клеток и более. При ОМЛ с t(15;17), t(8;21), inv(16) или t(16;16) и при некоторых случаях острого эритромиелоза доля бластных клеток может быть менее 20 %. В соответствии с новой классификацией ВОЗ (2016) процент бластных клеток подсчитывают вне зависимости от доли красного ростка.
Миелобласты, монобласты и мегакариобласты включают в общее число бластных клеток. В случаях ОМЛ с монобластной, моноцитарной и миеломоноцитарной дифференцировкой промоноциты (но не атипические/зрелые моноциты) также считают эквивалентами бластных клеток. Эритробласты не включают в общее число бластных клеток.
Для верификации диагноза истинного эритробластного лейкоза при подсчете пунктата костного мозга клетки эритроидного ряда должны составлять >80 % от всех клеток костного мозга, при этом проэритробласты должны быть ≥30 %, без учета миелобластов. В соответствии с номенклатурой ВОЗ проэритробласты - незрелые эритрокариоциты, при этом, в соответствии с терминологией клеток эритропоэза по И.А. Кассирскому и Г.А. Алексееву, - это эритробласты и пронормобласты. При истинном эритробластном лейкозе дисмегакароцитопоэз встречается часто, в то время как дисгранулоцитопоэз - редко. При разведении пунктата костного мозга периферической кровью и количестве клеток красного ряда менее 80 % его оценка может проводиться по трепанобиоптату [30].
Выполнение цитохимического анализа клеток костного мозга необходимо, даже если определяется высокое содержание бластных клеток в периферической крови. Это связано с тем, что в ряде случаев цитохимические реакции могут давать различные результаты в клетках периферической крови и костного мозга, что может повлечь за собой установление ошибочного диагноза. Диагноз основывают на результатах исследования, полученного на клетках костного мозга. Используют реакции на миелопероксидазу (myeloperoxidase, MPO) или судановый черный, неспецифическую эстеразу (альфа-нафтилацетатэстеразу, подавляемую или нет фторидом натрия) и PAS (Periodic Acid Schiff - шифф-йодную кислоту). Обнаружение MPO в 3 % бластных клеток и более указывает на миелоидную линию дифференцировки. В то же время ее отсутствие не исключает миелоидную направленность клеток, потому что в ранних миелобластах, а также монобластах, мегакариобластах и эритробластах MPO <3 % или не определяется. Окраска судановым черным аналогична MPO, но является менее специфичной. Неспецифическая эстераза имеет высокую диффузную или гранулярную цитоплазматическую активность (в зависимости от методики проведения реакции) в монобластах и промоноцитах, которая должна подавляться полностью или значительно фторидом натрия. PAS-реакция в миелобластах определяется в диффузном виде, в монобластах и промоноцитах - в диффузно-гранулярном, в эритробластах - в виде гранул или блоков. На основании морфоцитохимического исследования бластных клеток может быть диагностировано около 90 % случаев ОМЛ, при отсутствии активности MPO и неспецифической эстеразы необходимо проведение иммунофенотипического (ИФТ) исследования методом проточной цитофлуориметрии.
• Рекомендуется всем пациентам при первичной диагностике ОЛ, а также при обследовании по поводу диагностированного рецидива ОМЛ выполнять иммунофенотипирование гемопоэтических клеток-предшественниц в костном мозге (ИФТ-исследование) в костном мозге для определения принадлежности бластных клеток к той или иной линии клеточной дифференцировки [1,2,4,7,8,31].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. ИФТ-исследование выполняется всегда на клетках костного мозга, даже если определяется высокое содержание бластных клеток в периферической крови. Определение процента бластных клеток методом проточной цитофлуориметрии при первичной диагностике не является заменой морфологического подсчета, так как результаты этих двух исследований могут не совпадать [31].
Для подтверждения миелоидной направленности опухолевых клеток необходимо оценить экспрессию миелоидных антигенов. MPO - линейно-специфический маркер миелоидной линии, лизосомальный фермент гранулоцитов. К менее специфичным миелоидассоциированным антигенам относятся сD11b, сD11c, сD13, сD15, сD16, сD33, сD64, сD65, сD66b, лизоцим Диагноз ОМЛ может быть установлен и в том случае, если MPO не выявляется, а опухолевые клетки экспрессируют другие, менее специфичные миелоидные маркеры, и исключен лимфобластный вариант ОЛ.
Между морфоцитохимической классификацией французско-американско-британской (FAB) и ИФТ-признаками нет четкой корреляции. Большинство миелоидных маркеров могут быть как положительными, так и отрицательными при разных вариантах ОМЛ по FAB-классификации, за исключением специфических антигенов сD41а и сD61, которые характерны только для мегакариоцитарной/тромбоцитарной линии. Даже гликофорин А (CD235a), маркер эритроидной линии, может быть отрицательным при эритробластном лейкозе, если опухолевые клетки происходят из более ранних предшественников. Таким образом, по данным ИФТ-исследования нельзя определять FAB-вариант ОМЛ.
Бластные клетки считаются положительными по экспрессии мембранного антигена, если он определяется на 20 % бластных клеток и более (пороговое значение). Для цитоплазматических маркеров (таких как цитоплазматический сD3, MPO, лизоцим, ядерная TdT ) используют более низкий порог - 10 %.
В случае невозможности получения аспирата костного мозга выполняется иммуногистохимическое исследование трепанобиоптата костного мозга.
Иммунологические маркеры, характерные для разных морфоцитохимических вариантов ОМЛ, представлены в Приложении А3,4. ИФТ-исследование выполняют с помощью мультипараметрической проточной цитофлуориметрии (обычно как минимум 3- или 4-цветной). В случае анализа трепанобиоптата выполняется его иммуногистохимическое исследование. Особенно ИФТ-исследование необходимо для установления диагноза ОМЛ с минимальной дифференцировкой, острого мегакариоцитарного лейкоза и ОЛ с неопределенной дифференцировкой. ОЛ неясной линейности являются редкими типами лейкозов и включают случаи, которые не имеют признаков принадлежности к какой-либо клеточной линии (острый недифференцированный лейкоз) или такие случаи, бластные клетки которых экспрессируют маркеры более чем одной линии дифференцировки. В классификации Европейской группы по иммунологическому описанию лейкозов (EGIL) ОЛСФ подразделяют на острый бифенотипический лейкоз, когда одна опухолевая популяция экспрессирует антигены нескольких линий дифференцировки, и острый билинейный лейкоз, при котором существуют 2 и более популяции бластных клеток разной линейности. В классификации ВОЗ эти варианты объединены в ОЛСФ. Для достоверной диагностики ОЛСФ в классификации ВОЗ предусмотрены следующие критерии, описанные в Приложении А3,5.
• Рекомендуется всем пациентам при первичной диагностике ОЛ, а также при обследовании по поводу диагностированного рецидива ОМЛ выполнить цитогенетическое исследование (кариотип) аспирата костного мозга в целях выявления аномалии кариотипа и стратификации пациентов по группам риска, а также для определения тактики лечения и выявления маркера для мониторинга динамики опухолевого клона на фоне терапии [1,2,4,7,8].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Стандартное цитогенетическое исследование является необходимым компонентом диагностических процедур у пациента с подозрением на ОЛ. Хромосомные аномалии выявляются примерно у половины пациентов с ОМЛ. Семь транслокаций и инверсий (и их варианты) относятся ВОЗ в категорию «ОМЛ с устойчиво выявляемыми хромосомными аномалиями». Более того, обнаружение некоторых генетических аномалий при наличии 20 % бластных клеток и более в костном мозге является достаточным для установления диагноза «ОМЛ с признаками миелодисплазии». Для определения кариотипа достоверным считается исследование как минимум 20 метафаз. Аномалии кариотипа могут устанавливаться и на основании исследования клеток периферической крови. Мониторинг выявленных при первичном исследовании аномалий кариотипа позволяет оценить полноту достигнутого эффекта терапии. Определение тех или иных цитогенетических аномалий уже на момент диагностики ОМЛ может определить терапевтическую тактику для конкретного пациента, например выявление комплексных изменений кариотипа или моносомного кариотипа свидетельствует о необходимости применения отличного от стандартного цитостатического воздействия и обязательного обсуждения вопроса о возможности предельно раннего включения алло-ТГСК в программу лечения ОМЛ, вплоть до проведения алло-ТГСК в аплазии после 1-го индукционного курса.
• Рекомендуется всем пациентам при первичной диагностике ОЛ, а также при обследовании по поводу диагностированного рецидива ОМЛ, выполнить молекулярно-генетические исследования мутаций в гене RUNX1-RUNX1T1 методом ПЦР, мутаций в гене сBFB-MYH11 методом ПЦР и мутаций в гене FLT3-TKI методом секвенирования в аспирате костного мозга для стратификации пациентов по группам риска и определения тактики лечения, а также в целях выявления маркера для мониторинга динамики опухолевого клона на фоне терапии [1,7,8].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Молекулярно-генетические исследования мутаций в генах NPM1, сEBPA методом секвенирования, сEBPA и FLT3-TKI являются желательным, поскольку современные подходы к лечению ОМЛ предполагают наличие информации об этих мутациях, так как это может влиять на определение терапевтической тактики. ОМЛ с мутациями в генах NPM1 или сEBPA определены ВОЗ как условные категории. Экспрессия генов ERG, MN1, EVI1, вAALC, мутации генов WT1, RUNX1, MLL, KITRAS, TP53, TET2, IDH1и определение МОБ исследуются в рамках клинических исследований. Молекулярный скрининг на указанные маркеры самостоятельного значения не имеет, но как вспомогательный метод может быть использован при отсутствии результатов стандартного цитогенетического исследования. В современной молекулярной диагностике ОМЛ широко применяется и метод секвенирования нового поколения, созданы так называемые диагностические панели из нескольких десятков генов, вовлеченных в патогенез ОМЛ, которые позволяют четко отнести исследуемый ОМЛ к той или иной категории риска.
• Рекомендуется всем пациентам при первичной диагностике ОМЛ, а также при обследовании по поводу диагностированного рецидива ОМЛ, которым не выполнено стандартное цитогенетическое исследование (мало материала, не было получено митозов или получено менее 20 митозов) или у которых получен нормальный кариотип, но при этом выявляются яркие клинико-лабораторные симптомы, характерные для определенных вариантов ОМЛ, провести патолого-анатомическое исследование биопсийного (операционного) материала тканей костного мозга с применением метода флуоресцентной гибридизации in situ (FISH) на одну пару хромосом для детекции реаранжировок генов в аспирате костного мозга в целях выявления маркера для мониторинга динамики опухолевого клона на фоне терапии [1,7,8].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. При ОМЛ исследуются RUNX1-RUNX1T1, сBFB-MYH11, PML/RARA, MLL и EVI1 или потеря хромосом 5q и 7. FISH зачастую необходим для идентификации слияний MLL при транслокациях региона 11q23. Возможно также проведение FISH на морфологических и гистологических препаратах костного мозга.
• Рекомендуется всем пациентам, у которых имеется информация о наличии молекулярного маркера или известен аберрантный иммунофенотип (выявленные на момент диагностики ОМЛ), ИФТ-исследование биологического материала для выявления маркеров МОБ при гемобластозах (для группы промежуточного прогноза) или молекулярно-генетическое исследование МОБ при лейкозах при помощи пациент-специфичных праймеров (для группы благоприятного прогноза) для контроля за лечением и определения тактики постиндукционной терапии [1,2,7,8,32].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Для подтверждения полноты достигнутого ответа на терапию и его сохранение, в соответствии с современными международными рекомендациями, необходимо выполнять в контрольные точки оценку МОБ методом проточной цитофлуорометрии (аберрантный иммунофенотип), а для группы благоприятного прогноза - только молекулярное исследование МОБ методом ПЦР (количественная оценка экспрессии генов RUNX1-RUNX1T1, сBFB-MYH1, NPM1) [32,33].
По результатам исследований, проводимых российской группой по терапии ОЛ, при достижении МОБ-негативной ремиссии после 1-го курса терапии у пациентов из группы промежуточного прогноза при выполнении дальнейшего тщательного мониторинга МОБ возможно рассмотрение вопроса о продолжении ХТ без проведения алло-ТГСК. У пациентов из группы благоприятного прогноза динамика химерного транскрипта также определяет целесообразность выполнения пациентам алло-ТГСК [34].
• Рекомендуется всем пациентам выполнить спинномозговую пункцию с серологическим исследованием ликвора в целях диагностики нейролейкемии и нейропрофилактики [1,2,7,8,35].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
Комментарий. При ОМЛ в целом вовлечение центральной нервной системы встречается менее чем у 5 % пациентов, при ряде вариантов ОМЛ, особенно с моноцитарной дифференцировкой, вероятность вовлечения в процесс оболочек головного мозга выше.
Желательно поддерживать число тромбоцитов перед выполнением люмбальной пункции 30 109/л и выше. Если уровень тромбоцитов не удается повысить до 30 109/л и выше, при отсутствии клинических признаков поражения центральной нервной системы от пункции можно воздержаться до повышения тромбоцитов в гемограмме выше 30 109/л.
Если у пациента определяется лейкоцитоз выше 100 109/л, первую люмбальную пункцию следует отложить до редукции числа лейкоцитов менее 30-40 109/л.
Нейролейкемию диагностируют при обнаружении в спинномозговой жидкости, полученной при первой диагностической люмбальной пункции, любого количества бластных клеток при любом цитозе или цитоза 15/3 и более ( более 5 клеток в 1 мкл).
• Рекомендуется всем пациентам выделять первичную ДНК или РНК из клеток костного мозга и сохранять ее в биобанке либо направлять материал на хранение в лаборатории Федеральных центров для возможности последующего выполнения молекулярных исследований [1,2,7].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Сохранение первичного биологического материала осуществляется в виде ДНК и/или РНК, выделенных из костномозговых клеток или замороженных клеток. Материал может в последующем понадобиться для проведения молекулярных исследований, позволяющих определить группы риска, а также в рамках клинических исследований.
2,4,Инструментальные диагностические исследования.
• Рекоменду ется всем пациентам с ОМЛ до начала специфической терапии и в ходе лечения с частотой от 1 раза в неделю до ежемесячного (с учетом наличия сопутствующей патологии и клинической ситуации), а также при необходимости в любой момент в течение всего периода лечения регистрация, расшифровка, описание и интерпретация электрокардиографических данных для выявления и/или мониторинга нарушений проводимости импульсов в сердечной мышце [1,7,36].Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам, которые потенциально могут рассматриваться как кандидаты на выполнение алло-ТГСК, после достижения 1-й ремиссии ОМЛ, а также их сиблингам определение HLA-антигенов в целях поиска потенциального донора с консультацией в трансплантационном центре для определения целесообразности и возможности выполнения алло-ТГСК [1,2,7,8].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с ОМЛ до начала специфической терапии и в ходе лечения с частотой от 1 раза в неделю до ежемесячного (с учетом наличия сопутствующей патологии и клинической ситуации), а также при необходимости в любой момент в течение всего периода лечения выполнение эхокардиографии для оценки функционального состояния сердечной мышцы [1,36].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с ОМЛ до начала специфической терапии и в ходе лечения с частотой от 1 раза в 2-3 недели до 1 раза в 2-3 месяца (с учетом наличия сопутствующей патологии и клинической ситуации), а также при необходимости в любой момент в течение всего периода лечения выполнение компьютерной томографии (КТ) головного мозга без контраста для выявления и/или мониторинга изменений в структурах головного мозга [1,2,8,37-39].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с ОМЛ до начала специфической терапии и в ходе лечения с частотой от 1 раза в 2-3 недели до 1 раза в 2-3 месяца (с учетом наличия сопутствующей патологии и клинической ситуации), а также при необходимости в любой момент в течение всего периода лечения выполнение рентгенографии и/или КТ органов грудной клетки для выявления изменений легочной ткани и органов средостения [1,2,7,8,17,37-39].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с ОМЛ на любом этапе ведения с подозрением на наличие экстрамедуллярных очагов выполнение КТ и/или магнитно-резонансной томографии с контрастированием, вовлеченных в опухолевый процесс регионов для уточнения распространенности заболевания или диагностики экстрамедуллярного рецидива [1,2,8,37-39].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с ОМЛ до начала специфической терапии и в ходе лечения с частотой от 1 раза в 2-3 недели до 1 раза в 2-3 месяца (с учетом наличия сопутствующей патологии и клинической ситуации), а также при необходимости в любой момент в течение всего периода лечения для определения объема опухолевой массы, диагностики и мониторинга сопутствующей патологии выполнение ультразвукового исследование (УЗИ) органов брюшной полости с определением размеров печени, селезенки и внутрибрюшных лимфатических узлов, а также оценка состояния органов брюшной полости и выполнение УЗИ органов малого таза у женщин и предстательной железы у мужчин [1,2,37].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется беременным женщинам выполнять полный объем инструментальных диагностических исследований при ОМЛ, как и у не беременных ( см клинические руководства по ведению беременных пациенток) [1,40].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. В диагностических целях при беременности целесообразно применение магнитно-резонансных методов исследования, а также УЗИ, в том числе легочной ткани. Нежелательно выполнение стандартных рентгенологических методов обследования при беременности в связи с возможностью отрицательного воздействия рентгеновских лучей на плод [41].
• Рекомендуется беременным женщинам в ходе ХТ регулярно выполнять ультразвуковое исследование матки и плода и фетальную кардиотокографию плода [1,40].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
2,5 Иные диагностические исследования.
• Рекомендуется женщинам репродуктивного возраста выполнение теста на беременность в целях выявления возможной беременности и принятия решения о необходимости модификации диагностического алгоритма и терапии [1,7,40].Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуются при наличии показаний и определении сопутствующей патологии консультации врача-невролога, врача-невролога, врача-офтальмолога, врача-оториноларинолога и других врачей-специалистов, всем женщинам - консультация врача-акушера-гинеколога [1].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
|
|
Лечение
При выборе тактики и проведении терапии следует учитывать, что у пациента могут быть нестандартные проявления болезни, а также сочетание конкретной болезни с другими патологиями, что может диктовать лечащему врачу изменения в алгоритме выбора оптимальной тактики диагностики и лечения.
Эффективность ХТ ОМЛ зависит от 2 ключевых факторов - специфичности цитостатического воздействия и адекватности сопроводительного лечения. Конечно, биологические особенности лейкемического клона - цитогенетические аномалии, молекулярные маркеры, кинетические свойства опухолевых клеток, их химиочувствительность - определяют в рамках современной ХТ прогноз заболевания, но только при условии соблюдения основного принципа лечения ОМЛ - максимум эффективности (за счет специфичности и адекватности воздействия) при минимуме токсичности (за счет грамотной сопроводительной терапии). Долгосрочные результаты лечения ОМЛ взрослых в течение последних 20 лет, несмотря на совершенствование терапии выхаживания и использования ряда новых препаратов, принципиально не изменились. В среднем 5-летняя общая выживаемость пациентов в возрасте до 60 лет, по данным больших кооперативных исследовательских групп, составляет 35-50 %, варьируя от 10 до 90 %, в зависимости от молекулярно-генетических особенностей лейкемии. Доля летальных исходов, связанных с лечением, у этих пациентов составляет 7-18 %. В лечении пожилых пациентов долгосрочные результаты не претерпели практически никаких изменений в течение 3 последних десятилетий, и 5-летняя выживаемость не превышает 10-12 %. Именно ОМЛ является той областью клинической гематологии, в которой продолжаются интенсивные как клинические, так и лабораторные исследования, направленные на поиск положительных сдвигов в устоявшихся долгосрочных результатах [1,2,7,8].
Международные эксперты настоятельно советуют включать пациентов в клинические исследования и сохранять биологические образцы для возможности их сопоставления в дальнейшем с полученными результатами терапии и установления корреляции лабораторных данных с исходом заболевания. Использование принципов «доказательной» медицины в такой области, как гематология, является необходимым, поскольку, пожалуй, ни в какой другой области медицинских знаний не приходится постоянно сталкиваться с критическими ситуациями и принятием критических решений [1,2,7,8].
В 2017 г. были опубликованы Рекомендации европейских экспертов по диагностике и лечению ОМЛ [7]. В течение десятка лет в США разрабатываются и постоянно обновляются рекомендации так называемой Национальной общественной противораковой сети (NCCN) [8]. В последние годы был достигнут значительный прогресс в понимании молекулярно-генетической и эпигенетической основы развития ОМЛ, что позволило определить новые диагностические и прогностические маркеры заболевания. В классификации ВОЗ (2016) учтены генетические и молекулярные варианты ОМЛ [4]. Изданы Европейские рекомендации по оптимальной интеграции аллогенной ТКМ (алло-ТКМ) в программную терапию ОМЛ [42].
При всех ОЛ существует несколько основных этапов терапии - индукция ремиссии, консолидация, поддерживающая терапия ( см Приложение А3,2) и профилактика нейролейкемии для некоторых вариантов ОЛ [1,2]. Период начального лечения, целью которого являются максимально быстрое и существенное сокращение опухолевой массы и достижение ПР, называется периодом индукции ремиссии (обычно 1-2 курса). Именно в этот период на фоне применения цитостатических средств количество лейкемических клеток в костном мозге уменьшается примерно в 100 раз, в момент констатации ПР в костном мозге морфологически определяется менее 5 % опухолевых клеток. После стандартной индукционной терапии «7 + 3» или терапии аналогичной интенсивности оценка ответа обычно осуществляется на 21-28-й день после начала терапии либо на момент восстановления показателей периферической крови. Время может варьировать в зависимости от протоколов. Если ПР после 2 курсов индукции не достигнута, констатируется первичная резистентность, и пациентам проводят терапию по программам лечения рефрактерных форм лейкемии. Сразу же необходимо подчеркнуть, что недостижение ПР после 1-го индукционного курса является достоверным фактором плохого долгосрочного прогноза ОМЛ, поэтому уже сразу после 1-го курса (при условии адекватности доз и длительности цитостатического воздействия) пациенты должны рассматриваться в качестве потенциальных кандидатов для выполнения алло-ТКМ [1,2,42].
Вторым этапом терапии ОЛ является консолидация ремиссии (закрепление достигнутого противоопухолевого эффекта). В настоящее время в большинстве случаев консолидация - наиболее агрессивный и высокодозный этап при лечении ОЛ. Задачей этого периода является по возможности еще большее уменьшение числа остающихся после индукции лейкемических клеток.После консолидации (обычно 1-2 курса) следует период противорецидивного или поддерживающего лечения. При разных вариантах ОЛ длительность, интенсивность и состав поддерживающей терапии различны, но принцип ее одинаков для всех видов ОЛ - продолжение цитостатического или тагетного воздействия на возможно остающийся опухолевый клон.
Принципиальным этапом при лечении некоторых вариантов ОМЛ (промиелоцитарных с лейкоцитозом >10 109/л, миеломоно- и монобластных, ОМЛ с экстрамедуллярными поражениями, ОМЛ с инициальным лейкоцитозом 30 109/л и более) является профилактика или, при необходимости, лечение нейролейкемии. Этот этап распределяется на все периоды программного лечения - индукцию ремиссии, консолидацию и поддерживающее лечение. Обычно профилактику нейролейкемии (основной период - 5 интратекальных введений) проводят за период первых 3 курсов лечения, а затем в течение 1 года поддерживающего лечения выполняются пункции с частотой 1 раз в 3 месяца. Диагностическую пункцию и профилактику нейролейкемии рекомендуется начинать при тромбоцитах >30-40 109/л, при купировании коагуляционных нарушений. Профилактика нейролейкемии обязательна для всех пациентов с экстрамедуллярными поражениями (кожа, мышцы, яичники, кости ).
Для многих пациентов с ОМЛ ключевым этапом лечения является алло-ТГСК. Под этим термином объединена ТГСК костного мозга, периферической крови, пуповинной (плацентарной) крови. Этот этап обладает наиболее высокой эффективностью при выполнении в период 1-й (реже 2-й) ПР ОМЛ. Результаты алло-ТГСК вне ПР крайне неудовлетворительны. Группа российских экспертов полагают, что алло-ТГСК показана всем пациентам с ОМЛ в 1-й ПР в возрасте моложе 60 лет, которым не выполнены молекулярно-генетические исследования, естественно, с учетом трансплантационных рисков и коморбидностей.Если цитогенетические и молекулярные исследования были выполнены, показания к выполнению алло-ТГСК в 1-й ПР ОМЛ рассматриваются в рамках международных критериев ( см Приложение А3,3)Представленная в Приложении Г4 информация может служить руководством в принятии решения о выполнении ТГСК у пациента с ОМЛ в 1-й ПР. Если риск развития рецидива превышает на ХТ интегрированные риски после алло-ТГСК, решение принимается в пользу ТГСК [42].
Принципы лечения ОМЛ и протоколы определяются возрастом пациента.
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
Комментарий. Отсрочка начала терапии на короткий период (5-7 дней) от начала диагностики заболевания не влияет на эффективность терапии, показатели ранней летальности, а также отдаленные результаты терапии ОМЛ.
• Не рекомендуется пациентам с ОМЛ начинать немедленно проведение цитостатической терапии, если у пациента имеется:
• тяжелая застойная сердечная недостаточность (фракция выброса менее 50 %), нестабильная стенокардия, грубые нарушения ритма и проводимости с нестабильностью гемодинамики, острый инфаркт миокарда (анамнез менее 1 месяца);
• почечная недостаточность (показатель сывороточного креатинина >0,2 ммоль/л (или >200 мг/мкл), за исключением случаев, обусловленных лейкемической инфильтрацией почек);
• печеночная недостаточность (за исключением случаев, обусловленных лейкемической инфильтрацией органа), острый вирусный гепатит В или С;
• тяжелая пневмония (дыхательная недостаточность - одышка >30 дыхательных движений в минуту, артериальная гипоксемия <80 мм , при этом следует иметь в виду, что, если в течение 2-3 дней не удается стабилизировать состояние пациента, курс ХТ должен быть начат, поскольку нередко диагностируется исходное поражение легочной ткани лейкемическими клетками, и без специфической терапии шансы на излечение пневмонии чрезвычайно малы);
• сепсис (при нестабильности гемодинамики); только высокая лихорадка без характерных признаков сепсиса не может служить поводом к отсрочке ХТ;
• угрожающие жизни кровотечения (желудочно-кишечный тракт, профузное маточное, кровоизлияние в головной мозг);
• тяжелые психические нарушения (бред, тяжелый депрессивный синдром и другие проявления продуктивной симптоматики);
• физическая несостоятельность, требующая постоянного ухода, кахексия (показатель общего белка <35 г/л);
• декомпенсированный сахарный диабет (уровень глюкозы крови >15 ммоль/л);
• неконтролируемое течение сопутствующего онкологического заболевания [1].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий: если на момент поступления у пациента было одно из вышеуказанных состояний, но его в результате интенсивного симптоматического лечения удается купировать или контролировать, то пациенту по истечении 3-7 дней может быть начата цитостатическая ХТ. Если в ходе симптоматического лечения сопутствующей патологии отмечается прогрессирование ОМЛ в виде увеличение числа лейкоцитов, процентного содержания бластных клеток в периферической крови или исходно уровень лейкоцитов составляет 100 109/л и более, целесообразно к терапии осложнений добавить гидроксикарбамид** в дозе 100 мг/кг в день [45] и/или лейкоцитаферезы и, в случае необходимости, для профилактики тумор-лизис-синдрома выполнить плазмаферез. Если состояние пациента вследствие крайне тяжелых осложнений, связанных с заболеванием, или вследствие тяжелой сопутствующей патологии не удается стабилизировать в течение максимум 7 дней, допускается рассмотреть вопрос о паллиативном цитостатическом воздействии (например, цитарабин** в малых дозах).
• Рекомендуется всем пациентам, которым возможно проведение интенсивной ХТ, выполнение 1-го курса индукции по схеме «7 + 3» (Приложение А3,2) [46,47].
Уровень убедительности рекомендаций. A (уровень достоверности доказательств - 1).
Комментарий: 7-дневное введение цитарабина** может быть выполнено в дозе 100-200 мг/м2 либо 2 раза в сутки (по 100 мг/м2) как короткая инфузия, либо в виде непрерывной внутривенной (в/в) инфузии (200 мг/м2) в сочетании с 3-дневным введением антрациклинов в виде короткой инфузии (даунорубицина** в дозе как минимум 60 мг/м2 или идарубицина** в дозе 12 мг/м2, или митоксантрона** в дозе 10 мг/м2). Выбор конкретного антрациклинового антибиотика (даунорубицин**, идарубицин** или митоксантрон**) существенно не влияет на конечные результаты [46]. Доксорубицин** не применяется при проведении курса «7 + 3» в индукции ремиссии ОМЛ.
• Не рекомендуется использовать цитарабин** в высоких дозах в индукционных курсах при ОМЛ [48,49].
Уровень убедительности рекомендаций. A (уровень достоверности доказательств - 1).
Комментарий. С учетом отсутствия данных о повышении частоты достижения ремиссии при достоверно более высокой токсичности лечения. Это возможно только в рамках клинических исследований.
• Рекомендуется всем пациентам, которым возможно проведение интенсивной ХТ, выполнение 1 или 2 курсов ХТ индукции ремиссии (в зависимости от того, после какого курса - 1-го или 2-го - достигается ПР) и 2-3 курсов консолидации высокими/средними дозами цитарабина** в качестве монотерапии или в сочетании с антрациклиновыми антибиотиками и/или флударабином** ( см Приложение А3,2) [49].
Уровень убедительности рекомендаций. A (уровень достоверности доказательств - 1).
Комментарий: возможные варианты дозировок цитарабина** при проведении курсов консолидации ремиссии - 3; 1,5 и 1 г/м2 2 раза в день в 1, 3, 5-й дни с одинаковой эффективностью (дозировки 1,5 и 1 г/м2 - вне зарегистрированных показаний). В настоящее время существуют некоторые разногласия в рекомендациях дозировок цитарабина** европейскими и американскими исследователями. Европейские исследователи пришли к единому мнению о том, что оптимальной дозой цитарабина** в курсах консолидации является 1-1,5 г/м2 [7], а американские исследователи в рекомендациях NCCN оставляют дозу 1,5-3 г/м2 [8]. Если нет возможности выполнить высокодозную консолидацию, как дополнительный вариант может рассматриваться выполнение еще 2 курсов «7 + 3» с идарубицином** или митоксантроном** в индукционных дозах ( см Приложение А3,2).
• Рекомендуется всем пациентам с миеломонобластным (М4) и монобластным (М5) вариантами ОМЛ, при всех формах ОМЛ с лейкоцитозом в дебюте заболевания выше 30 109/л и/или наличием экстрамедуллярных образований, а также при миелоидной саркоме выполнять профилактику нейролейкемии - спинномозговые пункций с интратекальным введением стандартного набора препаратов (метотрексат** 15 мг, цитарабин** 30 мг, дексаметазон** 4 мг) [1,2].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Основной этап профилактики - 5 люмбальных пункций в период индукции/консолидации ремиссии и далее еще 3 пункции каждые 3 мес. в ходе поддерживающей терапии - итого всего 8 люмбальных пункций с интратекальным введением 3 препаратов. Зарубежные исследователи не рекомендуют выполнять профилактику нейролейкемии у пациентов без неврологической симптоматики, однако российские исследователи считают профилактику нейролейкемии обязательным этапом лечения ОМЛ в вышеописанных ситуациях.
• Рекомендуется всем пациентам при диагностике нейролейкемии проведение терапии нейролейкемии - выполнение спинномозговых пункций с интратекальными введением стандартного набора препаратов (метотрексат** 15 мг, цитарабин** 30 мг, дексаметазон** 4 мг) с интервалом каждые 3 дня. После нормализации показателей ликвора должно быть сделано минимум 3 пункции с таким же интервалом между введениями, в дальнейшем пункции выполняют перед каждым курсом запланированного протокола [1,2].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется при развитии у пациента после 1-го индукционного курса жизнеугрожающих осложнений, потребовавших реанимационных мероприятий (септический шок, инфаркт миокарда, миокардит ), или тяжелого инвазивного микоза временно (до реабилитации пациента) заменить курсы (1-2) интенсивной индукции/консолидации курсами цитарабином** в малых дозах (10 мг/м2 2 раза в день подкожно (п/к) 4 дня каждую неделю в течение 28 дней) либо сочетанием малых доз цитарабина** с идарубицином** и децитабином ( см Приложение А3,2) [50,51].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
Комментарий. После выполнения 1-2 курсов цитарабином** в малых дозах и купирования всех осложнений целесообразно вернуться к высокодозной консолидации в объеме минимум 2 курсов. Цитарабин** в малых дозах может остаться основной терапией в течение 3 лет только у пациентов с острым эритромиелозом (вариант М6) и мегакариобластным (вариант М7).
• Рекомендуется пациентам с ОМЛ в возрасте 18-60 лет, которым невозможно проведение интенсивной ХТ в связи с наличием сопутствующих заболеваний, в качестве терапии выбора проведение терапии венетоклаксом в сочетании с азацитидином**, децитабином или малыми дозами цитарабина** [52,53].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарий: терапию венетоклаксом в дозе 400-600 мг проводят в сочетании с азацитидином** 75 мг/м2 в течение 7 дней, децитабином 20 мг/м2 5 дней или малыми дозами цитарабина** 20 мг/м2/сутки 10 дней ( см Приложение А3,2). Необходима коррекция дозы венетоклакса при сочетанном применении препаратов-ингибиторов сYP3A (в соответствии с инструкцией к препарату). В целях профилактики массивного цитолиза опухоли предусмотрено ступенчатое повышение дозы венетоклакса в начале его приема с приостановкой терапии до разрешения симптоматики при появлении клинически значимых лабораторных/клинических признаков синдрома лизиса опухоли.
• Рекомендуется у пациентов с ОМЛ с экспрессией FLT-3 добавление к программе лечения препаратов FLT3-ингибиторов (ингибиторов протеинкиназы) - мидостаурина или сорафениба** [54,55].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 2).
Комментарий. Режим дозирования мидостаурина - 50 мг 2 раза в день внутрь 8-21-й дни курса одновременно с индукционной терапией «7 + 3» и 4 консолидирующими курсами цитарабином** в высоких дозах с последующей поддерживающей терапией мидостаурином 50 мг 2 раза в день в течение 1 года.
Режим дозирования сорафениба** у молодых пациентов: 400 мг 2 раза в день внутрь 10-19-й дни каждого индукционного курса; далее - 400 мг 2 раза в день, начиная с 8-го дня каждого курса консолидации, далее - поддерживающая терапия сорафенибом** 400 мг 2 раза в день в течение 1 года.
Режим дозирования сорафениба** у пожилых пациентов: 400 мг 2 раза в день внутрь 1-7-й дни каждого индукционного курса; далее - 400 мг 2 раза в день внутрь 1-28-й дни два 28-дневных курса одновременно с 2 курсами консолидации средними дозами цитарабина** (2 г/м2/сутки, 1-й и 5-й дни 28-дневного курса), далее - поддерживающая терапия сорафенибом 400 мг 2 раза в день внутрь в течение года.
• Рекомендуется пациентам с ОМЛ, достигшим ПР после индукционной терапии, которые не являются кандидатами на выполнение алло-ТГСК, проведение поддерживающей терапии ( см Приложение А3,2) [56,57].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 2).
Комментарий. Поддерживающая цитостатическая, гипометилирующая или таргетная терапия (в зависимости от того, по какой программе пациенту была проведена индукция и консолидация ремиссии ОМЛ) должна выполняться в течение как минимум 1 года от начала лечения (4 курса индукции/консолидации и 6 курсов поддерживающей терапии) или в течение 2 лет от начала терапии (4 курса индукции/консолидации и 9-12 курсов поддерживающей терапии) ( см Приложение А3,2.
• Не рекомендуется у пациентов с ОМЛ выполнение аутологичной ТГСК (ауто-ТГСК)/аутологичной ТКМ [1].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Рядом зарубежных исследователей ауто-ТГСК рассматривается в качестве опции постиндукционной терапии у пациентов группы промежуточного риска в случае достижения МОБ-негативной ремиссии ОМЛ [58,59]. Однако российской группой экспертов выполнение ауто-ТГСК не рассматривается в качестве варианта постремиссионного лечения пациентов с ОМЛ в связи с тем, что ауто-ТГСК может стать этапом терапии только при условии абсолютно адекватно выполненного индукционного и консолидирующего лечения и обязательного отслеживания МОБ. Ее можно рекомендовать только в рамках клинических исследований.
• Рекомендуется пациентам, достигшим ПР после индукционного этапа лечения, консультация в трансплантационном центре в течение 3 месяцев от момента достижения ПР для решения вопроса о возможности и целесообразности выполнения алло-ТКМ/алло-ТГСК [1,2].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется выполнение алло-ТКМ/алло-ТГСК в 1-й ПР ОМЛ как этапа постремиссионной терапии пациентам групп высокого и промежуточного риска с нормальным кариотипом и неблагоприятными молекулярными маркерами либо пациентам, которым при установлении диагноза не выполнены цитогенетические и молекулярно-генетические исследования, а также пациентам группы благоприятного риска, у которых ПР была получена не после 1-го курса индукции, ( см Приложение А3,3) [60].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 1).
Комментарий. У пациентов из группы промежуточного риска без гиперлейкоцитоза, которым диагноз ОМЛ установлен не во время беременности, у которых после 1-го курса достигнута ПР с МОБ-отрицательным статусом, вопрос об алло-ТГСК возможно отложить на последующие этапы. Для пациентов из группы высокого риска, в том числе с FLT3-ITD, алло-ТГСК следует рассматривать как обязательный этап лечения. Именно для этой группы пациентов крайне важно выполнение HLA-типирования пациента до начала 1-го индукционного курса, а после достижения 1-й ПР - начало поиска потенциальных доноров. Однако эту рекомендацию ограничивает несколько факторов: возраст, соматический статус пациента, наличие донора и организационная возможность выполнить процедуру алло-ТГСК. Если риск развития рецидива превышает на ХТ интегрированные риски после алло-ТГСК, то решение принимается в пользу ТГСК.
Интегрированные риски, связанные с трансплантационной летальностью, приведены в Приложении Г4. Для окончательного решения этого вопроса необходимо направить пациента на консультацию в трансплантационный центр.
• Не рекомендуется выполнение алло-ТКМ/алло-ТГСК в период 1-й ПР ОМЛ пациентам из группы благоприятного риска ( см Приложение А3,3) [60].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 1).
Комментарий: за исключением случаев ОМЛ с t(8;21) и лейкоцитозом выше 20 109/л, пациентов старше 35 лет, ОМЛ с t(8;21) и с inv16 и мутациями KIT или персистенцией высокого уровня МОБ, для которых алло-ТГСК является оптимальным вариантом. Алло-ТГСК рекомендуется также пациентам с ОМЛ с нормальным кариотипом и благоприятным молекулярным профилем, но с гиперлейкоцитозом ≥100 109/л и/или наличием лейкемидов и при диагностике ОМЛ на фоне беременности.
• Рекомендуется у пациентов с вторичным ОМЛ придерживаться алгоритма выбора терапевтической тактики как при впервые диагностированном ОМЛ [61].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Выбор тактики лечения вторичного ОМЛ должен проводиться с учетом цитогенетического варианта лейкоза, типа предшествующей терапии, возраста и соматического статуса пациента и наличия осложнений. В случае доступности HLA-совместимого донора пациент должен быть ориентирован на проведение алло-ТГСК.
• Рекомендуется пациентам из группы неблагоприятного прогноза ОМЛ (по данным цитогенетического исследования или с ОМЛ, связанным с миелодисплазией - см Приложения Г1, Г2) в качестве 1-го курса или, особенно при неэффективности стандартной индукционной ХТ, вне зависимости от возраста выполнение комбинированной низкодозной ХТ с использованием азацитидином**, или венетоклаксом в сочетании с азацитидином** ( см Приложение А3,2) [62-64].
Уровень убедительности рекомендаций. A (уровень достоверности доказательств - 1).
Комментарий. При достижении ПР в случае доступности HLA-совместимого донора пациент должен быть ориентирован на проведение алло-ТГСК в максимально короткие сроки от момента достижения ремиссии.
• Рекомендуется пациентов с ОМЛ в возрасте 60-65 лет рассматривать в качестве кандидатов на выполнение стандартных программ интенсивного лечения («7 + 3») ( см Приложение А3,2) [1,2].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий: выбор конкретного антрациклина (даунорубицин**, идарубицин** или митоксантрон**) существенно не влияет на конечные результаты [65]. Стандартной считается доза даунорубицина** 60 мг/м2 [66].
• Рекомендуется для пациентов с ОМЛ старше 65 лет проведение низкоинтенсивной терапии: малые дозы цитарабина** 10 мг/м2/сутки 28 дней с интервалом 28-30 дней либо монотерапия азацитидином**, либо комбинированная терапия цитарабином** в малых дозах в сочетании с азацитидином** и идарубицином** ( см Приложение А3,2) или азацитидиом** в сочетании с венетоклаксом [53,67].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
Комментарий. Кандидатами для низкоинтенсивной терапии также являются пациенты в возрасте от 60 лет и старше с плохим соматическим статусом, наличием коморбидностей или дисфункцией органов.
• Не рекомендуется проведение курса цитарабина** в малых дозах пациентам с ОМЛ старше 60 лет из группы неблагоприятного прогноза (комплексный кариотип, -7, inv3 и т.д.; см приложения Г1, Г2) [68,69].
Уровень убедительности рекомендаций. A (уровень достоверности доказательств - 2).
Комментарий. Для этой группы пациентов в качестве низкодозного цитостатического воздействия может рассматриваться гипометилирующая монотерапия в сочетании с венетоклаксом [53] или же применение комбинированной терапии цитарабином** в малых дозах в сочетании с азацитидином** и идарубицином** ( см Приложение А3,2).
• Для пациентов с ОМЛ старше 60 лет можно рекомендовать в качестве терапии выбора проведение монотерапии азацитидином** ( см Приложение А3,2) [70].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарий: терапия азацитидином** в дозе 75 мг/м2 7 дней п/к с интервалом 21 день.
• Для пациентов с ОМЛ старше 65 лет можно рекомендовать в качестве терапии выбора проведение монотерапии децитабином ( см Приложение А3,2) [71].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарий: терапия децитабином в дозе 20 мг/м2 5 дней в/в с интервалом 28 день.
• Для пациентов с ОМЛ старше 60 лет можно рекомендовать проведение терапии венетоклаксом в сочетании с азацитидином** или децитабином, или цитарабином** в малых дозах [52,53].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
Комментарий: терапия азацитидином** в дозе 75 мг/м2 7 дней п/ децитабином 20 мг/м2 5 дней в/в или малыми дозами цитарабина** 20 мг/м2/сутки 10 дней п/к с венетоклаксом 400-600 мг до развития непереносимости или прогрессирования заболевания ( см Приложение А3,2).
В рекомендациях NCCN, которых придерживаются и российские эксперты, используется более простой принцип определения прогноза ОМЛ после развития рецидива: если рецидив ранний (продолжительность ПР менее 12 месяцев) - прогноз неблагоприятный, поздний (продолжительность ПР 12 месяцев и более) - прогноз более благоприятный [8]. Оба подхода (прогностический индекс и деление рецидивов на ранние и поздние) к классификации рецидива ОМЛ используются в российских исследовательских центрах.
• Рекомендуется пациентам при констатации первичной резистентности ОМЛ проведение терапии по программам лечения рефрактерных форм и рецидивов ОМЛ [73].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
Комментарий. Терапия цитарабином** в высоких дозах (если его не применяли в 1-й линии индукции) в сочетании с антрациклинами может рассматриваться в качестве индукции ремиссии перед алло-ТГСК. Для улучшения результатов ТГСК у пациентов с рефрактерными ОМЛ используют режимы кондиционирования - последовательное применение интенсивной ХТ и через 3 дня - режим кондиционирования пониженной интенсивности с последующей алло-ТГСК (так называемый протокол FLAMSA-RIC) и в дальнейшем - профилактическое использование трансфузий донорских лимфоцитов и/или терапия азацитидином**.
• Рекомендуется пациентам при недостижении ПР после 1-го индукционного курса руководствоваться в выборе 2-го индукционного курса клинической ситуацией. Возможны 3 варианта: 1) повторение курса, аналогичного 1-му; 2) изменение интенсивности ХТ-воздействия - выполнение высокодозного курса ХТ (FLAG, НАМ ); 3) или низкодозного курса ХТ: а) цитарабином** в малых дозах (10 мг/м2 2 раза в день п/к 28 дней) в сочетании с азацитидином** и идарубицином** или без них, б) венетоклаксом в сочетании с азацитидином** или децитабином ( см Приложение А3,2) [1,7,8] .
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Повторение индукционного курса ХТ целесообразно при отсутствии, в сравнении с исходными показателями, нарастания числа бластных клеток в миелограмме. В случае прогрессирования заболевания (увеличение процента бластных клеток, появление ранее не выявляемых экстрамедуллярных очагов) в качестве 2-го индукционного курса целесообразно выполнение курса ХТ цитарабином** в высоких дозах в сочетании с новыми антрациклиновыми антибиотиками ( см Приложение А3,2).
В ряде случаев как 2-я линия терапии ОМЛ при первичной резистентности может быть использована неинтенсивная терапия цитарабином** в малых дозах (10 мг/м2 2 раза п/к) либо в качестве монотерапии (28 дней) или в сочетании с малыми дозами антрациклинов (в частности, идарубицина**) с гипометилирующей предфазой (Dec-Ida-Ara-c) либо терапия венетоклаксом в сочетании с гипометилирующими препаратами ( см Приложение А3,2): 1) у тех пациентов, у которых в связи с коморбидностью или возрастом невозможно использовать высокодозный подход; 2) у пациентов с острым эритробластным и мегакариобластным лейкозами при недостижении ПР на стандартных курсах; 3) у пациентов из группы неблагоприятного молекулярно-генетического прогноза.
• Не рекомендуется выполнение ТГСК пациентам, у которых не достигнута ремиссия после нескольких линий индукционной терапии [74].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
Комментарий. Эти пациенты являются кандидатами на включение в клинические исследования по изучению новых лекарственных препаратов.
• Рекомендуется у пациентов при констатации позднего рецидива ОМЛ (продолжительность 1-й ПР более 1 года) в выборе терапевтической тактики руководствоваться информацией о ранее проведенной ХТ, на которой была получена 1-я ПР [1,7,8].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий: классическим выбором является повторение 1-й индукционной программы ( см Приложение А3,2). Также может быть использовано сочетание цитарабина** в стандартных дозах (100 мг/м2 2 раза в день или 200 мг/м2 в день непрерывно в 1-7-й дни) и идарубицина** (12 мг/м2 1 раз в день в 1-3-й дни). Шансы достижения 2-й ПР достаточно высокие (~70 %).
• Рекомендуется пациентам при развитии раннего рецидива ОМЛ (продолжительность 1-й ПР менее 1 года) в качестве 2-й линии терапии использовать цитарабин** в средней (1 г/м2) или высокой (3 г/м2) дозе либо сочетание цитарабина** в высоких дозах с антрациклинами [73,75,76].
Уровень убедительности рекомендаций. A (уровень достоверности доказательств - 1).
Комментарий: для пациентов с ожидаемой избыточной токсичностью ХТ возможной опцией является использование цитарабина** в дозе 10 мг/м2 2 раза в день п/к в течение 28 дней ( Приложение А3,2).
• Рекомендуется пациентам при достижении очередной ремиссии ОМЛ в качестве консолидирующей терапии выполнение алло-ТГСК [77].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
Комментарий. Если выполнение алло-ТГСК невозможно (например, из-за отсутствия подходящего донора), ауто-ТГСК может рассматриваться в качестве 2-й линии терапии, но ее эффективность четко не определена.
• Рекомендуется у пациентов с тяжелым соматическим статусом, особенно в возрасте старше 45-50 лет, длительными периодами цитопении на индукционных курсах, а также при наличии неблагоприятных хромосомных аномалий проведение программы низкодозного воздействия с гипометилирующим праймингом (децитабин/азацитидин**, идарубицин**, цитарабин**) ( Приложение А3,2) [78].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 2).
Комментарий. Выполняют 2 индукционных курса и, если получена ПР, еще 2 консолидирующих. В дальнейшем осуществляют постоянную поддерживающую терапию в течение 3 лет аналогичными курсами без идарубицина**.
• Рекомендуется у пациентов с ОМЛ с мутациями гена FLT3 или с высокой экспрессией немутированного FLT3 (CD135) использовать ингибитор протеинкиназы сорафениб** (800 мг/сутки в 2 приема) в комбинации с цитостатическим воздействием и с полностью трансретиноевой кислотой (третиноин 45 мг/м2/сутки) в качестве постоянного воздействия до прогрессирования или неприемлемой токсичности [55,79].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарий. В случае развития осложнений препараты временно отменяются и через 2-3 недели прием возобновляют в сниженной дозировке с последующим постепенным возвращением к лечебной дозе.
• Рекомендуется у пациентов с ОМЛ с мутациями гена c-kit или высокой экспрессией на бластных клетках сD117 рассмотреть возможность назначения ингибитора протеинкиназ дазатиниба** (140 мг/сутки постоянно) [80].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
• Рекомендуется у пациентов с ОМЛ из группы благоприятного цитогенетического прогноза рассмотреть возможность назначения дазатиниба** (140 мг/сутки 14 дней с момента окончания курса ХТ) [80].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
• Рекомендуются пациентам при развитии рецидива ОМЛ после алло-ТГСК прекращение иммуносупрессивной терапии и проведение реиндукционного курса «7 + 3» с выполнением в период аплазии на 7-й день после курса трансфузий лимфоцитов донора [81].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Пациентам с поздним рецидивом (более 1 года после алло-ТГСК) может быть выполнена 2-я алло-ТГСК после достижения повторной ремиссии.
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
Комментарий: гиперлейкоцитозом обычно считают число лейкоцитов ˃100 109/л, и это состояние закономерно связано с увеличением показателя смертности в индукции из-за геморрагических осложнений, синдрома лизиса опухоли и инфекционных осложнений [1].
Если на фоне гиперлейкоцитоза (˃100 109/л) имеются очевидные признаки «лейкоцитарных стазов», наряду с назначением гидроксикарбамида** целесообразно проведение 2-3 сеансов лейкоцитафереза. При появлении признаков тумор-лизис-синдрома на фоне цитолитического синдрома рекомендуется выполнение плазмафереза в небольшом объеме (1-1,2 л) с замещением альбумином** и плазмой в целях профилактики легочного дистресс-синдрома и острой почечной недостаточности. Для того чтобы избежать «обвального» цитолиза в указанной ситуации, можно сначала ввести только цитарабин** и затем выполнить плазмаферез, а введение даунорубицина** отложить на 5-7-й дни курса, а в первые дни курса выполнять плазмаферезы через 2-3 ч после введения цитарабина** или прерывая на время проведения процедуры постоянную инфузию цитарабина**.
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. При миелоидной саркоме показано проведение программы нейропрофилактики. Миелоидная саркома (синоним: экстрамедуллярная миелоидная опухоль, гранулоцитарная саркома, хлорома) - опухоль, состоящая из миелоидных клеток-предшественниц, возникающая в любом месте, отличном от костного мозга (наиболее часто в коже, лимфатических узлах, желудочно-кишечном тракте, костях, мягких тканях и яичках). Миелоидная саркома может развиваться de novo, предшествуя ОМЛ, возникать параллельно развитию ОМЛ или презентировать в качестве бластной трансформации МДС, МПЗ или МДС/МПЗ. Диагноз устанавливают на основании биопсии опухолевого образования и использования в дальнейшем цитохимических (отпечатки) и иммуногистохимических (биоптат) методов [1].
• Не рекомендуется пациенткам длительная отсрочка (˃7 дней) начала лечения ОМЛ при установлении диагноза во время беременности в связи с возможным отрицательным влиянием задержки в начале лечения на течение ОМЛ со снижением эффективности терапии данного заболевания [84].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
• Рекомендуется пациенткам при диагностике ОМЛ в течение I триместра беременности выполнить искусственное прерывание беременности по медицинским показаниям в связи с повышенным риском смерти плода или спонтанных абортов у женщин, получающих химиотерапию, в первом треместре по сравнению со вторым и третьим треместрами [84].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
Комментарий. Если женщина и ее семья настаивают на пролонгировании беременности, лечение может быть начато и в I триметре беременности.
• Рекомендуется пациенткам при диагностике ОМЛ на сроке беременности 13-34 недели (после завершения I триместра беременности) проведение ХТ по программе «7 + 3» (см Приложение А3,2) на фоне беременности при условии адекватного мониторинга плода и акушерской помощи [84].
Уровень убедительности рекомендаций. В (уровень достоверности доказательств - 3).
• Рекомендуется пациенткам при диагностике ОМЛ после 36-й недели выполнить родоразрешение до начала ХТ [84,85].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
Комментарий. При наличии гиперлейкоцитоза родоразрешение выполняется в ходе циторедуктивной терапии.
• Рекомендуется пациенткам в выборе лекарственных веществ во время беременности, в том числе цитостатических и антибиотических препаратов, руководствоваться соотношением риска-пользы для матери и плода [84].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Противоопухолевые препараты рассчитываются в соответствии с выбранной программой лечения (без редукции доз) на поверхность тела пациентки до беременности с корректировкой по массе тела во время лечения. При жизнеугрожающих осложнениях у матери возможно назначение антибиотиков без учета их возможного тератогенного воздействия на плод (сульфаметоксазол/триметоприм** - при пневмоцистной пневмонии, ганцикловир** - при цитомегаловирусной инфекции ).
• Рекомендуется пациенткам на фоне беременности с учетом возможного тератогенного воздействия метотрексата** выполнение интратекальных введений противоопухолевых препаратов в соответствии с применяемой схемой лечения без использования метотрексата** [86].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Рекомендуется планировать срок родоразрешения с учетом дней введения противоопухолевых препаратов - не ранее чем через 2-3 недели после введения противоопухолевых препаратов - в целях уменьшения вероятности миелосупрессии у плода [85].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Рекомендуется беременным пациенткам выполнять родоразрешение методом кесарева сечения [85].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Выбор способа родоразрешения определяется состоянием плода, соматическим статусом пациентки, гематологическими показателями и строго в соответствии с акушерскими показаниями. Самопроизвольные роды могут быть выбраны как способ родоразрешения только при наличии у пациентки ремиссии ОМЛ, удовлетворительных показателей гемограммы, хорошем соматическом статусе пациентки и состоянии плода.
• Не рекомендуется пациенткам с учетом возможности развития геморрагических и инфекционных осложнений выполнять при родоразрешении эпидуральную анестезию при тромбоцитопении <100 × 109/л [87].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Рекомендуется при плановом преждевременном родоразрешении на сроке 24-35 недели проводить профилактику синдрома острого респираторного дистресса у новорожденного - в/в введение дексаметазона** 12 мг в сутки в течение 2 дней перед родами [88].
Уровень убедительности рекомендаций. В (уровень достоверности доказательств - 3).
Уровень убедительности рекомендаций. В (уровень достоверности доказательств - 3).
• Рекомендуется пациентам с ОМЛ после проведения курсов интенсивной полихимиотерапии, у которых ожидается длительный период нейтропении и в связи с этим высокая вероятность тяжелых инфекционных осложнений, для уменьшения длительности периода нейтропении использование препаратов гранулоцитарного колониестимулирующего фактора [90].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
• Не рекомендуется всем пациентам с учетом высокой вероятности формирования резистентной микрофлоры, а также высокой частоты инфекций, вызванных энтеробактериями с продукцией бета-лактамаз расширенного спектра, проведение первичной профилактики бактериальных инфекций при ОМЛ антибиотическими препаратами (селективная деконтаминация кишечника) [27,28].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Рекомендуется пациентам в ходе проведения интенсивной индукционной ХТ выполнение профилактики инвазивных микозов позаконазолом в клиниках, в которых частота возникновения инвазивного аспергиллеза превышает 10 % [27,28].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Пациентам, у которых на предшествующих курсах ХТ был диагностирован инвазивный аспергиллез, проводится вторичная противогрибковая профилактика и используют тот препарат, при назначении которого было достигнуто излечение от инвазивного аспергиллеза. В большинстве случаев с этой целью применяют вориконазол**.
• Рекомендуется в качестве антибиотиков 1-го этапа при фебрильной нейтропении использовать цефоперазон + [сульбактам]**, пиперациллин + [тазобактам], цефепим**, цефтазидим** в режиме дозирования в соответствии с зарегистрированными показаниями [28].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Модификацию антимикробной терапии проводят в соответствии с данными проведенного обследования (КТ, микробиологические исследования ). Назначение карбапенемов в качестве антибиотиков 1-го этапа при фебрильной нейтропении обосновано у пациентов с септическим шоком, а также в клиниках, где в этиологии инфекций преобладают энтеробактерии с продукцией бета-лактамаз расширенного спектра.
• Рекомендуется при наличии гуморального иммунодефицита и тяжелых инфекционных осложнений (сепсис), в том числе вирусных (цитомегаловирусная) инфекций, трансфузии препаратов в/в иммуноглобулина нормального человеческого [91,92].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Рекомендуется выполнение трансфузии тромбоконцентратов при количестве тромбоцитов в периферической крови <20 × 109/л [93].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 4).
Комментарий: любое проявление геморрагического синдрома (петехиальные высыпания, особенно на слизистой оболочке полости рта, лице и передней поверхности грудной клетки, любые кровотечения) и/или повышение температуры тела выше 37,5 °С даже в отсутствие явного очага инфекции требуют выполнения трансфузии тромбоконцентратов даже при количестве тромбоцитов в периферической крови ˃20 × 109/л. Аналогичные показания для трансфузии тромбоконцентратов при подготовке пациента перед выполнением инвазивных процедур.
• Рекомендуется пациентам при выявлении признаков аллосенсибилизации переливать концентраты тромбоцитов по подбору. В целях преодоления аллосенсибилизации можно рекомендовать и выполнение серии (не менее 4-5) плазмаферезов (0,5 объема циркулирующей плазмы за сеанс с замещением альбумином**) и выполнение трансфузий бόльших (12-16), чем средние (6-8) дозы тромбоконцентратов [94].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Рекомендуется у пациентов с ОМЛ поддерживать целевые показатели гемоглобина трансфузиями эритроцитсодержащих сред на уровне не ниже 80 г/л (гематокрит не менее 20 %) [95].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 2).
• Рекомендуется при наличии нарушений плазменного гемостаза (гипо. И гиперкоагуляция) выполнение трансфузии препаратов и компонентов крови (свежезамороженная плазма, криопреципитат, антитромбин III) [96].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Показания и объем трансфузионной поддержки определяются показателями коагулограммы и клинической ситуацией.
• Рекомендуется при возникновении острого или хронического болевого синдрома уточнение этиологии боли. При выявлении очага воспаления - проведение необходимых мероприятий по лечению очага воспаления согласно соответствующим клиническим рекомендациям (включая, при необходимости, хирургическое лечение). При исключении инфекционно-воспалительной природы болевого синдрома рекомендуется проведение обезболивающей терапии согласно существующим протоколам обезболивания ( см соответствующие клинические рекомендации по хронической боли, клинические рекомендации по анестезиологии), в том числе по показаниям - с применением наркотических и психотропных лекарственных препаратов, с учетом возможных противопоказаний, связанных с цитопенией, иными клиническими ситуациями [97].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Эффективность ХТ ОМЛ зависит от 2 ключевых факторов - специфичности цитостатического воздействия и адекватности сопроводительного лечения. Конечно, биологические особенности лейкемического клона - цитогенетические аномалии, молекулярные маркеры, кинетические свойства опухолевых клеток, их химиочувствительность - определяют в рамках современной ХТ прогноз заболевания, но только при условии соблюдения основного принципа лечения ОМЛ - максимум эффективности (за счет специфичности и адекватности воздействия) при минимуме токсичности (за счет грамотной сопроводительной терапии). Долгосрочные результаты лечения ОМЛ взрослых в течение последних 20 лет, несмотря на совершенствование терапии выхаживания и использования ряда новых препаратов, принципиально не изменились. В среднем 5-летняя общая выживаемость пациентов в возрасте до 60 лет, по данным больших кооперативных исследовательских групп, составляет 35-50 %, варьируя от 10 до 90 %, в зависимости от молекулярно-генетических особенностей лейкемии. Доля летальных исходов, связанных с лечением, у этих пациентов составляет 7-18 %. В лечении пожилых пациентов долгосрочные результаты не претерпели практически никаких изменений в течение 3 последних десятилетий, и 5-летняя выживаемость не превышает 10-12 %. Именно ОМЛ является той областью клинической гематологии, в которой продолжаются интенсивные как клинические, так и лабораторные исследования, направленные на поиск положительных сдвигов в устоявшихся долгосрочных результатах [1,2,7,8].
Международные эксперты настоятельно советуют включать пациентов в клинические исследования и сохранять биологические образцы для возможности их сопоставления в дальнейшем с полученными результатами терапии и установления корреляции лабораторных данных с исходом заболевания. Использование принципов «доказательной» медицины в такой области, как гематология, является необходимым, поскольку, пожалуй, ни в какой другой области медицинских знаний не приходится постоянно сталкиваться с критическими ситуациями и принятием критических решений [1,2,7,8].
В 2017 г. были опубликованы Рекомендации европейских экспертов по диагностике и лечению ОМЛ [7]. В течение десятка лет в США разрабатываются и постоянно обновляются рекомендации так называемой Национальной общественной противораковой сети (NCCN) [8]. В последние годы был достигнут значительный прогресс в понимании молекулярно-генетической и эпигенетической основы развития ОМЛ, что позволило определить новые диагностические и прогностические маркеры заболевания. В классификации ВОЗ (2016) учтены генетические и молекулярные варианты ОМЛ [4]. Изданы Европейские рекомендации по оптимальной интеграции аллогенной ТКМ (алло-ТКМ) в программную терапию ОМЛ [42].
При всех ОЛ существует несколько основных этапов терапии - индукция ремиссии, консолидация, поддерживающая терапия ( см Приложение А3,2) и профилактика нейролейкемии для некоторых вариантов ОЛ [1,2]. Период начального лечения, целью которого являются максимально быстрое и существенное сокращение опухолевой массы и достижение ПР, называется периодом индукции ремиссии (обычно 1-2 курса). Именно в этот период на фоне применения цитостатических средств количество лейкемических клеток в костном мозге уменьшается примерно в 100 раз, в момент констатации ПР в костном мозге морфологически определяется менее 5 % опухолевых клеток. После стандартной индукционной терапии «7 + 3» или терапии аналогичной интенсивности оценка ответа обычно осуществляется на 21-28-й день после начала терапии либо на момент восстановления показателей периферической крови. Время может варьировать в зависимости от протоколов. Если ПР после 2 курсов индукции не достигнута, констатируется первичная резистентность, и пациентам проводят терапию по программам лечения рефрактерных форм лейкемии. Сразу же необходимо подчеркнуть, что недостижение ПР после 1-го индукционного курса является достоверным фактором плохого долгосрочного прогноза ОМЛ, поэтому уже сразу после 1-го курса (при условии адекватности доз и длительности цитостатического воздействия) пациенты должны рассматриваться в качестве потенциальных кандидатов для выполнения алло-ТКМ [1,2,42].
Вторым этапом терапии ОЛ является консолидация ремиссии (закрепление достигнутого противоопухолевого эффекта). В настоящее время в большинстве случаев консолидация - наиболее агрессивный и высокодозный этап при лечении ОЛ. Задачей этого периода является по возможности еще большее уменьшение числа остающихся после индукции лейкемических клеток.После консолидации (обычно 1-2 курса) следует период противорецидивного или поддерживающего лечения. При разных вариантах ОЛ длительность, интенсивность и состав поддерживающей терапии различны, но принцип ее одинаков для всех видов ОЛ - продолжение цитостатического или тагетного воздействия на возможно остающийся опухолевый клон.
Принципиальным этапом при лечении некоторых вариантов ОМЛ (промиелоцитарных с лейкоцитозом >10 109/л, миеломоно- и монобластных, ОМЛ с экстрамедуллярными поражениями, ОМЛ с инициальным лейкоцитозом 30 109/л и более) является профилактика или, при необходимости, лечение нейролейкемии. Этот этап распределяется на все периоды программного лечения - индукцию ремиссии, консолидацию и поддерживающее лечение. Обычно профилактику нейролейкемии (основной период - 5 интратекальных введений) проводят за период первых 3 курсов лечения, а затем в течение 1 года поддерживающего лечения выполняются пункции с частотой 1 раз в 3 месяца. Диагностическую пункцию и профилактику нейролейкемии рекомендуется начинать при тромбоцитах >30-40 109/л, при купировании коагуляционных нарушений. Профилактика нейролейкемии обязательна для всех пациентов с экстрамедуллярными поражениями (кожа, мышцы, яичники, кости ).
Для многих пациентов с ОМЛ ключевым этапом лечения является алло-ТГСК. Под этим термином объединена ТГСК костного мозга, периферической крови, пуповинной (плацентарной) крови. Этот этап обладает наиболее высокой эффективностью при выполнении в период 1-й (реже 2-й) ПР ОМЛ. Результаты алло-ТГСК вне ПР крайне неудовлетворительны. Группа российских экспертов полагают, что алло-ТГСК показана всем пациентам с ОМЛ в 1-й ПР в возрасте моложе 60 лет, которым не выполнены молекулярно-генетические исследования, естественно, с учетом трансплантационных рисков и коморбидностей.Если цитогенетические и молекулярные исследования были выполнены, показания к выполнению алло-ТГСК в 1-й ПР ОМЛ рассматриваются в рамках международных критериев ( см Приложение А3,3)Представленная в Приложении Г4 информация может служить руководством в принятии решения о выполнении ТГСК у пациента с ОМЛ в 1-й ПР. Если риск развития рецидива превышает на ХТ интегрированные риски после алло-ТГСК, решение принимается в пользу ТГСК [42].
Принципы лечения ОМЛ и протоколы определяются возрастом пациента.
3,1,Лечение пациентов с острым миелоидным лейкозом в возрасте 18 - 60 лет.
• Рекомендуется индукционную терапию ОМЛ начинать сразу после того, как будут завершены все диагностические мероприятия. Допустимо отложить начало ХТ до получения результатов всех лабораторных исследований, что позволит более детально характеризовать заболевание и определить правильную тактику терапии [43,44].Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
Комментарий. Отсрочка начала терапии на короткий период (5-7 дней) от начала диагностики заболевания не влияет на эффективность терапии, показатели ранней летальности, а также отдаленные результаты терапии ОМЛ.
• Не рекомендуется пациентам с ОМЛ начинать немедленно проведение цитостатической терапии, если у пациента имеется:
• тяжелая застойная сердечная недостаточность (фракция выброса менее 50 %), нестабильная стенокардия, грубые нарушения ритма и проводимости с нестабильностью гемодинамики, острый инфаркт миокарда (анамнез менее 1 месяца);
• почечная недостаточность (показатель сывороточного креатинина >0,2 ммоль/л (или >200 мг/мкл), за исключением случаев, обусловленных лейкемической инфильтрацией почек);
• печеночная недостаточность (за исключением случаев, обусловленных лейкемической инфильтрацией органа), острый вирусный гепатит В или С;
• тяжелая пневмония (дыхательная недостаточность - одышка >30 дыхательных движений в минуту, артериальная гипоксемия <80 мм , при этом следует иметь в виду, что, если в течение 2-3 дней не удается стабилизировать состояние пациента, курс ХТ должен быть начат, поскольку нередко диагностируется исходное поражение легочной ткани лейкемическими клетками, и без специфической терапии шансы на излечение пневмонии чрезвычайно малы);
• сепсис (при нестабильности гемодинамики); только высокая лихорадка без характерных признаков сепсиса не может служить поводом к отсрочке ХТ;
• угрожающие жизни кровотечения (желудочно-кишечный тракт, профузное маточное, кровоизлияние в головной мозг);
• тяжелые психические нарушения (бред, тяжелый депрессивный синдром и другие проявления продуктивной симптоматики);
• физическая несостоятельность, требующая постоянного ухода, кахексия (показатель общего белка <35 г/л);
• декомпенсированный сахарный диабет (уровень глюкозы крови >15 ммоль/л);
• неконтролируемое течение сопутствующего онкологического заболевания [1].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий: если на момент поступления у пациента было одно из вышеуказанных состояний, но его в результате интенсивного симптоматического лечения удается купировать или контролировать, то пациенту по истечении 3-7 дней может быть начата цитостатическая ХТ. Если в ходе симптоматического лечения сопутствующей патологии отмечается прогрессирование ОМЛ в виде увеличение числа лейкоцитов, процентного содержания бластных клеток в периферической крови или исходно уровень лейкоцитов составляет 100 109/л и более, целесообразно к терапии осложнений добавить гидроксикарбамид** в дозе 100 мг/кг в день [45] и/или лейкоцитаферезы и, в случае необходимости, для профилактики тумор-лизис-синдрома выполнить плазмаферез. Если состояние пациента вследствие крайне тяжелых осложнений, связанных с заболеванием, или вследствие тяжелой сопутствующей патологии не удается стабилизировать в течение максимум 7 дней, допускается рассмотреть вопрос о паллиативном цитостатическом воздействии (например, цитарабин** в малых дозах).
• Рекомендуется всем пациентам, которым возможно проведение интенсивной ХТ, выполнение 1-го курса индукции по схеме «7 + 3» (Приложение А3,2) [46,47].
Уровень убедительности рекомендаций. A (уровень достоверности доказательств - 1).
Комментарий: 7-дневное введение цитарабина** может быть выполнено в дозе 100-200 мг/м2 либо 2 раза в сутки (по 100 мг/м2) как короткая инфузия, либо в виде непрерывной внутривенной (в/в) инфузии (200 мг/м2) в сочетании с 3-дневным введением антрациклинов в виде короткой инфузии (даунорубицина** в дозе как минимум 60 мг/м2 или идарубицина** в дозе 12 мг/м2, или митоксантрона** в дозе 10 мг/м2). Выбор конкретного антрациклинового антибиотика (даунорубицин**, идарубицин** или митоксантрон**) существенно не влияет на конечные результаты [46]. Доксорубицин** не применяется при проведении курса «7 + 3» в индукции ремиссии ОМЛ.
• Не рекомендуется использовать цитарабин** в высоких дозах в индукционных курсах при ОМЛ [48,49].
Уровень убедительности рекомендаций. A (уровень достоверности доказательств - 1).
Комментарий. С учетом отсутствия данных о повышении частоты достижения ремиссии при достоверно более высокой токсичности лечения. Это возможно только в рамках клинических исследований.
• Рекомендуется всем пациентам, которым возможно проведение интенсивной ХТ, выполнение 1 или 2 курсов ХТ индукции ремиссии (в зависимости от того, после какого курса - 1-го или 2-го - достигается ПР) и 2-3 курсов консолидации высокими/средними дозами цитарабина** в качестве монотерапии или в сочетании с антрациклиновыми антибиотиками и/или флударабином** ( см Приложение А3,2) [49].
Уровень убедительности рекомендаций. A (уровень достоверности доказательств - 1).
Комментарий: возможные варианты дозировок цитарабина** при проведении курсов консолидации ремиссии - 3; 1,5 и 1 г/м2 2 раза в день в 1, 3, 5-й дни с одинаковой эффективностью (дозировки 1,5 и 1 г/м2 - вне зарегистрированных показаний). В настоящее время существуют некоторые разногласия в рекомендациях дозировок цитарабина** европейскими и американскими исследователями. Европейские исследователи пришли к единому мнению о том, что оптимальной дозой цитарабина** в курсах консолидации является 1-1,5 г/м2 [7], а американские исследователи в рекомендациях NCCN оставляют дозу 1,5-3 г/м2 [8]. Если нет возможности выполнить высокодозную консолидацию, как дополнительный вариант может рассматриваться выполнение еще 2 курсов «7 + 3» с идарубицином** или митоксантроном** в индукционных дозах ( см Приложение А3,2).
• Рекомендуется всем пациентам с миеломонобластным (М4) и монобластным (М5) вариантами ОМЛ, при всех формах ОМЛ с лейкоцитозом в дебюте заболевания выше 30 109/л и/или наличием экстрамедуллярных образований, а также при миелоидной саркоме выполнять профилактику нейролейкемии - спинномозговые пункций с интратекальным введением стандартного набора препаратов (метотрексат** 15 мг, цитарабин** 30 мг, дексаметазон** 4 мг) [1,2].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Основной этап профилактики - 5 люмбальных пункций в период индукции/консолидации ремиссии и далее еще 3 пункции каждые 3 мес. в ходе поддерживающей терапии - итого всего 8 люмбальных пункций с интратекальным введением 3 препаратов. Зарубежные исследователи не рекомендуют выполнять профилактику нейролейкемии у пациентов без неврологической симптоматики, однако российские исследователи считают профилактику нейролейкемии обязательным этапом лечения ОМЛ в вышеописанных ситуациях.
• Рекомендуется всем пациентам при диагностике нейролейкемии проведение терапии нейролейкемии - выполнение спинномозговых пункций с интратекальными введением стандартного набора препаратов (метотрексат** 15 мг, цитарабин** 30 мг, дексаметазон** 4 мг) с интервалом каждые 3 дня. После нормализации показателей ликвора должно быть сделано минимум 3 пункции с таким же интервалом между введениями, в дальнейшем пункции выполняют перед каждым курсом запланированного протокола [1,2].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется при развитии у пациента после 1-го индукционного курса жизнеугрожающих осложнений, потребовавших реанимационных мероприятий (септический шок, инфаркт миокарда, миокардит ), или тяжелого инвазивного микоза временно (до реабилитации пациента) заменить курсы (1-2) интенсивной индукции/консолидации курсами цитарабином** в малых дозах (10 мг/м2 2 раза в день подкожно (п/к) 4 дня каждую неделю в течение 28 дней) либо сочетанием малых доз цитарабина** с идарубицином** и децитабином ( см Приложение А3,2) [50,51].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
Комментарий. После выполнения 1-2 курсов цитарабином** в малых дозах и купирования всех осложнений целесообразно вернуться к высокодозной консолидации в объеме минимум 2 курсов. Цитарабин** в малых дозах может остаться основной терапией в течение 3 лет только у пациентов с острым эритромиелозом (вариант М6) и мегакариобластным (вариант М7).
• Рекомендуется пациентам с ОМЛ в возрасте 18-60 лет, которым невозможно проведение интенсивной ХТ в связи с наличием сопутствующих заболеваний, в качестве терапии выбора проведение терапии венетоклаксом в сочетании с азацитидином**, децитабином или малыми дозами цитарабина** [52,53].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарий: терапию венетоклаксом в дозе 400-600 мг проводят в сочетании с азацитидином** 75 мг/м2 в течение 7 дней, децитабином 20 мг/м2 5 дней или малыми дозами цитарабина** 20 мг/м2/сутки 10 дней ( см Приложение А3,2). Необходима коррекция дозы венетоклакса при сочетанном применении препаратов-ингибиторов сYP3A (в соответствии с инструкцией к препарату). В целях профилактики массивного цитолиза опухоли предусмотрено ступенчатое повышение дозы венетоклакса в начале его приема с приостановкой терапии до разрешения симптоматики при появлении клинически значимых лабораторных/клинических признаков синдрома лизиса опухоли.
• Рекомендуется у пациентов с ОМЛ с экспрессией FLT-3 добавление к программе лечения препаратов FLT3-ингибиторов (ингибиторов протеинкиназы) - мидостаурина или сорафениба** [54,55].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 2).
Комментарий. Режим дозирования мидостаурина - 50 мг 2 раза в день внутрь 8-21-й дни курса одновременно с индукционной терапией «7 + 3» и 4 консолидирующими курсами цитарабином** в высоких дозах с последующей поддерживающей терапией мидостаурином 50 мг 2 раза в день в течение 1 года.
Режим дозирования сорафениба** у молодых пациентов: 400 мг 2 раза в день внутрь 10-19-й дни каждого индукционного курса; далее - 400 мг 2 раза в день, начиная с 8-го дня каждого курса консолидации, далее - поддерживающая терапия сорафенибом** 400 мг 2 раза в день в течение 1 года.
Режим дозирования сорафениба** у пожилых пациентов: 400 мг 2 раза в день внутрь 1-7-й дни каждого индукционного курса; далее - 400 мг 2 раза в день внутрь 1-28-й дни два 28-дневных курса одновременно с 2 курсами консолидации средними дозами цитарабина** (2 г/м2/сутки, 1-й и 5-й дни 28-дневного курса), далее - поддерживающая терапия сорафенибом 400 мг 2 раза в день внутрь в течение года.
• Рекомендуется пациентам с ОМЛ, достигшим ПР после индукционной терапии, которые не являются кандидатами на выполнение алло-ТГСК, проведение поддерживающей терапии ( см Приложение А3,2) [56,57].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 2).
Комментарий. Поддерживающая цитостатическая, гипометилирующая или таргетная терапия (в зависимости от того, по какой программе пациенту была проведена индукция и консолидация ремиссии ОМЛ) должна выполняться в течение как минимум 1 года от начала лечения (4 курса индукции/консолидации и 6 курсов поддерживающей терапии) или в течение 2 лет от начала терапии (4 курса индукции/консолидации и 9-12 курсов поддерживающей терапии) ( см Приложение А3,2.
• Не рекомендуется у пациентов с ОМЛ выполнение аутологичной ТГСК (ауто-ТГСК)/аутологичной ТКМ [1].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Рядом зарубежных исследователей ауто-ТГСК рассматривается в качестве опции постиндукционной терапии у пациентов группы промежуточного риска в случае достижения МОБ-негативной ремиссии ОМЛ [58,59]. Однако российской группой экспертов выполнение ауто-ТГСК не рассматривается в качестве варианта постремиссионного лечения пациентов с ОМЛ в связи с тем, что ауто-ТГСК может стать этапом терапии только при условии абсолютно адекватно выполненного индукционного и консолидирующего лечения и обязательного отслеживания МОБ. Ее можно рекомендовать только в рамках клинических исследований.
• Рекомендуется пациентам, достигшим ПР после индукционного этапа лечения, консультация в трансплантационном центре в течение 3 месяцев от момента достижения ПР для решения вопроса о возможности и целесообразности выполнения алло-ТКМ/алло-ТГСК [1,2].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется выполнение алло-ТКМ/алло-ТГСК в 1-й ПР ОМЛ как этапа постремиссионной терапии пациентам групп высокого и промежуточного риска с нормальным кариотипом и неблагоприятными молекулярными маркерами либо пациентам, которым при установлении диагноза не выполнены цитогенетические и молекулярно-генетические исследования, а также пациентам группы благоприятного риска, у которых ПР была получена не после 1-го курса индукции, ( см Приложение А3,3) [60].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 1).
Комментарий. У пациентов из группы промежуточного риска без гиперлейкоцитоза, которым диагноз ОМЛ установлен не во время беременности, у которых после 1-го курса достигнута ПР с МОБ-отрицательным статусом, вопрос об алло-ТГСК возможно отложить на последующие этапы. Для пациентов из группы высокого риска, в том числе с FLT3-ITD, алло-ТГСК следует рассматривать как обязательный этап лечения. Именно для этой группы пациентов крайне важно выполнение HLA-типирования пациента до начала 1-го индукционного курса, а после достижения 1-й ПР - начало поиска потенциальных доноров. Однако эту рекомендацию ограничивает несколько факторов: возраст, соматический статус пациента, наличие донора и организационная возможность выполнить процедуру алло-ТГСК. Если риск развития рецидива превышает на ХТ интегрированные риски после алло-ТГСК, то решение принимается в пользу ТГСК.
Интегрированные риски, связанные с трансплантационной летальностью, приведены в Приложении Г4. Для окончательного решения этого вопроса необходимо направить пациента на консультацию в трансплантационный центр.
• Не рекомендуется выполнение алло-ТКМ/алло-ТГСК в период 1-й ПР ОМЛ пациентам из группы благоприятного риска ( см Приложение А3,3) [60].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 1).
Комментарий: за исключением случаев ОМЛ с t(8;21) и лейкоцитозом выше 20 109/л, пациентов старше 35 лет, ОМЛ с t(8;21) и с inv16 и мутациями KIT или персистенцией высокого уровня МОБ, для которых алло-ТГСК является оптимальным вариантом. Алло-ТГСК рекомендуется также пациентам с ОМЛ с нормальным кариотипом и благоприятным молекулярным профилем, но с гиперлейкоцитозом ≥100 109/л и/или наличием лейкемидов и при диагностике ОМЛ на фоне беременности.
• Рекомендуется у пациентов с вторичным ОМЛ придерживаться алгоритма выбора терапевтической тактики как при впервые диагностированном ОМЛ [61].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Выбор тактики лечения вторичного ОМЛ должен проводиться с учетом цитогенетического варианта лейкоза, типа предшествующей терапии, возраста и соматического статуса пациента и наличия осложнений. В случае доступности HLA-совместимого донора пациент должен быть ориентирован на проведение алло-ТГСК.
• Рекомендуется пациентам из группы неблагоприятного прогноза ОМЛ (по данным цитогенетического исследования или с ОМЛ, связанным с миелодисплазией - см Приложения Г1, Г2) в качестве 1-го курса или, особенно при неэффективности стандартной индукционной ХТ, вне зависимости от возраста выполнение комбинированной низкодозной ХТ с использованием азацитидином**, или венетоклаксом в сочетании с азацитидином** ( см Приложение А3,2) [62-64].
Уровень убедительности рекомендаций. A (уровень достоверности доказательств - 1).
Комментарий. При достижении ПР в случае доступности HLA-совместимого донора пациент должен быть ориентирован на проведение алло-ТГСК в максимально короткие сроки от момента достижения ремиссии.
3,2,Лечение пациентов с острым миелоидным лейкозом старшей возрастной группы (>60 лет).
Выделяют 3 основных «технологии» лечения ОМЛ у пациентов старше 60 лет. Первый подход - интенсивная ХТ, подобная таковой у молодых, представляющая собой в большинстве случаев сочетание цитарабина** с антрациклинами и направленная на достижение ПР. Алло-ТГСК является оптимальной постремиссионной опцией в рамках этой концепции. Второй подход - низкоинтенсивная терапия, в частности применение низкодозного цитарабина**, эффективность которого, по крайней мере, у пациентов в возрасте 70 лет и старше, можно повысить с помощью пролонгированного использования в течение 28 дней, и гипометилирующих агентов (азацитидин**, децитабин), том числе в сочетании с венетоклаксом. Третий выбор - симптоматическая (сопроводительная) терапия, направленная на уменьшение клинической симптоматики и улучшение качества жизни [1,2,7,8]. Оценка возможности проведения того или иного варианта терапии ОМЛ у пациента старше 60 лет должна строиться на основании учета возраста пациента, объективного определения тяжести состояния, цитогенетического и молекулярно-генетического вариантов заболевания и анализа сопутствующей патологии.• Рекомендуется пациентов с ОМЛ в возрасте 60-65 лет рассматривать в качестве кандидатов на выполнение стандартных программ интенсивного лечения («7 + 3») ( см Приложение А3,2) [1,2].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий: выбор конкретного антрациклина (даунорубицин**, идарубицин** или митоксантрон**) существенно не влияет на конечные результаты [65]. Стандартной считается доза даунорубицина** 60 мг/м2 [66].
• Рекомендуется для пациентов с ОМЛ старше 65 лет проведение низкоинтенсивной терапии: малые дозы цитарабина** 10 мг/м2/сутки 28 дней с интервалом 28-30 дней либо монотерапия азацитидином**, либо комбинированная терапия цитарабином** в малых дозах в сочетании с азацитидином** и идарубицином** ( см Приложение А3,2) или азацитидиом** в сочетании с венетоклаксом [53,67].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
Комментарий. Кандидатами для низкоинтенсивной терапии также являются пациенты в возрасте от 60 лет и старше с плохим соматическим статусом, наличием коморбидностей или дисфункцией органов.
• Не рекомендуется проведение курса цитарабина** в малых дозах пациентам с ОМЛ старше 60 лет из группы неблагоприятного прогноза (комплексный кариотип, -7, inv3 и т.д.; см приложения Г1, Г2) [68,69].
Уровень убедительности рекомендаций. A (уровень достоверности доказательств - 2).
Комментарий. Для этой группы пациентов в качестве низкодозного цитостатического воздействия может рассматриваться гипометилирующая монотерапия в сочетании с венетоклаксом [53] или же применение комбинированной терапии цитарабином** в малых дозах в сочетании с азацитидином** и идарубицином** ( см Приложение А3,2).
• Для пациентов с ОМЛ старше 60 лет можно рекомендовать в качестве терапии выбора проведение монотерапии азацитидином** ( см Приложение А3,2) [70].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарий: терапия азацитидином** в дозе 75 мг/м2 7 дней п/к с интервалом 21 день.
• Для пациентов с ОМЛ старше 65 лет можно рекомендовать в качестве терапии выбора проведение монотерапии децитабином ( см Приложение А3,2) [71].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарий: терапия децитабином в дозе 20 мг/м2 5 дней в/в с интервалом 28 день.
• Для пациентов с ОМЛ старше 60 лет можно рекомендовать проведение терапии венетоклаксом в сочетании с азацитидином** или децитабином, или цитарабином** в малых дозах [52,53].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
Комментарий: терапия азацитидином** в дозе 75 мг/м2 7 дней п/ децитабином 20 мг/м2 5 дней в/в или малыми дозами цитарабина** 20 мг/м2/сутки 10 дней п/к с венетоклаксом 400-600 мг до развития непереносимости или прогрессирования заболевания ( см Приложение А3,2).
3,3,Терапия рецидивов и резистентных форм остр ого миелоидн ого лейкоз а.
К сожалению, у большинства пациентов (60-70 %), у которых достигнута ПР ОМЛ, в течение 3 лет развивается рецидив заболевания. В целом прогноз у пациентов при развитии рецидива неблагоприятен и терапевтических подходов крайне мало. Долгосрочная выживаемость зависит от возможности достижения повторной ремиссии и выполнения ТГСК в качестве консолидации. Пациенты с очень ранним рецидивом (длительностью ремиссии менее полугода), неблагоприятными цитогенетическими аномалиями и старшего возраста имеют плохой прогноз [1,7]. Из-за неблагоприятного прогноза пациентов в рецидиве необходимо оценивать, насколько терапия может быть выполнена у конкретного пациента. Оценка перспективы долгосрочной выживаемости может быть сделана на основе прогностического индекса рецидива [72] (Приложение Г5). Прогностический индекс можно использовать при определении лечебной тактики у конкретного пациента: 1) проведение терапии, направленной на «излечение» с использованием ТГСК; 2) включение в клиническое исследование по применению новых лекарственных препаратов; 3) паллиативная терапия.В рекомендациях NCCN, которых придерживаются и российские эксперты, используется более простой принцип определения прогноза ОМЛ после развития рецидива: если рецидив ранний (продолжительность ПР менее 12 месяцев) - прогноз неблагоприятный, поздний (продолжительность ПР 12 месяцев и более) - прогноз более благоприятный [8]. Оба подхода (прогностический индекс и деление рецидивов на ранние и поздние) к классификации рецидива ОМЛ используются в российских исследовательских центрах.
• Рекомендуется пациентам при констатации первичной резистентности ОМЛ проведение терапии по программам лечения рефрактерных форм и рецидивов ОМЛ [73].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
Комментарий. Терапия цитарабином** в высоких дозах (если его не применяли в 1-й линии индукции) в сочетании с антрациклинами может рассматриваться в качестве индукции ремиссии перед алло-ТГСК. Для улучшения результатов ТГСК у пациентов с рефрактерными ОМЛ используют режимы кондиционирования - последовательное применение интенсивной ХТ и через 3 дня - режим кондиционирования пониженной интенсивности с последующей алло-ТГСК (так называемый протокол FLAMSA-RIC) и в дальнейшем - профилактическое использование трансфузий донорских лимфоцитов и/или терапия азацитидином**.
• Рекомендуется пациентам при недостижении ПР после 1-го индукционного курса руководствоваться в выборе 2-го индукционного курса клинической ситуацией. Возможны 3 варианта: 1) повторение курса, аналогичного 1-му; 2) изменение интенсивности ХТ-воздействия - выполнение высокодозного курса ХТ (FLAG, НАМ ); 3) или низкодозного курса ХТ: а) цитарабином** в малых дозах (10 мг/м2 2 раза в день п/к 28 дней) в сочетании с азацитидином** и идарубицином** или без них, б) венетоклаксом в сочетании с азацитидином** или децитабином ( см Приложение А3,2) [1,7,8] .
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Повторение индукционного курса ХТ целесообразно при отсутствии, в сравнении с исходными показателями, нарастания числа бластных клеток в миелограмме. В случае прогрессирования заболевания (увеличение процента бластных клеток, появление ранее не выявляемых экстрамедуллярных очагов) в качестве 2-го индукционного курса целесообразно выполнение курса ХТ цитарабином** в высоких дозах в сочетании с новыми антрациклиновыми антибиотиками ( см Приложение А3,2).
В ряде случаев как 2-я линия терапии ОМЛ при первичной резистентности может быть использована неинтенсивная терапия цитарабином** в малых дозах (10 мг/м2 2 раза п/к) либо в качестве монотерапии (28 дней) или в сочетании с малыми дозами антрациклинов (в частности, идарубицина**) с гипометилирующей предфазой (Dec-Ida-Ara-c) либо терапия венетоклаксом в сочетании с гипометилирующими препаратами ( см Приложение А3,2): 1) у тех пациентов, у которых в связи с коморбидностью или возрастом невозможно использовать высокодозный подход; 2) у пациентов с острым эритробластным и мегакариобластным лейкозами при недостижении ПР на стандартных курсах; 3) у пациентов из группы неблагоприятного молекулярно-генетического прогноза.
• Не рекомендуется выполнение ТГСК пациентам, у которых не достигнута ремиссия после нескольких линий индукционной терапии [74].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
Комментарий. Эти пациенты являются кандидатами на включение в клинические исследования по изучению новых лекарственных препаратов.
• Рекомендуется у пациентов при констатации позднего рецидива ОМЛ (продолжительность 1-й ПР более 1 года) в выборе терапевтической тактики руководствоваться информацией о ранее проведенной ХТ, на которой была получена 1-я ПР [1,7,8].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий: классическим выбором является повторение 1-й индукционной программы ( см Приложение А3,2). Также может быть использовано сочетание цитарабина** в стандартных дозах (100 мг/м2 2 раза в день или 200 мг/м2 в день непрерывно в 1-7-й дни) и идарубицина** (12 мг/м2 1 раз в день в 1-3-й дни). Шансы достижения 2-й ПР достаточно высокие (~70 %).
• Рекомендуется пациентам при развитии раннего рецидива ОМЛ (продолжительность 1-й ПР менее 1 года) в качестве 2-й линии терапии использовать цитарабин** в средней (1 г/м2) или высокой (3 г/м2) дозе либо сочетание цитарабина** в высоких дозах с антрациклинами [73,75,76].
Уровень убедительности рекомендаций. A (уровень достоверности доказательств - 1).
Комментарий: для пациентов с ожидаемой избыточной токсичностью ХТ возможной опцией является использование цитарабина** в дозе 10 мг/м2 2 раза в день п/к в течение 28 дней ( Приложение А3,2).
• Рекомендуется пациентам при достижении очередной ремиссии ОМЛ в качестве консолидирующей терапии выполнение алло-ТГСК [77].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
Комментарий. Если выполнение алло-ТГСК невозможно (например, из-за отсутствия подходящего донора), ауто-ТГСК может рассматриваться в качестве 2-й линии терапии, но ее эффективность четко не определена.
• Рекомендуется у пациентов с тяжелым соматическим статусом, особенно в возрасте старше 45-50 лет, длительными периодами цитопении на индукционных курсах, а также при наличии неблагоприятных хромосомных аномалий проведение программы низкодозного воздействия с гипометилирующим праймингом (децитабин/азацитидин**, идарубицин**, цитарабин**) ( Приложение А3,2) [78].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 2).
Комментарий. Выполняют 2 индукционных курса и, если получена ПР, еще 2 консолидирующих. В дальнейшем осуществляют постоянную поддерживающую терапию в течение 3 лет аналогичными курсами без идарубицина**.
• Рекомендуется у пациентов с ОМЛ с мутациями гена FLT3 или с высокой экспрессией немутированного FLT3 (CD135) использовать ингибитор протеинкиназы сорафениб** (800 мг/сутки в 2 приема) в комбинации с цитостатическим воздействием и с полностью трансретиноевой кислотой (третиноин 45 мг/м2/сутки) в качестве постоянного воздействия до прогрессирования или неприемлемой токсичности [55,79].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарий. В случае развития осложнений препараты временно отменяются и через 2-3 недели прием возобновляют в сниженной дозировке с последующим постепенным возвращением к лечебной дозе.
• Рекомендуется у пациентов с ОМЛ с мутациями гена c-kit или высокой экспрессией на бластных клетках сD117 рассмотреть возможность назначения ингибитора протеинкиназ дазатиниба** (140 мг/сутки постоянно) [80].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
• Рекомендуется у пациентов с ОМЛ из группы благоприятного цитогенетического прогноза рассмотреть возможность назначения дазатиниба** (140 мг/сутки 14 дней с момента окончания курса ХТ) [80].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
• Рекомендуются пациентам при развитии рецидива ОМЛ после алло-ТГСК прекращение иммуносупрессивной терапии и проведение реиндукционного курса «7 + 3» с выполнением в период аплазии на 7-й день после курса трансфузий лимфоцитов донора [81].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Пациентам с поздним рецидивом (более 1 года после алло-ТГСК) может быть выполнена 2-я алло-ТГСК после достижения повторной ремиссии.
3,4,Ведение пациентов с особыми ситуациями.
3,4,1 Острый миелоидный лейкоз с гиперлейкоцитозом.
• Рекомендуется при диагностике ОМЛ с гиперлейкоцитозом назначение гидроксикарбамида** в дозе от 50 до 100 мг/кг в день (не более 3 дней) и при снижении лейкоцитов до 50 × 109/л начинать курс ХТ. Если число лейкоцитов в крови не уменьшается в течение 2 дней, рекомендуется начать ХТ без дальнейшего приема гидроксикарбамида** [45,82].Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
Комментарий: гиперлейкоцитозом обычно считают число лейкоцитов ˃100 109/л, и это состояние закономерно связано с увеличением показателя смертности в индукции из-за геморрагических осложнений, синдрома лизиса опухоли и инфекционных осложнений [1].
Если на фоне гиперлейкоцитоза (˃100 109/л) имеются очевидные признаки «лейкоцитарных стазов», наряду с назначением гидроксикарбамида** целесообразно проведение 2-3 сеансов лейкоцитафереза. При появлении признаков тумор-лизис-синдрома на фоне цитолитического синдрома рекомендуется выполнение плазмафереза в небольшом объеме (1-1,2 л) с замещением альбумином** и плазмой в целях профилактики легочного дистресс-синдрома и острой почечной недостаточности. Для того чтобы избежать «обвального» цитолиза в указанной ситуации, можно сначала ввести только цитарабин** и затем выполнить плазмаферез, а введение даунорубицина** отложить на 5-7-й дни курса, а в первые дни курса выполнять плазмаферезы через 2-3 ч после введения цитарабина** или прерывая на время проведения процедуры постоянную инфузию цитарабина**.
3,4,2 Миелоидная саркома.
• Рекомендуется пациентам с верифицированной миелоидной саркомой использовать те же терапевтические подходы, что и у пациентов с ОМЛ [83].Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. При миелоидной саркоме показано проведение программы нейропрофилактики. Миелоидная саркома (синоним: экстрамедуллярная миелоидная опухоль, гранулоцитарная саркома, хлорома) - опухоль, состоящая из миелоидных клеток-предшественниц, возникающая в любом месте, отличном от костного мозга (наиболее часто в коже, лимфатических узлах, желудочно-кишечном тракте, костях, мягких тканях и яичках). Миелоидная саркома может развиваться de novo, предшествуя ОМЛ, возникать параллельно развитию ОМЛ или презентировать в качестве бластной трансформации МДС, МПЗ или МДС/МПЗ. Диагноз устанавливают на основании биопсии опухолевого образования и использования в дальнейшем цитохимических (отпечатки) и иммуногистохимических (биоптат) методов [1].
3,4,3 Лечение острого миелоидного лейкоза на фоне беременности.
Лечение ОМЛ на фоне беременности проводится в стационаре мульдисциплинарной командой врачей, включающей гематолога, акушера-гинеколога, анестезиолога-реаниматолога и имеющей возможности оказания акушерской помощи родоразрешения в экстренных ситуациях [84].• Не рекомендуется пациенткам длительная отсрочка (˃7 дней) начала лечения ОМЛ при установлении диагноза во время беременности в связи с возможным отрицательным влиянием задержки в начале лечения на течение ОМЛ со снижением эффективности терапии данного заболевания [84].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
• Рекомендуется пациенткам при диагностике ОМЛ в течение I триместра беременности выполнить искусственное прерывание беременности по медицинским показаниям в связи с повышенным риском смерти плода или спонтанных абортов у женщин, получающих химиотерапию, в первом треместре по сравнению со вторым и третьим треместрами [84].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 3).
Комментарий. Если женщина и ее семья настаивают на пролонгировании беременности, лечение может быть начато и в I триметре беременности.
• Рекомендуется пациенткам при диагностике ОМЛ на сроке беременности 13-34 недели (после завершения I триместра беременности) проведение ХТ по программе «7 + 3» (см Приложение А3,2) на фоне беременности при условии адекватного мониторинга плода и акушерской помощи [84].
Уровень убедительности рекомендаций. В (уровень достоверности доказательств - 3).
• Рекомендуется пациенткам при диагностике ОМЛ после 36-й недели выполнить родоразрешение до начала ХТ [84,85].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
Комментарий. При наличии гиперлейкоцитоза родоразрешение выполняется в ходе циторедуктивной терапии.
• Рекомендуется пациенткам в выборе лекарственных веществ во время беременности, в том числе цитостатических и антибиотических препаратов, руководствоваться соотношением риска-пользы для матери и плода [84].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Противоопухолевые препараты рассчитываются в соответствии с выбранной программой лечения (без редукции доз) на поверхность тела пациентки до беременности с корректировкой по массе тела во время лечения. При жизнеугрожающих осложнениях у матери возможно назначение антибиотиков без учета их возможного тератогенного воздействия на плод (сульфаметоксазол/триметоприм** - при пневмоцистной пневмонии, ганцикловир** - при цитомегаловирусной инфекции ).
• Рекомендуется пациенткам на фоне беременности с учетом возможного тератогенного воздействия метотрексата** выполнение интратекальных введений противоопухолевых препаратов в соответствии с применяемой схемой лечения без использования метотрексата** [86].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Рекомендуется планировать срок родоразрешения с учетом дней введения противоопухолевых препаратов - не ранее чем через 2-3 недели после введения противоопухолевых препаратов - в целях уменьшения вероятности миелосупрессии у плода [85].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Рекомендуется беременным пациенткам выполнять родоразрешение методом кесарева сечения [85].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Выбор способа родоразрешения определяется состоянием плода, соматическим статусом пациентки, гематологическими показателями и строго в соответствии с акушерскими показаниями. Самопроизвольные роды могут быть выбраны как способ родоразрешения только при наличии у пациентки ремиссии ОМЛ, удовлетворительных показателей гемограммы, хорошем соматическом статусе пациентки и состоянии плода.
• Не рекомендуется пациенткам с учетом возможности развития геморрагических и инфекционных осложнений выполнять при родоразрешении эпидуральную анестезию при тромбоцитопении <100 × 109/л [87].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Рекомендуется при плановом преждевременном родоразрешении на сроке 24-35 недели проводить профилактику синдрома острого респираторного дистресса у новорожденного - в/в введение дексаметазона** 12 мг в сутки в течение 2 дней перед родами [88].
Уровень убедительности рекомендаций. В (уровень достоверности доказательств - 3).
3,5 Сопроводительная терапия.
• Рекомендуется всем пациентам при проведении ХТ профилактика и лечение тошноты и рвоты в зависимости от эметогенного потенциала проводимого лечения согласно существующим профильным рекомендациям [89].Уровень убедительности рекомендаций. В (уровень достоверности доказательств - 3).
• Рекомендуется пациентам с ОМЛ после проведения курсов интенсивной полихимиотерапии, у которых ожидается длительный период нейтропении и в связи с этим высокая вероятность тяжелых инфекционных осложнений, для уменьшения длительности периода нейтропении использование препаратов гранулоцитарного колониестимулирующего фактора [90].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
• Не рекомендуется всем пациентам с учетом высокой вероятности формирования резистентной микрофлоры, а также высокой частоты инфекций, вызванных энтеробактериями с продукцией бета-лактамаз расширенного спектра, проведение первичной профилактики бактериальных инфекций при ОМЛ антибиотическими препаратами (селективная деконтаминация кишечника) [27,28].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Рекомендуется пациентам в ходе проведения интенсивной индукционной ХТ выполнение профилактики инвазивных микозов позаконазолом в клиниках, в которых частота возникновения инвазивного аспергиллеза превышает 10 % [27,28].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Пациентам, у которых на предшествующих курсах ХТ был диагностирован инвазивный аспергиллез, проводится вторичная противогрибковая профилактика и используют тот препарат, при назначении которого было достигнуто излечение от инвазивного аспергиллеза. В большинстве случаев с этой целью применяют вориконазол**.
• Рекомендуется в качестве антибиотиков 1-го этапа при фебрильной нейтропении использовать цефоперазон + [сульбактам]**, пиперациллин + [тазобактам], цефепим**, цефтазидим** в режиме дозирования в соответствии с зарегистрированными показаниями [28].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Модификацию антимикробной терапии проводят в соответствии с данными проведенного обследования (КТ, микробиологические исследования ). Назначение карбапенемов в качестве антибиотиков 1-го этапа при фебрильной нейтропении обосновано у пациентов с септическим шоком, а также в клиниках, где в этиологии инфекций преобладают энтеробактерии с продукцией бета-лактамаз расширенного спектра.
• Рекомендуется при наличии гуморального иммунодефицита и тяжелых инфекционных осложнений (сепсис), в том числе вирусных (цитомегаловирусная) инфекций, трансфузии препаратов в/в иммуноглобулина нормального человеческого [91,92].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Рекомендуется выполнение трансфузии тромбоконцентратов при количестве тромбоцитов в периферической крови <20 × 109/л [93].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 4).
Комментарий: любое проявление геморрагического синдрома (петехиальные высыпания, особенно на слизистой оболочке полости рта, лице и передней поверхности грудной клетки, любые кровотечения) и/или повышение температуры тела выше 37,5 °С даже в отсутствие явного очага инфекции требуют выполнения трансфузии тромбоконцентратов даже при количестве тромбоцитов в периферической крови ˃20 × 109/л. Аналогичные показания для трансфузии тромбоконцентратов при подготовке пациента перед выполнением инвазивных процедур.
• Рекомендуется пациентам при выявлении признаков аллосенсибилизации переливать концентраты тромбоцитов по подбору. В целях преодоления аллосенсибилизации можно рекомендовать и выполнение серии (не менее 4-5) плазмаферезов (0,5 объема циркулирующей плазмы за сеанс с замещением альбумином**) и выполнение трансфузий бόльших (12-16), чем средние (6-8) дозы тромбоконцентратов [94].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• Рекомендуется у пациентов с ОМЛ поддерживать целевые показатели гемоглобина трансфузиями эритроцитсодержащих сред на уровне не ниже 80 г/л (гематокрит не менее 20 %) [95].
Уровень убедительности рекомендаций. в (уровень достоверности доказательств - 2).
• Рекомендуется при наличии нарушений плазменного гемостаза (гипо. И гиперкоагуляция) выполнение трансфузии препаратов и компонентов крови (свежезамороженная плазма, криопреципитат, антитромбин III) [96].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. Показания и объем трансфузионной поддержки определяются показателями коагулограммы и клинической ситуацией.
• Рекомендуется при возникновении острого или хронического болевого синдрома уточнение этиологии боли. При выявлении очага воспаления - проведение необходимых мероприятий по лечению очага воспаления согласно соответствующим клиническим рекомендациям (включая, при необходимости, хирургическое лечение). При исключении инфекционно-воспалительной природы болевого синдрома рекомендуется проведение обезболивающей терапии согласно существующим протоколам обезболивания ( см соответствующие клинические рекомендации по хронической боли, клинические рекомендации по анестезиологии), в том числе по показаниям - с применением наркотических и психотропных лекарственных препаратов, с учетом возможных противопоказаний, связанных с цитопенией, иными клиническими ситуациями [97].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
|
|
Реабилитация и амбулаторное лечение
Специальных методов реабилитации при ОМЛ не существует.
• Рекомендуется проведение реабилитации пациентам при возникновении осложнений после завершения программы терапии ОМЛ в рамках соответствующих нозологий [98].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. При проведении полихимиотерапии возможна кардио-, гепато-, нейро-, нефро - и другая токсичность, последствия которой могут проявляться и после ее окончания. После окончания лечения вести здоровый образ жизни, исключить инсоляцию и физиотерапевтические процедуры.
• Рекомендуется проведение реабилитации пациентам при возникновении осложнений после завершения программы терапии ОМЛ в рамках соответствующих нозологий [98].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. При проведении полихимиотерапии возможна кардио-, гепато-, нейро-, нефро - и другая токсичность, последствия которой могут проявляться и после ее окончания. После окончания лечения вести здоровый образ жизни, исключить инсоляцию и физиотерапевтические процедуры.
Профилактика
Специфической профилактики возникновения ОМЛ не существует.
• Рекомендуется пациентам в рамках диспансерного наблюдения после окончания программы терапии ОМЛ выполнять исследование общего анализа крови каждый месяц в течение первых 2 лет и затем - 1 раз в 2-3 месяца до 5 лет от начала лечения; выполнять пункции костного мозга в течение 1-го года 1 раз в 3 месяца, далее - 1 раз в 6 месяцев в течение 2-го года, далее - 1 раз в год до 5 лет наблюдения для контроля эффективности лечения и своевременного выявления рецидива [1].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Внеплановое исследование гемограммы показано при любых изменениях в состоянии пациента. Внеплановое исследование костного мозга показано при выявлении любых изменений гемограммы. Большинство рецидивов происходят в течение 1-3 лет после окончания терапии. Стандартизованные временные точки взятия костного мозга необходимы при мониторинге МОБ.
• в соответствии с положением об организации оказания медицинской помощи по видам медицинской помощи, которое утверждается уполномоченным Федеральным органом исполнительной власти;
• в соответствии с порядком оказания помощи по профилю «гематология», обязательным для исполнения на территории Российской Федерации всеми медицинскими организациями;
• на основе настоящих клинических рекомендаций;
• с учетом стандартов медицинской помощи, утвержденных уполномоченным Федеральным органом исполнительной власти.
Первичная специализированная медико-санитарная помощь оказывается врачом-гематологом и иными врачами-специалистами в центре амбулаторной гематологической/онкологической помощи либо в первичном гематологическом/онкологическом кабинете, первичном гематологическом отделении, поликлиническом отделении онкологического диспансера.
При выявлении у пациента ОМЛ или подозрении на него врачи-терапевты, врачи-терапевты участковые, врачи общей практики (семейные врачи), врачи-специалисты, средние медицинские работники в установленном порядке направляют пациента на консультацию в центр амбулаторной гематологической/онкологической помощи либо в первичный гематологический кабинет, первичное гематологическое отделение медицинской организации для оказания ему первичной специализированной медико-санитарной помощи.
Врач-гематолог амбулаторного или стационарного звена гематологической помощи организует выполнение диагностических исследований, необходимых для установления диагноза, включая распространенность и стадию заболевания.
В случае невозможности проведения диагностических исследований пациент направляется лечащим врачом в медицинскую организацию, оказывающую медицинскую помощь пациентам с гематологическими заболеваниями, для установления диагноза и оказания специализированной, в том числе высокотехнологичной, медицинской помощи.
При выявлении ОМЛ или подозрении на него в ходе оказания скорой медицинской помощи пациента переводят или направляют в медицинские организации, оказывающие медицинскую помощь пациентам с гематологическими заболеваниями, для определения тактики ведения и необходимости применения дополнительно других методов специализированного противоопухолевого лечения.
Специализированная, в том числе высокотехнологичная, медицинская помощь оказывается врачами-гематологами в медицинских организациях, оказывающих медицинскую помощь пациентам с ОМЛ, имеющих лицензию, необходимую материально-техническую базу, сертифицированных специалистов, в стационарных условиях и условиях дневного стационара и включает профилактику, диагностику, лечение гематологических заболеваний, требующих использования специальных методов и сложных уникальных медицинских технологий, а также медицинскую реабилитацию.
В медицинской организации, оказывающей медицинскую помощь пациентам с ОМЛ, тактика медицинского обследования и лечения устанавливается врачами-гематологами с привлечением при необходимости других врачей-специалистов, при необходимости с проведением консилиума. Решение консилиума врачей оформляется протоколом, подписывается участниками консилиума врачей и вносится в медицинскую документацию пациента.
Показания к госпитализации в круглосуточный или дневной стационар медицинской организации, оказывающей специализированную, в том числе высокотехнологичную, медицинскую помощь по профилю «гематология», определяются врачом-гематологом/консилиумом врачей с привлечением при необходимости других врачей-специалистов.
Показания для плановой госпитализации:
• подозрение/установление диагноза ОЛ;
• диагностика рецидива ОМЛ;
• проведение очередного курса ХТ в условиях круглосуточного либо дневного стационара;
• проведение запланированной ТГСК;
• выполнение плановых хирургических вмешательств;
• выполнение плановых экстракорпоральных методов очищения крови и заместительной почечной терапии;
• проведение заместительной гемокомпонентной терапии.
Показания для экстренной госпитализации:
• неотложные состояния у пациентов с ОМЛ и при подозрении на ОЛ:
• лейкоцитоз ˃100 × 109/л;
• фебрильная лихорадка и инфекционные осложнения на фоне нейтропении после курса ХТ;
• геморрагический синдром;
• тромботические осложнения;
• необходимость проведения экстренной заместительной гемокомпонентной терапии;
• другие системные нарушения, обусловленные течением основного заболевания или резвившиеся вследствие проведенного лечения.
Показания к выписке пациента из стационара:
• восстановление показателей периферической крови (уровень лейкоцитов ˃1 × 109/л, гранулоцитов ˃0,5 × 109/л, тромбоцитов ˃50 × 109/л, гемоглобина ˃80 г/л) после очередного курса ХТ;
• нормотермия в течение 3 -5 сутки и отсутствие неконтролируемых инфекционных осложнений в послекурсовом периоде;
• купирование геморрагических осложнений;
• купирование тромботических осложнений;
• купирование системных нарушения, обусловленных течением основного заболевания или развившихся вследствие проведенного лечения.
Заключение о целесообразности перевода пациента в профильную медицинскую организацию осуществляется после предварительной консультации по предоставленным медицинским документам и/или предварительного осмотра пациента врачами-специалистами медицинской организации, в которую планируется перевод.
• Рекомендуется пациентам в рамках диспансерного наблюдения после окончания программы терапии ОМЛ выполнять исследование общего анализа крови каждый месяц в течение первых 2 лет и затем - 1 раз в 2-3 месяца до 5 лет от начала лечения; выполнять пункции костного мозга в течение 1-го года 1 раз в 3 месяца, далее - 1 раз в 6 месяцев в течение 2-го года, далее - 1 раз в год до 5 лет наблюдения для контроля эффективности лечения и своевременного выявления рецидива [1].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Внеплановое исследование гемограммы показано при любых изменениях в состоянии пациента. Внеплановое исследование костного мозга показано при выявлении любых изменений гемограммы. Большинство рецидивов происходят в течение 1-3 лет после окончания терапии. Стандартизованные временные точки взятия костного мозга необходимы при мониторинге МОБ.
Организация оказания медицинской помощи.
Медицинская помощь, за исключением медицинской помощи в рамках клинической апробации, в соответствии с Федеральным законом от 21,11,2011 № 323-ФЗ (ред. от 25,05,2019) «Об основах охраны здоровья граждан в Российской Федерации» организуется и оказывается:• в соответствии с положением об организации оказания медицинской помощи по видам медицинской помощи, которое утверждается уполномоченным Федеральным органом исполнительной власти;
• в соответствии с порядком оказания помощи по профилю «гематология», обязательным для исполнения на территории Российской Федерации всеми медицинскими организациями;
• на основе настоящих клинических рекомендаций;
• с учетом стандартов медицинской помощи, утвержденных уполномоченным Федеральным органом исполнительной власти.
Первичная специализированная медико-санитарная помощь оказывается врачом-гематологом и иными врачами-специалистами в центре амбулаторной гематологической/онкологической помощи либо в первичном гематологическом/онкологическом кабинете, первичном гематологическом отделении, поликлиническом отделении онкологического диспансера.
При выявлении у пациента ОМЛ или подозрении на него врачи-терапевты, врачи-терапевты участковые, врачи общей практики (семейные врачи), врачи-специалисты, средние медицинские работники в установленном порядке направляют пациента на консультацию в центр амбулаторной гематологической/онкологической помощи либо в первичный гематологический кабинет, первичное гематологическое отделение медицинской организации для оказания ему первичной специализированной медико-санитарной помощи.
Врач-гематолог амбулаторного или стационарного звена гематологической помощи организует выполнение диагностических исследований, необходимых для установления диагноза, включая распространенность и стадию заболевания.
В случае невозможности проведения диагностических исследований пациент направляется лечащим врачом в медицинскую организацию, оказывающую медицинскую помощь пациентам с гематологическими заболеваниями, для установления диагноза и оказания специализированной, в том числе высокотехнологичной, медицинской помощи.
При выявлении ОМЛ или подозрении на него в ходе оказания скорой медицинской помощи пациента переводят или направляют в медицинские организации, оказывающие медицинскую помощь пациентам с гематологическими заболеваниями, для определения тактики ведения и необходимости применения дополнительно других методов специализированного противоопухолевого лечения.
Специализированная, в том числе высокотехнологичная, медицинская помощь оказывается врачами-гематологами в медицинских организациях, оказывающих медицинскую помощь пациентам с ОМЛ, имеющих лицензию, необходимую материально-техническую базу, сертифицированных специалистов, в стационарных условиях и условиях дневного стационара и включает профилактику, диагностику, лечение гематологических заболеваний, требующих использования специальных методов и сложных уникальных медицинских технологий, а также медицинскую реабилитацию.
В медицинской организации, оказывающей медицинскую помощь пациентам с ОМЛ, тактика медицинского обследования и лечения устанавливается врачами-гематологами с привлечением при необходимости других врачей-специалистов, при необходимости с проведением консилиума. Решение консилиума врачей оформляется протоколом, подписывается участниками консилиума врачей и вносится в медицинскую документацию пациента.
Показания к госпитализации в круглосуточный или дневной стационар медицинской организации, оказывающей специализированную, в том числе высокотехнологичную, медицинскую помощь по профилю «гематология», определяются врачом-гематологом/консилиумом врачей с привлечением при необходимости других врачей-специалистов.
Показания для плановой госпитализации:
• подозрение/установление диагноза ОЛ;
• диагностика рецидива ОМЛ;
• проведение очередного курса ХТ в условиях круглосуточного либо дневного стационара;
• проведение запланированной ТГСК;
• выполнение плановых хирургических вмешательств;
• выполнение плановых экстракорпоральных методов очищения крови и заместительной почечной терапии;
• проведение заместительной гемокомпонентной терапии.
Показания для экстренной госпитализации:
• неотложные состояния у пациентов с ОМЛ и при подозрении на ОЛ:
• лейкоцитоз ˃100 × 109/л;
• фебрильная лихорадка и инфекционные осложнения на фоне нейтропении после курса ХТ;
• геморрагический синдром;
• тромботические осложнения;
• необходимость проведения экстренной заместительной гемокомпонентной терапии;
• другие системные нарушения, обусловленные течением основного заболевания или резвившиеся вследствие проведенного лечения.
Показания к выписке пациента из стационара:
• восстановление показателей периферической крови (уровень лейкоцитов ˃1 × 109/л, гранулоцитов ˃0,5 × 109/л, тромбоцитов ˃50 × 109/л, гемоглобина ˃80 г/л) после очередного курса ХТ;
• нормотермия в течение 3 -5 сутки и отсутствие неконтролируемых инфекционных осложнений в послекурсовом периоде;
• купирование геморрагических осложнений;
• купирование тромботических осложнений;
• купирование системных нарушения, обусловленных течением основного заболевания или развившихся вследствие проведенного лечения.
Заключение о целесообразности перевода пациента в профильную медицинскую организацию осуществляется после предварительной консультации по предоставленным медицинским документам и/или предварительного осмотра пациента врачами-специалистами медицинской организации, в которую планируется перевод.
|
|
Дополнительно
«Молекулярная» терапия.
Прогресс в изучении молекулярного патогенеза ОМЛ привел к разработке новых «молекулярных» препаратов, молекул, механизм действия которых связан с влиянием на белки, функция которых изменяется в результате мутации или транслокации (таргетное воздействие). Например, генетические изменения приводят к мутациям в генах, активирующих каскады трансдукции сигнала (например, FLT3, KIT, RAS), к слиянию генов или мутациям, приводящим к повышению или угнетению транскрипционной активности (например, PML-RARA, RUNX1-RUNX1T1, сBFB-MYH11, сEBPA) или к нарушению функции генов, вовлеченных в передачу сигнала (например, NPM1, NUP98, NUP). Несмотря на то что для некоторых препаратов, действующих на молекулярном уровне, и была продемонстрирована эффективность при ОМЛ, уже на стадии клинических иссследований было понятно, что большинство из них необходимо использовать в сочетании со стандартными противоопухолевыми препаратами. В настоящее время проводится большое число клинических исследований по изучению эффективности при ОМЛ и безопасности препаратов из различных фармацевтических групп.
Прогресс в изучении молекулярного патогенеза ОМЛ привел к разработке новых «молекулярных» препаратов, молекул, механизм действия которых связан с влиянием на белки, функция которых изменяется в результате мутации или транслокации (таргетное воздействие). Например, генетические изменения приводят к мутациям в генах, активирующих каскады трансдукции сигнала (например, FLT3, KIT, RAS), к слиянию генов или мутациям, приводящим к повышению или угнетению транскрипционной активности (например, PML-RARA, RUNX1-RUNX1T1, сBFB-MYH11, сEBPA) или к нарушению функции генов, вовлеченных в передачу сигнала (например, NPM1, NUP98, NUP). Несмотря на то что для некоторых препаратов, действующих на молекулярном уровне, и была продемонстрирована эффективность при ОМЛ, уже на стадии клинических иссследований было понятно, что большинство из них необходимо использовать в сочетании со стандартными противоопухолевыми препаратами. В настоящее время проводится большое число клинических исследований по изучению эффективности при ОМЛ и безопасности препаратов из различных фармацевтических групп.
Критерии оценки качества медицинской помощи
| № | Критерии качества | Оценка выполнения |
| 1 | У пациента с подозрением на ОМЛ или при первичном приеме пациента с ОМЛ выполнены сбор жалоб, анамнеза и оценка объективного статуса | Да/Нет |
| 2 | У пациента с подозрением на ОМЛ или при первичном приеме пациента с ОМЛ выполнен общий клинический анализкрови развернутый с подсчетом лейкоцитарной формулы и числа тромбоцитов | Да/Нет |
| 3 | У пациента с подозрением на ОМЛ получен цитологический препарат костного мозга путем пункции и выполнено цитологическое исследование мазка костного мозга (миелограмма), или, при невозможности получения аспирата, получени гистологический препарат костного мозга и выполнено цитологическое и иммуноцитохимическое исследование отпечатков трепанобиоптата костного мозга | Да/Нет |
| 4 | У пациента с подозрением на ОМЛ выполнено цитогенетическое исследование (кариотип) аспирата костного мозга | Да/Нет |
| 5 | У пациента с подозрением на ОМЛ или при первичном приеме пациента с ОМЛ выполнен анализ крови биохимический общетерапевтический (креатинин, общий белок, общий билирубин, лактатдегидрогеназа) | Да/Нет |
| 6. | У пациента с подозрением на ОМЛ выполнено спинномозговую пункцию с серологическим исследованием ликвора | Да/Нет |
| 7 | У пациента с ОМЛ до начала специфической терапии выполнена рентгенография органов грудной клетки и/или КТ органов грудной клетки и/или головного мозга | Да/Нет |
| 8 | У пациента с впервые диагностированным ОМЛ после завершения всех диагностических мероприятий проведена индукционная терапия | Да/Нет |
| 9 | У пациента с верифицированным ОМЛ, достигшего ПР после индукционного этапа терапии, выполнена программа консолидации ремиссии | Да/Нет |
| 10 | У пациента с верифицированным ОМЛ, достигшего ПР после индукционного этапа терапии, проведена консультация в трансплантационном центре в течение 3 месяцев от момента достижения ПР для решения вопроса о возможности и целесообразности выполнения алло-ТКМ/алло-ТГСК | Да/Нет |
| 11 | У пациента, получающего терапию по поводу верифицированного ОМЛ, после окончания консолидации ремиссии проведено цитологическое исследование аспирата костного мозга | Да/Нет |
| 12 | У пациента, получающего терапию по поводу верифицированного ОМЛ, после завершения всей программы терапии проведено цитологическое исследование аспирата костного мозга | Да/Нет |
| 13 | У пациента с констатированным резистентным течением ОМЛ выполнена смена терапии на программу лечения резистентных форм ОМЛ | Да/Нет |
| 14 | У пациента с констатированным рецидивом проведена терапия по программе лечения рецидива ОМЛ или назначена паллиативная терапия | Да/Нет |
Список литературы
1. Савченко В.Г., Паровичникова Е.Н. Острые лейкозы // Клиническая онкогематология: руководство для врачей. Под ред. Волковой М.А. 2-е изд., перераб. и доп. 2007. P. 409-502.
2. Паровичникова Е.Н. et al. Клинический протокол ОМЛ-01,10 по лечению острых миелоидных лейкозов взрослых // Программное лечение заболеваний крови, под ред. Савченко В.Г. М. Практика, 2012. P. 153-207.
3. Shallis R.M. et al. Epidemiology of acute myeloid leukemia: Recent progress and enduring challenges. // вlood Rev. 2019. Vol. 36. P. 70-87.
4. Swerdlow S.H. et al. The 2016 revision of the World Health Organization classification of lymphoid neoplasms // вlood. 2016.
5. Arber D.A. et al. The 2016 revision to the World Health Organization classification of myeloid neoplasms and acute leukemia // вlood. 2016.
6. Grimwade D., Hills R.K. Independent prognostic factors for AML outcome. Hematology / the Education Program of the American Society of Hematology. American Society of Hematology. Education Program. 2009. P. 385-395.
7. Döhner H. et al. Diagnosis and management of AML in adults: 2017 ELN recommendations from an international expert panel // вlood. 2017. Vol. 129, № 4. P. 424-447.
8. Acute Myeloid Leukemia. National сomprehensive сancer Network (NCCN) Guidelines. 2-2020. Electronic resource]. URL: https://www.nccn.org/professionals/physician_gls/pdf/aml.pdf.
9. Kulsoom в. et al. сlinical presentation of acute myeloid leukaemia - A decade-long institutional follow-up. J. Pak. Med. Assoc. 2017. Vol. 67, № 12. P. 1837-1842.
10. Godley L.A. Inherited predisposition to acute myeloid leukemia. Semin. Hematol. 2014. Vol. 51, № 4. P. 306-321.
11. Oken M.M. et al. Toxicity and response criteria of the Eastern сooperative Oncology Group // Am. J. сlin. Oncol. 1982. Vol. 5, № 6. P. 649-655.
12. Roila F. et al. Intra and interobserver variability in cancer patients’ performance status assessed according to Karnofsky and ECOG scales // Ann. Oncol. Oxford University Press (OUP), 1991. Vol. 2, № 6. P. 437-439.
13. Wass M. et al. Value of different comorbidity indices for predicting outcome in patients with acute myeloid leukemia // PLoS One. 2016. Vol. 11, № 10. P. e0164587.
14. Mohammadi M. et al. The impact of comorbid disease history on all-cause and cancer-specific mortality in myeloid leukemia and myeloma - a Swedish population-based study. // вMC сancer. 2015. Vol. 15. P. 850.
15. Agis H. et al. A comparative study on demographic, hematological, and cytogenetic findings and prognosis in acute myeloid leukemia with and without leukemia cutis. Ann. Hematol. 2002. Vol. 81, № 2. P. 90-95.
16. Avni в. et al. сlinical implications of acute myeloid leukemia presenting as myeloid sarcoma. Hematol. Oncol. 2012. Vol. 30, № 1. P. 34-40.
17. Döhner H. et al. Diagnosis and management of acute myeloid leukemia in adults: Recommendations from an international expert panel, on behalf of the European LeukemiaNet // вlood. 2010. Vol. 115, № 3. P. 453-474.
18. Ku G.H. et al. Venous thromboembolism in patients with acute leukemia: Incidence, risk factors, and effect on survival // вlood. 2009. Vol. 113, № 17. P. 3911-3917.
19. Lahoti A. et al. Predictors and outcome of acute kidney injury in patients with acute myelogenous leukemia or high-risk myelodysplastic syndrome // сancer. 2010. Vol. 116, № 17. P. 4063-4068.
20. Fang R.C., Aboulafia D.M. HIV infection and myelodysplastic syndrome/acute myeloid leukemia // HIV-Associated Hematological Malignancies. 2016. P. 133-144.
21. Freeman A.J. et al. Estimating progression to cirrhosis in chronic hepatitis с virus infection. Hepatology. 2001. Vol. 34, № 4 Pt 1. P. 809-816.
22. Ribas A. et al. How important is hepatitis с virus (HCV)-infection in persons with acute leukemia. Leuk. Res. 1997. Vol. 21, № 8. P. 785-788.
23. Lam M.T. et al. Herpes simplex infection in acute myelogenous leukemia and other hematologic malignancies: a prospective study. // сancer. 1981. Vol. 48, № 10. P. 2168-2171.
24. вernson E. et al. сytomegalovirus serostatus affects autoreactive NK cells and outcomes of IL2-based immunotherapy in acute myeloid leukemia // сancer Immunol. Res. American Association for сancer Research Inc., 2018. Vol. 6, № 9. P. 1110-1119.
25. Guan H. et al. сorrelations between Epstein-Barr virus and acute leukemia // J. Med. Virol. John Wiley and Sons Inc., 2017. Vol. 89, № 8. P. 1453-1460.
26. Elmaagacli A.H., Koldehoff M. сytomegalovirus replication reduces the relapse incidence in patients with acute myeloid leukemia // вlood. American Society of Hematology, 2016. Vol. 128, № 3. P. 456-459.
27. Averbuch D. et al. Targeted therapy against multi-resistant bacteria in leukemic and hematopoietic stem cell transplant recipients: Guidelines of the 4th European conference on Infections in Leukemia (ECIL-4, 2011) // Haematologica. 2013. Vol. 98, № 12. P. 1836-1847.
28. Averbuch D. et al. European guidelines for empirical antibacterial therapy for febrile neutropenic patients in the era of growing resistance: Summary of the 2011 4th European сonference on Infections in Leukemia // Haematologica. 2013. Vol. 98, № 12. P. 1826-1835.
29. Leahy M.F., Mukhtar S.A. From blood transfusion to patient blood management: a new paradigm for patient care and cost assessment of blood transfusion practice. Intern. Med. J. 2012. Vol. 42, № 3. P. 332-338.
30. Olsen R.J. et al. Acute leukemia immunohistochemistry: a systematic diagnostic approach. Arch. Pathol. Lab. Med. 2008. Vol. 132, № 3. P. 462-475.
31. вene M.C. et al. Proposals for the immunological classification of acute leukemias. European Group for the Immunological сharacterization of Leukemias (EGIL). Leukemia. 1995. Vol. 9, № 10. P. 1783-1786.
32. Ravandi F., Walter R.B., Freeman S.D. Evaluating measurable residual disease in acute myeloid leukemia. // вlood Adv. 2018. Vol. 2, № 11. P. 1356-1366.
33. Лобанова Т.И., Гальцева И.В., Паровичникова Е.Н. Исследование минимальной остаточной болезни у пациентов с острыми миелоидными лейкозами методом многоцветной проточной цитофлуориметрии (обзор литературы) // Онкогематология. 2018. Vol. 13, № 1. P. 83-102.
34. Лобанова Т.И. Клиренс опухолевого клона у пациентов с разными молекулярно-генетическими вариантами острых миелоидных лейкозов : диссертация ... кандидата медицинских наук: 14,01,21. 2018. 166 p.
35. Del Principe M.I. et al. Involvement of central nervous system in adult patients with acute myeloid leukemia: Incidence and impact on outcome // Seminars in Hematology. W.B. Saunders, 2018. Vol. 55, № 4. P. 209-214.
36. Herrmann J. et al. Evaluation and management of patients with heart disease and cancer: сardio-oncology // Mayo сlin. Proc. 2014. Vol. 89, № 9. P. 1287-1306.
37. Roberts A.S. et al. Extramedullary haematopoiesis: radiological imaging features // сlinical Radiology. 2016. Vol. 71, № 9. P. 807-814.
38. Fritz J. et al. Radiologic spectrum of extramedullary relapse of myelogenous leukemia in adults. AJR. Am. J. Roentgenol. 2007. Vol. 189, № 1. P. 209-218.
39. Arrigan M. et al. Imaging findings in recurrent extramedullary leukaemias // сancer Imaging. 2013. Vol. 13, № 1. P. 26-35.
40. Seegars M.B., Powell в.L., Howard D.S. Acute Myeloid Leukemia in Pregnancy // вlood. 2017. Vol. 130, № Suppl 1. P. 5035.
41. Woitek R. et al. Radiological staging in pregnant patients with cancer // ESMO Open. 2016. Vol. 1, № 1. P. e000017.
42. сornelissen J.J. et al. The European LeukemiaNet AML Working Party consensus statement on allogeneic HSCT for patients with AML in remission: An integrated-risk adapted approach // Nature Reviews сlinical Oncology. 2012. Vol. 9, № 10. P. 579-590.
43. вertoli S. et al. Time from diagnosis to intensive chemotherapy initiation does not adversely impact the outcome of patients with acute myeloid leukemia. // вlood. 2013. Vol. 121, № 14. P. 2618-2626.
44. Sekeres M.A. et al. Time from diagnosis to treatment initiation predicts survival in younger, but not older, acute myeloid leukemia patients // вlood. 2009. Vol. 113, № 1. P. 28-36.
45. Petti M.C. et al. High-dose hydroxyurea in the treatment of poor-risk myeloid leukemias // Ann. Hematol. 2003. Vol. 82, № 8. P. 476-480.
46. Kimby E., Nygren P., Glimelius в. A Systematic Overview of сhemotherapy Effects in Acute Myeloid Leukaemia // Acta Oncol. (Madr). 2001. Vol. 40, № 3. P. 231-252.
47. Wang J. et al. Meta-Analysis of Randomised сlinical Trials сomparing Idarubicin + сytarabine with Daunorubicin + сytarabine as the Induction сhemotherapy in Patients with Newly Diagnosed Acute Myeloid Leukaemia // PLoS One. 2013. Vol. 8, № 4. P. e60699.
48. вurnett A.K. et al. A randomized comparison of daunorubicin 90 mg/m2 vs 60 mg/m2in AML induction: Results from the UK NCRI AML17 trial in 1206 patients // вlood. 2015. Vol. 125, № 25. P. 3878-3885.
49. Wu D. et al. Efficacy and safety of different doses of cytarabine in consolidation therapy for adult acute myeloid leukemia patients: A network meta-analysis // Sci. Rep. 2017. Vol. 7, № 1. P. 9509.
50. вashir Y. et al. Role of low dose cytarabine in elderly patients with acute myeloid leukemia: An experience // South Asian J. сancer. Medknow, 2015. Vol. 4, № 1. P. 4.
51. Ye X.-N. et al. Epigenetic priming with decitabine followed by low-dose idarubicin/cytarabine has an increased anti-leukemic effect compared to traditional chemotherapy in high-risk myeloid neoplasms. Leuk. Lymphoma. 2016. Vol. 57, № 6. P. 1311-1318.
52. Wei A.H. et al. Venetoclax сombined With Low-Dose сytarabine for Previously Untreated Patients With Acute Myeloid Leukemia: Results From a Phase Ib/II Study. J. сlin. Oncol. 2019. Vol. 37, № 15. P. 1277-1284.
53. DiNardo с.D. et al. Venetoclax combined with decitabine or azacitidine in treatment-naive, elderly patients with acute myeloid leukemia. // вlood. 2019. Vol. 133, № 1. P. 7-17.
54. Stone R.M. et al. Midostaurin plus сhemotherapy for Acute Myeloid Leukemia with a FLT3 Mutation // N. Engl. J. Med. 2017. Vol. 377, № 5. P. 454-464.
55. Röllig с. et al. Addition of sorafenib versus placebo to standard therapy in patients aged 60 years or younger with newly diagnosed acute myeloid leukaemia (SORAML): A multicentre, phase 2, randomised controlled trial // Lancet Oncol. 2015. Vol. 16, № 16. P. 1691-1699.
56. вuchner T. et al. Long-term results in patients with acute myeloid leukemia (AML): The influence of high-dose AraC, G-CSF priming, autologous transplantation, prolonged maintenance, age, history, cytogenetics, and mutation status. Data of the AMLCG 1999 trial // вlood. 2009. Vol. 114, № 22. P. Abstract 485.
57. Соколов А.Н. et al. Долгосрочные результаты лечения острых миелоидных лейкозов у взрослых в многоцентровом клиническом исследовании ОМЛ 06,06 // Клиническая онкогематология. 2012. Vol. 5, № 1. P. 30-38.
58. сornelissen J.J., вlaise D. Hematopoietic stem cell transplantation for patients with AML in first complete remission // вlood. 2016. Vol. 127, № 1. P. 62-70.
59. Li Z. et al. Autologous Stem сell Transplantation Is a Viable Postremission Therapy for Intermediate-Risk Acute Myeloid Leukemia in First сomplete Remission in the Absence of a Matched Identical Sibling: A Meta-Analysis. Acta Haematol. 2019. Vol. 141, № 3. P. 164-175.
60. Koreth J. et al. Allogeneic stem cell transplantation for acute myeloid leukemia in first complete remission: Systematic review and meta-analysis of prospective clinical trials // JAMA - J. Am. Med. Assoc. 2009. Vol. 301, № 22. P. 2349-2361.
61. Godley L.A., Larson R.A. Therapy-Related Myeloid Leukemia // Semin. Oncol. 2008. Vol. 35, № 4. P. 418-429.
62. Fenaux P. et al. Efficacy of azacitidine compared with that of conventional care regimens in the treatment of higher-risk myelodysplastic syndromes: a randomised, open-label, phase III study // Lancet Oncol. 2009. Vol. 10, № 3. P. 223-232.
63. сraddock с. et al. сlinical activity of azacitidine in patients who relapse after allogeneic stem cell transplantation for acute myeloid leukemia // Haematologica. 2016. Vol. 101, № 7. P. 879-883.
64. Aldoss I. et al. Efficacy of the combination of venetoclax and hypomethylating agents in relapsed/refractory acute myeloid leukemia // Haematologica. Ferrata Storti Foundation, 2018. Vol. 103, № 9. P. e404-e407.
65. Rowe J.M. et al. A phase 3 study of three induction regimens and of priming with GM-CSF in older adults with acute myeloid leukemia: a trial by the Eastern сooperative Oncology Group. // вlood. 2004. Vol. 103, № 2. P. 479-485.
66. Pophali P., Litzow M. What Is the вest Daunorubicin Dose and Schedule for Acute Myeloid Leukemia Induction. // сurrent Treatment Options in Oncology. 2017. Vol. 18, № 1. P. 3.
67. Medeiros в.C. et al. Randomized study of continuous high-dose Lenalidomide, sequential Azacitidine and Lenalidomide, or azacitidine in persons 65 years and over with newly-diagnosed acute myeloid leukemia // Haematologica. Ferrata Storti Foundation, 2018. Vol. 103, № 1. P. 101-106.
68. вurnett A.K. et al. A comparison of low-dose cytarabine and hydroxyurea with or without all-trans retinoic acid for acute myeloid leukemia and high-risk myelodysplastic syndrome in patients not considered fit for intensive treatment. // сancer. 2007. Vol. 109, № 6. P. 1114-1124.
69. сortes J.E. et al. Randomized comparison of low dose cytarabine with or without glasdegib in patients with newly diagnosed acute myeloid leukemia or high-risk myelodysplastic syndrome // Leukemia. Nature Publishing Group, 2019. Vol. 33, № 2. P. 379-389.
70. вell J.A. et al. Effectiveness and Safety of Therapeutic Regimens for Elderly Patients With Acute Myeloid Leukemia: A Systematic Literature Review // сlin. Lymphoma, Myeloma Leuk. 2018. Vol. 18, № 7. P. e303-e314.
71. He P.-F. et al. Efficacy and safety of decitabine in treatment of elderly patients with acute myeloid leukemia: A systematic review and meta-analysis // Oncotarget. 2017. Vol. 8, № 25. P. 41498-41507.
72. Giles F. et al. Validation of the European Prognostic Index for younger adult patients with acute myeloid leukaemia in first relapse // вr. J. Haematol. вlackwell Publishing Ltd, 2006. Vol. 134, № 1. P. 58-60.
73. Thol F. et al. How I treat refractory and early relapsed acute myeloid leukemia // вlood. 2015. Vol. 126, № 3. P. 319-327.
74. сraddock с. et al. Factors predicting outcome after unrelated donor stem cell transplantation in primary refractory acute myeloid leukaemia // Leukemia. 2011. Vol. 25, № 5. P. 808-813.
75. Fopp M. et al. Post-remission therapy of adult acute myeloid leukaemia: one cycle of high-dose versus standard-dose cytarabine. Leukaemia Project Group of the Swiss Group for сlinical сancer Research (SAKK). Ann. Oncol. Off. J. Eur. Soc. Med. Oncol. 1997. Vol. 8, № 3. P. 251-257.
76. Hsu H.C. et al. Post-remission intensive consolidation with high-dose cytarabine-based chemotherapy and granulocyte colony-stimulatory factor in adults with acute myelogenous leukemia: a preliminary report. Zhonghua Yi Xue Za Zhi (Taipei). 1995. Vol. 56, № 5. P. 305-311.
77. Frazer J. et al. сharacteristics predicting outcomes of allogeneic Stem-Cell transplantation in relapsed acute myelogenous leukemia // сurr. Oncol. 2017. Vol. 24, № 2. P. e123-e130.
78. сruijsen M. et al. сlinical Results of Hypomethylating Agents in AML Treatment // J. сlin. Med. 2014. Vol. 4, № 1. P. 1-17.
79. Serve H. et al. Sorafenib in combination with intensive chemotherapy in elderly patients with acute myeloid leukemia: Results from a randomized, placebo-controlled trial // J. сlin. Oncol. American Society of сlinical Oncology, 2013. Vol. 31, № 25. P. 3110-3118.
80. вoissel N. et al. Dasatinib in high-risk core binding factor acute myeloid leukemia in first complete remission: A french acute myeloid leukemia intergroup trial // Haematologica. Ferrata Storti Foundation, 2015. Vol. 100, № 6. P. 780-785.
81. Rautenberg с. et al. Relapse of acute myeloid leukemia after allogeneic stem cell transplantation: Prevention, detection, and treatment // International Journal of Molecular Sciences. 2019. Vol. 20, № 1. P. 228.
82. Mamez A.-C. et al. Pre-treatment with oral hydroxyurea prior to intensive chemotherapy improves early survival of patients with high hyperleukocytosis in acute myeloid leukemia. Leuk. Lymphoma. 2016. Vol. 57, № 10. P. 2281-2288.
83. вakst R.L. et al. How I treat extramedullary acute myeloid leukemia // вlood. 2011. Vol. 118, № 14. P. 3785-3793.
84. сhang A., Patel S. Treatment of Acute Myeloid Leukemia During Pregnancy // Annals of Pharmacotherapy. 2015. Vol. 49, № 1. P. 48-68.
85. Nakajima Y. et al. Acute leukemia during pregnancy: an investigative survey of the past 11 years // Int. J. Lab. Hematol. 2015. Vol. 37, № 2. P. 174-180.
86. Selig в.P. et al. сancer chemotherapeutic agents as human teratogens. // вirth Defects Res. A. сlin. Mol. Teratol. 2012. Vol. 94, № 8. P. 626-650.
87. Rolbin S.H. et al. Epidural anesthesia in pregnant patients with low platelet counts. Obstet. Gynecol. 1988. Vol. 71, № 6 Pt 1. P. 918-920.
88. Salem M.N., Abbas p.m, Ashry M. Dexamethasone for the prevention of neonatal respiratory morbidity before elective cesarean section at term // Proc. Obstet. Gynecol. 2016. Vol. 6, № 3. P. 1-10.
89. López-Jiménez J. et al. сhemotherapy-induced nausea and vomiting in acute leukemia and stem cell transplant patients: results of a multicenter, observational study. Haematologica. 2006. Vol. 91, № 1. P. 84-91.
90. Kang K.-W. et al. Impact of G-CSF for Outcomes of Non-M3 AML Patients Who Were Treated вy Anthracycline-Based Induction (7+3 regimen) сhemotherapies // вlood. 2015. Vol. 126, № 23. P. 4889-4889.
91. Delforge M. et al. Recommended indications for the administration of polyclonal immunoglobulin preparations // Acta сlin. вelg. 2011. Vol. 66, № 5. P. 346-360.
92. Anderson D. et al. Guidelines on the use of intravenous immune globulin for hematologic conditions. Transfus. Med. Rev. 2007. Vol. 21, № 2 Suppl 1. P. S9-56.
93. вlumberg N. et al. Platelet transfusion and survival in adults with acute leukemia // Leukemia. Nature Publishing Group, 2008. Vol. 22, № 3. P. 631-635.
94. Delaflor-Weiss E., Mintz P.D. The evaluation and management of platelet refractoriness and alloimmunization // Transfus. Med. Rev. 2000. Vol. 14, № 2. P. 180-196.
95. DeZern A.E. et al. Red blood cell transfusion triggers in acute leukemia: a randomized pilot study // Transfusion. 2016. Vol. 56, № 7. P. 1750-1757.
96. Szczepiorkowski Z.M., Dunbar N.M. Transfusion guidelines: when to transfuse. Hematology / the Education Program of the American Society of Hematology. American Society of Hematology. Education Program. 2013. Vol. 2013. P. 638-644.
97. Абузарова Г.Р. et al. Обезболивание взрослых и детей при оказании медицинской помощи. Методические рекомендации. ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России., 2016. 94 p.
98. Paul K.L. Rehabilitation and exercise considerations in hematologic malignancies. Am. J. Phys. Med. Rehabil. 2011. Vol. 90, № 5 Suppl 1. P. S88-94.
99. вaer M.R. et al. сytarabine, Daunorubicin and Etoposide (ADE) сhemotherapy in Acute Myeloid Leukemia (AML) Patients ≥60 Years (CALGB 9720). // вlood. American Society of Hematology, 2007. Vol. 110, № 11. P. 296-296.
100. вassan R., вarbui T. Remission induction therapy for adults with acute myelogenous leukemia: towards the ICE age. Haematologica. Vol. 80, № 1. P. 82-90.
101. Link H. et al. Mitoxantrone, cytosine arabinoside, and VP-16 in 36 patients with relapsed and refractory acute myeloid leukemia. Hamatol. вluttransfus. 1990. Vol. 33. P. 322-325.
102. Pastore D. et al. FLAG-IDA in the treatment of refractory/relapsed acute myeloid leukemia: Single-center experience // Ann. Hematol. 2003. Vol. 82, № 4. P. 231-235.
103. вishop J.F. et al. Intensified induction chemotherapy with high dose cytarabine and etoposide for acute myeloid leukemia: A review and updated results of the Australian leukemia study group // Leuk. Lymphoma. Informa Healthcare, 1998. Vol. 28, № 3-4. P. 315-327.
104. Reese N.D., Schiller G.J. High-dose cytarabine (HD araC) in the treatment of leukemias: A review // сurr. Hematol. Malig. Rep. 2013. Vol. 8, № 2. P. 141-148.
105. Grigg A.P. et al. Prognostic features for response and survival in elderly patients wth de novo acute myeloid leukemia treated with mitoxantrone and intermediate dose cytarabine // Leuk. Lymphoma. 2005. Vol. 46, № 3. P. 367-375.
106. Hiddemann W. et al. High-dose cytosine arabinoside and mitoxantrone (Ham) for the treatment of refractory acute lymphoblastic leukemia // Oncol. Res. Treat. 1987. Vol. 10, № 1. P. 11-12.
107. Schlenk R.F. et al. Phase III study of all-trans retinoic acid in previously untreated patients 61 years or older with acute myeloid leukemia // Leukemia. Nature Publishing Group, 2004. Vol. 18, № 11. P. 1798-1803.
108. Heil G. et al. High-dose cytosine arabinoside and daunorubicin postremission therapy in adults with de novo acute myeloid leukemia - Long-term follow-up of a prospective multicenter trial // Ann. Hematol. Springer-Verlag, 1995. Vol. 71, № 5. P. 219-225.
109. Larson S.M. et al. High dose cytarabine and mitoxantrone: An effective induction regimen for high-risk Acute Myeloid Leukemia (AML) // Leuk. Lymphoma. 2012. Vol. 53, № 3. P. 445-450.
110. Röllig с. et al. Intermediate-dose cytarabine plus mitoxantrone versus standard-dose cytarabine plus daunorubicin for acute myeloid leukemia in elderly patients // Ann. Oncol. Oxford University Press, 2018. Vol. 29, № 4. P. 973-978.
111. сhoi Y.W. et al. Oral maintenance chemotherapy with 6-Mercaptopurine and methotrexate in patients with acute myeloid leukemia ineligible for transplantation // J. Korean Med. Sci. Korean Academy of Medical Science, 2015. Vol. 30, № 10. P. 1416-1422.
112. He P.F. et al. Efficacy and safety of decitabine in treatment of elderly patients with acute myeloid leukemia: A systematic review and metaanalysis // Oncotarget. Impact Journals LLC, 2017. Vol. 8, № 25. P. 41498-41507.
2. Паровичникова Е.Н. et al. Клинический протокол ОМЛ-01,10 по лечению острых миелоидных лейкозов взрослых // Программное лечение заболеваний крови, под ред. Савченко В.Г. М. Практика, 2012. P. 153-207.
3. Shallis R.M. et al. Epidemiology of acute myeloid leukemia: Recent progress and enduring challenges. // вlood Rev. 2019. Vol. 36. P. 70-87.
4. Swerdlow S.H. et al. The 2016 revision of the World Health Organization classification of lymphoid neoplasms // вlood. 2016.
5. Arber D.A. et al. The 2016 revision to the World Health Organization classification of myeloid neoplasms and acute leukemia // вlood. 2016.
6. Grimwade D., Hills R.K. Independent prognostic factors for AML outcome. Hematology / the Education Program of the American Society of Hematology. American Society of Hematology. Education Program. 2009. P. 385-395.
7. Döhner H. et al. Diagnosis and management of AML in adults: 2017 ELN recommendations from an international expert panel // вlood. 2017. Vol. 129, № 4. P. 424-447.
8. Acute Myeloid Leukemia. National сomprehensive сancer Network (NCCN) Guidelines. 2-2020. Electronic resource]. URL: https://www.nccn.org/professionals/physician_gls/pdf/aml.pdf.
9. Kulsoom в. et al. сlinical presentation of acute myeloid leukaemia - A decade-long institutional follow-up. J. Pak. Med. Assoc. 2017. Vol. 67, № 12. P. 1837-1842.
10. Godley L.A. Inherited predisposition to acute myeloid leukemia. Semin. Hematol. 2014. Vol. 51, № 4. P. 306-321.
11. Oken M.M. et al. Toxicity and response criteria of the Eastern сooperative Oncology Group // Am. J. сlin. Oncol. 1982. Vol. 5, № 6. P. 649-655.
12. Roila F. et al. Intra and interobserver variability in cancer patients’ performance status assessed according to Karnofsky and ECOG scales // Ann. Oncol. Oxford University Press (OUP), 1991. Vol. 2, № 6. P. 437-439.
13. Wass M. et al. Value of different comorbidity indices for predicting outcome in patients with acute myeloid leukemia // PLoS One. 2016. Vol. 11, № 10. P. e0164587.
14. Mohammadi M. et al. The impact of comorbid disease history on all-cause and cancer-specific mortality in myeloid leukemia and myeloma - a Swedish population-based study. // вMC сancer. 2015. Vol. 15. P. 850.
15. Agis H. et al. A comparative study on demographic, hematological, and cytogenetic findings and prognosis in acute myeloid leukemia with and without leukemia cutis. Ann. Hematol. 2002. Vol. 81, № 2. P. 90-95.
16. Avni в. et al. сlinical implications of acute myeloid leukemia presenting as myeloid sarcoma. Hematol. Oncol. 2012. Vol. 30, № 1. P. 34-40.
17. Döhner H. et al. Diagnosis and management of acute myeloid leukemia in adults: Recommendations from an international expert panel, on behalf of the European LeukemiaNet // вlood. 2010. Vol. 115, № 3. P. 453-474.
18. Ku G.H. et al. Venous thromboembolism in patients with acute leukemia: Incidence, risk factors, and effect on survival // вlood. 2009. Vol. 113, № 17. P. 3911-3917.
19. Lahoti A. et al. Predictors and outcome of acute kidney injury in patients with acute myelogenous leukemia or high-risk myelodysplastic syndrome // сancer. 2010. Vol. 116, № 17. P. 4063-4068.
20. Fang R.C., Aboulafia D.M. HIV infection and myelodysplastic syndrome/acute myeloid leukemia // HIV-Associated Hematological Malignancies. 2016. P. 133-144.
21. Freeman A.J. et al. Estimating progression to cirrhosis in chronic hepatitis с virus infection. Hepatology. 2001. Vol. 34, № 4 Pt 1. P. 809-816.
22. Ribas A. et al. How important is hepatitis с virus (HCV)-infection in persons with acute leukemia. Leuk. Res. 1997. Vol. 21, № 8. P. 785-788.
23. Lam M.T. et al. Herpes simplex infection in acute myelogenous leukemia and other hematologic malignancies: a prospective study. // сancer. 1981. Vol. 48, № 10. P. 2168-2171.
24. вernson E. et al. сytomegalovirus serostatus affects autoreactive NK cells and outcomes of IL2-based immunotherapy in acute myeloid leukemia // сancer Immunol. Res. American Association for сancer Research Inc., 2018. Vol. 6, № 9. P. 1110-1119.
25. Guan H. et al. сorrelations between Epstein-Barr virus and acute leukemia // J. Med. Virol. John Wiley and Sons Inc., 2017. Vol. 89, № 8. P. 1453-1460.
26. Elmaagacli A.H., Koldehoff M. сytomegalovirus replication reduces the relapse incidence in patients with acute myeloid leukemia // вlood. American Society of Hematology, 2016. Vol. 128, № 3. P. 456-459.
27. Averbuch D. et al. Targeted therapy against multi-resistant bacteria in leukemic and hematopoietic stem cell transplant recipients: Guidelines of the 4th European conference on Infections in Leukemia (ECIL-4, 2011) // Haematologica. 2013. Vol. 98, № 12. P. 1836-1847.
28. Averbuch D. et al. European guidelines for empirical antibacterial therapy for febrile neutropenic patients in the era of growing resistance: Summary of the 2011 4th European сonference on Infections in Leukemia // Haematologica. 2013. Vol. 98, № 12. P. 1826-1835.
29. Leahy M.F., Mukhtar S.A. From blood transfusion to patient blood management: a new paradigm for patient care and cost assessment of blood transfusion practice. Intern. Med. J. 2012. Vol. 42, № 3. P. 332-338.
30. Olsen R.J. et al. Acute leukemia immunohistochemistry: a systematic diagnostic approach. Arch. Pathol. Lab. Med. 2008. Vol. 132, № 3. P. 462-475.
31. вene M.C. et al. Proposals for the immunological classification of acute leukemias. European Group for the Immunological сharacterization of Leukemias (EGIL). Leukemia. 1995. Vol. 9, № 10. P. 1783-1786.
32. Ravandi F., Walter R.B., Freeman S.D. Evaluating measurable residual disease in acute myeloid leukemia. // вlood Adv. 2018. Vol. 2, № 11. P. 1356-1366.
33. Лобанова Т.И., Гальцева И.В., Паровичникова Е.Н. Исследование минимальной остаточной болезни у пациентов с острыми миелоидными лейкозами методом многоцветной проточной цитофлуориметрии (обзор литературы) // Онкогематология. 2018. Vol. 13, № 1. P. 83-102.
34. Лобанова Т.И. Клиренс опухолевого клона у пациентов с разными молекулярно-генетическими вариантами острых миелоидных лейкозов : диссертация ... кандидата медицинских наук: 14,01,21. 2018. 166 p.
35. Del Principe M.I. et al. Involvement of central nervous system in adult patients with acute myeloid leukemia: Incidence and impact on outcome // Seminars in Hematology. W.B. Saunders, 2018. Vol. 55, № 4. P. 209-214.
36. Herrmann J. et al. Evaluation and management of patients with heart disease and cancer: сardio-oncology // Mayo сlin. Proc. 2014. Vol. 89, № 9. P. 1287-1306.
37. Roberts A.S. et al. Extramedullary haematopoiesis: radiological imaging features // сlinical Radiology. 2016. Vol. 71, № 9. P. 807-814.
38. Fritz J. et al. Radiologic spectrum of extramedullary relapse of myelogenous leukemia in adults. AJR. Am. J. Roentgenol. 2007. Vol. 189, № 1. P. 209-218.
39. Arrigan M. et al. Imaging findings in recurrent extramedullary leukaemias // сancer Imaging. 2013. Vol. 13, № 1. P. 26-35.
40. Seegars M.B., Powell в.L., Howard D.S. Acute Myeloid Leukemia in Pregnancy // вlood. 2017. Vol. 130, № Suppl 1. P. 5035.
41. Woitek R. et al. Radiological staging in pregnant patients with cancer // ESMO Open. 2016. Vol. 1, № 1. P. e000017.
42. сornelissen J.J. et al. The European LeukemiaNet AML Working Party consensus statement on allogeneic HSCT for patients with AML in remission: An integrated-risk adapted approach // Nature Reviews сlinical Oncology. 2012. Vol. 9, № 10. P. 579-590.
43. вertoli S. et al. Time from diagnosis to intensive chemotherapy initiation does not adversely impact the outcome of patients with acute myeloid leukemia. // вlood. 2013. Vol. 121, № 14. P. 2618-2626.
44. Sekeres M.A. et al. Time from diagnosis to treatment initiation predicts survival in younger, but not older, acute myeloid leukemia patients // вlood. 2009. Vol. 113, № 1. P. 28-36.
45. Petti M.C. et al. High-dose hydroxyurea in the treatment of poor-risk myeloid leukemias // Ann. Hematol. 2003. Vol. 82, № 8. P. 476-480.
46. Kimby E., Nygren P., Glimelius в. A Systematic Overview of сhemotherapy Effects in Acute Myeloid Leukaemia // Acta Oncol. (Madr). 2001. Vol. 40, № 3. P. 231-252.
47. Wang J. et al. Meta-Analysis of Randomised сlinical Trials сomparing Idarubicin + сytarabine with Daunorubicin + сytarabine as the Induction сhemotherapy in Patients with Newly Diagnosed Acute Myeloid Leukaemia // PLoS One. 2013. Vol. 8, № 4. P. e60699.
48. вurnett A.K. et al. A randomized comparison of daunorubicin 90 mg/m2 vs 60 mg/m2in AML induction: Results from the UK NCRI AML17 trial in 1206 patients // вlood. 2015. Vol. 125, № 25. P. 3878-3885.
49. Wu D. et al. Efficacy and safety of different doses of cytarabine in consolidation therapy for adult acute myeloid leukemia patients: A network meta-analysis // Sci. Rep. 2017. Vol. 7, № 1. P. 9509.
50. вashir Y. et al. Role of low dose cytarabine in elderly patients with acute myeloid leukemia: An experience // South Asian J. сancer. Medknow, 2015. Vol. 4, № 1. P. 4.
51. Ye X.-N. et al. Epigenetic priming with decitabine followed by low-dose idarubicin/cytarabine has an increased anti-leukemic effect compared to traditional chemotherapy in high-risk myeloid neoplasms. Leuk. Lymphoma. 2016. Vol. 57, № 6. P. 1311-1318.
52. Wei A.H. et al. Venetoclax сombined With Low-Dose сytarabine for Previously Untreated Patients With Acute Myeloid Leukemia: Results From a Phase Ib/II Study. J. сlin. Oncol. 2019. Vol. 37, № 15. P. 1277-1284.
53. DiNardo с.D. et al. Venetoclax combined with decitabine or azacitidine in treatment-naive, elderly patients with acute myeloid leukemia. // вlood. 2019. Vol. 133, № 1. P. 7-17.
54. Stone R.M. et al. Midostaurin plus сhemotherapy for Acute Myeloid Leukemia with a FLT3 Mutation // N. Engl. J. Med. 2017. Vol. 377, № 5. P. 454-464.
55. Röllig с. et al. Addition of sorafenib versus placebo to standard therapy in patients aged 60 years or younger with newly diagnosed acute myeloid leukaemia (SORAML): A multicentre, phase 2, randomised controlled trial // Lancet Oncol. 2015. Vol. 16, № 16. P. 1691-1699.
56. вuchner T. et al. Long-term results in patients with acute myeloid leukemia (AML): The influence of high-dose AraC, G-CSF priming, autologous transplantation, prolonged maintenance, age, history, cytogenetics, and mutation status. Data of the AMLCG 1999 trial // вlood. 2009. Vol. 114, № 22. P. Abstract 485.
57. Соколов А.Н. et al. Долгосрочные результаты лечения острых миелоидных лейкозов у взрослых в многоцентровом клиническом исследовании ОМЛ 06,06 // Клиническая онкогематология. 2012. Vol. 5, № 1. P. 30-38.
58. сornelissen J.J., вlaise D. Hematopoietic stem cell transplantation for patients with AML in first complete remission // вlood. 2016. Vol. 127, № 1. P. 62-70.
59. Li Z. et al. Autologous Stem сell Transplantation Is a Viable Postremission Therapy for Intermediate-Risk Acute Myeloid Leukemia in First сomplete Remission in the Absence of a Matched Identical Sibling: A Meta-Analysis. Acta Haematol. 2019. Vol. 141, № 3. P. 164-175.
60. Koreth J. et al. Allogeneic stem cell transplantation for acute myeloid leukemia in first complete remission: Systematic review and meta-analysis of prospective clinical trials // JAMA - J. Am. Med. Assoc. 2009. Vol. 301, № 22. P. 2349-2361.
61. Godley L.A., Larson R.A. Therapy-Related Myeloid Leukemia // Semin. Oncol. 2008. Vol. 35, № 4. P. 418-429.
62. Fenaux P. et al. Efficacy of azacitidine compared with that of conventional care regimens in the treatment of higher-risk myelodysplastic syndromes: a randomised, open-label, phase III study // Lancet Oncol. 2009. Vol. 10, № 3. P. 223-232.
63. сraddock с. et al. сlinical activity of azacitidine in patients who relapse after allogeneic stem cell transplantation for acute myeloid leukemia // Haematologica. 2016. Vol. 101, № 7. P. 879-883.
64. Aldoss I. et al. Efficacy of the combination of venetoclax and hypomethylating agents in relapsed/refractory acute myeloid leukemia // Haematologica. Ferrata Storti Foundation, 2018. Vol. 103, № 9. P. e404-e407.
65. Rowe J.M. et al. A phase 3 study of three induction regimens and of priming with GM-CSF in older adults with acute myeloid leukemia: a trial by the Eastern сooperative Oncology Group. // вlood. 2004. Vol. 103, № 2. P. 479-485.
66. Pophali P., Litzow M. What Is the вest Daunorubicin Dose and Schedule for Acute Myeloid Leukemia Induction. // сurrent Treatment Options in Oncology. 2017. Vol. 18, № 1. P. 3.
67. Medeiros в.C. et al. Randomized study of continuous high-dose Lenalidomide, sequential Azacitidine and Lenalidomide, or azacitidine in persons 65 years and over with newly-diagnosed acute myeloid leukemia // Haematologica. Ferrata Storti Foundation, 2018. Vol. 103, № 1. P. 101-106.
68. вurnett A.K. et al. A comparison of low-dose cytarabine and hydroxyurea with or without all-trans retinoic acid for acute myeloid leukemia and high-risk myelodysplastic syndrome in patients not considered fit for intensive treatment. // сancer. 2007. Vol. 109, № 6. P. 1114-1124.
69. сortes J.E. et al. Randomized comparison of low dose cytarabine with or without glasdegib in patients with newly diagnosed acute myeloid leukemia or high-risk myelodysplastic syndrome // Leukemia. Nature Publishing Group, 2019. Vol. 33, № 2. P. 379-389.
70. вell J.A. et al. Effectiveness and Safety of Therapeutic Regimens for Elderly Patients With Acute Myeloid Leukemia: A Systematic Literature Review // сlin. Lymphoma, Myeloma Leuk. 2018. Vol. 18, № 7. P. e303-e314.
71. He P.-F. et al. Efficacy and safety of decitabine in treatment of elderly patients with acute myeloid leukemia: A systematic review and meta-analysis // Oncotarget. 2017. Vol. 8, № 25. P. 41498-41507.
72. Giles F. et al. Validation of the European Prognostic Index for younger adult patients with acute myeloid leukaemia in first relapse // вr. J. Haematol. вlackwell Publishing Ltd, 2006. Vol. 134, № 1. P. 58-60.
73. Thol F. et al. How I treat refractory and early relapsed acute myeloid leukemia // вlood. 2015. Vol. 126, № 3. P. 319-327.
74. сraddock с. et al. Factors predicting outcome after unrelated donor stem cell transplantation in primary refractory acute myeloid leukaemia // Leukemia. 2011. Vol. 25, № 5. P. 808-813.
75. Fopp M. et al. Post-remission therapy of adult acute myeloid leukaemia: one cycle of high-dose versus standard-dose cytarabine. Leukaemia Project Group of the Swiss Group for сlinical сancer Research (SAKK). Ann. Oncol. Off. J. Eur. Soc. Med. Oncol. 1997. Vol. 8, № 3. P. 251-257.
76. Hsu H.C. et al. Post-remission intensive consolidation with high-dose cytarabine-based chemotherapy and granulocyte colony-stimulatory factor in adults with acute myelogenous leukemia: a preliminary report. Zhonghua Yi Xue Za Zhi (Taipei). 1995. Vol. 56, № 5. P. 305-311.
77. Frazer J. et al. сharacteristics predicting outcomes of allogeneic Stem-Cell transplantation in relapsed acute myelogenous leukemia // сurr. Oncol. 2017. Vol. 24, № 2. P. e123-e130.
78. сruijsen M. et al. сlinical Results of Hypomethylating Agents in AML Treatment // J. сlin. Med. 2014. Vol. 4, № 1. P. 1-17.
79. Serve H. et al. Sorafenib in combination with intensive chemotherapy in elderly patients with acute myeloid leukemia: Results from a randomized, placebo-controlled trial // J. сlin. Oncol. American Society of сlinical Oncology, 2013. Vol. 31, № 25. P. 3110-3118.
80. вoissel N. et al. Dasatinib in high-risk core binding factor acute myeloid leukemia in first complete remission: A french acute myeloid leukemia intergroup trial // Haematologica. Ferrata Storti Foundation, 2015. Vol. 100, № 6. P. 780-785.
81. Rautenberg с. et al. Relapse of acute myeloid leukemia after allogeneic stem cell transplantation: Prevention, detection, and treatment // International Journal of Molecular Sciences. 2019. Vol. 20, № 1. P. 228.
82. Mamez A.-C. et al. Pre-treatment with oral hydroxyurea prior to intensive chemotherapy improves early survival of patients with high hyperleukocytosis in acute myeloid leukemia. Leuk. Lymphoma. 2016. Vol. 57, № 10. P. 2281-2288.
83. вakst R.L. et al. How I treat extramedullary acute myeloid leukemia // вlood. 2011. Vol. 118, № 14. P. 3785-3793.
84. сhang A., Patel S. Treatment of Acute Myeloid Leukemia During Pregnancy // Annals of Pharmacotherapy. 2015. Vol. 49, № 1. P. 48-68.
85. Nakajima Y. et al. Acute leukemia during pregnancy: an investigative survey of the past 11 years // Int. J. Lab. Hematol. 2015. Vol. 37, № 2. P. 174-180.
86. Selig в.P. et al. сancer chemotherapeutic agents as human teratogens. // вirth Defects Res. A. сlin. Mol. Teratol. 2012. Vol. 94, № 8. P. 626-650.
87. Rolbin S.H. et al. Epidural anesthesia in pregnant patients with low platelet counts. Obstet. Gynecol. 1988. Vol. 71, № 6 Pt 1. P. 918-920.
88. Salem M.N., Abbas p.m, Ashry M. Dexamethasone for the prevention of neonatal respiratory morbidity before elective cesarean section at term // Proc. Obstet. Gynecol. 2016. Vol. 6, № 3. P. 1-10.
89. López-Jiménez J. et al. сhemotherapy-induced nausea and vomiting in acute leukemia and stem cell transplant patients: results of a multicenter, observational study. Haematologica. 2006. Vol. 91, № 1. P. 84-91.
90. Kang K.-W. et al. Impact of G-CSF for Outcomes of Non-M3 AML Patients Who Were Treated вy Anthracycline-Based Induction (7+3 regimen) сhemotherapies // вlood. 2015. Vol. 126, № 23. P. 4889-4889.
91. Delforge M. et al. Recommended indications for the administration of polyclonal immunoglobulin preparations // Acta сlin. вelg. 2011. Vol. 66, № 5. P. 346-360.
92. Anderson D. et al. Guidelines on the use of intravenous immune globulin for hematologic conditions. Transfus. Med. Rev. 2007. Vol. 21, № 2 Suppl 1. P. S9-56.
93. вlumberg N. et al. Platelet transfusion and survival in adults with acute leukemia // Leukemia. Nature Publishing Group, 2008. Vol. 22, № 3. P. 631-635.
94. Delaflor-Weiss E., Mintz P.D. The evaluation and management of platelet refractoriness and alloimmunization // Transfus. Med. Rev. 2000. Vol. 14, № 2. P. 180-196.
95. DeZern A.E. et al. Red blood cell transfusion triggers in acute leukemia: a randomized pilot study // Transfusion. 2016. Vol. 56, № 7. P. 1750-1757.
96. Szczepiorkowski Z.M., Dunbar N.M. Transfusion guidelines: when to transfuse. Hematology / the Education Program of the American Society of Hematology. American Society of Hematology. Education Program. 2013. Vol. 2013. P. 638-644.
97. Абузарова Г.Р. et al. Обезболивание взрослых и детей при оказании медицинской помощи. Методические рекомендации. ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России., 2016. 94 p.
98. Paul K.L. Rehabilitation and exercise considerations in hematologic malignancies. Am. J. Phys. Med. Rehabil. 2011. Vol. 90, № 5 Suppl 1. P. S88-94.
99. вaer M.R. et al. сytarabine, Daunorubicin and Etoposide (ADE) сhemotherapy in Acute Myeloid Leukemia (AML) Patients ≥60 Years (CALGB 9720). // вlood. American Society of Hematology, 2007. Vol. 110, № 11. P. 296-296.
100. вassan R., вarbui T. Remission induction therapy for adults with acute myelogenous leukemia: towards the ICE age. Haematologica. Vol. 80, № 1. P. 82-90.
101. Link H. et al. Mitoxantrone, cytosine arabinoside, and VP-16 in 36 patients with relapsed and refractory acute myeloid leukemia. Hamatol. вluttransfus. 1990. Vol. 33. P. 322-325.
102. Pastore D. et al. FLAG-IDA in the treatment of refractory/relapsed acute myeloid leukemia: Single-center experience // Ann. Hematol. 2003. Vol. 82, № 4. P. 231-235.
103. вishop J.F. et al. Intensified induction chemotherapy with high dose cytarabine and etoposide for acute myeloid leukemia: A review and updated results of the Australian leukemia study group // Leuk. Lymphoma. Informa Healthcare, 1998. Vol. 28, № 3-4. P. 315-327.
104. Reese N.D., Schiller G.J. High-dose cytarabine (HD araC) in the treatment of leukemias: A review // сurr. Hematol. Malig. Rep. 2013. Vol. 8, № 2. P. 141-148.
105. Grigg A.P. et al. Prognostic features for response and survival in elderly patients wth de novo acute myeloid leukemia treated with mitoxantrone and intermediate dose cytarabine // Leuk. Lymphoma. 2005. Vol. 46, № 3. P. 367-375.
106. Hiddemann W. et al. High-dose cytosine arabinoside and mitoxantrone (Ham) for the treatment of refractory acute lymphoblastic leukemia // Oncol. Res. Treat. 1987. Vol. 10, № 1. P. 11-12.
107. Schlenk R.F. et al. Phase III study of all-trans retinoic acid in previously untreated patients 61 years or older with acute myeloid leukemia // Leukemia. Nature Publishing Group, 2004. Vol. 18, № 11. P. 1798-1803.
108. Heil G. et al. High-dose cytosine arabinoside and daunorubicin postremission therapy in adults with de novo acute myeloid leukemia - Long-term follow-up of a prospective multicenter trial // Ann. Hematol. Springer-Verlag, 1995. Vol. 71, № 5. P. 219-225.
109. Larson S.M. et al. High dose cytarabine and mitoxantrone: An effective induction regimen for high-risk Acute Myeloid Leukemia (AML) // Leuk. Lymphoma. 2012. Vol. 53, № 3. P. 445-450.
110. Röllig с. et al. Intermediate-dose cytarabine plus mitoxantrone versus standard-dose cytarabine plus daunorubicin for acute myeloid leukemia in elderly patients // Ann. Oncol. Oxford University Press, 2018. Vol. 29, № 4. P. 973-978.
111. сhoi Y.W. et al. Oral maintenance chemotherapy with 6-Mercaptopurine and methotrexate in patients with acute myeloid leukemia ineligible for transplantation // J. Korean Med. Sci. Korean Academy of Medical Science, 2015. Vol. 30, № 10. P. 1416-1422.
112. He P.F. et al. Efficacy and safety of decitabine in treatment of elderly patients with acute myeloid leukemia: A systematic review and metaanalysis // Oncotarget. Impact Journals LLC, 2017. Vol. 8, № 25. P. 41498-41507.
|
|
Приложения
Приложение А1.
Состав рабочей группы.• Афанасьев Б.В ., д.м.н., профессор, заслуженный врач РФ, директор НИИ детской онкологии, гематологии и трансплантологии им. Р.М. Горбачевой, заведующий кафедрой гематологии, трансфузиологии и трансплантологии ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова» Минздрава России, член Национального гематологического общества.
• Баранова О.Ю ., м.н., старший научный сотрудник отделения трансплантации костного мозга ФГБУ «НМИЦ онкологии им. Н.Н. Блохзина» Минздрава России, Москва, член Национального гематологического общества.
• Бондаренко С.Н ., м.н., руководитель отдела онкологии, гематологии и трансплантологии для подростков и взрослых НИИ детской онкологии, гематологии и трансплантологии им. Р.М. Горбачевой ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова» Минздрава России, член Национального гематологического общества.
• Гапонова Т.В ., м.н., главный внештатный специалист-трансфузиолог Минздрава России, заместитель генерального директора по трансфузиологии, заведующая отделом трансфузиологии ФГБУ «НМИЦ гематологии» Минздрава России, член Национального гематологического общества.
• Грицаев С.В ., д.м.н., руководитель Республиканского центра трансплантации костного мозга ФГБУ «Российский НИИ гематологии и трансфузиологии ФМБА», член Национального гематологического общества.
• Капорская Т.С ., м.н., заведующая отделением гематологии ГБУЗ «Иркутская ордена «Знак Почета» областная клиническая больница», член Национального гематологического общества.
• Клясова Г.А ., д.м.н., профессор, заведующая лабораторией клинической бактериологии, микологии и антибиотической терапии ФГБУ «НМИЦ гематологии» Минздрава России, член Национального гематологического общества.
• Константинова Т.С ., м.н., ГБУЗ СО «Областной гематологический центр Свердловской областной клинической больницы № 1», член Национального гематологического общества.
• Кузьмина Л.А ., м.н., заведующая отделением интенсивной высокодозной химиотерапии и трансплантации костного мозга с круглосуточным стационаром ФГБУ «НМИЦ гематологии» Минздрава России, член Национального гематологического общества.
• Лапин В.А ., м.н., заведующий отделением гематологии ГБУЗ ЯО «Областная клиническая больница», член Национального гематологического общества.
• Паровичникова Е.Н ., д.м.н., заведующая отделом химиотерапии гемобластозов, депрессий кроветворения и трансплантации костного мозга ФГБУ «НМИЦ гематологии» Минздрава России, член Национального гематологического общества.
• Савченко В.Г ., академик РАН, д.м.н., профессор, главный внештатный специалист-гематолог Минздрава России, генеральный директор ФГБУ «НМИЦ гематологии» Минздрава России, член Национального гематологического общества.
• Самойлова О.С ., м.н., заведующая отделением гематологии ГБУЗ НО «Нижегородская областная клиническая больница им. Н.А. Семашко», член Национального гематологического общества.
• Семочкин С.В ., д.м.н., профессор кафедры онкологии и гематологии ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, член Национального гематологического общества.
• Соколов А.Н ., м.н., старший научный сотрудник отдела химиотерапии гемобластозов, депрессий кроветворения и трансплантации костного мозга ФГБУ «НМИЦ гематологии» Минздрава России, член Национального гематологического общества.
• Троицкая В.В ., м.н., заведующая отделением интенсивной высокодозной химиотерапии гемобластозов, депрессий кроветворения с круглосуточным стационаром ФГБУ «НМИЦ гематологии» Минздрава России, член Национального гематологического общества.
• Шатохин С.В ., д.м.н., профессор, ФГБОУ ВО «Ростовский государственный медицинский университет» Минздрава России, член Национального гематологического общества.
Конфликта интересов нет.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория клинических рекомендаций:
• врачи-гематологи;
• врачи-онкологи;
• врачи-терапевты;
• врачи-акушеры-гинекологи;
• врачи-анестезиологи-реаниматологи;
• клинические фармакологи.
Методология сбора доказательств. Методы, использованные для сбора/селекции доказательств:
• поиск публикаций в специализированных периодических печатных изданиях;
• поиск в электронных базах данных.
Базы данных, использованных для сбора/селекции доказательств. Доказательной базой для рекомендаций являются публикации, вошедшие в Кокрейновскую библиотеку, базы данных PubMed и MedLine. Глубина поиска составляла 30 лет.
Методы, использованные для анализа доказательств:
• обзоры опубликованных мета-анализов;
• систематические обзоры с таблицами доказательств.
Методы, использованные для качества и силы доказательств:
• консенсус экспертов;
• оценка значимости доказательств в соответствии с рейтинговой схемой доказательств (табл. 2-4).
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств).
| УДД | Расшифровка |
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением метаанализа |
| 2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением метаанализа |
| 3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 3. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств).
| УДД | Расшифровка |
| 1 | Систематический обзор рандомизированных клинических исследований с применением метаанализа |
| 2 | Отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением метаанализа |
| 3 | Нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 4. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств).
| УУР | Расшифровка |
| A | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| в | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| с | Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Актуализация проводится не реже чем 1 раз в 3 года с учетом появившейся новой информации о диагностике и тактике ведения пациентов, страдающих ОМЛ, но не чаще чем раз в 6 месяцев. Решение об обновлении принимает Минздрав России на основе предложений, представленных медицинскими профессиональными некоммерческими организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Приложение А3.
Связанные документы.Приложение А3,1 Диагностические тесты и исследования, применяемые у пациентов впервые выявленным острым миелоидным лейкозом.
Таблица 5. Диагностические тесты и исследования.| Показатель | Исследования | Необходимость проведения исследования |
| Исследования, необходимые для установления диагноза | Клинический анализ крови с формулой | Да |
| Аспират костного мозга | Да | |
| Трепанобиопсия | По показаниям | |
| ИФТ-исследование | Да | |
| Цитогенетика | Да | |
| FISH | По показаниям | |
| Скрининг RUNX1-RUNX1T1, сBFB-MYH1, PML/RARA или других генов | По показаниям | |
| Люмбальная пункция | Да | |
| Необходимые исследования до начала лечения | Анамнез жизни и заболевания | Да |
| Статус пациента (по шкалам ECOG/ВОЗ) | Да | |
| Исследование коморбидностей | Да | |
| Биохимическое исследование, коагулограмма | Да | |
| Тест на беременность | Да | |
| HLA-типирование | Да | |
| Тестирование крови на маркеры вирусов гепатитов в, с; вируса иммунодефицита человека | Да | |
| Рентгенография органов грудной клетки | Да | |
| КТ органов грудной клетки, головного мозга | Да | |
| Электрокардиография, эхо-электрокардиография | Да | |
| Биобанкинг | Рекомендательно | |
| Мутации генов NPM1, сEBPA, FLT3 | Рекомендательно | |
| Исследование прогностических маркеров | Мутации генов WT1, RUNX1, MLL, KIT | В рамках исследований |
| RAS, TP53, TET2, IDH1 | В рамках исследований | |
| Экспрессия генов ERG, MN1, EVI1, вAALC | В рамках исследований | |
| Определение МОБ | В рамках исследований |
Приложение А3,2 Варианты курсов химиотерапии при остром миелоидном лейкозе.
Таблица 6. Варианты курсов индукции и консолидации.| Программа индукции/ консолидации | Препарат | |
| 7 + 3 (1) | Цитарабин** 100 мг/м2 в/в 2 раза в сутки в 1-7-й дни в комбинации с одним из следующих ЛП: • Даунорубицин** 60 мг/м2 в/в 1 раз в день в 1-3-й дни или • Митоксантрон** 10 мг/м2 в/в 1 раз в день в 1-3-й дни или • Идарубицин** 12 мг/м2 в/в 1 раз в день в 1-3-й дни | |
| 7 + 3 (2) | Цитарабин** 200 мг/м2 в/в круглосуточно в 1-7-й дни в комбинации с одним из следующих ЛП: • Даунорубицин** 60 мг/м2 в/в 1 раз в день в 3-5-й дни или • Митоксантрон** 10 мг/м2 в/в 1 раз в день в 3-5-й дни или • Идарубицин** 12 мг/м2 в/в 1 раз в день в 3-5-й дни | |
| 7 + 3 + VP-16 | Цитарабин** 100 мг/м2 в/в 2 раза в сутки в 1-7-й дни Даунорубицин** 45 мг/м2 в/в 1 раз в день в 1-3-й дни Этопозид** 120 мг/м2 в/в 1 раз в день в 17-21-й дни | |
| ADE [99] | Цитарабин** 100 мг/м2 в/в 2 раза в сутки в 1-10 дни Даунорубицин** 50 мг/м2 в/в 1 раз в день в 1-3 дни Этопозид** 100 мг/м2 в/в 1 раз в день в 1-5 дни | |
| 7 + 3 + 7 | Цитарабин** 100 мг/м2 в/в 2 раза в день в 1-7-й дни Даунорубицин** 45 мг/м2 в/в 1 раз в день в 1-3-й дни Этопозид** 75 мг/м2 в/в 1 раз в день в 1-7-й дни | |
| ICE [100] | Идарубицин** 12 мг/м2 в/в 1 раз в день в 1, 3, 5-й дни Цитарабин** 100 мг/м2 в/в 24-часовая инфузия в 1-7-й дни Этопозид** 100 мг/м2 в/в 1 раз в день в 1-3-й дни | |
| IVA (1) | Идарубицин** 12 мг/м2 в/в 1 раз в день во 2, 4, 6-й дни Этопозид** 100 мг/м2 в/в 1 раз в день в 3-7-й дни Цитарабин** 100 мг/м2 в/в 24-часовая инфузия в 1-7-й дни | |
| IVA (2) | Идарубицин** 12 мг/м2 в/в 1 раз в день во 2, 4-й дни Этопозид** 100 мг/м2 в/в 1 раз в день во 2-6-й дни Цитарабин** 100 мг/м2 в/в 24-часовая инфузия в 1-6-й дни | |
| MAV [101] | Митоксантрон** 10 мг/м2 в/в 1 раз в день в 4-8-й дни Цитарабин** 100 мг/м2 в/в 24-часовая инфузия в 1-8-й дни Этопозид** 100 мг/м2 в/в 1 раз в день в 4-8-й дни | |
| FLAG-IDA [102] | Филграстим** 5 мкг/кг в 1-7-й дни Флударабин** 30 мг/м2 30-минутная инфузия во 2-6-й дни Цитарабин** 2000 мг/м2 в/в 4-часовая инфузия через 4 ч после введения флударабина** во 2-6-й дни Идарубицин** 10 мг/м2 в/в 1 раз в день в 4-6-й дни | |
| HidAC-3-7 [103] | Цитарабин** 3 г/м2 в/в 2 раза в сутки в 1, 3, 5, 7-й дни Даунорубицин** 45 мг/м2 в/в 1 раз в день в 1-3-й дни Этопозид** 75 мг/м2 в/в 1 раз в день в 1-7-й дни | |
| Цитарабин** в высоких дозах | Цитарабин** 1,5-3 г/м2 каждые 12 ч 6 дней | |
| Цитарабин** в средних дозах | Цитарабин** 1,0-1,5 г/м2 каждые 12 ч 3 дня или Цитарабин** 0,5-1,5 г/м2 1-5(6) дней | |
| Азацитидин** | Азацитидин** 75 мг/м2 7 дней п/к 1 раз в день, интервал 21 день | |
| Децитабин | Децитабин 20 мг/м2 в/в 1 раз в день, 1-5 дни или 1-10 дни | |
| Dec-Ida-Ara-C [51] | Децитабин 20 мг/м2 в/в 1 раз в день, 1-3 дни Идарубицин** 3 мг/м2 в/в струйно 1 раз в день, 4-10 дни Цитарабин** 15 мг/м2 х 2р/сут, 4-17 дни | |
| Малые дозы цитарабина** [50] | Цитарабин** 10 мг/м2 п/к 2 раза в сутки 28 дней | |
| Венетоклакс с азацитидином** | Азацитидин** 75 мг/м2 7 дней п/к 1 раз в день, интервал 21 день Венетоклакс 100 мг в 1 день, 200 мг во 2-й день, 400 мг 3-28 дней | |
| Венетоклакс с децитабином | Децитабин 20 мг/м2 в/в 1 раз в день, 1-5 дни Венетоклакс 100 мг в 1-й день, 200 мг во 2-й день, 400 мг 3-28 дней | |
| Венетоклакс с малыми дозами цитарабина** | Цитарабин** 20 мг/м2 п/к 2 раза в сутки 10 дней Венетоклакс 100 мг в 1-й день, 200 мг во 2-й день, 400 мг 3 день, 600 мг 4-28 дни | |
Таблица 7. Варианты курсов консолидации, терапии рефрактерных форм и рецидивов ОМЛ, используемые разными исследовательскими группами.
| Программа консолидации и рецидива | Препарат | |
| НD-ARA-С [104] | Цитарабин** 3 г/м2 2 раза в день в 1, 3, 5-й дни | |
| MidAC [105] | Цитарабин** 1 г/м2 в/в 2 раза в день в 1-3-й дни Митоксантрон** 10 мг/м2 в/в 1 раз в день в 1-5-й дни | |
| НАМ (1) [106] | Цитарабин** 3 г/м2 в/в 2 раза в день в 1-3-й дни Митоксантрон** 10 мг/м2 в/в 1 раз в день в 3-5-й дни | |
| НАМ (2) | Цитарабин** 3 г/м2 в/в 3-часовая инфузия 1 раз в день в 1-3-й дни Митоксантрон** 12 мг/м2 в/в 1 раз в день во 2 и 3-й дни | |
| A-НАМ [107] | Цитарабин** 1 г/м2 в/в 1 раз в день 12-часовая инфузия в 1-3-й дни Митоксантрон** 12 мг/м2 в/в 1 раз в день в 2-3-й дни Третиноин** 45 мг/м2 в 3-5 дни, затем 15 мг/м2 в 6-28-й дни | |
| ID-Ara-C/DNR [108] | Цитарабин** 3 г/м2 в/в 2 раза в день 2-часовая инфузия в 1-4-й дни Даунорубицин** 45 мг/м2 в/в 1 раз в день в 3-5-й дни | |
| НАD | Цитарабин** 3 г/м2 в/в 2 раза в день 2-часовая инфузия в 1-5-й дни Даунорубицин** 45 мг/м2 в/в 1 раз в день в 3-5-й дни | |
| H-MAC [109] | Цитарабин** 3 г/м2 в/в 2-часовая инфузия 2 раза в день в 1-6-й дни Митоксантрон** 10 мг/м2 в/в 1 раз в день в 4-6-й дни | |
| I-MAC [110] | Цитарабин** 1 г/м2 в/в 2-часовая инфузия 2 раза в день в 1-6-й дни Митоксантрон** 10 мг/м2 в/в 1 раз в день в 4-6-й дни | |
| Азацитидин** | Азацитидин** 75 мг/м2 7 дней, интервал 21 день | |
| Децитабин | Децитабин 20 мг/м2 в/в 1 раз в день в 1-5-й дни или 1-10-й дни | |
| Dec-Ida-Ara-C [51] | Децитабин 20 мг/м2 в/в 1 раз в день, 1-3 дни Идарубицин** 3 мг/м2 в/в струйно 1 раз в день, 4-10 дни Цитарабин** 15 мг/м2 х 2р/сут, 4-17 дни | |
| Малые дозы цитарабина** [50] | Цитарабин** 10 мг/м2 п/к 2 раза в день 28 дней | |
| Венетоклакс с азацитидином** [53] | Азацитидин** 75 мг/м2 7 дней п/к 1 раз в день, интервал 21 день Венетоклакс 400 мг, 1-28 дней | |
| Венетоклакс с децитабином [53] | Децитабин 20 мг/м2 в/в 1 раз в день, 1-5 дни Венетоклакс 400 мг, 1-28 дней | |
| Венетоклакс с малыми дозами цитарабина** | Цитарабин** 20 мг/м2 п/к 2 раза в день, 10 дней Венетоклакс 600 мг, 1-28 дней | |
Таблица 8. Варианты курсов поддерживающего лечения.
| Программа | Препарат | |
| 5 + 6-МП | Цитарабин** 100 мг/м2 в/в 2 раза в день в 1-5-й дни или 50-100 мг/м2 п/к 2 раза в день в 1-5-й дни Меркаптопурин** 60 мг/м2 в сутки в 2 приема внутрь в 1-5-й дни | |
| 5 + ЦФ (1) | Цитарабин** 100 мг/м2 в/в 2 раза в день в 1-5-й дни или 100 мг/м2 п/к 2 раза в день в 1-5-й дни Циклофосфамид** 1000 мг/м2 в 3-й день | |
| 5 + ЦФ (2) | Цитарабин** 100 мг/м2 в/в 2 раза в день в 1-5-й дни или 50 мг/м2 п/к 2 раза в день в 1-5-й дни Циклофосфамид** 650 мг/м2 в 1-й день | |
| 6-МР + МТХ [111] | Меркаптопурин** 50 мг/м2 в сутки в 2 приема внутрь постоянно в течение 2 лет с модификацией дозы в зависимости от глубины цитопенического синдрома Метотрексат** 10 мг/м2 1 раз в неделю в/в в течение 2 лет с модификацией дозы в зависимости от глубины цитопенического синдрома | |
| Азацитидин** | Азацитидин** 75 мг/м2 7 дней, интервал 21 день | |
| Децитабин [112] | Децитабин 20 мг/м2 в/в 1 раз в день, 1-5 дни или 1-10 дни | |
| Малые дозы цитарабина** [50] | Цитарабин** 10 мг/м2 п/к 2 раза в день 21-28 дней | |
| Венетоклакс с азацитидином** [53] | Азацитидин** 75 мг/м2 7 дней, п/к 1 раз в день, интервал 21 день Венетоклакс 400 мг 1-28 дней | |
| Венетоклакс с децитабином [53] | Децитабин 20 мг/м2 в/в 1 раз в день, 1-5 дни Венетоклакс 400 мг 1-28 дней | |
| Венетоклакс с малыми дозами цитарабина** | Цитарабин** 20 мг/м2 п/к 2 раза в день 10 дней Венетоклакс 600 мг 1-28 дней | |
Приложение А3,3 Показания к алло-ТКМ/алло-ТГСК в 1-й полной ремиссии острого миелоидного лейкоза.
Таблица 9. Синтетические показания к алло-ТКМ в 1-й ПР ОМЛ в зависимости от молекулярно-генетических, клинических характеристик ОМЛ и риска трансплантационной летальности [42].| Группа интегрированного риска | Определение группы риска | Риск развития рецидива в зависимости от выполнения | Бальная оценка прогноза летальности, не связанной с рецидивом, которая позволяет считать алло-ТГСК предпочтительным вариантом консолидации | |||
| ХТ или ауто-ТГСК, % | алло-ТГСК, % | шкала ЕВМТ | шкала HCT-CI | риск смерти, не связанный с рецидивом, % | ||
| Благоприятный | • t(8;21) и лейкоцитоз ≤20 × 109/л • inv16; t(16;16) до 35 лет • мутация сEBPA (2-аллельная) • мутация NPM без FLT3-ITD мутаций • ПР после 1-го курса индукции • Отсутствие МОБ | 35-40 | 15-20 | ≤1 | <1 | 10-15 |
| Промежуточный | • t(8;21) и л. better 20 × 109/л • Нормальный кариотип (или потеря только Х-, или только Y-хромосомы) с лейкоцитозом ≤100 × 109/л и при достижении ПР после 1-го курса | 50-55 | 20-25 | ≤2 | <2 | <20-25 |
| Плохой | • Недостижение ПР после 1-го курса у пациентов из групп благоприятного и промежуточного риска • Нормальный кариотип и лейкоцитоз >100 × 109/л • Аномальный кариотип, неотмеченный в группе промежуточного и очень плохого прогноза | 70-80 | 30-40 | <3-4 | <3-4 | <30 |
| Очень плохой | • Моносомный кариотип • Аномалии 3q26 • Гиперэкспрессия Evi-1 | >90 | 40-50 | ≤5 | ≤5 | <40 |
Приложение А3,4 Иммунологические маркеры разных вариантов острого миелоидного лейкоза.
Таблица 10. Иммунологические маркеры, характерные для разных морфоцитохимических вариантов ОМЛ [7].| Вариант ОМЛ | Экспрессия антигенов кластеров дифференцировки | ||||||||
| сD13 | сD14 | сD15 | сD33 | сD34 | HLA-DR | сD41a | сD61 | сD235a | |
| М0 | +/- | - | - | +/- | +/- | +/- | - | - | - |
| М1 | +/- | - | - | +/- | +/- | +/- | - | - | - |
| М2 | + | - | +/- | + | -/+ | + | - | - | - |
| М3 | + | - | -/+ | + | -/+* | -/+* | - | - | - |
| М4 | + | +/- | +/- | + | -/+ | + | - | - | - |
| М5 | +/- | +/- | +/- | + | -/+ | + | - | - | - |
| М6 | - | - | -/+ | - | - | - | - | +/- | |
| М7 | +/- | - | - | +/- | -/+ | -/+ | + | + | - |
*Редко.
Приложение А3,5 Критерии диагностики острого лейкоза смешанного фенотипа при единой бластной популяции.
Таблица 11. Критерии диагностики ОЛСФ при единой бластной популяции [31].| Миелоидная направленность • MPO, положительный результат при проведении цитохимической реакции и/или проточной цитофлуориметрии и/или иммуногистохимическом исследовании; • 2 и более моноцитарных антигена: неспецифическая эстераза, выявленная при проведении цитохимической реакции; и сD11c, сD64, сD14, лизоцим, выявленные при проточной цитофлуориметрии |
| Т-клеточная направленность • цитоплазматическая экспрессия сD3 (при проточной цитофлуориметрии должны быть использованы антитела к ε-цепи антигена сD3) или • поверхностная экспрессия сD3 |
| В-клеточная направленность • яркая экспрессия сD19 и яркая экспрессия хотя бы одного из следующих маркеров: сD79a, цитоплазматический сD22, сD10 или • слабая экспрессия сD19 и яркая экспрессия 2 и более из следующих маркеров: сD79a, цитоплазматический сD22, сD10 |
Приложение А3,6 Характеристика вторичных острых миелоидных лейкозов.
Таблица 12. Характеристика вторичных ОМЛ, ассоциированных с применением ингибиторов топоизомеразы II и алкилирующих агентов [1].| Класс химиопрепарата | Ингибитор топоизомеразы II | Алкилирующий агент и производные нитрозомочевины |
| Основные препараты | Этопозид, тенипозид, митоксантрон, эпирубицин | Циклофосфамид, мелфалан, хлорамбуцил, кармустин, ломустин |
| Хромосомные абберации | Реаранжировки MLL-генов, t(15;17)(PML-RARα), t(8;21)(AML1-ETO), inv(16) или t(16;16)(CBFβ-MYH11) | Моносомия или делеция хромосом 5 и 7 |
| Среднее время до развития ОМЛ, годы | 2-3 | 5-7 |
| Комплексные поломки кариотипа | Редко | Часто |
| Предшествующий МДС | Редко | Часто |
| Характерный возраст пациентов | Молодые | Пожилые |
Приложение В.
Информация для пациентов.Острый миелоидный лейкоз называется также острым миелобластным лейкозом и острым нелимфобластным лейкозом. ОМЛ развивается, когда возникает дефект ДНК в незрелых клетках костного мозга. Точная причина ОМЛ неизвестна. ОМЛ проявляются в любом возрасте и являются наиболее частой формой ОЛ у взрослых. ОМЛ вызывают неконтролируемый рост бластных, незрелых клеток крови и костного мозга, которые не могут нормально функционировать. Пациенты с ОМЛ имеют пониженное количество зрелых здоровых клеток крови всех типов: эритроцитов, тромбоцитов и лейкоцитов. В зависимости от типа клеток, на которые болезнь главным образом воздействует, ОМЛ делятся на несколько видов. Точный диагноз устанавливают после исследования образцов крови и костного мозга. Выбор лечения при ОМЛ зависит от разновидности болезни и других факторов, таких как наличие и тип хромосомных нарушений. Симптомы ОМЛ также зависят от разновидности болезни. У пациентов с пониженным содержанием эритроцитов проявляются классические симптомы анемии: быстрая утомляемость, одышка, бледный цвет лица. У пациентов с низким содержанием тромбоцитов могут возникать длительные кровотечения и образовываться синяки.
Пациенты с ОМЛ почти всегда получают ХТ, которая начинается сразу после установления диагноза. Цель такого лечения, называемого индукционной терапией, добиться ремиссии и восстановить нормальное кроветворение. Ремиссия ОЛ - нивелирование патологических проявлений процесса под воздействием противолейкозной терапии. ХТ очень интенсивна и влияет не только на злокачественные, но и на здоровые клетки крови, в результате чего пациенты, получающие индукционную терапию, могут страдать от различных побочных эффектов, таких как тошнота, слабость, повышенная чувствительность к инфекциям. У большинства пациентов в течение нескольких недель после индукционной терапии восстанавливается нормальное кроветворение и констатируется ремиссия ОМЛ. В этот момент принимается решение о применении того или иного метода дальнейшего лечения. Это может быть продолжение ХТ в целях консолидации (закрепления) ремиссии, направленное на более полное уничтожение лейкозных клеток, и поддерживающая терапия.
Другой метод лечения - проведение алло-ТКМ. В качестве источника гемопоэтических стволовых клеток (незрелые клетки - предшественницы кроветворения, из которых впоследствии развиваются 3 типа клеток крови: лейкоциты, эритроциты и тромбоциты) в настоящее время используют костный мозг, пуповинную кровь или периферическую кровь донора. Какой бы источник не использовался, стволовые клетки вводятся в/в в организм пациента после проведения высокодозной ХТ или лучевой терапии, призванной полностью уничтожить лейкозные клетки пациента. Предтрансплантационная ХТ уничтожает также иммунную систему пациента, которую вводимые клетки донора должны восстановить.
Аллогенная трансплантация требует наличия родственного или неродственного донора, гистосовместимого с пациентом по системе HLA. В качестве родственного донора обычно выступает родной брат или сестра. Если родственный донор не найден, врач проводит поиск в базах данных российских и/или зарубежных регистров доноров. Независимо от того, родственный или неродственный донор найден, процедура трансплантации одна и та же: производится забор гемопоэтических стволовых клеток донора, которые затем в/в вводятся пациенту.
Приложение Г.
Приложение Г1.
Молекулярно-генетическая классификация острых миелоидных лейкозов.Название на русском: European Leukemia Net (ELN) молекулярно-генетическая классификация ОМЛ (2017).
Оригинальное название: 2017 ELN risk stratification by genetics.
Источник (официальный сайт разработчиков, публикация с валидацией): Döhner H., Estey E., Grimwade D. et al. Diagnosis and management of AML in adults: 2017 ELN recommendations from an international expert panel. вlood 2017;129(4):424-47 [8].
Тип: шкала оценки.
Назначение: прогностическая оценка состояния пациента.
Содержание и интерпретация:
| Категория риска | Молекулярно-генетическая характеристика |
| Благоприятный прогноз | t(8;21)(q22;q22,1); RUNX1-RUNX1T1 inv(16)(p13,1q22) или t(16;16)(p13,1;q22); сBFB-MYH11 Мутации NPM1 без FLT3-ITD или с FLT3-ITD и с низкой аллельной нагрузкой* Биаллельная мутация сEBPA |
| Промежуточный прогноз | Мутации NPM1 и FLT3-ITD с высокой аллельной нагрузкой** Дикий тип гена NPM1 без FLT3-ITD или с FLT3-ITD и с низкой аллельной нагрузкой (при отсутствии цитогенетических критериев неблагоприятного прогноза) t(9;11)(p21,3;q23,3); MLLT3-KMT2Ad Цитогенетические аномалии, которые не относятся к категории благоприятного прогноза или неблагоприятного прогноза |
| Неблагоприятный прогноз | t(6;9)(p23;q34,1); DEK-NUP214 t(v;11q23,3); перестройки KMT2A t(9;22)(q34,1;q11,2); вCR-ABL1 inv(3)(q21,3q26,2) или t(3;3)(q21,3;q26,2); GATA2,MECOM(EVI1) -5 или del(5q); -7; -17/abn(17p) Комплексный кариотип Моносомный кариотип Дикий тип гена NPM1 и FLT3-ITD с высокой аллельной нагрузкой** Мутации RUNX1*** Мутации ASXL1*** Мутации TP53 |
Пояснения:
*Низкая аллельная нагрузка (0,5).
**Высокая аллельная нагрузка (≥0,5).
***Если указанные мутации обнаруживают у пациентов с благоприятными цитогенетическими аномалиями, то их обнаружение не имеет значимости.
Приложение Г2.
Молекулярно-генетические прогностические факторы при остром миелоидном лейкозе.Название на русском: Молекулярно-генетические и клинические признаки ОМЛ, разделяющие пациентов на благоприятную и неблагоприятную прогностические группы Оригинальное название: AML-related prognostic parameters.
Источник (официальный сайт разработчиков, публикация с валидацией): сornelissen, J., Gratwohl, A., Schlenk, R. et al. The European LeukemiaNet AML Working Party consensus statement on allogeneic HSCT for patients with AML in remission: an integrated-risk adapted approach [42].
Тип: шкала оценки.
Назначение: прогностическая оценка состояния пациента.
Содержание и интерпретация:
| Цитогенетические маркеры | Молекулярные маркеры | Клинические факторы |
| Благоприятные прогностические факторы | ||
| t(15;17), t(8;21)(q22;q22); inv(16)(p13,1q22) или t(16;16)(p13,1;q22) | Мутированный сEBPA (биаллельная мутация), мутированный NPM1 без FLT3-ITD при нормальном кариотипе | Негативные маркеры МОБ |
| Неблагоприятные прогностические факторы | ||
| inv(3)(q21q26,2) или t(3;3)(q21;q26,2); t(9;22), t(6;9)(p23;q34); t(v;11)(v;q23); -5 или del(5q); -7; аберрации (17р); комплексный кариотип, моносомный кариотип | Увеличена экспрессия Evi1; MLL-реаранжировки; FLT3-ITD-мутация; DNMT3A-мутация; С-KIT-мутация (для t(8;21); inv(16)) вAALC-экспрессия ERG-экспрессия MN1-экспрессия WT1-полиморфизм вCR-ABL-позитивность | Вторичный ОМЛ Старший возраст (40-60 лет), для inv(16) - старше 35 лет Гиперлейкоцитоз (>100 109/л для любого варианта, для t(8;21) - >20 109/л) М0-вариант по FAB Экспрессия сD34 на бластных клетках Экстрамедуллярные поражения (особенно, кожа) Отсутствие ремиссии после 1-го курса Персистенция маркеров МОБ |
Приложение Г3.
Шкала оценки общего состояния пациента ECOG.Название на русском: Шкала оценки общего состояния пациента Восточной объединенной онкологической группы.
Оригинальное название: The ECOG Scale of Performance Status.
Источник (официальный сайт разработчиков, публикация с валидацией): Oken M.M. et al. Toxicity and response criteria of the Eastern сooperative Oncology Group // Am. J. сlin. Oncol. 1982. Vol. 5, № 6. P. 649-65 [11].
Тип: шкала оценки.
Назначение: клиническая оценка общего состояния пациента.
Содержание и интерпретация:
| Статус (баллы) | Описание общего состояния пациента |
| 0 | Пациент полностью активен, способен выполнять все, как и до заболевания |
| 1 | Пациент неспособен выполнять тяжелую, но может выполнять легкую или сидячую работу (например, легкую домашнюю или канцелярскую работу) |
| 2 | Пациент лечится амбулаторно, способен к самообслуживанию, но не может выполнять работу. Более 50 % времени проводит активно - в вертикальном положении |
| 3 | Пациент способен лишь к ограниченному самообслуживанию, проводит в кресле или постели более 50 % времени бодрствования |
| 4 | Инвалид, совершенно не способен к самообслуживанию, прикован к креслу или постели |
| 5 | Смерть |
Приложение Г4.
Факторы риска, ассоциированные с трансплантационной летальностью.Название на русском: Факторы риска, ассоциированные с трансплантационной летальностью.
Оригинальное название: Prognostic factors for allogeneic-HSCT-related nonrelapse mortality.
Источник (официальный сайт разработчиков, публикация с валидацией): сornelissen, J., Gratwohl, A., Schlenk, R. et al. The European LeukemiaNet AML Working Party consensus statement on allogeneic HSCT for patients with AML in remission: an integrated-risk adapted approach. Nat Rev сlin Oncol 9, 579-590 (2012) doi: 10,1038/nrclinonc.2012,150.
Тип: шкала оценки.
Назначение: прогностическая оценка состояния пациента.
Содержание и интерпретация:
| Предтрансплантационный показатель | Перитрансплантационный показатель | Посттрансплантационный показатель |
| Благоприятный фактор: • родственный HLA-совместимый донор • более короткий срок между диагностикой ОЛ и ТГСК • принадлежность к белой расе | Немиелоаблативное кондиционирование Источник стволовых клеток (костный мозг или периферическая кровь) Т-делеция трансплантата | Ранняя иммунная реконституция |
| Неблагоприятный фактор: • старший возраст реципиента • пол донора и реципиента • коморбидность • цитомегаловирусный серостатус • полиморфизм генов цитокинов • неродственный донор • HLA-несовместимость • физикальный статус • рефрактерная лейкемия • ОМЛ, ассоциированный с предшествующей ХТ | Миелоаблативный режим кондиционирования Альтернативный источник трансплантата (пуповинная кровь) | Тяжелая острая реакция «трансплантат против хозяина» (III-IV) Персистирующая хроническая реакция «трансплантат против хозяина» экстенсивной формы |
Приложение Г5.
Прогностический индекс для молодых пациентов с рецидивом острого миелоидного лейкоза.Название на русском: Прогностический индекс для молодых пациентов с рецидивом острого миелоидного лейкоза.
Оригинальное название: European Prognostic Score for acute myeloid leukaemia at first relapse.
Источник (официальный сайт разработчиков, публикация с валидацией): Giles F., Verstovsek S., Garcia-Manero G. et al. Validation of the European Prognostic Index for younger adult patients with acute myeloid leukaemia in first relapse. вr J Haematol 2006;134(1):58-60 [69].
Тип: индекс.
Назначение: Прогностический индекс для молодых пациентов с рецидивом ОМЛ (15-60 лет, исключая острый промиелоцитарный лейкоз t(15;17)).
Содержание интерпретация:
Вычисляется в соответствии со следующими факторами:
• продолжительность ремиссии до рецидива: 18 месяцев - 0 баллов, 7-17 месяцев - 3 балла, ≤6 месяцев - 5 баллов;
• цитогенетические аномалии на момент инициального диагноза: inv(16) или t(16;16) - 0 баллов, t(8;21) - 3 балла, другие - 5 баллов;
• предшествующая ТГСК: нет - 0 баллов, да - 2 балла;
• возраст на момент рецидива: 35 лет и менее - 0 баллов, 36-45 лет - 1 балл, старше 45 лет - 2 балла.
| Риск | Суммарный индекс, баллы | Вероятность выживаемости, % | |
| к 1-му году | к 5 годам | ||
| Благоприятный (9 % пациентов) | 0-6 | 70 | 46 |
| Промежуточный (25 % пациентов) | 7-9 | 49 | 18 |
| Неблагоприятный (66 % пациентов) | 10-14 | 16 | 4 |
|
|
Год актуализации информации
2020.
Связанные заболевания
Связанные стандарты мед. помощи
- Стандарт санаторно-курортной помощи больным злокачественными новообразованиями лимфоидной, кроветворной и родственной им тканей
- Стандарт специализированной медицинской помощи после трансплантации аллогенного костного мозга (обследование и коррекция лечения)
- Стандарт специализированной медицинской помощи при донорстве аутологичного костного мозга
- Стандарт специализированной медицинской помощи при миелопролиферативных заболеваниях, протекающих с гиперэозинофилией и идиопатическим гиперэозинофильным синдромом