Другие названия и синонимы
Superficial pyoderma.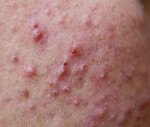
МКБ-10 коды
- МКБ-10
- L08.0 Пиодермия
|
|
Описание
Поверхностная пиодермия. Группа контагиозных дерматозов преимущественно коккового генеза, поражающих эпидермис и верхние слои дермы. Клинически проявляется полиморфными высыпаниями пустул, узелков, булл, фликтен. Форма первичного элемента зависит от разновидности поверхностной пиодермии. Пузыри быстро вскрываются, образуют эрозии, покрываются корками и регрессируют без следа. Диагностируют поверхностную пиодермию на основании клинических проявлений, дерматоскопии, посева отделяемого булл на среды, анализа крови на сахар, иммунограммы. В лечении применяют антибиотики, иммуномодуляторы, витамины. Наружно используют анилиновые краски и антисептики.
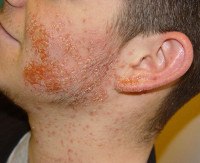
Дополнительные факты
Поверхностная пиодермия - часто встречающееся в дерматологии гнойное поражение поверхностных слоёв кожного покрова бактериального происхождения. На её долю приходится не менее четверти всех заболеваний кожи и более половины всех пиодермий. Поверхностная пиодермия возникает на фоне несоблюдения правил личной гигиены и проживания в антисанитарных условиях. Пиодермический процесс является профессиональным для работников сфер производства и сельского хозяйства, чья трудовая деятельность связана с антисанитарными условиями. Дети болеют поверхностной пиодермией чаще взрослых, уровень заболеваемости достигает 30-60% от общего количества детских дерматозов. Пути инфицирования - воздушно-капельный и контактный.
Вероятность развития заболевания зависит от количества и состава флоры, а также от уровня резистентности организма. Основными возбудителями поверхностной пиодермии являются представители кокковой флоры, каждый из которых имеет свои особенности. Стрептококки вызывают патологический процесс, эндемичный для регионов с тропическим и субтропическим климатом. Пик сезонной активности микробов приходится на летние месяцы, поэтому в июне-августе отмечается рост заболеваемости поверхностной пиодермией. Особенностью данной инфекции является манифестность клинических проявлений и неспособность к латентному носительству. Стафилококки, напротив, неэндемичны, возможно латентное носительство, что требует превентивного лечения всех контактировавших с больным поверхностной пиодермией. Актуальность определяется распространённостью и контагиозностью патологии.
Вероятность развития заболевания зависит от количества и состава флоры, а также от уровня резистентности организма. Основными возбудителями поверхностной пиодермии являются представители кокковой флоры, каждый из которых имеет свои особенности. Стрептококки вызывают патологический процесс, эндемичный для регионов с тропическим и субтропическим климатом. Пик сезонной активности микробов приходится на летние месяцы, поэтому в июне-августе отмечается рост заболеваемости поверхностной пиодермией. Особенностью данной инфекции является манифестность клинических проявлений и неспособность к латентному носительству. Стафилококки, напротив, неэндемичны, возможно латентное носительство, что требует превентивного лечения всех контактировавших с больным поверхностной пиодермией. Актуальность определяется распространённостью и контагиозностью патологии.
Причины
Возбудителями патологии являются кокки, широко распространенные в окружающей среде и обладающие высокой инвазивной активностью, что позволяет им преодолевать барьерные свойства кожи, фиксироваться в поверхностных слоях эпидермиса и дермы, а затем размножаться. Провоцируют поверхностную пиодермию экзогенные и эндогенные факторы. К первым относятся травмы, перепады температур, воздействие химических веществ. Ко вторым - переутомление, интоксикации, очаги перифокальной инфекции, гиповитаминоз, соматические заболевания. Вероятность возникновения поверхностной пиодермии повышается при нарушении правил личной гигиены, наличии антисанитарных условий труда и быта.
Развитие воспалительного процесса на коже зависит от количества патогенной флоры, реактивности и резистентности организма. Кокковая флора, повреждая клетки кожи, стимулирует выработку биологически активных веществ, активирует Т-лимфоциты с развитием воспаления. Преобладание экссудации способствует образованию заполненных жидкостью полостей в эпидермисе, то есть, появлению булл на коже. Пролиферация приводит к появлению узелков. Воспаление сопровождается выделением гистамина, возникает зуд, появляются расчёсы, присоединяется вторичная пиококковая флора, развивается поверхностная пиодермия.
Развитие воспалительного процесса на коже зависит от количества патогенной флоры, реактивности и резистентности организма. Кокковая флора, повреждая клетки кожи, стимулирует выработку биологически активных веществ, активирует Т-лимфоциты с развитием воспаления. Преобладание экссудации способствует образованию заполненных жидкостью полостей в эпидермисе, то есть, появлению булл на коже. Пролиферация приводит к появлению узелков. Воспаление сопровождается выделением гистамина, возникает зуд, появляются расчёсы, присоединяется вторичная пиококковая флора, развивается поверхностная пиодермия.
Клиническая картина
В настоящее время дерматологи подразделяют поверхностные пиодермии по этиологическому признаку на стрептококковые, стафилококковые и смешанные, по остроте процесса - на острые и хронические. Клинически все разновидности поверхностной пиодермии объединяет первичный элемент - фликтена разных размеров и локализации.
• Стрептококковую опрелость (интертриго), характеризующуюся мацерацией и отёчностью кожных складок. На этом фоне появляются фликтены, которые быстро вскрываются с образованием эрозий, имеющих тенденцию к слиянию. Из-за постоянного трения сливной очаг неправильной формы по периферии окружён оборкой эпидермиса - остатками покрышки фликтен. Процесс сопровождается зудом, жжением, экскориациями и присоединением вторичной инфекции.
• Стрептококковое импетиго. Контагиозный дерматоз, который проявляется мелкой буллёзной сыпью на фоне гиперемии. Сыпь локализуется на лице, конечностях и туловище. Буллы эрозируются, покрываются корками, не оставляющими после себя следа. Высокая контагиозность дерматоза требует изоляции пациента до полного клинического выздоровления.
• Стрептококковую заеду. Пустулы в углу рта, не опасные для здоровья пациента, но причиняющие болевые ощущения. Обычно страдают заедами (хейлитом) дети или пациенты с эндокринными нарушениями.
• Стрептококковую сухую стрептодермию, характеризующуюся возникновением шелушащихся пустул с тенденцией к слиянию и образованию очагов с фестончатыми краями до 10 см в диаметре. Чаще болеют дети. Локализуется патология в носогубных складках, за ушами, на щеках.
• Стрептококковый панариций. Пустулёзное воспаление на ладонной поверхности пальцев с отёком, гиперемией и болезненностью.
• Стрептококковую опрелость (интертриго), характеризующуюся мацерацией и отёчностью кожных складок. На этом фоне появляются фликтены, которые быстро вскрываются с образованием эрозий, имеющих тенденцию к слиянию. Из-за постоянного трения сливной очаг неправильной формы по периферии окружён оборкой эпидермиса - остатками покрышки фликтен. Процесс сопровождается зудом, жжением, экскориациями и присоединением вторичной инфекции.
• Стрептококковое импетиго. Контагиозный дерматоз, который проявляется мелкой буллёзной сыпью на фоне гиперемии. Сыпь локализуется на лице, конечностях и туловище. Буллы эрозируются, покрываются корками, не оставляющими после себя следа. Высокая контагиозность дерматоза требует изоляции пациента до полного клинического выздоровления.
• Стрептококковую заеду. Пустулы в углу рта, не опасные для здоровья пациента, но причиняющие болевые ощущения. Обычно страдают заедами (хейлитом) дети или пациенты с эндокринными нарушениями.
• Стрептококковую сухую стрептодермию, характеризующуюся возникновением шелушащихся пустул с тенденцией к слиянию и образованию очагов с фестончатыми краями до 10 см в диаметре. Чаще болеют дети. Локализуется патология в носогубных складках, за ушами, на щеках.
• Стрептококковый панариций. Пустулёзное воспаление на ладонной поверхности пальцев с отёком, гиперемией и болезненностью.
Классификация
Смешанные поверхностные пиодермии представлены остро текущим вульгарным импетиго - заразным кожным заболеванием с образованием фликтен вокруг естественных отверстий и вовлечением в процесс придатков кожи.
Дифференциальная диагностика
Дифференцируют поверхностную пиодермию с угревидным сифилидом, розовыми угрями, медикаментозной токсикодермией, эозинофильным фолликулитом ВИЧ-инфицированных, гидраденитом, плоским лишаем, дерматомикозами, буллёзным эпидермолизом, экземой, кандидозом, бромодермой.
Лечение направлено на санацию очага поражения с целью предупреждения распространения поверхностной пиодермии. При локализованных формах осуществляется местная терапия. Фликтены вскрывают, дезинфицируют, назначают антисептические растворы, анилиновые краски, пасты с антибиотиками, кератопластические подсушивающие пластыри. При резистентности к наружной терапии применяют витамины и антибиотики перорально. В тяжёлых случаях показаны гормоны, иммуномодуляторы, цитостатики, аутогемотерапия. При стафилококковой поверхностной пиодермии используют противостафилококковый иммуноглобулин, плазму, анатоксин, бактериофаг. Кроме того, при поверхностной пиодермии эффективны УФО, УВЧ, электрофорез с медикаментами, гелий-неоновый лазер. Фурункулы лечат хирургически.
Профилактика поверхностной пиодермии заключается в соблюдении правил личной гигиены и санитарных норм, санации очагов хронической инфекции. Запрещено мыть очаг поражения, выдавливать фликтены, накладывать компрессы. Необходима обработка поражённого участка по периметру спиртовыми растворами. Прогноз при соблюдении гигиенических норм, своевременной диагностике и лечении благоприятный, исходом становится полное выздоровление.
Лечение направлено на санацию очага поражения с целью предупреждения распространения поверхностной пиодермии. При локализованных формах осуществляется местная терапия. Фликтены вскрывают, дезинфицируют, назначают антисептические растворы, анилиновые краски, пасты с антибиотиками, кератопластические подсушивающие пластыри. При резистентности к наружной терапии применяют витамины и антибиотики перорально. В тяжёлых случаях показаны гормоны, иммуномодуляторы, цитостатики, аутогемотерапия. При стафилококковой поверхностной пиодермии используют противостафилококковый иммуноглобулин, плазму, анатоксин, бактериофаг. Кроме того, при поверхностной пиодермии эффективны УФО, УВЧ, электрофорез с медикаментами, гелий-неоновый лазер. Фурункулы лечат хирургически.
Профилактика поверхностной пиодермии заключается в соблюдении правил личной гигиены и санитарных норм, санации очагов хронической инфекции. Запрещено мыть очаг поражения, выдавливать фликтены, накладывать компрессы. Необходима обработка поражённого участка по периметру спиртовыми растворами. Прогноз при соблюдении гигиенических норм, своевременной диагностике и лечении благоприятный, исходом становится полное выздоровление.
|
|