Другие названия и синонимы
Acute cholecystitis.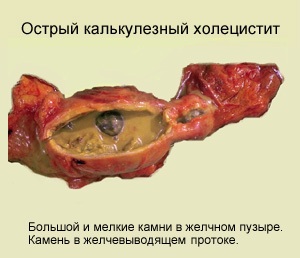
МКБ-10 коды
- МКБ-10
- K81.0 Острый холецистит
|
|
Описание
Острый холецистит - это острое заболевание желчного пузыря с преобладанием воспалительного процесса, которое может развиваться на фоне желчекаменной болезни и без нее. В последнее время летальность от заболевания намного уменьшилась до 2,5%.
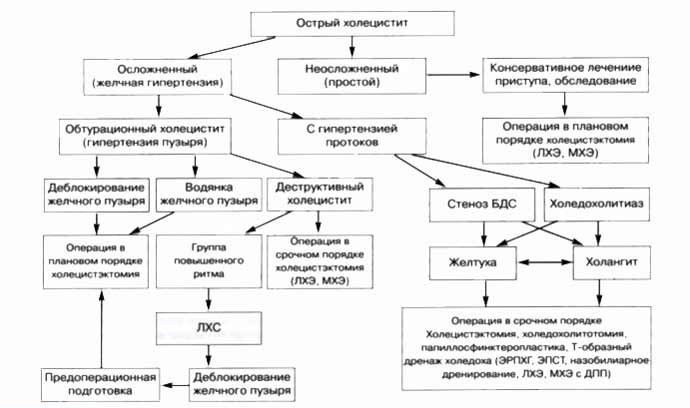
Классификация
Клинико-морфологическая классификация острого холецистита включает в себя деление на осложненный и неосложненный.
Как осложненный, так и неосложненный холецистит может быть калькулезным или бескаменным.
Неосложненный острый холецистит может протекать в одной из 3-х форм: простой (катаральный), флегмонозный и гангренозный. Эти формы являются одновременно и этапами развития воспалительного процесса.
Как осложненный, так и неосложненный холецистит может быть калькулезным или бескаменным.
Неосложненный острый холецистит может протекать в одной из 3-х форм: простой (катаральный), флегмонозный и гангренозный. Эти формы являются одновременно и этапами развития воспалительного процесса.
Причины
Главнейшую роль в возникновении острого холецистита играет инфекционный агент на фоне застоя желчи. При желчной гипертензии создаются условия для развития воспалительного процесса. Инфицирование может происходить одним из 3-х известных способов - восходящим энтерогенным, лимфогенным или гематогенным. Наиболее распространены кишечная палочка, стрептококки, стафилококки. Часто выявляется грамотрицательная флора, в том числе псевдомонада. В трети случаев выявляется смешанная флора. Чаще всего острый холецистит обусловлен гематогенным путем, при котором инфекция попадает в желчный пузырь через воротную вену или по системе общей печеночной артерии. Инфицирование возможно при нарушении в работе ретикулоэндотелиальной системе, в результате микроорганизмы проникают в желчные пути. Однако в пузырной желчи выявить болезнетворные микроорганизмы сложно, они локализуются в ходах Люшка и в пузырной стенке.
Повышение внутрипузырного давления происходит в случае закупорки конкрементом, слизью области шейки желчного пузыря или протока, при спазме сфинктера Одди, в случае аномалий развития желчного пузыря. Так называемый «обтурационный» холецистит, обусловленный наличием камней в желчном пузыре, выявляется у 70% больных острым холециститом.
Энтерогенный путь развития острого холецистита занимает первое место в структуре заболеваемости детей первых лет жизни. Это становится возможным на фоне несовершенства системы пищеварения.
Немаловажное значение принадлежит лизолицетину, повышение уровня которого происходит при нарушении оттока желчи, сопровождаясь высвобождением фосфолипазы А2. Фосфолипаза способствует превращению лицетина в лизолицетин, а он, в свою очередь, повреждает слизистую оболочку желчного пузыря. В результате нарушается коллоидный состав желчи и проницаемость клеточных мембран, возникает асептический воспалительный процесс. Затем возникает стаз крови в капиллярах и мелких сосудах, нарушение микроциркуляции в пузырной стенке. Сосудистые нарушения развиваются вследствие сопутствующей патологии - атеросклероза, гипертонической болезни, эмболии и тромбозов. Чем длительнее сохраняется желчная гипертензия, тем более выражены тканевые повреждения. На фоне уже имеющихся морфологических нарушений возникает присоединение эндогенной инфекции.
Повышение внутрипузырного давления происходит в случае закупорки конкрементом, слизью области шейки желчного пузыря или протока, при спазме сфинктера Одди, в случае аномалий развития желчного пузыря. Так называемый «обтурационный» холецистит, обусловленный наличием камней в желчном пузыре, выявляется у 70% больных острым холециститом.
Энтерогенный путь развития острого холецистита занимает первое место в структуре заболеваемости детей первых лет жизни. Это становится возможным на фоне несовершенства системы пищеварения.
Немаловажное значение принадлежит лизолицетину, повышение уровня которого происходит при нарушении оттока желчи, сопровождаясь высвобождением фосфолипазы А2. Фосфолипаза способствует превращению лицетина в лизолицетин, а он, в свою очередь, повреждает слизистую оболочку желчного пузыря. В результате нарушается коллоидный состав желчи и проницаемость клеточных мембран, возникает асептический воспалительный процесс. Затем возникает стаз крови в капиллярах и мелких сосудах, нарушение микроциркуляции в пузырной стенке. Сосудистые нарушения развиваются вследствие сопутствующей патологии - атеросклероза, гипертонической болезни, эмболии и тромбозов. Чем длительнее сохраняется желчная гипертензия, тем более выражены тканевые повреждения. На фоне уже имеющихся морфологических нарушений возникает присоединение эндогенной инфекции.
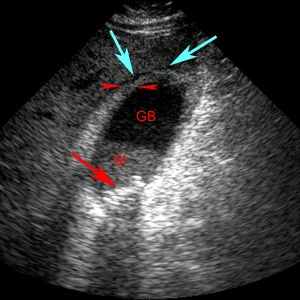
Клиническая картина
Клинические проявления острого холецистита во многом зависят от характера морфологических нарушений в желчном пузыре, длительности заболевания, реактивности организма и развившихся осложнений. Болезнь дает знать о себе остро, возникает приступ боли в области правого подреберья. Соответственно нервной иннервации проявляется иррадиация боли - в правую лопатку, правое плечо, правую надключичную ямку. У пациента начинается тошнота, а затем - рвота. В рвотных массах обнаруживается примесь желчи. Характерно появление горечи во рту. По мере прогрессирования заболевания болевой синдром становится интенсивнее.
Страдает общее состояние больного, нарастает интоксикация, общая слабость. Температура тела повышается до 38 °С и выше, возникает озноб. В соответствии с температурной кривой учащается и пульс. Тахикардия особенно характерна для осложнений острого холецистита - перфорации желчного пузыря, желчного перитонита.
Осмотр больного и выявляемые при этом признаки позволяют заподозрить диагноз острого холецистита. В связи с проникновением желчных пигментов в кровь склеры и кожные покровы могут иметь иктеричный (желтушный) оттенок. Резко выраженная иктеричность наблюдается при механической непроходимости желчного протока.
При осмотре ротовой полости обращается на себя внимание сухой обложенный язык. Проведение пальпации живота позволяет обнаружить мышечный дефанс (напряжение), который свидетельствует о заинтересованности брюшины, развитии местного перитонита.
Специфическим симптомам острого холецистита является выявление болезненных точек. Симптом Грекова-Ортнера обнаруживается при легком поколачивании ребром ладонипо правой реберной дуги. Появление болезненности при глубокой пальпации в правом подреберье обозначают как симптом Кера. Усиление боли при пальпации на высоте вдоха (симптом Образцова), появление болезненности при пальпации между ножками правой грудино-ключично-сосцевидной мышцы (симптом Мюсси - Георгиевского), невозможность вдохнуть при глубокой пальпации в правом подреберье (симптом Мерфи) так же свидетельствует в пользу диагноза острый холецистит.
Анализ периферической крови обнаруживаютналичие лейкоцитоза, лимфопению, нейтрофилеза.
Клинические проявления деструктивного холецистита (в том числе флегмонозного и гангренозного) у всех больных сопровождается постоянной болью в области правого подреберья. 70% отмечают рвоту, еще 65% жалуется на повышение температуры. Желтуха возникает у 1/3 пациентов. Объективный осмотр позволяет выявить напряжение мышц, резкую болезненность в правом подреберье, увеличение желчного пузыря и печени. Определяются положительные симптомы Мюсси, Ортнера, Кера, Образцова, Щеткина - Блюмберга и Не следует забывать о феномене уменьшения боли при гангрене желчного пузыря, который может наблюдаться при гибели нервных клеток в толще его стенки. Уменьшение боли в таком случае сопровождается ухудшением состояния больного с нарастанием интоксикации.
Перфоративный холецистит проявляется болью. Боль сначала носит локализованный характер и ощущается в области правого подреберья, а затем - распространяется по всему животу. Подобное осложнение развивается через 2-3 суток от развития острого холецистита, практически во всех случаях у пожилых больных.
Желчный перитонит развивается в результате расплавления стенки пузыря протеолитическими ферментами поджелудочной железы, в результате чего через дефекты в пузырной стенке желчь выходит в свободную брюшную полость.
При присоединении к острому холециститу холангита или гепатитазаболевание проткает с интермиттирующей лихорадкой, сопровождается ознобами, желтухой, проливными потами.
Выраженный интоксикационный синдром сопровождается психомоторной заторможенностью, нередко - состоянием эйфории, угнетения сознания.
Ассоциированные симптомы: Боль в груди справа. Боль в желчном пузыре. Боль в правом подреберье. Высокая температура тела. Запор. Кал зеленого цвета. Кашицеобразный стул. Лейкоцитоз. Неприятный запах изо рта. Покалывание в боку. Понос (диарея). Рвота. Рвота желчью. Тошнота.
Страдает общее состояние больного, нарастает интоксикация, общая слабость. Температура тела повышается до 38 °С и выше, возникает озноб. В соответствии с температурной кривой учащается и пульс. Тахикардия особенно характерна для осложнений острого холецистита - перфорации желчного пузыря, желчного перитонита.
Осмотр больного и выявляемые при этом признаки позволяют заподозрить диагноз острого холецистита. В связи с проникновением желчных пигментов в кровь склеры и кожные покровы могут иметь иктеричный (желтушный) оттенок. Резко выраженная иктеричность наблюдается при механической непроходимости желчного протока.
При осмотре ротовой полости обращается на себя внимание сухой обложенный язык. Проведение пальпации живота позволяет обнаружить мышечный дефанс (напряжение), который свидетельствует о заинтересованности брюшины, развитии местного перитонита.
Специфическим симптомам острого холецистита является выявление болезненных точек. Симптом Грекова-Ортнера обнаруживается при легком поколачивании ребром ладонипо правой реберной дуги. Появление болезненности при глубокой пальпации в правом подреберье обозначают как симптом Кера. Усиление боли при пальпации на высоте вдоха (симптом Образцова), появление болезненности при пальпации между ножками правой грудино-ключично-сосцевидной мышцы (симптом Мюсси - Георгиевского), невозможность вдохнуть при глубокой пальпации в правом подреберье (симптом Мерфи) так же свидетельствует в пользу диагноза острый холецистит.
Анализ периферической крови обнаруживаютналичие лейкоцитоза, лимфопению, нейтрофилеза.
Клинические проявления деструктивного холецистита (в том числе флегмонозного и гангренозного) у всех больных сопровождается постоянной болью в области правого подреберья. 70% отмечают рвоту, еще 65% жалуется на повышение температуры. Желтуха возникает у 1/3 пациентов. Объективный осмотр позволяет выявить напряжение мышц, резкую болезненность в правом подреберье, увеличение желчного пузыря и печени. Определяются положительные симптомы Мюсси, Ортнера, Кера, Образцова, Щеткина - Блюмберга и Не следует забывать о феномене уменьшения боли при гангрене желчного пузыря, который может наблюдаться при гибели нервных клеток в толще его стенки. Уменьшение боли в таком случае сопровождается ухудшением состояния больного с нарастанием интоксикации.
Перфоративный холецистит проявляется болью. Боль сначала носит локализованный характер и ощущается в области правого подреберья, а затем - распространяется по всему животу. Подобное осложнение развивается через 2-3 суток от развития острого холецистита, практически во всех случаях у пожилых больных.
Желчный перитонит развивается в результате расплавления стенки пузыря протеолитическими ферментами поджелудочной железы, в результате чего через дефекты в пузырной стенке желчь выходит в свободную брюшную полость.
При присоединении к острому холециститу холангита или гепатитазаболевание проткает с интермиттирующей лихорадкой, сопровождается ознобами, желтухой, проливными потами.
Выраженный интоксикационный синдром сопровождается психомоторной заторможенностью, нередко - состоянием эйфории, угнетения сознания.
Ассоциированные симптомы: Боль в груди справа. Боль в желчном пузыре. Боль в правом подреберье. Высокая температура тела. Запор. Кал зеленого цвета. Кашицеобразный стул. Лейкоцитоз. Неприятный запах изо рта. Покалывание в боку. Понос (диарея). Рвота. Рвота желчью. Тошнота.
|
|
Возможные осложнения
Осложнения холецистита развиваются при распространении инфекционного процесса за пределы желчного пузыря. К осложнениям относят: околопузырный инфильтрат или абсцесс, перфорация, перитонит, механическая желтуха, желчный свищ (внутренний и наружный), холангит.
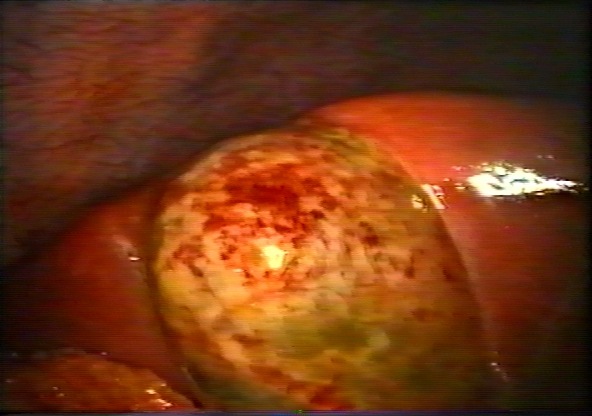
Лечение
Лечение острого холецистита проводится только в условиях стационара.
Больные должны соблюдать постельный режим и строгую диету. На первые 1-2 сутки показано голодание, затем постепенное введение в рацион овощных и фруктовых пюре, постных каш, нежирного мяса, обезжиренных молочно-кислых продуктов. Следует пить побольше жидкости.
Болевой синдром при остром холецистите устраняется назначением анальгетиков - как наркотических (морфин, омнопон), так и ненаркотических (анальгин, кеторолак, катадолон). С этой же целью используются спазмолитики - атропин, платифиллин.
Важным пунктом является своевременное назначение антибиотикотерапии, с целью которой используется внутримышечные и внутривенные инъекции комбинаций антибактериальных препаратов(например, сочетание цефтриаксона с метронидазолом).
Однако самым эффективным методом лечения острого холецистита по-прежнему остается проведение оперативного вмешательства - удаление желчного пузыря. Холецистэктомия проводится как можно раньше, с целью предотвращения развития осложнений.
Показания к ранней холецистэктомии:
1. При точно установленном диагнозе и отсутствии абсолютных противопоказаний к операции;
2. При наличии сопутствующей патологии в виде сахарного диабета (более высокий риск присоединения вторичной инфекции);
3. Диагностированная эмпиема желчного пузыря или гангренозная форма острого холецистита.
Более тщательную предоперационную подготовку следует проводить при хронических тяжелых заболеваниях сердечно-сосудистой, мочевыделительной, пищеварительной систем, что позволит уменьшить риск интра- и послеоперационных осложнений. В таких случаях возможно отсрочка операции до стабилизации сопутствующих заболеваний или до разрешения холецистита. Если холецистит проходит, холецистэктомия может быть сделана в плановом порядке, через 1,5 месяца и позже. Задержка операции несет в себе риск желчных осложнений.
Современная медицина позволяет произвести холецистэктомию эндоскопическим методом, который в данном случае называется чрескожная холецистотомия.
Больные должны соблюдать постельный режим и строгую диету. На первые 1-2 сутки показано голодание, затем постепенное введение в рацион овощных и фруктовых пюре, постных каш, нежирного мяса, обезжиренных молочно-кислых продуктов. Следует пить побольше жидкости.
Болевой синдром при остром холецистите устраняется назначением анальгетиков - как наркотических (морфин, омнопон), так и ненаркотических (анальгин, кеторолак, катадолон). С этой же целью используются спазмолитики - атропин, платифиллин.
Важным пунктом является своевременное назначение антибиотикотерапии, с целью которой используется внутримышечные и внутривенные инъекции комбинаций антибактериальных препаратов(например, сочетание цефтриаксона с метронидазолом).
Однако самым эффективным методом лечения острого холецистита по-прежнему остается проведение оперативного вмешательства - удаление желчного пузыря. Холецистэктомия проводится как можно раньше, с целью предотвращения развития осложнений.
Показания к ранней холецистэктомии:
1. При точно установленном диагнозе и отсутствии абсолютных противопоказаний к операции;
2. При наличии сопутствующей патологии в виде сахарного диабета (более высокий риск присоединения вторичной инфекции);
3. Диагностированная эмпиема желчного пузыря или гангренозная форма острого холецистита.
Более тщательную предоперационную подготовку следует проводить при хронических тяжелых заболеваниях сердечно-сосудистой, мочевыделительной, пищеварительной систем, что позволит уменьшить риск интра- и послеоперационных осложнений. В таких случаях возможно отсрочка операции до стабилизации сопутствующих заболеваний или до разрешения холецистита. Если холецистит проходит, холецистэктомия может быть сделана в плановом порядке, через 1,5 месяца и позже. Задержка операции несет в себе риск желчных осложнений.
Современная медицина позволяет произвести холецистэктомию эндоскопическим методом, который в данном случае называется чрескожная холецистотомия.