Другие названия и синонимы
Primary pulmonary hypertension, Болезнь Аэрза, Болезнь Эскудеро, Идиопатическая легочная гипертензия, Синдром Аэрза-Арилаго.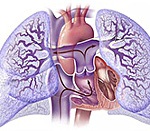
МКБ-10 коды
|
|
Описание
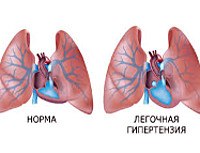
Первичная легочная гипертензия. Наследственная патология, характеризующаяся повышенным давлением в легочной артерии и повышенным общим сопротивлением легочных сосудов. Проявляется одышкой, учащением пульса, непродуктивным кашлем, потерей сознания, болью в груди, непереносимостью физических упражнений, отеками, кровохарканьем. Назначаются инструментальные методы исследования сердца и сосудов, диагноз подтверждается данными измерения давления в легочном стволе. Лечение включает прием сосудорасширяющих препаратов, корректирующих ежедневный стресс.
Дополнительные факты
Первичная легочная гипертензия (ЛГП) имеет много синонимичных названий: идиопатическая легочная гипертензия, синдром Аэрза-Арилаго, болезнь Аэрца, болезнь Эскудеро. Заболеваемость данной патологией невелика, в год диагностируется 1-2 человека из 1 млн. Наибольшая подверженность заболеванию определяется у женщин от 20 до 30 лет и мужчин от 30 до 40 лет. Дети, подростки и пожилые люди (после 60 лет) заболевают редко, их доля среди всех больных составляет не более 7-9%. Половой и расовой предрасположенности к патологии не выявлено. Среднее время от начала до подтверждения диагноза составляет 2 года, средняя выживаемость пациентов составляет от 3 до 5 лет.
Причины
Этиология заболевания изучена недостаточно. Предполагается, что ЛЖВ относятся к наследственным патологиям. У пациентов обнаруживаются генетические мутации, которые определяют продукцию сосудорасширяющих соединений - NO-синтазы, карбимилфосфат-синтазы, переносчиков серотонина, а также активность рецепторного типа второго морфогенетического белка кости. Механизм генетической передачи - аутосомно-доминантный, сопровождающийся неполным проникновением. Это означает, что начало болезни возможно при наличии одного или двух дефектных генов в аллеле, но иногда болезнь остается незамеченной. Передача мутации происходит со склонностью к проявлению патологии в более раннем возрасте и с более тяжелым течением в последующих поколениях. Носительство одного или нескольких мутационных генов не всегда приводит к развитию симптомов, а только при воздействии триггерных факторов, в том числе:
• Медикаментозное, наркотическое опьянение. ЛЖП усиливается приемом амфетаминов, L-триптофана, аминорекса, фенфлурамина. Считается, что отрицательные эффекты метаамфетаминов, кокаина и химиотерапевтических препаратов.
• Физиологические состояния. Спровоцировать начало болезни могут роды и вынашивание беременности. Беременные с заболеваниями сердечно-сосудистой системы и осложнениями во время родов относятся к группе высокого риска.
• Сопутствующие заболевания. Было обнаружено, что системная или портальная гипертензия, ВИЧ-инфекция, заболевания печени, врожденные шунты между легочными и системными сосудами предрасполагают к развитию ЛЖВ. Вероятно, триггерами могут стать заболевания щитовидной железы, гематологические заболевания, генетические заболевания обмена веществ.
• Медикаментозное, наркотическое опьянение. ЛЖП усиливается приемом амфетаминов, L-триптофана, аминорекса, фенфлурамина. Считается, что отрицательные эффекты метаамфетаминов, кокаина и химиотерапевтических препаратов.
• Физиологические состояния. Спровоцировать начало болезни могут роды и вынашивание беременности. Беременные с заболеваниями сердечно-сосудистой системы и осложнениями во время родов относятся к группе высокого риска.
• Сопутствующие заболевания. Было обнаружено, что системная или портальная гипертензия, ВИЧ-инфекция, заболевания печени, врожденные шунты между легочными и системными сосудами предрасполагают к развитию ЛЖВ. Вероятно, триггерами могут стать заболевания щитовидной железы, гематологические заболевания, генетические заболевания обмена веществ.
Патогенез
Развитие ЛЖВ проходит в несколько этапов. Вначале нарастает дисфункция или появляется повреждение эндотелия сосудов, возникает дисбаланс в выработке и секреции сосудорасширяющих и сосудосуживающих соединений. Увеличивается продукция тромбоксана и эндотелина-1, пептида с митогенным действием на гладкомышечные клетки. Образуется недостаток сосудорасширяющих соединений, основными из которых являются оксид азота и простациклин. Сосуды легких сужаются.
На втором этапе формируются необратимые изменения структуры легочных сосудов. Хемокины высвобождаются из эндотелиальных клеток, заставляя гладкомышечные клетки перемещаться внутри выстилки легочных артериол. Начинается процесс патологического разрастания стенок сосудов внутрь и повышенной выработки медиаторов с выраженным сосудосуживающим действием, развивается тромбоз. Углубляется поражение эндотелиальных тканей, прогрессирует обструкция сосудов. Патологические процессы распространяются на все слои сосудистой стенки и на разные типы клеток. Повышается сопротивление кровотоку, повышается давление.
На втором этапе формируются необратимые изменения структуры легочных сосудов. Хемокины высвобождаются из эндотелиальных клеток, заставляя гладкомышечные клетки перемещаться внутри выстилки легочных артериол. Начинается процесс патологического разрастания стенок сосудов внутрь и повышенной выработки медиаторов с выраженным сосудосуживающим действием, развивается тромбоз. Углубляется поражение эндотелиальных тканей, прогрессирует обструкция сосудов. Патологические процессы распространяются на все слои сосудистой стенки и на разные типы клеток. Повышается сопротивление кровотоку, повышается давление.
Клиническая картина
Первое и наиболее частое проявление ПВГ - инспираторная одышка. Вначале это замечается только при умеренной физической нагрузке, позже начинает следовать за повседневной физической нагрузкой. При тяжелом или длительном течении болезни нарушения дыхательного ритма возникают внезапно в покое. Еще один частый симптом - боль в груди. По характеру может быть болезненным, жгучим, сжимающим, давящим, колющим. Продолжительность варьируется от одной минуты до нескольких дней. Как правило, боль постепенно нарастает, заметно усиливается при занятиях спортом, физической работой.
Около половины пациентов, занимающихся физическими упражнениями, испытывают головокружение и обмороки. Внешне это проявляется резким побелением кожи и, как следствие, появлением голубоватого оттенка лица, рук и ног, помутнением, а иногда и потерей сознания. Продолжительность этих симптомов колеблется от 1 до 20-25 минут. У 60% пациентов выявляется учащенное сердцебиение и нарушения сердечного ритма, у 30% - непродуктивный кашель. У каждого десятого пациента развивается однократное кровохарканье или кровохарканье продолжительностью несколько дней. Со временем форма пальцев меняется: концевые фаланги утолщаются в луковичную форму, ногти округляются.
Ассоциированные симптомы: Боль в грудной клетке. Кашель. Кровохарканье. Нехватка воздуха. Одышка.
Около половины пациентов, занимающихся физическими упражнениями, испытывают головокружение и обмороки. Внешне это проявляется резким побелением кожи и, как следствие, появлением голубоватого оттенка лица, рук и ног, помутнением, а иногда и потерей сознания. Продолжительность этих симптомов колеблется от 1 до 20-25 минут. У 60% пациентов выявляется учащенное сердцебиение и нарушения сердечного ритма, у 30% - непродуктивный кашель. У каждого десятого пациента развивается однократное кровохарканье или кровохарканье продолжительностью несколько дней. Со временем форма пальцев меняется: концевые фаланги утолщаются в луковичную форму, ногти округляются.
Ассоциированные симптомы: Боль в грудной клетке. Кашель. Кровохарканье. Нехватка воздуха. Одышка.
Возможные осложнения
ЛЖ часто осложняется тромбоэмболией субсегментарных ветвей легочной артерии, фибрилляцией предсердий и острой сердечной недостаточностью. Наиболее характерна правожелудочковая недостаточность, которая проявляется распространением отека вверх от нижних конечностей, асцитом, увеличением печени, набуханием шейных вен и потерей массы тела. При длительном течении болезни наступает декомпенсация большого круга кровообращения. Острое состояние связано с риском смерти, примерно 27% пациентов умирают от внезапной остановки сердца.
Диагностика
Диагностика первичной легочной гипертензии затруднена из-за неспецифических симптомов и низкой распространенности заболевания. Обследование проводит кардиолог, терапевт. Больные жалуются на слабость, одышку, боли в груди. При сборе анамнеза часто определяется наличие провоцирующего фактора (вирусная инфекция, беременность, роды) и семейный анамнез. С целью уточнения диагноза исключить пороки сердца, рецидивы ТЭЛА, ХОБЛ и заболевания миокарда:
• Физический осмотр. При обследовании обнаруживается акроцианоз (цианоз кожных покровов). Правожелудочковая сердечная недостаточность проявляется набуханием шейных вен, отеком конечностей и скоплением жидкости в органах брюшины. При аускультации сердца выявляется акцент второго тона над легочной артерией, пансистолический шум, тихий шум.
• Лабораторные тесты. Назначают клинический и биохимический анализ крови, тест на гормоны щитовидной железы, антитела к кардиолипину, D-димер, антитромбин III и протеин с. Результаты позволяют дифференцировать сердечно-сосудистые заболевания, например, исключить тромбофилию. Благодаря ЛЖВ можно определить низкий титр антикардиолипиновых антител.
• Инструментальная диагностика. По результатам ЭКГ ЭОС отклоняется вправо, правый желудочек и предсердие сердца гипертрофированы, расширены. Фонокардиография диагностирует гипертонию, легочную гиперволемию. На рентгенограмме левая ветвь и ствол легочной артерии выбухают, корни легких расширены, а правые структуры сердца увеличены. С помощью катетеризации сердца измеряется артериальное давление в легочной артерии, определяется минимальный объем крови, общее сосудистое сопротивление легких. Диагноз ЛЖВ подтвержден DLASr. от 25 rt. Изобразительное искусство. в покое или ниже 30 мм Изобразительное искусство. с нагрузкой, PAWP не более 15 мм , ALSS не менее 3 мм град. / л / мин.
• Физический осмотр. При обследовании обнаруживается акроцианоз (цианоз кожных покровов). Правожелудочковая сердечная недостаточность проявляется набуханием шейных вен, отеком конечностей и скоплением жидкости в органах брюшины. При аускультации сердца выявляется акцент второго тона над легочной артерией, пансистолический шум, тихий шум.
• Лабораторные тесты. Назначают клинический и биохимический анализ крови, тест на гормоны щитовидной железы, антитела к кардиолипину, D-димер, антитромбин III и протеин с. Результаты позволяют дифференцировать сердечно-сосудистые заболевания, например, исключить тромбофилию. Благодаря ЛЖВ можно определить низкий титр антикардиолипиновых антител.
• Инструментальная диагностика. По результатам ЭКГ ЭОС отклоняется вправо, правый желудочек и предсердие сердца гипертрофированы, расширены. Фонокардиография диагностирует гипертонию, легочную гиперволемию. На рентгенограмме левая ветвь и ствол легочной артерии выбухают, корни легких расширены, а правые структуры сердца увеличены. С помощью катетеризации сердца измеряется артериальное давление в легочной артерии, определяется минимальный объем крови, общее сосудистое сопротивление легких. Диагноз ЛЖВ подтвержден DLASr. от 25 rt. Изобразительное искусство. в покое или ниже 30 мм Изобразительное искусство. с нагрузкой, PAWP не более 15 мм , ALSS не менее 3 мм град. / л / мин.
|
|
Лечение
Терапия направлена на нормализацию артериального давления в артериях и легочном стволе, замедление прогрессирования заболевания, предотвращение и устранение осложнений. Больных госпитализируют при появлении первых симптомов, признаков ускоренного развития заболевания, декомпенсации системного круга и тромбоэмболии легких. Лечение проводится по трем направлениям:
1. Медикаментозная терапия. Лекарства могут быстро улучшить состояние пациентов, полностью или частично компенсируя нарушения сердечно-сосудистой системы. Используются лекарства из следующих групп:
• Антикоагулянты, антиагреганты. Назначаются пероральные антикоагулянты - варфарин, гепарин, низкомолекулярные гепарины. Среди антиагрегантов наиболее распространенным является ацетилсалициловая кислота. Регулярный прием лекарств снижает риск тромбоэмболии.
• Диуретики. Диуретики (петлевые диуретики) уменьшают объем циркулирующей крови, понижая системное давление. В период терапии тщательно контролируется уровень электролитов в крови и функция почек.
• Сердечные гликозиды, кардиотоники. Они предотвращают развитие и прогрессирование сердечной недостаточности, корректируют мерцательную аритмию. Препараты часто вводят внутривенно.
• Блокаторы кальциевых каналов. Они заставляют гладкие мышечные волокна в стенках кровеносных сосудов расслабляться и увеличивать просвет. Лечение рекомендуется людям с положительной реакцией на вазодилататоры, у которых есть один или несколько из следующих показателей: сердечно-сосудистый индекс более 2,1 л / мин / м2, сатурация гемоглобина в венах более 63%, давление в правом предсердии менее 10 rt. Изобразительное искусство.
• Простагландины. Они обладают сосудорасширяющим, антиагрегационным и антипролиферативным действием. Часто используется простагландин E1.
• Антагонисты рецепторов эндотелина. Согласно исследованиям легочной ткани пациентов, эндотелин-1 участвует в патогенезе ЛЖВ и обладает сосудосуживающим действием. Активация эндотелиновой системы подтверждает необходимость использования антагонистов рецепторов для этого соединения.
• Оксид азота. Это соединение является мощным эндогенным сосудорасширяющим средством. Больным показаны ингаляционные курсы по 2-3 недели.
• ПДЭ-5. Эта группа препаратов снижает АРВ-терапию и нагрузку на правый желудочек. Их прием улучшает кровоток по сосудам, повышает толерантность к физическим нагрузкам.
2. Коррекция образа жизни. Пациентам рекомендуется заниматься физическими упражнениями, не сопровождающимися сильной одышкой и болями в груди. Поскольку гипоксия ухудшает течение болезни, пребывание в высокогорных районах противопоказано. Путешествие по воздуху должно сопровождаться кислородной терапией. Это необходимо для профилактики простудных заболеваний, особенно тяжелых вирусных инфекций, которые могут ухудшить течение ЛЖВ. Женщинам рекомендуется использовать барьерные противозачаточные средства. Беременность и роды сопряжены с высоким риском материнской смерти.
3. Хирургическое лечение. Процедура септостомии предсердий направлена на искусственное формирование перфорации межпредсердной перегородки - дополнительный отток крови снижает давление внутри предсердий, улучшает функциональность сердца. Операция сопровождается риском артериальной гипоксемии и летального исхода, летальность от 5 до 15%. Другой вариант хирургического вмешательства - трансплантация легких или сердце-легкое. Выживаемость пациентов через 3 года достигает 55%.
1. Медикаментозная терапия. Лекарства могут быстро улучшить состояние пациентов, полностью или частично компенсируя нарушения сердечно-сосудистой системы. Используются лекарства из следующих групп:
• Антикоагулянты, антиагреганты. Назначаются пероральные антикоагулянты - варфарин, гепарин, низкомолекулярные гепарины. Среди антиагрегантов наиболее распространенным является ацетилсалициловая кислота. Регулярный прием лекарств снижает риск тромбоэмболии.
• Диуретики. Диуретики (петлевые диуретики) уменьшают объем циркулирующей крови, понижая системное давление. В период терапии тщательно контролируется уровень электролитов в крови и функция почек.
• Сердечные гликозиды, кардиотоники. Они предотвращают развитие и прогрессирование сердечной недостаточности, корректируют мерцательную аритмию. Препараты часто вводят внутривенно.
• Блокаторы кальциевых каналов. Они заставляют гладкие мышечные волокна в стенках кровеносных сосудов расслабляться и увеличивать просвет. Лечение рекомендуется людям с положительной реакцией на вазодилататоры, у которых есть один или несколько из следующих показателей: сердечно-сосудистый индекс более 2,1 л / мин / м2, сатурация гемоглобина в венах более 63%, давление в правом предсердии менее 10 rt. Изобразительное искусство.
• Простагландины. Они обладают сосудорасширяющим, антиагрегационным и антипролиферативным действием. Часто используется простагландин E1.
• Антагонисты рецепторов эндотелина. Согласно исследованиям легочной ткани пациентов, эндотелин-1 участвует в патогенезе ЛЖВ и обладает сосудосуживающим действием. Активация эндотелиновой системы подтверждает необходимость использования антагонистов рецепторов для этого соединения.
• Оксид азота. Это соединение является мощным эндогенным сосудорасширяющим средством. Больным показаны ингаляционные курсы по 2-3 недели.
• ПДЭ-5. Эта группа препаратов снижает АРВ-терапию и нагрузку на правый желудочек. Их прием улучшает кровоток по сосудам, повышает толерантность к физическим нагрузкам.
2. Коррекция образа жизни. Пациентам рекомендуется заниматься физическими упражнениями, не сопровождающимися сильной одышкой и болями в груди. Поскольку гипоксия ухудшает течение болезни, пребывание в высокогорных районах противопоказано. Путешествие по воздуху должно сопровождаться кислородной терапией. Это необходимо для профилактики простудных заболеваний, особенно тяжелых вирусных инфекций, которые могут ухудшить течение ЛЖВ. Женщинам рекомендуется использовать барьерные противозачаточные средства. Беременность и роды сопряжены с высоким риском материнской смерти.
3. Хирургическое лечение. Процедура септостомии предсердий направлена на искусственное формирование перфорации межпредсердной перегородки - дополнительный отток крови снижает давление внутри предсердий, улучшает функциональность сердца. Операция сопровождается риском артериальной гипоксемии и летального исхода, летальность от 5 до 15%. Другой вариант хирургического вмешательства - трансплантация легких или сердце-легкое. Выживаемость пациентов через 3 года достигает 55%.
Прогноз
Средняя продолжительность жизни пациентов составляет от 3 до 5 лет. Поиск эффективных методов лечения продолжается. В настоящее время врачи могут снизить риск смерти с помощью трансплантации легких, но уровень смертности остается высоким. Не налажена система профилактических мероприятий, генетики и кардиологи разрабатывают методы скринингового обследования, которые позволят выявить семьи с подавленным прошлым и людей из групп риска. Последнему рекомендуется вместе с врачом определиться с безопасностью беременности и родов, своевременно лечить повышенное давление, патологии печени, эндокринные заболевания, избегать заражения ВИЧ и приема веществ, которые могут вызвать ЛЖВ.
Список литературы
1. Рекомендации ESC/ERS по диагностике и лечению легочной гипертензии 2015/ Рабочая группа по диагностике и лечению легочной гипертензии Европейского Общества Кардиологов и Европейского Общества Пульмонологов// Российский кардиологический журнал - 2016 - №3.
2. Легочная гипертензия: учебно-методическое пособие/ Малаева Е.Г., Ходунов О.Б., Мистюкевич И.И., Цырульникова А.Н., Алейникова Т.В., Ярмоленко О.А., Укла А.А., Цитко Е.В. 2015.
3. Диагностика и лечение первичной легочной гипертензии: современный взгляд на проблему/ Породенко Н.В., Скрибицкий В.В., Запевина В.В. Кубанский научный медицинский журнал - 2014 - №3.
2. Легочная гипертензия: учебно-методическое пособие/ Малаева Е.Г., Ходунов О.Б., Мистюкевич И.И., Цырульникова А.Н., Алейникова Т.В., Ярмоленко О.А., Укла А.А., Цитко Е.В. 2015.
3. Диагностика и лечение первичной легочной гипертензии: современный взгляд на проблему/ Породенко Н.В., Скрибицкий В.В., Запевина В.В. Кубанский научный медицинский журнал - 2014 - №3.
Связанные клинические рекомендации
|
|