ICD-10 codes
- ICD-10
- O00.1 Tubal pregnancy
Description
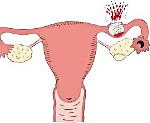
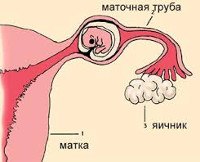
Беременность маточной трубы. Это патология беременности, характеризующаяся имплантацией эмбрионального яйца в маточную трубу. Проявления зависят от продолжительности и типа аборта. Заболевание может протекать бессимптомно или сопровождаться болью, вагинальным пятном, внутренним кровотечением различной степени тяжести. Диагноз устанавливается на основании анамнестических данных, результатов гинекологического обследования, ультразвукового исследования и оценки уровня хорионического гонадотропина человека. Лечение часто хирургическое, интенсивная терапия проводится с разрывом маточной трубы.
Additional facts
Беременность маточной трубы - наиболее распространенная форма внематочной беременности. Внематочное расположение плодного яйца является одной из основных проблем практической гинекологии, частота патологий составляет 1,5-6 случаев на 100 беременностей, а выкидыш фаллопиевой трубы составляет 95-98,5%. Пик заболеваемости отмечен у женщин в возрасте 28-30 лет. Прогрессирование беременности длится до четвертой-двенадцатой (реже - двадцатой) недели, в результате у двух третей пациенток происходит аборт из трубки, остальная часть разрывов маточной трубы. Зародыш маточной трубы является опасным для жизни состоянием, его доля в структуре материнской смертности составляет около 7-8%.
Reasons
Трубная беременность имеет многофакторный характер. Основными причинами его возникновения являются нарушение транспорта оплодотворенной яйцеклетки и имплантация эмбриона из-за анатомической или функциональной патологии женской репродуктивной системы и изменения ферментативной активности трофобласта. Основными факторами риска являются:
• Патология половых органов. 40-80% случаев внематочной беременности являются результатом острого или хронического сальпингита, что приводит к нарушению проходимости маточных труб. Имплантация эмбриона на стенку трубки часто обусловлена миоматозными поражениями матки, эндометриозом трубки, образованиями яичников, инфантилизмом репродуктивной системы и врожденными пороками развития матки.
• Хирургические операции. Важной причиной нарушения транзита яиц является операция непосредственно в пробирках (их соединение, фимбриопластика). После хирургических вмешательств на органах малого таза может развиваться брюшная полость (например, аппендэктомия), процесс спаек и, как следствие, сдавление трубок, ослабление перистальтики.
• Нейроэндокринные расстройства. Нарушения гормонального состояния приводят к изменению функциональной активности маточных труб, качества и количества ферментов, синтезируемых трофобластом. Тубальная эктопия бластоцисты часто наблюдается в контексте дисбаланса женских половых гормонов и гиперандрогении, вызванного заболеваниями яичников, надпочечников и гипоталамо-гипофизарной системы.
• Характеристики контрацепции. Гестагенные оральные контрацептивы способствуют прерыванию беременности трансформации эндометрия, ослабляют сократительную активность маточных труб. Длительное использование внутриматочного контрацептива приводит к изменению слизистой оболочки трубки, что также увеличивает риск внематочной беременности.
Другие причины трубчатой беременности включают возрастную инволюцию маточных труб (у женщин старше 40 лет), искусственный аборт, психоэмоциональный стресс, иногда вызывающий перистальтику маточных труб. Кроме того, вложение маточных труб является одним из основных осложнений экстракорпорального оплодотворения и других методов лечения бесплодия, что предполагает использование гормональных индукторов овуляции.
• Патология половых органов. 40-80% случаев внематочной беременности являются результатом острого или хронического сальпингита, что приводит к нарушению проходимости маточных труб. Имплантация эмбриона на стенку трубки часто обусловлена миоматозными поражениями матки, эндометриозом трубки, образованиями яичников, инфантилизмом репродуктивной системы и врожденными пороками развития матки.
• Хирургические операции. Важной причиной нарушения транзита яиц является операция непосредственно в пробирках (их соединение, фимбриопластика). После хирургических вмешательств на органах малого таза может развиваться брюшная полость (например, аппендэктомия), процесс спаек и, как следствие, сдавление трубок, ослабление перистальтики.
• Нейроэндокринные расстройства. Нарушения гормонального состояния приводят к изменению функциональной активности маточных труб, качества и количества ферментов, синтезируемых трофобластом. Тубальная эктопия бластоцисты часто наблюдается в контексте дисбаланса женских половых гормонов и гиперандрогении, вызванного заболеваниями яичников, надпочечников и гипоталамо-гипофизарной системы.
• Характеристики контрацепции. Гестагенные оральные контрацептивы способствуют прерыванию беременности трансформации эндометрия, ослабляют сократительную активность маточных труб. Длительное использование внутриматочного контрацептива приводит к изменению слизистой оболочки трубки, что также увеличивает риск внематочной беременности.
Другие причины трубчатой беременности включают возрастную инволюцию маточных труб (у женщин старше 40 лет), искусственный аборт, психоэмоциональный стресс, иногда вызывающий перистальтику маточных труб. Кроме того, вложение маточных труб является одним из основных осложнений экстракорпорального оплодотворения и других методов лечения бесплодия, что предполагает использование гормональных индукторов овуляции.
Pathogenesis
Обычно зрелое яйцо после выхода из фолликула яичника захватывается фимбриальными ворсинками, расположенными в дистальном отделе маточной трубы, где происходит оплодотворение. Затем под влиянием перистальтики стенки и колебаний трубчатых эпителиальных ресничек через три-четыре дня бластоциста перемещается в полость матки, после чего яйцеклетка прикрепляется к готовому эндометрию. Под воздействием неблагоприятных факторов движение зиготы может прекратиться на любой стадии и имплантация происходит в соответствующем участке трубки.
При гнездовании маточных труб плод формируется внутри эндосальпинкса, а снаружи - мышечной и серозной оболочками трубки. В отличие от матки, этот орган не приспособлен для поддержки плода из-за слабой растяжимости, малой толщины мышечной ткани, отсутствия адекватной дифференцировки эпителия и достаточного кровоснабжения. Таким образом, из-за повышенного давления, вызванного ростом зародыша и разрушительным действием трофобласта, гестационный процесс неизбежно заканчивается самопроизвольным прерыванием.
Сроки прерывания зависят от размера просвета трубки, толщины мышечного слоя области прикрепления оплодотворенной яйцеклетки. Таким образом, беременность в маточной части маточной трубы прогрессирует дольше из-за наличия довольно толстой мышечной мембраны, хорошего сосудистого питания соединительной ткани. Существует описание единичных случаев доношенной беременности, которые развились в этом отделении.
Прерывание может возникнуть при нарушении внутренней или внешней капсулы. Если повреждена внутренняя капсула (такой результат характерен для приступа бластоцисты в отдаленных частях матки), яйцеклетка плода выводится в брюшную полость с оттоком небольшого количества крови под влиянием сокращений миосальпинкса. Если эмбрион остается жизнеспособным, может развиться вторичная брюшная беременность. Повреждение внешней капсулы плода (обычно при беременности в проксимальных отделах) сопровождается перфорацией трубки с массивным кровотечением.
При гнездовании маточных труб плод формируется внутри эндосальпинкса, а снаружи - мышечной и серозной оболочками трубки. В отличие от матки, этот орган не приспособлен для поддержки плода из-за слабой растяжимости, малой толщины мышечной ткани, отсутствия адекватной дифференцировки эпителия и достаточного кровоснабжения. Таким образом, из-за повышенного давления, вызванного ростом зародыша и разрушительным действием трофобласта, гестационный процесс неизбежно заканчивается самопроизвольным прерыванием.
Сроки прерывания зависят от размера просвета трубки, толщины мышечного слоя области прикрепления оплодотворенной яйцеклетки. Таким образом, беременность в маточной части маточной трубы прогрессирует дольше из-за наличия довольно толстой мышечной мембраны, хорошего сосудистого питания соединительной ткани. Существует описание единичных случаев доношенной беременности, которые развились в этом отделении.
Прерывание может возникнуть при нарушении внутренней или внешней капсулы. Если повреждена внутренняя капсула (такой результат характерен для приступа бластоцисты в отдаленных частях матки), яйцеклетка плода выводится в брюшную полость с оттоком небольшого количества крови под влиянием сокращений миосальпинкса. Если эмбрион остается жизнеспособным, может развиться вторичная брюшная беременность. Повреждение внешней капсулы плода (обычно при беременности в проксимальных отделах) сопровождается перфорацией трубки с массивным кровотечением.
Classification
В соответствии с клиническим течением выделяется прогрессирующая, неразвитая и прерванная версия беременности маточных труб. Прерывание гестационного процесса может происходить по типу разрыва трубки (с нарушением целостности всех ее слоев) и прерыванию беременности (с разрушением внутренней капсулы плода) с удалением из яйцеклетка плода отклонена, его движение в брюшной полости, реже в матке. В месте имплантации эмбриона в трубку выделяются следующие формы:
Плод располагается в ампулярном отделе маточной трубы, эта локализация составляет 80% случаев трубной беременности. Нарушение этой формы чаще всего происходит в виде аборта с трубкой с шестой по двенадцатую неделю, когда эмбрион удаляется в брюшное пространство.
Вторая наиболее распространенная форма (до 15-25%), характеризующаяся гнездованием в перешейке трубки, соединяющей ампулярную и маточную части органа. В результате обычно происходит разрыв маточной трубы через четыре-шесть недель после оплодотворения.
На этот тип локализации приходится 5% имплантации бластоцистной трубки. Эмбрион прикрепляется к ворсинкам ворсинки его дистальной части (воронка). Выведение яйцеклетки через 6-12 недель в брюшную полость происходит без разрушения внешней оболочки плода.
• Интерстициальный (стационарный). Самая редкая (1-2%) и опасная форма. Он длится до 10-16 недель (иногда до пяти и более месяцев), заканчивается разрывом трубки или, гораздо реже, выводом эмбриона (плода) в полость матки. Нарушение между беременностями сопровождается наиболее выраженным кровотечением.
Существуют также временные формы патологии - беременность маточных труб, маточных труб, брюшной полости, беременность маточных труб. Казуистические случаи включают двустороннюю спираль беременности, а также гетеротопическую беременность с многоплодной беременностью, когда одна эмбриональная камера прикрепляется к маточной трубе, а другая имеет типичное расположение матки. Это осложнение чаще всего является результатом вспомогательных репродуктивных технологий.
Плод располагается в ампулярном отделе маточной трубы, эта локализация составляет 80% случаев трубной беременности. Нарушение этой формы чаще всего происходит в виде аборта с трубкой с шестой по двенадцатую неделю, когда эмбрион удаляется в брюшное пространство.
Вторая наиболее распространенная форма (до 15-25%), характеризующаяся гнездованием в перешейке трубки, соединяющей ампулярную и маточную части органа. В результате обычно происходит разрыв маточной трубы через четыре-шесть недель после оплодотворения.
На этот тип локализации приходится 5% имплантации бластоцистной трубки. Эмбрион прикрепляется к ворсинкам ворсинки его дистальной части (воронка). Выведение яйцеклетки через 6-12 недель в брюшную полость происходит без разрушения внешней оболочки плода.
• Интерстициальный (стационарный). Самая редкая (1-2%) и опасная форма. Он длится до 10-16 недель (иногда до пяти и более месяцев), заканчивается разрывом трубки или, гораздо реже, выводом эмбриона (плода) в полость матки. Нарушение между беременностями сопровождается наиболее выраженным кровотечением.
Существуют также временные формы патологии - беременность маточных труб, маточных труб, брюшной полости, беременность маточных труб. Казуистические случаи включают двустороннюю спираль беременности, а также гетеротопическую беременность с многоплодной беременностью, когда одна эмбриональная камера прикрепляется к маточной трубе, а другая имеет типичное расположение матки. Это осложнение чаще всего является результатом вспомогательных репродуктивных технологий.
Symptoms
К субъективным признакам прогрессирования внематочной беременности относятся симптомы нормальной беременности (задержка менструации, нагрубание молочных желез, изменение аппетита). Тревожным проявлением является кровотечение после задержки менструации, которое регистрируется у 75-80% пациентов с аномальным расположением эмбриона. Когда начинается трубный аборт, может возникнуть судорога, продолжающаяся несколько дней или недель, но у большинства пациентов это патологическое состояние протекает бессимптомно.
Яркие симптомы острого живота и внутреннего кровотечения сопровождаются разрывом трубки. Есть острая боль в животе, иногда невыносимая, отек, жидкий стул, холодный пот, общая слабость, обморок и беспокойство, сопровождаемые сонливостью и беспорядком. Приступу сильной боли могут предшествовать судороги с нарастающей интенсивностью в нижней части живота.
Ассоциированные симптомы: Боль в гениталиях у женщин. Боль в придатках. Боль внизу живота у женщин. Выделения из влагалища (бели). Нагрубание молочных желез. Отсутствие аппетита. Холодный пот.
Яркие симптомы острого живота и внутреннего кровотечения сопровождаются разрывом трубки. Есть острая боль в животе, иногда невыносимая, отек, жидкий стул, холодный пот, общая слабость, обморок и беспокойство, сопровождаемые сонливостью и беспорядком. Приступу сильной боли могут предшествовать судороги с нарастающей интенсивностью в нижней части живота.
Ассоциированные симптомы: Боль в гениталиях у женщин. Боль в придатках. Боль внизу живота у женщин. Выделения из влагалища (бели). Нагрубание молочных желез. Отсутствие аппетита. Холодный пот.
Possible complications
Наиболее опасным осложнением трубной беременности является массивная кровопотеря, приводящая к геморрагическому шоку, полиорганной недостаточности. Более частым отрицательным результатом (у 90% пациентов) является спаечный процесс в малом тазу, вызванный травматическим повреждением и внутрибрюшным кровотечением, часто приводящий к бесплодию. Другим результатом потери больших объемов крови является развитие некроза гипофиза и связанной с ним гипофизарно-гипоталамической недостаточности (синдром Шихана).
Diagnostics
Диагноз трубной беременности ставит гинеколог. Патология может быть заподозрена во время клинического обследования по анамнестическим данным, объективным признакам (болезненное опухолеподобное образование в придатках, цианоз слизистой оболочки влагалища и шейки матки, смещение матки с гестационным возрастом). Другие необходимые методы диагностики включают в себя:
• Ультразвук. Ультразвук является основным методом выявления внематочной беременности (в том числе прогрессирующей). Трансвагинальное УЗИ особенно полезно, что позволяет визуализировать яйцеклетку плода с первых недель беременности. К числу диагностических критериев заболевания относятся признаки гравидарной гиперплазии эндометрия при отсутствии эмбриона в матке, объемного образования в области трубки, скопления жидкости за маткой.
• Исследование гормонов. Единственным биохимическим маркером, специфичным для внематочной беременности, является бета-субъединица человеческого хорионического гормона (b-ХГЧ) в сыворотке крови. Если у пациентов с маточной беременностью среднее увеличение b-ХГЧ регистрируется на 63-66% в течение двух дней, то при развитии беременности вне матки у 83% женщин этот показатель составляет менее 50- 53%.
Для уточнения диагноза также могут быть назначены магнитно-резонансная томография таза, лапароскопия, биопсия эндометрия. Дифференциальная диагностика проводится при внематочной внематочной беременности, угрожающем, начальном и неполном аборте во время беременности матки, аднексите, кистозном слипании, опухолевых образованиях матки и придатков, острой хирургической патологии (аппендицит, перитонит, холецистит, почечная колика).
У пациентов с признаками внутрибрюшного кровотечения диагностические меры включают оценку степени кровопотери и коагулопатии (измерение артериального давления, частоты сердечных сокращений, частоты дыхания, клинических анализов крови, коагулограммы, диуреза). При геморрагическом шоке диагностика проводится в операционной с помощью реаниматолога параллельно с интенсивной терапией.
• Ультразвук. Ультразвук является основным методом выявления внематочной беременности (в том числе прогрессирующей). Трансвагинальное УЗИ особенно полезно, что позволяет визуализировать яйцеклетку плода с первых недель беременности. К числу диагностических критериев заболевания относятся признаки гравидарной гиперплазии эндометрия при отсутствии эмбриона в матке, объемного образования в области трубки, скопления жидкости за маткой.
• Исследование гормонов. Единственным биохимическим маркером, специфичным для внематочной беременности, является бета-субъединица человеческого хорионического гормона (b-ХГЧ) в сыворотке крови. Если у пациентов с маточной беременностью среднее увеличение b-ХГЧ регистрируется на 63-66% в течение двух дней, то при развитии беременности вне матки у 83% женщин этот показатель составляет менее 50- 53%.
Для уточнения диагноза также могут быть назначены магнитно-резонансная томография таза, лапароскопия, биопсия эндометрия. Дифференциальная диагностика проводится при внематочной внематочной беременности, угрожающем, начальном и неполном аборте во время беременности матки, аднексите, кистозном слипании, опухолевых образованиях матки и придатков, острой хирургической патологии (аппендицит, перитонит, холецистит, почечная колика).
У пациентов с признаками внутрибрюшного кровотечения диагностические меры включают оценку степени кровопотери и коагулопатии (измерение артериального давления, частоты сердечных сокращений, частоты дыхания, клинических анализов крови, коагулограммы, диуреза). При геморрагическом шоке диагностика проводится в операционной с помощью реаниматолога параллельно с интенсивной терапией.
Treatment
Лечение (как хирургическое, так и консервативное) проводится в медицинском учреждении с обязательным присутствием отделения реанимации и интенсивной терапии. Показаниями к хирургическому вмешательству являются нарушение (прерванное, прерванное) или прогрессирующая беременность с высоким (от 5000 единиц) уровнем b-ХГЧ. При сниженных (до 1000 МЕ / л) показателях b-ХГЧ используется выжидательная тактика из-за высокой вероятности спонтанной регрессии беременности.
• Хирургия. Во время операции выполняется гемостаз, яйцеклетка плода удаляется. Показания к тубэктомии - значительное повреждение трубки, сильное кровотечение, консервация второй трубки, отсутствие интереса к сохранению фертильности. В других случаях вы можете ограничиться консервативным вмешательством (сальпинготомия, сегментарная резекция с последующей пластической хирургией, фимбриальной эвакуацией). При интрамуральной локализации выполняются гистерэктомия, гистерэктомия или удаление угла матки.
• Консервативное лечение. Он направлен на подавление роста зародыша (как основного метода) или тканей трофобласта, оставшихся после органосохраняющей операции, выполняемой метотрексатом. В качестве независимого метода он показан для прогрессирующей внематочной беременности у пациентов с уровнем b-ХГЧ менее 1500-5000 МЕ / л и размером плодного яйца до 35 мм для поддержания репродуктивной функции.
• Интенсивная терапия. Начинается на догоспитальном этапе, затем проводится одновременно с хирургическим вмешательством с массивной кровопотерей, шоковым состоянием. Он направлен на коррекцию гемодинамических и гемостатических нарушений, включая парентеральное введение растворов (плазмозаменители, кристаллоиды), переливание донорской крови и ее компонентов, интраоперационную реинфузию, использование вазопрессоров и антифибринолитиков.
После консервативной операции женщинам, желающим продолжить репродуктивную функцию, назначают реабилитационное лечение, которое включает создание искусственного гидроперитонеума, курсы антибиотиков и гидротубации, а также физиотерапию. Продолжительность реабилитационных мероприятий составляет шесть месяцев. В течение этого времени надежная контрацепция не требуется.
• Хирургия. Во время операции выполняется гемостаз, яйцеклетка плода удаляется. Показания к тубэктомии - значительное повреждение трубки, сильное кровотечение, консервация второй трубки, отсутствие интереса к сохранению фертильности. В других случаях вы можете ограничиться консервативным вмешательством (сальпинготомия, сегментарная резекция с последующей пластической хирургией, фимбриальной эвакуацией). При интрамуральной локализации выполняются гистерэктомия, гистерэктомия или удаление угла матки.
• Консервативное лечение. Он направлен на подавление роста зародыша (как основного метода) или тканей трофобласта, оставшихся после органосохраняющей операции, выполняемой метотрексатом. В качестве независимого метода он показан для прогрессирующей внематочной беременности у пациентов с уровнем b-ХГЧ менее 1500-5000 МЕ / л и размером плодного яйца до 35 мм для поддержания репродуктивной функции.
• Интенсивная терапия. Начинается на догоспитальном этапе, затем проводится одновременно с хирургическим вмешательством с массивной кровопотерей, шоковым состоянием. Он направлен на коррекцию гемодинамических и гемостатических нарушений, включая парентеральное введение растворов (плазмозаменители, кристаллоиды), переливание донорской крови и ее компонентов, интраоперационную реинфузию, использование вазопрессоров и антифибринолитиков.
После консервативной операции женщинам, желающим продолжить репродуктивную функцию, назначают реабилитационное лечение, которое включает создание искусственного гидроперитонеума, курсы антибиотиков и гидротубации, а также физиотерапию. Продолжительность реабилитационных мероприятий составляет шесть месяцев. В течение этого времени надежная контрацепция не требуется.
Forecast
Смертность во время трубной беременности составляет приблизительно 3,5 случая на 10000 внематочных имплантаций. Прогноз репродуктивного здоровья после трубной беременности ближе к неблагоприятному - частота повторных случаев достигает 7-17%, до 50-70% женщин после хирургического лечения страдают вторичным бесплодием. Наилучшие результаты можно получить при ранней диагностике и лечении на стадии развития беременности.
Prevention
Первичная профилактика заключается в рациональной контрацепции, тщательном обследовании и лечении до беременности женщин с воспалительными гинекологическими заболеваниями, эндокринными нарушениями. Вторичные профилактические меры: наблюдение гинекологом беременных женщин из группы риска с первых недель беременности и пациентов, недавно перенесших внематочную беременность, послеоперационную реабилитацию генеративной функции.
References
1. Внематочная беременность: современные методы диагностики и лечения / Майоров М.В., Жученко С.И., Черняк О.Л. Медицинские аспекты здоровья женщины - 2013 - №3 (67).
2. Этиопатогенез трубной беременности и её влияние на репродуктивное хдоровье женщины / Аникин С.С., Лившиц И.В., Рыбалка А.Н. Крымский журнал экспериментальной и клинической медицины - 2012 - Т.2 - №3-4 (7-8).
3. Трудности диагностики внематочной беременности/ Габидуллина Р.И., Сирматова Л.И., Кислицина Э.М., Савельев С.Е. Вестник современной клинической медицины - 2013 - Т.6 - №5.
2. Этиопатогенез трубной беременности и её влияние на репродуктивное хдоровье женщины / Аникин С.С., Лившиц И.В., Рыбалка А.Н. Крымский журнал экспериментальной и клинической медицины - 2012 - Т.2 - №3-4 (7-8).
3. Трудности диагностики внематочной беременности/ Габидуллина Р.И., Сирматова Л.И., Кислицина Э.М., Савельев С.Е. Вестник современной клинической медицины - 2013 - Т.6 - №5.
Similar diseases
Related clinical guidelines
Related standards of medical care
Basic medical services (according to which clinics are selected)
Surgery
- Salpingectomy
Non-surgical treatment
- Pulsed magnetotherapy
- Pressotherapy
Clinics with the best prices (of 14 selected medical services)
|
| Стационар больницы РЖД на Автотранспортной - Волгоград | +7(844..show+7(499) 116-82-39 +7(844) 243-55-43 +7(844) 253-40-00 |
rating: 4.6
|
6699₽ | |
| МЕДСИ в Хорошевском проезде - Москва (M. Беговая) | +7(495..show+7(499) 116-82-39 +7(495) 780-40-64 +7(495) 152-55-46 |
rating: 4.3
|
14480₽ | |
| МЕДСИ на Дубининской - Москва (M. Павелецкая) | +7(495..show+7(499) 116-82-39 +7(495) 737-01-90 +7(495) 152-55-46 |
rating: 4.4
|
14710₽ | |
| МЕДСИ на Ленинской Слободе - Москва (M. Автозаводская) | +7(495..show+7(499) 116-82-39 +7(495) 023-60-84 |
rating: 4.4
|
14710₽ | |
| МЕДСИ в Бутово - Москва (M. Бульвар Дмитрия Донского) | +7(495..show+7(499) 116-82-39 +7(495) 023-60-84 |
rating: 4.5
|
14710₽ | |
| МЕДСИ на Солянке - Москва (M. Китай-Город) | +7(495..show+7(499) 116-82-39 +7(495) 023-60-84 +7(495) 730-14-34 +7(985) 239-51-02 |
rating: 4.3
|
14710₽ | |
| МЕДСИ на Рублевском шоссе - Москва (M. Кунцевская) | +7(495..show+7(499) 116-82-39 +7(495) 023-60-84 |
rating: 4.4
|
14710₽ | |
| МЕДСИ на Полянке - Москва (M. Полянка) | +7(495..show+7(499) 116-82-39 +7(495) 730-57-23 +7(495) 152-55-46 |
rating: 4.4
|
14710₽ | |
| МЕДСИ в Митино - Москва (M. Пятницкое шоссе) | +7(495..show+7(499) 116-82-39 +7(495) 023-60-84 |
rating: 4.2
|
14710₽ | |
| МЕДСИ в Красногорске - Красногорск (M. Пятницкое шоссе) | +7(495..show+7(499) 116-82-39 +7(495) 730-57-15 +7(495) 152-55-46 |
rating: 4.4
|
14710₽ | |