ICD-10 codes
- ICD-10
- E11.7 Type 2 diabetes mellitus with multiple complications
- E10.7 Type 1 diabetes mellitus with multiple complications
- E11.2 Type 2 diabetes mellitus with renal complications
- E10.2 Type 1 diabetes mellitus with renal complications
- E13.7 Other specified diabetes mellitus with multiple complications
- E14.7 Unspecified diabetes mellitus with multiple complications
- E13.2 Other specified diabetes mellitus with renal complications
- E14.2 Unspecified diabetes mellitus with renal complications
Introduction
МКБ 10:
Е10.2, Е11.2, Е10.7, Е11.7, Е13.2, Е13.7, Е14.2, Е14.7.
Год утверждения (частота пересмотра):
2016 (пересмотр каждые 3 года).
ID:
КР89.
URL:
Профессиональные ассоциации:
• Российская ассоциация эндокринологов.
Утверждены.
Российской ассоциацией эндокринологов.
Согласованы.
Научным советом Министерства Здравоохранения Российской Федерации __ __________201_ г.
Е10.2, Е11.2, Е10.7, Е11.7, Е13.2, Е13.7, Е14.2, Е14.7.
Год утверждения (частота пересмотра):
2016 (пересмотр каждые 3 года).
ID:
КР89.
URL:
Профессиональные ассоциации:
• Российская ассоциация эндокринологов.
Утверждены.
Российской ассоциацией эндокринологов.
Согласованы.
Научным советом Министерства Здравоохранения Российской Федерации __ __________201_ г.
Professional associations
• Российская ассоциация эндокринологов.
 List of abbreviations
List of abbreviations
АГ - Артериальная гипертония А/Кр - Отношение альбумин/креатинин.
АУ - Альбуминурия.
БРА - Блокаторы рецепторов ангиотензина II.
ГД - Гемодиализ.
ДН - Диабетическая нефропатия.
ЗПТ - Заместительная почечная терапия.
ИАПФ - Ингибитора ангиотензинпревращающего фермента.
МАУ - Микроальбуминурия.
РААС- Ренин-ангиотензин-альдостероновая система.
ПГ - Паратгормон.
СД - Сахарный диабет.
СД1 - Сахарный диабет 1 типа.
СД2 - Сахарный диабет 2 типа.
СКФ - Скорость клубочковой фильтрации.
ССЗ - Сердечно-сосудистые заболевания.
СТПЖиП - Сочетанная трансплантация почки и поджелудочной железы.
СЭА - Скорость экскреции альбумина.
ТПН - Терминальная почечная недостаточность.
ХБП - Хроническая болезнь почек.
АУ - Альбуминурия.
БРА - Блокаторы рецепторов ангиотензина II.
ГД - Гемодиализ.
ДН - Диабетическая нефропатия.
ЗПТ - Заместительная почечная терапия.
ИАПФ - Ингибитора ангиотензинпревращающего фермента.
МАУ - Микроальбуминурия.
РААС- Ренин-ангиотензин-альдостероновая система.
ПГ - Паратгормон.
СД - Сахарный диабет.
СД1 - Сахарный диабет 1 типа.
СД2 - Сахарный диабет 2 типа.
СКФ - Скорость клубочковой фильтрации.
ССЗ - Сердечно-сосудистые заболевания.
СТПЖиП - Сочетанная трансплантация почки и поджелудочной железы.
СЭА - Скорость экскреции альбумина.
ТПН - Терминальная почечная недостаточность.
ХБП - Хроническая болезнь почек.
Terms and definitions
Диабетическая болезнь почек (ДБП). Специфическое прогрессирующее поражение почек при сахарном диабете, сопровождающееся формированием узелкового или диффузного гломерулосклероза, приводящего к развитию терминальной почечной недостаточности (ТПН) и необходимости применения методов заместительной почечной терапии (ЗПТ) - гемодиализа (ГД), перитонеального диализа, трансплантации почки.
Минеральные и костные нарушения при хронической болезни почек (МКН-ХБП). Концепция нарушений минерального и костного обмена с развитием вторичного гиперпаратиреоза, гиперфосфатемии, гипокальциемии, уменьшением продукции кальцитриола на фоне снижения массы функционирующей почечной ткани.
Сочетанная трансплантация почки и поджелудочной железы (СТПиПЖ). Одновременная трансплантация почки и поджелудочной железы лицам с сахарным диабетом и терминальной стадией почечной недостаточности.
Хронический нефрокардиальный синдром (4 тип). Комплекс уникальных патофизиологических явлений, отражающих инициирующую роль хронической почечной патологии в снижении коронарной функции, развитии гипертрофии миокарда левого желудочка и повышении риска серьезных кардиоваскулярных событий посредством общих гемодинамических, нейрогормональных и иммунно-биохимических обратных связей.
Минеральные и костные нарушения при хронической болезни почек (МКН-ХБП). Концепция нарушений минерального и костного обмена с развитием вторичного гиперпаратиреоза, гиперфосфатемии, гипокальциемии, уменьшением продукции кальцитриола на фоне снижения массы функционирующей почечной ткани.
Сочетанная трансплантация почки и поджелудочной железы (СТПиПЖ). Одновременная трансплантация почки и поджелудочной железы лицам с сахарным диабетом и терминальной стадией почечной недостаточности.
Хронический нефрокардиальный синдром (4 тип). Комплекс уникальных патофизиологических явлений, отражающих инициирующую роль хронической почечной патологии в снижении коронарной функции, развитии гипертрофии миокарда левого желудочка и повышении риска серьезных кардиоваскулярных событий посредством общих гемодинамических, нейрогормональных и иммунно-биохимических обратных связей.
Description
Хроническая болезнь почек (ХБП). Наднозологическое понятие, обобщающее повреждения почек или снижение скорости клубочковой фильтрации (СКФ) менее 60 мл/мин/1,73 м2, персистирующие в течение более трех месяцев, вне зависимости от первичного диагноза. Термин ХБП особенно актуален для больных сахарным диабетом (СД), учитывая важность и необходимость унификации подходов к диагностике, лечению и профилактике почечной патологии, особенно в случаях минимальной выраженности и трудно устанавливаемой природы заболевания. Варианты почечной патологии при СД (собственно диабетический гломерулосклероз, инфекция мочевых путей, хронический гломерулонефрит, лекарственный нефрит, атеросклеротический стеноз почечных артерий, тубулоинтерстициальный фиброз ), имея различные механизмы развития, динамику прогрессирования, методы лечения, представляют особую проблему для больных диабетом, поскольку их частое сочетание носит взаимно отягощающий характер.
Reasons
Диабетическая нефропатия (или диабетическая болезнь почек) (ДН) - результат воздействия метаболических и гемодинамических факторов на почечную микроциркуляцию, модулируемый генетическими факторами [1].
• Гипергликемия. Основной инициирующий метаболический фактор развития диабетической нефропатии, реализующийся через следующие механизмы:
- неферментативное гликозилирование белков почечных мембран, нарушающее их структуру и функцию;
- прямое глюкотоксическое воздействие, связанное с активацией фермента протеинкиназы С, которая регулирует сосудистую проницаемость, контрактильность, процессы пролиферации клеток, активность тканевых факторов роста;
- активация образования свободных радикалов, обладающих цитотоксическим действием;
- нарушенный синтез важнейшего структурного гликозаминогликана мембраны клубочка почки - гепарансульфата. Снижение содержания гепарансульфата приводит к потере базальной мембраной важнейшей функции - зарядоселективности, что сопровождается появлением микроальбуминурии, а в дальнейшем, при прогрессировании процесса, и протеинурии.
• Гиперлипидемия. Другой мощный нефротоксический фактор. Согласно современным представлениям, процесс развития нефросклероза в условиях гиперлипидемии аналогичен механизму формирования атеросклероза сосудов (структурное сходство мезангиальных клеток и гладкомышечных клеток артерий, богатый рецепторный аппарат ЛПНП, окисленных ЛПНП в том и другом случае).
• Протеинурия. Важнейший негемодинамический фактор прогрессирвоания ДН. При нарушении структуры почечного фильтра крупномолекулярные белки приходят в соприкосновение с мезангием и клетками почечных канальцев, что приводит к токсическому повреждению мезангиальных клеток, ускоренному склерозированию клубочков, развитию воспалительного процесса в интерстициальной ткани. Нарушение тубулярной реабсорбции - основной компонент прогрессирования альбуминурии.
• Артериальная гипертония (АГ) у больных СД1 развивается вторично вследствие диабетического поражения почек. У больных СД2 эссенциальная АГ в 80% случаев предшествует развитию диабета. Однако и в том, и в другом случае она становится наиболее мощным фактором прогрессирования почечной патологии, превосходя по силе своей значимости метаболические факторы. Патофизиологические особенности течения СД - нарушение циркадного ритма АД с ослаблением его физиологического снижения в ночные часы и ортостатическая гипотония.
• Внутриклубочковая гипертензия. Ведущий гемодинамический фактор развития и прогрессирования диабетической нефропатии, проявлением которой на её ранних стадиях служит гиперфильтрация. Открытие этого феномена стало «прорывным» моментом в понимании патогенеза ДН. Механизм активируется хронической гипергликемией, вызывая вначале функциональные, а затем структурные изменения в почках, приводящие к появлению альбуминурии. Длительное воздействие мощного гидравлического пресса инициирует механическое раздражение прилежащих структур клубочка, способствующее гиперпродукции коллагена и накоплению его в области мезангиума (начальный склеротический процесс). Другим важным открытием было определение сверхвысокой активности локальной ренин-ангиотензин-альдостероной системы (РААС) при СД. Локальная почечная концентрация ангиотензина II (АII) в 1000 раз превышает его содержание в плазме. Механизмы патогенного действия АII при СД обусловлены не только мощным вазоконстрикторным действием, но и пролиферативной, прооксидантной и протромботической активностью. В почках АII вызывает внутриклубочковую гипертензию, способствует склерозированию и фиброзированию почечной ткани посредством выброса цитокинов и факторов роста.
• Анемия. Важный фактор прогрессирования ДН, ведет к почечной гипоксии, усливающей интерстициальный фиброз, тесно коррелириующий со снижением почечной функции. С другой стороны, выраженная ДН приводит к развитию анемии.
• Курение в качестве независимого фактора риска развития и прогрессирования ДН при остром воздействии ведет к активации симпатической нервной системы, влияя на АД и почечную гемодинамику. Хроническое воздействие никотина приводит к дисфункции эндотелия, а также к гиперплазии клеток интимы сосудов.
Риск развития ДН определенно детерминирован генетическими факторами. Только у 30-45% больных СД1 и СД2 развивается это осложнение. Генетические факторы могут действовать непосредственно и/или совместно с генами, влияющими на кардиоваскулярные заболевания, определяя степень восприимчивости органа-мишени к воздействию метаболических и гемодинамических факторов. Поиск ведется в направлении определения генетических дефектов, обусловливающих структурные особенности почек в целом, а также изучения генов, кодирующих активность различных ферментов, рецепторов, структурных белков, участвующих в развитии ДН. Генетические исследования (геномный скрининг и поиск генов-кандидатов) диабета и его осложнений сложны даже в гомогенных популяциях.
Результаты исследований ACCOMPLISH, ADVANCE, ROADMAP и некоторых других позволили признать ХБП независимым фактором риска развития сердечно-сосудистых заболеваний (ССЗ) и эквивалентом ишемической болезни сердца (ИБС) по риску осложнений. В классификации кардиоренальных взаимоотношений выделен 4 тип (хронический нефрокардиальный синдром), отражающий инициирующую роль хронической почечной патологии в снижении коронарной функции, развитии гипертрофии миокарда левого желудочка и повышении риска серьезных кардиоваскулярных событий посредством общих гемодинамических, нейрогормональных и иммунно-биохимических обратных связей. Эти взаимоотношения очень ярко проявляются при ДН [2-6].
Популяционные данные свидетельствуют о высочайшем риске сердечно-сосудистой смертности у больных на ГД независимо от возраста, приравненном к риску сердечно-сосудистой смертности у больных в возрасте 80 лет и более. До 50% этих пациентов имеют асимптоматическую значимую ишемию миокарда. Факт снижения почечной функции вследствие развития ДН ускоряет развитие сердечно-сосудистой патологии, поскольку обеспечивает действие дополнительных нетрадиционных факторов риска атерогенеза: альбуминурии, системного воспаления, анемии, гиперпаратиреоза, гиперфосфатемии, дефицита витамина D.
• Гипергликемия. Основной инициирующий метаболический фактор развития диабетической нефропатии, реализующийся через следующие механизмы:
- неферментативное гликозилирование белков почечных мембран, нарушающее их структуру и функцию;
- прямое глюкотоксическое воздействие, связанное с активацией фермента протеинкиназы С, которая регулирует сосудистую проницаемость, контрактильность, процессы пролиферации клеток, активность тканевых факторов роста;
- активация образования свободных радикалов, обладающих цитотоксическим действием;
- нарушенный синтез важнейшего структурного гликозаминогликана мембраны клубочка почки - гепарансульфата. Снижение содержания гепарансульфата приводит к потере базальной мембраной важнейшей функции - зарядоселективности, что сопровождается появлением микроальбуминурии, а в дальнейшем, при прогрессировании процесса, и протеинурии.
• Гиперлипидемия. Другой мощный нефротоксический фактор. Согласно современным представлениям, процесс развития нефросклероза в условиях гиперлипидемии аналогичен механизму формирования атеросклероза сосудов (структурное сходство мезангиальных клеток и гладкомышечных клеток артерий, богатый рецепторный аппарат ЛПНП, окисленных ЛПНП в том и другом случае).
• Протеинурия. Важнейший негемодинамический фактор прогрессирвоания ДН. При нарушении структуры почечного фильтра крупномолекулярные белки приходят в соприкосновение с мезангием и клетками почечных канальцев, что приводит к токсическому повреждению мезангиальных клеток, ускоренному склерозированию клубочков, развитию воспалительного процесса в интерстициальной ткани. Нарушение тубулярной реабсорбции - основной компонент прогрессирования альбуминурии.
• Артериальная гипертония (АГ) у больных СД1 развивается вторично вследствие диабетического поражения почек. У больных СД2 эссенциальная АГ в 80% случаев предшествует развитию диабета. Однако и в том, и в другом случае она становится наиболее мощным фактором прогрессирования почечной патологии, превосходя по силе своей значимости метаболические факторы. Патофизиологические особенности течения СД - нарушение циркадного ритма АД с ослаблением его физиологического снижения в ночные часы и ортостатическая гипотония.
• Внутриклубочковая гипертензия. Ведущий гемодинамический фактор развития и прогрессирования диабетической нефропатии, проявлением которой на её ранних стадиях служит гиперфильтрация. Открытие этого феномена стало «прорывным» моментом в понимании патогенеза ДН. Механизм активируется хронической гипергликемией, вызывая вначале функциональные, а затем структурные изменения в почках, приводящие к появлению альбуминурии. Длительное воздействие мощного гидравлического пресса инициирует механическое раздражение прилежащих структур клубочка, способствующее гиперпродукции коллагена и накоплению его в области мезангиума (начальный склеротический процесс). Другим важным открытием было определение сверхвысокой активности локальной ренин-ангиотензин-альдостероной системы (РААС) при СД. Локальная почечная концентрация ангиотензина II (АII) в 1000 раз превышает его содержание в плазме. Механизмы патогенного действия АII при СД обусловлены не только мощным вазоконстрикторным действием, но и пролиферативной, прооксидантной и протромботической активностью. В почках АII вызывает внутриклубочковую гипертензию, способствует склерозированию и фиброзированию почечной ткани посредством выброса цитокинов и факторов роста.
• Анемия. Важный фактор прогрессирования ДН, ведет к почечной гипоксии, усливающей интерстициальный фиброз, тесно коррелириующий со снижением почечной функции. С другой стороны, выраженная ДН приводит к развитию анемии.
• Курение в качестве независимого фактора риска развития и прогрессирования ДН при остром воздействии ведет к активации симпатической нервной системы, влияя на АД и почечную гемодинамику. Хроническое воздействие никотина приводит к дисфункции эндотелия, а также к гиперплазии клеток интимы сосудов.
Риск развития ДН определенно детерминирован генетическими факторами. Только у 30-45% больных СД1 и СД2 развивается это осложнение. Генетические факторы могут действовать непосредственно и/или совместно с генами, влияющими на кардиоваскулярные заболевания, определяя степень восприимчивости органа-мишени к воздействию метаболических и гемодинамических факторов. Поиск ведется в направлении определения генетических дефектов, обусловливающих структурные особенности почек в целом, а также изучения генов, кодирующих активность различных ферментов, рецепторов, структурных белков, участвующих в развитии ДН. Генетические исследования (геномный скрининг и поиск генов-кандидатов) диабета и его осложнений сложны даже в гомогенных популяциях.
Результаты исследований ACCOMPLISH, ADVANCE, ROADMAP и некоторых других позволили признать ХБП независимым фактором риска развития сердечно-сосудистых заболеваний (ССЗ) и эквивалентом ишемической болезни сердца (ИБС) по риску осложнений. В классификации кардиоренальных взаимоотношений выделен 4 тип (хронический нефрокардиальный синдром), отражающий инициирующую роль хронической почечной патологии в снижении коронарной функции, развитии гипертрофии миокарда левого желудочка и повышении риска серьезных кардиоваскулярных событий посредством общих гемодинамических, нейрогормональных и иммунно-биохимических обратных связей. Эти взаимоотношения очень ярко проявляются при ДН [2-6].
Популяционные данные свидетельствуют о высочайшем риске сердечно-сосудистой смертности у больных на ГД независимо от возраста, приравненном к риску сердечно-сосудистой смертности у больных в возрасте 80 лет и более. До 50% этих пациентов имеют асимптоматическую значимую ишемию миокарда. Факт снижения почечной функции вследствие развития ДН ускоряет развитие сердечно-сосудистой патологии, поскольку обеспечивает действие дополнительных нетрадиционных факторов риска атерогенеза: альбуминурии, системного воспаления, анемии, гиперпаратиреоза, гиперфосфатемии, дефицита витамина D.
Epidemiology
СД и ХБП - две серьезные медицинские и социально-экономические проблемы последних лет, с которыми столкнулось мировое сообщество в рамках пандемий хронических болезней. Частота развития ДН тесно зависит от длительности заболевания, с максимальным пиком в сроки от 15 до 20 лет течения СД. Согласно данным Государственного регистра СД распространенность ДН в среднем около 30% при СД1типа (СД1) и СД2 типа (СД2). В России, по данным регистра Российского диализного общества на 2011 г., больные СД обеспечены диализными местами лишь на 12,2% хотя реальная потребность такая же, как в развитых странах (30-40%) [7]. Менее учтенной и исследованной остается когорта больных СД с начальной и умеренной почечной недостаточностью, что затрудняет прогнозирование динамики распространенности ТПН и потребности в ЗПТ. Пятилетняя выживаемость больных СД, начавших лечение ГД наиболее низкая по сравнению с другими нозологическими группами, что свидетельствует о центральной роли гипергликемии в ускоренном формировании системных метаболических сдвигов, характерных для почечной недостаточности. Более высокие показатели выживаемости пациентам с СД обеспечивает трансплантация почки (особенно живой родственной), что позволяет рассматривать этот метод ЗПТ как оптимальный для данной категории больных.
Наличие ДН - важный независимый фактор риска развития сердечно-сосудистой патологии. Популяционное исследование в штате Альберта (Канада), включавшее 1,3 млн, госпитализированных пациентов и в дальнейшем наблюдаемых в течение 48 месяцев, продемонстрировало значимость ХБП в сочетании с СД для развития инфаркта миокарда (ИМ), сопоставимую с предшествующим ИМ. Риск общей смертности, включая в первые 30 дней после ИМ, оказался наиболее высоким в группе пациентов, имевших СД и ХБП [8].По данным USRDS имеются значимые различия в частоте сердечно-сосудистой патологии у пациентов с ХБП и без ХБП независимо от возраста [9].
Наличие ДН - важный независимый фактор риска развития сердечно-сосудистой патологии. Популяционное исследование в штате Альберта (Канада), включавшее 1,3 млн, госпитализированных пациентов и в дальнейшем наблюдаемых в течение 48 месяцев, продемонстрировало значимость ХБП в сочетании с СД для развития инфаркта миокарда (ИМ), сопоставимую с предшествующим ИМ. Риск общей смертности, включая в первые 30 дней после ИМ, оказался наиболее высоким в группе пациентов, имевших СД и ХБП [8].По данным USRDS имеются значимые различия в частоте сердечно-сосудистой патологии у пациентов с ХБП и без ХБП независимо от возраста [9].
Classification
Согласно концепции ХБП, оценка стадии почечной патологии осуществляется по величине СКФ, признанной как наиболее полно отражающей количество и суммарный объем работы нефронов, в том числе связанной с выполнением неэкскреторных функций (таблица 1).
Таблица 1. Стадии ХБП по уровню СКФ.
Уровень экскреции альбумина с мочой, отражающий системную эндотелиальную дисфункцию, состояние проницаемости гломерулярного барьера и реабсорбционную ёмкость проксимальных канальцев, является другим важным показателем почечной функции. Для количественного определения экскреции альбумина с мочой используются радиоиммунные, иммуноферментные и иммунотурбодимитрические методы. Альтернативным методом количественной оценки альбуминурии, не подверженным влиянию гидратации, служит измерение отношения альбумин/креатинин (А/Кр) в нефиксированном по времени произвольном образце мочи. Предпочтительна первая утренняя порция мочи, наилучшим образом коррелирующая с 24-часовой экскрецией белка. Выделяют три категории альбуминурии (таблица 2).
Таблица 2. Классификация ХБП по уровню альбуминурии.
включая нефротический синдром (СЭА >2200 мг/24 час [А/Кр>2200 мг/г; >220 мг/ммоль]).
Традиционные градации альбуминурии: нормо- (<20 мкг/мин в утренней порции мочи), микро -( 20-199 мкг/мин), макроальбуминурия (≥200 мкг/мин) в настоящее время используются реже.
Таблица 1. Стадии ХБП по уровню СКФ.
| Стадия | Определение | СКФ (мл/мин/1,73м2) |
| 1 | Высокая и оптимальная | >90 |
| 2 | Незначительно сниженная | 60-89 |
| 3а | Умеренно сниженная | 45-59 |
| 3б | Существенно сниженная | 30-44 |
| 4 | Резко сниженная | 15-29 |
| 5 | Терминальная почечная недостаточность | <15 |
Уровень экскреции альбумина с мочой, отражающий системную эндотелиальную дисфункцию, состояние проницаемости гломерулярного барьера и реабсорбционную ёмкость проксимальных канальцев, является другим важным показателем почечной функции. Для количественного определения экскреции альбумина с мочой используются радиоиммунные, иммуноферментные и иммунотурбодимитрические методы. Альтернативным методом количественной оценки альбуминурии, не подверженным влиянию гидратации, служит измерение отношения альбумин/креатинин (А/Кр) в нефиксированном по времени произвольном образце мочи. Предпочтительна первая утренняя порция мочи, наилучшим образом коррелирующая с 24-часовой экскрецией белка. Выделяют три категории альбуминурии (таблица 2).
Таблица 2. Классификация ХБП по уровню альбуминурии.
| Категория | А/Кр мочи | СЭА (мг/24 час) | Описание | |
| мг/ммоль | мг/г | |||
| А1 | <3 | <30 | <30 | Норма или незначительно повышена |
| А2 | 3-30 | 30-300 | 30-300 | Умеренно повышена |
| А3 | >30 | >300 | >300 | Значительно повышена |
включая нефротический синдром (СЭА >2200 мг/24 час [А/Кр>2200 мг/г; >220 мг/ммоль]).
Традиционные градации альбуминурии: нормо- (<20 мкг/мин в утренней порции мочи), микро -( 20-199 мкг/мин), макроальбуминурия (≥200 мкг/мин) в настоящее время используются реже.
Diagnostics
2,1 Жалобы и анамнез.
Специфические симптомы ДН на стадии ХБП С1-3а А1-2 отсутствуют у больных СД2 и у большинства больных СД1 (редко отмечают эпизоды повышения АД). На стадии ХБП С4-5 отмечают слабость, сонливость, быструю утомляемость, выраженные стойкие отеки, стабильно повышенное АД, тошноту, иногда рвоту без облегчения состояния.2,2 Физикальное обследование.
На стадии ХБП С3-5 А3 отмечают отеки стоп, голеней, иногда бедер, лица, нарастание и постоянно повышенное АД у 80-90% больных.2,3 Лабораторная диагностика.
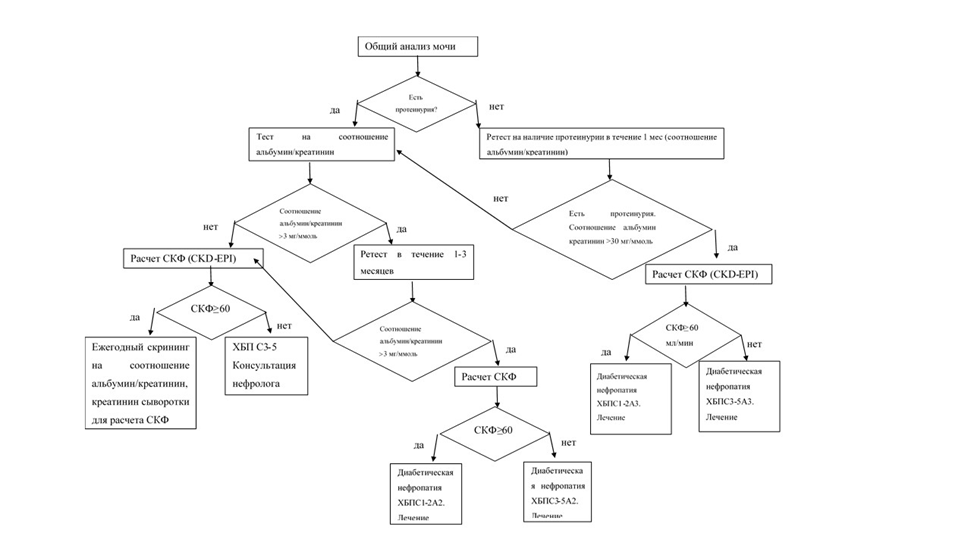
• Всем пациентам с сахарным диабетом 2 типа и пациентам с сахарным диабетом 1 типа при длительности заболевания более 5 лет как минимум один раз в год рекомендовано проводить исследование на наличие белка в моче (общий анализ мочи, анализ утренней порции мочи на соотношение альбумин/креатинин) ( см Алгоритм ведения пациентов) (приложение Б)).Уровень убедительности рекомендаций В (уровень достоверности доказательств - 1).
• Всем пациентам с сахарным диабетом рекомендовано определение уровня креатинина сыворотки и расчет СКФ по формуле сKD-EPI, а также определение в случайной порции мочи отношения альбумин/креатинин [1,13].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 1).
Комментарии: в ходе первого обследования пациентов СД определяется уровень креатинина сыворотки и рассчитывается СКФ по формуле сKD-EPI. Если СКФ <60 мл/мин/1,73 м2, повторить исследование через 3 месяца или ранее. В случайной порции мочи определяется отношение А/Кр. Если отношение А/Кр>30 мг/г (>3 мг/ммоль), повторить исследование через 3 месяца или ранее. Если значения СКФ <60 мл/мин/1,73 м2 и/или отношение А/Кр>30 мг/г (>3 мг/ммоль) сохраняются, по крайней мере, 3 месяца диагностируется ХБП и проводится лечение. Если оба исследования соответствуют нормальным значениям, то их следует повторять ежегодно.
Группы риска развития ДН, которым необходимо проводить ежегодное мониторирование альбуминурии и СКФ представлены в таблице 3.
Таблица 3. Группы риска развития ДН, нуждающиеся в проведении ежегодного скрининга альбуминурии и СКФ.
| Категории больных | Начало скринирования |
| Больные СД 1, заболевшие в раннем детском возрасте и постпубертатном возрасте | Через 5 лет от дебюта диабета, далее. Ежегодно ( IВ) |
| Больные СД 1, заболевшие в пубертатном возрасте | Сразу при постановке диагноза, далее - ежегодно |
| Больные СД 2 | Сразу при постановке диагноза, далее. Ежегодно ( IВ) |
| Беременные на фоне СД или больные гестационным СД | 1 раз в триместр |
2,5 Иная диагностика.
• В случае затруднений этиологической диагностики почечной патологии и/или ее стремительного прогрессирования рекомендовано проведение консультации нефролога [7].Уровень убедительности рекомендаций В (уровень достоверности доказательств - 1).
Комментарии. В то время, как классические гистологические изменения диабетического гломерулосклероза наиболее часто определяются у больных СД1 с ДН, у больных СД2 с почечной дисфункцией морфологические изменения более гетерогенны. В серии биопсий почек у больных СД2 даже при протеинурии почти в 30% случаев определяются атипичные структурные изменения. Стереотипное представление о ДН может маскировать у них различные заболевания почек при СД: одно- или двусторонний атеросклеротический стеноз почечных артерий, тубулоинтерстициальный фиброз, инфекцию мочевых путей, интерстициальный нефрит, лекарственный нефрит В связи с чем в спорных ситуациях показан консультация нефролога.
• При необходимости наряду с обязательными методами исследования для диагностики почечной патологии при СД (альбуминурия, осадок мочи, креатинин, калий сыворотки, расчет СКФ) проводятся дополнительные (дуплексное ультразвуковое исследование почек и почечных сосудов; ангиография почечных сосудов для диагностики стенозирующего процесса, эмболии сосудов ) [1].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
• Рекомендовано осуществлять скрининг кардиоваскулярной патологии у всех больных СД и ДН [8].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии: Категории СКФ и альбуминурии позволяют стратифицировать больных СД и ХБП по риску сердечно-сосудистых событий и терминальной почечной недостаточности (табл. 4). В качестве обязательных методов обследования можно отметить ЭКГ, ЭхоКГ, дополнительных: Пробы с физической нагрузкой: тредмил тест, велоэр-.
Гометрия), однофотонная эмиссионная компьютерная томография (сцинтиграфия) миокарда с нагрузкой, стресс-эхокардиография (с нагрузкой, с добутамином), МСКТ, Коронарография.
Таблица 4. Комбинированный риск сердечно-сосудистых событий и терминальной почечной недостаточности у больных ХБП в зависимости от категории СКФ и альбуминурии.
| Альбуминурия | ||||||
| А1 | А2 | А3 | ||||
| Норма или незначительно повышена | Умеренно повышена | Значительно повышена | ||||
| <30 мг/г <3 мг/ммоль | 30-300 мг/г 3-30 мг/ммоль | >300 мг/г >30 мг/ммоль | ||||
| Категории СКФ (мл/мин/1,73м2) | С1 | Высокая или оптимальная | ≥90 | Низкий | Умеренный | Высокий |
| С2 | Незначительно снижена | 60-89 | Низкий | Умеренный | Высокий | |
| С3а | Умеренно снижена | 45-59 | Умеренный | Высокий | Очень высокий | |
| С3б | Существенно снижена | 30-44 | Высокий | Очень высокий | Очень высокий | |
| С4 | Резко снижена | 15-29 | Очень высокий | Очень высокий | Очень высокий | |
| С5 | Почечная недостаточность | <15 | Очень высокий | Очень высокий | Очень высокий | |
Примечание: низкий риск - как в общей популяции, в отсутствии признаков повреждения почек категории СКФ С1 или С2 не удовлетворяют критериям ХБП.
Альбуминурия - определяется отношение альбумин/креатинин в разовой (предпочтительно утренней) порции мочи, СКФ - рассчитывается по формуле сKD-EPI.
Treatment
3,1 Консервативное лечение.
• Рекомендовано достижение компенсации углеводного обмена для профилактики развития и замедления прогрессирования ХБП у больных СД [15].Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии. Роль достижения компенсации углеводного обмена для профилактики развития и прогрессирования ДН убедительно показана в крупнейших исследованиях - DCCT (Diabetes сontrol and сomplications Trial), UKPDS (UK Prospective Diabetes Study), ADVANCE (Action in Diabetes and Vascular Disease - Preterax and Diamicron Modified Release сontrolled Evaluation) [10,11].
Контроль гликемии становится проблематичным на выраженных стадиях ХБП в силу ряда причин. Это, прежде всего, риск гипогликемии вследствие снижения ренального глюконеогенеза и кумуляции инсулина и антигликемических агентов и их метаболитов. Риск гипогликемий может превысить преимущества гликемического контроля (вплоть до развития жизнеугрожающих аритмий).
Кроме того, достоверность гликированного гемоглобина (HbA1c) как показателя компенсации углеводного обмена на этих стадиях ХБП, часто сопровождающихся анемией, ограничена из-за уменьшения периода полужизни эритроцитов, изменения их свойств под действием метаболических и механических факторов, влияния терапии. Ситуация усложняется тем, что выраженная гипергликемия, изменяя функциональные свойства мембраны эритроцитов и гемоглобина, и, соответственно, приводя к гипоксии, ускоренной деструкции красных кровяных клеток, их повышенной адгезии к эндотелию, сама по себе может способствовать уменьшению периоду полужизни эритроцитов. Тем не менее, необходимость контроля гликемии на всех стадиях ХБП, очевидна при большой осторожности при его интенсификации с учетом повышенного риска кардиоваскулярной смертности в соответствии с выраженностью почечной дисфункции [12]. Особенно сложно контролировать гликемию пациентам с СД, получающим диализную терапию. Это пациенты с развернутой клиникой микро-и макрососудистых осложнений, нарушенной функцией автономной нервной системы, проявляющейся в том числе неспособностью распознавать гипогликемию, высочайшим риском общей и кардиоваскулярной смертности. В такой сложной клинической ситуации целесообразным представляется максимально индивидуальный подход для определения целевых показателей гликемического контроля и выбора сахароснижающих препаратов при СД2 с учетом имеющихся ограничений.
Последние рекомендации KDIGO рассматривают гликемический контроль как часть мультифакторной интервенц ионной стратегии, направленной на контроль АД и кардиоваскулярного риска [13]. В рекомендациях Национального почечного фонда США (NKF KDOQI) определены целевые уровни HbA1c у лиц с СД и ХБП с учетом имеющихся рисков [14]:
• HbA1c <7,0% (53 ммоль/моль) для профилактики развития и прогрессирования микроваскулярных осложнений, включая ДН (IA).
• Не рекомендуется целевой уровень HbA1c <7,0% (53 ммоль/моль) для пациентов с риском гипогликемий (IB).
Согласно Алгоритмам специализированной медицинской помощи, больным сахарным диабетом для пациентов с выраженными осложнениями, сопутствующей патологией, небольшой ожидаемой продолжительностью жизни, риском гипогликемий целевое значение HbA1c <8,0% [15].
• Рекомендована коррекция дозы сахароснижающих препаратов/инсулина при ХБП С3-С5 с учетом повышения риска гипогликемий [11].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии: Инсулинотерапия как наиболее эффективная обеспечивает наибольшее снижение HbA1с. На 4-5 стадиях ХБП потребность в инсулине может снижаться в силу замедления его деградации, снижения уровня катехоламинов, ренального глюконеогенеза, изменения нутритивного статуса с гипопротеинемией, что требует соответствующей редукции дозы. Важно отметить частоту автономной нейропатии у пациентов с ХБП, проявляющуюся, в том числе, нераспознаванием «гипо». Следует отметить предпочтительность аналогов инсулина для этой группы пациентов с учетом их преимуществ по минимизации риска гипогликемий и необходимость мониторирования гликемии. Меньше внимания уделяется вопросам возможности развития инсулинорезистентности с соответствующим повышением потребности в инсулине на выраженных стадиях ХБП под влиянием уремических токсинов, гипепаратиреоза, дефицита витамина D, ожирения, содержания глюкозы в диализных растворах.
Препараты сульфонилмочевины имеют такую же длительную историю применения, как и метформин ** - более 50 лет. Эта группа с выраженным гипогликемическим эффектом, усиливающимся на фоне снижения СКФ из-за аккумуляции активных метаболитов. Другие факторы могут вносить свой вклад в повышение риска гипогликемий - высокие дозы, пропуск приема углеводов, недостаток питания, сниженный аппетит, чрезмерный прием алкоголя, печеночная дисфункция, сердечная недостаточность, пожилой возраст, взаимодействие с другими препаратами (аспирин**, сульфониламиды, гемифиброзил, варфарин ** ), которые способны вытеснять сульфонилмочевинные препараты в плазме из их связи с белками. При развитии почечной патологии (включая ХБП 4 ст) возможно применение гликлазида **, глимепирида, гликвидона в редуцированной дозе при условии адекватного контроля гликемии.
Представитель группы глинидов, обладающих стимулирующим влиянием на секрецию инсулина (менее выраженную, чем сульфонилмочевинные препараты и, соответственно, меньшим риском гипогликемий), - репаглинид **, метаболизируется, в основном, в печени. Применение этого препарата не противопоказано у лиц с ХБП, включая диализных.
Глитазоны обладают не только сахароснижающим эффектом, благодаря повышению чувствительности к инсулину, но и прямым подоцитопротективным влиянием, независимым от гликемии, подтвержденным в экспериментальных и клинических исследованиях при недиабетических почечных повреждениях, что делает их весьма привлекательными для больных с СД и ХБП. Но установленные ассоциации при применении этих препаратов с задержкой жидкости, прибавкой массы тела, ухудшением сердечной недостаточности (часто сочетающейся с почечной патологией в рамках нефрокардиального синдрома), остеопорозом, особенно у менопаузальных женщин, раком мочевого пузыря, сужают показания по их применению. Несмотря на низкий риск гипогликемий и особенности фармакокинетики, не требующей альтерации дозы, глитазоны требуют очень большой осторожности при применении у лиц с СКФ менее 60 мл/мин/1,73 м2.
Ингибиторы альфа-глюкозидазы имеют ограниченный гипогликемический эффект при побочных явлениях (газообразование, диарея), ограничивающих их применение. Эти препараты не рекомендуются при снижении почечной функции.
Поиск средств контроля углеводного обмена, соответствующих современным требованиям эффективности и безопасности у лиц с ХБП, определяет повышенный интерес к возможностям инновационных препаратов инкретинового ряда. Они дополняют терапевтический арсенал клинициста благодаря улучшению функции бета-клеток, усиления глюкозозависимой секреции инсулина с низким риском гипогликемии, подавлению повышенной секреции глюкагона, благоприятным сердечно-сосудистым эффектам, способности контролировать массу тела. Это перспективные и многообещающие средства метаболического контроля в комплексной терапии сложнейшей группы пациентов с СД2 и ХБП. Особого внимания при применении агонистов рецепторов глюкагоноподобного пептида -1 (αГПП-1) у пациентов с ХБП заслуживают гастроинтерстинальные проблемы (гастропарез, энтеропатия , чаще развивающиеся при применении эксенатида), снижающие качество жизни, осложняющие контроль гликемии, влияющие на нутритивный статус. Применение αГПП-1 может усугубить эти проблемы ввиду потенциальной способности снижать моторику желудка и всасывания не только глюкозы, но и препаратов, требующих точного контроля концентрации (иммуносупрессантов у лиц с трансплантированной почкой). Комбинация ингибиторов ангиотензинпревращающего фермента и диуретиков - необходимая нефропротективная терапия при ХБП у больных СД2 - требует особой бдительности при назначении эксенатида ввиду возможного усугубления почечной дисфункции при развитии побочных эффектов. У пациентов со СКФ 30-50 мл/мин/1,73м2 требуется осторожное назначение препарата под контролем функции почек. Лицам со СКФ менее 30 мл/мин/1,73м2 эксенатид противопоказан. Другой препарат группы αГПП-1 - лираглутид, обладающий 97% гомологичностью с человеческим ГПП-1 демонстрирует близкие с эксенатидом эффекты при меньшей выраженности побочных эффектов и большим периодом полувыведения, позволяющим вводить препарат 1 раз в день. Применение лираглутида у лиц с ХБП и ТПН (на перитонеальном диализе) не продемонстрировало значимого повышения его экспозиции и риска развития побочных эффектов. Требуют особого внимания пациенты с гипоальбуминемией, поскольку 98% препарата связывается с белками крови. Опыт применения лираглутида у пациентов с умеренной почечной недостаточностью пока ограничен. В настоящее время применение препарата у пациентов с тяжелыми нарушениями функции почек, в т.м. числе с ТПН, противопоказано.
Исследование LEADER (Liraglutide Effect and Action in Diabetes: Evaluation of сardiovascular Outcome Results), показало наряду со снижением частоты сердечно-сосудистых событий, снижение развития и персистирования макроальбуминурии у пациентов с сахарным диабетом 2 типа и высоким риском кардиоваскулярных заболеваний на фоне терапии лираглутидом [19].
Ингибиторы дипептидилпептидазы -4 (ИДПП-4) заняли достойное место в международных и отечественных рекомендациях по лечению больных СД2. Определена эффективность и безопасность этих средств для лиц с нормальной функцией почек. В сравнении с другими гипогликемизирующими средствами ИДПП-4 демонстрируют при монотерапии меньший риск гипогликемий и возможных побочных гастроинтерстинальных эффектов, что делает их весьма привлекательными для контроля гликемии в условиях развивающейся почечной патологии. Применение этих препаратов при нарушении функции почек зависит от стадии ХБП. Следует особо отметить, что субстратами ДПП-4, помимо инкретинов, является ряд пептидов с известными кардиоваскулярными эффектами - вNP, NPY, PYY, SDF-1альфа, что открывает новые перспективы, помимо влияния на гликемический контроль, связанные с кардио-и нефропротективными свойствами.
Опубликованные результаты исследований свидетельствуют об эффективности и безопасности применяемых сегодня ИДПП-4 (ситаглиптин**, вилдаглптин**, саксаглиптин**, линаглиптин**) при монотерапии и присоединении к текущей сахароснижающей терапии у лиц со сниженной СКФ (включая лиц на диализе), сопоставимой с плацебо частотой нежелательных явлений, имеющих потенциальное отношение к самим препаратам, а также к функции почек, сердечно-сосудистой системы и частоте гипогликемий [20].
В ряду новых препаратов, активно разрабатываемых фармацевтическими компаниями, - селективные ингибиторы канальцевой реабсорбции глюкозы (глифлозины). Применение этих препаратов позиционируется с усилением натрийуреза с последующим умеренным снижением артериального давления посредством влияния на ренин-ангиотензин-альдостероновую систему (вероятно, повышая эффективность блокады этой системы) и снижением массы тела при усилении глюкозурии. Наряду с выраженным сахароснижающим действием, по результатам исследований они демонстрируют ряд побочных эффектов, осложняющих их применение, прежде всего частота мочевой и генитальной инфекции, крайне нежелательных у лиц с диабетом и поражением почек. В то же время, исследование EMPA-REG OUTCOME, включавшее пациентов с высоким риском ССЗ, показало преимущество терапии эмпаглифлозином в сравнении с плацебо по достижению конечной комбинированной точки (сердечно-сосудистая смерть, нефаталдьный инфаркт миокарда, нефатальный инсульт). Важно, что эти эффекты не зависели от функции почек - 25% участников имели СКФ менее 60 мл/мин, а 28% и 11% соответственно МАУ и протеинурию. Наряду с позитивным влиянием на ССС, пациенты группы эмпаглифлозина, продемонстрировали снижение альбуминурии [21].
Рекомендации по применению сахароснижающих препаратов в зависимости от стадии ХБП представлены в табл. 9. [15].
Таблица 9. Сахароснижающие препараты, допустимые к применению на различных стадиях ХБП.
| Препарат | Стадия ХБП |
| • Метформин ** | • С1-3а |
| • Глибенкламид ( микронизированный) ** | • С1-2 |
| • Гликлазид и гликлазид МВ ** | • С1-4 |
| • Глимепирид | • С1-4 |
| • Гликвидон | • С1-4 |
| • Глипизид и глипизид ретард | • С1-4 |
| • Репаглинид ** | • С1-4 |
| • Натеглинид | • С1-3 |
| • Пиоглитазон | •С1-4 |
| • Росиглитазон ** | • С1-4 |
| • Ситаглиптин ** | • С1-5 |
| • Вилдаглиптин ** | • С1-5 |
| • Саксаглиптин ** | • С1-5 |
| • Линаглиптин ** | • С1-5 |
| • Алоглиптин ** | • С1-5 |
| • Эксенатид | • С1-3 |
| • Лираглутид | • С1-3 |
| • Ликсисенатид | • С1-3 |
| • Акарбоза | • С1-3 |
| • Дапаглифлозин ** | • С1-2 |
| • Эмпаглифлозин | • С1-3а |
| • Канаглифлозин | • С1-3а |
| • Инсулины | • С1-5 |
При ХБП С4 и С5 необходима коррекция дозы препарата.
• Рекомендована отмена метформина** при СКФ менее 45 мл/мин/1,73 м2 (ХБП с3б) [18].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 1).
Комментарии: Совместный Консенсус ADA (American Diabetes Association) и EASD (European Association for the Study of Diabetes) по лечению больных СД2 от 2006 и 2009 гг. и новая версия этого документа от апреля 2012 г. [16] предлагают использовать метформин** как препарат выбора при лечении СД2, поскольку его применение ассоциировано со снижением риска кардиоваскулярной патологии, общей смертности, инсулинорезистентности, низким риском гипогликемий и прибавки массы тела. До недавнего времени применение препарата было ограничено при снижении СКФ менее 60 мл/мин/1,73 м2 в связи с риском лактоацидоза. Однако, как показали последние исследования, риск развития этого осложнения завышен и в основном связан с гипоксическими состояниями. Авторы, проводившие анализ 347 исследований с участием больных СД2, не обнаружили свидетельств повышения риска развития лактатацидоза при приеме метформина** в сравнении с другими гипогликемическими препаратами [17]. Неоправданная и преждевременная отмена метформина ** может ухудшить контроль гликемии и привести к необходимости назначения других сахароснижающих агентов, имеющих свои проблемы безопасности. Руководящие принципы для использования метформина ** в США начали обновляться в 2011 году и были согласованы с такового Национального Института Здоровья Великобритании, Канадской Диабетической Ассоциацией и Австралийским Обществом Диабета. Поэтому современные рекомендации расширили возможности применения метформина **, включая лиц с ХБП 3 стадии с учетом других ограничений (анемия, сердечная, легочная недостаточность, дисфункция печени, дегидратация, контрастные процедуры) и соответствующей редукцией дозы, а также мониторированием функции почек. Важно отметить, что не рекомендуется инициировать терапию метформином ** на стадии ХБП 3в [18].
• Рекомендовано достижение целевого уровня АД менее или равно 140/85 мм рт ст при умеренной альбуминурии и менее или равно 130/85 мм рт ст при значительной альбуминурии с использованием комбинированной антигипертензивной терапии [22].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 1).
Комментарии. Артериальная гипертония (АГ) играет ключевую роль в развитии и прогрессировании ДН, также, как и в развитии макроваскулярной патологии, что требует оптимизации контроля АД. По мере прогрессирования ДН роль метаболических факторов снижается, и возрастает роль гемодинамических (АГ, внутриклубочковая гипертензия).
В международных рекомендациях ESH/ESC 2013 г. по АГ сформулированы целевые уровни АД у больных с ХБП (таблица 10) [22].
Таблица 10. Целевые уровни АД и терапевтические стратегии у больных ХБП.
| Рекомендации | Класс рекомендаций | Уровень доказательств |
| Следует рассматривать снижение систолического АД <140 мм | II | в |
| Целевое диастолическое АД <90 мм для всех больных, <85 мм при СД | I | А |
| При наличии явной протеинурии можно рассмотреть снижение систолического АД <130 мм при условии мониторирования изменений СКФ | II | в |
| Блокаторы РААС более эффективны в снижении альбуминурии, чем другие антигипертензивные препараты, и показаны пациентам с АГ при наличии микроальбуминурии или явной протеинурии | I | A |
| Достижение целевого АД обычно требует комбинированной терапии, рекомендуется комбинировать блокаторы РААС с другими антигипертензивными препаратами | I | A |
| Комбинация двух блокаторов РААС, хотя потенциально более эффективна в снижении протеинурии, не рекомендуется | III | A |
| Антагонисты альдостерона не могут быть рекомендованы при СКФ <30 мл/мин/1,73 м2, особенно в комбинации с блокатором РААС, учитывая риск ухудшения функции почек и гиперкалиемии | III | с |
Анализ результатов исследований, в которых больные ХБП были рандомизированы для достижения более низкого (<125-130 мм ) и более высокого (<140 мм ) целевого уровня систолического АД, не выявил различий между группами по риску развития почечной недостаточности или смерти.
Согласно Алгоритмам специализированной медицинской помощи, больным сахарным диабетом целевое значение АД при СД, включая больных с ХБП, на фоне антигипертензивной терапии 120-140/70-85 [15].
Последние рекомендации KDIGO предлагают индивидуализировать целевой уровень АД в зависимости от возраста, имеющейся сердечно-сосудистой патологии, сопутствующих заболеваний, риска прогрессирования ХБП, наличия или отсутствия ретинопатии (у больных с СД и ХБП) и толерантности проводимой терапии [13].
При СД 1 генез АГ на 80-90% связан с развитием ДН. Она наблюдается у 35-40% больных СД 1. АГ при СД 1носит Na-зависимый и объемзависимый характер. В отличие от больных СД 1, у больных СД 2 АД уже повышено до развития ДН. У 80% больных СД 2 в момент диагностики заболевания амбулаторный контроль выявляет повышенное АД или нарушенный циркадный профиль АД (<15% снижения в ночные часы). Развившаяся ДН усиливает АГ следующими механизмами:
• задержка натрия;
• чрезмерная активация РААС, по крайней мере, локальной в почках;
• симпатическая гиперактивация;
• замедление эндотелийзависимой вазодилатации.
Эти механизмы определяют выбор антигипертензивных средств -ИАПФ, БРА, петлевые диуретики, блокаторы симпатической системы.
Немаловажной особенностью АГ у больных СД является высокая частота ортостатической гипотонии, определяющая индивидуальные целевые уровни АД - наименьший уровень АД, при котором пациент не испытывает эффекты этого состояния.
АГ при СД, являясь симптомом формирующейся почечной патологии, в то же время представляет собой мощный фактор прогрессирования ДН, определяющий нарастание альбуминурии, темпы снижения СКФ, выраженность склеротических изменений почечной ткани, повышенную смертностью пациентов от уремии.
• Рекомендовано назначение препаратов из группы иАПФ или БРА для лечения небеременных пациентов с умеренной или значительной альбуминурией с мониторированием калия и креатинина даже при нормальном АД.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. Блокада ренин-ангиотензин-альдостероновой системы (РААС) является наиважнейшей в терапии почечной патологии у больных СД, обеспечивая основной рено - и кардиопротективный эффект. ИАПФ стали первыми препаратами, внедренными в клиническую практику для блокирования активности РААС с целью профилактики развития и прогрессирования ДН и недиабетических хронических заболеваний почек. Комплексное воздействие ИАПФ и БРА включает антигипертензивное, антипротеинурическое действие, отсроченные негемодинамические эффекты, опосредованные снижением почечной экспрессии трансформирующего фактора-бета, и других цитокинов, а также антиатерогенные эффекты путем редукции концентрации циркулирующих молекул адгезии.
Наряду с явными преимуществами терапии ИАПФ, опыт их длительного применения показал ряд недостатков, которые ограничивают их использование. ИАПФ нередко вызывают сухой кашель, ангионевротический отек, обусловленные уменьшением распада брадикинина и подобных ему сосудорасширяющих метаболитов. Длительное (более 25 лет) применение ИАПФ показало, что в реальной клинической практике нефропротективный эффект от применения ИАПФ развивается только у 50% больных с ДН. У части пациентов с ДН, несмотря на использовании ИАПФ, продолжает прогрессивно снижаться почечная функция даже при удовлетворительном уровне контроля АД. Причинами недостаточной эффективности ИАПФ (феномен ускользания) могут быть активность альтернативных путей образования ангиотензина II, (контролируемые химазой, катепсином G, тонином ), злоупотребление солью, а также генетические факторы. Причины, механизмы, время развития феномена, а также его клиническое значение остаются пока предположительными и мало освещенными в литературе [23].
Более полную и селективную блокаду системы могут обеспечить БРА, которые действуют как антагонисты ангиотензина II (AII) в отношении АТ 1-рецепторов, опосредующих основные сердечно-сосудистые и почечные эффекты активации РААС при сохранении функции АТ 2-рецепторов, обеспечивающих дополнительное органопротективное действие. Заслуживает особого внимания тот факт, что ренопротективный эффект длительной терапии БРА в отличие от ИАПФ у больных СД не зависит от полиморфизма гена АПФ (DD или II). БРА реже вызывают гиперкалиемию за счет уменьшения канальцевой реабсорбции калия [24].
В лечении больных СД с нормальным уровнем АД и альбуминурией уровней А2 и А3 также должны применяться ИАПФ или БРА. В этой ситуации снижение степени альбуминурии может считаться целью лечения диабетического поражения почек.Регулярный контроль экскреции альбумина позволит оценить эффективность терапии и прогрессирование патологии ( IIС) [25].
• [s1] Применение иАПФ и БРА требует регулярного мониторирования уровня калия и креатинина.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2).
Комментарии. Почечная недостаточность не является противопоказанием для проведения терапии ИАПФ и БРА. Следует помнить, что их нефропротективные свойства находятся в прямой зависимости от длительности лечения, что снижает их эффективность при назначении на поздних стадиях почечной недостаточности и повышает риск побочных эффектов (нарастание гиперкреатининемии и уровня калия). Целесообразность назначения ИАПФ и БРА на стадии почечной недостаточности должна решаться в индивидуальном порядке. В этой ситуации обязателен контроль калия и креатинина перед назначением этих препаратов, через 10 дней лечения и в последующем ежемесячно. Стойкое повышение уровня креатинина на 30-50% после снижения дозы препарата или его повышение более чем на 50% сразу после назначения препаратов может свидетельствовать о дестабилизации почечной гемодинамики и необходимости немедленной отмены блокаторов РААС.
Комбинация ИАПФ+БРА наиболее дискутабельна. В проведенных клинических исследованиях не удалось подтвердить безопасность и эффективность сочетанного применения ИАПФ и БРА у больных СД.
Достижения антигипертензивной терапии последних двух десятилетий связаны с широким применением ИАПФ и БРА, имеющих особое значение для больных со стенозом почечных артерий. При монолатеральном стенозе прием этих препаратов необходим, прежде всего, для максимальной нефропротекции контралатеральной почки, благодаря предотвращению вторичной клубочковой гипертензии в неишемизированных нефронах и подавлению продукции молекулярных медиаторов фиброгенеза, а также для известных положительных эффектов в отношении сердечно-сосудистой системы. Даже в случае поражения контралатеральной почки без стеноза почечных артерий (гипертонический нефросклероз) начальное снижение СКФ может стабилизироваться. В случае же тотальной ишемии они могут вызвать резкое снижение СКФ за счет критического снижения клубочкового давления. В первых двух случаях терапию целесообразно продолжить с учетом положительных антипролиферативных, противовоспалительных клеточных эффектов блокады РААС, наблюдая за функциональным состоянием почек. После успешной реваскуляризации почек блокаторы РААС необходимы для длительной нефропротекции вне зависимости от АД.
ИАПФ и БРА подавляют альдостерон (конечный продукт системы, подтвердивший свою роль как важного фактора прогрессирования кардиоваскулярных и почечных заболеваний), однако у части больных после начального периода эффективного подавления его уровень вновь может повыситься. Развивается феномен «ускользания ингибиции альдостерона»( по аналогии с АII). Этот феномен развивается приблизительно у 20% пациентов с сердечной недостаточностью и приблизительно у 40% с ДН. Его развитие связывают с неполной блокадой РААС, недостаточной комплаентностью, вариантностью употребления натрия и гомеостаза калия, фармакогенетикой, различиями в продукции AII в тканях и чувствительностью надпочечников к AII. Проблемой блокады альдостерона остается неселективность широко применяемого для этой цели препарата спиронолактона**, позволяющая связываться с прогестероновыми и андрогенными рецепторами (гинекомастия у мужчин и менструальные дисфункции у женщин). Эти побочные эффекты преодолеваются применением селективных антагонистов рецепторов альдостерона (эплеренон).
При длительном применении ИАПФ или БРА неизбежно происходит увеличение активности ренина плазмы вследствие снижения ативности AII и активации отрицательной обратной связи. Для нейтрализации высокой активности ренина плазмы ведутся исследования по применению прямых блокаторов ренина (алискирен). Они показали новые возможности усиления нефропротекции у больных СД, однако отдаленный прогноз при использовании этих препаратов сегодня требует изучения [26].
Целевой уровень АД у большинства больных СД с ДН не удается достичь без антигипертензивных препаратов других групп. Как правило, это многокомпонентная терапия с обязательным участием диуретиков.
• Рекомендовано назначение статинов при наличии дислипидемии [15,27].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 1).
Комментарии. Лечебные мероприятия, направленные на нормализацию липидного обмена, способствуют улучшению функции почек. Терапия ингибиторами редуктазы 3-гидрокси-3метилглютарового-кофермента А - статинами - для поддержания целевых показателей липидного обмена наиболее эквивалента для профилактики сердечно-сосудистой патологии и прогрессирования ДН. Наряду с эффективной коррекцией липидного обмена эти препараты обладают умеренным антипротеинурическим действием, подавляют выработку профиброгенных факторов. Согласно рекомендациям NKF-KDOQI применение статинов или комбинированной терапии статинами/эзитимибом снижает риск серьезных атеросклеротических событий у пациентов с СД и ХБП, включая лиц с трансплантированной почкой .
• Не рекомендовано инициировать терапию статинами у больных СД, находящихся на лечении ГД при отсутствии специфических сердечно-сосудистых показаний для их применения , что является крайне редкой клинической ситуацией.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 1).
• Рекомендовано. Достижение целевого уровеня ЛПНП у больных СД на выраженных стадиях ХБП - менее 70 мг/дл (1,8 ммоль/л) [27] .
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
• Рекомендовано. Назначение антиагрегантов при отсутствии противопоказаний [2,31] .
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии: Дополнительно к основным нефропротективным средствам при ведении больных СД с почечной патологией применяют и антиагреганты, прежде всего, с целью кардиопротекции. Стандарты мультифакторной терапии включают аспирин для больных СД с почечной патологией для первичной и вторичной кардиоваскулярной профилактики. Рекомендации ESH/ESC 2013 подтвердили их особую значимость для пациентов с СКФ <45 мл/мин/1,73 м2 в профилактике сердечно-сосудистых событий.
• Рекомендовано назначение препаратов железа и эритропоэтина при возникновении почечной анемии у больных СД с ХБП С3-С5.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2).
Комментарии: Анемия - модифицируемый фактор риска прогрессирования ДН и сердечно-сосудистых заболеваний. Коррекцию почечной анемии следует проводить эритропоэз-стимулирующими средствами (ЭСС), в сочетании с препаратами железа на додиализном этапе с целью уменьшения сердечно-сосудистой смертности, замедления прогрессирования ДН повышения выживаемости, и качества жизни. Для пациентов с ХБП и анемией (независимо от возраста и стадии ХБП) при первичном обследовании включаются клинический анализ крови, включающий концентрацию гемоглобина, индексы эритроцитов, количество и дифференциальный подсчет лейкоцитов, количество тромбоцитов, абсолютное число ретикулоцитов; оценка уровня ферритина сыворотки, насыщения трансферрина сыворотки (НТС), уровней витамина В12 и фолатов в сыворотке. Анемия диагностируется у взрослых и детей старше 15 лет с ХБП, если концентрация гемоглобина ниже 130 г/л у мужчин и ниже 120 г/л у женщин. Тяжесть анемии оценивается по гемоглобину, а не по гематокриту, поскольку последний относительно нестабилен, его измерения не стандартизованы и зависят от оборудования. Определение уровня эритропоэтина рутинно не используется для определения его недостаточности как причины анемии у пациентов с ХБП в большинстве клинических ситуаций. Эритропоэтическую активность можно оценить по абсолютному числу ретикулоцитов [28].
Коррекция дефицита железа пероральными или внутривенными препаратами может снизить выраженность анемии у пациентов с ХБП. Нескорректированный дефицит железа - важная причина пониженной чувствительности к терапии ЭСС. Важно выявлять дефицит железа, поскольку его коррекция может быстро компенсировать связанную с ним анемию, а исследование причин дефицита железа, которое должно последовать за его выявлением, может привести к установке диагноза. В отсутствие менструальных кровопотерь, истощение запасов железа и его дефицит могут быть связаны с кровопотерями через желудочно-кишечный тракт, вследствие задержки крови в диализаторе и магистралях, при хирургических процедурах (таких как создание сосудистого доступа), частым забором крови, влиянием на абсорбцию железа противоязвенных и фосфат-связывающих препаратов, сниженной абсорбцией железа вследствие воспаления.
У пациентов с ХБП (додиализные стадии) и анемией, не получающих терапию железом или ЭСС, следует провести пробную терапию внутривенными препаратами железа или 1-3 месячный курс пероральных препаратов железа. Желательно добиться увеличения концентрации гемоглобина без начала терапии ЭСС, НТС ≤30% и ферритина ≤500 нг/мл (мкг/л).
• У взрослых пациентов с ХБП без диализа при концентрации гемоглобина <100 г/л рекомендуется индивидуализировано принимать решение о начале терапии ЭСС на основании скорости снижения гемоглобина, предшествовавшем ответе на терапию железом, риска потребности в трансфузиях, рисков, связанных с терапией ЭСС, и наличия симптомов, относящихся к анемии.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2).
• У пациентов с ХБП 5 на диализе рекомендована терапия ЭСС для предотвращения падения гемоглобина ниже 90 г/л при концентрации гемоглобина 90 и 100 г/л.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. У некоторых пациентов обоснована инициация терапии ЭСС при гемоглобине выше 100 г/л для улучшения качества жизни.
• У взрослых пациентов с ХБП не рекомендуется использовать ЭСС для поддержания концентрации гемоглобина выше 115 г/л.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2).
Комментарии. При дальнейшем его повышении до полной нормализации может увеличиться риск развития острого инфаркта миокарда, инсульта, гипертензии, повыситься частота тромбозов хронической артериовенозной фистулы. В процессе лечения необходим постоянный контроль функции почек (динамика СКФ и креатинина крови), АД, гидратации, кардиодинамики, скорости прироста гемоглобина, гематокрита, содержания железа в организме, электролитных показателей, факторов свертывания крови. У некоторых пациентов возможна индивидуализация терапии для поддержания концентрации гемоглобина выше 115 г/л для улучшения качества жизни.
• У всех взрослых пациентов, получающих ЭСС не рекомендовано намеренное увеличение концентрации гемоглобина выше 130 г/л.
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1)Комментарии. При выборе ЭСС необходимо основываться на информации по фармакодинамике, безопасности, данных по клиническим исходам, стоимости и доступности. Следует использовать только ЭСС, одобренные независимым регуляторными органами.Среди «копийных» образцов ЭСС следует использовать только истинные биоаналоги.
• Не рекомендуется использование в качестве дополнительной терапии анемии андрогенов [28].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 1).
• Не рекомендуется использование в качестве дополнительной терапии анемии витамина с**, витамина D, витамина E, фолиевой кислоты**, L-карнитина и пентоксифиллина**.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2).
• При лечении хронической анемии рекомендовано избегать, где возможно, переливания эритроцитов для минимизации общих рисков, связанных с их использованием. [28].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 1).
• Объектом активной терапии должна оставаться гиперкалиемия. При уровне калия более 5,5 ммоль/л наряду с диетическими ограничениями рекомендуется применение ионообменных смол (полистиролсульфонат натрия внутрь 15 г 4 раза в день - не зарегистрированы в РФ), петлевых диуретиков. При более значимом повышении уровня калия, угрожающим остановкой сердца (на ЭКГ - удлинение интервала PQ, расширение комплекса QRS, сглаженность волн P) решается вопрос о проведении ГД. [13] (Not graded).
• Рекомендовано достижение целевых уровней показателей фосфорно-кальциевого обмена при ХБП С3-С5.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2).
Комментарии. Нарушения фосфорно-кальциевого гомеостаза ответственны за развитие остеодистрофии, кальцификацию сосудов и мягких тканей, повышения кардиоваскулярной заболеваемости и смертности. Существенные достижения в расшифровке механизмов их развития, включая открытие фосфатурических гормонов, подходах в коррекции с использованием принципиально новых фармакологических препаратов (активаторы рецепторов витамина D (паракальцитол**), не содержащие кальций фосфатбиндеры (севеламер**, лантата карбонат), кальциймиметики (цинакальцет**)) сформировали новую концепцию - «минеральные и костные нарушения при хронической болезни почек - МКН-ХБП». Снижение массы функционирующей почечной ткани ведет к уменьшению продукции кальцитриола, гипокальциемии, гиперфосфатемии, повышению уровня паратгормона (ПГ), развитию вторичного гиперпаратиреоза. Коррекция этого состояния требует соблюдения гипофосфатной диеты, применения фосфатсвязывающих препаратов, метаболитов витамина D и их аналогов, кальцимиметиков. При СД1 ситуация осложняется высокой частотой низкообменной формы ренальной остеодистрофии, проявляющейся остеомаляцией и адинамическим заболеванием скелета, главная роль в развитии которой принадлежит дефициту инсулина.
• Рекомендовано проводить ежегодно измерение уровня кальция, фосфора, ПГ, щелочной фосфатазы у взрослых при СКФ <45 мл/мин/1,73 м2 (ХБП 3в-5) для определения базовых значений и дальнейшего прогноза [13] .
Уровень убедительности рекомендаций С (уровень достоверности доказательств -1).
У лиц со СКФ <45 мл/мин/1,73 м2 (ХБП 3в-5) рекомендовано поддерживать уровень фосфора в пределах нормальных значений по данным локальных лабораторий. При значениях интактного ПГ выше нормального уровня, прежде всего, необходимо дать оценку гиперфосфатемии, гипокальциемии и дефициту витамина D .
Не рекомендуется рутинное назначение витамина D или его аналогов в отсутствие документально подтвержденного дефицита для подавления повышенного уровня ПГ у лиц с ХБП до диализа. Не рекомендуется назначение бифосфонатов лицам со СКФ <30 мл/мин/1,73 м2 (ХБП 4-5) в отсутствие очень серьезных клинических показаний . У лиц со СКФ <45 мл/мин/1,73 м2 не предлагается рутинно выполнять измерение показателей минеральной плотности кости, поскольку они не предсказывают риск переломов (как в общей популяции) и не позволяют определить тип почечной остеодистрофии.
• Рекомендован перевод на заместительную почечную терапию у больных СД при снижении СКФ <15 мл/мин/1,73 м2, тяжелой гипергидратации с риском развития отека легких, электролитных нарушениях, нарастании белково-энергетической недостаточности, метаболическом ацидозе, неконтролируемом АД, серозите, выраженном зуде.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии: показания к проведению экстракорпоральных методов лечения ТПН при ДН определяются раньше, чем у больных с иной почечной патологией, поскольку при СД задержка жидкости, нарушение азотистого и электролитного баланса развивается при более высоких значениях СКФ. При снижении СКФ менее 15 мл/мин/1,73м2, тяжелой гипергидратации с риском развития отека легких, серозите, выраженном зуде, метаболическом ацидозе, нарастании белково-энергетической недостаточности, электролитных нарушений, неконтролируемом АД, изменении ментального статуса на фоне уремической интоксикации необходимо оценить показания и противопоказания к применению методов заместительной терапии: ГД, перитонеального диализа и трансплантации почки [29].
Выбор диализной терапии должен быть индивидуальным. При этом следует учитывать как социальные, так и медицинские аспекты предстоящей диализной терапии. При отсутствии противопоказаний необходимо ориентировать пациентов на перспективу пересадки почки, рассматривая ГД или перитонеальный диализ как временный этап при подготовке к трансплантации. Согласно рекомендациям KDIGO имеются преимущества при трансплантации почки от живого донора лицам со СКФ <20 мл/мин/1,73м2 при убедительном свидетельстве необратимого прогрессирования ХБП в течение последних 6-12 месяцев. Этот метод ЗПТ обеспечивает полное излечение от почечной недостаточности на период функционирования трансплантата, лучшую реабилитацию и выживаемость [30].
• Рекомендовано лечение пациентов с ДН и ИБС, сердечной недостаточностью по поводу кардиальной патологии в полном объеме в соответствии с национальными и международными рекомендациями, если нет противопоказаний.
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии. Стратегия терапии у больных ХБП и ССЗ представлена в таблице 8 [31].
Таблица 8. Стратегия терапии у больных ХБП и ССЗ.
| Рекомендации | Класс рекомендаций | Уровень доказательств |
| Пациентов с ХБП следует относить к группе высокого риска ССЗ | I | А |
| При лечении ИБС у больных ХБП следует исходить из существующих рекомендаций при отсутствии противопоказаний | I | А |
| Антитромботическая терапия может назначаться больным ХБП с высоким риском сердечно-сосудистых осложнений, если не повышен риск кровотечения | II | В |
| Лечение сердечной недостаточности при ХБП следует проводить в том же объеме, что и у пациентов без ХБП | II | А |
| При болях в грудной клетке больные ХБП должны обследоваться так же, как и пациенты без ХБП | I | В |
необходима коррекция дозы препаратов с учетом СКФ.
При проведении терапии, особенно сердечной недостаточности, следует строго контролировать состояние больных и мониторировать СКФ и уровень калия сыворотки крови. При СКФ <60 мл/мин/1,73 м2 (СКФ категории 3а-5) сывороточные уровни тропонина и натрийуретических пептидов могут быть повышены и должны оцениваться с учетом функционального состояния почек и клинической картины.
Основные принципы лечения ДН в зависимости от стадии осложнения представлены в Приложении Г - 2.
Rehabilitation and outpatient treatment
СТПЖиП - высокоэффективный метод лечения для больных СД и ТПН, который, наряду с восстановлением почечной функции и эугликемией, приводит к стабилизации поздних диабетических осложнений, определяющих выживаемость пациентов. При проведении данной операции должны быть взвешены все аспекты отношения риска и пользы, подбора и подготовленности реципиентов, учтены возможности современных методов иммуносупрессии.
Учитывая высокую смертность больных на диализе, ранняя додиализная трансплантация почки от живого донора в настоящее время считается наиболее предпочтительной. Современные методы инсулинотерапии с использованием постоянной подкожной инфузии инсулина с помощью инсулинового дозатора (инсулиновой помпы) нового поколения с устройством для непрерывного мониторирования гликемии в режиме реального времени у пациентов с диабетом 1 типа с трансплантированной почкой способны обеспечить метаболический контроль, сопоставимый с пересадкой поджелудочной железы и почки, но с меньшим риском развития посттрансплантационных осложнений.
Учитывая высокую смертность больных на диализе, ранняя додиализная трансплантация почки от живого донора в настоящее время считается наиболее предпочтительной. Современные методы инсулинотерапии с использованием постоянной подкожной инфузии инсулина с помощью инсулинового дозатора (инсулиновой помпы) нового поколения с устройством для непрерывного мониторирования гликемии в режиме реального времени у пациентов с диабетом 1 типа с трансплантированной почкой способны обеспечить метаболический контроль, сопоставимый с пересадкой поджелудочной железы и почки, но с меньшим риском развития посттрансплантационных осложнений.
Prevention
В качестве профилактики рекомендовано достижение и стойкое поддержание целевых уровней гликемии, артериального давления, уровня липидов.
Мониторинг в зависимости от стадии ДН.
Мониторинг в зависимости от стадии ДН.
| Стадия ДН | Параметры контроля | Частота определений |
| ХБП с1-2 А2 или А3 | • HbA1c • Альбуминурия • АД • Креатинин и мочевина сыворотки • СКФ • Липиды сыворотки • Гемоглобин • Железо сыворотки • Ферритин сыворотки • Насыщение трансферрина • железом • С-реактивный белок • ЭКГ + нагрузочные тесты, • Эхо-КГ • Глазное дно • • Осмотр стоп | 1 раз в 3 мес. 1 раз в 6 мес. Ежедневно 1 раз в год 1 раз в год 1 раз в год при нормальных значениях; 1 раз в 3 мес. при лечении статинами 1 раз в год 1 раз в год 1 раз в год 1 раз в год 1 раз в год Рекомендации кардиолога Рекомендации окулиста При каждом посещении врача |
| ХБП С3 А2 или А3 (или ХБП С3 без других признаков поражения почек) | • HbA1c • Альбуминурия/протеинурия • АД • Креатинин и мочевина сыворотки • СКФ • Альбумин сыворотки • Липиды сыворотки • Гемоглобин • Железо сыворотки • Ферритин сыворотки • Насыщение трансферрина • железом • С-реактивный белок • ЭКГ+нагрузочные тесты, Эхо-КГ • Глазное дно • Исследование автономной и сенсорной нейропатии • Осмотр стоп | 1 раз в 3 мес. 1 раз в 6 мес. Ежедневно (утро, вечер) 1 раз в 6 мес. 1 раз в 6 мес. 1 раз в 6 мес. 1 раз в 6 мес. при нормальных значениях, 1 раз в 3 мес. при лечении статинами 1 раз в 6 мес. (чаще - в начале лечения средствами, стимулирующими эритропоэз, и препаратами железа) 1 раз в 6 мес. Рекомендации кардиолога Рекомендации окулиста Рекомендации невролога При каждом посещении врача |
| ХБП С4 А2 или А3 (или ХБП С4 без других признаков поражения почек) | • HbA1c • Альбуминурия/протеинурия • АД • Креатинин, мочевина и калий сыворотки • СКФ • Альбумин сыворотки • Кальций плазмы (общий и ионизированный), фосфор • Липиды сыворотки • Гемоглобин • Железо сыворотки • Ферритин сыворотки • Насыщение трансферрина железом • С-реактивный белок • Паратгормон • Денситометрия • ЭКГ+ нагрузочные тесты, Эхо-КГ • Глазное дно • Осмотр стоп • Консультация невролога • Маркеры вирусных гепатитов | 1 раз в 3 мес. 1 раз в мес. Ежедневно (утро, вечер) 1 раз в мес. (чаще - в начале лечения ИАПФ или БРА) 1 раз в мес. 1 раз в мес. 1 раз в 3 мес. 1 раз в 3 мес. 1 раз в 3 мес. (1 раз в мес. при начале лечения средствами, стимулирующими эритропоэз, и препаратами железа) 1 раз в 3 мес. 1 раз в 3 мес. 1 раз в год Рекомендации кардиолога Рекомендации окулиста При каждом посещении врача 1 раз в 6 мес. 1 раз в 6 мес. |
Additional information
Применение лекарственных препаратов при ХБП.
Последние рекомендации KDIGO обращают особое внимание на меры предосторожности при применении различных лекарственных средств у лиц с ХБП. При расчете доз лекарственных препаратов у пациентов с ХБП необходимо учитывать СКФ ( IA). При использовании препаратов потенциально токсичных или имеющих узкий терапевтический диапазон, а также в случае неприменимости расчетных формул (например, дефицит мышечной массы) рекомендуется для расчета СКФ использовать клиренсовые методы или методы, основанные на определении концентрации цистатина С ( IС). У лиц со СКФ <60 мл/мин/1,73 м2 (ХБП 3а-5) при развитии тяжелых интеркуррентных заболевании, повышающих риск развития острого почечного повреждения, рекомендована временная отмена потенциально нефротоксичных препаратов и препаратов с почечной элиминацией (блокаторы РААС (ИАПФ, БРА, ингибиторы альдостерона, прямые ингибиторы ренина), диуретики, нестероидные противовоспалительные средства, метформин, препараты лития, дигоксин ( IС) (таблица 11) (Приложение Г).
Не рекомендуется пользоваться средствами из трав лицам с ХБП ( IВ)Обязательна предварительная консультация врача при приеме каких-либо препаратов, в том числе и биологических добавок у лиц с ХБП ( IВ). Всем пациентам, принимающим потенциально нефротоксичные препараты, такие как литий, ингибиторы кальцийневрина, независимо от уровня СКФ, необходим мониторинг электролитов и концентрации препарата ( IА). Пациентам с ХБП не должны отказывать в терапии при развитии других заболеваний, прежде всего онкологических, при условии коррекции доз цитотоксических препаратов соответственно уровню СКФ.
Визуализирующие исследования при ХБП.
Проведение визуализирующих исследований с применением рентгенконтрастных препаратов предполагает оценку диагностической и терапевтической ценности ожидаемых результатов, а также риск развития острого почечного повреждения. При проведении исследований с внутривенным введением йодсодержащих рентгенконтрастных препаратов у пациентов со СКФ <60 мл/мин/1,73 м2 (ХБП 3а-5) необходимо руководствоваться рекомендациями KDIGO, включающими следующие положения:
• Избегать применения высокоосмолярных препаратов ( IВ).
• Использовать минимально возможную дозу рентгенконтрастного препарата.
• Отмена потенциально нефротоксичных препаратов до и после исследования ( IС).
• Адекватная гидратация пациента с использованием физиологического раствора до, вовремя и после проведения исследования ( IА).
• Оценка СКФ через 48-96 часов после исследования ( IС).
Возможно применение гадолиниевых препаратов на основе макроциклических хелатных комплексов для пациентов со СКФ <30мл/мин/1,73 м2 (ХБП 4-5) ( IIВ). Применение этих препаратов при СКФ <15мл/мин/1,73 м2 (ХБП5) не рекомендуется (риск развития нефрогенного системного фиброза) и допустимо только в случаях крайней необходимости при отсутствии альтернативных методов исследования ( I В).
Последние рекомендации KDIGO обращают особое внимание на меры предосторожности при применении различных лекарственных средств у лиц с ХБП. При расчете доз лекарственных препаратов у пациентов с ХБП необходимо учитывать СКФ ( IA). При использовании препаратов потенциально токсичных или имеющих узкий терапевтический диапазон, а также в случае неприменимости расчетных формул (например, дефицит мышечной массы) рекомендуется для расчета СКФ использовать клиренсовые методы или методы, основанные на определении концентрации цистатина С ( IС). У лиц со СКФ <60 мл/мин/1,73 м2 (ХБП 3а-5) при развитии тяжелых интеркуррентных заболевании, повышающих риск развития острого почечного повреждения, рекомендована временная отмена потенциально нефротоксичных препаратов и препаратов с почечной элиминацией (блокаторы РААС (ИАПФ, БРА, ингибиторы альдостерона, прямые ингибиторы ренина), диуретики, нестероидные противовоспалительные средства, метформин, препараты лития, дигоксин ( IС) (таблица 11) (Приложение Г).
Не рекомендуется пользоваться средствами из трав лицам с ХБП ( IВ)Обязательна предварительная консультация врача при приеме каких-либо препаратов, в том числе и биологических добавок у лиц с ХБП ( IВ). Всем пациентам, принимающим потенциально нефротоксичные препараты, такие как литий, ингибиторы кальцийневрина, независимо от уровня СКФ, необходим мониторинг электролитов и концентрации препарата ( IА). Пациентам с ХБП не должны отказывать в терапии при развитии других заболеваний, прежде всего онкологических, при условии коррекции доз цитотоксических препаратов соответственно уровню СКФ.
Визуализирующие исследования при ХБП.
Проведение визуализирующих исследований с применением рентгенконтрастных препаратов предполагает оценку диагностической и терапевтической ценности ожидаемых результатов, а также риск развития острого почечного повреждения. При проведении исследований с внутривенным введением йодсодержащих рентгенконтрастных препаратов у пациентов со СКФ <60 мл/мин/1,73 м2 (ХБП 3а-5) необходимо руководствоваться рекомендациями KDIGO, включающими следующие положения:
• Избегать применения высокоосмолярных препаратов ( IВ).
• Использовать минимально возможную дозу рентгенконтрастного препарата.
• Отмена потенциально нефротоксичных препаратов до и после исследования ( IС).
• Адекватная гидратация пациента с использованием физиологического раствора до, вовремя и после проведения исследования ( IА).
• Оценка СКФ через 48-96 часов после исследования ( IС).
Возможно применение гадолиниевых препаратов на основе макроциклических хелатных комплексов для пациентов со СКФ <30мл/мин/1,73 м2 (ХБП 4-5) ( IIВ). Применение этих препаратов при СКФ <15мл/мин/1,73 м2 (ХБП5) не рекомендуется (риск развития нефрогенного системного фиброза) и допустимо только в случаях крайней необходимости при отсутствии альтернативных методов исследования ( I В).
Criteria for assessing the quality of medical care
| Критерий | Уровень доказательности по GRADE | |
| 1 | Выполнена коррекция дозы сахароснижающих препаратов/инсулина при ХБП С3 и С5 с учетом повышения риска гипогликемий | IA |
| 2 | Выполнена отмена метформина при СКФ <45 мл/мин/1,73 м2 | IB |
| 3 | Выполнен перевод на заместительную почечную терапию у больного СД и терминальной почечной недостаточностью при следующих условиях: СКФ <15 мл/мин/1,73 м2 - тяжелая гипергидратация с риском развития отека легких - электролитные нарушения - нарастание белково-энергетической недостаточности - метаболический ацидоз - неконтролируемое АД - серозит - выраженный зуд | IIB |
| 4 | Выполнено назначение препаратов эритропоэтина при возникновении почечной анемии у больных СД на диализе | IIC |
| 5 | Выполнено назначение препаратов железа при возникновении почечной анемии у больных СД на диализе | IIC |
| 6 | Выполнено исследование уровня гликированного гемоглобина HbA1c | IA |
| 7 | Выполнено исследование уровня гемоглобина, железа сыворотки, ферритина сыворотки, насыщения трансферрина железом, СРБ | Not graded |
| 8 | Выполнено исследование альбуминурии | IIC |
| 9 | Выполнен биохимический анализ крови (мочевина, креатинин, расчет СКФ, липиды сыворотки) | Not graded |
| 10 | Выполнена консультация врачом - офтальмологом | IIB |
| 11 | Выполнена консультация врачом - кардиологом | IIB |
| 12 | Выполнен осмотр стоп с исследованием вибрационной, тактильной и температурной чувствительности | IIB |
| 13 | Выполнен осмотр глазного дна с медикаментозным мидриазом | IIB |
| 14 | Выполнено исследование маркеров вирусных гепатитов для пациентов на диализе | Not graded |
| 15 | Выполнена остеоденситометрия | IIB |
| 16 | Достигнуты индивидуальные целевые значения гликемии натощак, через 2 часа после еды, на ночь | IA |
| 17 | Проведена терапия препаратами из группы ингибиторов ангиотензин-превращающего фермента (ИАПФ) или блокаторов рецепторов ангиотензина (БРА) для лечения небеременных пациентов с умеренной (30-299 мг/сут) или значительной (>300 мг/сут) альбуминурией с мониторированием калия и креатинина даже при нормальном АД | IIB |
| 18 | Достигнут целевой уровень АД (≤140/85 при умеренной альбуминурии и ≤130/85 при значительной альбуминурии) комбинированной антигипертензивной терапией | IB |
| 19 | Проведена терапия статинами при наличии дислипидемии | IB |
| 20 | Проведена терапия антиагрегантами (при наличии медицинских показаний и отсутствии медицинских противопоказаний) | IIB |
| 21 | Выполнено исследование уровня паратгормона, фосфора, общего кальция, расчет фосфорно-кальциевого произведения у больных СД на диализе (гемодиализ и перитонеальный диализ) | IC |
| 22 | Проведена терапия нарушений фосфорно-кальциевого обмена (фосфатбиндеры, витамин D (нативный, активный, синтетический аналог), кальцимиметики) у больных СД на диализе | IIC |
| 23 | Достигнуты целевые уровни фосфора (1,13-1,52 ммоль/л), общего кальция (2,10-2,37 ммоль/л), фосфорно-кальциевого произведения (менее 4,44 ммоль2/л2) через 2 нед от начала терапии у больных СД на диализе (гемодиализ и перитонеальный диализ) | IIC |
References
• Сахарный диабет: острые и хронические осложнения. Под ред. И.И. Дедова, М.В. Шестаковой. М. МИА, 2011. 480 с.
• Шестакова М.В., Ярек-Мартынова И.Р., Иванишина Н.С. Кардиоренальная патология при сахарном диабете 1 типа: механизмы развития и возможности медикаментозной коррекции. Терапевтический архив 2005; 6: 40-46.,.
• вakris GL, Serafidis PA, Weir MR et al. ACCOMPLISH Trial Investigators. Renal outcomes with different fixed-dose combination therapies in patients with hypertension at high risk for cardiovascular events (ACCOMPLISH): a prespecified secondary analysis of randomised controlled trial. Lancet 2010;375: 1173-1181.
• Haller H, Ito S, Izzo JL Jr et al. ROADMAP Trial Investigators. Olmesartan for the delay or prevention of microalbuminuria in type 2 diabetes. N Engl J Med 2011;364:907-917.
• Simon R. Heller, DM, FRCP and on behalf of the ADVANCE сollaborative Group. A Summary of the ADVANCE Trial. Diabetes сare 2009 Nov; 32(suppl 2): S357-S361.
• Lee M, Saver JL, сhang KH, Liao HW, сhang SC, Ovbiagele в. Low glomerular filtration rate and risk of stroke: meta-analysis. вMJ 2010; 341:4249.
• Б.Т. Бикбов, Н.А. Томилина. Заместительная терапия больных с хронической почечной недостаточностью в Российской Федерации в 1998-2011 гг. Нефрологиа и диализ. 2014; 16 (1): 11-117.
• Tonelli M., Muntner P., Lliod A., Manns вJ, Klarenbach S, Pannu N, James MT, Hemmelgarn вR. Risk of coronary events in people with chronic kidney disease compared with those with diabetes: a population-level cohort study. Lancet 2012; 380: 807 - 814.
• United States Renal Data System, USRDS 2015 Annual Data Report.
• The ADVANCE сollaborative Group. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med 2008;358:2560-72.
• Дедов И.И., Шестакова М.В., Аметов А.С., Анциферов М.Б., Галстян Г.Р., Майоров А.Ю., Мкртумян А.М., Петунина Н.А., Сухарева О.Ю. Инициация и интенсификация сахароснижающей терапии у больных сахарным диабетом 2 типа: обновление консенсуса совета экспертов Российской ассоциации эндокринологов (2015). Сахарный диабет. 2015;18(1):5-23.
• Shurraw S, Hemmelgarn в, Lin M, Majumdar SR, Klarenbach S, Manns в, вello A, James M, Turin TC, Tonelli M. Association between glycemic control and adverse outcomes in people with diabetes mellitus and chronic kidney disease: a population-based cohort study. Arch Intern Med 2011; 171:1920-1927.
• KDIGO 2012 сlinical Practice Guideline for the Evaluation and Management of сhronic Kidney Disease. Kidney Intern. Suppl. 2013; (3).
• National Kidney Foundation. KDOQI сlinical Practice Guideline for Diabetes and сKD: 2012 update. Am J Kidney Dis. 2012;60(5):850-886.
• Алгоритмы специализированной медицинской помощи больным сахарным диабетом. Под ред.И.И, Дедова, М.В. Шестаковой. Изд. 7. М,, 2015, 168 с.
• Inzucchi S.E., вergenstahl R.M., вuse J.B. Management of hyperglycemia in type 2 diabetes: a patient-centered approach. Diabetes сare. Published online ahead of print. April 19, 2012.
• Salpeter SR, Greyber E, Pasternak GA, Salpeter EE. Risk of fatal and nonfatal lactic acidosis with metformin use in type 2 diabetes mellitus. сochrane Database Syst Rev. 2010 Apr 14;(4):CD002967.
• Lipska KJ, вailey сJ, Inzucchi SE. Use of metformin in the setting of mild-to-moderate renal insufficiency. Diabetes сare 2011; 34:1431-1437.
• Marso SP Liraglutide and сardiovascular Outcomes in Type 2 Diabetes. N Engl J Med 2016.
• Hocher в, Reichetzeder с, Alter M. Renal and cardiac effects of DPP4 inhibitors. Kidney вlood Press Res. 2012; 36:65-84.
• эмпа.
• 2013 ESH/ESC Guidelines for the management of arterial hypertension Eur Heart J 2013; 34: 2159-2219. doi:10,1093/eurheartj/eht151.
• Шамхалова М.Ш., Трубицына Н.П., Шестакова М.В. Феномен частичного ускользания блокады ангиотензина II у больных сахарным диабетом 2 типа и диабетической нефропатией. Терапевтический архив 2008; 1: 49-52.
• Ярек-Мартынова И.Р., Шамхалова М.Ш. Органопротективные эффекты блокаторов рецепторов ангиотензина II у больных сахарным диабетом 2 типа. Сахарный диабет . 2010; 2:58-61.
• Standards of medical care in diabetes 2016. American Diabetes Association. Diabetes сare 2016; 39(Suppl.1): S72-S76.
• Parving HH, вrenner вM, McMurray JJV et al. сardiorenal endpoints in a trial of aliskiren for type 2 diabetes. N Engl J Med 2012; 367:2204-2213.
• вaigent с, Landray MJ, Reith с et al. The effects of lowering LDL cholesterol with simvastatin plus ezetimibe in patients with chronic kidney disease (Study of Heart and Renal Protection): a randomised placebo-controlled trial. Lancet. 2011; 377(9784):2181-92.
• Шестакова М.В., Мартынов С.А., Кутырина И.М., Ильин А.В., Арбузова М.И., Дедов И.И. Ранний дефицит эритропоэтина при диабетическом поражении почек. Терапевтический архив 2012; 10: 9-13.
• Augustine T. Simultaneous pancreas and kidney transplantation in diabetes with renal failure: the gold standard. Journal of Renal сare. 2012. Т. 38. С. 115-124.
• Данович Г.М. Трансплантация почки. Глава 10. Ведение пациентов в отдаленном посттрансплантационном периоде. Москва: Гэотар-Медиа; 2013.
• Моисеев В.С., Мухин Н.А., Смирнов А.В. от имени рабочей группы. Сердечно-сосудитый риск и хроническая болезнь почек: стратегии кардио-нефропротекции. Российский кардиологический журнал. 2014; 8 (112): 7-37.
• Шестакова М.В., Ярек-Мартынова И.Р., Иванишина Н.С. Кардиоренальная патология при сахарном диабете 1 типа: механизмы развития и возможности медикаментозной коррекции. Терапевтический архив 2005; 6: 40-46.,.
• вakris GL, Serafidis PA, Weir MR et al. ACCOMPLISH Trial Investigators. Renal outcomes with different fixed-dose combination therapies in patients with hypertension at high risk for cardiovascular events (ACCOMPLISH): a prespecified secondary analysis of randomised controlled trial. Lancet 2010;375: 1173-1181.
• Haller H, Ito S, Izzo JL Jr et al. ROADMAP Trial Investigators. Olmesartan for the delay or prevention of microalbuminuria in type 2 diabetes. N Engl J Med 2011;364:907-917.
• Simon R. Heller, DM, FRCP and on behalf of the ADVANCE сollaborative Group. A Summary of the ADVANCE Trial. Diabetes сare 2009 Nov; 32(suppl 2): S357-S361.
• Lee M, Saver JL, сhang KH, Liao HW, сhang SC, Ovbiagele в. Low glomerular filtration rate and risk of stroke: meta-analysis. вMJ 2010; 341:4249.
• Б.Т. Бикбов, Н.А. Томилина. Заместительная терапия больных с хронической почечной недостаточностью в Российской Федерации в 1998-2011 гг. Нефрологиа и диализ. 2014; 16 (1): 11-117.
• Tonelli M., Muntner P., Lliod A., Manns вJ, Klarenbach S, Pannu N, James MT, Hemmelgarn вR. Risk of coronary events in people with chronic kidney disease compared with those with diabetes: a population-level cohort study. Lancet 2012; 380: 807 - 814.
• United States Renal Data System, USRDS 2015 Annual Data Report.
• The ADVANCE сollaborative Group. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med 2008;358:2560-72.
• Дедов И.И., Шестакова М.В., Аметов А.С., Анциферов М.Б., Галстян Г.Р., Майоров А.Ю., Мкртумян А.М., Петунина Н.А., Сухарева О.Ю. Инициация и интенсификация сахароснижающей терапии у больных сахарным диабетом 2 типа: обновление консенсуса совета экспертов Российской ассоциации эндокринологов (2015). Сахарный диабет. 2015;18(1):5-23.
• Shurraw S, Hemmelgarn в, Lin M, Majumdar SR, Klarenbach S, Manns в, вello A, James M, Turin TC, Tonelli M. Association between glycemic control and adverse outcomes in people with diabetes mellitus and chronic kidney disease: a population-based cohort study. Arch Intern Med 2011; 171:1920-1927.
• KDIGO 2012 сlinical Practice Guideline for the Evaluation and Management of сhronic Kidney Disease. Kidney Intern. Suppl. 2013; (3).
• National Kidney Foundation. KDOQI сlinical Practice Guideline for Diabetes and сKD: 2012 update. Am J Kidney Dis. 2012;60(5):850-886.
• Алгоритмы специализированной медицинской помощи больным сахарным диабетом. Под ред.И.И, Дедова, М.В. Шестаковой. Изд. 7. М,, 2015, 168 с.
• Inzucchi S.E., вergenstahl R.M., вuse J.B. Management of hyperglycemia in type 2 diabetes: a patient-centered approach. Diabetes сare. Published online ahead of print. April 19, 2012.
• Salpeter SR, Greyber E, Pasternak GA, Salpeter EE. Risk of fatal and nonfatal lactic acidosis with metformin use in type 2 diabetes mellitus. сochrane Database Syst Rev. 2010 Apr 14;(4):CD002967.
• Lipska KJ, вailey сJ, Inzucchi SE. Use of metformin in the setting of mild-to-moderate renal insufficiency. Diabetes сare 2011; 34:1431-1437.
• Marso SP Liraglutide and сardiovascular Outcomes in Type 2 Diabetes. N Engl J Med 2016.
• Hocher в, Reichetzeder с, Alter M. Renal and cardiac effects of DPP4 inhibitors. Kidney вlood Press Res. 2012; 36:65-84.
• эмпа.
• 2013 ESH/ESC Guidelines for the management of arterial hypertension Eur Heart J 2013; 34: 2159-2219. doi:10,1093/eurheartj/eht151.
• Шамхалова М.Ш., Трубицына Н.П., Шестакова М.В. Феномен частичного ускользания блокады ангиотензина II у больных сахарным диабетом 2 типа и диабетической нефропатией. Терапевтический архив 2008; 1: 49-52.
• Ярек-Мартынова И.Р., Шамхалова М.Ш. Органопротективные эффекты блокаторов рецепторов ангиотензина II у больных сахарным диабетом 2 типа. Сахарный диабет . 2010; 2:58-61.
• Standards of medical care in diabetes 2016. American Diabetes Association. Diabetes сare 2016; 39(Suppl.1): S72-S76.
• Parving HH, вrenner вM, McMurray JJV et al. сardiorenal endpoints in a trial of aliskiren for type 2 diabetes. N Engl J Med 2012; 367:2204-2213.
• вaigent с, Landray MJ, Reith с et al. The effects of lowering LDL cholesterol with simvastatin plus ezetimibe in patients with chronic kidney disease (Study of Heart and Renal Protection): a randomised placebo-controlled trial. Lancet. 2011; 377(9784):2181-92.
• Шестакова М.В., Мартынов С.А., Кутырина И.М., Ильин А.В., Арбузова М.И., Дедов И.И. Ранний дефицит эритропоэтина при диабетическом поражении почек. Терапевтический архив 2012; 10: 9-13.
• Augustine T. Simultaneous pancreas and kidney transplantation in diabetes with renal failure: the gold standard. Journal of Renal сare. 2012. Т. 38. С. 115-124.
• Данович Г.М. Трансплантация почки. Глава 10. Ведение пациентов в отдаленном посттрансплантационном периоде. Москва: Гэотар-Медиа; 2013.
• Моисеев В.С., Мухин Н.А., Смирнов А.В. от имени рабочей группы. Сердечно-сосудитый риск и хроническая болезнь почек: стратегии кардио-нефропротекции. Российский кардиологический журнал. 2014; 8 (112): 7-37.
Appendices
Приложение А1.
Состав рабочей группы.Викулова О. - м.н., доцент кафедры эндокринологии и диабетологии педиатрического факультета Первого Московского Государственного Медицинского Университета (МГМУ) им. И.М. Сеченова, член РАЭ, нет конфликта интересов.
Глазунова А.М. - м.н., член РАЭ, член Европейского общества по изучению сахарного диабета (EASD), член Европейского эндокринологического общества (ESE), член Американской ассоциации клинических эндокринологов (AACE), нет конфликта интересов.
Зайцева Н.В., м.н., член РАЭ, нет конфликта интересов.
Клефортова И.И., м.н., член РАЭ, нет конфликта интересов.
Мартынов С.А., м.н., член РАЭ, нет конфликта интересов.
Северина А.С., м.н., член РАЭ, нет конфликта интересов.
Сухарева О.Ю., м.н., член РАЭ, член Европейского общества по изучению сахарного диабета (EASD), нет конфликта интересов.
Тарасов Е. В., член РАЭ, нет конфликта интересов.
Трубицына Н.П., м.н., член РАЭ, нет конфликта интересов.
Шамхалова М.Ш., д.м.н., член РАЭ, секции сердечно-сосудистых осложнений сахарного диабета при Российском кардиологическом обществе, Американской диабетической ассоциации (ADA), нет конфликта интересов.
Шестакова М.В., д.м.н., профессор, член-корреспондент РАН, лауреат Премии Правительства Российской Федерации в области науки и техники за выполнение работы Создание и внедрение в практику здравоохранения Российской Федерации системы современных технологий диагностики, лечения и профилактики сахарного диабета в 2012 г., заведующая кафедрой эндокринологии и диабетологии Первого МГМУ им. И.М. Сеченова, ученый секретарь РАЭ, член Европейского общества по изучению сахарного диабета (EASD), Американской диабетической ассоциации (ADA), Международной Диабетической Федерации (IDF), сопредседатель секции сердечно-сосудистых осложнений сахарного диабета при Российском кардиологическом обществе, нет конфликта интересов.
Ярек-Мартынова И.Я., м.н., член РАЭ, член Европейской Ассоциации кардиоваскулярной профилактики и реабилитации (EACPR), нет конфликта интересов.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций:
1. Врачи - эндокринологи;
2. Врачи - нефрологи;
3. Врачи общей практики (семейные врачи).
Методы, использованные для сбора /селекции доказательств:
Поиск в электронной базе данных.
Описание методов, использованных для сбора/селекции доказательств:
Доказательной базой для рекомендаций являются публикации, вошедшие в Кохрайновскую библиотеку, базы данных EMBASE и MEDLINE. Глубина поиска составляла 5 лет.
Методы, использованные для оценки качества и силы доказательств:
• Консенсус экспертов.
• Оценка значимости в соответствии с уровнями доказательности и классами рекомендаций (прилагаются).
Таблица 1. Классы и уровни доказательности.
Класс I: Условия, при которых согласно данным исследований и/или общему мнению экспертов выполнение процедур или лечения полезно и эффективно.
Класс II: Условия, при наличии которых данные исследований противоречивы и имеются различия во мнениях экспертов о полезности /эффективности процедуры или лечения.
Класс III: Условия, при которых согласно имеющимся данным, общему мнению экспертов процедуры не полезны и не эффективны, а в отдельных случаях вредны.
Уровень доказанности А: данные основаны на результатах многоцентровых, рандомизированных, клинических исследований.
Уровень доказанности В: данные основаны на результатах единственного рандомизированного или нерандомизированных исследований.
Уровень доказанности С: данные основаны на общем согласии экспертов.
Методы, использованные для анализа доказательств:
• Обзоры опубликованных мета-анализов.
• Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Индикаторы доброкачественной практики (Good Practice Points. GPPs):
• Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций, конфликт интересов отсутствует.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
• Внешняя экспертная оценка.
• Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых попросили прокомментировать, прежде всего то, насколько интерпретация доказательств, лежащих в основе рекомендаций, доступна для понимания.
Получены комментарии со стороны врачей-эндокринологов и врачей терапевтов первичного звена в отношении доходчивости изложения рекомендаций и их оценки важности рекомендаций как рабочего инструмента повседневной практики.
Комментарии, полученные от экспертов, тщательно систематизировались и обсуждались председателем и членами рабочей группы. Каждый пункт обсуждался и вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не вносились, то регистрировались причины отказа от внесения изменений.
Консультации и экспертная оценка:
Проект рекомендаций был рецензирован независимыми экспертами, которых попросили прокомментировать, прежде всего, доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
Основные рекомендации:
Сила рекомендаций (A-C), уровни доказательств (I, II, III,) и индикаторы доброкачественной практики приводятся при изложении текста рекомендаций.
Приложение А3.
Связанные документы.Порядок оказания медицинской помощи взрослому населению по профилю «эндокринология»( Утверждено приказом Министерства здравоохранения Российской Федерации от 12 ноября 2012 г. N 899н).
Порядок оказания медицинской помощи взрослому населению по профилю нефрология (Утверждено приказом Министерства здравоохранения и социального развития Российской Федерации от 18 января 2012 г. 17н).
Приложение В.
Информация для пациентов.Для профилактики ДН всем пациентам с СД необходимо тщательно контролировать уровень сахара в крови, уровень АД, липидов, гемоглобина крови.
Пациентам с ХБП следует рекомендовать активный образ жизни и физические нагрузки с учетом имеющихся ССЗ и толерантности (по крайней мере 30 мин физических упражнений 5 раз в неделю), снижение веса до оптимальных величин (ИМТ 20-25 кг/м2), и прекращение курения, что не должно носить формальный характер.
Всем больным ХБП рекомендуется консультация диетолога, а также обучение в рамках образовательных программ соответственно тяжести заболевания и необходимости ограничения поваренной соли, фосфатов, калия, продуктов богатых пуринами и белка в рационе.
Умеренное ограничение белка в диете (0,8 г/кг массы тела/сут), как правило, не приводит к распаду собственных белков и к развитию отрицательного азотистого баланса. Прием белка в дозе 1,3 г/кг массы тела/сут и более считается недопустимым у лиц с ХБП и высоким риском прогрессирования патологии почек. Для обеспечения энергетических потребностей организма допускается расширение углеводного рациона больных при обязательном контроле за гликемией. Низкобелковая диета противопоказана при острых инфекционных заболеваниях, детям, подросткам и беременным.
Ограничение потребления соли и натрийсодержащих продуктов относится к немедикаментозным методам коррекции АД. При нормальных значениях АД следует ограничивать употребление соли до 5-6 г в сутки, при повышении АД (даже умеренном) - до 3 г в сутки. Потребление соли до 3 г/сут необходимо для адекватного контроля АД, повышения эффективности терапии ИАПФ и БРА.
Больным с почечной недостаточностью и уровнем калия более 5 ммоль/л рекомендуется исключить из питания продукты с высоким содержанием калия. Усугублять гиперкалиемию могут инфекция, лихорадка, травма, операция, гемолиз, прием калийсберегающих диуретиков, ацидоз.
Гиперфосфатемия требует ограничения продуктов, богатых фосфором (рыбы, твердые сыры, гречка).
При развитии МАУ даже при нормальных показателях АД необходим прием препаратов группы ИАПФ или БРА в субтерапевтических дозах с целью предупреждения прогрессирования патологии почек.
С самого начала развития ДН пациентам необходимо наблюдение не только эндокринолога, но и нефролога и кардиолога.
Приложение Г.
Приложение Г- 1.
Рекомендации по применению лекарственных средств у лиц с ХБП.| Препараты | Меры предосторожности |
| Антигипертензивные/ кардиологические Блокаторы РААС (ИАПФ, БРА, антагонисты альдостерона, прямые ингибиторы ренина) | • Избегать при подозрении на стеноз почечной артерии • Начинать с более низких доз при СКФ <45 мл/мин/1,73 м2 • Контроль СКФ и калия сыворотки крови через неделю после начала терапии или увеличения дозы • Временная отмена при интеркуррентных заболеваниях, плановом в/в введении рентгенконтрастных препаратов, подготовке к колоноскопии, перед большими оперативными вмешательствами • Не отменять необоснованно при СКФ <30 мл/мин/1,73 м2, если применяются для нефропротекции |
| • Дигоксин | • Уменьшить дозу с учетом плазменных концентраций |
| Обезболивающие Нестероидные противовоспалительные средства | • Избегать назначения при СКФ <30 мл/мин/1,73 м2 • Нежелателен длительный прием при СКФ <60 мл/мин/1,73 м2 • Не применять вместе с препаратами лития • Избегать назначения на фоне приема блокаторов РААС |
| Опиаты | • Уменьшить дозу при СКФ <60 мл/мин/1,73 м2 • Назначать с осторожностью при СКФ <15 мл/мин/1,73 м2 |
| Антибиотики Пенициллин | • Риск кристаллурии при СКФ <15 мл/мин/1,73 м2 и назначении высоких доз • Бензилпенициллин нейротоксичен при СКФ <15 мл/мин/1,73 м2 и назначении высоких доз (максимально 6 г/сут) |
| Аминогликозиды | • Уменьшить дозу и/или увеличить интервал между приемами при СКФ <60 мл/мин/1,73 м2 • Контроль сывороточной концентрации • Избегать одновременного приема ототоксичных препаратов (фуросемид) |
| Макролиды | • Уменьшить дозу на 50% при СКФ <30 мл/мин/1,73 м2 |
| Фторхинолоны | • Уменьшить дозу на 50% при СКФ <15 мл/мин/1,73 м2 |
| Тетрациклины | • Уменьшить дозу при СКФ <45 мл/мин/1,73 м2; может усилить уремию |
| Противогрибковые | • Избегать назначения амфотерицина при СКФ <60 мл/мин/1,73 м2 • Уменьшить поддерживающую дозу флуконазола на 50% при СКФ <45 мл/мин/1,73 м2 • Уменьшить дозу флуцитозина при СКФ <60 мл/мин/1,73 м2 |
| Гипогликемические Препараты сульфонилмочевины | • Избегать назначения препаратов с почечной элиминацией (глибурид/глибенкламид) • Препараты, метаболизирующиеся в печени, можно применять при СКФ <30 мл/мин/1,73 м2 в сниженных дозах (гликлазид, гликвидон) |
| Инсулин | • Учитывая частично почечную элиминацию, может возникнуть необходимость в снижении дозы при СКФ <30 мл/мин/1,73 м2 |
| Метформин ** | • Избегать назначения при СКФ <30 мл/мин/1,73 м2, но следует оценить соотношение риск/польза при стабильной СКФ (рассмотрено раннее) |
| Гиполипидемические Статины | • Нет признаков токсичности при приеме симвастатина 20 мг/сут или комбинации симвастатина 20 мг/эзетимиба 10 мг/сут при СКФ <30 мл/мин/1,73 м2 и у пациентов на диализе • В других исследованиях со статинами токсичность также отсутствовала у пациентов с СКФ <15 мл/мин/1,73 м2 и на диализе |
| Фенофибрат ** | • Повышает креатинин сыворотки ~ на 0,13 мг/дл (12 мкмоль/л) |
| Химиотерапевтические Цисплатин ** | • Уменьшить дозу при СКФ <60 мл/мин/1,73 м2 • Избегать назначения при СКФ <30 мл/мин/1,73 м2 |
| Мелфалан ** | • Уменьшить дозу при СКФ <60 мл/мин/1,73 м2 |
| Метотрексат ** | • По возможности избегать назначения при СКФ <30 мл/мин/1,73 м2 |
| Антикоагулянты Низкомолекулярные гепарины | • Уменьшить дозу на 50% при СКФ <30 мл/мин/1,73 м2 • Попытаться заменить на нефракционированный гепарин или контролировать содержание анти-фактора Ха в плазме при высоком риске кровотечений |
| Варфарин** | • Повышенный риск кровотечений при СКФ <30 мл/мин/1,73 м2 • Использовать низкие дозы и строго контролировать МНО при СКФ <30 мл/мин/1,73 м2 |
| Другие препараты Литий | • Нефротоксичен, может вызвать канальцевую дисфункцию при длительном приеме даже в терапевтической дозе • Контроль СКФ, электролитов, концентрации лития каждый месяц или чаще, если изменяется доза или состояние пациента ухудшается • Избегать одновременного приема нестероидных противовоспалительных средств • Гидратация при интеркуррентных заболеваниях • Оценка соотношения риск/польза в особых ситуациях |
Приложение Г2.
Лечение ДН.| Стадия ДН | Принципы лечения |
| ХБП 1-3 А2 | • Достижение индивидуальных целевых значений HbA1c • Ингибиторы ангиотензинпревращающего фермента (ИАПФ) или блокаторы рецепторов ангиотензина II (БРА) как препараты выбора; противопоказаны при беременности • Комбинированная антигипертензивная терапия для достижения целевого уровня АД • Коррекция дислипидемии • Коррекция анемии • Избегать применения нефротоксических средств (аминогликозиды, нестероидные противовоспалительные препараты) • Осторожность при проведении рентгеноконтрастных исследований |
| ХБП 1-3 А3 | • Достижение индивидуальных целевых значений HbA1c • Ограничение животного белка (0,8 г/кг массы тела в сутки) ИАПФ или БРА как препараты выбора; противопоказаны при беременности • Комбинированная антигипертензивная терапия для достижения целевого уровня АД • Коррекция дислипидемии • Коррекция анемии (средства, стимулирующие эритропоэз, препараты железа) • Избегать применения нефротоксических средств (аминогликозиды, нестероидные противовоспалительные препараты) • Осторожность при проведении рентгеноконтрастных процедур • Контроль статуса питания |
| ХБП 4 | • Достижение индивидуальных целевых значений HbA1c • Ограничение животного белка (0,8 г/кг массы тела в сутки) ИАПФ или БРА как препараты выбора; уменьшение дозы при СКФ <30 мл/мин/1,73м2 • Комбинированная антигипертензивная терапия для достижения целевого уровня АД • Коррекция гиперкалиемии • Коррекция дислипидемии • Коррекция нарушений фосфорно-кальциевого обмена Коррекция анемии (средства, стимулирующие эритропоэз, препараты железа) • Избегать применения нефротоксических средств (аминогликозиды, нестероидные противовоспалительные препараты) • Осторожность при проведении рентгеноконтрастных процедур • Контроль статуса питания |
| ХБП 5 | • Гемодиализ • Перитонеальный диализ • Трансплантация почки |
Минздрав России 2016.
Related diseases
Related clinical guidelines
Related standards of medical care
- Стандарт медицинской помощи взрослым при сахарном диабете 2 типа
- Стандарт санаторно-курортной помощи больным сахарным диабетом
- Стандарт медицинской помощи больным с инсулинонезависимым сахарным диабетом
- Стандарт медицинской помощи взрослым при сахарном диабете 1 типа
- Стандарт медицинской помощи больным с сахарным диабетом (при оказании специализированной помощи)
- Стандарт медицинской помощи больным сахарным диабетом
- Стандарт медицинской помощи детям при осложненных формах сахарного диабета 1 типа
- Стандарт медицинской помощи детям при сахарном диабете 1 типа (диагностика и лечение)