ICD-10 codes
Description
Мембранозный гломерулонефрит. Заболевание, характеризующееся поражением клубочков нефрона с развитием нефротического синдрома и почечной недостаточности. На начальных этапах течение бессимптомное, в дальнейшем возникают боли в области поясницы, олигурия, отеки подкожной жировой клетчатки. Диагностику производят посредством лабораторных исследований (общие анализы крови и мочи, функциональные почечные пробы), УЗИ, гистологического изучения тканей почек. Лечение включает прием ингибиторов АПФ, коррекцию реологических свойств крови, иммуносупрессивную терапию.
Additional facts
Мембранозный гломерулонефрит (МГ), или экстрамембранозная нефропатия, является достаточно распространенным состоянием. Более 40% всех случаев нефротического синдрома у взрослых обусловлено данной патологией. Среди заболеваний почек воспалительного характера доля МГ, по разным оценкам, составляет от 3 до 15%. Подавляющее большинство пациентов относятся к средней возрастной группе (20-35 лет), лишь 1% заболевших - дети. Женщины и мужчины поражаются примерно с равной долей вероятности, однако у лиц женского пола гломерулонефрит протекает легче, а осложнения выявляются реже. Выраженная почечная недостаточность развивается медленно, регистрируется примерно у 40% пациентов в среднем через 15 лет после постановки диагноза.
Reasons
Установлена четкая взаимосвязь между развитием мембранозной нефропатии и наличием ряда патологий различного характера. В то же время, часть случаев заболевания возникает без всякой видимой причины. С учетом этого выделяют первичный (идиопатический) и вторичный варианты болезни. Пусковыми факторами вторичной формы выступают следующие обстоятельства:
• Инфекционные заболевания. Наиболее распространенная причина мембранозной нефропатии. У больных данной формой гломерулонефрита в анамнезе нередко имеются эпизоды вирусного гепатита (В, С), туберкулеза, сифилиса, шистосомоза.
• Злокачественные новообразования. Опухоли способны запускать ряд аутоиммунных реакций, в том числе против антигенов почек. Особенно часто мембранозный гломерулонефрит наблюдается при хроническом лимфолейкозе, раке легкого и кишечника, некоторых лимфомах.
• Прием лекарственных препаратов. Сравнительно редко становится причиной развития заболевания. К числу медикаментов, способных спровоцировать патологию, относят НПВС, препараты золота, каптоприл, D-пеницилламин.
Причины идиопатической экстрамембранозной нефропатии пока неизвестны. Предполагается наличие генетических аномалий, затрагивающих некоторые звенья иммунитета, вследствие чего возникает поражение мембран клубочков нефрона. Косвенно это подтверждается более частым обнаружением у больных с МГ иных патологий аутоиммунного генеза - сахарного диабета, системной красной волчанки, псориаза.
• Инфекционные заболевания. Наиболее распространенная причина мембранозной нефропатии. У больных данной формой гломерулонефрита в анамнезе нередко имеются эпизоды вирусного гепатита (В, С), туберкулеза, сифилиса, шистосомоза.
• Злокачественные новообразования. Опухоли способны запускать ряд аутоиммунных реакций, в том числе против антигенов почек. Особенно часто мембранозный гломерулонефрит наблюдается при хроническом лимфолейкозе, раке легкого и кишечника, некоторых лимфомах.
• Прием лекарственных препаратов. Сравнительно редко становится причиной развития заболевания. К числу медикаментов, способных спровоцировать патологию, относят НПВС, препараты золота, каптоприл, D-пеницилламин.
Причины идиопатической экстрамембранозной нефропатии пока неизвестны. Предполагается наличие генетических аномалий, затрагивающих некоторые звенья иммунитета, вследствие чего возникает поражение мембран клубочков нефрона. Косвенно это подтверждается более частым обнаружением у больных с МГ иных патологий аутоиммунного генеза - сахарного диабета, системной красной волчанки, псориаза.
Pathogenesis
При развитии мембранозного гломерулонефрита наблюдается аномальная иммунная реакция на некоторые белки клубочков. Конкретный антиген пока не выявлен, но установлено, что он располагается преимущественно на стенках капилляров и на гломерулярной базальной мембране. Из-за нарушения иммунитета против данных протеинов вырабатываются антитела, которые накапливаются в нефроне, формируя иммунные комплексы. Это приводит к утолщению стенок капилляров и базальной мембраны, диффузия жидкости через них затрудняется. Как следствие, падает скорость клубочковой фильтрации, функциональность нефрона резко снижается.
В дальнейшем пораженные клубочки становятся неспособными удерживать белки плазмы крови, которые начинают переходить в мочу и покидать организм. Отмечается протеинурия с гипоальбуминемией и гиперлипидемией. Реологические свойства крови ухудшаются - снижается ее онкотическое давление, в результате возникают отеки подкожной клетчатки. По мере «выключения» все большего количества нефронов начинает страдать выделительная функция почек, развивается их недостаточность. У части больных на этом этапе возможно раздражение юкстагломерулярного аппарата, приводящее к росту уровня артериального давления.
В дальнейшем пораженные клубочки становятся неспособными удерживать белки плазмы крови, которые начинают переходить в мочу и покидать организм. Отмечается протеинурия с гипоальбуминемией и гиперлипидемией. Реологические свойства крови ухудшаются - снижается ее онкотическое давление, в результате возникают отеки подкожной клетчатки. По мере «выключения» все большего количества нефронов начинает страдать выделительная функция почек, развивается их недостаточность. У части больных на этом этапе возможно раздражение юкстагломерулярного аппарата, приводящее к росту уровня артериального давления.
Symptoms
Чаще всего заболевание развивается через несколько недель после перенесенной инфекции, на фоне онкологической патологии, после длительного курса приема лекарственных средств. Первоначально выраженных симптомов не определяется - на данном этапе МГ может быть обнаружен случайно при выполнении анализа мочи. В дальнейшем больные могут жаловаться на слабость, разбитость, головные боли, потерю аппетита. Кожные покровы становятся бледными, у некоторых пациентов отмечаются приступы лихорадки (до 39-40 градусов) и артериальная гипертензия. Зачастую эти проявления остаются незамеченными, теряются на фоне симптомов основного заболевания.
Ассоциированные симптомы: Боль в пояснице. Кашель. Лейкоцитоз. Недомогание. Олигурия. Опухание шеи. Отек лица. Отеки ног. Отсутствие аппетита. Протеинурия. Разбитость. Увеличение СОЭ.
Ассоциированные симптомы: Боль в пояснице. Кашель. Лейкоцитоз. Недомогание. Олигурия. Опухание шеи. Отек лица. Отеки ног. Отсутствие аппетита. Протеинурия. Разбитость. Увеличение СОЭ.
Possible complications
Наиболее распространенным осложнением мембранозного гломерулонефрита является почечная недостаточность, обусловленная гибелью и склерозированием большого количества нефронов. Вероятность появления такого состояния выше у мужчин, лиц старше 50 лет и больных с массивной протеинурией (свыше 15-20 г/сут). На фоне данной нефропатии могут возникать или обостряться иные системные патологии - СКВ, псориаз, аутоиммунный тиреоидит, сахарный диабет. Повышается риск тромботических осложнений - тромбозов почечных сосудов и глубоких вен нижних конечностей, тромбоэмболии легочной артерии. При вторичном характере МГ из-за нарушения функции почек может затрудняться лечение основного заболевания - инфекции или опухоли.
Diagnostics
Выявлением мембранозного гломерулонефрита занимается врач-нефролог, зачастую требуются консультации других специалистов - иммунолога, онколога, фтизиатра, что обусловлено преимущественно вторичным характером патологии. Без ряда специальных исследований данную нефропатию трудно отличить от схожих состояний - например, липоидного нефроза. План обследования включает в себя следующие методики:
• Осмотр и сбор анамнеза. В большинстве случаев определяются отеки в области лица, шеи и конечностей, кожа бледная, сухая. При расспросе больные жалуются на слабость, боль в пояснице, утомляемость. В анамнезе зачастую выявляются перенесенные инфекционные заболевания либо пациент состоит на учете в онкологическом диспансере.
• Лабораторные исследования. Общий анализ крови обнаруживает умеренный лейкоцитоз и увеличение СОЭ, БАК - гипоальбуминемию, гиперлипидемию с резким ростом уровня холестерина, фосфолипидов и креатинина. Исследование мочи подтверждает протеинурию (до 20-30 г/сут), могут определяться единичные лейкоциты и эритроциты.
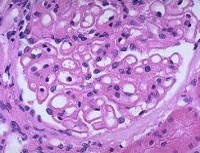
• Гистологическое изучение. При микроскопии тканей почек отмечается увеличение толщины или удвоение базальной гломерулярной мембраны, дистрофия эпителия канальцев. Иммуногистохимическое исследование выявляет отложения иммунных комплексов в области клубочка и в канальцах. Клеточная пролиферация мезангия отсутствует или выражена очень слабо.
• Ультразвуковая диагностика. На начальных этапах развития мембранозного гломерулонефрита изменения по данным УЗИ почек обычно отсутствуют. При длительном течении патологии возможно увеличение органов в размере, нарушение дифференцировки мозгового и коркового слоя, появление склеротических процессов.
В рамках определения нефропатии могут назначать и другие исследования, направленные на выявление основного заболевания, в том числе - разнообразные серологические, биохимические, рентгенологические и иные методики.
• Осмотр и сбор анамнеза. В большинстве случаев определяются отеки в области лица, шеи и конечностей, кожа бледная, сухая. При расспросе больные жалуются на слабость, боль в пояснице, утомляемость. В анамнезе зачастую выявляются перенесенные инфекционные заболевания либо пациент состоит на учете в онкологическом диспансере.
• Лабораторные исследования. Общий анализ крови обнаруживает умеренный лейкоцитоз и увеличение СОЭ, БАК - гипоальбуминемию, гиперлипидемию с резким ростом уровня холестерина, фосфолипидов и креатинина. Исследование мочи подтверждает протеинурию (до 20-30 г/сут), могут определяться единичные лейкоциты и эритроциты.
• Гистологическое изучение. При микроскопии тканей почек отмечается увеличение толщины или удвоение базальной гломерулярной мембраны, дистрофия эпителия канальцев. Иммуногистохимическое исследование выявляет отложения иммунных комплексов в области клубочка и в канальцах. Клеточная пролиферация мезангия отсутствует или выражена очень слабо.
• Ультразвуковая диагностика. На начальных этапах развития мембранозного гломерулонефрита изменения по данным УЗИ почек обычно отсутствуют. При длительном течении патологии возможно увеличение органов в размере, нарушение дифференцировки мозгового и коркового слоя, появление склеротических процессов.
В рамках определения нефропатии могут назначать и другие исследования, направленные на выявление основного заболевания, в том числе - разнообразные серологические, биохимические, рентгенологические и иные методики.
Differential diagnostics
Дифференциальную диагностику производят с липоидным нефрозом и другими типами гломерулонефрита. Особенностью МГ, отличающей его от данных состояний, является наличие иммунных комплексов на мембране нефрона при одновременном отсутствии клеточной пролиферации.
Treatment
Большинство специалистов склоняются к необходимости проведения иммуносупрессивной терапии. Важную роль играет этиотропное лечение заболевания, выступающего в качестве предрасполагающего фактора. Показаны симптоматические мероприятия, направленные на восстановление нормальной картины крови и улучшение фильтрующей способности почек. Базовая программа лечения мембранозной нефропатии включает следующие компоненты:
• Иммуносупрессивная терапия. Чаще всего применяют глюкокортикостероиды - высокими дозировками во время обострения и поддерживающими в периоды ремиссии. При тяжелом течении (высокая протеинурия, нарастающая недостаточность почек) стероиды совмещают с алкилирующими цитостатическими иммунодепрессантами.
• Ускорение СКФ. Назначают нефропротекторы преимущественно из группы ингибиторов АПФ. Дополнительным эффектом при их использовании является устранение артериальной гипертензии почечного генеза, иногда возникающей при МГ.
• Инфузионная терапия. Больным необходимо восстановить уровень белков в крови, тяжелым пациентам для этого могут проводить переливания донорской плазмы. Для уменьшения отеков при необходимости применяют диуретические средства и растворы электролитов.
Проводятся общережимные мероприятия - в период обострений показан строгий постельный режим, высокобелковая диета (для восстановления протеинов плазмы), исключаются жареные или пряные блюда. Необходимо ограничить потребление поваренной соли (не более 2-х грамм в сутки) - ее чрезмерные количества способствуют сохранению отеков и увеличивают уровень артериального давления. В периоды между обострениями рекомендуется курортное лечение в специализированных санаториях.
• Иммуносупрессивная терапия. Чаще всего применяют глюкокортикостероиды - высокими дозировками во время обострения и поддерживающими в периоды ремиссии. При тяжелом течении (высокая протеинурия, нарастающая недостаточность почек) стероиды совмещают с алкилирующими цитостатическими иммунодепрессантами.
• Ускорение СКФ. Назначают нефропротекторы преимущественно из группы ингибиторов АПФ. Дополнительным эффектом при их использовании является устранение артериальной гипертензии почечного генеза, иногда возникающей при МГ.
• Инфузионная терапия. Больным необходимо восстановить уровень белков в крови, тяжелым пациентам для этого могут проводить переливания донорской плазмы. Для уменьшения отеков при необходимости применяют диуретические средства и растворы электролитов.
Проводятся общережимные мероприятия - в период обострений показан строгий постельный режим, высокобелковая диета (для восстановления протеинов плазмы), исключаются жареные или пряные блюда. Необходимо ограничить потребление поваренной соли (не более 2-х грамм в сутки) - ее чрезмерные количества способствуют сохранению отеков и увеличивают уровень артериального давления. В периоды между обострениями рекомендуется курортное лечение в специализированных санаториях.
Forecast
Прогноз мембранозного гломерулонефрита неоднозначный, у одних пациентов регистрируются продолжительные спонтанные ремиссии, тогда как у других патология приводит к развитию ХПН. По статистике, десятилетняя выживаемость при отсутствии лечения составляет 60-65%. Значительное влияние на перспективы МГ оказывает наличие сопутствующих заболеваний и осложнений - инфекций, онкологических процессов, аутоиммунных нарушений. При полноценной комплексной терапии возможна длительная компенсация патологии.
Prevention
Специфической профилактики не существует, рекомендуется не затягивать с лечением заболеваний, способных спровоцировать поражение почек. Больные в состоянии ремиссии должны регулярно посещать нефролога для контроля своего состояния и своевременного обнаружения осложнений.