Другие названия и синонимы
Coloproctectomy.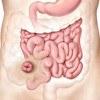
Описание
Koloproktektomiya. Это операция, суть которой заключается в полном или частичном удалении толстой кишки, а также в прямой кишке. Показаниями к операции являются язвенный колит, который не подвержен консервативной терапии, токсический мегаколон, распространенный полипоз, дисплазия или рак толстой кишки, молниеносный колит, обильные кровотечения. Для предотвращения рецидива заболеваний не рекомендуется использовать частичную частичную резекцию толстой кишки. Операция включает в себя следующие этапы: выделение резецируемых элементов толстой кишки, удаление прямой кишки и наложения шва на задний проход, формирование илеостомы. Наиболее частыми осложнениями колопрэктомии являются некроз подвздошной кишки, нарушение баланса морской соли, перитонит, заболевание спаек.
|
|
Дополнительные факты
Существует две модификации этого хирургического вмешательства - классическая тотальная колопректэктомия с илеостомией по Бруку и общая проктоколэктомия с илеостомией задержки резервуарного клапана по Коку. Поскольку показатели заболеваемости и послеоперационной смертности ниже при операции Брука, этот тип лечения считается точкой отсчета для оценки подобных вмешательств. Колопроктэктомия Кока была изобретена в 1969 году швейцарским хирургом Нильсом Коком. После попыток внедрить этот метод в широкую клиническую практику эксперты обнаружили, что в 30% случаев после этой операции необходимо выполнить повторную лапаротомию и формирование новой илеостомия.
В настоящее время колокэктомия кокса используется, когда есть доказательства удаления толстой кишки, и пациент не одобряет последующее использование катетера. Этот метод также используется у пациентов с уже существующей илеостомией Брука, если они не смогли привыкнуть к последствиям операции. Обе модификации проктоколэктомии включают в себя высокотехнологичные операции, требующие качественной подготовки пациентов, наличия специализированного оборудования (электрокоагулятор, степлер, современные анестезиологические аппараты) и квалифицированной хирургической бригады. Эта хирургическая процедура проводится в условиях специализированных медицинских учреждений (онкологическая скорая помощь, проктологический центр).
В ближайшем послеоперационном периоде пациент получает назначение антибактериальной терапии, и дисбаланс электролитов и белковых фракций корректируется. В первый день пациент может пить воду и жидкую пищу (небольшими порциями). Если ваше состояние нестабильно, используйте парентеральное питание со специальными смесями. Полное восстановление работы желудочно-кишечного тракта происходит через 4-5 дней, но пациент остается в больнице не менее двух-трех недель, пока хирург не убедится, что илеостома адекватна и осложнений нет. В дальнейшем пациент находится под наблюдением онколога или хирургической клиники, которые разрабатывают для него план реабилитации. Полное восстановление прежнего ритма жизни и трудоспособности после колопротэктомии невозможно.
В настоящее время колокэктомия кокса используется, когда есть доказательства удаления толстой кишки, и пациент не одобряет последующее использование катетера. Этот метод также используется у пациентов с уже существующей илеостомией Брука, если они не смогли привыкнуть к последствиям операции. Обе модификации проктоколэктомии включают в себя высокотехнологичные операции, требующие качественной подготовки пациентов, наличия специализированного оборудования (электрокоагулятор, степлер, современные анестезиологические аппараты) и квалифицированной хирургической бригады. Эта хирургическая процедура проводится в условиях специализированных медицинских учреждений (онкологическая скорая помощь, проктологический центр).
После колопроктэктомии.
После наложения асептических повязок на раны и илеостомы больного переводят в отделение интенсивной терапии, где оно может составлять от 1 до 2 дней, в зависимости от тяжести заболевания. В первый день (после окончания анестезиологического лечения) пациенту разрешается развернуться в постели. Запрещено сидеть, чтобы избежать расхождения в анусе. На второй день после проктоколэктомии, если это позволяет общее состояние, пациент может встать и спуститься с помощью медицинского персонала. Умеренная физическая активность приветствуется.В ближайшем послеоперационном периоде пациент получает назначение антибактериальной терапии, и дисбаланс электролитов и белковых фракций корректируется. В первый день пациент может пить воду и жидкую пищу (небольшими порциями). Если ваше состояние нестабильно, используйте парентеральное питание со специальными смесями. Полное восстановление работы желудочно-кишечного тракта происходит через 4-5 дней, но пациент остается в больнице не менее двух-трех недель, пока хирург не убедится, что илеостома адекватна и осложнений нет. В дальнейшем пациент находится под наблюдением онколога или хирургической клиники, которые разрабатывают для него план реабилитации. Полное восстановление прежнего ритма жизни и трудоспособности после колопротэктомии невозможно.
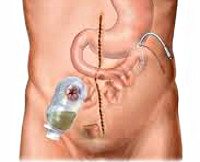
Показания к применению
Операция по удалению толстой кишки и прямой кишки считается методом выбора при лечении распространенного язвенного колита в случае неудачи медикаментозного лечения. Чтобы предотвратить рецидив заболевания, толстая кишка полностью удалена. Проктоколэктомия также проводится в случае множественных онкологических поражений поперечной и сигмовидной кишки, токсического мегаколона, обильного кровотечения или перфорации толстой кишки на фоне общих патологических процессов. В связи с тем, что данная операция приводит к инвалидности, ее назначают при наличии хотя бы одного из дополнительных критериев: серьезное общее состояние пациента, пациент старше 60 лет, диагностирована слабость анального сфинктера, невозможность полностью устранить наличие болезни Крона. В редких случаях колэктомия выполняется по желанию самого пациента, который длительное время страдает от вышеупомянутых патологий.
Противопоказания
Хирургическое вмешательство противопоказано при заболеваниях сердечно-сосудистой системы в фазе декомпенсации, патологиях бронхолегочной системы с дыхательной недостаточностью, которая не поддается лечению, развитии почечной и печеночной недостаточности. Плановая колэктомия не проводится у пациентов с нарушением свертываемости системы крови, дизъюнктивной артериальной гипертензией, диабетом, туберкулезом легких с выделением патогенного агента в окружающую среду.
Подготовка
Для подтверждения степени тяжести и распространенности патологического процесса в случае неспецифического язвенного колита пациент должен пройти колоноскопию и ректэктомию. Также необходимо обследовать больного на наличие или отсутствие сопутствующих заболеваний. Для этого напишите биохимический анализ крови для выявления нарушений печени и почек, рентгенографию грудной клетки, коагулограмму для устранения нарушений свертывания крови. Чтобы предотвратить развитие осложнений после колопротэктомии, проводят мониторинг ЭКГ (диагностика функции миокарда), определяют общий белок крови и его фракции (его провал может вызвать длительные нелеченные послеоперационные раны), общие анализы крови и мочи.
За несколько дней до процедуры пациенту рекомендуется использовать высокобелковую диету без шлака. Если у пациента диагностирован электролитный дисбаланс или дефицит белка, следует назначить корректирующее лечение физиологическим раствором и раствором альбумина. Механическая очистка кишечника перед колопротэктомией не рекомендуется, поскольку такие манипуляции могут вызвать кишечную непроходимость, обильное кровотечение, перфорацию кишечника. В день лечения пациенту предотвращают бактериальные осложнения с помощью антибиотиков широкого спектра действия. На этапе подготовки хирург определяет место, где развивается илеостома, которая должна быть ниже линии талии, вдали от костных выступов и складок кожи. Оптимальной областью илеостомы является правое бедро.
За несколько дней до процедуры пациенту рекомендуется использовать высокобелковую диету без шлака. Если у пациента диагностирован электролитный дисбаланс или дефицит белка, следует назначить корректирующее лечение физиологическим раствором и раствором альбумина. Механическая очистка кишечника перед колопротэктомией не рекомендуется, поскольку такие манипуляции могут вызвать кишечную непроходимость, обильное кровотечение, перфорацию кишечника. В день лечения пациенту предотвращают бактериальные осложнения с помощью антибиотиков широкого спектра действия. На этапе подготовки хирург определяет место, где развивается илеостома, которая должна быть ниже линии талии, вдали от костных выступов и складок кожи. Оптимальной областью илеостомы является правое бедро.
Возможные осложнения
Анатомо-физиологические особенности конкретного пациента, тяжесть заболевания и декомпенсация определенных состояний могут привести к осложнениям, таким как некроз участка илеостомы, разрыв швов в области его образования, перитонит и кровотечение из брыжеечных сосудов. Все эти осложнения являются причиной повторной лапаротомии, промывания брюшной полости антисептическими растворами, ушивания кровоточащих сосудов и образования новой илеостомы. Важными элементами лечения осложнений после колопрэктомии являются инфузия компонентов крови, солевых и коллоидных растворов, антибактериальная терапия и парентеральное питание.
Существуют также отдаленные осложнения проктоколэктомии - нарушение прохождения химуса при тонком кишечнике и водно-электролитный дисбаланс. Эти условия прекращаются с помощью рационального питания (небольшие порции еды, частые приемы пищи) и правильного приготовления пищи (приготовление на пару, варка или тушение). В случае, когда даже строгое соблюдение диеты не дает желаемого эффекта, необходимо обратиться к хирургу или проктологу для принятия решения о дальнейшей тактике лечения.
Существуют также отдаленные осложнения проктоколэктомии - нарушение прохождения химуса при тонком кишечнике и водно-электролитный дисбаланс. Эти условия прекращаются с помощью рационального питания (небольшие порции еды, частые приемы пищи) и правильного приготовления пищи (приготовление на пару, варка или тушение). В случае, когда даже строгое соблюдение диеты не дает желаемого эффекта, необходимо обратиться к хирургу или проктологу для принятия решения о дальнейшей тактике лечения.