МКБ-10 коды
|
|
Вступление
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: N39.3, R32.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 8.
Разработчик клинической рекомендации.
• Общероссийская общественная организация Российское общество урологов .
• Общероссийская общественная организация «Российская ассоциация геронтологов и гериатров».
Одобрено Научно-практическим Советом Минздрава РФ.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 8.
Разработчик клинической рекомендации.
• Общероссийская общественная организация Российское общество урологов .
• Общероссийская общественная организация «Российская ассоциация геронтологов и гериатров».
Одобрено Научно-практическим Советом Минздрава РФ.
|
|
 Список сокращений
Список сокращений
ГАМП. Гиперактивный мочевой пузырь.
ДИ - доверительный интервал.
ИВО. Инфравезикальная обструкция.
ИМП. Инфекция мочевыводящих путей.
КТ - компьютерная томография.
КУДИ. Комплексное уродинамическое исследование.
Мл - миллилитр.
МП - мочевой пузырь.
МРТ. Магнитно-резонансная томография.
НМ - недержание мочи.
НМПН. НМ при напряжении.
ОМТ. Органы малого таза.
ПТО. Пролапс тазовых органов.
Р - статистическая вероятность ошибки (англ.
СНМ. Стрессовое недержание мочи.
УЗИ. Ультразвуковое исследование.
УНМ. Ургентное недержание мочи.
ICS. International сontinence Society (англ.
OAB-q. Overactive bladder Questionnaire (англ.
TVT. Tension free vaginal tape (англ.
ДИ - доверительный интервал.
ИВО. Инфравезикальная обструкция.
ИМП. Инфекция мочевыводящих путей.
КТ - компьютерная томография.
КУДИ. Комплексное уродинамическое исследование.
Мл - миллилитр.
МП - мочевой пузырь.
МРТ. Магнитно-резонансная томография.
НМ - недержание мочи.
НМПН. НМ при напряжении.
ОМТ. Органы малого таза.
ПТО. Пролапс тазовых органов.
Р - статистическая вероятность ошибки (англ.
СНМ. Стрессовое недержание мочи.
УЗИ. Ультразвуковое исследование.
УНМ. Ургентное недержание мочи.
ICS. International сontinence Society (англ.
OAB-q. Overactive bladder Questionnaire (англ.
TVT. Tension free vaginal tape (англ.

Термины и определения
Алгоритм. Набор инструкций, описывающих порядок действий исполнителя для достижения некоторого результата.
Визуализация. Метод и процесс создания визуальных представлений внутренних структур тела для клинического анализа и медицинского вмешательства, а также визуального представления функций некоторых органов или тканей.
Дневник мочеиспусканий. Запись частоты и объема мочеиспусканий, а также объема и характера потребляемой жидкости, в течение определенного промежутка времени.
Заболеваемость. Медико-статистический показатель, определяющий число заболеваний, впервые зарегистрированных за календарный год среди населения, проживающего на какой-то конкретной территории. Является одним из критериев оценки здоровья населения.
Инструментальные методы исследования. Методы, для выполнения которых требуется специальная аппаратура.
Недержание мочи. Это патологическое состояние, характеризующееся любым непроизвольным выделением мочи из уретры.
Недержание мочи при напряжении (стрессовое). Жалоба пациента на непроизвольное выделение мочи из уретры при физических усилиях, кашле и чихании.
Ургентное (императивное) недержание мочи. Жалоба пациента на непроизвольное выделение мочи из уретры при интенсивных повелительных позывах к мочеиспусканию.
Энурез (ночное недержание мочи). Жалоба пациента на непроизвольное выделение мочи из уретры во время сна.
Ситуационное недержание мочи. Жалоба пациента на непроизвольное выделение мочи из уретры при различных обстоятельствах, например, при половом акте, смехе ;
Парадоксальная ишурия. Жалоба пациента на непроизвольное выделение мочи из уретры при одновременно существующей хронической задержке мочи.
Операция TVT. Операция с применением свободной синтетической субуретральной петли.
Гиперактивный мочевой пузырь. Комплекс симптомов, сопровождающийся ургентными позывами к мочеиспусканию, а также учащенным мочеиспусканием и ноктурией, НМ или без такового, при отсутствии доказанной инфекции мочевыводящих путей или другой очевидной патологии нижнего отдела мочевыводящих путей.
Распространенность заболевания. Медико-статистический показатель, определяющий распространенность зарегистрированных заболеваний, как вновь возникших, так и ранее существовавших, по поводу которых были первичные обращения в календарном году.
Скрининг. Система первичного обследования групп клинически бессимптомных лиц с целью выявления случаев заболевания.
Факторы риска. Это любые предрасполагающие факторы, увеличивающие вероятность возникновения или ухудшения болезни.
Остаточная моча. Объём мочи, который остается в мочевом пузыре после мочеиспускания (в норме до 50 мл). Наличие остаточной мочи отражает плохую эффективность мочеиспускания. К появлению остаточной мочи приводят инфравезикальная обструкция (чаще у мужчин с заболеваниями предстательной железы), а также снижение или отстутствие сократительной способности детрузора идиопатического или нейрогенного характера. Остаточная моча может являться причиной ИМП, приводить к расширению ВМП и почечной недостаточности. Для измерения объема остаточной мочи используют катетеризацию мочевого пузыря или ультразвуковое исследование (предпочтительно).
Визуализация. Метод и процесс создания визуальных представлений внутренних структур тела для клинического анализа и медицинского вмешательства, а также визуального представления функций некоторых органов или тканей.
Дневник мочеиспусканий. Запись частоты и объема мочеиспусканий, а также объема и характера потребляемой жидкости, в течение определенного промежутка времени.
Заболеваемость. Медико-статистический показатель, определяющий число заболеваний, впервые зарегистрированных за календарный год среди населения, проживающего на какой-то конкретной территории. Является одним из критериев оценки здоровья населения.
Инструментальные методы исследования. Методы, для выполнения которых требуется специальная аппаратура.
Недержание мочи. Это патологическое состояние, характеризующееся любым непроизвольным выделением мочи из уретры.
Недержание мочи при напряжении (стрессовое). Жалоба пациента на непроизвольное выделение мочи из уретры при физических усилиях, кашле и чихании.
Ургентное (императивное) недержание мочи. Жалоба пациента на непроизвольное выделение мочи из уретры при интенсивных повелительных позывах к мочеиспусканию.
Энурез (ночное недержание мочи). Жалоба пациента на непроизвольное выделение мочи из уретры во время сна.
Ситуационное недержание мочи. Жалоба пациента на непроизвольное выделение мочи из уретры при различных обстоятельствах, например, при половом акте, смехе ;
Парадоксальная ишурия. Жалоба пациента на непроизвольное выделение мочи из уретры при одновременно существующей хронической задержке мочи.
Операция TVT. Операция с применением свободной синтетической субуретральной петли.
Гиперактивный мочевой пузырь. Комплекс симптомов, сопровождающийся ургентными позывами к мочеиспусканию, а также учащенным мочеиспусканием и ноктурией, НМ или без такового, при отсутствии доказанной инфекции мочевыводящих путей или другой очевидной патологии нижнего отдела мочевыводящих путей.
Распространенность заболевания. Медико-статистический показатель, определяющий распространенность зарегистрированных заболеваний, как вновь возникших, так и ранее существовавших, по поводу которых были первичные обращения в календарном году.
Скрининг. Система первичного обследования групп клинически бессимптомных лиц с целью выявления случаев заболевания.
Факторы риска. Это любые предрасполагающие факторы, увеличивающие вероятность возникновения или ухудшения болезни.
Остаточная моча. Объём мочи, который остается в мочевом пузыре после мочеиспускания (в норме до 50 мл). Наличие остаточной мочи отражает плохую эффективность мочеиспускания. К появлению остаточной мочи приводят инфравезикальная обструкция (чаще у мужчин с заболеваниями предстательной железы), а также снижение или отстутствие сократительной способности детрузора идиопатического или нейрогенного характера. Остаточная моча может являться причиной ИМП, приводить к расширению ВМП и почечной недостаточности. Для измерения объема остаточной мочи используют катетеризацию мочевого пузыря или ультразвуковое исследование (предпочтительно).
Описание
Недержание мочи (НМ) - это патологическое состояние, характеризующееся любым непроизвольным выделением мочи из уретры.

Причины
Выделяют четыре вида недержания мочи: ургентное (от англ. urge - повелительное), cтрессовое (от англ. stress-напряжение) (недержание мочи при напряжении), вследствие переполнения мочевого пузыря и функциональное.
Недержание мочи (НМ) при напряжении, или стрессовое недержание мочи (СНМ), может быть двух основных видов: заболевание, связанное с дислокацией и ослаблением связочного аппарата неизмененного мочеиспускательного канала и уретровезикального сегмента, что относится к анатомическому недержанию мочи, и заболевание, связанное с изменениями в самом мочеиспускательном канале и сфинктерном аппарате, приводящими к нарушению функции замыкательного аппарата.
Ургентное недержание мочи (УНМ) связано с непроизвольными сокращениями мочевого пузыря. Это состояние может быть связано с нейрогенными проблемами, такими как снижение ингибирующего контроля со стороны центральной нервной системы или же нарушениями функции уротелия, что может приводить к активации афферентных рефлексов мочевого пузыря.
Недержание мочи у мужчин возникает, как правило, после ранее перенесенных операций на предстательной железе, в ходе которых может быть повреждение сфинктера уретры. Наиболее частыми причинами недержания мочи у мужчин являются радикальная простатэктомия и трансуретральные операции на простате. У мужчин в такой ситуации чаще имеет место стрессовая форма недержания мочи. Ургентное недержание мочи у мужчин может иметь место независимо от ранее проводимых операций и встречается чаще с увеличением возраста больных.
К недержанию мочи при переполнении мочевого пузыря приводят снижение или отсутствие сократительной активности детрузора и длительно существующая инфравезикальная обструкция. Снижение или отсутствие сократительной способности детрузора - результат нарушения иннервации мочевого пузыря (травмы и заболевания на уровне сакрального отдела спинного мозга, диабетическая полинейропатия, повреждение нервных волокон при операциях на органах малого таза ).
Инфравезикальная обструкция чаще встречается у мужчин. Ее вызывают доброкачественная гиперплазия и рак предстательной железы, стриктура уретры.
Функциональное недержание мочи возникает при наличии внешних функциональных препятствий для мочеиспускания на фоне нормального функционирования мочевых путей. Может быть связано со снижением когнитивных функций, мобильности, действием психологических факторов (например, снижение мотивации) или факторов окружающей среды (ограничение доступности туалета).
Недержание мочи, особенно у пожилых людей, связано с различными сопутствующими заболеваниями, включая сердечную недостаточность, хроническую почечную недостаточность, сахарный диабет, хроническую обструктивную болезнь легких, неврологические заболевания, включая инсульт и рассеянный склероз, общее когнитивное нарушение, расстройства сна, например, апноэ во сне, депрессию и метаболический синдром.
Недержание мочи (НМ) при напряжении, или стрессовое недержание мочи (СНМ), может быть двух основных видов: заболевание, связанное с дислокацией и ослаблением связочного аппарата неизмененного мочеиспускательного канала и уретровезикального сегмента, что относится к анатомическому недержанию мочи, и заболевание, связанное с изменениями в самом мочеиспускательном канале и сфинктерном аппарате, приводящими к нарушению функции замыкательного аппарата.
Ургентное недержание мочи (УНМ) связано с непроизвольными сокращениями мочевого пузыря. Это состояние может быть связано с нейрогенными проблемами, такими как снижение ингибирующего контроля со стороны центральной нервной системы или же нарушениями функции уротелия, что может приводить к активации афферентных рефлексов мочевого пузыря.
Недержание мочи у мужчин возникает, как правило, после ранее перенесенных операций на предстательной железе, в ходе которых может быть повреждение сфинктера уретры. Наиболее частыми причинами недержания мочи у мужчин являются радикальная простатэктомия и трансуретральные операции на простате. У мужчин в такой ситуации чаще имеет место стрессовая форма недержания мочи. Ургентное недержание мочи у мужчин может иметь место независимо от ранее проводимых операций и встречается чаще с увеличением возраста больных.
К недержанию мочи при переполнении мочевого пузыря приводят снижение или отсутствие сократительной активности детрузора и длительно существующая инфравезикальная обструкция. Снижение или отсутствие сократительной способности детрузора - результат нарушения иннервации мочевого пузыря (травмы и заболевания на уровне сакрального отдела спинного мозга, диабетическая полинейропатия, повреждение нервных волокон при операциях на органах малого таза ).
Инфравезикальная обструкция чаще встречается у мужчин. Ее вызывают доброкачественная гиперплазия и рак предстательной железы, стриктура уретры.
Функциональное недержание мочи возникает при наличии внешних функциональных препятствий для мочеиспускания на фоне нормального функционирования мочевых путей. Может быть связано со снижением когнитивных функций, мобильности, действием психологических факторов (например, снижение мотивации) или факторов окружающей среды (ограничение доступности туалета).
Недержание мочи, особенно у пожилых людей, связано с различными сопутствующими заболеваниями, включая сердечную недостаточность, хроническую почечную недостаточность, сахарный диабет, хроническую обструктивную болезнь легких, неврологические заболевания, включая инсульт и рассеянный склероз, общее когнитивное нарушение, расстройства сна, например, апноэ во сне, депрессию и метаболический синдром.
|
|
Эпидемиология
Эпидемиологические данные показывают, что НМ при напряжении (НМПН) -широко распространено в Северной Америке и странах Европы, где от 34 до 38% женщин страдают этим заболеванием, распространённость ургентного недержания мочи согласно тому же эпидемиологическому исследованию составляет до 14% [1]. Распространенность недержания мочи у пациентов в возрасте старше 60 лет составляет 10,4% среди мужчин и 19,3% среди женщин и увеличивается с возрастом.
Несмотря на то, что НМ достаточно широко распространено, обращаемость за помощью в нашей стране низкая. В развитых странах число обращающихся к специалисту пациенток составляет около 30%, а в России - не более 10% [2]. Данный факт обусловлен многими причинами, в частности неосведомленностью пациентов и врачей амбулаторного звена, отсутствием информации, интимностью проблемы и отношением больных к данной проблеме как к естественному процессу старения.
Недержание мочи не представляет угрозу для жизни, но значительно нарушает ее качествo, функциональную активность, приводит к развитию социальной изоляции и депрессии, повышает риск развития падений и пролежней. Кроме того, недержание мочи является одной из причин институализации пожилых людей и приводит к большим экономическим затратам.
R32 - Недержание мочи неуточненное.
Несмотря на то, что НМ достаточно широко распространено, обращаемость за помощью в нашей стране низкая. В развитых странах число обращающихся к специалисту пациенток составляет около 30%, а в России - не более 10% [2]. Данный факт обусловлен многими причинами, в частности неосведомленностью пациентов и врачей амбулаторного звена, отсутствием информации, интимностью проблемы и отношением больных к данной проблеме как к естественному процессу старения.
Недержание мочи не представляет угрозу для жизни, но значительно нарушает ее качествo, функциональную активность, приводит к развитию социальной изоляции и депрессии, повышает риск развития падений и пролежней. Кроме того, недержание мочи является одной из причин институализации пожилых людей и приводит к большим экономическим затратам.
1,4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем.
N39,3 - Непроизвольное мочеиспускание.R32 - Недержание мочи неуточненное.
Классификация
1,5 Классификация заболевания или состояния (группы заболеваний или состояний).
Согласно классификации Международного общества по удержанию мочи (ICS), выделяют следующие виды недержания мочи:• стрессовое недержание мочи (СНМ), или недержание мочи при напряжении, - непроизвольное выделение мочи при внезапном повышении внутрибрюшного давления и недостаточности сфинктерного аппарата уретры, а также при дислокации и ослаблении связочного аппарата неизмененного мочеиспускательного канала и уретровезикального сегмента, которые возникают при кашле, чихании, физических нагрузках ;
• ургентное (императивное) недержание - непроизвольное выделение мочи при внезапном нестерпимом повелительном позыве к мочеиспусканию, обусловленном непроизвольными сокращениями детрузора; служит проявлением ГАМП;
• смешанное (комбинированное) недержание мочи сопровождается проявлением и стрессового, и ургентного недержания.
Описанные типы недержания мочи встречаются наиболее часто, однако существует ещё несколько редко встречающихся типов:
• энурез, или ночное недержание мочи, - возникает во время сна;
• ситуационное недержание - непроизвольное выделение мочи при различных обстоятельствах, например, при половом акте, оргазме, смехе ;
• парадоксальная ишурия - жалоба на недержание мочи при одновременной хронической задержкой мочи.
• недержание мочи при переполнении мочевого пузыря (парадоксальная ишурия) - сочетание недержания мочи с хронической задержкой мочи.
В клинической практике широко применяют более простую и приемлемую для практического здравоохранения классификацию Д.В. Кана (1978), определяющую степень тяжести недержания мочи при напряжении. По Д.В. Кану, различают 3 степени недержания мочи: лёгкую, среднюю и тяжёлую [2].
При лёгкой степени непроизвольное выделение мочи отмечают только во время резкого и внезапного повышения внутрибрюшного давления: сильного кашля, быстрой ходьбы. При этом потеря мочи исчисляется всего несколькими каплями.
При средней тяжести клинические признаки появляются во время спокойной ходьбы, при лёгкой физической нагрузке.
При тяжёлой степени - пациенты полностью или почти полностью теряют мочу даже при изменении положения тела.
Клиническая картина
Недержание мочи возникает, если давление в мочевом пузыре превышает давление внутри мочеиспускательного канала. Истинное НМ при напряжении может появляться при изменении положения тела, физической нагрузке той или иной степени выраженности, при увеличении внутрибрюшного давления. Оно обусловлено снижением тонуса мышц тазового дна, ослаблением сфинктеров мочевого пузыря.
Основной жалобой пациентов со стрессовым недержанием является самопроизвольное отхождение мочи при кашле, чихании, физической нагрузке.
Ургентное недержание мочи сопровождается ургентными (императивными) позывами к мочеиспусканию, которые невозможно отсрочить и которые, зачастую, вызваны непроизвольным сокращением мочевого пузыря. Выделение мочи в таких случаях обильное.
Нейрогенное НМ возникает при повреждениях головного и спинного мозга, спинномозговой грыже. Оно может быть как стрессовым, так и ургентным.
Экстрауретральное непроизвольное выделение мочи (ложное недержание) может быть связано с врождёнными или приобретёнными дефектами мочеточника, мочевого пузыря или мочеиспускательного канала. Приобретённые дефекты, ведущие к ложному недержанию мочи, как правило, связаны с травмой, в результате которой нарушается целостность мочевыводящих путей с последующим образованием мочевых свищей, открывающихся на кожу, во влагалище или прямую кишку. Также могут врожденные изменения - врожденные или приобретенные дефекты мочеточника, мочевого пузыря или мочеиспускательного канала, например, при экстрофии мочевого пузыря, тотальной эписпадии уретры, тотальной гипоспадии уретры, эктопии устьев мочеточников с необычным расположением их, например, в уретре или влагалище.
Основной жалобой пациентов со стрессовым недержанием является самопроизвольное отхождение мочи при кашле, чихании, физической нагрузке.
Ургентное недержание мочи сопровождается ургентными (императивными) позывами к мочеиспусканию, которые невозможно отсрочить и которые, зачастую, вызваны непроизвольным сокращением мочевого пузыря. Выделение мочи в таких случаях обильное.
Нейрогенное НМ возникает при повреждениях головного и спинного мозга, спинномозговой грыже. Оно может быть как стрессовым, так и ургентным.
Экстрауретральное непроизвольное выделение мочи (ложное недержание) может быть связано с врождёнными или приобретёнными дефектами мочеточника, мочевого пузыря или мочеиспускательного канала. Приобретённые дефекты, ведущие к ложному недержанию мочи, как правило, связаны с травмой, в результате которой нарушается целостность мочевыводящих путей с последующим образованием мочевых свищей, открывающихся на кожу, во влагалище или прямую кишку. Также могут врожденные изменения - врожденные или приобретенные дефекты мочеточника, мочевого пузыря или мочеиспускательного канала, например, при экстрофии мочевого пузыря, тотальной эписпадии уретры, тотальной гипоспадии уретры, эктопии устьев мочеточников с необычным расположением их, например, в уретре или влагалище.
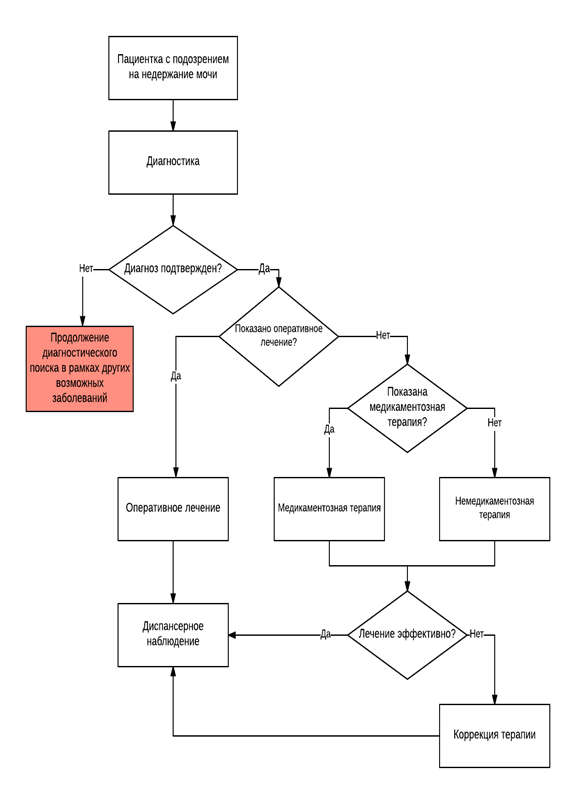
Диагностика
Критерии установления диагноза/состояния. На основании патогномоничных данных:
Для стрессового недержания мочи.
• наличия в анамнезе эпизодов недержания мочи, связанных с физической нагрузкой, кашлем, чиханием, ходьбой, изменением положения тела или другими состояниями, приводящими к повышению внутрибрюшного давления.
• физикального обследования - наличие положительной кашлевой пробы.
• инструментального обследования (отсутствие остаточной мочи при УЗИ).
Для ургентного недержания мочи.
• наличия в анамнезе эпизодов недержания мочи, связанных с повелительными позывами к мочеиспусканию, иногда сопровождающемуся учащенным мочеиспусканием и ноктурией.
• физикального обследования - наличие отрицательной кашлевой пробы.
• инструментального обследования (отсутствие остаточной мочи при УЗИ).
Для смешанного недержания мочи.
• наличия в анамнезе эпизодов недержания мочи, связанных с повелительными позывами к мочеиспусканию, иногда сопровождающемуся учащенным мочеиспусканием и ноктурией в сочетании с наличием в анамнезе эпизодов недержания мочи, связанных с физической нагрузкой, кашлем, чиханием, ходьбой, изменением положения тела или другими состояниями, приводящими к повышению внутрибрюшного давления.
• физикального обследования - наличие положительной кашлевой пробы.
• инструментального обследования (отсутствие остаточной мочи при УЗИ).
Для парадоксальной ишурии.
• наличия в анамнезе эпизодов недержания мочи в сочетании с хронической задержкой мочи.
• инструментального обследования (наличие остаточной мочи при УЗИ).
Для ситуационного недержания мочи.
• жалобы на непроизвольное выделение мочи при различных обстоятельствах, например, при половом акте, оргазме, смехе.
• инструментального обследования (отсутствие остаточной мочи при УЗИ).
У женщин сбор акушерского и гинекологического анамнеза помогает понять причину и выявить факторы риска, которые могут определять тактику лечения. Кроме того, необходимо спрашивать пациента о сопутствующих заболеваниях и приеме каких-либо медикаментозных препаратов, поскольку они могут влиять на развитие недержания мочи.
• При сборе жалоб и анамнеза у пациентов с недержанием мочи рекомендуется выявлять характер жалоб, факторы, провоцирующие недержание, наличие болевого синдрома, гематурии, рецидивирующих инфекций мочевыводящих путей (ИМП), операций на ОМТ, лучевой терапии, наличие сопутствующих заболеваний и приеме лекарственных препаратов [2][3].
Обязательным является определение когнитивного статуса пожилого пациента с применением опросника Мини-ког (Приложение Д3).
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. При сборе анамнеза и оценке общего состояния пациента следует обратить внимание на следующие аспекты - выявление сопутствующих заболеваний, которые могут иметь огромное влияние на развитие недержания мочи или кала и пролапса тазовых органов (ПТО); выявление медикаментозных препаратов, которые принимает пациент по поводу других заболеваний, которые могут способствовать возникновению недержания мочи. Анамнестическим сведением также является уточнение количества приема жидкости, в том числе характер принимаемой жидкости. У мужчин следует уточнить, какие операции ранее выполнялись на предстательной железе и мочевом пузыре. Гематурия является показанием к выполнению цистоскопии.
• Рекомендуется перед началом лечения проводить тщательный физикальный осмотр с обязательным осмотром в гинекологическом кресле пациенток женского пола для дифференциальной диагностики между различными типами недержания мочи и планирования дальнейшего лечения [3].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. При физикальном осмотре пациента следует обратить внимание на нижеследующие аспекты. Абдоминальное обследование: пальпация живота, области мочевого пузыря, выявление послеоперационных рубцов. При влагалищном исследовании важно оценить состояние слизистой оболочки влагалища и наружных половых органов. У мужчин проводится тщательный осмотр мочеполовых органов, в том числе ректальный осмотр предстательной железы. Ректальный осмотр является обязательным также у пациентов, перенесших радикальную простатэктомию для исключения локального роста опухоли простаты.
• Рекомендуется выполнение кашлевого теста при наполненном мочевом пузыре всем пациентам с НМ для дифференциальной диагностики между различными типами недержания мочи и планирования дальнейшего лечения [3].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Положительным считается тест, при котором при кашле, натуживании или другом физическом усилии отмечается выделение мочи из наружного отверстия уретры. Следует обратить внимание, что кашлевой тест следует выполнять при наполненном мочевом пузыре не менее 300 мл. Кашлевой тест можно выполнять как в гинекологическом кресле, так и в положении стоя. При истинном стрессовом недержании мочи выделение мочи должно быть зафиксировано одномоментно с кашлевым толчком.
• Рекомендуется заполнять дневники мочеиспусканий пациентам, страдающим НМ, до начала лечения на протяжении не менее 3 дней для оценки частоты мочеиспусканий, интенсивности позывов и частоты недержания мочи [4,5].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. Определение частоты мочеиспусканий и выраженности симптомов нарушенного мочеиспускания представляет собой важный шаг в оценке и лечении дисфункции нижних мочевыводящих путей, включая НМ. Дневники мочеиспусканий относят к полуобъективному методу количественной оценки симптомов, включая количество эпизодов недержания мочи. Они также позволяют определить уродинамические параметры, например, объем мочеиспускания, суточный и ночной диурез. Для описания дневников мочеиспусканий иногда используют другие термины - дневники частоты/объема мочеиспусканий и дневники мочевого пузыря.
Дневник мочеиспусканий должен отражать время каждого мочеиспускания и объем выделенной мочи, эпизоды неудержимых позывов к мочеиспусканию или эпизоды недержания мочи, а также информацию о питьевом режиме в дни заполнения [5,6]. Данные, полученные из дневников мочеиспусканий, помогают объективизировать жалобы пациента. Кроме того, объем мочеиспускания позволяет предположить такие диагнозы, как гиперактивный мочевой пузырь (ГАМП) или полиурия. Дневники также можно использовать для оценки эффективности лечения. У пациентов с НМ тяжелой степени дневник мочеиспусканий не дает возможности точно оценить 24-часовой диурез, поскольку объем выделенной мочи может быть ниже общей вместимости мочевого пузыря. Дневники мочеиспусканий, заполняемые от 3 до 7 дней, чувствительны к изменениям и представляют собой достоверный критерий эффективности лечения.
• Рекомендуется для субъективной оценки состояния пациента, страдающего НМ, использовать опросники и шкалы [6].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Валидированные шкалы симптомов, специфические для заболевания, помогают в оценке выраженности симптомов, таких как интенсивность ургентных позывов. Опросники помогают в скрининге и дифференциации типов недержания мочи, в стандартизированной оценке симптомов. Кроме того, они используются для динамической оценки состояния пациента и эффективности лечения. Опросник, валидированный для русского языка, представлен в Приложении Г.
• Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Не рекомендуется рутинное лечение бессимптомной бактериурии у пожилых пациентов с целью уменьшения выраженности недержания мочи [7,8].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. У пациентов с НМ и сопутствующей мочевой инфекцией рекомендуется устранить проявления инфекции. Лечение бессимптомной бактериурии у пожилых пациентов в надежде устранить НМ не рекомендовано. Общий анализ мочи с отрицательным результатом теста на нитриты и лейкоцитурию позволяет исключить ИМП у пациентов с НМ и его необходимо включать в обследование всех пациентов с НМ, с выполнением при необходимости посева мочи на стерильность (бактериологического исследования мочи с определением чувствительности к антибиотикам). НМ может развиваться на фоне симптоматической ИМП или усиливаться на фоне ИМП [7]]. У пациентов, получающих уход на дому, лечение бессимптомной бактериурии не влияет на количество эпизодов и выраженность недержания мочи [8].
По данным общего анализа мочи, среди пациентов с расстройствами мочеиспускания легко обнаружить группу пациентов с инфекцией мочевыводящих путей, которая служит причиной симптомов со стороны нижних мочевыводящих путей. Такие пациенты легко поддаются лечению. Проведение анализа мочи может варьировать от использования тест-полосок до микроскопии мочи и бактериологического исследования (при наличии показаний).
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. У пациентов с подозрением на дисфункции мочевыводящих путей определение остаточной мочи должно быть частью первоначального обследования, особенно если результат исследования, скорее всего, будет влиять на выбор лечения (например, у неврологических пациентов). Ультразвуковое исследование для определения остаточной мочи проводится также при осложнённом недержании мочи или использовании медикаментозных препаратов, которые могут привести к развитию дисфункции нижних мочевыводящих путей. В случае парадоксальной ишурии у больного НМ сочетается с хронической задержкой мочи.
Комплексное уродинамическое исследование (КУДИ) - это функциональное исследование нижних мочевыводящих путей, включающее в себя несколько тестов: урофлоуметрию, цистометрию наполнения и цистометрию опорожнения.
• Рекомендуется выполнять КУДИ для оценки степени дисфункции НМП в следующих случаях [11-13]:
• когда результаты могут изменить выбор лечения, например, выбор более инвазивного метода лечения недержания мочи и ПТО;
• в рамках начальной и долгосрочной программы наблюдения при некоторых типах нейрогенной дисфункции нижних мочевыводящих путей;
• у пациентов с рецидивами недержания мочи после хирургических операций по устранению недержания;
• в случае осложнённого недержания мочи;
• в случае недержания мочи у мужчин [14].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии. Уродинамическое исследование является единственным методом, позволяющим определить и охарактеризовать функцию и дисфункцию нижних мочевыводящих путей у нейрогенных пациентов с НМ, с отдельной оценкой сократительной способности детрузора и активности наружного сфинктера уретры, а также синхронность функционирования при мочеиспускании. Для объективной оценки функции и дисфункции НМП пациентам с нейрогенными дисфункциями нижних мочевыводящих путей и нейрогенным НМ рекомендовано проводить комплексное уродинамическое исследование для всех пациентов.
• Не рекомендуется рутинное выполнение комплексного уродинамического исследования, включающего урофлоуметрию, цистометрию наполнения и цистометрию опорожнения, всем пациентам при проведении консервативного лечения недержания мочи [15].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарий. Начальным может быть ультразвуковое исследование или обзорная рентгенография. Визуализация верхних мочевыводящих путей рекомендуется в конкретных ситуациях. К ним относятся:
• наличие гематурии;
• наличие нейрогенного недержания мочи, например, при миелодисплазии, травмах спинного мозга;
• наличие недержания мочи, которое ассоциировано с наличием значительного количества остаточной мочи;
• наличие сосуществующей боли в пояснице (в области почек);
• выявление выраженного ПТО, ранее не леченного;
• подозрение на экстрауретральное НМ;
• у детей с НМ и инфекцией мочевыводящих путей;
• полученные результаты уродинамического исследования указывают на низкую растяжимость (комплаентность) мочевого пузыря.
По результатам исследований ультразвуковое исследование обладает большей диагностической ценностью, чем рентгенография.
• Цистоуретроскопия не рекомендуется как рутинное исследование всем пациентам НМ, и может выполняться при наличии следующих показаний [3,16]:
• у пациентов с осложнённым и рецидивирующим НМ (например, после неудачной хирургической операции).
• при первоначальном обследовании выявлены другие патологические изменения, например, гематурия;
• при наличии боли или дискомфорта в области мочевого пузыря у пациентов с симптомами со стороны мочевыводящих путей эндоскопия может выявить внутрипузырное поражение (например, опухоль);
• при подозрении на наличие урогенитальных свищей и экстрауретрального недержания мочи [17].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
Комментарии. Сложность для диагностики (с целью выявления ложного недержания мочи) в основном представляют различные эктопии устья мочеточника, особенно при удвоении мочеточников. Эктопированное устье находят при инструментальном исследовании (уретроскопии, осмотре влагалища в зеркалах, ректоскопии). Иногда целесообразно одновременное применение индигокарминовой пробы. Внутривенно вводят 5 мл 0,4% раствора индигокармина и наблюдают за его выделением с мочой из эктопированного устья. При рецидивных формах недержания мочи следует исключить протрузии субуретральных слингов в уретру и мочевой пузырь, урогенитальные свищи.
• Не рекомендуется рутинное выполнение исследований по визуализации верхних мочевыводящих путей и цистоскопии у пациентов НМ [15,16].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
Комментарии. Данные исследования показаны только при наличии рецидива недержания мочи, большого количества остаточной мочи, затрудненного мочеиспускания, гематурии, эктопии устья мочеточника или при тазовой боли.
Для стрессового недержания мочи.
• наличия в анамнезе эпизодов недержания мочи, связанных с физической нагрузкой, кашлем, чиханием, ходьбой, изменением положения тела или другими состояниями, приводящими к повышению внутрибрюшного давления.
• физикального обследования - наличие положительной кашлевой пробы.
• инструментального обследования (отсутствие остаточной мочи при УЗИ).
Для ургентного недержания мочи.
• наличия в анамнезе эпизодов недержания мочи, связанных с повелительными позывами к мочеиспусканию, иногда сопровождающемуся учащенным мочеиспусканием и ноктурией.
• физикального обследования - наличие отрицательной кашлевой пробы.
• инструментального обследования (отсутствие остаточной мочи при УЗИ).
Для смешанного недержания мочи.
• наличия в анамнезе эпизодов недержания мочи, связанных с повелительными позывами к мочеиспусканию, иногда сопровождающемуся учащенным мочеиспусканием и ноктурией в сочетании с наличием в анамнезе эпизодов недержания мочи, связанных с физической нагрузкой, кашлем, чиханием, ходьбой, изменением положения тела или другими состояниями, приводящими к повышению внутрибрюшного давления.
• физикального обследования - наличие положительной кашлевой пробы.
• инструментального обследования (отсутствие остаточной мочи при УЗИ).
Для парадоксальной ишурии.
• наличия в анамнезе эпизодов недержания мочи в сочетании с хронической задержкой мочи.
• инструментального обследования (наличие остаточной мочи при УЗИ).
Для ситуационного недержания мочи.
• жалобы на непроизвольное выделение мочи при различных обстоятельствах, например, при половом акте, оргазме, смехе.
• инструментального обследования (отсутствие остаточной мочи при УЗИ).
2,1 Жалобы и анамнез.
Тщательный сбор анамнеза имеет фундаментальное значение в клиническом процессе. Несмотря на отсутствие формальных данных, достигнуто однозначное согласие в том, что сбор анамнеза представляет собой первый шаг в обследовании пациента с НМ. Он должен включать тип, длительность и тяжесть недержания мочи и связь с другими симптомами нарушенного мочеиспускания. После сбора анамнеза необходимо определить тип недержания мочи: стрессовое, ургентное или смешанное. Также следует выявлять пациентов, которых необходимо срочно направлять другим специалистам, включая лиц с болевым синдромом, гематурией, рецидивирующими инфекциями мочевыводящих путей (ИМП), операциями на органах малого таза (ОМТ), особенно на предстательной железе, лучевой терапией, постоянным подтеканием мочи, свидетельствующим о наличии свища, затрудненным мочеиспусканием или подозрением на неврологические заболевания.У женщин сбор акушерского и гинекологического анамнеза помогает понять причину и выявить факторы риска, которые могут определять тактику лечения. Кроме того, необходимо спрашивать пациента о сопутствующих заболеваниях и приеме каких-либо медикаментозных препаратов, поскольку они могут влиять на развитие недержания мочи.
• При сборе жалоб и анамнеза у пациентов с недержанием мочи рекомендуется выявлять характер жалоб, факторы, провоцирующие недержание, наличие болевого синдрома, гематурии, рецидивирующих инфекций мочевыводящих путей (ИМП), операций на ОМТ, лучевой терапии, наличие сопутствующих заболеваний и приеме лекарственных препаратов [2][3].
Обязательным является определение когнитивного статуса пожилого пациента с применением опросника Мини-ког (Приложение Д3).
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. При сборе анамнеза и оценке общего состояния пациента следует обратить внимание на следующие аспекты - выявление сопутствующих заболеваний, которые могут иметь огромное влияние на развитие недержания мочи или кала и пролапса тазовых органов (ПТО); выявление медикаментозных препаратов, которые принимает пациент по поводу других заболеваний, которые могут способствовать возникновению недержания мочи. Анамнестическим сведением также является уточнение количества приема жидкости, в том числе характер принимаемой жидкости. У мужчин следует уточнить, какие операции ранее выполнялись на предстательной железе и мочевом пузыре. Гематурия является показанием к выполнению цистоскопии.
2,2 Физикальное обследование.
В клинических исследованиях получено мало данных о том, что проведение физикального исследования способствует более эффективному лечению, но достигнут консенсус, что оно остается важной частью обследования пациентов с НМ. Обследование должно включать осмотр области живота для пальпации мочевого пузыря (наполненного) или других образований, осмотр промежности и пальцевое ректальное исследование предстательной железы и/или влагалищное исследование. Исследование промежности у женщин включает оценку эстрогенного статуса и тщательный осмотр на предмет сопутствующего пролапса ОМТ. При достаточном наполнении мочевого пузыря кашлевой тест позволяет диагностировать СНМ, а с помощью влагалищного исследования можно оценить способность мышц тазового дна к сокращению и подвижность уретры.• Рекомендуется перед началом лечения проводить тщательный физикальный осмотр с обязательным осмотром в гинекологическом кресле пациенток женского пола для дифференциальной диагностики между различными типами недержания мочи и планирования дальнейшего лечения [3].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. При физикальном осмотре пациента следует обратить внимание на нижеследующие аспекты. Абдоминальное обследование: пальпация живота, области мочевого пузыря, выявление послеоперационных рубцов. При влагалищном исследовании важно оценить состояние слизистой оболочки влагалища и наружных половых органов. У мужчин проводится тщательный осмотр мочеполовых органов, в том числе ректальный осмотр предстательной железы. Ректальный осмотр является обязательным также у пациентов, перенесших радикальную простатэктомию для исключения локального роста опухоли простаты.
• Рекомендуется выполнение кашлевого теста при наполненном мочевом пузыре всем пациентам с НМ для дифференциальной диагностики между различными типами недержания мочи и планирования дальнейшего лечения [3].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Положительным считается тест, при котором при кашле, натуживании или другом физическом усилии отмечается выделение мочи из наружного отверстия уретры. Следует обратить внимание, что кашлевой тест следует выполнять при наполненном мочевом пузыре не менее 300 мл. Кашлевой тест можно выполнять как в гинекологическом кресле, так и в положении стоя. При истинном стрессовом недержании мочи выделение мочи должно быть зафиксировано одномоментно с кашлевым толчком.
• Рекомендуется заполнять дневники мочеиспусканий пациентам, страдающим НМ, до начала лечения на протяжении не менее 3 дней для оценки частоты мочеиспусканий, интенсивности позывов и частоты недержания мочи [4,5].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. Определение частоты мочеиспусканий и выраженности симптомов нарушенного мочеиспускания представляет собой важный шаг в оценке и лечении дисфункции нижних мочевыводящих путей, включая НМ. Дневники мочеиспусканий относят к полуобъективному методу количественной оценки симптомов, включая количество эпизодов недержания мочи. Они также позволяют определить уродинамические параметры, например, объем мочеиспускания, суточный и ночной диурез. Для описания дневников мочеиспусканий иногда используют другие термины - дневники частоты/объема мочеиспусканий и дневники мочевого пузыря.
Дневник мочеиспусканий должен отражать время каждого мочеиспускания и объем выделенной мочи, эпизоды неудержимых позывов к мочеиспусканию или эпизоды недержания мочи, а также информацию о питьевом режиме в дни заполнения [5,6]. Данные, полученные из дневников мочеиспусканий, помогают объективизировать жалобы пациента. Кроме того, объем мочеиспускания позволяет предположить такие диагнозы, как гиперактивный мочевой пузырь (ГАМП) или полиурия. Дневники также можно использовать для оценки эффективности лечения. У пациентов с НМ тяжелой степени дневник мочеиспусканий не дает возможности точно оценить 24-часовой диурез, поскольку объем выделенной мочи может быть ниже общей вместимости мочевого пузыря. Дневники мочеиспусканий, заполняемые от 3 до 7 дней, чувствительны к изменениям и представляют собой достоверный критерий эффективности лечения.
• Рекомендуется для субъективной оценки состояния пациента, страдающего НМ, использовать опросники и шкалы [6].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Валидированные шкалы симптомов, специфические для заболевания, помогают в оценке выраженности симптомов, таких как интенсивность ургентных позывов. Опросники помогают в скрининге и дифференциации типов недержания мочи, в стандартизированной оценке симптомов. Кроме того, они используются для динамической оценки состояния пациента и эффективности лечения. Опросник, валидированный для русского языка, представлен в Приложении Г.
2,3 Лабораторные диагностические исследования.
• Рекомендуется выполнять общий анализ мочи при первичном обследовании пациентов с НМ, для достоверного исключения ИМП [3].• Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Не рекомендуется рутинное лечение бессимптомной бактериурии у пожилых пациентов с целью уменьшения выраженности недержания мочи [7,8].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. У пациентов с НМ и сопутствующей мочевой инфекцией рекомендуется устранить проявления инфекции. Лечение бессимптомной бактериурии у пожилых пациентов в надежде устранить НМ не рекомендовано. Общий анализ мочи с отрицательным результатом теста на нитриты и лейкоцитурию позволяет исключить ИМП у пациентов с НМ и его необходимо включать в обследование всех пациентов с НМ, с выполнением при необходимости посева мочи на стерильность (бактериологического исследования мочи с определением чувствительности к антибиотикам). НМ может развиваться на фоне симптоматической ИМП или усиливаться на фоне ИМП [7]]. У пациентов, получающих уход на дому, лечение бессимптомной бактериурии не влияет на количество эпизодов и выраженность недержания мочи [8].
По данным общего анализа мочи, среди пациентов с расстройствами мочеиспускания легко обнаружить группу пациентов с инфекцией мочевыводящих путей, которая служит причиной симптомов со стороны нижних мочевыводящих путей. Такие пациенты легко поддаются лечению. Проведение анализа мочи может варьировать от использования тест-полосок до микроскопии мочи и бактериологического исследования (при наличии показаний).
2,4 Инструментальные диагностические исследования.
• Рекомендуется определение объёма остаточной мочи при ультразвуковом исследовании у пациентов с НМ и симптомами нарушенного мочеиспускания для исключения хронической задержки мочи и парадоксальной ишурии [9,10].Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. У пациентов с подозрением на дисфункции мочевыводящих путей определение остаточной мочи должно быть частью первоначального обследования, особенно если результат исследования, скорее всего, будет влиять на выбор лечения (например, у неврологических пациентов). Ультразвуковое исследование для определения остаточной мочи проводится также при осложнённом недержании мочи или использовании медикаментозных препаратов, которые могут привести к развитию дисфункции нижних мочевыводящих путей. В случае парадоксальной ишурии у больного НМ сочетается с хронической задержкой мочи.
Комплексное уродинамическое исследование (КУДИ) - это функциональное исследование нижних мочевыводящих путей, включающее в себя несколько тестов: урофлоуметрию, цистометрию наполнения и цистометрию опорожнения.
• Рекомендуется выполнять КУДИ для оценки степени дисфункции НМП в следующих случаях [11-13]:
• когда результаты могут изменить выбор лечения, например, выбор более инвазивного метода лечения недержания мочи и ПТО;
• в рамках начальной и долгосрочной программы наблюдения при некоторых типах нейрогенной дисфункции нижних мочевыводящих путей;
• у пациентов с рецидивами недержания мочи после хирургических операций по устранению недержания;
• в случае осложнённого недержания мочи;
• в случае недержания мочи у мужчин [14].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии. Уродинамическое исследование является единственным методом, позволяющим определить и охарактеризовать функцию и дисфункцию нижних мочевыводящих путей у нейрогенных пациентов с НМ, с отдельной оценкой сократительной способности детрузора и активности наружного сфинктера уретры, а также синхронность функционирования при мочеиспускании. Для объективной оценки функции и дисфункции НМП пациентам с нейрогенными дисфункциями нижних мочевыводящих путей и нейрогенным НМ рекомендовано проводить комплексное уродинамическое исследование для всех пациентов.
• Не рекомендуется рутинное выполнение комплексного уродинамического исследования, включающего урофлоуметрию, цистометрию наполнения и цистометрию опорожнения, всем пациентам при проведении консервативного лечения недержания мочи [15].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
2,5 Иные диагностические исследования.
• Всем пациентам с НМ визуализация нижних мочевыводящих путей и органов малого таза рекомендуется для исключения сопутствующей патологии нижних мочевых путей и органов малого таза [3].Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарий. Начальным может быть ультразвуковое исследование или обзорная рентгенография. Визуализация верхних мочевыводящих путей рекомендуется в конкретных ситуациях. К ним относятся:
• наличие гематурии;
• наличие нейрогенного недержания мочи, например, при миелодисплазии, травмах спинного мозга;
• наличие недержания мочи, которое ассоциировано с наличием значительного количества остаточной мочи;
• наличие сосуществующей боли в пояснице (в области почек);
• выявление выраженного ПТО, ранее не леченного;
• подозрение на экстрауретральное НМ;
• у детей с НМ и инфекцией мочевыводящих путей;
• полученные результаты уродинамического исследования указывают на низкую растяжимость (комплаентность) мочевого пузыря.
По результатам исследований ультразвуковое исследование обладает большей диагностической ценностью, чем рентгенография.
• Цистоуретроскопия не рекомендуется как рутинное исследование всем пациентам НМ, и может выполняться при наличии следующих показаний [3,16]:
• у пациентов с осложнённым и рецидивирующим НМ (например, после неудачной хирургической операции).
• при первоначальном обследовании выявлены другие патологические изменения, например, гематурия;
• при наличии боли или дискомфорта в области мочевого пузыря у пациентов с симптомами со стороны мочевыводящих путей эндоскопия может выявить внутрипузырное поражение (например, опухоль);
• при подозрении на наличие урогенитальных свищей и экстрауретрального недержания мочи [17].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
Комментарии. Сложность для диагностики (с целью выявления ложного недержания мочи) в основном представляют различные эктопии устья мочеточника, особенно при удвоении мочеточников. Эктопированное устье находят при инструментальном исследовании (уретроскопии, осмотре влагалища в зеркалах, ректоскопии). Иногда целесообразно одновременное применение индигокарминовой пробы. Внутривенно вводят 5 мл 0,4% раствора индигокармина и наблюдают за его выделением с мочой из эктопированного устья. При рецидивных формах недержания мочи следует исключить протрузии субуретральных слингов в уретру и мочевой пузырь, урогенитальные свищи.
• Не рекомендуется рутинное выполнение исследований по визуализации верхних мочевыводящих путей и цистоскопии у пациентов НМ [15,16].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
Комментарии. Данные исследования показаны только при наличии рецидива недержания мочи, большого количества остаточной мочи, затрудненного мочеиспускания, гематурии, эктопии устья мочеточника или при тазовой боли.
|
|
Лечение
Принимая во внимание тот факт, что недержание мочи в большинстве случаев не представляет собой угрозу жизни, в клинической практике принято начинать лечение с нехирургических методов лечения, поскольку они имеют менее значимые побочные эффекты. У пациентов пожилого и старческого возраста, у которых вследствие сопутствующих заболеваний имеются высокий риск оперативных вмешательств или противопоказания для медикаментозного и других видов консервативного лечения, важную роль в поддержании личной гигиены играют специальные средства для сбора мочи.
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
Комментарии. В клинической практике в отношении НМ принято вначале использовать нехирургические методы лечения, поскольку они обычно несут наименьший вред. Коррекция сопутствующих заболеваний, вероятно, позволяет уменьшить выраженность симптомов нарушенного мочеиспускания. Однако, часто это трудно оценить, поскольку пациенты могут страдать более чем одним заболеванием. Кроме того, вмешательства могут быть комбинированными или индивидуализированными, что не дает возможности определить, как изменение сопутствующей патологии влияет на НМ [18].
Рекомендуется тщательно собирать лекарственный анамнез у всех пациентов с недержанием мочи с целью выявления препаратов, которые вызвали или усилили недержание мочи [18].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 3).
Комментарии. Несмотря на то, что недержание мочи описано как побочный эффект многих лекарственных препаратов, эта информация получена преимущественно из неконтролируемых отчетов пациентов и постмаркетинговых наблюдений. У пациентов, особенно пожилого возраста, иногда трудно или невозможно дифференцировать влияние препаратов, сопутствующих заболеваний или старения на недержание мочи [18,19] .
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
• Рекомендуется убедиться, что пациенты с недержанием мочи и/или ухаживающие за ними лица информированы о доступных методах лечения, прежде чем предлагать устройства для сбора мочи [20,22].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии. В тех случаях, когда потенциально курабельные методы лечения невозможны или оказались неэффективны, важное значение для улучшения качества жизни и профилактики воспалительных изменений кожных покровов приобретают различные способы сбора мочи. Пациенты пожилого возраста нередко отдают предпочтение устройствам по сбору мочи, а не активному лечению, ввиду связанных с ним рисками. Эти устройства включают абсорбирующие прокладки, мочевые катетеры для постоянной и периодической катетеризации мочевого пузыря, внешние устройства для сбора мочи (уропрезерватив), компрессионные устройства полового члена для мужчин и интравагинальные устройства для женщин (пессарии, интрауретральные обтураторы, устройства для поднятия передней стенки влагалища и др). Использование вышеперечисленных устройств особенно актуально для пожилых пациентов, нуждающихся в уходе и с ограниченными возможностями. Зачастую у таких пациентов они являются единственно возможным способом остаться сухим.
В целом известно, что абсорбирующие средства эффективны в задерживании выделенной мочи; а пенильные зажимы эффективны в контроле над стрессовым НМ у мужчин [22][23].
• Пациентам, страдающим ургентными позывами к мочеиспусканию и НМ, рекомендуется снизить прием кофеин-содержащих напитков для снижения интенсивности ургентных позывов [23].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2).
Комментарий. Снижение приема кофеина в качестве дополнения к поведенческой терапии снижает ургентность, но не влияет на СНМ. Немногочисленные данные об усилении симптомов нарушенного мочеиспускания при избыточном потреблении кофеина привлекли внимание к тому, может ли ограничение его приема уменьшать выраженность недержания мочи. Необходимо помнить, что ограничение питьевого режима для пациентов пожилого и старческого возраста может быть опасным [24].
• Рекомендуется начинать лечение всех пациенток НМ с консервативной поведенческой терапии [25], а лечение стрессового недержания мочи с тренировки мышц тазового дна для повышения интервала между мочеиспусканиями [26][27].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 1).
Комментарии. Поведенческая терапия (тренировка мочевого пузыря) заключается в соблюдении пациентом заранее установленного и согласованного с врачом плана мочеиспусканий, пациент должен мочиться через определённые промежутки времени. Программа тренировки мочевого пузыря направлена на прогрессивное повышение интервала между мочеиспусканиями [28]. Упражнения для тазовых мышц с применением метода биологической обратной связи. Основа клинического использования упражнений для тазовых мышц у пациентов с ГАМП и уретрально-детрузорного рефлексов (рефлекторное торможение сократительной активности детрузора при произвольных сокращениях наружных анального и уретрального сфинктеров).
Рекомендуется выполнять 30-50 сокращений в день длительностью от 1 до 15-20 с. Задача метода биологической обратной связи - приобретение пациентом умения сокращать специфические мышечные группы под самостоятельным контролем.
В настоящее время основными препаратами для лечения ургентного НМ считаются блокаторы мускариновых холинэргических рецепторов (М-холиноблокаторы) и агонисты бета3-адренореценпторов (бета3-адреномиметики). М-холиноблокаторы различаются по фармакологическому профилю, например, аффинности к мускариновым рецепторам и режиму действия, по фармакокинетическим свойствам, например, растворимости в липидах и периоду полувыведения, а также по форме дозирования.
Оценку устранения или уменьшения выраженности ургентного НМ затрудняет отсутствие стандартизированных критериев «уменьшения» и использование в качестве основного критерия эффективности иных показателей, чем полное устранение. В систематических обзорах показан небольшой общий эффект от лечения, хотя он превосходит плацебо. Самым частым побочным эффектом считается сухость во рту, но иногда встречаются запоры, нечеткое зрение, усталость и когнитивные расстройства [29].
• Рекомендовать предлагать М-холинблокаторы или бета3-агонист взрослым пациентам с ургентным недержанием мочи при неэффективности консервативной терапии [30].
• Закрытоугольная форма глаукомы является абсолютным противопоказанием для назначения холинолитиков. Это обстоятельство нередко требует консультации офтольмолога перед назначением лечения.
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
• При непереносимости М-холиноблокаторов быстрого высвобождения у взрослых пациентов с УНМ рекомендуются лекарственные формы с замедленным высвобождением [31].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарии. Следует проводить раннюю оценку эффективности и побочных эффектов у пациентов, принимающих М-холиноблокаторы для лечения УНМ. При неэффективности М-холиноблокаторов можно увеличить дозу или предложить альтернативные варианты лечения.
В Российской Федерации используются следующие препараты группы М-холиноблокаторов:
• Оксибутинин, в дозе от 2,5 до 5 мг 3-4 раза в день (максимальная дозировка 20 мг/сут). Оксибутинин разрешен для применения у детей, страдающих НМ [32]. Препарат применяется с осторожностью у пациентов, страдающих когнитивными расстройствами.
• Толтеродин, применяется в дозе 2 или 4 мг в сутки. Имеет большее сродство к М-холинорецепторам мочевого пузыря, чем к подобным рецепторам слюнных желез [33].
• Фезотеродин, в дозе 4 или 8 мг в сутки, селективный препарат, который в организме метаболизируется в активный толтеродин. Возможно его применение у пожилых пациентов с риском деменции [34,35].
• Троспия хлорид, в дозе от 15 до 60 мг в сутки. Возможно его применение у пожилых пациентов с риском деменции [36]. Разрешен к применению у пациентов с нейрогенными расстройствами мочеиспускания.
• Солифенацин** является селективным холинолитиком. Применяется один раз в день в дозе 5 или 10 мг в сутки. Возможно применение солифенацина у пожилых пациентов [37].
Согласно большинству клинических исследований М-холиноблокаторов, приведенных выше, оценка эффективности и безопасности холинолитиков проводится через 4 недели от начала приема препаратов [37].
• Рекомендуется увеличение дозы назначенного препарата, назначение другого препарата из группы М-холиноблокаторов или агонистов бета3-адренорецепторов мирабегрона пациентам, у которых начальное медикаментозное лечение оказалось неэффективным через 4 недели от начала приема или вызвало побочные эффекты для обеспечения безопасного и эффективного [34-38].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. Если лечение взрослых пациентов с ургентным НМ М-холиноблокаторами короткого действия оказалось неэффективным, рекомендуется перейти на препараты более длительного действия, или препараты другой группы (агонисты бета-3-адренорецепторов).
Возможно также сочетание препаратов длительного действия (базовая терапия) и короткого действия (ситуационное применение) В отношении солифенацина**: у пациентов с более выраженной симптоматикой при наличии ургентного недержания мочи можно рекомендовать стартовую дозировку 10 мг, минуя 5 мг [39].
• Рекомендуется для купирования явлений НМ назначать агонист бета3-адренорецепторов мирабегрон пациентам с ургентным НМ как в качестве первичного метода лечения, так и при недостаточной эффективности М-холиноблокаторов, и при отсутствии неконтролируемой артериальной гипертензии. Если терапия М-холиноблокатором неэффективна, рассмотреть возможность повышения дозировки или переключения на альтернативу - агонистом бета3-адренорецепторов (Мирабегрон) или комбинацию (агонист бета3-адренорецепторов + М-холиноблокатор) [40].
3,1,4,2. Лекарственные препараты для лечения стрессового недержания мочи.
• Рекомендуется назначение дулоксетина в дозе 40 мг 2 р/сут пациентам со стрессовым НМ для уменьшения выраженности СНМ [41].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 1).
Комментарии. Дулоксетин ингибирует на пресинаптическом уровне обратный захват нейротрансмиттеров, серотонина (5-HT) и норадреналина. Увеличение концентрации 5-HT и норадреналина в синаптической щели в крестцовом отделе спинного мозга повышает стимуляцию рецепторов срамных двигательных нейронов, которые в свою очередь повышают тонус в покое и силу сокращения поперечнополосатого сфинктера уретры. Дулоксетин вызывает серьезные побочные эффекты со стороны желудочно-кишечного тракта и ЦНС, что приводит к высокой частоте отказа от приема, хотя эти симптомы наблюдаются только в течение первых недель приема. Эффективность дулоксетина в лечении стрессового или смешанного НМ у женщин оценивали в систематическом обзоре. Результаты показали уменьшение выраженности НМ по сравнению с плацебо без четкого различия между стрессовым и смешанным типом. В исследованиях показано более раннее восстановление удержания мочи у мужчин, получавших дулоксетин в виде монотерапии (смотри раздел медикаментозной терапии) или в комбинации с тренировкой мышц тазового дна при стрессовом недержании мочи после хирургического лечения [42].
• Рекомендуется для уменьшения выраженности НМ проводить пациенткам постменопаузального возраста с НМ вагинальную терапию эстриолом (в виде лекарственных форм для местного применения), при наличии симптомов вульвовагинальной атрофии [43][44][45].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарии. В недавно проведенном систематическом обзоре базы данных Кохрана проанализировали местную терапию эстрогенами у женщин постменопаузального возраста [43]. Согласно этим данным, вагинальная терапия эстрогенами на короткий период времени уменьшает выраженность НМ у женщин постменопаузального возраста. Неоадъювантная или адъювантная местная эстрогенная терапия не повышает эффективности хирургического лечения НМ. М-холиноблокаторы в комбинации с локальными эстрогенами являются терапией первой линии у женщин в климактерии с УНМ и/или с симптомами ГАМП [44][45].
Вагинальная терапия эстриолом должна проводиться длительное время. При наличии в анамнезе рака молочной железы необходима консультация онкологом. При развитии или усилении недержания мочи у женщин, принимающих пероральные конъюгированные лошадиные эстрогены в качестве гормон-заместительной терапии, необходимо обсудить альтернативные виды лечения.
3,1,4,3. Синтетические аналоги вазопрессина.
Десмопрессин** представляет собой синтетический аналог вазопрессина (также известного как антидиуретический гормон). Его можно принимать перорально, интраназально или в инъекционной форме. Десмопрессин** чаще всего используют для лечения несахарного диабета и ночного энуреза (при приеме на ночь). Лишь в нескольких исследованиях оценивали эффективность десмопрессина** в лечении недержания мочи. К настоящему времени отсутствуют данные о влиянии десмопрессина** на НМ в ночное время, хотя он уменьшает выраженность ночной полиурии, особенно у детей [46]. В настоящее время отсутствуют данные по показателям полного устранения недержания мочи и сравнительные данные с другими нелекарственными методами лечения.
• Рекомендуется применение десмопрессина** для лечения первичного ночного энуреза у взрослых пациентов с НМ [46-48].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. Препарат применяется также для лечения ноктурии, связанной с ночной полиурией. При применении препарата в этих случаях необходимо определять концентрацию натрия в плазме крови до начала приема препарата, через 3 дня после начала приема и при каждом увеличении дозы, так как десмопрессин** может вызывать гипонатриемию.
• иметь достаточный опыт выполнения каждой операции;
• выполнять достаточное число операций для поддержания опыта хирурга;
• проходить обучение у специалиста, обладающего должной квалификацией;
• при необходимости предлагать альтернативные методы хирургического лечения;
• при необходимости заниматься осложнениями хирургического лечения.
В настоящее время принято различать несколько групп пациентов с НМ:
- Пациенты с неосложненным стрессовым НМ.
В эту группу входят женщины, которые не планируют беременность, и у которых отсутствуют в анамнезе ранее проведенное хирургическое лечение по поводу недержания мочи, нейрогенная дисфункция нижних мочевыводящих путей и симптоматический ПТО.
- Пациенты с осложненным стрессовым НМ.
К этой категории относятся мужчины и женщины с нейрогенной дисфункцией тазовых органов; женщины с сопутствующим ПТО; женщины, которые планируют беременность после операции, мужчины со стрессовым НМ, преимущественно после радикальной простатэктомии, мужчины и женщины с ургентным НМ и резистентной к медикаментозной терапии гиперактивностью детрузора.
К настоящему времени не проводилось рандомизированных исследований, в которых бы оценивали установку так называемых регулируемых слингов у женщин со СНМ. В когортных исследованиях получены ограниченные данные по установке регулируемых слингов с различными критериями отбора и эффективности [52]. Позадилонный доступ установки слингов связан с более высоким риском перфорации мочевого пузыря и появления симптомов нарушенного мочеиспускания, чем трансобтураторный доступ. Трансобтураторный доступ установки связан с более высоким риском хронической боли в паху, эрозии сводов влагалища и пролабирования слинга через 12 месяцев, чем позадилонный доступ. Направление установки слинга от кожи ко влагалищу при позадилонном и трансобтураторном доступе связано с более высоким риском появления симптомов нарушенного мочеиспускания в послеоперационном периоде [53].
• Рекомендуется с целью повышения эффективности лечения использовать субуретральные синтетические слинги у пациенток, страдающих неосложненным СНМ [54].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарий. Хирургическое лечение НМ эффективно у женщин пожилого возраста. Однако, с возрастом повышается риск неэффективности хирургического лечения стрессового недержания мочи или развития осложнений. Отсутствуют данные о превосходстве по эффективности или безопасности какого-либо метода хирургического лечения над другими у пожилых женщин [55].
• Не рекомендуются инъекции объёмообразующих парауретральных веществ пациенткам, в связи с отсутствием стойкого влияния на стрессовое недержание мочи [56].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
• В качестве альтернативного хирургического метода для лечения стрессового недержания мочи у женщин рекомендуется выполнение кольпосуспензии (операции Берча) или операции с применением аутологичного фасциального слинга [57].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарий. Операция Берча и операции с применением аутологичных субуретральных слингов вызывают больше обструктивных расстройств мочеиспускания по сравнению с субуретральными синтетическими слингами.
• С целью лечения рецидивного недержания мочи пациентам, которым ранее проводились хирургические вмешательства по поводу стрессового недержания мочи, не принесшие эффекта, рекомендуется использование позадилонного доступа при выполнении повторной операции [58].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
3,2,2,2. Пролапс тазовых органов и НМ.
Получены противоречивые данные по отдаленному преимуществу комбинированного лечения ПТО и стрессового недержания мочи над коррекцией только пролапса. В то же время, комбинированное хирургическое лечение пролапса и стрессового недержания мочи связано с более высоким риском осложнений [59].
У женщин с ПТО без НМ после операции может развиться недержание. Одновременное выполнение анти-инконтинентной операции снижает риск послеоперационного недержания мочи, но повышает риск осложнений [60].
• Рекомендуется проводить пациенткам женского пола одновременную коррекцию ПТО и стрессового недержания мочи при наличии и тех и других симптомов для повышения эффективности лечения, однако следует предупреждать о более высоком риске осложнений при комбинированном лечении по сравнению с поочередной коррекцией [61,62].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
• Пациентам, страдающим ПТО, но не предъявляющим жалобы на НМ, не рекомендуется выполнение профилактических операций для устранения возможного НМ при коррекции ПТО [63].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии. Следует информировать пациентов об отсутствии убедительных данных о преимуществе профилактической антистрессовой операции, а также о том, что более высокий риск осложнений комбинированного лечения по сравнению только с коррекцией пролапса может перевешивать возможные преимущества антистрессовой операции.
Интраоперационные осложнения и осложнения в ближайшем послеоперационном периоде (до 24 ч) относятся к ранним:
• кровотечение - 0,9-1,9%;
• гематома - 1,7-1,9%;
• перфорация мочевого пузыря - 4,9-11,0%;
• эрозии влагалища - 0,4-0,9%;
• затруднённое мочеиспускание - 4,9%;
• повреждение запирательного нерва - 0,9%.
Осложнения, возникшие спустя сутки после операции, называются поздними:
• вновь (de novo) возникший ургентный синдром - 15%;
• постоянное ощущение дискомфорта в надлобковой области - 7,5%;
• дискомфорт при половой жизни - 20%.
• Рекомендуется до операции информировать пациента о рисках развития интраоперационных и послеоперационных осложнений хирургического лечения НМ [64].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Информация о возможных осложнениях должна быть включена в предоперационное информированное согласие для пациентов.
• Рекомендуется для лечения НМ у пациентов мужского пола применять мужские субуретральные слинги при отсутствии эффекта от консервативной терапии при ее продолжительности не менее 12 месяцев [66].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
• Рекомендуется для лечения НМ у пациентов мужского пола применять искусственный сфинктер уретры при отсутствии эффекта от консервативной терапии при ее продолжительности не менее 12 месяцев [67].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. Хотя искусственный сфинктер можно использовать при любой степени НМ после радикальной простатэктомии, мужские слинги рекомендуется устанавливать при недержании легкой/средней степени [68].
Инъекции ботулинического токсина в стенку мочевого пузыря применяют для лечения персистирующего или рефрактерного ургентного НМ. Методика инъекционной терапии не стандартизирована, поэтому данные, приводимые в разных работах, отличаются по количеству инъекций, месту инъекции препарата и введённой дозе. Эффект повторных инъекций у пациентов ургентным НМ изучен недостаточно. Наиболее серьезный побочный эффект - увеличение объёма остаточной мочи, что повышает риск инфекции мочевыводящих путей и требует выполнения периодической катетеризации мочевого пузыря в стерильных условиях [69].
• Рекомендуется лечение ботулиническим токсином типа А**, имеющим зарегистрированные показания, пациентам при ГАМП с недержанием мочи, императивными позывами к мочеиспусканию, путем внутридетрузорного введения в дозе 100 ЕД в случае, когда медикаментозное лечение неэффективно или вызывает серьезные побочные эффекты [70,71].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
Комментарии. Инъекции ботулинического токсина в дозе, превышающей 100 ЕД, сопровождаются повышением частоты необходимости выполнения периодической катетеризации мочевого пузыря. Нет данных, указывающих на снижение эффективности ботулинического при его повторных инъекциях. Несмотря на это, повторные инъекции выполняются не ранее, чем через 3 месяца.
• Не рекомендуется применение больших доз ботулинического токсина типа А** у пациентов (мужчин и женщин) с идиопатическим ГАМП в связи с отсутствием положительного влияния на качество жизни пациентов. Инъекции ботулинического токсина в дозе, превышающей 100 ЕД, не приводят к дальнейшему повышению качества жизни больных, страдающих идиопатическим ГАМП и ургентным НМ [70,71].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
• Рекомендуется лечение препаратами ботулинического токсина типа А** пациентам с нейрогенным недержанием мочи путем внутридетрузорного введения в дозе не менее 200 ЕД в случае, когда медикаментозное лечение неэффективно или вызывает серьезные побочные эффекты [70].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2).
Комментарии. Информирование пациентов до применения ботулинического токсина о возможном применении самокатетеризации после манипуляции является обязательным условием выполнения процедуры. При лечении инъекциями ботулинического токсина пожилых людей вероятность увеличения объёма остаточной мочи выше, чем у молодых пациентов. Выполнение периодической самостоятельной катетеризации мочевого пузыря повышает риск развития мочевой инфекции.
3,2,5,2 Цистопластика и деривация мочи.
• Аугментационная цистопластика или деривация мочи в артифициальный кишечный резервуар рекомендуется лишь тем пациентам с рефрактерной гиперактивностью детрузора и НМ, у которых консервативная терапия и ботулинотерапия оказались безуспешными, и рассматривался вопрос о возможности выполнении электростимуляции сакрального нерва [72].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии. Отведение мочи целесообразно выполнить лишь тем пациентам, которым менее инвазивные методы и способы лечения НМ не помогли и которым могла быть установлена цистостома.
3,2,5,3. Сакральная нейростимуляция.
• Рекомендуется стимуляция сакрального нерва в качестве метода лечения нейрогенной ГАМП у пациентов (мужчины и женщины), у которых медикаментозное лечение оказалось неэффективным [73,74].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии. На первой стадии сакральной нейростимуляции электрод устанавливают чрескожно под рентгеноскопическим контролем в крестцовое отверстие вдоль крестцового нерва, обычно на уровне S3. Далее выполняется тестовая стимуляция сакральных нервов. Хотя раньше использовали технику установки временных электродов, в последнее время для более длительной тестовой фазы стали применять тонкие постоянные электроды. Пациентов, у которых во время тестовой фазы отмечается улучшение симптомов более чем на 50%, отбирают на имплантацию всего устройства, включая импульсный генератор.
У пациентов с имплантированным нейромодулятором отдаленные показатели уменьшения выраженности ургентного НМ составляют 50% и они сохраняются не менее, чем у 50% пациентов, а у 15% достигается полное устранение недержания [75].
3,1 Консервативные методы лечения.
3,1,1 Лечение сопутствующих заболеваний.
• Рекомендуется пациентам с НМ лечение сопутствующих заболеваний для уменьшения выраженности симптомов нарушенного мочеиспускания [18,19].Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
Комментарии. В клинической практике в отношении НМ принято вначале использовать нехирургические методы лечения, поскольку они обычно несут наименьший вред. Коррекция сопутствующих заболеваний, вероятно, позволяет уменьшить выраженность симптомов нарушенного мочеиспускания. Однако, часто это трудно оценить, поскольку пациенты могут страдать более чем одним заболеванием. Кроме того, вмешательства могут быть комбинированными или индивидуализированными, что не дает возможности определить, как изменение сопутствующей патологии влияет на НМ [18].
Рекомендуется тщательно собирать лекарственный анамнез у всех пациентов с недержанием мочи с целью выявления препаратов, которые вызвали или усилили недержание мочи [18].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 3).
Комментарии. Несмотря на то, что недержание мочи описано как побочный эффект многих лекарственных препаратов, эта информация получена преимущественно из неконтролируемых отчетов пациентов и постмаркетинговых наблюдений. У пациентов, особенно пожилого возраста, иногда трудно или невозможно дифференцировать влияние препаратов, сопутствующих заболеваний или старения на недержание мочи [18,19] .
3,1,2 Абсорбирующие средства, мочеприемники и другие вспомогательные устройства.
• Рекомендуется использование абсорбирующих средств для задерживания выделенной мочи пациентам, у которых лечение недержания мочи невозможно или же связано с высокими рисками, а также зажимов для пениса при недержании мочи у мужчин в аналогичных ситуациях для улучшения контроля стрессового [20,21].Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
• Рекомендуется убедиться, что пациенты с недержанием мочи и/или ухаживающие за ними лица информированы о доступных методах лечения, прежде чем предлагать устройства для сбора мочи [20,22].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии. В тех случаях, когда потенциально курабельные методы лечения невозможны или оказались неэффективны, важное значение для улучшения качества жизни и профилактики воспалительных изменений кожных покровов приобретают различные способы сбора мочи. Пациенты пожилого возраста нередко отдают предпочтение устройствам по сбору мочи, а не активному лечению, ввиду связанных с ним рисками. Эти устройства включают абсорбирующие прокладки, мочевые катетеры для постоянной и периодической катетеризации мочевого пузыря, внешние устройства для сбора мочи (уропрезерватив), компрессионные устройства полового члена для мужчин и интравагинальные устройства для женщин (пессарии, интрауретральные обтураторы, устройства для поднятия передней стенки влагалища и др). Использование вышеперечисленных устройств особенно актуально для пожилых пациентов, нуждающихся в уходе и с ограниченными возможностями. Зачастую у таких пациентов они являются единственно возможным способом остаться сухим.
В целом известно, что абсорбирующие средства эффективны в задерживании выделенной мочи; а пенильные зажимы эффективны в контроле над стрессовым НМ у мужчин [22][23].
3,1,3 Модификация образа жизни.
Факторы образа жизни, которые могут влиять на развитие недержания мочи, включают ожирение, курение, уровень физической активности и диету. Модификация этих факторов может уменьшать выраженность недержания мочи. Некоторые напитки содержат кофеин, особенно чай, кофе и кола.• Пациентам, страдающим ургентными позывами к мочеиспусканию и НМ, рекомендуется снизить прием кофеин-содержащих напитков для снижения интенсивности ургентных позывов [23].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2).
Комментарий. Снижение приема кофеина в качестве дополнения к поведенческой терапии снижает ургентность, но не влияет на СНМ. Немногочисленные данные об усилении симптомов нарушенного мочеиспускания при избыточном потреблении кофеина привлекли внимание к тому, может ли ограничение его приема уменьшать выраженность недержания мочи. Необходимо помнить, что ограничение питьевого режима для пациентов пожилого и старческого возраста может быть опасным [24].
• Рекомендуется начинать лечение всех пациенток НМ с консервативной поведенческой терапии [25], а лечение стрессового недержания мочи с тренировки мышц тазового дна для повышения интервала между мочеиспусканиями [26][27].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 1).
Комментарии. Поведенческая терапия (тренировка мочевого пузыря) заключается в соблюдении пациентом заранее установленного и согласованного с врачом плана мочеиспусканий, пациент должен мочиться через определённые промежутки времени. Программа тренировки мочевого пузыря направлена на прогрессивное повышение интервала между мочеиспусканиями [28]. Упражнения для тазовых мышц с применением метода биологической обратной связи. Основа клинического использования упражнений для тазовых мышц у пациентов с ГАМП и уретрально-детрузорного рефлексов (рефлекторное торможение сократительной активности детрузора при произвольных сокращениях наружных анального и уретрального сфинктеров).
Рекомендуется выполнять 30-50 сокращений в день длительностью от 1 до 15-20 с. Задача метода биологической обратной связи - приобретение пациентом умения сокращать специфические мышечные группы под самостоятельным контролем.
3,1,4 Медикаментозная терапия.
3,1,4,1. Лекарственные препараты для лечения ургентного недержания мочи.В настоящее время основными препаратами для лечения ургентного НМ считаются блокаторы мускариновых холинэргических рецепторов (М-холиноблокаторы) и агонисты бета3-адренореценпторов (бета3-адреномиметики). М-холиноблокаторы различаются по фармакологическому профилю, например, аффинности к мускариновым рецепторам и режиму действия, по фармакокинетическим свойствам, например, растворимости в липидах и периоду полувыведения, а также по форме дозирования.
Оценку устранения или уменьшения выраженности ургентного НМ затрудняет отсутствие стандартизированных критериев «уменьшения» и использование в качестве основного критерия эффективности иных показателей, чем полное устранение. В систематических обзорах показан небольшой общий эффект от лечения, хотя он превосходит плацебо. Самым частым побочным эффектом считается сухость во рту, но иногда встречаются запоры, нечеткое зрение, усталость и когнитивные расстройства [29].
• Рекомендовать предлагать М-холинблокаторы или бета3-агонист взрослым пациентам с ургентным недержанием мочи при неэффективности консервативной терапии [30].
• Закрытоугольная форма глаукомы является абсолютным противопоказанием для назначения холинолитиков. Это обстоятельство нередко требует консультации офтольмолога перед назначением лечения.
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
• При непереносимости М-холиноблокаторов быстрого высвобождения у взрослых пациентов с УНМ рекомендуются лекарственные формы с замедленным высвобождением [31].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарии. Следует проводить раннюю оценку эффективности и побочных эффектов у пациентов, принимающих М-холиноблокаторы для лечения УНМ. При неэффективности М-холиноблокаторов можно увеличить дозу или предложить альтернативные варианты лечения.
В Российской Федерации используются следующие препараты группы М-холиноблокаторов:
• Оксибутинин, в дозе от 2,5 до 5 мг 3-4 раза в день (максимальная дозировка 20 мг/сут). Оксибутинин разрешен для применения у детей, страдающих НМ [32]. Препарат применяется с осторожностью у пациентов, страдающих когнитивными расстройствами.
• Толтеродин, применяется в дозе 2 или 4 мг в сутки. Имеет большее сродство к М-холинорецепторам мочевого пузыря, чем к подобным рецепторам слюнных желез [33].
• Фезотеродин, в дозе 4 или 8 мг в сутки, селективный препарат, который в организме метаболизируется в активный толтеродин. Возможно его применение у пожилых пациентов с риском деменции [34,35].
• Троспия хлорид, в дозе от 15 до 60 мг в сутки. Возможно его применение у пожилых пациентов с риском деменции [36]. Разрешен к применению у пациентов с нейрогенными расстройствами мочеиспускания.
• Солифенацин** является селективным холинолитиком. Применяется один раз в день в дозе 5 или 10 мг в сутки. Возможно применение солифенацина у пожилых пациентов [37].
Согласно большинству клинических исследований М-холиноблокаторов, приведенных выше, оценка эффективности и безопасности холинолитиков проводится через 4 недели от начала приема препаратов [37].
• Рекомендуется увеличение дозы назначенного препарата, назначение другого препарата из группы М-холиноблокаторов или агонистов бета3-адренорецепторов мирабегрона пациентам, у которых начальное медикаментозное лечение оказалось неэффективным через 4 недели от начала приема или вызвало побочные эффекты для обеспечения безопасного и эффективного [34-38].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. Если лечение взрослых пациентов с ургентным НМ М-холиноблокаторами короткого действия оказалось неэффективным, рекомендуется перейти на препараты более длительного действия, или препараты другой группы (агонисты бета-3-адренорецепторов).
Возможно также сочетание препаратов длительного действия (базовая терапия) и короткого действия (ситуационное применение) В отношении солифенацина**: у пациентов с более выраженной симптоматикой при наличии ургентного недержания мочи можно рекомендовать стартовую дозировку 10 мг, минуя 5 мг [39].
• Рекомендуется для купирования явлений НМ назначать агонист бета3-адренорецепторов мирабегрон пациентам с ургентным НМ как в качестве первичного метода лечения, так и при недостаточной эффективности М-холиноблокаторов, и при отсутствии неконтролируемой артериальной гипертензии. Если терапия М-холиноблокатором неэффективна, рассмотреть возможность повышения дозировки или переключения на альтернативу - агонистом бета3-адренорецепторов (Мирабегрон) или комбинацию (агонист бета3-адренорецепторов + М-холиноблокатор) [40].
3,1,4,2. Лекарственные препараты для лечения стрессового недержания мочи.
• Рекомендуется назначение дулоксетина в дозе 40 мг 2 р/сут пациентам со стрессовым НМ для уменьшения выраженности СНМ [41].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 1).
Комментарии. Дулоксетин ингибирует на пресинаптическом уровне обратный захват нейротрансмиттеров, серотонина (5-HT) и норадреналина. Увеличение концентрации 5-HT и норадреналина в синаптической щели в крестцовом отделе спинного мозга повышает стимуляцию рецепторов срамных двигательных нейронов, которые в свою очередь повышают тонус в покое и силу сокращения поперечнополосатого сфинктера уретры. Дулоксетин вызывает серьезные побочные эффекты со стороны желудочно-кишечного тракта и ЦНС, что приводит к высокой частоте отказа от приема, хотя эти симптомы наблюдаются только в течение первых недель приема. Эффективность дулоксетина в лечении стрессового или смешанного НМ у женщин оценивали в систематическом обзоре. Результаты показали уменьшение выраженности НМ по сравнению с плацебо без четкого различия между стрессовым и смешанным типом. В исследованиях показано более раннее восстановление удержания мочи у мужчин, получавших дулоксетин в виде монотерапии (смотри раздел медикаментозной терапии) или в комбинации с тренировкой мышц тазового дна при стрессовом недержании мочи после хирургического лечения [42].
• Рекомендуется для уменьшения выраженности НМ проводить пациенткам постменопаузального возраста с НМ вагинальную терапию эстриолом (в виде лекарственных форм для местного применения), при наличии симптомов вульвовагинальной атрофии [43][44][45].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарии. В недавно проведенном систематическом обзоре базы данных Кохрана проанализировали местную терапию эстрогенами у женщин постменопаузального возраста [43]. Согласно этим данным, вагинальная терапия эстрогенами на короткий период времени уменьшает выраженность НМ у женщин постменопаузального возраста. Неоадъювантная или адъювантная местная эстрогенная терапия не повышает эффективности хирургического лечения НМ. М-холиноблокаторы в комбинации с локальными эстрогенами являются терапией первой линии у женщин в климактерии с УНМ и/или с симптомами ГАМП [44][45].
Вагинальная терапия эстриолом должна проводиться длительное время. При наличии в анамнезе рака молочной железы необходима консультация онкологом. При развитии или усилении недержания мочи у женщин, принимающих пероральные конъюгированные лошадиные эстрогены в качестве гормон-заместительной терапии, необходимо обсудить альтернативные виды лечения.
3,1,4,3. Синтетические аналоги вазопрессина.
Десмопрессин** представляет собой синтетический аналог вазопрессина (также известного как антидиуретический гормон). Его можно принимать перорально, интраназально или в инъекционной форме. Десмопрессин** чаще всего используют для лечения несахарного диабета и ночного энуреза (при приеме на ночь). Лишь в нескольких исследованиях оценивали эффективность десмопрессина** в лечении недержания мочи. К настоящему времени отсутствуют данные о влиянии десмопрессина** на НМ в ночное время, хотя он уменьшает выраженность ночной полиурии, особенно у детей [46]. В настоящее время отсутствуют данные по показателям полного устранения недержания мочи и сравнительные данные с другими нелекарственными методами лечения.
• Рекомендуется применение десмопрессина** для лечения первичного ночного энуреза у взрослых пациентов с НМ [46-48].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. Препарат применяется также для лечения ноктурии, связанной с ночной полиурией. При применении препарата в этих случаях необходимо определять концентрацию натрия в плазме крови до начала приема препарата, через 3 дня после начала приема и при каждом увеличении дозы, так как десмопрессин** может вызывать гипонатриемию.
3,2 Хирургические методы лечения.
Согласно международным рекомендациям [47], рабочая группа считает, что врачи-хирурги и центры, в которых проводится хирургическое лечение данной категории пациентов, должны:• иметь достаточный опыт выполнения каждой операции;
• выполнять достаточное число операций для поддержания опыта хирурга;
• проходить обучение у специалиста, обладающего должной квалификацией;
• при необходимости предлагать альтернативные методы хирургического лечения;
• при необходимости заниматься осложнениями хирургического лечения.
В настоящее время принято различать несколько групп пациентов с НМ:
- Пациенты с неосложненным стрессовым НМ.
В эту группу входят женщины, которые не планируют беременность, и у которых отсутствуют в анамнезе ранее проведенное хирургическое лечение по поводу недержания мочи, нейрогенная дисфункция нижних мочевыводящих путей и симптоматический ПТО.
- Пациенты с осложненным стрессовым НМ.
К этой категории относятся мужчины и женщины с нейрогенной дисфункцией тазовых органов; женщины с сопутствующим ПТО; женщины, которые планируют беременность после операции, мужчины со стрессовым НМ, преимущественно после радикальной простатэктомии, мужчины и женщины с ургентным НМ и резистентной к медикаментозной терапии гиперактивностью детрузора.
3,2,1 Пациенты с неосложненным стрессовым НМ.
Основным методом лечения недержания мочи у женщин являются субуретральные синтетические слинги [49]. В исследованиях показано, что слинги должны быть сделаны из плетеного монофиламентного нерассасывающегося материала, с относительно большим размером пор. Субъективные показатели устранения стрессового недержания мочи через 5 лет после установки позадилонных синтетических слингов сопоставимы с кольпосуспензией. Эффективность синтетических слингов, установленных трансобтураторным или позадилонным доступом, через 12 месяцев наблюдения эквивалентна [50]. В настоящее время субуретральные синтетические слинги представляют собой наиболее частый метод хирургического лечения стрессового недержания мочи у женщин в Европе с сопоставимой эффективностью для трансобтураторного и позадилонного доступов (77% и 85% соответственно) [51].К настоящему времени не проводилось рандомизированных исследований, в которых бы оценивали установку так называемых регулируемых слингов у женщин со СНМ. В когортных исследованиях получены ограниченные данные по установке регулируемых слингов с различными критериями отбора и эффективности [52]. Позадилонный доступ установки слингов связан с более высоким риском перфорации мочевого пузыря и появления симптомов нарушенного мочеиспускания, чем трансобтураторный доступ. Трансобтураторный доступ установки связан с более высоким риском хронической боли в паху, эрозии сводов влагалища и пролабирования слинга через 12 месяцев, чем позадилонный доступ. Направление установки слинга от кожи ко влагалищу при позадилонном и трансобтураторном доступе связано с более высоким риском появления симптомов нарушенного мочеиспускания в послеоперационном периоде [53].
• Рекомендуется с целью повышения эффективности лечения использовать субуретральные синтетические слинги у пациенток, страдающих неосложненным СНМ [54].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарий. Хирургическое лечение НМ эффективно у женщин пожилого возраста. Однако, с возрастом повышается риск неэффективности хирургического лечения стрессового недержания мочи или развития осложнений. Отсутствуют данные о превосходстве по эффективности или безопасности какого-либо метода хирургического лечения над другими у пожилых женщин [55].
• Не рекомендуются инъекции объёмообразующих парауретральных веществ пациенткам, в связи с отсутствием стойкого влияния на стрессовое недержание мочи [56].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
• В качестве альтернативного хирургического метода для лечения стрессового недержания мочи у женщин рекомендуется выполнение кольпосуспензии (операции Берча) или операции с применением аутологичного фасциального слинга [57].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарий. Операция Берча и операции с применением аутологичных субуретральных слингов вызывают больше обструктивных расстройств мочеиспускания по сравнению с субуретральными синтетическими слингами.
3,2,2 Пациенты с осложненным недержанием мочи.
3,2,2,1. Рецидивное НМ.• С целью лечения рецидивного недержания мочи пациентам, которым ранее проводились хирургические вмешательства по поводу стрессового недержания мочи, не принесшие эффекта, рекомендуется использование позадилонного доступа при выполнении повторной операции [58].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
3,2,2,2. Пролапс тазовых органов и НМ.
Получены противоречивые данные по отдаленному преимуществу комбинированного лечения ПТО и стрессового недержания мочи над коррекцией только пролапса. В то же время, комбинированное хирургическое лечение пролапса и стрессового недержания мочи связано с более высоким риском осложнений [59].
У женщин с ПТО без НМ после операции может развиться недержание. Одновременное выполнение анти-инконтинентной операции снижает риск послеоперационного недержания мочи, но повышает риск осложнений [60].
• Рекомендуется проводить пациенткам женского пола одновременную коррекцию ПТО и стрессового недержания мочи при наличии и тех и других симптомов для повышения эффективности лечения, однако следует предупреждать о более высоком риске осложнений при комбинированном лечении по сравнению с поочередной коррекцией [61,62].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
• Пациентам, страдающим ПТО, но не предъявляющим жалобы на НМ, не рекомендуется выполнение профилактических операций для устранения возможного НМ при коррекции ПТО [63].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии. Следует информировать пациентов об отсутствии убедительных данных о преимуществе профилактической антистрессовой операции, а также о том, что более высокий риск осложнений комбинированного лечения по сравнению только с коррекцией пролапса может перевешивать возможные преимущества антистрессовой операции.
3,2,3 Осложнения хирургического лечения недержания мочи.
Осложнения малоинвазивных операций можно разделить на несколько подгрупп: интраоперационные и ранние послеоперационные осложнения, а также поздние послеоперационные осложнения.Интраоперационные осложнения и осложнения в ближайшем послеоперационном периоде (до 24 ч) относятся к ранним:
• кровотечение - 0,9-1,9%;
• гематома - 1,7-1,9%;
• перфорация мочевого пузыря - 4,9-11,0%;
• эрозии влагалища - 0,4-0,9%;
• затруднённое мочеиспускание - 4,9%;
• повреждение запирательного нерва - 0,9%.
Осложнения, возникшие спустя сутки после операции, называются поздними:
• вновь (de novo) возникший ургентный синдром - 15%;
• постоянное ощущение дискомфорта в надлобковой области - 7,5%;
• дискомфорт при половой жизни - 20%.
• Рекомендуется до операции информировать пациента о рисках развития интраоперационных и послеоперационных осложнений хирургического лечения НМ [64].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Информация о возможных осложнениях должна быть включена в предоперационное информированное согласие для пациентов.
3,2,4 Недержание мочи у мужчин.
Наряду с наружными компрессионными устройствами и объемообразующими веществами для лечения НМ после радикальной простатэктомии используют искусственный сфинктер уретры и мужские слинги. Согласно опубликованным данным, первичная имплантация искусственного мочевого сфинктера эффективна в лечении стрессового НМ у мужчин [65].• Рекомендуется для лечения НМ у пациентов мужского пола применять мужские субуретральные слинги при отсутствии эффекта от консервативной терапии при ее продолжительности не менее 12 месяцев [66].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
• Рекомендуется для лечения НМ у пациентов мужского пола применять искусственный сфинктер уретры при отсутствии эффекта от консервативной терапии при ее продолжительности не менее 12 месяцев [67].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. Хотя искусственный сфинктер можно использовать при любой степени НМ после радикальной простатэктомии, мужские слинги рекомендуется устанавливать при недержании легкой/средней степени [68].
3,2,5 Хирургическое лечение ургентного недержания мочи.
3,2,5,1 Внутридетрузорная ботулинотерапия.Инъекции ботулинического токсина в стенку мочевого пузыря применяют для лечения персистирующего или рефрактерного ургентного НМ. Методика инъекционной терапии не стандартизирована, поэтому данные, приводимые в разных работах, отличаются по количеству инъекций, месту инъекции препарата и введённой дозе. Эффект повторных инъекций у пациентов ургентным НМ изучен недостаточно. Наиболее серьезный побочный эффект - увеличение объёма остаточной мочи, что повышает риск инфекции мочевыводящих путей и требует выполнения периодической катетеризации мочевого пузыря в стерильных условиях [69].
• Рекомендуется лечение ботулиническим токсином типа А**, имеющим зарегистрированные показания, пациентам при ГАМП с недержанием мочи, императивными позывами к мочеиспусканию, путем внутридетрузорного введения в дозе 100 ЕД в случае, когда медикаментозное лечение неэффективно или вызывает серьезные побочные эффекты [70,71].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
Комментарии. Инъекции ботулинического токсина в дозе, превышающей 100 ЕД, сопровождаются повышением частоты необходимости выполнения периодической катетеризации мочевого пузыря. Нет данных, указывающих на снижение эффективности ботулинического при его повторных инъекциях. Несмотря на это, повторные инъекции выполняются не ранее, чем через 3 месяца.
• Не рекомендуется применение больших доз ботулинического токсина типа А** у пациентов (мужчин и женщин) с идиопатическим ГАМП в связи с отсутствием положительного влияния на качество жизни пациентов. Инъекции ботулинического токсина в дозе, превышающей 100 ЕД, не приводят к дальнейшему повышению качества жизни больных, страдающих идиопатическим ГАМП и ургентным НМ [70,71].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
• Рекомендуется лечение препаратами ботулинического токсина типа А** пациентам с нейрогенным недержанием мочи путем внутридетрузорного введения в дозе не менее 200 ЕД в случае, когда медикаментозное лечение неэффективно или вызывает серьезные побочные эффекты [70].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2).
Комментарии. Информирование пациентов до применения ботулинического токсина о возможном применении самокатетеризации после манипуляции является обязательным условием выполнения процедуры. При лечении инъекциями ботулинического токсина пожилых людей вероятность увеличения объёма остаточной мочи выше, чем у молодых пациентов. Выполнение периодической самостоятельной катетеризации мочевого пузыря повышает риск развития мочевой инфекции.
3,2,5,2 Цистопластика и деривация мочи.
• Аугментационная цистопластика или деривация мочи в артифициальный кишечный резервуар рекомендуется лишь тем пациентам с рефрактерной гиперактивностью детрузора и НМ, у которых консервативная терапия и ботулинотерапия оказались безуспешными, и рассматривался вопрос о возможности выполнении электростимуляции сакрального нерва [72].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии. Отведение мочи целесообразно выполнить лишь тем пациентам, которым менее инвазивные методы и способы лечения НМ не помогли и которым могла быть установлена цистостома.
3,2,5,3. Сакральная нейростимуляция.
• Рекомендуется стимуляция сакрального нерва в качестве метода лечения нейрогенной ГАМП у пациентов (мужчины и женщины), у которых медикаментозное лечение оказалось неэффективным [73,74].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии. На первой стадии сакральной нейростимуляции электрод устанавливают чрескожно под рентгеноскопическим контролем в крестцовое отверстие вдоль крестцового нерва, обычно на уровне S3. Далее выполняется тестовая стимуляция сакральных нервов. Хотя раньше использовали технику установки временных электродов, в последнее время для более длительной тестовой фазы стали применять тонкие постоянные электроды. Пациентов, у которых во время тестовой фазы отмечается улучшение симптомов более чем на 50%, отбирают на имплантацию всего устройства, включая импульсный генератор.
У пациентов с имплантированным нейромодулятором отдаленные показатели уменьшения выраженности ургентного НМ составляют 50% и они сохраняются не менее, чем у 50% пациентов, а у 15% достигается полное устранение недержания [75].
3,3 Диетотерапия.
Не предусмотрена.3,4 Обезболивание.
Не предусмотрено.|
|
Реабилитация и амбулаторное лечение
• При ургентной и стрессовой формах НМ рекомендуется реабилитация в виде специальных курсов ЛФК (упражнения для укрепления мышц тазового дна для достижения стойкой компенсации или стойкой ремиссии НМ [25][76].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Профилактика
• Рекомендуется диспансерное наблюдение врачом-урологом пациентов с НМ, не поддающемся коррекции медикаментозными или хирургическими методами лечения при наличии нейрогенных расстройств мочеиспускания с целью предотвращения прогрессирования заболевания [2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Мероприятия по профилактике НМ заключаются в устранении факторов риска заболевания: курения, хронического кашля, излишнего веса и родовой акушерской травмы. Требуется диспансерное наблюдением урологом.
Условием постановки на диспансерный учет является недержание мочи, не поддающееся коррекции медикаментозными или хирургическими методами лечения при наличии нейрогенных расстройств мочеиспускания. Периодичность осмотров - 2 раза в год. Объем диспансерного обследования включает в себя прием и консультацию врача-специалиста, заполнение опросников и дневников мочеиспускания, общий анализ мочи, определение остаточной мочи. Объем дополнительного диспансерного обследования определяется врачом-урологом. Основанием для прекращения диспансерного наблюдения является достижение стойкой компенсации или стойкой ремиссии недержания мочи.
• хирургическое лечение стрессового НМ;
• хирургическое лечение рефрактерного к медикаментозной терапии ургентного НМ.
Показания для экстренной госпитализации:
• Экстренная госпитализация не показана.
Показания к выписке пациента из стационара:
• Восстановление полного или частичного удержания мочи и самостоятельного мочеиспускания.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Мероприятия по профилактике НМ заключаются в устранении факторов риска заболевания: курения, хронического кашля, излишнего веса и родовой акушерской травмы. Требуется диспансерное наблюдением урологом.
Условием постановки на диспансерный учет является недержание мочи, не поддающееся коррекции медикаментозными или хирургическими методами лечения при наличии нейрогенных расстройств мочеиспускания. Периодичность осмотров - 2 раза в год. Объем диспансерного обследования включает в себя прием и консультацию врача-специалиста, заполнение опросников и дневников мочеиспускания, общий анализ мочи, определение остаточной мочи. Объем дополнительного диспансерного обследования определяется врачом-урологом. Основанием для прекращения диспансерного наблюдения является достижение стойкой компенсации или стойкой ремиссии недержания мочи.
Организация оказания медицинской помощи.
Показания для плановой госпитализации:• хирургическое лечение стрессового НМ;
• хирургическое лечение рефрактерного к медикаментозной терапии ургентного НМ.
Показания для экстренной госпитализации:
• Экстренная госпитализация не показана.
Показания к выписке пациента из стационара:
• Восстановление полного или частичного удержания мочи и самостоятельного мочеиспускания.
Дополнительно
• С возрастом повышается риск неэффективности хирургического лечения стрессового НМ или развития осложнений.
• Эффективность операций у пациентов c осложненным НМ ниже, чем у первичных пациентов.
• Одновременное выполнение операций по устранению НМ и ПТО у женщин может привести к увеличению рисков развития осложнений, в то время как преимущества одномоментного хирургического пособия не однозначны.
• Эффективность операций, у пациентов, которым ранее проводились лучевая терапия, а также пациентов с нейрогенными дисфункциями, ниже, а вероятность развития осложнений выше.
• Эффективность операций у пациентов c осложненным НМ ниже, чем у первичных пациентов.
• Одновременное выполнение операций по устранению НМ и ПТО у женщин может привести к увеличению рисков развития осложнений, в то время как преимущества одномоментного хирургического пособия не однозначны.
• Эффективность операций, у пациентов, которым ранее проводились лучевая терапия, а также пациентов с нейрогенными дисфункциями, ниже, а вероятность развития осложнений выше.
Критерии оценки качества медицинской помощи
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
| 1 | Собран анамнез заболевания, проанализированы принимаемые для сопутствующих заболеваний медикаментозные препараты, которые могут приводить к недержанию мочи | 5 | С |
| 2 | Выполнен осмотр пациента, в том числе в гинекологическом кресле (для женщин) с кашлевым тестом | 5 | С |
| 3 | Пациентом заполнен 3-дневный дневник мочеиспусканий, выполнен его анализ. | 2 | В |
| 4 | Выполнен общий анализ мочи | 3 | С |
| 5 | Выполнено УЗИ органов мочевыводящей системы с определением остаточной мочи | 2 | В |
| 6 | При наличии рефрактерного к медикаментозной терапии ургентного недержания мочи или осложненного стрессового недержания мочи, нейрогенного недержания мочи или недержании мочи у мужчин выполнено комплексное уродинамическое исследование | 2 | В |
| Выполнена цистоскопия при гематурии, боли в мочевом пузыре, рецидивном недержании мочи, при подозрении на наличие урогенитальных свищей и экстрауретрального недержания мочи. | 2 | В | |
| 7 | Назначена консервативная поведенческая терапия, в том числе модификация диеты, образа жизни, тренировка мочевого пузыря, а также тренировка мышц тазового дна | 1 | А |
| 8 | Назначена медикаментозная терапия ургентного недержания мочи | 1 | А |
| 9 | При ургентном недержании мочи, рефрактерном к приему медикаментов, или при выраженных побочных эффектах выполнено внутридетрузорное введение ботулинического токсина | 1 | А |
| 10 | Женщинам, страдающим стрессовым НМ выполнить операцию с применением субуретрального слинга, при отсутствии эффекта от консервативной терапии, при наличии показаний и отсутствии противопоказаний | 1 | А |
| 12 | Мужчинам, страдающим стрессовым НМ выполнить операцию с применением субуретрального слинга или искусственного сфинктера уретры, при отсутствии эффекта от консервативной терапии, при наличии показаний и отсутствии противопоказаний | 3 | В |
Список литературы
1. Hunskaar S, Lose G, Sykes D, Voss S. The prevalence of urinary incontinence in women in four European countries. вJU Int. Feb 2004. 93(3):324-3.
2. Клинические рекомендации Российского общества урологов под редакцией Аляева, - М - 2017г.
3. вrukhard F.C.., et al. EAU guidelines on Urinary incontinence in adultsEuropean Association of Urology, 2017.
4. Homma, Y., et al. Assessment of overactive bladder symptoms: comparison of 3-day bladder diary and the overactive bladder symptoms score. Urology, 2011. 77: 60.
5. вrown, J.S., et al. Measurement characteristics of a voiding diary for use by men and women with overactive bladder. Urology, 2003. 61: 802.
6. Shy, M., et al. Objective Evaluation of Overactive вladder: Which Surveys Should I Use? сurr вladder Dysfunct Rep, 2013. 8: 45.
7. Arinzon, Z., et al. сlinical presentation of urinary tract infection (UTI) differs with aging in women. Arch Gerontol Geriatr, 2012. 55: 145.
8. Ouslander, J.G., et al. Does eradicating bacteriuria affect the severity of chronic urinary incontinence in nursing home residents. Ann Intern Med, 1995. 122: 749.
9. Goode, P.S., et al. Measurement of postvoid residual urine with portable transabdominal bladder ultrasound scanner and urethral catheterization. Int Urogynecol J Pelvic Floor Dysfunct, 2000. 11: 296.
10. Simforoosh N, Dadkhah F, Hosseini SY, Asgari MA, Nasseri A, Safarinejad MR. Accuracy of residual urine measurement in men: comparison between real-time ultrasonography and catheterization. J Urol. 1997;158:59-61.
11. Van Leijsen, S.A., et al. сan preoperative urodynamic investigation be omitted in women with stress urinary incontinence. A non-inferiority randomized controlled trial. Neurourol Urodyn, 2012. 31: 1118.
12. Ozkan, в., et al. Which factors predict upper urinary tract deterioration in overactive neurogenic bladder dysfunction. Urology, 2005. 66: 99.
13. сlement K. D. et al. Urodynamic studies for management of urinary incontinence in children and adults //Cochrane database of systematic reviews. 2013. 10.
14. Thiel, D.D., et al. Do clinical or urodynamic parameters predict artificial urinary sphincter outcome in post-radical prostatectomy incontinence. Urology, 2007. 69: 315. https://www.ncbi.nlm.nih.gov/pubmed/17320671.
15. Al Afraa, T., et al. Normal lower urinary tract assessment in women: I. Uroflowmetry and post-void residual, pad tests, and bladder diaries. Int Urogynecol J, 2012. 23: 681.
16. Scotti R. J. et al. Predictive value of urethroscopy as compared to urodynamics in the diagnosis of genuine stress incontinence //The Journal of reproductive medicine. 1990. Т. 35. 8. С. 772-776.
17. Hadzi-Djokic, J., et al. Vesico-vaginal fistula: report of 220 cases. Int Urol Nephrol, 2009. 41: 299.
18. Sarma, A.V., et al. Risk factors for urinary incontinence among women with type 1 diabetes: findings from the epidemiology of diabetes interventions and complications study. Urology, 2009. 73: 1203.
19. Altman D. et al. Somatic comorbidity in women with overactive bladder syndrome //The Journal of urology. 2016. Т. 196. 2. С. 473-477.
20. вrazzelli, M., et al. Absorbent products for containing urinary and/or fecal incontinence in adults. J Wound Ostomy сontinence Nurs, 2002. 29: 45.
21. Moore, K.N., et al. Assessing comfort, safety, and patient satisfaction with three commonly used penile compression devices. Urology, 2004. 63: 150.
22. Fader, M., et al. Absorbent products for urinary/faecal incontinence: a comparative evaluation of key product designs. Health Technol Assess, 2008. 12: iii.
23. вryant, с.M., et al. сaffeine reduction education to im вryant, с.M., et al. сaffeine reduction education to improve urinary symptoms. вr J Nurs, 2002. 11: 560. prove urinary symptoms. вr J Nurs, 2002. 11: 560.
24. Hannestad, Y.S., et al. Are smoking and other lifestyle factors associated with female urinary incontinence. The Norwegian EPINCONT Study. вJOG, 2003. 110: 247.
25. Imamura, M., et al. Systematic review and economic modelling of the effectiveness and cost-effectiveness of non-surgical treatments for women with stress urinary incontinence. Health Technol Assess, 2010. 14: 1.
26. Glazener, с., et al. Urinary incontinence in men after formal one-to-one pelvic-floor muscle training following radical prostatectomy or transurethral resection of the prostate (MAPS): two parallel randomised controlled trials. Lancet, 2011. 378: 328.
27. Shamliyan, T.A., et al. Systematic review: randomized, controlled trials of nonsurgical treatments for urinary incontinence in women. Ann Intern Med, 2008. 148: 459.
28. Rai, в.P., et al. Anticholinergic drugs versus non-drug active therapies for non-neurogenic overactive bladder syndrome in adults. сochrane Database Syst Rev, 2012. 12: сD003193.
29. Reynolds, W.S., et al. сomparative Effectiveness of Anticholinergic Therapy for Overactive вladder in Women: A Systematic Review and Meta-analysis. Obstet Gynecol, 2015. 125: 1423.
30. Maman, K., et al. сomparative efficacy and safety of medical treatments for the management of overactive bladder: a systematic literature review and mixed treatment comparison. Eur Urol, 2014. 65:7557 (https: // www.ncbi.nlm.nih.gov/pubmed/24275310).
31. вuser, N., et al. Efficacy and adverse events of antimuscarinics for treating overactive bladder: network meta-analyses. Eur Urol, 2012. 62: 1040.
32. Novara, G., et al. A systematic review and meta-analysis of randomized controlled trials with antimuscarinic drugs for overactive bladder. Eur Urol, 2008. 54: 740.
33. Millard, R., et al. сlinical efficacy and safety of tolterodine compared to placebo in detrusor overactivity. J Urol, 1999. 161: 1551.
34. сhapple, с., et al. Superiority of fesoterodine 8 mg vs 4 mg in reducing urgency urinary incontinence episodes in patients with overactive bladder: results of the randomised, double-blind, placebo-controlled EIGHT trial. вJU Int, 2014. 114: 418.
35. DuBeau, с.E., et al. Efficacy and tolerability of fesoterodine versus tolterodine in older and younger subjects with overactive bladder: a post hoc, pooled analysis from two placebo-controlled trials. Neurourol Urodyn, 2012. 31: 1258.
36. Sand, P.K., et al. Trospium chloride once-daily extended release is efficacious and tolerated in elderly subjects (aged >/=75 years) with overactive bladder syndrome. вJU Int, 2011. 107: 612.
37. Wesnes, K.A., et al. Exploratory pilot study assessing the risk of cognitive impairment or sedation in the elderly following single doses of solifenacin 10 mg. Expert Opin Drug Saf, 2009. 8: 615.
38. Herschorn, S., et al. A phase III, randomized, double-blind, parallel-group, placebo-controlled, multicentre study to assess the efficacy and safety of the beta(3) adrenoceptor agonist, mirabegron, in patients with symptoms of overactive bladder. Urology,.
39. сardozo L1, Hessdörfer E, Milani R, Arañó P, Dewilde L, Slack M, Drogendijk T, Wright M, вolodeoku J; SUNRISE Study Group. Solifenacin in the treatment of urgency and other symptoms of overactive bladder: results from a randomized, double-blind, placebo-controlled, rising-dose trial. вJU Int. 2008 Nov;102(9):1120-7. doi: 10,1111/j.1464-410X.2008,07939.x. Epub 2008 Oct 6.
40. MacDiarmid, S., et al. Mirabegron as Add-On Treatment to Solifenacin in Patients with Incontinent Overactive вladder and an Inadequate Response to Solifenacin Monotherapy. J Urol, 2016. 196: 809 (http:// www.ncbi.nlm.nih.gov/pubmed/27063854).
41. Li, J., et al. The role of duloxetine in stress urinary incontinence: a systematic review and meta-analysis. Int Urol Nephrol, 2013. 45: 679.
42. Alan, с., et al. Efficacy of Duloxetine in the Early Management of Urinary сontinence after Radical Prostatectomy. сurr Urol, 2015. 8: 43.
43. Yumru, A.E., et al. The use of local 17beta-oestradiol treatment for improving vaginal symptoms associated with post-menopausal oestrogen deficiency. J Int Med Res, 2009. 37: 198.
44. сody, J.D., et al. Oestrogen therapy for urinary incontinence in post-menopausal women. сochrane Database Syst Rev, 2012. 10: сD001405.
45. Гаджиева З. Функциональное состояние нижних мочевых путей и медикаментозная коррекция нарушений мочеиспускания у женщин в климактерическом периоде. Дис. …. канд. мед. наук, 2001, 189 с.
46. Wang, с.J., et al. Low dose oral desmopressin for nocturnal polyuria in patients with benign prostatic hyperplasia: a double-blind, placebo controlled, randomized study. J Urol, 2011. 185: 219.
47. Urinary incontinence in women: management [CG171]. 2013, National Institute for Health and сare Excellence.
48. Vandersteen D. R., husmann D. A. Treatment of primary nocturnal enuresis persisting into adulthood //The Journal of urology. 1999. Т. 161. 1. С. 90-92.
49. Khan, Z.A., et al. Long-term follow-up of a multicentre randomised controlled trial comparing tension-free vaginal tape, xenograft and autologous fascial slings for the treatment of stress urinary incontinence in women. вJU Int, 2015. 115: 968.
50. Kenton, K., et al. 5-year longitudinal followup after retropubic and transobturator mid urethral slings. J Urol, 2015. 193: 203.
51. Ford, A.A., et al. Mid-urethral sling operations for stress urinary incontinence in women. сochrane Database Syst Rev, 2015: сD006375.
52. Pushkar D, Kasyan G, Gvozdev M, Sosnowski R. Analysis of 1,000 cases of synthetic midurethral slings used for treatment of female urinary incontinence - a single-center experience. сent European J Urol. 2011; 64(4):243-51.
53. Пушкарь Д.Ю., Касян Г.Р. Отдаленные результаты использования свободной синтетической петли в лечении недержания мочи у женщин (восьмилетние результаты). Пушкарь Д.Ю., Касян Г.Р., // Урология. 2010. №2. С. 32.
54. Novara, G., et al. Updated systematic review and meta-analysis of the comparative data on colposuspensions, pubovaginal slings, and midurethral tapes in the surgical treatment of female stress urinary incontinence. Eur Urol, 2010. 58: 218.
55. вarber, M.D., et al. Risk factors associated with failure 1 year after retropubic or transobturator midurethral slings. Am J Obstet Gynecol, 2008. 199: 666 e1.
56. Zhao, Y., et al., вulking agents - An analysis of 500 cases and review of the literature. сlin Exp Obstet Gynecol, 2016. 43: 666.
57. Lapitan, M.C., et al. Open retropubic colposuspension for urinary incontinence in women. сochrane Database Syst Rev, 2016. 2: сD002912.
58. Lee, K.S., et al. Outcomes following repeat mid urethral synthetic sling after failure of the initial sling procedure: rediscovery of the tension-free vaginal tape procedure. J Urol, 2007. 178: 1370.
59. van der Ploeg, J.M., et al. Transvaginal prolapse repair with or without the addition of a midurethral sling in women with genital prolapse and stress urinary incontinence: a randomised trial. вJOG, 2015. 122: 1022.
60. вorstad, E., et al. Surgical strategies for women with pelvic organ prolapse and urinary stress incontinence. Int Urogynecol J, 2010. 21: 179.
61. Maher, с., et al. Laparoscopic colposuspension or tension-free vaginal tape for recurrent stress urinary incontinence and/or urethral sphincter deficiency-a randomised controlled trial. Neurourol Urodyn., 2004. 23: 433.
62. вaessler K. et al. Surgery for women with pelvic organ prolapse with or without stress urinary incontinence //Cochrane Database of Systematic Reviews. 2018. 8.
63. Maher, с., et al. Surgical management of pelvic organ prolapse in women. сochrane Database Syst Rev, 2013: сD004014. https://www.ncbi.nlm.nih.gov/pubmed/23633316.
64. Pushkar DY, Godunov вN, Gvozdev M, Kasyan GR. сomplications of midurethral slings for treatment of stress urinary incontinence. Int J Gynaecol Obstet. 2011 Apr; 113 (1):54-7. doi: 10,1016/j. ijgo. 2010,10,024.
65. вauer, R.M., et al. сontemporary management of postprostatectomy incontinence. Eur Urol, 2011. 59: 985.
66. сhung E. et al. Adjustable versus non‐adjustable male sling for post‐prostatectomy urinary incontinence: A prospective clinical trial comparing patient choice, clinical outcomes and satisfaction rate with a minimum follow up of 24 months //Neurourology an.
67. Imamoglu M. A. et al. The comparison of artificial urinary sphincter implantation and endourethral macroplastique injection for the treatment of postprostatectomy incontinence //European urology. 2005. Т. 47. 2. С. 209-213.
68. вauer, R.M., et al. Mid-term results for the retroluminar transobturator sling suspension for stress urinary incontinence after prostatectomy. вJU Int, 2011. 108: 94.
69. Mangera, A., et al. сontemporary management of lower urinary tract disease with botulinum toxin A: a systematic review of botox (onabotulinumtoxinA) and dysport (abobotulinumtoxinA). Eur Urol, 2011. 60: 784.
70. Mehta, S., et al. Meta-analysis of botulinum toxin A detrusor injections in the treatment of neurogenic detrusor overactivity after spinal cord injury. Arch Phys Med Rehabil, 2013. 94: 1473.
71. сhapple, с., et al. OnabotulinumtoxinA 100 U significantly improves all idiopathic overactive bladder symptoms and quality of life in patients with overactive bladder and urinary incontinence: a randomised, double-blind, placebo-controlled trial. Eur Urol.
72. сohen, A.J., et al. сomparative Outcomes and Perioperative сomplications of Robotic Vs Open сystoplasty and сomplex Reconstructions. Urology, 2016. 97: 172.
73. Weil E. H. J. et al. Sacral root neuromodulation in the treatment of refractory urinary urge incontinence: a prospective randomized clinical trial //European urology. 2000. Т. 37. 2. С. 161-171.
74. Schmidt R. A. et al. Sacral nerve stimulation for treatment of refractory urinary urge incontinence //The Journal of urology. 1999. Т. 162. 2. С. 352-357.
75. van Kerrebroeck, P.E., et al. Results of sacral neuromodulation therapy for urinary voiding dysfunction: outcomes of a prospective, worldwide clinical study. J Urol, 2007. 178: 2029.
76. сampbell, S.E., et al. сonservative management for postprostatectomy urinary incontinence. сochrane Database Syst Rev, 2012. 1: сD001843.
2. Клинические рекомендации Российского общества урологов под редакцией Аляева, - М - 2017г.
3. вrukhard F.C.., et al. EAU guidelines on Urinary incontinence in adultsEuropean Association of Urology, 2017.
4. Homma, Y., et al. Assessment of overactive bladder symptoms: comparison of 3-day bladder diary and the overactive bladder symptoms score. Urology, 2011. 77: 60.
5. вrown, J.S., et al. Measurement characteristics of a voiding diary for use by men and women with overactive bladder. Urology, 2003. 61: 802.
6. Shy, M., et al. Objective Evaluation of Overactive вladder: Which Surveys Should I Use? сurr вladder Dysfunct Rep, 2013. 8: 45.
7. Arinzon, Z., et al. сlinical presentation of urinary tract infection (UTI) differs with aging in women. Arch Gerontol Geriatr, 2012. 55: 145.
8. Ouslander, J.G., et al. Does eradicating bacteriuria affect the severity of chronic urinary incontinence in nursing home residents. Ann Intern Med, 1995. 122: 749.
9. Goode, P.S., et al. Measurement of postvoid residual urine with portable transabdominal bladder ultrasound scanner and urethral catheterization. Int Urogynecol J Pelvic Floor Dysfunct, 2000. 11: 296.
10. Simforoosh N, Dadkhah F, Hosseini SY, Asgari MA, Nasseri A, Safarinejad MR. Accuracy of residual urine measurement in men: comparison between real-time ultrasonography and catheterization. J Urol. 1997;158:59-61.
11. Van Leijsen, S.A., et al. сan preoperative urodynamic investigation be omitted in women with stress urinary incontinence. A non-inferiority randomized controlled trial. Neurourol Urodyn, 2012. 31: 1118.
12. Ozkan, в., et al. Which factors predict upper urinary tract deterioration in overactive neurogenic bladder dysfunction. Urology, 2005. 66: 99.
13. сlement K. D. et al. Urodynamic studies for management of urinary incontinence in children and adults //Cochrane database of systematic reviews. 2013. 10.
14. Thiel, D.D., et al. Do clinical or urodynamic parameters predict artificial urinary sphincter outcome in post-radical prostatectomy incontinence. Urology, 2007. 69: 315. https://www.ncbi.nlm.nih.gov/pubmed/17320671.
15. Al Afraa, T., et al. Normal lower urinary tract assessment in women: I. Uroflowmetry and post-void residual, pad tests, and bladder diaries. Int Urogynecol J, 2012. 23: 681.
16. Scotti R. J. et al. Predictive value of urethroscopy as compared to urodynamics in the diagnosis of genuine stress incontinence //The Journal of reproductive medicine. 1990. Т. 35. 8. С. 772-776.
17. Hadzi-Djokic, J., et al. Vesico-vaginal fistula: report of 220 cases. Int Urol Nephrol, 2009. 41: 299.
18. Sarma, A.V., et al. Risk factors for urinary incontinence among women with type 1 diabetes: findings from the epidemiology of diabetes interventions and complications study. Urology, 2009. 73: 1203.
19. Altman D. et al. Somatic comorbidity in women with overactive bladder syndrome //The Journal of urology. 2016. Т. 196. 2. С. 473-477.
20. вrazzelli, M., et al. Absorbent products for containing urinary and/or fecal incontinence in adults. J Wound Ostomy сontinence Nurs, 2002. 29: 45.
21. Moore, K.N., et al. Assessing comfort, safety, and patient satisfaction with three commonly used penile compression devices. Urology, 2004. 63: 150.
22. Fader, M., et al. Absorbent products for urinary/faecal incontinence: a comparative evaluation of key product designs. Health Technol Assess, 2008. 12: iii.
23. вryant, с.M., et al. сaffeine reduction education to im вryant, с.M., et al. сaffeine reduction education to improve urinary symptoms. вr J Nurs, 2002. 11: 560. prove urinary symptoms. вr J Nurs, 2002. 11: 560.
24. Hannestad, Y.S., et al. Are smoking and other lifestyle factors associated with female urinary incontinence. The Norwegian EPINCONT Study. вJOG, 2003. 110: 247.
25. Imamura, M., et al. Systematic review and economic modelling of the effectiveness and cost-effectiveness of non-surgical treatments for women with stress urinary incontinence. Health Technol Assess, 2010. 14: 1.
26. Glazener, с., et al. Urinary incontinence in men after formal one-to-one pelvic-floor muscle training following radical prostatectomy or transurethral resection of the prostate (MAPS): two parallel randomised controlled trials. Lancet, 2011. 378: 328.
27. Shamliyan, T.A., et al. Systematic review: randomized, controlled trials of nonsurgical treatments for urinary incontinence in women. Ann Intern Med, 2008. 148: 459.
28. Rai, в.P., et al. Anticholinergic drugs versus non-drug active therapies for non-neurogenic overactive bladder syndrome in adults. сochrane Database Syst Rev, 2012. 12: сD003193.
29. Reynolds, W.S., et al. сomparative Effectiveness of Anticholinergic Therapy for Overactive вladder in Women: A Systematic Review and Meta-analysis. Obstet Gynecol, 2015. 125: 1423.
30. Maman, K., et al. сomparative efficacy and safety of medical treatments for the management of overactive bladder: a systematic literature review and mixed treatment comparison. Eur Urol, 2014. 65:7557 (https: // www.ncbi.nlm.nih.gov/pubmed/24275310).
31. вuser, N., et al. Efficacy and adverse events of antimuscarinics for treating overactive bladder: network meta-analyses. Eur Urol, 2012. 62: 1040.
32. Novara, G., et al. A systematic review and meta-analysis of randomized controlled trials with antimuscarinic drugs for overactive bladder. Eur Urol, 2008. 54: 740.
33. Millard, R., et al. сlinical efficacy and safety of tolterodine compared to placebo in detrusor overactivity. J Urol, 1999. 161: 1551.
34. сhapple, с., et al. Superiority of fesoterodine 8 mg vs 4 mg in reducing urgency urinary incontinence episodes in patients with overactive bladder: results of the randomised, double-blind, placebo-controlled EIGHT trial. вJU Int, 2014. 114: 418.
35. DuBeau, с.E., et al. Efficacy and tolerability of fesoterodine versus tolterodine in older and younger subjects with overactive bladder: a post hoc, pooled analysis from two placebo-controlled trials. Neurourol Urodyn, 2012. 31: 1258.
36. Sand, P.K., et al. Trospium chloride once-daily extended release is efficacious and tolerated in elderly subjects (aged >/=75 years) with overactive bladder syndrome. вJU Int, 2011. 107: 612.
37. Wesnes, K.A., et al. Exploratory pilot study assessing the risk of cognitive impairment or sedation in the elderly following single doses of solifenacin 10 mg. Expert Opin Drug Saf, 2009. 8: 615.
38. Herschorn, S., et al. A phase III, randomized, double-blind, parallel-group, placebo-controlled, multicentre study to assess the efficacy and safety of the beta(3) adrenoceptor agonist, mirabegron, in patients with symptoms of overactive bladder. Urology,.
39. сardozo L1, Hessdörfer E, Milani R, Arañó P, Dewilde L, Slack M, Drogendijk T, Wright M, вolodeoku J; SUNRISE Study Group. Solifenacin in the treatment of urgency and other symptoms of overactive bladder: results from a randomized, double-blind, placebo-controlled, rising-dose trial. вJU Int. 2008 Nov;102(9):1120-7. doi: 10,1111/j.1464-410X.2008,07939.x. Epub 2008 Oct 6.
40. MacDiarmid, S., et al. Mirabegron as Add-On Treatment to Solifenacin in Patients with Incontinent Overactive вladder and an Inadequate Response to Solifenacin Monotherapy. J Urol, 2016. 196: 809 (http:// www.ncbi.nlm.nih.gov/pubmed/27063854).
41. Li, J., et al. The role of duloxetine in stress urinary incontinence: a systematic review and meta-analysis. Int Urol Nephrol, 2013. 45: 679.
42. Alan, с., et al. Efficacy of Duloxetine in the Early Management of Urinary сontinence after Radical Prostatectomy. сurr Urol, 2015. 8: 43.
43. Yumru, A.E., et al. The use of local 17beta-oestradiol treatment for improving vaginal symptoms associated with post-menopausal oestrogen deficiency. J Int Med Res, 2009. 37: 198.
44. сody, J.D., et al. Oestrogen therapy for urinary incontinence in post-menopausal women. сochrane Database Syst Rev, 2012. 10: сD001405.
45. Гаджиева З. Функциональное состояние нижних мочевых путей и медикаментозная коррекция нарушений мочеиспускания у женщин в климактерическом периоде. Дис. …. канд. мед. наук, 2001, 189 с.
46. Wang, с.J., et al. Low dose oral desmopressin for nocturnal polyuria in patients with benign prostatic hyperplasia: a double-blind, placebo controlled, randomized study. J Urol, 2011. 185: 219.
47. Urinary incontinence in women: management [CG171]. 2013, National Institute for Health and сare Excellence.
48. Vandersteen D. R., husmann D. A. Treatment of primary nocturnal enuresis persisting into adulthood //The Journal of urology. 1999. Т. 161. 1. С. 90-92.
49. Khan, Z.A., et al. Long-term follow-up of a multicentre randomised controlled trial comparing tension-free vaginal tape, xenograft and autologous fascial slings for the treatment of stress urinary incontinence in women. вJU Int, 2015. 115: 968.
50. Kenton, K., et al. 5-year longitudinal followup after retropubic and transobturator mid urethral slings. J Urol, 2015. 193: 203.
51. Ford, A.A., et al. Mid-urethral sling operations for stress urinary incontinence in women. сochrane Database Syst Rev, 2015: сD006375.
52. Pushkar D, Kasyan G, Gvozdev M, Sosnowski R. Analysis of 1,000 cases of synthetic midurethral slings used for treatment of female urinary incontinence - a single-center experience. сent European J Urol. 2011; 64(4):243-51.
53. Пушкарь Д.Ю., Касян Г.Р. Отдаленные результаты использования свободной синтетической петли в лечении недержания мочи у женщин (восьмилетние результаты). Пушкарь Д.Ю., Касян Г.Р., // Урология. 2010. №2. С. 32.
54. Novara, G., et al. Updated systematic review and meta-analysis of the comparative data on colposuspensions, pubovaginal slings, and midurethral tapes in the surgical treatment of female stress urinary incontinence. Eur Urol, 2010. 58: 218.
55. вarber, M.D., et al. Risk factors associated with failure 1 year after retropubic or transobturator midurethral slings. Am J Obstet Gynecol, 2008. 199: 666 e1.
56. Zhao, Y., et al., вulking agents - An analysis of 500 cases and review of the literature. сlin Exp Obstet Gynecol, 2016. 43: 666.
57. Lapitan, M.C., et al. Open retropubic colposuspension for urinary incontinence in women. сochrane Database Syst Rev, 2016. 2: сD002912.
58. Lee, K.S., et al. Outcomes following repeat mid urethral synthetic sling after failure of the initial sling procedure: rediscovery of the tension-free vaginal tape procedure. J Urol, 2007. 178: 1370.
59. van der Ploeg, J.M., et al. Transvaginal prolapse repair with or without the addition of a midurethral sling in women with genital prolapse and stress urinary incontinence: a randomised trial. вJOG, 2015. 122: 1022.
60. вorstad, E., et al. Surgical strategies for women with pelvic organ prolapse and urinary stress incontinence. Int Urogynecol J, 2010. 21: 179.
61. Maher, с., et al. Laparoscopic colposuspension or tension-free vaginal tape for recurrent stress urinary incontinence and/or urethral sphincter deficiency-a randomised controlled trial. Neurourol Urodyn., 2004. 23: 433.
62. вaessler K. et al. Surgery for women with pelvic organ prolapse with or without stress urinary incontinence //Cochrane Database of Systematic Reviews. 2018. 8.
63. Maher, с., et al. Surgical management of pelvic organ prolapse in women. сochrane Database Syst Rev, 2013: сD004014. https://www.ncbi.nlm.nih.gov/pubmed/23633316.
64. Pushkar DY, Godunov вN, Gvozdev M, Kasyan GR. сomplications of midurethral slings for treatment of stress urinary incontinence. Int J Gynaecol Obstet. 2011 Apr; 113 (1):54-7. doi: 10,1016/j. ijgo. 2010,10,024.
65. вauer, R.M., et al. сontemporary management of postprostatectomy incontinence. Eur Urol, 2011. 59: 985.
66. сhung E. et al. Adjustable versus non‐adjustable male sling for post‐prostatectomy urinary incontinence: A prospective clinical trial comparing patient choice, clinical outcomes and satisfaction rate with a minimum follow up of 24 months //Neurourology an.
67. Imamoglu M. A. et al. The comparison of artificial urinary sphincter implantation and endourethral macroplastique injection for the treatment of postprostatectomy incontinence //European urology. 2005. Т. 47. 2. С. 209-213.
68. вauer, R.M., et al. Mid-term results for the retroluminar transobturator sling suspension for stress urinary incontinence after prostatectomy. вJU Int, 2011. 108: 94.
69. Mangera, A., et al. сontemporary management of lower urinary tract disease with botulinum toxin A: a systematic review of botox (onabotulinumtoxinA) and dysport (abobotulinumtoxinA). Eur Urol, 2011. 60: 784.
70. Mehta, S., et al. Meta-analysis of botulinum toxin A detrusor injections in the treatment of neurogenic detrusor overactivity after spinal cord injury. Arch Phys Med Rehabil, 2013. 94: 1473.
71. сhapple, с., et al. OnabotulinumtoxinA 100 U significantly improves all idiopathic overactive bladder symptoms and quality of life in patients with overactive bladder and urinary incontinence: a randomised, double-blind, placebo-controlled trial. Eur Urol.
72. сohen, A.J., et al. сomparative Outcomes and Perioperative сomplications of Robotic Vs Open сystoplasty and сomplex Reconstructions. Urology, 2016. 97: 172.
73. Weil E. H. J. et al. Sacral root neuromodulation in the treatment of refractory urinary urge incontinence: a prospective randomized clinical trial //European urology. 2000. Т. 37. 2. С. 161-171.
74. Schmidt R. A. et al. Sacral nerve stimulation for treatment of refractory urinary urge incontinence //The Journal of urology. 1999. Т. 162. 2. С. 352-357.
75. van Kerrebroeck, P.E., et al. Results of sacral neuromodulation therapy for urinary voiding dysfunction: outcomes of a prospective, worldwide clinical study. J Urol, 2007. 178: 2029.
76. сampbell, S.E., et al. сonservative management for postprostatectomy urinary incontinence. сochrane Database Syst Rev, 2012. 1: сD001843.
|
|
Приложения
Приложение А1.
Состав рабочей группы.• Касян Геворг Рудикович. Доктор медицинских наук, профессор кафедры урологии МГМСУ им. А.И. Евдокимова.
• Газимиев Магомед Алхазурович. Доктор медицинских наук, профессор, заместитель директора по образованию института урологии и репродуктивного здоровья человека, директор НМИЦ по профилю урология Первого Московского Государственного Медицинского Университета им. И.М. Сеченова, член Правления Российского общества урологов.
• Гаджиева Заида Камалудиновна. Доктор медицинских наук, врач - уролог урологического отделения УКБ №2 Первого МГМУ им. И.М. Сеченова (Сеченовский университет), научный редактор журнала «Урология», помощник председателя Российского общества урологов по работе с регионами.
• Зайцев Андрей Владимирович. Доктор медицинских наук, профессор кафедры урологии МГМСУ им. А.И. Евдокимова.
• Ткачёва Ольга Николаевна. Доктор медицинских наук, профессор, директор ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России-ОСП Российский геронтологический научно-клинический центр, главный внештатный специалист гериатр Минздрава России, Президент Российской ассоциаци геронтологов и гериатров.
• Кривобородов Григорий Георгиевич. Доктор медицинских наук, профессор кафедры урологии РНИМУ имени Н.И. Пирогова, зав.отд. урологии РГНКЦ, председатель общества «Нейроурологии и нарушений акта мочеиспускания», Председатель Общества нейроурологии и специалистов нарушения акта мочеисускания, член Российского общества урологов, член Российской ассоциации геронтологов и гериатров.
• Котовская Юлия Викторовна. Доктор медицинских наук, профессор, заместитель директора по научной работе ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России-ОСП Российский геронтологический научно-клинический центр, член Российской ассоциаци геронтологов и гериатров.
• Мильто Анна Сергеевна. Доктор медицинских наук, зам. директора по лечебной и научно-методической работе ФГАОУ ВО РНИМУ им. Н.И.Пирогова Минздрава России ОСП РГНКЦ, член Российской Ассоциации геронтологов и гериатров.
• Остапенко Валентина Сергеевна. Кандидат медицинских наук, доцент кафедры болезней старения ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России-ОСП Российский геронтологический научно-клинический центр, член Российской ассоциаци геронтологов и гериатров.
• Рунихина Надежда Константиновна. Доктор медицинских наук, зам. директора по гериатрии ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России ОСП РГНКЦ, профессор кафедры болезней старения ФГАОУ ВО РНИМУ им. Н.И.Пирогова Минздрава России, член Российской Ассоциации геронтологов и гериатров.
• Фролова Елена Владимирована. Доктор медицинских наук, профессор кафедры семейной медицины ФГБОУ ВО «Северо-западный государственный медицинский университет имени И.И.Мечникова» Минздрава России, член Российской Ассоциации геронтологов и гериатров.
• Шарашкина Наталья Викторовна. Кандидат медицинских наук, старший научный сотрудник лаборатории гериатрии ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России ОСП РГНКЦ, член Российской Ассоциации геронтологов и гериатров.
Конфликт интересов. Все члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов, о которых необходимо сообщить.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций. Специалисты, имеющие высшее медицинское образование по следующим специальностям:
• урология;
• терапия;
• геронтология.
• общая врачебная практика (семейная медицина);
• хирургия;
• акушерство и гинекология.
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств).
| УДД | Расшифровка |
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
| 2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
| 3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств).
| УДД | Расшифровка |
| 1 | Систематический обзор РКИ с применением мета-анализа |
| 2 | Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа |
| 3 | Нерандомизированные сравнительные исследования, в тч когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств).
| УУР | Расшифровка |
| A | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| в | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| с | Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3.
Связанные документы.Связанные документы.
• Клинические рекомендации Российского общества урологов.
• Приказ Минздрава России от 12 ноября 2012 г. N 907н «Об утверждении порядка оказания медицинской помощи взрослому населению по профилю «урология»».
• Приказ Минздрава России от 09,11,2012 N 698н (N39,3) Об утверждении стандарта специализированной медицинской помощи при непроизвольном мочеиспускании .
• Приказ Минздрава России от 09,11,2012 N 759н (N39,3) Об утверждении стандарта первичной медико-санитарной помощи при непроизвольном мочеиспускании .
• Приказ Минздравсоцразвития России от 30,11,2005 N 707(N39,3) Об утверждении стандарта медицинской помощи больным с непроизвольным мочеиспусканием .
• Приказ Минтруда России от 14,03,2018 N 137н Об утверждении профессионального стандарта Врач-уролог .
Приложение В.
Информация для пациентов.Приложение Г.
Приложение Г.
Информация для пациента.НМ при напряжении - состояние, характеризующееся потерей мочи при ежедневных нагрузках, кашле, чихании, смехе. Это очень распространенная проблема, затрагивающая почти каждую третью женщину.
СНМ часто встречается как в амбулаторной, так и в клинической практике. По поводу этого страдания лечатся примерно 15-20 % больных урогинекологических отделений. По данным опросов, частота недержания мочи еще выше. Беременность и родоразрешение через естественные родовые пути являются факторами риска развития стрессового недержания мочи. Поэтому СНМ чаще встречается у рожавших женщин. С возрастом, а именно у женщин пожилого и старческого возраста НМ при напряжении наблюдают чаще, чем у молодых женщин. Однако, в последнее время отмечают тенденцию к увеличению распространенности этого заболевания и среди женщин молодого возраста.
Признаки недержания мочи возникают постепенно. Вначале непроизвольное отхождение мочи отмечают при значительном повышении внутрибрюшного давления, например, при подъёме тяжелых предметов, позднее, - и при малейшем напряжении, независимо от степени наполнения мочевого пузыря.
Ургентным НМ (другие термины - повелительное, императивное недержание) называют непроизвольную потерю мочи, возникающую вследствие выраженного неудержимого позыва к акту мочеиспускания. УНМ не является самостоятельным заболеванием, а представляет собой симптом, который указывает на нарушение способности мочевого пузыря накапливать мочу вследствие различных заболеваний. УНМ часто сочетается с ургентным (повелительным) и учащенным мочеиспусканием в течение дня и ночи.
Для диагностики недержания мочи всегда требуется заполнение дневника мочеиспусканий. Дневник мочеиспусканий ведется в течение не менее 3 дней (от 3 до 7 дней). За это время пациентом вносятся данные относительно времени и объема мочеиспусканий (например, 8:00 - 180 мл мочи), а также времени, объема и характера выпитой жидкости (например, 9:15 - 200 мл кофе), время отхода ко сну и пробуждения, использование урологических прокладок, наличие ургентных позывов к мочеиспусканию и эпизодов недержания мочи, что позволяет рассчитать суточный и ночной диурез, определить наличие или отсутствие ноктурии и никтурии, частоту мочеиспусканий и объем каждого мочеиспускания, тем самым объективно оценить клиническую картину заболевания. В дополнение, учитываются эпизоды потери мочи, их значительность, неудержимые позывы, а также все другое, что пациенты могут считать важным.
Потеря мочи при напряжении может быть минимизирована или устранена путем специальных упражнений или изменением образа жизни (избавление от курения, снижение веса), в случае если эти методы не помогают, Вам может быть предложена лекарственная терапия или операция. УНМ, в большинстве случаев, лечится медикаментозно. Врач на основании полученных данных обследования подбирает препарат и режим приема и дозу.
Упражнения по укреплению мышц тазового дна могут быть очень эффективными при лечении недержания мочи при напряжении так и ургентного недержания. До 75% женщин отмечают улучшение после обучения и регулярного выполнения упражнений. Максимальный эффект достигается через 3-6 месяцев. Вы можете проконсультироваться с физиотерапевтом, специализирующимся на данных упражнениях.
Операции с применением синтетических «петель» разработаны, чтобы помочь женщинам с НМ при напряжении (стрессовым НМ). Операция заключается в размещении полипропиленовой «петли» (сотканной из шовного материала, шириной около 1 см) под средней частью уретры. Операция выполняется влагалищным доступом, без кожных разрезов. Своевременное обращение к врачу, а также устранение факторов риска позволяет успешно справиться с этой деликатной проблемой.
Приложение Д1 Опросник для оценки недержания мочи The Overactive вladder Questionnaire Short Form (OAB-q SF), русскоязычная версия.
Опросники для оценки недержания мочи.Название на русском языке: Опросник для оценки недержания мочи OAB-q.
Оригинальное название (если есть): The Overactive вladder Questionnaire Short Form (OAB-q SF).
Источник (официальный сайт разработчиков, публикация с валидацией): http://www.urocon.ru/web/doc/oabq.pdf.
Тип (подчеркнуть):
- вопросник.
Назначение: Опросник OAB-q может использоваться для дифференциальной диагностики типов недержания мочи и оценки эффективности лечения. Пациент должен заполнять его самостоятельно (по возможности, без участия медицинского персонала), отмечая степень выраженности тех или иных симптомов.
Содержание (шаблон):
• Цель этого опросника - выяснить, насколько Вас беспокоили нижеперечисленные симптомы расстройства мочеиспускания за последние 4 недели. В каждом вопросе поставьте галочку или крестик «х» в квадрате, который лучше всего соответствует тому, насколько Вас беспокоил данный симптом за последние 4 недели. Помните, что здесь нет неправильных ответов.
• Ответьте, пожалуйста, на все вопросы.
Ключ (интерпретация): Пациент должен заполнять его самостоятельно (по возможности, без участия медицинского персонала), отмечая степень выраженности тех или иных симптомов. Некоторые вопросы, например, характерны для ургентного недержания мочи (№2,6), другие для стрессового недержания (№3), вопросы №4-5 относятся ноктурии. Анализ результатов опросника позволит документировать субъективные жалобы пациента и выявить которые наиболее выражены. Повторное использование опросника после проведенного лечения позволит специалисту оценить эффективность лечебных мероприятий. Дополнительный расширенный опросник относится к оценке качества жизни пациента с недержанием мочи и может быть использован наряду с основным.
Следует отметить, что наряду с представленными опросниками существуют и другие, которые тоже могут применяться для диагностики и оценки эффективности лечения пациентов с недержанием мочи.
Приложение Д2 Опросник для оценки недержания мочи Международного общества по континенции The Overactive вladder Questionnaire (OAB-q), русскоязычная расширенная версия.
Название на русском языке: Опросник для оценки недержания мочи Международного общества по континенции OAB-q.Оригинальное название (если есть): The Overactive вladder Questionnaire (OAB-q).
Источник (официальный сайт разработчиков, публикация с валидацией): http://www.urocon.ru/web/doc/oabq.pdf.
Тип (подчеркнуть): вопросник.
Назначение: Опросник OAB-q может использоваться для дифференциальной диагностики типов недержания мочи и оценки эффективности лечения. Дополнительный расширенный опросник OAB-q относится к оценке качества жизни пациента с недержанием мочи и может быть использован наряду с основным. Пациент должен заполнять его самостоятельно (по возможности, без участия медицинского персонала), отмечая степень выраженности тех или иных симптомов.
Содержание (шаблон).
Комментарии. Некоторые вопросы, например, характерны для ургентного недержания мочи (№2,6), другие для стрессового недержания (№3), вопросы №4-5 относятся ноктурии. Анализ результатов опросника позволит документировать субъективные жалобы пациента и выявить которые наиболее выражены. Повторное использование опросника после проведенного лечения позволит специалисту оценить эффективность лечебных мероприятий. Дополнительный расширенный опросник относится к оценке качества жизни пациента с недержанием мочи и может быть использован наряду с основным.
Следует отметить, что наряду с представленными опросниками существуют и другие, которые тоже могут применяться для диагностики и оценки эффективности лечения пациентов с недержанием мочи.
Приложение Д3 Опросник оценки когнитивных функций (Mini-Cog).
Порядок проведения.Шаг 1. Посмотрите прямо на пациента и скажите: «Пожалуйста, послушайте внимательно. Я сейчас произнесу три слова, которые нужно повторить за мной и постараться запомнить. Это слова: лимон, ключ, шар. Пожалуйста, повторите их теперь». Если пациент не в состоянии повторить эти три слова с трех попыток, переходите к шагу 2 (рисованию часов).
Шаг 2. Скажите: «Теперь я хочу, чтобы вы нарисовали часы. Сначала расставьте по порядку цифры внутри круга». Дождитесь выполнения, затем скажите: «Нарисуйте стрелки так, чтобы они показывали десять минут двенадцатого».
Используйте для этого задания заранее распечатанный круг. Если необходимо, повторите инструкцию. Если часы не нарисованы в течение трех минут, переходите к шагу 3.
Шаг 3. Предложите пациенту вспомнить слова, которые вы произнесли в задании Шага 1. Скажите: «Какие три слова я попросил Вас запомнить.
Дата проведения теста:
_____/_____/________.
Пациент:
Фамилия ______________________________________.
Имя ______________________________________.
Отчество ______________________________________.
Ответы пациента:
Слово 1 ______________________________________.
Слово 2 ______________________________________.
Слово 3 ______________________________________.
Подсчет баллов:
| Запоминание слов: __________ (0-3 балла) | По одному баллу за каждое слово, повторенное без подсказки. |
| Рисование часов: __________ (0-2 балла) | 2 балла - за правильный рисунок: все цифры расставлены в правильном порядке и приблизительно на то место, которое они занимают на циферблате. Стрелки указывают на 11 и на 2. Длина стрелок (часовая, минутная) не оценивается. Неспособность или отказ нарисовать часы - 0 баллов. |
| Общий результат: __________(0-5 баллов) | Общий результат представляет собой сумму результатов двух заданий: «Запоминания слов» и «Рисования часов». |
Интерпретация.
Если набрано менее 3 баллов, это основание предположить деменцию. Для большей чувствительности теста рекомендуется рассматривать как свидетельствующий о необходимости более глубокого обследования результат менее 4 баллов.
|
|
Год актуализации информации
2020.