МКБ-10 коды
|
|
Вступление
МКБ 10:
I86.1.
Год утверждения (частота пересмотра):
2016 (пересмотр каждые 3 года).
ID:
КР581.
URL:
Профессиональные ассоциации:
• Российская ассоциация детских хирургов.
Утверждены.
Российская ассоциация детских хирургов.
Согласованы.
Научным советом Министерства здравоохранения Российской Федерации __ __________201_ г.
I86.1.
Год утверждения (частота пересмотра):
2016 (пересмотр каждые 3 года).
ID:
КР581.
URL:
Профессиональные ассоциации:
• Российская ассоциация детских хирургов.
Утверждены.
Российская ассоциация детских хирургов.
Согласованы.
Научным советом Министерства здравоохранения Российской Федерации __ __________201_ г.
Профессиональные ассоциации
• Российская ассоциация детских хирургов.
 Список сокращений
Список сокращений
ДГ - допплерография.
ИР - индекс резистентности.
УЗИ - ультразвуковое исследование.
ЦДК - цветовое допплеровское картирование.
ИР - индекс резистентности.
УЗИ - ультразвуковое исследование.
ЦДК - цветовое допплеровское картирование.
Термины и определения
Заболевание. Возникающее в связи с воздействием патогенных факторов нарушение деятельности организма, работоспособности, способности адаптироваться к изменяющимся условиям внешней и внутренней среды при одновременном изменении защитно-компенсаторных и защитно-приспособительных реакций и механизмов организма.
Инструментальная диагностика. Диагностика с использованием для обследования больного различных приборов, аппаратов и инструментов.
Качество медицинской помощи. Совокупность характеристик, отражающих своевременность оказания медицинской помощи, правильность выбора методов профилактики, диагностики, лечения и реабилитации при оказании медицинской помощи, степень достижения запланированного результата.
Критерии оценки качества медицинской помощи. Показатели, которые применяются для характеристики и положительных, и отрицательных сторон медицинской деятельности, отдельных ее этапов, разделов и направлений и по которым оценивается качество медицинской помощи больным с определенным заболеванием или состоянием (группой заболеваний, состояний).
Лабораторная диагностика. Совокупность методов, направленных на анализ исследуемого материала с помощью различного специализированного оборудования.
Синдром. Совокупность симптомов с общими этиологией и патогенезом.
Состояние. Изменения организма, возникающие в связи с воздействием патогенных и (или) физиологических факторов и требующее оказания медицинской помощи.
Уровень достоверности доказательств. Отражает степень уверенности в том, что найденный эффект от применения медицинского вмешательства является истинным.
Хирургическое вмешательство. Инвазивная процедура, может использоваться в целях диагностики и/или как метод лечения заболеваний.
Хирургическое лечение. Метод лечения заболеваний путем разъединения и соединения тканей в ходе хирургической операции.
Инструментальная диагностика. Диагностика с использованием для обследования больного различных приборов, аппаратов и инструментов.
Качество медицинской помощи. Совокупность характеристик, отражающих своевременность оказания медицинской помощи, правильность выбора методов профилактики, диагностики, лечения и реабилитации при оказании медицинской помощи, степень достижения запланированного результата.
Критерии оценки качества медицинской помощи. Показатели, которые применяются для характеристики и положительных, и отрицательных сторон медицинской деятельности, отдельных ее этапов, разделов и направлений и по которым оценивается качество медицинской помощи больным с определенным заболеванием или состоянием (группой заболеваний, состояний).
Лабораторная диагностика. Совокупность методов, направленных на анализ исследуемого материала с помощью различного специализированного оборудования.
Синдром. Совокупность симптомов с общими этиологией и патогенезом.
Состояние. Изменения организма, возникающие в связи с воздействием патогенных и (или) физиологических факторов и требующее оказания медицинской помощи.
Уровень достоверности доказательств. Отражает степень уверенности в том, что найденный эффект от применения медицинского вмешательства является истинным.
Хирургическое вмешательство. Инвазивная процедура, может использоваться в целях диагностики и/или как метод лечения заболеваний.
Хирургическое лечение. Метод лечения заболеваний путем разъединения и соединения тканей в ходе хирургической операции.
Описание
Варикоцеле - патологическое расширение вен гроздьевидного сплетения яичка, вызванное венозным рефлюксом.
Причины
Варикоцеле может быть диагностировано и в дошкольном возрасте, но наиболее часто это происходит в начале полового созревания. Варикоцеле встречается у подростков в 14-20% и появляется в основном на левой стороне (78-93% случаев). Правостороннее варикоцеле встречаются реже и обычно диагностируется при двустороннем процессе, а как изолированное встречаются редко.
Основными причинами левостороннего варикоцеле считают анатомические особенности. Известно, что кровь от яичка оттекает по трем венам: яичковой, кремастерной и вене семевыносящего протока. Две последние впадают в систему подвздошных вен, а левая яичковая вена впадает в левую почечную вену, что может приводить к формированию дополнительно градиента давления, тогда как правая соединяется с нижней полой веной тотчас ниже правой почечной вены. Подобное анатомическое строение имеется практически у всех, однако патологический сброс крови наблюдается значительно реже.
В препубертатном и начале пубертатного периода мальчики интенсивно растут, что приводит к повышению давления в гроздьевидном сплетении за счет прироста ортостатического давления. В этот же период наблюдается усиленный приток крови к яичкам и, в силу наличия анатомических предпосылок, слева может возникает затруднение оттока и развивается варикозная деформация стенок изменённой сети яичковых вен и гроздевидного сплетения.
Этиология варикоцеле до конца не изучена, но патогенетических механизмов описано несколько. Патологический ретроградный кровоток может явиться следствием повышения давления в левой почечной вене при наличии аорто-мезентериального пинцета; а также при нарушении строения самих вен. Проведёнными гистологическими и иммуногистохимическими исследованиями доказано, что в основе развития варикоцеле лежат нарушения эмбриогенеза венозной сети яичка и семенного канатика, выражающиеся в рассыпном типе строения вен (вместо одного сосуда обнаруживают сеть вен мышечного типа различной морфологической и морфометрической характеристики), нарушениях формирования коллагена в стенках сосудов (отсутствие в стенках венозных сосудов коллагена IV типа, значительные нарушения в формировании коллагена III типа). Все эти изменения приводят к моторной и гидродинамической дискоординации в системе оттока крови, развитию компенсаторных процессов, их дестабилизации и формированию варикоцеле. Изменения в стенке вен (расширение, склероз, деструкция клапанов), выявляемые в биоптатах, наслаиваясь на врождённую патологию формирования сосудов, носят вторичный характер. Они могут быть следствием отсутствия клапана в устье тестикулярной вены, подъёма давления в левой почечной вене, венозного рефлюкса, ретроградного течения крови за счёт меньшего количества клапанов в левой яичковой вене по сравнению с правой и повреждения клапанов. Следует отметить, что в генезе варикоцеле могут присутствовать и генетические факторы.
Длительный застой венозной крови приводит к повышению температуры, развитию циркуляторной и тканевой гипоксии в яичке (с возможным исходом в склероз) и нарушению дифференцировки сперматогенного эпителия. Эти нарушения также могут быть вызваны шунтированием крови, когда артериальная кровь, минуя микроциркуляторное русло паренхимы яичка, поступает сразу в венулы. При этом также развивается циркуляторная гипоксия тестикулярной ткани - один из основных факторов формирования секреторной патоспермии и бесплодия. Происходит повреждение гематотестикулярного барьера, функции которого выполняют базальная мембрана и клетки Сертоли. Развивается аутоиммунный процесс. Появившиеся в общем русле крови циркулирующие антитела вследствие разных причин могут преодолевать гематотестикулярный барьер правого яичка и вызывать нарушение его морфологии и функций. В дальнейшем это может проявиться снижением общего сперматогенеза, появлением патологических форм сперматозоидов и развитием бесплодия.
Основными причинами левостороннего варикоцеле считают анатомические особенности. Известно, что кровь от яичка оттекает по трем венам: яичковой, кремастерной и вене семевыносящего протока. Две последние впадают в систему подвздошных вен, а левая яичковая вена впадает в левую почечную вену, что может приводить к формированию дополнительно градиента давления, тогда как правая соединяется с нижней полой веной тотчас ниже правой почечной вены. Подобное анатомическое строение имеется практически у всех, однако патологический сброс крови наблюдается значительно реже.
В препубертатном и начале пубертатного периода мальчики интенсивно растут, что приводит к повышению давления в гроздьевидном сплетении за счет прироста ортостатического давления. В этот же период наблюдается усиленный приток крови к яичкам и, в силу наличия анатомических предпосылок, слева может возникает затруднение оттока и развивается варикозная деформация стенок изменённой сети яичковых вен и гроздевидного сплетения.
Этиология варикоцеле до конца не изучена, но патогенетических механизмов описано несколько. Патологический ретроградный кровоток может явиться следствием повышения давления в левой почечной вене при наличии аорто-мезентериального пинцета; а также при нарушении строения самих вен. Проведёнными гистологическими и иммуногистохимическими исследованиями доказано, что в основе развития варикоцеле лежат нарушения эмбриогенеза венозной сети яичка и семенного канатика, выражающиеся в рассыпном типе строения вен (вместо одного сосуда обнаруживают сеть вен мышечного типа различной морфологической и морфометрической характеристики), нарушениях формирования коллагена в стенках сосудов (отсутствие в стенках венозных сосудов коллагена IV типа, значительные нарушения в формировании коллагена III типа). Все эти изменения приводят к моторной и гидродинамической дискоординации в системе оттока крови, развитию компенсаторных процессов, их дестабилизации и формированию варикоцеле. Изменения в стенке вен (расширение, склероз, деструкция клапанов), выявляемые в биоптатах, наслаиваясь на врождённую патологию формирования сосудов, носят вторичный характер. Они могут быть следствием отсутствия клапана в устье тестикулярной вены, подъёма давления в левой почечной вене, венозного рефлюкса, ретроградного течения крови за счёт меньшего количества клапанов в левой яичковой вене по сравнению с правой и повреждения клапанов. Следует отметить, что в генезе варикоцеле могут присутствовать и генетические факторы.
Длительный застой венозной крови приводит к повышению температуры, развитию циркуляторной и тканевой гипоксии в яичке (с возможным исходом в склероз) и нарушению дифференцировки сперматогенного эпителия. Эти нарушения также могут быть вызваны шунтированием крови, когда артериальная кровь, минуя микроциркуляторное русло паренхимы яичка, поступает сразу в венулы. При этом также развивается циркуляторная гипоксия тестикулярной ткани - один из основных факторов формирования секреторной патоспермии и бесплодия. Происходит повреждение гематотестикулярного барьера, функции которого выполняют базальная мембрана и клетки Сертоли. Развивается аутоиммунный процесс. Появившиеся в общем русле крови циркулирующие антитела вследствие разных причин могут преодолевать гематотестикулярный барьер правого яичка и вызывать нарушение его морфологии и функций. В дальнейшем это может проявиться снижением общего сперматогенеза, появлением патологических форм сперматозоидов и развитием бесплодия.
Эпидемиология
Варикозное расширение вен семенного канатика относят к распространённым заболеваниям детской репродуктивной системы. У детей и подростков варикоцеле проявляется в 12,4-25,8% случаев. Серьёзные нарушения сперматогенеза отмечают приблизительно у 30% больных, оперированных в детском возрасте. В общей сложности с варикозом семенных вен связывают до 40% бездетных браков, что негативно сказывается на современной демографической обстановке и становится очевидным свидетельством неблагополучия в лечении.
|
|
Классификация
Существует несколько классификаций варикоцеле.
По стороне поражения. Левостороннее, правостороннее, двустороннее.
По этиологии. Первичное (в отечественной литературе - идиопатическое) обусловлено несостоятельностью яичковой вены, развивающейся на фоне её врождённых изменений (отсутствие в стенке вен коллагена IV типа и отсутствие коллагена III типа); симптоматическое (вторичное) обусловлено венозной гипертензией в почечной вене и обратным током крови из почечной вены по яичковой в гроздевидное сплетение, а затем по системе наружной семенной вены в общую подвздошную с формированием компенсаторного ренокавального анастомоза. Сама венозная гипертензия в почке может быть обусловлена органическим стенозом почечной вены вследствие рубцового процесса в окружающей вену клетчатке, опухолями почки, кольцевидной почечной веной, поражениями почек типа артериовенозных фистул посттравматического или опухолевого характера, нефроптозом, тромбозом почечной вены, что в детской хирургической практике встречают крайне редко. Промежуточное положение занимает функциональное стенозирование почечной вены (функциональное варикоцеле), сдавление в ортостазе левой почечной вены между верхней брыжеечной артерией и аортой при чрезмерно остром угле её отхождения. Величина угла между аортой и верхней брыжеечной артерией меняется в зависимости от положения тела. В клиностазе угол больше и отток по почечной вене не нарушен. В ортостазе венозный ток извращён и направлен из почечной вены вниз по яичковой вене в гроздевидное сплетение. В клиностазе его направление обычное - из яичковой вены в почечную. Резкое переполнение гроздевидного сплетения в положении стоя исчезает при переходе больного в положение лёжа. В отечественной литературе это состояние известно как аортомезентериальный пинцет , его выявляют приблизительно у 5-18% всех детей с варикоцеле.
По характеру венозного рефлюкса ( сoolsaet в.L.,1980) :
С ренотестикулярным;
С илеотестикулярным,.
Со смешанным вариантом рефлюкса.
По степени:
I степень - расширение вен яичка определяется только пальпаторно при проведении пробы Вальсальве в вертикальном положении ребенка;
II степень - расширенные извитые вены четко видны и пальпируются в мошонке в вертикальном положении ребенка даже без пробы Вальсальве, в горизонтальном положении вены спадаются;
III степень - расширенные извитые вены четко видны и пальпируются в мошонке, определяется уменьшение размеров яичка.
По сочетанию с гипертензией в почечной вене. Варикоцеле с гипертензионным синдромом в почечной вене; варикоцеле без гипертензионного синдрома в почечной вене.
По определяемости физикальными методами. Клиническое; субклиническое. Субклиническими называют формы, не выявляемые при физикальных, но выявляемые при ультразвуковых методах исследования. Как правило, больных с субклиническими формами обнаруживают при обследовании по поводу бесплодия уже во взрослом возрасте. Именно поэтому так важно рано выявить это заболевание и при возможности начать консервативную терапию, направленную на улучшение внутриорганного кровотока в яичке.
Следует сказать, что используемая ранее классификация варикоцеле по стадиям в настоящее время несколько утратила своё клиническое значение, так как многочисленными исследованиями не выявлена корреляция между стадией варикоцеле и степенью нарушения сперматогенеза.
По стороне поражения. Левостороннее, правостороннее, двустороннее.
По этиологии. Первичное (в отечественной литературе - идиопатическое) обусловлено несостоятельностью яичковой вены, развивающейся на фоне её врождённых изменений (отсутствие в стенке вен коллагена IV типа и отсутствие коллагена III типа); симптоматическое (вторичное) обусловлено венозной гипертензией в почечной вене и обратным током крови из почечной вены по яичковой в гроздевидное сплетение, а затем по системе наружной семенной вены в общую подвздошную с формированием компенсаторного ренокавального анастомоза. Сама венозная гипертензия в почке может быть обусловлена органическим стенозом почечной вены вследствие рубцового процесса в окружающей вену клетчатке, опухолями почки, кольцевидной почечной веной, поражениями почек типа артериовенозных фистул посттравматического или опухолевого характера, нефроптозом, тромбозом почечной вены, что в детской хирургической практике встречают крайне редко. Промежуточное положение занимает функциональное стенозирование почечной вены (функциональное варикоцеле), сдавление в ортостазе левой почечной вены между верхней брыжеечной артерией и аортой при чрезмерно остром угле её отхождения. Величина угла между аортой и верхней брыжеечной артерией меняется в зависимости от положения тела. В клиностазе угол больше и отток по почечной вене не нарушен. В ортостазе венозный ток извращён и направлен из почечной вены вниз по яичковой вене в гроздевидное сплетение. В клиностазе его направление обычное - из яичковой вены в почечную. Резкое переполнение гроздевидного сплетения в положении стоя исчезает при переходе больного в положение лёжа. В отечественной литературе это состояние известно как аортомезентериальный пинцет , его выявляют приблизительно у 5-18% всех детей с варикоцеле.
По характеру венозного рефлюкса ( сoolsaet в.L.,1980) :
С ренотестикулярным;
С илеотестикулярным,.
Со смешанным вариантом рефлюкса.
По степени:
I степень - расширение вен яичка определяется только пальпаторно при проведении пробы Вальсальве в вертикальном положении ребенка;
II степень - расширенные извитые вены четко видны и пальпируются в мошонке в вертикальном положении ребенка даже без пробы Вальсальве, в горизонтальном положении вены спадаются;
III степень - расширенные извитые вены четко видны и пальпируются в мошонке, определяется уменьшение размеров яичка.
По сочетанию с гипертензией в почечной вене. Варикоцеле с гипертензионным синдромом в почечной вене; варикоцеле без гипертензионного синдрома в почечной вене.
По определяемости физикальными методами. Клиническое; субклиническое. Субклиническими называют формы, не выявляемые при физикальных, но выявляемые при ультразвуковых методах исследования. Как правило, больных с субклиническими формами обнаруживают при обследовании по поводу бесплодия уже во взрослом возрасте. Именно поэтому так важно рано выявить это заболевание и при возможности начать консервативную терапию, направленную на улучшение внутриорганного кровотока в яичке.
Следует сказать, что используемая ранее классификация варикоцеле по стадиям в настоящее время несколько утратила своё клиническое значение, так как многочисленными исследованиями не выявлена корреляция между стадией варикоцеле и степенью нарушения сперматогенеза.
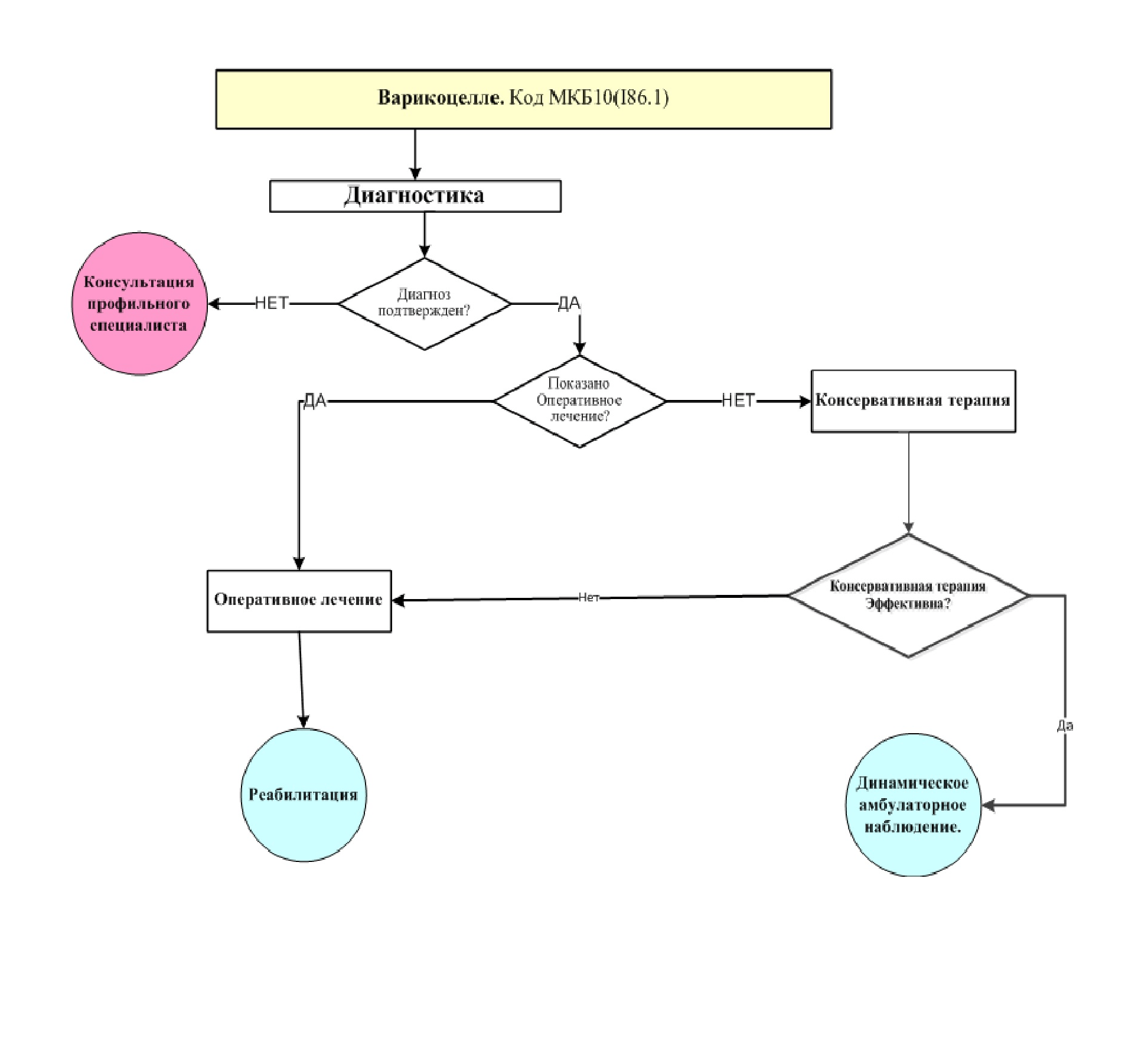
Диагностика
2,1 Жалобы и анамнез.
• Рекомендовано выяснить у больного и/или его родителей, имеются ли жалобы на наличие расширенных вен, боли в паховой области и/или мошонке.Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии. Клинические проявления варикоцеле обычно скудны. Больные не предъявляют существенных жалоб и расширение вен обычно выявляется при профилактических осмотрах в школах.
Больные предъявляют жалобы на периодические тянущие боли в соответствующей половине мошонки. Боли могут усиливаться при физической нагрузке, половом возбуждении и в вертикальном положении тела (из-за повышения венозного давления).
Больные предъявляют жалобы на наличие расширенных вен в мошонке ( пучок червей ), выявляемых при самообследовании и акцентирующих внимание больного, особенно в период полового созревания.
Обследование начинают с подробного сбора анамнеза, при этом обращают внимание на давность симптома, наличие болей или травмы поясничной области, а также на изменение артериального давления и наличие гематурии в анамнезе.
2,2 Физикальное обследование,.
• При осмотре рекомендовано обратить внимание на размеры и консистенцию яичек, наличие и степень расширения вен семенного канатика, провести функциональные пробы.Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии:
Осмотр пациента стоя и лёжа в тёплом помещении. В вертикальном положении больного необходимо исследовать оба яичка с целью выявления разницы в их размерах (в кабинете это можно сделать с помощью тестикулометра). Необходимо провести лёгкие тракции яичка для уменьшения эффекта кремастерного рефлекса, часто скрывающего расширенные вены. Следует отметить любые признаки гипотрофии яичка, включая изменение их консистенции и эластичности. Проводят функциональные пробы - Иванисевича и Вальсальвы ( кашлевого толчка ). Пробу кашлевого толчка проводят при пальпации семенного канатика. При покашливании в области наружного пахового кольца у больных детей определяется импульс, возникающий вследствие передачи повышенного внутрибрюшного давления на вены гроздевидного сплетения; у здоровых детей этот импульс обычно не определяется. Демонстративен также приём Иванисевича: у ребёнка в положении лёжа семенной канатик на уровне наружного кольца пахового канала прижимают к лонной кости. При этом вены канатика в мошонке не наполнены. Если не прекращать сдавление канатика, наполнения вен не происходит и при переводе ребёнка в вертикальное положение. Если же прекратить давление на канатик, гроздевидное сплетение тотчас же наполнится.
Данные физикального обследования позволяют выявить наличие и степень расширения вен семенного канатика, предположить характер гипертензии в почечной вене (стойкая или преходящая), выяснить наличие и степень атрофии яичка на стороне варикоцеле.
2,3 Лабораторная диагностика.
• Больным с варикоцеле рекомендуется провести комплексную лабораторную диагностику, в соответствии с возрастом пациентов.Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии. Лабораторные исследования включают общий анализ мочи для выявления протеинурии и микрогематурии, а у подростков старше 15 лет - микроскопический анализ эякулята. Выполнение этого исследования преследует конкретные цели - определение тактики лечения и оценка результатов лечения. Для достоверной оценки качество сперматогенеза должны быть выполнены следующие обязательные условия:
- пациент должен преодолеть возрастной ценз самостоятельного согласия или отказа от медицинского вмешательства (15 лет в соответствии с Федеральным законом Об основах охраны здоровья граждан в Российской Федерации от 21,11,2011 N 323-ФЗ;
- пациент должен иметь самостоятельный мастурбационный опыт не менее 6 месяцев (исследование информативно только после смены двух циклов сперматогенеза длительностью 72-75 дней);
- иметь соответствующую стадию полового развития не менее III по шкале Tanner’а и объем хотя бы одного яичка по данным должен быть больше 4,0 см куб.
- иметь неизмененный уровень ЛГ, ФСГ и тестостерона в плазме крови в соответствии с возрастом и стадией полового развития,.
- иметь достаточные для понимания сути анализа и метода получения биологического материала представления о функционировании органов половой системы. Лабораторное исследование проводится врачом клинической и лабораторной диагностики. Технология исследования выдерживается в соответствии с руководством ВОЗ по исследованию и обработке эякулята человека. Однако интерпретация полученных результатов не является однозначной, и в подростковом возрасте результаты этого метода рассматриваться лишь как один из критериев оценки состояния яичка.
Важным в оценке степени возможного поражения яичка и с целью прогнозирования результата лечения является определение уровня ФСГ и ЛГ и рилизинг-гормон лютеинизирующего гормона (LHRH),свободного тестостерона и концентрации ингибина В.
2,4 Инструментальная диагностика.
• Больным с варикоцеле рекомендуется проведение комплексного ультразвукового исследования с обязательной эходопплерографией.Уровень убедительности рекомендации А (уровень достоверности доказательств 1).
Комментарии. Золотым стандартом в диагностике варикоцеле в настоящее время считают скротальную эходопплерографию. Исследование выполняют в ортостазе, клиностазе и с использованием модифицированной пробы Вальсальвы. С её помощью также можно выявить субклинически протекающее варикоцеле, трудно выявляемое пальпаторно.
При ультразвуковом исследовании мошонки измеряют три размера во взаимно перпендикулярных проекциях обоих яичек, общий объём гонад, сравнивают их с возрастной нормой и друг с другом. Объем рассчитывают по формуле: V=0,523 x l x h x d, где l - длина, h - ширина, d - толщина яичка. Исследуют диаметр вен гроздевидного сплетения с двух сторон в покое и на высоте модифицированной пробы Вальсальвы, регистрируют наличие, длительность и скорость обратного кровотока, измеряют индекс резистентности яичковых сосудов. Максимальное значение диаметра неизмененных вен гроздевидного сплетения составляет до 2мм.
Таблица 1. Объем яичек (в мл) в различные возрастные периоды («Ультразвуковая диагностика в детской андрологии, под ред. Пыкова М.И., 2016).
| Возраст, годы | |||||
| 8-10 | 11-13 | 14-17 | |||
| правое | левое | правое | левое | правое | левое |
| 0,83 0,53-1,06 | 0,76 0,52-1,03 | 3,14 0,76-6,86 | 3,06 0,70-6,99 | 12,60 8,90-17,47 | 13,20 8,80-19,40 |
Таблица 2. Параметры тестикулярного кровотока в норме («Ультразвуковая диагностика в детской андрологии, под ред. Пыкова М.И., 2016).
| Параметры кровотока | Возраст, годы | ||
| 8-10 | 11-13 | 14-17 | |
| Vmax см/с | 5,3±0,47 | 6,4±0,45 | 9,1±0,22 |
| Vmin см/с | 1,7 ±0,07 | 2,5±0,02 | 3,7±0,08 |
| IR | 0,62±0,005 | 0,63±0,01 | 0,61±0,02 |
Эхографически заключение о варикоцеле можно устанавливать сразу, если размер вен в спокойном состоянии составляет 3мм и более. При подозрении на варикоцеле необходимо проводить нагрузочную пробу Ваальсальвы. В последнее время предлагается эту пробу утяжелить: мальчик вначале делает 6-8 приседаний, потом напрягает брюшную стенку, а само сканирование осуществляется при вертикальном положении пациента. Диаметр вен при такой нагрузочной форме у здорового человека не должен увеличиваться более, чем на 1мм. Отрицательное значение нагрузочных проб может свидетельствовать о венозной недостаточности.
К гемодинамическим признакам варикоцеле относятся изменение направления потока крови при напряжении, которое продолжается более 1с, маятникообразный поток крови. Далее необходимо проведение ультразвуковой допплерографии. При субклинических формах заболевания характерно значительное повышение IR. В дальнейшем при утяжелении процесса IR падает ниже 0,62, сто свидетельствует о выраженной гипоксии в ткани яичка.
Из других эхографических симптомов варикоцеле следует указать на уменьшение объема пораженного яичка (варикозная орхопатия) без изменений характеристик эхогенности и структуры ткани яичка. При разнице в объёме более 20% можно говорить о гипотрофии яичка.
Диагностическая ценность ультразвукового исследования при варикоцеле у детей и подростков подтверждена в ходе многих многоцентровых контролируемых исследований (Demas вE, Hricak H, McClure RD. Varicoceles. Radiologic diagnosis and treatment. Radiol сlin North Am. 1991;29:619-27; вeddy P, Geoghegan T, вrowne RF, Torreggiani WC. Testicular varicoceles. сlin Radiol. 2005;60:1248-55; Meacham RB, Townsend RR, Rademacher D, Drose JA. The incidence of varicoceles in the general population when evaluated by physical examination, gray scale sonography and color Doppler sonography. J Urol. 1994;151:1535-1538 ).
В литературе предложены следующие методы диагностики варикоцеле: контактная скротальная термометрия, термометрия, радиоизотопное сканирование мошонки. Эти методы в настоящее время считают факультативными. Их применение целесообразно только в некоторых случаях при подозрении на субклиническое течение варикоцеле. При варикоцеле, не спадающемся в горизонтальном положении пациента, необходимо, для исключение объемного забрюшинного образования, проведение дополнительных исследований (экскреторной урографии, КТ с контрастированием, МРТ органов забрюшинного пространства).
Обследование в специализированном стационаре.
В настоящее время расширены показания к применению флебографии, которая выполняется под местной анестезией при:
• двустороннем варикоцеле;
• рецидиве варикоцеле;
• быстро прогрессирующем варикоцеле;
• сочетание варикоцеле с гематурией, артериальной гипертензией, болью в поясничной области;
• как первый этап в эндоваскулярной окклюзии или эмболизации яичковой вены.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
СОЧЕТАННЫЕ АНОМАЛИИ РАЗВИТИЯ.
Сочетанные аномалии развития у детей с варикоцеле обычно не обнаруживаются. Ассоциированным расстройством региональной гемодинамики является флебэктазия вен малого таза, поэтому следует принимать во внимание и вероятность развития застойных явлений в простате на фоне нарушения венозного оттока, что в дальнейшем может играть отрицательную роль в прогнозе сохранения фертильности.
|
|
Лечение
• В настоящее время лечение варикоцеле осуществляют в соответствии с выявленным с помощью допплерографии вариантом нарушения внутриорганного кровообращения.
Цель лечения - восстановление интратестикулярного кровотока и устранение тканевой гипоксии с целью предупреждения прогрессирования орхопатии и создание оптимальных гемодинамических условий для адекватного сперматогенеза.
ПОКАЗАНИЯ К ЛЕЧЕНИЮ.
Согласно Международным клиническим рекомендациям по детской урологии от 2015 года основными показаниями к хирургическому лечению варикоцеле являются:
• Признаки орхопатии (уменьшение объема яичка по сравнению со здоровым на 20% и более).
• Наличие болевого синдрома или психологический дискомфорт.
• Изменения качественных и количественных показателей в спермограмме у подростков, достигших 15 лет (облигатный признак).
В отечественной практике дополнительным ориентиром могут служить показатели индекса резистентности сосудов яичек при варикоцеле.
Таблица 2.
Показатели значений индекса резистентности сосудов яичек при варикоцеле (Пыков М.И., 2001).
Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии. Дети, у которых отсутствуют явления орхопатии и не нарушен внутриорганный кровоток (индекс резистентности 0,59 - 0,6), в хирургическом лечении не нуждаются. Этим больным назначают консервативную терапию венозной недостаточности, включающую применение венопротекторов, курсы антиоксидантной терапии, гипербарической оксигенации (уровень доказательности D). Лечение проводят под контролем ультразвукового исследования органов мошонки с допплерографией внутриорганного кровотока. При прогрессировании явлений орхопатии встает вопрос о хирургическом лечении.
Уровень убедительности рекомендации А (уровень достоверности доказательств 1).
Комментарии:
Существует несколько типов оперативных вмешательств:
• окклюзирующие операции на различных уровнях тестикулярной вены (высокое и низкое лигирование сосудов);
• микрохирургические операции наложения тех или иных видов вено-венозных анастомозов.
Виды оперативных доступов:
• забрюшинный (операции Паломо, Иванисевича, Бернарди);
• паховый и подпаховый (операции Мармара, Яковенко);
• лапароскопический;
• интервенциональный сосудистый (селективная трансвенозная окклюзия).
На сегодняшний день чаще используют забрюшинный доступ, выполняемые как с использованием лапароскопической методики, так и открытым путем, субингвинальную перевязку (операция Мармара), а также эндоваскулярную окклюзию.
Лапароскопическая перевязка левой яичковой вены.
• Рекомендовано проведение лапароскопической операции при варикоцеле у детей и подростков, когда есть технические возможности проведения такой операции, а также медицинский персонал имеет соответствующую подготовку по эндоскопической хирургии.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии. Операция включает несколько этапов.
Первый этап - в положении на спине производится установка троакаров и наложение пневмоперитонеума. Для наложения пневмоперитонеума выполняют открытую лапароскопию, первый 5-мм тупоконечный троакар вводят по верхнему краю пупочного кольца. После наложения пневмоперитонеума (12-14 мм ) под контролем лапароскопа (5-мм с торцевым срезом 30°) вводят два дополнительных 5-мм троакара, всегда в стандартных точках: в левой подвздошной области и по средней линии над лоном. Выполняют ревизию брюшной полости.
Второй этап. Париетальную брюшину вскрывают над сосудистым пучком левого яичка на расстоянии 3-4 см от глубокого пахового кольца при помощи монополярной коагуляции.
Третий этап. После вскрытия брюшины с помощью диссектора производят тупую циркулярную мобилизацию всего сосудистого пучка от подлежащих тканей на протяжении 1-1,5 под мобилизованный пучок вводят нить-держалку (нерассасывающийся материал - шёлк, этибонд, длина нити около 8 см), которую не завязывают.
Четвёртый этап - выделение и сохранение лимфатических протоков. Лим-фатические сосуды (не менее 2-х протоков) осторожно отделяют с помощью диссектора от сосудистого пучка, выводят из-под нити-держалки, ранее наложенной на весь пучок.
Пятый этап. После выделения лимфатических протоков и прецизионного выделения артериальных стволов нитью-держалкой перевязывая весь оставшийся массив тканей сосудистого пучка яичка.
Шестой этап. Проводят контроль гемостаза и сброса по венам сосудистого пучка левого яичка, путем компрессии на левую половину мошонки. Рану брюшины на сосудистым пучком не ушивают. Газ из брюшной полости удаляется. Троакары удаляют под контролем оптики. Послойные швы на раны. Асептическая повязка.
Эффективность лапароскопической операции при выарикоцеле у детей и подростков подтверждена в ходе многих контролируемых исследований («Surgical management of adolescent varicocele: Systematic review of the world literature» Omer A. Raheem Urol Ann. 2013 Jul-Sep; 5(3): 133-139; Esposito с, Monguzzi GL, Gonzalez-Sabin MA, Rubino R, Montinaro L, Papparella A, et al. Laparoscopic treatment of pediatric varicocele: A multicenter study of the Italian Society of Video Surgery in Infancy. J Urol. 2000;163:1944-6).
• Рекомендовано проведение операции высокой перевязки сосудистого пучка яичка с сохранением путей лимфооттока при варикоцеле у детей и подростков.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии. При отсутствии лапароскопического оборудования возможно выполнение операции высокой перевязки сосудистого пучка яичка с сохранением путей лимфооттока с применением прецизионной техники. В левой подвздошной области делают поперечный разрез кожи длиной 5-6 отступив от верхней передней ости подвздошной кости на 2-3 см Апоневроз наружной косой мышцы рассекают по ходу волокон. Пинцетами, а затем крючками Фарабефа раздвигают подлежащие мышцы. Брюшинный мешок двумя тупферами смещают медиально, после чего в забрюшинном пространстве становится видимым сосудистый пучок яичка. При использовании оптического увеличения удается чётко определить лимфатические сосуды. После пересечения перивенозной фасции с помощью сосудистых ножниц осторожно отделяют лимфатические и артериальные сосуды от стволов яичковой вены. Сосудистый пучок яичка и все мелкие венозные образования, проходящие около него, захватывают диссектором и перевязывают. Операционную рану зашивают послойно, накладывают внутрикожный косметический шов.
Субингвинальная перевязка вен гроздьевидного сплетения (операция Мармара).
• Рекомендовано проведение субингвинальной перевязки вен гроздьевидного сплетения (операция Мармара) при варикоцеле у детей и подростков, когда есть технические возможности проведения такой операции.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии. Операция выполняется с использованием операционного микроскопа и микрохирургического инструментария. Линейный разрез в области наружного пахового кольца пахового канала. Тупо разделяя подлежащие ткани верифицируют местоположение семенного канатика. Визуализируют поверхностную семенную фасцию, а затем заднюю стенку пахового канала. Семенной канатик с помощью диссектора выводят его за пределы кожной раны. Вскрывают поверхностную семенную фасцию и визуализируют волокна кремастерной мышцы, которые рассекают микроножницами или разводят по длиннику семенного канатика тупым путем. Визуализируют вены кремастерной мышцы и берут на турникет. Далее верифицируют вены и сопровождающие их лимфатические коллекторы. Последние отделяют и сохраняют, а вены лигируют в проксимальном и дистальном участках нерассасывающимися нитями. При успешном лигировании дистальные участки вен выглядят дилятированными. Убедившись в надежности окклюзии, восстанавливают целостность семенной фасции, тракцией за яичко располагают семенной канатик в анатомически предусмотренном месте, накладывают швы на рану и защищают область разреза асептической повязкой.
Эффективность субингвинальной перевязки вен гроздьевидного сплетения (операция Мармара) у детей и подростков подтверждена в ходе многих контролируемых исследований (Marmar JL, DeBenedictis TJ, Praiss D. The management of varicoceles by microdissection of the spermatic cord at the external inguinal ring. Fertil Steril. 1985;43:583-588; Goldstein M, Gilbert вR, Dicker AP, Dwosh J, Gnecco с. Microsurgical inguinal varicocelectomy with delivery of the testis: an artery and lymphatic sparing technique. J Urol. 1992;148:1808-1811; сayan S, Kadioglu TC, Tefekli A, Kadioglu A, Tellaloglu S. сomparison of results and complications of high ligation surgery and microsurgical high inguinal varicocelectomy in the treatment of varicocele. Urology. 2000; 55:750-754).
• Рекомендовано проведение эндоваскулярных вмешательств при варикоцеле у детей и подростков, когда есть технические возможности проведения такой операции.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии. Эту методику лечения проводят в рентгенхирургической операционной. Выполняется пункция правой бедренной вены по Сельдингеру, ангиографический катетер проводятчерез нижнюю полую вену ивыполняют катетеризацию левой почечной вены. Селективно катетерустанавливают в левую яичковую вену и производят флебографию для оценки строения её бассейна и визуализации ретроградного сброса до гроздевидного сплетения. После оценки ангиоархитектоники коллатералей и перетоков по катетеру вводят склерозирующий препарат (3% вспененный раствор натрия тетрадецил сульфата), предварительно пережав семенной канатик у его выхода из пахового канала. Через 15 минут после склерозирования проводят контрольную диагностическую флебографию. Отсутствие контрастирования дистальных отделов левой яичковой вены и её ветвей свидетельствует об эффективности лечения. Катетер извлекают. В месте пункции накладывают гемостатическую давящую повязку.
Данная рентгенэндоваскулярная методика может выполняться как при магистральном, так и при рассыпном типе строения яичковой вены.
Техническим препятствием к выполнению эндоваскулярного склерозирования может стать анатомическая аномалия впадения яичковой вены и невозможность селективной катетеризации яичковой вены, а также пороки развития и тромбозы нижней полой и подвздошных вен.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД. КОРРЕКЦИЯ ОСЛОЖНЕНИЙ.
Наиболее частыми осложнениями в послеоперационном периоде является развитие гидроцеле на фоне операционной травмы лимфатических сосудов. Поэтому предпочтение отдается лимфатико- щадящей варикоцелэктомии.
Уровень убедительности рекомендации А ( уровень достоверности доказательств 1).
При эндоваскулярной окклюзии подобное осложнение не встречается. При подтверждении послеоперационного гидроцеле показано выполнение оперативного вмешательства ( операция Бергмана).
Возможен рецидив рено-тестикулярного рефлюкса, наличие которого подтверждается с помощью допплерографического исследования. Выполнение флебографии позволяет установить причину рецидива и выполнить эндоваскулярную окклюзию. При невозможности выполнения диагностической флебографии, вопрос об оперативном вмешательстве решается с помощью описанных выше показаний.
При возникновении ложного рецидива - когда пальпаторно констатируется расширение вен, но отрицательная проба Вальсальве и отсутствие реверсивного кровотока по данным допплерографии позволяют воздерживаться от повторной операции.
Цель лечения - восстановление интратестикулярного кровотока и устранение тканевой гипоксии с целью предупреждения прогрессирования орхопатии и создание оптимальных гемодинамических условий для адекватного сперматогенеза.
ПОКАЗАНИЯ К ЛЕЧЕНИЮ.
Согласно Международным клиническим рекомендациям по детской урологии от 2015 года основными показаниями к хирургическому лечению варикоцеле являются:
• Признаки орхопатии (уменьшение объема яичка по сравнению со здоровым на 20% и более).
• Наличие болевого синдрома или психологический дискомфорт.
• Изменения качественных и количественных показателей в спермограмме у подростков, достигших 15 лет (облигатный признак).
В отечественной практике дополнительным ориентиром могут служить показатели индекса резистентности сосудов яичек при варикоцеле.
Таблица 2.
Показатели значений индекса резистентности сосудов яичек при варикоцеле (Пыков М.И., 2001).
| Эхогенность паренхимы яичек | Изменение объема яичек | Индекс резистентности |
| Не изменена | ≤ 8% | 0,59 - 0,6 |
| Умеренно повышена | 8 - 20% | 0,54 - 0,57 |
| Повышена | ≥ 20% | 0,54 и ниже |
3,1 Консервативное лечение.
• Детям с варикоцеле, у которых отсутствуют явления орхопатии и не нарушен внутриорганный кровоток, рекомендуется консервативная терапия.Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии. Дети, у которых отсутствуют явления орхопатии и не нарушен внутриорганный кровоток (индекс резистентности 0,59 - 0,6), в хирургическом лечении не нуждаются. Этим больным назначают консервативную терапию венозной недостаточности, включающую применение венопротекторов, курсы антиоксидантной терапии, гипербарической оксигенации (уровень доказательности D). Лечение проводят под контролем ультразвукового исследования органов мошонки с допплерографией внутриорганного кровотока. При прогрессировании явлений орхопатии встает вопрос о хирургическом лечении.
3,2 Хирургическое лечение.
• Детям с варикоцеле, признаками орхопатии и нарушениями внутриорганного кровотока, рекомендуется хирургическое лечение.Уровень убедительности рекомендации А (уровень достоверности доказательств 1).
Комментарии:
Существует несколько типов оперативных вмешательств:
• окклюзирующие операции на различных уровнях тестикулярной вены (высокое и низкое лигирование сосудов);
• микрохирургические операции наложения тех или иных видов вено-венозных анастомозов.
Виды оперативных доступов:
• забрюшинный (операции Паломо, Иванисевича, Бернарди);
• паховый и подпаховый (операции Мармара, Яковенко);
• лапароскопический;
• интервенциональный сосудистый (селективная трансвенозная окклюзия).
На сегодняшний день чаще используют забрюшинный доступ, выполняемые как с использованием лапароскопической методики, так и открытым путем, субингвинальную перевязку (операция Мармара), а также эндоваскулярную окклюзию.
Лапароскопическая перевязка левой яичковой вены.
• Рекомендовано проведение лапароскопической операции при варикоцеле у детей и подростков, когда есть технические возможности проведения такой операции, а также медицинский персонал имеет соответствующую подготовку по эндоскопической хирургии.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии. Операция включает несколько этапов.
Первый этап - в положении на спине производится установка троакаров и наложение пневмоперитонеума. Для наложения пневмоперитонеума выполняют открытую лапароскопию, первый 5-мм тупоконечный троакар вводят по верхнему краю пупочного кольца. После наложения пневмоперитонеума (12-14 мм ) под контролем лапароскопа (5-мм с торцевым срезом 30°) вводят два дополнительных 5-мм троакара, всегда в стандартных точках: в левой подвздошной области и по средней линии над лоном. Выполняют ревизию брюшной полости.
Второй этап. Париетальную брюшину вскрывают над сосудистым пучком левого яичка на расстоянии 3-4 см от глубокого пахового кольца при помощи монополярной коагуляции.
Третий этап. После вскрытия брюшины с помощью диссектора производят тупую циркулярную мобилизацию всего сосудистого пучка от подлежащих тканей на протяжении 1-1,5 под мобилизованный пучок вводят нить-держалку (нерассасывающийся материал - шёлк, этибонд, длина нити около 8 см), которую не завязывают.
Четвёртый этап - выделение и сохранение лимфатических протоков. Лим-фатические сосуды (не менее 2-х протоков) осторожно отделяют с помощью диссектора от сосудистого пучка, выводят из-под нити-держалки, ранее наложенной на весь пучок.
Пятый этап. После выделения лимфатических протоков и прецизионного выделения артериальных стволов нитью-держалкой перевязывая весь оставшийся массив тканей сосудистого пучка яичка.
Шестой этап. Проводят контроль гемостаза и сброса по венам сосудистого пучка левого яичка, путем компрессии на левую половину мошонки. Рану брюшины на сосудистым пучком не ушивают. Газ из брюшной полости удаляется. Троакары удаляют под контролем оптики. Послойные швы на раны. Асептическая повязка.
Эффективность лапароскопической операции при выарикоцеле у детей и подростков подтверждена в ходе многих контролируемых исследований («Surgical management of adolescent varicocele: Systematic review of the world literature» Omer A. Raheem Urol Ann. 2013 Jul-Sep; 5(3): 133-139; Esposito с, Monguzzi GL, Gonzalez-Sabin MA, Rubino R, Montinaro L, Papparella A, et al. Laparoscopic treatment of pediatric varicocele: A multicenter study of the Italian Society of Video Surgery in Infancy. J Urol. 2000;163:1944-6).
• Рекомендовано проведение операции высокой перевязки сосудистого пучка яичка с сохранением путей лимфооттока при варикоцеле у детей и подростков.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии. При отсутствии лапароскопического оборудования возможно выполнение операции высокой перевязки сосудистого пучка яичка с сохранением путей лимфооттока с применением прецизионной техники. В левой подвздошной области делают поперечный разрез кожи длиной 5-6 отступив от верхней передней ости подвздошной кости на 2-3 см Апоневроз наружной косой мышцы рассекают по ходу волокон. Пинцетами, а затем крючками Фарабефа раздвигают подлежащие мышцы. Брюшинный мешок двумя тупферами смещают медиально, после чего в забрюшинном пространстве становится видимым сосудистый пучок яичка. При использовании оптического увеличения удается чётко определить лимфатические сосуды. После пересечения перивенозной фасции с помощью сосудистых ножниц осторожно отделяют лимфатические и артериальные сосуды от стволов яичковой вены. Сосудистый пучок яичка и все мелкие венозные образования, проходящие около него, захватывают диссектором и перевязывают. Операционную рану зашивают послойно, накладывают внутрикожный косметический шов.
Субингвинальная перевязка вен гроздьевидного сплетения (операция Мармара).
• Рекомендовано проведение субингвинальной перевязки вен гроздьевидного сплетения (операция Мармара) при варикоцеле у детей и подростков, когда есть технические возможности проведения такой операции.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии. Операция выполняется с использованием операционного микроскопа и микрохирургического инструментария. Линейный разрез в области наружного пахового кольца пахового канала. Тупо разделяя подлежащие ткани верифицируют местоположение семенного канатика. Визуализируют поверхностную семенную фасцию, а затем заднюю стенку пахового канала. Семенной канатик с помощью диссектора выводят его за пределы кожной раны. Вскрывают поверхностную семенную фасцию и визуализируют волокна кремастерной мышцы, которые рассекают микроножницами или разводят по длиннику семенного канатика тупым путем. Визуализируют вены кремастерной мышцы и берут на турникет. Далее верифицируют вены и сопровождающие их лимфатические коллекторы. Последние отделяют и сохраняют, а вены лигируют в проксимальном и дистальном участках нерассасывающимися нитями. При успешном лигировании дистальные участки вен выглядят дилятированными. Убедившись в надежности окклюзии, восстанавливают целостность семенной фасции, тракцией за яичко располагают семенной канатик в анатомически предусмотренном месте, накладывают швы на рану и защищают область разреза асептической повязкой.
Эффективность субингвинальной перевязки вен гроздьевидного сплетения (операция Мармара) у детей и подростков подтверждена в ходе многих контролируемых исследований (Marmar JL, DeBenedictis TJ, Praiss D. The management of varicoceles by microdissection of the spermatic cord at the external inguinal ring. Fertil Steril. 1985;43:583-588; Goldstein M, Gilbert вR, Dicker AP, Dwosh J, Gnecco с. Microsurgical inguinal varicocelectomy with delivery of the testis: an artery and lymphatic sparing technique. J Urol. 1992;148:1808-1811; сayan S, Kadioglu TC, Tefekli A, Kadioglu A, Tellaloglu S. сomparison of results and complications of high ligation surgery and microsurgical high inguinal varicocelectomy in the treatment of varicocele. Urology. 2000; 55:750-754).
3,3 Иное лечение.
Метод эндоваскулярной склеротерапии левой яичковой вены.• Рекомендовано проведение эндоваскулярных вмешательств при варикоцеле у детей и подростков, когда есть технические возможности проведения такой операции.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии. Эту методику лечения проводят в рентгенхирургической операционной. Выполняется пункция правой бедренной вены по Сельдингеру, ангиографический катетер проводятчерез нижнюю полую вену ивыполняют катетеризацию левой почечной вены. Селективно катетерустанавливают в левую яичковую вену и производят флебографию для оценки строения её бассейна и визуализации ретроградного сброса до гроздевидного сплетения. После оценки ангиоархитектоники коллатералей и перетоков по катетеру вводят склерозирующий препарат (3% вспененный раствор натрия тетрадецил сульфата), предварительно пережав семенной канатик у его выхода из пахового канала. Через 15 минут после склерозирования проводят контрольную диагностическую флебографию. Отсутствие контрастирования дистальных отделов левой яичковой вены и её ветвей свидетельствует об эффективности лечения. Катетер извлекают. В месте пункции накладывают гемостатическую давящую повязку.
Данная рентгенэндоваскулярная методика может выполняться как при магистральном, так и при рассыпном типе строения яичковой вены.
Техническим препятствием к выполнению эндоваскулярного склерозирования может стать анатомическая аномалия впадения яичковой вены и невозможность селективной катетеризации яичковой вены, а также пороки развития и тромбозы нижней полой и подвздошных вен.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД. КОРРЕКЦИЯ ОСЛОЖНЕНИЙ.
Наиболее частыми осложнениями в послеоперационном периоде является развитие гидроцеле на фоне операционной травмы лимфатических сосудов. Поэтому предпочтение отдается лимфатико- щадящей варикоцелэктомии.
Уровень убедительности рекомендации А ( уровень достоверности доказательств 1).
При эндоваскулярной окклюзии подобное осложнение не встречается. При подтверждении послеоперационного гидроцеле показано выполнение оперативного вмешательства ( операция Бергмана).
Возможен рецидив рено-тестикулярного рефлюкса, наличие которого подтверждается с помощью допплерографического исследования. Выполнение флебографии позволяет установить причину рецидива и выполнить эндоваскулярную окклюзию. При невозможности выполнения диагностической флебографии, вопрос об оперативном вмешательстве решается с помощью описанных выше показаний.
При возникновении ложного рецидива - когда пальпаторно констатируется расширение вен, но отрицательная проба Вальсальве и отсутствие реверсивного кровотока по данным допплерографии позволяют воздерживаться от повторной операции.
|
|
Реабилитация и амбулаторное лечение
Так как реабилитация предполагает не только устранение основного клинического проявления варикоцеле - варикозного расширения вен гроздьевидного сплетения яичка, но и восстановление общего соматического статуса больного, то в течение первого месяца после операции достаточно лишь ограничить физические нагрузки. После операции целесообразно рекомендовать ношение плотных плавок в течение 14-20 дней. Пациентам не рекомендуется занятие тяжелой атлетикой и подъем тяжестей, купание в холодной воде, посещение бань и саун.
Последующее наблюдение за пациентом должно обязательно осуществляться андрологом. При наличии признаков орхопатии в программу реабилитации включаются венопротекторы (детралекс), курсы антиоксидантной терапии, дезагрегантов, гипербарической оксигенации.
Уровень убедительности рекомендации D ( уровень достоверности доказательств 4).
Самое главное в программе реабилитации занимает вопрос восстановления фертильности. Однако, даже после оперативного вмешательства в подростковом возрасте, в дальнейшем проблемы с фертильностью могут возникнуть примерно в 20%. Статистически достоверных доказательств того, что лечение варикоцеле в детском возрасте по сравнению с операциями, проведенными у взрослых пациентов, позволяют добиться лучших результатов в плане вероятности отцовства, нет. Поэтому нельзя рассматривать оперативные вмешательства как единственный метод лечения варикоцеле и очень дифференцированно подходить к выбору метода лечения. Ряд авторов даже предлагают отсрочить лечение до получения достоверного анализа спермы.
Последующее наблюдение за пациентом должно обязательно осуществляться андрологом. При наличии признаков орхопатии в программу реабилитации включаются венопротекторы (детралекс), курсы антиоксидантной терапии, дезагрегантов, гипербарической оксигенации.
Уровень убедительности рекомендации D ( уровень достоверности доказательств 4).
Самое главное в программе реабилитации занимает вопрос восстановления фертильности. Однако, даже после оперативного вмешательства в подростковом возрасте, в дальнейшем проблемы с фертильностью могут возникнуть примерно в 20%. Статистически достоверных доказательств того, что лечение варикоцеле в детском возрасте по сравнению с операциями, проведенными у взрослых пациентов, позволяют добиться лучших результатов в плане вероятности отцовства, нет. Поэтому нельзя рассматривать оперативные вмешательства как единственный метод лечения варикоцеле и очень дифференцированно подходить к выбору метода лечения. Ряд авторов даже предлагают отсрочить лечение до получения достоверного анализа спермы.
Профилактика
• Детям с варикоцеле, перенесшим хирургическое лечение, рекомендуется обязательное амбулаторное наблюдение детского уролога-андролога не менее 1 года.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии. Профилактики развития варикоцеле в системе доказательной медицины не существует. Но можно, соблюдая сроки диспансерного обследования у детского уролога-андролога (детского хирурга, имеющего сертификат детского уролога-андролога), своевременно выявить данное заболевание и по показаниям начать лечение.
Диспансерное наблюдение за пациентами, оперированными по поводу варикоцеле должны проводить детские урологи-андрологи (детские хирурги, имеющие сертификат детского уролога-андролога) в строго декларированные сроки: через месяц - отсутствие расширения вен гроздьевидного сплетения, через 6 месяцев - контроль объема яичка и определение наличия или отсутствия гидролимфоцеле, через 1 год после операции, а далее - ежегодно в случаях отсутствия компенсации потери объема яичка или реже - в случаях, когда параметры развития яичек по критерию объема демонстрируют положительную динамику.
В дальнейшем пациент передается во взрослую сеть с указанием на необходимость продолжения реабилитации репродуктивной функции на основании данных о состоянии сперматогенеза.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии. Профилактики развития варикоцеле в системе доказательной медицины не существует. Но можно, соблюдая сроки диспансерного обследования у детского уролога-андролога (детского хирурга, имеющего сертификат детского уролога-андролога), своевременно выявить данное заболевание и по показаниям начать лечение.
Диспансерное наблюдение за пациентами, оперированными по поводу варикоцеле должны проводить детские урологи-андрологи (детские хирурги, имеющие сертификат детского уролога-андролога) в строго декларированные сроки: через месяц - отсутствие расширения вен гроздьевидного сплетения, через 6 месяцев - контроль объема яичка и определение наличия или отсутствия гидролимфоцеле, через 1 год после операции, а далее - ежегодно в случаях отсутствия компенсации потери объема яичка или реже - в случаях, когда параметры развития яичек по критерию объема демонстрируют положительную динамику.
В дальнейшем пациент передается во взрослую сеть с указанием на необходимость продолжения реабилитации репродуктивной функции на основании данных о состоянии сперматогенеза.
Критерии оценки качества медицинской помощи
| № п/п | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
| 1. | Выполнено ультразвуковое исследование органов мошонки | 4 | D |
| 2. | Отсутствие повторных хирургических вмешательств в период госпитализации | 4 | D |
| 3. | Отсутствие гнойно-септических осложнений в период госпитализации | 4 | D |
Список литературы
• Ерохин А. П. К вопросу о причинах бесплодия у больных с варикоцеле // В кн: Современные технологии в оценке отдаленных результатов лечения урологической патологии у детей . Тезисы докладов научно-практической конференции детских урологов. М., 2001. 12-13 с.
• Ковалёв В. А., Королёва С.В. Влияние варикоцеле на сперматогенез // В кн: Современные технологии в оценке отдаленных результатов лечения урологической патологии у детей . Тезисы докладов научно-практической конференции детских урологов. М., 2001. 13-15 с.
• Кондаков В. Т., Пыков М.И. Варикоцеле. М. Видар - М., 2000. 99 с.
• Любаева М.Ю., Пыков М.И., Кондаков В.Т., Лаврова Т.Р. Ультразвуковые критерии оценки варикозной орхопатии у детей и подростков. Ультразвуковая и функциональная диагностика. Москва, 2002. №2. С. 256.
• Мазо Е.Б., Тирси А., Дмитриев Д.Г., Курило Л.Ф., Шилейко Л.В. Диагностическое значение количественного кариологического анализа незрелых половых клеток эякулята у больных варикоцеле. Андрология и генитальная хирургия - 2001. №1ю- С. 95-97.
• Поддубный И. В., Дронов А. Ф., Аль-Машат Н.А. Лапароскопические операции при варикоцеле у детей // Современные технологии в оценке отдаленных результатов лечения урологической патологии у детей. Тезисы докладов научно-практической конференции детских урологов. М., 2001. С.26-27.
• Поляев Ю.А. Рентгеноэндоваскулярная окклюзия в детской хирургии. Дис. … д-ра.мед.наук. М., 1991.
• Поляев Ю.А., Водолазов Ю.А., Корзникова И.Н. Рентгенэндоваскулярная склеротерапия варикоцеле (опыт лечения 1000 больных) // Современные технологии в оценке отдаленных результатов лечения урологической патологии у детей: Тезисы докладов научно-практической конференции детских урологов. М., 2001. С.28-29.
• Пугачёв А. Г., Мохов О. И., Захариков С. В. Выбор вида лечения варикоцеле у детей // Современные технологии в оценке отдаленных результатов лечения урологической патологии у детей: Тезисы докладов научно-практической конференции детских урологов. М., 2001. С.34-35.
• Севергина Э.С., Леонова Л.В., Кондаков В.Т. Варианты формирования V. testicularis sinistra при варикоцеле у детей //Архив патологии.-2006.-№1.-с.33-35.
• Севергина Л.О., Дерунова Т.И., Гуревич А.И., Севергина Э.С., Рапопорт Л.М. Всегда ли оправдано хирургическое вмешательство при лечении варикоцеле у детей. Андрология и генитальная хирургия. 2013;14(1):73-76.
• С.Л. Коварский, Л.Б. Меновщикова, А.И. Гуревич, Т.И. Дерунова, Э.С. Севергина, Т.А. Склярова. Лечебно-диагностическая тактика при варикоцеле у детей. Практическая медицина. 2008; 6 (30) ноябрь: 55-56.
• Коварский С Л., Меновщикова Л.Б., Гуревич А.И., Севергина Э.С., Леонова Л.В., Дерунова Т.И., Склярова Т.А. Морфологическая характеристика яичковых вен у детей с варикоцеле. Детская хирургия, №5, 2008, 27-29.
• Степанов В.Н., Кадыров З.А. Диагностика и лечение варикоцеле. М., 2001. 200 с.
• Степанов В.И., Кадыров З.А. Степанов В.И., Кадыров З.А. Диагностика и лечение двустороннего варикоцеле // Андрология и генитальная хирургия. 2000. N1. С.42.
• Степанов В.Н., Кадыров З.А., Чернов М.В. Современные методы диагностики и лечения варикоцеле: Учебное пособие. М., 1998. 18 с.
• Страхов С.А. Варикозное расширение вен гроздевидного сплетения и семенного канатика (варикоцеле). М., 2001. С.235.
• Щеплев П.А., Нестеров С.Н., Кухаркин С.А., Таневский В.Э. Лечение варикоцеле с использованием микрохирургического лигирования вен семенного канатика из субингвинального минидоступа // Андрология и генитальная хирургия. 2001. -N1. (приложение). С.93-94.
• Li F, et al. Effect of varicocelectomy on testicular volume in children and adolescents: a meta-analysis. Urology, 2012. 79(6): p. 1340-5.
• Kocvara R, et al. Division of lymphatic vessels at varicocelectomy leads to testicular oedema and decline in testicular function according to the LH-RH analogue stimulation test. Eur Urol, 2003. 43(4): p. 430-5.
• Okuyama A, et al. Surgical repair of varicocele at puberty: preventive treatment for fertility improvement. J Urol, 1988. 139(3): p. 562-4.
• Tasci AI, et al. сolor doppler ultrasonography and spectral analysis of venous flow in diagnosis of varicocele. Eur Urol, 2001. 39(3): p. 316-21.
• вogaert G, et al. Pubertal screening and treatment for varicocele do not improve chance of paternity as adult. J Urol, 2013. 189(6): p. 2298-303.
• сhen JJ, et al. Is the comparison of a left varicocele testis to its contralateral normal testis sufficient in determining its well-being. Urology, 2011. 78(5): p. 1167-72.
• Goldstein M, et al. Microsurgical inguinal varicocelectomy with delivery of the testis: an artery and lymphatic sparing technique. J Urol, 1992. 148(6): p. 1808-11.
• Kocvara R, et al. Lymphatic sparing laparoscopic varicocelectomy: a microsurgical repair. J Urol, 2005. 173(5):p. 1751-4.
• Riccabona M, et al. Optimizing the operative treatment of boys with varicocele: sequential comparison of 4techniques. J Urol, 2003. 169(2): p. 666-8.
• Marmar J, et al. New scientific information related to varicoceles. J Urol, 2003. 170(6 Pt 1): p. 2371-3.
• Minevich E, et al. Inguinal microsurgical varicocelectomy in the adolescent: technique and preliminary results. J Urol, 1998. 159(3): p. 1022-4.
• Abdel-Meguid T.A., Hirsch I.H. Noninsufflative extraperitoneal laparoscopic varicocele ligation // Tech Urol. 1997. Vol.3, N1. P.12-15.
• Akcar Degirmenci N ., Turgut M ., Ozkan R . Recurrence rate after varicocelectomy in infertile men // Tani Girisim Radyol. 2004. Vol.10, N2. P.144-6.
• Ammaturo с ., Santoro M ., Rossi R . Et al. Day surgery management of varicocele with Doppler-assisted dissection at the external inguinal ring (subinguinal varicocelectomy) // сhir Ital.-2005. Vol.57, N5. 641-7.
• Akcar N., Turgut M., Adapinar в. Intratesticular arterial resistance and testicular volume in infertile men with subclinical varicocele // J.Clin. Ultrasound. 2004. Vol.32, N8. P.389-93.
• Aso с, Enriquez G, Fite M, Toran N, Piro с, Piqueras J, Lucaya J. Gray-scale and color Doppler sonography of scrotal disorders in children: an update // Radiographics. 2005.-Vol.25, N5. P.1197-214.
• вong G.W., Koo H.P. The adolescent varicocele: to treat or not to treat // Urol.Clin. North.Am. 2004. Vol.31, N3. P.509-15.
• вrowne R.F., Geoghegan T., Ahmed I. Et al. Intratesticular varicocele //.
Australas Radiol. 2005. Vol.49, N4. P.333-4.
• сanales в.K., Zapzalka D.M., Ercole с.J. et al. Prevalence and effect of varicoceles in an elderly population // Urology. 2005. Vol.66, N3. P.627-31.
• сayan S., Kadioglu T.C., Tefekli A. et al. сomparison of results and complications of high ligation surgery and microsurgical high inguinal varicocelectomy in the treatment of varicocele // Urology. 2000. Vol.55, N5. P.750-4.
• сhan P.T., Wright E.J., Goldstein M. Incidence and postoperative outcomes of accidental ligation of the testicular artery during microsurgical varicocelectomy // Urol. 2005. Vol.173, N2. P.482-4.
• сhantoda Abal V., Rey Fraga D., Gonzalez Martin M. Medical and surgical treatment of varicocele // Arch. Esp. Urol. 2004. Vol.57, N9. P.951-61.
• сhu H.G., Guo R.Q., Sun в. Et al. Application of high frequency ultrasound to the diagnosis of varicocele in infertile males // Zhonghua Nan Ke Xue. 2005. Vol.11, N7. P.514-6, 519.
• сhueh S.C., Liao с.H., Wang S.M. et al. сlipless needlescopic bilateral varix ligation // Androl. 2005. Vol.26, N1. P.93-7.
• сobellis G., Mastroianni L., сruccetti A. et al. Retroperitoneoscopic varicocelectomy in children and adolescents // J. Pediatr.Surg. 2005. Vol.40, N5. P.846-9.
• Gat Y., Zukerman Z., сhakraborty J. et al. Varicocele, hypoxia and male infertility. Fluid Mechanics analysis of the impaired testicular venous drainage system // Hum. Reprod. 2005. Vol.20, N9. P.2614-9.
• Garcia Navas R., Maganto Pavon E., Garcia-Ortells D. Et al. Infertility and varicocele through history // Arch. Esp. Urol. 2004. Vol.57, N9. P.876-82.
• Ghanem H., Anis T., El-Nashar A. et al. Subinguinal microvaricocelectomy versus retroperitoneal varicocelectomy: comparative study of complications and surgical outcome // Urology. 2004. Vol.64, N5. P.1005-9.
• Ho K.J., Mcateer E., Young M. Loss of testicular volume associated with intratesticular varicocele // Int. J. Urol. 2005. Vol. Vol.12, N4. P.422-3.
• Ishikawa T ., Fujisawa M . Effect of age and grade on surgery for patients with varicocele // Urology. 2005. Vol.65, N4. P.768-72.
• Koyle M.A., Oottamasathien S., вarqawi A. Et al. Laparoscopic Palomo varicocele ligation in children and adolescents: results of 103 cases // J.Urol. 2004. Vol.172, N4. P.21749-52.
• Pasqualotto F.F., Lucon p.m, de Goes et al. Relationship between the number of veins ligated in a varicocelectomy with testicular volume, hormonal levels and semen parameters outcome // J. Assist. Reprod. Genet. 2005. Vol.22, N6. P.245-9.
• Trigo R.V., вergada I., Rey R. et al. Altered serum profile of inhibin в, Pro-alphaC and anti-Mullerian hormone in prepubertal and pubertal boys with varicocele // сlin Endocrinol (Oxf). 2004. Vol.60, N6. P.758-64.
• Ковалёв В. А., Королёва С.В. Влияние варикоцеле на сперматогенез // В кн: Современные технологии в оценке отдаленных результатов лечения урологической патологии у детей . Тезисы докладов научно-практической конференции детских урологов. М., 2001. 13-15 с.
• Кондаков В. Т., Пыков М.И. Варикоцеле. М. Видар - М., 2000. 99 с.
• Любаева М.Ю., Пыков М.И., Кондаков В.Т., Лаврова Т.Р. Ультразвуковые критерии оценки варикозной орхопатии у детей и подростков. Ультразвуковая и функциональная диагностика. Москва, 2002. №2. С. 256.
• Мазо Е.Б., Тирси А., Дмитриев Д.Г., Курило Л.Ф., Шилейко Л.В. Диагностическое значение количественного кариологического анализа незрелых половых клеток эякулята у больных варикоцеле. Андрология и генитальная хирургия - 2001. №1ю- С. 95-97.
• Поддубный И. В., Дронов А. Ф., Аль-Машат Н.А. Лапароскопические операции при варикоцеле у детей // Современные технологии в оценке отдаленных результатов лечения урологической патологии у детей. Тезисы докладов научно-практической конференции детских урологов. М., 2001. С.26-27.
• Поляев Ю.А. Рентгеноэндоваскулярная окклюзия в детской хирургии. Дис. … д-ра.мед.наук. М., 1991.
• Поляев Ю.А., Водолазов Ю.А., Корзникова И.Н. Рентгенэндоваскулярная склеротерапия варикоцеле (опыт лечения 1000 больных) // Современные технологии в оценке отдаленных результатов лечения урологической патологии у детей: Тезисы докладов научно-практической конференции детских урологов. М., 2001. С.28-29.
• Пугачёв А. Г., Мохов О. И., Захариков С. В. Выбор вида лечения варикоцеле у детей // Современные технологии в оценке отдаленных результатов лечения урологической патологии у детей: Тезисы докладов научно-практической конференции детских урологов. М., 2001. С.34-35.
• Севергина Э.С., Леонова Л.В., Кондаков В.Т. Варианты формирования V. testicularis sinistra при варикоцеле у детей //Архив патологии.-2006.-№1.-с.33-35.
• Севергина Л.О., Дерунова Т.И., Гуревич А.И., Севергина Э.С., Рапопорт Л.М. Всегда ли оправдано хирургическое вмешательство при лечении варикоцеле у детей. Андрология и генитальная хирургия. 2013;14(1):73-76.
• С.Л. Коварский, Л.Б. Меновщикова, А.И. Гуревич, Т.И. Дерунова, Э.С. Севергина, Т.А. Склярова. Лечебно-диагностическая тактика при варикоцеле у детей. Практическая медицина. 2008; 6 (30) ноябрь: 55-56.
• Коварский С Л., Меновщикова Л.Б., Гуревич А.И., Севергина Э.С., Леонова Л.В., Дерунова Т.И., Склярова Т.А. Морфологическая характеристика яичковых вен у детей с варикоцеле. Детская хирургия, №5, 2008, 27-29.
• Степанов В.Н., Кадыров З.А. Диагностика и лечение варикоцеле. М., 2001. 200 с.
• Степанов В.И., Кадыров З.А. Степанов В.И., Кадыров З.А. Диагностика и лечение двустороннего варикоцеле // Андрология и генитальная хирургия. 2000. N1. С.42.
• Степанов В.Н., Кадыров З.А., Чернов М.В. Современные методы диагностики и лечения варикоцеле: Учебное пособие. М., 1998. 18 с.
• Страхов С.А. Варикозное расширение вен гроздевидного сплетения и семенного канатика (варикоцеле). М., 2001. С.235.
• Щеплев П.А., Нестеров С.Н., Кухаркин С.А., Таневский В.Э. Лечение варикоцеле с использованием микрохирургического лигирования вен семенного канатика из субингвинального минидоступа // Андрология и генитальная хирургия. 2001. -N1. (приложение). С.93-94.
• Li F, et al. Effect of varicocelectomy on testicular volume in children and adolescents: a meta-analysis. Urology, 2012. 79(6): p. 1340-5.
• Kocvara R, et al. Division of lymphatic vessels at varicocelectomy leads to testicular oedema and decline in testicular function according to the LH-RH analogue stimulation test. Eur Urol, 2003. 43(4): p. 430-5.
• Okuyama A, et al. Surgical repair of varicocele at puberty: preventive treatment for fertility improvement. J Urol, 1988. 139(3): p. 562-4.
• Tasci AI, et al. сolor doppler ultrasonography and spectral analysis of venous flow in diagnosis of varicocele. Eur Urol, 2001. 39(3): p. 316-21.
• вogaert G, et al. Pubertal screening and treatment for varicocele do not improve chance of paternity as adult. J Urol, 2013. 189(6): p. 2298-303.
• сhen JJ, et al. Is the comparison of a left varicocele testis to its contralateral normal testis sufficient in determining its well-being. Urology, 2011. 78(5): p. 1167-72.
• Goldstein M, et al. Microsurgical inguinal varicocelectomy with delivery of the testis: an artery and lymphatic sparing technique. J Urol, 1992. 148(6): p. 1808-11.
• Kocvara R, et al. Lymphatic sparing laparoscopic varicocelectomy: a microsurgical repair. J Urol, 2005. 173(5):p. 1751-4.
• Riccabona M, et al. Optimizing the operative treatment of boys with varicocele: sequential comparison of 4techniques. J Urol, 2003. 169(2): p. 666-8.
• Marmar J, et al. New scientific information related to varicoceles. J Urol, 2003. 170(6 Pt 1): p. 2371-3.
• Minevich E, et al. Inguinal microsurgical varicocelectomy in the adolescent: technique and preliminary results. J Urol, 1998. 159(3): p. 1022-4.
• Abdel-Meguid T.A., Hirsch I.H. Noninsufflative extraperitoneal laparoscopic varicocele ligation // Tech Urol. 1997. Vol.3, N1. P.12-15.
• Akcar Degirmenci N ., Turgut M ., Ozkan R . Recurrence rate after varicocelectomy in infertile men // Tani Girisim Radyol. 2004. Vol.10, N2. P.144-6.
• Ammaturo с ., Santoro M ., Rossi R . Et al. Day surgery management of varicocele with Doppler-assisted dissection at the external inguinal ring (subinguinal varicocelectomy) // сhir Ital.-2005. Vol.57, N5. 641-7.
• Akcar N., Turgut M., Adapinar в. Intratesticular arterial resistance and testicular volume in infertile men with subclinical varicocele // J.Clin. Ultrasound. 2004. Vol.32, N8. P.389-93.
• Aso с, Enriquez G, Fite M, Toran N, Piro с, Piqueras J, Lucaya J. Gray-scale and color Doppler sonography of scrotal disorders in children: an update // Radiographics. 2005.-Vol.25, N5. P.1197-214.
• вong G.W., Koo H.P. The adolescent varicocele: to treat or not to treat // Urol.Clin. North.Am. 2004. Vol.31, N3. P.509-15.
• вrowne R.F., Geoghegan T., Ahmed I. Et al. Intratesticular varicocele //.
Australas Radiol. 2005. Vol.49, N4. P.333-4.
• сanales в.K., Zapzalka D.M., Ercole с.J. et al. Prevalence and effect of varicoceles in an elderly population // Urology. 2005. Vol.66, N3. P.627-31.
• сayan S., Kadioglu T.C., Tefekli A. et al. сomparison of results and complications of high ligation surgery and microsurgical high inguinal varicocelectomy in the treatment of varicocele // Urology. 2000. Vol.55, N5. P.750-4.
• сhan P.T., Wright E.J., Goldstein M. Incidence and postoperative outcomes of accidental ligation of the testicular artery during microsurgical varicocelectomy // Urol. 2005. Vol.173, N2. P.482-4.
• сhantoda Abal V., Rey Fraga D., Gonzalez Martin M. Medical and surgical treatment of varicocele // Arch. Esp. Urol. 2004. Vol.57, N9. P.951-61.
• сhu H.G., Guo R.Q., Sun в. Et al. Application of high frequency ultrasound to the diagnosis of varicocele in infertile males // Zhonghua Nan Ke Xue. 2005. Vol.11, N7. P.514-6, 519.
• сhueh S.C., Liao с.H., Wang S.M. et al. сlipless needlescopic bilateral varix ligation // Androl. 2005. Vol.26, N1. P.93-7.
• сobellis G., Mastroianni L., сruccetti A. et al. Retroperitoneoscopic varicocelectomy in children and adolescents // J. Pediatr.Surg. 2005. Vol.40, N5. P.846-9.
• Gat Y., Zukerman Z., сhakraborty J. et al. Varicocele, hypoxia and male infertility. Fluid Mechanics analysis of the impaired testicular venous drainage system // Hum. Reprod. 2005. Vol.20, N9. P.2614-9.
• Garcia Navas R., Maganto Pavon E., Garcia-Ortells D. Et al. Infertility and varicocele through history // Arch. Esp. Urol. 2004. Vol.57, N9. P.876-82.
• Ghanem H., Anis T., El-Nashar A. et al. Subinguinal microvaricocelectomy versus retroperitoneal varicocelectomy: comparative study of complications and surgical outcome // Urology. 2004. Vol.64, N5. P.1005-9.
• Ho K.J., Mcateer E., Young M. Loss of testicular volume associated with intratesticular varicocele // Int. J. Urol. 2005. Vol. Vol.12, N4. P.422-3.
• Ishikawa T ., Fujisawa M . Effect of age and grade on surgery for patients with varicocele // Urology. 2005. Vol.65, N4. P.768-72.
• Koyle M.A., Oottamasathien S., вarqawi A. Et al. Laparoscopic Palomo varicocele ligation in children and adolescents: results of 103 cases // J.Urol. 2004. Vol.172, N4. P.21749-52.
• Pasqualotto F.F., Lucon p.m, de Goes et al. Relationship between the number of veins ligated in a varicocelectomy with testicular volume, hormonal levels and semen parameters outcome // J. Assist. Reprod. Genet. 2005. Vol.22, N6. P.245-9.
• Trigo R.V., вergada I., Rey R. et al. Altered serum profile of inhibin в, Pro-alphaC and anti-Mullerian hormone in prepubertal and pubertal boys with varicocele // сlin Endocrinol (Oxf). 2004. Vol.60, N6. P.758-64.
|
|
Приложения
Приложение А1.
Состав рабочей группы.• Разумовский Александр Юрьевич - д.м.н., профессор, заведующий кафедрой детской хирургии РНИМУ им. Н.И. Пирогова.
• Меновщикова Людмила Борисовна - д.м.н., профессор кафедры детской хирургии РНИМУ им. Н.И. Пирогова.
• Коварский С.Л.- д.м.н., профессор кафедры детской хирургии РНИМУ им. Н.И. Пирогова.
• Поддубный И.В. - д.м.н., профессор, заведующий кафедрой детской хирургии МГМСУ им. А.И. Евдокимова.
• Тарусин Дмитрий Игоревич - д.м.н., профессор, заведующий центром детской андрологии ГБУЗ ДГП № 131.
• Гуревич А.И. - д.м.н., профессор кафедры лучевой диагностики РМАПО.
Конфликт интересов отсутствует.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций.
Клинические рекомендации предназначены.
Детским урологам - андрологам,.
Детским хирургам,.
Педиатрам,.
Детским эндокринологам.
Врачам общей практики,.
Учащимся медицинских ВУЗов, системы последипломного образования.
Уровни достоверности доказательств.
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме (таблица1).
Таблица1.
Уровни достоверности доказательств.
| Уровень | Исследование методов лечения | Исследование методов диагностики |
| 1а | Систематический обзор гомогенных рандомизированных клинических исследований (РКИ) | Систематический обзор гомогенных диагностических исследований 1 уровня |
| 1b | Отдельное РКИ (с узким доверительным индексом) | Валидизирующее когортное исследование с качественным «золотым» стандартом |
| 1с | Исследование «Все или ничего» | Специфичность или чувствительность столь высоки, что положительный или отрицательный результат позволяет исключить/установить диагноз |
| 2а | Систематический обзор (гомогенных) когортных исследований | Систематический обзор гомогенных диагностических исследований >2 уровня |
| 2b | Отдельное когортное исследование (включая РКИ низкого качества; с <80% пациентов, прошедших контрольное наблюдение) | Разведочное когортное исследование с качественным «золотым» стандартом |
| 2с | Исследование «исходов»; экологические исследования | нет |
| 3а | Систематический обзор гомогенных исследований «случай-контроль» | Систематический обзор гомогенных исследований уровня 3B и выше |
| 3b | Отдельное исследование «случай-контроль» | Исследование с непоследовательным набором или без проведения исследования «золотого» стандарта у всех испытуемых |
| 4 | Серия случаев (и когортные исследования или исследования «случай-контроль» низкого качества) | Исследование случай-контроль или исследование с некачественным или зависимым «золотым» стандартом |
| 5 | Мнение экспертов без тщательной критической оценки, лабораторные исследования на животных или разработка «первых принципов» | Мнение экспертов без тщательной критической оценки или основанное на физиологии, лабораторные исследования на животных или разработка «первых принципов» |
Примечание: РКИ - рандомизированные клинические исследования.
Уровень убедительности рекомендации.
| A | Подтверждены систематическим обзором и (или) как минимум двумя РКИ высокого качества. |
| Уровень доказательства 1a, 1b. | |
| в | Подтверждены групповыми исследованиями или исследованиями типа случай-контроль хорошего качества |
| Уровень доказательства 2a, 2b. | |
| с | Подтверждены исследованиями серий случаев, групповыми исследованиями низкого качества и (или) изучением «исходов». |
| Уровень доказательства 2c, 3. | |
| D | Мнение эксперта, согласованное решение комитета |
| Уровень доказательства 4. | |
Порядок обновления клинических рекомендаций.
По мере возникновения новых знаний о сути болезни в рекомендации будут внесены соответствующие изменения и дополнения.
Настоящие клинические рекомендации основаны на результатах исследований, опубликованных в 2000 - 2015 годах.
Приложение А3.
Связанные документы.• Федеральный закон от 21,11,2011 № 323-ФЗ Об основах охраны здоровья граждан в Российской Федерации .
• Порядок оказания медицинской помощи по профилю детская хирургия , приказ МЗ РФ № 562н от 31,10,2012, (Зарегистрировано в Министерстве юстиции Российской Федерации 17 декабря 2012 года, регистрационный N 26159).
• Порядок оказания медицинской помощи по профилю «урология- андрология» приказ МЗ РФ № 562н от 31,10,2012, (Зарегистрировано в Министерстве юстиции Российской Федерации 17 декабря 2012 года, регистрационный N 26159).
Приложение В.
Информация для пациентов.Варикоцеле - патологическое расширение вен гроздьевидного сплетения яичка, вызванное сбросом крови обычно из системы левой яичковой вены.
Заболевание обычно ничем себя не проявляет до начала периода полового созревания, хотя может появиться и в более младшем возрасте. Варикоцеле - достаточно частая патология и встречается в 14 - 20% случаев. Нередко ставится знак равенство между наличием варикоцеле и бесплодием, но это не так. Нарушения сперматогенеза при варикоцеле могут наблюдаться в дальнейшем приблизительно в 20 -30% случаев, и это подчеркивает необходимость своевременной диагностики в детском возрасте. Только такой подход позволяет выбрать наиболее оптимальный вариант ведения больного.
Трудности диагностики варикоцеле обусловлены тем, что заболевание обычно никак не беспокоит ребенка, чувство тяжести в левой половине мошонки, а тем более болевой синдром встречаются редко. Поэтому выявляется варикоцеле обычно при профилактических осмотрах, проводимых в декларированные сроки. Варикоцеле не представляет угрозы для жизни ребенка, но может в дальнейшем проявить себя нарушением фертильности. Причиной подобных осложнений могут послужить и застойными явлениями в органах малого таза, прежде всего в простате, приводя к формированию простатита.
Основными причинами левостороннего варикоцеле считают анатомические особенности. Кровь от яичка оттекает по трем венам, две последние впадают в систему подвздошных вен, а левая яичковая вена впадает в левую почечную вену, что может приводить к формированию дополнительно перепада давления. Особенно при нарушении формирования венозной сети яичка и семенного канатика.
В препубертатном и начале пубертатного периода мальчики интенсивно растут, и в этот же период наблюдается усиленный приток крови к яичкам и, в силу указанных выше причин,слева может возникает затруднение оттока и развивается расширение яичковых вен и гроздевидного сплетения.
Причины варикоцеле до конца не изучена, но вариантов отрицательного влияния указанной патологии на гонаду несколько:застой венозной ( не обогащенной кислородом) крови приводит к нарушению питания яичка, повышается местная температура, развивается орхопатия (уменьшение размеров яичка),нарушается дифференцировка сперматогенного эпителия. В дальнейшем это может проявиться нарушением сперматогенеза и бесплодием. Следует отметить, что могут присутствовать и генетические факторы.
Симптомы.
Больных, как правило, ничего не беспокоит и варикозное расширение вен обычно выявляется при профилактических осмотрах в школах. Иногда пациенты предъявляют жалобы на периодические тянущие боли в соответствующей половине мошонки. Боли могут усиливаться при физической нагрузке, половом возбуждении и в вертикальном положении тела. Больные могут пожаловаться на наличие расширенных вен в мошонке ( пучок червей ), выявляемых при самообследовании и акцентирующих внимание подростка, особенно в период полового созревания.
Диагностка.
Врач осматривает пациента в положении стоя и лёжа. Исследуются оба яичка с целью выявления разницы в их размерах, проводят специальные пробы, попросив пациента покашлять или натужиться.
Обязательно выполняется ультразвуковое исследование органов мошонки, позволяющее более точно оценить состояние яичек, вен гроздьевидного сплетения.Лабораторные исследования включают общий анализ мочи для выявления протеинурии и микрогематурии, а у подростков старше 15 лет - микроскопический анализ эякулята. Для оценки степени возможного поражения яичка и с целью прогнозирования результата лечения определяют уровень ФСГ и ЛГ и рилизинг-гормон лютеинизирующего гормона (LHRH). Основным инструментальным методом в диагностике варикоцеле является эходопплерографию органов мошонки, выполняемую на ультразвуковых аппаратах. Только комплексное обследование позволяет правильно поставить диагноз и, опираясь на полученные результаты, выбрать оптимальный метод лечения.
Лечение.
Цель лечения - устранить патологический сброс крови в вены яичка и восстановить интратестикулярного кровоток и предупредить прогрессирования орхопатии.
Лечение варикоцеле может быть консервативным и хирургическим. Выбор метода лечения определяет врач.
Существует несколько типов оперативных вмешательств:
• устранение обратного сброса крови с использованием лапароскопического доступа или операции с оптическим увеличением ;
• субингвинальная перевязка ( операция Мармара);
• внутрисосудистая окклюзия после предварительной оценки состояния вен;
• микрохирургические операции наложения межсосудистых анастомозов.
После операции врачи наблюдают за пациентом вплоть до 18 лет, а затем это наблюдение продолжают врачи урологи-андрологи. Самым главным в послеоперационном периоде является контроль за состоянием яичка, оценка темпов его роста, наблюдение за состоянием внутрияичкового кровотока, определение гормонального статуса и контроль за фертильностью, так как именно с этой позиции в первую очередь и оценивается эффективность лечения.
Прогноз.
Если диагноз поставлен вовремя и своевременно начато комплексное лечение, то прогноз, как правило, благоприятный. Однако, даже при устранении варикоцеле может наблюдаться нарушение фертильности, что связано не только с изменениями в гонаде, но с сочетанной патологией других органов репродуктивной системы, увеличивающейся с возрастом. Поэтому пациент должен постоянно наблюдаться урологом-андрологом, проводя не только ультразвуковое исследование, но и выполняя гормональные пробы и проводя анализ спермы.
Профилактика.
Профилактика, в силу, как правило, врожденного характера заболевания, не- возможна. Но можно, соблюдая сроки диспансерного обследования у детского уролога-андролога (детского хирурга, имеющего сертификат детского уролога-андролога), своевременно выявить данное заболевание и по показаниям начать лечение.
Минздрав России 2016.
|
|