МКБ-10 коды
- МКБ-10
- C12 Злокачественное новообразование грушевидного синуса
- C13.8 Злокачественное новообразование нижней части глотки, выходящее за пределы одной и более вышеуказанных локализаций
- C13 Злокачественное новообразование нижней части глотки [гортаноглотки]
- C13.9 Злокачественное новообразование нижней части глотки неуточненное
- C13.1 Злокачественное новообразование черпалонадгортанной складки нижней части глотки
- C13.2 Злокачественное новообразование задней стенки нижней части глотки
- C13.0 Злокачественное новообразование заперстневидной области
|
|
Вступление
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: с12, с13.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 27.
Разработчик клинической рекомендации.
• Ассоциация онкологов России.
• Общероссийская общественная организация Российское общество специалистов по опухолям головы и шеи .
• Общероссийская общественная организация «Российское общество клинической онкологии».
Одобрено Научно-практическим Советом Минздрава РФ.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 27.
Разработчик клинической рекомендации.
• Ассоциация онкологов России.
• Общероссийская общественная организация Российское общество специалистов по опухолям головы и шеи .
• Общероссийская общественная организация «Российское общество клинической онкологии».
Одобрено Научно-практическим Советом Минздрава РФ.
|
|
 Список сокращений
Список сокращений
БДУ. Без дополнительных уточнений.
В/в. Внутривенно (способ введения лекарственного препарата).
ВОЗ - Всемирная организация здравоохранения.
КТ - компьютерная томография.
ЛТ - лучевая терапия.
ЛУ - лимфатический(е) узел(ы).
МКБ-0 - международная классификация онкологических болезней.
МРТ. Магнитно-резонансная томография.
ПХТ. Полихимиотерапия.
ПЭГ. Перкутанная (чрескожная) эндоскопическая гастростома.
ПЭТ. Позитронно-эмиссионная томография.
УДД. Уровень достоверности доказательности.
УЗДГ. Ультразвуковая допплерография.
УЗИ. Ультразвуковое исследование.
УУР - уровень убедительности рекомендации.
ХЛТ. Химиолучевая терапия.
AJCC. Американский объединенный комитет по раку (American Joint сommittee on сancer).
ECOG. Шкала оценки общего состояния онкологического больного по версии Восточной объединенной группы онкологов.
ENE. Экстракапсулярная инвазия (extracapsular extension).
ERAS - Enhanced recovery after surgery - ускоренное восстановление после операции.
IMRT. Лучевая терапия с модуляцией интенсивности (volumetric modulated arc therapy).
QUANTEC. Практическое руководство для оценки дозолимитирующих параметров критических органов (quantitative analyses of normal tissue effects in the clinic).
R0 - свободный от опухоли край резекции.
R1 - микроскопическая остаточная опухоль.
TNM - (аббревиатура от tumor, nodus и metastasis) международная классификация стадий развития раковых опухолей.
VMAT - объемно-модулированная лучевая терапия (volumetric modulated arc therapy).
В/в. Внутривенно (способ введения лекарственного препарата).
ВОЗ - Всемирная организация здравоохранения.
КТ - компьютерная томография.
ЛТ - лучевая терапия.
ЛУ - лимфатический(е) узел(ы).
МКБ-0 - международная классификация онкологических болезней.
МРТ. Магнитно-резонансная томография.
ПХТ. Полихимиотерапия.
ПЭГ. Перкутанная (чрескожная) эндоскопическая гастростома.
ПЭТ. Позитронно-эмиссионная томография.
УДД. Уровень достоверности доказательности.
УЗДГ. Ультразвуковая допплерография.
УЗИ. Ультразвуковое исследование.
УУР - уровень убедительности рекомендации.
ХЛТ. Химиолучевая терапия.
AJCC. Американский объединенный комитет по раку (American Joint сommittee on сancer).
ECOG. Шкала оценки общего состояния онкологического больного по версии Восточной объединенной группы онкологов.
ENE. Экстракапсулярная инвазия (extracapsular extension).
ERAS - Enhanced recovery after surgery - ускоренное восстановление после операции.
IMRT. Лучевая терапия с модуляцией интенсивности (volumetric modulated arc therapy).
QUANTEC. Практическое руководство для оценки дозолимитирующих параметров критических органов (quantitative analyses of normal tissue effects in the clinic).
R0 - свободный от опухоли край резекции.
R1 - микроскопическая остаточная опухоль.
TNM - (аббревиатура от tumor, nodus и metastasis) международная классификация стадий развития раковых опухолей.
VMAT - объемно-модулированная лучевая терапия (volumetric modulated arc therapy).
Термины и определения
Адъювантная химиотерапия. Это вид химиотерапии, проводимый после полного удаления первичной опухоли для устранения возможных метастазов.
Второй этап реабилитации. Реабилитация в стационарных условиях медицинских организаций (реабилитационных центров, отделений реабилитации), в ранний восстановительный период течения заболевания, поздний реабилитационный период, период остаточных явлений течения заболевания.
Первый этап реабилитации. Реабилитация в период специализированного лечения основного заболевания (включая хирургическое лечение/химиотерапию/лучевую терапию) в отделениях медицинских организаций по профилю основного заболевания.
Прогрессирование. Появление нового опухолевого очага и/или рост первичного опухолевого очага, метастатических очагов более чем на 25 %.
Стабилизация. Уменьшение очага менее чем на 50 % или увеличение менее чем на 25 % при отсутствии новых очагов поражения.
Уровни достоверности доказательств. Отражают степень уверенности в том, что найденный эффект от применения медицинской технологии является истинным.Согласно эпидемиологическим принципам, достоверность доказательств определяется по трем основным критериям: качественной, количественной характеристикам и согласованности доказательств.
Уровни убедительности рекомендаций. В отличие от уровней достоверности доказательств, отражают не только степень уверенности в достоверности эффекта вмешательства, но и степень уверенности в том, что следование рекомендациям принесет в конкретной ситуации больше пользы, чем негативных последствий.
Электрогортань. Вибрирующий электронный аппарат, который прикладывается к подбородку и преобразует колебания мышц дна полости рта в голос. Недостатком этого метода является металлический, лишенный тембровой и эмоциональной окраски голос.
3D- (трехмерная) конформная лучевая терапия - точное составление плана лечения с компьютерной поддержкой на основании современных методов визуализационной диагностики, позволяющее проводить максимально точную (конформную) обработку целевой области с обеспечением максимально щадящего воздействия на здоровые прилегающие ткани и органы, находящиеся в зоне риска.
Второй этап реабилитации. Реабилитация в стационарных условиях медицинских организаций (реабилитационных центров, отделений реабилитации), в ранний восстановительный период течения заболевания, поздний реабилитационный период, период остаточных явлений течения заболевания.
Первый этап реабилитации. Реабилитация в период специализированного лечения основного заболевания (включая хирургическое лечение/химиотерапию/лучевую терапию) в отделениях медицинских организаций по профилю основного заболевания.
Прогрессирование. Появление нового опухолевого очага и/или рост первичного опухолевого очага, метастатических очагов более чем на 25 %.
Стабилизация. Уменьшение очага менее чем на 50 % или увеличение менее чем на 25 % при отсутствии новых очагов поражения.
Уровни достоверности доказательств. Отражают степень уверенности в том, что найденный эффект от применения медицинской технологии является истинным.Согласно эпидемиологическим принципам, достоверность доказательств определяется по трем основным критериям: качественной, количественной характеристикам и согласованности доказательств.
Уровни убедительности рекомендаций. В отличие от уровней достоверности доказательств, отражают не только степень уверенности в достоверности эффекта вмешательства, но и степень уверенности в том, что следование рекомендациям принесет в конкретной ситуации больше пользы, чем негативных последствий.
Электрогортань. Вибрирующий электронный аппарат, который прикладывается к подбородку и преобразует колебания мышц дна полости рта в голос. Недостатком этого метода является металлический, лишенный тембровой и эмоциональной окраски голос.
3D- (трехмерная) конформная лучевая терапия - точное составление плана лечения с компьютерной поддержкой на основании современных методов визуализационной диагностики, позволяющее проводить максимально точную (конформную) обработку целевой области с обеспечением максимально щадящего воздействия на здоровые прилегающие ткани и органы, находящиеся в зоне риска.
Описание
Рак гортаноглотки. Злокачественная опухоль, развивающаяся из элементов неороговевающего эпителия гортаноглотки [1].
Причины
В большинстве случаев в анамнезе пациентов отмечается длительный период курения, употребления алкоголя, работы в условиях повышенной запыленности (текстильное производство), вдыхание вредных канцерогенных веществ (нефти, продуктов ее перегонки, бензола, фенольных смол, асбеста). Высокий риск озлокачествления отмечается при папилломах (рак, ассоциированный с вирусом папилломы человека), рецидивирующем папилломатозе, пахидермии, дискератозе. Кроме того, к факторам риска относятся хронические воспалительные процессы (ларингиты) [2].
Эпидемиология
Согласно общемировым данным абсолютное число впервые выявленных случаев рака гортаноглотки в 2018 году составило 80 608 (в РФ - 2 467), из них 67 496 (в РФ - 2219) случаев у мужчин и 13 112 (в РФ - 248) случаев у женщин. Стандартизованные показатели заболеваемости раком гортаноглотки в мире в 2018 году среди мужчин составили 1,6 (в РФ - 2,3) на 100 тыс. населения, среди женщин - 0,29 (в РФ - 0,19) на 100 тыс. населения [3].
C12 Злокачественное новообразование грушевидного синуса.
Грушевидной ямки.
C13 Злокачественное новообразование нижней части глотки.
C13,0 Злокачественное новообразование заперстневидной области.
C13,1 Черпалонадгортанной складки нижней части глотки.
Черпалонадгортанной складки:
• БДУ.
• краевой зоны.
C13,2 Задней стенки нижней части глотки.
C13,8 Поражение нижней части глотки, выходящее за пределы одной и более вышеуказанных локализаций.
C13,9 Нижней части глотки неуточненное.
Международная классификация онкологических болезней (МКБ. O , 4-е издание, 2010 г.): классификация опухолей гортаноглотки.
Злокачественные эпителиальные опухоли.
1,4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификаций болезней и проблем, связанных со здоровьем.
Кодирование по МКБ-10.C12 Злокачественное новообразование грушевидного синуса.
Грушевидной ямки.
C13 Злокачественное новообразование нижней части глотки.
C13,0 Злокачественное новообразование заперстневидной области.
C13,1 Черпалонадгортанной складки нижней части глотки.
Черпалонадгортанной складки:
• БДУ.
• краевой зоны.
C13,2 Задней стенки нижней части глотки.
C13,8 Поражение нижней части глотки, выходящее за пределы одной и более вышеуказанных локализаций.
C13,9 Нижней части глотки неуточненное.
Международная классификация онкологических болезней (МКБ. O , 4-е издание, 2010 г.): классификация опухолей гортаноглотки.
Злокачественные эпителиальные опухоли.
| 8070/2 | Плоскоклеточный рак in situ БДУ |
| 8070/3 | Плоскоклеточный рак БДУ |
| 8070/6 | Плоскоклеточный рак метастатический БДУ |
| 8071/3 | Плоскоклеточный рак орогoвевающий БДУ |
|
|
Классификация
1,5 Классификация заболевания или состояния (группы заболеваний или состояний).
Степень распространенности эпителиальных злокачественных опухолей гортаноглотки представлена в международной классификации стадий развития раковых опухолей TNM (8-е издание) в редакции Американского объединенного комитета по раку (American Joint сommittee on сancer (AJCC)).Клиническая классификация.
Символ Т содержит следующие градации:
| Тх | Недостаточно данных для оценки первичной опухоли | |||
| Tis | Карцинома in situ | |||
| Т1 | Опухоль ограничена одним отделом гортаноглотки и/или менее или равно 2 см в диаметре | |||
| Т2 | Опухоль поражает более одного отдела гортаноглотки или распространяется на прилежащие анатомические зоны, или более 2 см в диаметре, но менее или равно 4 см в диаметре без ограничения подвижности голосовой связки со стороны поражения | |||
| Т3 | Опухоль более 4 см в диаметре или с ограничением подвижности голосовой связки со стороны поражения, или распространяется на пищевод | |||
| Т4a | Умеренно распространенный процесс: опухоль поражает щитовидный/перстневидный хрящ, подъязычную кость, щитовидную железу, мышцы пищевода или мягкие ткани центрального треугольника шеи* | |||
| Т4b | Распространенный локальный процесс: опухоль поражает предпозвоночную фасцию, окутывает сонную артерию или распространяется в средостение | |||
* Мягкие ткани центрального треугольника шеи включают подподъязычные мышцы и подкожную жировую клетчатку.
Символ с N указывает на наличие или отсутствие метастазов в регионарных лимфатических узлах (ЛУ) по данным клинико-инструментальных исследований.
| Nx | Недостаточно данных для оценки состояния регионарных ЛУ |
| N0 | Нет признаков метастатического поражения регионарных ЛУ |
| N1 | Метастазы в одном ЛУ на стороне поражения до 3 см и менее в наибольшем измерении, экстракапсулярная инвазия (ENE) отсутствует |
| N2 | Метастазы в одном ЛУ на стороне поражения более 3 см и менее 6 см в наибольшем измерении и ENE отсутствует; или метастазы в нескольких ЛУ шеи на стороне поражения, до 6 см в наибольшем измерении и ENE отсутствует; или с обеих сторон либо с противоположной стороны до 6 см в наибольшем измерении и ENE отсутствует |
| N2a | Метастазы в одном ЛУ на стороне поражения более 3 но не более 6 см в наибольшем измерении, ENE отсутствует, |
| N2b | Метастазы в нескольких ЛУ на стороне поражения до 6 см в наибольшем измерении, ENE отсутствует |
| N2c | Метастазы в ЛУ с обеих сторон или с противоположной стороны до 6 см в наибольшем измерении и ENE отсутствует |
| N3 | Метастазы в ЛУ более 6 см в наибольшем измерении и ENE отсутствует; или метастаз/метастазы любого размера и ENE+ |
| N3a | Метастазы в ЛУ более 6 см в наибольшем измерении и ENE отсутствует |
| N3b | метастаз/метастазы в ЛУ шеи любого размера и ENE+ |
Символ pN указывает на наличие или отсутствие метастазов в регионарных ЛУ по данным планового патолого-анатомического исследования операционного материала.
| Nx | Недостаточно данных для оценки состояния регионарных ЛУ | |
| N0 | Нет признаков метастатического поражения регионарных ЛУ | |
| N1 | Метастазы в одном ЛУ на стороне поражения до 3 см (и менее) в наибольшем измерении, экстракапсулярная инвазия (ENE) отсутствует | |
| N2 | Метастазы в одном ЛУ на стороне поражения менее или равно 3 см и ENE+, более 3 см и менее 6 см в наибольшем измерении и отсутствует; или метастазы в нескольких ЛУ шеи на стороне поражения до 6 см в наибольшем измерении и ENE отсутствует; или с обеих сторон либо с противоположной стороны до 6 см в наибольшем измерении и ENE | |
| N2a | Метастазы в одном ЛУ на стороне поражения менее или равно 3 см и ENE+; или более 3 но не более 6 см в наибольшем измерении, ENE отсутствует | |
| N2b | Метастазы в нескольких ЛУ на стороне поражения до 6 см в наибольшем измерении и ENE отсутствует | |
| N2c | Метастазы в ЛУ шеи с обеих сторон или с противоположной стороны до 6 см в наибольшем измерении и ENE отсутствует | |
| N3 | Метастазы в ЛУ более 6 см в наибольшем измерении и ENE отсутствует; или в одном ипсилатеральном ЛУ более 3 см и ENE+; или множественные ипсилатеральные, контралатеральные или билатеральные метастазы с ENE+; или единственный контралатеральный метастаз любых размеров и ENE+ | |
| N3a | Метастазы в ЛУ более 6 см в наибольшем измерении и ENE отсутствует | |
| N3b | Метастаз в одном ипсилатеральном ЛУ более 3 см и ENE+; или множественные ипсилатеральные, контралатеральные или билатеральные метастазы с ENE+; или единственный контралатеральный метастаз любых размеров и ENE+ | |
Символ М характеризует наличие или отсутствие отдаленных метастазов.
| M0 | Отдаленных метастазов нет |
| M1 | Наличие отдаленных метастазов |
Таблица 1. Группировка рака гортаноглотки по стадиям.
| Стадия | Т | N | M |
| 0 | is | 0 | 0 |
| I | 1 | 0 | 0 |
| II | 2 | 0 | 0 |
| III | 3 | 0 | 0 |
| 1-3 | 1 | 0 | |
| IVA | 4a | 0-2 | 0 |
| 1-3 | 2 | 0 | |
| IVB | Любое T | 3 | 0 |
| 4b | Любое N | 0 | |
| IVC | Любое T | Любое N | 1 |
Степень дифференцировки.
Gx - степень дифференцировки не может быть оценена.
G1 - высокодифференцированный.
G2 - умеренно дифференцированный.
G3 - низкодифференцированный.
Клиническая картина
На ранних стадиях клиническое течение рака гортаноглотки бессимптомное. Основными жалобами и главными причинами обращения к врачу являются дисфагия (локальная болезненность при глотании иногда с иррадиацией в ухо на стороне поражения; функциональные расстройства: поперхивание пищей, ощущение «перекатывания» слюны через «валик», задержка пищи ) и нарушение голосовой функции в виде осиплости, редко - кашель. Если процесс перекрывает просвет гортани, могут присоединиться явления затруднения дыхания.
При сборе анамнеза обращают внимание на выявление этиопатогенетических факторов развития заболевания. Важен анамнез голосового расстройства (характер нарушения голосовой функции, его давность, потребность пациента в голосовых нагрузках), а также оценка нарушений глотания и питания.
Кроме того, могут настораживать такие симптомы, как постоянный кашель; боль в горле, не проходящая на фоне антибактериального, противовоспалительного лечения; боль при глотании; увеличение шейных лимфатических узлов [2].
При сборе анамнеза обращают внимание на выявление этиопатогенетических факторов развития заболевания. Важен анамнез голосового расстройства (характер нарушения голосовой функции, его давность, потребность пациента в голосовых нагрузках), а также оценка нарушений глотания и питания.
Кроме того, могут настораживать такие симптомы, как постоянный кашель; боль в горле, не проходящая на фоне антибактериального, противовоспалительного лечения; боль при глотании; увеличение шейных лимфатических узлов [2].
|
|
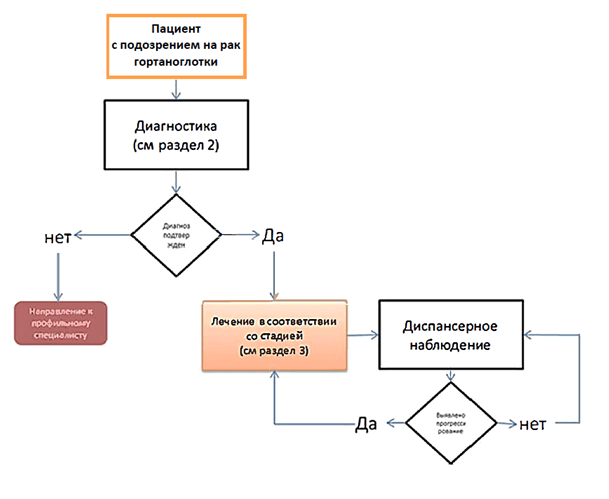
Диагностика
Диагноз устанавливается на основании:
• анамнестических данных, а именно наличие новообразования, не поддающегося консервативному лечению в течение 2-3 нед.
• физикального обследования, включающего тщательный клинический осмотр, пальпацию образования и прилежащих тканей и регионарных лимфатических узлов (ЛУ);
• цитологического исследования микропрепарата пунктатов опухолей, опухолеподобных образований мягких тканей, препарата тканей лимфоузла.
• биопсии слизистой гортаноглотки с последующим патолого-анатомическим исследованием, а также патолого-анатомического исследования биопсийного (операционного) материала лимфоузла;
• инструментального обследований, включая ультразвуковое исследование (УЗИ) шеи, фиброларингоскопии, компьютерную томографию (КТ)/ магнитно-резонансную томографию (МРТ), позитронно-эмиссионную компьютерную томографию (ПЭТ-КТ), по показаниям.
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
Комментарии. Следует обращать внимание на изменение контуров шеи, увеличение регионарных ЛУ. Следует оценивать подвижность, размер остова гортани. Непрямая ларингоскопия позволяет визуализировать и заподозрить наличие опухоли.
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется выполнить пункцию увеличенных ЛУ шеи под контролем ультразвукового исследования (УЗИ) c целью уточнения распространенности заболевания и планирования лечения [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется выполнить компьютерную томографию (КТ) органов грудной клетки (с контрастированием и без него) пациентам при распространенном раке с поражением шейных ЛУ в целях выявления отдаленных метастазов [4].
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
• Рекомендуется выполнить пациентам компьютерную томографию (КТ) или МРТ с внутривенным контрастированием области головы и шеи в случае подозрения распространения опухоли на хрящи гортани, основание черепа, и магистральные сосуды шеи [4, 5].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется выполнить позитронную эмиссионную томографию костей, совмещенную с КТ всего тела пациентам при стадиях III-IV с целью исключения отдаленных метастазов, а также для оценки эффективности лечения, в том числе подтверждения полной резорбции регионарных метастазов после лучевой терапии (ЛТ)/химиолучевой терапии (ХЛТ) и решения вопроса об отказе от лимфаденэктомии (в случае консервативного лечения на 1 этапе), и по индивидуальным показаниям [6].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
• Рекомендуется выполнить МРТ лицевого отдела черепа и шеи всем пациентам с внутривенным контрастированием для оценки распространения опухоли в окружающие мягкие ткани. В случае отсутствия противопоказаний выполнение МРТ рекомендуется при планировании проведения ЛТ/ХЛТ [4].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарии. Взятие биоптата в гортаноглотке может осуществляться при фиброларингоскопии, при непрямой ларингоскопии, при прямой ларингоскопии врачом-оториноларингологом или врачом-эндоскопистом (либо врачом-онкологом, владеющим необходимыми хирургическими навыками.
Рекомендуется при проведении хирургического лечения проводить патолого-анатомическое исследование операционного материала исследование хирургически удаленного опухолевого препарата с целью уточнения гистологического строения опухоли, радикальности хирургического лечения и определения дальнейшей тактики лечения [4].
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
Комментарии. В заключении необходимо отразить следующие параметры:
• Размеры опухоли.
• Глубина инвазии опухоли.
• Гистологическое строение опухоли.
• Степень дифференцировки опухоли.
• Наличие лимфоваскулярной, периневральной инвазии (отрицательный результат также должен быть констатирован.
• Размеры и распространенность первичной опухоли (рТ).
• Статус регионарных лимфатических узлов (рN) (с указанием общего числа исследованных и пораженных лимфоузлов, признаков экстранодального распространения опухоли).
• Наличие поражения краев резекции (отрицательный результат также должен быть констатирован).
• анамнестических данных, а именно наличие новообразования, не поддающегося консервативному лечению в течение 2-3 нед.
• физикального обследования, включающего тщательный клинический осмотр, пальпацию образования и прилежащих тканей и регионарных лимфатических узлов (ЛУ);
• цитологического исследования микропрепарата пунктатов опухолей, опухолеподобных образований мягких тканей, препарата тканей лимфоузла.
• биопсии слизистой гортаноглотки с последующим патолого-анатомическим исследованием, а также патолого-анатомического исследования биопсийного (операционного) материала лимфоузла;
• инструментального обследований, включая ультразвуковое исследование (УЗИ) шеи, фиброларингоскопии, компьютерную томографию (КТ)/ магнитно-резонансную томографию (МРТ), позитронно-эмиссионную компьютерную томографию (ПЭТ-КТ), по показаниям.
2,1 Жалобы и анамнез.
• Рекомендуется тщательный сбор жалоб и анамнеза у пациентов с подозрением на рак гортаноглотки с целью выявления факторов, которые могут повлиять на выбор тактики лечения [4].Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
2,2 Физикальное обследование.
• Рекомендуется всем пациентам проводить тщательный физикальный осмотр, включающий осмотр и пальпацию (бимануальную) очага поражения и регионарных ЛУ, оценку нутритивного статуса с целью определения распространенности опухолевого процесса и принятия решения о необходимости нутритивной коррекции [4].Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
Комментарии. Следует обращать внимание на изменение контуров шеи, увеличение регионарных ЛУ. Следует оценивать подвижность, размер остова гортани. Непрямая ларингоскопия позволяет визуализировать и заподозрить наличие опухоли.
2,3 Лабораторные диагностические исследования.
Специфических лабораторных диагностических исследований не предусмотрено. Лабораторные диагностические исследования проводятся на усмотрение врача-онколога в объеме, обеспечивающем эффективное и безопасное лечение пациента.2,4 Инструментальные диагностические исследования.
• Рекомендовано всем пациентам проведение фиброларингоскопии для оценки распространенности процесса [4].Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется выполнить пункцию увеличенных ЛУ шеи под контролем ультразвукового исследования (УЗИ) c целью уточнения распространенности заболевания и планирования лечения [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется выполнить компьютерную томографию (КТ) органов грудной клетки (с контрастированием и без него) пациентам при распространенном раке с поражением шейных ЛУ в целях выявления отдаленных метастазов [4].
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
• Рекомендуется выполнить пациентам компьютерную томографию (КТ) или МРТ с внутривенным контрастированием области головы и шеи в случае подозрения распространения опухоли на хрящи гортани, основание черепа, и магистральные сосуды шеи [4, 5].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Рекомендуется выполнить позитронную эмиссионную томографию костей, совмещенную с КТ всего тела пациентам при стадиях III-IV с целью исключения отдаленных метастазов, а также для оценки эффективности лечения, в том числе подтверждения полной резорбции регионарных метастазов после лучевой терапии (ЛТ)/химиолучевой терапии (ХЛТ) и решения вопроса об отказе от лимфаденэктомии (в случае консервативного лечения на 1 этапе), и по индивидуальным показаниям [6].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
• Рекомендуется выполнить МРТ лицевого отдела черепа и шеи всем пациентам с внутривенным контрастированием для оценки распространения опухоли в окружающие мягкие ткани. В случае отсутствия противопоказаний выполнение МРТ рекомендуется при планировании проведения ЛТ/ХЛТ [4].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
2,5 Иные диагностические исследования.
• Рекомендовано проведение патолого-анатомического исследования биопсийного (операционного) материала /цитологического исследования, так как гистологическое изучение биоптата является основным методом дифференциальной диагностики новообразований гортаноглотки [5].Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарии. Взятие биоптата в гортаноглотке может осуществляться при фиброларингоскопии, при непрямой ларингоскопии, при прямой ларингоскопии врачом-оториноларингологом или врачом-эндоскопистом (либо врачом-онкологом, владеющим необходимыми хирургическими навыками.
Рекомендуется при проведении хирургического лечения проводить патолого-анатомическое исследование операционного материала исследование хирургически удаленного опухолевого препарата с целью уточнения гистологического строения опухоли, радикальности хирургического лечения и определения дальнейшей тактики лечения [4].
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
Комментарии. В заключении необходимо отразить следующие параметры:
• Размеры опухоли.
• Глубина инвазии опухоли.
• Гистологическое строение опухоли.
• Степень дифференцировки опухоли.
• Наличие лимфоваскулярной, периневральной инвазии (отрицательный результат также должен быть констатирован.
• Размеры и распространенность первичной опухоли (рТ).
• Статус регионарных лимфатических узлов (рN) (с указанием общего числа исследованных и пораженных лимфоузлов, признаков экстранодального распространения опухоли).
• Наличие поражения краев резекции (отрицательный результат также должен быть констатирован).
Лечение
Введение: Тактика лечения рака гортаноглотки направлена не только на излечение пациента, но и восстановление глотательной, голосовой, дыхательной и защитной функций органа и зависит от локализации поражения гортаноглотки, распространенности опухолевого процесса, чувствительности опухоли к лучевому или медикаментозному лечению.
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
• При раке гортаноглотки стадии T1-2N0M0 рекомендуется выполнение органосохраняющего хирургического лечения с целью улучшения выживаемости и снижения токсичности лечения [9].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарий. Целесообразно при выборе хирургического метода лечения выполнение трансорального оперативного вмешательства (удаление новообразования гортани методом лазерной деструкции) с одно - или двусторонней шейной лимфодиссекцией по показаниям (профилактическая лимфодиссекция). После хирургического лечения дальнейшую тактику лечения проводят в зависимости от наличия/отсутствия НПФ по данным патолого-анатомическом исследовании операционного материала. Отсутствие НПФ и pN0-статус не требуют дополнительного лечения, целесообразно динамическое наблюдение. Показанием для проведения послеоперационной ЛТ/ХЛТ является наличие НПФ: pT3-4, периневральная, периваскулярная, перилимфатическая инвазия, pN+. При наличии только НПФ микроскопическая остаточная опухоль (R1) показана ререзекция (если возможна), при невозможности - конкурентная ХЛТ. Наличие ENE+ изолированно или в комплексе с другими НПФ - показание для проведения конкурентной ХЛТ [10].
Т1N+, T2-3, любая N (если требуется резекция глотки с частичной или тотальной ларингэктомией): рекомендуются следующие методы лечения:
• При раке гортаноглотки стадии Т1N+, T2-3, любая N M0 рекомендуется индукционная ХТ с целью повышения выживаемости и снижения риска отдаленного метастазирования [11].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарии. При полной/частичной регрессии первичного очага после индукционной химиотерапии (по данным КТ или МРТ с в/в контрастированием первичной опухоли и шеи, фиброларингоскопии, УЗИ шеи) проводится самостоятельная ЛТ или ХЛТ. При регрессии опухоли в пределах стабилизации или менее целесообразно хирургическое лечение с последующим решением вопроса о показаниях к проведению ЛТ/ХЛТ. При наличии остаточной опухоли и/или метастатических ЛУ после окончания ЛТ/ХЛТ целесообразно хирургическое лечение. В случае полной регрессии после использования консервативных методов лечения показано динамическое наблюдение.
• При раке гортаноглотки стадии Т1N+, T2-3, любая N M0 рекомендуется парциальная или тотальная ларингофарингэктомия + шейная диссекция с целью повышения выживаемости пациентов [4].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарии. После хирургического лечения дальнейшую тактику лечения обсуждают в зависимости от наличия/отсутствия НПФ по данным патолого-анатомического исследования операционного материала. Отсутствие НПФ и pN0-статус не требуют дополнительного лечения, целесообразно динамическое наблюдение. Показанием для проведения послеоперационной ЛТ/ХЛТ является наличие НПФ: pT3-4, периневральная, периваскулярная, перилимфатическая инвазия, pN+. При наличии только НПФ R1 показана ререзекция (если возможна), при невозможности - конкурентная ХЛТ. Наличие ENE+ изолированно или в комплексе с другими НПФ - показание для проведения конкурентной ХЛТ.
Комментарии. При полной/частичной регрессии первичного очага после индукционной химиотерапии (по данным КТ или МРТ с в/в контрастированием первичной опухоли и шеи, фиброларингоскопии, УЗИ шеи) проводится самостоятельная ЛТ или ХЛТ. При регрессии опухоли в пределах стабилизации или менее проводится хирургическое лечение с последующим решением вопроса о показаниях к проведению ЛТ/ХЛТ. При наличии остаточной опухоли и/или метастатических ЛУ после окончания ЛТ/ХЛТ выполняется хирургическое лечение. В случае полной регрессии после использования консервативных методов лечения показано динамическое наблюдение.
• При раке гортаноглотки стадии T4aNлюбаяM0 рекомендуется ларингофарингэктомия с шейной лимфодиссекцией (включая VI уровень) + геми- или тиреоидэктомия с последующей ЛТ или химиолучевой терапией с целью повышения выживаемости пациентов [4].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарии. После хирургического лечения дальнейшую тактику лечения обсуждают в зависимости от наличия/отсутствия НПФ по данным патолого-анатомического исследования операционного материала. Отсутствие НПФ и pN0-статус не требуют дополнительного лечения, целесообразно динамическое наблюдение. Показанием для проведения послеоперационной ЛТ/ХЛТ является наличие хотя бы одного из НПФ: pT3-4; периневральная, периваскулярная, перилимфатическая инвазия; pN+. При наличии только НПФ R1 показана ререзекция (если возможна), при невозможности - конкурентная ХЛТ. Наличие ENE+ изолированно или в комплексе с другими НПФ - показание для проведения конкурентной ХЛТ.
• При раке гортаноглотки стадии T4aNлюбаяM0 рекомендуется индукционная ХТ с целью увеличения показателей выживаемости пациентов [11].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарии. При полной/частичной регрессии первичного очага после индукционной химиотерапии (по данным КТ или МРТ с в/в контрастированием первичной опухоли и шеи, фиброларингоскопии, УЗИ шеи) проводится самостоятельная ЛТ или ХЛТ. При регрессии опухоли в пределах стабилизации или менее проводится хирургическое лечение с последующим решением вопроса о показаниях к проведению ЛТ/ХЛТ. После хирургического лечения дальнейшую тактику лечения обсуждают в зависимости от наличия/отсутствия НПФ по данным патолого-анатомического исследования операционного материала. Отсутствие НПФ и pN0-статус не требуют дополнительного лечения, проводится динамическое наблюдение. Показанием для проведения послеоперационной ЛТ/ХЛТ является наличие хотя бы одного из НПФ: pT3-4; периневральная, периваскулярная, перилимфатическая инвазия; pN+. При наличии только НПФ R1 показана ререзекция (если возможна), при невозможности - конкурентная ХЛТ. Наличие ENE+ изолированно или в комплексе с другими НПФ - показание для проведения конкурентной ХЛТ.
При наличии остаточной опухоли и/или метастатических ЛУ после окончания ЛТ/ХЛТ проводится хирургическое лечение. В случае полной регрессии после использования консервативных методов лечения показано динамическое наблюдение.
• При раке гортаноглотки стадии T4aNлюбаяM0 рекомендуется конкурентная химиолучевая терапия [12].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарии. При наличии остаточной опухоли и/или метастатических ЛУ после окончания ЛТ/ХЛТ выполняется хирургическое лечение. В случае полной регрессии после использования консервативных методов лечения показано динамическое наблюдение.
• Пациентам с локальным рецидивом или остаточной опухолью без предшествующей лучевой терапии рекомендуется с целью повышения выживаемости хирургическое вмешательство (при резектабельных процессах) [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарии. Отсутствие НПФ и pN0-статус не требуют дополнительного лечения, проводится динамическое наблюдение. Показанием для проведения послеоперационной ЛТ/ХЛТ является наличие хотя бы одного из НПФ: pT3-4, периневральная, периваскулярная, перилимфатическая инвазия, pN+. При наличии только НПФ R1 показана ререзекция (если возможна), при невозможности - конкурентная ХЛТ. Наличие ENE+ изолированно или в комплексе с другими НПФ - показание для проведения конкурентной ХЛТ.
Или.
• В случае локального рецидива или остаточной опухоли без предшествующей лучевой терапии рекомендуется с целью повышения выживаемости конкурентная химиолучевая терапия [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• В случае локального рецидива или остаточной опухоли без предшествующей лучевой терапии рекомендуются с целью повышения выживаемости индукционная химиотерапия с последующей ЛТ или конкурентной химиолучевой терапией (при показателе 0-1 по шкале оценке общего состояния онкологического пациента по версии Восточной объединенной группы онкологов) [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• В случае локального рецидива или остаточной опухоли без предшествующей лучевой терапии рекомендуются с целью повышения выживаемости паллиативная ЛТ или лекарственная терапия (с использованием одного препарата) (при нерезектабельных процессах и ECOG 2; см приложение Г) [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Локальный рецидив или остаточная опухоль после лучевой терапии.
• В случае локального рецидива или остаточной опухоли после лучевой терапии при резектабельности опухоли с целью повышения выживаемости рекомендовано хирургическое вмешательство с обсуждением вопроса о повторной лучевой, либо одновременной химиолучевой терапии с целью повышения выживаемости пациентов [4].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• В случае локального рецидива или остаточной опухоли после лучевой терапии при нерезектабельности опухоли с целью повышения выживаемости рекомендована повторная лучевая терапия/ одновременная химиолучевая терапия, либо лекарственная терапия, либо симптоматическое лечение. [4].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. В случае, если ранее использовались препараты платины (менее 6 мес. от момента принятия решения), наиболее предпочтительным является применение иммуноонкологических препаратов.
• В случае локального рецидива или остаточная опухоль с отдаленными метастазами при оценке общего состояния пациента по шкале ECOG 0-1 ( см Приложение Г) с целью повышения выживаемости рекомендована полихимиотерапия или монотерапии [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарии. В случае, если ранее использовались препараты платины, наиболее предпочтительным является применение иммуноонкологических препаратов.
В отдельных случаях при единичных метастазах возможно рассмотреть хирургическое лечение или ХЛТ.
• В случае локального рецидива или остаточной опухоли с отдаленными метастазами при оценке общего состояния пациента по шкале ECOG 2 рекомендована монохимиотерапия с целью увеличения выживаемости или симптоматическое лечение с целью облегчения состояния пациента [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• В случае локального рецидива или остаточной опухоли с отдаленными метастазами при оценке 3 общего состояния пациента по шкале ECOG ( см Приложение Г) рекомендовано симптоматическое лечение с целью облегчения состояния пациента [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• При раке гортаноглотки при отсутствии клинических признаков поражения ЛУ шеи всем пациентам рекомендуется профилактическая одно/двусторонняя шейная лимфодиссекция (2-4 уровни) с целью снижения риска локорегионарного рецидива и повышения выживаемости [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарии. Рак гортаноглотки характеризуется высоким риском регионарного метастазирования даже при T1-2 (50 % случаев).
Удаление ЛУ II-V уровней целесообразно при наличии одного из следующих факторов:
- пальпируемый метастаз в IV или V уровне;
- регионарный метастаз более 6 см в диаметре;
- крупные множественные метастазы (более 3 см);
- выраженное экстракапсулярное распространение опухоли с поражением значимых анатомических структур (кивательная мышца, внутренняя яремная вена, общая сонная артерия);
- рецидивный процесс.
Удаление ЛУ VI уровня целесообразно при распространенности опухоли T3-4a или подозрении на наличии метастазов в VI уровне [13].
Предпочтительно проведение конформной дистанционной лучевой терапии (IMRT (лучевая терапия с модуляцией интенсивности (volumetric modulated arc therapy)), VMAT ( объемно-модулированная лучевая терапия ( volumetric modulated arc therapy )). [4].
• Пациентам с раком гортаноглотки, которым планируется ЛТ или химиолучевая терапия, рекомендовано в качестве альтернативного метода лучевой терапии конформная дистанционная лучевая терапия пучками протонов целью снижения частоты и выраженности лучевых реакций и, таким образом, переносимости лечения [14].
Уровень убедительности рекомендаций - в (уровень достоверности доказательств - 3).
Режимы ЛТ.
• ЛТ в самостоятельном варианте рекомендована на первичный очаг и клинически определяемые регионарные метастазы 66-70 Грей (Гр) (2,0-2,2 Гр/фракция) ежедневно с понедельника по пятницу в течении 6-7 недель; на локорегионарную область, включая регионарные ЛУ от 44-50 Гр (2,0 Гр/фракция) до 54-63 Гр Гр (1,:6-1,8Гр/фракция) с учетом риска субклинического поражения c целью повышения показателей выживаемости [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Одновременная ХЛТ в самостоятельном варианте рекомендована на первичный очаг и клинически определяемые регионарные метастазы - 70 Гр (2,0 Гр/фракция) ежедневно с понедельника по пятницу в течение 7 недель; на локорегионарную область, в том числе регионарные ЛУ от 44-50 Гр (2,0 Гр/фракция) до 54-63 Гр Гр (1,6-1,8Гр/фракция) с учетом риска субклинического поражения [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий: Стандартом является применение цисплатина** в дозе 100 мг/м² на фоне гипергидратации в 1‑й, 22‑й и 43-й дни ЛТ (целесообразная суммарная доза во время ЛТ - 300 мг/м²) [15, 16]. После индукционной полихимиотерапии (ПХТ) в качестве альтернативы цисплатину** показано использование цетуксимаба** или карбоплатина** с учетом переносимости ХЛТ и соматического состояния пациента. Цетуксимаб** вводится в/в в нагрузочной дозе 400 мг/м2 - за неделю до начала ЛТ, далее в поддерживающей дозе 250 мг/м2 еженедельно в процессе ЛТ. Отказ от платиносодержащих схем химиолучевого лечения в пользу применения цетуксимаба** целесообразен при высоком риске срыва/неполной реализации плана самостоятельного химиолучевого лечения и высоком риске развития побочных эффектов препаратов платины (скорость клубочковой фильтрации менее 50-60 мл/мин, возраст пациентов более 65 лет, выраженная сопутствующая почечная, сердечно-сосудистая, неврологическая, печеночная патология и/или ослабленное состояние пациентов - ECOG >1). [17] (смотерть приложение Г).
• Послеоперационная ЛТ рекомендована при стадиях pТ3-4 и N2-3, а также у отдельных пациентов со стадиями pT1-2, N0-1 (при наличии неблагоприятных признаков). [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Послеоперационная одновременная ХЛТ. Рекомендована при прорастании опухолью капсулы ЛУ, положительном крае резекции (при отказе от реоперации), также обсуждается при сочетании двух и более неблагоприятных факторов (pT3 или pT4; N2 или N3, наличие периневральной инвазии и/или эмболов в лимфатических сосудах). [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• При выборе индукционной ХТ в качестве первичного метода лечения всем пациентам с раком гортаноглотки с целью улучшения выживаемости рекомендуется использовать следующий режим ПХТ: доцетаксел** 75 мг/м2 в 1-й день + цисплатин** 75 мг/м2 в 1-й день + фторурацил** 1000 мг/м2/сут в 1-4-й дни, всего 2-3 курса ХТ с интервалом 3 нед [18].
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
• В качестве конкурентной ХЛТ после индукции всем пациентам с раком гортаноглотки с целью повышения выживаемости рекомендовано проведение ХТ с включением цисплатина** 100 мг/м2 1 раз в 3 недели [19].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
Комментарий. При наличии сопутствующей патологии, препятствующей проведению конкурентной ХЛТ с включением препаратов платины (хроническая почечная недостаточность, выраженная кардиопатология ), предпочтительным является замена препаратов платины на цетуксимаб** на фоне проведения ЛТ [17].
• Пациентам с локальным неоперабельным рецидивом или остаточной опухолью, перенесшим ЛТ, а также при наличии отдаленных метастазов для увеличения выживаемости рекомендуется моно- или полихимиотерапия [4].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарий. С учетом общего состояния пациента и/или целей лечения в качестве 1 линии могут быть использованы следующие препараты или их комбинации (количество курсов определяется переносимостью лечения и эффективностью лечения):
• цисплатин** 100 мг/м2, в/в кап, день 1 + фторурацил** 1000 мг/м2/сут, в/в кап, дни 1-4 + цетуксимаб** 400 мг/м2 в/в, кап день 1 (нагрузочная доза) далее 250 мг/м2 в/в кап, еженедельно, продолжительность курса 21 день [20];
• карбоплатин** AUC 5 в/в кап, день 1 + фторурацил** 1000 мг/м2 /сут, в/в кап, дни 1-4 + цетуксимаб** 400 мг/м2 в/в кап, день 1 (нагрузочная доза), далее 250 мг/м2 в/в кап, еженедельно, продолжительность курса 21 день [20];
• карбоплатин** AUC 5-6 в/в кап, день 1 + паклитаксел** 175 мг/м2 в/в кап, день 1, длительность курса 21 день [18];
• цисплатин** 75 мг/м2 + доцетаксел** 100 мг/м2 в/в кап, день 1, длительность курса 21 день [21];
• цисплатин** 100 мг/м2 в/в кап, день 1 + фторурацил** 1000 мг/м2/сут в/в кап, дни 1-4, длительность курса 21 день [22];
• карбоплатин AUC 5 в / в/в 1-й день + фторурацил 1000 мг / м2 в / в 96-часовая инфузия в 1-4-й дни, каждые 3 нед. [18];
• цисплатин** 75 мг/м2 в/в кап, день 1 + доцетаксел**75 мг/м2 в/в кап, день 1 каждые 3 недели+ цетуксимаб** 400 мг/м2 в/в кап (нагрузочная доза), далее 250 мг/м2 в/в кап еженедельно [18];
• карбоплатин** AUC 2,5 в/в кап в 1 и 8 дни + паклитаксел**100 мг/м2 в/в кап, в 1 и 8 дни + цетуксимаб 400 мг/м2 в/в кап (нагрузочная доза), далее 250 мг/м2 в/в кап еженедельно [18];
Режимы монохимиотерапии:
• цисплатин** 100 мг/м2 в/в кап, день, продолжительность курса 21 день [23];
• паклитаксел** 80 мг/м2 в/в кап, еженедельно[24];
• доцетаксел** 100 мг/м2 в/в кап, день 1, курс 21 день [25];
• фторурацил** 1000 мг/м2 в/в кап, дни 1-4, курс 21 день [23];
• метотрексат** 40 мг/м2 в/в кап 1 раз в неделю [26];
• цетуксимаб** 400 мг/м2 в/в кап (нагрузочная доза, день 1), затем 250 мг/м2 в/в кап еженедельно [27];
• капецитабин** 1250 мг/м2 энтерально 2 раза в день с перерывом в 1 неделю, длительность курса 21 день [28].
• При прогрессировании заболевания на фоне платиносодержащей схемы химиотерапии или после ее окончания рекомендуется назначение ниволумаба** 3мг/кг в/в кап 1 раз в 2 недели или пембролизумаб** 200мг в/в кап, 1 раз в 3 недели до прогрессирования или неприемлемой токсичности с целью повышения выживаемости пациентов [29; 30].
Уровень убедительности рекомендаций. A (уровень достоверности доказательств - 2).
3,1 Тактика лечения.
• Пациентам при раке гортаноглотки стадии T1-2N0M0 рекомендуется лучевая терапия в самостоятельном варианте либо ХЛТ (при T2N0M0) с целью повышения показателей выживаемости [7, 8].Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
• При раке гортаноглотки стадии T1-2N0M0 рекомендуется выполнение органосохраняющего хирургического лечения с целью улучшения выживаемости и снижения токсичности лечения [9].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарий. Целесообразно при выборе хирургического метода лечения выполнение трансорального оперативного вмешательства (удаление новообразования гортани методом лазерной деструкции) с одно - или двусторонней шейной лимфодиссекцией по показаниям (профилактическая лимфодиссекция). После хирургического лечения дальнейшую тактику лечения проводят в зависимости от наличия/отсутствия НПФ по данным патолого-анатомическом исследовании операционного материала. Отсутствие НПФ и pN0-статус не требуют дополнительного лечения, целесообразно динамическое наблюдение. Показанием для проведения послеоперационной ЛТ/ХЛТ является наличие НПФ: pT3-4, периневральная, периваскулярная, перилимфатическая инвазия, pN+. При наличии только НПФ микроскопическая остаточная опухоль (R1) показана ререзекция (если возможна), при невозможности - конкурентная ХЛТ. Наличие ENE+ изолированно или в комплексе с другими НПФ - показание для проведения конкурентной ХЛТ [10].
Т1N+, T2-3, любая N (если требуется резекция глотки с частичной или тотальной ларингэктомией): рекомендуются следующие методы лечения:
• При раке гортаноглотки стадии Т1N+, T2-3, любая N M0 рекомендуется индукционная ХТ с целью повышения выживаемости и снижения риска отдаленного метастазирования [11].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарии. При полной/частичной регрессии первичного очага после индукционной химиотерапии (по данным КТ или МРТ с в/в контрастированием первичной опухоли и шеи, фиброларингоскопии, УЗИ шеи) проводится самостоятельная ЛТ или ХЛТ. При регрессии опухоли в пределах стабилизации или менее целесообразно хирургическое лечение с последующим решением вопроса о показаниях к проведению ЛТ/ХЛТ. При наличии остаточной опухоли и/или метастатических ЛУ после окончания ЛТ/ХЛТ целесообразно хирургическое лечение. В случае полной регрессии после использования консервативных методов лечения показано динамическое наблюдение.
• При раке гортаноглотки стадии Т1N+, T2-3, любая N M0 рекомендуется парциальная или тотальная ларингофарингэктомия + шейная диссекция с целью повышения выживаемости пациентов [4].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарии. После хирургического лечения дальнейшую тактику лечения обсуждают в зависимости от наличия/отсутствия НПФ по данным патолого-анатомического исследования операционного материала. Отсутствие НПФ и pN0-статус не требуют дополнительного лечения, целесообразно динамическое наблюдение. Показанием для проведения послеоперационной ЛТ/ХЛТ является наличие НПФ: pT3-4, периневральная, периваскулярная, перилимфатическая инвазия, pN+. При наличии только НПФ R1 показана ререзекция (если возможна), при невозможности - конкурентная ХЛТ. Наличие ENE+ изолированно или в комплексе с другими НПФ - показание для проведения конкурентной ХЛТ.
Комментарии. При полной/частичной регрессии первичного очага после индукционной химиотерапии (по данным КТ или МРТ с в/в контрастированием первичной опухоли и шеи, фиброларингоскопии, УЗИ шеи) проводится самостоятельная ЛТ или ХЛТ. При регрессии опухоли в пределах стабилизации или менее проводится хирургическое лечение с последующим решением вопроса о показаниях к проведению ЛТ/ХЛТ. При наличии остаточной опухоли и/или метастатических ЛУ после окончания ЛТ/ХЛТ выполняется хирургическое лечение. В случае полной регрессии после использования консервативных методов лечения показано динамическое наблюдение.
• При раке гортаноглотки стадии T4aNлюбаяM0 рекомендуется ларингофарингэктомия с шейной лимфодиссекцией (включая VI уровень) + геми- или тиреоидэктомия с последующей ЛТ или химиолучевой терапией с целью повышения выживаемости пациентов [4].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарии. После хирургического лечения дальнейшую тактику лечения обсуждают в зависимости от наличия/отсутствия НПФ по данным патолого-анатомического исследования операционного материала. Отсутствие НПФ и pN0-статус не требуют дополнительного лечения, целесообразно динамическое наблюдение. Показанием для проведения послеоперационной ЛТ/ХЛТ является наличие хотя бы одного из НПФ: pT3-4; периневральная, периваскулярная, перилимфатическая инвазия; pN+. При наличии только НПФ R1 показана ререзекция (если возможна), при невозможности - конкурентная ХЛТ. Наличие ENE+ изолированно или в комплексе с другими НПФ - показание для проведения конкурентной ХЛТ.
• При раке гортаноглотки стадии T4aNлюбаяM0 рекомендуется индукционная ХТ с целью увеличения показателей выживаемости пациентов [11].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарии. При полной/частичной регрессии первичного очага после индукционной химиотерапии (по данным КТ или МРТ с в/в контрастированием первичной опухоли и шеи, фиброларингоскопии, УЗИ шеи) проводится самостоятельная ЛТ или ХЛТ. При регрессии опухоли в пределах стабилизации или менее проводится хирургическое лечение с последующим решением вопроса о показаниях к проведению ЛТ/ХЛТ. После хирургического лечения дальнейшую тактику лечения обсуждают в зависимости от наличия/отсутствия НПФ по данным патолого-анатомического исследования операционного материала. Отсутствие НПФ и pN0-статус не требуют дополнительного лечения, проводится динамическое наблюдение. Показанием для проведения послеоперационной ЛТ/ХЛТ является наличие хотя бы одного из НПФ: pT3-4; периневральная, периваскулярная, перилимфатическая инвазия; pN+. При наличии только НПФ R1 показана ререзекция (если возможна), при невозможности - конкурентная ХЛТ. Наличие ENE+ изолированно или в комплексе с другими НПФ - показание для проведения конкурентной ХЛТ.
При наличии остаточной опухоли и/или метастатических ЛУ после окончания ЛТ/ХЛТ проводится хирургическое лечение. В случае полной регрессии после использования консервативных методов лечения показано динамическое наблюдение.
• При раке гортаноглотки стадии T4aNлюбаяM0 рекомендуется конкурентная химиолучевая терапия [12].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарии. При наличии остаточной опухоли и/или метастатических ЛУ после окончания ЛТ/ХЛТ выполняется хирургическое лечение. В случае полной регрессии после использования консервативных методов лечения показано динамическое наблюдение.
• Пациентам с локальным рецидивом или остаточной опухолью без предшествующей лучевой терапии рекомендуется с целью повышения выживаемости хирургическое вмешательство (при резектабельных процессах) [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарии. Отсутствие НПФ и pN0-статус не требуют дополнительного лечения, проводится динамическое наблюдение. Показанием для проведения послеоперационной ЛТ/ХЛТ является наличие хотя бы одного из НПФ: pT3-4, периневральная, периваскулярная, перилимфатическая инвазия, pN+. При наличии только НПФ R1 показана ререзекция (если возможна), при невозможности - конкурентная ХЛТ. Наличие ENE+ изолированно или в комплексе с другими НПФ - показание для проведения конкурентной ХЛТ.
Или.
• В случае локального рецидива или остаточной опухоли без предшествующей лучевой терапии рекомендуется с целью повышения выживаемости конкурентная химиолучевая терапия [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• В случае локального рецидива или остаточной опухоли без предшествующей лучевой терапии рекомендуются с целью повышения выживаемости индукционная химиотерапия с последующей ЛТ или конкурентной химиолучевой терапией (при показателе 0-1 по шкале оценке общего состояния онкологического пациента по версии Восточной объединенной группы онкологов) [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• В случае локального рецидива или остаточной опухоли без предшествующей лучевой терапии рекомендуются с целью повышения выживаемости паллиативная ЛТ или лекарственная терапия (с использованием одного препарата) (при нерезектабельных процессах и ECOG 2; см приложение Г) [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Локальный рецидив или остаточная опухоль после лучевой терапии.
• В случае локального рецидива или остаточной опухоли после лучевой терапии при резектабельности опухоли с целью повышения выживаемости рекомендовано хирургическое вмешательство с обсуждением вопроса о повторной лучевой, либо одновременной химиолучевой терапии с целью повышения выживаемости пациентов [4].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
• В случае локального рецидива или остаточной опухоли после лучевой терапии при нерезектабельности опухоли с целью повышения выживаемости рекомендована повторная лучевая терапия/ одновременная химиолучевая терапия, либо лекарственная терапия, либо симптоматическое лечение. [4].
Уровень убедительности рекомендаций. с (уровень достоверности доказательств - 5).
Комментарий. В случае, если ранее использовались препараты платины (менее 6 мес. от момента принятия решения), наиболее предпочтительным является применение иммуноонкологических препаратов.
• В случае локального рецидива или остаточная опухоль с отдаленными метастазами при оценке общего состояния пациента по шкале ECOG 0-1 ( см Приложение Г) с целью повышения выживаемости рекомендована полихимиотерапия или монотерапии [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарии. В случае, если ранее использовались препараты платины, наиболее предпочтительным является применение иммуноонкологических препаратов.
В отдельных случаях при единичных метастазах возможно рассмотреть хирургическое лечение или ХЛТ.
• В случае локального рецидива или остаточной опухоли с отдаленными метастазами при оценке общего состояния пациента по шкале ECOG 2 рекомендована монохимиотерапия с целью увеличения выживаемости или симптоматическое лечение с целью облегчения состояния пациента [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• В случае локального рецидива или остаточной опухоли с отдаленными метастазами при оценке 3 общего состояния пациента по шкале ECOG ( см Приложение Г) рекомендовано симптоматическое лечение с целью облегчения состояния пациента [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
3,2 Хирургическое лечение.
Введение: Хирургический метод лечение включает в себя операции различных объемов, направленные на удаление первичного опухолевого очага, включая органосохраняющие техники (эндоларингеальная лазерная резекция, эндоскопическая резекция), открытые резекции пораженных отделов гортаноглотки (грушевидного синуса, задней стенки гортаноглотки), комбинированную горизонтальную резекцию гортани с резекцией заднечерпаловидной области гортаноглотки, и ларингэктомию, а также на восстановление целостности верхних отделов ЖКТ с помощью различных реконструктивно-пластических методик.• При раке гортаноглотки при отсутствии клинических признаков поражения ЛУ шеи всем пациентам рекомендуется профилактическая одно/двусторонняя шейная лимфодиссекция (2-4 уровни) с целью снижения риска локорегионарного рецидива и повышения выживаемости [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарии. Рак гортаноглотки характеризуется высоким риском регионарного метастазирования даже при T1-2 (50 % случаев).
Удаление ЛУ II-V уровней целесообразно при наличии одного из следующих факторов:
- пальпируемый метастаз в IV или V уровне;
- регионарный метастаз более 6 см в диаметре;
- крупные множественные метастазы (более 3 см);
- выраженное экстракапсулярное распространение опухоли с поражением значимых анатомических структур (кивательная мышца, внутренняя яремная вена, общая сонная артерия);
- рецидивный процесс.
Удаление ЛУ VI уровня целесообразно при распространенности опухоли T3-4a или подозрении на наличии метастазов в VI уровне [13].
3,3 Консервативное лечение.
Введение. Всех пациентов до лечения должен оценивать врач‑радиотерапевт, предпочтительно специализирующийся на опухолях головы и шеи, которому следует предпринять следующие действия: рассмотреть адекватность биопсийного материала, стадирования и визуализации опухолевого процесса (КТ, МРТ) для определения степени распространения опухоли, исключить наличие синхронной первичной опухоли, оценить текущий функциональный статус и возможность лучевого/химиолучевого лечения, разработать проспективный план наблюдения, который будет включать санацию орофарингеальной области, в том числе обследование зубов, обеспечение адекватного питания, обезболивания, ранозаживления, а также другие мероприятия, которые необходимы для максимальной реабилитации пациентов. Для пациентов, которым проводится лучевое/химиолучевое лечения, необходимо проработать план реализации противоопухолевой терапии в полном объеме и в оптимальные сроки. Объем облучения до радикальных доз не следует модифицировать на основании клинического ответа, полученного до лучевого лечения (после индукционной полихимиотерапии), за исключением случаев прогрессии опухоли. Допустимо обсуждение вопроса о сокращении объема за счет исключения из него жизненно важных структур, свободных от опухолевого поражения на момент планирования лучевой терапии, в случае превышения предельно допустимой дозной нагрузки на них согласно критериям QUANTEC (практическое руководство для оценки дозолимитирующих параметров критических органов (quantitative analyses of normal tissue effects in the clinic)).Предпочтительно проведение конформной дистанционной лучевой терапии (IMRT (лучевая терапия с модуляцией интенсивности (volumetric modulated arc therapy)), VMAT ( объемно-модулированная лучевая терапия ( volumetric modulated arc therapy )). [4].
• Пациентам с раком гортаноглотки, которым планируется ЛТ или химиолучевая терапия, рекомендовано в качестве альтернативного метода лучевой терапии конформная дистанционная лучевая терапия пучками протонов целью снижения частоты и выраженности лучевых реакций и, таким образом, переносимости лечения [14].
Уровень убедительности рекомендаций - в (уровень достоверности доказательств - 3).
Режимы ЛТ.
• ЛТ в самостоятельном варианте рекомендована на первичный очаг и клинически определяемые регионарные метастазы 66-70 Грей (Гр) (2,0-2,2 Гр/фракция) ежедневно с понедельника по пятницу в течении 6-7 недель; на локорегионарную область, включая регионарные ЛУ от 44-50 Гр (2,0 Гр/фракция) до 54-63 Гр Гр (1,:6-1,8Гр/фракция) с учетом риска субклинического поражения c целью повышения показателей выживаемости [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Одновременная ХЛТ в самостоятельном варианте рекомендована на первичный очаг и клинически определяемые регионарные метастазы - 70 Гр (2,0 Гр/фракция) ежедневно с понедельника по пятницу в течение 7 недель; на локорегионарную область, в том числе регионарные ЛУ от 44-50 Гр (2,0 Гр/фракция) до 54-63 Гр Гр (1,6-1,8Гр/фракция) с учетом риска субклинического поражения [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий: Стандартом является применение цисплатина** в дозе 100 мг/м² на фоне гипергидратации в 1‑й, 22‑й и 43-й дни ЛТ (целесообразная суммарная доза во время ЛТ - 300 мг/м²) [15, 16]. После индукционной полихимиотерапии (ПХТ) в качестве альтернативы цисплатину** показано использование цетуксимаба** или карбоплатина** с учетом переносимости ХЛТ и соматического состояния пациента. Цетуксимаб** вводится в/в в нагрузочной дозе 400 мг/м2 - за неделю до начала ЛТ, далее в поддерживающей дозе 250 мг/м2 еженедельно в процессе ЛТ. Отказ от платиносодержащих схем химиолучевого лечения в пользу применения цетуксимаба** целесообразен при высоком риске срыва/неполной реализации плана самостоятельного химиолучевого лечения и высоком риске развития побочных эффектов препаратов платины (скорость клубочковой фильтрации менее 50-60 мл/мин, возраст пациентов более 65 лет, выраженная сопутствующая почечная, сердечно-сосудистая, неврологическая, печеночная патология и/или ослабленное состояние пациентов - ECOG >1). [17] (смотерть приложение Г).
• Послеоперационная ЛТ рекомендована при стадиях pТ3-4 и N2-3, а также у отдельных пациентов со стадиями pT1-2, N0-1 (при наличии неблагоприятных признаков). [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Послеоперационная одновременная ХЛТ. Рекомендована при прорастании опухолью капсулы ЛУ, положительном крае резекции (при отказе от реоперации), также обсуждается при сочетании двух и более неблагоприятных факторов (pT3 или pT4; N2 или N3, наличие периневральной инвазии и/или эмболов в лимфатических сосудах). [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
3,4 Принципы системной химиотерапии.
Примечание: Представленные схемы химиотерапии показаны при плоскоклеточном раке. Схемы химиотерапии при иных гистологических типах опухолей (например, саркомы) смотреть в соответствующих клинических рекомендациях.• При выборе индукционной ХТ в качестве первичного метода лечения всем пациентам с раком гортаноглотки с целью улучшения выживаемости рекомендуется использовать следующий режим ПХТ: доцетаксел** 75 мг/м2 в 1-й день + цисплатин** 75 мг/м2 в 1-й день + фторурацил** 1000 мг/м2/сут в 1-4-й дни, всего 2-3 курса ХТ с интервалом 3 нед [18].
Уровень убедительности рекомендаций - с (уровень достоверности доказательств - 5).
• В качестве конкурентной ХЛТ после индукции всем пациентам с раком гортаноглотки с целью повышения выживаемости рекомендовано проведение ХТ с включением цисплатина** 100 мг/м2 1 раз в 3 недели [19].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 4).
Комментарий. При наличии сопутствующей патологии, препятствующей проведению конкурентной ХЛТ с включением препаратов платины (хроническая почечная недостаточность, выраженная кардиопатология ), предпочтительным является замена препаратов платины на цетуксимаб** на фоне проведения ЛТ [17].
• Пациентам с локальным неоперабельным рецидивом или остаточной опухолью, перенесшим ЛТ, а также при наличии отдаленных метастазов для увеличения выживаемости рекомендуется моно- или полихимиотерапия [4].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарий. С учетом общего состояния пациента и/или целей лечения в качестве 1 линии могут быть использованы следующие препараты или их комбинации (количество курсов определяется переносимостью лечения и эффективностью лечения):
• цисплатин** 100 мг/м2, в/в кап, день 1 + фторурацил** 1000 мг/м2/сут, в/в кап, дни 1-4 + цетуксимаб** 400 мг/м2 в/в, кап день 1 (нагрузочная доза) далее 250 мг/м2 в/в кап, еженедельно, продолжительность курса 21 день [20];
• карбоплатин** AUC 5 в/в кап, день 1 + фторурацил** 1000 мг/м2 /сут, в/в кап, дни 1-4 + цетуксимаб** 400 мг/м2 в/в кап, день 1 (нагрузочная доза), далее 250 мг/м2 в/в кап, еженедельно, продолжительность курса 21 день [20];
• карбоплатин** AUC 5-6 в/в кап, день 1 + паклитаксел** 175 мг/м2 в/в кап, день 1, длительность курса 21 день [18];
• цисплатин** 75 мг/м2 + доцетаксел** 100 мг/м2 в/в кап, день 1, длительность курса 21 день [21];
• цисплатин** 100 мг/м2 в/в кап, день 1 + фторурацил** 1000 мг/м2/сут в/в кап, дни 1-4, длительность курса 21 день [22];
• карбоплатин AUC 5 в / в/в 1-й день + фторурацил 1000 мг / м2 в / в 96-часовая инфузия в 1-4-й дни, каждые 3 нед. [18];
• цисплатин** 75 мг/м2 в/в кап, день 1 + доцетаксел**75 мг/м2 в/в кап, день 1 каждые 3 недели+ цетуксимаб** 400 мг/м2 в/в кап (нагрузочная доза), далее 250 мг/м2 в/в кап еженедельно [18];
• карбоплатин** AUC 2,5 в/в кап в 1 и 8 дни + паклитаксел**100 мг/м2 в/в кап, в 1 и 8 дни + цетуксимаб 400 мг/м2 в/в кап (нагрузочная доза), далее 250 мг/м2 в/в кап еженедельно [18];
Режимы монохимиотерапии:
• цисплатин** 100 мг/м2 в/в кап, день, продолжительность курса 21 день [23];
• паклитаксел** 80 мг/м2 в/в кап, еженедельно[24];
• доцетаксел** 100 мг/м2 в/в кап, день 1, курс 21 день [25];
• фторурацил** 1000 мг/м2 в/в кап, дни 1-4, курс 21 день [23];
• метотрексат** 40 мг/м2 в/в кап 1 раз в неделю [26];
• цетуксимаб** 400 мг/м2 в/в кап (нагрузочная доза, день 1), затем 250 мг/м2 в/в кап еженедельно [27];
• капецитабин** 1250 мг/м2 энтерально 2 раза в день с перерывом в 1 неделю, длительность курса 21 день [28].
• При прогрессировании заболевания на фоне платиносодержащей схемы химиотерапии или после ее окончания рекомендуется назначение ниволумаба** 3мг/кг в/в кап 1 раз в 2 недели или пембролизумаб** 200мг в/в кап, 1 раз в 3 недели до прогрессирования или неприемлемой токсичности с целью повышения выживаемости пациентов [29; 30].
Уровень убедительности рекомендаций. A (уровень достоверности доказательств - 2).
3,5 Иное лечение.
Порядок и рекомендации по обезболиванию при злокачественных новообразованиях полости рта соответствуют рекомендациям, представленным в клинических рекомендациях «Хронический болевой синдром (ХБС) у взрослых пациентов, нуждающихся в паллиативной медицинской помощи».3,6 Диетотерапия.
Необходимость назначения лечебного питания (диетотерапии) определяется нутритивным статусом пациента, а также целесообразностью коррекции сопутствующих состояний и профилактики осложнений проводимого лечения, в связи с чем принципы лечебного питания и показания представлены в разделе «Медицинская реабилитация, показания и противопоказания к применению методов реабилитации».|
|
Реабилитация и амбулаторное лечение
• Рекомендуются всем пациентам со злокачественными опухолями полости рта программы профилактической гимнастики и обучение тактике глотания до начала лечения для уменьшения нарушения глотания при проведении противоопухолевой терапии [31].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Нутритивно-метаболическая реабилитация (диетотерапия) не менее 7 суток рекомендована пациентам с целью снижения частоты послеоперационных осложнений и длительности пребывания пациента с ЗНО гортаноглотки в стационаре [32].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: Нутритивная поддержка при планировании хирургического лечения проводится при наличии хотя бы одного из указанных факторов: непреднамеренном снижении массы тела за последние 6 мес (потеря 10 % и более), индексе массы тела <20 кг/м2, гипопротеинемия <60 г / л или гипоальбуминемия <30 г / л, ухудшении возможности приема пищи за последнюю неделю. В случае проведения химиотерапии показаниями являются: индекс массы тела <20 кг / м2; потеря более 5 % массы тела за 6 мес.; гипопротеинемия <60 г / л или гипоальбуминемия <30 г / л.; невозможность адекватного питания через рот; энтеропатия средней и тяжёлой степени.
• Пациентам с ЗНО гортаноглотки, получающим химиотерапевтическое лечение рекомендуется раннее начало ЛФК с целью профилактики возникновения и прогрессирования саркопении уменьшения слабости, улучшения качества жизни и психологического состояния пациентов, получающих адъювантную ХТ, увеличения толерантности к физической нагрузке [33].
Уровень убедительности рекомендаций - в (уровень достоверности доказательств - 3).
Комментарии. Проведение комплекса ЛФК с включением аэробной нагрузки, элементов Тайчи в течение 4 мес на фоне ХТ приводит к увеличению жизненной емкости легких, насыщенности крови кислородом, силы мышц, объема движений в крупных суставах, снижения индекса массы тела [34].
• Для уменьшения утомляемости и повышения выносливости у пациентов с ЗНО гортаноглотки на фоне проведения ХЛТ рекомендуется проведение ЛФК в виде аэробных упражнений средней интенсивности в сочетании с упражнениями на сопротивление [35].
Уровень убедительности рекомендаций - В (уровень достоверности доказательств - 2).
Комментарий. Сочетание ЛФК с психотерапией используется в качестве комплексного лечения слабости на фоне ХТ [36]. Помимо этого, целесообразно проведение курса массажа медицинского в течение 6 нед с целью уменьшения слабости на фоне комбинированного лечения [37].
• Баланстерапия рекомендована пациентам с ЗНО полости рта для коррекции полинейропатии [38].
Уровень убедительности рекомендаций - в (уровень достоверности доказательств - 3).
• Рекомендована низкочастотная магнитотерапия в лечении периферической полинейропатии на фоне ХТ [39].
Уровень убедительности рекомендаций - В (уровень достоверности доказательств - 2).
• Рекомендуется низкоинтенсивная лазеротерапия в профилактике и лечении мукозитов полости рта на фоне ХТ.
Уровень убедительности рекомендаций - А (уровень достоверности доказательств - 1).
• Рекомендовано на фоне ХТ применение аппаратов для профилактики алопеции при химиотерапии [40].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Низкоинтенсивная лазеротерапия рекомендована с целью профилактики выпадения волос и ускорения их роста после проведения ХТ [41].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется начать низкоинтенсивную лазеротерапию через 3 дня после начала ЛТ и проводить ее 3 дня в неделю для профилактики лучевого дерматита [42].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. С момента проявлений и до полного исчезновения лучевого мукозита показано применение дерматопротекторов - репарации тканей стимуляторов (гели, раствор мочевины ). При регулярном орошении полости рта изотоническим раствором удаляются остатки пищи и накопившиеся выделения. Для аппликаций в полости рта или для закапывания в нос используются масла (оливковое, персиковое, облепихи или шиповника). При наличии болевого синдрома применяют анестетики для местного применения и системные анальгетики [43]. Чаще всего требуется назначение опиоидов, причем следует обратить внимание на трансдермальные формы их применения [44].
С момента проявлений лучевого дерматита и до полного стихания реакций показано применение репарации тканей стимуляторов (гели, диоксометилтетрагидропиримидин, рибофлавин), а также солнцезащитных средств. Кожу необходимо оберегать от трения и раздражения. Для борьбы с ксерозом используют крем с мочевиной, масляный раствор витамина А. При биолучевом дерматите целесообразно применение крема с витамином.
В постлучевом периоде нормальные ткани, подвергшиеся облучению, очень ранимы, поэтому к ним нужно относиться бережно. В ранние сроки не показано выполнение инвазивных диагностических процедур и биопсии без крайней необходимости. Показан подбор диеты, при необходимости в сочетании с противорефлюксными препаратами [45]. Травмы, алкоголь, курение, раздражающая пища легко вызывают изъязвление слизистой оболочки, что нередко сопровождается обнажением кости нижней челюсти с последующим развитием остеомиелита. Частой причиной лучевого остеомиелита является удаление зубов в зоне предшествующего облучения, с связи с чем следует по возможности ограничиваться консервативными методами и только в случае необходимости проводить удаление зубов на фоне антибиотикотерапии.
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Нутритивно-метаболическая реабилитация (диетотерапия) не менее 7 суток рекомендована пациентам с целью снижения частоты послеоперационных осложнений и длительности пребывания пациента с ЗНО гортаноглотки в стационаре [32].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии: Нутритивная поддержка при планировании хирургического лечения проводится при наличии хотя бы одного из указанных факторов: непреднамеренном снижении массы тела за последние 6 мес (потеря 10 % и более), индексе массы тела <20 кг/м2, гипопротеинемия <60 г / л или гипоальбуминемия <30 г / л, ухудшении возможности приема пищи за последнюю неделю. В случае проведения химиотерапии показаниями являются: индекс массы тела <20 кг / м2; потеря более 5 % массы тела за 6 мес.; гипопротеинемия <60 г / л или гипоальбуминемия <30 г / л.; невозможность адекватного питания через рот; энтеропатия средней и тяжёлой степени.
• Пациентам с ЗНО гортаноглотки, получающим химиотерапевтическое лечение рекомендуется раннее начало ЛФК с целью профилактики возникновения и прогрессирования саркопении уменьшения слабости, улучшения качества жизни и психологического состояния пациентов, получающих адъювантную ХТ, увеличения толерантности к физической нагрузке [33].
Уровень убедительности рекомендаций - в (уровень достоверности доказательств - 3).
Комментарии. Проведение комплекса ЛФК с включением аэробной нагрузки, элементов Тайчи в течение 4 мес на фоне ХТ приводит к увеличению жизненной емкости легких, насыщенности крови кислородом, силы мышц, объема движений в крупных суставах, снижения индекса массы тела [34].
• Для уменьшения утомляемости и повышения выносливости у пациентов с ЗНО гортаноглотки на фоне проведения ХЛТ рекомендуется проведение ЛФК в виде аэробных упражнений средней интенсивности в сочетании с упражнениями на сопротивление [35].
Уровень убедительности рекомендаций - В (уровень достоверности доказательств - 2).
Комментарий. Сочетание ЛФК с психотерапией используется в качестве комплексного лечения слабости на фоне ХТ [36]. Помимо этого, целесообразно проведение курса массажа медицинского в течение 6 нед с целью уменьшения слабости на фоне комбинированного лечения [37].
• Баланстерапия рекомендована пациентам с ЗНО полости рта для коррекции полинейропатии [38].
Уровень убедительности рекомендаций - в (уровень достоверности доказательств - 3).
• Рекомендована низкочастотная магнитотерапия в лечении периферической полинейропатии на фоне ХТ [39].
Уровень убедительности рекомендаций - В (уровень достоверности доказательств - 2).
• Рекомендуется низкоинтенсивная лазеротерапия в профилактике и лечении мукозитов полости рта на фоне ХТ.
Уровень убедительности рекомендаций - А (уровень достоверности доказательств - 1).
• Рекомендовано на фоне ХТ применение аппаратов для профилактики алопеции при химиотерапии [40].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Низкоинтенсивная лазеротерапия рекомендована с целью профилактики выпадения волос и ускорения их роста после проведения ХТ [41].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
• Рекомендуется начать низкоинтенсивную лазеротерапию через 3 дня после начала ЛТ и проводить ее 3 дня в неделю для профилактики лучевого дерматита [42].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарии. С момента проявлений и до полного исчезновения лучевого мукозита показано применение дерматопротекторов - репарации тканей стимуляторов (гели, раствор мочевины ). При регулярном орошении полости рта изотоническим раствором удаляются остатки пищи и накопившиеся выделения. Для аппликаций в полости рта или для закапывания в нос используются масла (оливковое, персиковое, облепихи или шиповника). При наличии болевого синдрома применяют анестетики для местного применения и системные анальгетики [43]. Чаще всего требуется назначение опиоидов, причем следует обратить внимание на трансдермальные формы их применения [44].
С момента проявлений лучевого дерматита и до полного стихания реакций показано применение репарации тканей стимуляторов (гели, диоксометилтетрагидропиримидин, рибофлавин), а также солнцезащитных средств. Кожу необходимо оберегать от трения и раздражения. Для борьбы с ксерозом используют крем с мочевиной, масляный раствор витамина А. При биолучевом дерматите целесообразно применение крема с витамином.
В постлучевом периоде нормальные ткани, подвергшиеся облучению, очень ранимы, поэтому к ним нужно относиться бережно. В ранние сроки не показано выполнение инвазивных диагностических процедур и биопсии без крайней необходимости. Показан подбор диеты, при необходимости в сочетании с противорефлюксными препаратами [45]. Травмы, алкоголь, курение, раздражающая пища легко вызывают изъязвление слизистой оболочки, что нередко сопровождается обнажением кости нижней челюсти с последующим развитием остеомиелита. Частой причиной лучевого остеомиелита является удаление зубов в зоне предшествующего облучения, с связи с чем следует по возможности ограничиваться консервативными методами и только в случае необходимости проводить удаление зубов на фоне антибиотикотерапии.
Профилактика
С целью профилактики и ранней диагностики необходимо обращать внимание на следующие аспекты:
Первичные симптомы:
На ранних стадиях заболевания протекает бессимптомно. Пациенты жалуются на парестезию, сухость, чувство инородного тела в горле, ощущение неудобства при глотании, позже к этим симптомам присоединяются боли при глотании, иррадиирущие в ухо на стороне поражения, затруднение глотания; при явлениях распада присоединяются неприятный (гнилостный) запах из рта, кровохарканье. Иногда пациенты самостоятельно отмечают наличие новообразований в области шеи.
Канцерогенные факторы:
Курение (в том числе пассивное), употребление алкоголя, контакт с асбестом, древесной пылью, продуктами нефтепереработки, воздействие ионизирующего облучения.
Предопухолевые заболевания:
Хронические воспалительные заболевания, лейкоплакия слизистой оболочки гортаноглотки, папилломы.
Диспансерное наблюдение:
• Рекомендуется пациентам соблюдать следующую периодичность и методы наблюдения после завершения лечения по поводу рака гортаноглотки у врача-онколога:
В 1‑й год физикальный осмотр и сбор жалоб рекомендуется проводить каждые 1-3 месяца, 2‑й год - 2-6 месяцев, на сроке 3-5 лет - 1 раз в 4-8 месяцев. После 5 лет с момента операции визиты проводятся ежегодно или при появлении жалоб. У пациентов с высоким риском рецидива перерыв между обследованиями может быть сокращен [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарии. Объем обследования включает:
• Анамнез и физикальное обследование.
• УЗИ ЛУ шеи с 2-х сторон, органов брюшной полости и малого таза;
• КТ области головы и шеи по показаниям, а также при недоступности зоны адекватному физикальному осмотру.
• Фиброларингоскопия.
• Рентгенография органов грудной клетки каждые 12 мес.
• КТ/МРТ грудной клетки, органов брюшной полости по показаниям.
• позитронно-эмиссионной томографии (ПЭТ), совмещенной сКТ по показаниям.
• Определение уровня тиреотропного гормона каждые 6-12 мес., если проводилось облучение шеи с целью оценки функции щитовидной железы.
Задачей наблюдения является раннее выявление прогрессирования заболевания с целью раннего начала химиотерапии или хирургического лечения резектабельных метастатических очагов, рецидивных опухолей, а также выявление метахронных опухолей головы и шеи.
1) в соответствии с положением об организации оказания медицинской помощи по видам медицинской помощи, которое утверждается уполномоченным федеральным органом исполнительной власти;
2) в соответствии с порядком оказания помощи по профилю «онкология», обязательным для исполнения на территории Российской Федерации всеми медицинскими организациями;
3) на основе настоящих клинических рекомендаций;
4) с учетом стандартов медицинской помощи, утвержденных уполномоченным федеральным органом исполнительной власти.
Первичная специализированная медико-санитарная помощь оказывается врачом-онкологом и иными врачами-специалистами в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении, поликлиническом отделении онкологического диспансера.
При подозрении или выявлении у пациента онкологического заболевания врачи-терапевты, врачи-терапевты участковые, врачи общей практики (семейные врачи), врачи-специалисты, средние медицинские работники в установленном порядке направляют пациента на консультацию в центр амбулаторной онкологической помощи либо в первичный онкологический кабинет, первичное онкологическое отделение медицинской организации для оказания ему первичной специализированной медико-санитарной помощи. Консультация в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении медицинской организации должна быть проведена не позднее 5 рабочих дней с даты выдачи направления на консультацию. Врач-онколог центра амбулаторной онкологической помощи (в случае отсутствия центра амбулаторной онкологической помощи врач-онколог первичного онкологического кабинета или первичного онкологического отделения) организует взятие биопсийного (операционного) материала, а также организует выполнение иных диагностических исследований, необходимых для установления диагноза, включая распространенность онкологического процесса и стадию заболевания. В случае невозможности взятия в медицинской организации, в составе которой организован центр амбулаторной онкологической помощи (первичный онкологический кабинет, первичное онкологическое отделение), биопсийного (операционного) материала, проведения иных диагностических исследований пациент направляется лечащим врачом в онкологический диспансер или в медицинскую организацию, оказывающую медицинскую помощь пациентам с онкологическими заболеваниями.
Срок выполнения патологоанатомических исследований, необходимых для гистологической верификации злокачественных новообразований гортаноглотки, не должен превышать 15 рабочих дней с даты поступления биопсийного (операционного) материала в патологоанатомическое бюро (отделение).
При подозрении и (или) выявлении у пациента онкологического заболевания в ходе оказания ему скорой медицинской помощи его переводят или направляют в медицинские организации, оказывающие медицинскую помощь пациентам с онкологическими заболеваниями, для определения тактики ведения и необходимости применения дополнительно других методов специализированного противоопухолевого лечения.
Врач-онколог центра амбулаторной онкологической помощи (первичного онкологического кабинета, первичного онкологического отделения) направляет пациента в онкологический диспансер или в медицинские организации, оказывающие медицинскую помощь пациентам с онкологическими заболеваниями, для уточнения диагноза (в случае невозможности установления диагноза, включая распространенность онкологического процесса и стадию заболевания, врачом-онкологом центра амбулаторной онкологической помощи, первичного онкологического кабинета или первичного онкологического отделения) и оказания специализированной, в том числе высокотехнологичной, медицинской помощи.
Срок начала оказания специализированной, за исключением высокотехнологичной, медицинской помощи пациентам с онкологическими заболеваниями в медицинской организации, оказывающей медицинскую помощь пациентам с онкологическими заболеваниями, не должен превышать 14 календарных дней с даты гистологической верификации злокачественного новообразования гортаноглотки или 14 календарных дней с даты установления предварительного диагноза злокачественного новообразования (в случае отсутствия медицинских показаний для проведения патологоанатомических исследований в амбулаторных условиях).
Специализированная, в том числе высокотехнологичная, медицинская помощь оказывается врачами-онкологами, врачами-радиотерапевтами в онкологическом диспансере или в медицинских организациях, оказывающих медицинскую помощь пациентам с онкологическими заболеваниями, имеющих лицензию, необходимую материально-техническую базу, сертифицированных специалистов, в стационарных условиях и условиях дневного стационара и включает профилактику, диагностику, лечение онкологических заболеваний, требующих использования специальных методов и сложных уникальных медицинских технологий, а также медицинскую реабилитацию.
В медицинской организации, оказывающей медицинскую помощь пациентам с онкологическими заболеваниями, тактика медицинского обследования и лечения устанавливается консилиумом врачей-онкологов и врачей-радиотерапевтов, с привлечением при необходимости других врачей-специалистов. Решение консилиума врачей оформляется протоколом, подписывается участниками консилиума врачей и вносится в медицинскую документацию пациента.
Показания для госпитализации в круглосуточный или дневной стационар медицинской организации, оказывающей специализированную, в том числе высокотехнологичную медицинскую помощь по профилю «онкология», определяются консилиумом врачей-онкологов и врачей-радиотерапевтов, с привлечением при необходимости других врачей-специалистов.
Показаниями для госпитализации в медицинскую организацию в экстренной или неотложной форме являются:
1) наличие осложнений онкологического заболевания, требующих оказания ему специализированной медицинской помощи в экстренной и неотложной форме;
2) наличие осложнений лечения (хирургическое вмешательство, ЛТ, лекарственная терапия ) онкологического заболевания.
Показаниями для госпитализации в медицинскую организацию в плановой форме являются:
1) необходимость выполнения сложных интервенционных диагностических медицинских вмешательств, требующих последующего наблюдения в условиях круглосуточного или дневного стационара;
2) наличие показаний к специализированному противоопухолевому лечению (хирургическое вмешательство, ЛТ, в том числе контактная, ДЛТ и другие виды ЛТ, лекарственная терапия ), требующему наблюдения в условиях круглосуточного или дневного стационара.
Показаниями к выписке пациента из медицинской организации являются:
1) завершение курса лечения или одного из этапов оказания специализированной, в том числе высокотехнологичной, медицинской помощи в условиях круглосуточного или дневного стационара при условии отсутствия осложнений лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях;
2) отказ пациента или его законного представителя от специализированной, в том числе высокотехнологичной, медицинской помощи в условиях круглосуточного или дневного стационара, установленной консилиумом медицинской организации, оказывающей онкологическую помощь при условии отсутствия осложнений основного заболевания и/или лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях;
3) в случаях несоблюдения пациентом предписаний или правил внутреннего распорядка лечебно-профилактического учреждения, если это не угрожает жизни пациента и здоровью окружающих;
4) необходимость перевода пациента в другую медицинскую организацию по соответствующему профилю оказания медицинской помощи.
Заключение о целесообразности перевода пациента в профильную медицинскую организацию осуществляется после предварительной консультации по предоставленным медицинским документам и/или предварительного осмотра пациента врачами-специалистами медицинской организации, в которую планируется перевод.
Первичные симптомы:
На ранних стадиях заболевания протекает бессимптомно. Пациенты жалуются на парестезию, сухость, чувство инородного тела в горле, ощущение неудобства при глотании, позже к этим симптомам присоединяются боли при глотании, иррадиирущие в ухо на стороне поражения, затруднение глотания; при явлениях распада присоединяются неприятный (гнилостный) запах из рта, кровохарканье. Иногда пациенты самостоятельно отмечают наличие новообразований в области шеи.
Канцерогенные факторы:
Курение (в том числе пассивное), употребление алкоголя, контакт с асбестом, древесной пылью, продуктами нефтепереработки, воздействие ионизирующего облучения.
Предопухолевые заболевания:
Хронические воспалительные заболевания, лейкоплакия слизистой оболочки гортаноглотки, папилломы.
Диспансерное наблюдение:
• Рекомендуется пациентам соблюдать следующую периодичность и методы наблюдения после завершения лечения по поводу рака гортаноглотки у врача-онколога:
В 1‑й год физикальный осмотр и сбор жалоб рекомендуется проводить каждые 1-3 месяца, 2‑й год - 2-6 месяцев, на сроке 3-5 лет - 1 раз в 4-8 месяцев. После 5 лет с момента операции визиты проводятся ежегодно или при появлении жалоб. У пациентов с высоким риском рецидива перерыв между обследованиями может быть сокращен [4].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарии. Объем обследования включает:
• Анамнез и физикальное обследование.
• УЗИ ЛУ шеи с 2-х сторон, органов брюшной полости и малого таза;
• КТ области головы и шеи по показаниям, а также при недоступности зоны адекватному физикальному осмотру.
• Фиброларингоскопия.
• Рентгенография органов грудной клетки каждые 12 мес.
• КТ/МРТ грудной клетки, органов брюшной полости по показаниям.
• позитронно-эмиссионной томографии (ПЭТ), совмещенной сКТ по показаниям.
• Определение уровня тиреотропного гормона каждые 6-12 мес., если проводилось облучение шеи с целью оценки функции щитовидной железы.
Задачей наблюдения является раннее выявление прогрессирования заболевания с целью раннего начала химиотерапии или хирургического лечения резектабельных метастатических очагов, рецидивных опухолей, а также выявление метахронных опухолей головы и шеи.
Организация оказания медицинской помощи.
Медицинская помощь, за исключением медицинской помощи в рамках клинической апробации, в соответствии с Федеральным законом от 21,11,2011 № 323-ФЗ (ред. от 25,05,2019) «Об основах охраны здоровья граждан в Российской Федерации», организуется и оказывается:1) в соответствии с положением об организации оказания медицинской помощи по видам медицинской помощи, которое утверждается уполномоченным федеральным органом исполнительной власти;
2) в соответствии с порядком оказания помощи по профилю «онкология», обязательным для исполнения на территории Российской Федерации всеми медицинскими организациями;
3) на основе настоящих клинических рекомендаций;
4) с учетом стандартов медицинской помощи, утвержденных уполномоченным федеральным органом исполнительной власти.
Первичная специализированная медико-санитарная помощь оказывается врачом-онкологом и иными врачами-специалистами в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении, поликлиническом отделении онкологического диспансера.
При подозрении или выявлении у пациента онкологического заболевания врачи-терапевты, врачи-терапевты участковые, врачи общей практики (семейные врачи), врачи-специалисты, средние медицинские работники в установленном порядке направляют пациента на консультацию в центр амбулаторной онкологической помощи либо в первичный онкологический кабинет, первичное онкологическое отделение медицинской организации для оказания ему первичной специализированной медико-санитарной помощи. Консультация в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении медицинской организации должна быть проведена не позднее 5 рабочих дней с даты выдачи направления на консультацию. Врач-онколог центра амбулаторной онкологической помощи (в случае отсутствия центра амбулаторной онкологической помощи врач-онколог первичного онкологического кабинета или первичного онкологического отделения) организует взятие биопсийного (операционного) материала, а также организует выполнение иных диагностических исследований, необходимых для установления диагноза, включая распространенность онкологического процесса и стадию заболевания. В случае невозможности взятия в медицинской организации, в составе которой организован центр амбулаторной онкологической помощи (первичный онкологический кабинет, первичное онкологическое отделение), биопсийного (операционного) материала, проведения иных диагностических исследований пациент направляется лечащим врачом в онкологический диспансер или в медицинскую организацию, оказывающую медицинскую помощь пациентам с онкологическими заболеваниями.
Срок выполнения патологоанатомических исследований, необходимых для гистологической верификации злокачественных новообразований гортаноглотки, не должен превышать 15 рабочих дней с даты поступления биопсийного (операционного) материала в патологоанатомическое бюро (отделение).
При подозрении и (или) выявлении у пациента онкологического заболевания в ходе оказания ему скорой медицинской помощи его переводят или направляют в медицинские организации, оказывающие медицинскую помощь пациентам с онкологическими заболеваниями, для определения тактики ведения и необходимости применения дополнительно других методов специализированного противоопухолевого лечения.
Врач-онколог центра амбулаторной онкологической помощи (первичного онкологического кабинета, первичного онкологического отделения) направляет пациента в онкологический диспансер или в медицинские организации, оказывающие медицинскую помощь пациентам с онкологическими заболеваниями, для уточнения диагноза (в случае невозможности установления диагноза, включая распространенность онкологического процесса и стадию заболевания, врачом-онкологом центра амбулаторной онкологической помощи, первичного онкологического кабинета или первичного онкологического отделения) и оказания специализированной, в том числе высокотехнологичной, медицинской помощи.
Срок начала оказания специализированной, за исключением высокотехнологичной, медицинской помощи пациентам с онкологическими заболеваниями в медицинской организации, оказывающей медицинскую помощь пациентам с онкологическими заболеваниями, не должен превышать 14 календарных дней с даты гистологической верификации злокачественного новообразования гортаноглотки или 14 календарных дней с даты установления предварительного диагноза злокачественного новообразования (в случае отсутствия медицинских показаний для проведения патологоанатомических исследований в амбулаторных условиях).
Специализированная, в том числе высокотехнологичная, медицинская помощь оказывается врачами-онкологами, врачами-радиотерапевтами в онкологическом диспансере или в медицинских организациях, оказывающих медицинскую помощь пациентам с онкологическими заболеваниями, имеющих лицензию, необходимую материально-техническую базу, сертифицированных специалистов, в стационарных условиях и условиях дневного стационара и включает профилактику, диагностику, лечение онкологических заболеваний, требующих использования специальных методов и сложных уникальных медицинских технологий, а также медицинскую реабилитацию.
В медицинской организации, оказывающей медицинскую помощь пациентам с онкологическими заболеваниями, тактика медицинского обследования и лечения устанавливается консилиумом врачей-онкологов и врачей-радиотерапевтов, с привлечением при необходимости других врачей-специалистов. Решение консилиума врачей оформляется протоколом, подписывается участниками консилиума врачей и вносится в медицинскую документацию пациента.
Показания для госпитализации в круглосуточный или дневной стационар медицинской организации, оказывающей специализированную, в том числе высокотехнологичную медицинскую помощь по профилю «онкология», определяются консилиумом врачей-онкологов и врачей-радиотерапевтов, с привлечением при необходимости других врачей-специалистов.
Показаниями для госпитализации в медицинскую организацию в экстренной или неотложной форме являются:
1) наличие осложнений онкологического заболевания, требующих оказания ему специализированной медицинской помощи в экстренной и неотложной форме;
2) наличие осложнений лечения (хирургическое вмешательство, ЛТ, лекарственная терапия ) онкологического заболевания.
Показаниями для госпитализации в медицинскую организацию в плановой форме являются:
1) необходимость выполнения сложных интервенционных диагностических медицинских вмешательств, требующих последующего наблюдения в условиях круглосуточного или дневного стационара;
2) наличие показаний к специализированному противоопухолевому лечению (хирургическое вмешательство, ЛТ, в том числе контактная, ДЛТ и другие виды ЛТ, лекарственная терапия ), требующему наблюдения в условиях круглосуточного или дневного стационара.
Показаниями к выписке пациента из медицинской организации являются:
1) завершение курса лечения или одного из этапов оказания специализированной, в том числе высокотехнологичной, медицинской помощи в условиях круглосуточного или дневного стационара при условии отсутствия осложнений лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях;
2) отказ пациента или его законного представителя от специализированной, в том числе высокотехнологичной, медицинской помощи в условиях круглосуточного или дневного стационара, установленной консилиумом медицинской организации, оказывающей онкологическую помощь при условии отсутствия осложнений основного заболевания и/или лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях;
3) в случаях несоблюдения пациентом предписаний или правил внутреннего распорядка лечебно-профилактического учреждения, если это не угрожает жизни пациента и здоровью окружающих;
4) необходимость перевода пациента в другую медицинскую организацию по соответствующему профилю оказания медицинской помощи.
Заключение о целесообразности перевода пациента в профильную медицинскую организацию осуществляется после предварительной консультации по предоставленным медицинским документам и/или предварительного осмотра пациента врачами-специалистами медицинской организации, в которую планируется перевод.
|
|
Дополнительно
Факторами, влияющими на прогноз заболевания, являются:
- размеры и распространенность первичной опухоли;
- степень дифференцировки опухоли;
- наличие/отсутствие периваскулярной, перилимфатической, периневральной инвазии;
- статус регионарных ЛУ (рN) (метастазы в ЛУ шеи вдвое снижают выживаемость пациентов).
- экстранодальное распространение опухоли;
- статус краев резекции (R0-1).
- размеры и распространенность первичной опухоли;
- степень дифференцировки опухоли;
- наличие/отсутствие периваскулярной, перилимфатической, периневральной инвазии;
- статус регионарных ЛУ (рN) (метастазы в ЛУ шеи вдвое снижают выживаемость пациентов).
- экстранодальное распространение опухоли;
- статус краев резекции (R0-1).
Критерии оценки качества медицинской помощи
| № | Критерии качества | Уровень убедительности рекомендаций | Уровень достоверности доказательств |
| 1. | Выполнена патолого-анатомическое исследование биопсийного материала при установлении диагноза) | С | 5 |
| 2. | Выполнено КТ или МРТ головы и шеи в случае подозрения распространения опухоли на хрящи гортани, основание черепа, и магистральные сосуды шеи | С | 5 |
| 3. | Выполнена КТ органов грудной клетки | С | 5 |
| 4. | Выполнено патолого-анатомическое исследование операционного материала (препарата удаленных тканей) (при хирургическом вмешательстве) | С | 5 |
| 5. | Выполнена шейная лимфодиссекция с удалением II-IV групп шейных ЛУ при хирургическом вмешательстве | С | 4 |
Список литературы
• Давыдов М.И. Энциклопедия клинической онкологии. М. РЛС-2004, 2004.
• Пачес А.И., Матякин Е.Г. Опухоли гортаноглотки. Опухоли головы и шеи: руководство/А.И. Пачес. 5-е изд., перераб и доп. М. Практическая медицина, 2013. С. 182-85.
• Global сancer Obserbvatory. сancer Today. URL:http://gco.iarc.fr.
• NCCN сlinical Practice Guidelines in Oncology (NCCN Guidelines®). сancer of the Hypopharynx. Version 3,2019.
• T M Jones, M De et al., Laryngeal cancer: United Kingdom National Multidisciplinary guidelines. The Journal of Laryngology & Otology (2016), 130 (Suppl. S2), S75-82.
• Fleming AJ, Jr., Smith SP, Jr., Paul сM, et al. Impact of [18F]-2- fluorodeoxyglucose-positron emission tomography/computed tomography on previously untreated head and neck cancer patients. Laryngoscope 2007;117:1173-79.
• Meulemans J, Delaere P, Vander Poorten V. Primary Treatment of T1-T2 Hypopharyngeal сancer: сhanging Paradigms. Adv Otorhinolaryngol. 2019;83:54-65.
• Tsou, Y.-A., Lin, M.-H., Hua, с.-H., et al. (2007). Survival outcome by early chemoradiation therapy salvage or early surgical salvage for the treatment of hypopharyngeal cancer. Otolaryngology-Head and Neck Surgery, 137(5), 711-716.
• Thomas LD, вasavaiah M, Mehanna N, Jones H, Paleri V. Open сonservation partial Laryngectomy for laryngeal cancer: a Systematic review of English language literature. сancer Treat Rev 2012;38:203-11.
• вernier J, Domenge с, Ozsahin M, Matuszewska K, Lefebvre JL, Greiner RH, et al. Postoperative irradiation with or without concomitant chemotherapy for locally advanced head and neck cancer. N Engl J Med 2004; 350: 1945-52.
• вlanchard P, вourhis J, Lacas в, Posner MR, Vermorken JB, Hernandez JJ et al. Taxane cisplatin-fluorouracil as induction chemotherapy in locally advanced head and neck cancers: an individual patient data meta-analysis of the meta-analysis of chemotherapy in head and neck cancer group. J сlin Oncol 2013;31:2854-60.
• Huang, P.-W., Lin, с.-Y., Hsieh, с.-H., et al. (2018). A phase II randomized trial comparing neoadjuvant chemotherapy followed by concurrent chemoradiotherapy versus concurrent chemoradiotherapy alone in advanced squamous cell carcinoma of the pharynx or larynx. вiomedical Journal, 41(2), 129-136.
• сhen X, Xu J. сlinical analysis of cervical lymph node metastasis of hypopharyngeal carcinoma. 2011 Oct;25(19):891-4.
• Van der Laan HP, van de Water TA, van Herpt HE, et al. The potential of intensity-modulated proton radiotherapy to reduce swallowing dysfunction in the treatment of head and neck cancer: A planning comparative study // Acta Oncol. 2013. Vol. 52. P. 561-569.
• Ahn MJ, et al. сlinical recommendations for defining platinum unsuitable head and neck cancer patient populations on chemoradiotherapy: A literature review. Oral Oncol 2016; 53:10-6.
• Noronha V, Joshi A, Patil VM, et al. Once-a-week versus once-every-3 weeks cisplatin chemoradiation for locally advanced head and neck cancer: a phase III randomized noninferiority trial. J сlin Oncol 2017: Jco2 017749457.
• Резолюция экспертного совета по вопросу о роли цетуксимаба в лечении пациентов с плоскоклеточным раком головы и шеи. Опухоли головы и шеи. 2019. 8. С.71-3.
• Болотина Л. В., Владимирова Л. Ю., Деньгина Н. В., Новик А. В., Романов И. С. Практические рекомендации по лечению злокачественных опухолей головы и шеи // Злокачественные опухоли: Практические рекомендации RUSSCO 3s2, 2018 (том 8). С. 71-82.
• Jae-Sook Ahn, Sang-Hee сho, Ok-Ki Kim et al. The Efficacy of an Induction сhemotherapy сombination with Docetaxel, сisplatin, and 5-FU Followed by сoncurrent сhemoradiotherapy in Advanced Head and Neck сancer. сancer Res Treat. 2007 Sep; 39(3): 93-98.
• Vermorken J.B., Mesia R., Rivera F. et al. Platinum-based chemotherapy plus cetuximab in head and neck cancer. N Engl J Med 2008;359:1116-27.
• Schöffski, P., сatimel, G., Planting et al. (1999). Docetaxel and cisplatin: An active regimen in patients with locally advanced, recurrent or metastatic squamous cell carcinoma of the head and neck. Annals of Oncology, 10(1), 119-122.
• Gibson, M. K., Li, Y., Murphy, в., Hussain, M. H. A., DeConti, R. с., Ensley, J., & Forastiere, A. A. (2005). Randomized Phase III Evaluation of сisplatin Plus Fluorouracil Versus сisplatin Plus Paclitaxel in Advanced Head and Neck сancer (E1395): An Intergroup Trial of the Eastern сooperative Oncology Group. Journal of сlinical Oncology, 23(15), 3562-3567.
• Jacobs, с., Lyman, G., Velez-García, E. et al (1992). A phase III randomized study comparing cisplatin and fluorouracil as single agents and in combination for advanced squamous cell carcinoma of the head and neck. Journal of сlinical Oncology, 10(2), 257-263.
• Grau, J. josé, сaballero, M., et al (2009). Weekly paclitaxel for platin-resistant stage IV head and neck cancer patients. Acta Oto-Laryngologica, 129(11), 1294-1299.
• сatimel, G., Verweij, J., Mattijssen, V., et al (1994). Docetaxel (Taxotere®): An active drug for the treatment of patients with advanced squamous cell carcinoma of the head and neck. Annals of Oncology, 5(6), 533-537.
• Guardiola, E., Peyrade, F., сhaigneau, L. et al (2004). Results of a randomised phase II study comparing docetaxel with methotrexate in patients with recurrent head and neck cancer. European Journal of сancer, 40(14), 2071-2076.
• Vermorken J.B., Trigo J., Hitt R. et al. Open-label, uncontrolled, multicenter phase II study to evaluate the efficacy and toxicity of cetuximab as a single agent in patients with recurrent and or metastatic squamous cell carcinoma of the head and neck who failed to respond to platinum-based therapy. J сlin Oncol 2007;25:2171-7.
• Martinez-Trufero J., Isla D., Adansa J.C. et al. Phase II study of capecitabine as palliative treatment for patients with recurrent and metastatic squamous head and neck cancer after previous platinum-based treatment. вr J сancer 2010;102:1687-91.
• Ferris R., вlumenschein G., Fayette J. et al. Nivolumab for recurrent squamous-cell carcinoma of the head and neck. N Engl J Med 2016;375:1856-67.
• сohen E. E. W. et al. Pembrolizumab versus methotrexate, docetaxel, or cetuximab for recurrent or metastatic head-and-neck squamous cell carcinoma (KEYNOTE-040): a randomised, open-label, phase 3 study //The Lancet. 2019. Т. 393. 10167. С. 156-167.
• сlarke P., Radford K., сoffey M., Stewart M. Speech and swallow rehabilitation in head and neck cancer: United Kingdom National Multidisciplinary Guidelines. J Laryngol Otol 2016;130(S2):S176-80.
• Сытов А. В., Лейдерман И. Н., Ломидзе С. В., Нехаев И. В., Хотеев А. Ж. Практические рекомендации по нутритивной поддержке онкологических больных // Злокачественные опухоли: Практические рекомендации RUSSCO 3s2, 2018 (том 8). С. 575-583.
• Zhao, S. G., Alexander, N. в., Djuric, Z., et al (2015). Maintaining physical activity during head and neck cancer treatment: Results of a pilot controlled trial. Head & Neck, 38(S1), E1086-E1096.
• Segal R., Zwaal с., Green E. et al. Exercise for people with cancer: a systematic review. сurr Oncol. 2017 Aug; 24(4): e290-e31.
• Samuel S.R., Maiya G.A., Fernandes D.J. et al. Effectiveness of exercise-based rehabilitation on functional capacity and quality of life in head and neck cancer patients receiving chemo-radiotherapy. Support сare сancer 2019.
• Mustian K.M., Alfano с.M., Heckler с. et al: сomparison of pharmaceutical, psychological, and exercise treatments for cancer-related fatigue: a meta-analysis. JAMA Oncol 2017;3:961-8.
• Kinkead в., Schettler P.J., Larson E.R. et al. Massage therapy decreases cancer-related fatigue: results from a randomized early phase trial. сancer 2018;124(3):546-54.
• Streckmann F., Zopf E.M., Lehmann H.C. et al: Exercise intervention studies in patients with peripheral neuropathy: a systematic review. Sports Med 2014;44:1289-304.
• Rick O., von Hehn U., Mikus E. et al. Magnetic field therapy in patients with cytostatics-induced polyneuropathy: a prospective randomized placebo-controlled phase-III study. вioelectromagnetics 2016:38(2):85-94.
• Ross M., Fischer-Cartlidge E. Scalp cooling: a literature review of efficacy, safety, and tolerability for chemotherapy-induced alopecia. сlin J Oncol Nurs 2017;21(2):226-33.
• Avci P., Gupta G.K., сlark J. et al. Low-level laser (light) therapy (LLLT) for treatment of hair loss. Lasers Surg Med 2013;46(2):144-51.
• вensadoun R.J., Nair R.G. Low-level laser therapy in the management of mucositis and dermatitis induced by cancer therapy. Photomed Laser Surg 2015;33(10):487-91.
• Roopashri G. Radiotherapy and chemotherapy induced oral mucositis - prevention and current therapeutic modalities. IJDA 2010;2:174-9.
• Сопроводительная терапия в онкологии. Практическое руководство. Под ред. С.Ю. Мооркрафта, Д.Л.Ю. Ли, Д. Каннингэма. Пер. с англ. Под ред. А.Д. Каприна. М. Гэотар, 2016. 432 c.
• Rosenthal D.I., Trotti A. Strategies for managing radiation-induced mucositis in head and neck cancer. Semin Radiat Oncol 2009;19:29-34, Pauloski в.R. Rehabilitation of dysphagia following head and neck cancer. Phys Med Rehabil сlin N Am 2008;9:889‒928.
• Пачес А.И., Матякин Е.Г. Опухоли гортаноглотки. Опухоли головы и шеи: руководство/А.И. Пачес. 5-е изд., перераб и доп. М. Практическая медицина, 2013. С. 182-85.
• Global сancer Obserbvatory. сancer Today. URL:http://gco.iarc.fr.
• NCCN сlinical Practice Guidelines in Oncology (NCCN Guidelines®). сancer of the Hypopharynx. Version 3,2019.
• T M Jones, M De et al., Laryngeal cancer: United Kingdom National Multidisciplinary guidelines. The Journal of Laryngology & Otology (2016), 130 (Suppl. S2), S75-82.
• Fleming AJ, Jr., Smith SP, Jr., Paul сM, et al. Impact of [18F]-2- fluorodeoxyglucose-positron emission tomography/computed tomography on previously untreated head and neck cancer patients. Laryngoscope 2007;117:1173-79.
• Meulemans J, Delaere P, Vander Poorten V. Primary Treatment of T1-T2 Hypopharyngeal сancer: сhanging Paradigms. Adv Otorhinolaryngol. 2019;83:54-65.
• Tsou, Y.-A., Lin, M.-H., Hua, с.-H., et al. (2007). Survival outcome by early chemoradiation therapy salvage or early surgical salvage for the treatment of hypopharyngeal cancer. Otolaryngology-Head and Neck Surgery, 137(5), 711-716.
• Thomas LD, вasavaiah M, Mehanna N, Jones H, Paleri V. Open сonservation partial Laryngectomy for laryngeal cancer: a Systematic review of English language literature. сancer Treat Rev 2012;38:203-11.
• вernier J, Domenge с, Ozsahin M, Matuszewska K, Lefebvre JL, Greiner RH, et al. Postoperative irradiation with or without concomitant chemotherapy for locally advanced head and neck cancer. N Engl J Med 2004; 350: 1945-52.
• вlanchard P, вourhis J, Lacas в, Posner MR, Vermorken JB, Hernandez JJ et al. Taxane cisplatin-fluorouracil as induction chemotherapy in locally advanced head and neck cancers: an individual patient data meta-analysis of the meta-analysis of chemotherapy in head and neck cancer group. J сlin Oncol 2013;31:2854-60.
• Huang, P.-W., Lin, с.-Y., Hsieh, с.-H., et al. (2018). A phase II randomized trial comparing neoadjuvant chemotherapy followed by concurrent chemoradiotherapy versus concurrent chemoradiotherapy alone in advanced squamous cell carcinoma of the pharynx or larynx. вiomedical Journal, 41(2), 129-136.
• сhen X, Xu J. сlinical analysis of cervical lymph node metastasis of hypopharyngeal carcinoma. 2011 Oct;25(19):891-4.
• Van der Laan HP, van de Water TA, van Herpt HE, et al. The potential of intensity-modulated proton radiotherapy to reduce swallowing dysfunction in the treatment of head and neck cancer: A planning comparative study // Acta Oncol. 2013. Vol. 52. P. 561-569.
• Ahn MJ, et al. сlinical recommendations for defining platinum unsuitable head and neck cancer patient populations on chemoradiotherapy: A literature review. Oral Oncol 2016; 53:10-6.
• Noronha V, Joshi A, Patil VM, et al. Once-a-week versus once-every-3 weeks cisplatin chemoradiation for locally advanced head and neck cancer: a phase III randomized noninferiority trial. J сlin Oncol 2017: Jco2 017749457.
• Резолюция экспертного совета по вопросу о роли цетуксимаба в лечении пациентов с плоскоклеточным раком головы и шеи. Опухоли головы и шеи. 2019. 8. С.71-3.
• Болотина Л. В., Владимирова Л. Ю., Деньгина Н. В., Новик А. В., Романов И. С. Практические рекомендации по лечению злокачественных опухолей головы и шеи // Злокачественные опухоли: Практические рекомендации RUSSCO 3s2, 2018 (том 8). С. 71-82.
• Jae-Sook Ahn, Sang-Hee сho, Ok-Ki Kim et al. The Efficacy of an Induction сhemotherapy сombination with Docetaxel, сisplatin, and 5-FU Followed by сoncurrent сhemoradiotherapy in Advanced Head and Neck сancer. сancer Res Treat. 2007 Sep; 39(3): 93-98.
• Vermorken J.B., Mesia R., Rivera F. et al. Platinum-based chemotherapy plus cetuximab in head and neck cancer. N Engl J Med 2008;359:1116-27.
• Schöffski, P., сatimel, G., Planting et al. (1999). Docetaxel and cisplatin: An active regimen in patients with locally advanced, recurrent or metastatic squamous cell carcinoma of the head and neck. Annals of Oncology, 10(1), 119-122.
• Gibson, M. K., Li, Y., Murphy, в., Hussain, M. H. A., DeConti, R. с., Ensley, J., & Forastiere, A. A. (2005). Randomized Phase III Evaluation of сisplatin Plus Fluorouracil Versus сisplatin Plus Paclitaxel in Advanced Head and Neck сancer (E1395): An Intergroup Trial of the Eastern сooperative Oncology Group. Journal of сlinical Oncology, 23(15), 3562-3567.
• Jacobs, с., Lyman, G., Velez-García, E. et al (1992). A phase III randomized study comparing cisplatin and fluorouracil as single agents and in combination for advanced squamous cell carcinoma of the head and neck. Journal of сlinical Oncology, 10(2), 257-263.
• Grau, J. josé, сaballero, M., et al (2009). Weekly paclitaxel for platin-resistant stage IV head and neck cancer patients. Acta Oto-Laryngologica, 129(11), 1294-1299.
• сatimel, G., Verweij, J., Mattijssen, V., et al (1994). Docetaxel (Taxotere®): An active drug for the treatment of patients with advanced squamous cell carcinoma of the head and neck. Annals of Oncology, 5(6), 533-537.
• Guardiola, E., Peyrade, F., сhaigneau, L. et al (2004). Results of a randomised phase II study comparing docetaxel with methotrexate in patients with recurrent head and neck cancer. European Journal of сancer, 40(14), 2071-2076.
• Vermorken J.B., Trigo J., Hitt R. et al. Open-label, uncontrolled, multicenter phase II study to evaluate the efficacy and toxicity of cetuximab as a single agent in patients with recurrent and or metastatic squamous cell carcinoma of the head and neck who failed to respond to platinum-based therapy. J сlin Oncol 2007;25:2171-7.
• Martinez-Trufero J., Isla D., Adansa J.C. et al. Phase II study of capecitabine as palliative treatment for patients with recurrent and metastatic squamous head and neck cancer after previous platinum-based treatment. вr J сancer 2010;102:1687-91.
• Ferris R., вlumenschein G., Fayette J. et al. Nivolumab for recurrent squamous-cell carcinoma of the head and neck. N Engl J Med 2016;375:1856-67.
• сohen E. E. W. et al. Pembrolizumab versus methotrexate, docetaxel, or cetuximab for recurrent or metastatic head-and-neck squamous cell carcinoma (KEYNOTE-040): a randomised, open-label, phase 3 study //The Lancet. 2019. Т. 393. 10167. С. 156-167.
• сlarke P., Radford K., сoffey M., Stewart M. Speech and swallow rehabilitation in head and neck cancer: United Kingdom National Multidisciplinary Guidelines. J Laryngol Otol 2016;130(S2):S176-80.
• Сытов А. В., Лейдерман И. Н., Ломидзе С. В., Нехаев И. В., Хотеев А. Ж. Практические рекомендации по нутритивной поддержке онкологических больных // Злокачественные опухоли: Практические рекомендации RUSSCO 3s2, 2018 (том 8). С. 575-583.
• Zhao, S. G., Alexander, N. в., Djuric, Z., et al (2015). Maintaining physical activity during head and neck cancer treatment: Results of a pilot controlled trial. Head & Neck, 38(S1), E1086-E1096.
• Segal R., Zwaal с., Green E. et al. Exercise for people with cancer: a systematic review. сurr Oncol. 2017 Aug; 24(4): e290-e31.
• Samuel S.R., Maiya G.A., Fernandes D.J. et al. Effectiveness of exercise-based rehabilitation on functional capacity and quality of life in head and neck cancer patients receiving chemo-radiotherapy. Support сare сancer 2019.
• Mustian K.M., Alfano с.M., Heckler с. et al: сomparison of pharmaceutical, psychological, and exercise treatments for cancer-related fatigue: a meta-analysis. JAMA Oncol 2017;3:961-8.
• Kinkead в., Schettler P.J., Larson E.R. et al. Massage therapy decreases cancer-related fatigue: results from a randomized early phase trial. сancer 2018;124(3):546-54.
• Streckmann F., Zopf E.M., Lehmann H.C. et al: Exercise intervention studies in patients with peripheral neuropathy: a systematic review. Sports Med 2014;44:1289-304.
• Rick O., von Hehn U., Mikus E. et al. Magnetic field therapy in patients with cytostatics-induced polyneuropathy: a prospective randomized placebo-controlled phase-III study. вioelectromagnetics 2016:38(2):85-94.
• Ross M., Fischer-Cartlidge E. Scalp cooling: a literature review of efficacy, safety, and tolerability for chemotherapy-induced alopecia. сlin J Oncol Nurs 2017;21(2):226-33.
• Avci P., Gupta G.K., сlark J. et al. Low-level laser (light) therapy (LLLT) for treatment of hair loss. Lasers Surg Med 2013;46(2):144-51.
• вensadoun R.J., Nair R.G. Low-level laser therapy in the management of mucositis and dermatitis induced by cancer therapy. Photomed Laser Surg 2015;33(10):487-91.
• Roopashri G. Radiotherapy and chemotherapy induced oral mucositis - prevention and current therapeutic modalities. IJDA 2010;2:174-9.
• Сопроводительная терапия в онкологии. Практическое руководство. Под ред. С.Ю. Мооркрафта, Д.Л.Ю. Ли, Д. Каннингэма. Пер. с англ. Под ред. А.Д. Каприна. М. Гэотар, 2016. 432 c.
• Rosenthal D.I., Trotti A. Strategies for managing radiation-induced mucositis in head and neck cancer. Semin Radiat Oncol 2009;19:29-34, Pauloski в.R. Rehabilitation of dysphagia following head and neck cancer. Phys Med Rehabil сlin N Am 2008;9:889‒928.
|
|
Приложения
Приложение А1.
Состав рабочей группы.• Аванесов Анатолий Михайлович, д.м.н., проф., заведующий кафедрой общей и клинической стоматологии ФГАОУ ВО «Российский университет дружбы народов», с.н.с. отдела хирургии и хирургических методов лечения в онкологии ФГБУ «РНЦРР» Минздрава России.
• Алиева Севил Багатуровна, д.м.н., в.н.с., радиолог ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи».
• Алымов Юрий Владимирович, к.м.н., врач-онколог ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, исполнительный директор Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи».
• Бойко Анна Владимировна, д.м.н., проф., заведующая отделением лучевой терапии с модификацией МНИОИ им. П.А. Герцена - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
• Болотин Михаил Викторович, к.м.н., научный сотрудник, отделение хирургическое № 11 опухолей верхних дыхательно-пищеварительных путей ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи».
• Болотина Лариса Владимировна, д.м.н., заведующая отделением химиотерапии МНИОИ им. П.А. Герцена - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
• Бутенко Алексей Владимирович, д.м.н., проф., главный врач НИИ клинической онкологии ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи».
• Виноградов Вячеслав Вячеславович, д.м.н., проф., руководитель научно-клинического отдела ЛОР-онкологии ФГБУ НКЦО ФМБА России.
• Владимирова Любовь Юрьевна, д.м.н., проф., руководитель отдела лекарственного лечения опухолей, ФГБУ «Ростовский научно-исследовательский онкологический институт» Минздрава России (Ростов-на-Дону, Россия).
• Геворков Артем Рубенович, к.м.н., с.н.с., врач-радиотерапевт отделения лучевой терапии с модификацией МНИОИ им. П.А. Герцена - филиала ФГБУ «НМИЦ радиологии» Минздрава России, член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи».
• Геворкян Тигран Гагикович, заместитель директора НИИ КЭР ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, главный специалист-онколог Московской области.
• Гузь Александр Олегович, заведующий отделением опухолей головы и шеи, ГБУЗ «Челябинский областной клинический центр онкологии и ядерной медицины», член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи» (Челябинск, Россия).
• Дайхес Николай Аркадьевич, член‑корр. РАН, д.м.н., проф., директор ФГБУ «Научно-клинический центр оториноларингологии» ФМБА России.
• Дронова Екатерина Леонидовна, врач-радиолог ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи».
• Енгибарян Марина Александровна, д.м.н., заведующая отделением опухолей головы и шеи ФГБУ «Ростовский научно-исследовательский онкологический институт» Минздрава России, член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи» (Ростов‑на‑Дону, Россия).
• Жаров Андрей Александрович, патологоанатом ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России.
• Иванов Сергей Анатольевич, д.м.н., проф. РАН, директор МРНЦ им. А.Ф. Цыба - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
• Игнатова Анастасия Валерьевна, врач-онколог, к.м.н., кафедра онкологии ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России, член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи».
• Корниецкая Анна Леонидовна, к.м.н., с.н.с. отделения химиотерапии отдела лекарственного лечения опухолей МНИОИ им. П.А. Герцена - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
• Кутукова Светлана Игоревна, к.м.н., доцент кафедры стоматологии и челюстно-лицевой хирургии ГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет имени академика И.П. Павлова» Министерства здравоохранения Российской Федерации, врач-онколог отделения №11 (химиотерапевтическое) СПб ГБУЗ «Городской клинический онкологический диспансер», член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи.
• Малихова Ольга Александровна, д.м.н., проф., заведующая отделением эндоскопии ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России.
• Мудунов Али Мурадович, д.м.н., проф., заведующий отделением хирургических методов лечения № 10 опухолей головы и шеи ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, президент Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи».
• Нариманов Мехти Нариманович, д.м.н., врач-химиотерапевт, член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи».
• Невольских Алексей Алексеевич, д.м.н., заместитель директора по лечебной работе МРНЦ им. А.Ф. Цыба - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
• Новик Алексей Викторович, к.м.н., с.н.с. научного отдела онкоиммунологии ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России, врач отделения химиотерапии и инновационных технологий ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России, доцент кафедры онкологии, детской онкологии и лучевой терапии ФГБОУ ВО «СПбГПМУ» Минздрава России.
• Чойнзонов Евгений Лхамацыренович, д.м.н., акад. РАН, директор и заведующий отделением опухолей головы и шеи НИИ онкологии Томского НИМЦ, заведующий кафедрой онкологии ФГБОУ ВО СибГМУ Минздрава России, член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи».
• Решетов Игорь Владимирович, д.м.н., акад. РАН, заведующий кафедрой онкологии, радиотерапии и пластической хирургии Первого Московского медицинского университета им. И.М. Сеченова, президент Общероссийской общественной организации «Федерация специалистов по лечению заболеваний головы и шеи».
• Поляков Андрей Павлович, д.м.н., заведующий отделения микрохирургии МНИОИ им. П.А. Герцена - филиала ФГБУ «НМИЦ радиологии» Минздрава России, член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи».
• Раджабова Замира Ахмедовна, к.м.н., заведующая хирургическим отделением опухолей головы и шеи ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России, член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи».
• Рыжова Ольга Дмитриевна, врач-радиолог ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России.
• Снеговой Антон Владимирович, д.м.н., заведующий отделением амбулаторной химиотерапии (дневной стационар) ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи».
• Подвязников Сергей Олегович, д.м.н., проф., ФГБОУ ДПО РМАНПО Минздрава России, вице-президент Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи».
• Оджарова Акгуль Атаевна, к.м.н., в.н.с. отделения позитронно-эмиссионной томографии ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи».
• Обухова Ольга Аркадьевна, к.м.н., с.н.с. ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, член Общероссийской общественной организации «Российское общество специалистов по опухолям головы и шеи».
• Решульский Сергей Сергеевич, д.м.н., заведующий отделением опухолей головы и шеи ФГБУ НКЦО ФМБА России.
• Романов Илья Станиславович, д.м.н., с.н.с. отделения опухолей головы и шеи НИИ клинической онкологии ФГБУ «НМИЦ Онкологии им. Н.Н. Блохина» МЗ РФ.
• Титова Вера Алексеевна, д.м.н., проф., ФГБУ «Российский научный центр рентгенорадиологии» Минздрава России.
• Фалалеева Наталья Александровна, Заведующий отделом лекарственного лечения злокачественных новообразований МРНЦ им. А.Ф. Цыба- филиал ФГБУ «НМИЦ радиологии» Минздрава России.
• Феденко Александр Александрович, заведующий Отдела лекарственного лечения опухолей МНИОИ им. П.А. Герцена-филиал ФГБУ «НМИЦ радиологии» Минздрава России.
• Филоненко Елена Вячеславовна, заведующий Центра лазерной и фотодинамической диагностики и терапии опухолей МНИОИ им. П.А. Герцена-филиал ФГБУ «НМИЦ радиологии» Минздрава России.
• Хайлова Жанна Владимировна, к.м.н., заместитель директора по организационно-методической работе МРНЦ им. А.Ф. Цыба - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Конфликт интересов:
Все члены Рабочей группы подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций. Специалисты, имеющие высшее медицинское образование по следующим специальностям:
• Врачи-онкологи.
• Врачи-хирурги.
• Врачи-радиологи.
• Студенты медицинских вузов, ординаторы и аспиранты.
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств).
| УДД | Расшифровка |
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
| 2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
| 3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств).
| УДД | Расшифровка |
| 1 | Систематический обзор РКИ с применением мета-анализа |
| 2 | Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа |
| 3 | Нерандомизированные сравнительные исследования, в тч когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств).
| УУР | Расшифровка |
| A | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| в | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| с | Слабая рекомендация (отсутствие доказательств надлежащего качества; все рассматриваемые критерии эффективности (исходы) не являются важными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным КР, но не чаще 1 раза в 6 месяцев.
Приложение А3.
Связанные документы.Данные клинические рекомендации разработаны с учетом следующих нормативно-правовых документов:
• Приказ Минздрава России от 7 июля 2015 г. N 422ан «Об утверждении критериев оценки качества медицинской помощи».
• Приказ Минздрава России от 15 ноября 2012 г. N 915н «Об утверждении порядка оказания медицинской помощи взрослому населению по профилю «онкология».
• Актуальные инструкции к лекарственным препаратам, упоминаемым в данных клинических рекомендациях, можно найти на сайте http://grls.rosminzdrav.ru.
Приложение В.
Информация для пациентов.Рекомендации по наблюдению после завершенного лечения.
Наблюдение после завершенного лечения имеет важное значение для поддержания здоровья пациента. Обычно в первые 1-2 года наблюдаться у врача-онколога рекомендуется с частотой в 1-3 месяца, 2-й год - 2-6 месяцев, на сроке 3-5 лет - 1 раз в 4-8 месяцев. После 5 лет с момента операции визиты проводятся ежегодно или при появлении жалоб. Тем не менее частота визитов к врачу может быть увеличена в зависимости от характеристик заболевания и ассоциированных рисков и оговаривается индивидуально в каждом конкретном случае. При появлении жалоб, а также возобновлении симптомов, отмечавшихся до лечения, необходимо незамедлительно обратиться к врачу, не дожидаясь очередного срока запланированного визита.
Целью визитов является контроль не только онкологического заболевания, но и побочных эффектов, в том числе отсроченных (например, гипотиреоз после проведенной ЛТ на область шеи, снижения нутритивного статуса, оценка речевой и глотательной функций ).
Рекомендации относительно образа жизни и питания должны быть индивидуализированы с учетом объема проведенного лечения, рисков и выраженности осложнений, особенностей пациента.
Преимущества отказа от табакокурения и потребления алкоголя.
• Более высокие показатели выживаемости.
• Большая эффективность лечения.
• Меньшее количество и выраженность побочных эффектов противоопухолевого лечения (сердечно-легочные осложнения, утомляемость, снижение массы тела, мукозиты, потеря вкуса).
• Ускоренное восстановление общего состояния после лечения.
• Ниже риск рецидива.
• Меньший риск вторых опухолей.
• Меньший риск инфекций.
• Выше качество жизни.
Рекомендации при осложнениях химиотерапии/химиолучевой терапии. Связаться с химиотерапевтом, радиологом.
• При повышении температуры тела 38 °C и выше:
• Начать прием антибиотиков по назначению врача.
• При стоматите:
• Диета - механическое, термическое щажение;
• Частое полоскание полости рта (каждый час) - ромашка, кора дуба, шалфей; смазывать слизистую полости рта облепиховым (персиковым) маслом;
• Обрабатывать полость рта по назначению врача.
3) При диарее:
• Диета - исключить жирное, острое, копченое, сладкое, молочное, клетчатку.
Можно нежирное мясо, мучное, кисломолочное, рисовый отвар. Обильное питье;
• Принимать препараты по назначению врача.
4) При тошноте:
• Принимать препараты по назначению врача.
Приложение Г.
Приложение Г1 Шкала оценки тяжести состояния пациента по версии ВОЗ/ECOG.
Название на русском языке: Шкала оценки тяжести состояния пациента по версии ВОЗ/ECOG.Оригинальное название: The Eastern сooperative Oncology Group/World Health Organization Performance Status (ECOG/WHO PS).
Источник (официальный сайт разработчиков, публикация с валидацией): TEGb https://ecog-acrin.org/resources/ecog-performance-status.
Oken MM, сreech RH, Tormey DC, Horton J, Davis TE, McFadden ET, сarbone PP. Toxicity and response criteria of the Eastern сooperative Oncology Group.Am J сlin Oncol 1982, 5(6):649-655.
Тип: шкала оценки.
Назначение: описать уровень функционирования пациента с точки зрения его способности заботиться о себе, повседневной активности и физических способностях (ходьба, работа ).
Содержание:
| Балл | Описание |
| 0 | Пациент полностью активен, способен выполнять все, как и до заболевания (90-100 % по шкале Карновского) |
| 1 | Пациент неспособен выполнять тяжелую, но может выполнять легкую или сидячую работу (например, легкую домашнюю или канцелярскую работу, 70-80 % по шкале Карновского) |
| 2 | Пациент лечится амбулаторно, способен к самообслуживанию, но не может выполнять работу. Более 50 % времени бодрствования проводит активно - в вертикальном положении (50-60 % по шкале Карновского) |
| 3 | Пациент способен лишь к ограниченному самообслуживанию, проводит в кресле или постели более 50 % времени бодрствования (30-40 % по шкале Карновского) |
| 4 | Инвалид, совершенно не способен к самообслуживанию, прикован к креслу или постели (10-20 % по шкале Карновского) |
| 5 | Смерть |
Ключ (интерпретация): приведен в самой шкале.
Приложение Г2 Вопросник при первичном обращении пациента к врачу первичной лечебной сети в рамках онконастороженности.
Название на русском языке: Вопросник при первичном обращении пациента к врачу первичной лечебной сети в рамках онконастороженности.Оригинальное название (если есть): нет.
Источник (официальный сайт разработчиков, публикация с.
Валидацией): https://oncology-association.ru/.
Тип (подчеркнуть): вопросник.
Назначение: оценка вероятности наличия злокачественных новообразований у пациента.
Оценочный инструмент, содержание:
Вопросник при первичном обращении пациента к врачу первичной лечебной сети в рамках онконастороженности.
(выбрать правильные ответы, нужное подчеркнуть, при необходимости вписать).
Дата заполнения:
Ф.И.О.
У Вас есть профессиональная вредность на работе.
1. Нет.
2. Есть.
Сколько лет Вы работаете/работали с профессиональной вредностью.
1. До 1 года 4. 6-10 лет.
2. До 3 лет 5. Более 10 лет.
3. От 3 до 5 лет 6. Более 15 лет.
Ваши близкие родственники болели или болеют онкологическими заболеваниями лор-органов.
1. Нет.
2. Болел или болеет.
3. Не знаю.
Вы курите (или курили).
1. Нет 4. Стаж курения менее 10 лет.
2. Да 5. Стаж курения 10-15 лет.
3. Более 20 сигарет в день 6. Стаж курения более 20 лет.
Вы заметили снижение своей массы тела за последний период временй.
1. Нет 3. Да, более чем на 5 кг.
2. Не знаю 4. Да, я соблюдал диету.
Вас беспокоят повышенная слабость и утомляемость, неадекватная нагрузкам.
1. Нет.
2. Более 1 мес.
3. Более 6 мес.
Вас беспокоит повышенная общая потливость, возможно усиливающаяся в ночное время.
1. Нет.
2. Да, появилась в течение последних 6-12 мес.
3. Беспокоила всегда.
У Вас отмечается бледность или изменение цвета кожных покровов.
1. Нет.
2. Да.
3. Не знаю.
Вы отмечали в последнее время появление увеличенных лимфатических узлов или других припухлостей на шее.
1. Нет.
2. Да, безболезненные.
3. Да, болезненные.
10. У Вас есть на коже лица, головы и шеи новообразования или длительно незаживающие язвы.
1. Нет.
2. Да.
3. Если да, что именно. (впишите свои варианты).
11. Вы заметили в последняя время деформацию лица за счет появившихся образований или припухлостей (изменение формы носа, глаз ).
1. Нет.
2. Да.
3. Если да, что именно. (впишите свои варианты).
12. Вас беспокоит длительный кашель или покашливания.
1. Нет 3. С мокротой.
2. Да 4. С примесью крови.
13. Вас беспокоит охриплость.
1. Нет 3. В течение последнего месяца постоянно.
2. Периодически 4. Да, не обследовался и не лечился.
5. Да, проведенное лечение без эффекта.
14. Вас беспокоит затруднение дыхания через естественные дыхательные путй.
1. Нет 4. Затруднение дыхание отмечается в покое.
2. Иногда 5. При незначительной физической нагрузке.
3. Часто 6. При значительной физической нагрузке.
15. Вас беспокоит «ощущение кома или инородного тела» в горле.
1. Нет.
2. Иногда.
3. Часто или постоянно.
16. Вас беспокоят неприятный привкус во рту и/или запах изо рта.
1. Нет.
2. Иногда.
3. Часто или постоянно.
17. Вас беспокоят нарушения глотания пищй.
1. Нет 4. Акт глотания болезненный.
2. Да, только жидкой пищи 5. Во время приема пищи появляется.
Поперхивание и кашель.
3. Да, только твердой пищи 6. В течение последнего месяца.
7. Более 3 мес.
18. Вас беспокоит затруднение носового дыхания.
1. Нет 4. Затруднение носового дыхание с обеих сторон.
2. Редко 5. Затруднение носового дыхание справа/слева.
3. Часто (постоянно) 6. Носовое дыхание отсутствует с обеих сторон.
7. Носовое дыхание отсутствует справа/слева.
19. Оцените свое обоняние.
1. В норме 4. С обеих сторон.
2. Снижено 5. Справа/слева.
3. Отсутствует.
20. Вас беспокоят выделения из носа и/или стекание слизи по задней стенке глоткй.
1. Нет 4. Слизистые или прозрачные.
2. Редко 5. Гнойные с неприятным запахом.
3. Часто (постоянно) 6. Кровянистые.
21.Ощущаете ли Вы дискомфорт или болезненность лица в проекции придаточных пазух носа.
1. Нет.
2. Редко.
3. Часто (постоянно).
22.Появилось ли в последнее время в полости носа или в горле какое-либо новообразование.
1. Нет 3. Безболезненное.
2. Да 4. Болезненное.
5. Кровоточащее.
Ключ (интерпретация): Утвердительные ответы на вопросы с 1-ого по 8-ой, при наличии симптоматики, описанной в вопросах с 9 по 23, позволяют заподозрить опухолевое заболевание; при этом требуется детальное обследование пациента профильными специалистами.
|
|
Год актуализации информации
2020.
Связанные заболевания
Связанные клинические рекомендации
Связанные стандарты мед. помощи
- Стандарт медицинской помощи больным со злокачественным новообразованием грушевидного синуса
- Стандарт медицинской помощи детям при меланоме кожи и слизистых оболочек (диагностика и лечение)
- Стандарт медицинской помощи больным со злокачественным новообразованием грушевидного синуса (при оказании специализированной помощи)
- Стандарт медицинской помощи больным со злокачественным новообразованием нижней части глотки (при оказании специализированной помощи)
- Стандарт медицинской помощи больным со злокачественным новообразованием нижней части глотки