Другие названия и синонимы
Aphakia.
МКБ-10 коды
- МКБ-10
- H27.0 Афакия
|
|
Описание
Афакия. Это патологическое состояние органа зрения, для которого характерно отсутствие хрусталика в глазном яблоке. Клинически заболевание проявляется снижением остроты зрения, дрожанием радужной оболочки, утратой способности к аккомодации и астенопическими жалобами. Диагностика афакии включает в себя проведение визометрии, гониоскопии, биомикроскопии, офтальмоскопии, рефрактометрии и ультразвукового исследования глаза. Консервативная терапия заключается в коррекции афакии с помощью контактных линз и очков. Тактика хирургического лечения сводится к имплантации искусственного хрусталика (интраокулярной линзы) в афакичный глаз.
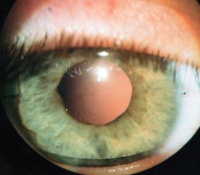
Дополнительные факты
Афакия, или отсутствие хрусталика - это заболевание глаз врожденного или приобретенного генеза, которое сопровождается патологией рефракции, снижением остроты зрения и неспособностью к аккомодации. Врожденная афакия относится к числу орфанных заболеваний, частота ее развития в популяции изучена не достаточно. Вместе с тем, с каждым годом возрастает число послеоперационных афакий, являющихся следствием экстракции катаракты. Риск развития приобретенной формы заболевания резко возрастает в возрасте после 40. Прогнозируется увеличение численности приобретенных форм заболевания в экономически благополучных странах. На развитие как врожденной, так и приобретенной формы патологии не влияет расовая и половая принадлежность.
Причины
Клиническая классификация афакии включает в себя врожденную и приобретенную формы заболевания. В офтальмологии выделяют две разновидности врожденной афакии: первичную (обусловлена аплазией хрусталика) и вторичную (развивается при внутриутробной резорбции хрусталика). В зависимости от распространенности отсутствие хрусталика бывает монокулярным (односторонним) и бинокулярным (двусторонним).
Ключевую роль в развитии врожденной афакии играет нарушение развития хрусталика на этапе эмбриогенеза. При первичной форме врожденного порока не происходит отделение хрусталикового пузырька от наружной эктодермы. За этот процесс в норме отвечают гены PAX6 и вMP4. В зависимости от степени снижения экспрессии данных генов на определенных этапах эмбрионального развития возможно формирование переднего лентиконуса, переднекапсульной катаракты и аномалии Петерса, сочетанной с отсутствием хрусталика. Экспериментальным путем доказано, что задержка развития структур глазного яблока на стадии роговично-хрусталикового контакта приводит к первичной форме врожденной афакии.
Причиной вторичной формы заболевания является идиопатическая абсорбция хрусталика, возникающая спонтанно. Одной из теорий ее развития принято считать самопроизвольную мутацию, что провоцирует нарушение формирования базальной мембраны, из которой в процессе эмбриогенеза должна формироваться капсула хрусталика.
В этиологии приобретенной афакии главную роль отводят хирургической экстракции катаракты, вывиху и подвывиху хрусталика. Также причинами данного заболевания могут выступать проникающие ранения и контузии глазного яблока.
Ключевую роль в развитии врожденной афакии играет нарушение развития хрусталика на этапе эмбриогенеза. При первичной форме врожденного порока не происходит отделение хрусталикового пузырька от наружной эктодермы. За этот процесс в норме отвечают гены PAX6 и вMP4. В зависимости от степени снижения экспрессии данных генов на определенных этапах эмбрионального развития возможно формирование переднего лентиконуса, переднекапсульной катаракты и аномалии Петерса, сочетанной с отсутствием хрусталика. Экспериментальным путем доказано, что задержка развития структур глазного яблока на стадии роговично-хрусталикового контакта приводит к первичной форме врожденной афакии.
Причиной вторичной формы заболевания является идиопатическая абсорбция хрусталика, возникающая спонтанно. Одной из теорий ее развития принято считать самопроизвольную мутацию, что провоцирует нарушение формирования базальной мембраны, из которой в процессе эмбриогенеза должна формироваться капсула хрусталика.
В этиологии приобретенной афакии главную роль отводят хирургической экстракции катаракты, вывиху и подвывиху хрусталика. Также причинами данного заболевания могут выступать проникающие ранения и контузии глазного яблока.
Клиническая картина
Специфическим симптомом афакии является иридодонез (дрожание радужки), который развивается при движении глаз. При обследовании у пациентов отмечается снижение остроты зрения и способности к аккомодации. В прогностическом плане наиболее неблагоприятной является односторонняя форма заболевания, так как клиническая картина осложняется анизейконией. Индуцированная органической патологией аномалия сопровождается различием в размере изображения на сетчатке глаз, вследствие чего резко ухудшается бинокулярное зрение.
Врожденная форма патологии характеризуется прогрессирующим снижением остроты зрения при относительной стабильности остальных клинических проявлений. Отсутствие своевременного лечения может стать причиной слепоты. Для послеоперационной формы афакии свойственна стадийность течения основного заболевания, которое послужило причиной проведения оперативного вмешательства по удалению хрусталика. Клиническая картина травматической афакии характеризуется прогрессирующим нарастанием симптоматики, ранними проявлениями которой являются интенсивный болевой синдром с нарастанием местного отека и прогредиентное снижение остроты зрения.
Из астенопических жалоб у пациентов с афакией отмечается появление тумана перед глазами, низкая способность к фиксации и двоение изображения. Неспецифическими проявлениями заболевания являются головная боль, общая слабость, повышенная раздражительность.
Ассоциированные симптомы: Головная боль. Раздражительность.
Врожденная форма патологии характеризуется прогрессирующим снижением остроты зрения при относительной стабильности остальных клинических проявлений. Отсутствие своевременного лечения может стать причиной слепоты. Для послеоперационной формы афакии свойственна стадийность течения основного заболевания, которое послужило причиной проведения оперативного вмешательства по удалению хрусталика. Клиническая картина травматической афакии характеризуется прогрессирующим нарастанием симптоматики, ранними проявлениями которой являются интенсивный болевой синдром с нарастанием местного отека и прогредиентное снижение остроты зрения.
Из астенопических жалоб у пациентов с афакией отмечается появление тумана перед глазами, низкая способность к фиксации и двоение изображения. Неспецифическими проявлениями заболевания являются головная боль, общая слабость, повышенная раздражительность.
Ассоциированные симптомы: Головная боль. Раздражительность.
Диагностика
Для постановки диагноза «афакия» целесообразным является проведение таких методов исследования, как визометрия, гониоскопия, биомикроскопия глаза, офтальмоскопия, рефрактометрия и УЗИ глаза. При помощи визометрии удается установить степень снижения остроты зрения. Данный метод исследования показан всем пациентам перед проведением коррекции. При гониоскопии наблюдается выраженное углубление передней камеры глаза. Проведение офтальмоскопии является необходимым для выявления сопутствующей патологии и выбора дальнейшей тактики лечения. Помимо рубцовых изменений в области сетчатки и хориоидеи, при афакии часто выявляется центральная хориоретинальная дистрофия сетчатки, частичная атрофия зрительного нерва и периферические хориоретинальные очаги.
Методика рефрактометрии при односторонней форме заболевания позволяет выявить снижение рефракции на 9,0 - 12,0 диоптрий на афакичном глазу. Гиперметропия определяется у детей после экстракции врожденной катаракты и в среднем составляет 10,0 - 13,0 диоптрий. Развитие микрофтальма при врожденной афакии также способствует дальнозоркости. Методом биомикроскопии не удается визуализировать оптический срез хрусталика. В редких случаях выявляются остатки капсулы. При исследовании фигурок Пуркинье-Сансона, отсутствует отражение от задней и передней поверхности хрусталика.
Методика рефрактометрии при односторонней форме заболевания позволяет выявить снижение рефракции на 9,0 - 12,0 диоптрий на афакичном глазу. Гиперметропия определяется у детей после экстракции врожденной катаракты и в среднем составляет 10,0 - 13,0 диоптрий. Развитие микрофтальма при врожденной афакии также способствует дальнозоркости. Методом биомикроскопии не удается визуализировать оптический срез хрусталика. В редких случаях выявляются остатки капсулы. При исследовании фигурок Пуркинье-Сансона, отсутствует отражение от задней и передней поверхности хрусталика.
Лечение
Коррекция афакии проводится при помощи очков, контактных и интраокулярных линз. Показанием к очковой коррекции зрения является двухсторонняя форма заболевания. При односторонней афакии очки рекомендованы только при непереносимости контактных методов коррекции. Выбор стекла для эмметропичного глаза затруднен, даже стекло в +10 диоптрий не сопоставимо с преломляющей силой хрусталика, которая равняется 19 диоптриям. Это обусловлено тем, что коэффициент преломления жидкости, которая окружает хрусталик, выше, чем воздушной среды, окружающей стекло.
Оптическая сила стеклянной линзы зависит от рефракции пациента. При гиперметропии необходимо подобрать очки с более сильной оптикой, чем при миопии. Нет необходимости в назначении методов коррекции зрения пациентам с высокой степенью миопии до удаления хрусталика. В связи с отсутствием способности к аккомодации пациенту следует назначить очки для работы на близком расстоянии на 3,0 диоптрий сильнее, чем для дальнего видения.
Контактная или интраокулярная коррекция зрения показаны пациентам с монокулярной афакией. Назначение очков пациентам с данной формой заболевания будет усугублять анизейконию. В ходе оперативного вмешательства (интраокулярной коррекции) проводится имплантация искусственной линзы с индивидуально подобранной оптической силой. Наиболее предпочтительным вариантом лечения является использование заднекамерных линз, локализируясь в месте расположения естественной линзы, они обеспечивают высокое качество зрения. Врожденную афакию при помощи данной методики можно корректировать только после достижения ребенком двухлетнего возраста.
Оптическая сила стеклянной линзы зависит от рефракции пациента. При гиперметропии необходимо подобрать очки с более сильной оптикой, чем при миопии. Нет необходимости в назначении методов коррекции зрения пациентам с высокой степенью миопии до удаления хрусталика. В связи с отсутствием способности к аккомодации пациенту следует назначить очки для работы на близком расстоянии на 3,0 диоптрий сильнее, чем для дальнего видения.
Контактная или интраокулярная коррекция зрения показаны пациентам с монокулярной афакией. Назначение очков пациентам с данной формой заболевания будет усугублять анизейконию. В ходе оперативного вмешательства (интраокулярной коррекции) проводится имплантация искусственной линзы с индивидуально подобранной оптической силой. Наиболее предпочтительным вариантом лечения является использование заднекамерных линз, локализируясь в месте расположения естественной линзы, они обеспечивают высокое качество зрения. Врожденную афакию при помощи данной методики можно корректировать только после достижения ребенком двухлетнего возраста.
|
|