Другие названия и синонимы
Multisystem inflammatory syndrome in children.
Описание
Мультисистемный воспалительный синдром у детей. Это комплекс симптомов, связанных с сOVID-19, который встречается у детей и подростков, включая признаки болезни Кавасаки и токсического шока. Клиническая картина представлена лихорадкой, нарушением функции ЖКТ, менингеальными симптомами, сыпью, конъюнктивитом, гипотонией, миокардитом. Лабораторная диагностика требует подтверждения инфекции SARS-CoV-2, оценки маркеров воспаления, системы гемостаза; инструментальные - ЭхоС, КТ грудной клетки, УЗИ. В лечении используется кислородная терапия, ГКС, антикоагулянты, иммуноглобулины, антибиотики.
|
|
Дополнительные факты
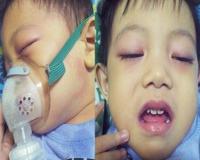
Суммарная доля детей в структуре заболеваемости сOVID-19 составляет 1-1,7%. 90% из них переносят новую коронавирусную инфекцию бессимптомно, в легкой или средней форме. При этом у части пациентов в возрасте до 18 лет на фоне ковидной инфекции развиваются выраженная гипервоспалительная реакция и полиорганные нарушения. Это явление получило название «детский мультисистемный воспалительный синдром» (ДМВС, МВС у детей). Всего описано более 600 случаев ДМВС. Большинство наблюдений было зарегистрировано в Великобритании, Франции и США.
Причины
Этиологически заболевание связано с перенесенным ранее заражением сOVID-19. Предполагается, что мультисистемный воспалительный синдром является постинфекционным осложнением, а не проявлением острого коронавирусного заболевания. ДМВС обычно развивается через 1-6 недель после острой фазы. На данный момент у 2/3 детей тесты ПЦР на SARS-CoV-2 становятся отрицательными, но выявляются антитела к коронавирусу.
Факторы риска
Состояния, при которых чаще развивается мультисистемный воспалительный синдром у детей, включают:
• расовая принадлежность (чаще - среди негров, латиноамериканцев, реже - среди европейцев, азиатов);
• мужской пол (60% - мальчики и юноши);
• сопутствующие заболевания (бронхиальная астма, ожирение).
• расовая принадлежность (чаще - среди негров, латиноамериканцев, реже - среди европейцев, азиатов);
• мужской пол (60% - мальчики и юноши);
• сопутствующие заболевания (бронхиальная астма, ожирение).
Патогенез
Патофизиология мультисистемного воспалительного синдрома остается в значительной степени неопределенной. По-видимому, это основано на гипериммунной реакции, вызванной вирусом. ДМВС считается аналогом цитокинового шторма у взрослых. Его патогенез прослеживает механизмы, присущие синдрому Кавасаки, синдрому активации макрофагов и синдрому высвобождения цитокинов.
Важнейшую роль в патогенезе играет активация Т-лимфоцитов, гиперпродукция провоспалительных цитокинов (TNF-α, интерлейкины 1, 2, 6, 8, 10, GM-CSF), отложение иммунных комплексов в сосудистая стенка. Эти механизмы определяют развитие полисистемной воспалительной реакции и объясняют большинство клинических и биологических симптомов синдрома: лихорадку, гиперферритинемию, коагулопатию, повышение маркеров воспаления.
Патологическая картина ДМВС характеризуется развитием иммунно-некротического васкулита, синдрома гиперкоагуляции с гемофагоцитозом, поражением центральной нервной системы, ССС, желудочно-кишечного тракта, кожи и слизистых оболочек.
Важнейшую роль в патогенезе играет активация Т-лимфоцитов, гиперпродукция провоспалительных цитокинов (TNF-α, интерлейкины 1, 2, 6, 8, 10, GM-CSF), отложение иммунных комплексов в сосудистая стенка. Эти механизмы определяют развитие полисистемной воспалительной реакции и объясняют большинство клинических и биологических симптомов синдрома: лихорадку, гиперферритинемию, коагулопатию, повышение маркеров воспаления.
Патологическая картина ДМВС характеризуется развитием иммунно-некротического васкулита, синдрома гиперкоагуляции с гемофагоцитозом, поражением центральной нервной системы, ССС, желудочно-кишечного тракта, кожи и слизистых оболочек.
Клиническая картина
Развитию мультисистемного воспалительного синдрома у детей предшествует подтвержденный ОРВИ или сOVID-19. Основным клиническим симптомом является лихорадка (присутствует в 100% случаев), которая не проходит через 1-2 недели или возвращается после явного выздоровления. Типичен абдоминальный болевой синдром, сопровождающийся диареей или рвотой. Об этом сообщают от 60 до 97% пациентов. Клиническая картина напоминает вирусный гастроэнтерит и в некоторых случаях острый аппендицит.
Другими патогномоничными признаками являются полиморфная сыпь (макулярная, макулопапулезная) (50-76%). У 30-50% детей с мультисистемным воспалительным синдромом отмечаются признаки угнетения ЦНС: вялость, головная боль, судороги, спутанность сознания. Могут возникнуть загрудинная боль, артериальная гипотензия и сосудорасширяющий шок. Нарушения дыхания - одышка, тахипноэ - наблюдаются у 20-65% детей.
Часто развиваются двусторонний конъюнктивит, склерит, хейлит, лимфаденопатия. Менее распространенные проявления - отек рук и ног и боль в горле.
Ассоциированные симптомы: Боль в горле. Боль в животе. Боль за грудиной. Общая слабость. Диарея у ребенка. Лихорадка. Недомогание. Одышка. Пониженное АД. Рвота. Судороги в ногах. Фебрильная температура тела.
Другими патогномоничными признаками являются полиморфная сыпь (макулярная, макулопапулезная) (50-76%). У 30-50% детей с мультисистемным воспалительным синдромом отмечаются признаки угнетения ЦНС: вялость, головная боль, судороги, спутанность сознания. Могут возникнуть загрудинная боль, артериальная гипотензия и сосудорасширяющий шок. Нарушения дыхания - одышка, тахипноэ - наблюдаются у 20-65% детей.
Часто развиваются двусторонний конъюнктивит, склерит, хейлит, лимфаденопатия. Менее распространенные проявления - отек рук и ног и боль в горле.
Ассоциированные симптомы: Боль в горле. Боль в животе. Боль за грудиной. Общая слабость. Диарея у ребенка. Лихорадка. Недомогание. Одышка. Пониженное АД. Рвота. Судороги в ногах. Фебрильная температура тела.
Возможные осложнения
Почти у половины пациентов с мультисистемным воспалительным синдромом развивается дыхательная недостаточность, в том числе респираторный дистресс-синдром, требующий кислородной поддержки. Тревожный признак - усиление цианоза, одышка, втягивание межреберных промежутков. Сердечно-сосудистые осложнения включают коронит, перикардит, миокардит и вальвулит. В некоторых случаях ОИМ сопровождается аритмией, сердечной недостаточностью, острым коронарным синдромом. Опасное длительное осложнение - аневризма коронарных артерий.
Поражение центральной нервной системы может усугубиться цереброваскулитом, инсультом. Иногда обнаруживаются излияния в серозных полостях: перикардит, плеврит, асцит. Сообщалось об острой почечной и печеночной недостаточности. При неконтролируемом развитии событий смерть детей наступает из-за сепсиса, шока и отказа нескольких органов.
Поражение центральной нервной системы может усугубиться цереброваскулитом, инсультом. Иногда обнаруживаются излияния в серозных полостях: перикардит, плеврит, асцит. Сообщалось об острой почечной и печеночной недостаточности. При неконтролируемом развитии событий смерть детей наступает из-за сепсиса, шока и отказа нескольких органов.
Диагностика
Диагностика ДМВС состоит из клинических критериев, дополненных данными лабораторных и инструментальных методов. Обследование проводится на постоянной основе с привлечением детских неврологов, кардиологов, пульмонологов, реаниматологов. На наличие мультисистемного воспалительного синдрома указывают:
• положительный эпидемиологический анамнез (COVID-19, подтвержденный ПЦР или ИФА или контакт с пациентом);
• лихорадка> 38 ° с, продолжающаяся более суток;
• симптомы поражения 2 и более систем (желудочно-кишечного тракта, неврологической, сердечно-сосудистой, респираторной, дерматологической, почечной).
Для дальнейшей оценки функции органов проводят:
• Лабораторное исследование. Для KLA характерны высокая СОЭ, нейтрофилия, лимфопения, тромбоцитопения. Изменения биохимического состава крови при ДМВС представлены повышением трансаминаз, триглицеридов, гипоальбуминемией. Повышенные уровни СРБ, прокальцитонина, ферритина, ИЛ-6 служат маркерами острого воспаления; острая коронарная травма - повышение тропонина и NT-proBNP; коагулопатия - повышение фибриногена, D-димера.
• Кардиология. По данным электрокардиографии могут регистрироваться аритмии, блокада сердца, подъем сегмента ST. EchoCS обнаруживает снижение фракции выброса, гипокинезию ЛЖ, перикардиальный выпот, дилатацию или аневризму коронарных артерий.
• Диагностика респираторных заболеваний. Рентген грудной клетки может помочь обнаружить плевральный выпот. Компьютерная томография легких выявляет симптом «матового стекла», который является типичным симптомом обычной пневмонии. Альтернативный метод - УЗИ легких и плевры. Пульсоксиметрия проводится для оценки степени гипоксемии.
• Визуализация ОБП. УЗИ брюшной полости может выявить увеличение печени и селезенки, увеличение брыжеечных лимфатических узлов и асцит. Иногда прибегают к колоноскопии (обнаруживается терминальный илеит, колит), диагностической лапароскопии.
• положительный эпидемиологический анамнез (COVID-19, подтвержденный ПЦР или ИФА или контакт с пациентом);
• лихорадка> 38 ° с, продолжающаяся более суток;
• симптомы поражения 2 и более систем (желудочно-кишечного тракта, неврологической, сердечно-сосудистой, респираторной, дерматологической, почечной).
Для дальнейшей оценки функции органов проводят:
• Лабораторное исследование. Для KLA характерны высокая СОЭ, нейтрофилия, лимфопения, тромбоцитопения. Изменения биохимического состава крови при ДМВС представлены повышением трансаминаз, триглицеридов, гипоальбуминемией. Повышенные уровни СРБ, прокальцитонина, ферритина, ИЛ-6 служат маркерами острого воспаления; острая коронарная травма - повышение тропонина и NT-proBNP; коагулопатия - повышение фибриногена, D-димера.
• Кардиология. По данным электрокардиографии могут регистрироваться аритмии, блокада сердца, подъем сегмента ST. EchoCS обнаруживает снижение фракции выброса, гипокинезию ЛЖ, перикардиальный выпот, дилатацию или аневризму коронарных артерий.
• Диагностика респираторных заболеваний. Рентген грудной клетки может помочь обнаружить плевральный выпот. Компьютерная томография легких выявляет симптом «матового стекла», который является типичным симптомом обычной пневмонии. Альтернативный метод - УЗИ легких и плевры. Пульсоксиметрия проводится для оценки степени гипоксемии.
• Визуализация ОБП. УЗИ брюшной полости может выявить увеличение печени и селезенки, увеличение брыжеечных лимфатических узлов и асцит. Иногда прибегают к колоноскопии (обнаруживается терминальный илеит, колит), диагностической лапароскопии.
|
|
Диф. диагностика
По клиническим проявлениям ОИМ у детей сходен с другими воспалительными и инфекционными процессами. В рамках лабораторных и инструментальных исследований дифференциальная диагностика проводится при следующих условиях:
• бактериальный сепсис (подтвержден посевом крови);
• синдром Кавасаки (менее тяжелые желудочно-кишечные и сердечные симптомы, маркеры воспаления);
• Аппендицит (исключен из сонографии, КТ);
• гемофагоцитарный лимфогистиоцитоз (необходимы иммунологические тесты);
• системная красная волчанка (МВС развивается у ранее здоровых детей без СКВ в анамнезе);
• васкулит (для дифференциальной диагностики требуется биопсия);
• другие вирусные инфекции: энтеровирус, аденовирус, цитомегаловирус, ВЭБ-инфекция (определение методом ПЦР, серология).
• бактериальный сепсис (подтвержден посевом крови);
• синдром Кавасаки (менее тяжелые желудочно-кишечные и сердечные симптомы, маркеры воспаления);
• Аппендицит (исключен из сонографии, КТ);
• гемофагоцитарный лимфогистиоцитоз (необходимы иммунологические тесты);
• системная красная волчанка (МВС развивается у ранее здоровых детей без СКВ в анамнезе);
• васкулит (для дифференциальной диагностики требуется биопсия);
• другие вирусные инфекции: энтеровирус, аденовирус, цитомегаловирус, ВЭБ-инфекция (определение методом ПЦР, серология).
Лечение
MBS-терапия проводится в педиатрическом отделении интенсивной терапии. Решение о тактике ведения таких пациентов принимается коллективно с обязательным участием ревматолога. Основные принципы лечения мультисистемного воспалительного синдрома изложены в «Руководстве по лечению сOVID-19 у детей» от 03.07.2020. Они понимают :
• Кислородная терапия. Кислородозависимым пациентам может потребоваться неинвазивная респираторная поддержка или подключение вентилятора. В тяжелых случаях применяется ЭКМО.
• Иммуномодулирующая терапия. В качестве лечения первой линии рекомендуется применение кортикостероидов (дексаметазон, метилпреднизолон) в возрастных дозах. Также показано внутривенное введение нормальных иммуноглобулинов человека. При неэффективности ГКС применяют моноклональные антитела (тоцилизумаб, канакинумаб).
• Антикоагулянтное и антитромбоцитарное лечение. Среди антикоагулянтов используются низкомолекулярные гепарины, ингибиторы фактора свертывания крови Ха. При ишемической болезни сердца показаны низкие дозы ацетилсалициловой кислоты.
• Антибактериальная терапия. Противомикробные препараты необходимы в случае вторичной бактериальной инфекции. Выбор препаратов зависит от вида возбудителя и степени тяжести инфекционного процесса.
• Симптоматическое лечение. При гипертермии применяют меры физического охлаждения (воздушные ванны, растирание спиртом), жаропонижающие средства в виде сиропа, таблеток, ректальных суппозиториев. При кашле с липкой мокротой назначают муколитики при бронхиальной непроходимости - бронходилататоры.
• Кислородная терапия. Кислородозависимым пациентам может потребоваться неинвазивная респираторная поддержка или подключение вентилятора. В тяжелых случаях применяется ЭКМО.
• Иммуномодулирующая терапия. В качестве лечения первой линии рекомендуется применение кортикостероидов (дексаметазон, метилпреднизолон) в возрастных дозах. Также показано внутривенное введение нормальных иммуноглобулинов человека. При неэффективности ГКС применяют моноклональные антитела (тоцилизумаб, канакинумаб).
• Антикоагулянтное и антитромбоцитарное лечение. Среди антикоагулянтов используются низкомолекулярные гепарины, ингибиторы фактора свертывания крови Ха. При ишемической болезни сердца показаны низкие дозы ацетилсалициловой кислоты.
• Антибактериальная терапия. Противомикробные препараты необходимы в случае вторичной бактериальной инфекции. Выбор препаратов зависит от вида возбудителя и степени тяжести инфекционного процесса.
• Симптоматическое лечение. При гипертермии применяют меры физического охлаждения (воздушные ванны, растирание спиртом), жаропонижающие средства в виде сиропа, таблеток, ректальных суппозиториев. При кашле с липкой мокротой назначают муколитики при бронхиальной непроходимости - бронходилататоры.
Прогноз
Мультисистемный воспалительный синдром, связанный с SARS-CoV-2, следует рассматривать как тяжелое проявление или осложнение сOVID-19 у детей. Требует интенсивной терапии, может сопровождаться тяжелыми и смертельными немедленными и отдаленными последствиями. Летальность 0,5-1%. Наблюдение за детьми, пациентами и контактами с сOVID-19 способствует профилактике AIM. Пациенты из группы риска заслуживают особого внимания и более тщательного обследования. Вопрос о назначении профилактической антикоагулянтной терапии детям с сOVID-19 остается дискуссионным.
Список литературы
1. Особенности клинических проявлений и лечения заболевания, вызванного новой коронавирусной инфекцией (COVID-19) у детей. Методические рекомендации. Версия 2 (03.07.2020).
2. Детский мультисистемный воспалительный синдром, ассоциированный с новой коронавирусной инфекцией(COVID-19): актуальная информация и клиническое наблюдение/ Кантемирова М.Г., Новикова Ю.Ю., Овсянников Д.Ю., Курбанова С.Х., Глазырина А.А. и // Педиатрическая фармакология. 2020.
3. Детский мультисистемный воспалительный синдром, ассоциированный с новой коронавирусной инфекцией (COVID-19)/ под ред. Овсянникова Д. Ю., Петряйкиной Е. Е. 2020.
4. Синдром мультисистемного воспаления у детей и подростков с сOVID-19. Научная справка. ВОЗ, 15 мая 2020.
2. Детский мультисистемный воспалительный синдром, ассоциированный с новой коронавирусной инфекцией(COVID-19): актуальная информация и клиническое наблюдение/ Кантемирова М.Г., Новикова Ю.Ю., Овсянников Д.Ю., Курбанова С.Х., Глазырина А.А. и // Педиатрическая фармакология. 2020.
3. Детский мультисистемный воспалительный синдром, ассоциированный с новой коронавирусной инфекцией (COVID-19)/ под ред. Овсянникова Д. Ю., Петряйкиной Е. Е. 2020.
4. Синдром мультисистемного воспаления у детей и подростков с сOVID-19. Научная справка. ВОЗ, 15 мая 2020.