Другие названия и синонимы
Kidney failure in children.
МКБ-10 коды
|
|
Описание
Почечная недостаточность у детей. Это острое или хроническое нарушение функции почек, которое сопровождается электролитными и метаболическими нарушениями. Спровоцировано почечными, преренальными и постренальными причинами. Симптомы почечной недостаточности включают неспецифические проявления (слабость, снижение аппетита, похудание), изменение диуреза и состава мочи, уремические осложнения со стороны внутренних органов. Для диагностики проводятся анализы крови и мочи, УЗИ мочевыводящих органов, биопсия почки. Лечение состоит из коррекции гомеостаза, этиопатогенетической терапии, перитонеального или гемодиализа.
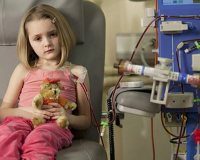
Дополнительные факты
Определить реальную распространенность патологии у детей сложно, что связано с несоответствием классификаций общепринятым диагностическим критериям. Сообщается, что хроническая почечная недостаточность составляет от 3 до 50 случаев на 1 миллион детей, в то время как 3-6 пациентов из той же популяции нуждаются в заместительной терапии. Симптомы острой почечной недостаточности отмечаются с частотой от 0,8 до 4 случаев на 100 000 детей и от 8 до 30% пациентов педиатрических отделений интенсивной терапии. Острая почечная недостаточность особенно высока у новорожденных.
Причины
Этиологическая структура зависит от типа почечной недостаточности и возраста ребенка. У младенцев и раннего детства преобладают врожденные факторы, а у школьников увеличивается доля приобретенных заболеваний почек и токсического воздействия на клубочковую систему. Причины почечной недостаточности у детей делятся на несколько категорий:
• Врожденная болезнь почек. Чаще всего причиной патологии является наследственная обструктивная уропатия и тубулопатия, осложненные бактериальным воспалительным процессом и дисплазией паренхимы почек. Среди пороков развития преобладают агенезия или гипоплазия, поликистоз, мегауретра.
• Приобретенное заболевание почек. Симптомы почечной недостаточности наблюдаются при поражении клубочков (гломерулонефрит, волчаночный нефрит), некрозе канальцев из-за ишемии органа, воздействия нефротоксических ядов и лекарственных препаратов. Реже патология вызвана поражением интерстиция и почечных сосудов.
• Нарушения гемодинамики. Острые формы заболевания возникают при снижении ОЦК, что сопровождается гипоперфузией клубочков. Это случается при кровотечении, полиурии, повторной диарее и рвоте. Ишемия органа вызывается снижением сердечного выброса и расширением периферических сосудов.
• Нарушение оттока мочи. Обструкция может возникать в любом отделе мочевыводящих путей: мочеточниках, шейке мочевого пузыря, уретре. Патологические изменения вызваны механическим сдавливанием почечной лоханки большим количеством жидкости. Возможна обструкция при ИКД, опухоль, травма.
• Врожденная болезнь почек. Чаще всего причиной патологии является наследственная обструктивная уропатия и тубулопатия, осложненные бактериальным воспалительным процессом и дисплазией паренхимы почек. Среди пороков развития преобладают агенезия или гипоплазия, поликистоз, мегауретра.
• Приобретенное заболевание почек. Симптомы почечной недостаточности наблюдаются при поражении клубочков (гломерулонефрит, волчаночный нефрит), некрозе канальцев из-за ишемии органа, воздействия нефротоксических ядов и лекарственных препаратов. Реже патология вызвана поражением интерстиция и почечных сосудов.
• Нарушения гемодинамики. Острые формы заболевания возникают при снижении ОЦК, что сопровождается гипоперфузией клубочков. Это случается при кровотечении, полиурии, повторной диарее и рвоте. Ишемия органа вызывается снижением сердечного выброса и расширением периферических сосудов.
• Нарушение оттока мочи. Обструкция может возникать в любом отделе мочевыводящих путей: мочеточниках, шейке мочевого пузыря, уретре. Патологические изменения вызваны механическим сдавливанием почечной лоханки большим количеством жидкости. Возможна обструкция при ИКД, опухоль, травма.
Патогенез
В зависимости от причин развития патологические процессы при острой почечной недостаточности запускаются по различным механизмам: ишемия почечной паренхимы, активация утечек в парамитальной зоне, токсическое поражение клубочков и канальцевого эпителия, острая непроходимость мочевыводящих путей. Происходящие изменения изначально обратимы, и после устранения провоцирующих факторов функции нефрона полностью восстанавливаются.
При хронической почечной недостаточности механизм поражения не зависит от причины синдрома. При потере большого количества функционирующих нефронов в оставшихся клубочках начинаются компенсаторные процессы: изменение диаметра афферентных и эфферентных артериол, нарушение целостности базальной мембраны, повышение гидростатического давления. В результате обостряется внутригломерулярная гипертензия, и клетки начинают синтезировать провоспалительные цитокины.
При хронической почечной недостаточности механизм поражения не зависит от причины синдрома. При потере большого количества функционирующих нефронов в оставшихся клубочках начинаются компенсаторные процессы: изменение диаметра афферентных и эфферентных артериол, нарушение целостности базальной мембраны, повышение гидростатического давления. В результате обостряется внутригломерулярная гипертензия, и клетки начинают синтезировать провоспалительные цитокины.
Классификация
Почечная недостаточность делится на 2 большие группы: острую, характеризующуюся условно обратимыми процессами без первичной гибели нефронов, и хроническую, характеризующуюся постепенным снижением процента функциональных клубочков. Учитывая причину ОПН, это преренальная, почечная и постренальная. В педиатрической нефрологии для оценки степени поражения используется классификация детской RIFLE, которая состоит из 5 этапов:
• Риск. Скорость клубочковой фильтрации (СКФ) снижается на 25-50%, а объем мочи составляет менее 0,5 мл / кг / час в течение как минимум 8 часов.
• Жалко. СКФ снижается на 50-75% от возрастной нормы, а снижение уровня мочевыделения сохраняется не менее 16 часов.
• Недостаточность. Он характеризуется снижением СКФ более чем на 75% или абсолютным значением менее 35 мл / мин / 1,73 м2. Диурез снижается до 0,3 мл / кг в час в течение дня и дольше.
• Убыток. Диагностируется, если у ребенка симптомы острого заболевания почек наблюдаются более 3 недель.
• Терминальный этап. Соответствует хронической болезни почек (ХБП), когда клинические проявления патологии длятся более 3 месяцев.
• Риск. Скорость клубочковой фильтрации (СКФ) снижается на 25-50%, а объем мочи составляет менее 0,5 мл / кг / час в течение как минимум 8 часов.
• Жалко. СКФ снижается на 50-75% от возрастной нормы, а снижение уровня мочевыделения сохраняется не менее 16 часов.
• Недостаточность. Он характеризуется снижением СКФ более чем на 75% или абсолютным значением менее 35 мл / мин / 1,73 м2. Диурез снижается до 0,3 мл / кг в час в течение дня и дольше.
• Убыток. Диагностируется, если у ребенка симптомы острого заболевания почек наблюдаются более 3 недель.
• Терминальный этап. Соответствует хронической болезни почек (ХБП), когда клинические проявления патологии длятся более 3 месяцев.
Клиническая картина
ОПН у детей.
В клинической картине острой почечной недостаточности выделяют 4 фазы. На начальном этапе нет специфических симптомов, но есть признаки основного заболевания или краткосрочного пускового фактора (кровотечение, обезвоживание). Расстраивает тошнота, повышенная утомляемость, снижение аппетита, но дети, особенно маленькие, жалуются редко.Затем наступает олигоанурическая стадия, когда количество выделяемой мочи за сутки намного меньше нормы для возраста. В результате метаболических изменений у детей наблюдаются диарея и рвота, патологическая сонливость и угнетение сознания. Наблюдается усиление сухости кожи, на слизистых оболочках появляется беловатый слой, а изо рта малыша пахнет аммиаком. Состояние сохраняется в среднем 10-14 дней.
В мочегонной стадии количество компенсаторной мочи увеличивается и может достигать 2-3 литров в сутки. Постепенно нормализуется водно-электролитный баланс, исчезают симптомы острой почечной недостаточности, у ребенка возвращается аппетит и интерес к играм на свежем воздухе. Полиурия длится около 2 недель. Кроме того, болезнь переходит в фазу выздоровления, которая длится 6 месяцев и более.
Ассоциированные симптомы: Общая слабость. Гематурия. Гиперкалиемия. Гиперфосфатемия. Изменение аппетита. Недомогание. Олигурия. Отсутствие аппетита. Полиурия. Понос (диарея). Рвота. Общая слабость. Судороги. Судороги в ногах. Тремор. Тремор рук.
|
|
Возможные осложнения
ОПН значительно ухудшает состояние ребенка, летальность составляет от 3-5% при гемолитико-уремическом синдроме до 30-70% при сепсисе и полиорганной недостаточности. Даже при эффективном лечении и восстановлении функции мочеиспускания возможны отдаленные последствия: у 10-25% детей развивается хроническая болезнь почек. ОПН опасна электролитными нарушениями (гиперкалиемия, гипокальциемия, гиперфосфатемия).
В терминальной стадии хронической почечной недостаточности возникают желудочно-кишечные кровотечения, отек легких, перикардит и плеврит. Длительное течение болезни сопровождается артериальной гипертонией, которая, если ее не лечить, развивается у детей любого возраста. Неврологические осложнения проявляются спутанностью сознания, периферической полинейропатией. Возможна остеодистрофия, из-за которой у ребенка наблюдается задержка роста и физического развития.
В терминальной стадии хронической почечной недостаточности возникают желудочно-кишечные кровотечения, отек легких, перикардит и плеврит. Длительное течение болезни сопровождается артериальной гипертонией, которая, если ее не лечить, развивается у детей любого возраста. Неврологические осложнения проявляются спутанностью сознания, периферической полинейропатией. Возможна остеодистрофия, из-за которой у ребенка наблюдается задержка роста и физического развития.
Диагностика
Обследование проводит квалифицированный детский нефролог. При внешнем осмотре врач обращает внимание на состояние и цвет кожных покровов, наличие «уремического» запаха, степень физического развития. Специалист собирает подробный анамнез и жалобы ребенка и / или его родителей. Для диагностики и определения типа почечной недостаточности проводится ряд исследований:
• УЗИ почек. Ультразвуковое исследование у детей выявляет симптомы основной патологии, вызвавшей заболевание, а при хронической почечной недостаточности также наблюдается уменьшение толщины паренхимы («сморщенная почка»). Для исключения постренальной непроходимости проводится сонография мочеточников и мочевого пузыря. Допплерография позволяет оценить состояние сосудов.
• Биопсия почки. Рекомендуется инвазивный метод диагностики, если другие исследования не информативны, если подозревается системное заболевание с поражением почек. Гистологический анализ биоптата показывает патогномоничные включения, особенности строения клубочкового аппарата.
• Анализ мочи. В общем анализе обычно обнаруживают протеинурию и микрогематурию. Для изучения концентрационной функции проводится исследование по Зимницкому, для которого собирают суточный диурез. Для исключения воспалительных процессов показан анализ по Нечипоренко.
• Анализы крови. На гемограмме у детей с хронической почечной недостаточностью количество эритроцитов и гемоглобина снижено, на более поздних стадиях количество тромбоцитов уменьшается. В биохимическом анализе повышается содержание мочевины, креатинина, появляются биохимические симптомы метаболического ацидоза и нарушения электролитного обмена.
• УЗИ почек. Ультразвуковое исследование у детей выявляет симптомы основной патологии, вызвавшей заболевание, а при хронической почечной недостаточности также наблюдается уменьшение толщины паренхимы («сморщенная почка»). Для исключения постренальной непроходимости проводится сонография мочеточников и мочевого пузыря. Допплерография позволяет оценить состояние сосудов.
• Биопсия почки. Рекомендуется инвазивный метод диагностики, если другие исследования не информативны, если подозревается системное заболевание с поражением почек. Гистологический анализ биоптата показывает патогномоничные включения, особенности строения клубочкового аппарата.
• Анализ мочи. В общем анализе обычно обнаруживают протеинурию и микрогематурию. Для изучения концентрационной функции проводится исследование по Зимницкому, для которого собирают суточный диурез. Для исключения воспалительных процессов показан анализ по Нечипоренко.
• Анализы крови. На гемограмме у детей с хронической почечной недостаточностью количество эритроцитов и гемоглобина снижено, на более поздних стадиях количество тромбоцитов уменьшается. В биохимическом анализе повышается содержание мочевины, креатинина, появляются биохимические симптомы метаболического ацидоза и нарушения электролитного обмена.
Лечение
Для успешного купирования ОПН необходимо устранить ее причину. При преренальной форме мероприятия направлены на нормализацию ОЦК, при почечной форме проводится этиопатогенетическая терапия патологии почек, при постренальной форме необходимо как можно быстрее устранить непроходимость мочевыводящих путей. Для коррекции нарушений водно-электролитного обмена назначают солевые растворы, диуретики. При хронической почечной недостаточности лечение включает несколько групп препаратов:
• Антигипертензивные препараты. Чаще всего используются ингибиторы АПФ, которые не только предотвращают симптомы вторичной гипертонии, но и замедляют развитие почечной недостаточности. В качестве альтернативы используются блокаторы кальциевых каналов, бета-блокаторы.
• Препараты эритропоэтина. Эффективен при анемии, возникающей у ребенка уже на ранних стадиях заболевания. В основном принимают препараты ЭПО второго поколения с пролонгированным действием.
• Железосодержащие препараты. Для устранения абсолютного или функционального дефицита этого микроэлемента назначают оральные формы детям (в виде сиропов), а детям постарше дают варианты таблеток. По показаниям препараты комбинируют с фолиевой кислотой.
• Витамин D. Холекальциферол предотвращает и используется для лечения остеодистрофии почек. Во время курса врачи регулярно контролируют уровень кальция и фосфора в крови.
У детей почечная недостаточность часто сопровождается белковым и энергетическим голоданием, поэтому важно обеспечить достаточное количество калорий и сбалансированное питание. В случае ХПН содержание белка и соли в рационе четко регулируется. Если состояние пациента тяжелое, потребности в основных питательных веществах и энергии дополняются растворами глюкозы, специальными препаратами для парентерального питания.
В тяжелых случаях острой почечной недостаточности и терминальной стадии хронической почечной недостаточности рекомендуется заместительная почечная терапия. Новорожденным и младенцам чаще проводят перитонеальный диализ, детям старшего возраста в основном назначают обычный гемодиализ. Показаниями к срочному началу диализной терапии являются длительная олигоанурия, резкое повышение уровня мочевины и креатинина, уремическая энцефалопатия.
• Антигипертензивные препараты. Чаще всего используются ингибиторы АПФ, которые не только предотвращают симптомы вторичной гипертонии, но и замедляют развитие почечной недостаточности. В качестве альтернативы используются блокаторы кальциевых каналов, бета-блокаторы.
• Препараты эритропоэтина. Эффективен при анемии, возникающей у ребенка уже на ранних стадиях заболевания. В основном принимают препараты ЭПО второго поколения с пролонгированным действием.
• Железосодержащие препараты. Для устранения абсолютного или функционального дефицита этого микроэлемента назначают оральные формы детям (в виде сиропов), а детям постарше дают варианты таблеток. По показаниям препараты комбинируют с фолиевой кислотой.
• Витамин D. Холекальциферол предотвращает и используется для лечения остеодистрофии почек. Во время курса врачи регулярно контролируют уровень кальция и фосфора в крови.
У детей почечная недостаточность часто сопровождается белковым и энергетическим голоданием, поэтому важно обеспечить достаточное количество калорий и сбалансированное питание. В случае ХПН содержание белка и соли в рационе четко регулируется. Если состояние пациента тяжелое, потребности в основных питательных веществах и энергии дополняются растворами глюкозы, специальными препаратами для парентерального питания.
В тяжелых случаях острой почечной недостаточности и терминальной стадии хронической почечной недостаточности рекомендуется заместительная почечная терапия. Новорожденным и младенцам чаще проводят перитонеальный диализ, детям старшего возраста в основном назначают обычный гемодиализ. Показаниями к срочному началу диализной терапии являются длительная олигоанурия, резкое повышение уровня мочевины и креатинина, уремическая энцефалопатия.
Список литературы
1. Эпидемиология острого почечного повреждения у детей/ А.Л. Музуров// Российский вестник детской хирургии, анестезиологии и реаниматологии. 2017.
2. Особенности хронической почечной недостаточности у детей/ Т.И. Раздолькина // Трудный пациент. 2013.
3. Причины и лечение острой почечной недостаточности у детей/ О.И. Андриянова, Ф. Манеров, Ю.А. Чурляев, И.Г. Хамин// Общая реаниматология. 2007.
4. Выбор метода заместительной почечной терапии при острой почечной недостаточности у детей/ Д.В. Зверев, А.И. Макулова, В.И. Лифшиц, Х.М. Эмирова// Педиатрия. 2007.
2. Особенности хронической почечной недостаточности у детей/ Т.И. Раздолькина // Трудный пациент. 2013.
3. Причины и лечение острой почечной недостаточности у детей/ О.И. Андриянова, Ф. Манеров, Ю.А. Чурляев, И.Г. Хамин// Общая реаниматология. 2007.
4. Выбор метода заместительной почечной терапии при острой почечной недостаточности у детей/ Д.В. Зверев, А.И. Макулова, В.И. Лифшиц, Х.М. Эмирова// Педиатрия. 2007.
|
|
Связанные стандарты мед. помощи
- Стандарт специализированной медицинской помощи при почечной недостаточности. Проведение обмена перитонеального диализа
- Стандарт специализированной медицинской помощи при хронической болезни почек 5 стадии в преддиализном периоде, при госпитализации с целью подготовки к заместительной почечной терапии
- Стандарт первичной медико-санитарной помощи при хронической болезни почек 4 стадии
- Стандарт первичной медико-санитарной помощи при хронической болезни почек 5 стадии в преддиализном периоде