Другие названия и синонимы
Itsenko-Cushing syndrome (hypercorticism).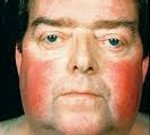
МКБ-10 коды
- МКБ-10
- E24 Синдром Иценко-Кушинга
|
|
Описание
Синдром Иценко-Кушинга. Комплекс патологических симптомов, возникающих в результате гиперкортицизма, то есть повышенное выведение гормона кортизола корой надпочечников или длительное лечение глюкокортикоидами. Его следует отличать от синдрома Иценко-Кушинга от болезни Иценко-Кушинга, которая понимается как вторичный гиперкортицизм, развивающийся при патологии гипоталамо-гипофизарной системы. Диагноз синдрома Иценко-Кушинга включает изучение гормонов кортизола и гипофиза, тест на дексаметазон, магнитно-резонансную томографию, компьютерную томографию и сцинтиграфию надпочечников. Лечение синдрома Иценко-Кушинга зависит от его причины и может состоять в отмене глюкокортикоидной терапии, назначении ингибиторов стероидогенеза, хирургическом удалении опухоли надпочечника.
Дополнительные факты
Синдром Иценко-Кушинга. Комплекс патологических симптомов, возникающих в результате гиперкортицизма, то есть увеличение выведения гормона кортизола корой надпочечников или длительное лечение глюкокортикоидами. Глюкокортикоидные гормоны участвуют в регуляции всех видов обмена веществ и многих физиологических функций. Надпочечник регулируется гипофизом секрецией АКТГ, адренокортикотропного гормона, который активирует синтез кортизола и кортикостерона. Гипофиз контролируется гормонами гипоталамуса: статинами и либеринами.
Такая многоступенчатая регуляция необходима для обеспечения согласованности функций организма и обменных процессов. Нарушение одного из звеньев в этой цепи может вызвать гиперсекрецию глюкокортикоидных гормонов корой надпочечников и привести к развитию синдрома Иценко-Кушинга. У женщин синдром Иценко-Кушинга встречается в 10 раз чаще, чем у мужчин, в основном развивается в возрасте 25-40 лет.
Различают синдром Иценко-Кушинга и заболевание: последнее проявляется клинически с теми же симптомами, но основано на первичном поражении гипоталамо-гипофизарной системы, а гиперфункция коры надпочечников развивается во второй раз. У пациентов с алкоголизмом или тяжелыми депрессивными расстройствами иногда развивается псевдосиндром Иценко-Кушинга.
Такая многоступенчатая регуляция необходима для обеспечения согласованности функций организма и обменных процессов. Нарушение одного из звеньев в этой цепи может вызвать гиперсекрецию глюкокортикоидных гормонов корой надпочечников и привести к развитию синдрома Иценко-Кушинга. У женщин синдром Иценко-Кушинга встречается в 10 раз чаще, чем у мужчин, в основном развивается в возрасте 25-40 лет.
Различают синдром Иценко-Кушинга и заболевание: последнее проявляется клинически с теми же симптомами, но основано на первичном поражении гипоталамо-гипофизарной системы, а гиперфункция коры надпочечников развивается во второй раз. У пациентов с алкоголизмом или тяжелыми депрессивными расстройствами иногда развивается псевдосиндром Иценко-Кушинга.
Клиническая картина
Наиболее характерным признаком синдрома Иценко-Кушинга является ожирение, выявляемое у пациентов более чем в 90% случаев. Перераспределение жира в природе неравномерно, по типу сushingoid. Жировые отложения наблюдаются на лице, шее, груди, животе, спине с относительно тонкими конечностями («колосс на глиняных ногах»). Лицо становится лунным, красно-малинового цвета с синюшным оттенком («матронизм»). Отложение жира в области VII шейного позвонка создает так называемый «климактерический» или «бизонный» горб. При синдроме Иценко-Кушинга ожирение отличается истонченной, почти прозрачной кожей на тыльной стороне ладоней.
Со стороны мышечной системы наблюдается атрофия мышц, снижение мышечного тонуса и силы, что проявляется мышечной слабостью (миопатия). Типичными признаками, сопровождающими синдром Иценко-Кушинга, являются «косые ягодицы» (уменьшение объема бедренных и ягодичных мышц), «лягушачий живот» (гипотрофия мышц живота), грыжа белой линии живота.
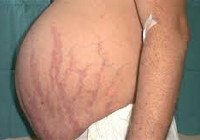
Кожа у пациентов с синдромом Иценко-Кушинга имеет характерный «мраморный» оттенок с хорошо видимым сосудистым рисунком, склонна к шелушению, сухости и вкраплена участками пота. На коже плечевого пояса, молочных желез, живота, ягодиц и бедер образуются эластичные полосы кожи - полосы малинового или синюшного цвета, длиной от нескольких миллиметров до 8 см и длиной до при 2 см ширины высыпаний (угрей), подкожных кровоизлияний, сосудистых звездочек, гиперпигментации наблюдаются отдельные участки кожи.
При гиперкортицизме часто развивается истончение и повреждение костной ткани - остеопороз, приводящий к сильным болям, деформациям и переломам костей, кифосколиозу и сколиозу, более выраженным в поясничном и грудном отделах позвоночника. Из-за сдавливания позвонков пациенты становятся сгорбленными и имеют меньший рост. У детей с синдромом Иценко-Кушинга задержка роста наблюдается из-за замедления развития эпифизарного хряща.
Нарушения сердечной мышцы проявляются в развитии кардиомиопатии, сопровождаются аритмиями (мерцательная аритмия, экстрасистолия), артериальной гипертензией и симптомами сердечной недостаточности. Эти грозные осложнения могут привести к смерти пациентов. При синдроме Иценко-Кушинга страдает нервная система, что выражается в ее неустойчивой работе: вялость, депрессия, эйфория, психоз со стероидами, попытки самоубийства.
В 10-20% случаев в течение заболевания развивается стероидный диабет, который не связан с повреждениями поджелудочной железы. Этот диабет возникает довольно легко, с длительным нормальным уровнем инсулина в крови, который быстро компенсируется индивидуальной диетой и сахароснижающими препаратами. Иногда развивается поли и никтурия, периферические отеки.
Гиперандрогенизм у женщин, сопровождающий синдром Иценко-Кушинга, вызывает развитие вирилизации, гирсутизма, гипертрихоза, нарушения менструального цикла, аменореи, бесплодия. У пациентов мужского пола наблюдаются признаки феминизации, атрофия яичек, снижение потенции и либидо, гинекомастия.
Ассоциированные симптомы: Бактериурия. Беспокойство. Боль в висках. Боль в горле. Боль в шее. Выделения из сосков. Гипергликемия. Гиперкалиемия. Гиперхолестеринемия. Гипогликемия. Гипокалиемия. Гипопротеинемия. Глюкозурия. Жажда. Изменение веса. Лейкопения. Лимфоцитопения. Ломота в теле. Нейтрофилез. Никтурия. Ночная потливость у женщин. Опсоурия. Отеки ног. Постоянная жажда. Потливость. Рассеянность. Рвота. Слабость в ногах. Слабость в руках. Эйфория. Эозинопения. Эритроцитоз.
Со стороны мышечной системы наблюдается атрофия мышц, снижение мышечного тонуса и силы, что проявляется мышечной слабостью (миопатия). Типичными признаками, сопровождающими синдром Иценко-Кушинга, являются «косые ягодицы» (уменьшение объема бедренных и ягодичных мышц), «лягушачий живот» (гипотрофия мышц живота), грыжа белой линии живота.
Кожа у пациентов с синдромом Иценко-Кушинга имеет характерный «мраморный» оттенок с хорошо видимым сосудистым рисунком, склонна к шелушению, сухости и вкраплена участками пота. На коже плечевого пояса, молочных желез, живота, ягодиц и бедер образуются эластичные полосы кожи - полосы малинового или синюшного цвета, длиной от нескольких миллиметров до 8 см и длиной до при 2 см ширины высыпаний (угрей), подкожных кровоизлияний, сосудистых звездочек, гиперпигментации наблюдаются отдельные участки кожи.
При гиперкортицизме часто развивается истончение и повреждение костной ткани - остеопороз, приводящий к сильным болям, деформациям и переломам костей, кифосколиозу и сколиозу, более выраженным в поясничном и грудном отделах позвоночника. Из-за сдавливания позвонков пациенты становятся сгорбленными и имеют меньший рост. У детей с синдромом Иценко-Кушинга задержка роста наблюдается из-за замедления развития эпифизарного хряща.
Нарушения сердечной мышцы проявляются в развитии кардиомиопатии, сопровождаются аритмиями (мерцательная аритмия, экстрасистолия), артериальной гипертензией и симптомами сердечной недостаточности. Эти грозные осложнения могут привести к смерти пациентов. При синдроме Иценко-Кушинга страдает нервная система, что выражается в ее неустойчивой работе: вялость, депрессия, эйфория, психоз со стероидами, попытки самоубийства.
В 10-20% случаев в течение заболевания развивается стероидный диабет, который не связан с повреждениями поджелудочной железы. Этот диабет возникает довольно легко, с длительным нормальным уровнем инсулина в крови, который быстро компенсируется индивидуальной диетой и сахароснижающими препаратами. Иногда развивается поли и никтурия, периферические отеки.
Гиперандрогенизм у женщин, сопровождающий синдром Иценко-Кушинга, вызывает развитие вирилизации, гирсутизма, гипертрихоза, нарушения менструального цикла, аменореи, бесплодия. У пациентов мужского пола наблюдаются признаки феминизации, атрофия яичек, снижение потенции и либидо, гинекомастия.
Ассоциированные симптомы: Бактериурия. Беспокойство. Боль в висках. Боль в горле. Боль в шее. Выделения из сосков. Гипергликемия. Гиперкалиемия. Гиперхолестеринемия. Гипогликемия. Гипокалиемия. Гипопротеинемия. Глюкозурия. Жажда. Изменение веса. Лейкопения. Лимфоцитопения. Ломота в теле. Нейтрофилез. Никтурия. Ночная потливость у женщин. Опсоурия. Отеки ног. Постоянная жажда. Потливость. Рассеянность. Рвота. Слабость в ногах. Слабость в руках. Эйфория. Эозинопения. Эритроцитоз.
Возможные осложнения
Хроническое прогрессирующее течение синдрома Иценко-Кушинга с усилением симптомов может привести к смерти пациентов из-за невыносимых для жизни осложнений: декомпенсации сердечной деятельности, инсультов, сепсиса, тяжелого пиелонефрита, хронической почечной недостаточности, остеопороза с множественными переломами позвоночника и ребер.
Неотложным состоянием синдрома Иценко-Кушинга является кризис надпочечников, который проявляется в нарушении сознания, артериальной гипотензии, рвоте, болях в животе, гипогликемии, гипонатриемии, гиперкалиемии и метаболическом ацидозе.
В результате снижения устойчивости к инфекции у пациентов с синдромом Иценко-Кушинга часто развиваются фурункулез, флегмона, гнойные и грибковые заболевания кожи. Развитие мочекаменной болезни связано с остеопорозом костей и экскрецией избытка кальция и фосфата с мочой, что приводит к образованию оксалатных и фосфатных камней в почках. Беременность у женщин с гиперкортицизмом часто заканчивается выкидышем или осложненными родами.
Неотложным состоянием синдрома Иценко-Кушинга является кризис надпочечников, который проявляется в нарушении сознания, артериальной гипотензии, рвоте, болях в животе, гипогликемии, гипонатриемии, гиперкалиемии и метаболическом ацидозе.
В результате снижения устойчивости к инфекции у пациентов с синдромом Иценко-Кушинга часто развиваются фурункулез, флегмона, гнойные и грибковые заболевания кожи. Развитие мочекаменной болезни связано с остеопорозом костей и экскрецией избытка кальция и фосфата с мочой, что приводит к образованию оксалатных и фосфатных камней в почках. Беременность у женщин с гиперкортицизмом часто заканчивается выкидышем или осложненными родами.
|
|
Диагностика
Если пациент подозревает синдром Иценко-Кушинга, основанный на амнезических и физических данных и исключении экзогенного источника глюкокортикоидов (включая ингаляционные и внутрисуставные), причина гиперкортицизма впервые обнаружена. Для этого используются скрининговые тесты:
• определение экскреции кортизола с суточной мочой: увеличение кортизола в 3-4 раза и более свидетельствует о достоверности диагноза синдрома Иценко-Кушинга или заболевания.
• небольшой тест на дексаметазон: нормальное потребление дексаметазона снижает уровень кортизола более чем вдвое, а при синдроме Иценко-Кушинга снижение не наблюдается.
Дифференциальный диагноз между заболеванием и синдромом Иценко-Кушинга позволяет провести большой тест на дексаметазон. При болезни Иценко-Кушинга введение дексаметазона приводит к снижению концентрации кортизола более чем в 2 раза от начальной дозы; С синдромом снижения кортизола не возникает.
В моче содержание 11-ACS (11-гидроксикетостероидов) увеличивается, а 17-KS уменьшается. В крови гипокалиемия, увеличение количества гемоглобина, эритроцитов и холестерина. Чтобы определить источник гиперкортицизма (двусторонняя гиперплазия надпочечников, аденома гипофиза, кортикостерома), выполняется МРТ или КТ надпочечников и гипофиза, сцинтиграфия надпочечников. Для диагностики осложнений синдрома Иценко-Кушинга (остеопороз, компрессионные переломы позвонков, переломы ребер ) Проводится рентгенография и компьютерная томография позвоночника и грудной клетки. Биохимическое исследование показателей крови диагностирует электролитные нарушения, стероидный сахарный диабет и.
• определение экскреции кортизола с суточной мочой: увеличение кортизола в 3-4 раза и более свидетельствует о достоверности диагноза синдрома Иценко-Кушинга или заболевания.
• небольшой тест на дексаметазон: нормальное потребление дексаметазона снижает уровень кортизола более чем вдвое, а при синдроме Иценко-Кушинга снижение не наблюдается.
Дифференциальный диагноз между заболеванием и синдромом Иценко-Кушинга позволяет провести большой тест на дексаметазон. При болезни Иценко-Кушинга введение дексаметазона приводит к снижению концентрации кортизола более чем в 2 раза от начальной дозы; С синдромом снижения кортизола не возникает.
В моче содержание 11-ACS (11-гидроксикетостероидов) увеличивается, а 17-KS уменьшается. В крови гипокалиемия, увеличение количества гемоглобина, эритроцитов и холестерина. Чтобы определить источник гиперкортицизма (двусторонняя гиперплазия надпочечников, аденома гипофиза, кортикостерома), выполняется МРТ или КТ надпочечников и гипофиза, сцинтиграфия надпочечников. Для диагностики осложнений синдрома Иценко-Кушинга (остеопороз, компрессионные переломы позвонков, переломы ребер ) Проводится рентгенография и компьютерная томография позвоночника и грудной клетки. Биохимическое исследование показателей крови диагностирует электролитные нарушения, стероидный сахарный диабет и.
Лечение
При ятрогенной (лекарственной) природе синдрома Иценко-Кушинга необходима постепенная отмена глюкокортикоидов и их замена другими иммунодепрессантами. При эндогенной природе гиперкортицизма назначаются препараты, которые подавляют стероидогенез (аминоглутетимид, митотан).
При наличии опухоли надпочечников, гипофиза, легких проводится хирургическое удаление новообразований и, если это невозможно, одно- или двухсторонняя адреналэктомия (удаление надпочечников) или лучевая терапия гипоталамуса- область гипофиза. Лучевая терапия часто проводится в сочетании с хирургическим или медикаментозным лечением для усиления и усиления эффекта.
Симптоматическое лечение синдрома Иценко-Кушинга включает использование гипотензивных средств, диуретиков, гипогликемических средств, сердечных гликозидов, биостимуляторов и иммуномодуляторов, антидепрессантов или седативных средств, витаминотерапии и терапии против остеопороза. Выполняется компенсация белкового, минерального и углеводного обмена. Послеоперационное лечение пациентов с хронической недостаточностью надпочечников, подвергающихся адреналэктомии, включает непрерывную заместительную гормональную терапию.
При наличии опухоли надпочечников, гипофиза, легких проводится хирургическое удаление новообразований и, если это невозможно, одно- или двухсторонняя адреналэктомия (удаление надпочечников) или лучевая терапия гипоталамуса- область гипофиза. Лучевая терапия часто проводится в сочетании с хирургическим или медикаментозным лечением для усиления и усиления эффекта.
Симптоматическое лечение синдрома Иценко-Кушинга включает использование гипотензивных средств, диуретиков, гипогликемических средств, сердечных гликозидов, биостимуляторов и иммуномодуляторов, антидепрессантов или седативных средств, витаминотерапии и терапии против остеопороза. Выполняется компенсация белкового, минерального и углеводного обмена. Послеоперационное лечение пациентов с хронической недостаточностью надпочечников, подвергающихся адреналэктомии, включает непрерывную заместительную гормональную терапию.
Прогноз
Если игнорировать лечение синдрома Иценко-Кушинга, развиваются необратимые изменения, приводящие к смерти у 40-50% пациентов. Если причиной синдрома является доброкачественная кортикостерома, прогноз является удовлетворительным, хотя только 80% пациентов восстанавливают здоровые функции надпочечников. При диагностике злокачественного кортикостера прогноз выживаемости на 5 лет составляет от 20 до 25% (среднее значение за 14 месяцев). При хронической недостаточности надпочечников показана пожизненная заместительная терапия минералами и глюкокортикоидами.
В целом, прогноз синдрома Иценко-Кушинга определяется пунктуальностью диагностики и лечения, причинами, наличием и тяжестью осложнений, возможностью и эффективностью хирургического вмешательства. Пациенты с синдромом Иценко-Кушинга находятся под динамическим наблюдением эндокринолога, тяжелые физические нагрузки, ночные смены на рабочем месте не рекомендуются.
В целом, прогноз синдрома Иценко-Кушинга определяется пунктуальностью диагностики и лечения, причинами, наличием и тяжестью осложнений, возможностью и эффективностью хирургического вмешательства. Пациенты с синдромом Иценко-Кушинга находятся под динамическим наблюдением эндокринолога, тяжелые физические нагрузки, ночные смены на рабочем месте не рекомендуются.