Другие названия и синонимы
Radiation enterocolitis.
МКБ-10 коды
|
|
Описание
Энтероколит с расслоением. Это воспалительное повреждение кишечника, связанное с облучением. Он проявляется как диарея, запор, другие диспепсические явления, патологические примеси в стуле, боли в животе, потеря веса, астения. Диагностируется рентгеноконтрастным исследованием тонкой кишки, толстой кишки, колоноскопией, копрограммой и респираторными тестами. Для лечения используются кортикостероиды, препараты 5-АМА, прокинетики, ингибиторы опиатных рецепторов, анионообменные смолы, антибиотики, пробиотики, ферментные агенты, регенеранты в сочетании с диетическими средствами. Хирургическое лечение проводится при хирургических осложнениях.
Дополнительные факты
Впервые характерные изменения в кишечнике после лучевой терапии злокачественного новообразования были описаны в 1917 г. Францем и Дж. Ортом. Поскольку показания к лучевой терапии, как радикальному и паллиативному методу лечения рака, улучшают используемые методы, число пациентов, получающих лучевую терапию, увеличилось до 60% от всех больных раком. По результатам наблюдений специалистов в области практической проктологии, гастроэнтерологии и онкологии, у 3-17% пациентов, получивших облучение, развиваются ранние (острые) и поздние (хронические) формы лучевого энтероколита. Нейтрогенное повреждение кишечника ионизирующим излучением в настоящее время встречается крайне редко.
Причины
После облучения воспаление кишечника обычно развивается у пациентов, получающих лучевую терапию по поводу злокачественных опухолей брюшной полости, забрюшинного пространства и малого таза. Прямое повреждающее действие на различные отделы тонкой и толстой кишки возникает в результате лучевой терапии рака желудка, поджелудочной железы, шейки матки, яичников, простаты, яичек, мочевого пузыря, прямой кишки, почечно-клеточного рака, опухолей надпочечников, забрюшинных лимфом и лимфатических узлов, пораженных метастазами. Толерантность к радиации из тонкой кишки достигает 35 Гр, для большой - 40 Гр. При более высокой дозе облучения происходят отсроченные патологические изменения. Острая обратимая реакция во время терапии ионизирующим излучением может развиться в более низких дозах.
Вероятность лучевого энтероколита повышается при наличии воспалительных заболеваний кишечника, послеоперационных спаек, которые ограничивают подвижность петель тонкой кишки у пожилых людей, пациентам, которым назначена химиотерапия. Дополнительные факторы риска включают сопутствующие заболевания (высокое кровяное давление, сахарный диабет), астеническое телосложение, использование устаревшей радиационной технологии, неправильный расчет радиационного воздействия и несоблюдение методики. облучение. Развитие клиники радиационного энтероколита возможно в условиях острой лучевой терапии с равномерным внешним облучением в дозе более 20 Гр во время ядерных катастроф с небрежным отношением к безопасность при работе с источниками ионизирующего излучения.
Вероятность лучевого энтероколита повышается при наличии воспалительных заболеваний кишечника, послеоперационных спаек, которые ограничивают подвижность петель тонкой кишки у пожилых людей, пациентам, которым назначена химиотерапия. Дополнительные факторы риска включают сопутствующие заболевания (высокое кровяное давление, сахарный диабет), астеническое телосложение, использование устаревшей радиационной технологии, неправильный расчет радиационного воздействия и несоблюдение методики. облучение. Развитие клиники радиационного энтероколита возможно в условиях острой лучевой терапии с равномерным внешним облучением в дозе более 20 Гр во время ядерных катастроф с небрежным отношением к безопасность при работе с источниками ионизирующего излучения.
Патогенез
Механизм развития лучевого энтероколита зависит от времени начала заболевания. Раннее радиационное повреждение, которое происходит непосредственно во время лучевой терапии или в первые три месяца после лечения, связано с цитотоксическим действием ионизирующей радиации. Шелушение, временная атрофия, смерть энтероцитов и колоноцитов связаны с неспецифической воспалительной реакцией. Укорочение ворсин, отек, гиперемия, тяжелая нейтрофильная инфильтрация кишечника собственной пластинкой слизистой оболочки нарушают теменное пищеварение, процессы расщепления питательных веществ, потребление воды, усиление или торможение кишечной моторики. Благодаря быстрому делению оставшихся эпителиальных клеток слизистая оболочка кишечника полностью восстанавливается, явления энтероколита прекращаются.
При сверхвысоких дозах облучения развиваются стойкие поздние поражения вследствие патоморфологических изменений в мелких подслизистых сосудах. Прерывание кровообращения в стенке кишечника, вызванное микротромбинацией и гиалинозом артериол, приводит к развитию хронической ишемии и связанной с ней гипопорегенеративной атрофии эпителиальных клеток кишечника. При значительном истончении слизистой оболочки ее рельеф выравнивается, кишечная проницаемость увеличивается, подвижность снижается, всасывание основных питательных веществ, желчных кислот прерывается, возникают язвы и эрозия, а в тяжелых случаях происходит некротическое разрушение. Ситуация усугубляется гипоксическим реактивным фиброзом мышечного слоя, осложненным рубцовым стенозом кишечного просвета.
При сверхвысоких дозах облучения развиваются стойкие поздние поражения вследствие патоморфологических изменений в мелких подслизистых сосудах. Прерывание кровообращения в стенке кишечника, вызванное микротромбинацией и гиалинозом артериол, приводит к развитию хронической ишемии и связанной с ней гипопорегенеративной атрофии эпителиальных клеток кишечника. При значительном истончении слизистой оболочки ее рельеф выравнивается, кишечная проницаемость увеличивается, подвижность снижается, всасывание основных питательных веществ, желчных кислот прерывается, возникают язвы и эрозия, а в тяжелых случаях происходит некротическое разрушение. Ситуация усугубляется гипоксическим реактивным фиброзом мышечного слоя, осложненным рубцовым стенозом кишечного просвета.
Классификация
Систематизация форм радиационного энтероколита учитывает время возникновения расстройства, степень тяжести и локализацию патоморфологических изменений в стенке кишечника. Такой подход позволяет нам более точно прогнозировать результат и выбирать подходящее лечение. Различают следующие варианты повреждения, вызванного облучением в кишечнике:
• Во время возникновения. Ранние и поздние кишечные травмы. Острые формы лучевого воспаления возникают во время курса лучевой терапии или в течение 3 месяцев после завершения лечения. В большинстве случаев они полностью обратимы. Течение хронического облучения, выраженные деструктивные изменения в кишечнике и менее благоприятный прогноз характерны для позднего радиационного повреждения, которое развивается через 4 месяца или более после облучения.
• По характеру патологических изменений. При оценке варианта энтероколита учитывается глубина повреждения кишечной стенки. Самая легкая форма - поверхностное катаральное воспаление. Для эрозивно-десквамативного и инфильтративно-язвенного лучевого воспаления, часто осложняемого кишечным кровотечением, характерен дефект слизистой оболочки вследствие полной атрофии эпителиальных клеток. Наиболее тяжелым является некротическое воспаление.
• По локализации воспаления. Радиационный энтерит, колит. Хотя тонкий кишечник более чувствителен к радиационному воздействию, из-за его высокой подвижности он менее подвержен повреждению. Тем не менее, энтерит является более серьезным, чем колит, и, следовательно, имеет более серьезный прогноз. При воспалении толстой кишки чаще возникают осложнения, требующие хирургического лечения. Заболевание является более тяжелым с повреждением обеих частей кишечника.
• Во время возникновения. Ранние и поздние кишечные травмы. Острые формы лучевого воспаления возникают во время курса лучевой терапии или в течение 3 месяцев после завершения лечения. В большинстве случаев они полностью обратимы. Течение хронического облучения, выраженные деструктивные изменения в кишечнике и менее благоприятный прогноз характерны для позднего радиационного повреждения, которое развивается через 4 месяца или более после облучения.
• По характеру патологических изменений. При оценке варианта энтероколита учитывается глубина повреждения кишечной стенки. Самая легкая форма - поверхностное катаральное воспаление. Для эрозивно-десквамативного и инфильтративно-язвенного лучевого воспаления, часто осложняемого кишечным кровотечением, характерен дефект слизистой оболочки вследствие полной атрофии эпителиальных клеток. Наиболее тяжелым является некротическое воспаление.
• По локализации воспаления. Радиационный энтерит, колит. Хотя тонкий кишечник более чувствителен к радиационному воздействию, из-за его высокой подвижности он менее подвержен повреждению. Тем не менее, энтерит является более серьезным, чем колит, и, следовательно, имеет более серьезный прогноз. При воспалении толстой кишки чаще возникают осложнения, требующие хирургического лечения. Заболевание является более тяжелым с повреждением обеих частей кишечника.
Клиническая картина
Клиническая картина острой формы заболевания сходна с признаками кишечного воспаления инфекционной этиологии. Пациенты испытывают тошноту и рвоту, потерю аппетита, быстрые движения кишечника со слизью и боли в животе из разных мест. Значительное нарушение всасывания жира проявляется выделением испражнений светлого цвета с неприятным запахом. По мере развития радиоиндуцированной воспалительной реакции боль усиливается, может присоединиться болезненное ложное желание испражняться, в стуле появляется кровь. Поздний лучевой энтероколит характеризуется дискомфортом и умеренными болями в левой подвздошной области, других отделах живота, попеременными запорами и диареей, потерей массы тела. Отмечены нарушения общего состояния - головная боль, головокружение, слабость, снижение работоспособности.
Ассоциированные симптомы: Боль в кишечнике. Запор. Запор у взрослых. Изменение аппетита. Изменение веса. Истощение. Кал зеленого цвета. Отсутствие аппетита. Понос (диарея). Потеря веса. Рвота. Тошнота.
Ассоциированные симптомы: Боль в кишечнике. Запор. Запор у взрослых. Изменение аппетита. Изменение веса. Истощение. Кал зеленого цвета. Отсутствие аппетита. Понос (диарея). Потеря веса. Рвота. Тошнота.
|
|
Возможные осложнения
При язвенно-некротическом варианте лучевого энтероколита происходит потеря крови в кале, что со временем приводит к образованию тяжелой железодефицитной анемии. Иногда развивается сильное кровотечение, которое представляет опасность для жизни пациента. Радиационный энтероколит может привести к некрозу всех слоев кишечной стенки, что приводит к перфорации и развитию локального или диффузного перитонита.
При хроническом течении заболевания образуются рубцовые стриктуры, которые могут усугубляться динамической или механической кишечной непроходимостью. Нарушение потребления витаминов группы В связано с возникновением В12-дефицитной анемии и периферической полинейропатии. Дефицит ретинола проявляется в нарушениях зрения в сумерках, слепоте, сухости кожи и слизистых оболочек. При значительном недостатке эргокальциферола возможны остеопороз и кариес.
При хроническом течении заболевания образуются рубцовые стриктуры, которые могут усугубляться динамической или механической кишечной непроходимостью. Нарушение потребления витаминов группы В связано с возникновением В12-дефицитной анемии и периферической полинейропатии. Дефицит ретинола проявляется в нарушениях зрения в сумерках, слепоте, сухости кожи и слизистых оболочек. При значительном недостатке эргокальциферола возможны остеопороз и кариес.
Диагностика
Диагностика радиационного энтероколита несложна, если есть информация о радиационном воздействии. Диагностическое исследование направлено на углубленное исследование органов пищеварения с целью исключения других причин поражения кишечника. Наиболее поучительными являются следующие инструментальные и лабораторные исследования:
• Рентгенологические методы. Рентген тонкой кишки и ирригоскопия могут визуализировать характерные признаки повреждения, вызванного излучением. Выявлено отсутствие скремблирования, истончение крипты слизистой оболочки, наличие язв или свищей, рубцовое сужение кишечника. В сложных случаях выполняются МСКТ, МРТ брюшной полости.
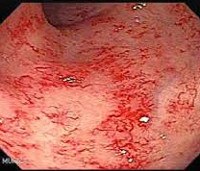
• колоноскопия. Введение эндоскопа через прямую кишку позволяет врачу обследовать всю толстую кишку. При энтероколите обнаруживаются очаги катара слизистой, язвенные дефекты, пунктуальные кровоизлияния и участки атрофии. Кроме того, производится биопсия кишечной стенки для гистологического анализа.
• копрограмма. При анализе кала обнаруживаются типичные признаки радиационного воспаления: слизь, большое количество эритроцитов и лейкоцитов, примеси в нейтральных жирах, непереваренные остатки пищи. Диагноз может быть дополнен бактериологической культурой, которая выявляет патогенную микрофлору.
При хроническом воспалении брыжеечная ангиография определяет поражение артериол, которое приводит к ишемии. Функциональные тесты дыхания H2 используются, чтобы исключить другие возможные причины энтероколита (непереносимость лактозы, СИБР). Снижение количества гемоглобина и эритроцитов, микроцитоз и снижение содержания ретикулоцитов в клиническом анализе крови типичны для синдрома энтероколитной радиации.
Дифференциальный диагноз ставится для воспалительных заболеваний кишечника (терминальный илеит, язвенный колит), энтероколита вирусной или бактериальной этиологии, амебиаза, целиакии, ели, первичной недостаточности лактазы, синдрома избыточного бактериального роста, злокачественных новообразований. В дополнение к наблюдению проктолога или гастроэнтеролога пациент может нуждаться в консультации с онкологом, рентгенологом, инфекционистом, гематологом и хирургом общего профиля.
• Рентгенологические методы. Рентген тонкой кишки и ирригоскопия могут визуализировать характерные признаки повреждения, вызванного излучением. Выявлено отсутствие скремблирования, истончение крипты слизистой оболочки, наличие язв или свищей, рубцовое сужение кишечника. В сложных случаях выполняются МСКТ, МРТ брюшной полости.
• колоноскопия. Введение эндоскопа через прямую кишку позволяет врачу обследовать всю толстую кишку. При энтероколите обнаруживаются очаги катара слизистой, язвенные дефекты, пунктуальные кровоизлияния и участки атрофии. Кроме того, производится биопсия кишечной стенки для гистологического анализа.
• копрограмма. При анализе кала обнаруживаются типичные признаки радиационного воспаления: слизь, большое количество эритроцитов и лейкоцитов, примеси в нейтральных жирах, непереваренные остатки пищи. Диагноз может быть дополнен бактериологической культурой, которая выявляет патогенную микрофлору.
При хроническом воспалении брыжеечная ангиография определяет поражение артериол, которое приводит к ишемии. Функциональные тесты дыхания H2 используются, чтобы исключить другие возможные причины энтероколита (непереносимость лактозы, СИБР). Снижение количества гемоглобина и эритроцитов, микроцитоз и снижение содержания ретикулоцитов в клиническом анализе крови типичны для синдрома энтероколитной радиации.
Дифференциальный диагноз ставится для воспалительных заболеваний кишечника (терминальный илеит, язвенный колит), энтероколита вирусной или бактериальной этиологии, амебиаза, целиакии, ели, первичной недостаточности лактазы, синдрома избыточного бактериального роста, злокачественных новообразований. В дополнение к наблюдению проктолога или гастроэнтеролога пациент может нуждаться в консультации с онкологом, рентгенологом, инфекционистом, гематологом и хирургом общего профиля.
Лечение
Терапевтическая тактика в целом напоминает схему ведения пациентов с болезнью Крона, язвенным колитом. Независимо от варианта энтероколитического радиационного синдрома проводится коррекция питания. Пациентам рекомендуется диета с высоким содержанием белка (100-120 г / сут), достаточным количеством углеводов, жиров, макро и микроэлементов, витаминов. При тяжелом позднем позднем энтероколите пациент может быть переведен на энтеральную трубку и парентеральное питание. При умеренных симптомах достаточно симптоматического лечения. Пострадиационная диарея эффективно купируется анионообменными смолами и блокаторами опиоидных рецепторов.
Для стимулирования моторики используются прокинетики, которые в сочетании с нитроимидазолами и тетрациклинами снижают увеличение количества микроорганизмов. Слабительные можно назначать при отсутствии кишечной непроходимости. Для стимулирования восстановления эпителия используются нестероидные, регенерирующие и восстанавливающие анаболические стероиды. Введение антагонистов Н2-рецепторов или ингибиторов протонной помпы ускоряет заживление областей с эрозией и язвами. В случае нарушений пищеварения показаны ферментные препараты. Пробиотики используются для предотвращения возможного дисбактериоза. В умеренных и тяжелых случаях патогенная лекарственная терапия оправдана, включая:
Противовоспалительная глюкокортикоидная терапия позволяет блокировать образование арахидоновой кислоты и некоторых других медиаторов воспаления, подавлять пролиферацию Т-хелпера, снижать содержание моноцитов в крови и, следовательно, уменьшать количество тканевых макрофагов. Пациентам с энтероколитом обычно назначают преднизон или метилпреднизолон.
• Производные 5-аминосалициловой кислоты. Их действие основано на блокировании механизмов циклооксигеназы и липоксигеназы для образования медиаторов воспаления - простагландинов, тромбоксанов, лейкотриенов. Препараты, содержащие 5-ASA, ингибируют выработку белковых миофибробластов, которые ингибируют разрушение рубцовой ткани, что может замедлить или предотвратить начало фиброза.
Терапевтическая резистентность при тяжелом энтероколите может снизить гипербарическую оксигенацию. До 20-30% пациентов с поздним воспалением от облучения, тяжелыми стриктурами и стриктурами требуют хирургического лечения. В зависимости от ситуации, сегментарная резекция тонкой кишки, энтероэнтеростомия, энтероколостомия, энтеростомия (эюностомия или илеостома), резекция толстой кишки, стома толстой кишки и наложение различных типов анастомоза толстой кишки выполняются.
Для стимулирования моторики используются прокинетики, которые в сочетании с нитроимидазолами и тетрациклинами снижают увеличение количества микроорганизмов. Слабительные можно назначать при отсутствии кишечной непроходимости. Для стимулирования восстановления эпителия используются нестероидные, регенерирующие и восстанавливающие анаболические стероиды. Введение антагонистов Н2-рецепторов или ингибиторов протонной помпы ускоряет заживление областей с эрозией и язвами. В случае нарушений пищеварения показаны ферментные препараты. Пробиотики используются для предотвращения возможного дисбактериоза. В умеренных и тяжелых случаях патогенная лекарственная терапия оправдана, включая:
Противовоспалительная глюкокортикоидная терапия позволяет блокировать образование арахидоновой кислоты и некоторых других медиаторов воспаления, подавлять пролиферацию Т-хелпера, снижать содержание моноцитов в крови и, следовательно, уменьшать количество тканевых макрофагов. Пациентам с энтероколитом обычно назначают преднизон или метилпреднизолон.
• Производные 5-аминосалициловой кислоты. Их действие основано на блокировании механизмов циклооксигеназы и липоксигеназы для образования медиаторов воспаления - простагландинов, тромбоксанов, лейкотриенов. Препараты, содержащие 5-ASA, ингибируют выработку белковых миофибробластов, которые ингибируют разрушение рубцовой ткани, что может замедлить или предотвратить начало фиброза.
Терапевтическая резистентность при тяжелом энтероколите может снизить гипербарическую оксигенацию. До 20-30% пациентов с поздним воспалением от облучения, тяжелыми стриктурами и стриктурами требуют хирургического лечения. В зависимости от ситуации, сегментарная резекция тонкой кишки, энтероэнтеростомия, энтероколостомия, энтеростомия (эюностомия или илеостома), резекция толстой кишки, стома толстой кишки и наложение различных типов анастомоза толстой кишки выполняются.
Список литературы
1. Радиационные (лучевые) поражения кишечника/ Бурковская В.А.
2. Радиационный (лучевой) колит и энтерит/ Гончарик И.И.
2. Радиационный (лучевой) колит и энтерит/ Гончарик И.И.
|
|