Description
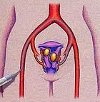
Эмболизация маточной артерии (ЕМА) при миоме. Малоинвазивное эндоваскулярное вмешательство, при котором достигается полная окклюзия дистальных ветвей маточных артерий и деваскуляризация узлов миомы. Миома матки является показателем внутрисосудистой эмболизации в интерстициальном и подслизистом расположениях ганглиев, симптоматического течения заболевания (мигриум, боль, нарушение функции соседних органов), связанного с аденомиозом. Операция выполняется односторонним (бедренным) трансфеморальным доступом и состоит из альтернативной селективной катетеризации кабельной системой левой и правой дистальной маточной артерии под ангиографическим контролем с последующим введением эмболизирующего препарата до тех пор, пока артериальный кровоток в ветвях, снабжающих миома ганглием, полностью прекращается.
Additional facts
Первые публикации о применении чрескожной артериальной эмболизации для лечения послеродового и послеоперационного кровотечения датируются 1979 годом. Метод эмболизации маточной артерии миомой в качестве препарата перед хирургической миомэктомией для уменьшения интраоперационной кровопотери впервые был использован в 1991 году французским гинекологом. Дж. Равин. В то же время появились первые сообщения о том, что у пациентов после такой подготовки значительно уменьшались размеры лейомиомы, исчезали симптомы, определяющие необходимость хирургического вмешательства. В настоящее время EMA является методом выбора для лечения молодых женщин с диагнозом лейомиома матки, поскольку он избегает хирургического вмешательства, сохраняет менструальную функцию и репродуктивный потенциал.
Для эмболизации используются калиброванные микросферы из поливинилового спирта, которые в смеси с раствором или контрастом набухают и слипаются в просвете сосуда. Прекращение кровообращения в дистальном сосудистом русле с большей вероятностью вызывает ишемию в миоматозных узлах, поскольку артерии в узлах являются терминальными, а миометрий обладает богатым коллатеральным кровоснабжением. Миомные узлы после эмболизации подвергаются асептическому некрозу коагуляции, организации и отвердеванию с кальцификацией капсулы.
Через 2-5 дней после эмболизации маточных артерий у миомы развивается специфический клинико-лабораторный симптомокомплекс - постэмболический синдром. Это включает локализованные боли различной интенсивности, тошноту, рвоту, лихорадку, кровотечение из половых путей, дизурию, лейкоцитоз и увеличение СОЭ. Для облегчения симптомов постэмболического синдрома пациенту назначают инфузионную, противорвотную и анестезиологическую терапию и продолжают лечение антибактериальными препаратами. Срок госпитализации 2-5 дней.
Нормализация менструального цикла наступает через 3 месяца. Встреча с гинекологом назначена через неделю после ЕМА. Для оценки динамики мышечной регрессии и их миграции ультразвуковой мониторинг проводится через 3, 6 и 12 месяцев. Уменьшение размера опухоли и объема матки на 50% и более наблюдается в первый год, симптомы компрессии (давление на соседние органы) исчезают через 6 месяцев. после операции Доза рентгеновского излучения, которую пациент получает во время процедуры, минимальна и приемлема.
Для эмболизации используются калиброванные микросферы из поливинилового спирта, которые в смеси с раствором или контрастом набухают и слипаются в просвете сосуда. Прекращение кровообращения в дистальном сосудистом русле с большей вероятностью вызывает ишемию в миоматозных узлах, поскольку артерии в узлах являются терминальными, а миометрий обладает богатым коллатеральным кровоснабжением. Миомные узлы после эмболизации подвергаются асептическому некрозу коагуляции, организации и отвердеванию с кальцификацией капсулы.
После эмболизации.
После операции больного на каталке доставляют в палату, им разрешают встать с постели на следующее утро. Лед наносится на место прокола, проколотая нога должна находиться в выпрямленном положении в течение 6 часов. На следующий день после манипуляции мочевой катетер и бандаж удаляются. В течение 7-10 дней необходимо поддерживать упругую компрессию вен нижних конечностей, ограничивать физическую нагрузку.Через 2-5 дней после эмболизации маточных артерий у миомы развивается специфический клинико-лабораторный симптомокомплекс - постэмболический синдром. Это включает локализованные боли различной интенсивности, тошноту, рвоту, лихорадку, кровотечение из половых путей, дизурию, лейкоцитоз и увеличение СОЭ. Для облегчения симптомов постэмболического синдрома пациенту назначают инфузионную, противорвотную и анестезиологическую терапию и продолжают лечение антибактериальными препаратами. Срок госпитализации 2-5 дней.
Нормализация менструального цикла наступает через 3 месяца. Встреча с гинекологом назначена через неделю после ЕМА. Для оценки динамики мышечной регрессии и их миграции ультразвуковой мониторинг проводится через 3, 6 и 12 месяцев. Уменьшение размера опухоли и объема матки на 50% и более наблюдается в первый год, симптомы компрессии (давление на соседние органы) исчезают через 6 месяцев. после операции Доза рентгеновского излучения, которую пациент получает во время процедуры, минимальна и приемлема.
Preparation
После консультации с гинекологом и эндоваскулярным хирургом пациенту предоставляется список лабораторных и инструментальных тестов, которые можно проводить в условиях поликлиники. Общие предоперационные обследования включают UAC, OAM, вAC, коагулограмму, группу крови и резус-фактор, тесты на сифилис, ВИЧ и вирусный гепатит, флюорографию, обследование терапевта и ЭКГ. Специальная гинекологическая диагностика включает бактериологическое исследование вагинального секрета, цитологический анализ мазков из частей влагалища и шейки матки, кольпоскопию, УЗИ органов малого таза с цветным допплеровским картированием. Перед эмболизацией маточных артерий в случае миом необходимо выполнить эндоскопическое исследование RDV с помощью гистероскопии или аспирационной биопсии с гистологической оценкой биопсии. По показаниям проводят магнитный резонанс.
Пациент должен сначала побрить область правого бедра и паха. Эмболизация проводится в день госпитализации, поэтому отделение необходимо вводить натощак. Перед тем, как зацепить нижние конечности и надеть эластичную повязку, вы можете использовать медицинские компрессионные чулки. Непосредственной подготовкой к операции является назначение седативных, противовоспалительных и обезболивающих препаратов, профилактическая антибактериальная терапия, опорожнение мочевого пузыря и катетеризация с помощью катетера Фолея.
Пациент должен сначала побрить область правого бедра и паха. Эмболизация проводится в день госпитализации, поэтому отделение необходимо вводить натощак. Перед тем, как зацепить нижние конечности и надеть эластичную повязку, вы можете использовать медицинские компрессионные чулки. Непосредственной подготовкой к операции является назначение седативных, противовоспалительных и обезболивающих препаратов, профилактическая антибактериальная терапия, опорожнение мочевого пузыря и катетеризация с помощью катетера Фолея.
Possible complications
Осложнения после эмболизации маточной артерии миомой встречаются редко (менее чем в 4% случаев). Наиболее распространенным побочным эффектом считается гематома правого бедра при пункции артерии, которая не требует дополнительного лечения и является саморезорбирующей. Другие возможные осложнения связаны с удалением (миграцией) опухоли в брюшную или маточную полость, некрозом миоматозной ткани и эмболизацией других органов в результате эмболии незапланированные сосуды в силу индивидуальных анатомических особенностей. Эндометрит, пиометрия или перитонит могут быть результатом острой ишемии и некроза ткани и лимфатических узлов миометрия и являются показаниями для экстренной гистерэктомии. При эмболизации проксимальных нисходящих ветвей (шейно-влагалищных) маточной артерии наблюдаются половая дисфункция и сухость влагалища.
Эмболизация маточных артерий при миоме в Москве проводится в клиниках, оснащенных оборудованием для цифровой ангиографии, и эндоваскулярных хирургов, которые прошли специальную подготовку.
Эмболизация маточных артерий при миоме в Москве проводится в клиниках, оснащенных оборудованием для цифровой ангиографии, и эндоваскулярных хирургов, которые прошли специальную подготовку.