ICD-10 codes
Description
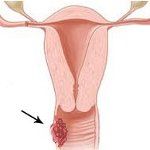
Рак влагалища. Первичное или метастатическое злокачественное поражение слизистой оболочки и стенок влагалищной трубки. Ранняя клиника при раке влагалища отсутствует; появление аномальных кровянистых выделений и болей происходит на поздних стадиях роста опухоли. В диагностике рака влагалища используются гинекологическое исследование, кольпоскопия, цито-морфологическое исследование мазков и биопсийного материала. В лечении рака влагалища применяют хирургическое вмешательство (удаление влагалища и матки), лучевую и химиотерапию.
Additional facts
Рак влагалища обычно локализуется на задней стенке верхней части влагалищной трубки, может распространяться на окружающие ткани и органы (паравагинальную клетчатку, прямую кишку, влагалищно-ректальную перегородку, мочевой пузырь), а также давать отдаленные метастазы. Метастазирование происходит преимущественно лимфогенным путем; метастазы чаще обнаруживаются в подвздошно-обтураторных, аноректальных, сакральных, пахово-бедренных лимфоузлах.
На первичный рак влагалища в гинекологии приходится 1-2% всех злокачественных опухолей женской половой сферы; вторичный (метастатический) - выявляется намного чаще, первичным очагом в этих случаях обычно служит рак шейки матки, эндометрия, саркомы и хорионкарциномы матки, рак яичников и почек.
На первичный рак влагалища в гинекологии приходится 1-2% всех злокачественных опухолей женской половой сферы; вторичный (метастатический) - выявляется намного чаще, первичным очагом в этих случаях обычно служит рак шейки матки, эндометрия, саркомы и хорионкарциномы матки, рак яичников и почек.
Symptoms
Ассоциированные симптомы: Боль во влагалище. Выделения из влагалища (бели). Гнойные выделения из влагалища. Запор. Зуд в интимной зоне у женщин. Изменение аппетита. Изменение веса. Истощение. Кровянистые выделения из влагалища. Ломота в мышцах. Лихорадка. Отсутствие аппетита. Ощущение инородного тела. Ощущение инородного тела во влагалище. Потеря веса. Общая слабость. Увеличение СОЭ.
Classification
Рак влагалища может происходить из эпителиальных клеток ( эктопических), желез влагалища, гладких или поперечно-полосатых мышц его стенки. По гистологическим признакам выделяют плоскоклеточный рак влагалища (в 95% случаев), аденокарциному (эндометриоидную, светлоклеточную); меланому, саркому (лейомиосаркому, рабдомиосаркому).
Рака влагалища классифицируют по TNM критериям (размеру, поражению лимфоузлов, наличию отдаленных метастазов) и стадиям (FIGO). Опухоли с вовлечением наружных гениталий относят к раку вульвы; с распространением на влагалищный отдел шейки матки - к раку шейки матки.
Стадия 0 (Tis). Преинвазивный рак влагалища (in situ).
Стадия I (Tl). Опухолевый процесс ограничивается влагалищем, диаметр первичной опухоли до 2 см.
Стадия II (Т2). Опухолевый рост распространяется на паравагинальные ткани, не доходит до стенок таза; диаметр первичной опухоли свыше 2 см.
Стадия III (ТЗ или N1). Опухолевый рост распространяется на стенки таза, наличие регионарных метастазов.
Стадия IVA (Т4). Рак влагалища прорастает в уретру, мочевой пузырь, прямую кишку, кости таза, промежность; определяются регионарные метастазы.
Стадия IVB (Ml). Наличие отдаленных метастазов рака влагалища.
Рака влагалища классифицируют по TNM критериям (размеру, поражению лимфоузлов, наличию отдаленных метастазов) и стадиям (FIGO). Опухоли с вовлечением наружных гениталий относят к раку вульвы; с распространением на влагалищный отдел шейки матки - к раку шейки матки.
Стадия 0 (Tis). Преинвазивный рак влагалища (in situ).
Стадия I (Tl). Опухолевый процесс ограничивается влагалищем, диаметр первичной опухоли до 2 см.
Стадия II (Т2). Опухолевый рост распространяется на паравагинальные ткани, не доходит до стенок таза; диаметр первичной опухоли свыше 2 см.
Стадия III (ТЗ или N1). Опухолевый рост распространяется на стенки таза, наличие регионарных метастазов.
Стадия IVA (Т4). Рак влагалища прорастает в уретру, мочевой пузырь, прямую кишку, кости таза, промежность; определяются регионарные метастазы.
Стадия IVB (Ml). Наличие отдаленных метастазов рака влагалища.
Reasons
До настоящего времени причины рака влагалища не выяснены, но существуют эндогенные и экзогенные факторы, провоцирующие развитие опухолевого процесса. Фоном для развития рака влагалища могут служить хронические инфекции (прежде всего, ВПЧ 16 и 18 типов), вагиниты, генетическая предрасположенность, аденоз влагалища, эндокринные нарушения ( постменопаузальная гипоэстрогения), снижение иммунного статуса, стрессы, хроническое раздражение стенок влагалища (ношение пессариев при выпадении матки), курение, радиационное воздействие и реконструктивно-пластические операции.
Рак влагалища выявляется преимущественно в возрасте 45-65 лет, причем светлоклеточная аденокарцинома обычно встречается в молодом возрасте (19 - 20 лет), а плоскоклеточный рак - в старшей возрастной группе. Предопухолевые изменения, а также рак шейки матки и рак вульвы повышают риск развития плоскоклеточного рака влагалища. Плоскоклеточный рак влагалища может развиваться на фоне предракового состояния - интраэпителиальной неоплазии (дисплазии) влагалища. Доказано, что возникновение светлоклеточной аденокарциномы влагалища и шейки матки у женщин связано с приемом их матерями диэтилстилбестрола во время беременности, особенно, в первые 16 - 18 недель.
Рак влагалища выявляется преимущественно в возрасте 45-65 лет, причем светлоклеточная аденокарцинома обычно встречается в молодом возрасте (19 - 20 лет), а плоскоклеточный рак - в старшей возрастной группе. Предопухолевые изменения, а также рак шейки матки и рак вульвы повышают риск развития плоскоклеточного рака влагалища. Плоскоклеточный рак влагалища может развиваться на фоне предракового состояния - интраэпителиальной неоплазии (дисплазии) влагалища. Доказано, что возникновение светлоклеточной аденокарциномы влагалища и шейки матки у женщин связано с приемом их матерями диэтилстилбестрола во время беременности, особенно, в первые 16 - 18 недель.
Diagnostics
Диагноз рака влагалища устанавливается гинекологом на основании жалоб, результатов гинекологического осмотра, инструментально-лабораторных исследований (кольпоскопии, цитологического исследования мазков с пораженных участков, биопсии опухоли с гистологическим исследованием материала).
Рак влагалища на ранних стадиях может иметь характер подслизистого инфильтрата, небольшого изъязвления, папиллярных разрастаний. Экзофитная опухоль имеет бугристую поверхность, может легко травмироваться и кровоточить; язвенная опухоль находится в окружении плотного валика; эндофитный рак влагалища с инвазией в окружающие ткани отличается неподвижностью и повышенной плотностью.
Для исключения метастазов первичного рака влагалища выполняют раздельное диагностическое выскабливание слизистой шейки матки и стенок матки, УЗИ органов малого таза, ректороманоскопию, экскреторную урографию, цистоскопию, УЗИ брюшной полости, рентгенографию грудной клетки, маммографию, МРТ и КТ.
Следует дифференцировать рак влагалища от хорионэпителиомы и метастазов рака шейки матки; доброкачественных новообразований влагалища (папиллом, остроконечных кондилом, гемангиом); гиперпластических процессов и эндометриоза; лимфомы; пролежней; кольпитов; сифилитических и туберкулезных язв.
Рак влагалища на ранних стадиях может иметь характер подслизистого инфильтрата, небольшого изъязвления, папиллярных разрастаний. Экзофитная опухоль имеет бугристую поверхность, может легко травмироваться и кровоточить; язвенная опухоль находится в окружении плотного валика; эндофитный рак влагалища с инвазией в окружающие ткани отличается неподвижностью и повышенной плотностью.
Для исключения метастазов первичного рака влагалища выполняют раздельное диагностическое выскабливание слизистой шейки матки и стенок матки, УЗИ органов малого таза, ректороманоскопию, экскреторную урографию, цистоскопию, УЗИ брюшной полости, рентгенографию грудной клетки, маммографию, МРТ и КТ.
Следует дифференцировать рак влагалища от хорионэпителиомы и метастазов рака шейки матки; доброкачественных новообразований влагалища (папиллом, остроконечных кондилом, гемангиом); гиперпластических процессов и эндометриоза; лимфомы; пролежней; кольпитов; сифилитических и туберкулезных язв.
Treatment
При выборе метода и плана лечения рака влагалища необходимо учитывать следующие факторы: локализацию и степень инвазии опухоли в окружающие ткани и органы, стадию и длительность заболевания, общее состояние пациентки, ее возраст, желание иметь детей, побочное действие различных видов терапии. Основными схемами лечения рака влагалища, которые использует современная гинекология, являются хирургическая операция, лучевая и химиотерапия.
При неинвазивном раке влагалища (локализованной форме с моноцентрическим ростом) хирургическое лечение включает электроэксцизию. В случае мультицентрического роста опухоли - вагинэктомию и гистерэктомию. Достаточно эффективными считаются терапия кислотным лазером и криодеструкция опухолевого очага. Химиотерапия в лечении рака влагалища используется реже, в виде местных аппликаций с фторурацилом. В современном лечении преинвазивного рака влагалища применяется фотодинамическая терапия, в случае неэффективности локального воздействия - показана лучевая терапия.
Основным методом лечения инвазивного рака влагалища является радиотерапия (лучевая терапия), включающая дистанционное, внутриполостное (эндовагинальное) и внутритканевое облучение. В зависимости от стадии рака влагалища рентгенотерапию, гамма-терапию и внутриполостное введение радиоактивных препаратов применяют отдельно или в сочетании друг с другом. При запущенных опухолевых процессах проводят облучение зоны поражения, тканей параметрия и тазовых лимфатических узлов.
Показания к хирургическому лечению при инвазивном раке влагалища ограничены. При опухоли верхней трети влагалища пациенткам молодого и среднего возраста выполняют удаление верхней части влагалища с удалением матки и придатков; при сочетании с раком шейки матки - обязательна пангистерэктомия с иссечением тазовых лимфатических узлов. У пациенток с IV рака влагалища, осложненной ректовагинальным или везиковагинальным свищами, проводят экзентерацию малого таза и тазовую лимфаденэктомию.
Возможно сочетание лучевой терапии с химиотерапевтическим и хирургическим лечением.
При неинвазивном раке влагалища (локализованной форме с моноцентрическим ростом) хирургическое лечение включает электроэксцизию. В случае мультицентрического роста опухоли - вагинэктомию и гистерэктомию. Достаточно эффективными считаются терапия кислотным лазером и криодеструкция опухолевого очага. Химиотерапия в лечении рака влагалища используется реже, в виде местных аппликаций с фторурацилом. В современном лечении преинвазивного рака влагалища применяется фотодинамическая терапия, в случае неэффективности локального воздействия - показана лучевая терапия.
Основным методом лечения инвазивного рака влагалища является радиотерапия (лучевая терапия), включающая дистанционное, внутриполостное (эндовагинальное) и внутритканевое облучение. В зависимости от стадии рака влагалища рентгенотерапию, гамма-терапию и внутриполостное введение радиоактивных препаратов применяют отдельно или в сочетании друг с другом. При запущенных опухолевых процессах проводят облучение зоны поражения, тканей параметрия и тазовых лимфатических узлов.
Показания к хирургическому лечению при инвазивном раке влагалища ограничены. При опухоли верхней трети влагалища пациенткам молодого и среднего возраста выполняют удаление верхней части влагалища с удалением матки и придатков; при сочетании с раком шейки матки - обязательна пангистерэктомия с иссечением тазовых лимфатических узлов. У пациенток с IV рака влагалища, осложненной ректовагинальным или везиковагинальным свищами, проводят экзентерацию малого таза и тазовую лимфаденэктомию.
Возможно сочетание лучевой терапии с химиотерапевтическим и хирургическим лечением.
Forecast
Пациентки с раком влагалища должны находиться на диспансерном наблюдении у онкогинеколога с регулярным обследованием (осмотр, УЗИ, цитологическое исследование).
При ранней диагностике и лечении рака влагалища прогноз - благоприятный; при позднем обнаружении заболевания он зависит от стадии развития опухоли и ее морфологической структуры. Пятилетняя выживаемость пациенток после лечения рака влагалища составляет: при I - 65-70%; II - 45-60%; III - 30-35%; IV - 15-20%.
При ранней диагностике и лечении рака влагалища прогноз - благоприятный; при позднем обнаружении заболевания он зависит от стадии развития опухоли и ее морфологической структуры. Пятилетняя выживаемость пациенток после лечения рака влагалища составляет: при I - 65-70%; II - 45-60%; III - 30-35%; IV - 15-20%.