ICD-10 codes
Description
Надпочечниковая недостаточность у детей (гипокортицизм) возникает при повреждении паренхимы надпочечников или при нарушении соединения гипофиз-гипоталамус, регулирующего выработку гормонов периферическими эндокринными железами. Основные симптомы: гиперпигментация кожи, похудание, повышенная утомляемость. При гипокортицизме также отмечаются сердечно-сосудистые и неврологические нарушения. Диагностика ставится на основании определения уровня гормонов, рентгена надпочечников и центральных эндокринных органов. Лечение включает длительную (пожизненную) заместительную гормональную терапию.
Additional facts
Заболевание встречается примерно у 1 человека на 10 000 человек. населения, вдвое чаще у мальчиков. Относительный гипокортицизм наблюдается при 74-86% преждевременных и врожденных пороков развития и обычно носит субклинический характер. Надпочечниковая недостаточность характеризуется длительным бессимптомным течением и появлением клинических симптомов только при полном поражении желез внутренней секреции. Поэтому его ранняя диагностика и лечение - актуальная проблема в педиатрической практике.
Reasons
До 60% случаев надпочечниковой недостаточности в детской эндокринологии связаны с первичной атрофией коры головного мозга на фоне аутоиммунного адреналинеита. Заболевание возникает у детей при сочетании наследственной предрасположенности и экзогенных триггеров (стресс, вирусные инфекции). Заболевание часто сопровождается аутоиммунным тиреоидитом или полигландулярным синдромом 2 типа. Помимо аутоиммунного поражения выделяют следующие причины надпочечниковой недостаточности:
• кровотечение. Кровотечение в паренхиме надпочечников - типичный фактор гипофункции органа у новорожденных. Патология возникает как проявление геморрагического диатеза, который наблюдается в первые дни после рождения ребенка. В раннем детстве недостаточность надпочечников часто ассоциируется с синдромом Уотерхауса-Фридериксена.
• Адренолейкодистрофия. Врожденное заболевание с Х-сцепленным наследованием вызывает до 1-2% всех случаев гипокортицизма у детей. В паренхиме органа накапливаются жировые отложения и усиливаются дистрофические изменения, поэтому синтез гормонов снижается.
• Гипоталамо-гипофизарная патология. В эту группу входит большой список этиологических факторов, наиболее значимыми из которых являются опухоли, кровоизлияния, гранулематозные процессы (саркоидоз, аутоиммунный гипофиз). Иногда причиной становится радиационное поражение гипоталамо-гипофизарной системы.
• Ятрогенные факторы. Нарушения гормонального синтеза возникают при резкой отмене кортикостероидов, длительной терапии антикоагулянтами и противогрибковыми препаратами. Надпочечниковую недостаточность можно увидеть после интубационной анестезии, электронной анестезии. Заболевание является естественным осложнением адреналэктомии.
• кровотечение. Кровотечение в паренхиме надпочечников - типичный фактор гипофункции органа у новорожденных. Патология возникает как проявление геморрагического диатеза, который наблюдается в первые дни после рождения ребенка. В раннем детстве недостаточность надпочечников часто ассоциируется с синдромом Уотерхауса-Фридериксена.
• Адренолейкодистрофия. Врожденное заболевание с Х-сцепленным наследованием вызывает до 1-2% всех случаев гипокортицизма у детей. В паренхиме органа накапливаются жировые отложения и усиливаются дистрофические изменения, поэтому синтез гормонов снижается.
• Гипоталамо-гипофизарная патология. В эту группу входит большой список этиологических факторов, наиболее значимыми из которых являются опухоли, кровоизлияния, гранулематозные процессы (саркоидоз, аутоиммунный гипофиз). Иногда причиной становится радиационное поражение гипоталамо-гипофизарной системы.
• Ятрогенные факторы. Нарушения гормонального синтеза возникают при резкой отмене кортикостероидов, длительной терапии антикоагулянтами и противогрибковыми препаратами. Надпочечниковую недостаточность можно увидеть после интубационной анестезии, электронной анестезии. Заболевание является естественным осложнением адреналэктомии.
Pathogenesis
При гипокортицизме в детском организме определяется абсолютный дефицит глюкокортикоидов и минералокортикоидов, который сопровождается характерными симптомами. О недостатке кортизола свидетельствует нарушение всех видов обмена веществ, задержка роста и развития. Дефицит альдостерона вызывает дисбаланс электролитов и вторичные сердечно-сосудистые нарушения.
При первичной форме заболевания у детей компенсаторно активируется гипоталамо-гипофизарное звено регуляции, что проявляется повышенным синтезом АКТГ. Гормон не может влиять на кору надпочечников, так как в ней происходят дистрофические процессы, но вместе с ним он начинает вырабатывать вещество, стимулирующее меланоциты, что определяет специфическую пигментацию кожи пациентов.
При первичной форме заболевания у детей компенсаторно активируется гипоталамо-гипофизарное звено регуляции, что проявляется повышенным синтезом АКТГ. Гормон не может влиять на кору надпочечников, так как в ней происходят дистрофические процессы, но вместе с ним он начинает вырабатывать вещество, стимулирующее меланоциты, что определяет специфическую пигментацию кожи пациентов.
Classification
В зависимости от клинической картины надпочечниковая недостаточность бывает острой, возникающей в результате травм и кровоизлияний в железах внутренней секреции, и хронической (болезнь Аддисона), что гораздо чаще встречается в практике эндокринологов. По степени тяжести различают стадии компенсации, субкомпенсации и декомпенсации. По локализации патологического процесса гипокортицизм классифицируется на:
• Начальный. Отмечается при повреждении коркового вещества и нормальной работе гипоталамо-гипофизарного звена эндокринной регуляции.
• Среднее. Наблюдается при заболеваниях гипофиза и снижении выработки тропного гормона АКТГ.
• Высшее. Развивается при заболеваниях гипоталамуса и снижении синтеза кортиколиберина.
• Начальный. Отмечается при повреждении коркового вещества и нормальной работе гипоталамо-гипофизарного звена эндокринной регуляции.
• Среднее. Наблюдается при заболеваниях гипофиза и снижении выработки тропного гормона АКТГ.
• Высшее. Развивается при заболеваниях гипоталамуса и снижении синтеза кортиколиберина.
Symptoms
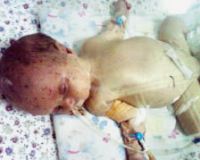
CNI у детей протекает в течение длительного времени с легкими симптомами, а четкие клинические симптомы появляются, когда поражено более 95% паренхимы органа. При врожденных формах заболевания симптомы появляются в первые месяцы жизни ребенка, но не всегда правильно диагностируются. У младенцев основными симптомами сNI являются плохая прибавка в весе, частая рвота и срыгивание, а также нарушения стула.
У детей старшего возраста первым признаком заболевания является слабость и сильная утомляемость в конце дня, что не соответствует уровню умственной и физической активности. Симптомы проходят после ночного отдыха, а затем появляются снова. Характерно похудание и изменение вкусовых предпочтений, а тяга к соленой пище считается патогномоничным признаком. При тяжелой недостаточности минералокортикоидов ребенок может употреблять в пищу чистую соль.
Постепенно присоединяются и другие признаки: диспептические расстройства, снижение артериального давления, которое проявляется головной болью и головокружением. Из-за нарушения работы сердца во время физических упражнений отмечается одышка. Патогномоничный симптом: золотисто-коричневый цвет кожи и слизистых оболочек с наибольшей интенсивностью пигментации в области молочных желез, половых органов, кожных складок и типичных мест натирания одеждой.
ONN (Addison сrisis) имеет 3 фазы. Сначала ребенка беспокоит тошнота и головная боль, пропадает аппетит, снижается давление. Затем возникает сильная слабость, боли в животе, многократная рвота, вследствие чего происходит обезвоживание. О третьей стадии свидетельствует развитие сосудистого коллапса, почечной недостаточности и комы.
Ассоциированные симптомы: Извращение пищевых пристрастий. Пониженное АД. Рвота. Судороги.
У детей старшего возраста первым признаком заболевания является слабость и сильная утомляемость в конце дня, что не соответствует уровню умственной и физической активности. Симптомы проходят после ночного отдыха, а затем появляются снова. Характерно похудание и изменение вкусовых предпочтений, а тяга к соленой пище считается патогномоничным признаком. При тяжелой недостаточности минералокортикоидов ребенок может употреблять в пищу чистую соль.
Постепенно присоединяются и другие признаки: диспептические расстройства, снижение артериального давления, которое проявляется головной болью и головокружением. Из-за нарушения работы сердца во время физических упражнений отмечается одышка. Патогномоничный симптом: золотисто-коричневый цвет кожи и слизистых оболочек с наибольшей интенсивностью пигментации в области молочных желез, половых органов, кожных складок и типичных мест натирания одеждой.
ONN (Addison сrisis) имеет 3 фазы. Сначала ребенка беспокоит тошнота и головная боль, пропадает аппетит, снижается давление. Затем возникает сильная слабость, боли в животе, многократная рвота, вследствие чего происходит обезвоживание. О третьей стадии свидетельствует развитие сосудистого коллапса, почечной недостаточности и комы.
Ассоциированные симптомы: Извращение пищевых пристрастий. Пониженное АД. Рвота. Судороги.
Possible complications
Основное негативное последствие гипокортицизма - надпочечниковый кризис. ONU наиболее опасен для детей в возрасте до 2 лет, у которых в 10 раз больше шансов умереть от этого заболевания, чем у других возрастных групп. Иногда надпочечниковая недостаточность развивается быстро в считанные часы, поэтому врачи не всегда могут успеть оказать полноценную медицинскую помощь малышу, если ситуация возникла за пределами роддома.
Осложнение может иметь 3 формы. Сердечно-сосудистая форма характеризуется спавшимся состоянием, резким увеличением пигментации и снижением температуры тела. При желудочно-кишечном варианте ONE на первый план выходят неукротимая рвота и диарея, поэтому ребенок может умереть от десикоза. При нервно-психической форме наблюдается судорожный синдром и нарушение сознания, которые при отсутствии лечения заканчиваются комой и отеком мозга.
Осложнение может иметь 3 формы. Сердечно-сосудистая форма характеризуется спавшимся состоянием, резким увеличением пигментации и снижением температуры тела. При желудочно-кишечном варианте ONE на первый план выходят неукротимая рвота и диарея, поэтому ребенок может умереть от десикоза. При нервно-психической форме наблюдается судорожный синдром и нарушение сознания, которые при отсутствии лечения заканчиваются комой и отеком мозга.
Diagnostics
Дефицит гормона надпочечников у детей имеет определенные внешние симптомы, поэтому опытный детский эндокринолог может поставить первоначальный диагноз даже при физикальном осмотре ребенка. Врач обращает внимание на цвет кожи, симптомы переутомления, изменения пульса и артериального давления. Специалист проводит тщательный сбор анамнеза, чтобы установить возможные причины гипокортицизма. Для уточнения диагноза назначаются следующие методы:
• КТ надпочечников. Рентгенография рекомендуется для выявления кровоизлияний, очагов дистрофии и других патологических симптомов, которые проявляются первичной надпочечниковой недостаточностью. Для оценки строения гипофиза показана рентгенография седла черепа, КТ головного мозга.
• ЭКГ. Тест используется для подтверждения симптомов гиперкалиемии у детей: высокий и заостренный зубец Т, замедление внутрисердечной проводимости, расширение комплекса QRS. При длительном существовании патологии снижается систолическая емкость и уменьшаются размеры сердца, что подтверждается эхокардиографией.
• Гормональные тесты. При первичном варианте заболевания уровни кортизола и альдостерона в утреннем образце крови будут снижены, а АКТГ будет нормальным или повышенным. При вторичном и третичном гипокортизизме снижается концентрация всех гормонов. При дифференциальной диагностике проводятся стресс-тесты с синактеном. Гормоны также обнаруживаются в слюне и моче.
• Анализы крови. На гемограмме эндокринолог видит относительный лимфоцитоз, умеренную эозинофилию, повышенный гематокрит. С сNI показатели могут быть в норме. Биохимическое исследование выявляет гипонатриемию, гипохлоремию и гиперкалиемию. Реже диагностируются гипогликемия, гипопротеинемия и гиперкетонемия.
• КТ надпочечников. Рентгенография рекомендуется для выявления кровоизлияний, очагов дистрофии и других патологических симптомов, которые проявляются первичной надпочечниковой недостаточностью. Для оценки строения гипофиза показана рентгенография седла черепа, КТ головного мозга.
• ЭКГ. Тест используется для подтверждения симптомов гиперкалиемии у детей: высокий и заостренный зубец Т, замедление внутрисердечной проводимости, расширение комплекса QRS. При длительном существовании патологии снижается систолическая емкость и уменьшаются размеры сердца, что подтверждается эхокардиографией.
• Гормональные тесты. При первичном варианте заболевания уровни кортизола и альдостерона в утреннем образце крови будут снижены, а АКТГ будет нормальным или повышенным. При вторичном и третичном гипокортизизме снижается концентрация всех гормонов. При дифференциальной диагностике проводятся стресс-тесты с синактеном. Гормоны также обнаруживаются в слюне и моче.
• Анализы крови. На гемограмме эндокринолог видит относительный лимфоцитоз, умеренную эозинофилию, повышенный гематокрит. С сNI показатели могут быть в норме. Биохимическое исследование выявляет гипонатриемию, гипохлоремию и гиперкалиемию. Реже диагностируются гипогликемия, гипопротеинемия и гиперкетонемия.
Treatment
При остром надпочечниковом кризисе ребенку требуется неотложная медицинская помощь. Лечение начинают с введения инфузионных растворов, терапии глико- и минералокортикоидами, которые вводятся внутривенно болюсно до стабилизации состояния. Лекарства назначают под контролем электролитного состава крови. После нормализации лабораторных показателей переходят на поддерживающую терапию.
Главный принцип терапии хронического гипокортицизма - подбор адекватных доз гормонов надпочечников для постоянной заместительной терапии. Детские эндокринологи предпочитают гидрокортизон, потому что он обладает глюкокортикоидной и минералокортикоидной активностью. Дозировки и кратность приема подбираются с учетом физиологического ритма надпочечников.
Гормональная терапия проводится под постоянным контролем врача, дозировка препаратов увеличивается в периоды нарушения функционального состояния организма. При стрессах, травмах, операциях суточную норму увеличивают в 2-3 раза, иногда показан переход с перорального на парентеральное введение. Перед небольшими лечебными процедурами рекомендуется только одна дополнительная доза.
Главный принцип терапии хронического гипокортицизма - подбор адекватных доз гормонов надпочечников для постоянной заместительной терапии. Детские эндокринологи предпочитают гидрокортизон, потому что он обладает глюкокортикоидной и минералокортикоидной активностью. Дозировки и кратность приема подбираются с учетом физиологического ритма надпочечников.
Гормональная терапия проводится под постоянным контролем врача, дозировка препаратов увеличивается в периоды нарушения функционального состояния организма. При стрессах, травмах, операциях суточную норму увеличивают в 2-3 раза, иногда показан переход с перорального на парентеральное введение. Перед небольшими лечебными процедурами рекомендуется только одна дополнительная доза.
Forecast
При правильном выборе гормональной терапии удается устранить неприятные симптомы и стабилизировать состояние ребенка. Критериями адекватности лечения являются: нормализация артериального давления, физиологическая прибавка в весе, отсутствие изменения цвета кожи. Прогноз в целом благоприятный при хронических формах недостаточности, а острый гипокортикоз без экстренного лечения фатален.
Учитывая разнообразие причин и частую аутоиммунную природу патологии, конкретных профилактических мер не разработано. Врачи рекомендуют ограничить стрессовые воздействия, придерживаясь противоэпидемических мер по профилактике вирусных инфекций. Вторичная профилактика осложнений гипокортицизма включает постановку ребенка на учет в поликлинике и динамическое наблюдение эндокринолога (1 раз в квартал).
Учитывая разнообразие причин и частую аутоиммунную природу патологии, конкретных профилактических мер не разработано. Врачи рекомендуют ограничить стрессовые воздействия, придерживаясь противоэпидемических мер по профилактике вирусных инфекций. Вторичная профилактика осложнений гипокортицизма включает постановку ребенка на учет в поликлинике и динамическое наблюдение эндокринолога (1 раз в квартал).
References
1. Детская эндокринология: учебник/ И.И. Дедов, В.А. Петеркова, О.А. Малиевский, Т.Ю. Ширяева. 2016.
2. Первичная надпочечниковая недостаточность. Клинические рекомендации МЗ РФ. 2016.
3. Клинические рекомендации по ведению и терапии новорожденных с заболеваниями надпочечников/ Д.О. Иванов, Мавропуло. 2016.
4. Надпочечниковая недостаточность у детей. Клинический протокол МЗ РК. 2013.
2. Первичная надпочечниковая недостаточность. Клинические рекомендации МЗ РФ. 2016.
3. Клинические рекомендации по ведению и терапии новорожденных с заболеваниями надпочечников/ Д.О. Иванов, Мавропуло. 2016.
4. Надпочечниковая недостаточность у детей. Клинический протокол МЗ РК. 2013.