ICD-10 codes
- ICD-10
- L04 Acute lymphadenitis
Description
Это форма острого воспаления лимфатических узлов неспецифической или специфической этиологии, сопровождающаяся образованием гнойного экссудата. Характеризуется увеличением, уплотнением, болезненностью пораженного участка, покраснением кожи, появлением симптома колебаний, лихорадки и других признаков интоксикации организма. Диагностика проводится с использованием клинического обследования, лабораторных и инструментальных методик (УЗДГ, КТ лимфатических узлов, пункция). Комплексное лечение - хирургическое вскрытие и санация поражения, медикаментозная терапия, физиотерапия.
Additional facts
Среди патологий мягких тканей острый лимфаденит занимает одно из первых мест. Появление гнойных форм составляет 20-35% от общего числа воспалительных заболеваний в челюстно-лицевой области. 46,5% детей проходят стационарное лечение с осложненным течением лимфаденита, что связано со структурной и функциональной незрелостью лимфатической системы и диагностическими ошибками. Неспецифический процесс характеризуется осенне-зимней и весенней сезонностью. Распространение специфического лимфаденита (поздняя гниль, туляремия, клещевой энцефалит) имеет четкую географию (Дальний Восток, Центральная Азия, Китай, Африка).
Reasons
Наиболее значимым возбудителем (в 94% случаев) является стафилококк (золотистый, эпидермальный) - в форме монокультуры или в сочетании со стрептококками, кишечной палочкой, анаэробами. Этиологическая характеристика заболевания постоянно меняется, что связано с появлением новых штаммов, повышением устойчивости к антибиотикам. Более детальное изучение содержимого лимфатических узлов позволяет выявить вирусы (Эпштейна-Барр, цитомегаловирус), хламидиоз. Специфические варианты встречаются при участии микобактерий, бледной трепонемы, токсоплазмы, грибковой флоры.
Гнойный лимфаденит почти всегда имеет вторичный характер, обусловленный распространением инфекционных агентов из основного очага через лимфатические или кровеносные сосуды. Источником воспалительной реакции являются патологические состояния из нескольких мест:
• Зубные инфекции. Одонтогенные расстройства, как наиболее распространенный этиологический фактор, составляют 47% неспецифических форм патологии. В стоматологическом кабинете повреждение подчелюстной области и подбородка является результатом альвеолита, периодонтита, периостита и остеомиелита челюсти.
• Заболевания органов ЛОР. Они являются второй наиболее частой причиной: тонзилогенные и отогенные процессы составляют четверть случаев. Цервикальные и подчелюстные лимфатические узлы воспаляются у пациентов со стенокардией (лакунарная, осложненная паратонзиллитом, периглоттальным абсцессом), фарингитом, аденоидитом. Абсцессы также сопровождаются средним отитом, мастоидитом, острым синуситом.
• Патология кожи и мягких тканей. В дерматологии лимфаденит возникает в результате микробной экземы, пиодермии (кипения, карбункула, эктимы), трихофитии инфильтративного нагноения, рожи. Хирурги сталкиваются с гнойными поражениями лимфатических узлов при инфицированных ранах, абсцессах и флегмонах, панариции. Такая реакция характерна для тромбофлебита, остеомиелита (если гной разрывается с образованием свищей).
• Заболевания мочеполовой системы. Гнойный паховый лимфаденит чаще всего указывает на венерические заболевания. Входит в состав симптомов воспалительной патологии органов малого таза (хламидии, уреаплазмоз, гонорея), половых органов и кожи промежности (вульвит, баланит, герпес).
У детей существует связь между гнойным воспалением и острыми респираторными вирусными инфекциями, скарлатиной и мононуклеозом. У определенного количества пациентов причиной является конкретная инфекция: туберкулез, сифилис, токсоплазмоз. На лимфатические узлы влияют туляремия, чума, актиномикоз и ряд других заболеваний. По сравнению с инфекционными, роль травматических факторов незначительна - если микробы попадают прямо в узел через открытую рану, то проверяется первичный лимфаденит. Риск образования абсцесса возрастает у лиц с ослаблением общей реактивности организма (переохлаждение, частые и длительные стрессы, иммунодефициты, хронические заболевания).
Гнойный лимфаденит почти всегда имеет вторичный характер, обусловленный распространением инфекционных агентов из основного очага через лимфатические или кровеносные сосуды. Источником воспалительной реакции являются патологические состояния из нескольких мест:
• Зубные инфекции. Одонтогенные расстройства, как наиболее распространенный этиологический фактор, составляют 47% неспецифических форм патологии. В стоматологическом кабинете повреждение подчелюстной области и подбородка является результатом альвеолита, периодонтита, периостита и остеомиелита челюсти.
• Заболевания органов ЛОР. Они являются второй наиболее частой причиной: тонзилогенные и отогенные процессы составляют четверть случаев. Цервикальные и подчелюстные лимфатические узлы воспаляются у пациентов со стенокардией (лакунарная, осложненная паратонзиллитом, периглоттальным абсцессом), фарингитом, аденоидитом. Абсцессы также сопровождаются средним отитом, мастоидитом, острым синуситом.
• Патология кожи и мягких тканей. В дерматологии лимфаденит возникает в результате микробной экземы, пиодермии (кипения, карбункула, эктимы), трихофитии инфильтративного нагноения, рожи. Хирурги сталкиваются с гнойными поражениями лимфатических узлов при инфицированных ранах, абсцессах и флегмонах, панариции. Такая реакция характерна для тромбофлебита, остеомиелита (если гной разрывается с образованием свищей).
• Заболевания мочеполовой системы. Гнойный паховый лимфаденит чаще всего указывает на венерические заболевания. Входит в состав симптомов воспалительной патологии органов малого таза (хламидии, уреаплазмоз, гонорея), половых органов и кожи промежности (вульвит, баланит, герпес).
У детей существует связь между гнойным воспалением и острыми респираторными вирусными инфекциями, скарлатиной и мононуклеозом. У определенного количества пациентов причиной является конкретная инфекция: туберкулез, сифилис, токсоплазмоз. На лимфатические узлы влияют туляремия, чума, актиномикоз и ряд других заболеваний. По сравнению с инфекционными, роль травматических факторов незначительна - если микробы попадают прямо в узел через открытую рану, то проверяется первичный лимфаденит. Риск образования абсцесса возрастает у лиц с ослаблением общей реактивности организма (переохлаждение, частые и длительные стрессы, иммунодефициты, хронические заболевания).
Pathogenesis
Воспаление является свидетельством барьерной (защитной) функции узлов. Сначала процесс носит реактивный или серозный характер, сопровождается отеком, сосудистым скоплением и задержкой лимфы. Дальнейшее развитие инфекции приводит к проникновению возбудителя в лимфоидные структуры. Наблюдается пролиферация клеточных элементов: увеличивается количество лимфоцитов (преимущественно незрелых), нейтрофилов и макрофагов. Микробы и экзотоксины стимулируют хемотаксис лейкоцитов и их гибель (в том числе при фагоцитозе), что сопровождается образованием гноя. Как правило, морфологические изменения ограничены капсулой, но существует риск деструктивных форм, вовлекающих окружающие области под воздействием протеолитических ферментов.
Classification
Классификация острого гнойного лимфаденита, используемая в практической хирургии, должна отражать характер патологического состояния в клинической диагностике. Для получения исчерпывающей информации о происходящих изменениях учитываются следующие критерии:
Из-за происхождения различают вторичный (инфекционный) и первичный (травматический) процесс. В свою очередь, микробиологические формы неспецифичны и специфичны. Последние представлены туберкулезным, сифилитическим, грибковым сортами.
• Путь проникновения. В зависимости от расположения очага инфекционного заболевания лимфаденит делится на одонтогенный (в результате повреждения зубов) и неодонтогенный. К последним относятся стоматогенные, отогенные, миндалины, носороги, дерматогенные (соответственно поражающие слизистую оболочку рта, ушей, миндалин, носа, кожи).
• Распространенность. Поскольку распространение гнойного лимфаденита является изолированным (локальным), регионарным (включает несколько узлов в одной или соседних областях) и генерализованным (затрагивает три или более групп). Патологическое состояние может охватывать несколько областей: шейный, подчелюстный, подмышечный, паховый.
• Степень расширения лимфатических узлов. Оценивая воспалительную реакцию лимфоидных образований, принято различать несколько степеней ее увеличения: от 0,5 до 1,5 см в диаметре (сначала); 1,5-2,5 см (второй); до 3,5 см или более (третий).
Заболевание проходит несколько клинических и морфологических стадий развития. Сначала возникает простой (серозный) лимфаденит, а затем воспаление приобретает гнойный характер (абсцесс). Без надлежащего лечения развивается аденофлегмон.
Из-за происхождения различают вторичный (инфекционный) и первичный (травматический) процесс. В свою очередь, микробиологические формы неспецифичны и специфичны. Последние представлены туберкулезным, сифилитическим, грибковым сортами.
• Путь проникновения. В зависимости от расположения очага инфекционного заболевания лимфаденит делится на одонтогенный (в результате повреждения зубов) и неодонтогенный. К последним относятся стоматогенные, отогенные, миндалины, носороги, дерматогенные (соответственно поражающие слизистую оболочку рта, ушей, миндалин, носа, кожи).
• Распространенность. Поскольку распространение гнойного лимфаденита является изолированным (локальным), регионарным (включает несколько узлов в одной или соседних областях) и генерализованным (затрагивает три или более групп). Патологическое состояние может охватывать несколько областей: шейный, подчелюстный, подмышечный, паховый.
• Степень расширения лимфатических узлов. Оценивая воспалительную реакцию лимфоидных образований, принято различать несколько степеней ее увеличения: от 0,5 до 1,5 см в диаметре (сначала); 1,5-2,5 см (второй); до 3,5 см или более (третий).
Заболевание проходит несколько клинических и морфологических стадий развития. Сначала возникает простой (серозный) лимфаденит, а затем воспаление приобретает гнойный характер (абсцесс). Без надлежащего лечения развивается аденофлегмон.
Symptoms
Гнойный процесс является продолжением серозного процесса, который наблюдается при снижении сопротивляемости организма, раннем лечении, отсроченном диагнозе или неправильно выбранной терапии. Заболевание проявляется в нарушении общего самочувствия с лихорадкой до фебрильного числа (39 ° С), ознобом, недомоганием, болью в теле и снижением аппетита. Отравление у ребенка также проявляется бледностью, сухостью кожи и слизистых оболочек, вялостью, астенией и нарушениями сна.
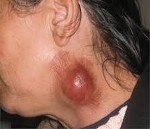
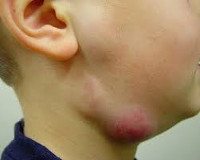
При осмотре пораженного участка обнаруживаются отеки без четких границ, что приводит к видимой асимметрии. Кожа над очагом воспаления гиперемирована, напряжена и не будет морщинистой. Пальпация узелков болезненна, приобретает плотно-упругую консистенцию и имеет ограниченную подвижность из-за периаденита. Плавление тканей (образование абсцесса) определяется явлением колебаний в центре вздутия - колебаниями экссудата при резких движениях. Лимфатические узлы обычно не сливаются с кожей и окружающей тканью.
В некоторых случаях среди локальных изменений можно выявить признаки воспалительных поражений лимфатических сосудов (лимфангит). Затем вы можете видеть, что плотный болезненный шнур идет к расширенному узлу входной двери инфекции, который определяется снаружи линейным покраснением (узкой полоской на коже). Активная воспалительная реакция в области первичных нарушений дополняет клиническую картину рядом сопутствующих симптомов (изо рта, горла, мочеполового тракта ).
Ассоциированные симптомы: Общая слабость. Лейкоцитоз. Ломота в теле. Недомогание. Нейтрофилез. Озноб.
При осмотре пораженного участка обнаруживаются отеки без четких границ, что приводит к видимой асимметрии. Кожа над очагом воспаления гиперемирована, напряжена и не будет морщинистой. Пальпация узелков болезненна, приобретает плотно-упругую консистенцию и имеет ограниченную подвижность из-за периаденита. Плавление тканей (образование абсцесса) определяется явлением колебаний в центре вздутия - колебаниями экссудата при резких движениях. Лимфатические узлы обычно не сливаются с кожей и окружающей тканью.
В некоторых случаях среди локальных изменений можно выявить признаки воспалительных поражений лимфатических сосудов (лимфангит). Затем вы можете видеть, что плотный болезненный шнур идет к расширенному узлу входной двери инфекции, который определяется снаружи линейным покраснением (узкой полоской на коже). Активная воспалительная реакция в области первичных нарушений дополняет клиническую картину рядом сопутствующих симптомов (изо рта, горла, мочеполового тракта ).
Ассоциированные симптомы: Общая слабость. Лейкоцитоз. Ломота в теле. Недомогание. Нейтрофилез. Озноб.
Possible complications
Если острое воспаление не прекращается вовремя, капсула тает с прорывом гноя в окружающие волокна. В этом случае наблюдается обратный процесс, называемый аденофлегмоной. Локализация в шейном отделе сопровождается быстрым течением с быстрым распространением гноя по межфазным пространствам. Прорыв экссудата в другие анатомические области (органы, полости) приводит к образованию свищей, абсцессов и медиастинита. Инфекция может достигать венозных сосудов (тромбофлебит) или попадать в кровоток с развитием септикопиемии.
Diagnostics
Предварительный диагноз устанавливается на основании клинических данных - осмотра (жалобы, история болезни), осмотра и пальпации лимфоидных образований. Область вероятного локализации первичной инфекции также подлежит физическому осмотру. Для выяснения причины и характера нарушений необходим набор лабораторных и инструментальных методов:
• Общий анализ крови. Общими признаками, указывающими на воспалительные изменения в организме, являются лейкоцитоз и повышение СОЭ. По их уровню и другим показателям (смещение лейкоцитов влево, гранулярность токсических гранулоцитов) можно судить о тяжести инфекционных нарушений. Бактериальная патология, по результатам клинического анализа крови, проявляется нейтрофилией, а вирусная - лимфомоноцитозом.
УЗИ лимфатических узлов позволяет определить размер, форму, структуру, контуры, глубину, отношение к близлежащим тканям и наличие осложнений. По данным ультразвуковой доплерометрии, гнойный лимфаденит сопровождается увеличением размеров, утолщением и утолщением клубеньковой капсулы, неоднородностью структуры с анэхогенными участками и наличием зон без кровотока.
• КТ пораженных участков. Это самый точный метод визуализации в клинической практике. Компьютерная томография может помочь вам определить размер, расположение воспаленных структур, наличие абсцесса и распространение гноя. Определяет первичные изменения в легких и других органах.
• Пункция лимфатических узлов. Выявление признаков образования абсцесса требует диагностической пункции лимфатических узлов. Полученный экссудат подвергают микроскопическому и бактериологическому исследованию с определением чувствительности к противомикробным препаратам. Чтобы исключить определенные аномалии, кусочек ткани, удаленный с помощью пункции или биопсии тонкой иглой, отправляется на гистологический анализ.
Для более детального исследования назначают УЗИ лимфатических сосудов, лимфографию, лимфосцинтиграфию. Диагноз гнойного лимфаденита, вызванного специфической флорой, требует использования дополнительных методик. Инфекция туберкулеза подтверждается туберкулиновыми пробами (Манту, Кох, Пирке) и сифилисом - серологическими реакциями (RW, RMP, ELISA, RPGA, RIBT).
Диагноз проводится гнойным хирургом с привлечением врачей из смежных областей. Учитывая локализацию первичного процесса, может потребоваться консультация стоматолога, отоларинголога, дерматолога Если подозревается конкретная этиология, пациент должен обратиться к специалисту по инфекционным заболеваниям, специалисту по туберкулезу или венерологу. Дифференциальный диагноз проводится для хронических форм, лимфаденопатий с лимфобластным лейкозом и лимфогранулематозом, а также для метастазов злокачественных опухолей. Гнойная атерома, абсцессы и флегмона должны быть исключены.
• Общий анализ крови. Общими признаками, указывающими на воспалительные изменения в организме, являются лейкоцитоз и повышение СОЭ. По их уровню и другим показателям (смещение лейкоцитов влево, гранулярность токсических гранулоцитов) можно судить о тяжести инфекционных нарушений. Бактериальная патология, по результатам клинического анализа крови, проявляется нейтрофилией, а вирусная - лимфомоноцитозом.
УЗИ лимфатических узлов позволяет определить размер, форму, структуру, контуры, глубину, отношение к близлежащим тканям и наличие осложнений. По данным ультразвуковой доплерометрии, гнойный лимфаденит сопровождается увеличением размеров, утолщением и утолщением клубеньковой капсулы, неоднородностью структуры с анэхогенными участками и наличием зон без кровотока.
• КТ пораженных участков. Это самый точный метод визуализации в клинической практике. Компьютерная томография может помочь вам определить размер, расположение воспаленных структур, наличие абсцесса и распространение гноя. Определяет первичные изменения в легких и других органах.
• Пункция лимфатических узлов. Выявление признаков образования абсцесса требует диагностической пункции лимфатических узлов. Полученный экссудат подвергают микроскопическому и бактериологическому исследованию с определением чувствительности к противомикробным препаратам. Чтобы исключить определенные аномалии, кусочек ткани, удаленный с помощью пункции или биопсии тонкой иглой, отправляется на гистологический анализ.
Для более детального исследования назначают УЗИ лимфатических сосудов, лимфографию, лимфосцинтиграфию. Диагноз гнойного лимфаденита, вызванного специфической флорой, требует использования дополнительных методик. Инфекция туберкулеза подтверждается туберкулиновыми пробами (Манту, Кох, Пирке) и сифилисом - серологическими реакциями (RW, RMP, ELISA, RPGA, RIBT).
Диагноз проводится гнойным хирургом с привлечением врачей из смежных областей. Учитывая локализацию первичного процесса, может потребоваться консультация стоматолога, отоларинголога, дерматолога Если подозревается конкретная этиология, пациент должен обратиться к специалисту по инфекционным заболеваниям, специалисту по туберкулезу или венерологу. Дифференциальный диагноз проводится для хронических форм, лимфаденопатий с лимфобластным лейкозом и лимфогранулематозом, а также для метастазов злокачественных опухолей. Гнойная атерома, абсцессы и флегмона должны быть исключены.
Treatment
Эффективное лечение достигается только при комплексном воздействии на патологию с использованием хирургических и консервативных методов. Абсцесс или наличие аденофлегмоны являются показателем для открытия очага поражения, эвакуации гноя, промывания и дренирования раны. Некротическая ткань и разрушенные узлы удаляются. Операция проводится хирургом в больнице под местной анестезией.
В послеоперационном периоде пациент нуждается в постельном режиме с ограниченным движением в пораженной области и в легко усваиваемой диете. Назначают антибактериальные и детоксикационные препараты, нестероидные противовоспалительные препараты, десенсибилизирующие препараты. Проводятся перевязочные материалы с гиперосмолярной и антимикробной мазями, кожа обрабатывается антисептиками. Восстановительный период предполагает использование определенных физиотерапевтических процедур (УВЧ, электрофорез, гальваническая и магнитотерапия).
В послеоперационном периоде пациент нуждается в постельном режиме с ограниченным движением в пораженной области и в легко усваиваемой диете. Назначают антибактериальные и детоксикационные препараты, нестероидные противовоспалительные препараты, десенсибилизирующие препараты. Проводятся перевязочные материалы с гиперосмолярной и антимикробной мазями, кожа обрабатывается антисептиками. Восстановительный период предполагает использование определенных физиотерапевтических процедур (УВЧ, электрофорез, гальваническая и магнитотерапия).
References
1. Общая хирургия: учебник/ Петров С.В. 2010.
2. Лимфадениты, лимфангоиты, лимфоаденопатии челюстно-лицевой области: учеб. -метод. пособие/ Н. Н. Черченко - 2007.
3. Лимфаденопатия и лимфаденит у детей: диагностика и лечение / М.С. Савенкова, А.А. Афанасьева, А. Абдуллаев, Л.Ю. Неижко// Трудный пациент. 2008 - №12.
4. Диагностика и тактика лечения шейного лимфаденита/ Скорляков В.В., Бабиев В.Ф., Кещян С.С., Стагниева И.В., Бойко Н.В. Молодой ученый. 2017. №16.
2. Лимфадениты, лимфангоиты, лимфоаденопатии челюстно-лицевой области: учеб. -метод. пособие/ Н. Н. Черченко - 2007.
3. Лимфаденопатия и лимфаденит у детей: диагностика и лечение / М.С. Савенкова, А.А. Афанасьева, А. Абдуллаев, Л.Ю. Неижко// Трудный пациент. 2008 - №12.
4. Диагностика и тактика лечения шейного лимфаденита/ Скорляков В.В., Бабиев В.Ф., Кещян С.С., Стагниева И.В., Бойко Н.В. Молодой ученый. 2017. №16.