МКБ-10 коды
- МКБ-10
- I88 Неспецифический лимфаденит
- D36.0 Доброкачественное новообразование лимфатических узлов
- D47.9 Новообразование неопределенного или неизвестного характера лимфоидной, кроветворной и родственных им тканей неуточненное
- C96.7 Другие уточненные злокачественные новообразования лимфоидной, кроветворной и родственных им тканей
- C96 Другие и неуточненные злокачественные новообразования лимфоидной, кроветворной и родственных им тканей (гематобластоз, гематосаркома)
- C96.9 Злокачественное новообразование лимфоидной, кроветворной и родственных им тканей неуточненное
- D36 Доброкачественное новообразование других и неуточненных локализаций (атеромы нагноившиеся)
- D76.0 Гистиоцитоз из клеток Лангерганса, не классифицированный в других рубриках
|
|
Вступление
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: D36.0, D47.9, D76, D86.1, I88.1, С96.
Год утверждения (частота пересмотра): 2018.
Возрастная категория: Взрослые.
Год окончания действия: 2020.
ID: 133.
Разработчик клинической рекомендации.
• Национальное гематологическое общество.
Год утверждения (частота пересмотра): 2018.
Возрастная категория: Взрослые.
Год окончания действия: 2020.
ID: 133.
Разработчик клинической рекомендации.
• Национальное гематологическое общество.
|
|
 Список сокращений
Список сокращений
АЛТ - аланинаминотрансфераза.
АСТ - аспартатаминотрансфераза.
ВИЧ - вирус иммунодефицита человека.
ДНК - дезоксирибонуклеиновая кислота.
ИФА - иммуноферментный анализ.
КТ - компьютерная томография.
ЛАП - лимфаденопатия.
ЛДГ - лактатдегидрогеназа.
МРТ - магнитно-резонансная томография.
НПВС - нестероидные противовоспалительные средства.
ПЦР - полимеразная цепная реакция.
РКИ - рандомизированное контролируемое исследование.
СОЭ - скорость оседания эритроцитов.
СПИД - синдром приобретенного иммунодефицита.
УЗИ - ультразвуковое исследование.
CMV - цитомегаловирус.
EBV - эпштейн-Барр вирус.
HHV-6 - герпес вирус человека 6 типа.
HSV - вирус простого герпеса 1, 2 типов.
Ig - иммуноглобулин.
VCA - капсидный антиген вируса Эпштейн-Барр.
УДД- уровень достоверности доказательств.
УУР - уровень убедительности рекомендаций.
АСТ - аспартатаминотрансфераза.
ВИЧ - вирус иммунодефицита человека.
ДНК - дезоксирибонуклеиновая кислота.
ИФА - иммуноферментный анализ.
КТ - компьютерная томография.
ЛАП - лимфаденопатия.
ЛДГ - лактатдегидрогеназа.
МРТ - магнитно-резонансная томография.
НПВС - нестероидные противовоспалительные средства.
ПЦР - полимеразная цепная реакция.
РКИ - рандомизированное контролируемое исследование.
СОЭ - скорость оседания эритроцитов.
СПИД - синдром приобретенного иммунодефицита.
УЗИ - ультразвуковое исследование.
CMV - цитомегаловирус.
EBV - эпштейн-Барр вирус.
HHV-6 - герпес вирус человека 6 типа.
HSV - вирус простого герпеса 1, 2 типов.
Ig - иммуноглобулин.
VCA - капсидный антиген вируса Эпштейн-Барр.
УДД- уровень достоверности доказательств.
УУР - уровень убедительности рекомендаций.
Термины и определения
Генерализованная лимфаденопатия. Увеличение лимфатических узлов в двух или более несмежных зонах.
Конституциональная лимфаденопатия. Встречается у детей и крайне редко у взрослых астенического телосложения и характеризуется значительной давностью лимфаденопатии.
Лимфаденит. Увеличение лимфатического узла, обусловленное воспалительной реакцией непосредственно в ткани узла. При этом воспалительная реакция вызвана тем, что возбудитель или иные субстанции попадают непосредственно в лимфатический узел.
Лимфаденопатия (ЛАП). Увеличение лимфатических узлов любой природы. Термин носит исключительно обобщающий характер. Понятие «лимфаденопатия» употребляется при обсуждении дифференциального диагноза и для обозначения случаев, когда диагноз по разным причинам так и не был установлен.
Локальная лимфаденопатия. Это увеличение строго одной группы лимфатических узлов или нескольких групп, расположенных в одной или двух смежных анатомических областях.
Незначимая лимфаденопатия. Увеличение лимфатических узлов подчелюстных и/или паховых областей у детей и молодых людей, связанное с их близостью к «входным воротам» множества инфекций, большинство из которых протекают субклинически.
Остаточная лимфаденопатия. Наличие остаточного лимфатического узла, после перенесенной инфекции, сопровождающейся лимфаденитом. Она может быть, как локальной, так и генерализованной.
Реактивная гиперплазия лимфатического узла. Увеличение лимфатического узла, обусловленное иммунной реакцией на удаленный очаг инфекции, генерализованную инфекцию, аутоиммунные процессы.
Конституциональная лимфаденопатия. Встречается у детей и крайне редко у взрослых астенического телосложения и характеризуется значительной давностью лимфаденопатии.
Лимфаденит. Увеличение лимфатического узла, обусловленное воспалительной реакцией непосредственно в ткани узла. При этом воспалительная реакция вызвана тем, что возбудитель или иные субстанции попадают непосредственно в лимфатический узел.
Лимфаденопатия (ЛАП). Увеличение лимфатических узлов любой природы. Термин носит исключительно обобщающий характер. Понятие «лимфаденопатия» употребляется при обсуждении дифференциального диагноза и для обозначения случаев, когда диагноз по разным причинам так и не был установлен.
Локальная лимфаденопатия. Это увеличение строго одной группы лимфатических узлов или нескольких групп, расположенных в одной или двух смежных анатомических областях.
Незначимая лимфаденопатия. Увеличение лимфатических узлов подчелюстных и/или паховых областей у детей и молодых людей, связанное с их близостью к «входным воротам» множества инфекций, большинство из которых протекают субклинически.
Остаточная лимфаденопатия. Наличие остаточного лимфатического узла, после перенесенной инфекции, сопровождающейся лимфаденитом. Она может быть, как локальной, так и генерализованной.
Реактивная гиперплазия лимфатического узла. Увеличение лимфатического узла, обусловленное иммунной реакцией на удаленный очаг инфекции, генерализованную инфекцию, аутоиммунные процессы.
Описание
Лимфаденопатия. Увеличение лимфатических узлов (более 1,0 - 1,5 паховых более 2,0 см) любой природы, относящееся к числу наиболее частых клинических симптомов, требующих проведения дифференциального диагноза.
Причины
Зависят от причины, вызывающей лимфаденопатию (Приложение Г1, Г2).
Эпидемиология
Распространенность неизвестна (Приложение Г3).
Классификация
1,5 Классификация:
По природе увеличения лимфоузлов[1-3]:• опухолевые формы;
• неопухолевые формы.
По распространенности процесса [1-3 ]:
• локальная ЛАП - это увеличение строго одной группы лимфатических узлов или нескольких групп, расположенных в одной или двух смежных анатомических областях (наличие первичного очага не обязательно);
• генерализованная ЛАП - увеличение лимфатических узлов в двух или более несмежных зонах.
По длительности [1-3]:
• непродолжительная ЛАП - длящаяся менее 2-х месяцев;
• затяжная ЛАП - длящаяся более 2-х месяцев.
По характеру течения [1-3 ]:
• острая;
• хроническая;
• рецидивирующая.
Клиническая картина
Появление одного и/или группы увеличенных лимфатических узлов на фоне полного здоровья или на фоне конституциональных симптомов (лихорадка, потливость, снижение массы тела, слабость, тошнота, миалгии, артралгии ), с или без локальных симптомов (отек, гиперемия кожных покровов, нарушение целостности кожных покровов, боль в области увеличенного лимфатического узла ) [1-9].
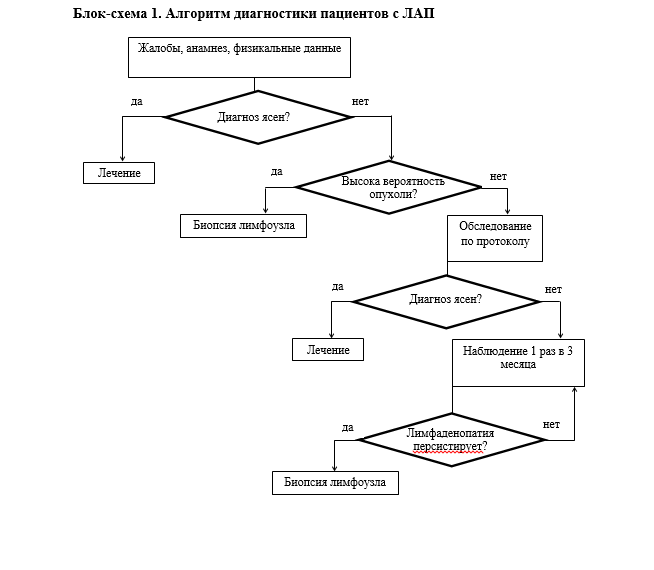
Диагностика
Многие рекомендованные методы диагностики заболевания и связанных с ним состояний имеют ограниченную доказательную базу (в соответствии с шкалами оценки УДД и УУР) по причине отсутствия посвященных им клинических исследований. Невзирая на это, они являются необходимыми элементами обследования пациента для установления диагноза и выбора тактики лечения, так как более эффективные и доказанные методы в настоящее время не разработаны.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Значение клинических признаков при лимфаденопатиях указано в приложении Г1.
• Рекомендуется всем пациентам с ЛАПпроводить сбор анaмнеза заболевания о времени появления лимфаденопатии и наличию предшествующих ей факторов (инфекционные заболевания, контакт с животными, поездки в эндемичные очаги, применение лекарственных препаратов ( см Приложение Г4), динамика жалоб (изменение размеров и болевого синдрома с течением времени); образ жизни пациентов, род занятий, профессия для верификации диагноза [1-12,14,15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Связь образа жизни, профессии и рода занятий указана в приложение Г2.
- измерение роста и массы тела для определения степени похудания, температуры тела для выявления лихорадки;
- оценку состояния кожных покровов и видимых слизистых оболочек, для определения наличия изменения цвета кожных покровов, патологических высыпаний и образований, следов от кошачьих царапин и укусов насекомых, наличие имплантов и татуировок, воспалительные изменения слизистых оболочек;
- пальпацию периферических лимфатических узлов для оценки локализации, размера, плотности, спаянности с окружающими тканями, болезненности, цвета кожных покровов над лимфоузлом;
- оценку костно-суставной системы методом пальпации для выявления деформаций, припухлости и отека суставов;
Осмотр грудной клетки, перкуссия и аускультация легких для выявления деформации грудной клетки, наличия притупления/коробочного звука, хрипов или жесткого дыхания;
- осмотр области сердца, перкуссия и аускультация сердца для выявления деформации грудины, смещения верхушечного толчка, расширения границ сердца, изменения ритма и тонов;
- осмотр, перкуссия и пальпация живота для выявления наличия гепато- и/или спленомегалии;
- пальпацию щитовидной железы для выявления наличия очаговых образований;
- пальпацию молочных желез (у женщин) для выявления очаговых образований;
- поколачивание по поясничным областям для выявления болезненности [1 - 4, 6-9, 14, 16, 17].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. В шейной области за лимфоузлы часто принимают - боковые и срединные кисты шеи, заболевания слюнных желез, извитость (кинкинг - синдром) и аневризмы сонных артерий (при пальпации выявляется пульсация), последствия перенесенного миозита или травматического повреждения грудино-ключично-сосцевидной мышцы в виде оссификации или склерозирования и уплотнения ее части, меганофиз VII шейного позвонка (шейные ребра - ортопедическая аномалия, как правило, двусторонняя), уплотнение соединительной клетчатки в области затылочных бугров, липомы. В подмышечной области за лимфатические узлы часто принимается: добавочная долька молочной железы, гидраденит, привычный вывих плечевого сустава.
Значение клинических признаков при лимфаденопатиях указано в Приложении Г1, значение локализации увеличенного лимфоузла указано в Приложении Г5.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с ЛАП выполнять общий анализ мочи для выявления протеинурии, лейкоцитурии, эритроцитурии, бактериемии [1-4, 18, 19].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с ЛАП выполнять биохимический анализ крови (общий белок, белковые фракции, билирубин общий и его фракции, АЛТ, АСТ, щелочная фосфатаза, γ-глютамилтранспептидаза, мочевина, креатинин, холестерин, глюкоза) для выявления гипербилирубинемии, повышения концентрации трансаминаз, щелочной фосфатазы, γ-глютамилтранспептидазы, гипер- или гипоальбуминемии) [1-4, 18, 19].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с ЛАП выполнять анализ крови на ВИЧ, сифилис, маркеры вирусных гепатитов В и С для диагностики сопутствующей патологии [1-4,18,19].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется выполнять факультативные исследования для дифференциальной диагностики:
- пациентам с генерализованной ЛАП - серологическая и молекулярная диагностика герпесвирусной инфекции (антитела и ДНК цитомегаловируса, вируса Эпштейна-Барр, вируса простого герпеса 1,2 типов) для исключения острой или реактивации хронической вирусной инфекции;
- пациентам, имеющим контакт с домашними животными - серологическая диагностика токсоплазмоза, бартонеллеза (болезнь кошачьей царапины);
- пациентам, имеющим отягощенный эпидемиологический анамнез - серологическая диагностика бруцеллеза, риккетсиозов, боррелиоза инфекционных заболеваний;
- пациентам, имеющим контакт с пациентом с туберкулезом и/или из эпидемиологически неблагоприятных районов - проба Манту/диаскин-тест, количественный ИФА на противотуберкулезные антитела [8] ;
- пациентам с клиническим проявлениями системных заболеваний соединительной ткани - специфическая диагностика системной красной волчанки и ревматоидного артрита;
- пациентам с подозрением на парапротеинемические гемобластозы - иммунохимическое исследование белков сыворотки крови и концентрированной мочи или анализ крови на белковые фракции с электрофорезом глобулинов [1-4, 8-12,14,16-18].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии. УЗИ позволяет отличить лимфатический узел от других образований, дополнительное цветовое допплеровское картирование показывает варианты кровотока, васкуляризацию лимфатического узла и позволяет отличить свежий процесс в лимфатическом узле от перенесенного в прошлом и оставившего только склеротические изменения, а иногда позволяет с высокой вероятностью подозревать опухолевый процесс и оценить активность остаточного опухолевого образования.
• Рекомендуется всем пациентам с генерализованной ЛАП выполнять КТ с контрастированием или МРТ органов грудной клетки, брюшной полости, забрюшинного пространства и органов малого таза для определения распространенности процесса [3, 4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. КТ и МРТ имеет преимущество перед УЗИ в тех случаях, когда необходимо оценить состояние лимфатических узлов в недоступной для ультразвука локации, например, ретроперитонеальных и средостенных лимфатических узлов.
- инфекциониста/фтизиатра при подозрении на инфекционное заболевание, включая туберкулез,.
- онколога при подозрении на онкологическое заболевание,.
- отоларинголога при подозрении на заболевание лор-органов,.
- пульмонолога при подозрении на заболевание дыхательной системы,.
- ревматолога при подозрении на системное заболевание соединительной ткани,.
- дерматовенеролога при наличии поражения кожных покров и слизистых оболочек,.
- гинеколога (для женщин) при подозрении на заболевание женской половой системы,.
- уролога/нефролога при подозрении на заболевание мочевыделительной системы,.
- гематолога при подозрении на наличие лимфопролиферативного заболевания [9 - 11].
Комментарии. Показания к консультации специалиста (врач-гематолог):
- любая необъяснимая лимфаденопатия длительностью более 2-х месяцев;
- лимфаденопатия с наличием выраженных симптомов интоксикации при отсутствии клинических признаков инфекционного заболевания;
- лимфаденопатия с увеличением печени и селезенки;
- лимфаденопатия с изменениями показателей периферической крови;
- в случаях с отсутствием эффекта от эмпирической антибактериальной терапии.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется для диагностики патологических образований в качестве первой диагностической манипуляции проводить аспирационную биопсию лимфатического узла с цитологическим исследованием всем пациентам с локальной ЛАП надключичных или подмышечных лимфатических узлов, у которых по данным УЗИ с допплерометрией определяются увеличенные гиперэхогенные круглые лимфоузлы, без визуализации ворот с усиленным кровотоком [3, 4, 20 - 26].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии. Пункция лимфатического узла используется при следующих показаниях - солитарное увеличение лимфатического узла без образования конгломератов (метастатическое поражение лимфатического узлов, как правило, не сопровождается образованием конгломератов) при отсутствии косвенных данных о лимфопролиферативном процессе; жидкостный характер образования по ультразвуковым данным или наличие флюктуации при пальпации [20].
Эксцизионная биопсия.
Выбор лимфатического узла для эксцизионной биопсии с соблюдением следующих правил для получения максимально достоверного материала, позволяющего установить правильный диагноз:
- для биопсии выбирают максимально увеличенный и измененный лимфатический узел, появившийся первым. В случаях наличия конгломерата предпочтительнее частичная резекция опухолевого конгломерата, чем прилежащих отдельных лимфатических узлов;
- при наличии нескольких групп лимфатических узлов порядок выбора следующий: надключичный - шейный - подмышечный - паховый.
Перед выполнением биопсии необходимо сформулировать предварительные варианты диагноза, поскольку от этого зависит объем исследований биопсийного материала; биологический материал биопсированного лимфатического узла направляется в патологоанатомическую лабораторию/отделение в физиологическом растворе или 10% забуференном растворе формалина в рассеченном виде при длительности фиксации не менее 8 часов до 24 часов [25, 26].
• Рекомендуется пациентам проводить в качестве первой диагностической манипуляции эксцизионную биопсию лимфатического узла для установления причины ЛАП в следующих случаях [1-4, 10-12, 17-19, 25, 26]:
- в случаях генерализованной лимфаденопатии при высокой вероятности опухолевого поражения по результатам лабораторного обследования;
- пациентам с длительностью ЛАП более 2 месяцев, с вовлечением надключичных лимфатических узлов и/или генерализованным поражением при наличии В-симптомов и размерах лимфоузлов более 2,25.
- при персистирующей лимфаденопатии.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
• Рекомендуется проводить пациентам повторные экцизионные биопсии лимфатических узлов для установления причины ЛАП в следующих случаях [1-4, 10-12, 17-19, 25, 26]:
- при подозрении на опухолевый генез лимфаденопатии у пациентов с реактивными лимфатическими узлами, прилежащими к опухоли, или реактивными изменениями, предшествующими выявлению злокачественных новообразований лимфоидной ткани (синусный гистиоцитоз; паракортикальная реакция с обилием плазматических клеток и макрофагов; склеротические изменения/сосудистая реакция (за исключением паховых лимфатических узлов); некроз лимфатического узла по данным морфологического исследования).
- при персистирующей лимфаденопатии у пациентов с доброкачественными цитологическими изменениями по данным аспирационной биопсии лимфатического узла.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии. Не существует однозначных критериев размеров лимфатического узла, который обязательно подлежит биопсии. Тем не менее, у взрослых размер лимфатического узла более 3 см вне связи с инфекцией должен рассматриваться как потенциальное показание к биопсии. В редких случаях повторная биопсия требуется при неверном выборе лимфатического узла (например, биопсированный подмышечный лимфатический узел при наличии массивного опухолевого поражения средостения). У большинства таких пациентов биопсии подвергается один из наиболее измененных лимфатических узлов, и, несмотря на значительное увеличение лимфатических узлов и длительный анамнез, по результатам первой биопсии диагноз установить не удается.
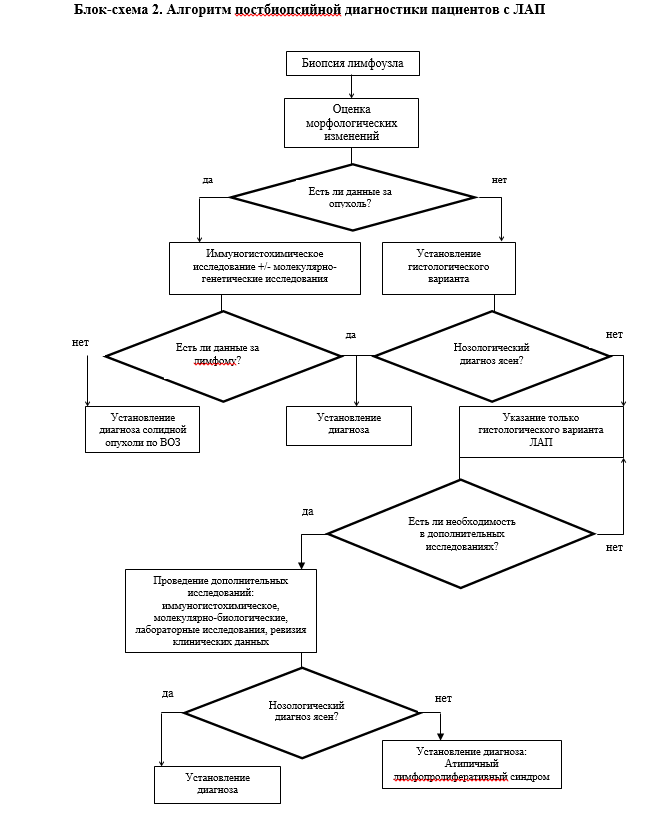
• Рекомендуется проводить иммуногистохимическое исследование биоптата лимфатического узла всем пациентам с опухолевым поражением по данным морфологического исследования для уточнения нозологического диагноза опухолевой ЛАП (например, фолликулярная лимфома или лимфома Ходжкина) [1, 2, 10-12, 27-31].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии. Алгоритм исследования биоптата лимфатического узла указан в приложении Б.
• Рекомендуется всем пациентам проводить морфологическое исследование биопсированного лимфатического узла с выделением дифференциально-диагностической группы для установления причины ЛАП [1, 2, 10-12, 27-31].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии. Дифференциально-диагностические группы носят патогенетический характер, приближены к клинике, и каждая из них требует определенных дополнительных исследований, что сужает диагностический поиск (таб.1).
Таблица 1. Частота выявления выделенных дифференциально-диагностических групп при неопухолевых лимфаденопатиях.
2,1 Жалобы и анамнез.
• Рекомендуется всем пациентам с ЛАПпроводить сбор жалоб на наличие локальной или генерализованной лимфаденопатии, В-симптомов (ночные профузные поты; повышение температуры тела более 38 градусов не менее 3 дней подряд; снижение массы тела на 10% за последние 6 месяцев), болевого синдрома, локальных или генерализованных изменений кожных покровов для верификации диагноза [1-12,14].Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Значение клинических признаков при лимфаденопатиях указано в приложении Г1.
• Рекомендуется всем пациентам с ЛАПпроводить сбор анaмнеза заболевания о времени появления лимфаденопатии и наличию предшествующих ей факторов (инфекционные заболевания, контакт с животными, поездки в эндемичные очаги, применение лекарственных препаратов ( см Приложение Г4), динамика жалоб (изменение размеров и болевого синдрома с течением времени); образ жизни пациентов, род занятий, профессия для верификации диагноза [1-12,14,15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Связь образа жизни, профессии и рода занятий указана в приложение Г2.
2,2 Физикальное обследование.
• Рекомендуется всем пациентам с ЛАП проводить физикальное обследования для верификации диагноза, который включает:- измерение роста и массы тела для определения степени похудания, температуры тела для выявления лихорадки;
- оценку состояния кожных покровов и видимых слизистых оболочек, для определения наличия изменения цвета кожных покровов, патологических высыпаний и образований, следов от кошачьих царапин и укусов насекомых, наличие имплантов и татуировок, воспалительные изменения слизистых оболочек;
- пальпацию периферических лимфатических узлов для оценки локализации, размера, плотности, спаянности с окружающими тканями, болезненности, цвета кожных покровов над лимфоузлом;
- оценку костно-суставной системы методом пальпации для выявления деформаций, припухлости и отека суставов;
Осмотр грудной клетки, перкуссия и аускультация легких для выявления деформации грудной клетки, наличия притупления/коробочного звука, хрипов или жесткого дыхания;
- осмотр области сердца, перкуссия и аускультация сердца для выявления деформации грудины, смещения верхушечного толчка, расширения границ сердца, изменения ритма и тонов;
- осмотр, перкуссия и пальпация живота для выявления наличия гепато- и/или спленомегалии;
- пальпацию щитовидной железы для выявления наличия очаговых образований;
- пальпацию молочных желез (у женщин) для выявления очаговых образований;
- поколачивание по поясничным областям для выявления болезненности [1 - 4, 6-9, 14, 16, 17].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. В шейной области за лимфоузлы часто принимают - боковые и срединные кисты шеи, заболевания слюнных желез, извитость (кинкинг - синдром) и аневризмы сонных артерий (при пальпации выявляется пульсация), последствия перенесенного миозита или травматического повреждения грудино-ключично-сосцевидной мышцы в виде оссификации или склерозирования и уплотнения ее части, меганофиз VII шейного позвонка (шейные ребра - ортопедическая аномалия, как правило, двусторонняя), уплотнение соединительной клетчатки в области затылочных бугров, липомы. В подмышечной области за лимфатические узлы часто принимается: добавочная долька молочной железы, гидраденит, привычный вывих плечевого сустава.
Значение клинических признаков при лимфаденопатиях указано в Приложении Г1, значение локализации увеличенного лимфоузла указано в Приложении Г5.
2,3 Лабораторная диагностика.
• Рекомендуется всем пациентам с ЛАП выполнятьобщий анализ крови с подсчетом лейкоцитарной формулы для выявления лейкоцитоза, сдвига лейкоцитарной формулы влево, лимфоцитоза, ускорения СОЭ [1-4, 18, 19].Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с ЛАП выполнять общий анализ мочи для выявления протеинурии, лейкоцитурии, эритроцитурии, бактериемии [1-4, 18, 19].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с ЛАП выполнять биохимический анализ крови (общий белок, белковые фракции, билирубин общий и его фракции, АЛТ, АСТ, щелочная фосфатаза, γ-глютамилтранспептидаза, мочевина, креатинин, холестерин, глюкоза) для выявления гипербилирубинемии, повышения концентрации трансаминаз, щелочной фосфатазы, γ-глютамилтранспептидазы, гипер- или гипоальбуминемии) [1-4, 18, 19].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется всем пациентам с ЛАП выполнять анализ крови на ВИЧ, сифилис, маркеры вирусных гепатитов В и С для диагностики сопутствующей патологии [1-4,18,19].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется выполнять факультативные исследования для дифференциальной диагностики:
- пациентам с генерализованной ЛАП - серологическая и молекулярная диагностика герпесвирусной инфекции (антитела и ДНК цитомегаловируса, вируса Эпштейна-Барр, вируса простого герпеса 1,2 типов) для исключения острой или реактивации хронической вирусной инфекции;
- пациентам, имеющим контакт с домашними животными - серологическая диагностика токсоплазмоза, бартонеллеза (болезнь кошачьей царапины);
- пациентам, имеющим отягощенный эпидемиологический анамнез - серологическая диагностика бруцеллеза, риккетсиозов, боррелиоза инфекционных заболеваний;
- пациентам, имеющим контакт с пациентом с туберкулезом и/или из эпидемиологически неблагоприятных районов - проба Манту/диаскин-тест, количественный ИФА на противотуберкулезные антитела [8] ;
- пациентам с клиническим проявлениями системных заболеваний соединительной ткани - специфическая диагностика системной красной волчанки и ревматоидного артрита;
- пациентам с подозрением на парапротеинемические гемобластозы - иммунохимическое исследование белков сыворотки крови и концентрированной мочи или анализ крови на белковые фракции с электрофорезом глобулинов [1-4, 8-12,14,16-18].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
2,4 Инструментальная диагностика.
• Рекомендуется всем пациентам с ЛАП выполнять. УЗИ периферических лимфатических узлов с допплерометрией кровотока при локальной ЛАП для выбора точки для аспирационной биопсии и/или зоны для cor-биопсии пациентам с подозрением на опухолевое поражение лимфатических узлов и выявления патологических образований [3, 20, 21].Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии. УЗИ позволяет отличить лимфатический узел от других образований, дополнительное цветовое допплеровское картирование показывает варианты кровотока, васкуляризацию лимфатического узла и позволяет отличить свежий процесс в лимфатическом узле от перенесенного в прошлом и оставившего только склеротические изменения, а иногда позволяет с высокой вероятностью подозревать опухолевый процесс и оценить активность остаточного опухолевого образования.
• Рекомендуется всем пациентам с генерализованной ЛАП выполнять КТ с контрастированием или МРТ органов грудной клетки, брюшной полости, забрюшинного пространства и органов малого таза для определения распространенности процесса [3, 4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. КТ и МРТ имеет преимущество перед УЗИ в тех случаях, когда необходимо оценить состояние лимфатических узлов в недоступной для ультразвука локации, например, ретроперитонеальных и средостенных лимфатических узлов.
2,5 Консультации специалистов.
• Рекомендуются пациентам по показаниям консультации специалистов для верификации диагноза:- инфекциониста/фтизиатра при подозрении на инфекционное заболевание, включая туберкулез,.
- онколога при подозрении на онкологическое заболевание,.
- отоларинголога при подозрении на заболевание лор-органов,.
- пульмонолога при подозрении на заболевание дыхательной системы,.
- ревматолога при подозрении на системное заболевание соединительной ткани,.
- дерматовенеролога при наличии поражения кожных покров и слизистых оболочек,.
- гинеколога (для женщин) при подозрении на заболевание женской половой системы,.
- уролога/нефролога при подозрении на заболевание мочевыделительной системы,.
- гематолога при подозрении на наличие лимфопролиферативного заболевания [9 - 11].
Комментарии. Показания к консультации специалиста (врач-гематолог):
- любая необъяснимая лимфаденопатия длительностью более 2-х месяцев;
- лимфаденопатия с наличием выраженных симптомов интоксикации при отсутствии клинических признаков инфекционного заболевания;
- лимфаденопатия с увеличением печени и селезенки;
- лимфаденопатия с изменениями показателей периферической крови;
- в случаях с отсутствием эффекта от эмпирической антибактериальной терапии.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
2,6 Иная диагностика.
Аспирационная биопсия.• Рекомендуется для диагностики патологических образований в качестве первой диагностической манипуляции проводить аспирационную биопсию лимфатического узла с цитологическим исследованием всем пациентам с локальной ЛАП надключичных или подмышечных лимфатических узлов, у которых по данным УЗИ с допплерометрией определяются увеличенные гиперэхогенные круглые лимфоузлы, без визуализации ворот с усиленным кровотоком [3, 4, 20 - 26].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии. Пункция лимфатического узла используется при следующих показаниях - солитарное увеличение лимфатического узла без образования конгломератов (метастатическое поражение лимфатического узлов, как правило, не сопровождается образованием конгломератов) при отсутствии косвенных данных о лимфопролиферативном процессе; жидкостный характер образования по ультразвуковым данным или наличие флюктуации при пальпации [20].
Эксцизионная биопсия.
Выбор лимфатического узла для эксцизионной биопсии с соблюдением следующих правил для получения максимально достоверного материала, позволяющего установить правильный диагноз:
- для биопсии выбирают максимально увеличенный и измененный лимфатический узел, появившийся первым. В случаях наличия конгломерата предпочтительнее частичная резекция опухолевого конгломерата, чем прилежащих отдельных лимфатических узлов;
- при наличии нескольких групп лимфатических узлов порядок выбора следующий: надключичный - шейный - подмышечный - паховый.
Перед выполнением биопсии необходимо сформулировать предварительные варианты диагноза, поскольку от этого зависит объем исследований биопсийного материала; биологический материал биопсированного лимфатического узла направляется в патологоанатомическую лабораторию/отделение в физиологическом растворе или 10% забуференном растворе формалина в рассеченном виде при длительности фиксации не менее 8 часов до 24 часов [25, 26].
• Рекомендуется пациентам проводить в качестве первой диагностической манипуляции эксцизионную биопсию лимфатического узла для установления причины ЛАП в следующих случаях [1-4, 10-12, 17-19, 25, 26]:
- в случаях генерализованной лимфаденопатии при высокой вероятности опухолевого поражения по результатам лабораторного обследования;
- пациентам с длительностью ЛАП более 2 месяцев, с вовлечением надключичных лимфатических узлов и/или генерализованным поражением при наличии В-симптомов и размерах лимфоузлов более 2,25.
- при персистирующей лимфаденопатии.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
• Рекомендуется проводить пациентам повторные экцизионные биопсии лимфатических узлов для установления причины ЛАП в следующих случаях [1-4, 10-12, 17-19, 25, 26]:
- при подозрении на опухолевый генез лимфаденопатии у пациентов с реактивными лимфатическими узлами, прилежащими к опухоли, или реактивными изменениями, предшествующими выявлению злокачественных новообразований лимфоидной ткани (синусный гистиоцитоз; паракортикальная реакция с обилием плазматических клеток и макрофагов; склеротические изменения/сосудистая реакция (за исключением паховых лимфатических узлов); некроз лимфатического узла по данным морфологического исследования).
- при персистирующей лимфаденопатии у пациентов с доброкачественными цитологическими изменениями по данным аспирационной биопсии лимфатического узла.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии. Не существует однозначных критериев размеров лимфатического узла, который обязательно подлежит биопсии. Тем не менее, у взрослых размер лимфатического узла более 3 см вне связи с инфекцией должен рассматриваться как потенциальное показание к биопсии. В редких случаях повторная биопсия требуется при неверном выборе лимфатического узла (например, биопсированный подмышечный лимфатический узел при наличии массивного опухолевого поражения средостения). У большинства таких пациентов биопсии подвергается один из наиболее измененных лимфатических узлов, и, несмотря на значительное увеличение лимфатических узлов и длительный анамнез, по результатам первой биопсии диагноз установить не удается.
• Рекомендуется проводить иммуногистохимическое исследование биоптата лимфатического узла всем пациентам с опухолевым поражением по данным морфологического исследования для уточнения нозологического диагноза опухолевой ЛАП (например, фолликулярная лимфома или лимфома Ходжкина) [1, 2, 10-12, 27-31].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии. Алгоритм исследования биоптата лимфатического узла указан в приложении Б.
• Рекомендуется всем пациентам проводить морфологическое исследование биопсированного лимфатического узла с выделением дифференциально-диагностической группы для установления причины ЛАП [1, 2, 10-12, 27-31].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии. Дифференциально-диагностические группы носят патогенетический характер, приближены к клинике, и каждая из них требует определенных дополнительных исследований, что сужает диагностический поиск (таб.1).
Таблица 1. Частота выявления выделенных дифференциально-диагностических групп при неопухолевых лимфаденопатиях.
| Доминирующий гистологический вариант | Частота выявления гистологических вариантов в % | Наиболее частые причины |
| Фолликулярная гиперплазия | 41% | Бактериальные и вирусные инфекции, аутоиммунные болезни, СПИД, токсоплазмоз, сифилис, болезнь Кастлемана |
| Паракортикальная гиперплазия | 8% | Вирусные инфекции, EBV, сMV |
| Гранулематозный лимфаденит | 21% | Туберкулез, саркоидоз, токсоплазмоз, специфические гранулемы |
| Гнойно-некротический и гнойный лимфаденит | 8% | Фелиноз (бартонеллез), туберкулез, бактериальные, грибковые инфекции |
| Синусный гистиоцитоз как ведущий признак | 9% | Опухоль в 50% случаев |
| Некроз узла как ведущий признак | 5% | Опухоль в 50% случаев |
| Атрофические изменения | 5% | Диагностический поиск не требуется |
| Дерматопатический лимфаденит | 3 % | Сопутствует кожным болезням |
|
|
Лечение
3,1 Консервативное лечение.
Вид терапии зависит от окончательного диагноза, установленного после обследования, единого стандарта лечения лимфаденопатии не существует.• Рекомендуется проводить пациентам в случае доказанной инфекционной причины неопухолевой ЛАП специфическую терапию инфекционных заболевания (ВИЧ-инфекции, хронических вирусных гепатитов В или С, туберкулеза ) [32-34].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендуется проводить пациентам в случае доказанной неопухолевой ЛАП антибактериальную терапию при наличии явного инфекционного очага в регионарной зоне (например, регионарный лимфаденит шейных лимфатических узлов при воспалительных заболеваниях гортаноглотки) [35].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Показанием к эмпирической терапии антибиотиком широкого спектра при отсутствии диагноза является комбинация следующих признаков - увеличение боковых шейных лимфатических узлов воспалительного характера, недавно перенесенная инфекция верхних дыхательных путей, наличие признаков острофазной реакции (повышение СОЭ, С-реактивного белка, ЛДГ, бета2-микроглобулина) [35].
3,2 Хирургическое лечение.
• Рекомендуется пациентам радикальное хирургическое удаление увеличенных лимфатических узлов, как стандарт лечения при локальном варианте болезни Кастлемана (доброкачественная лимфаденопатия) [36, 37].Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Следует учесть, что у пациента могут быть нестандартные проявления болезни, а также сочетание конкретной болезни с другими патологиями, что может диктовать лечащему врачу изменения в алгоритме выбора оптимальной тактики диагностики и лечения.
Реабилитация и амбулаторное лечение
• Рекомендуются пациентам реабилитационные мероприятия, в зависимости от окончательного диагноза и использованного лечения, следующие методы [38, 39]:
- средства физической реабилитации: лечебная физкультура, массаж у пациентов после цитостатической терапии, длительной антибактериальной терапии (туберкулез ),.
- физиотерапия - у пациентов при абсцедирующих лимфаденитах и аденофлегмонах в стадии реконвалесценции,.
- средства медикаментозной реабилитации - фитотерапия, лечебное питание у пациентов после цитостатической терапии длительной антибактериальной терапии (туберкулез ),.
- средства психологической реабилитации (аутотренинг) у пациентов после цитостатической терапии, длительной антибактериальной терапии (туберкулез ).
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
- средства физической реабилитации: лечебная физкультура, массаж у пациентов после цитостатической терапии, длительной антибактериальной терапии (туберкулез ),.
- физиотерапия - у пациентов при абсцедирующих лимфаденитах и аденофлегмонах в стадии реконвалесценции,.
- средства медикаментозной реабилитации - фитотерапия, лечебное питание у пациентов после цитостатической терапии длительной антибактериальной терапии (туберкулез ),.
- средства психологической реабилитации (аутотренинг) у пациентов после цитостатической терапии, длительной антибактериальной терапии (туберкулез ).
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Профилактика
• Рекомендуется пациентам в случае диагностирования неопухолевых лимфаденопатий проведение профилактических мер, направленных на устранение факторов, являющихся причиной развития лимфаденопатии (проведение профилактических прививок, прекращение контакта с животными и употребления продуктов животного происхождения без предварительной термической обработки, соблюдение эпидемических правил перед поездками в другие страны и регионы, соблюдение личной гигиены) [40].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
• Рекомендуется пациентам в случае диагностирования неопухолевых лимфаденопатий диспансерное наблюдение у терапевта каждые 3, 6 месяцев (1 год после установления диагноза) и далее один раз в год, а также флюорографическое обследование 1 раз в год [2, 8, 31, 36, 37].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
• Рекомендуется в случае диагностирования опухолевых лимфаденопатий диспансерное наблюдение у гематолога/онколога согласно установленному диагнозу [41].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
• Рекомендуется пациентам в случае диагностирования неопухолевых лимфаденопатий диспансерное наблюдение у терапевта каждые 3, 6 месяцев (1 год после установления диагноза) и далее один раз в год, а также флюорографическое обследование 1 раз в год [2, 8, 31, 36, 37].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
• Рекомендуется в случае диагностирования опухолевых лимфаденопатий диспансерное наблюдение у гематолога/онколога согласно установленному диагнозу [41].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Дополнительно
ЛАП сопровождает многие неопухолевые и опухолевые заболевания, что требует подтверждения нозологического диагноза, послужившего причиной лимфаденопатии. При соблюдении рекомендованных диагностических мероприятий вероятность своевременно установленного диагноза увеличивается. Это снижает риск прогрессирования заболевания, что важно в случаях опухолевой природы ЛАП и уменьшает затраты на лечение и реабилитацию данных пациентов [39, 41].
1) наличие у пациента локальной лимфаденопатии при отсутствии В-симптомов и неясности диагноза, после лабораторного и инструментального обследования для проведения экцизионной биопсии;
2) наличие у пациента рецидивирующей ЛАП при отсутствии В-симптомов и неясности диагноза, после лабораторного и инструментального обследования для проведения повторной эксцизионной биопсии;
Показания для экстренной госпитализации:
1) наличие у пациента локальной или генерализованной ЛАП, сопровождающейся В-симптомами, с наличием остро-фазовой реакции по данным лабораторных тестов и при отсутствии установленного диагноза для проведения эксцизионной биопсии;
2) наличие у пациента локальной или генерализованной ЛАП, сопровождающейся В-симптомами и установленным по результатам лабораторных и инструментальных исследований диагнозом (например, системная красная волчанка, ВИЧ-инфекция, генерализованная инфекция, вызванная группой герпес-вирусов, инфекционные заболевания, включая туберкулез);
Показания к выписке пациента из стационара:
1) отсутствие осложнений после эксцизионной биопсии лимфатического узла у пациентов, госпитализированных планово до получения результатов морфологического исследования;
2) купирование ЛАП и других симптомов после проведенного лечения у пациентов госпитализированных экстренно.
7 Организация медицинской помощи.
Показания для плановой госпитализации:1) наличие у пациента локальной лимфаденопатии при отсутствии В-симптомов и неясности диагноза, после лабораторного и инструментального обследования для проведения экцизионной биопсии;
2) наличие у пациента рецидивирующей ЛАП при отсутствии В-симптомов и неясности диагноза, после лабораторного и инструментального обследования для проведения повторной эксцизионной биопсии;
Показания для экстренной госпитализации:
1) наличие у пациента локальной или генерализованной ЛАП, сопровождающейся В-симптомами, с наличием остро-фазовой реакции по данным лабораторных тестов и при отсутствии установленного диагноза для проведения эксцизионной биопсии;
2) наличие у пациента локальной или генерализованной ЛАП, сопровождающейся В-симптомами и установленным по результатам лабораторных и инструментальных исследований диагнозом (например, системная красная волчанка, ВИЧ-инфекция, генерализованная инфекция, вызванная группой герпес-вирусов, инфекционные заболевания, включая туберкулез);
Показания к выписке пациента из стационара:
1) отсутствие осложнений после эксцизионной биопсии лимфатического узла у пациентов, госпитализированных планово до получения результатов морфологического исследования;
2) купирование ЛАП и других симптомов после проведенного лечения у пациентов госпитализированных экстренно.
Критерии оценки качества медицинской помощи
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций | |
| Выполнен клинический анализ крови с подсчетом лейкоцитарной формулы и СОЭ | 5 | С | ||
| 2. | Выполнен биохимический анализ крови (общий белок, белковые фракции, билирубин общий и его фракции, АлАт, АсАт, щелочная фосфатаза, γ-глютамилтранспептидаза, мочевина, креатинин, холестерин, глюкоза) | 5 | С | |
| 3. | Выполнен анализ крови на ВИЧ, сифилис, маркеры вирусных гепатитов В и С | 5 | С | |
| 4. | Выполнен анализ крови на маркеры герпесвирусных инфекций (цитомегаловирусная, Эпштейн-Барр вирусная, вызванная вирусом герпеса 1, 2 типа) по показаниям | 5 | С | |
| 5. | Выполнен анализ крови на маркеры бактериальных инфекций (хламидиоз, токсоплазмоз, боррелиоз, бруцеллез, риккетсиоз) по показаниям | 5 | С | |
| 6. | Выполнен анализ крови на ревматологические тесты (антитела к кардиолипину, антитела к бета-2-гликопротеину 1, анти-нуклеарный фактор, антитела к двуспиральной (нативной) ДНК) по показаниям | 5 | С | |
| 7. | Выполнено иммунохимическое исследование белков сыворотки крови и концентрированной мочи или анализ крови на белковые фракции с электрофорезом глобулинов по показаниям | 5 | С | |
| 8. | Выполнено УЗИ периферических лимфатических узлов | 3 | В | |
| 9. | Выполнено КТ/МРТ органов грудной клетки /брюшной полости и забрюшинного пространства/органов малого таза | 5 | С | |
| Выполнена аспирационная биопсия лимфатического узла с цитологическим исследованием | 3 | В | ||
| Выполнена эксцизионная биопсия лимфатического узла | 3 | В | ||
| Выполнено морфологическое исследование биоптата лимфатического узла | 3 | В | ||
| Выполнено иммуногистохимическое исследование биоптата лимфатического узла | 3 | В | ||
| Выполнена повторная эксцизионная биопсия лимфатического узла | 3 | В | ||
|
|
Список литературы
1. Меликян А.Л. Алгоритмы диагностики лимфаденопатий. Программное лечение заболеваний системы крови/Под ред. В.Г. Савченко. Москва, 2012; с. 417-152.
2. Меликян А.Л., Егорова Е. Протокол дифференциальной диагностики лимфаденопатий. Программное лечение заболеваний системы крови/Под ред. В.Г. Савченко. Москва, 2018. Том 2: с. 21-37.
3. Mohseni S., Shojaiefard A., Khorgami Z., Alinejad S., Ghorbani A., Ghafouri A. Peripheral lymphadenopathy: approach and diagnostic tools. Iran J Med Sci. 2014. 39(Suppl 2):158-70.
4. Gaddey H.L., Riegel p.m Unexplained Lymphadenopathy: Evaluation and Differential Diagnosis. Am Fam Physician. 2016. 1; 94(11): 896-903.
5. Воробьев А.И. Руководство по гематологии. Том 2. Москва: Ньюдиамед, 2005; с. 274.
6. Дворецкий Л.И. Дифференциальный диагноз при лимфаденопатиях. Справочник поликлинического врача. Том 3. Москва, 2005; с. 238.
7. Казанцев А.П. Лимфаденопатии / Дифференциальная диагностика инфекционных болезней / Под ред. Зубик Т.М. Москва: Медицина, 1991; с.115-129.
8. Савина Т.А. Лимфаденопатии различной этиологии в клинике туберкулеза периферических лимфатических узлов. Дисс.докт.мед.наук. Москва, 1997; с. 450.
9. Pangalis G., вoussiotis V., Fessas P., Polliack A. сlinical approach to patient with lymphadenopathy / вenign and malignant lymphadenopathies / Eds. Pangalis G. and Polliack A. Harwood academic publishers, 1993; p. 338.
10. Меликян А.Л., Ковалева Л.Г. Погорельская Е.П. Алгоритмы диагностики лимфаденопатий. Учебное пособие. Москва, 2011; с.4-46.
11. Меликян А.Л. Неопухолевые лимфаденопатии. Докт. дисс. Москва, 2008; с. 320.
12. Меликян А.Л. Алгоритмы диагностики неопухолевых лимфаденопатий. Клиническая онкогематология. Том 2 (№4), 2009; с. 306-315.
13. сheuk W., Yuen H.K., сhu S.Y., сhiu E.K., Lam L.K., сhan J.K. Lymphadenopathy of IgG4-related sclerosing disease. Am J Surg Pathol. 2008. 32(5): 671-81. doi: 10,1097/PAS.0b013e318157c068.
14. Богомолов Б.П. Инфекционные болезни. Москва: Ньюдиамед, 2007; с. 653.
15. Gru A.A., O Malley D.P. Autoimmune and medication-induced lymphadenopathies. Semin Diagn Pathol. 2018. 35(1): 34-43. doi: 10,1053/j.semdp.2017,11,015.
16. вazemore A., Smucker D. Lymphadenopathy and malignancy // American Family Physician. 2002; Vol. 66 (N 11): p. 2103-2110.
17. Habermann T.M., Steensma D.P. Diagnostic сonsiderations for Lymphadenopathy // Mayo сlin. Proc. 2000; Vol.75: p. 723-732.
18. Ghirardelli M., Jemos V., Gobbi P. Diagnostic approach to lymph node enlargement // Haematologica, 1999; Vol.84: p. 242-247.
19. Ferrer R. Lymphadenopathy: Differential Diagnosis and Evaluation // American Family Physician 1998; Vol.58 (N 6): p.1313-1320.
20. Gupta A., Rahman K., Shahid M., Kumar A., Qaseem S.M., Hassan S.A., Siddiqui F.A. Sonographic assessment of cervical lymphadenopathy: role of high-resolution and color Doppler imaging. Head Neck. 2011 Mar;33(3):297-302. doi: 10,1002/hed.21448.
21. Özel D., Özel в.D. Evaluation of diagnostic value of conventional and color Doppler ultrasound with elastography strain ratios in differentiation between benign and malignant lymph nodes. Pol J Radiol. 2018 Feb 4;83:e32-e36. doi: 10,5114/pjr.2018,73293. eCollection 2018.
22. Gupta R.K., Naran S., Lallu S., Fauck R. The diagnostic value of fine needle aspiration cytology (FNAC) in the assessment of palpable supraclavicular lymph nodes: a study of 218 cases. сytopathology. 2003. 14(4): 201-7.
23. Allin D., David S., Jacob A., Mir N., Giles A., Gibbins N. Use of core biopsy in diagnosing cervical lymphadenopathy: a viable alternative to surgical excisional biopsy of lymph nodes. Ann R сoll Surg Engl. 2017. 99(3):242-244. doi: 10,1308/rcsann.2016,0353.
24. Newton M.V., Ramesh R.S., Manjunath S., ShivaKumar K., Nanjappa H.G., Damuluri R., Joseph E.P., Prasad с. Histological Surprises in вenign сytologies after Lymph Node вiopsy-Surgeon s Knife Improving Patient сare. Indian J Surg Oncol. 2017. 8(2):113-118. doi: 10,1007/s13193-016-0577-2.
25. сampanelli M., сabry F., Marasca R., Gelmini R. Peripheral lymphadenopathy: role of excisional biopsy in differential diagnosis based on a five-year experience. Minerva сhir. 2018. 9. doi: 10,23736/S0026-4733,18,07752-0. Epub ahead of print].
26. Özkan E.A., Göret с.C., Özdemir Z.T., Yanık S., Göret N.E., Doğan M., сihan F.G., Akkoca A.N. Evaluation of peripheral lymphadenopathy with excisional biopsy: six-year experience. Int J сlin Exp Pathol. 2015. 8(11): 15234-9.
27. Frizzera G., Seo I.S. Histopatology of Non-Malignant Lymphadenopathies / вegin and maligmant lymphadenopathies / Eds. Pangalis G. and Polliack A. Harwood academic publishers 1993; p. 338.
28. Strauchen J.A. Diagnostic histopathology of the lymph node. New York: Oxford University Press, 1998; р. 415.
29. Ioachim H., Ratech H. Ioachim’s lymph node pathology. Lippincott Williams Wilkons, 2006; р. 624.
30. Ковригина А.М. Морфологическая характеристика реактивных изменений лимфатических узлов. Клиническая онкогематология 2009; том 2 (№4): с. 297-306.
31. Slack G.W. The Pathology of Reactive Lymphadenopathies: A Discussion of сommon Reactive Patterns and Their Malignant Mimics. Arch Pathol Lab Med. 2016. 140(9):881-92. doi: 10,5858/arpa.2015-0482-SA.
32. Тактика ведения пациентов с оппортунистическими инфекциями и общими симптомами ВИЧ/СПИДа для Европейского региона ВОЗ. Клинический протокол для Европейского региона ВОЗ 2009; http://www.euro.who.int/pubrequest.
33. Хоффман , Рокштро Ю. Лечение ВИЧ-инфекции. Москва: Валент, 2012; с. 440-457.
34. Tiberi S., du Plessis N., Walzl G., Vjecha M.J., Rao M., Ntoumi F., Mfinanga S., Kapata N., Mwaba P., McHugh T.D., Ippolito G., Migliori G.B., Maeurer M.J., Zumla A. Tuberculosis: progress and advances in development of new drugs, treatment regimens, and host-directed therapies. Lancet Infect Dis. 2018 Jul;18(7):e183-e198. doi: 10,1016/S1473-3099(18)30110-5. Epub 2018 Mar 23.
35. Крюков А.И., Кунельская Н.Л., Гуров А.В., Юшкина М.А., Кафарская И., Изотова Г.Н., Соколов С.С. Антибактериальная терапия заболеваний верхних дыхательных путей. Лечебное дело. 2018. 2. С. 30-38.
36. Меликян А.Л., Егорова Е. Клинико-морфологические особенности различных вариантов болезни Кастлемана. Терапевтический архив. №7, 2015; с.64-71.
37. Меликян А.Л., Егорова Е., Ковригина А.М. Протокол диагностики и лечения болезни Кастлемана. Программное лечение заболеваний системы крови/Под ред. В.Г. Савченко. Москва, 2018. Том 2: с. 77-99.
38. Чулкова В.А., Семиглазова Т.Ю., Вагайцева М.В., Карицкий А.П., Демин Е.В., Федорова В.В., Кондратьева А., Пестерева Е.В., Беляев А.М. Исследование эмоционального напряжения у онкологических больных и психологическая реабилитация. Вопросы онкологии. 2017. Т. 63. 2. С. 316-319.
39. Зинченко Ю.П., Первичко Е.И., Тхостов А.Ш. Методологические основы и задачи психологической реабилитации онкологических больных. Вестник восстановительной медицины. 2014. 5 (63). С. 31-42.
40. Медяник Е.Н. О новом национальном календаре профилактических прививок. Главный врач Юга России. 2012. 2 (29). С. 62-65.
41. Шарафутдинов М.А., Латыпов А.Б., Валиев И.Р., Потапов С.О., Кульмухаметова Н.Г. Организация диспансеризации пациентов с онкологическими заболеваниями. Наука и инновации в медицине. 2017. 4 (8). С. 41-46.
2. Меликян А.Л., Егорова Е. Протокол дифференциальной диагностики лимфаденопатий. Программное лечение заболеваний системы крови/Под ред. В.Г. Савченко. Москва, 2018. Том 2: с. 21-37.
3. Mohseni S., Shojaiefard A., Khorgami Z., Alinejad S., Ghorbani A., Ghafouri A. Peripheral lymphadenopathy: approach and diagnostic tools. Iran J Med Sci. 2014. 39(Suppl 2):158-70.
4. Gaddey H.L., Riegel p.m Unexplained Lymphadenopathy: Evaluation and Differential Diagnosis. Am Fam Physician. 2016. 1; 94(11): 896-903.
5. Воробьев А.И. Руководство по гематологии. Том 2. Москва: Ньюдиамед, 2005; с. 274.
6. Дворецкий Л.И. Дифференциальный диагноз при лимфаденопатиях. Справочник поликлинического врача. Том 3. Москва, 2005; с. 238.
7. Казанцев А.П. Лимфаденопатии / Дифференциальная диагностика инфекционных болезней / Под ред. Зубик Т.М. Москва: Медицина, 1991; с.115-129.
8. Савина Т.А. Лимфаденопатии различной этиологии в клинике туберкулеза периферических лимфатических узлов. Дисс.докт.мед.наук. Москва, 1997; с. 450.
9. Pangalis G., вoussiotis V., Fessas P., Polliack A. сlinical approach to patient with lymphadenopathy / вenign and malignant lymphadenopathies / Eds. Pangalis G. and Polliack A. Harwood academic publishers, 1993; p. 338.
10. Меликян А.Л., Ковалева Л.Г. Погорельская Е.П. Алгоритмы диагностики лимфаденопатий. Учебное пособие. Москва, 2011; с.4-46.
11. Меликян А.Л. Неопухолевые лимфаденопатии. Докт. дисс. Москва, 2008; с. 320.
12. Меликян А.Л. Алгоритмы диагностики неопухолевых лимфаденопатий. Клиническая онкогематология. Том 2 (№4), 2009; с. 306-315.
13. сheuk W., Yuen H.K., сhu S.Y., сhiu E.K., Lam L.K., сhan J.K. Lymphadenopathy of IgG4-related sclerosing disease. Am J Surg Pathol. 2008. 32(5): 671-81. doi: 10,1097/PAS.0b013e318157c068.
14. Богомолов Б.П. Инфекционные болезни. Москва: Ньюдиамед, 2007; с. 653.
15. Gru A.A., O Malley D.P. Autoimmune and medication-induced lymphadenopathies. Semin Diagn Pathol. 2018. 35(1): 34-43. doi: 10,1053/j.semdp.2017,11,015.
16. вazemore A., Smucker D. Lymphadenopathy and malignancy // American Family Physician. 2002; Vol. 66 (N 11): p. 2103-2110.
17. Habermann T.M., Steensma D.P. Diagnostic сonsiderations for Lymphadenopathy // Mayo сlin. Proc. 2000; Vol.75: p. 723-732.
18. Ghirardelli M., Jemos V., Gobbi P. Diagnostic approach to lymph node enlargement // Haematologica, 1999; Vol.84: p. 242-247.
19. Ferrer R. Lymphadenopathy: Differential Diagnosis and Evaluation // American Family Physician 1998; Vol.58 (N 6): p.1313-1320.
20. Gupta A., Rahman K., Shahid M., Kumar A., Qaseem S.M., Hassan S.A., Siddiqui F.A. Sonographic assessment of cervical lymphadenopathy: role of high-resolution and color Doppler imaging. Head Neck. 2011 Mar;33(3):297-302. doi: 10,1002/hed.21448.
21. Özel D., Özel в.D. Evaluation of diagnostic value of conventional and color Doppler ultrasound with elastography strain ratios in differentiation between benign and malignant lymph nodes. Pol J Radiol. 2018 Feb 4;83:e32-e36. doi: 10,5114/pjr.2018,73293. eCollection 2018.
22. Gupta R.K., Naran S., Lallu S., Fauck R. The diagnostic value of fine needle aspiration cytology (FNAC) in the assessment of palpable supraclavicular lymph nodes: a study of 218 cases. сytopathology. 2003. 14(4): 201-7.
23. Allin D., David S., Jacob A., Mir N., Giles A., Gibbins N. Use of core biopsy in diagnosing cervical lymphadenopathy: a viable alternative to surgical excisional biopsy of lymph nodes. Ann R сoll Surg Engl. 2017. 99(3):242-244. doi: 10,1308/rcsann.2016,0353.
24. Newton M.V., Ramesh R.S., Manjunath S., ShivaKumar K., Nanjappa H.G., Damuluri R., Joseph E.P., Prasad с. Histological Surprises in вenign сytologies after Lymph Node вiopsy-Surgeon s Knife Improving Patient сare. Indian J Surg Oncol. 2017. 8(2):113-118. doi: 10,1007/s13193-016-0577-2.
25. сampanelli M., сabry F., Marasca R., Gelmini R. Peripheral lymphadenopathy: role of excisional biopsy in differential diagnosis based on a five-year experience. Minerva сhir. 2018. 9. doi: 10,23736/S0026-4733,18,07752-0. Epub ahead of print].
26. Özkan E.A., Göret с.C., Özdemir Z.T., Yanık S., Göret N.E., Doğan M., сihan F.G., Akkoca A.N. Evaluation of peripheral lymphadenopathy with excisional biopsy: six-year experience. Int J сlin Exp Pathol. 2015. 8(11): 15234-9.
27. Frizzera G., Seo I.S. Histopatology of Non-Malignant Lymphadenopathies / вegin and maligmant lymphadenopathies / Eds. Pangalis G. and Polliack A. Harwood academic publishers 1993; p. 338.
28. Strauchen J.A. Diagnostic histopathology of the lymph node. New York: Oxford University Press, 1998; р. 415.
29. Ioachim H., Ratech H. Ioachim’s lymph node pathology. Lippincott Williams Wilkons, 2006; р. 624.
30. Ковригина А.М. Морфологическая характеристика реактивных изменений лимфатических узлов. Клиническая онкогематология 2009; том 2 (№4): с. 297-306.
31. Slack G.W. The Pathology of Reactive Lymphadenopathies: A Discussion of сommon Reactive Patterns and Their Malignant Mimics. Arch Pathol Lab Med. 2016. 140(9):881-92. doi: 10,5858/arpa.2015-0482-SA.
32. Тактика ведения пациентов с оппортунистическими инфекциями и общими симптомами ВИЧ/СПИДа для Европейского региона ВОЗ. Клинический протокол для Европейского региона ВОЗ 2009; http://www.euro.who.int/pubrequest.
33. Хоффман , Рокштро Ю. Лечение ВИЧ-инфекции. Москва: Валент, 2012; с. 440-457.
34. Tiberi S., du Plessis N., Walzl G., Vjecha M.J., Rao M., Ntoumi F., Mfinanga S., Kapata N., Mwaba P., McHugh T.D., Ippolito G., Migliori G.B., Maeurer M.J., Zumla A. Tuberculosis: progress and advances in development of new drugs, treatment regimens, and host-directed therapies. Lancet Infect Dis. 2018 Jul;18(7):e183-e198. doi: 10,1016/S1473-3099(18)30110-5. Epub 2018 Mar 23.
35. Крюков А.И., Кунельская Н.Л., Гуров А.В., Юшкина М.А., Кафарская И., Изотова Г.Н., Соколов С.С. Антибактериальная терапия заболеваний верхних дыхательных путей. Лечебное дело. 2018. 2. С. 30-38.
36. Меликян А.Л., Егорова Е. Клинико-морфологические особенности различных вариантов болезни Кастлемана. Терапевтический архив. №7, 2015; с.64-71.
37. Меликян А.Л., Егорова Е., Ковригина А.М. Протокол диагностики и лечения болезни Кастлемана. Программное лечение заболеваний системы крови/Под ред. В.Г. Савченко. Москва, 2018. Том 2: с. 77-99.
38. Чулкова В.А., Семиглазова Т.Ю., Вагайцева М.В., Карицкий А.П., Демин Е.В., Федорова В.В., Кондратьева А., Пестерева Е.В., Беляев А.М. Исследование эмоционального напряжения у онкологических больных и психологическая реабилитация. Вопросы онкологии. 2017. Т. 63. 2. С. 316-319.
39. Зинченко Ю.П., Первичко Е.И., Тхостов А.Ш. Методологические основы и задачи психологической реабилитации онкологических больных. Вестник восстановительной медицины. 2014. 5 (63). С. 31-42.
40. Медяник Е.Н. О новом национальном календаре профилактических прививок. Главный врач Юга России. 2012. 2 (29). С. 62-65.
41. Шарафутдинов М.А., Латыпов А.Б., Валиев И.Р., Потапов С.О., Кульмухаметова Н.Г. Организация диспансеризации пациентов с онкологическими заболеваниями. Наука и инновации в медицине. 2017. 4 (8). С. 41-46.
|
|
Приложения
Приложение А1.
Состав рабочей группы.• Меликян Анаит Левоновна, доктор медицинских наук, руководитель научно-клинического отделения стандартизации методов лечения ФГБУ «Национальный медицинский исследовательский центр гематологии» МЗ РФ, член национального гематологического общества.
• Егорова Елена Константиновна, к.м.н., врач-гематолог отделения стандартизации методов лечения Федерального государственного бюджетного учреждения «Научный медицинский исследовательский центр гематологии» Министерства здравоохранения Российской Федерации.
• Ковригина Алла Михайловна, д.б.н., проф., Москва. Член президиума Российского профессионального общества онкогематологов, президиума Российского общества патологоанатомов, Правления Российского общества онкопатологов, с 2006 года - член Европейско-Американского Общества гематопатологов (SH/EAHP), член Национального гематологического общества, Европейского общества патологов (ESP) и Европейской рабочей группы вone Marrow Pathology (EBMWG).
Конфликт интересов. Авторы не имеют конфликта интересов.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций:
• Врач-гематолог;
• врач-онколог;
• врач-терапевт;
• врач-инфекционист;
• врач-хирург;
• врач по медицинской профилактике.
• врач общей практики.
Методы, использованные для сбора / селекции доказательств:
• поиск публикаций в специализированных периодических печатных изданиях.
• поиск в электронных базах данных.
Базы данных, использованных для сбора / селекции доказательств:
• доказательной базой для рекомендаций являются публикации, вошедшие в Кохрейновскую библиотеку, базы данных PUBMED и MEDLINE. Глубина поиска составляла 10 лет.
Методы, использованные для анализа доказательств:
• обзоры опубликованных мета-анализов;
• систематические обзоры с таблицами доказательств.
Методы, использованные для качества и силы доказательств:
• консенсус экспертов;
• оценка значимости доказательств в соответствии с рейтинговой схемой доказательств (табл. П1).
Таблица П1. Уровни достоверности доказательств.
| Уровень достоверности доказательств | Тип данных |
| 1 | систематические обзоры исследований с контролем референсным методом |
| 2 | Отдельные исследования с контролем референсным методом |
| 3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Описание методики анализа доказательств и разработки рекомендаций.
При отборе публикаций, как потенциальных источников доказательств, использованная в каждом исследовании методология изучалась для того, чтобы убедиться в ее соответствии принципам доказательной медицины. Результат изучения влиял на уровень доказательности, присваиваемый публикации, что в свою очередь влияет на силу, вытекающих из нее рекомендаций.
Методологическое изучение фокусировалось на особенностях дизайна исследования, которые оказывали существенное влияние на качество результатов и выводов.
С целью исключения влияния субъективных факторов каждое исследование оценивалось независимо, как минимум двумя независимыми членами авторского коллектива. Различия в оценке обсуждались на совещаниях рабочей группы авторского коллектива данных рекомендаций.
На основании анализа доказательств последовательно были разработаны разделы клинических рекомендаций с оценкой силы в соответствии с рейтинговой схемой рекомендаций (табл. П2).
Методы, использованные для формулирования рекомендаций:
• консенсус экспертов;
• оценка значимости рекомендаций в соответствии с рейтинговой схемой (табл. П2).
Таблица П2. Уровни убедительности рекомендаций.
| Уровни убедительности рекомендаций | Описание рекомендации |
| A | Однозначная (сильная) рекомендация (все исследования имеют высокое или удовлетворительное методологическое качеств, их выводы по интересующим исходам являются согласованными) |
| в | Неоднозначная (условная) рекомендация (не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| с | Низкая (слабая) рекомендация - отсутствие доказательств надлежащего качества (все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Методы валидизации рекомендаций:
• внешняя экспертная оценка;
• внутренняя экспертная оценка.
Описание методики валидизации рекомендаций:
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых попросили прокомментировать, насколько качественно интерпретированы доказательства и разработаны рекомендации. Также была проведена экспертная оценка изложения рекомендаций и их доступности для понимания.
Предварительная версия рекомендаций представлялась и обсуждалась на заседаниях Национального гематологического общества.
Получены комментарии со стороны врачей-гематологов амбулаторного и стационарного этапов в отношении доходчивости и их оценки важности рекомендаций как рабочего инструмента повседневной практики.
Рекомендации обсуждены и одобрены ведущими специалистами профильных Федеральных центров РФ и практическими врачами.
Замечания и комментарии, полученные от экспертов, тщательно систематизировались и обсуждались авторским коллективом. При необходимости проводилось внесение изменений и дополнений в текст рекомендаций.
Окончательная редакция:
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами авторского коллектива, которые пришли к заключению, что все существенные замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке сведен к минимуму.
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года или при появлении новой информации о тактике ведения пациентов с данным заболеванием. Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Приложение А3.
Связанные документы.• Меликян А.Л., Ковалева Л.Г., Погорельская Е.П. Алгоритмы диагностики лимфаденопатий. Учебное пособие, Москва. 2011, 46.
• Федеральный закон о санитарно-эпидемиологическом благополучии населения №52-ФЗ от 30,12,1999.
• Федеральный закон от 17,09,1998 №157-ФЗ «Об иммунопрофилактике инфекционных болезней».
Приложение В.
Информация для пациентов.Генерализованная лимфаденопатия может быть как неопухолевой, так и опухолевой этиологии. Неопухолевая генерализованная лимфаденопатия - является признаком инфекционных заболеваний, бактериальной, вирусной и грибковой этиологии (сифилис, ВИЧ-инфекция, инфекционный мононуклеоз, генерализованная цитомегаловирусная инфекция, ветряная оспа ). Данные заболевания характеризуются острым началом в виде появления лихорадки, потливости, слабости, катаральных явлений, диспептических расстройств (тошнота, рвота, диарея), дизурических расстройств (боли, рези и/или учащенное мочеиспускание), кожных высыпаний (папулы, везикулы). При отсутствии своевременного лечения присоединяется ЛАП, астенический синдром, усугубляются вышеперечисленные симптомы. Лечебные подходы зависят от причины, вызвавшей неопухолевую ЛАП и включают назначение антибактериальной, противовирусной, противогрибковой и дезинтоксикационной терапии.
Опухолевая генерализованная лимфаденопатия может быть признаком заболеваний кроветворной системы (гемобластозы, лимфопролиферативные заболевания - лимфома Ходжкина, неходжкинские лимфомы) или быть следствием метастазирования солидных опухолей. Может протекать бессимптомно до момента появления признаков компрессии прилежащих органов (болевой синдром, кашель, сердцебиение, кровохарканье и т.п) или с наличием В-симптомов (лихорадка, похудание, потливость), кожного зуда и признаками сдавления прилежащих органов. Лечебные мероприятия зависят от причины, вызвавшей ЛАП, и могут включать проведение цитостатической или комбинированной терапии (хирургические методы и химиотерапия).
Локальная лимфаденопатия может быть следствием наличия локального очага инфекции (регионарный лимфаденит, например, при болезни кошачьей царапины), являться признаком доброкачественных лимфопролиферативных заболеваний (например, болезнь Кастлемана) или опухолевого процесса (например, метастаз рака желудка в левый надключичный лимфатический узел). Как правило, такой вариант ЛАП протекает бессимптомно до появления признаков компрессии прилежащих органов (болевой синдром, кашель, сердцебиение, кровохарканье и т.п) либо до момента, когда увеличенный лимфоузел становится заметным пациенту или окружающим. На первом этапе используется хирургическое лечение. В дальнейшем выбор терапии зависит от причины, вызвавшей ЛАП.
Приложение Г.
Приложение Г1.
Значение клинических признаков при лимфаденопатии.| Признак | Заболевания |
| Увеличение селезенки | Инфекционный мононуклеоз Лимфатические опухоли Острые и хронические лейкозы Ревматоидный артрит Системная красная волчанка Хронический гепатит с системными проявлениями Саркоидоз Сепсис |
| Кожные проявления | Инфекционный мононуклеоз Цитомегаловирусная инфекция Герпесвирусные инфекции Ревматоидный артрит Системная красная волчанка Саркоидоз Лимфатические опухоли Сывороточная болезнь Риккетсиозы Боррелиоз Туляремия инфекции ВИЧ-инфекция Сифилис Лейшманиоз |
| Увеит Хориоретинит Конъюнктивит | Саркоидоз Токсоплазмоз Болезнь кошачьей царапины, туляремия Герпесвирусные инфекции Сифилис |
| Поражение легких и плевры | Саркоидоз Туберкулез Рак легкого Системная красная волчанка Герпесвирусные инфекции Лимфатические опухоли Острые и хронические лейкозы |
| Суставной синдром | Ревматоидный артрит Системная красная волчанка Саркоидоз Сывороточная болезнь Хронический вирусный гепатит ВИЧ-инфекция Бруцеллез Иерсиниоз |
| Лихорадка, резистентная к антибиотикам | Инфекционный мононуклеоз Лимфатические опухоли Ревматоидный артрит Системная красная волчанка Сепсис (включая бактериальный эндокардит) ВИЧ-инфекция Туберкулез, лейшманиоз |
Приложение Г2.
Эпидемиологические данные, профессиональные факторы, важные в диагностике лимфаденопатий.| Причина | Заболевание |
| Контакт с кошкой | Болезнь кошачьей царапины, токсоплазмоз |
| Употребление мяса, подвергнутого недостаточной термической обработке | Токсоплазмоз, бруцеллез |
| Контакт с пациентом с туберкулезом, перенесенный туберкулез | Туберкулез |
| Употребление сырого молока и молочных продуктов, не подвергшихся термической обработке или пастеризации | Бруцеллез, туберкулез |
| Гемотрансфузии, трансплантация в анамнезе, гемофилия | Цитомегаловирус (CMV), ВИЧ-ифекция, вирусные гепатиты |
| Беспорядочные половые связи, гомосексуализм | ВИЧ-инфекция, сифилис, HSV, сMV, гепатит в, гепатит С |
| Наркомания | ВИЧ-инфекция, сепсис и эндокардит, гепатит В, гепатит С |
| Эпилепсия | ЛАП на фоне длительного приема фенитоина, карбамазепина |
| Частые инфекции с детского возраста | Врожденный вариабельный иммунодефицит |
| Профессиональные вредности | |
| Ювелирное дело | Саркоидоз |
| Работа в мясомолочной промышленности, ветеринария | Бруцеллез, токсоплазмоз |
| Охота, лесное дело, выделка шкур, работа с грызунами | Туляремия Болезнь крысиных укусов - содоку |
| Рыбная ловля, работа на скотобойнях | Эризипелоид |
| Садовое дело, торговля цветами | Споротрихоз |
| Укус клеща | Клещевые риккетсиозы, болезнь Лайма (боррелиоз), туляремия |
| Работа с минералами, почвой | Нокардиоз |
| Купание в водоемах тропических стран, бассейнах | Атипичные микобактериозы (гранулема купальщиков) |
Приложение Г3.
Географическое распространение основных эндемичных инфекционных заболеваний, сопровождающихся лимфаденопатией.| Клещевые риккетсиозы | |
| Марсельская лихорадка | Побережье Средиземного и Черного морей |
| Клещевой сыпной тиф Северной Азии | Новосибирская, Тюменская области, Красноярский край. |
| Дальневосточный клещевой риккетсиоз | Хабаровский и Приморский края, Амурская область, Еврейская автономная область |
| Лихорадка Цуцугамуши | Юго-Восточная Азия, Приморский край |
| Везикулезный риккетсиоз | Молдова, Донецк |
| Другие инфекционные заболевания | |
| Лейшманиоз | Средняя и Юго-Западная Азия, Ближний Восток, Индия, Турция, Греция |
| Мелиоидоз | Вьетнам, Таиланд, Малайзия |
| Чума | Китай, Южная Америка, Индия, Конго, Малави, Алжир, Замбия |
| Туляремия | Средняя Азия, США, Дальний Восток, Китай, Ростовская область |
Приложение Г4.
Лекарственные препараты, применение которых может вызвать увеличение лимфатических узлов (в контексте иммунной реакции - гиперчувствительности).| Препарат | Группа |
| Аллопуринол | Антиметаболиты |
| Атенолол | Антигипертензивные препараты |
| Каптоприл | |
| Карбамазепин | Противосудорожные препараты |
| Фенитоин | |
| Примидон | |
| Пенициллин | Антибиотические препараты |
| Цефалоспорины | |
| Сульфаниламиды | |
| Сульфадоксин Пириметамин | Противомалярийные препараты |
| Метамизол натрия Хинин | |
| Противоревматические препараты | |
| Препараты золота |
Приложение Г 5.
Локализация лимфатических узлов, зоны дренирования лимфы и наиболее частые причины увеличения.| Локализация | Зона дренирования | Наиболее распространенные заболевания |
| Затылочные (на буграх затылочной кости) | Кожа волосистой части головы и задней части шеи | Трихофития и микроспория, педикулез, себорейный дерматит, краснуха, ВИЧ-инфекция, другие локальные инфекции и опухоли |
| Сосцевидные (в области сосцевидного отростка) | Височная часть скальпа, ушная раковина, среднее ухо | Локальные инфекции, отит, мастоидит, заболевания волосистой части головы, краснуха |
| Околоушные: лимфатические узлы располагаются как над околоушной слюнной железой, так и непосредственно в ее ткани. В ткани других слюнных желез лимфатических узлов нет. | Латеральная часть глаза и век, конъюнктива, кожа височной области, Наружное ухо | Конъюнктивиты, локальные инфекции Окулогландулярный синдром Парино - осложнение бартонеллеза и туляремии. |
| Подчелюстные | Кожа лица и медиальной части конъюнктивы. Слизистая губ и рта, язык, слюнные железы. | Инфекции полости рта, уха, синусов, носоглотки, головы и шеи |
| Подбородочные | Нижняя губа, дно рта, слизистая десен в области нижних резцов, язык, кожа щек | Локальные инфекции. Инфекции, вызванные EBV, сMV, токсоплазмами |
| Переднешейные (югулярные, кпереди от грудино-ключично-сосцевидной мышцы в верхнем шейном треугольнике | Кожа лица, ухо, слюнные железы, слизистые оболочки носа, зева и полости рта, язык (кроме верхушки), миндалины | Локальные инфекции, фарингит, краснуха |
| Заднешейные лимфатические узлы (позади грудино-ключично-сосцевидной мышцы, в нижнем шейном треугольнике) | Скальп, органы шеи, кожа рук и грудной клетки. Дренирование шейных и подмышечных лимфатических узлов. | Локальные инфекции, Мононуклеозоподобный синдром, Туберкулез, лимфомы, лимфогранулематоз, опухоли головы и шеи, |
| Надключичные справа | Средостение, Легкие, Пищевод Кожа верхней части грудной клетки | Опухоли легких, средостения, желудочно-кишечного тракта, забрюшинного пространства |
| Надключичные слева («Вирховская железа») | Грудная клетка, органы брюшной полости | Лимфомы, опухоли грудной клетки, забрюшинного пространства, бактериальные и грибковые инфекции |
| Подмышечные лимфатические узлы | Руки, стенка грудной клетки, Молочная железа | Локальные инфекции, бартонеллез, опухоли молочной железы, лимфомы, силиконовый трансплантат, меланома |
| Локтевые | III, IV, V пальцы, внутренняя поверхность ульнарная часть кисти, ульнарная поверхность предплечья | Локальные инфекции, лимфомы, саркоидоз, туляремия, вторичный сифилис |
| Паховые (по ходу паховой связки) | Половые органы, мошонка, промежность, кожа ног, нижней части живота, ягодиц | Инфекция ног и стоп, герпетические инфекции, гонорея, сифилис, шанкроид, венерическая гранулема, лимфомы, опухоли таза, и гениталий, урогенитальные инфекции |
| Подколенные | Кожа ног и стоп | Локальные инфекции |
|
|
Год актуализации информации
2018.