ICD-10 codes
Description
Послеродовой тромбофлебит. Это акушерское осложнение, характеризующееся воспалением стенок вен, тромбозом таза и нижних конечностей, развивающимся у женщин после родов. Заболевание проявляется повышением температуры тела, тахикардией, локальной болью. Диагноз ставится на основании анамнестических данных, результатов клинического обследования, ультразвукового исследования сосудов с дуплексным сканированием, коагулограмм. Основным методом лечения является антикоагулянтная терапия, с высоким риском артериальной тромбоэмболии, показано хирургическое вмешательство.
Additional facts
Послеродовой тромбофлебит - это заболевание острых вен в послеродовом периоде с образованием сгустков крови в просвете, воспалительным процессом и нарушением венозного кровотока. Частота возникновения венозного тромбоза с прилипшим или первичным флебитом в послеродовом периоде составляет 3,5%, что почти на порядок выше распространенности тромботических осложнений во время беременности. Патология может развиваться у родильниц любого возраста, но чаще всего регистрируется у женщин старше 35 лет. При венозной обструкции тромбом, в отличие от артериальной тромбоэмболии, ишемия встречается крайне редко, но тромбоз нижней полой системы вены является основным источником легочной эмболии.
Reasons
Послеродовой тромбофлебит многофакторный. Благоприятным фоном для возникновения патологии являются физиологические изменения в организме беременной женщины: сдавление полой вены беременной маткой, снижение скорости периферического кровотока и увеличение потенциала свертывания крови, наиболее выраженные в конце беременности. Значимые факторы риска развития тромботических осложнений после родов:
Роды, которые сопровождаются разрывами мягких тканей (особенно при массивных кровотечениях), хирургические роды часто приводят к тромбофлебитам глубоких бедер и голеней. В случае обширных травм тканевый тромбопластин попадает в кровоток, усиливая активацию свертывания крови, характерную для поздней беременности.
• Патологическое течение беременности. Вероятность послеродовых тромботических осложнений значительно усиливает гестоз. Эта патология сопровождается спазмом сосудов с повреждением эндотелия, выделением биологически активных веществ, что влечет за собой потерю устойчивости тромбоцитов к кровеносным сосудам.
Послеродовой метоэндометрит вызывает тромбоз матки, таза и яичников. Механизм развития тромбоза аналогичен таковому при гестозе: результатом изменения является высвобождение простагландинов, которые превращаются в тромбоксан А2, который стимулирует активацию и агрегацию тромбоцитов.
• Экстрагенитальные патологии. Венозным тромбозам подвержены роды, страдающие заболеваниями, сопровождающимися нарушениями кровообращения - патологиями сердца (особенно ревматического характера), гипертонией. К основным факторам риска также относятся васкулиты любой этиологии, злокачественные новообразования.
• Прием гормональных препаратов. Длительное использование гормональной контрацепции (особенно с высоким содержанием эстрогена) может усугубить гемостатические изменения, связанные с беременностью. Вероятность тромбоза увеличивается у женщин в послеродовом периоде, которые становятся беременными после гормональной индукции овуляции (с или без ЭКО).
• Ошибки гемостаза. Послеродовой тромбофлебит часто развивается у женщин с врожденной мутацией фактора V Лейдена и гена протромбина, врожденной гипергомоцистеинемией, дефицитом антитромбина III и С, белками S или приобретенной тромбофилией (антифосфолипидный синдром, гипергомоцистеинемия в условиях дефицита в1, в12, в12).
Другие факторы риска включают отсутствие физической активности (стоя или сидя, длительные перелеты, длительный постельный режим), интенсивные физические нагрузки (избыточный вес, регулярный бодибилдинг), поздний репродуктивный возраст. Внутривенное вливание, курение увеличивают риск тромбоза. Одним из основных состояний, предрасполагающих к развитию осложнений, не связанных с беременностью, является неспецифическая дисплазия соединительной ткани, симптомы которой включают варикозное расширение вен нижних конечностей, геморрой, возникший до беременности.
Роды, которые сопровождаются разрывами мягких тканей (особенно при массивных кровотечениях), хирургические роды часто приводят к тромбофлебитам глубоких бедер и голеней. В случае обширных травм тканевый тромбопластин попадает в кровоток, усиливая активацию свертывания крови, характерную для поздней беременности.
• Патологическое течение беременности. Вероятность послеродовых тромботических осложнений значительно усиливает гестоз. Эта патология сопровождается спазмом сосудов с повреждением эндотелия, выделением биологически активных веществ, что влечет за собой потерю устойчивости тромбоцитов к кровеносным сосудам.
Послеродовой метоэндометрит вызывает тромбоз матки, таза и яичников. Механизм развития тромбоза аналогичен таковому при гестозе: результатом изменения является высвобождение простагландинов, которые превращаются в тромбоксан А2, который стимулирует активацию и агрегацию тромбоцитов.
• Экстрагенитальные патологии. Венозным тромбозам подвержены роды, страдающие заболеваниями, сопровождающимися нарушениями кровообращения - патологиями сердца (особенно ревматического характера), гипертонией. К основным факторам риска также относятся васкулиты любой этиологии, злокачественные новообразования.
• Прием гормональных препаратов. Длительное использование гормональной контрацепции (особенно с высоким содержанием эстрогена) может усугубить гемостатические изменения, связанные с беременностью. Вероятность тромбоза увеличивается у женщин в послеродовом периоде, которые становятся беременными после гормональной индукции овуляции (с или без ЭКО).
• Ошибки гемостаза. Послеродовой тромбофлебит часто развивается у женщин с врожденной мутацией фактора V Лейдена и гена протромбина, врожденной гипергомоцистеинемией, дефицитом антитромбина III и С, белками S или приобретенной тромбофилией (антифосфолипидный синдром, гипергомоцистеинемия в условиях дефицита в1, в12, в12).
Другие факторы риска включают отсутствие физической активности (стоя или сидя, длительные перелеты, длительный постельный режим), интенсивные физические нагрузки (избыточный вес, регулярный бодибилдинг), поздний репродуктивный возраст. Внутривенное вливание, курение увеличивают риск тромбоза. Одним из основных состояний, предрасполагающих к развитию осложнений, не связанных с беременностью, является неспецифическая дисплазия соединительной ткани, симптомы которой включают варикозное расширение вен нижних конечностей, геморрой, возникший до беременности.
Pathogenesis
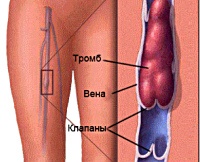
Механизм образования тромба основан на так называемой триаде Вирхова, которая включает изменение гемостаза (увеличение свертываемости крови) и гемодинамики (уменьшение венозного кровотока), повреждение венозной стенки. Тромбообразование может происходить на фоне гиперкоагуляции (тромбоза вен) с последующим развитием реактивного воспаления или наоборот, вследствие повреждения образуется тромб, за которым следует эндотелиальное воспаление. Сгусток прикреплен к сосудистой стенке в месте его поражения; дальнейшая эволюция идет по одному из трех путей.
Первый путь характеризуется увеличением тромба, второй - спонтанным лизисом, третий - организацией тромботических масс (прорастание их через соединительную ткань и капилляры). Процесс сопровождается образованием полости сгустка, спонтанной реканализацией сгустка крови вследствие фибринолиза. Окклюзивные тромбы, которые полностью закрывают свет, чаще образуются в мелких сосудах, плавают в больших сосудах и промываются кровью. Последние являются эмбологическими - с высокой вероятностью отделения, движения через нижнюю полую вену и правое предсердие к артериальной крови.
Первый путь характеризуется увеличением тромба, второй - спонтанным лизисом, третий - организацией тромботических масс (прорастание их через соединительную ткань и капилляры). Процесс сопровождается образованием полости сгустка, спонтанной реканализацией сгустка крови вследствие фибринолиза. Окклюзивные тромбы, которые полностью закрывают свет, чаще образуются в мелких сосудах, плавают в больших сосудах и промываются кровью. Последние являются эмбологическими - с высокой вероятностью отделения, движения через нижнюю полую вену и правое предсердие к артериальной крови.
Classification
Послеродовой тромбофлебит поверхностный, распространяется на подкожные вены нижних и глубоких конечностей, с поражением крупных магистральных сосудов ног, таза. По характеру воспаления гнойные и негнойные формы различаются по типу развития тромба - ограниченному или сегментарному, с быстрым отграничением, организацией сгустка крови и прогрессирующим - с его дальнейшим ростом. В соответствии с локализацией была принята следующая классификация патологии, которая возникла после родов:
• Тромбофлебит вен нижней части ноги. Поверхностный тромбофлебит проявляется повреждением мелких больших подкожных вен голени и их притоков, а в глубине - большеберцовых вен. Патологические изменения в глубоких сосудах могут происходить изолированно или распространяться от поверхностных сосудов через носителей. При восходящем тромбофлебите в процесс вовлекается бедренная вена.
• Подвздошно-бедренный (илеофеморальный) тромбофлебит. Начиная с физиологического тромбоза сосудов плацентарного участка, он распространяется на небольшие притоки внутренней подвздошной вены, затем на ее туловище и затем на общую подвздошную вену. При окклюзии последних в патологический процесс вовлекаются глубокие и поверхностные сосуды бедра.
• Тазовый тромбофлебит. Процесс воспаления и тромбоза претерпевает венозные сплетения таза - маточно-вагинальное, кистозное, ректальное, сплетенное сплетение яичника. При прогрессировании поражается подвздошная, а затем и бедренная вена.
• Метротромбофлебит. Поражение магистральных вен матки, происходящих из венозного сплетения матки. Тромбофлебит маточных вен почти всегда является следствием послеродового эндометрита.
Тромбофлебит яичниковой вены. Патология характеризуется изменениями в полости основного сосуда, собирающими кровь из яичника в венозное сплетение. Чрезвычайно редкое заболевание, которое развивается почти исключительно после родов, чаще всего в контексте врожденной или приобретенной тромбофилии.
• Тромбофлебит вен нижней части ноги. Поверхностный тромбофлебит проявляется повреждением мелких больших подкожных вен голени и их притоков, а в глубине - большеберцовых вен. Патологические изменения в глубоких сосудах могут происходить изолированно или распространяться от поверхностных сосудов через носителей. При восходящем тромбофлебите в процесс вовлекается бедренная вена.
• Подвздошно-бедренный (илеофеморальный) тромбофлебит. Начиная с физиологического тромбоза сосудов плацентарного участка, он распространяется на небольшие притоки внутренней подвздошной вены, затем на ее туловище и затем на общую подвздошную вену. При окклюзии последних в патологический процесс вовлекаются глубокие и поверхностные сосуды бедра.
• Тазовый тромбофлебит. Процесс воспаления и тромбоза претерпевает венозные сплетения таза - маточно-вагинальное, кистозное, ректальное, сплетенное сплетение яичника. При прогрессировании поражается подвздошная, а затем и бедренная вена.
• Метротромбофлебит. Поражение магистральных вен матки, происходящих из венозного сплетения матки. Тромбофлебит маточных вен почти всегда является следствием послеродового эндометрита.
Тромбофлебит яичниковой вены. Патология характеризуется изменениями в полости основного сосуда, собирающими кровь из яичника в венозное сплетение. Чрезвычайно редкое заболевание, которое развивается почти исключительно после родов, чаще всего в контексте врожденной или приобретенной тромбофилии.
Symptoms
Признаки патологического состояния могут быть обнаружены уже на пятый или шестой день после родов, но чаще это проявление регистрируется на второй или третьей неделе после родов. Предвестниками этого заболевания являются длительные субфебрильные температуры, которые увеличивают частоту сердечных сокращений. Начало означает короткий холод. Симптомы могут различаться в зависимости от места поражения.
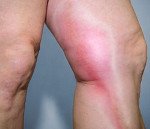
Поверхностный тромбофлебит сопровождается наиболее яркими симптомами: напряжение, боль, покраснение вдоль пораженных сосудов, местное и общее повышение температуры. В случае тромбофлебита глубокой вены нижней части ноги наблюдаются отеки голеностопного сустава (обычно выраженные вечером, исчезающие после ночного сна), боли в икрах при стоянии и ходьбе, а также выгибание стопы (симптом Хоманса).
Тромбоз тазовых вен не имеет специфических симптомов вплоть до перехода в подвздошные и бедренные сосуды с развитием отека паховой области на пораженной стороне. До этого обнаруживается только длительное субфебрильное состояние с тахикардией, могут наблюдаться боли при дефекации, метеоризм, а иногда и рвота. Часто пациенты жалуются на диспареунию, общую слабость, неопределенные тазовые и поясничные боли.
Илеофеморальный тромбофлебит протекает в течение длительного времени с неопределенными симптомами - лихорадкой, тахикардией. Иногда возникают боли в нижней части живота и крестцовой области, затрудненное мочеиспускание. Полная окклюзия подвздошной вены сопровождается внезапной болью в подвздошной, паховой области, иррадиирующей в бедро, ознобом, отеком передней брюшной стенки, нижней части спины и наружных половых органов. Боль сопровождается ощущением полноты бедра и голени.
При вовлечении глубоких бедренных вен обнаруживается лихорадка, постоянный отек при быстром развитии конечности (объем пораженного бедра увеличивается на 5-15 см и более), невыносимая острая боль внутри переднее бедро вдоль сосудистого пучка. Пахово-бедренные лимфатические узлы увеличены. Кожа пораженной конечности бледная, с голубоватым мраморным оттенком, ступня холоднее здоровой. Общее состояние серьезное.
Метротромбофлебит, развивающийся в течение второй недели послеродового периода, сопровождается болевыми ощущениями в области таза со стороны половых путей, которые усиливаются к концу третьей недели. Повреждение яичниковых вен не проявляет патогномоничных симптомов. Регистрируется спонтанная боль в животе (обычно с правой стороны, потому что у 90% женщин тромбоз поражает правый яичник), иррадиирующая в пах, боль с давлением на яичник, лихорадка.
Ассоциированные симптомы: Боль в бедре. Затруднение мочеиспускания у женщин. Метеоризм. Озноб. Рвота. Странгурия.
Поверхностный тромбофлебит сопровождается наиболее яркими симптомами: напряжение, боль, покраснение вдоль пораженных сосудов, местное и общее повышение температуры. В случае тромбофлебита глубокой вены нижней части ноги наблюдаются отеки голеностопного сустава (обычно выраженные вечером, исчезающие после ночного сна), боли в икрах при стоянии и ходьбе, а также выгибание стопы (симптом Хоманса).
Тромбоз тазовых вен не имеет специфических симптомов вплоть до перехода в подвздошные и бедренные сосуды с развитием отека паховой области на пораженной стороне. До этого обнаруживается только длительное субфебрильное состояние с тахикардией, могут наблюдаться боли при дефекации, метеоризм, а иногда и рвота. Часто пациенты жалуются на диспареунию, общую слабость, неопределенные тазовые и поясничные боли.
Илеофеморальный тромбофлебит протекает в течение длительного времени с неопределенными симптомами - лихорадкой, тахикардией. Иногда возникают боли в нижней части живота и крестцовой области, затрудненное мочеиспускание. Полная окклюзия подвздошной вены сопровождается внезапной болью в подвздошной, паховой области, иррадиирующей в бедро, ознобом, отеком передней брюшной стенки, нижней части спины и наружных половых органов. Боль сопровождается ощущением полноты бедра и голени.
При вовлечении глубоких бедренных вен обнаруживается лихорадка, постоянный отек при быстром развитии конечности (объем пораженного бедра увеличивается на 5-15 см и более), невыносимая острая боль внутри переднее бедро вдоль сосудистого пучка. Пахово-бедренные лимфатические узлы увеличены. Кожа пораженной конечности бледная, с голубоватым мраморным оттенком, ступня холоднее здоровой. Общее состояние серьезное.
Метротромбофлебит, развивающийся в течение второй недели послеродового периода, сопровождается болевыми ощущениями в области таза со стороны половых путей, которые усиливаются к концу третьей недели. Повреждение яичниковых вен не проявляет патогномоничных симптомов. Регистрируется спонтанная боль в животе (обычно с правой стороны, потому что у 90% женщин тромбоз поражает правый яичник), иррадиирующая в пах, боль с давлением на яичник, лихорадка.
Ассоциированные симптомы: Боль в бедре. Затруднение мочеиспускания у женщин. Метеоризм. Озноб. Рвота. Странгурия.
Possible complications
Тромбоэмболия легочной артерии (тромбоэмболия легочной артерии), которая встречается у 40-50% пациентов, является наиболее серьезным осложнением венозного тромбоза. У 10% пациентов на легочный ствол и крупные артериальные ветви влияет развитие массивной тромбоэмболии легочной артерии (обычно вследствие илео-бедренного или подколенно-бедренного тромбоза, реже тазового сплетения), что приводит к острой циркуляторно-дыхательной недостаточности, смерти. Когда эмболия закупорена более мелкими ветвями (в результате глубокого тромбоза ног), наблюдается миокардит.
Следствием частого тромбоза является возникновение варикозного расширения вен, синдром посттромбофлебита, приводящий к хронической венозной недостаточности (ХВН) и инвалидности. Поражение подвздошно-бедренного сегмента с полной обструкцией сосудистых клапанов сопровождается артериальным спазмом, может вызвать ишемию конечностей, венозную гангрену. Осложнения тромбофлебита яичников включают инфаркт яичника, острую непроходимость мочеточника, острую почечную недостаточность и множественные органы.
Следствием частого тромбоза является возникновение варикозного расширения вен, синдром посттромбофлебита, приводящий к хронической венозной недостаточности (ХВН) и инвалидности. Поражение подвздошно-бедренного сегмента с полной обструкцией сосудистых клапанов сопровождается артериальным спазмом, может вызвать ишемию конечностей, венозную гангрену. Осложнения тромбофлебита яичников включают инфаркт яичника, острую непроходимость мочеточника, острую почечную недостаточность и множественные органы.
Diagnostics
Диагностика послеродового тромбофлебита обычно затруднена из-за отсутствия специфических признаков. Исключение составляют только поражения поверхностных вен конечностей с их яркими симптомами. Диагноз устанавливается с участием акушера-гинеколога и флеболога. Тромботические осложнения можно заподозрить, анализируя анамнестические данные, жалобы пациентов. Дальнейшие действия включают в себя:
• Клиническое обследование. Тромбофлебит может быть обозначен тяжелой тахикардией в сочетании с гипертермией, иногда не соответствующей температуре тела. При гинекологическом осмотре и общем осмотре тромботических осложнений в послеродовых периодах пораженные сосуды, представленные плотными болезненными связками, пальпируются.
• Ультразвуковое ангиосканирование. Наиболее информативным методом диагностики тромбофлебита в современной флебологии является УЗИ. Исследование позволяет определить границу и степень организации тромба, оценить состояние клапанов, стенок глубоких и перфорантных вен. При недоступности ультразвуковое УЗИ выполняют УЗИ.
• Коагулологические исследования. Для выяснения причин тромбофлебита используются два метода - тромбоэластография и коагулометрия. Используя первый метод, изменения в коагулологическом каскаде изучаются интегрированным способом, благодаря второму методу, его отдельные цепи оцениваются подробно. Полный анализ позволяет определить, какая связь в гемостазе нарушена.
Дифференциальный диагноз ставится при других гнойно-воспалительных заболеваниях (аппендицит, параметрит, септицемия), патологиях мочевой системы (нефротический синдром, пиелонефрит, мочекаменная болезнь), заболеваниях кожи и мягких тканей (рожа, целлюлит, флегмона). Тромбофлебит следует также отличать от региональных метастазов наружного полового рака.
• Клиническое обследование. Тромбофлебит может быть обозначен тяжелой тахикардией в сочетании с гипертермией, иногда не соответствующей температуре тела. При гинекологическом осмотре и общем осмотре тромботических осложнений в послеродовых периодах пораженные сосуды, представленные плотными болезненными связками, пальпируются.
• Ультразвуковое ангиосканирование. Наиболее информативным методом диагностики тромбофлебита в современной флебологии является УЗИ. Исследование позволяет определить границу и степень организации тромба, оценить состояние клапанов, стенок глубоких и перфорантных вен. При недоступности ультразвуковое УЗИ выполняют УЗИ.
• Коагулологические исследования. Для выяснения причин тромбофлебита используются два метода - тромбоэластография и коагулометрия. Используя первый метод, изменения в коагулологическом каскаде изучаются интегрированным способом, благодаря второму методу, его отдельные цепи оцениваются подробно. Полный анализ позволяет определить, какая связь в гемостазе нарушена.
Дифференциальный диагноз ставится при других гнойно-воспалительных заболеваниях (аппендицит, параметрит, септицемия), патологиях мочевой системы (нефротический синдром, пиелонефрит, мочекаменная болезнь), заболеваниях кожи и мягких тканей (рожа, целлюлит, флегмона). Тромбофлебит следует также отличать от региональных метастазов наружного полового рака.
Treatment
Основными целями лечебных мероприятий являются предотвращение распространения тромбоза, прекращение воспаления и предотвращение рецидива заболевания. Поверхностный тромбофлебит обычно лечат амбулаторно с максимально возможной активностью пациента (без статических нагрузок). Терапия тромбофлебита глубоких вен конечностей и локализация таза проводится на базе хирургического стационара. Строгий постельный режим назначается при плавающих тромбах, чтобы уменьшить вероятность отрыва тромба и развития артериальной тромбоэмболии.
• Антикоагулянтное лечение. Антикоагулянты не способствуют поглощению тромба, но останавливают прогрессирование тромбоза. После постановки диагноза применяют системную терапию низкомолекулярными гепаринами. Затем они переходят на длительное использование непрямых антикоагулянтов.
• Антибиотикотерапия. Антибактериальные препараты назначают по строгим показаниям - при тромбофлебите, развившемся на фоне гнойно-воспалительного процесса. При реактивном (асептическом) воспалении лечение антибиотиками не только бесполезно, но также может быть вредным, поскольку увеличивает свертываемость крови и вызывает прогрессирование заболевания.
• Противовоспалительное лечение. Нестероидные противовоспалительные препараты (кетопрофен, диклофенак) используются для лечения асептического флебита. Эти препараты помогают снять воспаление, облегчить боль и оказывают анти-тромбоцитарный эффект. Применяется парентерально, орально и местно.
• Ангиопротекторы и регуляторы микроциркуляции. Такие лекарства, как рутозид и троксерутин, уменьшают проницаемость сосудистой стенки и уменьшают воспалительный ответ. Локальное приложение неэффективно. Внутривенное введение пентоксифиллина улучшает реологические свойства крови.
• Компрессионная терапия. Упругая компрессия нижних конечностей показана при варикозном варикозном расширении вен таза. Повязка уменьшает венозный застой, что предотвращает дальнейший тромбоз. Как правило, бинты изначально используют, после того, как спадает боль, они надевают компрессионные чулки в течение длительного времени.
Хирургическое вмешательство назначают при противопоказаниях к антикоагулянтной фармакотерапии (опасность кровотечений, индивидуальная непереносимость лекарств), наличии плавающего тромба и повторных эпизодов легочной эмболии, направленных на предотвращение попадания тромбоэмболии в ложе. артериальный. Другим хирургическим показанием является венозная ишемия. Лечение проводится эндоваскулярным хирургом и включает следующие методы:
• Реканализация тромбированного сосуда. Ликвидация тромботических масс с целью восстановления проницаемости вен осуществляется механическим (тромбэктомия) или биохимическим (регионарный селективный тромболизис) методами. Поскольку введение тромболитиков может привести к отделению плавающего «хвоста» от тромба, пациент предварительно устанавливается с кава-фильтром.
• Имплантация кава-фильтра. Фиксация к стенкам вены полой вены устройства, которое передает кровь, но сохраняет эмболию, чтобы предотвратить легочную эмболию. Метод ограничен в использовании у молодых пациентов, планирующих дальнейшую репродуктивную функцию из-за отсутствия данных о долгосрочных последствиях. Альтернативой является фильтрация шовного сосуда.
Он заключается в наложении U-образных швов, которые захватывают обе венозные стенки. В результате получается фильтр, который не пропускает эмболы. При тромбофлебите практикуется пликация нижней полой вены, бедренных вен, подвздошной вены. Техника используется, когда имплантация кава-фильтра невозможна.
• Антикоагулянтное лечение. Антикоагулянты не способствуют поглощению тромба, но останавливают прогрессирование тромбоза. После постановки диагноза применяют системную терапию низкомолекулярными гепаринами. Затем они переходят на длительное использование непрямых антикоагулянтов.
• Антибиотикотерапия. Антибактериальные препараты назначают по строгим показаниям - при тромбофлебите, развившемся на фоне гнойно-воспалительного процесса. При реактивном (асептическом) воспалении лечение антибиотиками не только бесполезно, но также может быть вредным, поскольку увеличивает свертываемость крови и вызывает прогрессирование заболевания.
• Противовоспалительное лечение. Нестероидные противовоспалительные препараты (кетопрофен, диклофенак) используются для лечения асептического флебита. Эти препараты помогают снять воспаление, облегчить боль и оказывают анти-тромбоцитарный эффект. Применяется парентерально, орально и местно.
• Ангиопротекторы и регуляторы микроциркуляции. Такие лекарства, как рутозид и троксерутин, уменьшают проницаемость сосудистой стенки и уменьшают воспалительный ответ. Локальное приложение неэффективно. Внутривенное введение пентоксифиллина улучшает реологические свойства крови.
• Компрессионная терапия. Упругая компрессия нижних конечностей показана при варикозном варикозном расширении вен таза. Повязка уменьшает венозный застой, что предотвращает дальнейший тромбоз. Как правило, бинты изначально используют, после того, как спадает боль, они надевают компрессионные чулки в течение длительного времени.
Хирургическое вмешательство назначают при противопоказаниях к антикоагулянтной фармакотерапии (опасность кровотечений, индивидуальная непереносимость лекарств), наличии плавающего тромба и повторных эпизодов легочной эмболии, направленных на предотвращение попадания тромбоэмболии в ложе. артериальный. Другим хирургическим показанием является венозная ишемия. Лечение проводится эндоваскулярным хирургом и включает следующие методы:
• Реканализация тромбированного сосуда. Ликвидация тромботических масс с целью восстановления проницаемости вен осуществляется механическим (тромбэктомия) или биохимическим (регионарный селективный тромболизис) методами. Поскольку введение тромболитиков может привести к отделению плавающего «хвоста» от тромба, пациент предварительно устанавливается с кава-фильтром.
• Имплантация кава-фильтра. Фиксация к стенкам вены полой вены устройства, которое передает кровь, но сохраняет эмболию, чтобы предотвратить легочную эмболию. Метод ограничен в использовании у молодых пациентов, планирующих дальнейшую репродуктивную функцию из-за отсутствия данных о долгосрочных последствиях. Альтернативой является фильтрация шовного сосуда.
Он заключается в наложении U-образных швов, которые захватывают обе венозные стенки. В результате получается фильтр, который не пропускает эмболы. При тромбофлебите практикуется пликация нижней полой вены, бедренных вен, подвздошной вены. Техника используется, когда имплантация кава-фильтра невозможна.
References
1. Осложнения послеродовых тромбофлебитов и их профилактика/ Хаджиева Е.Д., Гордеев Н.А. Журнал акушерства и женских болезней - 2004 - №2.
2. Тромбозы редкой локализации и тромбофилия/ Макацария А.Д., Акиньшина С.В. Акушерство, гинекология и репродукция - 2014 - Т.8, №2.
3. Острый тромбофлебит/ Кириенко А.И., Матюшенко А.А., Андрияшкин В.В. 2006.
2. Тромбозы редкой локализации и тромбофилия/ Макацария А.Д., Акиньшина С.В. Акушерство, гинекология и репродукция - 2014 - Т.8, №2.
3. Острый тромбофлебит/ Кириенко А.И., Матюшенко А.А., Андрияшкин В.В. 2006.