ICD-10 codes
Description
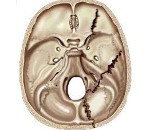
Перелом основания черепа. Это нарушение целостности одной или нескольких костей, образующих основание черепа. Церебральные симптомы включают головную боль, головокружение, тошноту и рвоту. Возможны нарушения слуха, вестибулярные нарушения, кровь и спинномозговая жидкость в носу и ушах, «симптом очков», признаки повреждения черепных нервов. Диагноз устанавливается с учетом жалоб, истории болезни, данных общего и неврологического обследования, рентгенографии, КТ, ЭХО-ЭГ. Лечение - противошоковые мероприятия, фармакотерапия. При тяжелых травмах и развитии осложнений показана операция.
Additional facts
Перелом основания черепа обнаруживается редко, он составляет около 4% от общего числа серьезных травм головы, обычно диагностируется как часть комбинированной или комбинированной травмы. У 32-59% пациентов линия перелома проходит от дуги к основанию. Среди пациентов преобладают физически активные молодые люди и представители социально незащищенных слоев населения. Соотношение мужчин и женщин составляет примерно 3,5: 1. У детей из-за высокой пластичности костных структур травма редко диагностируется, как правило, у школьников. Повреждение обычно сопровождается сильным ушибом головного мозга, что негативно влияет на прогноз и увеличивает смертность, особенно при сочетанных переломах черепа с повреждением основания и дуги.
Reasons
Причиной перелома основания черепа часто является интенсивный косвенный травматический эффект. Целостность костей нарушается в результате дорожно-транспортных происшествий, падений с высоты, экстремальных видов спорта, несчастных случаев на работе, травм (удары или тяжелые предметы в нижней челюсти или у основания носа). Типичные детские переломы височной кости пирамиды обычно наблюдаются при боковом ударе.
Pathogenesis
Переломы сопровождаются кровоизлияниями в окружающие ткани и ушибами головного мозга. Часто в слизистой оболочке твердой мозговой оболочки или пазух обнаруживаются разрывы, в результате чего внутричерепные структуры вступают в контакт с внешней средой. Разорванная мембрана может быть локализована в области околоносовых пазух, орбиты, полости рта и полости носа или полости среднего уха, что приводит к вытеканию спинномозговой жидкости из уха или из носа, вдоль стенки носоглотки. В космической зоне возможно проникновение патогенных микробов, вызывающих инфекционное поражение структур головного мозга. При поражении этих клеток костной ткани наблюдается пневмоцефалия. Кроме того, если нарушается целостность прочных структур основания черепа, часто выявляется повреждение диэнцефальных отделов головного мозга, VII и VIII и реже других черепных нервов.
Classification
По распространенности комбинированные и изолированные переломы различают по типу повреждения - линейное (продольное, поперечное, наклонное), коммутативное и депрессивное. При комбинированных поражениях линия перелома простирается от свода черепа до его основания, при изолированных поражениях поражается только основание, а дуга остается неповрежденной. По расположению мы различаем переломы задней, средней и передней черепной ямки. Чаще всего страдает средняя ямка (около 70%), преобладает продольное повреждение височной кости. Из-за формирования связи с окружающей средой все переломы в этой группе считаются открытыми для проникновения.
Symptoms
В клинике определяется место перелома и тяжесть травмы головы, включая симптомы головного мозга, признаки ушиба головного мозга, симптомы оболочек, спинномозговой жидкости и кровотока из естественных отверстий, а также проявления, вызванные повреждением черепных нервов. Условия пациента значительно различаются. В легких случаях пациенты связываются и жалуются на головокружение, головную боль, тошноту и рвоту. Кратковременная потеря сознания выявляется в анамнезе. В случае серьезной травмы, ступора или комы могут возникать генерализованные судороги.
Повреждение пирамиды сопровождается кровотечением из ушей, переломной кости - кровью из носа, клиновидной - кровотечением из глотки и полости рта. Поскольку эти симптомы могут наблюдаться при различных поражениях, они считаются диагностически значимыми при выявлении сопутствующих неврологических симптомов. Отток спинномозговой жидкости из перечисленных естественных отверстий является патогномоничным признаком перелома соответствующей кости. При массовом разрушении мозговой ткани могут быть выделены остатки мозга.
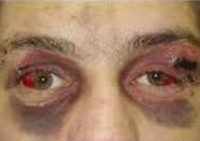
Помимо кровотечений и ликвореи, наличие синяков имеет определенную диагностическую ценность. Если передняя зона ямки повреждена, обнаруживается положительный симптом «очков» - синяки вокруг глаз, которые, в отличие от обычных гематом мягких тканей, возникают не через 1-2 часа, а через несколько часов или 1-2 дня. Наличие гематомы в области виска указывает на возможную травму средней ямки. Если задняя ямка повреждена, могут быть обнаружены синяки в области сосцевидного отростка.
У некоторых пациентов наблюдаются симптомы, указывающие на повреждение родительских структур: псевдобульбарный или бульбарный синдром, учащенное сердцебиение, снижение артериального давления, поверхностное аритмичное дыхание с неэффективными дыхательными движениями. Если лицевой нерв поврежден в то же время, можно повредить движения лицевых мышц. Лицо искажено, асимметрично, угол рта опущен, глазная щель расширена, кожные складки сглажены, щеки вздуты («паруса») при вдохе. Если слуховой нерв поврежден, диагностируется потеря слуха, обонятельная аносмия.
Ассоциированные симптомы: Гемипаретическая походка. Головная боль. Отек глаз. Потеря обоняния. Рвота. Слабость мышц (парез). Судороги. Судороги в ногах. Тошнота. Трипарез. Штампующая походка.
Повреждение пирамиды сопровождается кровотечением из ушей, переломной кости - кровью из носа, клиновидной - кровотечением из глотки и полости рта. Поскольку эти симптомы могут наблюдаться при различных поражениях, они считаются диагностически значимыми при выявлении сопутствующих неврологических симптомов. Отток спинномозговой жидкости из перечисленных естественных отверстий является патогномоничным признаком перелома соответствующей кости. При массовом разрушении мозговой ткани могут быть выделены остатки мозга.
Помимо кровотечений и ликвореи, наличие синяков имеет определенную диагностическую ценность. Если передняя зона ямки повреждена, обнаруживается положительный симптом «очков» - синяки вокруг глаз, которые, в отличие от обычных гематом мягких тканей, возникают не через 1-2 часа, а через несколько часов или 1-2 дня. Наличие гематомы в области виска указывает на возможную травму средней ямки. Если задняя ямка повреждена, могут быть обнаружены синяки в области сосцевидного отростка.
У некоторых пациентов наблюдаются симптомы, указывающие на повреждение родительских структур: псевдобульбарный или бульбарный синдром, учащенное сердцебиение, снижение артериального давления, поверхностное аритмичное дыхание с неэффективными дыхательными движениями. Если лицевой нерв поврежден в то же время, можно повредить движения лицевых мышц. Лицо искажено, асимметрично, угол рта опущен, глазная щель расширена, кожные складки сглажены, щеки вздуты («паруса») при вдохе. Если слуховой нерв поврежден, диагностируется потеря слуха, обонятельная аносмия.
Ассоциированные симптомы: Гемипаретическая походка. Головная боль. Отек глаз. Потеря обоняния. Рвота. Слабость мышц (парез). Судороги. Судороги в ногах. Тошнота. Трипарез. Штампующая походка.
Possible complications
Переломы основания черепа сопровождаются контузией мозга различной степени тяжести, они могут вызвать массивное субарахноидальное кровоизлияние, образование гематомы головного мозга, повреждение или сдавление ствола головного мозга при респираторных и сердечных расстройствах. Если возникает инфекция, развивается менингит. В далеком прошлом возможно образование фистул спинномозговой жидкости - фистулы, которая является причиной постоянной риноликореи или отоликорреи. Опасными поздними осложнениями являются абсцесс головного мозга и менингит, которые могут возникнуть через несколько месяцев или лет после травмы с повреждением синуса воздуха. При тяжелых переломах со смещением в результате наблюдаются косметические деформации, при повреждении нервных стволов - парез соответствующих нервов (чаще - лица).
Diagnostics
Диагноз перелома основания черепа устанавливается с учетом результатов нейрохирургического обследования и материаловедческих исследований. Программа обследования определяется тяжестью состояния пострадавшего, необходимостью неотложной реанимации и технического оснащения больницы. Дифференциальный диагноз ставится при других ЧМТ, иногда (при травме в состоянии тяжелой интоксикации) также необходимо различать симптомы, вызванные травматической травмой, и токсические эффекты лекарств или лекарств. алкоголь на мозг. Используются следующие методы:
• Расследование, общий осмотр. Врач обнаруживает у пациента или у сопровождающих его лиц обстоятельства травмы и характеристики заболевания (в частности, наличие «светящегося пространства», за которым следует сильное ухудшение, свидетельствующее о формировании гематома) от момента травмы до момента госпитализации. Нейрохирург оценивает степень измененного сознания и общие клинические показатели (пульс, дыхание, артериальное давление), выявляет симптомы, указывающие на наличие и локализацию травмы головы (кровотечение и спинномозговая жидкость, типичные ушибы) и выявляет сопутствующие травмы. требуется консультативная и медицинская помощь от других специалистов.
• Неврологическое обследование. В связи с изменением сознания развитие фатальных состояний часто осуществляется по упрощенной методике, предусматривающей изучение всех показателей с учетом топографической привязки (лицо, руки, ноги, туловище). Врач определяет тяжесть ЧМТ по шкале Глазго, обращая внимание на объективные признаки, указывающие на место повреждения, в том числе на стволовые нарушения и нарушения на черепных нервах.
Все пациенты подвергаются сканированию черепа в двух проекциях. В случае повреждения затылочной кости дополнительно используется задняя полуаксиальная проекция. В случае возможного повреждения височной кости рентгенограммы назначаются по Шуллеру. При интерпретации изображений учитывается, что небольшие трещины могут быть не видны; косвенным признаком травмы в этих случаях является потемнение птериго-теменной пазухи или сосцевидного отростка.
• Экоэнцефалография. Наряду с рентгенографией он включен в список обязательных диагностических процедур. Как правило, ECHO-EG выполняется нейрохирургом в отделении неотложной помощи. В будущем это может быть выполнено в динамике палаты или операционной. Это доступное неинвазивное исследование, которое позволяет обнаружить симптомы смещения, эхо-M смещения и другие признаки, которые указывают на наличие структурных изменений в мозге.
• Компьютерная томография. Это позволяет уточнить данные, полученные во время эхоэнцефалографии, и включено в рекомендуемые современные программы для создания «фазово-контролируемого нейроизображения». КТ головного мозга используется для выяснения типа и места перелома, для определения степени повреждения внутримозговых структур и для выявления отека головного мозга. В качестве альтернативы иногда назначают МРТ головного мозга.
• Пункция позвоночника. Из-за риска заклинивания в стволе головного мозга люмбальная пункция используется только в том случае, если на ECHO-EG отсутствуют признаки вывиха и смещения эха M. Это делается для подтверждения травматического субарахноидального кровоизлияния и определения его тяжести. Дополнено обследованием спинномозговой жидкости. На ранней стадии наблюдается увеличение количества эритроцитов в спинномозговой жидкости, что обычно коррелирует с тяжестью ЧМТ. Ксантохромия затем диагностируется из-за гемолиза эритроцитов.
• Расследование, общий осмотр. Врач обнаруживает у пациента или у сопровождающих его лиц обстоятельства травмы и характеристики заболевания (в частности, наличие «светящегося пространства», за которым следует сильное ухудшение, свидетельствующее о формировании гематома) от момента травмы до момента госпитализации. Нейрохирург оценивает степень измененного сознания и общие клинические показатели (пульс, дыхание, артериальное давление), выявляет симптомы, указывающие на наличие и локализацию травмы головы (кровотечение и спинномозговая жидкость, типичные ушибы) и выявляет сопутствующие травмы. требуется консультативная и медицинская помощь от других специалистов.
• Неврологическое обследование. В связи с изменением сознания развитие фатальных состояний часто осуществляется по упрощенной методике, предусматривающей изучение всех показателей с учетом топографической привязки (лицо, руки, ноги, туловище). Врач определяет тяжесть ЧМТ по шкале Глазго, обращая внимание на объективные признаки, указывающие на место повреждения, в том числе на стволовые нарушения и нарушения на черепных нервах.
Все пациенты подвергаются сканированию черепа в двух проекциях. В случае повреждения затылочной кости дополнительно используется задняя полуаксиальная проекция. В случае возможного повреждения височной кости рентгенограммы назначаются по Шуллеру. При интерпретации изображений учитывается, что небольшие трещины могут быть не видны; косвенным признаком травмы в этих случаях является потемнение птериго-теменной пазухи или сосцевидного отростка.
• Экоэнцефалография. Наряду с рентгенографией он включен в список обязательных диагностических процедур. Как правило, ECHO-EG выполняется нейрохирургом в отделении неотложной помощи. В будущем это может быть выполнено в динамике палаты или операционной. Это доступное неинвазивное исследование, которое позволяет обнаружить симптомы смещения, эхо-M смещения и другие признаки, которые указывают на наличие структурных изменений в мозге.
• Компьютерная томография. Это позволяет уточнить данные, полученные во время эхоэнцефалографии, и включено в рекомендуемые современные программы для создания «фазово-контролируемого нейроизображения». КТ головного мозга используется для выяснения типа и места перелома, для определения степени повреждения внутримозговых структур и для выявления отека головного мозга. В качестве альтернативы иногда назначают МРТ головного мозга.
• Пункция позвоночника. Из-за риска заклинивания в стволе головного мозга люмбальная пункция используется только в том случае, если на ECHO-EG отсутствуют признаки вывиха и смещения эха M. Это делается для подтверждения травматического субарахноидального кровоизлияния и определения его тяжести. Дополнено обследованием спинномозговой жидкости. На ранней стадии наблюдается увеличение количества эритроцитов в спинномозговой жидкости, что обычно коррелирует с тяжестью ЧМТ. Ксантохромия затем диагностируется из-за гемолиза эритроцитов.
Treatment
Прямые переломы обычно не требуют специальных мер, необходимость лечения возникает в результате одновременной травмы головы. Пациенты подвергаются экстренной госпитализации в нейрохирургическую больницу или отделение интенсивной терапии. Всем пациентам рекомендуется плотно ложиться в постель. Как указано, принимаются антишоковые меры. Асептические повязки применяются в конце спинномозговой жидкости. На начальном этапе вводятся аналептические смеси. В случае внутричерепной гипотензии вводят внутривенные вливания глюкозы с гидрокортизоном, подкожное введение эфедрина. Терапевтическая программа включает в себя:
• Предотвращение отека головного мозга. Используются диуретики, петлевые диуретики, раствор альбумина и глюкокортикостероиды. При необходимости, механическая вентиляция проводится с нормальной или гипервентиляцией для нормализации газообмена и обеспечения адекватного венозного оттока. Возможна гипербарическая оксигенация и черепно-мозговая гипотермия.
• Профилактика инфекционных осложнений. При поступлении антибиотикотерапия назначается с применением препаратов широкого спектра действия. При наличии признаков инфекции режим лечения корректируется после определения чувствительности возбудителя.
• Лечение геморрагического синдрома. Он предусматривает введение хлористого кальция, ингибиторов протеаз, викасола, аскорбиновой кислоты. При массивных субарахноидальных кровоизлияниях могут быть выполнены люмбальные пункции, но предпочтительным вариантом является дренирование спинномозговой жидкости.
От 3 до 5 дней глутамин, АТФ, витамины В6 и В12, ноотропы и ГАМКергические агенты используются для стимуляции метаболических процессов. Лекарственные средства вводятся для регулирования тонуса сосудистой стенки. Проводить десенсибилизирующую терапию. По показаниям обезвоживание продолжается. Следует обратить внимание на раннее выявление нарушений сознания и общего состояния, усиление очаговых симптомов, свидетельствующих о развитии осложнений.
Хирургическое вмешательство необходимо при эпидуральных гематомах средней и задней ямок головного мозга, остром отеке мозжечка, формировании артериовенозных аневризм пазух менингов, депрессии и раздробленных переломов с нарушением целостности дыхательных путей (сосцевидный отросток, околоносовые пазухи), длительной ринореи продолжительность. Учитывая характер патологии, проводят декомпрессию, восстановление целостности мозговых оболочек, удаление содержимого гематомы.
• Предотвращение отека головного мозга. Используются диуретики, петлевые диуретики, раствор альбумина и глюкокортикостероиды. При необходимости, механическая вентиляция проводится с нормальной или гипервентиляцией для нормализации газообмена и обеспечения адекватного венозного оттока. Возможна гипербарическая оксигенация и черепно-мозговая гипотермия.
• Профилактика инфекционных осложнений. При поступлении антибиотикотерапия назначается с применением препаратов широкого спектра действия. При наличии признаков инфекции режим лечения корректируется после определения чувствительности возбудителя.
• Лечение геморрагического синдрома. Он предусматривает введение хлористого кальция, ингибиторов протеаз, викасола, аскорбиновой кислоты. При массивных субарахноидальных кровоизлияниях могут быть выполнены люмбальные пункции, но предпочтительным вариантом является дренирование спинномозговой жидкости.
От 3 до 5 дней глутамин, АТФ, витамины В6 и В12, ноотропы и ГАМКергические агенты используются для стимуляции метаболических процессов. Лекарственные средства вводятся для регулирования тонуса сосудистой стенки. Проводить десенсибилизирующую терапию. По показаниям обезвоживание продолжается. Следует обратить внимание на раннее выявление нарушений сознания и общего состояния, усиление очаговых симптомов, свидетельствующих о развитии осложнений.
Хирургическое вмешательство необходимо при эпидуральных гематомах средней и задней ямок головного мозга, остром отеке мозжечка, формировании артериовенозных аневризм пазух менингов, депрессии и раздробленных переломов с нарушением целостности дыхательных путей (сосцевидный отросток, околоносовые пазухи), длительной ринореи продолжительность. Учитывая характер патологии, проводят декомпрессию, восстановление целостности мозговых оболочек, удаление содержимого гематомы.
References
1. Нейротравматология. Справочник / Лихтерман Л.Б. 1999.
2. Черепно-мозговая травма/ Попов В.Л. 1998.
3. Доказательность значимости переломов костей черепа для экспертной оценки тяжести черепно-мозговой травмы / Шамаев М.И., Семисалов С.Я., Семенов А.В. Украинский нейрохирургический журнал - 2005 - №4.
4. Травматология и ортопедия/ Корнилов Н.Ф. 2001.
2. Черепно-мозговая травма/ Попов В.Л. 1998.
3. Доказательность значимости переломов костей черепа для экспертной оценки тяжести черепно-мозговой травмы / Шамаев М.И., Семисалов С.Я., Семенов А.В. Украинский нейрохирургический журнал - 2005 - №4.
4. Травматология и ортопедия/ Корнилов Н.Ф. 2001.
Related standards of medical care
- Стандарт медицинской помощи больным с травмами, захватывающими несколько областей тела
- Стандарт медицинской помощи больным с переломом черепа и лицевых костей, последствием перелома черепа и костей лица
- Стандарт скорой медицинской помощи при травмах головы
- Стандарт специализированной медицинской помощи при внутричерепной травме
- Стандарт специализированной медицинской помощи при контузии (закрытой травме) глазного яблока и орбиты