МКБ-10 коды
- МКБ-10
- G95.8 Другие уточненные болезни спинного мозга
- N31.8 Другие нервно-мышечные дисфункции мочевого пузыря
- N31.1 Рефлекторный мочевой пузырь, не классифицированный в других рубриках
- N31.2 Нейрогенная слабость мочевого пузыря, не классифицированная в других рубриках
- N31 Нервно-мышечная дисфункция мочевого пузыря, не классифицированная в других рубриках
- G83.4 Синдром конского хвоста
|
|
Вступление
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: N31.0, N31.1, N31.2, N31.8, N31.9, G83.4, G95.8.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 588.
Разработчик клинической рекомендации.
• Общероссийская общественная организация Российское общество урологов .
Одобрено Научно-практическим Советом Минздрава РФ.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 588.
Разработчик клинической рекомендации.
• Общероссийская общественная организация Российское общество урологов .
Одобрено Научно-практическим Советом Минздрава РФ.
|
|
 Список сокращений
Список сокращений
АД - автономная дизрефлексия.
ВМП - верхние мочевыводящие пути.
ГАМП - гиперактивный мочевой пузырь.
ДСД - детрузорно-сфинктерная диссинергия.
ИМП - инфекция мочевых путей.
КУДИ - комплексное уродинамическое исследование.
МКБ 10 - Международная классификация болезней 10-го пересмотра.
МП - мочевой пузырь.
НГД - нейрогенная гиперактивность детрузора.
НДНМП - нейрогенная дисфункция нижних мочевыводящих путей.
НМ - недержание мочи.
НМП - нижние мочевыводящие пути.
НСУ - нерасслабляющийся сфинктер уретры.
ПСМ - повреждение спинного мозга.
РС - рассеянный склероз.
СНМ - стрессовое недержание мочи.
СНМП - симптомы нижних мочевыводящих путей.
УЗИ - ультразвуковое исследование.
УНМ - ургентное недержание мочи.
ВМП - верхние мочевыводящие пути.
ГАМП - гиперактивный мочевой пузырь.
ДСД - детрузорно-сфинктерная диссинергия.
ИМП - инфекция мочевых путей.
КУДИ - комплексное уродинамическое исследование.
МКБ 10 - Международная классификация болезней 10-го пересмотра.
МП - мочевой пузырь.
НГД - нейрогенная гиперактивность детрузора.
НДНМП - нейрогенная дисфункция нижних мочевыводящих путей.
НМ - недержание мочи.
НМП - нижние мочевыводящие пути.
НСУ - нерасслабляющийся сфинктер уретры.
ПСМ - повреждение спинного мозга.
РС - рассеянный склероз.
СНМ - стрессовое недержание мочи.
СНМП - симптомы нижних мочевыводящих путей.
УЗИ - ультразвуковое исследование.
УНМ - ургентное недержание мочи.
Термины и определения
Автономная дизрефлексия - это внезапная и усиленная реакция вегетативной нервной системы на различные стимулы у пациентов с травмой или нарушением функции спинного мозга на уровне T6 сегмента или выше него. Она определяется как повышение систолического артериального давления >20 мм от исходного уровня. Автономная дизрефлексия может сопровождаться симптомами (головная боль, нечеткое зрение, заложенность носа, пилоэрекция, гиперемия лица, повышенное потоотделение выше уровня поражения (вазодилатация), бледность и холодная кожа (вазоконстрикция) ниже уровня поражения или бессимптомно.
Асептическая периодическая катетеризация. Это периодическая катетеризация, которая выполняется с соблюдением стерильных условий. Предполагает дезинфекцию гениталий, применение стерильных катетеров и инструментов/перчаток.
Гиперактивный мочевой пузырь (также ургентный синдром или синдром ургентности. Учащенного мочеиспускания) - это синдром, включающий в себя несколько симптомов, таких как ургентность, обычно в сочетании с учащенным мочеиспусканием и ноктурией, иногда сопровождаемая недержанием мочи.
Дневник мочеиспусканий. Это регистрация времени и объемов мочеиспускания, эпизодов НМ, использования прокладок, а также прочей информации, включая потребление жидкости, степень ургентности и недержания мочи (НМ).
Катетеризация. Это техника опорожнения мочевого пузыря или кишечного резервуара для мочи, предполагающая использование катетера.
Катетеризация длительная. Это установка постоянного катетера, который остается в мочевом пузыре, резервуаре или кондуите на период времени больший, чем одно опорожнение.
Недержание мочи. Это любая непроизвольная утечка мочи.
Нейрогенная дисфункция нижних мочевыводящих путей (НДНМП). Это нарушение функции нижних мочевыводящих путей, развивающееся вторично к подтвержденному нарушению иннервации.
Периодическая катетеризация. Это опорожнение мочевого пузыря или мочевого резервуара при помощи катетера с последующим его удалением. Может выполняться в виде «самокатетеризации», когда манипуляция осуществляется самим пациентом, либо выполняется другим лицом (врачом, медсестрой или родственником).
Периодическая самостоятельная катетеризация (самокатетеризация). Это катетеризация мочевого пузыря, которая выполняется самим пациентом.
Стрессовое недержание мочи. Это непроизвольное выделение мочи из уретры при физическом усилии, чихании и/или кашле.
Ургентное недержание мочи. Это непроизвольное выделение мочи из уретры, сопровождаемая ургентным, повелительным позывом к мочеиспусканию.
Чистая периодическая катетеризация. Это проведение катетеризации мочевого пузыря с соблюдением «чистых» условий. Предполагает использование одноразовых или многоразовых катетеров.
Асептическая периодическая катетеризация. Это периодическая катетеризация, которая выполняется с соблюдением стерильных условий. Предполагает дезинфекцию гениталий, применение стерильных катетеров и инструментов/перчаток.
Гиперактивный мочевой пузырь (также ургентный синдром или синдром ургентности. Учащенного мочеиспускания) - это синдром, включающий в себя несколько симптомов, таких как ургентность, обычно в сочетании с учащенным мочеиспусканием и ноктурией, иногда сопровождаемая недержанием мочи.
Дневник мочеиспусканий. Это регистрация времени и объемов мочеиспускания, эпизодов НМ, использования прокладок, а также прочей информации, включая потребление жидкости, степень ургентности и недержания мочи (НМ).
Катетеризация. Это техника опорожнения мочевого пузыря или кишечного резервуара для мочи, предполагающая использование катетера.
Катетеризация длительная. Это установка постоянного катетера, который остается в мочевом пузыре, резервуаре или кондуите на период времени больший, чем одно опорожнение.
Недержание мочи. Это любая непроизвольная утечка мочи.
Нейрогенная дисфункция нижних мочевыводящих путей (НДНМП). Это нарушение функции нижних мочевыводящих путей, развивающееся вторично к подтвержденному нарушению иннервации.
Периодическая катетеризация. Это опорожнение мочевого пузыря или мочевого резервуара при помощи катетера с последующим его удалением. Может выполняться в виде «самокатетеризации», когда манипуляция осуществляется самим пациентом, либо выполняется другим лицом (врачом, медсестрой или родственником).
Периодическая самостоятельная катетеризация (самокатетеризация). Это катетеризация мочевого пузыря, которая выполняется самим пациентом.
Стрессовое недержание мочи. Это непроизвольное выделение мочи из уретры при физическом усилии, чихании и/или кашле.
Ургентное недержание мочи. Это непроизвольное выделение мочи из уретры, сопровождаемая ургентным, повелительным позывом к мочеиспусканию.
Чистая периодическая катетеризация. Это проведение катетеризации мочевого пузыря с соблюдением «чистых» условий. Предполагает использование одноразовых или многоразовых катетеров.
Описание
Нейрогенная дисфункция нижних мочевыводящих путей (НДНМП) - это расстройства, связанные с накоплением мочи и опорожнением мочевого пузыря, развивающиеся вторично вследствие неврологического заболевания [1, 2, 3].
Причины
НДНМП может быть вызвана различными заболеваниями и патологическими состояниями, характеризующимися нарушениями нервной регуляции НМП. Любые повреждения нервных структур, контролирующих деятельность НМП, могут быть причиной нейрогенной дисфункции. Характер и клинические проявления НДНМП, главным образом, зависят от локализации и степени выраженности неврологических нарушений.
НДНМП может сопровождаться развитием осложнений, наиболее опасным из которых является нарушение функции почек. Поскольку выраженность симптомов не коррелирует с вероятностью развития отдаленных осложнений [4], необходимо выявлять пациентов с нейрогенной дисфункцией и определять группы с высокой степенью риска развития осложнений (высокая/низкая). Риск повреждения верхних мочевых путей (ВМП) и почечной недостаточности намного ниже у пациентов с медленно прогрессирующей патологией нетравматической этиологии, чем у больных с травмой спинной мозга или spina bifida [5]. Тактика лечения и схема наблюдения зависят от типа нейрогенной дисфункции и основной причины ее развития.
НДНМП может сопровождаться развитием осложнений, наиболее опасным из которых является нарушение функции почек. Поскольку выраженность симптомов не коррелирует с вероятностью развития отдаленных осложнений [4], необходимо выявлять пациентов с нейрогенной дисфункцией и определять группы с высокой степенью риска развития осложнений (высокая/низкая). Риск повреждения верхних мочевых путей (ВМП) и почечной недостаточности намного ниже у пациентов с медленно прогрессирующей патологией нетравматической этиологии, чем у больных с травмой спинной мозга или spina bifida [5]. Тактика лечения и схема наблюдения зависят от типа нейрогенной дисфункции и основной причины ее развития.
Эпидемиология
На сегодняшний день отсутствуют точные данные о распространенности НДНМП в общей популяции РФ и в других странах, но есть данные о частоте встречаемости неврологических заболеваний и относительном риске развития на их фоне НДНМП. Важно понимать, что большинство приводимых показателей имеет широкий диапазон значений в связи с различиями в когорте (ранняя или поздняя стадия заболевания), небольшим числом пациентов и низким уровнем доказательности в большинстве опубликованных исследований (Приложение Г3)[6-29, 30].
N31,0 - незаторможенный мочевой пузырь, не классифицированный в других рубриках;
N31,1 - рефлекторный мочевой пузырь, не классифицированный в других рубриках;
N31,2 - нейрогенная слабость мочевого пузыря, не классифицированная в других рубриках;
N31,8 - другие нервно-мышечные дисфункции мочевого пузыря;
N31,9 - нервно-мышечная дисфункция мочевого пузыря неуточненная.
Другие болезни спинного мозга ( G 95):
G83,4 - неврогенный мочевой пузырь, связанный с синдромом конского хвоста;
G95,8 - спинальный мочевой пузырь, вследствие поражения спинного мозга.
1,4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем.
Нервно-мышечная дисфункция мочевого пузыря, не классифицированная в других рубриках (N31):N31,0 - незаторможенный мочевой пузырь, не классифицированный в других рубриках;
N31,1 - рефлекторный мочевой пузырь, не классифицированный в других рубриках;
N31,2 - нейрогенная слабость мочевого пузыря, не классифицированная в других рубриках;
N31,8 - другие нервно-мышечные дисфункции мочевого пузыря;
N31,9 - нервно-мышечная дисфункция мочевого пузыря неуточненная.
Другие болезни спинного мозга ( G 95):
G83,4 - неврогенный мочевой пузырь, связанный с синдромом конского хвоста;
G95,8 - спинальный мочевой пузырь, вследствие поражения спинного мозга.
|
|
Классификация
1,5 Классификация заболевания или состояния (группы заболеваний или состояний).
Единой классификации, применимой ко всем типам нарушения мочеиспускания при неврологических заболеваниях, не существует вследствие многообразия возможных повреждений двигательных и чувствительных участков иннервации органов, участвующих в мочеиспускании. С практической точки зрения удобна классификация, основанная на преобладании симптомов опорожнения и симптомов накопления или различных видах динамических нарушений, например, детрузорно-сфинктерной диссинергии.Характер дисфункции нижних мочевых путей при неврологических заболеваниях определяется локализацией и характером патологических нарушений.
Российское общество урологов разделяет НДНМП по уровням поражения центральной нервной системы с характерными уродинамическими характеристиками [3]:
O Надмостовые поражения с уродинамическими признаками гиперактивности детрузора;
O Поражения на уровне спинного мозга с уродинамическими признаками гиперактивности детрузора и/или детрузорно-сфинктерной диссинергии;
O Поражение на уровне крестцового отдела/ниже крестцового отдела с уродинамическими признаками гипоконтрактильности и/или аконтрактильности детрузора [3].
Клиническая картина
Жалобы могут включать симптомы, связанные с фазой накопления и/или опорожнения мочевого пузыря, такие как отсутствие мочеиспускания, затрудненное мочеиспускание или недержание мочи. Симптомы накопления и опорожнения при неврологической дисфункции НМП определяются характером и локализацией поражения нервной системы. Для надмостового уровня поражения нервной системы характерны симптомы накопления, для поражения на уровне спинного мозга - как симптомы накопления, так и симптомы опорожнения мочевого пузыря, для поражения на уровне крестцового отдела/ниже крестцового отдела - симптомы опорожнения. У пациентов с когнитивными нарушениями жалобы обязательно сопоставляются с данными объективных обследований.
Диагностика
Критерии установления диагноза/состояния на основании патогномоничных данных:
Для нейрогенного стрессового недержания мочи.
• Наличие в анамнезе эпизодов недержания мочи, связанных с физической нагрузкой, кашлем, чиханием, ходьбой, изменением положения тела или другими состояниями, приводящими к повышению внутрибрюшного давления.
• Наличие в анамнезе неврологического заболевания, которое может быть патогенетической причиной недержания мочи.
• При физикальном обследовании - наличие положительной кашлевой пробы.
• При инструментальном обследовании - отсутствие остаточной мочи при УЗИ мочевого пузыря.
Для нейрогенного ургентного недержания мочи.
• Наличие в анамнезе эпизодов недержания мочи, связанных с повелительными позывами к мочеиспусканию, иногда сопровождающемуся учащенным мочеиспусканием и ноктурией.
• Наличие в анамнезе неврологического заболевания, которое может быть патогенетической причиной ургентного недержания мочи.
• При физикальном обследовании - наличие отрицательной кашлевой пробы.
• При инструментальном обследовании - отсутствие остаточной мочи при УЗИ мочевого пузыря.
• При комплексном уродинамическом исследовании - гиперактивность детрузора в фазе наполнения мочевого пузыря.
Для нейрогенного смешанного недержания мочи.
• Наличие в анамнезе эпизодов недержания мочи, связанных с повелительными позывами к мочеиспусканию, иногда сопровождающемуся учащенным мочеиспусканием и ноктурией в сочетании с наличием в анамнезе эпизодов недержания мочи, связанных с физической нагрузкой, кашлем, чиханием, ходьбой, изменением положения тела или другими состояниями, приводящими к повышению внутрибрюшного давления.
• Наличие в анамнезе неврологического заболевания, которое может быть патогенетической причиной недержания мочи и симптомов накопления мочи.
• При физикальном обследовании - наличие положительной кашлевой пробы.
При инструментальном обследовании - отсутствие остаточной мочи при УЗИ.
Для нейрогенного дисфункционого мочеиспускания (детрузорно-сфинктерной диссинергии).
• Наличие в анамнезе эпизодов недержания мочи в сочетании с хронической задержкой мочи.
• Наличие в анамнезе неврологического заболевания, которое может быть патогенетической причиной расстройства мочеиспускания и симптомов накопления мочи.
• При инструментальном обследовании - наличие остаточной мочи при УЗИ.
• При комплексном уродинамическом исследовании - наличие сокращения мочевого пузыря в фазе опорожнения при отсутствии расслабления сфинктера уретры и низкой скорости мочеиспускания/отсутствии мочеиспускания.
Для нейрогенной хронической задержки мочи.
• Наличие в анамнезе хронической задержкой мочи.
• Наличие в анамнезе неврологического заболевания, которое может быть патогенетической причиной задержки мочи.
• При инструментальном обследовании - наличие остаточной мочи при УЗИ.
• При комплексном уродинамическом исследовании - отсутствие координированного сокращения мочевого пузыря в фазе опорожнения.
Основным критерием установки диагноза нейрогенной дисфункции мочеиспускания является наличие симптомов нижних мочевыводящих путей на фоне неврологического расстройства. Также к НДНМП относятся состояния, симптомы нижних мочевыводящих путей которых являются следствием лечения заболеваний органов таза (мультимодальное лечение, лучевая терапия и хирургические вмешательства), сопровождавшихся повреждением тазовых нервов [25].
Урологические симптомы накопления и опорожнения могут быть дебютом или единственным проявлением неврологического поражения. Иных, более четких критериев установки диагноза НДНМП, нет [30].
При НДНМП целью диагностики является установление типа нарушений. Тщательный сбор анамнеза, физикальное исследование и дневники мочеиспускания являются обязательными этапами, проводимыми до планирования каких-либо дополнительных методов исследования пациента. Результаты первичного обследования не всегда позволяют определить тактику лечения и наблюдения в отдаленной перспективе, и требуют более углубленного обследования.
При диагностике у всех пациентов с НДНМП рекомендуется оценивать неврологический статус, так как нарушения мочеиспускания вторичны и не всегда зависят от степени выраженности основного неврологического заболевания [31]. Ранняя диагностика и лечение имеют значение и при врожденных, и при приобретенных неврологических заболеваниях для профилактики необратимых изменений ВМП и НМП.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. При нетравматическом характере НДНМП с постепенным началом и развитием нарушений подробный сбор анамнеза позволяет определить возрастной период появления симптомов (детский или подростковый). Урологические симптомы, связанные с фазой накопления и опорожнения, могут быть дебютом или единственным проявлением неврологического поражения. Наличие симптомов нарушения функции мочевого пузыря, кишечника и сексуальной функции без неврологических симптомов может свидетельствовать о неврологическом заболевании. Пациентам с нарушением чувствительности, например, при ПСМ, трудно точно описать симптомы нарушений мочеиспускания [34].
• У всех пациентов с подозрением на НДНМП для выявления сопутствующих нейрогенных дисфункций кишечника рекомендуется уточнить: частоту дефекаций; недержание кала; позывы к дефекации; характеристики дефекации; чувствительность прямой кишки [35].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарии. Скопления моторных и сенсорных нейронов, регулирующих работу кишечника и мочевого пузыря, находятся на одном сегментарном спинномозговом уровне, что объясняет сочетанную симптоматику у данных пациентов.
• Пациентам с подозрением на НДНМП рекомендуется на диагностическом этапе вести дневники мочеиспускания (Приложение Г2) для получения объективной информации о частоте мочеиспускания, об объеме порций мочи, количеству использованных абсорбирующих прокладок, наличии эпизодов НМ и ургентных позывов [36].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарии. Определение частоты мочеиспусканий и выраженности симптомов нарушенного мочеиспускания представляет собой важный шаг в оценке и лечении дисфункции нижних мочевыводящих путей, включая НМ. Дневники мочеиспусканий относят к методу количественной оценки симптомов, включая количество эпизодов недержания мочи. Они также позволяют определить уродинамические параметры, например, объем мочеиспускания, суточный и ночной диурез. При применении метода периодической катетеризации необходимо в дневнике учитывать количество катетеризаций, выполненных в течение суток и объем выделенной мочи. Длительность ведения дневников мочеиспускания подбирается индивидуально, но целесообразно ведение дневников мочевого пузыря в течение 72 часов.
• Рекомендуется при сборе анамнеза у всех пациентов с подозрением на НДНМП для субъективной оценки состояния пациента, страдающего НМ, использовать опросники и шкалы [37].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 3).
Комментарии. Валидизированные шкалы симптомов, специфические для заболевания, помогают в оценке выраженности симптомов, таких как интенсивность ургентных позывов. Опросники помогают в скрининге и дифференциации типов недержания мочи, в стандартизированной оценке симптомов. Кроме того, они используются для динамической оценки состояния пациента и эффективности лечения (Приложение Г1).
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Физикальное исследование включает определение чувствительности и рефлексов, опосредованных через нижние сегменты спинного мозга. Отклонения от нормы свидетельствуют о поражении на уровне крестцово-поясничных сегментов; топическая диагностика различных сенсорных нарушений позволяет определить локализацию патологического процесса. При осмотре промежности оценивается чувствительность на уровне S2-S5 сегментов (с обеих сторон). Оценивается поражение сегментов, наличие чувствительности (повышенная, нормальная, сниженная, отсутствует), тип восприятия тупых и острых предметов. Описываются рефлексы (усилены, нормальные, ослаблены, отсутствуют): бульбокавернозный рефлекс, анальный рефлекс, коленный и лодыжечный рефлексы, подошвенные рефлексы, кремастерные рефлексы).
• Рекомендуется у мужчин с НДНМП выполнить трансректальное пальцевое исследование предстательной железы, тонуса анального сфинктера и мышц тазового дна с определением чувствительности урогенитальной зоны и оценкой состояния простаты и тазовых мышц, для подбора метода коррекции нейрогенных нарушений функции мочеиспускания с учетом индивидуальных особенностей [39, 40].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
• Рекомендуется у женщин с НДНМП выполнить трансректальное пальцевое исследование и вагинальное исследование с определением тонуса анального сфинктера и мышц тазового дна, чувствительности урогенитальной зоны, выявлением признаков опущения (пролапса) органов малого таза и оценкой анатомического и функционального состояния тазового дна для оценки эффективности методов коррекции нарушений накопительной и выделительной функции НМП, и принятии решения о дополнительном хирургическом вмешательстве [39, 40].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Тонус анального сфинктера описывается как - усиленный, нормальный, ослабленный, отсутствует. Также оценивается произвольное сокращение анального сфинктера и тазовых мышц: усиленное, нормальное, ослабленно, отсутствует.
• Всем пациентам с НДНМП для диагностики в условиях стационара, а также с целью подготовки к хирургическому лечению рекомендуется выполнять лабораторные тесты, включающие общие анализы крови и мочи, биохимические показатели крови (общий белок, альбумин, мочевина, креатинин, аланинаминотрансфераза, аспартатаминотрансфераза, электролиты, коагулограмму (протромбин, активированное частичное (парциальное) тромбопластиновое время, фибриноген, международное нормализованное отношение) [43].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Лабораторные исследования с целью подготовки к хирургическому лечению могут быть выполнены в условиях стационара у маломобильных пациентов.
• В группе пациентов с НДНМП не рекомендуется проводить рутинный скрининг (общий анализ или посев мочи) на бессимптомную бактериурию в связи с отсутствием клинической значимости [44].
Уровень убедительности рекомендаций с ( уровень достоверности доказательств 4).
Комментарии: Согласно опубликованному консенсусу, клинически значимая бактериурия составляет >102 КОЕ/мл у пациентов, проводящих периодическую катетеризацию, >104 КОЕ/мл в чистых образцах мочи, а при надлобковой аспирации мочи любая определяемая концентрация считается значимой. В отношении лейкоцитурии, клинически значимым считается наличие 10 и более лейкоцитов в поле зрения (400x) в осадке мочи после центрифугирования [45].
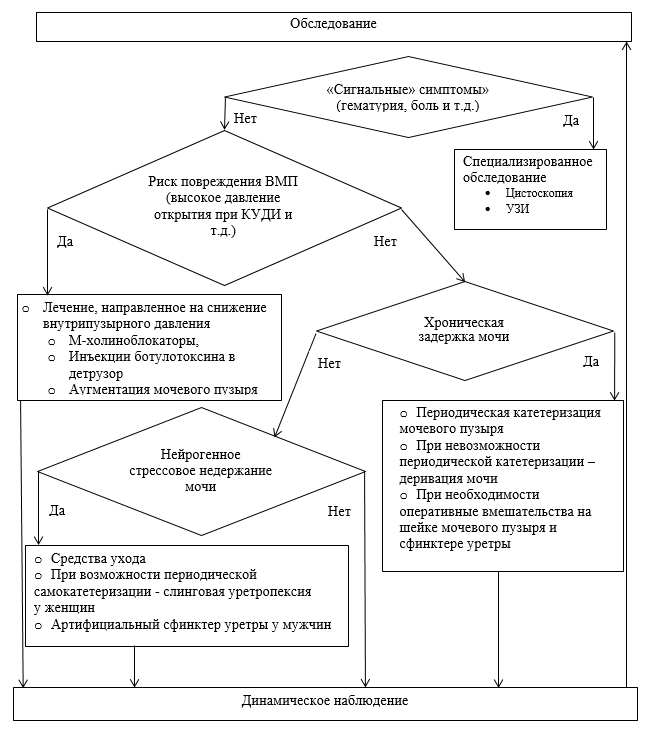
• Рекомендуется при наличии у пациентов с НДНМП таких симптомов как боль, гипертермия, а также гематурия, выполнение дополнительных обследований, включающих микробиологическое (культуральное) исследование средней порции мочи на бактериальные уропатогены с целью исключения инфекции мочевых путей [5, 38].
Уровень убедительности рекомендаций с (уровень достоверности доказательств 5).
Комментарии. Своевременно начатое лечение может предотвратить развитие необратимых изменений НМП и ВМП, в том числе восходящего пиелонефрита. Ретенционные изменения верхних мочевыводящих путей могут быть признаком пузырно-мочеточникового рефлюкса. При наличии бактериального воспаления мочевой системы пузырно-мочеточниковые рефлюксы могут привести к угрожающим жизни последствиям. Гематурия может быть признаком опухолевого поражения мочевой системы.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Ультрасонография почек и мочевого пузыря не относится к специфическим методам обследования при НДНМП, однако основное значение ультрасонография приобретает как неинвазивный метод визуализации изменений ВМП и НМП, а также определения остаточной мочи [47]. Это крайне важно для пациентов с высоким риском развития пузырно-мочеточниковых рефлюксов.
• Рекомендуется всем пациентам с НДНМП проводить комплексное уродинамическое исследование (КУДИ) для объективной оценки функции и дисфункции НМП, при этом неинвазивные уродинамические исследования должны предшествовать инвазивным [46, 47, 49].
Уровень убедительности рекомендаций с (уровень достоверности доказательств 5).
Комментарии. Уродинамическое исследование является единственным методом, позволяющим определить и охарактеризовать функцию и дисфункцию нижних мочевых путей, с отдельной оценкой сократительной способности детрузора и активности наружного сфинктера уретры, а также синергичность их расслабления и напряжения при мочеиспускании. Для получения достоверных результатов следует повторить исследование, если первое не было репрезентативным по мнению пациента и/или врача [47, 50].
КУДИ заключается в выполнении ряда диагностических процедур:
• Неинвазивные методы:
• урофлоуметрия (при сохранении фазы опорожнения мочевого пузыря).
• Определение остаточной мочи (ультразвуковое исследование или однократная катетеризация мочевого пузыря).
• Инвазивные методы:
• цистометрия наполнения;
Цистометрия опорожнения (исследование давление/поток).
• Рекомендуется всем пациентам с НДНМП выполнять урофлоуметрию с последующим определением объема остаточной мочи (методом ультразвукового сканирования или путем однократной катетеризации мочевого пузыря с измерением объема отводимой мочи) для оценки функции нижних мочевыводящих путей [47].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Урофлоуметрия может быть выполнена лишь у пациентов, способных осуществить самостоятельное мочеиспускание. К возможным ее отклонениям относятся: низкая скорость потока, снижение объема мочеиспускания, прерывание струи мочи, задержка начала мочеиспускания, а также наличие остаточной мочи. При интерпретации результатов исследования у пациентов, которые не могут осуществлять мочеиспускание в естественном (физиологическом) положении тела, следует учитывать, что положение тела может оказывать влияние как на характер мочеиспускания, так и на скорость потока мочи.
• Рекомендуется всем пациентам с НДНМП выполнять цистометрию наполнения и опорожнения для оценки функции нижних мочевыводящих путей [49].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Рекомендовано использовать физиологичную скорость наполнения мочевого пузыря и физиологический раствор с температурой, равной температуре тела [51]. Перед исследованием рекомендуется полностью опорожнить мочевой пузырь. При его наполнении следует использовать физиологическую скорость введения жидкости с температурой, равной температуре тела. К возможным отклонениям относятся: гиперактивность детрузора, низкая податливость (комплаентность) стенки, нарушение чувствительности мочевого пузыря, НМ, несостоятельность или расслабление уретры.
• Рекомендуется всем пациентам с НДНМП выполнять комплексное уродинамическое исследование в сочетании с микционной цистоуретрографией для визуализации мочевыводящих путей в фазах наполнения и опорожнения мочевого пузыря [47, 49, 52].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Комбинация цистометрии наполнения и исследования давление/поток в сочетании с визуализацией (видеоуродинамическое исследование) является «золотым стандартом» при изучении уродинамики у пациентов с НДНМП. В то же время, учитывая сложность выполнения этого исследования, оно может быть заменено КУДИ в сочетании со стандартной микционной рентген-цистографией.
• Рекомендуется выполнение цистоскопии пациентам с НДНМП при наличии гематурии и/или длительного нарушения мочеиспускания для подтверждения или исключения новообразований слизистой мочевого пузыря и других патологических состояний мочевого пузыря и уретры [46,53].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. При выполнении цистоскопии пациентам с неврологическими заболеваниями следует помнить об опасности непроизвольных спастических сокращений мышц нижних конечностей и риске развития автономной дизрефлексии. У ряда пациентов может потребоваться проведение рентгеноконтрастных исследований, показания к которым при НДНМП четко не определены. При назначении рентгеноконтрастных исследований следует руководствоваться общими принципами и показаниями.
• Не рекомендуется рутинное выполнение специфических нейрофизиологических исследований (электромиография, изучение проводимости нервов) всем пациентам с НДНМП в связи с отсутствием показаний [53].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. В некоторых случаях в ходе диагностического поиска и уродинамического обследования может возникнуть необходимость в использовании дополнительных неврологических тестов. К нейрофизиологическим тестам относят:
• ЭМГ (в нейрофизиологическом режиме) мышц тазового дна, уретрального сфинктера и/или анального сфинктера;
• исследование проводимость по срамному нерву;
• определение латентного периода бульбокавернозного и анального рефлекса;
• определение вызванных потенциалов с клитора или головки полового члена;
• исследование чувствительности мочевого пузыря и уретры [54].
Для нейрогенного стрессового недержания мочи.
• Наличие в анамнезе эпизодов недержания мочи, связанных с физической нагрузкой, кашлем, чиханием, ходьбой, изменением положения тела или другими состояниями, приводящими к повышению внутрибрюшного давления.
• Наличие в анамнезе неврологического заболевания, которое может быть патогенетической причиной недержания мочи.
• При физикальном обследовании - наличие положительной кашлевой пробы.
• При инструментальном обследовании - отсутствие остаточной мочи при УЗИ мочевого пузыря.
Для нейрогенного ургентного недержания мочи.
• Наличие в анамнезе эпизодов недержания мочи, связанных с повелительными позывами к мочеиспусканию, иногда сопровождающемуся учащенным мочеиспусканием и ноктурией.
• Наличие в анамнезе неврологического заболевания, которое может быть патогенетической причиной ургентного недержания мочи.
• При физикальном обследовании - наличие отрицательной кашлевой пробы.
• При инструментальном обследовании - отсутствие остаточной мочи при УЗИ мочевого пузыря.
• При комплексном уродинамическом исследовании - гиперактивность детрузора в фазе наполнения мочевого пузыря.
Для нейрогенного смешанного недержания мочи.
• Наличие в анамнезе эпизодов недержания мочи, связанных с повелительными позывами к мочеиспусканию, иногда сопровождающемуся учащенным мочеиспусканием и ноктурией в сочетании с наличием в анамнезе эпизодов недержания мочи, связанных с физической нагрузкой, кашлем, чиханием, ходьбой, изменением положения тела или другими состояниями, приводящими к повышению внутрибрюшного давления.
• Наличие в анамнезе неврологического заболевания, которое может быть патогенетической причиной недержания мочи и симптомов накопления мочи.
• При физикальном обследовании - наличие положительной кашлевой пробы.
При инструментальном обследовании - отсутствие остаточной мочи при УЗИ.
Для нейрогенного дисфункционого мочеиспускания (детрузорно-сфинктерной диссинергии).
• Наличие в анамнезе эпизодов недержания мочи в сочетании с хронической задержкой мочи.
• Наличие в анамнезе неврологического заболевания, которое может быть патогенетической причиной расстройства мочеиспускания и симптомов накопления мочи.
• При инструментальном обследовании - наличие остаточной мочи при УЗИ.
• При комплексном уродинамическом исследовании - наличие сокращения мочевого пузыря в фазе опорожнения при отсутствии расслабления сфинктера уретры и низкой скорости мочеиспускания/отсутствии мочеиспускания.
Для нейрогенной хронической задержки мочи.
• Наличие в анамнезе хронической задержкой мочи.
• Наличие в анамнезе неврологического заболевания, которое может быть патогенетической причиной задержки мочи.
• При инструментальном обследовании - наличие остаточной мочи при УЗИ.
• При комплексном уродинамическом исследовании - отсутствие координированного сокращения мочевого пузыря в фазе опорожнения.
Основным критерием установки диагноза нейрогенной дисфункции мочеиспускания является наличие симптомов нижних мочевыводящих путей на фоне неврологического расстройства. Также к НДНМП относятся состояния, симптомы нижних мочевыводящих путей которых являются следствием лечения заболеваний органов таза (мультимодальное лечение, лучевая терапия и хирургические вмешательства), сопровождавшихся повреждением тазовых нервов [25].
Урологические симптомы накопления и опорожнения могут быть дебютом или единственным проявлением неврологического поражения. Иных, более четких критериев установки диагноза НДНМП, нет [30].
При НДНМП целью диагностики является установление типа нарушений. Тщательный сбор анамнеза, физикальное исследование и дневники мочеиспускания являются обязательными этапами, проводимыми до планирования каких-либо дополнительных методов исследования пациента. Результаты первичного обследования не всегда позволяют определить тактику лечения и наблюдения в отдаленной перспективе, и требуют более углубленного обследования.
При диагностике у всех пациентов с НДНМП рекомендуется оценивать неврологический статус, так как нарушения мочеиспускания вторичны и не всегда зависят от степени выраженности основного неврологического заболевания [31]. Ранняя диагностика и лечение имеют значение и при врожденных, и при приобретенных неврологических заболеваниях для профилактики необратимых изменений ВМП и НМП.
2,1 Жалобы и анамнез.
• Рекомендуется всем пациентам с подозрением на НДНМП в ходе сбора анамнеза собрать информацию о начале неврологического заболевания, появлении урологических симптомов с акцентом на ранее имевшиеся симптомы, включая функцию мочеиспускания, кишечника, сексуальную функцию, а также учитывать ранее отмечавшиеся и существующие на данный момент у пациента симптомы заболевания, для разработки последовательности и объема диагностических и лечебных процедур (Приложение Г4) [32, 33].Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. При нетравматическом характере НДНМП с постепенным началом и развитием нарушений подробный сбор анамнеза позволяет определить возрастной период появления симптомов (детский или подростковый). Урологические симптомы, связанные с фазой накопления и опорожнения, могут быть дебютом или единственным проявлением неврологического поражения. Наличие симптомов нарушения функции мочевого пузыря, кишечника и сексуальной функции без неврологических симптомов может свидетельствовать о неврологическом заболевании. Пациентам с нарушением чувствительности, например, при ПСМ, трудно точно описать симптомы нарушений мочеиспускания [34].
• У всех пациентов с подозрением на НДНМП для выявления сопутствующих нейрогенных дисфункций кишечника рекомендуется уточнить: частоту дефекаций; недержание кала; позывы к дефекации; характеристики дефекации; чувствительность прямой кишки [35].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарии. Скопления моторных и сенсорных нейронов, регулирующих работу кишечника и мочевого пузыря, находятся на одном сегментарном спинномозговом уровне, что объясняет сочетанную симптоматику у данных пациентов.
• Пациентам с подозрением на НДНМП рекомендуется на диагностическом этапе вести дневники мочеиспускания (Приложение Г2) для получения объективной информации о частоте мочеиспускания, об объеме порций мочи, количеству использованных абсорбирующих прокладок, наличии эпизодов НМ и ургентных позывов [36].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарии. Определение частоты мочеиспусканий и выраженности симптомов нарушенного мочеиспускания представляет собой важный шаг в оценке и лечении дисфункции нижних мочевыводящих путей, включая НМ. Дневники мочеиспусканий относят к методу количественной оценки симптомов, включая количество эпизодов недержания мочи. Они также позволяют определить уродинамические параметры, например, объем мочеиспускания, суточный и ночной диурез. При применении метода периодической катетеризации необходимо в дневнике учитывать количество катетеризаций, выполненных в течение суток и объем выделенной мочи. Длительность ведения дневников мочеиспускания подбирается индивидуально, но целесообразно ведение дневников мочевого пузыря в течение 72 часов.
• Рекомендуется при сборе анамнеза у всех пациентов с подозрением на НДНМП для субъективной оценки состояния пациента, страдающего НМ, использовать опросники и шкалы [37].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 3).
Комментарии. Валидизированные шкалы симптомов, специфические для заболевания, помогают в оценке выраженности симптомов, таких как интенсивность ургентных позывов. Опросники помогают в скрининге и дифференциации типов недержания мочи, в стандартизированной оценке симптомов. Кроме того, они используются для динамической оценки состояния пациента и эффективности лечения (Приложение Г1).
2,2 Физикальное обследование.
• Рекомендуется у пациентов с НДНМП для верификации диагноза при физикальном обследовании выполнять оценку рефлексов в урогенитальной зоне, в особенности бульбокавернозного рефлекса и анального рефлекса [38].Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Физикальное исследование включает определение чувствительности и рефлексов, опосредованных через нижние сегменты спинного мозга. Отклонения от нормы свидетельствуют о поражении на уровне крестцово-поясничных сегментов; топическая диагностика различных сенсорных нарушений позволяет определить локализацию патологического процесса. При осмотре промежности оценивается чувствительность на уровне S2-S5 сегментов (с обеих сторон). Оценивается поражение сегментов, наличие чувствительности (повышенная, нормальная, сниженная, отсутствует), тип восприятия тупых и острых предметов. Описываются рефлексы (усилены, нормальные, ослаблены, отсутствуют): бульбокавернозный рефлекс, анальный рефлекс, коленный и лодыжечный рефлексы, подошвенные рефлексы, кремастерные рефлексы).
• Рекомендуется у мужчин с НДНМП выполнить трансректальное пальцевое исследование предстательной железы, тонуса анального сфинктера и мышц тазового дна с определением чувствительности урогенитальной зоны и оценкой состояния простаты и тазовых мышц, для подбора метода коррекции нейрогенных нарушений функции мочеиспускания с учетом индивидуальных особенностей [39, 40].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
• Рекомендуется у женщин с НДНМП выполнить трансректальное пальцевое исследование и вагинальное исследование с определением тонуса анального сфинктера и мышц тазового дна, чувствительности урогенитальной зоны, выявлением признаков опущения (пролапса) органов малого таза и оценкой анатомического и функционального состояния тазового дна для оценки эффективности методов коррекции нарушений накопительной и выделительной функции НМП, и принятии решения о дополнительном хирургическом вмешательстве [39, 40].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Тонус анального сфинктера описывается как - усиленный, нормальный, ослабленный, отсутствует. Также оценивается произвольное сокращение анального сфинктера и тазовых мышц: усиленное, нормальное, ослабленно, отсутствует.
2,3 Лабораторные диагностические исследования.
У пациентов с НДНМП необходимо следить за появлением признаков и симптомов возможного нарушения функции почек. Риск поражения ВМП при НДНМП выше при наличии высокого давления детрузора в фазу наполнения [41]. Риск развития почечной недостаточности значительно выше у пациентов с травмой спинного мозга или spina bifida, чем у пациентов с медленно прогрессирующими заболеваниями, включая РС и болезнь Паркинсона [41, 42].• Всем пациентам с НДНМП для диагностики в условиях стационара, а также с целью подготовки к хирургическому лечению рекомендуется выполнять лабораторные тесты, включающие общие анализы крови и мочи, биохимические показатели крови (общий белок, альбумин, мочевина, креатинин, аланинаминотрансфераза, аспартатаминотрансфераза, электролиты, коагулограмму (протромбин, активированное частичное (парциальное) тромбопластиновое время, фибриноген, международное нормализованное отношение) [43].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Лабораторные исследования с целью подготовки к хирургическому лечению могут быть выполнены в условиях стационара у маломобильных пациентов.
• В группе пациентов с НДНМП не рекомендуется проводить рутинный скрининг (общий анализ или посев мочи) на бессимптомную бактериурию в связи с отсутствием клинической значимости [44].
Уровень убедительности рекомендаций с ( уровень достоверности доказательств 4).
Комментарии: Согласно опубликованному консенсусу, клинически значимая бактериурия составляет >102 КОЕ/мл у пациентов, проводящих периодическую катетеризацию, >104 КОЕ/мл в чистых образцах мочи, а при надлобковой аспирации мочи любая определяемая концентрация считается значимой. В отношении лейкоцитурии, клинически значимым считается наличие 10 и более лейкоцитов в поле зрения (400x) в осадке мочи после центрифугирования [45].
• Рекомендуется при наличии у пациентов с НДНМП таких симптомов как боль, гипертермия, а также гематурия, выполнение дополнительных обследований, включающих микробиологическое (культуральное) исследование средней порции мочи на бактериальные уропатогены с целью исключения инфекции мочевых путей [5, 38].
Уровень убедительности рекомендаций с (уровень достоверности доказательств 5).
Комментарии. Своевременно начатое лечение может предотвратить развитие необратимых изменений НМП и ВМП, в том числе восходящего пиелонефрита. Ретенционные изменения верхних мочевыводящих путей могут быть признаком пузырно-мочеточникового рефлюкса. При наличии бактериального воспаления мочевой системы пузырно-мочеточниковые рефлюксы могут привести к угрожающим жизни последствиям. Гематурия может быть признаком опухолевого поражения мочевой системы.
2,4 Инструментальные диагностические исследования.
• Рекомендуется всем пациентам с НДНМП при первичном обращении и диспансерном наблюдении проводить ультразвуковую диагностику почек и мочевого пузыря для неинвазивной визуализации изменений верхних и нижних мочевыводящих путей, а также определения объёма остаточной мочи при ультразвуковом исследовании мочевого пузыря [46].Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Ультрасонография почек и мочевого пузыря не относится к специфическим методам обследования при НДНМП, однако основное значение ультрасонография приобретает как неинвазивный метод визуализации изменений ВМП и НМП, а также определения остаточной мочи [47]. Это крайне важно для пациентов с высоким риском развития пузырно-мочеточниковых рефлюксов.
• Рекомендуется всем пациентам с НДНМП проводить комплексное уродинамическое исследование (КУДИ) для объективной оценки функции и дисфункции НМП, при этом неинвазивные уродинамические исследования должны предшествовать инвазивным [46, 47, 49].
Уровень убедительности рекомендаций с (уровень достоверности доказательств 5).
Комментарии. Уродинамическое исследование является единственным методом, позволяющим определить и охарактеризовать функцию и дисфункцию нижних мочевых путей, с отдельной оценкой сократительной способности детрузора и активности наружного сфинктера уретры, а также синергичность их расслабления и напряжения при мочеиспускании. Для получения достоверных результатов следует повторить исследование, если первое не было репрезентативным по мнению пациента и/или врача [47, 50].
КУДИ заключается в выполнении ряда диагностических процедур:
• Неинвазивные методы:
• урофлоуметрия (при сохранении фазы опорожнения мочевого пузыря).
• Определение остаточной мочи (ультразвуковое исследование или однократная катетеризация мочевого пузыря).
• Инвазивные методы:
• цистометрия наполнения;
Цистометрия опорожнения (исследование давление/поток).
• Рекомендуется всем пациентам с НДНМП выполнять урофлоуметрию с последующим определением объема остаточной мочи (методом ультразвукового сканирования или путем однократной катетеризации мочевого пузыря с измерением объема отводимой мочи) для оценки функции нижних мочевыводящих путей [47].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Урофлоуметрия может быть выполнена лишь у пациентов, способных осуществить самостоятельное мочеиспускание. К возможным ее отклонениям относятся: низкая скорость потока, снижение объема мочеиспускания, прерывание струи мочи, задержка начала мочеиспускания, а также наличие остаточной мочи. При интерпретации результатов исследования у пациентов, которые не могут осуществлять мочеиспускание в естественном (физиологическом) положении тела, следует учитывать, что положение тела может оказывать влияние как на характер мочеиспускания, так и на скорость потока мочи.
• Рекомендуется всем пациентам с НДНМП выполнять цистометрию наполнения и опорожнения для оценки функции нижних мочевыводящих путей [49].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Рекомендовано использовать физиологичную скорость наполнения мочевого пузыря и физиологический раствор с температурой, равной температуре тела [51]. Перед исследованием рекомендуется полностью опорожнить мочевой пузырь. При его наполнении следует использовать физиологическую скорость введения жидкости с температурой, равной температуре тела. К возможным отклонениям относятся: гиперактивность детрузора, низкая податливость (комплаентность) стенки, нарушение чувствительности мочевого пузыря, НМ, несостоятельность или расслабление уретры.
• Рекомендуется всем пациентам с НДНМП выполнять комплексное уродинамическое исследование в сочетании с микционной цистоуретрографией для визуализации мочевыводящих путей в фазах наполнения и опорожнения мочевого пузыря [47, 49, 52].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Комбинация цистометрии наполнения и исследования давление/поток в сочетании с визуализацией (видеоуродинамическое исследование) является «золотым стандартом» при изучении уродинамики у пациентов с НДНМП. В то же время, учитывая сложность выполнения этого исследования, оно может быть заменено КУДИ в сочетании со стандартной микционной рентген-цистографией.
• Рекомендуется выполнение цистоскопии пациентам с НДНМП при наличии гематурии и/или длительного нарушения мочеиспускания для подтверждения или исключения новообразований слизистой мочевого пузыря и других патологических состояний мочевого пузыря и уретры [46,53].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. При выполнении цистоскопии пациентам с неврологическими заболеваниями следует помнить об опасности непроизвольных спастических сокращений мышц нижних конечностей и риске развития автономной дизрефлексии. У ряда пациентов может потребоваться проведение рентгеноконтрастных исследований, показания к которым при НДНМП четко не определены. При назначении рентгеноконтрастных исследований следует руководствоваться общими принципами и показаниями.
2,5 Иные диагностические исследования.
Все пациенты с НДНМП нуждаются в консультации врача-невролога и /или нейрохирурга.• Не рекомендуется рутинное выполнение специфических нейрофизиологических исследований (электромиография, изучение проводимости нервов) всем пациентам с НДНМП в связи с отсутствием показаний [53].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. В некоторых случаях в ходе диагностического поиска и уродинамического обследования может возникнуть необходимость в использовании дополнительных неврологических тестов. К нейрофизиологическим тестам относят:
• ЭМГ (в нейрофизиологическом режиме) мышц тазового дна, уретрального сфинктера и/или анального сфинктера;
• исследование проводимость по срамному нерву;
• определение латентного периода бульбокавернозного и анального рефлекса;
• определение вызванных потенциалов с клитора или головки полового члена;
• исследование чувствительности мочевого пузыря и уретры [54].
|
|
Лечение
Своевременно начатое лечение может предотвратить развитие необратимых изменений НМП и ВМП. Почечная недостаточность является основной причиной смертности пациентов, выживших после травматического ПСМ.
Приоритетными задачами при лечении пациентов с НДНМП являются:
• защита функции почек и ВМП;
• обеспечение безопасного внутрипузырного давления;
• восстановление функций НМП;
• улучшение качества жизни пациентов.
Сохранение давления детрузора в пределах безопасных значений, как в фазу наполнения, так и в фазу опорожнения мочевого пузыря создает безопасные условия для отведения мочи из ВМП в НМП и позволяет значительно уменьшить смертность от урологических причин у пациентов НДНМП [55]. Четкого определения безопасного давления не существует, но известно, что основным методом оценки функционального состояния НМ является КУДИ. Например, известно, что вместимость мочевого пузыря worse 200 мл и давление детрузора better 75 см H2O являются независимыми факторами риска повреждения ВМП у пациентов с ПСМ [55, 56]. Подавление избыточного детрузорного давления может приводить к нарушению опорожнения мочевого пузыря, что необходимо учитывать при оценке эффективности лечения и контрольном обследовании. В этом случае пациентам предлагается метод отведения мочи, в основном - периодическая катетеризация мочевого пузыря. Для профилактики повреждения ВМП и улучшения отдаленных результатов, особенно у пациентов с ПСМ выше крестцового отдела или РС рекомендуется использовать комбинацию различных методов лечения (например, периодическая катетеризация и М-холиноблокаторы (АТХ - G04BD - Препараты для лечения учащенного мочеиспускания и недержания мочи) (синоним - антимускариновые препараты)[56,57].
Также снижение детрузорного давления вносит вклад в сохранение механизма удержания мочи и, как следствие, в социальную реабилитацию пациента и качество жизни. Кроме того, это имеет важнейшее значение для профилактики ИМП [58].
У всех пациентов с НДНМП особое внимание обращается на поведенческую терапию, которая может заключаться в изменении питьевого режима и режима опорожнения мочевого пузыря методом периодической катетеризации. Например, установленным оптимальным объемом потребления жидкости для пациента с травмой спинного мозга, практикующего метод периодической катетеризации мочевого пузыря, является 1,5 литра жидкости в сутки [59]. Коррекция выявленных нарушений в виде увеличения количества потребляемой в сутки жидкости и нормализация режима катетеризаций мочевого пузыря, позволяют снизить риск развития осложнений, таких как ИМП и улучшить качество жизни. Медикаментозная терапия зависит от вида НДНМП, при этом единой оптимальной медикаментозной схемы лечения НДНМП не существует.
• При нарушении функции опорожнения у пациентов с НДНМП рекомендуется избегать назначения приема Креда для снижения количества осложнений [60].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4 2).
Комментарии. Прием Креда относят к методам ассистируемого опорожнения мочевого пузыря (надавливание на мочевой пузырь, приемы Креде, Вальсальвы, мочеиспускание за счет триггерного рефлекса), которые могут быть применены в очень редких случаях, так как они неизбежно приводят к отдаленным осложнениям [61]. Они могут спровоцировать дальнейшее нарушение изначально недостаточной функции мышц тазового дна, тем самым увеличивая выраженность стрессового НМ. Триггерный рефлекс может вызвать автономную дизрефлексию, особенно у пациентов с ПСМ на высоком уровне (сегмент спинного мозга T6 и выше). Все методы ассистируемого опорожнения мочевого пузыря требуют низкого инфравезикального сопротивления, но даже при этом давление детрузора может оставаться высоким. По этой причине пациентам у которых все же используются методы ассистируемого опорожнения мочевого пузыря необходим строгий контроль за уродинамикой [59, 61].
• Периодическая асептическая катетеризация мочевого пузыря 4-6 раз в сутки рекомендуется как стандартный метод лечения пациентов с НДНМП с нарушением функции опорожнения мочевого пузыря [58, 61].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 2).
Комментарии. Стерильная периодическая катетеризация не является рутинной манипуляцией. Асептическая периодическая катетеризация выступает в качестве альтернативы стерильной и является стандартным методом лечения пациентов с нарушением опорожнения мочевого пузыря. При асептической периодической катетеризации рекомендуемый диаметр катетера - 12-16 сh. Оптимальная частота катетеризаций должна составлять 4-6 раз в сутки, при этом объем мочевого пузыря при катетеризации не должен превышать 400-500 мл. Показано снижение частоты инфекции мочевыводящих путей при использовании гидрофильных катетеров [62].
• Рекомендуется избегать постоянной трансуретральной катетеризации и цистостомии у пациентов с НДНМП для снижения частоты осложнений [63].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Постоянный уретральный катетер и, в меньшей степени, цистостомия связаны с различными осложнениями и риском ИМП [63]. В некоторых случаях, при невозможности осуществления полноценного ухода за пациентом (например, при отсутствии должного постоянного ухода и невозможности выполнения периодической катетеризации, из-за тетраплегии). При этом, в случае необходимости длительного дренирования постоянным уретральным или надлобковым катетером, предпочтение следует отдать дренажам из силикона.
• У пациентов с НДНМП, при наличии детрузорной гиперактивности, рекомендуется применение периферической электростимуляции двигательных нервов, например, тибиального нерва, для восстановления функции мочевого пузыря [64].
Уровень убедительности рекомендаций в (уровень достоверности доказательств 2).
Комментарии. Известно, что сильное сокращение сфинктера уретры и/или мышц тазового дна, а также дилатация анального отдела, стимуляция генитальной области и физическая активность рефлекторно ингибируют мочеиспускание. Электрическая стимуляция афферентных волокон срамного нерва вызывает сильное подавление рефлекса мочеиспускания и сокращений детрузора [65]. Данный вид стимуляции может облегчить восстановление баланса между активирующей и ингибирующей импульсацией на спинальном или супраспинальном уровнях. У пациентов с РС эффективность комбинированной терапии значительно превосходит эффективность лечения только с помощью электростимуляции. Предварительные данные свидетельствуют об эффективности и безопасности стимуляции большеберцового нерва и чрескожной электрической стимуляции в лечении НДНМП. У пациентов после инсульта чрескожная электрическая стимуляция позволяет улучшить уродинамические показатели и качество жизни. При лечении пациентов с неполными ПСМ или миеломенингоцеле внутрипузырная электростимуляция способствует увеличению емкости и растяжимости мочевого пузыря, а также усиливает ощущение наполнения мочевого пузыря. У пациентов с нейрогенной гипоактивностью детрузора внутрипузырная электростимуляция позволяет улучшить качество мочеиспускания и снизить объем остаточной мочи.
• Рекомендуется у пациентов с НДНМП для лечения нейрогенной гиперактивности детрузора, увеличения вместимости мочевого пузыря и уменьшения эпизодов НМ, в качестве первой линии терапии, применять монотерапию М-холиноблокаторами (антимускариновыми препаратами) или спазмолитическими средствами, обладающими М-холиноблокирующим действием [66].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии. Препараты группы М-холиноблокаторов, для лечения детрузорной гиперактивности, зарегистрированные на территории РФ:
• Солифенацин** - стартовая доза 10 мг х 1 раз в сутки.
• Троспия хлорид - стартовая доза 15 мг х 3 раза в сутки.
• Оксибутинин - стартовая доза 5 мг х 3 раза в сутки.
• Толтеродин - 2 мг х 2 раза в сутки.
• Фезотеродин 8 мг 1 раз в сутки.
При неэффективности терапии у пациентов с неврологическими заболеваниями для максимального эффекта могут потребоваться более высокие дозы антихолинергических препаратов [66,67,68]. Препараты этой группы следует принимать постоянно при наличии симптомов гиперактивности мочевого пузыря, должной эффективности и безопасности.
• У пациентов с нейрогенной детрузорной гиперактивностью при отсутствии эффекта от приема препаратов первой линии терапии рекомендуется с целью лечения НДНМП использование комбинации различных М-холиноблокаторов (антимускариновых препаратов) и спазмолитических средств, обладающих М-холиноблокирующим действием [69].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 2).
Комментарии. Антимускариновые препараты с длительным высвобождением в меньшей степени вызывают ряд побочных эффектов, таких как сухость во рту [66]. Некоторые препараты, такие как оксибутинин, проникают через гематоэнцефалический барьер, и могут вызвать ухудшение когнитивных функций и должны с осторожностью назначаться больным с нарушениями когнитивных функций [70]. Применение агонистов бета-3-адренорецепторов, успешно используемых у пациентов с идиопатическим ГАМП, ограничено недостаточным опытом применения препаратов при НГД [71, 72].
• При нарушениях сократительной способности мочевого пузыря (гипоактивном детрузоре) пациентам не рекомендуется рутинно назначать ингибиторы холинэстеразы в связи с отсутствием доказанной эффективности [72].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 2).
Комментарии. Применение препаратов группы ингибиторов холинэстеразы у пациентов с НДНМП требует осторожности. Ранее считалось, что антихолинэстеразные препараты могут усиливать сократительную способность детрузора и улучшать опорожнение мочевого пузыря, но их рутинно не используют в клинической практике. Дистигмин [72] не зарегистрирован в РФ, а действие пиридостигмина и неостигмина не изучено у этой категории пациентов.
• Для уменьшения инфравезикального сопротивления, уменьшения объема остаточной мочи и снижения риска автономной дизрефлексии мужчинам с НДНМП рекомендуется назначение альфа-адреноблокаторов [73,74,75].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 2).
Комментарии. Альфа-адреноблокаторы следует с осторожностью применять у пациентов, которые используют антигипертензивные препараты или же страдают гипотонией, необходим контроль артериального давления.
Для этих целей используются препараты:
• Тамсулозин** 0,4 мг х 1 раз в день.
• Силодозин - 8 мг х 1 раз в день.
• Пациентам с НДНМП при бессимптомной бактериурии не рекомендуется проводить антибактериальную терапию, поскольку это приводит к формированию значительно более резистентных штаммов без улучшения результатов [76].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Основным критерием бессимптомной бактериурии следует считать отсутствие клинических проявлений ИМП при наличии бактериурии по общему анализу мочи и на основании бактериологического исследования мочи.
• Пациентам с клинически значимой ИМП рекомендуется назначение антибактериальных препаратов с учетом чувствительности бактериальной флоры мочи для элиминации инфекционных агентов [77, 78].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Не существует консенсуса по оптимальной длительности терапии ИМП. Как правило, рекомендуется 5-7-дневный курс антибактериальных препаратов, который можно продлить до 14 дней в зависимости от течения ИМП. Она зависит от тяжести ИМП и вовлечении в процесс почек и предстательной железы. Длительная антибактериальная терапия низкими дозами не снижает частоту ИМП, но повышает риск развития бактериальной резистентности Выбор антибактериальных препаратов определяется по результатам бактериального исследования мочи с определением чувствительности к антибактериальным препаратам. При необходимости проведения немедленного лечения (фебрильная температура, септицемия, непереносимые клинические симптомы, тяжелая автономная дизрефлексия) выбор препарата зависит от локальных и индивидуальных показателей резистентности.
• У пациентов с нейрогенной гиперактивностью детрузора при неэффективности консервативной терапии с целью уменьшения риска вторичных осложнений со стороны ВМП, снижения внутрипузырного давления, рекомендуется эндоскопическое хирургическое вмешательство - внутридетрузорная инъекция ботулинического токсина [79, 80].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 2).
Комментарии. На территории Российской Федерации используются препараты, имеющие зарегистрированные показания для введения в гладкую мускулатуру:
• ботулинический токсин типа А - не менее 200 ЕД на одну процедуру.
• ботулинический токсин типа А гемагглютинин комплекс - не менее 200 ЕД на одну процедуру.
Внутридетрузорные инъекции препарата ботулинического токсина являются эффективным методом лечения НГД, рефрактерной к терапии М-холиноблокаторами. Ботулинический токсин вызывает продолжительную (около 9 мес.), но обратимую химическую денервацию детрузора [81]. При необходимости возможно повторное введение препарата, не ранее, чем через три месяца, с сохранением эффекта, даже при низких показателях ответа на первое введение. Самые частые осложнения включают ИМП и увеличение объема остаточной мочи. В ряде случаев требуется периодическая катетеризация. Редкие, но серьезные нежелательные явления включают автономную дизрефлексию и респираторные расстройства. Кроме того, описано развитие генерализованной мышечной слабости. Химическая денервация детрузора может потребовать периодической катетеризации мочевого пузыря [79, 81].
• У пациентов с НДНМП с детрузорно-сфинктерной диссинергией (ДСД) для уменьшения инфравезикального сопротивления рекомендуется малоинвазивное эндоскопическое хирургическое вмешательство - инъекция ботулинического токсина в сфинктер [82.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарии. На территории Российской Федерации зарегистрирован препарат для введения в поперечнополосатую мускулатуру при ДСД:
• ботулинический токсин типа А - 100 ЕД на одну процедуру.
Достигаемый терапевтический эффект довольно низкий, метод возможно применять лишь с зарегистрированными для него указанными выше препаратами ботулинического нейропептида. Частота возможных осложнений оценивается как низкая [83, 84].
• Рекомендуется рассечение урогенитального сфинктера (сфинктеротомия) или стентирование уретры у пациентов мужского пола с НДНМП при наличии тетраплегии, в случае невозможности регулярного выполнения метода периодической катетеризации мочевого пузыря, при возможности использования уропрезерватива [84].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1).
Комментарии. Путем поэтапных трансуретральных разрезов зоны сфинктера можно снизить инфравезикальное сопротивление без нарушения замыкательной функции уретры. Во многих случаях сфинктеротомию необходимо выполнять повторно, данный метод имеет хорошую эффективность и не вызывает тяжелых осложнений [84].
• Пациенткам с НДНМП и нейрогенным стрессовым НМ, которые могут осуществлять самокатетеризацию, рекомендуется устанавливать субуретральный фасциальный или синтетический слинг для улучшения результатов лечения [85, 8586].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 3).
Комментарии. Применение субуретрального слинга имеет доказанную эффективность у женщин с нейрогенным стрессовым недержанием мочи, которые могут осуществлять самокатетеризацию, с приемлемыми средне - и долгосрочными результатами. Увеличение инфравезикального сопротивления связано с риском повышения внутрипузырного давления. Методы устранения сфинктерного недержания показаны только в тех случаях, когда детрузорная активность находится под контролем и отсутствует значимый ПМР. В ряде случаев показана одновременная аугментация мочевого пузыря [83].
• Рекомендуется мужчинам с нейрогенным стрессовым недержанием мочи сфинктеропластика с имплантацией искусственного сфинктера мочевого пузыря для улучшения результатов лечения [87].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
• Цистостомия рекомендуется пациентам с нарушением функции опорожнения мочевого пузыря в случаях невозможности использования периодической катетеризации при тетраплегии для уменьшения количества осложнений и улучшения качества жизни [88].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарии. При отсутствии условий для выполнения периодической катетеризации (патология мочеиспускательного канала, нарушенная функция рук), а также резкого снижения накопительной функции мочевого пузыря может использоваться цистостомия. У пациентов с длительной цистостомией всегда целесообразно проводить обследование с целью определения возможности перевода на периодическую катетеризацию.
• Пациентам с НДНМП с целью уменьшения гиперактивности детрузора или улучшения накопительной способности мочевого пузыря, при неэффективности всех менее инвазивных методов лечения, рекомендуется аугментация мочевого пузыря [89].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарии. Аугментация мочевого пузыря является эффективным вмешательством для уменьшения давления детрузора и увеличения вместимости мочевого пузыря и служит единственной альтернативой при неэффективности менее инвазивных методов.
• У пациентов с НДНМП с детрузорной гиперактивностью, рефрактерных к консервативному лечению с целью защиты ВМП и улучшения качества жизни пациента рекомендуется хирургическое лечение, направленное на увеличение емкости мочевого пузыря путем создания искусственного мочевого резервуара, в том числе с использованием сегмента кишки [90].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 3).
Комментарии. Аугментация мочевого пузыря может быть с сохранением собственного мочевого пузыря или полное замещение тканей кишечным трансплантатом. Выбор метода последующего отведения мочи через катетеризируемую сухую стому или через естественные мочевые пути зависит от технических возможностей проведение катетера в полость мочевого пузыря, и решается в каждом клиническом случае индивидуально. Катетеризируемая сухая стома может быть выведена в любом подходящем месте на передней брюшной стенке, чаще всего выбирается зона в области пупка из косметических соображений. Следует информировать пациента о высокой частоте послеоперационных осложнений, которые включают: стеноз стомы, формирование свищей резервуара на коже, камни мочевого пузыря и перфорацию резервуара.
Приоритетными задачами при лечении пациентов с НДНМП являются:
• защита функции почек и ВМП;
• обеспечение безопасного внутрипузырного давления;
• восстановление функций НМП;
• улучшение качества жизни пациентов.
Сохранение давления детрузора в пределах безопасных значений, как в фазу наполнения, так и в фазу опорожнения мочевого пузыря создает безопасные условия для отведения мочи из ВМП в НМП и позволяет значительно уменьшить смертность от урологических причин у пациентов НДНМП [55]. Четкого определения безопасного давления не существует, но известно, что основным методом оценки функционального состояния НМ является КУДИ. Например, известно, что вместимость мочевого пузыря worse 200 мл и давление детрузора better 75 см H2O являются независимыми факторами риска повреждения ВМП у пациентов с ПСМ [55, 56]. Подавление избыточного детрузорного давления может приводить к нарушению опорожнения мочевого пузыря, что необходимо учитывать при оценке эффективности лечения и контрольном обследовании. В этом случае пациентам предлагается метод отведения мочи, в основном - периодическая катетеризация мочевого пузыря. Для профилактики повреждения ВМП и улучшения отдаленных результатов, особенно у пациентов с ПСМ выше крестцового отдела или РС рекомендуется использовать комбинацию различных методов лечения (например, периодическая катетеризация и М-холиноблокаторы (АТХ - G04BD - Препараты для лечения учащенного мочеиспускания и недержания мочи) (синоним - антимускариновые препараты)[56,57].
Также снижение детрузорного давления вносит вклад в сохранение механизма удержания мочи и, как следствие, в социальную реабилитацию пациента и качество жизни. Кроме того, это имеет важнейшее значение для профилактики ИМП [58].
3,1 Консервативное лечение.
К консервативному лечению пациентов с НДНМП относят методы отведения мочи для компенсации эвакуаторной функции мочевого пузыря, медикаментозную коррекцию функции накопления мочи, а также медикаментозную терапию обострений ИМП.У всех пациентов с НДНМП особое внимание обращается на поведенческую терапию, которая может заключаться в изменении питьевого режима и режима опорожнения мочевого пузыря методом периодической катетеризации. Например, установленным оптимальным объемом потребления жидкости для пациента с травмой спинного мозга, практикующего метод периодической катетеризации мочевого пузыря, является 1,5 литра жидкости в сутки [59]. Коррекция выявленных нарушений в виде увеличения количества потребляемой в сутки жидкости и нормализация режима катетеризаций мочевого пузыря, позволяют снизить риск развития осложнений, таких как ИМП и улучшить качество жизни. Медикаментозная терапия зависит от вида НДНМП, при этом единой оптимальной медикаментозной схемы лечения НДНМП не существует.
• При нарушении функции опорожнения у пациентов с НДНМП рекомендуется избегать назначения приема Креда для снижения количества осложнений [60].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4 2).
Комментарии. Прием Креда относят к методам ассистируемого опорожнения мочевого пузыря (надавливание на мочевой пузырь, приемы Креде, Вальсальвы, мочеиспускание за счет триггерного рефлекса), которые могут быть применены в очень редких случаях, так как они неизбежно приводят к отдаленным осложнениям [61]. Они могут спровоцировать дальнейшее нарушение изначально недостаточной функции мышц тазового дна, тем самым увеличивая выраженность стрессового НМ. Триггерный рефлекс может вызвать автономную дизрефлексию, особенно у пациентов с ПСМ на высоком уровне (сегмент спинного мозга T6 и выше). Все методы ассистируемого опорожнения мочевого пузыря требуют низкого инфравезикального сопротивления, но даже при этом давление детрузора может оставаться высоким. По этой причине пациентам у которых все же используются методы ассистируемого опорожнения мочевого пузыря необходим строгий контроль за уродинамикой [59, 61].
• Периодическая асептическая катетеризация мочевого пузыря 4-6 раз в сутки рекомендуется как стандартный метод лечения пациентов с НДНМП с нарушением функции опорожнения мочевого пузыря [58, 61].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 2).
Комментарии. Стерильная периодическая катетеризация не является рутинной манипуляцией. Асептическая периодическая катетеризация выступает в качестве альтернативы стерильной и является стандартным методом лечения пациентов с нарушением опорожнения мочевого пузыря. При асептической периодической катетеризации рекомендуемый диаметр катетера - 12-16 сh. Оптимальная частота катетеризаций должна составлять 4-6 раз в сутки, при этом объем мочевого пузыря при катетеризации не должен превышать 400-500 мл. Показано снижение частоты инфекции мочевыводящих путей при использовании гидрофильных катетеров [62].
• Рекомендуется избегать постоянной трансуретральной катетеризации и цистостомии у пациентов с НДНМП для снижения частоты осложнений [63].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Постоянный уретральный катетер и, в меньшей степени, цистостомия связаны с различными осложнениями и риском ИМП [63]. В некоторых случаях, при невозможности осуществления полноценного ухода за пациентом (например, при отсутствии должного постоянного ухода и невозможности выполнения периодической катетеризации, из-за тетраплегии). При этом, в случае необходимости длительного дренирования постоянным уретральным или надлобковым катетером, предпочтение следует отдать дренажам из силикона.
• У пациентов с НДНМП, при наличии детрузорной гиперактивности, рекомендуется применение периферической электростимуляции двигательных нервов, например, тибиального нерва, для восстановления функции мочевого пузыря [64].
Уровень убедительности рекомендаций в (уровень достоверности доказательств 2).
Комментарии. Известно, что сильное сокращение сфинктера уретры и/или мышц тазового дна, а также дилатация анального отдела, стимуляция генитальной области и физическая активность рефлекторно ингибируют мочеиспускание. Электрическая стимуляция афферентных волокон срамного нерва вызывает сильное подавление рефлекса мочеиспускания и сокращений детрузора [65]. Данный вид стимуляции может облегчить восстановление баланса между активирующей и ингибирующей импульсацией на спинальном или супраспинальном уровнях. У пациентов с РС эффективность комбинированной терапии значительно превосходит эффективность лечения только с помощью электростимуляции. Предварительные данные свидетельствуют об эффективности и безопасности стимуляции большеберцового нерва и чрескожной электрической стимуляции в лечении НДНМП. У пациентов после инсульта чрескожная электрическая стимуляция позволяет улучшить уродинамические показатели и качество жизни. При лечении пациентов с неполными ПСМ или миеломенингоцеле внутрипузырная электростимуляция способствует увеличению емкости и растяжимости мочевого пузыря, а также усиливает ощущение наполнения мочевого пузыря. У пациентов с нейрогенной гипоактивностью детрузора внутрипузырная электростимуляция позволяет улучшить качество мочеиспускания и снизить объем остаточной мочи.
• Рекомендуется у пациентов с НДНМП для лечения нейрогенной гиперактивности детрузора, увеличения вместимости мочевого пузыря и уменьшения эпизодов НМ, в качестве первой линии терапии, применять монотерапию М-холиноблокаторами (антимускариновыми препаратами) или спазмолитическими средствами, обладающими М-холиноблокирующим действием [66].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии. Препараты группы М-холиноблокаторов, для лечения детрузорной гиперактивности, зарегистрированные на территории РФ:
• Солифенацин** - стартовая доза 10 мг х 1 раз в сутки.
• Троспия хлорид - стартовая доза 15 мг х 3 раза в сутки.
• Оксибутинин - стартовая доза 5 мг х 3 раза в сутки.
• Толтеродин - 2 мг х 2 раза в сутки.
• Фезотеродин 8 мг 1 раз в сутки.
При неэффективности терапии у пациентов с неврологическими заболеваниями для максимального эффекта могут потребоваться более высокие дозы антихолинергических препаратов [66,67,68]. Препараты этой группы следует принимать постоянно при наличии симптомов гиперактивности мочевого пузыря, должной эффективности и безопасности.
• У пациентов с нейрогенной детрузорной гиперактивностью при отсутствии эффекта от приема препаратов первой линии терапии рекомендуется с целью лечения НДНМП использование комбинации различных М-холиноблокаторов (антимускариновых препаратов) и спазмолитических средств, обладающих М-холиноблокирующим действием [69].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 2).
Комментарии. Антимускариновые препараты с длительным высвобождением в меньшей степени вызывают ряд побочных эффектов, таких как сухость во рту [66]. Некоторые препараты, такие как оксибутинин, проникают через гематоэнцефалический барьер, и могут вызвать ухудшение когнитивных функций и должны с осторожностью назначаться больным с нарушениями когнитивных функций [70]. Применение агонистов бета-3-адренорецепторов, успешно используемых у пациентов с идиопатическим ГАМП, ограничено недостаточным опытом применения препаратов при НГД [71, 72].
• При нарушениях сократительной способности мочевого пузыря (гипоактивном детрузоре) пациентам не рекомендуется рутинно назначать ингибиторы холинэстеразы в связи с отсутствием доказанной эффективности [72].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 2).
Комментарии. Применение препаратов группы ингибиторов холинэстеразы у пациентов с НДНМП требует осторожности. Ранее считалось, что антихолинэстеразные препараты могут усиливать сократительную способность детрузора и улучшать опорожнение мочевого пузыря, но их рутинно не используют в клинической практике. Дистигмин [72] не зарегистрирован в РФ, а действие пиридостигмина и неостигмина не изучено у этой категории пациентов.
• Для уменьшения инфравезикального сопротивления, уменьшения объема остаточной мочи и снижения риска автономной дизрефлексии мужчинам с НДНМП рекомендуется назначение альфа-адреноблокаторов [73,74,75].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 2).
Комментарии. Альфа-адреноблокаторы следует с осторожностью применять у пациентов, которые используют антигипертензивные препараты или же страдают гипотонией, необходим контроль артериального давления.
Для этих целей используются препараты:
• Тамсулозин** 0,4 мг х 1 раз в день.
• Силодозин - 8 мг х 1 раз в день.
• Пациентам с НДНМП при бессимптомной бактериурии не рекомендуется проводить антибактериальную терапию, поскольку это приводит к формированию значительно более резистентных штаммов без улучшения результатов [76].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Основным критерием бессимптомной бактериурии следует считать отсутствие клинических проявлений ИМП при наличии бактериурии по общему анализу мочи и на основании бактериологического исследования мочи.
• Пациентам с клинически значимой ИМП рекомендуется назначение антибактериальных препаратов с учетом чувствительности бактериальной флоры мочи для элиминации инфекционных агентов [77, 78].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Не существует консенсуса по оптимальной длительности терапии ИМП. Как правило, рекомендуется 5-7-дневный курс антибактериальных препаратов, который можно продлить до 14 дней в зависимости от течения ИМП. Она зависит от тяжести ИМП и вовлечении в процесс почек и предстательной железы. Длительная антибактериальная терапия низкими дозами не снижает частоту ИМП, но повышает риск развития бактериальной резистентности Выбор антибактериальных препаратов определяется по результатам бактериального исследования мочи с определением чувствительности к антибактериальным препаратам. При необходимости проведения немедленного лечения (фебрильная температура, септицемия, непереносимые клинические симптомы, тяжелая автономная дизрефлексия) выбор препарата зависит от локальных и индивидуальных показателей резистентности.
3, 2 Хирургическое лечение.
Хирургическое лечение пациентов с НДНМП включает малоинвазивные методики ботулинической терапии НМП и оперативные вмешательства по аугментации мочевого пузыря, хирургическую коррекцию функции наружного сфинктера уретры.• У пациентов с нейрогенной гиперактивностью детрузора при неэффективности консервативной терапии с целью уменьшения риска вторичных осложнений со стороны ВМП, снижения внутрипузырного давления, рекомендуется эндоскопическое хирургическое вмешательство - внутридетрузорная инъекция ботулинического токсина [79, 80].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 2).
Комментарии. На территории Российской Федерации используются препараты, имеющие зарегистрированные показания для введения в гладкую мускулатуру:
• ботулинический токсин типа А - не менее 200 ЕД на одну процедуру.
• ботулинический токсин типа А гемагглютинин комплекс - не менее 200 ЕД на одну процедуру.
Внутридетрузорные инъекции препарата ботулинического токсина являются эффективным методом лечения НГД, рефрактерной к терапии М-холиноблокаторами. Ботулинический токсин вызывает продолжительную (около 9 мес.), но обратимую химическую денервацию детрузора [81]. При необходимости возможно повторное введение препарата, не ранее, чем через три месяца, с сохранением эффекта, даже при низких показателях ответа на первое введение. Самые частые осложнения включают ИМП и увеличение объема остаточной мочи. В ряде случаев требуется периодическая катетеризация. Редкие, но серьезные нежелательные явления включают автономную дизрефлексию и респираторные расстройства. Кроме того, описано развитие генерализованной мышечной слабости. Химическая денервация детрузора может потребовать периодической катетеризации мочевого пузыря [79, 81].
• У пациентов с НДНМП с детрузорно-сфинктерной диссинергией (ДСД) для уменьшения инфравезикального сопротивления рекомендуется малоинвазивное эндоскопическое хирургическое вмешательство - инъекция ботулинического токсина в сфинктер [82.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарии. На территории Российской Федерации зарегистрирован препарат для введения в поперечнополосатую мускулатуру при ДСД:
• ботулинический токсин типа А - 100 ЕД на одну процедуру.
Достигаемый терапевтический эффект довольно низкий, метод возможно применять лишь с зарегистрированными для него указанными выше препаратами ботулинического нейропептида. Частота возможных осложнений оценивается как низкая [83, 84].
• Рекомендуется рассечение урогенитального сфинктера (сфинктеротомия) или стентирование уретры у пациентов мужского пола с НДНМП при наличии тетраплегии, в случае невозможности регулярного выполнения метода периодической катетеризации мочевого пузыря, при возможности использования уропрезерватива [84].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1).
Комментарии. Путем поэтапных трансуретральных разрезов зоны сфинктера можно снизить инфравезикальное сопротивление без нарушения замыкательной функции уретры. Во многих случаях сфинктеротомию необходимо выполнять повторно, данный метод имеет хорошую эффективность и не вызывает тяжелых осложнений [84].
• Пациенткам с НДНМП и нейрогенным стрессовым НМ, которые могут осуществлять самокатетеризацию, рекомендуется устанавливать субуретральный фасциальный или синтетический слинг для улучшения результатов лечения [85, 8586].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 3).
Комментарии. Применение субуретрального слинга имеет доказанную эффективность у женщин с нейрогенным стрессовым недержанием мочи, которые могут осуществлять самокатетеризацию, с приемлемыми средне - и долгосрочными результатами. Увеличение инфравезикального сопротивления связано с риском повышения внутрипузырного давления. Методы устранения сфинктерного недержания показаны только в тех случаях, когда детрузорная активность находится под контролем и отсутствует значимый ПМР. В ряде случаев показана одновременная аугментация мочевого пузыря [83].
• Рекомендуется мужчинам с нейрогенным стрессовым недержанием мочи сфинктеропластика с имплантацией искусственного сфинктера мочевого пузыря для улучшения результатов лечения [87].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
• Цистостомия рекомендуется пациентам с нарушением функции опорожнения мочевого пузыря в случаях невозможности использования периодической катетеризации при тетраплегии для уменьшения количества осложнений и улучшения качества жизни [88].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарии. При отсутствии условий для выполнения периодической катетеризации (патология мочеиспускательного канала, нарушенная функция рук), а также резкого снижения накопительной функции мочевого пузыря может использоваться цистостомия. У пациентов с длительной цистостомией всегда целесообразно проводить обследование с целью определения возможности перевода на периодическую катетеризацию.
• Пациентам с НДНМП с целью уменьшения гиперактивности детрузора или улучшения накопительной способности мочевого пузыря, при неэффективности всех менее инвазивных методов лечения, рекомендуется аугментация мочевого пузыря [89].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарии. Аугментация мочевого пузыря является эффективным вмешательством для уменьшения давления детрузора и увеличения вместимости мочевого пузыря и служит единственной альтернативой при неэффективности менее инвазивных методов.
• У пациентов с НДНМП с детрузорной гиперактивностью, рефрактерных к консервативному лечению с целью защиты ВМП и улучшения качества жизни пациента рекомендуется хирургическое лечение, направленное на увеличение емкости мочевого пузыря путем создания искусственного мочевого резервуара, в том числе с использованием сегмента кишки [90].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 3).
Комментарии. Аугментация мочевого пузыря может быть с сохранением собственного мочевого пузыря или полное замещение тканей кишечным трансплантатом. Выбор метода последующего отведения мочи через катетеризируемую сухую стому или через естественные мочевые пути зависит от технических возможностей проведение катетера в полость мочевого пузыря, и решается в каждом клиническом случае индивидуально. Катетеризируемая сухая стома может быть выведена в любом подходящем месте на передней брюшной стенке, чаще всего выбирается зона в области пупка из косметических соображений. Следует информировать пациента о высокой частоте послеоперационных осложнений, которые включают: стеноз стомы, формирование свищей резервуара на коже, камни мочевого пузыря и перфорацию резервуара.
|
|
Реабилитация и амбулаторное лечение
Реабилитация пациентов с НДНМП осуществляется в рамках 1, 2 и 3 этапов реабилитации по поводу основного неврологического заболевания [91].
• Рекомендуется использование абсорбирующих средств пациентам, у которых лечение недержания мочи невозможно или же связано с высокими рисками [92].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
Комментарии. Абсорбирующие средства имеют важное значение для лиц с НМ при неэффективности или невозможности лечения. Ряд пациентов отдают предпочтение устройствам по сбору мочи, чем активному лечению со связанными с ним рисками. Эти устройства включают абсорбирующие прокладки, мочевые катетеры, внешние устройства для сбора мочи, компрессионные устройства для мужчин и интравагинальные устройства для женщин.
• Рекомендуется применение методики периодической катетеризации мочевого пузыря с целью снижения частоты клинически значимой ИМП у пациентов с нарушением сократительной способности мочевого пузыря, а также у пациентов с нерасслабляющимся наружным сфинктером уретры [ 92 , 93 ].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
• Рекомендуется периодическая катетеризация с целью снижения частоты ИМП и гематурии у пациентов с нарушением сократительной способности мочевого пузыря, а также у пациентов с нерасслабляющимся наружным сфинктером уретры [94].
Комментарии. Международное общество по удержанию мочи (International сontinence Society, ISC) выделяет три типа катетеров для периодической (регулярной) катетеризации мочевого пузыря:
1)катетеры без покрытия с отдельно наносимой смазкой - стандартные катетеры из поливинилхлорида, на которые лубрикант наносится непосредственно перед их применением;
2)прелубрицированные катетеры - стандартные катетеры из поливинилхлорида для однократной катетеризации, в упаковку к которым завод изготовитель добавляет водорастворимый лубрикант;
3)лубрицированные катетеры с гидрофильным покрытием - катетеры со специальным покрытием, наносимым на дренажные трубки при их изготовлении.
• При наличии сохранной способности частичного или полного произвольного сокращения мышц промежности пациентам с НДМП в результате острого нарушения мозгового кровообращения рекомендуется тренировка мышц тазового дна, в том числе и с биологической обратной связью для улучшения результатов лечения [95, 96].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
Комментарии. Данная методика так же изучена у пациентов рассеянным склерозом [64] Возможно сочетание электростимуляции с упражнениями по укреплению мышц тазового дна.
• Рекомендуется использование абсорбирующих средств пациентам, у которых лечение недержания мочи невозможно или же связано с высокими рисками [92].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
Комментарии. Абсорбирующие средства имеют важное значение для лиц с НМ при неэффективности или невозможности лечения. Ряд пациентов отдают предпочтение устройствам по сбору мочи, чем активному лечению со связанными с ним рисками. Эти устройства включают абсорбирующие прокладки, мочевые катетеры, внешние устройства для сбора мочи, компрессионные устройства для мужчин и интравагинальные устройства для женщин.
• Рекомендуется применение методики периодической катетеризации мочевого пузыря с целью снижения частоты клинически значимой ИМП у пациентов с нарушением сократительной способности мочевого пузыря, а также у пациентов с нерасслабляющимся наружным сфинктером уретры [ 92 , 93 ].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1).
• Рекомендуется периодическая катетеризация с целью снижения частоты ИМП и гематурии у пациентов с нарушением сократительной способности мочевого пузыря, а также у пациентов с нерасслабляющимся наружным сфинктером уретры [94].
Комментарии. Международное общество по удержанию мочи (International сontinence Society, ISC) выделяет три типа катетеров для периодической (регулярной) катетеризации мочевого пузыря:
1)катетеры без покрытия с отдельно наносимой смазкой - стандартные катетеры из поливинилхлорида, на которые лубрикант наносится непосредственно перед их применением;
2)прелубрицированные катетеры - стандартные катетеры из поливинилхлорида для однократной катетеризации, в упаковку к которым завод изготовитель добавляет водорастворимый лубрикант;
3)лубрицированные катетеры с гидрофильным покрытием - катетеры со специальным покрытием, наносимым на дренажные трубки при их изготовлении.
• При наличии сохранной способности частичного или полного произвольного сокращения мышц промежности пациентам с НДМП в результате острого нарушения мозгового кровообращения рекомендуется тренировка мышц тазового дна, в том числе и с биологической обратной связью для улучшения результатов лечения [95, 96].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
Комментарии. Данная методика так же изучена у пациентов рассеянным склерозом [64] Возможно сочетание электростимуляции с упражнениями по укреплению мышц тазового дна.
Профилактика
Пациенты с НДНМП являются лицами с хроническим заболеванием, требующим пожизненного медицинского наблюдения, регулярного лабораторного и инструментального обследования Поскольку НДНМП является не основным заболеванием, а следствием неврологической патологии (заболеваний или повреждений центральной или периферической нервной системы) профилактики развития нейрогенных нарушений мочеиспускания не существует. Целесообразно проводить своевременные методы диагностики дисфункции тазовых органов, в частности нарушений накопления и выделения мочи, и назначать оптимальный метод коррекции выявленных нарушений в ранний период возникновения основной неврологической патологии.
• Рекомендуется ежегодный осмотр пациентов с НДНМП у врача-уролога с проведением исследований: лабораторных (общий анализ мочи, мочевина и креатинин крови) и инструментальных (УЗИ почек и мочевого пузыря, уродинамические исследования) для оценки состояния пациента в динамике [97].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 3).
Комментарии. НДНМП часто имеют нестабильное течение и их симптомы могут значительно варьировать, вследствие чего требуется регулярное наблюдение. Состояние пациента может существенно изменяться даже в течение относительно короткого периода. В группе неврологических пациентов высокого риска этот интервал может быть намного короче. Любые клинически значимые изменения требуют дополнительного обследования [5,47]. Уродинамическое исследование показано как при первичной диагностике, так и при последующем наблюдении. Его необходимо чаще повторять пациентам группы высокого риска.
• Рекомендуется ежегодный осмотр пациентов с НДНМП у врача-уролога с проведением исследований: лабораторных (общий анализ мочи, мочевина и креатинин крови) и инструментальных (УЗИ почек и мочевого пузыря, уродинамические исследования) для оценки состояния пациента в динамике [97].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 3).
Комментарии. НДНМП часто имеют нестабильное течение и их симптомы могут значительно варьировать, вследствие чего требуется регулярное наблюдение. Состояние пациента может существенно изменяться даже в течение относительно короткого периода. В группе неврологических пациентов высокого риска этот интервал может быть намного короче. Любые клинически значимые изменения требуют дополнительного обследования [5,47]. Уродинамическое исследование показано как при первичной диагностике, так и при последующем наблюдении. Его необходимо чаще повторять пациентам группы высокого риска.
Организация оказания медицинской помощи
Показания для госпитализации в медицинскую организацию:
В плановом порядке:
1) для хирургического лечения НДНМП.
2) для проведения цистоскопии и КУДИ (в том числе с анестезиологическим пособием) пациентам с тетраплегией и параплегией, и других групп неврологических пациентов с ограничением подвижности.
Показания к выписке пациента из стационара:
• Восстановление полного или частичного удержания мочи у пациента с недержанием мочи.
• Обеспечение опорожнения мочевого пузыря, самостоятельное или ассистированное, у пациента с нарушением опорожнения мочевого пузыря.
• Обеспечение безопасности и должной функции верхних мочевых путей.
В плановом порядке:
1) для хирургического лечения НДНМП.
2) для проведения цистоскопии и КУДИ (в том числе с анестезиологическим пособием) пациентам с тетраплегией и параплегией, и других групп неврологических пациентов с ограничением подвижности.
Показания к выписке пациента из стационара:
• Восстановление полного или частичного удержания мочи у пациента с недержанием мочи.
• Обеспечение опорожнения мочевого пузыря, самостоятельное или ассистированное, у пациента с нарушением опорожнения мочевого пузыря.
• Обеспечение безопасности и должной функции верхних мочевых путей.
Дополнительно
Адекватная компенсация нейрогенных нарушений мочеиспускания предполагает обеспечение пациента с НДНМП техническими средствами реабилитации и абилитации, специализированными медицинскими изделиями. Это может осуществляться за счет личных средств пациента или по линии государственного обеспечения. Для бесплатного обеспечения ТСР при нарушении функции выделения требуется направление пациента на медико-социальную экспертизу для присвоения лицу статуса инвалида и определения перечня необходимых медицинских изделий и технических средств реабилитации, которые вносятся в разработанную индивидуальную программу реабилитации и абилитации инвалида.
Врач, направляющий пациента с НДНМП на медико-социальную экспертизу, должен подобрать вид и тип технического средства реабилитации и абилитации для конкретного пациента с учетом имеющихся нарушении функции выделения и клинических проявлений.
С учетом длительного, порой пожизненного использования методов компенсации нарушенной функции НМП пациент должен быть полностью обучен методу периодической самокатетеризации или должно быть проведено обучение принципам регулярной катетеризации лиц, ухаживающих за конкретным пациентом.
Рекомендуется предупреждать пациентов с повреждением спинного мозга или функциональными нарушениями спинного мозга, локализующимися на уровне сегмента Th6 или выше о высоком риске развития автономной дизрефлексии [98].
К клиническим проявлениям автономной дизрефлексии относится головная боль, нечеткое зрение, заложенность носа, пилоэрекция, гиперемия лица, повышенное потоотделение выше уровня поражения (вазодилатация), бледность и холодная кожа (вазоконстрикция) ниже уровня поражения. Стимулом для развития автономной дизрефлексии может быть значительное растяжение мочевого пузыря или кишечника, сексуальная стимуляция или любой болевой стимул. Например, ятрогенные стимулы во время цистоскопии или уродинамического исследования могут вызывать автономную дизрефлексию [36, 99].
Врач, направляющий пациента с НДНМП на медико-социальную экспертизу, должен подобрать вид и тип технического средства реабилитации и абилитации для конкретного пациента с учетом имеющихся нарушении функции выделения и клинических проявлений.
С учетом длительного, порой пожизненного использования методов компенсации нарушенной функции НМП пациент должен быть полностью обучен методу периодической самокатетеризации или должно быть проведено обучение принципам регулярной катетеризации лиц, ухаживающих за конкретным пациентом.
Рекомендуется предупреждать пациентов с повреждением спинного мозга или функциональными нарушениями спинного мозга, локализующимися на уровне сегмента Th6 или выше о высоком риске развития автономной дизрефлексии [98].
К клиническим проявлениям автономной дизрефлексии относится головная боль, нечеткое зрение, заложенность носа, пилоэрекция, гиперемия лица, повышенное потоотделение выше уровня поражения (вазодилатация), бледность и холодная кожа (вазоконстрикция) ниже уровня поражения. Стимулом для развития автономной дизрефлексии может быть значительное растяжение мочевого пузыря или кишечника, сексуальная стимуляция или любой болевой стимул. Например, ятрогенные стимулы во время цистоскопии или уродинамического исследования могут вызывать автономную дизрефлексию [36, 99].
Критерии оценки качества медицинской помощи
| № | Критерии качества | Уровень убедительности рекомендаций | Уровень достоверности доказательств | ||
| 1. | Собран анамнез, в том числе включающий в себя информацию о начале неврологического заболевания, появлении урологических симптомов с акцентом на ранее имевшиеся или сохраняющиеся симптомы, включая функцию мочеиспускания, кишечника, сексуальную функции, | 5 | С | ||
| 2. | Заполнен дневник мочеиспусканий и проведен его анализ у пациентов с сохраненным мочеиспусканием | 4 | С | ||
| 3. | Выполнена оценка рефлексов в урогенитальной зоне, в особенности бульбокавернозного рефлекса и анального рефлекса | 5 | С | ||
| 4. | Выполнено комплексное уродинамическое обследование | 5 | С | ||
| 5. | Назначена медикаментозная терапия ургентного недержания мочи и гиперактивности детрузора | 1 | А | ||
| 6. | Пациентам, которые не могут полностью опорожнить мочевой пузырь, назначена периодическая катетеризация мочевого пузыря, проведено обучение пациента самостоятельной катетеризации мочевого пузыря | 3 | В | ||
| 7. | При ургентном недержании мочи, рефрактерном к приему медикаментов, или при выраженных побочных эффектах выполнено внутридетрузорное введение ботулинического токсина | 2 | A | ||
| 8. | Отсутствие гнойно-септических осложнений в период госпитализации и отсутствие повторных операций за время госпитализации | 5 | С | ||
|
|
Список литературы
• Fix, J.D., Neuroanatomy. 4th ed. 2008, Philadelphia, Pennsylvania, USA.
• Abrams, P., et al. Reviewing the ICS 2002 terminology report: the ongoing debate. Neurourol Urodyn, 2009. 28: 287. https://www.ncbi.nlm.nih.gov/pubmed/19350662.
• Клинические рекомендации Российского общества урологов под редакцией Ю.Г. Аляева, - М - 2017 г.
• Nosseir, M., et al. сlinical usefulness of urodynamic assessment for maintenance of bladder function in patients with spinal cord injury. Neurourol Urodyn, 2007. 26: 228. https://www.ncbi.nlm.nih.gov/pubmed/16998859.
• Panicker, J.N., et al. Lower urinary tract dysfunction in the neurological patient: clinical assessment and management. Lancet Neurol, 2015. 14: 720. https://www.ncbi.nlm.nih.gov/pubmed/26067125.
• Tagliaferri, F., et al. A systematic review of brain injury epidemiology in Europe. Acta Neurochir (Wien), 2006. 148: 255.
• Marinkovic, S.P., et al. Voiding and sexual dysfunction after cerebrovascular accidents. J Urol, 2001. 359. https://www.ncbi.nlm.nih.gov/pubmed/11176374.
• Rotar, M., et al. Stroke patients who regain urinary continence in the first week after acute first-ever stroke have better prognosis than patients with persistent lower urinary tract dysfunction. Neurourol Urodyn, 2011. 30: 1315. https://www.ncbi.nlm.nih.gov/pubmed/21488096.
• Lobo, A., et al. Prevalence of dementia and major subtypes in Europe: A collaborative study of population-based cohorts. Neurologic Diseases in the Elderly Research Group. Neurology, 2000. 54: S4. https://www.ncbi.nlm.nih.gov/pubmed/10854354.
• Grant, R.L., et al. First diagnosis and management of incontinence in older people with and without dementia in primary care: a cohort study using The Health Improvement Network primary care database. PLoS Med, 2013. 10: 1001. https://www.ncbi.nlm.nih.gov/pubmed/24015113.
• Pringsheim, T., et al. The prevalence of Parkinson’s disease: a systematic review and meta-analysis. Mov Disord, 2014. 29: 1583. https://www.ncbi.nlm.nih.gov/pubmed/24976103.
• Ragab, M.M., et al. Idiopathic Parkinson’s disease patients at the urologic clinic. Neurourol Urodyn, 2011. 30: 1258.
• Sakakibara, R., et al. A guideline for the management of bladder dysfunction in Parkinson’s disease and other gait disorders. Neurourol Urodyn, 2015. https://www.ncbi.nlm.nih.gov/pubmed/25810035.
• Dolecek, T.A., et al. сBTRUS statistical report: primary brain and central nervous system tumors diagnosed in the United States in 2005-2009. Neuro Oncol, 2012. 14 Suppl 5: v1. https://www.ncbi.nlm.nih.gov/pubmed/23095881.
• Maurice-Williams, R.S. Micturition symptoms in frontal tumours. J Neurol Neurosurg Psychiatry, 1974. 37: 431. https://www.ncbi.nlm.nih.gov/pubmed/4365244.
• сhristensen, D., et al. Prevalence of cerebral palsy, co-occurring autism spectrum disorders, and motor functioning - Autism and Developmental Disabilities Monitoring Network, USA, 2008. Dev Med сhild Neurol, 2014. 56: 59. https://www.ncbi.nlm.nih.gov/pubmed/24117446.
• Marciniak, с., et al. Urinary incontinence in adults with cerebral palsy: prevalence, type, and effects on participation. PM R, 2014. 6: 110. https://www.ncbi.nlm.nih.gov/pubmed/23978464.
• Tagliaferri, F., et al. A systematic review of brain injury epidemiology in Europe. Acta Neurochir (Wien), 2006. 148: 255. https://www.ncbi.nlm.nih.gov/pubmed/16311842.
• Kulakli, F., et al. Relationship between urinary dysfunction and clinical factors in patients with traumatic brain injury. вrain Inj, 2014. 28: 323. https://www.ncbi.nlm.nih.gov/pubmed/24377376.
• Singh, A., et al. Global prevalence and incidence of traumatic spinal cord injury. сlin Epidemiol, 2014. 6: 309. https://www.ncbi.nlm.nih.gov/pubmed/25278785.
• Weld, K.J., et al. Association of level of injury and bladder behavior in patients with post-traumatic spinal cord injury. Urology, 2000. 55: 490. https://www.ncbi.nlm.nih.gov/pubmed/10736489.
• Kondo, A., et al. Neural tube defects: prevalence, etiology and prevention. Int J Urol, 2009. 16: 49. https://www.ncbi.nlm.nih.gov/pubmed/19120526.
• Sawin, K.J., et al. The National Spina вifida Patient Registry: profile of a large cohort of participants from the first 10 clinics. J Pediatr, 2015. 166: 444. https://www.ncbi.nlm.nih.gov/pubmed/25444012.
• вartolin, Z., et al. Relationship between clinical data and urodynamic findings in patients with lumbar intervertebral disk protrusion. Urol Res, 2002. 30: 219. https://www.ncbi.nlm.nih.gov/pubmed/12202938.
• Lange, M.M., et al. Urinary and sexual dysfunction after rectal cancer treatment. Nat Rev Urol, 2011,8: 51. https://www.ncbi.nlm.nih.gov/pubmed/21135876.
• Daneshgari F1, Liu G, вirder L, Hanna-Mitchell AT, сhacko S Diabetic bladder dysfunction: current translational knowledge. J Urol. 2009 Dec;182(6 Suppl):S18-26. doi: 10,1016/j.juro.2009,08,070.
• Yuan, Z., et al. Diabetic cystopathy: A review. J Diabetes, 2015. 7: 442. https://www.ncbi.nlm.nih.gov/pubmed/25619174.
• Pugliatti, M., et al. The epidemiology of multiple sclerosis in Europe. Eur J Neurol, 2006. 13: 700. https://www.ncbi.nlm.nih.gov/pubmed/16834700.
• de Seze, M., et al. The neurogenic bladder in multiple sclerosis: review of the literature and proposal of management guidelines. Mult Scler, 2007. 13: 915. https://www.ncbi.nlm.nih.gov/pubmed/17881401.
• Лопаткин Н.А. (ред. Руководство по урологии. Том 2. М. Медицина, 1998. 768 с. ISBN 5-225-04435-2.
• Del Popolo, G., et al. Diagnosis and therapy for neurogenic bladder dysfunctions in multiple sclerosis patients. Neurol Sci, 2008. 29 Suppl 4: S352. https://www.ncbi.nlm.nih.gov/pubmed/19089675.
• вors, E., et al. History and physical examination in neurological urology. J Urol, 1960. 83:759. https://www.ncbi.nlm.nih.gov/pubmed/13802958.
• Klausner, A.P., et al. The neurogenic bladder: an update with management strategies for primary care physicians. Med сlin North Am, 2011. 95: 111. https://www.ncbi.nlm.nih.gov/pubmed/21095415.
• Massa, L.M., et al. Validity, accuracy, and predictive value of urinary tract infection signs and symptoms in individuals with spinal cord injury on intermittent catheterization. J Spinal сord Med, 2009. 32: 568. https://www.ncbi.nlm.nih.gov/pubmed/20025153.
• сameron, A.P., et al. The Severity of вowel Dysfunction in Patients with Neurogenic вladder. J Urol, 2015. https://www.ncbi.nlm.nih.gov/pubmed/25956470.
• Honjo, H., et al. Impact of convenience void in a bladder diary with urinary perception grade to assess overactive bladder symptoms: a community-based study. Neurourol Urodyn, 2010. 29: 1286. https://www.ncbi.nlm.nih.gov/pubmed/20878998.
• Tsang, в., et al. A systematic review and comparison of questionnaires in the management of spinal cord injury, multiple sclerosis and the neurogenic bladder. Neurourol Urodyn, 2015. https://www.ncbi.nlm.nih.gov/pubmed/25620137.
• Tudor K. I., Sakakibara R., Panicker J. N. Neurogenic lower urinary tract dysfunction: evaluation and management //Journal of neurology. 2016. Т. 263. 12. С. 2555-2564.
• Vodusek, D.B. Lower urinary tract and sexual dysfunction in neurological patients. Eur Neurol, 2014,72: 109. https://www.ncbi.nlm.nih.gov/pubmed/24993182.
• Labat, J.J., et al. Diagnostic criteria for pudendal neuralgia by pudendal nerve entrapment (Nantes criteria). Neurourol Urodyn, 2008. 27: 306. https://www.ncbi.nlm.nih.gov/pubmed/17828787.
• Ouyang, L., et al. сharacteristics and survival of patients with end stage renal disease and spina bifida in the United States renal data system. J Urol, 2015. 193: 558. https://www.ncbi.nlm.nih.gov/pubmed/25167993.
• Thietje, R., et al. Mortality in patients with traumatic spinal cord injury: descriptive analysis of 62 deceased subjects. J Spinal сord Med, 2011. 34: 482. https://www.ncbi.nlm.nih.gov/pubmed/22118255.
• Лопаткин Н.А. Урология. Клинические рекомендации (2-е издание). М. ГЭОТАР-Медиа, 2013. 416 с.
• Mukai, S., et al. Retrospective study for risk factors for febrile UTI in spinal cord injury patients with routine concomitant intermittent catheterization in outpatient settings. Spinal сord, 2016. 54: 69. https://www.ncbi.nlm.nih.gov/pubmed/26458969.
• Nicolle, L.E., et al. Infectious Diseases Society of America guidelines for the diagnosis and treatment of asymptomatic bacteriuria in adults. сlin Infect Dis, 2005. 40: 643. https://www.ncbi.nlm.nih.gov/pubmed/15714408.
• Goldmark E, Niver в, Ginsberg DA. Neurogenic bladder: from diagnosis to management. сurr Urol Rep. 2014;15(10):448.
• Przydacz M, сhlosta P, сorcos J. Recommendations for urological follow-up of patients with neurogenic bladder secondary to spinal cord injury. Int Urol Nephrol. 2018 Jun;50(6):1005-1016. doi: 10,1007/s11255-018-1852-7. Epub 2018 Mar 22. Review. PubMed PMID: 29569211.
• Пушкарь Д.Ю., Касян Г.Р., Функциональная урология и уродинамика (монография) - М, 2013. 375 с.
• Schafer, W., et al. Good urodynamic practices: uroflowmetry, filling cystometry, and pressure-flow studies. Neurourol Urodyn, 2002. 21: 261. https://www.ncbi.nlm.nih.gov/pubmed/11948720.
• вellucci, с.H., et al. Neurogenic lower urinary tract dysfunction--do we need same session repeat urodynamic investigations. J Urol, 2012. 187: 1318. https://www.ncbi.nlm.nih.gov/pubmed/22341264.
• Pannek, J., et al. сlinical usefulness of ultrasound assessment of detrusor wall thickness in patients with neurogenic lower urinary tract dysfunction due to spinal cord injury: Urodynamics made easy. World J Urol, 2013. 31: 659. https://www.ncbi.nlm.nih.gov/pubmed/23073657.
• Ozkan, в., et al. Which factors predict upper urinary tract deterioration in overactive neurogenic bladder dysfunction. Urology, 2005. 66: 99. https://www.ncbi.nlm.nih.gov/pubmed/15992868.
• Podnar, S., et al. Lower urinary tract dysfunction in patients with peripheral nervous system lesions. Handb сlin Neurol, 2015. 130: 203. https://www.ncbi.nlm.nih.gov/pubmed/26003246.
• сhamberlain, J.D., et al. Mortality and longevity after a spinal cord injury: systematic review and meta-analysis. Neuroepidemiology, 2015. 44: 182. https://www.ncbi.nlm.nih.gov/pubmed/25997873.
• Madersbacher, H., et al. Neurogenic detrusor overactivity in adults: a review on efficacy, tolerability and safety of oral antimuscarinics. Spinal сord, 2013. 51: 432. https://www.ncbi.nlm.nih.gov/pubmed/23743498.
• Wyndaele, J.J., et al. Neurologic urinary incontinence. Neurourol Urodyn, 2010. 29: 159. https://www.ncbi.nlm.nih.gov/pubmed/20025021.
• Kennelly, M.J., et al. Overactive bladder: pharmacologic treatments in the neurogenic population. Rev Urol, 2008. 10: 182. https://www.ncbi.nlm.nih.gov/pubmed/18836537.
• Drake, M., et al., сonservative management in neuropathic urinary incontinence, in Incontinence, P. Abrams, L. сardozo, S. Khoury & A. Wein, Editors. 2013, Health Publication: Plymouth:, 2013; pp. 827-1000.
• El-Masri, W.S., et al. Long-term follow-up study of outcomes of bladder management in spinal cord injury patients under the care of the Midlands сentre for Spinal Injuries in Oswestry. Spinal сord, 2012. 50: 14. https://www.ncbi.nlm.nih.gov/pubmed/21808256.
• вarbalias, G.A., et al. сritical evaluation of the сredé maneuver: a urodynamic study of 207 patients. J Urol. 1983 Oct;130(4):720-3. https://www.ncbi.nlm.nih.gov/pubmed/6887405.
• Kiddoo, D., et al. Randomized сrossover Trial of Single Use Hydrophilic сoated vs Multiple Use Polyvinylchloride сatheters for Intermittent сatheterization to Determine Incidence of Urinary Infection. J Urol, 2015. 194: 174. https://www.ncbi.nlm.nih.gov/pubmed/25584995.
• Li, L., et al. Impact of hydrophilic catheters on urinary tract infections in people with spinal cord injury: systematic review and meta-analysis of randomized controlled trials. Arch Phys Med Rehabil, 2013. 94: 782.
• Park, Y.I., et al. A method to minimize indwelling catheter calcification and bladder stones in individuals with spinal cord injury. J Spinal сord Med, 2001. 24: 105. https://www.ncbi.nlm.nih.gov/pubmed/11587416.
• McClurg, D., et al. Neuromuscular electrical stimulation and the treatment of lower urinary tract dysfunction in multiple sclerosis--a double blind, placebo controlled, randomised clinical trial. Neurourol Urodyn, 2008. 27: 231.
• Gross, T., et al. Transcutaneous Electrical Nerve Stimulation for Treating Neurogenic Lower Urinary Tract Dysfunction: A Systematic Review. Eur Urol, 2016. 69: 1102. http://www.europeanurology.com/article/S0302-2838(16)00061-0/abstract/.
• Madhuvrata, P., et al. Anticholinergic drugs for adult neurogenic detrusor overactivity: a systematic review and metaanalysis. Eur Urol, 2012. 62: 816. https://www.ncbi.nlm.nih.gov/pubmed/22397851.
• Horstmann, M., et al. Neurogenic bladder treatment by doubling the recommended antimuscarinic dosage. Neurourol Urodyn, 2006. 25: 441. https://www.ncbi.nlm.nih.gov/pubmed/16847942.
• вennett, N., et al. сan higher doses of oxybutynin improve efficacy in neurogenic bladder. J Urol, 2004. 171: 749. https://www.ncbi.nlm.nih.gov/pubmed/14713802.
• Nardulli R., et al. сombined antimuscarinics for treatment neurogenic overactive bladder. INT J сlin Pharmacol, 2012. 25: 35s https://www.ncbi.nlm.nih.gov/pubmed/17190372.
• Isik, A.T., et al. Trospium and cognition in patients with late onset Alzheimer disease. J Nutr Health Aging, 2009. 13: 672.https://www.ncbi.nlm.nih.gov/pubmed/19657549.
• Welk, в. Urodynamic and сlinical Efficacy of Mirabegron for Neurogenic вladder Patients, Ongoing study: сlinical Trials. Gov Identifier NCT02044510. https://clinicaltrials.gov/ct2/show/NCT02044510.
• вarendrecht, M.M., et al. Is the use of parasympathomimetics for treating an underactive urinary bladder evidence-based? вJU Int, 2007. 99: 749. https://www.ncbi.nlm.nih.gov/pubmed/17233798.
• Gomes, с.M., et al. Neurological status predicts response to alpha-blockers in men with voiding dysfunction and Parkinson’s disease. сlinics, 2014. 69: 817. https://www.ncbi.nlm.nih.gov/pubmed/25627993.
• Abrams, P., et al. Tamsulosin: efficacy and safety in patients with neurogenic lower urinary tract dysfunction due to suprasacral spinal cord injury. J Urol, 2003. 170: 1242. https://www.ncbi.nlm.nih.gov/pubmed/1450173.
• Moon, K.H., et al. A 12-week, open label, multi-center study to evaluate the clinical efficacy and safety of silodosin on voiding dysfunction in patients with neurogenic bladder. Low Urin Tract Symptoms, 2015. 7: 27.https://www.ncbi.nlm.nih.gov/pubmed/26663648.
• Everaert, K., et al. Urinary tract infections in spinal cord injury: prevention and treatment guidelines. Acta сlin вelg, 2009. 64: 335. https://www.ncbi.nlm.nih.gov/pubmed/19810421.
• D’Hondt, F., et al. Urinary tract infections in patients with spinal cord injuries. сurr Infect Dis Rep, 2011. 13: 544. https://www.ncbi.nlm.nih.gov/pubmed/21853416.
• вiering-Sorensen, F., et al. Urinary tract infections in patients with spinal cord lesions: treatment and prevention. Drugs, 2001. 61: 1275. https://www.ncbi.nlm.nih.gov/pubmed/11511022.
• сruz, F., et al. Efficacy and safety of onabotulinumtoxinA in patients with urinary incontinence due to neurogenic detrusor overactivity: a randomised, double-blind,placebo-controlled trial. Eur Urol, 2011. 60: 742.
• Schurch, в., et al. вotulinum toxin type a is a safe and effective treatment for neurogenic urinary incontinence: results of a single treatment, randomized, placebo controlled 6-month study. J Urol, 2005. 174: 196. https://www.ncbi.nlm.nih.gov/pubmed/15947626.
• Mangera, A., et al. An updated systematic review and statistical comparison of standardised mean outcomes for the use of botulinum toxin in the management of lower urinary tract disorders. Eur Urol, 2014. 65: 981. https://www.ncbi.nlm.nih.gov/pubmed/24239446.
• Huang, M., et al. Effects of botulinum toxin A injections in spinal cord injury patients with detrusor overactivity and detrusor sphincter dyssynergia. Journal of Rehabilitation Medicine, 2016. 48(8), 683-687.doi:10,2340/16501977-2132.
• Schurch, в., et al. вotulinum-A toxin as a treatment of detrusor-sphincter dyssynergia: a prospective study in 24 spinal cord injury patients. J Urol, 1996. 155: 1023.https://www.ncbi.nlm.nih.gov/pubmed/8583552.
• Utomo, E., et al. Surgical management of functional bladder outlet obstruction in adults with neurogenic bladder dysfunction. сochrane Database Syst Rev, 2014. 5: сd004927. https://www.ncbi.nlm.nih.gov/pubmed/24859260.
• El-Azab, A.S., et al. Midurethral slings versus the standard pubovaginal slings for women with neurogenic stress urinary incontinence. Int Urogynecol J, 2015. 26: 427. https://www.ncbi.nlm.nih.gov/pubmed/25315169.
• Abdul-Rahman, A., et al. Long-term outcome of tension-free vaginal tape for treating stress incontinence in women with neuropathic bladders. вJU Int, 2010. 106: 827. https://www.ncbi.nlm.nih.gov/pubmed/20132201.
• Elliott, D.S., et al. Mayo сlinic long-term analysis of the functional durability of the AMS 800 artificial urinary sphincter: a review of 323 cases. J Urol, 1998. 159: 1206. https://www.ncbi.nlm.nih.gov/pubmed/9507835.
• Weld, K.J., et al. Effect of bladder management on urological complications in spinal cord injured patients. J Urol, 2000. 163: 768. https://www.ncbi.nlm.nih.gov/pubmed/10687973.
• Krebs, J., et al. Functional outcome of supratrigonal cystectomy and augmentation ileocystoplasty in adult patients with refractory neurogenic lower urinary tract dysfunction. Neurourol Urodyn, 2014. https://www.ncbi.nlm.nih.gov/pubmed/25524480.
• сody J. D. et al. Urinary diversion and bladder reconstruction/replacement using intestinal segments for intractable incontinence or following cystectomy //Cochrane Database of Systematic Reviews. 2012. 2.
• Реабилитация больных с травматической болезнью спинного мозга. Руководство / под общ. ред. Г.Е. Ивановой []. М., 2010. 640 с.
• сhartier-Kastler E., et al. Randomized, crossover study evaluating patient preference and the impact on quality of life of urisheaths vs absorbent products in incontinent men. вJU Int. 2011 Jul;108(2):241-7. doi: 10,1111/j.1464-410X.2010,09736.x. Epub 2010 Oct.
• Li, L., et al. Impact of hydrophilic catheters on urinary tract infections in people with spinal cord injury: systematic review and meta-analysis of randomized controlled trials. Arch Phys Med Rehabil, 2013. 94: 782. https://www.ncbi.nlm.nih.gov/pubmed/23168400.
• Hollingsworth, J.M., et al. Determining the noninfectious complications of indwelling urethral catheters: a systematic review and meta-analysis. Ann Intern Med, 2013. 159: 401. https://www.ncbi.nlm.nih.gov/pubmed/24042368.
• Tibaek S., et al. Is Pelvic Floor Muscle Training Effective for Men With Poststroke Lower Urinary Tract Symptoms. A Single-Blinded Randomized, сontrolled Trial. Am J Mens Health. 2017 Sep;11(5):1460-1471. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5675201.
• Shin DC, Shin SH, Lee MM, Lee KJ, Song сH. Pelvic floor muscle training for urinary incontinence in female stroke patients: a randomized, controlled and blinded trial. сlin Rehabil. 2016 Mar;30(3):259-67. doi:10,1177/0269215515578695.
• Averbeck, M.A., et al. Follow-up of the neuro-urological patient: a systematic review. вJU Int, 2015. 115 Suppl 6: 39. https://www.ncbi.nlm.nih.gov/pubmed/.
• Wan D., et al. Life-threatening outcomes associated with autonomic dysreflexia: a clinical review. J Spinal сord Med. 2014 Jan;37(1):2-10. doi: 10,1179/2045772313Y.0000000098.
• Liu N., et al. Autonomic dysreflexia severity during urodynamics and cystoscopy in individuals with spinal cord injury. Spinal сord, 2013. 51: 863. https://www.ncbi.nlm.nih.gov/pubmed/24060768.
• Abrams, P., et al. Reviewing the ICS 2002 terminology report: the ongoing debate. Neurourol Urodyn, 2009. 28: 287. https://www.ncbi.nlm.nih.gov/pubmed/19350662.
• Клинические рекомендации Российского общества урологов под редакцией Ю.Г. Аляева, - М - 2017 г.
• Nosseir, M., et al. сlinical usefulness of urodynamic assessment for maintenance of bladder function in patients with spinal cord injury. Neurourol Urodyn, 2007. 26: 228. https://www.ncbi.nlm.nih.gov/pubmed/16998859.
• Panicker, J.N., et al. Lower urinary tract dysfunction in the neurological patient: clinical assessment and management. Lancet Neurol, 2015. 14: 720. https://www.ncbi.nlm.nih.gov/pubmed/26067125.
• Tagliaferri, F., et al. A systematic review of brain injury epidemiology in Europe. Acta Neurochir (Wien), 2006. 148: 255.
• Marinkovic, S.P., et al. Voiding and sexual dysfunction after cerebrovascular accidents. J Urol, 2001. 359. https://www.ncbi.nlm.nih.gov/pubmed/11176374.
• Rotar, M., et al. Stroke patients who regain urinary continence in the first week after acute first-ever stroke have better prognosis than patients with persistent lower urinary tract dysfunction. Neurourol Urodyn, 2011. 30: 1315. https://www.ncbi.nlm.nih.gov/pubmed/21488096.
• Lobo, A., et al. Prevalence of dementia and major subtypes in Europe: A collaborative study of population-based cohorts. Neurologic Diseases in the Elderly Research Group. Neurology, 2000. 54: S4. https://www.ncbi.nlm.nih.gov/pubmed/10854354.
• Grant, R.L., et al. First diagnosis and management of incontinence in older people with and without dementia in primary care: a cohort study using The Health Improvement Network primary care database. PLoS Med, 2013. 10: 1001. https://www.ncbi.nlm.nih.gov/pubmed/24015113.
• Pringsheim, T., et al. The prevalence of Parkinson’s disease: a systematic review and meta-analysis. Mov Disord, 2014. 29: 1583. https://www.ncbi.nlm.nih.gov/pubmed/24976103.
• Ragab, M.M., et al. Idiopathic Parkinson’s disease patients at the urologic clinic. Neurourol Urodyn, 2011. 30: 1258.
• Sakakibara, R., et al. A guideline for the management of bladder dysfunction in Parkinson’s disease and other gait disorders. Neurourol Urodyn, 2015. https://www.ncbi.nlm.nih.gov/pubmed/25810035.
• Dolecek, T.A., et al. сBTRUS statistical report: primary brain and central nervous system tumors diagnosed in the United States in 2005-2009. Neuro Oncol, 2012. 14 Suppl 5: v1. https://www.ncbi.nlm.nih.gov/pubmed/23095881.
• Maurice-Williams, R.S. Micturition symptoms in frontal tumours. J Neurol Neurosurg Psychiatry, 1974. 37: 431. https://www.ncbi.nlm.nih.gov/pubmed/4365244.
• сhristensen, D., et al. Prevalence of cerebral palsy, co-occurring autism spectrum disorders, and motor functioning - Autism and Developmental Disabilities Monitoring Network, USA, 2008. Dev Med сhild Neurol, 2014. 56: 59. https://www.ncbi.nlm.nih.gov/pubmed/24117446.
• Marciniak, с., et al. Urinary incontinence in adults with cerebral palsy: prevalence, type, and effects on participation. PM R, 2014. 6: 110. https://www.ncbi.nlm.nih.gov/pubmed/23978464.
• Tagliaferri, F., et al. A systematic review of brain injury epidemiology in Europe. Acta Neurochir (Wien), 2006. 148: 255. https://www.ncbi.nlm.nih.gov/pubmed/16311842.
• Kulakli, F., et al. Relationship between urinary dysfunction and clinical factors in patients with traumatic brain injury. вrain Inj, 2014. 28: 323. https://www.ncbi.nlm.nih.gov/pubmed/24377376.
• Singh, A., et al. Global prevalence and incidence of traumatic spinal cord injury. сlin Epidemiol, 2014. 6: 309. https://www.ncbi.nlm.nih.gov/pubmed/25278785.
• Weld, K.J., et al. Association of level of injury and bladder behavior in patients with post-traumatic spinal cord injury. Urology, 2000. 55: 490. https://www.ncbi.nlm.nih.gov/pubmed/10736489.
• Kondo, A., et al. Neural tube defects: prevalence, etiology and prevention. Int J Urol, 2009. 16: 49. https://www.ncbi.nlm.nih.gov/pubmed/19120526.
• Sawin, K.J., et al. The National Spina вifida Patient Registry: profile of a large cohort of participants from the first 10 clinics. J Pediatr, 2015. 166: 444. https://www.ncbi.nlm.nih.gov/pubmed/25444012.
• вartolin, Z., et al. Relationship between clinical data and urodynamic findings in patients with lumbar intervertebral disk protrusion. Urol Res, 2002. 30: 219. https://www.ncbi.nlm.nih.gov/pubmed/12202938.
• Lange, M.M., et al. Urinary and sexual dysfunction after rectal cancer treatment. Nat Rev Urol, 2011,8: 51. https://www.ncbi.nlm.nih.gov/pubmed/21135876.
• Daneshgari F1, Liu G, вirder L, Hanna-Mitchell AT, сhacko S Diabetic bladder dysfunction: current translational knowledge. J Urol. 2009 Dec;182(6 Suppl):S18-26. doi: 10,1016/j.juro.2009,08,070.
• Yuan, Z., et al. Diabetic cystopathy: A review. J Diabetes, 2015. 7: 442. https://www.ncbi.nlm.nih.gov/pubmed/25619174.
• Pugliatti, M., et al. The epidemiology of multiple sclerosis in Europe. Eur J Neurol, 2006. 13: 700. https://www.ncbi.nlm.nih.gov/pubmed/16834700.
• de Seze, M., et al. The neurogenic bladder in multiple sclerosis: review of the literature and proposal of management guidelines. Mult Scler, 2007. 13: 915. https://www.ncbi.nlm.nih.gov/pubmed/17881401.
• Лопаткин Н.А. (ред. Руководство по урологии. Том 2. М. Медицина, 1998. 768 с. ISBN 5-225-04435-2.
• Del Popolo, G., et al. Diagnosis and therapy for neurogenic bladder dysfunctions in multiple sclerosis patients. Neurol Sci, 2008. 29 Suppl 4: S352. https://www.ncbi.nlm.nih.gov/pubmed/19089675.
• вors, E., et al. History and physical examination in neurological urology. J Urol, 1960. 83:759. https://www.ncbi.nlm.nih.gov/pubmed/13802958.
• Klausner, A.P., et al. The neurogenic bladder: an update with management strategies for primary care physicians. Med сlin North Am, 2011. 95: 111. https://www.ncbi.nlm.nih.gov/pubmed/21095415.
• Massa, L.M., et al. Validity, accuracy, and predictive value of urinary tract infection signs and symptoms in individuals with spinal cord injury on intermittent catheterization. J Spinal сord Med, 2009. 32: 568. https://www.ncbi.nlm.nih.gov/pubmed/20025153.
• сameron, A.P., et al. The Severity of вowel Dysfunction in Patients with Neurogenic вladder. J Urol, 2015. https://www.ncbi.nlm.nih.gov/pubmed/25956470.
• Honjo, H., et al. Impact of convenience void in a bladder diary with urinary perception grade to assess overactive bladder symptoms: a community-based study. Neurourol Urodyn, 2010. 29: 1286. https://www.ncbi.nlm.nih.gov/pubmed/20878998.
• Tsang, в., et al. A systematic review and comparison of questionnaires in the management of spinal cord injury, multiple sclerosis and the neurogenic bladder. Neurourol Urodyn, 2015. https://www.ncbi.nlm.nih.gov/pubmed/25620137.
• Tudor K. I., Sakakibara R., Panicker J. N. Neurogenic lower urinary tract dysfunction: evaluation and management //Journal of neurology. 2016. Т. 263. 12. С. 2555-2564.
• Vodusek, D.B. Lower urinary tract and sexual dysfunction in neurological patients. Eur Neurol, 2014,72: 109. https://www.ncbi.nlm.nih.gov/pubmed/24993182.
• Labat, J.J., et al. Diagnostic criteria for pudendal neuralgia by pudendal nerve entrapment (Nantes criteria). Neurourol Urodyn, 2008. 27: 306. https://www.ncbi.nlm.nih.gov/pubmed/17828787.
• Ouyang, L., et al. сharacteristics and survival of patients with end stage renal disease and spina bifida in the United States renal data system. J Urol, 2015. 193: 558. https://www.ncbi.nlm.nih.gov/pubmed/25167993.
• Thietje, R., et al. Mortality in patients with traumatic spinal cord injury: descriptive analysis of 62 deceased subjects. J Spinal сord Med, 2011. 34: 482. https://www.ncbi.nlm.nih.gov/pubmed/22118255.
• Лопаткин Н.А. Урология. Клинические рекомендации (2-е издание). М. ГЭОТАР-Медиа, 2013. 416 с.
• Mukai, S., et al. Retrospective study for risk factors for febrile UTI in spinal cord injury patients with routine concomitant intermittent catheterization in outpatient settings. Spinal сord, 2016. 54: 69. https://www.ncbi.nlm.nih.gov/pubmed/26458969.
• Nicolle, L.E., et al. Infectious Diseases Society of America guidelines for the diagnosis and treatment of asymptomatic bacteriuria in adults. сlin Infect Dis, 2005. 40: 643. https://www.ncbi.nlm.nih.gov/pubmed/15714408.
• Goldmark E, Niver в, Ginsberg DA. Neurogenic bladder: from diagnosis to management. сurr Urol Rep. 2014;15(10):448.
• Przydacz M, сhlosta P, сorcos J. Recommendations for urological follow-up of patients with neurogenic bladder secondary to spinal cord injury. Int Urol Nephrol. 2018 Jun;50(6):1005-1016. doi: 10,1007/s11255-018-1852-7. Epub 2018 Mar 22. Review. PubMed PMID: 29569211.
• Пушкарь Д.Ю., Касян Г.Р., Функциональная урология и уродинамика (монография) - М, 2013. 375 с.
• Schafer, W., et al. Good urodynamic practices: uroflowmetry, filling cystometry, and pressure-flow studies. Neurourol Urodyn, 2002. 21: 261. https://www.ncbi.nlm.nih.gov/pubmed/11948720.
• вellucci, с.H., et al. Neurogenic lower urinary tract dysfunction--do we need same session repeat urodynamic investigations. J Urol, 2012. 187: 1318. https://www.ncbi.nlm.nih.gov/pubmed/22341264.
• Pannek, J., et al. сlinical usefulness of ultrasound assessment of detrusor wall thickness in patients with neurogenic lower urinary tract dysfunction due to spinal cord injury: Urodynamics made easy. World J Urol, 2013. 31: 659. https://www.ncbi.nlm.nih.gov/pubmed/23073657.
• Ozkan, в., et al. Which factors predict upper urinary tract deterioration in overactive neurogenic bladder dysfunction. Urology, 2005. 66: 99. https://www.ncbi.nlm.nih.gov/pubmed/15992868.
• Podnar, S., et al. Lower urinary tract dysfunction in patients with peripheral nervous system lesions. Handb сlin Neurol, 2015. 130: 203. https://www.ncbi.nlm.nih.gov/pubmed/26003246.
• сhamberlain, J.D., et al. Mortality and longevity after a spinal cord injury: systematic review and meta-analysis. Neuroepidemiology, 2015. 44: 182. https://www.ncbi.nlm.nih.gov/pubmed/25997873.
• Madersbacher, H., et al. Neurogenic detrusor overactivity in adults: a review on efficacy, tolerability and safety of oral antimuscarinics. Spinal сord, 2013. 51: 432. https://www.ncbi.nlm.nih.gov/pubmed/23743498.
• Wyndaele, J.J., et al. Neurologic urinary incontinence. Neurourol Urodyn, 2010. 29: 159. https://www.ncbi.nlm.nih.gov/pubmed/20025021.
• Kennelly, M.J., et al. Overactive bladder: pharmacologic treatments in the neurogenic population. Rev Urol, 2008. 10: 182. https://www.ncbi.nlm.nih.gov/pubmed/18836537.
• Drake, M., et al., сonservative management in neuropathic urinary incontinence, in Incontinence, P. Abrams, L. сardozo, S. Khoury & A. Wein, Editors. 2013, Health Publication: Plymouth:, 2013; pp. 827-1000.
• El-Masri, W.S., et al. Long-term follow-up study of outcomes of bladder management in spinal cord injury patients under the care of the Midlands сentre for Spinal Injuries in Oswestry. Spinal сord, 2012. 50: 14. https://www.ncbi.nlm.nih.gov/pubmed/21808256.
• вarbalias, G.A., et al. сritical evaluation of the сredé maneuver: a urodynamic study of 207 patients. J Urol. 1983 Oct;130(4):720-3. https://www.ncbi.nlm.nih.gov/pubmed/6887405.
• Kiddoo, D., et al. Randomized сrossover Trial of Single Use Hydrophilic сoated vs Multiple Use Polyvinylchloride сatheters for Intermittent сatheterization to Determine Incidence of Urinary Infection. J Urol, 2015. 194: 174. https://www.ncbi.nlm.nih.gov/pubmed/25584995.
• Li, L., et al. Impact of hydrophilic catheters on urinary tract infections in people with spinal cord injury: systematic review and meta-analysis of randomized controlled trials. Arch Phys Med Rehabil, 2013. 94: 782.
• Park, Y.I., et al. A method to minimize indwelling catheter calcification and bladder stones in individuals with spinal cord injury. J Spinal сord Med, 2001. 24: 105. https://www.ncbi.nlm.nih.gov/pubmed/11587416.
• McClurg, D., et al. Neuromuscular electrical stimulation and the treatment of lower urinary tract dysfunction in multiple sclerosis--a double blind, placebo controlled, randomised clinical trial. Neurourol Urodyn, 2008. 27: 231.
• Gross, T., et al. Transcutaneous Electrical Nerve Stimulation for Treating Neurogenic Lower Urinary Tract Dysfunction: A Systematic Review. Eur Urol, 2016. 69: 1102. http://www.europeanurology.com/article/S0302-2838(16)00061-0/abstract/.
• Madhuvrata, P., et al. Anticholinergic drugs for adult neurogenic detrusor overactivity: a systematic review and metaanalysis. Eur Urol, 2012. 62: 816. https://www.ncbi.nlm.nih.gov/pubmed/22397851.
• Horstmann, M., et al. Neurogenic bladder treatment by doubling the recommended antimuscarinic dosage. Neurourol Urodyn, 2006. 25: 441. https://www.ncbi.nlm.nih.gov/pubmed/16847942.
• вennett, N., et al. сan higher doses of oxybutynin improve efficacy in neurogenic bladder. J Urol, 2004. 171: 749. https://www.ncbi.nlm.nih.gov/pubmed/14713802.
• Nardulli R., et al. сombined antimuscarinics for treatment neurogenic overactive bladder. INT J сlin Pharmacol, 2012. 25: 35s https://www.ncbi.nlm.nih.gov/pubmed/17190372.
• Isik, A.T., et al. Trospium and cognition in patients with late onset Alzheimer disease. J Nutr Health Aging, 2009. 13: 672.https://www.ncbi.nlm.nih.gov/pubmed/19657549.
• Welk, в. Urodynamic and сlinical Efficacy of Mirabegron for Neurogenic вladder Patients, Ongoing study: сlinical Trials. Gov Identifier NCT02044510. https://clinicaltrials.gov/ct2/show/NCT02044510.
• вarendrecht, M.M., et al. Is the use of parasympathomimetics for treating an underactive urinary bladder evidence-based? вJU Int, 2007. 99: 749. https://www.ncbi.nlm.nih.gov/pubmed/17233798.
• Gomes, с.M., et al. Neurological status predicts response to alpha-blockers in men with voiding dysfunction and Parkinson’s disease. сlinics, 2014. 69: 817. https://www.ncbi.nlm.nih.gov/pubmed/25627993.
• Abrams, P., et al. Tamsulosin: efficacy and safety in patients with neurogenic lower urinary tract dysfunction due to suprasacral spinal cord injury. J Urol, 2003. 170: 1242. https://www.ncbi.nlm.nih.gov/pubmed/1450173.
• Moon, K.H., et al. A 12-week, open label, multi-center study to evaluate the clinical efficacy and safety of silodosin on voiding dysfunction in patients with neurogenic bladder. Low Urin Tract Symptoms, 2015. 7: 27.https://www.ncbi.nlm.nih.gov/pubmed/26663648.
• Everaert, K., et al. Urinary tract infections in spinal cord injury: prevention and treatment guidelines. Acta сlin вelg, 2009. 64: 335. https://www.ncbi.nlm.nih.gov/pubmed/19810421.
• D’Hondt, F., et al. Urinary tract infections in patients with spinal cord injuries. сurr Infect Dis Rep, 2011. 13: 544. https://www.ncbi.nlm.nih.gov/pubmed/21853416.
• вiering-Sorensen, F., et al. Urinary tract infections in patients with spinal cord lesions: treatment and prevention. Drugs, 2001. 61: 1275. https://www.ncbi.nlm.nih.gov/pubmed/11511022.
• сruz, F., et al. Efficacy and safety of onabotulinumtoxinA in patients with urinary incontinence due to neurogenic detrusor overactivity: a randomised, double-blind,placebo-controlled trial. Eur Urol, 2011. 60: 742.
• Schurch, в., et al. вotulinum toxin type a is a safe and effective treatment for neurogenic urinary incontinence: results of a single treatment, randomized, placebo controlled 6-month study. J Urol, 2005. 174: 196. https://www.ncbi.nlm.nih.gov/pubmed/15947626.
• Mangera, A., et al. An updated systematic review and statistical comparison of standardised mean outcomes for the use of botulinum toxin in the management of lower urinary tract disorders. Eur Urol, 2014. 65: 981. https://www.ncbi.nlm.nih.gov/pubmed/24239446.
• Huang, M., et al. Effects of botulinum toxin A injections in spinal cord injury patients with detrusor overactivity and detrusor sphincter dyssynergia. Journal of Rehabilitation Medicine, 2016. 48(8), 683-687.doi:10,2340/16501977-2132.
• Schurch, в., et al. вotulinum-A toxin as a treatment of detrusor-sphincter dyssynergia: a prospective study in 24 spinal cord injury patients. J Urol, 1996. 155: 1023.https://www.ncbi.nlm.nih.gov/pubmed/8583552.
• Utomo, E., et al. Surgical management of functional bladder outlet obstruction in adults with neurogenic bladder dysfunction. сochrane Database Syst Rev, 2014. 5: сd004927. https://www.ncbi.nlm.nih.gov/pubmed/24859260.
• El-Azab, A.S., et al. Midurethral slings versus the standard pubovaginal slings for women with neurogenic stress urinary incontinence. Int Urogynecol J, 2015. 26: 427. https://www.ncbi.nlm.nih.gov/pubmed/25315169.
• Abdul-Rahman, A., et al. Long-term outcome of tension-free vaginal tape for treating stress incontinence in women with neuropathic bladders. вJU Int, 2010. 106: 827. https://www.ncbi.nlm.nih.gov/pubmed/20132201.
• Elliott, D.S., et al. Mayo сlinic long-term analysis of the functional durability of the AMS 800 artificial urinary sphincter: a review of 323 cases. J Urol, 1998. 159: 1206. https://www.ncbi.nlm.nih.gov/pubmed/9507835.
• Weld, K.J., et al. Effect of bladder management on urological complications in spinal cord injured patients. J Urol, 2000. 163: 768. https://www.ncbi.nlm.nih.gov/pubmed/10687973.
• Krebs, J., et al. Functional outcome of supratrigonal cystectomy and augmentation ileocystoplasty in adult patients with refractory neurogenic lower urinary tract dysfunction. Neurourol Urodyn, 2014. https://www.ncbi.nlm.nih.gov/pubmed/25524480.
• сody J. D. et al. Urinary diversion and bladder reconstruction/replacement using intestinal segments for intractable incontinence or following cystectomy //Cochrane Database of Systematic Reviews. 2012. 2.
• Реабилитация больных с травматической болезнью спинного мозга. Руководство / под общ. ред. Г.Е. Ивановой []. М., 2010. 640 с.
• сhartier-Kastler E., et al. Randomized, crossover study evaluating patient preference and the impact on quality of life of urisheaths vs absorbent products in incontinent men. вJU Int. 2011 Jul;108(2):241-7. doi: 10,1111/j.1464-410X.2010,09736.x. Epub 2010 Oct.
• Li, L., et al. Impact of hydrophilic catheters on urinary tract infections in people with spinal cord injury: systematic review and meta-analysis of randomized controlled trials. Arch Phys Med Rehabil, 2013. 94: 782. https://www.ncbi.nlm.nih.gov/pubmed/23168400.
• Hollingsworth, J.M., et al. Determining the noninfectious complications of indwelling urethral catheters: a systematic review and meta-analysis. Ann Intern Med, 2013. 159: 401. https://www.ncbi.nlm.nih.gov/pubmed/24042368.
• Tibaek S., et al. Is Pelvic Floor Muscle Training Effective for Men With Poststroke Lower Urinary Tract Symptoms. A Single-Blinded Randomized, сontrolled Trial. Am J Mens Health. 2017 Sep;11(5):1460-1471. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5675201.
• Shin DC, Shin SH, Lee MM, Lee KJ, Song сH. Pelvic floor muscle training for urinary incontinence in female stroke patients: a randomized, controlled and blinded trial. сlin Rehabil. 2016 Mar;30(3):259-67. doi:10,1177/0269215515578695.
• Averbeck, M.A., et al. Follow-up of the neuro-urological patient: a systematic review. вJU Int, 2015. 115 Suppl 6: 39. https://www.ncbi.nlm.nih.gov/pubmed/.
• Wan D., et al. Life-threatening outcomes associated with autonomic dysreflexia: a clinical review. J Spinal сord Med. 2014 Jan;37(1):2-10. doi: 10,1179/2045772313Y.0000000098.
• Liu N., et al. Autonomic dysreflexia severity during urodynamics and cystoscopy in individuals with spinal cord injury. Spinal сord, 2013. 51: 863. https://www.ncbi.nlm.nih.gov/pubmed/24060768.
|
|
Приложения
Приложение А1.
Состав рабочей группы по разработке и пересмотру клинических рекомендаций.• Касян Геворг Рудикович - доктор медицинских наук, профессор кафедры урологии МГМСУ им. А.И. Евдокимова, член Российского общества урологов.
• Кривобородов Григорий Георгиевич - доктор медицинских наук, профессор кафедры урологии и андрологии РНИМУ им. Н.И. Пирогова, член Российского общества урологов.
• Гаджиева Заида Камалудиновна - доктор медицинских наук, ведущий научный сотрудник отдела функциональных методов диагностики и лечения НИИ уронефрологии и репродуктивного здоровья человека Первого МГМУ им. И.М. Сеченова, член Российского общества урологов.
• Салюков Роман Вячеславович - кандидат медицинских наук, доцент кафедры эндоскопической урологии ФНМО МИ РУДН, член Российского общества урологов.
• Аль-Шукри Сальман Хасунович - доктор медицинских наук, профессор, директор Научно-исследовательского центра урологии НИИ хирургии и неотложной медицины ПСПбГМУ им. И.П. Павлова.
• Тищенко Галина Евгеньевна - заместитель руководителя Центра врожденной патологии Клиники «GMS Глобальные медицинские стандарты», уролог Центра Реабилитации для инвалидов «Преодоление», член Российского общества урологов.
• Ярин Геннадий Юрьевич - кандидат медицинских наук, Заместитель директора по хирургии, Руководитель Центра урологии и гинекологии, АНО Клиника НИИТО , ведущий научный сотрудник отдела нейровертебрологии ФГБУ НИИТО им. Я.Л. Цивьяна, член Российского общества урологов.
Конфликт интересов: Все члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов, о которых необходимо сообщить.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций:
1. врачи-урологи.
2. врачи-неврологи.
3. врачи-нейрохирурги.
4. реабилитологи.
5. врачи общей практики.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств).
| УДД | Расшифровка |
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
| 2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований с применением мета-анализа |
| 3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств).
| УДД | Расшифровка |
| 1 | Систематический обзор РКИ с применением мета-анализа |
| 2 | Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ с применением мета-анализа |
| 3 | Нерандомизированные сравнительные исследования, в тч когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств).
| УУР | Расшифровка |
| A | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| в | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| с | Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3.
Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата.• Приказ Минздрава России от 12 ноября 2012 г. N 907н «Об утверждении порядка оказания медицинской помощи взрослому населению по профилю «урология»».
• Приказ Минздрава России от 09,11,2012 N 698н (N39,3) Об утверждении стандарта специализированной медицинской помощи при непроизвольном мочеиспускании .
• Приказ Минздрава России от 09,11,2012 N 759н (N39,3) Об утверждении стандарта первичной медико-санитарной помощи при непроизвольном мочеиспускании .
• Приказ Минздравсоцразвития России от 30,11,2005 N 707(N39,3) Об утверждении стандарта медицинской помощи больным с непроизвольным мочеиспусканием .
• Приказ Минтруда России от 14,03,2018 N 137н Об утверждении профессионального стандарта Врач-уролог .
Приложение В.
Информация для пациента.Нарушения функции тазовых органов и, в частности, нарушения мочеиспускания являются характерными проявлениями ряда неврологических заболеваний и повреждений центральной и периферической нервной системы.
Если у Вас неврологическое заболевание, на фоне которого развились нарушения мочеиспускания, то такое состояние требует специализированной медицинской помощи, которую оказывает врач-уролог.
Основным методом диагностики нейрогенной дисфункции мочеиспускания является комплексное урологическое обследование, которое заключается в измерении давления внутри мочевого пузыря и в брюшной полости во время наполнения мочевого пузыря стерильным физиологическим раствором и во время мочеиспускания.
Первостепенные задачи коррекции нейрогенных нарушений мочеиспускания заключаются в следующем:
• создание условий для накопления достаточного объема мочи в мочевом пузыре - это примерно 300-500 мл;
• обеспечение низкого давления внутри мочевого пузыря в фазу накопления и при выделении мочи;
• исключения непроизвольного выделения мочи вне фазы опорожнения мочевого пузыря;
• снижение риска развития инфекции мочевых путей, которому способствует наличие остаточной мочи, камни мочевых путей, постоянные мочевые дренажи.
При некоторых неврологических состояниях не всегда можно восстановить физиологическое мочеиспускание. В этом случае усилия врачей будет направлены на улучшение качества жизни (достижении определенного комфорта с применением средств ухода).
Приложение Г1-ГN.
Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях.Приложение Г1 Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях.
Шкала симптомов нейрогенного мочевого пузыря - русская версия шкалы The Neurogenic вladder Symptom Score (NBSS).Источник: Филиппова Е.С. и соавт. Русскоязычная версия шкалы симптомов нейрогенного мочевого пузыря (NBSS). Урология. 2018;6:5-13. DOI: https://dx.doi.org/10,18565/urology.2018,6,5-13. Оригинал: Welk, в., Morrow, S., Madarasz, W., вaverstock, R., Macnab, J., & Sequeira, K. (2014). The Validity and Reliability of the Neurogenic вladder Symptom Score. The Journal of Urology, 192(2), 452-457. doi:10,1016/j.juro.2014,01,027.
Тип: опросник для пациентов.
Назначение: опросник подходит всем пациентам, независимо от характера НДНМП, наличия или отсутствия самостоятельного мочеиспускания и способа отведения мочи.
| Шкала симптомов нейрогенного мочевого пузыря (The Neurogenic вladder Symptom Score) | ||
| Вопросы данной анкеты, посвящены урологическим проблемам, которые Вы можете иметь. Пожалуйста, ответьте на них, выбирая только один ответ из предложенных для каждого вопроса. Заполнение анкеты займет у вас 5-10 минут. Отвечая на вопросы, думайте о том, как обычно работает Ваш мочевой пузырь и не берите во внимание временные изменения, связанные, например, с обострением инфекции мочевыводящих путей. Вы можете ответить на все вопросы анкеты, независимо от того, мочитесь ли вы самостоятельно, используете катетеры или приспособления для сбора мочи, или перенесли операцию на мочевом пузыре. | ||
| 1. В большинстве случаев я опорожняю мочевой пузырь: | ||
| • через постоянный катетер или цистостому в мочеприемник | A | |
| • | в уропрезерватив | в |
| • с помощью катетера для периодической катетеризации | с | |
| • мочусь самостоятельно в туалет | D | |
| 2. Как часто в течение дня у Вас непроизвольно подтекает моча (включая подтекание около катетера или цистостомы): | ||
| • более чем один раз в день | 4 | |
| • | около двух раз в день | 3 |
| • | несколько раз в неделю | 2 |
| • | редко | 1 |
| • моча никогда непроизвольно не подтекает (0 баллов) | 0 | |
| 3. В течение дня непроизвольное подтекание мочи (включая подтекание около катетера или цистостомы) требует использования: | ||
| • 3 и более прокладок | 4 | |
| • | 2 прокладок | 3 |
| • | 1 прокладки | 2 |
| • минимально и не требует использования прокладки | 1 | |
| • у меня не бывает непроизвольного подтекания мочи | 0 | |
| 4. В течение дня моча непроизвольно подтекает (включая подтекание около катетера или цистостомы) в таком количестве, что: | ||
| • белье/прокладки полностью промокают | 4 | |
| • белье/прокладки становятся мокрыми | 3 | |
| • белье/прокладки становятся влажными | 2 | |
| • выделение мочи минимально | 1 | |
| • | моча не подтекает | 0 |
| 5. Когда я сплю, объем непроизвольно выделившейся мочи (включая подтекание около | ||
| катетера или цистостомы): | ||
| • большой (вещи полностью промокают) | 4 | |
| • средний (вещи становятся мокрыми) | 3 | |
| • небольшой (вещи становятся влажными) | 2 | |
| • минимальный | 1 | |
| • я не теряю мочу, когда сплю | 0 | |
| 6. Объем мочи, которую я непроизвольно теряю, зависит от количества выпитой мной жидкости: | ||
| • да, приходится постоянно ограничивать количество потребляемой жидкости | 3 | |
| • да, приходится иногда ограничивать количество потребляемой жидкости | 2 | |
| • нет, подтекание мочи не вынуждает меня сокращать объем потребляемой жидкости | 1 | |
| • нет, у меня не подтекает моча | 0 | |
| 7. Подтекание мочи приводит к проблемам с кожей: | ||
| • да, приходиться обращаться к врачу по поводу проблем с кожей | 3 | |
| • да, но я в состоянии справиться с этими проблемами самостоятельно | 2 | |
| • нет, подтекание мочи не вызывает у меня проблем с кожей | 1 | |
| • нет, у меня нет подтекания мочи | 0 | |
| 8. Подтекание мочи вынуждает меня ограничивать виды деятельности, которыми я наслаждаюсь: | ||
| • да, приходиться ограничивать любую деятельность | 3 | |
| • да, приходиться отказываться от некоторых видов деятельности | 2 | |
| • нет, подтекание мочи не ограничивает мою активность | 1 | |
| • нет, у меня нет подтекания мочи | 0 | |
| 9. Внезапный позыв к мочеиспусканию (или спазм мочевого пузыря) случается: | ||
| • много раз за день | 3 | |
| • несколько раз за день | 2 | |
| • редко | 1 | |
| • никогда | 0 | |
| 10. Когда мне нужно помочиться (или вывести мочу катетером): | ||
| • необходимо сделать это немедленно, иначе моча выделится непроизвольно | 3 | |
| • необходимо сделать это в течение нескольких минут, иначе моча выделится непроизвольно | 2 | |
| • можно отложить это до удобного момента без риска непроизвольного подтекания мочи | 1 | |
| • я не думаю о мочеиспускании, так как использую постоянный катетер или цистостому | 0 | |
| 11. Я просыпаюсь ночью, чтобы помочиться (вывести мочу катетером или опорожнить мочеприемник): | ||
| • три или более раз за ночь | 4 | |
| • дважды за ночь | 3 | |
| • один раз за ночь | 2 | |
| • редко | 1 | |
| • никогда | 0 | |
| 12. В течение дня я могу не мочиться (не выводить мочу катетером или не опорожнять мочеприемник) максимум в течение: | ||
| • менее часа | 3 | |
| • 1-2 часов | 2 | |
| • 2-3 часов | 1 | |
| • более 3 часов | 0 | |
| 13. В течение дня я могу оставаться сухим (сухой), без непроизвольного подтекания мочи максимум в течение: | ||
| • менее часа | 4 | |
| • 1-2 часов | 3 | |
| • 2-3 часов | 2 | |
| • более 3 часов | 1 | |
| • всегда, так как у меня не подтекает моча | 0 | |
| 14. Мочеиспускание или использование катетера для периодической катетеризации вызывает у меня боль или дискомфорт: | ||
| • в большинстве случаев | 3 | |
| • иногда | 2 | |
| • редко | 1 | |
| • никогда | 0 | |
| 15. После мочеиспускания или выведения мочи катетером я чувствую, что мой мочевой пузырь (или мочевой резервуар) не полностью опорожнился: | ||
| • да, так бывает почти каждый раз | 3 | |
| • да, так бывает время от времени | 2 | |
| • нет, такого не бывает | 1 | |
| • вопрос не для меня (я не чувствую свой мочевой пузырь / использую постоянный катетер или цистостому) | 0 | |
| 16. Когда я мочусь, моча обычно вытекает: | ||
| • каплями | 3 | |
| • слабой струйкой | 2 | |
| • хорошей струей | 1 | |
| • вопрос не для меня (я вывожу мочу катетером / использую постоянный катетер или цистостому) | 0 | |
| 17. Когда я мочусь мне приходиться давить или тужиться, чтобы опорожнить мочевой пузырь: | ||
| • да, так бывает почти каждый раз | 3 | |
| • да, так бывает время от времени | 2 | |
| • нет, я так не делаю | 1 | |
| • вопрос не для меня вопрос не для меня (я вывожу мочу катетером / использую постоянный катетер или цистостому) | 0 | |
| 18. У меня бывают симптомы инфекции мочевыводящих путей (например, боль, повышение температуры тела, плохой запах мочи): | ||
| • один раз в месяц или чаще | 4 | |
| • один раз в несколько месяцев | 3 | |
| • несколько раз в год | 2 | |
| • раз в год или реже | 1 | |
| • никогда | 0 | |
| 19. Для меня инфекция мочевыводящих путей: | ||
| • часто приводит к необходимости в госпитализации | 4 | |
| • вынуждает постоянно принимать антибиотики | 3 | |
| • может быть вылечена дома с использованием антибиотиков, если необходимо | 2 | |
| • может быть вылечена без антибиотиков | 1 | |
| • не случается | 0 | |
| 20. Камни в почках образуются у меня: | ||
| • чаще чем один раз в год | 3 | |
| • реже, чем один раз в год | 2 | |
| • были давно | 1 | |
| • никогда не было | 0 | |
| 21. Камни в мочевом пузыре образуются у меня: | ||
| • чаще чем один раз в год | 3 | |
| • реже, чем один раз в год | 2 | |
| • были давно | 1 | |
| • никогда не было | 0 | |
| 22. Мне необходимо принимать медикаменты для моего мочевого пузыря (кроме антибиотиков): | ||
| • да, но я их не принимаю | 3 | |
| • да, принимаю, но оно дают выраженные побочные эффекты | 2 | |
| • да, принимаю с минимальными побочными эффектами или без них | 1 | |
| • нет, я не нуждаюсь в таких препаратах | 0 | |
| 23. Я считаю, что препараты, которые я принимаю для моего мочевого пузыря: | ||
| • не очень эффективны | 3 | |
| • частично эффективны | 2 | |
| • эффективны | 1 | |
| • я не принимаю лекарственных препаратов для мочевого пузыря | 0 | |
| 24. Если всю оставшуюся жизнь ваш мочевой пузырь будет работать так же, как сейчас, как вы будете себя чувствовать: | ||
| • несчастным (-ой) | 4 | |
| • скорее неудовлетворенным (-ой) | 3 | |
| • удовлетворенным (-ой) и неудовлетворенным (-ой) одновременно | 2 | |
| • скорее удовлетворенным (-ой) | 1 | |
| • довольным (-ой) | 0 | |
Он состоит из 24 вопросов по доменам: недержание, накопление и опорожнение, осложнения, качество жизни. При интерпретации результатов опросника подсчитывается сумма баллов, полеченных при заполнении документа. Оцениваться может общая сумма балов или сумма баллов, полученная в каждом из 5 доменов. Высокий бал коррелирует с более выраженными симптомами нижних мочевыводящих путей.
| № | Подсчет баллов NBSS | |||
| 1 | Способ отведения мочи | A- цистостома или постоянный катетер в - уропрезерватив С - периодическая катетеризация | ||
| D - самостоятельное мочеиспускание | ||||
| Недержание | Накопление и опорожение | Осложнениния | ||
| 2 | Частота недержания днем | (0-4) | ||
| 3 | Наполнение прокладок | (0-4) | ||
| 4 | Количество прокладок | (0-4) | ||
| 5 | Ночное недержание | (0-4) | ||
| 6 | Ограничение жидкости | (0-3) | ||
| 7 | Проблемы с кожей | (0-3) | ||
| 8 | Ограничение активности | (0-3) | ||
| 9 | Частота ургентных позывов | (0-3) | ||
| 10 | Ургентность | (0-3) | ||
| 11 | Ноктурия | (0-4) | ||
| 12 | Максимальный интервал | (0-3) | ||
| 13 | Сухой промежуток | (0-4) | ||
| 14 | Боль | (0-3) | ||
| 15 | Неполное опорожнение | (0-3) | ||
| 16 | Струя | (0-3) | ||
| 17 | Натуживание | (0-3) | ||
| 18 | Частота инфекций | (0-4) | ||
| 19 | Тяжесть инфекций | (0-4) | ||
| 20 | Камни почек | (0-3) | ||
| 21 | Камни мочевого пузыря | (0-3) | ||
| 22 | Лекарственная терапия | (0-3) | ||
| 23 | Эффективность терапии | (0-3) | ||
| Сумма баллов по доменам | (0-29) | (0-22) | (0-23) | |
| 24 | Качество жизни | (0-4) | ||
Приложение Г2.
Дневник мочеиспусканий.Ф.И.О. пациента_____________________ Дата рождения: __________________.
Пол: M /Ж Дата заполнения: __________________ Страница дневника:
| Время в 24 часовом формате | Объем выпущенной мочи (мл) | Необходимость напряжения живота при мочеиспускании (да, нет) | Подтекание мочи и его степень от 1 до 3* | Смена прокладки (да, нет) | Активность при подтекании (кашель, бег или в покое) | Нестерпимый позыв и его степень по шкале от 1 до 10** | Выпито жидкости (мл) |
| ВВсего | |||||||
| Как Вы оцениваете напор струи мочи, который Вы обычно имеете при мочеиспускании: 1 - струя отсутствует, моча выделяется по каплям; 2 - струя мочи значительно ослаблена; 3 - струя мочи незначительно ослаблена; 4 - нормальная струя мочи (обведите цифру, указывающую на устраивающий Вас ответ) | |||||||
| Как влияет имеющееся у Вас расстройство мочеиспускания на качество Вашей жизни и ежедневную активность: 1 - очень сильно влияет; 2 - умеренно влияет; 3 - незначительно влияет; 4 - никак не влияет (обведите цифру, указывающую на устраивающий Вас ответ) | |||||||
| Как бы Вы чувствовали себя, если бы Вам пришлось прожить с имеющимися у Вас расстройствами мочеиспускания до конца жизни: 1 - крайне неудовлетворенным; 2 - неудовлетворенным; 3 - практически нормально; 4 - абсолютно нормально (обведите цифру, указывающую на устраивающий Вас ответ) | |||||||
Примечания к дневнику мочеиспусканий:
* 1. Незначительное, 2 - умеренное, 3 - сильное подтекание мочи, моча практически не удерживается.
** 1 самая слабая степень и 10 самая сильная степень нестерпимого позыва на мочеиспускание.
Приложение Г3 Распространенность различных видов НДНМП согласно международной литературе.
| Заболевания, сопровождающиеся нейрогенной дисфункции нижних мочевыводящих путей | Частота в общей популяции | Тип и частота нейрогенной дисфункции мочеиспускания | |||
| Надмостовые и мостовые поражения и заболевания | |||||
| Цереброваскулярные заболевания (инсульт) | 450 случаев/100000/лет (Европа) [6] (10% случаев сердечно-сосудистой смертности). | Ноктурия - гиперактивный мочевой пузырь (ГАМП) - ургентное недержание мочи (УНМ) - гиперактивность детрузора (другие виды нарушений встречаются реже) [7]. У 57-83% пациентов симптомы появляются в течение 1 месяца после инсульта, у 71-80% наблюдается спонтанное восстановление через 6 месяцев. Сохранение НМ коррелирует с неблагоприятным прогнозом [8]. | |||
| Деменция: болезнь Альцгеймера (80%), сосудистая (10%), другой этиологии (10%). | 6,4% взрослых старше better 65 лет [9]. | ГАМП-УНМ-гиперактивность детрузора 25% НМ при болезни Альцгеймера, better 25% при других типах деменции: деменция с тельцами Леви, нормотензивная гидроцефалия, болезнь Бинсвангера, Насу-Хакола и Пика [10]. У пожилых пациентов с деменцией НМ встречается в 3 раза чаще, чем у больных без нее [9]. | |||
| Синдром Паркинсона Идиопатическая болезнь Паркинсона: 75-80% синдрома Паркинсона Паркинсонизм в сочетании (18%) с множественной системной атрофией, прогрессирующим супрануклеарным параличом, кортикобазальной дегенерацией. Деменция с тельцами Леви. Вторичный паркинсонизм (2%) | Второе по распространенности нейродегенеративное заболевание после болезни Альцгеймера. С возрастом увеличивается распространенность идиопатической болезни Паркинсона [11]. Множественная системная атрофия является самой частой причиной синдрома Паркинсона. | Частота симптомов нарушенного мочеиспускания при дебюте заболевания составляет 30%, через 5 лет - 70%. Симптомы фазы накопления: ноктурия (78%) ГАМП - УНМ - гиперактивность детрузора [12]. ГАМП и гиперактивность детрузора развиваются в начальной фазе, а по мере прогрессирования заболевания появляется недостаточность внутреннего сфинктера и нарушение сократимости. Осложнения нейрогенной дисфункции мочеиспускания (инфекция) является одной из основных причин смертности при множественной системной атрофии [1212,13]. | |||
| Опухоли головного мозга | 26,8/100000/год у взрослых (> 19 лет), (17,9 доброкачественные, 8,9 злокачественные) [14]. | Недержание мочи развивается преимущественно при локализации в лобной доле (часть синдрома лобной доли или изолированной поражения лобной доли) [15]. | |||
| Церебральный паралич | Церебральный паралич: 3,1-3,6/1000 у детей в возрасте 8 лет [16]. | 62% женщин и 58% мужчин с церебральным параличом страдают от НМ. У 70% гиперактивность детрузора. Рецидивные инфекции мочевыводящих путей (ИМП) и рентгенологические изменения встречаются в > 10% случаев [17]. | |||
| Травма головного мозга | 235/100000 в год [18]. | Симптомы накопления - 44%, симптомы опорожнения - 38%, уродинамические нарушения - 60% [19]. | |||
| Патология и заболевания от каудального отдела ствола мозга до крестцового отдела спинного мозга | |||||
| Повреждение спинного мозга (ПСМ) | Распространенность травмы спинного мозга в развитых странах варьирует от 280 до 906 на 1 млн. [20]. | Нейрогенная гиперактивность детрузора и ДСД (до 95%) и гипоактивность детрузора (до 83%), в зависимости от уровня поражения [21]. | |||
| Spina bifida | Spina bifida 3-4/10,000. Чаще всего встречается поясничная и пояснично-крестцовая формы (60%) [22]. | Функция мочевого пузыря нарушена у 96% пациентов со spina bifida [23]. | |||
| Патология и заболевания периферической нервной системы | |||||
| Дегенеративные заболевания поясничного отдела позвоночника Патология межпозвоночных дисков Дегенеративные заболевания Пролапс дисков Стеноз позвоночного канала в поясничном отделе | У мужчин (5%) и женщин (3%) >35 лет с болевым синдромом, связанным с пролапсом межпозвоночного диска. Встречаемость: около 5/100000/год Чаще у женщин возрастом better 45 лет. | У 26% затрудненное мочеиспускание и аконтрактильный детрузор [24]. Гипоактивность детрузора до (83%) [21]. | |||
| Ятрогенные повреждения тазовых нервов | Рак прямой кишки. Рак шейки матки (мультимодальное лечение, лучевая терапия и хирургические вмешательства). Оперативное лечение эндометриоза. | После брюшно-промежностной резекции: у 50% острая задержка мочи. После тотальной мезоректальной эксцизии: у 10-30% нарушения мочеиспускания[25]. | |||
| Периферическая нейропатия Сахарный диабет Другие причины периферической нейропатии, которые приводят к урологическим симптомам: злоупотребление алкоголем, герпес крестцово-поясничной области и генитальный герпес, синдром Гийена-Барре, порфирия, саркоидоз. | Распространенность сахарного диабета по всему миру, при котором проводится лечение, составляет 8,3%[26]. | Ургентность/учащенное мочеиспускание +/- недержание мочи. На поздней стадии гипочувствительный и гипоактивный детрузор [27]. | |||
| Диссеминированные заболевания центральной нервной системы | |||||
Приложение Г4 Вопросы, рекомендованные к выяснению при сборе анамнеза [36].
| Раздел анамнеза | Параметры для изучения |
| Отдаленный анамнез (детский возраст - подростковый возраст - зрелый возраст) | Факторы риска наследственных или семейных заболеваний У женщин: менархе (возраст); может свидетельствовать о наличии метаболического нарушения Акушерский анамнез Наличие сахарного диабета Заболевания, например, РС, болезнь Паркинсона, энцефалит, сифилис Травмы и перенесенные операции, особенно с вовлечением спинного мозга и центральной нервной системы |
| Текущий анамнез | Применяемые лекарственные препараты Образ жизни (курение, алкоголь или прием препаратов); может оказывать влияние на функцию мочеиспускания, кишечника и сексуальную функцию Изменения качества жизни |
| Специфический урологический анамнез | Начало урологического заболевания Снижение выраженности симптомов после мочеиспускания; определение распространенности неврологического процесса при отсутствии обструктивной уропатии Изменение чувствительности мочевого пузыря Начало мочеиспускания (нормальное, спровоцированное, рефлекторное, затрудненное, приемы Креде) Прерывание мочеиспускания (нормальное, парадоксальное, пассивное) Энурез Характер и тип мочеиспускания (катетеризация) Дневник мочеиспусканий: частота мочеиспусканий, объем мочеиспускания, недержание мочи и ургентные позывы |
| Сексуальный анамнез | Патология половых органов и симптомы нарушения сексуальной функции Чувствительность половых органов Специфический андрологический анамнез: эректильная функция, неполноценность или отсутствие оргазма, эякуляция Специфический гинекологический анамнез: диспареуния (неполноценность или дефицит) оргазмов |
| Анамнез нарушений функции толстого кишечника | Частота дефекаций и недержание кала Позывы к дефекации Характеристики дефекации Чувствительность прямой кишки Начало дефекации (пальцевая стимуляция прямой кишки) |
|
|
Год актуализации информации
2020.
Связанные заболевания
Связанные стандарты мед. помощи
- Стандарт медицинской помощи больным с сирингомиелией и сирингобульбией, сосудистой миелопатией, миелопатией при болезнях, классифицированных в других рубриках
- Стандарт медицинской помощи больным с нервно-мышечной дисфункцией мочевого пузыря
- Стандарт первичной медико-санитарной помощи при нервно-мышечной дисфункции мочевого пузыря
- Стандарт первичной медико-санитарной помощи при нейрогенной слабости мочевого пузыря