МКБ-10 коды
- МКБ-10
- D46.2 Рефрактерная анемия с избытком бластов
- D46 Миелодиспластические синдромы
- D46.0 Рефрактерная анемия без сидеробластов, так обозначенная
- D46.1 Рефрактерная анемия с сидеробластами
- D46.4 Рефрактерная анемия неуточненная
- D46.3 Рефрактерная анемия с избытком бластов с трансформацией
- D46.9 Миелодиспластический синдром неуточненный
- D46.7 Другие миелодиспластические синдромы
|
|
Вступление
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: D46.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 141.
Разработчик клинической рекомендации.
• Ассоциация онкологов России.
• Национальное гематологическое общество.
Одобрено Научно-практическим Советом Минздрава РФ.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 141.
Разработчик клинической рекомендации.
• Ассоциация онкологов России.
• Национальное гематологическое общество.
Одобрено Научно-практическим Советом Минздрава РФ.
|
|
 Список сокращений
Список сокращений
Алло-ТГСК - трансплантация аллогенных гемопоэтических стволовых клеток.
АЛТ - аланинаминотрансфераза.
Анти-ДНК - антитела к ДНК.
АСЛ-О - антистрептолизин-О.
АСТ - аспартатаминотрансфераза.
АТГ - антитимоцитарный глобулин.
АТ-ТПО - антитела к тиреоидной пероксидазе.
АЧН - абсолютное число нейтрофилов.
АЧТВ - активированное частичное тромбопластиновое время.
БЛРС - бета-лактамазы расширенного спектра.
ВИЧ - вирус иммунодефицита человека.
ВКЛ - волосатоклеточный лейкоз.
ВОЗ - Всемирная организация здравоохранения.
ГИФ - гипоксией индуцированный фактор.
Г-КСФ - рекомбинантный человеческий гранулоцитарный колониестимулирующий фактор.
ГСК - гемопоэтические стволовые клетки.
ДНК - дезоксирибонуклеиновая кислота.
ЖКТ - желудочно-кишечный тракт.
ИБ-1 - избыток бластов-1.
ИБ-2 - избыток бластов-2.
ИГХ - иммуногистохимические методы.
ИМТ - индекс массы тела.
ИСТ - иммуносупрессивная терапия.
КИ - клинические исследования.
КМ - костный мозг.
КС - кольцевые сидеробласты.
КТ - компьютерная томография.
ЛД - линейная дисплазия.
ЛДГ - лактатдегидрогеназа.
МД - мультилинейная дисплазия.
МДС - миелодиспластический синдром.
МДС-5q - МДС с изолированной делецией длинного плеча 5-й хромосомы.
МДС-Н - МДС неклассифицируемый.
МДЦ - малые дозы цитарабина.
МОБ - минимальная остаточная болезнь.
МРТ - магнитно-резонансная томография.
ОВ - общая выживаемость.
ОЛ - острый лейкоз.
ОЛЛ - острый лимфобластный лейкоз.
ОМЛ - острый миелоидный лейкоз.
ПК - периферическая кровь.
ПНГ - пароксизмальная ночная гемоглобинурия.
ПР - полная ремиссия.
ПХТ - полихимиотерапия.
ПЦР - полимеразная цепная реакция.
СРБ - С-реактивный белок.
Т3 - трийодтиронин.
Т4св - тироксин свободный.
ТКМ - трансплантация костного мозга.
ТТГ - тиреотропный гормон.
УДД - уровень достоверности доказательств.
УЗИ - ультразвуковое исследование.
УУР - уровень убедительности рекомендаций.
ХТ - химиотерапия.
ЦНС - центральная нервная система.
ЦСА - циклоспорин А.
ЧР - частичная ремиссия.
ЭБВ - вирус Эпштейна-Барр.
ЭГДС - эзофагогастродуоденоскопия.
ЭКГ - электрокардиография.
ЭПО - эритропоэтин.
ЭПСП - эритропоэзстимулирующие препараты.
ЭхоКГ - эхокардиография.
EBMT - Европейское общество по трансплантации крови и костного мозга.
FISH - флюоресцентная in situ гибридизация.
Нb - гемоглобин.
IBMTR - Международная база данных регистров по трансплантации костного мозга.
IPSS - интернациональная прогностическая шкала.
IPSS-R - пересмотренная интернациональная прогностическая шкала.
MDS-CI - специфичный индекс коморбидности.
NCCN - Национальная общественная противораковая сеть.
WPSS - прогностическая шкала, основанная на ВОЗ классификации.
** - жизненно необходимые и важнейшие лекарственные препараты.
- препарат, применяющийся не в соответствии с показаниями к применению и противопоказаниями, способами применения и дозами, содержащимися в инструкции по применению лекарственного препарата (офф-лейбл).
АЛТ - аланинаминотрансфераза.
Анти-ДНК - антитела к ДНК.
АСЛ-О - антистрептолизин-О.
АСТ - аспартатаминотрансфераза.
АТГ - антитимоцитарный глобулин.
АТ-ТПО - антитела к тиреоидной пероксидазе.
АЧН - абсолютное число нейтрофилов.
АЧТВ - активированное частичное тромбопластиновое время.
БЛРС - бета-лактамазы расширенного спектра.
ВИЧ - вирус иммунодефицита человека.
ВКЛ - волосатоклеточный лейкоз.
ВОЗ - Всемирная организация здравоохранения.
ГИФ - гипоксией индуцированный фактор.
Г-КСФ - рекомбинантный человеческий гранулоцитарный колониестимулирующий фактор.
ГСК - гемопоэтические стволовые клетки.
ДНК - дезоксирибонуклеиновая кислота.
ЖКТ - желудочно-кишечный тракт.
ИБ-1 - избыток бластов-1.
ИБ-2 - избыток бластов-2.
ИГХ - иммуногистохимические методы.
ИМТ - индекс массы тела.
ИСТ - иммуносупрессивная терапия.
КИ - клинические исследования.
КМ - костный мозг.
КС - кольцевые сидеробласты.
КТ - компьютерная томография.
ЛД - линейная дисплазия.
ЛДГ - лактатдегидрогеназа.
МД - мультилинейная дисплазия.
МДС - миелодиспластический синдром.
МДС-5q - МДС с изолированной делецией длинного плеча 5-й хромосомы.
МДС-Н - МДС неклассифицируемый.
МДЦ - малые дозы цитарабина.
МОБ - минимальная остаточная болезнь.
МРТ - магнитно-резонансная томография.
ОВ - общая выживаемость.
ОЛ - острый лейкоз.
ОЛЛ - острый лимфобластный лейкоз.
ОМЛ - острый миелоидный лейкоз.
ПК - периферическая кровь.
ПНГ - пароксизмальная ночная гемоглобинурия.
ПР - полная ремиссия.
ПХТ - полихимиотерапия.
ПЦР - полимеразная цепная реакция.
СРБ - С-реактивный белок.
Т3 - трийодтиронин.
Т4св - тироксин свободный.
ТКМ - трансплантация костного мозга.
ТТГ - тиреотропный гормон.
УДД - уровень достоверности доказательств.
УЗИ - ультразвуковое исследование.
УУР - уровень убедительности рекомендаций.
ХТ - химиотерапия.
ЦНС - центральная нервная система.
ЦСА - циклоспорин А.
ЧР - частичная ремиссия.
ЭБВ - вирус Эпштейна-Барр.
ЭГДС - эзофагогастродуоденоскопия.
ЭКГ - электрокардиография.
ЭПО - эритропоэтин.
ЭПСП - эритропоэзстимулирующие препараты.
ЭхоКГ - эхокардиография.
EBMT - Европейское общество по трансплантации крови и костного мозга.
FISH - флюоресцентная in situ гибридизация.
Нb - гемоглобин.
IBMTR - Международная база данных регистров по трансплантации костного мозга.
IPSS - интернациональная прогностическая шкала.
IPSS-R - пересмотренная интернациональная прогностическая шкала.
MDS-CI - специфичный индекс коморбидности.
NCCN - Национальная общественная противораковая сеть.
WPSS - прогностическая шкала, основанная на ВОЗ классификации.
** - жизненно необходимые и важнейшие лекарственные препараты.
- препарат, применяющийся не в соответствии с показаниями к применению и противопоказаниями, способами применения и дозами, содержащимися в инструкции по применению лекарственного препарата (офф-лейбл).
Термины и определения
Анемический синдром. Анемические жалобы (слабость, головокружение, одышка при физической нагрузке, сердцебиение) могут быть разной степени выраженности и встречаются в 80-90% случаев МДС.
В-симптомы. Снижение массы тела, субфебрилитет в вечернее время, потливость.
Геморрагический синдром. Клинически значимая тромбоцитопения в анализах крови отмечена в 25-70% случаев, геморрагические проявления в дебюте заболевания отмечены в 15-30% (петехиальные высыпания на коже и слизистых, носовые, десневые, маточные, почечные и желудочно-кишечные кровотечения, кровоизлияния в склеры и головной мозг) и отражают не только степень тромбоцитопении, но и тромбоцитопатии.
Дисплазия (от греч. δυσ dys - нарушение и πλάθω plaseo - образую) - морфологические отклонения от нормального развития, выявляемые на всех уровнях от клетки до тканей, органов и отдельных частей тела. Под дисмиелопоэзом подразумевают любые количественные и качественные нарушения, которые определяются в гемопоэтических клетках и кроветворной ткани костного мозга. При дифференцированном подсчете миелокариоцитов в миелограмме необходимо исследовать не менее 500 ядросодержащих клеток костного мозга, при подсчете лейкоцитов в периферической крови - не менее 200. Диагностически значимой дисплазией считается ситуация, когда доля клеток с признаками дисплазии превышает 10% от 100 подсчитанных эритрокариоцитов, 100 гранулоцитов и не менее 30 мегакариоцитов.
Иммуносупрессивная терапия (ИСТ). Комплекс лечебных мероприятий, проводимых поэтапно в течение года и более, включающий циклоспорин (ЦСА), антитимоцитарный глобулин (АТГ) и другие методы ИСТ, позволяющий добиться максимально положительного эффекта и длительной выживаемости пациентов с гипопластичными формами МДС.
Инфекционные осложнения. Увеличение частоты инфекционных осложнений (10-40%) обусловлено нейтропенией и дисфункцией гранулоцитов, которая проявляется нарушением фагоцитарной адгезии, хемотаксисом. Наиболее частыми из инфекционных проявлений являются бактериальные пневмонии, абсцессы кожи и оппортунистические инфекции, включая вирусные, пневмоцистные, микобактериальные.
Костномозговая ремиссия. Снижение бластных клеток в костном мозге 5% и менее, и это снижение более чем на 50% от исходных значений, при этом в периферической крови нет полного восстановления показателей гемограммы.
Миелодиспластический синдром (МДС). Гетерогенная группа клональных заболеваний системы крови, возникающих вследствие мутации гемопоэтической стволовой клетки и характеризующихся цитопенией, как результат неэффективного гемопоэза, признаками дисмиелопоэза и высоким риском трансформации в острый лейкоз (ОЛ).
МДС с линейной ( однолинейной) дисплазией -вариант МДС, для которого характерна одно-двух ростковая цитопения,, без увеличения процента бластных клеток в периферической крови (<1%) и костном мозге (<5%), без увеличения кольцевых сидеробластов и абсолютного моноцитоза в периферической крови, при этом дисплазия более чем в 10% клеток выявляется только в 1 ростке кроветворения. Наиболее часто у этих пациентов ведущим симптомом является анемия.
МДС с кольцевыми сидеробластами (КС) и линейной (однолинейной) дисплазией. Вариант МДС, для которого характерна анемия, чаще нормо - или макроцитарного характера; диагностически значимым является обнаружение кольцевых сидеробластов в костном мозге в 15% и более от клеток красного ряда, вне зависимости от наличия мутации гена SF3B1, а при ее наличии диагностически значимым является обнаружение 5 и более кольцевых сидеробластов; без увеличения процента бластных клеток в периферической крови (<1%) и костном мозге (<5%), без абсолютного моноцитоза в периферической крови, при этом дисплазия выявляется в клетках красного ряда более чем в 10%, в гранулоцитарном и мегакариоцитарном ростках - менее чем в 10%.
МДС с КС и мультилинейной дисплазией. Вариант МДС, для которого характерна цитопения любой степени выраженности; диагностически значимым является обнаружение кольцевых сидеробластов в костном мозге в 15% и более от клеток красного ряда, вне зависимости от наличия мутации гена SF3B1, а при ее наличии диагностически значимым является обнаружение 5и более кольцевых сидеробластов; без увеличения процента бластных клеток в периферической крови (<1%) и костном мозге (<5%), без абсолютного моноцитоза в периферической крови, при этом дисплазия выявляется в клетках эритроидного, гранулоцитарного и/или мегакариоцитарного ростков более чем в 10%.
МДС с мультилинейной (множественной) дисплазией. Вариант МДС, для которого характерна цитопения любой степени выраженности, без увеличения процента бластных клеток в периферической крови (<1%) и костном мозге (<5%), без абсолютного моноцитоза в периферической крови, при этом дисплазия выявляется более чем в 10% клеток двух и более ростков кроветворения.
МДС с избытком бластов-1. Вариант МДС, для которого характерна цитопения любой степени выраженности без абсолютного моноцитоза, при этом бласты без палочек Ауэра в периферической крови составляют менее 5%, а в костном мозге - от 5,0 до 9,9%, процент кольцевых сидеробластов может быть любой, вне зависимости от мутации гена SF3B1, так же, как и количество клеток с дисплазией.
МДС с избытком бластов-2. Вариант МДС, для которого характерна цитопения любой степени выраженности без абсолютного моноцитоза, при этом бласты, возможно с палочками Ауэра, в периферической крови составляют от 5 до 19,9%, в костном мозге - от 10 до 19,9%, процент кольцевых сидеробластов может быть любой, так же, как и количество клеток с дисплазией. В случае, когда при МДС с избытком бластов-1 в бластных клетках выявляют палочки Ауэра, верифицируют диагноз МДС с избытком бластов-2.
МДС с изолированной делецией (5q) (МДС-5 q -). Вариант МДС, для которого характерна анемия (Нв <100 г/л), чаще макроцитарного характера, возможно в сочетании с нормальным или повышенным количеством тромбоцитов, без увеличения процента бластных клеток в периферической крови (<1%) и костном мозге (<5%), абсолютного моноцитоза в периферической крови, при этом дисплазия выявляется в клетках эритроидного ряда и мегакариоцитах, при цитогенетическом исследовании костного мозга определяется изолированная делеция (5q), или в сочетании с другой аномалией, за исключением 7-й хромосомы.
МДС неклассифицируемый (МДС-Н):
• вариант МДС, с критериями МДС-ЛД, МДС-КС-ЛД, МДС-КС-МД, МДС-МД и МДС-5q-, но с количеством бластных клеток в периферической крови =1%, при двух и более измерениях;
• варианты МДС-ЛД, МДС-КС-ЛД и МДС-5q-, при которых выявляются клинически значимая панцитопения;
• вариант МДС, при котором выявляется клинически значимая цитопения с бластемией <2%, и бластными клетками <5% в костном мозге, но дисплазия выявляется менее чем в 10% клеток в любого ростка кроветворения, при этом обнаруживаются цитогенетические аномалии, патогномоничные для МДС.
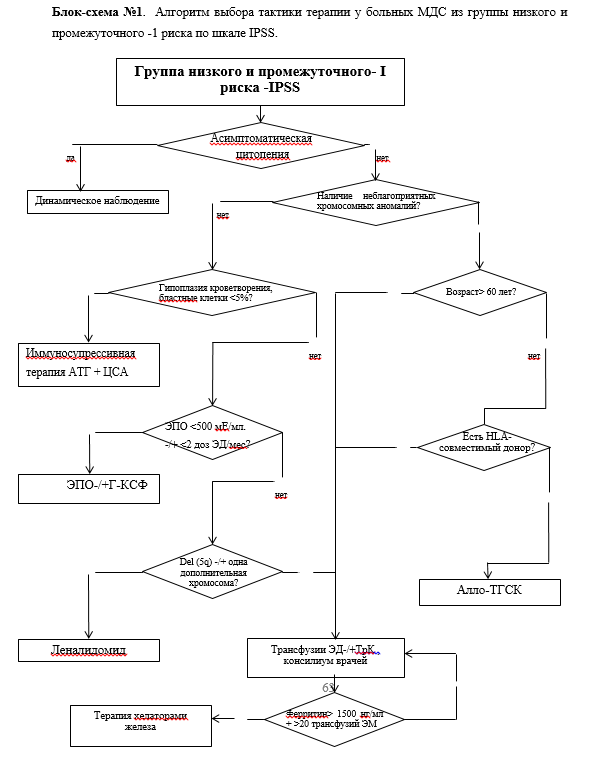
МДС низкого риска. Группа пациентов, у которых при подсчете прогностических индексов определена группа низкого риска и промежуточного-1 по шкале IPSS, очень низкого, низкого и промежуточного риска по шкале IPSS-R.
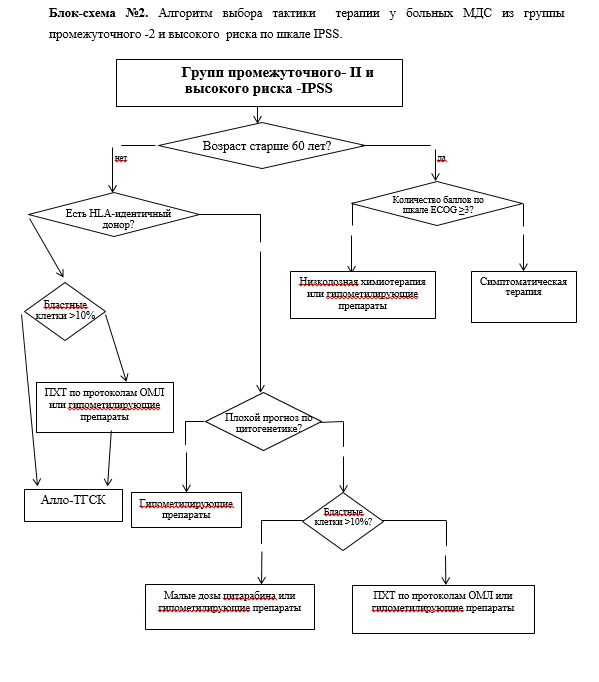
МДС высокого риска. Группа пациентов, у которых при подсчете прогностических индексов определена группа промежуточного-2 и высокого риска по шкале IPSS, промежуточного, высокого и очень высокого риска по шкале IPSS-R.
Нейтрофильный ответ. Увеличение числа нейтрофилов более чем на 100% от исходных значений.
Неудача лечения. Летальный исход на фоне терапии или прогрессия заболевания.
Общая выживаемость (ОВ). Для оценки ОВ анализируют временные параметры всех пациентов, включенных в исследование. Точкой отсчета является день начала терапии. Событием считается только смерть пациента от любой причины (ранняя летальность, смерть в период ремиссии от любой причины, смерть в период рецидива).
Острый лейкоз (ОЛ). Гетерогенная группа клональных заболеваний системы крови, возникающих вследствие мутации гемопоэтической стволовой клетки (ГСК) и приводящих к увеличению бластных клеток более 20% в костном мозге и/или периферической крови. По направленности бластных клеток ОЛ разделяют на:
Острый миелоидный лейкоз (ОМЛ). Миелоидная направленность бластных клеток.
Острый лимфобластный лейкоз (ОЛЛ). Лимфоидная направленность бластных клеток.
Полная ремиссия (ПР) - состояние кроветворной ткани, при котором гемоглобин >110,0 г/л, нейтрофилы ≥1,0×109/л, бластные клетки отсутствуют, тромбоциты >100,0×109/л, бластные клетки в костном мозге <5%, возможна персистирующая дисплазия.
Полихимиотерапия (ПХТ). Наиболее оправданное сочетание цитостатических препаратов, которое позволяет добиться максимально положительного эффекта, в частности ПР, при онкогематологических заболеваниях.
Прогрессия заболевания. Увеличение количества бластных клеток более чем на 50% и переход из первоначального варианта МДС в более продвинутый (МЛС-ЛД:РА в МДС-МД, МДС-МД в МДС-ИБ-1, МДС-ИБ-1 в МДС-ИБ-2) (характеристика вариантов МДС представлена в разделе 1,5. Классификация заболевания или состояния (группы заболеваний или состояний)», в табл. 1), при этом в анализах крови может отмечаться снижение показателей на 50% от максимальных значений и снижение Нв более чем на 20 г/л, появление трансфузионной зависимости. При стабильных показателях бластных клеток усугубление цитопении также является признаком прогрессии заболевания.
Рецидив после ПР - увеличение количества бластных клеток >5%; снижение на 50% и более числа тромбоцитов и нейтрофилов от максимальных значений во время ремиссии; снижение показателей гемоглобина на 15 г/л и более, появление трансфузионной зависимости от эритроцитсодержащих компонентов.
Спленомегалия. Селезенка может быть увеличена незначительно, на 1-2 см.
Стабилизация. Отсутствие частичной ремиссии, но нет признаков прогрессирования в течение более 8 недель.
Трансформация/прогрессия. В ОМЛ констатируется при обнаружении в пунктате костного мозга (КМ) или периферической крови более 20% бластных клеток.
Трансплантация гемопоэтических клеток крови. Под этим термином объединены трансплантация ГСК периферической крови, КМ и пуповинной (плацентарной) крови.
Тромбоцитный концентрат. Компонент донорской крови, содержащий тромбоциты.
Тромбоцитарный ответ - увеличение числа тромбоцитов >30×109/л, снижение зависимости от трансфузий тромбоцитных концентратов.
Цитогенетическая ремиссия. Это полная клинико-гематологическая ремиссия, при этом цитогенетическими методами не выявляются исходные аномалии кариотипа; кариотип должен быть нормальным. Уменьшение количества клеток с хромосомными нарушениями минимум на 50% оценивается как частичный цитогенетический ответ.
Частичная ремиссия (ЧР). Те же критерии, что и для ПР, однако бластные клетки в костном мозге составляют более 5%.
Эритроидный ответ. Повышение уровня гемоглобина на 15 г/л и более, снижение зависимости от трансфузий эритроцитсодержащими компонентами.
Эритроцитсодержащие компоненты донорской крови. Компоненты донорской крови, содержащие эритроциты (эритроцитная масса, эритроцитная взвесь ).
В-симптомы. Снижение массы тела, субфебрилитет в вечернее время, потливость.
Геморрагический синдром. Клинически значимая тромбоцитопения в анализах крови отмечена в 25-70% случаев, геморрагические проявления в дебюте заболевания отмечены в 15-30% (петехиальные высыпания на коже и слизистых, носовые, десневые, маточные, почечные и желудочно-кишечные кровотечения, кровоизлияния в склеры и головной мозг) и отражают не только степень тромбоцитопении, но и тромбоцитопатии.
Дисплазия (от греч. δυσ dys - нарушение и πλάθω plaseo - образую) - морфологические отклонения от нормального развития, выявляемые на всех уровнях от клетки до тканей, органов и отдельных частей тела. Под дисмиелопоэзом подразумевают любые количественные и качественные нарушения, которые определяются в гемопоэтических клетках и кроветворной ткани костного мозга. При дифференцированном подсчете миелокариоцитов в миелограмме необходимо исследовать не менее 500 ядросодержащих клеток костного мозга, при подсчете лейкоцитов в периферической крови - не менее 200. Диагностически значимой дисплазией считается ситуация, когда доля клеток с признаками дисплазии превышает 10% от 100 подсчитанных эритрокариоцитов, 100 гранулоцитов и не менее 30 мегакариоцитов.
Иммуносупрессивная терапия (ИСТ). Комплекс лечебных мероприятий, проводимых поэтапно в течение года и более, включающий циклоспорин (ЦСА), антитимоцитарный глобулин (АТГ) и другие методы ИСТ, позволяющий добиться максимально положительного эффекта и длительной выживаемости пациентов с гипопластичными формами МДС.
Инфекционные осложнения. Увеличение частоты инфекционных осложнений (10-40%) обусловлено нейтропенией и дисфункцией гранулоцитов, которая проявляется нарушением фагоцитарной адгезии, хемотаксисом. Наиболее частыми из инфекционных проявлений являются бактериальные пневмонии, абсцессы кожи и оппортунистические инфекции, включая вирусные, пневмоцистные, микобактериальные.
Костномозговая ремиссия. Снижение бластных клеток в костном мозге 5% и менее, и это снижение более чем на 50% от исходных значений, при этом в периферической крови нет полного восстановления показателей гемограммы.
Миелодиспластический синдром (МДС). Гетерогенная группа клональных заболеваний системы крови, возникающих вследствие мутации гемопоэтической стволовой клетки и характеризующихся цитопенией, как результат неэффективного гемопоэза, признаками дисмиелопоэза и высоким риском трансформации в острый лейкоз (ОЛ).
МДС с линейной ( однолинейной) дисплазией -вариант МДС, для которого характерна одно-двух ростковая цитопения,, без увеличения процента бластных клеток в периферической крови (<1%) и костном мозге (<5%), без увеличения кольцевых сидеробластов и абсолютного моноцитоза в периферической крови, при этом дисплазия более чем в 10% клеток выявляется только в 1 ростке кроветворения. Наиболее часто у этих пациентов ведущим симптомом является анемия.
МДС с кольцевыми сидеробластами (КС) и линейной (однолинейной) дисплазией. Вариант МДС, для которого характерна анемия, чаще нормо - или макроцитарного характера; диагностически значимым является обнаружение кольцевых сидеробластов в костном мозге в 15% и более от клеток красного ряда, вне зависимости от наличия мутации гена SF3B1, а при ее наличии диагностически значимым является обнаружение 5 и более кольцевых сидеробластов; без увеличения процента бластных клеток в периферической крови (<1%) и костном мозге (<5%), без абсолютного моноцитоза в периферической крови, при этом дисплазия выявляется в клетках красного ряда более чем в 10%, в гранулоцитарном и мегакариоцитарном ростках - менее чем в 10%.
МДС с КС и мультилинейной дисплазией. Вариант МДС, для которого характерна цитопения любой степени выраженности; диагностически значимым является обнаружение кольцевых сидеробластов в костном мозге в 15% и более от клеток красного ряда, вне зависимости от наличия мутации гена SF3B1, а при ее наличии диагностически значимым является обнаружение 5и более кольцевых сидеробластов; без увеличения процента бластных клеток в периферической крови (<1%) и костном мозге (<5%), без абсолютного моноцитоза в периферической крови, при этом дисплазия выявляется в клетках эритроидного, гранулоцитарного и/или мегакариоцитарного ростков более чем в 10%.
МДС с мультилинейной (множественной) дисплазией. Вариант МДС, для которого характерна цитопения любой степени выраженности, без увеличения процента бластных клеток в периферической крови (<1%) и костном мозге (<5%), без абсолютного моноцитоза в периферической крови, при этом дисплазия выявляется более чем в 10% клеток двух и более ростков кроветворения.
МДС с избытком бластов-1. Вариант МДС, для которого характерна цитопения любой степени выраженности без абсолютного моноцитоза, при этом бласты без палочек Ауэра в периферической крови составляют менее 5%, а в костном мозге - от 5,0 до 9,9%, процент кольцевых сидеробластов может быть любой, вне зависимости от мутации гена SF3B1, так же, как и количество клеток с дисплазией.
МДС с избытком бластов-2. Вариант МДС, для которого характерна цитопения любой степени выраженности без абсолютного моноцитоза, при этом бласты, возможно с палочками Ауэра, в периферической крови составляют от 5 до 19,9%, в костном мозге - от 10 до 19,9%, процент кольцевых сидеробластов может быть любой, так же, как и количество клеток с дисплазией. В случае, когда при МДС с избытком бластов-1 в бластных клетках выявляют палочки Ауэра, верифицируют диагноз МДС с избытком бластов-2.
МДС с изолированной делецией (5q) (МДС-5 q -). Вариант МДС, для которого характерна анемия (Нв <100 г/л), чаще макроцитарного характера, возможно в сочетании с нормальным или повышенным количеством тромбоцитов, без увеличения процента бластных клеток в периферической крови (<1%) и костном мозге (<5%), абсолютного моноцитоза в периферической крови, при этом дисплазия выявляется в клетках эритроидного ряда и мегакариоцитах, при цитогенетическом исследовании костного мозга определяется изолированная делеция (5q), или в сочетании с другой аномалией, за исключением 7-й хромосомы.
МДС неклассифицируемый (МДС-Н):
• вариант МДС, с критериями МДС-ЛД, МДС-КС-ЛД, МДС-КС-МД, МДС-МД и МДС-5q-, но с количеством бластных клеток в периферической крови =1%, при двух и более измерениях;
• варианты МДС-ЛД, МДС-КС-ЛД и МДС-5q-, при которых выявляются клинически значимая панцитопения;
• вариант МДС, при котором выявляется клинически значимая цитопения с бластемией <2%, и бластными клетками <5% в костном мозге, но дисплазия выявляется менее чем в 10% клеток в любого ростка кроветворения, при этом обнаруживаются цитогенетические аномалии, патогномоничные для МДС.
МДС низкого риска. Группа пациентов, у которых при подсчете прогностических индексов определена группа низкого риска и промежуточного-1 по шкале IPSS, очень низкого, низкого и промежуточного риска по шкале IPSS-R.
МДС высокого риска. Группа пациентов, у которых при подсчете прогностических индексов определена группа промежуточного-2 и высокого риска по шкале IPSS, промежуточного, высокого и очень высокого риска по шкале IPSS-R.
Нейтрофильный ответ. Увеличение числа нейтрофилов более чем на 100% от исходных значений.
Неудача лечения. Летальный исход на фоне терапии или прогрессия заболевания.
Общая выживаемость (ОВ). Для оценки ОВ анализируют временные параметры всех пациентов, включенных в исследование. Точкой отсчета является день начала терапии. Событием считается только смерть пациента от любой причины (ранняя летальность, смерть в период ремиссии от любой причины, смерть в период рецидива).
Острый лейкоз (ОЛ). Гетерогенная группа клональных заболеваний системы крови, возникающих вследствие мутации гемопоэтической стволовой клетки (ГСК) и приводящих к увеличению бластных клеток более 20% в костном мозге и/или периферической крови. По направленности бластных клеток ОЛ разделяют на:
Острый миелоидный лейкоз (ОМЛ). Миелоидная направленность бластных клеток.
Острый лимфобластный лейкоз (ОЛЛ). Лимфоидная направленность бластных клеток.
Полная ремиссия (ПР) - состояние кроветворной ткани, при котором гемоглобин >110,0 г/л, нейтрофилы ≥1,0×109/л, бластные клетки отсутствуют, тромбоциты >100,0×109/л, бластные клетки в костном мозге <5%, возможна персистирующая дисплазия.
Полихимиотерапия (ПХТ). Наиболее оправданное сочетание цитостатических препаратов, которое позволяет добиться максимально положительного эффекта, в частности ПР, при онкогематологических заболеваниях.
Прогрессия заболевания. Увеличение количества бластных клеток более чем на 50% и переход из первоначального варианта МДС в более продвинутый (МЛС-ЛД:РА в МДС-МД, МДС-МД в МДС-ИБ-1, МДС-ИБ-1 в МДС-ИБ-2) (характеристика вариантов МДС представлена в разделе 1,5. Классификация заболевания или состояния (группы заболеваний или состояний)», в табл. 1), при этом в анализах крови может отмечаться снижение показателей на 50% от максимальных значений и снижение Нв более чем на 20 г/л, появление трансфузионной зависимости. При стабильных показателях бластных клеток усугубление цитопении также является признаком прогрессии заболевания.
Рецидив после ПР - увеличение количества бластных клеток >5%; снижение на 50% и более числа тромбоцитов и нейтрофилов от максимальных значений во время ремиссии; снижение показателей гемоглобина на 15 г/л и более, появление трансфузионной зависимости от эритроцитсодержащих компонентов.
Спленомегалия. Селезенка может быть увеличена незначительно, на 1-2 см.
Стабилизация. Отсутствие частичной ремиссии, но нет признаков прогрессирования в течение более 8 недель.
Трансформация/прогрессия. В ОМЛ констатируется при обнаружении в пунктате костного мозга (КМ) или периферической крови более 20% бластных клеток.
Трансплантация гемопоэтических клеток крови. Под этим термином объединены трансплантация ГСК периферической крови, КМ и пуповинной (плацентарной) крови.
Тромбоцитный концентрат. Компонент донорской крови, содержащий тромбоциты.
Тромбоцитарный ответ - увеличение числа тромбоцитов >30×109/л, снижение зависимости от трансфузий тромбоцитных концентратов.
Цитогенетическая ремиссия. Это полная клинико-гематологическая ремиссия, при этом цитогенетическими методами не выявляются исходные аномалии кариотипа; кариотип должен быть нормальным. Уменьшение количества клеток с хромосомными нарушениями минимум на 50% оценивается как частичный цитогенетический ответ.
Частичная ремиссия (ЧР). Те же критерии, что и для ПР, однако бластные клетки в костном мозге составляют более 5%.
Эритроидный ответ. Повышение уровня гемоглобина на 15 г/л и более, снижение зависимости от трансфузий эритроцитсодержащими компонентами.
Эритроцитсодержащие компоненты донорской крови. Компоненты донорской крови, содержащие эритроциты (эритроцитная масса, эритроцитная взвесь ).
|
|
Описание
Миелодиспластические синдромы представляют собой гетерогенную группу клональных заболеваний системы крови, характеризующихся цитопенией, признаками дисмиелопоэза и высоким риском трансформации в ОМЛ [1,2].
Причины
В 80-90% случаев этиология МДС неизвестна, в 10-15% развитию заболевания предшествовала цитостатическая и/или лучевая терапия, которая проводилась по поводу системного поражения соединительной ткани или другого онкогематологического или онкологического процесса. Среди факторов, воздействие которых увеличивает риск развития МДС, можно выделить курение, контакт с бензином, инсектицидами, пестицидами, органическими веществами.
Изучение патогенеза МДС на протяжении нескольких десятков лет позволило выделить несколько основополагающих этапов развития этих заболеваний. Воздействие повреждающих факторов на плюрипотентные гемопоэтические стволовые клетки (ГСК) приводит к формированию клонального кроветворения, включающего все клеточные линии, реактивное изменение стромального микроокружения и лимфатической системы, что приводит к увеличению пролиферации и апоптоза в костном мозге (КМ). Появление новых мутаций способствует дальнейшей клональной эволюции уже имеющегося патологического клона, что сопровождается уменьшением апоптоза и трансформацией в ОЛ [1,2].
Изучение патогенеза МДС на протяжении нескольких десятков лет позволило выделить несколько основополагающих этапов развития этих заболеваний. Воздействие повреждающих факторов на плюрипотентные гемопоэтические стволовые клетки (ГСК) приводит к формированию клонального кроветворения, включающего все клеточные линии, реактивное изменение стромального микроокружения и лимфатической системы, что приводит к увеличению пролиферации и апоптоза в костном мозге (КМ). Появление новых мутаций способствует дальнейшей клональной эволюции уже имеющегося патологического клона, что сопровождается уменьшением апоптоза и трансформацией в ОЛ [1,2].
Эпидемиология
В Европе и США заболеваемость в общей популяции составляет около 4-5 случаев на 100 тыс. населения в год. Более 80% пациентов МДС - это люди старше 60 лет. После 60 лет частота увеличивается до 20-50 случаев на 100 тыс. человек в год. В целом в Европе ежегодно диагностируют примерно 25 тыс. новых случаев. Учитывая неуклонное «старение» населения Европы, полагают, что число пациентов с МДС будет в ближайшие десятилетия лишь возрастать [1-6].
Статистических данных о заболеваемости и распространенности МДС в России нет.
D46,0 Рефрактерная анемия без сидеробластов, так обозначенная;
D46,1 Рефрактерная анемия с сидеробластами;
D46,2 Рефрактерная анемия c избытком бластов.
D46,3 Рефрактерная анемия с избытком бластов с трансформацией.
D46,4 Рефрактерная анемия неуточненная.
D46,7 Другие МДС.
D46,9 МДС неуточненный.
Статистических данных о заболеваемости и распространенности МДС в России нет.
1,4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем.
Миелодиспластические синдромы (D46).D46,0 Рефрактерная анемия без сидеробластов, так обозначенная;
D46,1 Рефрактерная анемия с сидеробластами;
D46,2 Рефрактерная анемия c избытком бластов.
D46,3 Рефрактерная анемия с избытком бластов с трансформацией.
D46,4 Рефрактерная анемия неуточненная.
D46,7 Другие МДС.
D46,9 МДС неуточненный.
Классификация
1,5, Классификация заболевания или состояния (группы заболеваний или состояний).
С 2000 г. при верификации диагноза МДС использовали классификации Всемирной организации здравоохранения (ВОЗ) (пересмотр от 2008 г. [7]), в которую в 2017 году после очередного пересмотра были внесены существенные изменения:• Изменение номенклатуры МДС. В настоящей классификации исключено ключевое понятие «рефрактерная анемия» для всех вариантов МДС. Для современного обозначения вариантов МДС ключевым стало понятие «миелодиспластический синдром». Например, МДС с кольцевыми сидеробластами (КС) и мультилинейной дисплазией, МДС с избытком бластов-2;
• Особенности подсчета бластных клеток в КМ от всех ядросодержащих клеток костного мозга;
• Интерпретация увеличенного количества кольцевых сидеробластов в зависимости от наличия или отсутствия мутации в гене SF3B1: при наличии мутации в гене SF3B1 пороговое значение кольцевых сидеробластов ≥5%, при ее отсутствии или невозможности определения ≥15%;
• У пациентов МДС с делецией длинного плеча 5-й хромосомы допустимо выявление еще одной аномалии кариотипа, за исключением аберрации 7-й хромосомы.
Учитывая вышеизложенное, варианты МДС в соответствии с актуальными критериями ВОЗ от 2017 года представлены ниже [8].
• МДС с линейной (однолинейной) дисплазией (ЛД):
2. МДС с мультилинейной дисплазией (МДС-МД).
3. МДС с кольцевыми сидеробластами (МДС-КС):
- МДС с кольцевыми сидеробластами и линейной дисплазией (МДС-КС-ЛД).
- МДС с кольцевыми сидеробластами и мультилинейной дисплазией (МДС-КС-МД).
4. МДС с изолированной делецией длинного плеча 5-й хромосомы (МДС-5q-).
5. МДС с избытком бластов.
- МДС с избытком бластов-1 (МДС-ИБ-1);
- МДС с избытком бластов-2 (МДС-ИБ-2);
6. МДС неклассифицируемый (МДС-Н).
Критерии вариантов МДС представлены в таблице 1.
Таблица 1. Классификация МДС ВОЗ 2017 г. [8].
| Вариант | Дисплазия, количество ростков | Цитопенияа, количество ростков | Кольцевые сидеробласты (при мутации SF3B1), % | Бластные клетки в КМ и ПК, % | Особен-ности кариотипа |
| МДС с линейной дисплазией (МДС-ЛД) | 1 | 1-2 | <15 (<5) | КМ <5, ПК <1, палочки Ауэра - нет | Любой, кроме 5q- |
| МДС с мультилинейной дисплазией (МДС-МД) | 2-3 | 1-3 | <15 ( <5) | КМ <5, ПК <1, палочки Ауэра - нет | Любой, кроме 5q- |
| МДС с кольцевыми сидеробластами (МДС-КС) | |||||
| МДС-КС и линейной дисплазией (МДС-КС-ЛД) | 1 | 1-2 | >15 ( >5) | КМ <5, ПК <1, палочки Ауэра - нет | Любой, кроме 5q- |
| МДС-КС и мультилинейной дисплазией (МДС-КС-МД) | 2-3 | 1-3 | >15 ( >5) | КМ <5, ПК <1, палочки Ауэра - нет | Любой, кроме 5q- |
| МДС с изолированной делецией длинного плеча 5 хромосомы (МДС-5q-) | 1-3 | 1-2 | Нет или любой | КМ <5, ПК <1, палочки Ауэра - нет | 5q- +/-1 добавочная аномалия за исключени-ем -7/7q- |
| МДС с избытком бластов (МДС-ИБ) | |||||
| МДС-ИБ-1 | 1-3 | 1-3 | Нет или любой | КМ <10 (5-9), ПК <5 (2-4), палочки Ауэра - нет | Любой |
| МДС-ИБ-2 | 1-3 | 1-3 | Нет или любой | КМ 10-19, ПК 5-19, палочки Ауэра -/+ | Любой |
| МДС неклассифицируемый (МДС-Н) | |||||
| с 1% бластов в ПК | 1-3 | 1-3 | Нет или любой | КМ <5, ПК = 1б, палочки Ауэра - нет | Любой |
| с линейной дисплазией и панцитопенией | 1 | 3 | Нет или любой | КМ <5, ПК <1, палочки Ауэра - нет | Любой |
| на основании цитогенетических изменений | 0 | 1-3 | <15в | КМ <5, ПК <1, палочки Ауэра - нет | МДС-аномалииг |
| КМ - костный мозг; ПК - периферическая кровь. Дисплазия считается значимой, когда признаки дисплазии выявлены в >10% клеток эритроидного, гранулоцитарного, мегакариоцитарного ростков. а Уровень гемоглобина <100 г/л, количество нейтрофилов <1,8×109/л, тромбоцитов <100×109/л, моноцитов <1,0×109/л. б Если бласты в ПК определены в 2 и более анализах. в Если КС >15%, то это МДС с КС и линейной дисплазией. г Аномалии кариотипа, наиболее часто встречающиеся при МДС: -5/5q-, -7/7q-, изохромосома 17q/t(17p), -13/13q-, 11q-, 12p-/t(12p), 9q-, idic(X)(q13), t(11;16), t(3;21), t(1;3), t(2;11), inv(3)/t(3;3), t(6;9). Аномалии кариотипа +8, 20q-, -Y без морфологических критериев не являются поводом верифицировать МДС. | |||||
При гистологическом исследовании трепанобиоптатов у пациентов с МДС чаще всего выявляют нормо- или гиперклеточный КМ, и только в 10-15% случаев обнаруживается гипоплазия кроветворной ткани и в 10-15% - фиброз стромы 2-3 степени, что позволяет выделять МДС с гипоплазией кроветворения или МДС с фиброзом стромы. Данные особенности течения МДС целесообразно отражать в клиническом диагнозе, например: МДС с избытком бластов-1, протекающий с фиброзом стромы 2 степени; или МДС с мультилинейной дисплазией, протекающий с гипоплазией кроветворения.
Данное уточнение позволяет предположить особенности течения заболевания, определить тактику терапии и ее эффективность, а также вероятность трансформации в ОЛ.
Миелодиспластические синдромы, развившиеся после предшествующего цитостатического или лучевого воздействия, ранее называвшиеся «вторичными», в классификации ВОЗ 2017 г. отнесены в группу миелоидных неоплазий, связанных с предшествующей терапией.
С учетом новой номенклатуры МДС в таблице 2 представлено соответствие вариантов МДС по классификации ВОЗ 2008 г. и ВОЗ 2017 г.
Таблица 2. Соответствие вариантов МДС по классификации ВОЗ 2008 г. вариантам МДС по классификации ВОЗ 2017 г. [7,8].
| ВОЗ 2008 г. | ВОЗ 2017 г. |
| Рефрактерная цитопения с линейной дисплазией: РА, РН | МДС с линейной дисплазией |
| Рефрактерная анемия с КС | МДС с КС и линейной дисплазией |
| Рефрактерная цитопения с мультилинейной дисплазией | МДС с мультилинейной дисплазией МДС с КС и мультилинейной дисплазией МДС с изолированной делецией 5q МДС неклассифицируемый |
| Рефрактерная анемия с избытком бластов-1 | МДС с избытком бластов-1 |
| Рефрактерная анемия с избытком бластов-2 | МДС с избытком бластов-2 |
| МДС с изолированной делецией 5q | МДС с изолированной делецией 5q МДС неклассифицируемый |
| МДС неклассифицируемый | МДС неклассифицируемый |
|
|
Клиническая картина
Основные клинические проявления МДС неспецифичны и наиболее часто обусловлены как количественными, так и качественными изменениями системы кроветворения: цитопенический синдром (анемический синдром, геморрагический синдром, лейкопения), инфекционные осложнения, В-симптомы, спленомегалия, аутоиммунные проявления.
Аутоиммунные проявления ~ в 10% случаев МДС манифестирует с аутоиммунного процесса: системный васкулит, некротический панникулит, серонегативный артрит, ревматическая полимиалгия, Кумбс-положительная гемолитическая анемия, перикардит, плеврит [1-5].
Аутоиммунные проявления ~ в 10% случаев МДС манифестирует с аутоиммунного процесса: системный васкулит, некротический панникулит, серонегативный артрит, ревматическая полимиалгия, Кумбс-положительная гемолитическая анемия, перикардит, плеврит [1-5].
Диагностика
Многие рекомендованные методы диагностики заболевания и связанных с ним состояний имеют ограниченную доказательную базу в соответствии со шкалами оценки уровня достоверности доказательств (УДД) и уровня убедительности рекомендаций (УУР) по причине отсутствия посвященных им клинических исследований. Несмотря на это, они являются необходимыми элементами обследования пациента для установления диагноза и выбора тактики лечения, так как более эффективные и доказанные методы в настоящее время не разработаны.
Для верификации диагноза МДС следует учитывать набор необходимых и решающих критериев.
Необходимые критерии.
• Стабильная цитопения в 1 или более ростках в течение ≥4 месяцев, в частности:
Уровень гемоглобина <110 г/л, количество нейтрофилов <1,8×109/л, тромбоцитов - <100×109/л.
• Отсутствие других гематологических и негематологических заболеваний, которые протекают с цитопениями.
Решающие критерии.
• Дисплазия ≥10% от всех клеток эритроидного и/или гранулоцитарного, и/или мегакариоцитарного ростков, выявленная при морфологическом исследовании костного мозга.
• ≥15% КС или ≥5% КС в сочетании с мутацией SF3B1.
• 5-19% бластных клеток в КМ или 2-19% бластных клеток в периферической крови.
• Типичные аномалии кариотипа (-7, 5q- ), выявленные при стандартном цитогенетическом исследовании или методом FISH.
Дополнительные критерии.
Если есть необходимые критерии (1), но нет решающих критериев (2), но есть клиническая картина, обусловленная макроцитарной анемией и трансфузионной зависимостью, то подтверждением диагноза могут быть:
● Атипичный иммунофенотип клеток КМ со множественными МДС-ассоциированными аберрациями, выявленный при иммунофенотипировании и подтверждающий моноклональную популяцию эритроидных и миелоидных клеток.
● Изменения в гистологической картине КМ, в том числе и при иммуногистохимическом исследовании, подтверждающие МДС [9].
Диагноз МДС подтверждают и при менее значимой цитопении (например, гемоглобин 115 г/л, количество тромбоцитов >100×109/л), если при цитогенетическом исследовании КМ выявлены достоверные изменения кариотипа, характерные для МДС.
Признаки миелодисплазии могут выявляться в КМ или периферической крови не только при МДС, но и при других заболеваниях неклонального характера.
1. Дизэритропоэз может наблюдаться при:
• В12/фолатдефицитных анемиях;
• врожденной дизэритропоэтической анемии;
• аутоиммунных гемолитических анемиях;
• пароксизмальной ночной гемоглобинурии (ПНГ);
• алкогольной интоксикации;
• вирусных инфекциях (гепатиты В и С, вирус иммунодефицита человека (ВИЧ), вирус Эпштейна-Барр (ЭБВ), парвовирус в19);
• инфекционных заболеваниях (милиарный туберкулез, малярия, лейшманиоз);
• отравлении бензином, свинцом и другими тяжелыми металлами;
• как проявление паранеопластической реакции, в том числе при вовлечении КМ при лимфомах/лейкозах;
• аутоиммунных заболеваниях (системная красная волчанка, аутоиммунный тиреоидит);
• дефиците меди и/или избыточном поступлении цинка с пищей [10,11].
2. Дисгранулопоэз может наблюдаться:
• при использовании лекарственных препаратов (человеческий рекомбинантный гранулоцитарный колониестимулирующий фактор (Г-КСФ), иммунодепрессанты);
• при вирусных инфекциях (ВИЧ, ЭБВ);
• как проявление паранеопластической реакции;
• после химиотерапии (ХТ) и в период восстановления КМ.
3. Дисмегакариоцитопоэз может наблюдаться:
• при ВИЧ-инфекции;
• реактивном/паранеопластическом миелофиброзе;
• после трансплантации костного мозга (ТКМ) и проведенной химиотерапии.
Очень важно при проведении дифференциальной диагностики МДС учитывать анамнестические данные об имеющихся хронических заболеваниях, которые могут протекать с цитопеническим синдромом, предшествующих химио- или лучевой терапии, иммунотерапии, лечении препаратами радиоактивного йода, профессиональных вредностях, связанных с воздействием вредных веществ (особенно бензола), употреблении алкоголя, курении, склонности к спонтанным кровотечениям и инфекциям. У молодых пациентов необходимо принять во внимание состояния, указывающие на наследственные нарушения гемопоэза, такие как анемия Фанкони и заболевания, связанные с нарушением длины теломер (наследственный дискератоз ). Для пожилых пациентов необходимо исключить вторичный характер изменений, в первую очередь ассоциированный с солидными опухолями. При отсутствии увеличения количества бластных клеток и/или характерных аномалий кариотипа диагноз МДС является диагнозом исключения, требующим тщательного и пристального обследования и динамического исследования костного мозга.
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. При МДС специфических жалоб не существует. Наиболее часто поводом для обращения являются анемические жалобы (слабость, утомляемость, снижение толерантности к физическим нагрузкам), реже - геморрагический синдром и инфекционные осложнения; продолжительность анамнеза от 1 месяца до нескольких лет.
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии: при физикальном осмотре необходимо оценивать: состояние кожных покровов, слизистых; наличие или отсутствие признаков геморрагического и отечного синдрома; специфического поражения кожи, гепатоспленомегалии, лимфоаденопатии; признаков дисфункции ЦНС, сердечно-сосудистой, легочной, мочевыделительной, эндокринной и костно-суставной систем, органов желудочно-кишечного тракта. Для расчета площади поверхности тела необходимо измерение роста и массы тела, и перед каждым курсом терапии - веса пациента для актуализации данных.
Спектр лабораторных исследований, который поможет в верификации диагноза МДС, представлен ниже.
После полного терапевтического обследования пациента, исключившего «вторичный» характер цитопении, необходимо проведение гематологического обследования, которое включает в себя:
• пункцию костного мозга с исследованием аспирата КМ:
- цитологическое исследование КМ для выявления качественных и количественных изменений в клеточном составе КМ;
- цитохимическое исследование клеток эритроидного ряда на наличие кольцевых форм сидеробластов;
- цитогенетическое исследование для определения кариотипа;
- иммунофенотипическое исследование КМ для выявления цитометрических признаков дисмиелоплэза;
- молекулярное исследование для выявления особенностей заболевания;
• трепанобиопсию КМ с последующим гистологическим и при необходимости иммуногистохимическим исследованием КМ.
Первичное подтверждение МДС целесообразно проводить в специализированных гематологических центрах (отделениях). Для адекватной верификации диагноза и оценки динамики течения болезни требуются повторные исследования КМ через несколько недель, месяцев или даже лет.
Диагноз МДС является правомочным, если после 4 месцев наблюдения не было диагностировано любое другое гематологическое или негематологическое заболевание, которое могло бы объяснить наличие цитопении.
Для верификации диагноза, определения варианта заболевания и выбора тактики терапии необходимо провести полное терапевтическое и гематологическое обследование [1-5].
• Всем пациентам при подозрении на МДС, а также после верификации заболевания в течение всего периода наблюдения и лечения рекомендуется выполнение общего (клинического) анализа крови развернутого с подсчетом лейкоцитарной формулы, с подсчетом количества тромбоцитов и ретикулоцитов на автоматическом анализаторе с целью определения принадлежности к группе риска ( см раздел 7,1 данных рекомендаций) и выбора тактики лечения [12].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 2).
Комментарии: выявленные изменения (гемоглобин <110 г/л и/или абсолютное число нейтрофилов <1,8×109/л и/или тромбоцитов - <100×109/л при наличии признаков дисмиелопоэза и других критериев МДС) позволят верифицировать диагноз МДС, определить принадлежность к группе риска и помогут в выборе тактики терапии. Частота исследования зависит от варианта МДС, клинических проявлений и проводимой терапии и может колебаться от ежедневного исследования до ежеквартального. При частом определении, особенно в период проведения терапии, возможно выполнение клинического анализа крови на автоматическом анализаторе, без подсчета лейкоцитарной формулы в ручном режиме.
При тромбоцитопении целесообразен пересчет по методу Фонио, особенно на момент верификации диагноза МДС, так как при наличии гигантских форм тромбоцитов возможно заниженное количество тромбоцитов при подсчете на автоматическом анализаторе.
• Всем пациентам при подозрении на МДС, а также после верификации заболевания в течение всего периода наблюдения и лечения МДС рекомендуется выполнение общего (клинического) анализа мочи для диагностики сопутствующей патологии, а также для оценки развития нефротоксичности на фоне проводимой терапии [1,2].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Частота исследования зависит от варианта МДС, клинических проявлений и проводимой терапии, и может колебаться от ежедневного исследования до ежегодного.
• Всем пациентам при подозрении на МДС, после верификации заболевания в течение всего периода наблюдения и лечения рекомендуется выполнение биохимического общетерапевтичекого анализа крови с определением уровня общего белка, альбуминов и глобулинов, мочевины, креатинина, билирубина общего, прямого и непрямого; аланинаминотрансферазы, аспартатаминотрансферазы, щелочной фосфатазы, лактатдегидрогеназы, уровня холестерина, триглицеридов, глюкозы для выявления сопутствующей патологии и определения тактики терапии МДС [1,2,4,5].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Верификация отклонений от нормальных значений поможет определить объем опухолевой массы, наличие признаков гемолиза и сопутствующей патологии, а также оценить развитие побочных явлений на фоне проводимой терапии. Частота исследования зависит от варианта МДС, клинических проявлений и проводимой терапии и может колебаться от ежедневного исследования до ежеквартального.
• Всем пациентам при подозрении на МДС, а также после верификации заболевания, во время всего периода наблюдения и лечения рекомендуется исследование сывороточных показателей метаболизма железа (железо, общая железосвязывающая способность сыворотки, ферритин, трансферрин, насыщение трансферрина железом), с периодичностью 1 раз в 3-6 месяцев для оценки наличия или отсутствия дефицита железа, а также определения исходного уровня ферритина сыворотки крови и его изменения на фоне терапии, своевременного назначения хелаторной терапии и оценки ее эффективности [1,2,4,5].
Комментарии. При повышении ферритина сыворотки целесообразно определять концентрацию С-реактивного белка (СРБ) для исключения воспалительного характера изменений.
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
• Всем пациентам при подозрении на МДС, после верификации диагноза в течение всего периода наблюдения и лечения рекомендуется определение уровня витамина В12 (цианокобаламин) и фолиевой кислоты в сыворотке крови для оценки дефицита витаминов группы В и назначения соответствующей терапии при их дефиците [1,2,4,5].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. При проведении терапии МДС целесообразно определять значения витамина В12 и фолиевой кислоты в сыворотке крови от 1 до 4 раз в год.
• Всем пациентам при верификации диагноза МДС из группы низкого риска ( см раздел 7,1 данных рекомендаций) рекомендуется, до начала трансфузионной терапии эритроцитсодержащими компонентами, исследование уровня эритропоэтина крови для определения тактики терапии, в частности, возможности назначения эритропоэзстимулирующих препаратов (ЭПСП) для пациентов с анемиями [13].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 2).
• Всем пациентам для верификации диагноза МДС и на всем протяжении наблюдения при появлении клинико-лабораторной картины развития гемолитической анемии рекомендуется выполнение прямой пробы Кумбса и исследование уровня гаптоглобина крови [14].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 3).
Комментарии. При появлении клинико-лабораторной картины развития гемолитической анемии необходимо исключить аутоиммунный характер изменений.
• Пациентам с количеством бластных клеток в КМ менее 5%, а также при наличии клинико-лабораторных признаков внутрисосудистого гемолиза при верификации диагноза МДС, а также при их появлении в период наблюдения и лечения рекомендуется исследование крови методом проточной цитофлуориметрии для выявления клона клеток пароксизмальной ночной гемоглобинурии (ПНГ) [15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. Наличие ПНГ-клона у пациентов с МДС определяется в 18-25% случаев, и размер клона может варьировать от минорного до клинически значимого. При обнаружении тромботических осложнений пациентам с ПНГ-клоном может потребоваться соответствующая терапия.
• Всем пациентам при верификации МДС рекомендуется исследование коагулограммы (АЧТВ, протромбин, фибриноген, агрегация тромбоцитов) во время проведения специфической терапии, перед инвазивными вмешательствами (стернальной пункцией, трепанобиопсией, установкой центрального венозного катетера, оперативными вмешательствами), для оценки состояния свертывающей системы крови, а также белок-синтетической функции печени [1,2,4,5].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. При выявлении изменений в свертывающей системе крови проводится их коррекция.
• Всем пациентам с подозрением на МДС, а также подтвержденным диагнозом МДС при развитии тяжелых инфекционных осложнений во время проведения специфической терапии рекомендуется иммунохимическое исследование белков сыворотки с определением уровня иммуноглобулинов классов G, A, M, парапротеинов, криоглобулинов, С-реактивного белка [16-18].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. Выявленные изменения позволят определить тактику сопроводительной терапии на разных этапах проведения специфической терапии МДС.
• Всем пациентам с подозрением на МДС, а также при появлении симптомов, характерных для аутоиммунных заболеваний соединительной ткани, рекомендуется исследование маркеров воспаления соединительной ткани (антистрептолизин-О (АСЛ-О), ревматоидный фактор, анти-ДНК) для диагностики аутоиммунных заболеваний [19].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Аутоиммунные заболевания соединительной ткани нередко протекают с цитопеническим синдромом, что требует проведения дифференциальной диагностики МДС, в то же время при МДС в 10% случаев выявляются симптомы и маркеры аутоиммунных заболеваний соединительной ткани.
• Всем пациентам с подозрением на МДС и во время дальнейшего лечения не менее 1 раза в год рекомендуются определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1/2 (Human immunodeficiency virus HIV 1/2) в крови; молекулярно-биологическое исследование крови на вирус гепатита в (Hepatitis в virus) и на вирус гепатита с (Hepatitis с virus); определение антител к бледной трепонеме (Treponema pallidum) в крови; для исключения наличия сопутствующей патологии [1,2,4,5].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Для исключения цитопении, связанной с инфицированием ВИЧ, при выявлении положительных маркеров - начало противовирусной и антибактериальной терапии. При подозрении на наличие острого или хронического вирусного гепатита проводится определение репликации вирусов гепатита В и С в сыворотке крови. При выявлении положительных маркеров - начало противовирусной терапии.
• Пациентам с длительной цитопенией при наличии эпизодов субфебрильной или фебрильной лихорадки для верификации диагноза МДС, а также при проведении терапии МДС с целью исключения наличия сопутствующей патологии рекомендуются молекулярно-биологическое исследование крови на вирус простого герпеса (Herpes simplex virus); определение антител к вирусу простого герпеса (Herpes simplex virus) в крови; молекулярно-биологическое исследование крови на цитомегаловирус (Cytomegalovirus); определение антител классов M, G (IgM, IgG) к вирусу Эпштейна-Барр (Epstein-Barr virus) в крови [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. При выявлении положительных маркеров и наличии характерной клинической картины - начало противовирусной терапии.
• Всем пациентам с Нв<100 г/л и красным ростком менее 10% рекомендуется молекулярно-биологическое исследование периферической крови и/или пунктата костного мозга на парвовирус в19 (Parvovirus в19) для определения наличия инфицирования парвовирусом В19 [20].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4.
Комментарии. При выявлении положительных маркеров - начало специфической терапии.
• Пациентам с изолированной анемией, особенно в молодом возрасте, при наличии признаков гемолиза для верификации диагноза МДС рекомендуется количественная оценка соотношения типов гемоглобина для исключения врожденной гемолитической анемии [21].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Выполнение данного вида исследования возможно только в научных центрах и /или в рамках научных исследований.
• Пациентам, у которых при цитохимическом исследовании эритрокариоцитов определяются КС более чем в 15%, для исключения дефицита или избытка микроэлементов с целью диференциальной диагностики рекомендуется исследование уровней меди и цинка в сыворотке крови [22,23].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. При выявлении изменений - проведение их коррекции.
• Всем пациентам с цитопеническим синдромом, а также при длительном наблюдении, рекомендуется исследование уровней гормонов щитовидной железы и наличия антител (ТТГ, Т3, Т4 св., АТТПО, антитела к тиреоглобулину) для исключения гипотиреоза в рамках дифференциальной диагностики [24].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии. При выявлении изменений - проведение их коррекции.
• Всем пациентам для верификации диагноза, определения группы риска по прогностическим шкалам, выявления прогрессии заболевания в МДС с избытком бластов или в ОЛ, констатации достижения ремиссии или резистентности к проводимой терапии рекомендуются получение цитологического препарата костного мозга путем пункции грудины или подвздошой кости с аспирацией костного мозга и последующим цитологическим исследованием мазка КМ (миелограмма) с подсчетом состава КМ и оценка степени дисплазии в каждом ростке кроветворения. При получении «сухого» пунктата возможно использование отпечатков трепанобиоптата КМ [25-28].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Подсчет степени дисплазии необходим для верификации диагноза, впоследствии пересчитывать степень дисплазии необязательно.
• Пациентам, у которых при исследовании КМ выявлена дисплазия лишь в одном из ростков кроветворения менее чем в 10% клеток, нет увеличения количества бластов в периферической крови или КМ, КС составляют менее 15% от эритроидных предшественников и не выявлено цитогенетических аномалий, рекомендуется повторное исследование аспирата костного мозга (миелограмма) через 1-6 месяцев, в зависимости от динамики клинических проявлений заболевания, для окончательной верификации МДС [25-27].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Такие пациенты, как правило, имеют умеренную цитопению, и быстрое прогрессирование заболевания у них маловероятно.
• Всем пациентам для верификации диагноза МДС, выявления прогрессии заболевания и в ряде случаев для оценки эффективности терапии рекомендуется цитохимическое исследование микропрепаратов КМ для выявления и подсчета кольцевых сидеробластов от общего количества эритрокариоцитов [27-29].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. С указанной целью применяется реакция с берлинской лазурью. На основании полученных результатов производится определение варианта МДС и выбор тактики терапии.
• Всем пациентам рекомендуется цитогенетическое исследование (кариотип) клеток КМ для верификации диагноза МДС, определения группы риска в соответствии с критериями прогностических шкал, выявления клональной эволюции, констатации достижения цитогенетической ремиссии [9,30-38].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. В соответствии с выявленными изменениями кариотипа будет определяться вариант МДС и решаться вопрос о тактике терапии.
• Всем пациентам с нормальным кариотипом, повторным отсутствием митозов при выполнении стандартного цитогенетического исследования на момент верификации диагноза, при малом количестве митозов или малом количестве аномальных митозов, не позволяющим диагностировать аномалии кариотипа, для верификации диагноза МДС и определения группы прогноза, а также для оценки эффективности терапии МДС, при наличии возможности, рекомендуется молекулярно-генетическое исследование аспирата костного мозга с применением метода флуоресцентной гибридизации in situ (FISH) с зондами к 5-, 7-, 8-, 3-й и других хромосомам [39].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Выявление скрытых аномалий кариотипа помогает верифицировать вариант заболевания и определяет выбор тактики терапии. На сегодняшний день возможность выполнения данного вида исследования есть только в научных центрах или в ряде специализированных лабораторий.
• Всем пациентам рекомендуются получение гистологического препарата КМ (трепанобиопсия), в ряде случаев (при верификации диагноза МДС, при необъяснимом усугублении цитопенического синдрома) - билатеральное, и патолого-анатомическое исследование биопсийного (операционного) материала КМ для верификации диагноза МДС и динамического наблюдения [9,40-44].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
Комментарии. Гистологическая картина КМ позволяет проводить дифференциальный диагноз и в дальнейшем дифференцированно подходить к выбору тактики терапии.
• Всем пациентам на момент верификации МДС, а также в процессе лечения и прогрессии заболевания, в случаях, требующих более точной верификации изменений в КМ (наличие диспластичных мегакариоцитов, атипично расположенных незрелых предшественников и бластных клеток, степень фиброза стромы, характер лимфоидных скоплений) рекомендуется патолого-анатомическое исследование биопсийного (операционного) материала КМ с применением иммуногистохимических методов (ИГХ) [9,45-47].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
Комментарии. ИГХ исследования при МДС проводят на срезах парафиновых блоков трепанобиоптатов КМ. Антитела к сD34 применяют для визуализации и полуколичественной оценки клеток с бластной морфологией вне зон эндоста; антитела к сD61/СD42b для идентификации клеток мегакариоцитарного ростка, выявления мегакариобластов, мегакариоцитов небольших размеров с гиполобулярными ядрами, микроформ. При иммуногистохимческом исследовании можно выявить: снижение экспрессии TdT+, сD19+ и PAX5+, что характерно для МДС; при дифференциальной диагностике - признаки моноцитарной дифференцировки при «левом сдвиге» гранулоцитарного ростка с хроническим миеломоноцитарным лейкозом, заболеванием из группы МДС.
Рекомендуемая панель антител для иммуногистохимческого исследования при проведении дифференциальной диагностики МДС следующая:
- гранулоцитарный росток - миелопероксидаза (для МДС характерно снижение интенсивности экспрессии миелопероксидазы и количества положительных клеток);
- моноцитарный росток - сD14, сD68 (PG-M1), сD163, лизоцим;
- эритроидный росток - гемоглобин, сD71, гликофорин A или С;
- мегакариоцитарный росток - сD61, сD42b, сD34;
- незрелые клетки с бластной морфологией - сD117/CD34 (в сочетании с сD71 для визуализации незрелых эритроидных предшественников).
• Всем пациентам при подозрении на МДС и при прогрессии заболевания, при наличии возможности, в лаборатории рекомендуется исследование биологического материала КМ методом проточной цитофлуориметрии для определения принадлежности бластных клеток и выявления иммунологических признаков дисплазии, а также определения наличия минимальной резидуальной болезни [48-53].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 3).
Комментарии. Проточная цитометрия позволяет определить конкретные изменения клеток отдельных ростков кроветворения КМ. Ни один изолированный иммунофенотипический параметр не доказал свою диагностическую значимость для МДС, но с помощью анализа комбинаций отдельных признаков возможно отличить это заболевание от других видов цитопении. Однако, данный метод диагностики доступен только в Федеральных центрах или в рамках клинических исследований.
• Всем пациентам с подтвержденным диагнозом МДС при наличии возможности в лаборатории рекомендуется молекулярно-генетическое исследование крови или КМ для выявления мутаций генов (SF3B1, ТР53, ASXL1, ETV6, RUNX1, GATA2, DNMT3A, TET2, IDH1/2, FLT3) и определения прогноза заболевания [54-56].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
• Пациентам с МДС, протекающим с фиброзом стромы, рекомендуется молекулярно-генетическое исследование крови или КМ для выявления мутаций в генах (JAK2, сALR, MPL), определения прогноза заболевания и выбора тактики терапии [57,58].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
• Всем пациентам моложе 40 лет с подозрением на конституциональный характер аплазии кроветворения, предшествующей развитию МДС, рекомендуется исследование крови на тест с диэпоксибутаном для исключения анемии Фанкони [59].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
• Пациентам МДС из группы промежуточного-1, -2 и высокого риска по IPSS ( см раздел 7,1 данных рекомендаций), которые могут рассматриваться в качестве кандидатов для выполнения трансплантации аллогенных гемопоэтических стволовых клеток (алло-ТГСК) рекомендуется определение HLA-антигенов. [1,4,5,60].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Типирование пациентов с МДС и потенциальных родственных доноров КМ и ГКС по HLA-антигенам I и II класса проводится с целью поиска идентичных по антигенам тканевой совместимости пар для проведения трансплантации. Целесообразно также типирование реципиентов, не имеющих потенциальных родственных доноров, для осуществления поиска неродственного донора в российском и международном регистрах.
• Всем пациентам МДС рекомендуется определение основных групп по системе AB0, антигена D системы Резус (резус-фактор), фенотипа по антигенам с, c, E, e, сw, K, k и антиэритроцитарных антител, группы крови с фенотипом с целью подбора трансфузионных сред и минимизации трансфузионных реакций [61].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Учитывая высокую частоту трансфузий и развивающиеся впоследствии сенсибилизацию к донорским компонентам крови и эритроцитарный химеризм, проведение трансфузий эритроцитной массы следует проводить с учетом фенотипа.
• Всем пациентам с подозрением на МДС рекомендуется выполнение ультразвукового исследования (УЗИ) брюшной полости и забрюшинного пространства, УЗИ щитовидной железы, УЗИ органов малого таза для женщин и предстательной железы для мужчин, ЭхоКГ для определения сопутствующей патологии [1].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. УЗИ брюшной полости и забрюшинного пространства (печень, селезенка, поджелудочная железа, желчный пузырь, лимфатические узлы, в том числе и периферические) проводится при подозрении на МДС и в процессе лечения для выявления гепатоспленомегалии, лимфаденопатии и патологии других жизненно важных органов. Для исключения наличия патологии щитовидной железы (которая может протекать с анемией и тромбоцитопенией) проводят УЗИ щитовидной железы, УЗИ молочных желез или маммографию - для исключения новообразования; ЭхоКГ для оценки состояния сердечно-сосудистой системы при подозрении на МДС и в процессе лечения.
• Всем пациентам с подозрением на МДС рекомендуется проведение компьютерной (КТ) или магнитно-резонансной томографии (МРТ) головы для исключения патологии ЦНС (в частности новообразований ЦНС), которая может сопровождаться цитопеническим синдромом [62].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Всем пациентам с подозрением на МДС и на всех последующих этапах лечения рекомендуется выполнить: рентгенографию грудной клетки в 2 проекциях или КТ грудной клетки (для исключения поражения легочной ткани и органов средостения как воспалительного, так и невоспалительного характера) [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Всем пациентам с подозрением на МДС рекомендуется выполнить эзофагогастродуоденоскопию (ЭГДС) с исследованием на наличие H. pylori для исключения хронических заболеваний или новообразований пищевода, желудка, 12-перстной кишки [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Всем пациентам с подозрением на МДС низкого риска ( см раздел 7,1 данных рекомендаций) рекомендуется выполнение колоноскопии для исключения хронических заболеваний и новообразований ЖКТ, которые могут сопровождаться цитопеническим синдромом [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Всем пациентам с подозрением на МДС и в процессе терапии рекомендуется проведение ЭКГ для оценки состояния сердечно-сосудистой системы [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Для верификации диагноза МДС следует учитывать набор необходимых и решающих критериев.
Необходимые критерии.
• Стабильная цитопения в 1 или более ростках в течение ≥4 месяцев, в частности:
Уровень гемоглобина <110 г/л, количество нейтрофилов <1,8×109/л, тромбоцитов - <100×109/л.
• Отсутствие других гематологических и негематологических заболеваний, которые протекают с цитопениями.
Решающие критерии.
• Дисплазия ≥10% от всех клеток эритроидного и/или гранулоцитарного, и/или мегакариоцитарного ростков, выявленная при морфологическом исследовании костного мозга.
• ≥15% КС или ≥5% КС в сочетании с мутацией SF3B1.
• 5-19% бластных клеток в КМ или 2-19% бластных клеток в периферической крови.
• Типичные аномалии кариотипа (-7, 5q- ), выявленные при стандартном цитогенетическом исследовании или методом FISH.
Дополнительные критерии.
Если есть необходимые критерии (1), но нет решающих критериев (2), но есть клиническая картина, обусловленная макроцитарной анемией и трансфузионной зависимостью, то подтверждением диагноза могут быть:
● Атипичный иммунофенотип клеток КМ со множественными МДС-ассоциированными аберрациями, выявленный при иммунофенотипировании и подтверждающий моноклональную популяцию эритроидных и миелоидных клеток.
● Изменения в гистологической картине КМ, в том числе и при иммуногистохимическом исследовании, подтверждающие МДС [9].
Диагноз МДС подтверждают и при менее значимой цитопении (например, гемоглобин 115 г/л, количество тромбоцитов >100×109/л), если при цитогенетическом исследовании КМ выявлены достоверные изменения кариотипа, характерные для МДС.
Признаки миелодисплазии могут выявляться в КМ или периферической крови не только при МДС, но и при других заболеваниях неклонального характера.
1. Дизэритропоэз может наблюдаться при:
• В12/фолатдефицитных анемиях;
• врожденной дизэритропоэтической анемии;
• аутоиммунных гемолитических анемиях;
• пароксизмальной ночной гемоглобинурии (ПНГ);
• алкогольной интоксикации;
• вирусных инфекциях (гепатиты В и С, вирус иммунодефицита человека (ВИЧ), вирус Эпштейна-Барр (ЭБВ), парвовирус в19);
• инфекционных заболеваниях (милиарный туберкулез, малярия, лейшманиоз);
• отравлении бензином, свинцом и другими тяжелыми металлами;
• как проявление паранеопластической реакции, в том числе при вовлечении КМ при лимфомах/лейкозах;
• аутоиммунных заболеваниях (системная красная волчанка, аутоиммунный тиреоидит);
• дефиците меди и/или избыточном поступлении цинка с пищей [10,11].
2. Дисгранулопоэз может наблюдаться:
• при использовании лекарственных препаратов (человеческий рекомбинантный гранулоцитарный колониестимулирующий фактор (Г-КСФ), иммунодепрессанты);
• при вирусных инфекциях (ВИЧ, ЭБВ);
• как проявление паранеопластической реакции;
• после химиотерапии (ХТ) и в период восстановления КМ.
3. Дисмегакариоцитопоэз может наблюдаться:
• при ВИЧ-инфекции;
• реактивном/паранеопластическом миелофиброзе;
• после трансплантации костного мозга (ТКМ) и проведенной химиотерапии.
Очень важно при проведении дифференциальной диагностики МДС учитывать анамнестические данные об имеющихся хронических заболеваниях, которые могут протекать с цитопеническим синдромом, предшествующих химио- или лучевой терапии, иммунотерапии, лечении препаратами радиоактивного йода, профессиональных вредностях, связанных с воздействием вредных веществ (особенно бензола), употреблении алкоголя, курении, склонности к спонтанным кровотечениям и инфекциям. У молодых пациентов необходимо принять во внимание состояния, указывающие на наследственные нарушения гемопоэза, такие как анемия Фанкони и заболевания, связанные с нарушением длины теломер (наследственный дискератоз ). Для пожилых пациентов необходимо исключить вторичный характер изменений, в первую очередь ассоциированный с солидными опухолями. При отсутствии увеличения количества бластных клеток и/или характерных аномалий кариотипа диагноз МДС является диагнозом исключения, требующим тщательного и пристального обследования и динамического исследования костного мозга.
2,1 Жалобы и анамнез.
У всех пациентов при подозрении на МДС с целью уточнения диагноза и выявления клинически значимых сопутствующих заболеваний при сборе жалоб и анамнеза рекомендуется обращать внимание на время появления первых жалоб, динамику развития заболевания, наличие сопутствующей патологии, профессиональные вредности и условия жизни пациента, ранее проводимую терапию по поводу других заболеваний (особенно онкогематологических, аутоиммунных ) [1-5].Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. При МДС специфических жалоб не существует. Наиболее часто поводом для обращения являются анемические жалобы (слабость, утомляемость, снижение толерантности к физическим нагрузкам), реже - геморрагический синдром и инфекционные осложнения; продолжительность анамнеза от 1 месяца до нескольких лет.
2,2 Физикальное обследование.
• Всем пациентам с подозрением на МДС или подтвержденным МДС рекомендуется проводить физикальное обследование для верификации диагноза и динамического наблюдения [1-4].Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии: при физикальном осмотре необходимо оценивать: состояние кожных покровов, слизистых; наличие или отсутствие признаков геморрагического и отечного синдрома; специфического поражения кожи, гепатоспленомегалии, лимфоаденопатии; признаков дисфункции ЦНС, сердечно-сосудистой, легочной, мочевыделительной, эндокринной и костно-суставной систем, органов желудочно-кишечного тракта. Для расчета площади поверхности тела необходимо измерение роста и массы тела, и перед каждым курсом терапии - веса пациента для актуализации данных.
2,3 Лабораторные диагностические исследования.
Ведущими симптомами МДС являются цитопении, которые диагностируют при стойком снижении гематологических показателей ниже пороговых значений: Hb <110 г/л и/или абсолютного числа нейтрофилов (АЧН) <1,8×109/л, и/или тромбоцитов <100×109/л. Все диагностические процедуры направлены на исключение реактивных цитопений или других клональных заболеваний кроветворной системы.Спектр лабораторных исследований, который поможет в верификации диагноза МДС, представлен ниже.
После полного терапевтического обследования пациента, исключившего «вторичный» характер цитопении, необходимо проведение гематологического обследования, которое включает в себя:
• пункцию костного мозга с исследованием аспирата КМ:
- цитологическое исследование КМ для выявления качественных и количественных изменений в клеточном составе КМ;
- цитохимическое исследование клеток эритроидного ряда на наличие кольцевых форм сидеробластов;
- цитогенетическое исследование для определения кариотипа;
- иммунофенотипическое исследование КМ для выявления цитометрических признаков дисмиелоплэза;
- молекулярное исследование для выявления особенностей заболевания;
• трепанобиопсию КМ с последующим гистологическим и при необходимости иммуногистохимическим исследованием КМ.
Первичное подтверждение МДС целесообразно проводить в специализированных гематологических центрах (отделениях). Для адекватной верификации диагноза и оценки динамики течения болезни требуются повторные исследования КМ через несколько недель, месяцев или даже лет.
Диагноз МДС является правомочным, если после 4 месцев наблюдения не было диагностировано любое другое гематологическое или негематологическое заболевание, которое могло бы объяснить наличие цитопении.
Для верификации диагноза, определения варианта заболевания и выбора тактики терапии необходимо провести полное терапевтическое и гематологическое обследование [1-5].
• Всем пациентам при подозрении на МДС, а также после верификации заболевания в течение всего периода наблюдения и лечения рекомендуется выполнение общего (клинического) анализа крови развернутого с подсчетом лейкоцитарной формулы, с подсчетом количества тромбоцитов и ретикулоцитов на автоматическом анализаторе с целью определения принадлежности к группе риска ( см раздел 7,1 данных рекомендаций) и выбора тактики лечения [12].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 2).
Комментарии: выявленные изменения (гемоглобин <110 г/л и/или абсолютное число нейтрофилов <1,8×109/л и/или тромбоцитов - <100×109/л при наличии признаков дисмиелопоэза и других критериев МДС) позволят верифицировать диагноз МДС, определить принадлежность к группе риска и помогут в выборе тактики терапии. Частота исследования зависит от варианта МДС, клинических проявлений и проводимой терапии и может колебаться от ежедневного исследования до ежеквартального. При частом определении, особенно в период проведения терапии, возможно выполнение клинического анализа крови на автоматическом анализаторе, без подсчета лейкоцитарной формулы в ручном режиме.
При тромбоцитопении целесообразен пересчет по методу Фонио, особенно на момент верификации диагноза МДС, так как при наличии гигантских форм тромбоцитов возможно заниженное количество тромбоцитов при подсчете на автоматическом анализаторе.
• Всем пациентам при подозрении на МДС, а также после верификации заболевания в течение всего периода наблюдения и лечения МДС рекомендуется выполнение общего (клинического) анализа мочи для диагностики сопутствующей патологии, а также для оценки развития нефротоксичности на фоне проводимой терапии [1,2].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Частота исследования зависит от варианта МДС, клинических проявлений и проводимой терапии, и может колебаться от ежедневного исследования до ежегодного.
• Всем пациентам при подозрении на МДС, после верификации заболевания в течение всего периода наблюдения и лечения рекомендуется выполнение биохимического общетерапевтичекого анализа крови с определением уровня общего белка, альбуминов и глобулинов, мочевины, креатинина, билирубина общего, прямого и непрямого; аланинаминотрансферазы, аспартатаминотрансферазы, щелочной фосфатазы, лактатдегидрогеназы, уровня холестерина, триглицеридов, глюкозы для выявления сопутствующей патологии и определения тактики терапии МДС [1,2,4,5].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Верификация отклонений от нормальных значений поможет определить объем опухолевой массы, наличие признаков гемолиза и сопутствующей патологии, а также оценить развитие побочных явлений на фоне проводимой терапии. Частота исследования зависит от варианта МДС, клинических проявлений и проводимой терапии и может колебаться от ежедневного исследования до ежеквартального.
• Всем пациентам при подозрении на МДС, а также после верификации заболевания, во время всего периода наблюдения и лечения рекомендуется исследование сывороточных показателей метаболизма железа (железо, общая железосвязывающая способность сыворотки, ферритин, трансферрин, насыщение трансферрина железом), с периодичностью 1 раз в 3-6 месяцев для оценки наличия или отсутствия дефицита железа, а также определения исходного уровня ферритина сыворотки крови и его изменения на фоне терапии, своевременного назначения хелаторной терапии и оценки ее эффективности [1,2,4,5].
Комментарии. При повышении ферритина сыворотки целесообразно определять концентрацию С-реактивного белка (СРБ) для исключения воспалительного характера изменений.
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
• Всем пациентам при подозрении на МДС, после верификации диагноза в течение всего периода наблюдения и лечения рекомендуется определение уровня витамина В12 (цианокобаламин) и фолиевой кислоты в сыворотке крови для оценки дефицита витаминов группы В и назначения соответствующей терапии при их дефиците [1,2,4,5].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. При проведении терапии МДС целесообразно определять значения витамина В12 и фолиевой кислоты в сыворотке крови от 1 до 4 раз в год.
• Всем пациентам при верификации диагноза МДС из группы низкого риска ( см раздел 7,1 данных рекомендаций) рекомендуется, до начала трансфузионной терапии эритроцитсодержащими компонентами, исследование уровня эритропоэтина крови для определения тактики терапии, в частности, возможности назначения эритропоэзстимулирующих препаратов (ЭПСП) для пациентов с анемиями [13].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 2).
• Всем пациентам для верификации диагноза МДС и на всем протяжении наблюдения при появлении клинико-лабораторной картины развития гемолитической анемии рекомендуется выполнение прямой пробы Кумбса и исследование уровня гаптоглобина крови [14].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 3).
Комментарии. При появлении клинико-лабораторной картины развития гемолитической анемии необходимо исключить аутоиммунный характер изменений.
• Пациентам с количеством бластных клеток в КМ менее 5%, а также при наличии клинико-лабораторных признаков внутрисосудистого гемолиза при верификации диагноза МДС, а также при их появлении в период наблюдения и лечения рекомендуется исследование крови методом проточной цитофлуориметрии для выявления клона клеток пароксизмальной ночной гемоглобинурии (ПНГ) [15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. Наличие ПНГ-клона у пациентов с МДС определяется в 18-25% случаев, и размер клона может варьировать от минорного до клинически значимого. При обнаружении тромботических осложнений пациентам с ПНГ-клоном может потребоваться соответствующая терапия.
• Всем пациентам при верификации МДС рекомендуется исследование коагулограммы (АЧТВ, протромбин, фибриноген, агрегация тромбоцитов) во время проведения специфической терапии, перед инвазивными вмешательствами (стернальной пункцией, трепанобиопсией, установкой центрального венозного катетера, оперативными вмешательствами), для оценки состояния свертывающей системы крови, а также белок-синтетической функции печени [1,2,4,5].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. При выявлении изменений в свертывающей системе крови проводится их коррекция.
• Всем пациентам с подозрением на МДС, а также подтвержденным диагнозом МДС при развитии тяжелых инфекционных осложнений во время проведения специфической терапии рекомендуется иммунохимическое исследование белков сыворотки с определением уровня иммуноглобулинов классов G, A, M, парапротеинов, криоглобулинов, С-реактивного белка [16-18].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. Выявленные изменения позволят определить тактику сопроводительной терапии на разных этапах проведения специфической терапии МДС.
• Всем пациентам с подозрением на МДС, а также при появлении симптомов, характерных для аутоиммунных заболеваний соединительной ткани, рекомендуется исследование маркеров воспаления соединительной ткани (антистрептолизин-О (АСЛ-О), ревматоидный фактор, анти-ДНК) для диагностики аутоиммунных заболеваний [19].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Аутоиммунные заболевания соединительной ткани нередко протекают с цитопеническим синдромом, что требует проведения дифференциальной диагностики МДС, в то же время при МДС в 10% случаев выявляются симптомы и маркеры аутоиммунных заболеваний соединительной ткани.
• Всем пациентам с подозрением на МДС и во время дальнейшего лечения не менее 1 раза в год рекомендуются определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1/2 (Human immunodeficiency virus HIV 1/2) в крови; молекулярно-биологическое исследование крови на вирус гепатита в (Hepatitis в virus) и на вирус гепатита с (Hepatitis с virus); определение антител к бледной трепонеме (Treponema pallidum) в крови; для исключения наличия сопутствующей патологии [1,2,4,5].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Для исключения цитопении, связанной с инфицированием ВИЧ, при выявлении положительных маркеров - начало противовирусной и антибактериальной терапии. При подозрении на наличие острого или хронического вирусного гепатита проводится определение репликации вирусов гепатита В и С в сыворотке крови. При выявлении положительных маркеров - начало противовирусной терапии.
• Пациентам с длительной цитопенией при наличии эпизодов субфебрильной или фебрильной лихорадки для верификации диагноза МДС, а также при проведении терапии МДС с целью исключения наличия сопутствующей патологии рекомендуются молекулярно-биологическое исследование крови на вирус простого герпеса (Herpes simplex virus); определение антител к вирусу простого герпеса (Herpes simplex virus) в крови; молекулярно-биологическое исследование крови на цитомегаловирус (Cytomegalovirus); определение антител классов M, G (IgM, IgG) к вирусу Эпштейна-Барр (Epstein-Barr virus) в крови [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. При выявлении положительных маркеров и наличии характерной клинической картины - начало противовирусной терапии.
• Всем пациентам с Нв<100 г/л и красным ростком менее 10% рекомендуется молекулярно-биологическое исследование периферической крови и/или пунктата костного мозга на парвовирус в19 (Parvovirus в19) для определения наличия инфицирования парвовирусом В19 [20].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4.
Комментарии. При выявлении положительных маркеров - начало специфической терапии.
• Пациентам с изолированной анемией, особенно в молодом возрасте, при наличии признаков гемолиза для верификации диагноза МДС рекомендуется количественная оценка соотношения типов гемоглобина для исключения врожденной гемолитической анемии [21].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Выполнение данного вида исследования возможно только в научных центрах и /или в рамках научных исследований.
• Пациентам, у которых при цитохимическом исследовании эритрокариоцитов определяются КС более чем в 15%, для исключения дефицита или избытка микроэлементов с целью диференциальной диагностики рекомендуется исследование уровней меди и цинка в сыворотке крови [22,23].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. При выявлении изменений - проведение их коррекции.
• Всем пациентам с цитопеническим синдромом, а также при длительном наблюдении, рекомендуется исследование уровней гормонов щитовидной железы и наличия антител (ТТГ, Т3, Т4 св., АТТПО, антитела к тиреоглобулину) для исключения гипотиреоза в рамках дифференциальной диагностики [24].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии. При выявлении изменений - проведение их коррекции.
• Всем пациентам для верификации диагноза, определения группы риска по прогностическим шкалам, выявления прогрессии заболевания в МДС с избытком бластов или в ОЛ, констатации достижения ремиссии или резистентности к проводимой терапии рекомендуются получение цитологического препарата костного мозга путем пункции грудины или подвздошой кости с аспирацией костного мозга и последующим цитологическим исследованием мазка КМ (миелограмма) с подсчетом состава КМ и оценка степени дисплазии в каждом ростке кроветворения. При получении «сухого» пунктата возможно использование отпечатков трепанобиоптата КМ [25-28].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Подсчет степени дисплазии необходим для верификации диагноза, впоследствии пересчитывать степень дисплазии необязательно.
• Пациентам, у которых при исследовании КМ выявлена дисплазия лишь в одном из ростков кроветворения менее чем в 10% клеток, нет увеличения количества бластов в периферической крови или КМ, КС составляют менее 15% от эритроидных предшественников и не выявлено цитогенетических аномалий, рекомендуется повторное исследование аспирата костного мозга (миелограмма) через 1-6 месяцев, в зависимости от динамики клинических проявлений заболевания, для окончательной верификации МДС [25-27].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Такие пациенты, как правило, имеют умеренную цитопению, и быстрое прогрессирование заболевания у них маловероятно.
• Всем пациентам для верификации диагноза МДС, выявления прогрессии заболевания и в ряде случаев для оценки эффективности терапии рекомендуется цитохимическое исследование микропрепаратов КМ для выявления и подсчета кольцевых сидеробластов от общего количества эритрокариоцитов [27-29].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. С указанной целью применяется реакция с берлинской лазурью. На основании полученных результатов производится определение варианта МДС и выбор тактики терапии.
• Всем пациентам рекомендуется цитогенетическое исследование (кариотип) клеток КМ для верификации диагноза МДС, определения группы риска в соответствии с критериями прогностических шкал, выявления клональной эволюции, констатации достижения цитогенетической ремиссии [9,30-38].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. В соответствии с выявленными изменениями кариотипа будет определяться вариант МДС и решаться вопрос о тактике терапии.
• Всем пациентам с нормальным кариотипом, повторным отсутствием митозов при выполнении стандартного цитогенетического исследования на момент верификации диагноза, при малом количестве митозов или малом количестве аномальных митозов, не позволяющим диагностировать аномалии кариотипа, для верификации диагноза МДС и определения группы прогноза, а также для оценки эффективности терапии МДС, при наличии возможности, рекомендуется молекулярно-генетическое исследование аспирата костного мозга с применением метода флуоресцентной гибридизации in situ (FISH) с зондами к 5-, 7-, 8-, 3-й и других хромосомам [39].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Выявление скрытых аномалий кариотипа помогает верифицировать вариант заболевания и определяет выбор тактики терапии. На сегодняшний день возможность выполнения данного вида исследования есть только в научных центрах или в ряде специализированных лабораторий.
• Всем пациентам рекомендуются получение гистологического препарата КМ (трепанобиопсия), в ряде случаев (при верификации диагноза МДС, при необъяснимом усугублении цитопенического синдрома) - билатеральное, и патолого-анатомическое исследование биопсийного (операционного) материала КМ для верификации диагноза МДС и динамического наблюдения [9,40-44].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
Комментарии. Гистологическая картина КМ позволяет проводить дифференциальный диагноз и в дальнейшем дифференцированно подходить к выбору тактики терапии.
• Всем пациентам на момент верификации МДС, а также в процессе лечения и прогрессии заболевания, в случаях, требующих более точной верификации изменений в КМ (наличие диспластичных мегакариоцитов, атипично расположенных незрелых предшественников и бластных клеток, степень фиброза стромы, характер лимфоидных скоплений) рекомендуется патолого-анатомическое исследование биопсийного (операционного) материала КМ с применением иммуногистохимических методов (ИГХ) [9,45-47].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
Комментарии. ИГХ исследования при МДС проводят на срезах парафиновых блоков трепанобиоптатов КМ. Антитела к сD34 применяют для визуализации и полуколичественной оценки клеток с бластной морфологией вне зон эндоста; антитела к сD61/СD42b для идентификации клеток мегакариоцитарного ростка, выявления мегакариобластов, мегакариоцитов небольших размеров с гиполобулярными ядрами, микроформ. При иммуногистохимческом исследовании можно выявить: снижение экспрессии TdT+, сD19+ и PAX5+, что характерно для МДС; при дифференциальной диагностике - признаки моноцитарной дифференцировки при «левом сдвиге» гранулоцитарного ростка с хроническим миеломоноцитарным лейкозом, заболеванием из группы МДС.
Рекомендуемая панель антител для иммуногистохимческого исследования при проведении дифференциальной диагностики МДС следующая:
- гранулоцитарный росток - миелопероксидаза (для МДС характерно снижение интенсивности экспрессии миелопероксидазы и количества положительных клеток);
- моноцитарный росток - сD14, сD68 (PG-M1), сD163, лизоцим;
- эритроидный росток - гемоглобин, сD71, гликофорин A или С;
- мегакариоцитарный росток - сD61, сD42b, сD34;
- незрелые клетки с бластной морфологией - сD117/CD34 (в сочетании с сD71 для визуализации незрелых эритроидных предшественников).
• Всем пациентам при подозрении на МДС и при прогрессии заболевания, при наличии возможности, в лаборатории рекомендуется исследование биологического материала КМ методом проточной цитофлуориметрии для определения принадлежности бластных клеток и выявления иммунологических признаков дисплазии, а также определения наличия минимальной резидуальной болезни [48-53].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 3).
Комментарии. Проточная цитометрия позволяет определить конкретные изменения клеток отдельных ростков кроветворения КМ. Ни один изолированный иммунофенотипический параметр не доказал свою диагностическую значимость для МДС, но с помощью анализа комбинаций отдельных признаков возможно отличить это заболевание от других видов цитопении. Однако, данный метод диагностики доступен только в Федеральных центрах или в рамках клинических исследований.
• Всем пациентам с подтвержденным диагнозом МДС при наличии возможности в лаборатории рекомендуется молекулярно-генетическое исследование крови или КМ для выявления мутаций генов (SF3B1, ТР53, ASXL1, ETV6, RUNX1, GATA2, DNMT3A, TET2, IDH1/2, FLT3) и определения прогноза заболевания [54-56].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
• Пациентам с МДС, протекающим с фиброзом стромы, рекомендуется молекулярно-генетическое исследование крови или КМ для выявления мутаций в генах (JAK2, сALR, MPL), определения прогноза заболевания и выбора тактики терапии [57,58].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
• Всем пациентам моложе 40 лет с подозрением на конституциональный характер аплазии кроветворения, предшествующей развитию МДС, рекомендуется исследование крови на тест с диэпоксибутаном для исключения анемии Фанкони [59].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
• Пациентам МДС из группы промежуточного-1, -2 и высокого риска по IPSS ( см раздел 7,1 данных рекомендаций), которые могут рассматриваться в качестве кандидатов для выполнения трансплантации аллогенных гемопоэтических стволовых клеток (алло-ТГСК) рекомендуется определение HLA-антигенов. [1,4,5,60].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Типирование пациентов с МДС и потенциальных родственных доноров КМ и ГКС по HLA-антигенам I и II класса проводится с целью поиска идентичных по антигенам тканевой совместимости пар для проведения трансплантации. Целесообразно также типирование реципиентов, не имеющих потенциальных родственных доноров, для осуществления поиска неродственного донора в российском и международном регистрах.
• Всем пациентам МДС рекомендуется определение основных групп по системе AB0, антигена D системы Резус (резус-фактор), фенотипа по антигенам с, c, E, e, сw, K, k и антиэритроцитарных антител, группы крови с фенотипом с целью подбора трансфузионных сред и минимизации трансфузионных реакций [61].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Учитывая высокую частоту трансфузий и развивающиеся впоследствии сенсибилизацию к донорским компонентам крови и эритроцитарный химеризм, проведение трансфузий эритроцитной массы следует проводить с учетом фенотипа.
2,4 Инструментальные диагностические исследования.
Инструментальные методы исследования позволяют проводить дифференциальную диагностику цитопенического синдрома и выявить наличие сопутствующей патологии при МДС [1-5].• Всем пациентам с подозрением на МДС рекомендуется выполнение ультразвукового исследования (УЗИ) брюшной полости и забрюшинного пространства, УЗИ щитовидной железы, УЗИ органов малого таза для женщин и предстательной железы для мужчин, ЭхоКГ для определения сопутствующей патологии [1].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. УЗИ брюшной полости и забрюшинного пространства (печень, селезенка, поджелудочная железа, желчный пузырь, лимфатические узлы, в том числе и периферические) проводится при подозрении на МДС и в процессе лечения для выявления гепатоспленомегалии, лимфаденопатии и патологии других жизненно важных органов. Для исключения наличия патологии щитовидной железы (которая может протекать с анемией и тромбоцитопенией) проводят УЗИ щитовидной железы, УЗИ молочных желез или маммографию - для исключения новообразования; ЭхоКГ для оценки состояния сердечно-сосудистой системы при подозрении на МДС и в процессе лечения.
• Всем пациентам с подозрением на МДС рекомендуется проведение компьютерной (КТ) или магнитно-резонансной томографии (МРТ) головы для исключения патологии ЦНС (в частности новообразований ЦНС), которая может сопровождаться цитопеническим синдромом [62].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Всем пациентам с подозрением на МДС и на всех последующих этапах лечения рекомендуется выполнить: рентгенографию грудной клетки в 2 проекциях или КТ грудной клетки (для исключения поражения легочной ткани и органов средостения как воспалительного, так и невоспалительного характера) [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Всем пациентам с подозрением на МДС рекомендуется выполнить эзофагогастродуоденоскопию (ЭГДС) с исследованием на наличие H. pylori для исключения хронических заболеваний или новообразований пищевода, желудка, 12-перстной кишки [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Всем пациентам с подозрением на МДС низкого риска ( см раздел 7,1 данных рекомендаций) рекомендуется выполнение колоноскопии для исключения хронических заболеваний и новообразований ЖКТ, которые могут сопровождаться цитопеническим синдромом [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Всем пациентам с подозрением на МДС и в процессе терапии рекомендуется проведение ЭКГ для оценки состояния сердечно-сосудистой системы [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
2,5 Иные диагностические исследования.
• Всем пациентам с подозрением на МДС, в процессе наблюдения и лечения пациентов с МДС при наличии показаний рекомендуются консультации врачей-специалистов (офтальмолога, невролога, кардиолога, гинеколога, уролога, гастроэнтеролога, в том числе специализирующегося на заболеваниях печени (гепатолога), ревматолога, эндокринолога, онколога, в том числе специализирующегося на раке молочной железы (маммолога), оториноларинголога) для диагностики сопутствующей патологии [2].Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
|
|
Лечение
Миелодиспластические синдромы являются чрезвычайно гетерогенной группой заболеваний, начиная от форм с почти нормальной продолжительностью жизни и заканчивая вариантами, сходными по течению с ОМЛ. Риск-адаптированная стратегия лечения является обязательным условием при такой разнородности. Прогностические факторы можно разделить на которые касаются характеристик самого пациента, которые определяются особенностями конкретного варианта МДС.
К сожалению, необходимо признать, что в настоящее время нет универсальной прогностической шкалы, которая включала бы все значимые для МДС параметры (морфологический вариант, ЛДГ, β2-микроглобулин, ферритин ), и в этой связи при принятии решения о выборе тактики терапии можно оценивать прогноз сразу по нескольким шкалам (IPSS, IPSS-R, WPSS) ( см раздел 7,1 данных рекомендаций). Научные доказательства эффективности и безопасности доступных терапевтических опций получены в клинических исследованиях (КИ), в которых стратификация пациентов проводилась на основе системы IPSS, а в последние годы и на основе IPSS-R. Как следствие, все фактические рекомендации по лечению основываются на разделении пациентов на группы именно согласно IPSS и IPSS-R, что позволяет российскому экспертному сообществу рекомендовать их в качестве базового инструмента при формулировании диагноза и выборе терапевтического подхода. Также следует еще раз подчеркнуть, что для формирования более четкого представления о течении заболевания и выбора оптимального терапевтического воздействия настоятельно рекомендуется выполнять повторное обследование пациентов, а не основываться на единичных результатах. Шкалы риска представлены в разделе 7,1 данных рекомендаций [1,2,30,63,64].
Для пациентов с неоцененным в силу технических причин кариотипом при выборе терапевтического режима следует принимать во внимание морфологический вариант МДС по классификации ВОЗ, количество бластных клеток в КМ и динамику их изменения, клеточность КМ и тяжесть цитопений [1].
Выбор терапии зависит от возраста пациента, варианта МДС, принадлежности к группе риска, наличия и тяжести сопутствующей патологии, наличия HLA-совместимого донора. На сегодняшний день рекомендуется использовать как шкалу IPSS, так и IPSS-R для более точного определения прогноза заболевания.
В терапии МДС с учетом особенностей патогенеза и разнородности заболевания существует несколько направлений, однако наиболее эффективными и признанными во всем мире являются:
- симптоматическая терапия:
- заместительная терапия компонентами крови (донорские эритроциты, донорские тромбоциты, свежезамороженная плазма),.
- хелаторная терапия,.
- стимуляторы гемопоэза,.
- антибактериальная терапия;
- цитостатическая терапия:
- ПХТ по программам лечения ОМЛ,.
- низкодозная ХТ,.
- гипометилирующие препараты;
- иммуносупрессивная и иммуномодулирующая терапия:
- АТГ,.
- ЦСА,.
- леналидомид,.
- спленэктомия;
- аллогенная трансплантация гемопоэтических стволовых клеток (алло-ТГСК) [1-5].
Единственным методом биологического излечения является ТГСК, однако только в 5-10% случаев удается реализовать эту программу, в связи с отсутствием HLA-идентичного донора, соматическим статусом и возрастом пациента, а так же особенностями МДС.
При лечении пациентов с МДС допускается сочетание выше перечисленных видов терапии, а также ее последовательное назначение в связи с неэффективностью и/или прогрессией заболевания. Так, у одного пациента возможно проведение ИСТ и при прогрессии в МДС-ИБ-1 или ИБ-2 - назначение гипометилирующих препаратов или ПХТ.
Неоднородность МДС осложняет также и оценку ответа на терапию. В 2000 г. Международная рабочая группа (IWG) определила стандартизованные критерии ответа при МДС. В последующем они были пересмотрены и обновлены в 2006 г. ( см Приложение Г1). Критерии IWG определяют различные аспекты ответа с учетом целей лечения и включают в себя ПР и ЧР, цитогенетический ответ, гематологические улучшения и качество жизни. Использование этих критериев рекомендовано как для клинической практики, так и при проведении КИ [65].
• Пациентам МДС из группы низкого и промежуточного-1 риска по шкале IPSS ( см раздел 7,1 данных рекомендаций) и очень низкого и низкого риска по шкале IPSS-R ( см раздел 7,1 данных рекомендаций) с бессимптомной цитопенией не рекомендуется специфическое лечение, а показано динамическое наблюдение пациентов - тактика, называемая «наблюдай и жди», с целью контроля за развитием заболевания [1-5].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Взрослые пациенты с первичным МДС из группы низкого риска с бессимптомной цитопенией, не требующей проведения заместительной терапии компонентами крови, не нуждаются в лечении и лишь требуют регулярного обследования. Выжидательная стратегия может измениться в будущем, в случае разработки безопасных, менее агрессивных или таргетных методов лечения, способных влиять на прогноз заболевания. Необходимо подчеркнуть, что пациенты и члены их семьи должны понимать, что безопасность наблюдательного подхода зависит от регулярности мониторинга. Целью динамического наблюдения является раннее распознавание признаков усугубления цитопении, появления трансфузионной зависимости, увеличения числа бластных клеток в крови или КМ, а также оценка эволюции кариотипа.
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарии. Данные о показаниях к использованию трансфузии эритроцитов при МДС носят ограниченный характер. Зависимость от заместительной терапии эритроцитной массой у пациентов с МДС ассоциируется с плохим прогнозом и, как правило, объясняется более агрессивным характером течения болезни, наличием тяжелой анемией и токсичностью, связанной с трансфузиями. Уровень гемоглобина ниже 90 г/л для мужчин и 80 г/л для женщин является независимым фактором прогноза, связанным с сокращением ОВ и высоким риском фатальных сердечно-сосудистых осложнений.
Никакой конкретный уровень гемоглобина не может быть рекомендован в качестве порогового и определяющего показания к трансфузионной поддержке. Решение следует принимать на основании имеющихся у пациента симптомов и сопутствующих заболеваний. Формализуя вышесказанное, Экспертная группа по диагностике и лечению пациентов с МДС рекомендует выполнение трансфузий эритроцитсодержащих компонентов при снижении гемоглобина ниже 85-80 г/л и клиническими симптомами умеренной анемии. Трансфузии донорских эритроцитов необходимо проводить с учетом фенотипа по резус-фактору.
• Пациентам МДС при развитии критической тромбоцитопении (<10-20×109/л) рекомендуется проведение заместительной терапии тромбоцитными концентратами для профилактики геморрагических осложнений, а при их наличии и при более высоких показателях тромбоцитов, с целью купирования геморрагических осложнений [1-5].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Уровень тромбоцитов, при котором у пациентов с МДС возникают геморрагические осложнения, четко не определен и варьирует от пациента к пациенту. Имеющиеся данные о показаниях к трансфузии тромбоцитов при МДС крайне ограничены.
Профилактическая трансфузия тромбоцитов рекомендуется пациентам с уровнем тромбоцитов ниже 10,0×109/л или при уровне ниже 20,0×109/л при наличии любого фактора риска для развития кровотечения (лихорадка, инфекция, быстрое снижение тромбоцитов, инвазивные процедуры), при условии, что тромбоцитопения приходящая. Многолетняя тромбоцитопения без геморрагического синдрома не нуждается в регулярных профилактических трансфузиях тромбоцитов.
• Пациентам с МДС из группы низкого риска и промежуточного-1 риска по шкале IPSS и группы очень низкого, низкого и промежуточного риска по шкале IPSS-R ( см раздел 7,1 данных рекомендаций); всем кандидатам на проведение алло-ТГСК; пациентам с МДС из группы промежуточного-2 и высокого риска по шкале IPSS и из группы промежуточного, высокого и очень высокого риска по шкале IPSS-R при достижении ремиссии МДС, после трансфузии 10-20 доз донорских эритроцитов, при повышении сывороточного ферритина более 1000 нг/мл рекомендуется проведение хелаторной терапии деферазироксом** для устранения избыточного накопления железа [67-74].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. У пациентов, которым регулярно проводятся трансфузии эритроцитной массы, неизменно развивается вторичная перегрузка железом. Одна единица эритроцитной массы содержит от 200 до 250 мг железа, а перегрузка может возникнуть уже после 10-20 переливаний. Согласно Российским и международным публикациям выявлено статистически достоверное уменьшение ОВ в группе пациентов с перегрузкой железом, связанной с трансфузионной зависимостью. Косвенным биохимическим маркером перегрузки железом условно принято считать повышение уровня ферритина сыворотки крови более 1000 нг/мл. Превышение этого порога отчетливо коррелирует с ограниченной ОВ (HR 52,4; p <0,0001) и повышенным риском трансформации в ОМЛ (HR 6,6; p <0,0001).
Терапию хелаторами железа следует рассматривать в качестве необходимой опции трансфузионнозависимым пациентам с МДС-ЛД, МДС-КС, МДС-МД и МДС с 5q-. Уровень ферритина необходимо определить в дебюте заболевания и отслеживать каждые 3 месяца в динамике. Исследование феррокинетики желательно проводить не ранее чем через 10-14 дней после последней трансфузии донорских эритроцитов, вне инфекционного эпизода. Пациентам с МДС, которые являются потенциальными кандидатами на проведение алло-ТГСК, также проводится терапия хелаторами железа в предтрансплантационном периоде и после выполнения алло-ТГСК при сохранении признаков перегрузки железом.
Для больных МДС-ИБ при достижении клинико-гематологической ремиссии при наличии признаков вторичной перегрузки железом возможно назначение хелаторной терапии.
Рекомендуемая начальная доза деферазирокса**:
• Диспергируемая таблетка - 20 мг/кг/сут, а при выраженной перегрузке железом - 30 мг/кг/сутки. Дозу препарата округляют до близкого размера целой таблетки (125, 250 и 500 мг).
• Таблетка, покрытая пленочной оболочкой - 14 мг/кг/сут, а при выраженной перегрузке железом - 21 мг/кг/сут. Дозу препарата округляют до близкого размера целой таблетки (90, 180 и 360 мг).
Контроль за токсичностью хелаторной терапии проводят ежемесячно, а за эффективностью - 1 раз в 3 месяца, ориентируясь на уровень ферритина в крови, желательно в сочетании с СРБ. Доза препарата пересчитывается каждые 3-6 месяцев как в сторону увеличения дозы при неэффективности терапии, так и в сторону снижения суточной дозы при снижении показателя ферритина менее 1000 нг/мл и/или развитии признаков токсичности препарата. При снижении ферритина менее 500 нг/мл препарат отменяется.
• Пациентам с МДС из группы низкого и промежуточного-1 риска по шкале IPSS и группы очень низкого, низкого и промежуточного риска по шкале IPSS-R ( см раздел 7,1 данных рекомендаций) при эндогенном эритропоэтине <500 МЕ/мл и гемоглобине <100 г/л рекомендуется проведение терапии эритропоэз стимулирующими препаратами (ЭПСП) - эпоэтин альфа**, эпоэтин бета**, дарбэпоэтин альфа** (дозировки - см приложение А3,2) с целью повышения показателей гемоглобина, снижения зависимости от трансфузий донорских эритроцитов. [75-77].
Уровень убедительности рекомендаций в (уровень достоверности доказательств -2).
Комментарии. Применительно к МДС низкого и промежуточного-1 риска по шкале IPSS одним из подходов к лечению рефрактерных анемий является назначение ЭПСП. Применение эритропоэтинов (эпоэтин альфа** и бета**, дарбэпоэтин альфа**) позволяет повысить концентрацию гемоглобина, улучшить качество жизни пациентов, отказаться или частично снизить потребность в заместительной терапии эритроцитсодержащими компонентами. Частота ответа на монотерапию эритропоэтинами (ЭПО) при МДС без учета показателей эндогенного ЭПО невысока и не превышает 20%. Назначение ЭПСП необходимо осуществлять только после измерения концентрации эндогенного ЭПО. Так, при его концентрации менее 500 мЕ/мл и частоте трансфузий донорскими эритроцитами < 2 доз/мес. эффективность составляет около 60%. При содержании ЭПО в сыворотке крови более 500 мЕ/мл терапия ЭПО малоэффективна (~10%). При «узком» (менее 10%) красном ростке по данным миелограммы ЭПО не назначают. Однако, если при гистологическом исследовании красный росток нормальных размеров или даже расширен, терапия ЭПСП проводится.
Рекомендации по назначению ЭПСП представлены в Приложении А3,2.
При достижении целевого уровня Hb 110-120 г/л ЭПО отменяют.
В случае отсутствия ответа после повышения дозы ЭПО и/или добавления Г-КСФ в течение 6-8 недель терапию останавливают.
Таким образом, по мнению экспертного сообщества, пациентам с МДС низкого и промежуточного-1 риска по IPSS ( см раздел 7,1 данных рекомендаций), с умеренной и тяжелой анемией (гемоглобин <100 г/л), низким уровнем эндогенного ЭПО (<500 мЕ/мл) и/или с ограниченной потребностью в гемотрансфузиях (менее 2 единиц эритроцитной массы в месяц) следует начинать терапию препаратами эпоэтина альфа** или бета** в начальной дозе 40-30 тысяч МЕ в неделю или использовать эквивалентные дозы дарбопоэтина** (150-300 мкг/неделю), сопоставимые по клинической эффективности с таковой эпоэтина альфа** или бета** [76,77].
Для пациентов МДС-МД и МДС-ИБ из группы промежуточного-2 и высокого риска по шкале IPSS, группы промежуточного, высокого и очень высокого риска по шкале IPSS-R, также возможно назначение в качестве сопроводительной терапии, при проведении ХТ и гипометилирующей терапии.
• Пациентам с МДС при неэффективности терапии ЭПСП в монорежиме рекомендуется добавление к терапии колониестимулирующих факторов для повышения эффективности терапии эритропоэтином [78-80].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 2).
Комментарии. Вероятность ответа на комбинированную терапию с помощью ЭПО и Г-КСФ** выше у пациентов с низким уровнем эндогенного ЭПО (<500 мЕ/мл) и ограниченной потребностью в гемотрансфузиях (<2 единиц эритроцитсодержащих компонентов в месяц). При наличии двух неблагоприятных признаков вероятность ответа составляет 7%, одного - 23%, а при их отсутствии - 74%.
Следует подчеркнуть, что сочетанное применение ЭПО и Г-КСФ** наиболее эффективно у пациентов с рефрактерной анемией с кольцевыми сидеробластами (РАКС) при отсутствии ответа на монотерапию ЭПО. Г-КСФ** вводится подкожно от 1 до 2 мкг/кг ежедневно или 1-2 раза в неделю в течение 6-8 недель.
При проведении как стандартной, так и низкодозной ХТ возможно применение Г-КСФ** при ожидаемой длительной нейтропении в качестве сопроводительной терапии у пациентов с МДС.
Монотерапия Г-КСФ** в настоящее время не рассматривается как самостоятельное лечение нейтропении у пациентов с МДС.
• Пациентам с МДС низкого риска без неблагоприятных аномалий кариотипа с тромбоцитопенией рекомендуется рассмотреть возможность назначения антигеморрагических препаратов - системных гемостатиков (элтромбопага** от 50 до 300 мг внутрь или ромиплостима** 750 мг подкожно 1 раз в неделю) с целью повышения количества тромбоцитов, снижения зависимости от трансфузий тромбоконцентратов и уменьшения проявлений геморрагического синдрома [81-89].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
Комментарии. Проведено несколько рандомизированных исследований, результаты которых демонстрируют эффективность данного вида терапии у пациентов с МДС из группы низкого риска в виде повышения количества тромбоцитов и уменьшения проявлений геморрагического синдрома в 46-65% случаев. Однако, у пациентов с МДС из группы высокого риска, в частности МДС с избытком бластов, добавление элтромбопага** к терапии азацитидином** снизило эффективность терапии гипометилирующим препаратом и увеличило частоту прогрессии в ОМЛ. У пациентов с МДС из группы низкого риска при терапии ромиплостимом** вероятность прогрессии в ОМЛ в течение 5 лет была сопоставима с контрольной группой - 12% и 11%.
• Пациентам с МДС из группы низкого и промежуточного-1 риска по шкале IPSS и группы низкого и промежуточного риска по шкале IPSS-R ( см раздел 7,1 данных рекомендаций) с гипоплазией кроветворения, нормальным кариотипом, аномалиями хорошего или промежуточного риска, за исключением 7q-, iso(17q), рекомендуется проведение иммуносупрессивной терапии (ИСТ): циклоспорин** (ЦСА**) +/- антитимоцитарный глобулин** (АТГ**) с целью достижения положительного ответа, в том числе и полной клинико-гематологической ремиссии [90].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
Комментарии. Определенное сходство клинических и морфологических проявлений гипопластических форм МДС и АА, а также клинические наблюдения, касающиеся эффекта иммуносупрессивного воздействия у отдельных пациентов, легли в основу тестирования АТГ** в качестве метода терапии в двух КИ 2-й и 3-й фаз. По объединенным данным этих проектов, ответили на терапию 30% пациентов с количеством бластных клеток в КМ менее 5%. В ситуации РАКС или РАИБ вероятность ответа незначительна. В результате группа низкого риска по IPSS, гипоклеточный КМ по данным гистологического исследования, небольшой период предшествующей трансфузионной терапии и экспрессия HLA-DR15 являются факторами вероятного ответа на ИСТ. Наилучшие результаты дает комбинированная терапия АТГ** и ЦСА.
На основе имеющихся данных, комбинированную ИСТ с помощью АТГ** и орального приема ЦСА** в течение 6 месяцев следует рассматривать в качестве выбора для пациентов с МДС, количеством бластных клеток в КМ менее 5%, нормальным кариотипом или трисомией 8 хромосомы, гемотрансфузионной зависимостью менее 2 лет, которые не являются кандидатами на лечение ростовыми факторами, или терапия которыми оказалась неэффективной, с генотипом HLA-DR15, минимальным ПНГ-клоном.
На основании опыта российских исследовательских центров представляется возможным рекомендовать проведение монотерапии ЦСА** для той же категории пациентов, а также пациентам с благоприятными вариантами кариотипа и трисомией 8. Проведение ИСТ пациентам с МДС можно начинать с назначения ЦСА** в дозе 5 мг/кг/сут внутрь, разделив дозу препарата на 2 приема. При его неэффективности в течение 3-6 месяцев, целесообразно проведение курса АТГ в дозе 20 мг/кг/сут в 1-5 дни в виде длительной внутривенной инфузии с последующим возобновлением приема ЦСА**. Возможным вариантом лечения является начало терапии с введения АТГ** в дозе 20 мг/кг/сут в течение 5 дней с последующим назначением ЦСА. При отсутствии эффекта от комбинированной ИСТ в течение 6-9 месяцев и отсутствии прогрессии заболевания в виде увеличения бластных клеток и появления новых цитогенетических изменений, возможно выполнение спленэктомии или повторного курса АТГ**. Общая длительность терапии для пациентов, ответивших на ЦСА**, должна составлять не менее 24 месяцев. ИСТ наиболее оправдана при гипоплазии кроветворения или неравномерной клеточности с участками гипоплазии или аплазии КМ. При МДС-ИБ-1 с благоприятными аномалиями кариотипа и гипоплазией кроветворения также может назначаться ИСТ, однако только после консультации в Федеральном центре.
При неэффективности ИСТ и сохранении выраженной зависимости от трансфузий компонентами крови целесообразно решение вопроса о возможности выполения алло-ТГСК.
• Пациентам с МДС с изолированной делецией длинного плеча 5-й хромосомы (МДС с 5q-) при невозможности проведения или неэффективности терапии ЭПСП рекомендуется проведение терапии леналидомидом** с целью достижения положительного ответа, в том числе и полной клинико-гематологической и цитогенетической ремиссии [56,91].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии: в ходе проведения исследований была доказана высокая эффективность леналидомида** у пациентов с МДС с del(5q). Механизм действия препарата при МДС объясняется прямым цитостатическим воздействием на патологический клон клеток с del(5q) и стимулирующим эффектом в отношении нормальных эритроидных клеток КМ. Независимость от трансфузий была документирована в 61 и 70% случаев (p >0,05). Медиана времени до достижения ответа составила 4-6 недель. У пациентов с МДС без del(5q) эффективность несколько ниже - 25-27% случаев.
Применение леналидомида** наиболее оправдано у трансфузионнозависимых пациентов с МДС с del(5q) (максимум с одной благоприятной поломкой) или увеличением числа бластных клеток менее 10% из группы низкого или промежуточного-1 риска по IPSS, которые не являются кандидатами на терапию ЭПО или не получили эффекта от их применения. Леналидомид** назначается в дозе 10 мг внутрь в 1-21 дни, каждые 28 дней. При развитии как гематологической, так и негематологической токсичности целесообразно снижение дозы до 5 мг/сут или 10 мг через день, в такой дозе возможен постоянный прием без перерыва. Оптимальная продолжительность терапии леналидомидом** не определена, но, по всей видимости, должна быть ограничена временем повышения показателей гемоглобина до верхней границы нормы, до момента начала прогрессирования или 24 месяцев общей продолжительности лечения в случае сохраняющегося ответа. В настоящее время, вопросы отмены леналидомида при достижении стойкого гематологического и полного цитогенетического ответа должны рассматриваться индивидуально.
До начала терапии леналидомидом** целесообразно исследовать наличие мутации гена ТР53, так как при ее наличии отмечена более короткая продолжительность положительного ответа и высокая вероятность прогрессии в ОЛ.
• Пациентам с МДС-ИБ или МДС без ИБ с неблагоприятными аномалиями кариотипа, которые при стратификации отнесены к группе промежуточного-2 и высокого риска по шкале IPSS и группе промежуточного, высокого и очень высокого риска по шкале IPSS-R ( см раздел 7,1 данных рекомендаций) для достижения ремиссии или другого положительного ответа рекомендуется проведение терапии аналогами пиримидина - азацитидином** или децитабином [92-96].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарии. Азацитидин** и децитабин относятся к оригинальному классу химиотерапевтических препаратов - гипометилирующих агентов или ингибиторов ДНК-метилтрансферазы, фермента, отвечающего за метилирование вновь синтезируемой ДНК.
В свете отсутствия прямых сравнительных исследований между азацитидином** и децитабином невозможно сделать окончательный вывод о преимуществе того или другого препарата.
Азацитидин** назначается в нескольких режимах:
• 75 мг/м2 подкожно 1 раз в сутки 1-7 дни каждые 28 дней или.
• 75 мг/м2 подкожно 1 раз в сутки 5-2-2 (препарат вводится 1-5-й и 8-9 дни курса, 6-й и 7-й дни - перерыв) каждые 28 дней - этот режим можно использовать при лечении в дневном стационаре при невозможности введения препарата в выходные дни, в таком случае начинать курс целесообразно с понедельника, или.
• 75 мг/м2 подкожно 1 раз в сутки в 1-5 дни каждые 28 дней или.
• 75 мг/м2 внутривенно 1 раз в сутки в 1-5 дни каждые 28 дней.
Наиболее предпочтительным является 7-дневный курс терапии азацитидином**.
При отсутствии прогрессии заболевания эффективность терапии необходимо оценивать после 4-6 курса (количество рекомендуемых курсов - минимум 6). При положительном ответе (полная, частичная или костномозговая ремиссия, гематологическое улучшение) терапию следует продолжить до момента развития выраженной гипоплазии кроветворения или прогрессии заболевания, при отсутствии эффекта или прогрессии показана смена тактики терапии.
Децитабин можно использовать в 2 режимах введения:
• 20 мг/м2 в виде 60-минутной инфузии 1 раз в день в 1-5 дни каждые 28-35 дней или.
• 15 мг/м2 3 раза в день в виде 3 часов внутривенной инфузии в 1-3 дни, каждые 6 недель.
При отсутствии прогрессии заболевания эффективность терапии следует оценивать после 4 курсов (количество рекомендуемых курсов децитабина - минимум 4). При положительном ответе (полная, частичная или костномозговая ремиссия, гематологическое улучшение) терапию следует продолжить до момента развития выраженной гипоплазии кроветворения или прогрессии заболевания.
Вопрос о сроках окончания длительной терапии гипометилирующими препаратами без выполнения алло-ТГСК окончательно не решен и находится на стадии обсуждения в международном гематологическом сообществе.
• Пациентам с МДС из группы промежуточного-2 и высокого риска по шкале IPSS и из группы промежуточного, высокого и очень высокого риска по шкале IPSS-R в качестве индукционной терапии при неэффективности низкодозной или стандартной ХТ при прогрессии МДС рекомендуется проведение курса малых доз цитарабина** и идарубицина** с гипометилирующим праймингом децитабина или азацитидина** с целью достижения положительного ответа, в том числе и полной клинико-гематологической ремиссии [97,98].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. Проведение ПХТ по программам лечения ОЛ у пациентов с МДС сопровождается умеренной эффективностью, длительными миелотоксическими агранулоцитозами, высокой ранней летальностью (~20%) и небольшой продолжительностью ремиссии. Гипометилирующий прайминг перед курсом малых доз цитарабина** и идарубицина** увеличивает апоптоз в опухолевых клетках и приводит к увеличению цитотоксического эффекта на лейкемические клетки. Вероятность достижения ПР у пациентов с МДС из группы неблагоприятного риска составляет 40-60%, при невысокой ранней летальности.
В ФГБУ «НМИЦ гематологии» МЗ РФ разработан и внедрен в клиническую практику курс Aza/Dac-Ida-Ara-C: азацитидин** 75 мг/м2 подкожно 1 раз в день или децитабин 20 мг/м2 внутривенно 1 раз в день 1-3 дни, цитарабин** 10 мг/м2 2 раза в день подкожно 4-17 дни, идарубицин** 3 мг/м2 внутривенно 1 раз в день 4-10 дни. При развитии аплазии кроветворения, тяжелых инфекционных или геморрагических осложнений возможно укорочение курса до 10 дней общей продолжительности (цитарабин** вводится в течение 7 дней в 4-10 дни, идарубицин** в течение 5 дней - 3-8 дни) [99].
Оценка эффекта при отсутствии прогрессии заболевания осуществляется после 2-го курса терапии через 28-35 дней после окончания курса. При достижении ПР проводят 2 курса консолидации КМР по той же схеме. Пациентам, у которых есть HLA-совместимый донор, необходимо как можно раньше выполнять алло-ТГСК.
При невозможности выполнения алло-ТГСК поддерживающую терапию Aza/Dac-Ara-C проводят в течение 2 лет (cм. Приложение А3,1) [99].
• Пациентам с МДС-ИБ при нормальном кариотипе или одиночных аномалиях из группы благоприятного или промежуточного риска рекомендуется с лечебной целью проведение курса малых доз цитарабина** (МДЦ) [100].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии: лечение МДЦ за пределами РФ проводят в течение 14 дней. В РФ данная терапия часто используется в качестве метода выбора у пациентов старше 60 лет с МДС-ИБ-1 и ИБ-2 при нормо- или гиперклеточной морфологии КМ. Общепринятым в РФ режимом использования МДЦ является назначение препарата в дозе 10 мг/м2 (чаще 20 мг) 2 раза в день подкожно в течение 21-28 дней [1]. Вероятность достижения ПР у пациентов с РАИБ-2 существенно выше, если длительность курса была не менее 23 дней. Обнаружение, по данным трепанобиопсии КМ, гипо- или аплазии кроветворной ткани поможет скорректировать выбор терапевтического подхода: длительность терапии МДЦ может быть уменьшена до 10-14 дней (и доза цитарабина** может быть редуцирована до 10 мг 2 раза в день) Интервалы между циклами составляют 28-30 дней, а терапия проводится вплоть до прогрессирования или появления признаков неприемлемой токсичности, но не более 3 лет. Применение МДЦ наиболее целесообразно у пациентов с нормальным кариотипом или с благоприятными аберрациями [1].
• Пациентам с МДС-ИБ-2 моложе 45 лет при невозможности проведения терапии гипометилирующими препаратами рекомендуется проведение курса индукционной терапии по программам ОМЛ с использованием различных сочетаний следующих препаратов: цитарабин**, идарубицин**, митоксантрон**, меркаптопурин**, филграстим** ( см Приложение А3,1, а также см профильные рекомендации по лечению ОМЛ) [1-5,101].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Пациентам с МДС-ИБ при нормальном кариотипе и гипоплазии кроветворения в возрасте старше 70 лет при невозможности проведения программной терапии рекомендуется проведение курса низких доз мелфалана** 2 мг/день для достижения положительного ответа, в том числе и полной ремиссии. [102,103].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 3).
Комментарии. Использование малых доз мелфалана** было исследовано в двух проспективных когортных исследованиях, которые суммарно включали 29 пациентов с МДС высокого риска. Общий ответ при этом составил 38-40%, отмечалась минимальная токсичность. Вероятность ответа на терапию была самой высокой у пациентов с гипоклеточным КМ, избытком бластов и нормальным кариотипом.
• Пациентам с МДС-ИБ в возрасте старше 70 лет при невозможности проведения программной терапии рекомендуется проведение паллиативной терапии меркаптопурином** [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии: у пациентов с МДС, протекающим с бластозом, возможно осуществление терапии меркаптопурином**. Препарат назначают в дозе 60 мг/м2 внутрь за 2 приема в постоянном режиме с коррекцией дозы или отменой при развитии глубокой цитопении. При снижении числа лейкоцитов менее 3,0×109/л доза препарата снижается на 25%, менее 2,0×109/л - на 50%, а при падении до уровня менее 1,5×109/л отменяется до восстановления показателей, когда лечение можно будет возобновить. Терапия меркаптопурином**, как правило, рассматривается исключительно в качестве паллиативного подхода [1,2].
• Пациентам с МДС из группы промежуточного-1 риска, при наличии неблагоприятных аномалий кариотипа, промежуточного-2 или высокого риска по шкале IPSS или из группы промежуточного, высокого и очень высокого риска по шкале IPSS-R ( см раздел 7,1 данных рекомендаций) в возрасте <60-65 лет, при отсутствии тяжелых сопутствующих заболеваний, а также пациентам с МДС без избытка бластов из группы промежуточного-1 риска по шкале IPSS и промежуточного риска по шкале IPSS-R моложе 40-50 лет, резистентным к проводимой терапии, с выраженной зависимостью от трансфузий компонентами крови, рекомендуется проведение алло-ТГСК с целью достижения полного биологического излечения [104].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Рекомендации по проведению алло-ТГСК у пациентов с МДС опираются на проспективные рандомизированные и нерандомизированные, а также групповые КИ. По данным Международного регистра по трансплантации костного мозга (IBMTR), основанном на анализе результатов лечения 387 взрослых пациентов с МДС, которым была выполнена алло-ТГСК от HLA-идентичного сиблинга, кумулятивная смертность, связанная с трансплантацией, составила 32% в течение 1 года и 37% в течение 3 лет, кумулятивная частота рецидивов 17% и 23%, ОВ - 53% и 40% соответственно. Количество бластных клеток в КМ и риск по IPSS показали обратную зависимость с безрецидивной выживаемостью после трансплантации. Выживаемость без прогрессирования у пациентов из группы низкого или промежуточного-1 риска по шкале IPSS в течение 5 лет составила 60%, промежуточного-2 - 36-44% и высокого риска - 28-30%.
Оптимальные сроки для выполнения алло-ТГСК от HLA-совместимого донора при МДС определены в анализе клинических решений IBMTR. В этом исследовании было показано, что продолжительность жизни у пациентов из группы низкого или промежуточного-1 риска по шкале IPSS была выше, когда трансплантация была отсрочена во времени, но выполнялась до трансформации в ОМЛ. Напротив, для пациентов из групп промежуточного-2 и высокого риска именно немедленная трансплантация существенно улучшает показатели выживаемости. Привлечение неродственного донора в случае отсутствия совместимого по системе HLA родственного донора не приводит к увеличению летальности.
Риск заболевания в соответствии с IPSS, возраст и наличие сопутствующей патологии, оцененные по индексу коморбидности ТГСК (HCT-CI - см Приложение Г3 [105]) являются наиболее значимыми клиническими данными при рассмотрении вопроса о проведении пациенту алло-ТГСК.
Проведение алло-ТГСК должно быть совместным решением врача, пациента и его семьи, поскольку их отношение к риску является определяющим.
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 3).
• Всем пациентам с МДС при проведении индукционных курсов ХТ для профилактики гиперурикемии рекомендуется прием аллопуринола** [107].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Всем пациентам с МДС при развитии фебрильной нейтропении рекомендуется использовать в качестве антибиотиков первой линии цефоперазон + сульбактам**, пиперациллин + тазобактам, цефепим**, цефтазидим** для купирования инфекционных осложнений [108,109].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. При неэффективности антимикробной терапии 1 линии ее модификацию необходимо проводить с учетом данных проведенного обследования (КТ, микробиологические исследования ). Назначение карбапенемов в качестве антибиотиков первого этапа при фебрильной нейтропении обосновано у пациентов с септическим шоком, а также в клиниках, где в этиологии инфекций преобладают энтеробактерии с продукцией бета-лактамаз расширенного спектра (БЛРС).
• Всем пациентам с МДС при проведении курса АТГ** рекомендуется профилактический прием антибактериальных и противогрибковых препаратов [110].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
Комментарии. При проведении курса АТГ** рекомендован профилактический прием 480 мг/сут ко-тримоксазола**, 200 мг/сут флуконазола**.
• Всем пациентам с МДС с 5q- c тромбоцитами >200×109/л при проведении иммуномодулирующей терапии леналидомидом** рекомендуется проведение антиагрегантной терапии в связи с возможным развитием тромбоза глубоких вен [111].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. При указании на наличие тромбозов в анамнезе целесообразно добавление антикоагулянтной терапии. При проведении иммуномодулирующей терапии тромботические осложнения могут развиваться не только в начале терапии при тромбоцитозах, но и при повышении гемоглобина до нормальных значений.
• Всем пациентам МДС перед выполнением трансфузии компонентов крови с целью профилактики цитратных и других реакций рекомендуется введение антигистаминных препаратов однократно в дозировках в соответствии с инструкциями по применению соответствующих препаратов [61] .
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Всем пациентам с МДС, у которых выявлены признаки аллосенсибилизации, рекомендуется переливать концентраты тромбоцитов по индивидуальному подбору для повышения эффективности трансфузий [112].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Преодоление аллосенсибилизации у пациентов с МДС требует комплексного подхода, который помимо индивидуального подбора тромбоцитов включает в себя выполнение лечебных плазмаферезов (4-5 сеансов с замещением альбумином) с последующей трансфузией больших доз тромбоконцентратов (12-16 доз).
• Всем пациентам с МДС, состояние которых препятствует достаточному естестстенному питанию, рекомендуется обеспечение энергетическими и пластическими субстратами за счет энтерального и/или парентерального питания [113,114].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
Комментарии. Недостаточность питания - отягощающий фактор при проведении цитостатической терапии и алло-ТГСК. Общая суточная энергетическая ёмкость ЭП и ПП у пациентов старше 18 лет рассчитывается на идеальную массу тела, в том числе при наличии ожирения, согласно уравнению Харриса-Бенедикта (25-30 ккал/кг, белок 1,2-1,5 г/кг/сут), а также с учетом коэффициентов, повышающих или понижающих энергетические потребности организма, например при РТПХ кишечника - белок 1,5-2,0 г/кг/сут и количества естественного питания. Критерием отмены нутриционной терапии является восстановление естественного питания более 60% от необходимых суточных потребностей в течение 3-х последовательных дней.
• Всем пациентам с МДС введение глюкокортикоидов рекомендуется только при развитии тяжелых жизнеугрожающих состояний [115].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
Комментарии. Спленэктомия у пациентов с МДС в странах ЕС применяется редко, в основном у пациентов с глубокой тромбоцитопенией. В РФ накоплен опыт выполнения спленэктомии у 33 пациентов с МДС. Чаще операция проводилась при гипоплазии кроветворения по данным гистологического исследования КМ (75%). В 16 (48%) случаях до спленэктомии проводилась комбинированная ИСТ. В 6 (18%) случаях документировано увеличение размеров селезенки более 15×8 см Как эффект от проведения спленэктомии у 16 (48%) пациентов отмечено снижение зависимости от гемотрансфузий.
Спленэктомию желательно выполнять лапароскопическим доступом.
Следует учесть, что у пациента могут быть нестандартные проявления болезни, а также сочетание конкретной болезни с другими патологиями, что может диктовать лечащему врачу изменения в алгоритме выбора оптимальной тактики диагностики и лечения.
К сожалению, необходимо признать, что в настоящее время нет универсальной прогностической шкалы, которая включала бы все значимые для МДС параметры (морфологический вариант, ЛДГ, β2-микроглобулин, ферритин ), и в этой связи при принятии решения о выборе тактики терапии можно оценивать прогноз сразу по нескольким шкалам (IPSS, IPSS-R, WPSS) ( см раздел 7,1 данных рекомендаций). Научные доказательства эффективности и безопасности доступных терапевтических опций получены в клинических исследованиях (КИ), в которых стратификация пациентов проводилась на основе системы IPSS, а в последние годы и на основе IPSS-R. Как следствие, все фактические рекомендации по лечению основываются на разделении пациентов на группы именно согласно IPSS и IPSS-R, что позволяет российскому экспертному сообществу рекомендовать их в качестве базового инструмента при формулировании диагноза и выборе терапевтического подхода. Также следует еще раз подчеркнуть, что для формирования более четкого представления о течении заболевания и выбора оптимального терапевтического воздействия настоятельно рекомендуется выполнять повторное обследование пациентов, а не основываться на единичных результатах. Шкалы риска представлены в разделе 7,1 данных рекомендаций [1,2,30,63,64].
Для пациентов с неоцененным в силу технических причин кариотипом при выборе терапевтического режима следует принимать во внимание морфологический вариант МДС по классификации ВОЗ, количество бластных клеток в КМ и динамику их изменения, клеточность КМ и тяжесть цитопений [1].
Выбор терапии зависит от возраста пациента, варианта МДС, принадлежности к группе риска, наличия и тяжести сопутствующей патологии, наличия HLA-совместимого донора. На сегодняшний день рекомендуется использовать как шкалу IPSS, так и IPSS-R для более точного определения прогноза заболевания.
В терапии МДС с учетом особенностей патогенеза и разнородности заболевания существует несколько направлений, однако наиболее эффективными и признанными во всем мире являются:
- симптоматическая терапия:
- заместительная терапия компонентами крови (донорские эритроциты, донорские тромбоциты, свежезамороженная плазма),.
- хелаторная терапия,.
- стимуляторы гемопоэза,.
- антибактериальная терапия;
- цитостатическая терапия:
- ПХТ по программам лечения ОМЛ,.
- низкодозная ХТ,.
- гипометилирующие препараты;
- иммуносупрессивная и иммуномодулирующая терапия:
- АТГ,.
- ЦСА,.
- леналидомид,.
- спленэктомия;
- аллогенная трансплантация гемопоэтических стволовых клеток (алло-ТГСК) [1-5].
Единственным методом биологического излечения является ТГСК, однако только в 5-10% случаев удается реализовать эту программу, в связи с отсутствием HLA-идентичного донора, соматическим статусом и возрастом пациента, а так же особенностями МДС.
При лечении пациентов с МДС допускается сочетание выше перечисленных видов терапии, а также ее последовательное назначение в связи с неэффективностью и/или прогрессией заболевания. Так, у одного пациента возможно проведение ИСТ и при прогрессии в МДС-ИБ-1 или ИБ-2 - назначение гипометилирующих препаратов или ПХТ.
Неоднородность МДС осложняет также и оценку ответа на терапию. В 2000 г. Международная рабочая группа (IWG) определила стандартизованные критерии ответа при МДС. В последующем они были пересмотрены и обновлены в 2006 г. ( см Приложение Г1). Критерии IWG определяют различные аспекты ответа с учетом целей лечения и включают в себя ПР и ЧР, цитогенетический ответ, гематологические улучшения и качество жизни. Использование этих критериев рекомендовано как для клинической практики, так и при проведении КИ [65].
• Пациентам МДС из группы низкого и промежуточного-1 риска по шкале IPSS ( см раздел 7,1 данных рекомендаций) и очень низкого и низкого риска по шкале IPSS-R ( см раздел 7,1 данных рекомендаций) с бессимптомной цитопенией не рекомендуется специфическое лечение, а показано динамическое наблюдение пациентов - тактика, называемая «наблюдай и жди», с целью контроля за развитием заболевания [1-5].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Взрослые пациенты с первичным МДС из группы низкого риска с бессимптомной цитопенией, не требующей проведения заместительной терапии компонентами крови, не нуждаются в лечении и лишь требуют регулярного обследования. Выжидательная стратегия может измениться в будущем, в случае разработки безопасных, менее агрессивных или таргетных методов лечения, способных влиять на прогноз заболевания. Необходимо подчеркнуть, что пациенты и члены их семьи должны понимать, что безопасность наблюдательного подхода зависит от регулярности мониторинга. Целью динамического наблюдения является раннее распознавание признаков усугубления цитопении, появления трансфузионной зависимости, увеличения числа бластных клеток в крови или КМ, а также оценка эволюции кариотипа.
3,1 Консервативное лечение.
• Всем пациентам МДС с анемическими жалобами и симптомами гипоксемии при Нв <85-80 г/л рекомендуется проведение заместительной терапии эритроцитсодержащими компонентами донорской крови для компенсации/купирования симптомов анемии [66].Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарии. Данные о показаниях к использованию трансфузии эритроцитов при МДС носят ограниченный характер. Зависимость от заместительной терапии эритроцитной массой у пациентов с МДС ассоциируется с плохим прогнозом и, как правило, объясняется более агрессивным характером течения болезни, наличием тяжелой анемией и токсичностью, связанной с трансфузиями. Уровень гемоглобина ниже 90 г/л для мужчин и 80 г/л для женщин является независимым фактором прогноза, связанным с сокращением ОВ и высоким риском фатальных сердечно-сосудистых осложнений.
Никакой конкретный уровень гемоглобина не может быть рекомендован в качестве порогового и определяющего показания к трансфузионной поддержке. Решение следует принимать на основании имеющихся у пациента симптомов и сопутствующих заболеваний. Формализуя вышесказанное, Экспертная группа по диагностике и лечению пациентов с МДС рекомендует выполнение трансфузий эритроцитсодержащих компонентов при снижении гемоглобина ниже 85-80 г/л и клиническими симптомами умеренной анемии. Трансфузии донорских эритроцитов необходимо проводить с учетом фенотипа по резус-фактору.
• Пациентам МДС при развитии критической тромбоцитопении (<10-20×109/л) рекомендуется проведение заместительной терапии тромбоцитными концентратами для профилактики геморрагических осложнений, а при их наличии и при более высоких показателях тромбоцитов, с целью купирования геморрагических осложнений [1-5].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. Уровень тромбоцитов, при котором у пациентов с МДС возникают геморрагические осложнения, четко не определен и варьирует от пациента к пациенту. Имеющиеся данные о показаниях к трансфузии тромбоцитов при МДС крайне ограничены.
Профилактическая трансфузия тромбоцитов рекомендуется пациентам с уровнем тромбоцитов ниже 10,0×109/л или при уровне ниже 20,0×109/л при наличии любого фактора риска для развития кровотечения (лихорадка, инфекция, быстрое снижение тромбоцитов, инвазивные процедуры), при условии, что тромбоцитопения приходящая. Многолетняя тромбоцитопения без геморрагического синдрома не нуждается в регулярных профилактических трансфузиях тромбоцитов.
• Пациентам с МДС из группы низкого риска и промежуточного-1 риска по шкале IPSS и группы очень низкого, низкого и промежуточного риска по шкале IPSS-R ( см раздел 7,1 данных рекомендаций); всем кандидатам на проведение алло-ТГСК; пациентам с МДС из группы промежуточного-2 и высокого риска по шкале IPSS и из группы промежуточного, высокого и очень высокого риска по шкале IPSS-R при достижении ремиссии МДС, после трансфузии 10-20 доз донорских эритроцитов, при повышении сывороточного ферритина более 1000 нг/мл рекомендуется проведение хелаторной терапии деферазироксом** для устранения избыточного накопления железа [67-74].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. У пациентов, которым регулярно проводятся трансфузии эритроцитной массы, неизменно развивается вторичная перегрузка железом. Одна единица эритроцитной массы содержит от 200 до 250 мг железа, а перегрузка может возникнуть уже после 10-20 переливаний. Согласно Российским и международным публикациям выявлено статистически достоверное уменьшение ОВ в группе пациентов с перегрузкой железом, связанной с трансфузионной зависимостью. Косвенным биохимическим маркером перегрузки железом условно принято считать повышение уровня ферритина сыворотки крови более 1000 нг/мл. Превышение этого порога отчетливо коррелирует с ограниченной ОВ (HR 52,4; p <0,0001) и повышенным риском трансформации в ОМЛ (HR 6,6; p <0,0001).
Терапию хелаторами железа следует рассматривать в качестве необходимой опции трансфузионнозависимым пациентам с МДС-ЛД, МДС-КС, МДС-МД и МДС с 5q-. Уровень ферритина необходимо определить в дебюте заболевания и отслеживать каждые 3 месяца в динамике. Исследование феррокинетики желательно проводить не ранее чем через 10-14 дней после последней трансфузии донорских эритроцитов, вне инфекционного эпизода. Пациентам с МДС, которые являются потенциальными кандидатами на проведение алло-ТГСК, также проводится терапия хелаторами железа в предтрансплантационном периоде и после выполнения алло-ТГСК при сохранении признаков перегрузки железом.
Для больных МДС-ИБ при достижении клинико-гематологической ремиссии при наличии признаков вторичной перегрузки железом возможно назначение хелаторной терапии.
Рекомендуемая начальная доза деферазирокса**:
• Диспергируемая таблетка - 20 мг/кг/сут, а при выраженной перегрузке железом - 30 мг/кг/сутки. Дозу препарата округляют до близкого размера целой таблетки (125, 250 и 500 мг).
• Таблетка, покрытая пленочной оболочкой - 14 мг/кг/сут, а при выраженной перегрузке железом - 21 мг/кг/сут. Дозу препарата округляют до близкого размера целой таблетки (90, 180 и 360 мг).
Контроль за токсичностью хелаторной терапии проводят ежемесячно, а за эффективностью - 1 раз в 3 месяца, ориентируясь на уровень ферритина в крови, желательно в сочетании с СРБ. Доза препарата пересчитывается каждые 3-6 месяцев как в сторону увеличения дозы при неэффективности терапии, так и в сторону снижения суточной дозы при снижении показателя ферритина менее 1000 нг/мл и/или развитии признаков токсичности препарата. При снижении ферритина менее 500 нг/мл препарат отменяется.
• Пациентам с МДС из группы низкого и промежуточного-1 риска по шкале IPSS и группы очень низкого, низкого и промежуточного риска по шкале IPSS-R ( см раздел 7,1 данных рекомендаций) при эндогенном эритропоэтине <500 МЕ/мл и гемоглобине <100 г/л рекомендуется проведение терапии эритропоэз стимулирующими препаратами (ЭПСП) - эпоэтин альфа**, эпоэтин бета**, дарбэпоэтин альфа** (дозировки - см приложение А3,2) с целью повышения показателей гемоглобина, снижения зависимости от трансфузий донорских эритроцитов. [75-77].
Уровень убедительности рекомендаций в (уровень достоверности доказательств -2).
Комментарии. Применительно к МДС низкого и промежуточного-1 риска по шкале IPSS одним из подходов к лечению рефрактерных анемий является назначение ЭПСП. Применение эритропоэтинов (эпоэтин альфа** и бета**, дарбэпоэтин альфа**) позволяет повысить концентрацию гемоглобина, улучшить качество жизни пациентов, отказаться или частично снизить потребность в заместительной терапии эритроцитсодержащими компонентами. Частота ответа на монотерапию эритропоэтинами (ЭПО) при МДС без учета показателей эндогенного ЭПО невысока и не превышает 20%. Назначение ЭПСП необходимо осуществлять только после измерения концентрации эндогенного ЭПО. Так, при его концентрации менее 500 мЕ/мл и частоте трансфузий донорскими эритроцитами < 2 доз/мес. эффективность составляет около 60%. При содержании ЭПО в сыворотке крови более 500 мЕ/мл терапия ЭПО малоэффективна (~10%). При «узком» (менее 10%) красном ростке по данным миелограммы ЭПО не назначают. Однако, если при гистологическом исследовании красный росток нормальных размеров или даже расширен, терапия ЭПСП проводится.
Рекомендации по назначению ЭПСП представлены в Приложении А3,2.
При достижении целевого уровня Hb 110-120 г/л ЭПО отменяют.
В случае отсутствия ответа после повышения дозы ЭПО и/или добавления Г-КСФ в течение 6-8 недель терапию останавливают.
Таким образом, по мнению экспертного сообщества, пациентам с МДС низкого и промежуточного-1 риска по IPSS ( см раздел 7,1 данных рекомендаций), с умеренной и тяжелой анемией (гемоглобин <100 г/л), низким уровнем эндогенного ЭПО (<500 мЕ/мл) и/или с ограниченной потребностью в гемотрансфузиях (менее 2 единиц эритроцитной массы в месяц) следует начинать терапию препаратами эпоэтина альфа** или бета** в начальной дозе 40-30 тысяч МЕ в неделю или использовать эквивалентные дозы дарбопоэтина** (150-300 мкг/неделю), сопоставимые по клинической эффективности с таковой эпоэтина альфа** или бета** [76,77].
Для пациентов МДС-МД и МДС-ИБ из группы промежуточного-2 и высокого риска по шкале IPSS, группы промежуточного, высокого и очень высокого риска по шкале IPSS-R, также возможно назначение в качестве сопроводительной терапии, при проведении ХТ и гипометилирующей терапии.
• Пациентам с МДС при неэффективности терапии ЭПСП в монорежиме рекомендуется добавление к терапии колониестимулирующих факторов для повышения эффективности терапии эритропоэтином [78-80].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 2).
Комментарии. Вероятность ответа на комбинированную терапию с помощью ЭПО и Г-КСФ** выше у пациентов с низким уровнем эндогенного ЭПО (<500 мЕ/мл) и ограниченной потребностью в гемотрансфузиях (<2 единиц эритроцитсодержащих компонентов в месяц). При наличии двух неблагоприятных признаков вероятность ответа составляет 7%, одного - 23%, а при их отсутствии - 74%.
Следует подчеркнуть, что сочетанное применение ЭПО и Г-КСФ** наиболее эффективно у пациентов с рефрактерной анемией с кольцевыми сидеробластами (РАКС) при отсутствии ответа на монотерапию ЭПО. Г-КСФ** вводится подкожно от 1 до 2 мкг/кг ежедневно или 1-2 раза в неделю в течение 6-8 недель.
При проведении как стандартной, так и низкодозной ХТ возможно применение Г-КСФ** при ожидаемой длительной нейтропении в качестве сопроводительной терапии у пациентов с МДС.
Монотерапия Г-КСФ** в настоящее время не рассматривается как самостоятельное лечение нейтропении у пациентов с МДС.
• Пациентам с МДС низкого риска без неблагоприятных аномалий кариотипа с тромбоцитопенией рекомендуется рассмотреть возможность назначения антигеморрагических препаратов - системных гемостатиков (элтромбопага** от 50 до 300 мг внутрь или ромиплостима** 750 мг подкожно 1 раз в неделю) с целью повышения количества тромбоцитов, снижения зависимости от трансфузий тромбоконцентратов и уменьшения проявлений геморрагического синдрома [81-89].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
Комментарии. Проведено несколько рандомизированных исследований, результаты которых демонстрируют эффективность данного вида терапии у пациентов с МДС из группы низкого риска в виде повышения количества тромбоцитов и уменьшения проявлений геморрагического синдрома в 46-65% случаев. Однако, у пациентов с МДС из группы высокого риска, в частности МДС с избытком бластов, добавление элтромбопага** к терапии азацитидином** снизило эффективность терапии гипометилирующим препаратом и увеличило частоту прогрессии в ОМЛ. У пациентов с МДС из группы низкого риска при терапии ромиплостимом** вероятность прогрессии в ОМЛ в течение 5 лет была сопоставима с контрольной группой - 12% и 11%.
• Пациентам с МДС из группы низкого и промежуточного-1 риска по шкале IPSS и группы низкого и промежуточного риска по шкале IPSS-R ( см раздел 7,1 данных рекомендаций) с гипоплазией кроветворения, нормальным кариотипом, аномалиями хорошего или промежуточного риска, за исключением 7q-, iso(17q), рекомендуется проведение иммуносупрессивной терапии (ИСТ): циклоспорин** (ЦСА**) +/- антитимоцитарный глобулин** (АТГ**) с целью достижения положительного ответа, в том числе и полной клинико-гематологической ремиссии [90].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
Комментарии. Определенное сходство клинических и морфологических проявлений гипопластических форм МДС и АА, а также клинические наблюдения, касающиеся эффекта иммуносупрессивного воздействия у отдельных пациентов, легли в основу тестирования АТГ** в качестве метода терапии в двух КИ 2-й и 3-й фаз. По объединенным данным этих проектов, ответили на терапию 30% пациентов с количеством бластных клеток в КМ менее 5%. В ситуации РАКС или РАИБ вероятность ответа незначительна. В результате группа низкого риска по IPSS, гипоклеточный КМ по данным гистологического исследования, небольшой период предшествующей трансфузионной терапии и экспрессия HLA-DR15 являются факторами вероятного ответа на ИСТ. Наилучшие результаты дает комбинированная терапия АТГ** и ЦСА.
На основе имеющихся данных, комбинированную ИСТ с помощью АТГ** и орального приема ЦСА** в течение 6 месяцев следует рассматривать в качестве выбора для пациентов с МДС, количеством бластных клеток в КМ менее 5%, нормальным кариотипом или трисомией 8 хромосомы, гемотрансфузионной зависимостью менее 2 лет, которые не являются кандидатами на лечение ростовыми факторами, или терапия которыми оказалась неэффективной, с генотипом HLA-DR15, минимальным ПНГ-клоном.
На основании опыта российских исследовательских центров представляется возможным рекомендовать проведение монотерапии ЦСА** для той же категории пациентов, а также пациентам с благоприятными вариантами кариотипа и трисомией 8. Проведение ИСТ пациентам с МДС можно начинать с назначения ЦСА** в дозе 5 мг/кг/сут внутрь, разделив дозу препарата на 2 приема. При его неэффективности в течение 3-6 месяцев, целесообразно проведение курса АТГ в дозе 20 мг/кг/сут в 1-5 дни в виде длительной внутривенной инфузии с последующим возобновлением приема ЦСА**. Возможным вариантом лечения является начало терапии с введения АТГ** в дозе 20 мг/кг/сут в течение 5 дней с последующим назначением ЦСА. При отсутствии эффекта от комбинированной ИСТ в течение 6-9 месяцев и отсутствии прогрессии заболевания в виде увеличения бластных клеток и появления новых цитогенетических изменений, возможно выполнение спленэктомии или повторного курса АТГ**. Общая длительность терапии для пациентов, ответивших на ЦСА**, должна составлять не менее 24 месяцев. ИСТ наиболее оправдана при гипоплазии кроветворения или неравномерной клеточности с участками гипоплазии или аплазии КМ. При МДС-ИБ-1 с благоприятными аномалиями кариотипа и гипоплазией кроветворения также может назначаться ИСТ, однако только после консультации в Федеральном центре.
При неэффективности ИСТ и сохранении выраженной зависимости от трансфузий компонентами крови целесообразно решение вопроса о возможности выполения алло-ТГСК.
• Пациентам с МДС с изолированной делецией длинного плеча 5-й хромосомы (МДС с 5q-) при невозможности проведения или неэффективности терапии ЭПСП рекомендуется проведение терапии леналидомидом** с целью достижения положительного ответа, в том числе и полной клинико-гематологической и цитогенетической ремиссии [56,91].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии: в ходе проведения исследований была доказана высокая эффективность леналидомида** у пациентов с МДС с del(5q). Механизм действия препарата при МДС объясняется прямым цитостатическим воздействием на патологический клон клеток с del(5q) и стимулирующим эффектом в отношении нормальных эритроидных клеток КМ. Независимость от трансфузий была документирована в 61 и 70% случаев (p >0,05). Медиана времени до достижения ответа составила 4-6 недель. У пациентов с МДС без del(5q) эффективность несколько ниже - 25-27% случаев.
Применение леналидомида** наиболее оправдано у трансфузионнозависимых пациентов с МДС с del(5q) (максимум с одной благоприятной поломкой) или увеличением числа бластных клеток менее 10% из группы низкого или промежуточного-1 риска по IPSS, которые не являются кандидатами на терапию ЭПО или не получили эффекта от их применения. Леналидомид** назначается в дозе 10 мг внутрь в 1-21 дни, каждые 28 дней. При развитии как гематологической, так и негематологической токсичности целесообразно снижение дозы до 5 мг/сут или 10 мг через день, в такой дозе возможен постоянный прием без перерыва. Оптимальная продолжительность терапии леналидомидом** не определена, но, по всей видимости, должна быть ограничена временем повышения показателей гемоглобина до верхней границы нормы, до момента начала прогрессирования или 24 месяцев общей продолжительности лечения в случае сохраняющегося ответа. В настоящее время, вопросы отмены леналидомида при достижении стойкого гематологического и полного цитогенетического ответа должны рассматриваться индивидуально.
До начала терапии леналидомидом** целесообразно исследовать наличие мутации гена ТР53, так как при ее наличии отмечена более короткая продолжительность положительного ответа и высокая вероятность прогрессии в ОЛ.
• Пациентам с МДС-ИБ или МДС без ИБ с неблагоприятными аномалиями кариотипа, которые при стратификации отнесены к группе промежуточного-2 и высокого риска по шкале IPSS и группе промежуточного, высокого и очень высокого риска по шкале IPSS-R ( см раздел 7,1 данных рекомендаций) для достижения ремиссии или другого положительного ответа рекомендуется проведение терапии аналогами пиримидина - азацитидином** или децитабином [92-96].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарии. Азацитидин** и децитабин относятся к оригинальному классу химиотерапевтических препаратов - гипометилирующих агентов или ингибиторов ДНК-метилтрансферазы, фермента, отвечающего за метилирование вновь синтезируемой ДНК.
В свете отсутствия прямых сравнительных исследований между азацитидином** и децитабином невозможно сделать окончательный вывод о преимуществе того или другого препарата.
Азацитидин** назначается в нескольких режимах:
• 75 мг/м2 подкожно 1 раз в сутки 1-7 дни каждые 28 дней или.
• 75 мг/м2 подкожно 1 раз в сутки 5-2-2 (препарат вводится 1-5-й и 8-9 дни курса, 6-й и 7-й дни - перерыв) каждые 28 дней - этот режим можно использовать при лечении в дневном стационаре при невозможности введения препарата в выходные дни, в таком случае начинать курс целесообразно с понедельника, или.
• 75 мг/м2 подкожно 1 раз в сутки в 1-5 дни каждые 28 дней или.
• 75 мг/м2 внутривенно 1 раз в сутки в 1-5 дни каждые 28 дней.
Наиболее предпочтительным является 7-дневный курс терапии азацитидином**.
При отсутствии прогрессии заболевания эффективность терапии необходимо оценивать после 4-6 курса (количество рекомендуемых курсов - минимум 6). При положительном ответе (полная, частичная или костномозговая ремиссия, гематологическое улучшение) терапию следует продолжить до момента развития выраженной гипоплазии кроветворения или прогрессии заболевания, при отсутствии эффекта или прогрессии показана смена тактики терапии.
Децитабин можно использовать в 2 режимах введения:
• 20 мг/м2 в виде 60-минутной инфузии 1 раз в день в 1-5 дни каждые 28-35 дней или.
• 15 мг/м2 3 раза в день в виде 3 часов внутривенной инфузии в 1-3 дни, каждые 6 недель.
При отсутствии прогрессии заболевания эффективность терапии следует оценивать после 4 курсов (количество рекомендуемых курсов децитабина - минимум 4). При положительном ответе (полная, частичная или костномозговая ремиссия, гематологическое улучшение) терапию следует продолжить до момента развития выраженной гипоплазии кроветворения или прогрессии заболевания.
Вопрос о сроках окончания длительной терапии гипометилирующими препаратами без выполнения алло-ТГСК окончательно не решен и находится на стадии обсуждения в международном гематологическом сообществе.
• Пациентам с МДС из группы промежуточного-2 и высокого риска по шкале IPSS и из группы промежуточного, высокого и очень высокого риска по шкале IPSS-R в качестве индукционной терапии при неэффективности низкодозной или стандартной ХТ при прогрессии МДС рекомендуется проведение курса малых доз цитарабина** и идарубицина** с гипометилирующим праймингом децитабина или азацитидина** с целью достижения положительного ответа, в том числе и полной клинико-гематологической ремиссии [97,98].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. Проведение ПХТ по программам лечения ОЛ у пациентов с МДС сопровождается умеренной эффективностью, длительными миелотоксическими агранулоцитозами, высокой ранней летальностью (~20%) и небольшой продолжительностью ремиссии. Гипометилирующий прайминг перед курсом малых доз цитарабина** и идарубицина** увеличивает апоптоз в опухолевых клетках и приводит к увеличению цитотоксического эффекта на лейкемические клетки. Вероятность достижения ПР у пациентов с МДС из группы неблагоприятного риска составляет 40-60%, при невысокой ранней летальности.
В ФГБУ «НМИЦ гематологии» МЗ РФ разработан и внедрен в клиническую практику курс Aza/Dac-Ida-Ara-C: азацитидин** 75 мг/м2 подкожно 1 раз в день или децитабин 20 мг/м2 внутривенно 1 раз в день 1-3 дни, цитарабин** 10 мг/м2 2 раза в день подкожно 4-17 дни, идарубицин** 3 мг/м2 внутривенно 1 раз в день 4-10 дни. При развитии аплазии кроветворения, тяжелых инфекционных или геморрагических осложнений возможно укорочение курса до 10 дней общей продолжительности (цитарабин** вводится в течение 7 дней в 4-10 дни, идарубицин** в течение 5 дней - 3-8 дни) [99].
Оценка эффекта при отсутствии прогрессии заболевания осуществляется после 2-го курса терапии через 28-35 дней после окончания курса. При достижении ПР проводят 2 курса консолидации КМР по той же схеме. Пациентам, у которых есть HLA-совместимый донор, необходимо как можно раньше выполнять алло-ТГСК.
При невозможности выполнения алло-ТГСК поддерживающую терапию Aza/Dac-Ara-C проводят в течение 2 лет (cм. Приложение А3,1) [99].
• Пациентам с МДС-ИБ при нормальном кариотипе или одиночных аномалиях из группы благоприятного или промежуточного риска рекомендуется с лечебной целью проведение курса малых доз цитарабина** (МДЦ) [100].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии: лечение МДЦ за пределами РФ проводят в течение 14 дней. В РФ данная терапия часто используется в качестве метода выбора у пациентов старше 60 лет с МДС-ИБ-1 и ИБ-2 при нормо- или гиперклеточной морфологии КМ. Общепринятым в РФ режимом использования МДЦ является назначение препарата в дозе 10 мг/м2 (чаще 20 мг) 2 раза в день подкожно в течение 21-28 дней [1]. Вероятность достижения ПР у пациентов с РАИБ-2 существенно выше, если длительность курса была не менее 23 дней. Обнаружение, по данным трепанобиопсии КМ, гипо- или аплазии кроветворной ткани поможет скорректировать выбор терапевтического подхода: длительность терапии МДЦ может быть уменьшена до 10-14 дней (и доза цитарабина** может быть редуцирована до 10 мг 2 раза в день) Интервалы между циклами составляют 28-30 дней, а терапия проводится вплоть до прогрессирования или появления признаков неприемлемой токсичности, но не более 3 лет. Применение МДЦ наиболее целесообразно у пациентов с нормальным кариотипом или с благоприятными аберрациями [1].
• Пациентам с МДС-ИБ-2 моложе 45 лет при невозможности проведения терапии гипометилирующими препаратами рекомендуется проведение курса индукционной терапии по программам ОМЛ с использованием различных сочетаний следующих препаратов: цитарабин**, идарубицин**, митоксантрон**, меркаптопурин**, филграстим** ( см Приложение А3,1, а также см профильные рекомендации по лечению ОМЛ) [1-5,101].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Пациентам с МДС-ИБ при нормальном кариотипе и гипоплазии кроветворения в возрасте старше 70 лет при невозможности проведения программной терапии рекомендуется проведение курса низких доз мелфалана** 2 мг/день для достижения положительного ответа, в том числе и полной ремиссии. [102,103].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 3).
Комментарии. Использование малых доз мелфалана** было исследовано в двух проспективных когортных исследованиях, которые суммарно включали 29 пациентов с МДС высокого риска. Общий ответ при этом составил 38-40%, отмечалась минимальная токсичность. Вероятность ответа на терапию была самой высокой у пациентов с гипоклеточным КМ, избытком бластов и нормальным кариотипом.
• Пациентам с МДС-ИБ в возрасте старше 70 лет при невозможности проведения программной терапии рекомендуется проведение паллиативной терапии меркаптопурином** [1,2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии: у пациентов с МДС, протекающим с бластозом, возможно осуществление терапии меркаптопурином**. Препарат назначают в дозе 60 мг/м2 внутрь за 2 приема в постоянном режиме с коррекцией дозы или отменой при развитии глубокой цитопении. При снижении числа лейкоцитов менее 3,0×109/л доза препарата снижается на 25%, менее 2,0×109/л - на 50%, а при падении до уровня менее 1,5×109/л отменяется до восстановления показателей, когда лечение можно будет возобновить. Терапия меркаптопурином**, как правило, рассматривается исключительно в качестве паллиативного подхода [1,2].
• Пациентам с МДС из группы промежуточного-1 риска, при наличии неблагоприятных аномалий кариотипа, промежуточного-2 или высокого риска по шкале IPSS или из группы промежуточного, высокого и очень высокого риска по шкале IPSS-R ( см раздел 7,1 данных рекомендаций) в возрасте <60-65 лет, при отсутствии тяжелых сопутствующих заболеваний, а также пациентам с МДС без избытка бластов из группы промежуточного-1 риска по шкале IPSS и промежуточного риска по шкале IPSS-R моложе 40-50 лет, резистентным к проводимой терапии, с выраженной зависимостью от трансфузий компонентами крови, рекомендуется проведение алло-ТГСК с целью достижения полного биологического излечения [104].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Рекомендации по проведению алло-ТГСК у пациентов с МДС опираются на проспективные рандомизированные и нерандомизированные, а также групповые КИ. По данным Международного регистра по трансплантации костного мозга (IBMTR), основанном на анализе результатов лечения 387 взрослых пациентов с МДС, которым была выполнена алло-ТГСК от HLA-идентичного сиблинга, кумулятивная смертность, связанная с трансплантацией, составила 32% в течение 1 года и 37% в течение 3 лет, кумулятивная частота рецидивов 17% и 23%, ОВ - 53% и 40% соответственно. Количество бластных клеток в КМ и риск по IPSS показали обратную зависимость с безрецидивной выживаемостью после трансплантации. Выживаемость без прогрессирования у пациентов из группы низкого или промежуточного-1 риска по шкале IPSS в течение 5 лет составила 60%, промежуточного-2 - 36-44% и высокого риска - 28-30%.
Оптимальные сроки для выполнения алло-ТГСК от HLA-совместимого донора при МДС определены в анализе клинических решений IBMTR. В этом исследовании было показано, что продолжительность жизни у пациентов из группы низкого или промежуточного-1 риска по шкале IPSS была выше, когда трансплантация была отсрочена во времени, но выполнялась до трансформации в ОМЛ. Напротив, для пациентов из групп промежуточного-2 и высокого риска именно немедленная трансплантация существенно улучшает показатели выживаемости. Привлечение неродственного донора в случае отсутствия совместимого по системе HLA родственного донора не приводит к увеличению летальности.
Риск заболевания в соответствии с IPSS, возраст и наличие сопутствующей патологии, оцененные по индексу коморбидности ТГСК (HCT-CI - см Приложение Г3 [105]) являются наиболее значимыми клиническими данными при рассмотрении вопроса о проведении пациенту алло-ТГСК.
Проведение алло-ТГСК должно быть совместным решением врача, пациента и его семьи, поскольку их отношение к риску является определяющим.
3,2 Сопроводительная терапия.
• Всем пациентам с МДС при проведении ХТ рекомендуется с целью профилактики тошноты и рвоты введение противорвотных препаратов [106].Уровень убедительности рекомендаций в (уровень достоверности доказательств - 3).
• Всем пациентам с МДС при проведении индукционных курсов ХТ для профилактики гиперурикемии рекомендуется прием аллопуринола** [107].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Всем пациентам с МДС при развитии фебрильной нейтропении рекомендуется использовать в качестве антибиотиков первой линии цефоперазон + сульбактам**, пиперациллин + тазобактам, цефепим**, цефтазидим** для купирования инфекционных осложнений [108,109].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 5).
Комментарии. При неэффективности антимикробной терапии 1 линии ее модификацию необходимо проводить с учетом данных проведенного обследования (КТ, микробиологические исследования ). Назначение карбапенемов в качестве антибиотиков первого этапа при фебрильной нейтропении обосновано у пациентов с септическим шоком, а также в клиниках, где в этиологии инфекций преобладают энтеробактерии с продукцией бета-лактамаз расширенного спектра (БЛРС).
• Всем пациентам с МДС при проведении курса АТГ** рекомендуется профилактический прием антибактериальных и противогрибковых препаратов [110].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
Комментарии. При проведении курса АТГ** рекомендован профилактический прием 480 мг/сут ко-тримоксазола**, 200 мг/сут флуконазола**.
• Всем пациентам с МДС с 5q- c тромбоцитами >200×109/л при проведении иммуномодулирующей терапии леналидомидом** рекомендуется проведение антиагрегантной терапии в связи с возможным развитием тромбоза глубоких вен [111].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. При указании на наличие тромбозов в анамнезе целесообразно добавление антикоагулянтной терапии. При проведении иммуномодулирующей терапии тромботические осложнения могут развиваться не только в начале терапии при тромбоцитозах, но и при повышении гемоглобина до нормальных значений.
• Всем пациентам МДС перед выполнением трансфузии компонентов крови с целью профилактики цитратных и других реакций рекомендуется введение антигистаминных препаратов однократно в дозировках в соответствии с инструкциями по применению соответствующих препаратов [61] .
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Всем пациентам с МДС, у которых выявлены признаки аллосенсибилизации, рекомендуется переливать концентраты тромбоцитов по индивидуальному подбору для повышения эффективности трансфузий [112].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. Преодоление аллосенсибилизации у пациентов с МДС требует комплексного подхода, который помимо индивидуального подбора тромбоцитов включает в себя выполнение лечебных плазмаферезов (4-5 сеансов с замещением альбумином) с последующей трансфузией больших доз тромбоконцентратов (12-16 доз).
• Всем пациентам с МДС, состояние которых препятствует достаточному естестстенному питанию, рекомендуется обеспечение энергетическими и пластическими субстратами за счет энтерального и/или парентерального питания [113,114].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
Комментарии. Недостаточность питания - отягощающий фактор при проведении цитостатической терапии и алло-ТГСК. Общая суточная энергетическая ёмкость ЭП и ПП у пациентов старше 18 лет рассчитывается на идеальную массу тела, в том числе при наличии ожирения, согласно уравнению Харриса-Бенедикта (25-30 ккал/кг, белок 1,2-1,5 г/кг/сут), а также с учетом коэффициентов, повышающих или понижающих энергетические потребности организма, например при РТПХ кишечника - белок 1,5-2,0 г/кг/сут и количества естественного питания. Критерием отмены нутриционной терапии является восстановление естественного питания более 60% от необходимых суточных потребностей в течение 3-х последовательных дней.
• Всем пациентам с МДС введение глюкокортикоидов рекомендуется только при развитии тяжелых жизнеугрожающих состояний [115].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
3,3 Хирургическое лечение.
• Пациентам с МДС из группы низкого риска ( см раздел 7,1 данных рекомендаций) с гипоплазией кроветворения при отсутствии эффекта от ИСТ или пациентам с признаками аутоиммунной анемии или тромбоцитопении в сочетании с МДС, или пациентам МДС с увеличенными размерами селезенки с лечебно-диагностической целью рекомендуется выполнение спленэктомии [1,116].Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
Комментарии. Спленэктомия у пациентов с МДС в странах ЕС применяется редко, в основном у пациентов с глубокой тромбоцитопенией. В РФ накоплен опыт выполнения спленэктомии у 33 пациентов с МДС. Чаще операция проводилась при гипоплазии кроветворения по данным гистологического исследования КМ (75%). В 16 (48%) случаях до спленэктомии проводилась комбинированная ИСТ. В 6 (18%) случаях документировано увеличение размеров селезенки более 15×8 см Как эффект от проведения спленэктомии у 16 (48%) пациентов отмечено снижение зависимости от гемотрансфузий.
Спленэктомию желательно выполнять лапароскопическим доступом.
Следует учесть, что у пациента могут быть нестандартные проявления болезни, а также сочетание конкретной болезни с другими патологиями, что может диктовать лечащему врачу изменения в алгоритме выбора оптимальной тактики диагностики и лечения.
|
|
Реабилитация и амбулаторное лечение
• Всем пациентам с МДС рекомендуется проведение медицинской реабилитации, которая включает в себя эффективную обезболивающую терапию, нутритивную поддержку, обеспечение психологического благополучия и максимально возможное физическое функционирование на всех этапах лечения и поддерживающей терапии [117].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. Медицинская реабилитация при лечении пациентов с МДС является частью поддерживающей терапии, направленной на уменьшение осложнений, максимальное обеспечение физических, эмоциональных и социальных потребностей, улучшение качества жизни пациентов и членов их семей. Принципы реабилитации должны быть основаны на Международной классификации функционирования, ограничений жизнедеятельности и здоровья (МКФ), разработанной ВОЗ в 2002 году. Главные условия включают работу мультидисциплинарной бригады (МДБ), раннее начало, пациент-ориентированный подход, длительное наблюдение и преемственность по месту жительства пациента. В состав МДБ при работе с пациентами, страдающими МДС, входят врач по физической реабилитационной медицине, врач гематолог-онколог, клинический психолог, методист-инструктор, эрготерапевт, медицинская сестра, родственники пациента и сам пациент. В результате диагностики нарушений структур и функций организма, ограничений активности и участия пациента, а также оценки факторов окружающей среды и персональных факторов пациента, выставляется реабилитационный диагноз, определяется потенциал и разрабатывается индивидуальный план реабилитации пациента, основываясь на краткосрочные и долгосрочные цели реабилитации.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. Медицинская реабилитация при лечении пациентов с МДС является частью поддерживающей терапии, направленной на уменьшение осложнений, максимальное обеспечение физических, эмоциональных и социальных потребностей, улучшение качества жизни пациентов и членов их семей. Принципы реабилитации должны быть основаны на Международной классификации функционирования, ограничений жизнедеятельности и здоровья (МКФ), разработанной ВОЗ в 2002 году. Главные условия включают работу мультидисциплинарной бригады (МДБ), раннее начало, пациент-ориентированный подход, длительное наблюдение и преемственность по месту жительства пациента. В состав МДБ при работе с пациентами, страдающими МДС, входят врач по физической реабилитационной медицине, врач гематолог-онколог, клинический психолог, методист-инструктор, эрготерапевт, медицинская сестра, родственники пациента и сам пациент. В результате диагностики нарушений структур и функций организма, ограничений активности и участия пациента, а также оценки факторов окружающей среды и персональных факторов пациента, выставляется реабилитационный диагноз, определяется потенциал и разрабатывается индивидуальный план реабилитации пациента, основываясь на краткосрочные и долгосрочные цели реабилитации.
Профилактика
• Всем пациентам с МДС рекомендуется постоянное динамическое наблюдение у гематолога в течение всей жизни [1,118].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. График диспансерного наблюдения не отработан, устанавливается индивидуально каждым врачом для каждого пациента в зависимости от варианта МДС, возраста пациента и наличия сопутствующей патологии.
- в соответствии с положением об организации оказания медицинской помощи по видам медицинской помощи, которое утверждается уполномоченным федеральным органом исполнительной власти;
- в соответствии с порядком оказания помощи по профилю «гематология», обязательным для исполнения на территории Российской Федерации всеми медицинскими организациями;
- на основе настоящих клинических рекомендаций;
- с учетом стандартов медицинской помощи, утвержденных уполномоченным федеральным органом исполнительной власти.
Первичная специализированная медико-санитарная помощь оказывается врачом-гематологом и иными врачами-специалистами в центре амбулаторной гематологической/онкологической помощи либо в первичном гематологическом/онкологическом кабинете, первичном гематологическом отделении, поликлиническом отделении онкологического диспансера.
При выявлении у пациента миелодиспластического синдрома (далее - МДС) или подозрении на него врачи-терапевты, врачи-терапевты участковые, врачи общей практики (семейные врачи), врачи-специалисты, средние медицинские работники в установленном порядке направляют больного на консультацию в центр амбулаторной гематологической/онкологической помощи либо в первичный гематологический кабинет, первичное гематологическое отделение медицинской организации для оказания ему первичной специализированной медико-санитарной помощи.
Врач-гематолог амбулаторного или стационарного звена гематологической помощи организует выполнение диагностических исследований, необходимых для установления диагноза, включая распространенность и стадию заболевания.
В случае невозможности проведения диагностических исследований пациент направляется лечащим врачом в медицинскую организацию, оказывающую медицинскую помощь пациентам с гематологическими заболеваниями для установления диагноза и оказания специализированной, в том числе высокотехнологичной, медицинской помощи.
При выявлении МДС или подозрении на него в ходе оказания скорой медицинской помощи пциента переводят или направляют в медицинские организации, оказывающие медицинскую помощь больным с гематологическими заболеваниями, для определения тактики ведения и необходимости применения дополнительно других методов специализированного противоопухолевого лечения.
Специализированная, в том числе высокотехнологичная медицинская помощь оказывается врачами-гематологами в медицинских организациях, оказывающих медицинскую помощь больным МДС, имеющих лицензию, необходимую материально-техническую базу, сертифицированных специалистов, в стационарных условиях и условиях дневного стационара и включает в себя профилактику, диагностику, лечение гематологических заболеваний, требующих использования специальных методов и сложных уникальных медицинских технологий, а также медицинскую реабилитацию.
В медицинской организации, оказывающей медицинскую помощь больным МДС, тактика медицинского обследования и лечения устанавливается врачами-гематологами с привлечением при необходимости других врачей-специалистов, при необходимости - с проведением консилиума. Решение консилиума врачей оформляется протоколом, подписывается участниками консилиума врачей и вносится в медицинскую документацию больного.
Показания к госпитализации в круглосуточный или дневной стационар медицинской организации, оказывающей специализированную, в том числе высокотехнологичную медицинскую помощь по профилю «онкология» определяются врачом-гематологом/консилиумом врачей с привлечением при необходимости других врачей-специалистов.
Показания для плановой госпитализации.
• Обследование с целью верификации диагноза МДС у пациента с подозрением на МДС, при невозможности обследования в амбулаторных условиях.
• Диагностика рецидива МДС, усугубления аплазии кроветворения или трансформации в ОЛ.
• Проведение очередного курса ИСТ или ХТ в условиях круглосуточного либо дневного стационара.
• Выполнение плановых хирургических вмешательств.
• Выполнение плановых экстракорпоральных методов очищения крови и заместительной почечной терапии.
• Проведение запланированной ТГСК.
• Проведение заместительной гемокомпонентной терапии.
Показания для экстренной госпитализации.
Неотложные состояния у пациентов с МДС и при подозрении на МДС:
- фебрильная лихорадка и инфекционные осложнения на фоне нейтропении после курса ХТ или на фоне ИМТ/ИСТ;
- геморрагический синдром;
- тромботические осложнения;
- необходимость проведения экстренной заместительной терапии компонентами крови;
- другие системные нарушения, обусловленные течением основного заболевания или осложнениями, развившимися вследствие проведенного лечения.
Показания к выписке пациента из стационара.
• Восстановление показателей периферической крови (лейкоциты более 1×109/л, гранулоциты более 0,5×109/л, тромбоциты более 30-50×109/л, гемоглобин более 80 г/л) после очередного курса ХТ, ИМТ или ИСТ.
• Нормотермия в течение 3-5 суток и отсутствие неконтролируемых инфекционных осложнений.
• Купирование геморрагических осложнений.
• Купирование тромботических осложнений.
• Купирование системных нарушений, обусловленных течением основного заболевания или осложнениями, развившимися вследствие проведенного лечения.
Заключение о целесообразности перевода больного в профильную медицинскую организацию осуществляется после предварительной консультации по предоставленным медицинским документам и/или предварительного осмотра больного врачами специалистами медицинской организации, в которую планируется перевод.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарии. График диспансерного наблюдения не отработан, устанавливается индивидуально каждым врачом для каждого пациента в зависимости от варианта МДС, возраста пациента и наличия сопутствующей патологии.
6 Организация оказания медицинской помощи.
Медицинская помощь, за исключением медицинской помощи в рамках клинической апробации, в соответствии с федеральным законом от 21,11,2011 № 323-ФЗ (ред. от 25,05,2019) «Об основах охраны здоровья граждан в Российской Федерации» организуется и оказывается:- в соответствии с положением об организации оказания медицинской помощи по видам медицинской помощи, которое утверждается уполномоченным федеральным органом исполнительной власти;
- в соответствии с порядком оказания помощи по профилю «гематология», обязательным для исполнения на территории Российской Федерации всеми медицинскими организациями;
- на основе настоящих клинических рекомендаций;
- с учетом стандартов медицинской помощи, утвержденных уполномоченным федеральным органом исполнительной власти.
Первичная специализированная медико-санитарная помощь оказывается врачом-гематологом и иными врачами-специалистами в центре амбулаторной гематологической/онкологической помощи либо в первичном гематологическом/онкологическом кабинете, первичном гематологическом отделении, поликлиническом отделении онкологического диспансера.
При выявлении у пациента миелодиспластического синдрома (далее - МДС) или подозрении на него врачи-терапевты, врачи-терапевты участковые, врачи общей практики (семейные врачи), врачи-специалисты, средние медицинские работники в установленном порядке направляют больного на консультацию в центр амбулаторной гематологической/онкологической помощи либо в первичный гематологический кабинет, первичное гематологическое отделение медицинской организации для оказания ему первичной специализированной медико-санитарной помощи.
Врач-гематолог амбулаторного или стационарного звена гематологической помощи организует выполнение диагностических исследований, необходимых для установления диагноза, включая распространенность и стадию заболевания.
В случае невозможности проведения диагностических исследований пациент направляется лечащим врачом в медицинскую организацию, оказывающую медицинскую помощь пациентам с гематологическими заболеваниями для установления диагноза и оказания специализированной, в том числе высокотехнологичной, медицинской помощи.
При выявлении МДС или подозрении на него в ходе оказания скорой медицинской помощи пциента переводят или направляют в медицинские организации, оказывающие медицинскую помощь больным с гематологическими заболеваниями, для определения тактики ведения и необходимости применения дополнительно других методов специализированного противоопухолевого лечения.
Специализированная, в том числе высокотехнологичная медицинская помощь оказывается врачами-гематологами в медицинских организациях, оказывающих медицинскую помощь больным МДС, имеющих лицензию, необходимую материально-техническую базу, сертифицированных специалистов, в стационарных условиях и условиях дневного стационара и включает в себя профилактику, диагностику, лечение гематологических заболеваний, требующих использования специальных методов и сложных уникальных медицинских технологий, а также медицинскую реабилитацию.
В медицинской организации, оказывающей медицинскую помощь больным МДС, тактика медицинского обследования и лечения устанавливается врачами-гематологами с привлечением при необходимости других врачей-специалистов, при необходимости - с проведением консилиума. Решение консилиума врачей оформляется протоколом, подписывается участниками консилиума врачей и вносится в медицинскую документацию больного.
Показания к госпитализации в круглосуточный или дневной стационар медицинской организации, оказывающей специализированную, в том числе высокотехнологичную медицинскую помощь по профилю «онкология» определяются врачом-гематологом/консилиумом врачей с привлечением при необходимости других врачей-специалистов.
Показания для плановой госпитализации.
• Обследование с целью верификации диагноза МДС у пациента с подозрением на МДС, при невозможности обследования в амбулаторных условиях.
• Диагностика рецидива МДС, усугубления аплазии кроветворения или трансформации в ОЛ.
• Проведение очередного курса ИСТ или ХТ в условиях круглосуточного либо дневного стационара.
• Выполнение плановых хирургических вмешательств.
• Выполнение плановых экстракорпоральных методов очищения крови и заместительной почечной терапии.
• Проведение запланированной ТГСК.
• Проведение заместительной гемокомпонентной терапии.
Показания для экстренной госпитализации.
Неотложные состояния у пациентов с МДС и при подозрении на МДС:
- фебрильная лихорадка и инфекционные осложнения на фоне нейтропении после курса ХТ или на фоне ИМТ/ИСТ;
- геморрагический синдром;
- тромботические осложнения;
- необходимость проведения экстренной заместительной терапии компонентами крови;
- другие системные нарушения, обусловленные течением основного заболевания или осложнениями, развившимися вследствие проведенного лечения.
Показания к выписке пациента из стационара.
• Восстановление показателей периферической крови (лейкоциты более 1×109/л, гранулоциты более 0,5×109/л, тромбоциты более 30-50×109/л, гемоглобин более 80 г/л) после очередного курса ХТ, ИМТ или ИСТ.
• Нормотермия в течение 3-5 суток и отсутствие неконтролируемых инфекционных осложнений.
• Купирование геморрагических осложнений.
• Купирование тромботических осложнений.
• Купирование системных нарушений, обусловленных течением основного заболевания или осложнениями, развившимися вследствие проведенного лечения.
Заключение о целесообразности перевода больного в профильную медицинскую организацию осуществляется после предварительной консультации по предоставленным медицинским документам и/или предварительного осмотра больного врачами специалистами медицинской организации, в которую планируется перевод.
|
|
Дополнительно
7,1 Факторы, связанные с болезнью (шкалы прогноза).
Определение риска, связанного с характеристикой варианта МДС, базируется на использовании прогностических систем оценки, объединяющих отдельные клинические и гематологические параметры. В 1997 г. под эгидой Международной школы анализа рисков миелодисплазии (IMRAW) P. Greenberg и соавторы разработали Международную прогностическую балльную систему (IPSS), учитывающую количество бластов в КМ, цитогенетические аномалии и выраженность периферических цитопений (табл. 1) [63].Таблица 1. Прогностическая шкала IPSS.
| Критерии прогноза | Баллы | |||||
| 0 | 0,5 | 1,0 | 1,5 | 2,0 | ||
| Бласты в КМ, % | <5 | 5-10 | - | 11-20 | 21-30 | |
| Кариотип | Хороший | Промежуточный | Плохой | |||
| Цитопении | 0/1 | 2/3 | ||||
| Сумма баллов | Категория риска | Медиана общей выживаемости, лет | Медиана времени до трансформации в ОМЛ 25% пациентов, лет | |||
| 0 | Низкий | 5,7 | 9,4 | |||
| 0,5-1,0 | Промежуточный-1 | 3,5 | 3,3 | |||
| 1,5-2,0 | Промежуточный-2 | 1,1 | 1,1 | |||
| ≥2,5 | Высокий | 0,4 | 0,2 | |||
Примечания:
Цитопения: Hb <100 г/л; абсолютное число нейтрофилов <1,5×109/л; тромбоциты <100×109/л.
Кариотип. Хороший - нормальный кариотип, -Y, -20, -5; плохой - аномалии 7-й хромосомы и комплексные аберрации (≥3 хромосом); промежуточный - все остальные.
Система IPSS оказалась полезной для прогнозирования общей выживаемости и риска трансформации в острый миелолейкоз (ОМЛ) пациентов с МДС, что помогает в принятии клинических решений [63].
Дополнительные факторы, которые также имеют прогностическое значение, в том числе мультилинейная дисплазия, тяжелая анемия с зависимостью от трансфузий, были включены в Прогностическую балльную систему ВОЗ (WPSS), которая позволяет разделить пациентов на 5 групп риска с различными показателями выживаемости и вероятности трансформации в ОМЛ (табл. 2). Эта шкала позволяет более точно определить прогноз отдельных пациентов с МДС, в особенности из групп низкого и промежуточного-1 риска по IPSS [64].
Таблица 2. Прогностическая шкала WPSS.
| Параметры | Баллы | |||||
| 0 | 1 | 2 | 3 | |||
| Вариант по классификации ВОЗ1 | РА, РАКС, 5q- | РЦМД | РАИБ-1 | РАИБ-2 | ||
| Кариотип2 | Хороший | Промежуточный | Плохой | - | ||
| Нв<90 г/л для мужчин и <80г/л для женщин | Нет | Да | - | - | ||
| Сумма баллов | Категория риска | Медиана общей выживаемости, мес. | Вероятность прогрессии в ОМЛ (без лечения) | |||
| 2 года | 5 лет | |||||
| 0 | Очень низкий | 103 | 0 | 0,06 | ||
| 1 | Низкий | 72 | 0,11 | 0,24 | ||
| 2 | Промежуточный | 40 | 0,28 | 0,48 | ||
| 3-4 | Высокий | 21 | 0,52 | 0,63 | ||
| 5-6 | Очень высокий | 12 | 0,79 | 1 | ||
Примечания:
• Морфологические варианты по ВОЗ. РА - рефрактерная анемия; РАКС - рефрактерная анемия с кольцевыми сидеробластами; 5q-синдром - МДС с изолированной делецией 5q; РЦМД - рефрактерная цитопения с мультилинейной дисплазией; РАИБ-1 - рефрактерная анемия с избытком бластов 1 и РАИБ-2 - рефрактерная анемия с избытком бластов-2.
• Кариотип. Хороший - нормальный, -Y, del(5q), del(20q); плохой - комплексные аномалии ≥3 аберраций и любые изменения 7-й хромосомы; промежуточный - все другие аномалии кариотипа.
• Трансфузионная зависимость (регулярная). Это минимум одна трансфузия донорских эритроцитов каждые 8 недель на протяжении 4 месяцев [5].
Относительно недавно Международная рабочая группа по прогнозированию МДС, проанализировав отдаленные результаты большого многоцентрового исследования по первичным пациентам с МДС, пересмотрела систему IPSS. В работе было проанализирована прогностическая значимость большого количества даже весьма редких аномалий кариотипа, что позволило классифицировать их на 5 цитогенетических групп риска. В конечном виде пересмотренная прогностическая балльная система (IPSS-R) позволяет классифицировать заболевание на 5 прогностических групп, точно учитывая кариотип, количество бластных клеток и тяжесть отдельных цитопений (табл. 3) [30].
Таблица 3. Прогностическая шкала IPSS-R.
| Параметры | Баллы | |||||
| 0 | 0,5 | 1 | 1,5 | 2 | 3-4 | |
| Кариотип | Очень хороший | - | Хороший | - | Промежуточный | Плохой и очень плохой |
| Бласты в КМ, % | ≤2 | >2-<5 | - | 5-10 | > 10 | |
| Гемоглобин, г/л | ≥100 | - | 80-99 | <80 | - | - |
| Тромбоциты, ×109/л | ≥100 | 50-99 | <50 | - | - | - |
| Нейтрофилы, ×109/л | ≥0,8 | <0,8 | - | - | - | - |
| Группа риска | Сумма баллов | Медиана общей выживаемости, мес | Медиана времени до трансформации в ОМЛ 25% пациентов, мес | |||
| Очень низкий | ≤1,5 | 9,3 | Не достигнута | |||
| Низкий | >1,5-3 | 6,3 | Не достигнута | |||
| Промежуточный | >3-4,5 | 3,4 | 2,4 | |||
| Высокий | >4,5-6 | 1,2 | 0,8 | |||
| Очень высокий | >6 | 0,6 | 0,6 | |||
| Вариант кариотипа | Данные цитогенетического исследования | |||||
| Очень хороший | -Y; del(11q) | |||||
| Хороший | Нормальный; del(5q); del(12p); del(20q); del(5q) с дополнительной хромосомной аберрацией | |||||
| Промежуточный | Del(7q); +8; +19; i(17q); любая другая изолированная или двойная аберрация | |||||
| Плохой | -7; inv(3)/t(3q)/del(3q); двойная аберрация с -7/7q-; комплексный кариотип (3 аберрации) | |||||
| Очень плохой | Комплексный кариотип (>3 аберраций) | |||||
Новая прогностическая система IPSS-R более совершенна и улучшает стратификацию пациентов. Оценка прогноза может технически быть упрощена с помощью Интернет-калькулятора (http://advanced.ipss-r.com) или бесплатного приложения IPSS-R для смартфонов и планшетных компьютеров.
7,2 Другие факторы.
Отдельные параметры, характеризующие соматический статус пациента, могут влиять на естественное течение болезни и принятие терапевтических решений. К ним относятся возраст, сопутствующие заболевания, физические резервы, нутритивный и психический статус пациента.При выявлении МДС возраст старше 60 лет является независимым неблагоприятным прогностическим фактором. Коррекция на возраст при оценке вероятности долгосрочной выживаемости была предоставлена для большинства прогностических систем. Тем не менее, хронологический возраст может отличаться от биологического, что необходимо учитывать при выборе тактики терапии.
Высокая частота сопутствующих заболеваний - обычное явление у пожилых людей. Одно или несколько сопутствующих заболеваний исходно встречается более чем у половины пациентов с МДС, что оказывает значительное влияние на выживаемость. Болезни сердца - это самые частые сопутствующие заболевания, определяющие коморбидность пациентов с МДС. Сердечно-сосудистые осложнения наиболее выражены у пациентов с тяжелой анемией и трансфузионной зависимостью.
Проблемы, связанные с наличием сопутствующих заболеваний, по-разному проявляются у пациентов с МДС из групп низкого и высокого риска. У пациентов с МДС из группы низкого риска, сопутствующие заболевания влияют на прогноз, непосредственно увеличивая риск смерти, не связанной с трансформацией в ОЛ. И наоборот, у пациентов из группы высокого риска клиническое значение нетяжелой сопутствующей патологии не так велико по сравнению с неблагоприятным прогнозом самого МДС. Однако и у этих пациентов коморбидность влияет на результаты лечения, ограничивая выбор возможных вариантов терапии.
Для прогнозирования влияния сопутствующих заболеваний на конечные результаты лечения у больных МДС наибольший интерес представляет МДС-специфичный индекс коморбидности (MDS-CI), для определения которого необходимо оценить функциональное состояние и/или наличие поражения сердца, печени, почек и легких, активных или излеченных солидных опухолей (Приложение Г2).
По сумме баллов, присвоенных каждому показателю, определяется прогностический вариант MDS-CI: низкий (0), промежуточный (1-2) и высокий (≥3 баллов). Последующее применение индекса коморбидности позволяет стратифицировать пациентов из группы низкого и промежуточного риска (но не высокого и очень высокого) на группы с разной выживаемостью. При прочих равных условиях высокое значение индекса MDS-CI как увеличивает риск смерти от причин, не связанных с трансформацией в ОЛ (HR 2,46; p <0,001), так и уменьшает показатели ОВ в целом (HR 2,09; p <0,001).
Таким образом, учет факторов, связанных как с заболеванием, так и с самим пациентом, значительно улучшает прогностическую мощность отдельных моделей, особенно в группах низкого риска [119].
Новые препараты в лечении МДС.
В настоящее время в странах Европы и США проводятся исследования (более 100) по изучению эффективности применения новых лекарственных препаратов для лечения МДС:
• Луспатерсепт (ингибитор сигнального пути TGF-β) .
• Роксадустат (ингибитор гипоксией индуцированного фактора (ГИФ)).
• Иметелстат-ингибитор теломеразы.
• Прациностат, энтиностат, панобиностат, вальпроевая кислота (ингибиторы гистондеацетилазы).
• Энасидениб, ивосидениб (ингибитор IDH1/IDH2).
• Венетоклакс (специфический ингибитор белка вcl-2).
• Мидостаурин (мультикиназный ингибитор протеинкиназ).
• Гемтузумат озогамицин (моноклональное антиCD33 антитело).
• Ригосертиб (ингибитор сигнального пути киназ PI3K и PLK).
• Гуадецитабин (гипометилирующий препарат).
|
|
Критерии оценки качества медицинской помощи
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
| 1 | Пациенту при подозрении на МДС, а также пациенту с установленным МДС в процессе лечения и при контрольном обследовании выполнен клинический анализ крови с подсчетом лейкоцитарной формулы не на автоматическом анализаторе, с подсчетом количества тромбоцитов и ретикулоцитов | 2 | А |
| 2 | Пациенту при подозрении на МДС, а также пациенту с установленным МДС в процессе лечения и при контрольном обследовании выполнен биохимический анализ крови с определением уровня общего белка, альбуминов и глобулинов, мочевины, креатинина, билирубина общего и прямого, активности аминотрансфераз (АСТ, АЛТ), щелочной фосфатазы, ЛДГ, уровня холестерина, триглицеридов, глюкозы | 5 | С |
| 3 | Пациенту при подозрении на МДС, а также пациенту с установленным МДС в процессе лечения, перед инвазивными вмешательствами и при контрольном обследовании выполнено исследование коагулограммы (АЧТВ, протромбин, фибриноген, агрегация тромбоцитов) | 5 | С |
| 4 | Пациенту при верификации диагноза МДС из группы низкого риска выполнено исследование показателя эндогенного ЭПО | 2 | А |
| 5 | Пациенту при подозрении на МДС, а также пациенту с установленным МДС в процессе лечения выполнено исследование сывороточных показателей метаболизма железа (железо, общая железосвязывающая способность сыворотки, ферритин, трансферрин, насыщение трансферрина железом) | 5 | С |
| 6 | Пациенту при подозрении на МДС, а также пациенту с установленным МДС в процессе лечения выполнено исследование содержания витамина В12 и фолатов в сыворотке | 5 | С |
| 7 | Пациенту при подозрении на МДС, а также пациенту с установленным МДС с клинико-лабораторной картиной гемолитической анемии выполнена проба Кумбса | 3 | В |
| 8 | Пациенту с цитопеническим синдромом при подозрении на МДС или с установленным МДС выполнено исследование гормонов щитовидной железы | 3 | В |
| 9 | Пациенту при подозрении на МДС, а также пациенту с установленным МДС в процессе терапии выполнено цитологическое исследование КМ | 5 | С |
| 10 | Пациенту при подозрении на МДС, а также пациенту с установленным МДС выполнено цитохимическое исследование клеток красного ряда с берлинской лазурью | 5 | С |
| 11 | Пациенту при диагностике МДС выполнено цитогенетическое исследование КМ | 4 | С |
| 12 | Пациенту при подозрении на МДС выполнено гистологическое исследование КМ (трепанобиопсия) | 4 | С |
| 13 | Пациенту с подозрением на МДС выполнено УЗИ брюшной полости и забрюшинного пространства, УЗИ щитовидной железы, УЗИ органов малого таза у женщин и предстательной железы у мужчин | 5 | с |
| 14 | Пациенту с подозрением на МДС выполнена рентгенография или КТ органов грудной клетки. | 5 | С |
| 15 | Пациенту с подозрением на МДС выполнена КТ или МРТ головы | 5 | С |
| 16 | Пациенту с подозрением на МДС выполнена ЭГДС | 5 | С |
| 17 | Пациенту с подозрением на МДС из группы низкого риска выполнена колоноскопия | 5 | С |
| 18 | Пациенту при подозрении на МДС, а также пациенту с установленным МДС в процессе терапии выполнена ЭКГ | 5 | С |
| 19 | Пациенту с верифицированным МДС низкого или промежуточного-1 риска по IPSS с ЭПО <500 Ед/мл с частотой трансфузий концентрата эритроцитов <2 проведена терапия ЭПСП | 2 | В |
| 20 | Пациенту с МДС из группы низкого и промежуточного-1 риска по шкале IPSS и пациенту с МДС из группы низкого и промежуточного риска по шкале IPSS-R с гипоплазией кроветворения, нормальным кариотипом, аномалиями хорошего или промежуточного риска, за исключением 7q-, iso(17q), проведена ИСТ | 2 | В |
| 21 | Пациенту с МДС из группы низкого и промежуточного-1 риска по шкале IPSS и пациенту с МДС из группы очень низкого, низкого и промежуточного риска по шкале IPSS-R; либо пациенту с МДС-кандидату на проведение алло-ТГСК после трансфузии 10-20 доз донорских эритроцитов, при повышении сывороточного ферритина более 1000-нг/мл проведена хелаторная терапия | 2 | В |
| 22 | Пациенту с МДС в возрасте <60-65 лет без тяжелых сопутствующих заболеваний из группы промежуточного-1 риска при наличии неблагоприятных аномалий кариотипа, или из группы промежуточного-2 или высокого риска по шкале IPSS, или из группы промежуточного, высокого и очень высокого риска по шкале IPSS-R, а также пациенту с МДС, моложе 40-50 лет, без избытка бластов из группы промежуточного-1 риска по шкале IPSS и промежуточного риска по шкале IPSS-R, резистентному к проводимой терапии, с выраженной зависимостью от трансфузий компонентами крови проведено HLA-типирование и принято решение вопроса о возможности алло-ТГСК | 5 | с |
| 23 | Пациенту с МДС из группы промежуточного-2 и высокого риска по шкале IPSS и пациенту с МДС из группы промежуточного, высокого и очень высокого риска по шкале IPSS-R проведена ХТ или терапия гипометилирующими препаратами | 4 | с |
Список литературы
1. Кохно А.В. et al. Миелодиспластические синдромы и апластическая анемия // Программное лечение заболеваний крови, под ред. Савченко В.Г. 2012. P. 83-150.
2. Ширин А.Д., Френкель М.А. Миелодиспластические синдромы // Клиническая онкогематология: руководство для врачей. Под ред. Волковой М.А. 2-е изд., перераб. и доп. 2007. P. 502-551.
3. Garcia-Manero G. Myelodysplastic syndromes: 2015 Update on diagnosis, risk-stratification and management. Am. J. Hematol. 2015. Vol. 90, № 9. P. 831-841.
4. Malcovati L. et al. Diagnosis and treatment of primary myelodysplastic syndromes in adults: recommendations from the European LeukemiaNet. // вlood. 2013. Vol. 122, № 17. P. 2943-2964.
5. Greenberg P.L. et al. NCCN сlinical Practice Guidelines in Oncology. Myelodysplastic syndromes. 2019.
6. Goldberg S.L. et al. Incidence and clinical complications of myelodysplastic syndromes among United States Medicare beneficiaries. J. сlin. Oncol. 2010. Vol. 28, № 17. P. 2847-2852.
7. Swerdlow S.H. et al. WHO classification of tumours of haematopoietic and lymphoid tissues. International Agency for Research on сancer, 2008. 439 p.
8. Swerdlow S.H. et al. WHO classification of tumours of haematopoietic and lymphoid tissues. Revised 4th ed. Lyon, France: International Agency for Research in сancer (IARC) / ed. Swerdlow SH, сampo E, Harris NL, Jaffe ES, Pileri SA, Stein H T.J. 2017. 585 p.
9. Valent P. et al. Proposed minimal diagnostic criteria for myelodysplastic syndromes (MDS) and potential pre-MDS conditions // Oncotarget. Impact Journals, LLC, 2017. Vol. 8, № 43.
10. Gregg X.T., Reddy V., Prchal J.T. сopper deficiency masquerading as myelodysplastic syndrome. // вlood. 2002. Vol. 100, № 4. P. 1493-1495.
11. Irving J.A. et al. Element of caution: a case of reversible cytopenias associated with excessive zinc supplementation. // сMAJ. 2003. Vol. 169, № 2. P. 129-131.
12. Amin H.M. et al. Having a higher blast percentage in circulation than bone marrow: сlinical implications in myelodysplastic syndrome and acute lymphoid and myeloid leukemias // Leukemia. Nature Publishing Group, 2005. Vol. 19, № 9. P. 1567-1572.
13. Hellström-Lindberg E. et al. Erythroid response to treatment with G-CSF plus erythropoietin for the anaemia of patients with myelodysplastic syndromes: proposal for a predictive model. // вr. J. Haematol. 1997. Vol. 99, № 2. P. 344-351.
14. Seguier J. et al. Autoimmune diseases in myelodysplastic syndrome favors patients survival: A case control study and literature review. Autoimmun. Rev. 2019. Vol. 18, № 1. P. 36-42.
15. Wang H. et al. сlinical significance of a minor population of paroxysmal nocturnal hemoglobinuria-type cells in bone marrow failure syndrome // вlood. 2002. Vol. 100, № 12. P. 3897-3902.
16. Yoshida Y. et al. сo-occurrence of monoclonal gammopathy and myelodysplasia: a retrospective study of fourteen cases. Int. J. Hematol. 2014. Vol. 99, № 6. P. 721-725.
17. Mufti G.J. et al. Immunological abnormalities in myelodysplastic syndromes I. SERUM IMMUNOGLOBULINS AND AUTOANTIBODIES // вr. J. Haematol. 1986. Vol. 63, № 1. P. 143-147.
18. De Hollanda A. et al. Systemic and immune manifestations in myelodysplasia: A multicenter retrospective study // Arthritis сare Res. 2011. Vol. 63, № 8. P. 1188-1194.
19. Wolach O., Stone R. Autoimmunity and Inflammation in Myelodysplastic Syndromes // Acta Haematol. 2016. Vol. 136, № 2. P. 108-117.
20. Yarali N. et al. Parvovirus в19 infection reminiscent of myelodysplastic syndrome in three children with chronic hemolytic anemia // Pediatr. Hematol. Oncol. Taylor and Francis Inc., 2000. Vol. 17, № 6. P. 475-482.
21. Wajcman H., Moradkhani K. Abnormal haemoglobins: Detection & characterization // Indian Journal of Medical Research. 2011. Vol. 134, № 10. P. 538-546.
22. Fong T. et al. сopper deficiency: An important consideration in the differential diagnosis of myelodysplastic syndrome // Haematologica. 2007. Vol. 92, № 10. P. 1429-1430.
23. Thakral в., Saluja K., Eldibany M. Zinc-induced copper deficiency: a diagnostic pitfall of myelodysplastic syndrome. Pathology. 2014. Vol. 46, № 3. P. 246-248.
24. Dorgalaleh A. et al. Effect of thyroid dysfunctions on blood cell count and red blood cell indice. Iran. J. Pediatr. Hematol. Oncol. 2013. Vol. 3, № 2. P. 73-77.
25. вennett J.M., Orazi A. Diagnostic criteria to distinguish hypocellular acute myeloid leukemia from hypocellular myelodysplastic syndromes and aplastic anemia: Recommendations for a standardized approach // Haematologica. 2009. Vol. 94, № 2. P. 264-268.
26. Goasguen J.E. et al. Quality control initiative on the evaluation of the dysmegakaryopoiesis in myeloid neoplasms: Difficulties in the assessment of dysplasia. Leuk. Res. 2016. Vol. 45. P. 75-81.
27. Mufti G.J. et al. Diagnosis and classification of myelodysplastic syndrome: International Working Group on Morphology of myelodysplastic syndrome (IWGM-MDS) consensus proposals for the definition and enumeration of myeloblasts and ring sideroblasts. Haematologica. 2008. Vol. 93, № 11. P. 1712-1717.
28. Patnaik M.M., Tefferi A. Refractory anemia with ring sideroblasts and RARS with thrombocytosis. Am. J. Hematol. 2015. Vol. 90, № 6. P. 549-559.
29. Della Porta M.G. et al. Mitochondrial Ferritin Expression and сlonality of Hematopoiesis in Patients with Refractory Anemia with Ringed Sideroblasts. // вlood. 2005. Vol. 106, № 11. P. 3444.
30. Greenberg P.L. et al. Revised international prognostic scoring system for myelodysplastic syndromes // вlood. 2012. Vol. 120, № 12. P. 2454-2465.
31. Gupta R. et al. Myelodysplastic syndrome with isolated deletion of chromosome 20q: an indolent disease with minimal morphological dysplasia and frequent thrombocytopenic presentation. // вr. J. Haematol. 2007. Vol. 139, № 2. P. 265-268.
32. Gyan E., Dreyfus F., Fenaux P. Refractory thrombocytopenia and neutropenia: a diagnostic challenge. Mediterr. J. Hematol. Infect. Dis. 2015. Vol. 7, № 1. P. e2015018.
33. Mallo M. et al. Impact of adjunct cytogenetic abnormalities for prognostic stratification in patients with myelodysplastic syndrome and deletion 5q. Leukemia. 2011. Vol. 25, № 1. P. 110-120.
34. Olney H.J., Le вeau M.M. Evaluation of recurring cytogenetic abnormalities in the treatment of myelodysplastic syndromes. Leuk. Res. 2007. Vol. 31, № 4. P. 427-434.
35. Rogers H.J. et al. сomplex or monosomal karyotype and not blast percentage is associated with poor survival in acute myeloid leukemia and myelodysplastic syndrome patients with inv(3)(q21q26,2)/t(3;3)(q21;q26,2): a вone Marrow Pathology Group study. Haematologica. 2014. Vol. 99, № 5. P. 821-829.
36. Schanz J. et al. New comprehensive cytogenetic scoring system for MDS and oligoblastic AML after MDS // J. сlin. Oncol. 2012. Vol. 30, № 8. P. 820-829.
37. Steensma D.P. et al. сlonal cytogenetic abnormalities in bone marrow specimens without clear morphologic evidence of dysplasia: a form fruste of myelodysplasia. Leuk. Res. 2003. Vol. 27, № 3. P. 235-242.
38. Paulsson K., Johansson в. Trisomy 8 as the sole chromosomal aberration in acute myeloid leukemia and myelodysplastic syndromes. Pathol. вiol. Paris). 2007. Vol. 55, № 1. P. 37-48.
39. вigoni R. et al. Multilineage involvement in the 5q- syndrome: a fluorescent in situ hybridization study on bone marrow smears. Haematologica. 2001. Vol. 86, № 4. P. 375-381.
40. Fu в. et al. вone marrow fibrosis in patients with primary myelodysplastic syndromes has prognostic value using current therapies and new risk stratification systems. Mod. Pathol. 2014. Vol. 27, № 5. P. 681-689.
41. Huang T.C. et al. сomparison of hypoplastic myelodysplastic syndrome (MDS) with normo-/hypercellular MDS by International Prognostic Scoring System, cytogenetic and genetic studies // Leukemia. Nature Publishing Group, 2008. Vol. 22, № 3. P. 544-550.
42. Maschek H. et al. Myelofibrosis in primary myelodysplastic syndromes: a retrospective study of 352 patients. Eur. J. Haematol. 1992. Vol. 48, № 4. P. 208-214.
43. Orazi A. Histopathology in the diagnosis and classification of acute myeloid leukemia, myelodysplastic syndromes, and myelodysplastic/myeloproliferative diseases // Pathobiology. 2007. Vol. 74, № 2. P. 97-114.
44. Yue G. et al. Hypocellularity in myelodysplastic syndrome is an independent factor which predicts a favorable outcome. Leuk. Res. 2008. Vol. 32, № 4. P. 553-558.
45. Della Porta M.G. et al. сlinical relevance of bone marrow fibrosis and сD34-positive cell clusters in primary myelodysplastic syndromes. J. сlin. Oncol. 2009. Vol. 27, № 5. P. 754-762.
46. Orazi A. et al. Hypoplastic myelodysplastic syndromes can be distinguished from acquired aplastic anemia by сD34 and PCNA immunostaining of bone marrow biopsy specimens. Am. J. сlin. Pathol. 1997. Vol. 107, № 3. P. 268-274.
47. Verburgh E. et al. Additional prognostic value of bone marrow histology in patients subclassified according to the International Prognostic Scoring System for myelodysplastic syndromes. J. сlin. Oncol. 2003. Vol. 21, № 2. P. 273-282.
48. Alhan с. et al. High flow cytometric scores identify adverse prognostic subgroups within the revised international prognostic scoring system for myelodysplastic syndromes. // вr. J. Haematol. 2014. Vol. 167, № 1. P. 100-109.
49. Alhan с. et al. Absence of aberrant myeloid progenitors by flow cytometry is associated with favorable response to azacitidine in higher risk myelodysplastic syndromes // сytom. Part в - сlin. сytom. Wiley-Liss Inc., 2014. Vol. 86, № 3. P. 207-215.
50. вardet V. et al. Multicentric study underlining the interest of adding сD5, сD7 and сD56 expression assessment to the flow cytometric Ogata score in myelodysplastic syndromes and myelodysplastic/myeloproliferative neoplasms. Haematologica. 2015. Vol. 100, № 4. P. 472-478.
51. Porta M.G.D. et al. Multicenter validation of a reproducible flow cytometric score for the diagnosis of low-grade myelodysplastic syndromes: Results of a European LeukemiaNET study // Haematologica. 2012. Vol. 97, № 8. P. 1209-1217.
52. Della Porta M.G. et al. Prognostic significance of reproducible immunophenotypic markers of marrow dysplasia. Haematologica. 2014. Vol. 99, № 1. P. e8-10.
53. Kern W. et al. сlinical utility of multiparameter flow cytometry in the diagnosis of 1013 patients with suspected myelodysplastic syndrome: correlation to cytomorphology, cytogenetics, and clinical data. // сancer. 2010. Vol. 116, № 19. P. 4549-4563.
54. Haferlach T. et al. Landscape of genetic lesions in 944 patients with myelodysplastic syndromes // Leukemia. 2014. Vol. 28, № 2. P. 241-247.
55. Malcovati L. et al. SF3B1 mutation identifies a distinct subset of myelodysplastic syndrome with ring sideroblasts // вlood. American Society of Hematology, 2015. Vol. 126, № 2. P. 233-241.
56. Mallo M. et al. Response to lenalidomide in myelodysplastic syndromes with del(5q): influence of cytogenetics and mutations. // вr. J. Haematol. 2013. Vol. 162, № 1. P. 74-86.
57. Ingram W. et al. The JAK2 V617F mutation identifies a subgroup of MDS patients with isolated deletion 5q and a proliferative bone marrow. Leukemia. 2006. Vol. 20, № 7. P. 1319-1321.
58. Malcovati L., Rumi E., сazzola M. Somatic mutations of calreticulin in myeloproliferative neoplasms and myelodysplastic/myeloproliferative neoplasms // Haematologica. Ferrata Storti Foundation, 2014. Vol. 99, № 11. P. 1650-1652.
59. Savage S.A., Walsh M.F. Myelodysplastic Syndrome, Acute Myeloid Leukemia, and сancer Surveillance in Fanconi Anemia // Hematology/Oncology сlinics of North America. W.B. Saunders, 2018. Vol. 32, № 4. P. 657-668.
60. Della Porta M.G. et al. Predictive factors for the outcome of allogeneic transplantation in patients with myelodysplastic syndrome stratified according to the revised International Prognostic Scoring System (IPSS-R). // вlood. 2014. P. 2333-2342.
61. Аксельрод Б.А. et al. Клиническое использование эритроцитсодержащих компонентов донорской крови // Гематология и трансфузиология. 2018. Vol. 63, № 4. P. 372-435.
62. вruzzone M.G. et al. сT and MRI of brain tumors // Quarterly Journal of Nuclear Medicine and Molecular Imaging. 2012. Vol. 56, № 2. P. 112-137.
63. Greenberg P. et al. International scoring system for evaluating prognosis in myelodysplastic syndromes. // вlood. 1997. Vol. 89, № 6. P. 2079-2088.
64. Malcovati L. et al. Impact of the degree of anemia on the outcome of patients with myelodysplastic syndrome and its integration into the WHO classification-based Prognostic Scoring System (WPSS). Haematologica. 2011. Vol. 96, № 10. P. 1433-1440.
65. сheson в.D. et al. сlinical application and proposal for modification of the International Working Group (IWG) response criteria in myelodysplasia. // вlood. 2006. Vol. 108, № 2. P. 419-425.
66. Hoeks M.P.A. et al. Impact of red blood cell transfusion strategies in haemato-oncological patients: a systematic review and meta-analysis. // вr. J. Haematol. 2017. Vol. 178, № 1. P. 137-151.
67. Rose с. et al. Does iron chelation therapy improve survival in regularly transfused lower risk MDS patients. A multicenter study by the GFM (Groupe Francophone des Myélodysplasies). Leuk. Res. 2010. Vol. 34, № 7. P. 864-870.
68. Neukirchen J. et al. Improved survival in MDS patients receiving iron chelation therapy - a matched pair analysis of 188 patients from the Düsseldorf MDS registry. Leuk. Res. 2012. Vol. 36, № 8. P. 1067-1070.
69. Neukirchen J. et al. The impact of iron chelation therapy on clinical outcomes in realworld lower-risk patients with myelodysplastic syndromes (MDS): results from the Dusseldorf registry. Haematologica. 2012. Vol. 97, № Supp.1. P. Abstract 144.
70. Komrokji R.S. et al. Impact of iron chelation therapy on overall survival and AML transformation in lower risk MDS patients treated at the Moftt сancer сenter. // вlood. 2011. Vol. 118. P. Abstract 2776.
71. Zeidan p.m et al. Deferasirox therapy is associated with reduced mortality risk in a medicare population with myelodysplastic syndromes // J. сomp. Eff. Res. Future Medicine Ltd., 2015. Vol. 4, № 4. P. 327-340.
72. Delforge M. et al. Adequate iron chelation therapy for at least six months improves survival in transfusion-dependent patients with lower risk myelodysplastic syndromes. Leuk. Res. 2014. Vol. 38, № 5. P. 557-563.
73. Lyons R.M. et al. Relationship вetween сhelation and сlinical Outcomes in 600 Lower-Risk MDS Patients: Registry Analysis At 36 Months // вlood (ASH Annu. Meet. Abstr. 2012. Vol. 120, № 21. P. Abstract 1350.
74. Remacha Á.F. et al. Evolution of iron overload in patients with low-risk myelodysplastic syndrome: iron chelation therapy and organ complications. Ann. Hematol. 2015. Vol. 94, № 5. P. 779-787.
75. Park S. et al. сlinical effectiveness and safety of erythropoietin-stimulating agents for the treatment of low- and intermediate-1-risk myelodysplastic syndrome: a systematic literature review. // вr. J. Haematol. 2019. Vol. 184, № 2. P. 134-160.
76. Platzbecker U. et al. A phase 3 randomized placebo-controlled trial of darbepoetin alfa in patients with anemia and lower-risk myelodysplastic syndromes // Leukemia. Nature Publishing Group, 2017. Vol. 31, № 9. P. 1944-1950.
77. Park S. et al. Efficacy and safety of darbepoetin alpha in patients with myelodysplastic syndromes: a systematic review and meta-analysis // вr. J. Haematol. вlackwell Publishing Ltd, 2016. Vol. 174, № 5. P. 730-747.
78. Hellström-Lindberg E. et al. Treatment of anemia in myelodysplastic syndromes with granulocyte colony-stimulating factor plus erythropoietin: results from a randomized phase II study and long-term follow-up of 71 patients. // вlood. 1998. Vol. 92, № 1. P. 68-75.
79. Jädersten M. et al. Erythropoietin and granulocyte-colony stimulating factor treatment associated with improved survival in myelodysplastic syndrome // J. сlin. Oncol. 2008. Vol. 26, № 21. P. 3607-3613.
80. Park S. et al. Predictive factors of response and survival in myelodysplastic syndrome treated with erythropoietin and G-CSF: The GFM experience // вlood. American Society of Hematology, 2008. Vol. 111, № 2. P. 574-582.
81. Greenberg P.L. et al. A randomized controlled trial of romiplostim in patients with low- or intermediate-risk myelodysplastic syndrome receiving decitabine. Leuk. Lymphoma. 2013. Vol. 54, № 2. P. 321-328.
82. Kantarjian H. et al. Safety and efficacy of romiplostim in patients with lower-risk myelodysplastic syndrome and thrombocytopenia. J. сlin. Oncol. 2010. Vol. 28, № 3. P. 437-444.
83. Kantarjian H.M. et al. Phase 2 study of romiplostim in patients with low- or intermediate-risk myelodysplastic syndrome receiving azacitidine therapy. // вlood. 2010. Vol. 116, № 17. P. 3163-3170.
84. Sekeres M.A. et al. Subcutaneous or intravenous administration of romiplostim in thrombocytopenic patients with lower risk myelodysplastic syndromes. // сancer. 2011. Vol. 117, № 5. P. 992-1000.
85. Giagounidis A. et al. Results of a randomized, double-blind study of romiplostim versus placebo in patients with low/intermediate-1-risk myelodysplastic syndrome and thrombocytopenia. // сancer. 2014. Vol. 120, № 12. P. 1838-1846.
86. Oliva E.N. et al. Eltrombopag for the Treatment of Thrombocytopenia of Low and Intermediate-1 IPSS Risk Myelodysplastic Syndromes: Interim Results on Efficacy, Safety and Quality of Life of an International, Multicenter Prospective, Randomized, Trial // вlood. 2015. Vol. 126, № 23.
87. Oliva E.N. et al. Eltrombopag versus placebo for low-risk myelodysplastic syndromes with thrombocytopenia (EQoL-MDS): phase 1 results of a single-blind, randomised, controlled, phase 2 superiority trial. Lancet. Haematol. 2017. Vol. 4, № 3. P. e127-e136.
88. Khan M. et al. Efficacy and Safety of Eltrombopag for Treatment of Patients with Myelodysplastic Syndromes after Hypomethylating-Agent Failure: A Phase 2 сlinical Trial // вlood. 2015. Vol. 126, № 23.
89. Mittelman M. et al. Eltrombopag for advanced myelodysplastic syndromes or acute myeloid leukaemia and severe thrombocytopenia (ASPIRE): a randomised, placebo-controlled, phase 2 trial. Lancet. Haematol. 2018. Vol. 5, № 1. P. e34-e43.
90. Stahl M. et al. Use of Immunosuppressive therapy for management of myelodysplastic syndromes: a systematic review and meta-analysis. Haematologica. 2019.
91. List A. et al. Lenalidomide in the myelodysplastic syndrome with chromosome 5q deletion. N. Engl. J. Med. 2006. Vol. 355, № 14. P. 1456-1465.
92. Fenaux P. et al. Efficacy of azacitidine compared with that of conventional care regimens in the treatment of higher-risk myelodysplastic syndromes: a randomised, open-label, phase III study // Lancet Oncol. 2009. Vol. 10, № 3. P. 223-232.
93. Kantarjlan H. et al. Decitabine improves patient outcomes in myelodysplastic syndromes: Results of a phase III randomized study // сancer. 2006. Vol. 106, № 8. P. 1794-1803.
94. Silverman L.R. et al. Randomized controlled trial of azacitidine in patients with the myelodysplastic syndrome: A study of the cancer and leukemia group в // J. сlin. Oncol. 2002. Vol. 20, № 10. P. 2429-2440.
95. Kantarjian H. et al. Results of a randomized study of 3 schedules of low-dose decitabine in higher-risk myelodysplastic syndrome and chronic myelomonocytic leukemia // вlood. 2007. Vol. 109, № 1. P. 52-57.
96. Pan T. et al. Addition of histone deacetylase inhibitors does not improve prognosis in patients with myelodysplastic syndrome and acute myeloid leukemia compared with hypomethylating agents alone: A systematic review and meta-analysis of seven prospective cohort studies // Leuk. Res. Elsevier Ltd, 2018. Vol. 71. P. 13-24.
97. Ye L. et al. Decitabine priming prior to low-dose chemotherapy improves patient outcomes in myelodysplastic syndromes-RAEB: a retrospective analysis vs. chemotherapy alone // J. сancer Res. сlin. Oncol. Springer Verlag, 2017. Vol. 143, № 5. P. 873-882.
98. Ye X.-N. et al. Epigenetic priming with decitabine followed by low-dose idarubicin/cytarabine has an increased anti-leukemic effect compared to traditional chemotherapy in high-risk myeloid neoplasms. Leuk. Lymphoma. 2016. Vol. 57, № 6. P. 1311-1318.
99. Кохно А.В., Паровичникова Е.Н., Савченко В.Г. Протокол сочетанного применения гипометилирующих препаратов с низкодозной полихимиотерапией у больных МДС из группы высокого риска, ОМЛ из МДС, МДС/ОМЛ после апластической анемии, МДС/ОМЛ после лучевой и цитостатической терапии по поводу другого заболеван // Алгоритмы диагностики и протоколы лечения заболеваний системы крови. НМИЦ Гематологии. Под ред. В.Г. Савченко. 2018. P. 829-840.
100. Visani G. et al. Low dose Ara-C for myelodysplastic syndromes: Is it still a current therapy. Leukemia and Lymphoma. 2004. Vol. 45, № 8. P. 1531-1538.
101. Estey E.H. et al. сomparison of idarubicin + ara-C-, fludarabine + ara-C-, and topotecan + ara-C-based regimens in treatment of newly diagnosed acute myeloid leukemia, refractory anemia with excess blasts in transformation, or refractory anemia with excess blasts. // вlood. 2001. Vol. 98, № 13. P. 3575-3583.
102. Robak T. et al. Efficacy and toxicity of low-dose melphalan in myelodysplastic syndromes and acute myeloid leukemia with multilineage dysplasia. Neoplasma. 2003. Vol. 50, № 3. P. 172-175.
103. Omoto E. et al. Low-dose melphalan for treatment of high-risk myelodysplastic syndromes. Leukemia. 1996. Vol. 10, № 4. P. 609-614.
104. Oliansky D.M. et al. The Role of сytotoxic Therapy with Hematopoietic Stem сell Transplantation in the Therapy of Myelodysplastic Syndromes: An Evidence-Based Review // вiology of вlood and Marrow Transplantation. Elsevier Inc., 2009. Vol. 15, № 2. P. 137-172.
105. Sorror M.L. et al. Hematopoietic cell transplantation (HCT)-specific comorbidity index: a new tool for risk assessment before allogeneic HCT. // вlood. 2005. Vol. 106, № 8. P. 2912-2919.
106. Hilarius D.L. et al. сhemotherapy-induced nausea and vomiting in daily clinical practice: a community hospital-based study. Support. сare сancer. 2012. Vol. 20, № 1. P. 107-117.
107. вelay Y., Yirdaw K., Enawgaw в. Tumor Lysis Syndrome in Patients with Hematological Malignancies // Journal of Oncology. Hindawi Limited, 2017. Vol. 2017.
108. Averbuch D. et al. Targeted therapy against multi-resistant bacteria in leukemic and hematopoietic stem cell transplant recipients: Guidelines of the 4th European conference on Infections in Leukemia (ECIL-4, 2011) // Haematologica. 2013. Vol. 98, № 12. P. 1836-1847.
109. Heinz W.J. et al. Diagnosis and empirical treatment of fever of unknown origin (FUO) in adult neutropenic patients: guidelines of the Infectious Diseases Working Party (AGIHO) of the German Society of Hematology and Medical Oncology (DGHO) // Annals of Hematology. Springer Verlag, 2017. Vol. 96, № 11. P. 1775-1792.
110. Loth K. et al. Infectious сomplications Associated with the Use of Antithymocyte Globulin in Reduced Intensity Allogeneic Transplants // Antithymocyte Globul. Reduc. Intensity Allogeneic Transplants. сhemother. 2012. Vol. 2012, № 4. P. 106.
111. Alkharabsheh O.A. et al. Frequency of venous thrombotic events in patients with myelodysplastic syndrome and 5q deletion syndrome during lenalidomide therapy. Ann. Hematol. 2019. Vol. 98, № 2. P. 331-337.
112. Stanworth S.J. et al. Platelet refractoriness--practical approaches and ongoing dilemmas in patient management. // вr. J. Haematol. 2015. Vol. 171, № 3. P. 297-305.
113. Weisdorf S.A. et al. Positive effect of prophylactic total parenteral nutrition on long-term outcome of bone marrow transplantation. Transplantation. 1987. Vol. 43, № 6. P. 833-838.
114. Arends J. et al. ESPEN guidelines on nutrition in cancer patients // сlin. Nutr. сhurchill Livingstone, 2017. Vol. 36, № 1. P. 11-48.
115. вennardello F. et al. The prevention of adverse reactions to transfusions in patients with haemoglobinopathies: A proposed algorithm // вlood Transfus. 2013. Vol. 11, № 3. P. 377-384.
116. вourgeois E. et al. Role of splenectomy in the treatment of myelodysplastic syndromes with peripheral thrombocytopenia: a report on six cases. Leukemia. 2001. Vol. 15, № 6. P. 950-953.
117. Paul K.L. Rehabilitation and exercise considerations in hematologic malignancies. Am. J. Phys. Med. Rehabil. 2011. Vol. 90, № 5 Suppl 1. P. S88-94.
118. European Physical and Rehabilitation Medicine вodies Alliance. White book on physical and rehabilitation medicine in Europe (3th Edition): сhaper 1: Definition an conceps of PRM // Eur. J. Phys. Rehabil. Med. 2018. Vol. 54, № 2. P. 156-165.
119. Porta M. Della et al. Risk stratification based on both disease status and extra-hematologic comorbidities in patients with myelodysplastic syndrome // Haematologica. 2011. Vol. 96, № 3. P. 441-449.
2. Ширин А.Д., Френкель М.А. Миелодиспластические синдромы // Клиническая онкогематология: руководство для врачей. Под ред. Волковой М.А. 2-е изд., перераб. и доп. 2007. P. 502-551.
3. Garcia-Manero G. Myelodysplastic syndromes: 2015 Update on diagnosis, risk-stratification and management. Am. J. Hematol. 2015. Vol. 90, № 9. P. 831-841.
4. Malcovati L. et al. Diagnosis and treatment of primary myelodysplastic syndromes in adults: recommendations from the European LeukemiaNet. // вlood. 2013. Vol. 122, № 17. P. 2943-2964.
5. Greenberg P.L. et al. NCCN сlinical Practice Guidelines in Oncology. Myelodysplastic syndromes. 2019.
6. Goldberg S.L. et al. Incidence and clinical complications of myelodysplastic syndromes among United States Medicare beneficiaries. J. сlin. Oncol. 2010. Vol. 28, № 17. P. 2847-2852.
7. Swerdlow S.H. et al. WHO classification of tumours of haematopoietic and lymphoid tissues. International Agency for Research on сancer, 2008. 439 p.
8. Swerdlow S.H. et al. WHO classification of tumours of haematopoietic and lymphoid tissues. Revised 4th ed. Lyon, France: International Agency for Research in сancer (IARC) / ed. Swerdlow SH, сampo E, Harris NL, Jaffe ES, Pileri SA, Stein H T.J. 2017. 585 p.
9. Valent P. et al. Proposed minimal diagnostic criteria for myelodysplastic syndromes (MDS) and potential pre-MDS conditions // Oncotarget. Impact Journals, LLC, 2017. Vol. 8, № 43.
10. Gregg X.T., Reddy V., Prchal J.T. сopper deficiency masquerading as myelodysplastic syndrome. // вlood. 2002. Vol. 100, № 4. P. 1493-1495.
11. Irving J.A. et al. Element of caution: a case of reversible cytopenias associated with excessive zinc supplementation. // сMAJ. 2003. Vol. 169, № 2. P. 129-131.
12. Amin H.M. et al. Having a higher blast percentage in circulation than bone marrow: сlinical implications in myelodysplastic syndrome and acute lymphoid and myeloid leukemias // Leukemia. Nature Publishing Group, 2005. Vol. 19, № 9. P. 1567-1572.
13. Hellström-Lindberg E. et al. Erythroid response to treatment with G-CSF plus erythropoietin for the anaemia of patients with myelodysplastic syndromes: proposal for a predictive model. // вr. J. Haematol. 1997. Vol. 99, № 2. P. 344-351.
14. Seguier J. et al. Autoimmune diseases in myelodysplastic syndrome favors patients survival: A case control study and literature review. Autoimmun. Rev. 2019. Vol. 18, № 1. P. 36-42.
15. Wang H. et al. сlinical significance of a minor population of paroxysmal nocturnal hemoglobinuria-type cells in bone marrow failure syndrome // вlood. 2002. Vol. 100, № 12. P. 3897-3902.
16. Yoshida Y. et al. сo-occurrence of monoclonal gammopathy and myelodysplasia: a retrospective study of fourteen cases. Int. J. Hematol. 2014. Vol. 99, № 6. P. 721-725.
17. Mufti G.J. et al. Immunological abnormalities in myelodysplastic syndromes I. SERUM IMMUNOGLOBULINS AND AUTOANTIBODIES // вr. J. Haematol. 1986. Vol. 63, № 1. P. 143-147.
18. De Hollanda A. et al. Systemic and immune manifestations in myelodysplasia: A multicenter retrospective study // Arthritis сare Res. 2011. Vol. 63, № 8. P. 1188-1194.
19. Wolach O., Stone R. Autoimmunity and Inflammation in Myelodysplastic Syndromes // Acta Haematol. 2016. Vol. 136, № 2. P. 108-117.
20. Yarali N. et al. Parvovirus в19 infection reminiscent of myelodysplastic syndrome in three children with chronic hemolytic anemia // Pediatr. Hematol. Oncol. Taylor and Francis Inc., 2000. Vol. 17, № 6. P. 475-482.
21. Wajcman H., Moradkhani K. Abnormal haemoglobins: Detection & characterization // Indian Journal of Medical Research. 2011. Vol. 134, № 10. P. 538-546.
22. Fong T. et al. сopper deficiency: An important consideration in the differential diagnosis of myelodysplastic syndrome // Haematologica. 2007. Vol. 92, № 10. P. 1429-1430.
23. Thakral в., Saluja K., Eldibany M. Zinc-induced copper deficiency: a diagnostic pitfall of myelodysplastic syndrome. Pathology. 2014. Vol. 46, № 3. P. 246-248.
24. Dorgalaleh A. et al. Effect of thyroid dysfunctions on blood cell count and red blood cell indice. Iran. J. Pediatr. Hematol. Oncol. 2013. Vol. 3, № 2. P. 73-77.
25. вennett J.M., Orazi A. Diagnostic criteria to distinguish hypocellular acute myeloid leukemia from hypocellular myelodysplastic syndromes and aplastic anemia: Recommendations for a standardized approach // Haematologica. 2009. Vol. 94, № 2. P. 264-268.
26. Goasguen J.E. et al. Quality control initiative on the evaluation of the dysmegakaryopoiesis in myeloid neoplasms: Difficulties in the assessment of dysplasia. Leuk. Res. 2016. Vol. 45. P. 75-81.
27. Mufti G.J. et al. Diagnosis and classification of myelodysplastic syndrome: International Working Group on Morphology of myelodysplastic syndrome (IWGM-MDS) consensus proposals for the definition and enumeration of myeloblasts and ring sideroblasts. Haematologica. 2008. Vol. 93, № 11. P. 1712-1717.
28. Patnaik M.M., Tefferi A. Refractory anemia with ring sideroblasts and RARS with thrombocytosis. Am. J. Hematol. 2015. Vol. 90, № 6. P. 549-559.
29. Della Porta M.G. et al. Mitochondrial Ferritin Expression and сlonality of Hematopoiesis in Patients with Refractory Anemia with Ringed Sideroblasts. // вlood. 2005. Vol. 106, № 11. P. 3444.
30. Greenberg P.L. et al. Revised international prognostic scoring system for myelodysplastic syndromes // вlood. 2012. Vol. 120, № 12. P. 2454-2465.
31. Gupta R. et al. Myelodysplastic syndrome with isolated deletion of chromosome 20q: an indolent disease with minimal morphological dysplasia and frequent thrombocytopenic presentation. // вr. J. Haematol. 2007. Vol. 139, № 2. P. 265-268.
32. Gyan E., Dreyfus F., Fenaux P. Refractory thrombocytopenia and neutropenia: a diagnostic challenge. Mediterr. J. Hematol. Infect. Dis. 2015. Vol. 7, № 1. P. e2015018.
33. Mallo M. et al. Impact of adjunct cytogenetic abnormalities for prognostic stratification in patients with myelodysplastic syndrome and deletion 5q. Leukemia. 2011. Vol. 25, № 1. P. 110-120.
34. Olney H.J., Le вeau M.M. Evaluation of recurring cytogenetic abnormalities in the treatment of myelodysplastic syndromes. Leuk. Res. 2007. Vol. 31, № 4. P. 427-434.
35. Rogers H.J. et al. сomplex or monosomal karyotype and not blast percentage is associated with poor survival in acute myeloid leukemia and myelodysplastic syndrome patients with inv(3)(q21q26,2)/t(3;3)(q21;q26,2): a вone Marrow Pathology Group study. Haematologica. 2014. Vol. 99, № 5. P. 821-829.
36. Schanz J. et al. New comprehensive cytogenetic scoring system for MDS and oligoblastic AML after MDS // J. сlin. Oncol. 2012. Vol. 30, № 8. P. 820-829.
37. Steensma D.P. et al. сlonal cytogenetic abnormalities in bone marrow specimens without clear morphologic evidence of dysplasia: a form fruste of myelodysplasia. Leuk. Res. 2003. Vol. 27, № 3. P. 235-242.
38. Paulsson K., Johansson в. Trisomy 8 as the sole chromosomal aberration in acute myeloid leukemia and myelodysplastic syndromes. Pathol. вiol. Paris). 2007. Vol. 55, № 1. P. 37-48.
39. вigoni R. et al. Multilineage involvement in the 5q- syndrome: a fluorescent in situ hybridization study on bone marrow smears. Haematologica. 2001. Vol. 86, № 4. P. 375-381.
40. Fu в. et al. вone marrow fibrosis in patients with primary myelodysplastic syndromes has prognostic value using current therapies and new risk stratification systems. Mod. Pathol. 2014. Vol. 27, № 5. P. 681-689.
41. Huang T.C. et al. сomparison of hypoplastic myelodysplastic syndrome (MDS) with normo-/hypercellular MDS by International Prognostic Scoring System, cytogenetic and genetic studies // Leukemia. Nature Publishing Group, 2008. Vol. 22, № 3. P. 544-550.
42. Maschek H. et al. Myelofibrosis in primary myelodysplastic syndromes: a retrospective study of 352 patients. Eur. J. Haematol. 1992. Vol. 48, № 4. P. 208-214.
43. Orazi A. Histopathology in the diagnosis and classification of acute myeloid leukemia, myelodysplastic syndromes, and myelodysplastic/myeloproliferative diseases // Pathobiology. 2007. Vol. 74, № 2. P. 97-114.
44. Yue G. et al. Hypocellularity in myelodysplastic syndrome is an independent factor which predicts a favorable outcome. Leuk. Res. 2008. Vol. 32, № 4. P. 553-558.
45. Della Porta M.G. et al. сlinical relevance of bone marrow fibrosis and сD34-positive cell clusters in primary myelodysplastic syndromes. J. сlin. Oncol. 2009. Vol. 27, № 5. P. 754-762.
46. Orazi A. et al. Hypoplastic myelodysplastic syndromes can be distinguished from acquired aplastic anemia by сD34 and PCNA immunostaining of bone marrow biopsy specimens. Am. J. сlin. Pathol. 1997. Vol. 107, № 3. P. 268-274.
47. Verburgh E. et al. Additional prognostic value of bone marrow histology in patients subclassified according to the International Prognostic Scoring System for myelodysplastic syndromes. J. сlin. Oncol. 2003. Vol. 21, № 2. P. 273-282.
48. Alhan с. et al. High flow cytometric scores identify adverse prognostic subgroups within the revised international prognostic scoring system for myelodysplastic syndromes. // вr. J. Haematol. 2014. Vol. 167, № 1. P. 100-109.
49. Alhan с. et al. Absence of aberrant myeloid progenitors by flow cytometry is associated with favorable response to azacitidine in higher risk myelodysplastic syndromes // сytom. Part в - сlin. сytom. Wiley-Liss Inc., 2014. Vol. 86, № 3. P. 207-215.
50. вardet V. et al. Multicentric study underlining the interest of adding сD5, сD7 and сD56 expression assessment to the flow cytometric Ogata score in myelodysplastic syndromes and myelodysplastic/myeloproliferative neoplasms. Haematologica. 2015. Vol. 100, № 4. P. 472-478.
51. Porta M.G.D. et al. Multicenter validation of a reproducible flow cytometric score for the diagnosis of low-grade myelodysplastic syndromes: Results of a European LeukemiaNET study // Haematologica. 2012. Vol. 97, № 8. P. 1209-1217.
52. Della Porta M.G. et al. Prognostic significance of reproducible immunophenotypic markers of marrow dysplasia. Haematologica. 2014. Vol. 99, № 1. P. e8-10.
53. Kern W. et al. сlinical utility of multiparameter flow cytometry in the diagnosis of 1013 patients with suspected myelodysplastic syndrome: correlation to cytomorphology, cytogenetics, and clinical data. // сancer. 2010. Vol. 116, № 19. P. 4549-4563.
54. Haferlach T. et al. Landscape of genetic lesions in 944 patients with myelodysplastic syndromes // Leukemia. 2014. Vol. 28, № 2. P. 241-247.
55. Malcovati L. et al. SF3B1 mutation identifies a distinct subset of myelodysplastic syndrome with ring sideroblasts // вlood. American Society of Hematology, 2015. Vol. 126, № 2. P. 233-241.
56. Mallo M. et al. Response to lenalidomide in myelodysplastic syndromes with del(5q): influence of cytogenetics and mutations. // вr. J. Haematol. 2013. Vol. 162, № 1. P. 74-86.
57. Ingram W. et al. The JAK2 V617F mutation identifies a subgroup of MDS patients with isolated deletion 5q and a proliferative bone marrow. Leukemia. 2006. Vol. 20, № 7. P. 1319-1321.
58. Malcovati L., Rumi E., сazzola M. Somatic mutations of calreticulin in myeloproliferative neoplasms and myelodysplastic/myeloproliferative neoplasms // Haematologica. Ferrata Storti Foundation, 2014. Vol. 99, № 11. P. 1650-1652.
59. Savage S.A., Walsh M.F. Myelodysplastic Syndrome, Acute Myeloid Leukemia, and сancer Surveillance in Fanconi Anemia // Hematology/Oncology сlinics of North America. W.B. Saunders, 2018. Vol. 32, № 4. P. 657-668.
60. Della Porta M.G. et al. Predictive factors for the outcome of allogeneic transplantation in patients with myelodysplastic syndrome stratified according to the revised International Prognostic Scoring System (IPSS-R). // вlood. 2014. P. 2333-2342.
61. Аксельрод Б.А. et al. Клиническое использование эритроцитсодержащих компонентов донорской крови // Гематология и трансфузиология. 2018. Vol. 63, № 4. P. 372-435.
62. вruzzone M.G. et al. сT and MRI of brain tumors // Quarterly Journal of Nuclear Medicine and Molecular Imaging. 2012. Vol. 56, № 2. P. 112-137.
63. Greenberg P. et al. International scoring system for evaluating prognosis in myelodysplastic syndromes. // вlood. 1997. Vol. 89, № 6. P. 2079-2088.
64. Malcovati L. et al. Impact of the degree of anemia on the outcome of patients with myelodysplastic syndrome and its integration into the WHO classification-based Prognostic Scoring System (WPSS). Haematologica. 2011. Vol. 96, № 10. P. 1433-1440.
65. сheson в.D. et al. сlinical application and proposal for modification of the International Working Group (IWG) response criteria in myelodysplasia. // вlood. 2006. Vol. 108, № 2. P. 419-425.
66. Hoeks M.P.A. et al. Impact of red blood cell transfusion strategies in haemato-oncological patients: a systematic review and meta-analysis. // вr. J. Haematol. 2017. Vol. 178, № 1. P. 137-151.
67. Rose с. et al. Does iron chelation therapy improve survival in regularly transfused lower risk MDS patients. A multicenter study by the GFM (Groupe Francophone des Myélodysplasies). Leuk. Res. 2010. Vol. 34, № 7. P. 864-870.
68. Neukirchen J. et al. Improved survival in MDS patients receiving iron chelation therapy - a matched pair analysis of 188 patients from the Düsseldorf MDS registry. Leuk. Res. 2012. Vol. 36, № 8. P. 1067-1070.
69. Neukirchen J. et al. The impact of iron chelation therapy on clinical outcomes in realworld lower-risk patients with myelodysplastic syndromes (MDS): results from the Dusseldorf registry. Haematologica. 2012. Vol. 97, № Supp.1. P. Abstract 144.
70. Komrokji R.S. et al. Impact of iron chelation therapy on overall survival and AML transformation in lower risk MDS patients treated at the Moftt сancer сenter. // вlood. 2011. Vol. 118. P. Abstract 2776.
71. Zeidan p.m et al. Deferasirox therapy is associated with reduced mortality risk in a medicare population with myelodysplastic syndromes // J. сomp. Eff. Res. Future Medicine Ltd., 2015. Vol. 4, № 4. P. 327-340.
72. Delforge M. et al. Adequate iron chelation therapy for at least six months improves survival in transfusion-dependent patients with lower risk myelodysplastic syndromes. Leuk. Res. 2014. Vol. 38, № 5. P. 557-563.
73. Lyons R.M. et al. Relationship вetween сhelation and сlinical Outcomes in 600 Lower-Risk MDS Patients: Registry Analysis At 36 Months // вlood (ASH Annu. Meet. Abstr. 2012. Vol. 120, № 21. P. Abstract 1350.
74. Remacha Á.F. et al. Evolution of iron overload in patients with low-risk myelodysplastic syndrome: iron chelation therapy and organ complications. Ann. Hematol. 2015. Vol. 94, № 5. P. 779-787.
75. Park S. et al. сlinical effectiveness and safety of erythropoietin-stimulating agents for the treatment of low- and intermediate-1-risk myelodysplastic syndrome: a systematic literature review. // вr. J. Haematol. 2019. Vol. 184, № 2. P. 134-160.
76. Platzbecker U. et al. A phase 3 randomized placebo-controlled trial of darbepoetin alfa in patients with anemia and lower-risk myelodysplastic syndromes // Leukemia. Nature Publishing Group, 2017. Vol. 31, № 9. P. 1944-1950.
77. Park S. et al. Efficacy and safety of darbepoetin alpha in patients with myelodysplastic syndromes: a systematic review and meta-analysis // вr. J. Haematol. вlackwell Publishing Ltd, 2016. Vol. 174, № 5. P. 730-747.
78. Hellström-Lindberg E. et al. Treatment of anemia in myelodysplastic syndromes with granulocyte colony-stimulating factor plus erythropoietin: results from a randomized phase II study and long-term follow-up of 71 patients. // вlood. 1998. Vol. 92, № 1. P. 68-75.
79. Jädersten M. et al. Erythropoietin and granulocyte-colony stimulating factor treatment associated with improved survival in myelodysplastic syndrome // J. сlin. Oncol. 2008. Vol. 26, № 21. P. 3607-3613.
80. Park S. et al. Predictive factors of response and survival in myelodysplastic syndrome treated with erythropoietin and G-CSF: The GFM experience // вlood. American Society of Hematology, 2008. Vol. 111, № 2. P. 574-582.
81. Greenberg P.L. et al. A randomized controlled trial of romiplostim in patients with low- or intermediate-risk myelodysplastic syndrome receiving decitabine. Leuk. Lymphoma. 2013. Vol. 54, № 2. P. 321-328.
82. Kantarjian H. et al. Safety and efficacy of romiplostim in patients with lower-risk myelodysplastic syndrome and thrombocytopenia. J. сlin. Oncol. 2010. Vol. 28, № 3. P. 437-444.
83. Kantarjian H.M. et al. Phase 2 study of romiplostim in patients with low- or intermediate-risk myelodysplastic syndrome receiving azacitidine therapy. // вlood. 2010. Vol. 116, № 17. P. 3163-3170.
84. Sekeres M.A. et al. Subcutaneous or intravenous administration of romiplostim in thrombocytopenic patients with lower risk myelodysplastic syndromes. // сancer. 2011. Vol. 117, № 5. P. 992-1000.
85. Giagounidis A. et al. Results of a randomized, double-blind study of romiplostim versus placebo in patients with low/intermediate-1-risk myelodysplastic syndrome and thrombocytopenia. // сancer. 2014. Vol. 120, № 12. P. 1838-1846.
86. Oliva E.N. et al. Eltrombopag for the Treatment of Thrombocytopenia of Low and Intermediate-1 IPSS Risk Myelodysplastic Syndromes: Interim Results on Efficacy, Safety and Quality of Life of an International, Multicenter Prospective, Randomized, Trial // вlood. 2015. Vol. 126, № 23.
87. Oliva E.N. et al. Eltrombopag versus placebo for low-risk myelodysplastic syndromes with thrombocytopenia (EQoL-MDS): phase 1 results of a single-blind, randomised, controlled, phase 2 superiority trial. Lancet. Haematol. 2017. Vol. 4, № 3. P. e127-e136.
88. Khan M. et al. Efficacy and Safety of Eltrombopag for Treatment of Patients with Myelodysplastic Syndromes after Hypomethylating-Agent Failure: A Phase 2 сlinical Trial // вlood. 2015. Vol. 126, № 23.
89. Mittelman M. et al. Eltrombopag for advanced myelodysplastic syndromes or acute myeloid leukaemia and severe thrombocytopenia (ASPIRE): a randomised, placebo-controlled, phase 2 trial. Lancet. Haematol. 2018. Vol. 5, № 1. P. e34-e43.
90. Stahl M. et al. Use of Immunosuppressive therapy for management of myelodysplastic syndromes: a systematic review and meta-analysis. Haematologica. 2019.
91. List A. et al. Lenalidomide in the myelodysplastic syndrome with chromosome 5q deletion. N. Engl. J. Med. 2006. Vol. 355, № 14. P. 1456-1465.
92. Fenaux P. et al. Efficacy of azacitidine compared with that of conventional care regimens in the treatment of higher-risk myelodysplastic syndromes: a randomised, open-label, phase III study // Lancet Oncol. 2009. Vol. 10, № 3. P. 223-232.
93. Kantarjlan H. et al. Decitabine improves patient outcomes in myelodysplastic syndromes: Results of a phase III randomized study // сancer. 2006. Vol. 106, № 8. P. 1794-1803.
94. Silverman L.R. et al. Randomized controlled trial of azacitidine in patients with the myelodysplastic syndrome: A study of the cancer and leukemia group в // J. сlin. Oncol. 2002. Vol. 20, № 10. P. 2429-2440.
95. Kantarjian H. et al. Results of a randomized study of 3 schedules of low-dose decitabine in higher-risk myelodysplastic syndrome and chronic myelomonocytic leukemia // вlood. 2007. Vol. 109, № 1. P. 52-57.
96. Pan T. et al. Addition of histone deacetylase inhibitors does not improve prognosis in patients with myelodysplastic syndrome and acute myeloid leukemia compared with hypomethylating agents alone: A systematic review and meta-analysis of seven prospective cohort studies // Leuk. Res. Elsevier Ltd, 2018. Vol. 71. P. 13-24.
97. Ye L. et al. Decitabine priming prior to low-dose chemotherapy improves patient outcomes in myelodysplastic syndromes-RAEB: a retrospective analysis vs. chemotherapy alone // J. сancer Res. сlin. Oncol. Springer Verlag, 2017. Vol. 143, № 5. P. 873-882.
98. Ye X.-N. et al. Epigenetic priming with decitabine followed by low-dose idarubicin/cytarabine has an increased anti-leukemic effect compared to traditional chemotherapy in high-risk myeloid neoplasms. Leuk. Lymphoma. 2016. Vol. 57, № 6. P. 1311-1318.
99. Кохно А.В., Паровичникова Е.Н., Савченко В.Г. Протокол сочетанного применения гипометилирующих препаратов с низкодозной полихимиотерапией у больных МДС из группы высокого риска, ОМЛ из МДС, МДС/ОМЛ после апластической анемии, МДС/ОМЛ после лучевой и цитостатической терапии по поводу другого заболеван // Алгоритмы диагностики и протоколы лечения заболеваний системы крови. НМИЦ Гематологии. Под ред. В.Г. Савченко. 2018. P. 829-840.
100. Visani G. et al. Low dose Ara-C for myelodysplastic syndromes: Is it still a current therapy. Leukemia and Lymphoma. 2004. Vol. 45, № 8. P. 1531-1538.
101. Estey E.H. et al. сomparison of idarubicin + ara-C-, fludarabine + ara-C-, and topotecan + ara-C-based regimens in treatment of newly diagnosed acute myeloid leukemia, refractory anemia with excess blasts in transformation, or refractory anemia with excess blasts. // вlood. 2001. Vol. 98, № 13. P. 3575-3583.
102. Robak T. et al. Efficacy and toxicity of low-dose melphalan in myelodysplastic syndromes and acute myeloid leukemia with multilineage dysplasia. Neoplasma. 2003. Vol. 50, № 3. P. 172-175.
103. Omoto E. et al. Low-dose melphalan for treatment of high-risk myelodysplastic syndromes. Leukemia. 1996. Vol. 10, № 4. P. 609-614.
104. Oliansky D.M. et al. The Role of сytotoxic Therapy with Hematopoietic Stem сell Transplantation in the Therapy of Myelodysplastic Syndromes: An Evidence-Based Review // вiology of вlood and Marrow Transplantation. Elsevier Inc., 2009. Vol. 15, № 2. P. 137-172.
105. Sorror M.L. et al. Hematopoietic cell transplantation (HCT)-specific comorbidity index: a new tool for risk assessment before allogeneic HCT. // вlood. 2005. Vol. 106, № 8. P. 2912-2919.
106. Hilarius D.L. et al. сhemotherapy-induced nausea and vomiting in daily clinical practice: a community hospital-based study. Support. сare сancer. 2012. Vol. 20, № 1. P. 107-117.
107. вelay Y., Yirdaw K., Enawgaw в. Tumor Lysis Syndrome in Patients with Hematological Malignancies // Journal of Oncology. Hindawi Limited, 2017. Vol. 2017.
108. Averbuch D. et al. Targeted therapy against multi-resistant bacteria in leukemic and hematopoietic stem cell transplant recipients: Guidelines of the 4th European conference on Infections in Leukemia (ECIL-4, 2011) // Haematologica. 2013. Vol. 98, № 12. P. 1836-1847.
109. Heinz W.J. et al. Diagnosis and empirical treatment of fever of unknown origin (FUO) in adult neutropenic patients: guidelines of the Infectious Diseases Working Party (AGIHO) of the German Society of Hematology and Medical Oncology (DGHO) // Annals of Hematology. Springer Verlag, 2017. Vol. 96, № 11. P. 1775-1792.
110. Loth K. et al. Infectious сomplications Associated with the Use of Antithymocyte Globulin in Reduced Intensity Allogeneic Transplants // Antithymocyte Globul. Reduc. Intensity Allogeneic Transplants. сhemother. 2012. Vol. 2012, № 4. P. 106.
111. Alkharabsheh O.A. et al. Frequency of venous thrombotic events in patients with myelodysplastic syndrome and 5q deletion syndrome during lenalidomide therapy. Ann. Hematol. 2019. Vol. 98, № 2. P. 331-337.
112. Stanworth S.J. et al. Platelet refractoriness--practical approaches and ongoing dilemmas in patient management. // вr. J. Haematol. 2015. Vol. 171, № 3. P. 297-305.
113. Weisdorf S.A. et al. Positive effect of prophylactic total parenteral nutrition on long-term outcome of bone marrow transplantation. Transplantation. 1987. Vol. 43, № 6. P. 833-838.
114. Arends J. et al. ESPEN guidelines on nutrition in cancer patients // сlin. Nutr. сhurchill Livingstone, 2017. Vol. 36, № 1. P. 11-48.
115. вennardello F. et al. The prevention of adverse reactions to transfusions in patients with haemoglobinopathies: A proposed algorithm // вlood Transfus. 2013. Vol. 11, № 3. P. 377-384.
116. вourgeois E. et al. Role of splenectomy in the treatment of myelodysplastic syndromes with peripheral thrombocytopenia: a report on six cases. Leukemia. 2001. Vol. 15, № 6. P. 950-953.
117. Paul K.L. Rehabilitation and exercise considerations in hematologic malignancies. Am. J. Phys. Med. Rehabil. 2011. Vol. 90, № 5 Suppl 1. P. S88-94.
118. European Physical and Rehabilitation Medicine вodies Alliance. White book on physical and rehabilitation medicine in Europe (3th Edition): сhaper 1: Definition an conceps of PRM // Eur. J. Phys. Rehabil. Med. 2018. Vol. 54, № 2. P. 156-165.
119. Porta M. Della et al. Risk stratification based on both disease status and extra-hematologic comorbidities in patients with myelodysplastic syndrome // Haematologica. 2011. Vol. 96, № 3. P. 441-449.
|
|
Приложения
Приложение А1.
Состав рабочей группы.• Афанасьев Б.В., профессор, д.м.н., заслуженный врач РФ, директор Клиники «НИИ детской онкологии, гематологии и трансплантологии им. Р.М. Горбачевой» ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет им. академика И.П. Павлова» Минздрава России, заведующий гематологии, трансфузиологии и трансплантологии факультета последипломного образования ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет им. академика И.П. Павлова» Минздрава России, член Национального гематологического общества, член EBMT.
• Байков В.В., д.м.н., профессор кафедры патологической анатомии, заведующий лабораторией патоморфологии НИИ детской онкологии, гематологии и трансплантологии им. Р.М. Горбачевой, ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет им. академика И.П. Павлова» Минздрава России, член Российского общества патологоанатомов, член Национального общества онкогематологов, член Европейского общества патологов (ESP), член Европейско-Американской ассоциации гематопатологов.
• Грицаев С.В., д.м.н., главный научный сотрудник отделения химиотерапии гемобластозов, депрессий кроветворения и трансплантации костного мозга ФГБУ «Российский научно-исследовательский институт гематологии и трансфузиологии» ФМБА России, член Национального гематологического общества.
• Двирнык В.Н., м.н., заведующая централизованной клинико-диагностической лабораторией ФГБУ «Гематологический научный центр» Минздрава России, член Национального гематологического общества.
• Дудина Г.А., м.н., старший научный сотрудник ГБУЗ «Московский клинический научный центр им. А.С. Логинова ДЗМ», член Национального гематологического общества.
• Ковригина А.М., д.м.н., профессор, заведующий лаборатории ФГБУ «Гематологический научный центр» Минздрава России, член Российского общества патологоанатомов, член Национального общества онкогематологов, член Европейского общества патологов (ESP), член Европейско-Американской ассоциации гематопатологов.
• Константинова Т.С., м.н., заведующий Областным гематологическим центром Свердловской областной клинической больницы № 1, член Национального гематологического общества.
• Кохно А.В., м.н., ведущий научный сотрудник отделения химиотерапии гемобластозов и депрессий кроветворения ФГБУ «Гематологический научный центр» Минздрава России, член Национального гематологического общества.
• Кузьмина Л.А., м.н., заведующий отделения высокодозной химиотерапии и трансплантации костного мозга ФГБУ «Гематологический научный центр» Минздрава России, член Национального гематологического общества.
• Морозова Е.В., м.н., руководитель отдела онкологии, гематологии и трансплантологии НИИ ДОГиТ им Р.М. Горбачевой, доцент кафедры гематологии, трансфузиологии и трансплантологии ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет им. академика И.П. Павлова Минздрава России, член Национального гематологического общества.
• Обухова Т.Н., м.н., заведующий научно-клинической лаборатории кариологии ФГБУ «Гематологический научный центр» Минздрава России, член Национального гематологического общества.
• Паровичникова Е.Н., д.м.н., руководитель научно-клинического отдела высокодозной химиотерапии гемобластозов и трансплантации костного мозга ФГБУ «Гематологический научный центр» Минздрава России, член Национального гематологического общества, эксперт Европейской группы по изучению острых лимфобластных лейкозов взрослых (EWGAALL).
• Савченко В.Г., академик, профессор, д.м.н., генеральный директор ФГБУ «Гематологический научный центр» Минздрава России, председатель Наблюдательного совета Национального гематологического общества, член ASH.
• Самойлова О.С., м.н., заведующий гематологическим отделением ГБУЗ НО «Нижегородская областная клиническая больница им. Н.А. Семашко», член Национального гематологического общества.
• Семочкин С.В., д.м.н., руководитель Университетской клиники гематологии, профессор кафедры онкологии гематологии и лучевой терапии ФГБОУ ВО «Российский национальный медицинский исследовательский университет им. Н.И. Пирогова» Минздрава России, член Национального гематологического общества, член Национального общества детских гематологов и онкологов, член Национального общества онкологов и гематологов, член EACR.
• Троицкая В.В., м.н., заведующий научно-клиническим отделением химиотерапии гемобластозов и депрессий кроветворения ФГБУ «Гематологический научный центр» Минздрава России, член Национального гематологического общества.
• Шатохин Ю.В., д.м.н., профессор, заведующий кафедрой гематологии и трансфузиологии ФПК и ППС Ростовского государственного медицинского университета, член Национального гематологического общества.
• Ширин А.Д., м.н., старший научный ФГБУ «Российский онкологический научный центр» им. Н.Н. Блохина Минздрава России, член Национального гематологического общества, член Национального общества онкологов и гематологов.
Блок по организации медицинской помощи:
• Геворкян Тигран Гагикович, заместитель директора НИИ КЭР ФГБУ «НМИЦ онкологии им. Н.Н. Блохина», главный специалист-онколог Московской области.
• Иванов Сергей Анатольевич, д.м.н., проф. РАН, директор МРНЦ им. А.Ф. Цыба - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
• Невольских Алексей Алексеевич, д.м.н., заместитель директора по лечебной работе МРНЦ им. А.Ф. Цыба - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
• Хайлова Жанна Владимировна, к.м.н., заместитель директора по организационно-методической работе МРНЦ им. А.Ф. Цыба - филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Конфликт интересов. Авторы не имеют конфликта интересов.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций:
• врачи-гематологи;
• врачи-онкологи;
• врачи-терапевты;
• врачи-анестезиологи-реаниматологи;
• врач-клинические фармакологи.
Рейтинговая схема для оценки уровня достоверности доказательств.
Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств).
| УДД | Расшифровка |
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований (КИ) с применением метаанализа |
| 2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные КИ и систематические обзоры исследований любого дизайна, за исключением рандомизированных КИ, с применением метаанализа |
| 3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе - когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Шкала оценки уровней достоверности доказательств для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств).
| УДД | Расшифровка |
| 1 | Систематический обзор рандомизированных КИ с применением метаанализа |
| 2 | Отдельные рандомизированные КИ и систематические обзоры исследований любого дизайна, за исключением рандомизированных КИ, с применением метаанализа |
| 3 | Нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств).
| УУР | Расшифровка |
| A | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| в | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| с | Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Методология валидизации рекомендаций.
Методы валидизации рекомендаций:
• внешняя экспертная оценка;
• внутренняя экспертная оценка.
Описание методики валидизации рекомендаций.
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых попросили прокомментировать, насколько качественно интерпретированы доказательства и разработаны рекомендации. Также была проведена экспертная оценка изложения рекомендаций и их доступности для понимания.
Предварительная версия рекомендаций представлялась и обсуждалась на заседании Экспертного совета по гематологии и научных конференциях Национального гематологического общества.
Рекомендации обсуждены и одобрены ведущими специалистами профильных Федеральных центров РФ и практическими врачами.
Окончательная редакция.
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами авторского коллектива, которые пришли к заключению, что все существенные замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке сведен к минимуму.
Последние изменения и окончательная редакция данных рекомендаций были рассмотрены и утверждены на заседании мультидисциплинарного Экспертного совета по гематологии в апреле 2018 г.
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года или при появлении новой информации о тактике ведения пациентов с данным заболеванием. Решение об обновлении принимает Минздрав России на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Приложение А3.
Связанные документы.Приложение А3,1 Варианты курсов индукции и консолидации.
| Программа индукции/ консолидации | Препараты |
| 7+3(1) | Цитарабин** 100 мг/м2 в/в 2 раза в сутки в 1-7 дни • Даунорубицин** 60 мг/м2 в/в 1 раз в день в 1-3 дни или • Митоксантрон** 10 мг/м2 в/в 1 раз в день в 1-3 дни или • Идарубицин** 12 мг/м2 в/в 1 раз в день в 1-3 дни |
| 7+3(2) | Цитарабин** 200 мг/м2 в/в круглосуточно в 1-7 дни • Даунорубицин** 60 мг/м2 в/в 1 раз в день в 3-5 дни или • Митоксантрон** 10 мг/м2 в/в 1 раз в день в 3-5 дни или • Идарубицин** 12 мг/м2 в/в 1 раз в день в 3-5 дни |
| Азацитидин** | Азацитидин** 75 мг/м2 7 дней, п/к 1 раз в день, интервал 21 день |
| Децитабин | Децитабин 20 мг/м2 в/в 5 дней, интервал каждые 28-35 дней |
| Aza-Ida-Ara-C | Азацитидин** 75 мг/м2 п/к 1 раз в день, в 1-3 дни Идарубицин** 3 мг/м2 в/в струйно, 1 раз в день, в 4-10 дни Цитарабин** 10 мг/м2 п/к 2 раза в сутки, в 4-17 дни |
| Dac-Ida-Ara-C | Децитабин 20 мг/м2 в/в 1 раз в день, 1-3 дни Идарубицин** 3 мг/м2 в/в струйно, 1 раз в день, в 4-10 дни Цитарабин** 10 мг/м2 п/к 2 раза в сутки, в 4-17 дни |
| Малые дозы Цитарабина** | Цитарабин** 10 мг/м2 п/к 2 раза в сутки 28 дней |
Варианты курсов поддерживающего лечения.
| Программа | Препарат |
| 5 + 6-МП (2) | Цитарабин** 100 мг/м2 в/в 2 раза в день в 1-5 дни, или 50 мг/м2 подкожно 2 раза в день в 1-5 дни Меркаптопурин** 60 мг/м2 в сутки в 2 приема внутрь в 1-2 дни |
| Азацитидин** | Азацитидин** 75 мг/м2 7 дней, п/к интервал 21-35 день |
| Децитабин | Децитабин 20 мг/м2, 5 дней, в/в, интервал 28-35 дней |
| Aza-Ara-C | Азацитидин** 75 мг/м2 п/к 1 раз в день, в 1-3 дни Цитарабин** 10 мг/м2 п/к 2 раза в сутки с 4-го по 10-17 дни |
| Dac-Ara-C | Децитабин 20 мг/м2 в/в 1 раз в день, в 1-3 дни Цитарабин** 10 мг/м2 п/к 2 раза в сутки с 4-го по 10-17 дни |
| Малые дозы Цитарабина** | Цитарабин** 10 мг/м2 п/к 2 раза в сутки 21-28 дней |
Приложение А3,2 Рекомендации по назначению ЭПСП.
| Препараты | Стартовые дозы ЭПСП | При отсутствии эффекта* через 6-8 недель удваивают дозу ЭПСП и/или добавляют Г-КСФ 300 мкг в неделю |
| Эпоэтин альфа** | 150 ед./кг 3 раза в неделю 40000 ед. 1 раз в неделю | 300 ед./кг 3 раза в неделю 60000 ед. 1 раз в неделю |
| Эпоэтин бета** | 150 ед./кг 3 раза в неделю 30000 ед. 1 раз в неделю | 300 ед./кг 3 раза в неделю 60000 ед. 1 раз в неделю |
| Дарбэпоэтин альфа** | 150 мкг (2,25 мкг/кг) 1 раз в неделю 500 мкг (6,75 мкг/кг) 1 раз в 3 недели | 300 мкг (4,5 мкг/кг) 1 раз в неделю Дозу не увеличивают |
*Нет повышения уровня Hb ≥10 г/л и/или снижения зависимости от гемотрансфузий.
Приложение В.
Информация для пациентов.Миелодиспластические синдромы (МДС) - это группа различных заболеваний костного мозга (КМ), проявляющихся в том, что КМ не вырабатывает достаточного количества здоровых клеток крови. МДС часто называют «болезнью недостаточности костного мозга». МДС страдают главным образом пожилые люди (возраст большинства пациентов превышает 65 лет), однако и среди лиц моложе 40 лет возможно выявление этого заболевания.
Основными признаками МДС является цитопения - это снижение количества эритроцитов и гемоглобина, лейкоцитов и тромбоцитов; помимо низкого количества клеток крови, зрелые клетки крови, циркулирующие в системе кровообращения, могут неправильно функционировать из-за так называемой дисплазии. Несмотря на то, что МДС - это не синдром, а болезнь, и даже группа заболеваний, обозначение «синдром» до сих пор остается в силе.
Основными типами цитопений являются:
• Анемия - сниженное содержание эритроцитов в 1 мкл крови, но чаще используют параметры гемоглобина:у пациентов проявлениями анемии являются бледность кожных покровов, слабость, повышенная утомляемость, сонливость, головокружение, сердцебиение, одышка, как в покое, так и при физической нагрузке. Для каждого пациента существует свое, пороговое значение гемоглобина, при котором начинают появляться и усиливаться данные симптомы, которые заставляют обратиться к врачу и в дальнейшем помогают оценивать состояние пациента.
• Лейкопения - низкое содержание лейкоцитов в 1 мкл крови. Снижение показателей лейкоцитов и нейтрофилов, а также нарушение их функции не сказывается на общем самочувствии пациентов, однако приводит к увеличению частоты инфекционных осложнений.
• Тромбоцитопения - низкое содержание тромбоцитов в 1 мкл крови; у пациентов с тромбоцитопенией нередко выявляется геморрагический синдром (появление на коже и слизистых красных пятен-геморрагий, кровоточивость десен, чаще во время проведения гигиенических процедур, кровотечения из носа, желудочно-кишечного тракта ). С учетом нарушенной функции тромбоцитов эти проявления могут быть при уровне тромбоцитов >20×109/л, однако чаще они встречаются при показателях менее 20×109/л.
Для диагностики МДС необходимо выполнить исследование крови, КМ с определением особенностей кариотипа (определить - есть поломки хромосом или нет), а также провести полное терапевтическое обследование. Это поможет врачу подтвердить наличие или отсутствие МДС, выяснить наличие сопутствующей патологии, а также выбрать тактику дальнейшей терапии.
В настоящее время существует много методов лечения МДС. Выбор зависит от варианта МДС, особенностей кроветворения, группы риска, возраста пациента, наличия и тяжести сопутствующей патологии, наличия подходящего по HLA-системе донора.
Решение о начале той или иной терапии, особенно о начале реализации программы трансплантации аллогенных гемопоэтических стволовых клеток, принимается врачом совместно с пациентом и его родственниками.
Адекватное выполнение пациентом назначений врача, своевременное соблюдение всех установленных правил позволяет получить максимально возможный результат.
Всем пациентам с МДС рекомендуется соблюдать предписания гематолога по лечению и не заниматься самолечением, исключить инсоляцию, посещение сауны /бани и физиотерапевтические процедуры. При наличии вредных условий труда желательна смена условий работы. К вредным условиям труда относятся:работа, связанная с тяжелым физическим и значительным нервно-психическим напряжением, воздействием токсических агентов, вибрации, пребыванием на высоте, обслуживанием движущихся механизмов, вождением транспортных средств, диспетчерские профессии.
Приложение Г.
Приложение Г1 Оценка эффективности терапии МДС.
Эффективность терапии МДС должна оцениваться согласно критериям ответа на лечения Международной рабочей группы (IWG 2006) [3].Оригинальное название: International Working Group (IWG) response criteria in myelodysplasia [65].
Тип: другое - критерии оценки ответа на лечение.
Назначение: оценка эффективности терапии МДС.
Содержание и интерпретация:
Оценка эффективности терапии (IWG 2006) [3].
| Вид ответа | Критерии | |
| Полная ремиссия | КМ: 5% и менее бластных клеток с нормальным созреванием всех типов клеточных линий; возможна персистирующая дисплазия Периферическая кровь: Hb ≥110 г/л, тромбоциты ≥100×109/л, нейтрофилы ≥1,0×109/л, бластные клетки 0% | |
| Частичная ремиссия | Все критерии полной ремиссии соблюдаются за исключением того, что количество бластных клеток в КМ снизилось на 50% и более от исходного значения, но остается более 5%. Клеточность и морфология не актуальны | |
| Костно-мозговая ремиссия | КМ: 5% и менее бластных клеток и их количество в процессе терапии снизилось на 50% и более от исходного значения Периферическая кровь: если наблюдается гематологическое улучшение, его следует добавлять к костно-мозговому ответу | |
| Стабилизация | Отсутствие частичной ремиссии, но нет признаков прогрессирования в течение более 8 недель | |
| Без эффекта | Летальный исход на фоне терапии или прогрессирование заболевания, характеризующиеся усугублением цитопении, увеличением количества бластных клеток в КМ или прогрессирование в более «продвинутый» морфологический вариант МДС по сравнению с тем вариантом, что был до терапии | |
| Рецидив после полной или частичной ремиссии | Необходимо наличие хотя бы 1 из следующих признаков: - процент бластных клеток вернулся к исходному значению до лечения; - снижение на 50% и более от максимального количества гранулоцитов или тромбоцитов во время ремиссии/ответа; - снижение концентрации Hb на 15 г/л и более или присоединение трансфузионной зависимости. | |
| Цитогенетический ответ |
| |
| Прогрессия заболевания | Для пациентов с количеством бластных клеток: - менее 5% - увеличение на 50% и более, более 5%; - 5-10% - увеличение на 50% и более, более 10%; - 10-20% - увеличение на 50% и более, более 20%; - 20-30% - увеличение на 50% и более, более 30%. Наличие любого из следующих признаков: - снижение количества гранулоцитов или тромбоцитов как минимум на 50% от максимального значения во время ремиссии/ответа; - снижение концентрации Hb на 20 г/л и более; - зависимость от трансфузионной терапии. | |
| Гематологическое улучшение | Критерии ответа (ответ должен сохраняться не менее 8 недель) | |
| Эритроидный ответ (исходно менее 110 г/л) | Повышение Hb на 15 г/л и более; Снижение абсолютного числа единиц переливаемой эритроцитной массы, по крайней мере, на 4 единицы в течение 8 недель, по сравнению с исходным числом переливаемых единиц за предшествующие 8 недель; При оценке интенсивности трансфузионной терапии необходимо учитывать трансфузии, выполненные при Hb ≤90 г/л | |
| Тромбоцитарный ответ (исходно менее 100×109/л) | Абсолютное число тромбоцитов увеличивается ≥30×109/л, при исходных значениях более 20×109/л; Увеличение с менее 20×109/л до более 20×109/л и минимум на 100% | |
| Нейтрофильный ответ (исходно менее 1,0×109/л) | Увеличение на 100% и увеличение абсолютного числа нейтрофилов до более 0,5×109/л | |
| Прогрессия или рецидив после гематологического улучшения | Доказательство хотя бы одного из следующих признаков: - снижение на 50% и более от максимального количества гранулоцитов или тромбоцитов; - снижение Hb на 15 г/л и более; - трансфузионная зависимость. |
Приложение Г2 Шкала коморбидности для пациентов с МДС.
Для прогнозирования влияния сопутствующих заболеваний на конечные результаты лечения у больных МДС необходимо оценивать коморбидность пациента по МДС-специфичному индексу коморбидности (MDS-CI) [119].Оригинальное название: MDS comorbidity index.
Тип: шкала оценки.
Назначение: клиническая оценка коморбидности.
Содержание и интерпретация:
Шкала коморбидности для пациентов с МДС (MDS-CI).
| Сопутствующие заболевания | Баллы |
| Болезни сердца аритмия заболевания клапанов ишемическая болезнь или инфаркт миокарда застойная сердечная недостаточность | 2 |
| Поражение печени средней и тяжелой степени цирроз фиброз персистирующая гипербилирубинемия >1,5×ВГН или АСТ/АЛТ >2,5×ВГН | 1 |
| Поражение легких тяжелой степени диффузная способность и/или объем форсированного выдоха за 1 с ≤65% или диспноэ в покое или необходимость в оксигенации | 1 |
| Болезни почек персистирующая креатининемия >2 мг/дл гемодиализ трансплантация | 1 |
| Солидная опухоль опухоль в анамнезе, за исключением немеланомного рака кожи | 1 |
По сумме баллов, присвоенных каждому показателю, определяется прогностический вариант MDS-CI: низкий (0), промежуточный (1-2) и высокий (≥3 баллов). Последующее применение индекса коморбидности позволяет стратифицировать пациентов из группы низкого и промежуточного риска (но не высокого и очень высокого) на группы с разной выживаемостью. При прочих равных условиях высокое значение индекса MDS-CI как увеличивает риск смерти от причин, не связанных с трансформацией в ОЛ (HR 2,46; p <0,001), так и уменьшает показатели ОВ в целом (HR 2,09; p <0,001).
Приложение Г3 Шкала коморбидности для пациентов, которым планируется трансплантация гемопоэтических стволовых клеток.
У пациентов, которым планируется трансплантация гемопоэтических стволовых клеток, необходимо оценивать коморбидность пациента по индексу коморбидности ТГСК (HCT-CI) [105].Оригинальное название: Hematopoietic cell transplantation comorbidity index.
Тип: шкала оценки.
Назначение: клиническая оценка коморбидности.
Содержание и интерпретация:
Шкала коморбидности для пациентов, которым планируется трансплантация гемопоэтических стволовых клеток ( HSC - сI ) [105].
| Коморбидность | Баллы |
| Патология сердечно-сосудистой системы Мерцательная аритмия или трепетание, синдром слабости синусового узла или желудочковые аритмии ИБС, застойная сердечная недостаточность, инфаркт миокарда или ФВ <50%: Пороки сердца за исключением пролапса митрального клапана | 1 1 3 |
| Патология дыхательной системы Объем форсированного выдоха за первую секунду <65% или одышка в покое или потребность в кислородной поддержке Объем форсированного выдоха за первую секунду 66-80% или одышка при небольшой физической нагрузке | 3 2 |
| Патология ЖКТ Хронический гепатит, повышение билирубина до 1,5 норм или АЛТ/АСТ до 2,5 норм Цирроз печени, билирубин >1,5 норм или АЛТ/АСТ >2,5 норм Болезнь Крона или язвенный колит Язвы ЖКТ, требующие лечения | 1 3 1 2 |
| Патология мочевыделительной системы Креатинин более 200 мкмоль/л, диализ или почечный трансплантат | 2 |
| Патология эндокринной системы Сахарный диабет, требующий лечения инсулином или пероральными препаратами ИМТ более 35 кг/м2 | 1 1 |
| Патология соединительной ткани Системная красная волчанка, ревматоидный артрит, полимиозит, болезни соединительной ткани | 2 |
| Неврологический и психический статус Транзиторная ишемическая атака или цереброваскулярные события Депрессия или тревога, требующие психиатрической консультации или лечения | 1 1 |
| Инфекционные осложнения Инфекции, требующие продолжения терапии после дня 0 | 1 |
| Опухолевые заболевания в анамнезе Терапия солидных опухолей в анамнезе, за исключением не меланомы кожи | 3 |
|
|
Год актуализации информации
2020.