Другие названия и синонимы
Liebman-Sachs endocarditis, Волчаночный эндокардит, Небактериальный тромботический эндокардит.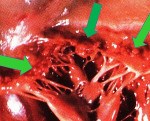
МКБ-10 коды
- МКБ-10
- L93 Красная волчанка
|
|
Описание
Эндокардит Либмана-Сакса. Это поражение эндокарда (внутренней стенки сердца и клапанов) с системной красной волчанкой (LED). В большинстве случаев это бессимптомно или с крайне стертой клинической картиной. Иногда могут наблюдаться сердцебиение, боли в области сердца, повышение температуры тела. Диагноз ставится на основании клинико-лабораторных критериев по LED, эхокардиографии. Принципы медикаментозного лечения те же, что и для светодиодов - глюкокортикоиды, цитостатики, препараты на основе аминохинолина. Серьезное повреждение клапанов может потребовать хирургического вмешательства.

Дополнительные факты
Эндокардит Либмана-Сакса (ЭЛС, син. ‒ небактериальный тромботический эндокардит, волчаночный тромбоэндокардит) - не самостоятельное заболевание, а компонент системной красной волчанки. Впервые был описан в 1924 году американскими врачами Е. Либманом и Б. Саксом как бородавчатый эндокардит у больных СКВ, отличающийся от ревматического и инфекционного эндокардита. По разным данным, эндокардит развивается у 11-72% пациентов с активным течением волчанки. Чаще он ассоциирован с вторичным антифосфолипидным синдромом (АФС) на фоне красной волчанки. При ЭЛС почти всегда вовлекаются другие оболочки сердца - миокард и перикард. Преимущественно страдают женщины молодого возраста (25-40 лет).
Причины
На сегодняшний день точная причина эндокардита Либмана-Сакса, как и светодиод, остается неизвестной. Предполагается роль вирусов (вирус Эпштейна-Барр, цитомегаловирус, парвовирус в19), стимулирующих образование аутоантител. Самый серьезный провокационный эффект - ультрафиолетовое излучение.
Предрасполагающими факторами являются определенные лекарства (гидралазин, прокаинамид, оральные контрацептивы) и постоянный контакт с тяжелыми металлами (ртуть, кадмий, кремний). Наследственная предрасположенность имеет большое значение, о чем свидетельствует высокая заболеваемость красной волчанкой и тромботическим эндокардитом у близких родственников. В ходе исследований была установлена связь ELS с тканевыми антигенами совместимости HLA A1, A3, A10, в7, в8.
Предрасполагающими факторами являются определенные лекарства (гидралазин, прокаинамид, оральные контрацептивы) и постоянный контакт с тяжелыми металлами (ртуть, кадмий, кремний). Наследственная предрасположенность имеет большое значение, о чем свидетельствует высокая заболеваемость красной волчанкой и тромботическим эндокардитом у близких родственников. В ходе исследований была установлена связь ELS с тканевыми антигенами совместимости HLA A1, A3, A10, в7, в8.
Патогенез
Под влиянием ультрафиолетового излучения и других факторов в лимфоцитах синтезируется огромный спектр аутоантител к различным клеточным компонентам (главным образом к ядрам), включая клетки эндокарда. Клетки иммунной системы начинают атаковать клетки макроорганизма, что приводит к повреждению тканей. Циркулирующие иммунные комплексы антител и аутоантигенов оседают на эндотелии мелких сосудов, клапанов сердца. Воспалительный процесс развивается в эндокарде.
Париетальный эндокард утолщается. Фибрин и тромбоциты оседают на клапанах, образуются тромбы. Интенсивность тромбоза на клапанах повышается за счет веществ, образующихся во время вторичного APS и вызывающих гиперкоагуляцию (бета-гликопротеин, антитела к фосфолипидам, кардиолипин). Митральные и аортальные клапаны поражаются чаще. Патологические изменения включают инфильтрацию лимфоцитами и мононуклеарными клетками, фибриноидный некроз, растительность и тромбы на клапанах.
Париетальный эндокард утолщается. Фибрин и тромбоциты оседают на клапанах, образуются тромбы. Интенсивность тромбоза на клапанах повышается за счет веществ, образующихся во время вторичного APS и вызывающих гиперкоагуляцию (бета-гликопротеин, антитела к фосфолипидам, кардиолипин). Митральные и аортальные клапаны поражаются чаще. Патологические изменения включают инфильтрацию лимфоцитами и мононуклеарными клетками, фибриноидный некроз, растительность и тромбы на клапанах.
Клиническая картина
Эндокардит развивается не ранее, чем через 5 лет после начала заболевания СКВ. Клиническая картина крайне скудна. Латентное течение эндокардиального воспаления наблюдается в подавляющем большинстве случаев. Иногда у больного возникают легкие боли в области сердца, сердцебиение и чувство срыва. Температура тела ниже или нормальная.
Очень редко при длительном течении волчаночного эндокардита появляются признаки сердечной недостаточности - затрудненное дыхание (например, смешанное одышка) во время тренировок, тяжесть в ногах и их отечность, тупая боль в правом подреберье из-за увеличенной печени. Симптомы СКВ всегда выходят на первый план - боль в суставах, сыпь, язвы во рту.
Ассоциированные симптомы: Высокая температура тела. Одышка. Тяжесть в ногах.
Очень редко при длительном течении волчаночного эндокардита появляются признаки сердечной недостаточности - затрудненное дыхание (например, смешанное одышка) во время тренировок, тяжесть в ногах и их отечность, тупая боль в правом подреберье из-за увеличенной печени. Симптомы СКВ всегда выходят на первый план - боль в суставах, сыпь, язвы во рту.
Ассоциированные симптомы: Высокая температура тела. Одышка. Тяжесть в ногах.
Возможные осложнения
Один только эндокардит Либмана-Сакса редко вызывает осложнения. Преимущественное количество побочных эффектов связано с основным заболеванием. Из-за антифосфолипидного синдрома увеличивается риск тромбоэмболии головного мозга и висцеральных артерий (инсульт, инфаркт кишечника, селезенка). Кроме того, клапаны в ELS часто инфицируются бактериальной микрофлорой, что приводит к вторичному инфекционному эндокардиту. Растительность на клапанах может ухудшить их функцию. Это приводит к формированию сердечных заболеваний (сбои чаще, чем стеноз) и нарушению общего кровообращения. Очень редко может произойти полное разрушение клапана, требующее неотложной медицинской помощи.
Диагностика
Пациенты с волчаночным эндокардитом лечатся ревматологами. Подозревать ЭЛС у человека крайне сложно. Во время аускультации вы можете услышать грубый систолический шум на верхушке сердца, диастолический шум в проекции аортального клапана, ослабление тонуса I. Чтобы доказать, что у пациента именно эндокардит волчанки, необходимо подтвердить светодиод. Для этого проводится дополнительная экспертиза, которая включает в себя:
• Лабораторные исследования. В общем и биохимическом анализах крови маркеры воспаления повышены - лейкоциты, СОЭ и С-реактивный белок. Иммунологический анализ крови выявляет высокие титры антиядерного фактора, антител (AT), направленных против ДНК и нуклеопротеинов. При AFS в крови обнаруживаются антитела к кардиолипину, фосфолипидам и бета-гликопротеину. Большое количество белка содержится в моче.
• Инструментальные исследования. Чреспищеводная эхокардиография (эхокардиография) является наиболее надежным методом диагностики волчаночного эндокардита. УЗИ сердца показывает утолщение створок клапана, подвижные вегетации размером до 1 мм на клапанах и их разрушение. Иногда определяются регургитация (обратный кровоток) и теменные тромбы, выпот в перикарде (при перикардите).
Существуют специальные клинические, лабораторные и инструментальные критерии для красной волчанки. Диагноз СКВ требует как минимум 4 критерия. Если пациент имеет менее 3 критериев, это делает наличие волчаночного эндокардита сомнительным. Очень важно отличать ЭЛС от инфекционного эндокардита. Для этого обязательна 3-кратная бактериальная культура крови. Кроме того, ELS следует дифференцировать от повреждения эндокарда при ревматизме и других заболеваниях (фиброэластоз, синдром Леффлера, эозинофильный васкулит).
• Лабораторные исследования. В общем и биохимическом анализах крови маркеры воспаления повышены - лейкоциты, СОЭ и С-реактивный белок. Иммунологический анализ крови выявляет высокие титры антиядерного фактора, антител (AT), направленных против ДНК и нуклеопротеинов. При AFS в крови обнаруживаются антитела к кардиолипину, фосфолипидам и бета-гликопротеину. Большое количество белка содержится в моче.
• Инструментальные исследования. Чреспищеводная эхокардиография (эхокардиография) является наиболее надежным методом диагностики волчаночного эндокардита. УЗИ сердца показывает утолщение створок клапана, подвижные вегетации размером до 1 мм на клапанах и их разрушение. Иногда определяются регургитация (обратный кровоток) и теменные тромбы, выпот в перикарде (при перикардите).
Существуют специальные клинические, лабораторные и инструментальные критерии для красной волчанки. Диагноз СКВ требует как минимум 4 критерия. Если пациент имеет менее 3 критериев, это делает наличие волчаночного эндокардита сомнительным. Очень важно отличать ЭЛС от инфекционного эндокардита. Для этого обязательна 3-кратная бактериальная культура крови. Кроме того, ELS следует дифференцировать от повреждения эндокарда при ревматизме и других заболеваниях (фиброэластоз, синдром Леффлера, эозинофильный васкулит).
Лечение
Пациенты с SEL подлежат обязательной госпитализации в ревматологическом отделении. В тяжелом состоянии пациента методы экстракорпоральной очистки крови используются для удаления аутоантител и иммунных комплексов, которые повреждают внутренние органы - плазмаферез, двойная фильтрация, криофильтрация. При массивном повреждении клапанного аппарата необходима операция - вальвулопластика или протезирование. Медикаментозное лечение проводится по тем же принципам, что и при красной волчанке и антифосфолипидном синдроме:
• Противовоспалительная терапия. Основу терапии составляют препараты, подавляющие воспалительный процесс. К ним относятся синтетические противомалярийные препараты аминохинолина (хлорохин, гидроксихлорохин), глюкокортикостероиды (преднизон, метилпреднизолон), иммунодепрессанты (циклофосфамид, азатиоприн). При их неэффективности используются моноклональные антитела.
• Антикоагулянтная терапия. Для предотвращения тромбоза назначаются антиагреганты. Если у пациента был хотя бы один эпизод венозного или артериального тромбоза, к лечению добавляются антикоагулянты - низкомолекулярные гепарины, антагонисты витамина ингибиторы тромбина. При устойчивости к стандартной терапии вводится человеческий иммуноглобулин.
• Противовоспалительная терапия. Основу терапии составляют препараты, подавляющие воспалительный процесс. К ним относятся синтетические противомалярийные препараты аминохинолина (хлорохин, гидроксихлорохин), глюкокортикостероиды (преднизон, метилпреднизолон), иммунодепрессанты (циклофосфамид, азатиоприн). При их неэффективности используются моноклональные антитела.
• Антикоагулянтная терапия. Для предотвращения тромбоза назначаются антиагреганты. Если у пациента был хотя бы один эпизод венозного или артериального тромбоза, к лечению добавляются антикоагулянты - низкомолекулярные гепарины, антагонисты витамина ингибиторы тромбина. При устойчивости к стандартной терапии вводится человеческий иммуноглобулин.
|
|
Список литературы
1. Ревматология: национальное руководство/ под ред. Насонова Е.Л., Насоновой В.А. 2010.
2. Избранные лекции по клинической ревматологии/ Бунчука Н.В./ под редакцией В.А. Насоновой, Бунчука Н.В. 2011.
3. Ревматология. Клинические лекции/ под. ред. Бадокина В.В. 2014.
4. Ревматология: учебное пособие/ под ред. Шостак Н.А. 2012.
2. Избранные лекции по клинической ревматологии/ Бунчука Н.В./ под редакцией В.А. Насоновой, Бунчука Н.В. 2011.
3. Ревматология. Клинические лекции/ под. ред. Бадокина В.В. 2014.
4. Ревматология: учебное пособие/ под ред. Шостак Н.А. 2012.