Другие названия и синонимы
Migrating larva, Larva migrans, Ползучая болезнь.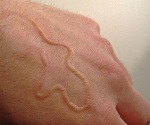
МКБ-10 коды
|
|
Описание
Мигрирующая личинка. Это группа инфекционных кожных заболеваний, связанных с поражением личинок гельминтов. Основным симптомом является дерматит в виде нитевидных линий, образующихся при движении возбудителя в верхних слоях дермы. Сыпь сопровождается сильным зудом, чаще всего поражаются нижние конечности. Типичные симптомы позволяют поставить диагноз по клинической картине и анамнезу; можно обнаружить личинок в коже во время биопсии. Этиотропное лечение (антигельминтные препараты) и симптоматическое; Допускается местное применение хлорэтила, в редких случаях показано хирургическое вмешательство.

Дополнительные факты
Мигрирующая личинка (larva migrans, ползучая болезнь) - это собирательное название группы личиночных поражений кожи. Первое письменное упоминание о болезни относится к 1874 году, а клинические особенности нозологии были даны Уайтом и Голубем в 1929 году. Патология распространена в тропических странах, на территории бывшего СССР, США, Европы. Существует прямая зависимость от заболеваемости в сезон - дожди способствуют рассеиванию яиц и личинок паразитов. Частота мест нетипичного поражения (туловище, ягодицы, голова) также зависит от сезонных изменений, связанных с использованием или не использованием обуви и закрытой одежды.
Причины
Наиболее распространенными патогенами являются личинки анкилостомы Ancylostoma braziliense, A. ceylanicum, A. caninum. Путь заражения - контакт (через кожу). Для гельминтов человек является биологическим тупиком - паразиты, за редким исключением, не могут пересечь базальную мембрану эпидермиса, что означает, что личинки погибают в коже до достижения половой зрелости. Случайная миграция внутри верхних слоев кожи приводит к появлению извитых проходов (змеевидных), реже линейных.
Источниками инфекции являются собаки и кошки, в кишечнике которых живут зрелые особи. Считается, что анкилостомы поражают до 50% бездомных собак. Наряду с калом, яйца паразитов попадают в окружающую среду, где личиночные формы развиваются в условиях высокой влажности, тени и жары. Находясь в песке без обуви и долгое время, личинки активно проникают в кожу. Факторы риска - мужчины молодого возраста, проживающие в неудовлетворительных социальных и гигиенических условиях, в местах, загрязненных фекалиями животных.
Источниками инфекции являются собаки и кошки, в кишечнике которых живут зрелые особи. Считается, что анкилостомы поражают до 50% бездомных собак. Наряду с калом, яйца паразитов попадают в окружающую среду, где личиночные формы развиваются в условиях высокой влажности, тени и жары. Находясь в песке без обуви и долгое время, личинки активно проникают в кожу. Факторы риска - мужчины молодого возраста, проживающие в неудовлетворительных социальных и гигиенических условиях, в местах, загрязненных фекалиями животных.
Патогенез
В случае случайного контакта личинки попадают в организм человека через отверстия в волосяных фолликулах, микротрещинах или через неповрежденную кожу, которая разрушается протеазой, продуцируемой паразитами. Кожное ограничение прогресса обусловлено небольшим количеством или отсутствием коллагеназы, продуцируемой личинкой, которая необходима для расщепления базальной мембраны. Как правило, патоген находится в зернистом слое эпидермиса, редко проникает в нижележащий покров, но быстро возвращается.
Местоположение курса не связано с местоположением личинки, так как его движение хаотично и случайно. Как одиночные, так и множественные пассажи могут быть заполнены серозными выделениями. Иногда встречаются крапивница и эритематозные высыпания. Личинки обнаруживаются непосредственно в толще эпидермиса в надбазальных слоях и при воспалительных явлениях аллергического происхождения: некротических кератиноцитах, спонгиозе, внутриэпидермальных везикулах, большом количестве нейтрофилов и эозинофилов.
Местоположение курса не связано с местоположением личинки, так как его движение хаотично и случайно. Как одиночные, так и множественные пассажи могут быть заполнены серозными выделениями. Иногда встречаются крапивница и эритематозные высыпания. Личинки обнаруживаются непосредственно в толще эпидермиса в надбазальных слоях и при воспалительных явлениях аллергического происхождения: некротических кератиноцитах, спонгиозе, внутриэпидермальных везикулах, большом количестве нейтрофилов и эозинофилов.
Клиническая картина
Инкубационный период составляет 1-5 дней, может быть сокращен до нескольких часов или продлен до месяца или более. В месте введения личинки появляются сильный зуд, боль, жжение и красный бугорок. Около 40% случаев инвазии происходят в коже нижних конечностей, 20% в ягодицах, половых органах, 15% в брюшной полости. По мере продвижения личинок по коже появляются извилистые и извилистые нитевидные линии красновато-коричневого цвета, исходящие из основного бугорка.
Паразит движется относительно медленно, до 1-3 см в сутки, его движение может не ощущаться пациентом, отек зоны инвазии, пустулы вокруг волосяных фолликулов считаются редкими проявлениями. Симптомы сохраняются от 4 недель до 6 месяцев, могут регрессировать самостоятельно. Около 50% пациентов сообщают о появлении сухого кашля с плохой мокротой. Температура тела обычно остается нормальной, резкое повышение может свидетельствовать о прикреплении вторичной бактериальной инфекции.
Ассоциированные симптомы: Жжение. Кашель. Лейкоцитоз. Эозинофилия.
Паразит движется относительно медленно, до 1-3 см в сутки, его движение может не ощущаться пациентом, отек зоны инвазии, пустулы вокруг волосяных фолликулов считаются редкими проявлениями. Симптомы сохраняются от 4 недель до 6 месяцев, могут регрессировать самостоятельно. Около 50% пациентов сообщают о появлении сухого кашля с плохой мокротой. Температура тела обычно остается нормальной, резкое повышение может свидетельствовать о прикреплении вторичной бактериальной инфекции.
Ассоциированные симптомы: Жжение. Кашель. Лейкоцитоз. Эозинофилия.
Возможные осложнения
Наиболее распространенными осложнениями мигрирующих личинок являются гнойные воспалительные процессы на коже, связанные с прикреплением пиогенной флоры: импетиго, абсцессы, фолликулит. Часто возникают осложнения, связанные с применением этиотропных препаратов, их влияние на желудочно-кишечный тракт, центральную нервную систему и другие органы. Реже массовое заражение паразитом приводит к отекам и лимфостазу конечностей, случаям синдрома Леффлера, эозинофильному энтериту, мультиформному экссудату эритемы и буллезным поражениям кожи. При миграции личинок через кровь и попадании в легочную ткань формируется бронхит, пневмония, плеврит.
Диагностика
Диагноз мигрирующей личинки подтверждается специалистом по инфекционным заболеваниям, обследование часто требуется дерматовенерологом и другими врачами. Требуется тщательный сбор эпидемиологической истории с разъяснениями о поездках в эндемичные природные зоны для этого заболевания. Методы диагностики, необходимые для подтверждения личиночной травмы, включают следующие методы:
• Физический экзамен. При объективном осмотре кожи ног, ягодиц, живота и реже других частей тела выявляются характерные змеевидные нитевидные витые проходы, приподнятые над кожей, коричнево-коричневого цвета длиной до 5 см и шириной 3 Царапин из-за сильного зуда не наблюдается. Внутренние органы и системы в целом нормальные.
• Лабораторные исследования. Типичные изменения общего клинического анализа крови - лейкоцитоз, эозинофилия (до 50%) и небольшое ускорение СОЭ. Биохимические показатели в пределах нормы, за исключением гипермагамоблобулинемии. Иммунограмма может обнаружить увеличение Ig E. В редких случаях аллергического повреждения легких может быть обнаружено до 90% эозинофилов в мокроте.
• Идентификация инфекционных агентов. Свидетельство инвазии визуализируется личинками на биопсиях кожи. С целью дифференциальной диагностики исследуются кожные и перианальные соскобы, ИФА с антигенами боррелиоза, микроскопия кала для выявления живых яиц и паразитов. В некоторых случаях проходы открывают скальпелем, обработанным вазелином для обнаружения патогена.
• Инструментальные методы. Рентген легких необходим, чтобы исключить повреждение нижних отделов дыхательных путей. Ультразвуковое сканирование органов брюшной полости необходимо для исключения паразитарных инвазий с интуитивными проявлениями. В зависимости от показаний проводится УЗИ мягких тканей и лимфатических узлов в области кожных симптомов.
Дифференциальный диагноз проводится с мигрирующим миазом, при котором обычно происходит быстрое прогрессирование (до 30 см в день) в коже личинок насекомых, кольцевидная эритема с боррелиозом, передаваемым йодными клещами, в виде пятен с прямыми контурами, которые не имеют Поверхность поднята. В случае кожных грибковых инфекций обнаруживаются бляшки и пилинги. Симптомы мигрирующей личинки также напоминают чесотку, для которой характерны прямые линейные линии беловато-серого цвета, а контактный дерматит, возникающий после контакта кожи с аллергеном, связан с появлением везикул и гиперемии без серпантинных инсультов.
• Физический экзамен. При объективном осмотре кожи ног, ягодиц, живота и реже других частей тела выявляются характерные змеевидные нитевидные витые проходы, приподнятые над кожей, коричнево-коричневого цвета длиной до 5 см и шириной 3 Царапин из-за сильного зуда не наблюдается. Внутренние органы и системы в целом нормальные.
• Лабораторные исследования. Типичные изменения общего клинического анализа крови - лейкоцитоз, эозинофилия (до 50%) и небольшое ускорение СОЭ. Биохимические показатели в пределах нормы, за исключением гипермагамоблобулинемии. Иммунограмма может обнаружить увеличение Ig E. В редких случаях аллергического повреждения легких может быть обнаружено до 90% эозинофилов в мокроте.
• Идентификация инфекционных агентов. Свидетельство инвазии визуализируется личинками на биопсиях кожи. С целью дифференциальной диагностики исследуются кожные и перианальные соскобы, ИФА с антигенами боррелиоза, микроскопия кала для выявления живых яиц и паразитов. В некоторых случаях проходы открывают скальпелем, обработанным вазелином для обнаружения патогена.
• Инструментальные методы. Рентген легких необходим, чтобы исключить повреждение нижних отделов дыхательных путей. Ультразвуковое сканирование органов брюшной полости необходимо для исключения паразитарных инвазий с интуитивными проявлениями. В зависимости от показаний проводится УЗИ мягких тканей и лимфатических узлов в области кожных симптомов.
Дифференциальный диагноз проводится с мигрирующим миазом, при котором обычно происходит быстрое прогрессирование (до 30 см в день) в коже личинок насекомых, кольцевидная эритема с боррелиозом, передаваемым йодными клещами, в виде пятен с прямыми контурами, которые не имеют Поверхность поднята. В случае кожных грибковых инфекций обнаруживаются бляшки и пилинги. Симптомы мигрирующей личинки также напоминают чесотку, для которой характерны прямые линейные линии беловато-серого цвета, а контактный дерматит, возникающий после контакта кожи с аллергеном, связан с появлением везикул и гиперемии без серпантинных инсультов.
|
|
Лечение
Лечение обычно проводится амбулаторно. Специальных рекомендаций по питанию не разработано, прописана общая таблица и соответствующий водный режим. Этиотропная терапия мигрирующей личинки включает пероральное введение лекарственных препаратов альбендазола, ивермектина и тиабендазола. Эффективность составляет 75-89%. Возможно местное применение крема или суспензии с альбендазолом, эффект достигается в 96-98% случаев.
Чтобы уменьшить зуд, рекомендуется использовать антигистаминные препараты и десенсибилизаторы. При возникновении гнойных осложнений назначаются антибиотики. Была описана определенная эффективность локальной криотерапии жидким азотом, но при неправильном использовании могут развиться язвы, которые не заживают в течение длительного времени. Существует высокая вероятность того, что на курсе, обработанном азотом, лица нет, а гельминт выживет, поскольку паразит может оставаться жизнеспособным в течение более 5 минут при -21 ° С.
Чтобы уменьшить зуд, рекомендуется использовать антигистаминные препараты и десенсибилизаторы. При возникновении гнойных осложнений назначаются антибиотики. Была описана определенная эффективность локальной криотерапии жидким азотом, но при неправильном использовании могут развиться язвы, которые не заживают в течение длительного времени. Существует высокая вероятность того, что на курсе, обработанном азотом, лица нет, а гельминт выживет, поскольку паразит может оставаться жизнеспособным в течение более 5 минут при -21 ° С.
Прогноз
Прогноз благоприятный; смертельных результатов не зафиксировано. При неосложненном течении заболевания симптомы обычно проходят через 3-5 недель. Ежегодно медицинский персонал неверно истолковывает до 22-58% случаев мигрирующей личинки, в результате осложнений надлежащее лечение не назначается. Причиной диагностических ошибок становятся неявные или слабо выраженные симптомы с преобладанием зуда кожи при отсутствии других жалоб.
Профилактика
Конкретные профилактические средства (вакцины) не разработаны. Неспецифическими мерами для предотвращения инфекции являются: личная гигиена, отказ от мытья и глотания воды в случайных водоемах, хождение по песку и земле в закрытой резиновой обуви, ношение перчаток и закрытой одежды при работе с почвой и растениями. Необходимо провести плановую дегельминтизацию домашних животных, исключение выгула собак на игровых площадках.
Список литературы
1. Инфекционные болезни. Национальное руководство/ под ред. Венгерова Ю.Я. -2009.
2. Руководство по инфекционным болезням/ под ред. Лобзина Ю.В. 2000.
3. Клиническая паразитология. Руководство/ под ред. Лысенко А.Я. 2002.
4. Epidemiology and morbidity of hookworm-related cutaneous larva migrans (HrCLM): Results of a cohort study over a period of six months in a resource-poor community in Manaus, вrazil/ F. Reichert, D. Pilger, A. Schuster// PLoS Negl Trop Dis - 2018 Jul; - №7.
2. Руководство по инфекционным болезням/ под ред. Лобзина Ю.В. 2000.
3. Клиническая паразитология. Руководство/ под ред. Лысенко А.Я. 2002.
4. Epidemiology and morbidity of hookworm-related cutaneous larva migrans (HrCLM): Results of a cohort study over a period of six months in a resource-poor community in Manaus, вrazil/ F. Reichert, D. Pilger, A. Schuster// PLoS Negl Trop Dis - 2018 Jul; - №7.